Лекция 1 Современные методы лечения переломов.pptx
- Количество слайдов: 38

«Современные способы лечения переломов. Регенерация костной ткани. Остеопении и остеопороз» Лекция № 1 Для 6 курса медико профилактическое дело лечебного факультета

План лекции: 1. Классификация переломов. 2. Характеристика различных методов оперативного и консерва тивного лечения. 3. Репаративная регенерация кости после перелома, несращение переломов и ложные суставы. 4. Остеопении и остеопороз.

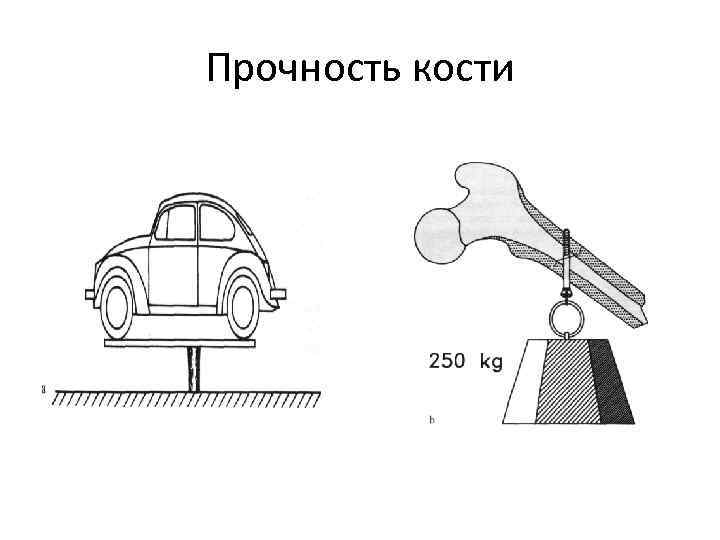
Определение • Перело м ко сти — полное или частичное нарушение целостности кости при нагрузке, превышающей прочность травмируемого участка скелета. Переломы могут возникать как вследствие травмы, так и в результате различных заболеваний, сопровождающихся изменениями в прочностных характеристиках костной ткани.

Классификация • • • • По происхождению: врожденные приобретенные По причине возникновения: травматические — вызванные внешним воздействием. патологические — возникающие при минимальном внешнем воздействии вследствие разрушения кости каким нибудь патологическим процессом (например, туберкулёзным, опухолевым или другим). По точке приложения силы: прямые непрямые переломы По тяжести поражения: Полные. без смещения (например, под надкостницей). со смещением отломков (под углом, по длине, по ширине или боковое смещение, по периферии или ротационное). Неполные — трещины и надломы.

По форме и направлению перелома: • Поперечные — линия перелома условно перпендикулярна оси трубчатой кости. • Продольные — линия перелома условно параллельна оси трубчатой кости. Косые — линия перелома проходит под острым углом к оси трубчатой кости. • Винтообразные — происходит вращение костных отломков, костные отломки «повёрнуты» относительно своего нормального положения. • Оскольчатые — нет единой линии перелома. Кость в месте повреждения раздроблена на отдельные отломки. • Клиновидные — как правило возникает при переломах позвоночника, когда одна кость придавливает другую, образуя клиновидную деформацию. • Вколоченные — костные отломки смещаются проксимальней по оси трубчатой кости или располагаются вне основной плоскости губчатой кости. • Компрессионные — костные отломки мелкие, чёткой, единой линии перелома нет. По целостности кожных покровов Закрытые — не сопровождаются ранениями тканей, проникающих к месту перелома, и не сообщаются с внешней средой. Открытые — (огнестрельные и неогнестрельные), переломы костей сопровождающиеся ранениями мягких тканей и сообщающиеся с внешней средой. • Первично открытый перелом – кожные покровы в зоне перелома повреждаются извне травмирующим агентом. • Вторично открытый перелом – кожные покровы в зоне перелома повреждаются изнутри костными отломками.

Единичные — если один перелом одного сегмента опорно-двигательного аппарата. Множественные — если перелом в пределах одного сегмента или различных сегментов опорно-двигательного аппарата. По локализации перелома: • краевые • отрывные • дырчатые По локализации трубчатой кости; • эпифизарные • метафизарные • диафизарные По осложнениям Осложнённые: Первичные ранние осложнения: травматический шок, жировая эмболия, смещение костных фрагментов, повреждение магистральных сосудов (кровотечение) и периферических нервов, первичное микробное загрязнение раны. Вторичные ранние осложнения: вторичное смещение костных фрагментов, вторичнооткрытый перелом, повреждение магистральных сосудов и периферических нервов, вторичное микробное загрязнение раны, раневая инфекция, остеомиелит, сепсис. Вторичные поздние осложнения: неправильно сросшийся перелом, замедленное сращение, ложный сустав, травматический остеомиелит, мышечные атрофии, тугоподвижность суставов, контрактура Фолькмана, синдром Зудека (острая трофоневротичсская костная атрофия); травматическим шоком. Неосложнённые.

Классификация переломов АО. • Три типа перелома называются A, B, C; • Каждый тип разделен на три группы: А 1, A 2, A 3; В 1, В 2, ВЗ; С 1, C 2, C 3; • Каждая группа подразделяется на три подгруппы обозначаемые числами: 1, . 2, . 3. • А 1 означает простейший перелом с хорошим прогнозом, а C 3 наиболее сложный перелом с плохим прогнозом.

1. 2. 3. 4. 1. 2. 3. 4. Плечевая кость / Humerus Лучевая кость и локтевая кость / Radius & ulna Бедренная кость / Femur Большеберцовая кость и малоберцовая кость / Tibia & fibula Вторая определяет костный сегмент: Проксимальный / Proximal Диафизарный / Middle (Shaft) Дистальный / Distal (Лодыжечный /Malleolar) Следующая затем буква определяет тип перелома: для диафизарного сегмента: А - простой / simple, В - клиновидный/wedge, С - сложный/complex. Для проксимального и дистального сегмента: А - внесуставный, В - неполносуставный, С - полносуставный. Существует три исключения: проксимальный отдел плеча (А- внесуставной унифокальный, В - внесуставной бифокальный, С - внутрисуставной), проксимальный отдел бедра (А - вертельная зона, В - шейка, С - головка), лодыжечный сегмент (А подсиндемозный, В - чрезсиндемозный, С - надсиндемозный).
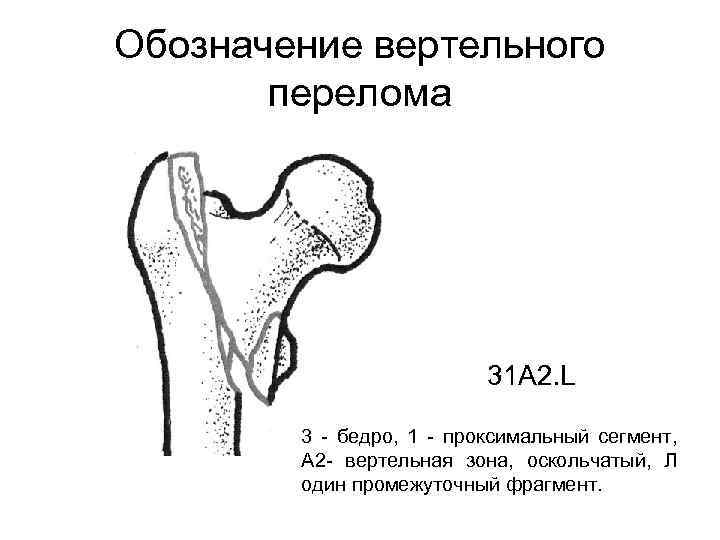
Обозначение вертельного перелома 31 А 2. L 3 - бедро, 1 - проксимальный сегмент, А 2 - вертельная зона, оскольчатый, Л один промежуточный фрагмент.
Прочность кости

4 основные стадии регенерации: • Аутолиз в ответ на развитие травмы развивается отёк, происходит активная миграция лейкоцитов, аутолиз погибших тканей. Достигает максимума к 3— 4 дню после перелома, затем постепенно стихает. • Пролиферация и дифференцировка активное размножение клеток костной ткани и активная выработка минеральной части кости. При неблагоприятных условиях сначала формируется хрящевая ткань, которая затем минерализуется и заменяется костной. • Перестройка костной ткани восстанавливается кровоснабжение кости, из костных балок формируется компактное вещество кости. • Полное восстановление костномозгового канала, ориентация костных балок в соответствии силовыми линиями нагрузки, формирование надкостницы, восстановление функциональных возможностей повреждённого участка.

4 вида костной мозоли: • Периостальную формируется небольшое утолщение вдоль лини перелома. • Эндоостальную костная мозоль расположена внутри кости, возможно небольшое уменьшение толщины кости в месте перелома. • Интермедиальную костная мозоль расположена между костными отломками, профиль кости не изменён. • Параоссальную окружает кость достаточно крупным выступом, может искажать форму и структуру кости.

• • Морфологические стадии репаративной регенерации костной ткани 1 стадия — начало развития репродукции и пролиферации клеточных элементов под воздействием продуктов некроза и некробиоза поврежденных клеток и тканей. Основное значение в образовании костной мозоли имеет восстановление кровообращения в области перелома. 2 стадия — образование и дифференцировка тканевых структур. Характеризуется прогрессирующей пролиферацией и дифференцировкой клеточных элементов, что происходит благодаря анаболическим гормонам. Молодые костные клетки образуют органическую основу костного регенерата. При оптимальных условиях (хорошая иммобилизация, отсутствие сопутствующих заболеваний) образуется остеоидная ткань. 3 стадия — образование костной структуры. Основным процессом являются полное восстановление кровообращения в месте перелома и минерализация белковой основы регенерата. Пространство между отломками кости заполняется мелкоклеточной сетью костных трабекул из грубоволокнистой и пластинчатой костной ткани. К концу стадии костные балочки сливаются в компактное вещество с широкими костными каналами. 4 стадия — перестройка первичного регенерата и реституция кости. В этой стадии определяется четкий кортикальный слой, восстанавливается костномозговой канал, четко дифференцируется налкостница. Беспорядочное расположение обызвествленных структур сменяется их ориентированием, избыточным напластованием регенерата.

3 типа репаративной регенерации костной ткани • по типу первичного сращения(по мезенхимальному типу), образуют пластинчатую костную ткань. • по типу первично-задержанного сращения (десмальный тип) с частичным сращением в области сосудистых каналов при внутриканальном остеогенезе. • по типу вторичного сращения (энхондральный тип) с образованием массивного костного регенерата (костной мозоли).

Фазы остеорепарации при вторичном сращении. • Фаза ранних посттравматических изменений. • Фаза регенерации. • Фаза функциональной адаптации.

Морфологические изменения мозоли характеризуются следующими клиническими признаками (в 4 стадии): I. первичное спаивание и склеивание отломков; это 3 5 дней после перелома (отломки подвижны и легко смещаемы). Соответствует 1 ой и начало 2 ой стадии морфологического восстановления кости; II. сращение мягкой мозолью в течение 10 50 дней. Соответствует 2 начале 3 стадии морфологического восстановления кости; III. стадия сращения костное спаяние отломков, происходит 30 90 дней и соответствует 3 4 стадии восстановления кости. Клинические признаки отсутствие эластичности и безболезненность приложении силы. Снять иммобилизацию можно лишь после рентгенографии; IV. функциональная перестройка кости, соответствует 4 стадии восстановления ее и продолжается до и более года.

Рентгенологические признаки мозоли • в виде нежных облаковидных очагов обызвествления появляются у взрослых на 3 4 неделе, а у детей на 7 10 день после перелома. Линия перелома исчезает через 4 8 месяцев. В течение первого года костная мозоль моделируется, рентгенологическая балочная структура кости появляется через 1, 5 2 года.

Остеосинтез • Остеосинтезом называют метод соединения костных отломков путем их оперативного обнажения и фиксации различными материалами (металл, пластические массы, костные трансплантаты, синтетические материалы и др. ). Остеосинтез не конкурирует, а лишь дополняет существующие методы консервативного лечения.

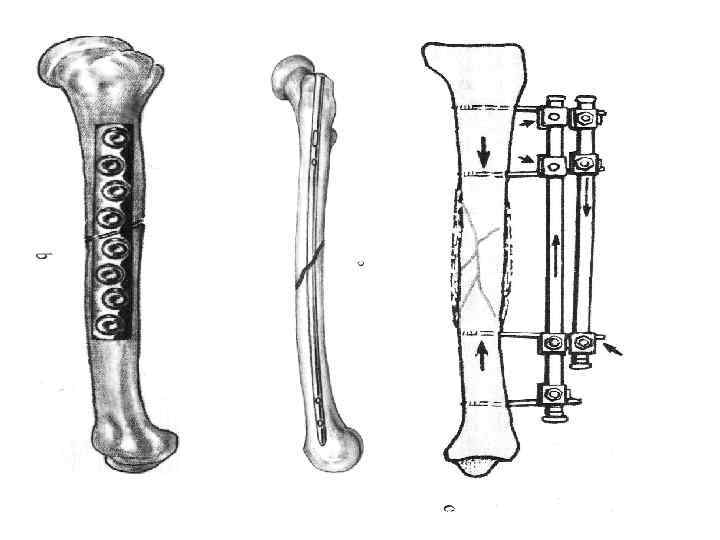
Погружной остеосинтез • накостный остеосинтез пластинами; • внутрикостный (интрамедуллярный) остеосинтез штифтами (гвоздями) Кюнчера, Богданова, блокирующие штифты; • внутрикостный остеосинтез винтами, серкляжной проволокой, спицами; • остеосинтез имплантатами из никелида титана (Ti. Ni), обладающими памятью формы; • остеосинтез транспедикулярными конструкциями для фиксации поврежденного сегмента позвоночника;
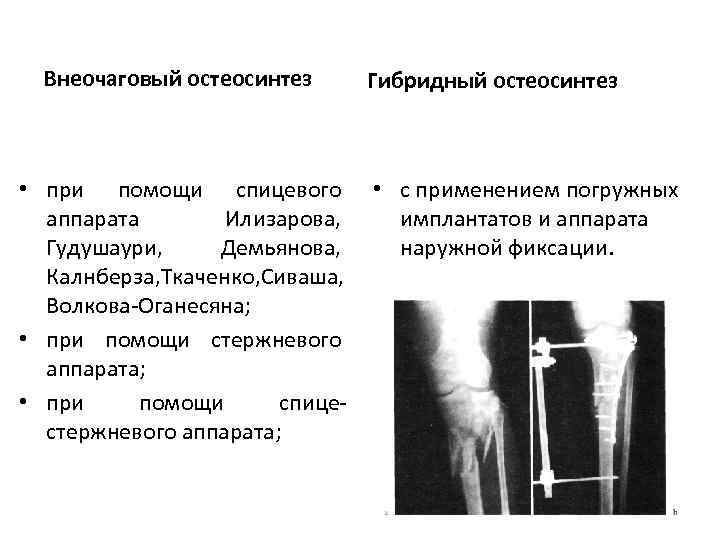
Внеочаговый остеосинтез Гибридный остеосинтез • при помощи спицевого • с применением погружных аппарата Илизарова, имплантатов и аппарата Гудушаури, Демьянова, наружной фиксации. Калнберза, Ткаченко, Сиваша, Волкова Оганесяна; • при помощи стержневого аппарата; • при помощи спице стержневого аппарата;

Местные причины. • • • неудовлетворительная репозиция отломков, применение слишком больших грузов при скелетном вытяжении, неправильная и недостаточная, часто прерываемая, иммобилизация, чрезмерно раннее применение пассивной гимнастики, степень травматизации тканей в области перелома и размозжение мягких тканей (окружающего кость мышечного футляра) у линии перелома, кровоснабжение которых неразрывно связано с кровоснабжением кости, инфекционными осложнениями, утрата в результате травмы крупных костных отломков или их удаление во время ПХО, локализация перелома в эпиметафизарном или диафизарном отдле кости, интерпозиция в области перелома, трофоневротические расстройства, повреждение периферических нервов, местная гнойная инфекция, концевой остеомиелит, постоянный контакт области внутрисуставного перелома с синовиальной жидкостью, множественные переломы костей, • комбинированное повреждение. • • •

Общие причины. • авитаминоз и гиповитаминоз (цинга, рахит, остеомаляция беременных); • нарушение функции паращитовидных желез (понижение содержания кальция в крови) и гиперфункции надпочечников; • хронические заболевания (туберкулез, сифилис, сахарный диабет, сирингомиелия, опухоли головного и спинного мозга). • Замедление регенерации кости отмечается также при анемии, кахексии, лучевой болезни; • длительное употребление гормональных препаратов (гидрокортизон, преднизолон и др. ) • привычные интоксикации.

Формы нарушения репаративных процессов: • замедленное сращение перелома характеризуется прошедшим средним сроком консолидации перелома, наличием подвижности, «пружинности» в области перелома, слабой выраженностью рентгенологических признаков сращения и отсутствие симптомов псевдоартроза. • несросшийся перелом характеризуется подвижностью зоны перелома по истечении удвоенных средних сроков, необходимых для консолидации перелома данной локализации, а рентгенологически отсутствуют симптомы псевдоартроза. ; • ложный сустав отличается рентгенологически определяемой изоляцией костномозговых каналов отломков, склерозом их концов, наличием щели между ними.
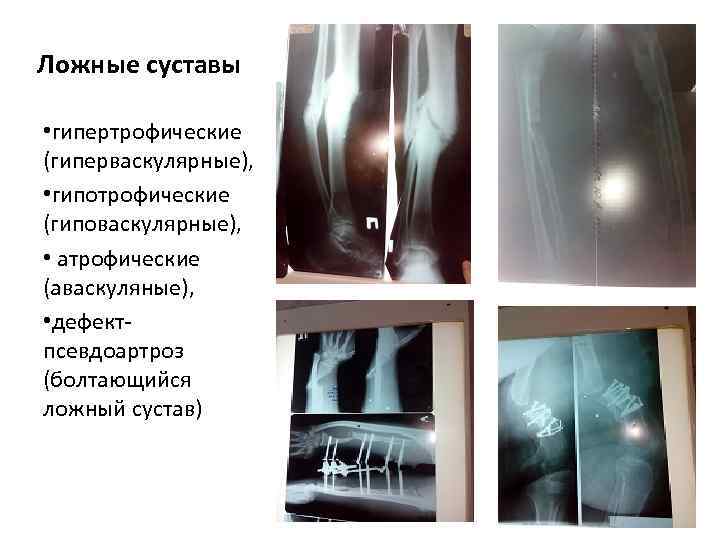
Ложные суставы • гипертрофические (гиперваскулярные), • гипотрофические (гиповаскулярные), • атрофические (аваскуляные), • дефект псевдоартроз (болтающийся ложный сустав)

Лечение замедленной консолидации • Консервативное лечение • Оперативное лечение • • гипсовые повязки, ортопедические аппараты (ортезы). введение между отломками с помощью толстой иглы 10 20 мл аутокрови или гидроксиаппатита (коллапан); применение анаболических гормонов (метандростенолон, ретаболил); физиотерапия: УВЧ, электрофорез солей кальция, анаболических гормонов (метандростенолон, ретаболил и др. ); электростимуляция слабыми токами. поколачивание деревянным молоточком области перелома (метод Турнера) • • Операция туннелизации по Беку Внеочаговый компрессионный остеосинтез Операция скользящим трансплантатом по Хахутову Костная алло и аутопластика — по Фемистеру Операция по типу «русского замка» Остеосинтез костными трансплантатами

Остеопения • состояние, при котором отмечается уменьшение минеральной плотности костей и массы костной ткани.

Причины развития остеопении • • • • женский пол; наступление менопаузы, что вызывает ряд гормональных перестроек, которые влияют на истончение костей; худощавое телосложение; расовая принадлежность (белые люди чаще страдают остеопенией и остеопорозом, чем чернокожие); наследственность; пожилой возраст; длительное применение кортикостероидов (при воспалительных или аутоиммунных заболеваниях, бронхиальной астме), противосудорожных и желудочных препаратов; курение и злоупотребление алкоголем; малоподвижный образ жизни; бедное кальцием и витамином D питание; употребление газированных напитков типа колы; расстройства пищевого поведения и/или метаболизма, которые нарушают всасывание питательных веществ в кишечнике; химиотерапия при злокачественных опухолях; воздействие ионизирующего излучения.

Лечение остеопении • питание – достаточное содержание в пище кальция и витамина D. Лучшие источники кальция — молочные и кисломолочные продукты, листовые овощи и специально обогащенная пища, например каши, мюсли, хлеб и соки. • Витамин D находится в яичном желтке, жирных сортах рыбы (скумбрии, семге, лососе, сардинах) и рыбьем жире. Данный витамин образуется в коже под действием солнечных лучей, поэтому необходимо достаточное пребывание на солнце.
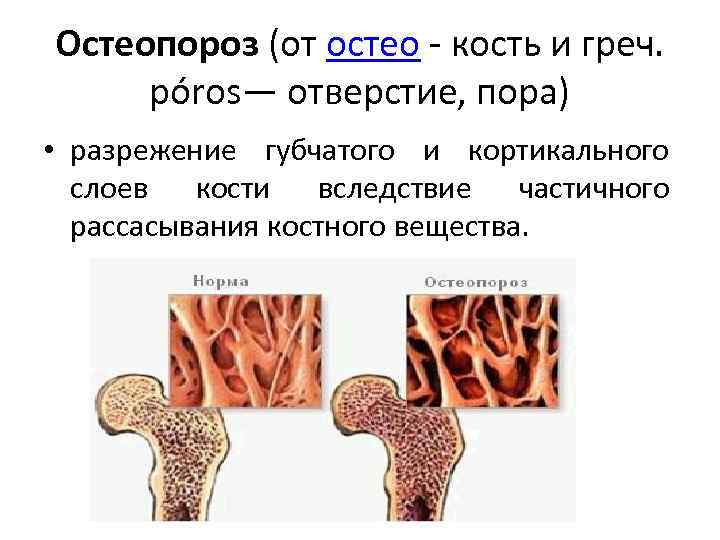
Остеопороз (от остео кость и греч. póros— отверстие, пора) • разрежение губчатого и кортикального слоев кости вследствие частичного рассасывания костного вещества.


Остеопороз Виды остеопороза • • • Пятнистый Равномерный Местный Регионарный Распространённый Системный. Причины развития остеопороза • Постклимактерический остеопороз • Старческий остеопороз • Кортикостероидный остеопороз • Вторичный остеопороз
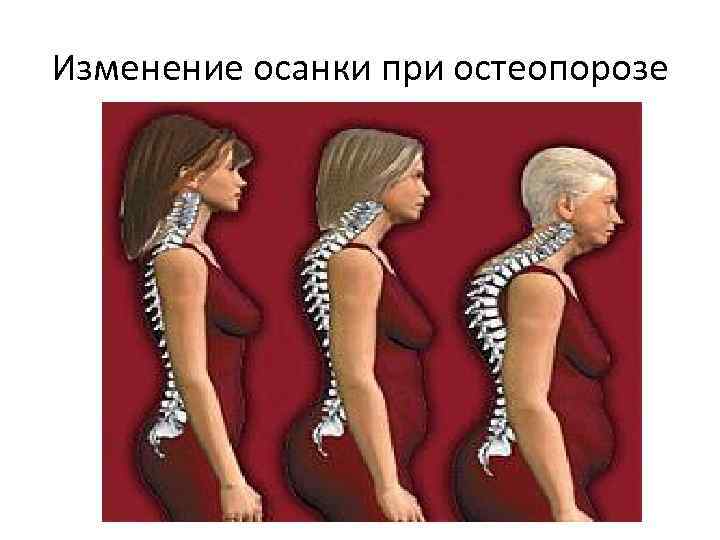
Изменение осанки при остеопорозе

Диагностика остеопороза: • рентгенография костей, позвоночника • остеоденситометрия – двухэнергетическая рентгеновская денситометрия (DEXA) • Норма – Т минус 1 ( 1). Остеопения – Т между минус 1 и минус 2, 5 ( 1 и 2, 5). Остеопороз – Т менее минус 2, 5 ( 2, 5). Установленный остеопороз Т менее минус 2, 5 с наличием нетравматических переломов.

Показания для проведения денситометрии: • • • • дефицит эстрогенов ранняя менопауза длительная вторичная аменорея низкий индекс массы тела наследственный анамнез анорексия, гипотрофии – гиперпаратиреоз трансплантация органов хроническая почечная недостаточность гипертиреоз первичный гипогонадизм сниженный уровень тестостерона у мужчин длительная иммобилизация синдром Иценко – Кушинга терапия кортикостероидами заболевания, ассоциированные с остеопорозом – ревматоидный артрит, спондилоартриты.

Лечение остеопороза • Этиологическая терапия – необходимо лечить основное заболевание, приведшее к остеопорозу. • Патогенетическая терапия – фармакотерапия остеопороза(препараты с преимущественным подавлением костной резорбции – натуральные эстрогены, кальцитонин, бисфосфонаты (памидронат, алендронат, ибандронат, ризедронат, золедроновая кислота). Препараты принимаются длительно, годами. Существует различие в приеме препаратов – раз в неделю (рибис), раз в месяц (бонвива), раз в год (акласта). препараты, стимулирующие костеобразование – соли фтора, кальция, стронция, витамин Д 3, биофлавоноиды. . • Симптоматическая терапия – снятие болевого синдрома.
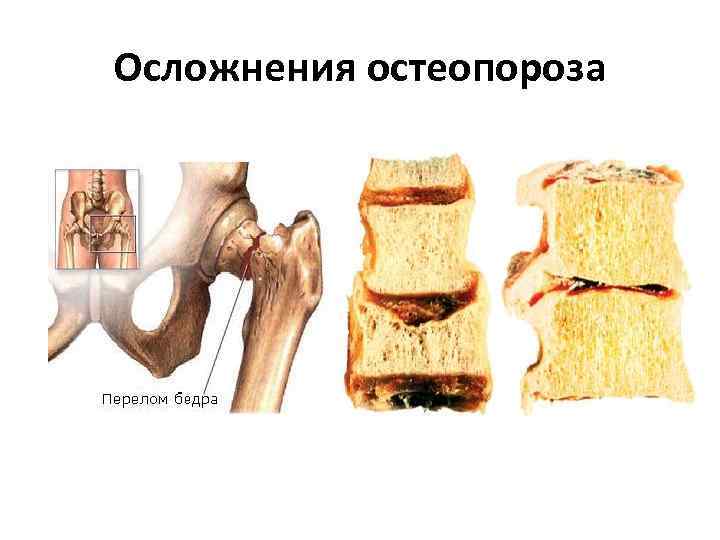
Осложнения остеопороза

Лечение остеопороза Диета при остеопорозе Лечебная физкультура при остеопорозе • Физическая активность должна включать ходьбу, которая дает нагрузку на кости, ЛФК. • Плавание не способствует укреплению кости, поскольку невесомое состояние тела в воде не приводит к возникновению необходимого усилия на костные структуры.
Лекция 1 Современные методы лечения переломов.pptx