Современные представления о функциональной системе

















































Лекция 3 Оплодотворение.ppt
- Количество слайдов: 56
 Современные представления о функциональной системе «мать – плацента - плод» . Влияние неблагоприятных факторов внешней среды на развитие эмбриона и плода. Кафедра акушерства и гинекологии БГМУ Зам. зав. кафедрой по учебно-методической работе кандидат мед. наук, доцент Наталья Станиславовна Акулич
Современные представления о функциональной системе «мать – плацента - плод» . Влияние неблагоприятных факторов внешней среды на развитие эмбриона и плода. Кафедра акушерства и гинекологии БГМУ Зам. зав. кафедрой по учебно-методической работе кандидат мед. наук, доцент Наталья Станиславовна Акулич
 Функциональная система мать – плацента – плод начинает формироваться с момента возникновения беременности. Связь функциональной системы матери и функциональной системы плода осуществляется через плаценту, которая является временным органом. Эту взаимосвязанную систему принято считать фетоплацентарным комплексом.
Функциональная система мать – плацента – плод начинает формироваться с момента возникновения беременности. Связь функциональной системы матери и функциональной системы плода осуществляется через плаценту, которая является временным органом. Эту взаимосвязанную систему принято считать фетоплацентарным комплексом.
 Внутриутробное развитие человека начинается с момента оплодотворения (зачатия) – т. е. слияния женской и мужской половых клеток (гамет).
Внутриутробное развитие человека начинается с момента оплодотворения (зачатия) – т. е. слияния женской и мужской половых клеток (гамет).
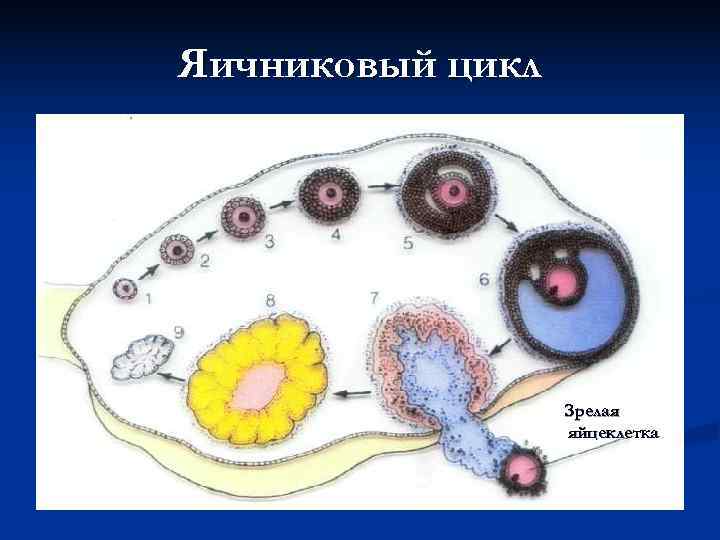
 РАЗВИТИЕ ЯЙЦЕКЛЕТКИ связано с ростом и развитием первичных фолликулов в яичнике. В фолликулярной фазе менструального цикла начинается рост одного или нескольких первичных фолликулов, но стадии полного созревания достигает обычно один фолликул. Яйцеклетка самостоятельной подвижностью не обладает. Зрелая яйцеклетка, окруженная прозрачной оболочкой –лучистым венцом – попадает из лопнувшего фолликула в брюшную полость, откуда в результате присасывающих перистальтических движений маточной трубы – в трубу.
РАЗВИТИЕ ЯЙЦЕКЛЕТКИ связано с ростом и развитием первичных фолликулов в яичнике. В фолликулярной фазе менструального цикла начинается рост одного или нескольких первичных фолликулов, но стадии полного созревания достигает обычно один фолликул. Яйцеклетка самостоятельной подвижностью не обладает. Зрелая яйцеклетка, окруженная прозрачной оболочкой –лучистым венцом – попадает из лопнувшего фолликула в брюшную полость, откуда в результате присасывающих перистальтических движений маточной трубы – в трубу.
 Яичниковый цикл Зрелая яйцеклетка
Яичниковый цикл Зрелая яйцеклетка
 СПЕРМАТОЗОИДЫ обладают свойством двигаться против тока жидкости со скоростью 2– 3 мм мин. При половом сношении они из влагалища устремляются в матку, а из нее – в маточные трубы. При семяизвержении образуется 3 -5 мл эйякулята, в котором содержится 200 -500. 000 сперматозоидов. Под действием кислой среды влагалища часть сперматозоидов гибнет, часть проникает в просвет матки и труб. В щелочной среде матки и маточных труб сперматозоиды сохраняют способность к движению 3 – 4 дня, а к оплодотворению → 24 – 48 ч. Через 1, 5 – 2 часа они попадают в маточные трубы, где в ампулярной части встречаются с яйцеклеткой.
СПЕРМАТОЗОИДЫ обладают свойством двигаться против тока жидкости со скоростью 2– 3 мм мин. При половом сношении они из влагалища устремляются в матку, а из нее – в маточные трубы. При семяизвержении образуется 3 -5 мл эйякулята, в котором содержится 200 -500. 000 сперматозоидов. Под действием кислой среды влагалища часть сперматозоидов гибнет, часть проникает в просвет матки и труб. В щелочной среде матки и маточных труб сперматозоиды сохраняют способность к движению 3 – 4 дня, а к оплодотворению → 24 – 48 ч. Через 1, 5 – 2 часа они попадают в маточные трубы, где в ампулярной части встречаются с яйцеклеткой.
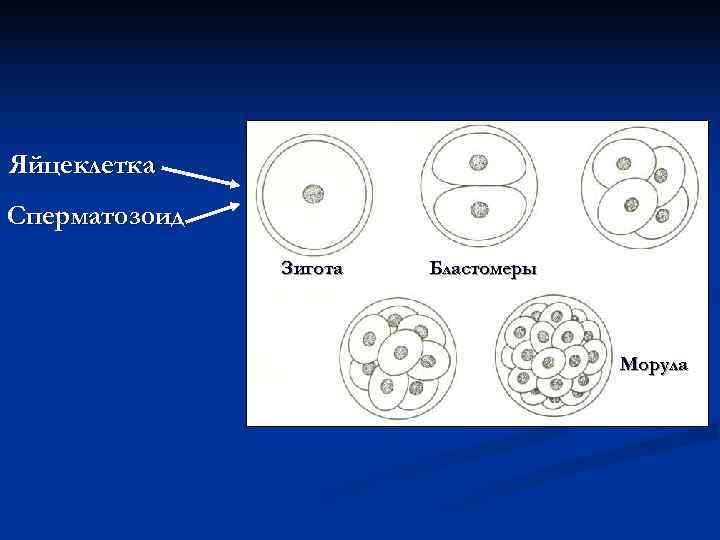
 Яйцеклетка Сперматозоид Зигота Бластомеры Морула
Яйцеклетка Сперматозоид Зигота Бластомеры Морула
 В моруле имеется 2 вида бластомеров: 1) Более крупные и темные клетки располагаются в центре морулы –эмбриобласт . Из эмбриобласта образуются клетки зародыша и некоторых внезародышевых частей. 2) Второй вид– светлые мелкие клетки, которые постепенно обрастают эмбриобласт и окружают его со всех сторон. Этот наружный слой дает начало трофобласту , который позднее обеспечивает имплантацию и питание зародыша. В дальнейшем наиболее развитая часть трофобласта превращается в плаценту.
В моруле имеется 2 вида бластомеров: 1) Более крупные и темные клетки располагаются в центре морулы –эмбриобласт . Из эмбриобласта образуются клетки зародыша и некоторых внезародышевых частей. 2) Второй вид– светлые мелкие клетки, которые постепенно обрастают эмбриобласт и окружают его со всех сторон. Этот наружный слой дает начало трофобласту , который позднее обеспечивает имплантацию и питание зародыша. В дальнейшем наиболее развитая часть трофобласта превращается в плаценту.
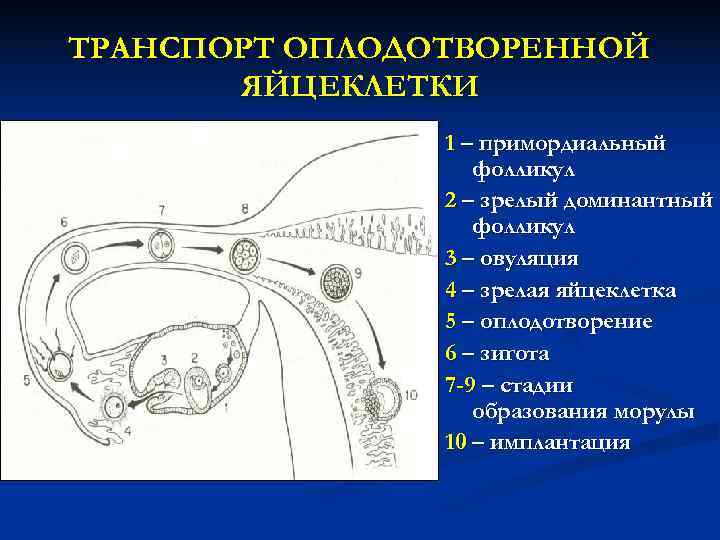
 ТРАНСПОРТ ОПЛОДОТВОРЕННОЙ ЯЙЦЕКЛЕТКИ 1 – примордиальный фолликул 2 – зрелый доминантный фолликул 3 – овуляция 4 – зрелая яйцеклетка 5 – оплодотворение 6 – зигота 7 -9 – стадии образования морулы 10 – имплантация
ТРАНСПОРТ ОПЛОДОТВОРЕННОЙ ЯЙЦЕКЛЕТКИ 1 – примордиальный фолликул 2 – зрелый доминантный фолликул 3 – овуляция 4 – зрелая яйцеклетка 5 – оплодотворение 6 – зигота 7 -9 – стадии образования морулы 10 – имплантация
 При прохождении через трубу между зачатком трофобласта и эмбриобласта образуется небольшая полость, заполненная жидкостью – образуется бластоциста. полости матки В бластоциста приближается к месту имплантациинидации). (
При прохождении через трубу между зачатком трофобласта и эмбриобласта образуется небольшая полость, заполненная жидкостью – образуется бластоциста. полости матки В бластоциста приближается к месту имплантациинидации). (
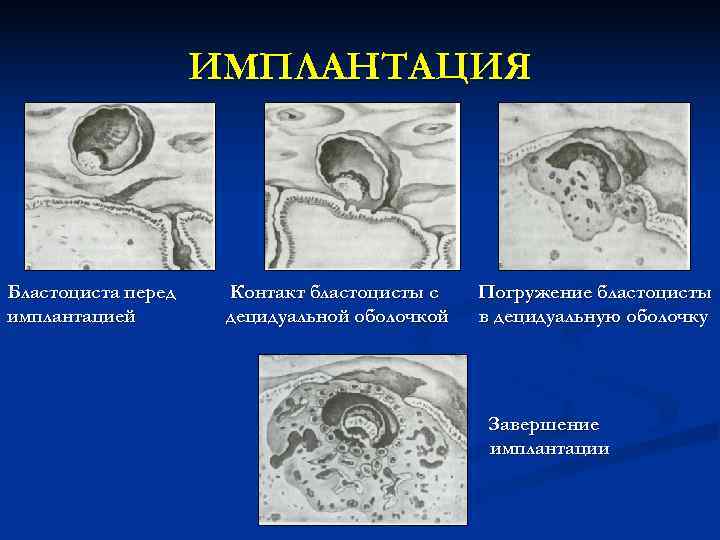
 ИМПЛАНТАЦИЯ Бластоциста перед Контакт бластоцисты с Погружение бластоцисты имплантацией децидуальной оболочкой в децидуальную оболочку Завершение имплантации
ИМПЛАНТАЦИЯ Бластоциста перед Контакт бластоцисты с Погружение бластоцисты имплантацией децидуальной оболочкой в децидуальную оболочку Завершение имплантации
 Имплантация относится к интерстициальному типу и характеризуется быстрым погружением зародыша в толщу слизистой матки.
Имплантация относится к интерстициальному типу и характеризуется быстрым погружением зародыша в толщу слизистой матки.
 Клетки трофобласта усиленно размножаются и образуют скопления, которые внедряются на различную глубину – возникают первичные ворсин трофобласта, кровянистые лакуны между ними являются предшественниками будущих межворсинчатых пространств плаценты. На 12 -15 день в ворсинки трофобласта врастает соединительная ткань и они превращаются во вторичные ворсинки хориона .
Клетки трофобласта усиленно размножаются и образуют скопления, которые внедряются на различную глубину – возникают первичные ворсин трофобласта, кровянистые лакуны между ними являются предшественниками будущих межворсинчатых пространств плаценты. На 12 -15 день в ворсинки трофобласта врастает соединительная ткань и они превращаются во вторичные ворсинки хориона .
 Слизистая оболочка матки в это время претерпевает существенные изменения: расширяются и многократно ветвятся спиральные артерии, появляются крупные, богатые гликогеном децидуальные клетки.
Слизистая оболочка матки в это время претерпевает существенные изменения: расширяются и многократно ветвятся спиральные артерии, появляются крупные, богатые гликогеном децидуальные клетки.
 Зародыш на 12 день развития состоит из 2 неодинаковых по величине пузырьков, которые соприкасаются между собой, образуя зародышевый щиток, из которого развивается тело зародыша. Меньший пузырек называется амниотический , второй – желточный. Между ними образуется поддерживающий стебелек или амниотическая ножка, куда врастает аллантоис и пупочные сосуды, подрастающие к трофобласту. К концу 2 недели трофобласт образует ворсинчатую оболочку или хорион.
Зародыш на 12 день развития состоит из 2 неодинаковых по величине пузырьков, которые соприкасаются между собой, образуя зародышевый щиток, из которого развивается тело зародыша. Меньший пузырек называется амниотический , второй – желточный. Между ними образуется поддерживающий стебелек или амниотическая ножка, куда врастает аллантоис и пупочные сосуды, подрастающие к трофобласту. К концу 2 недели трофобласт образует ворсинчатую оболочку или хорион.
 Части децидуальной оболочки n выстилающая полость матки – decidua parietalis n покрывающая плодное яйцо со стороны полости матки – decidua capsularis n расположенная между плодным яйцом и стенкой матки – deciduas basalis
Части децидуальной оболочки n выстилающая полость матки – decidua parietalis n покрывающая плодное яйцо со стороны полости матки – decidua capsularis n расположенная между плодным яйцом и стенкой матки – deciduas basalis
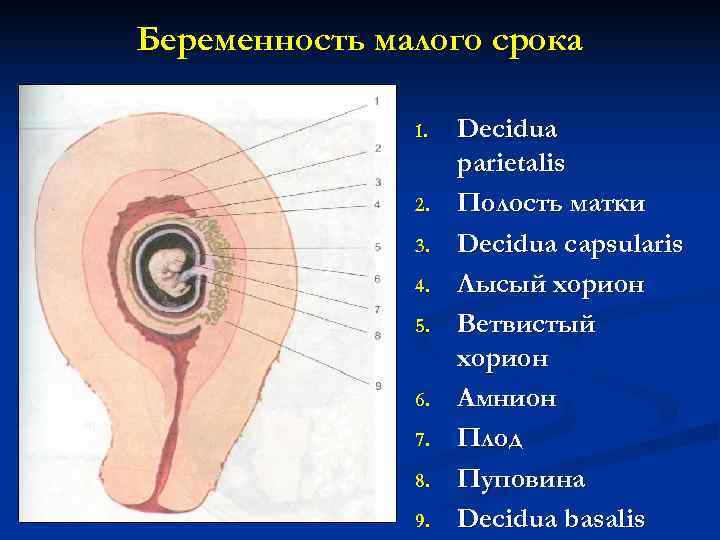
 Беременность малого срока 1. Decidua parietalis 2. Полость матки 3. Decidua capsularis 4. Лысый хорион 5. Ветвистый хорион 6. Амнион 7. Плод 8. Пуповина 9. Decidua basalis
Беременность малого срока 1. Decidua parietalis 2. Полость матки 3. Decidua capsularis 4. Лысый хорион 5. Ветвистый хорион 6. Амнион 7. Плод 8. Пуповина 9. Decidua basalis
 РАЗВИТИЕ ПЛАЦЕНТЫ В образовании плаценты принимает участие хорион зародыша и слизистая оболочка матки. В плаценте различают зародышевую и материнскую, ча которые плотно соединены между собой. Плацента связана с телом зародыша при помощи пупочного канатика – пуповины. В месте образования плаценты в децидуальную оболочку матки врастают якорные ворсины хориона. Из децидуальной оболочки врастают в хорион соединительнотканные перегородки, которые делят плаценту на ряд долек (котиледонов), в которых содержится по 10 -15 ворсинок.
РАЗВИТИЕ ПЛАЦЕНТЫ В образовании плаценты принимает участие хорион зародыша и слизистая оболочка матки. В плаценте различают зародышевую и материнскую, ча которые плотно соединены между собой. Плацента связана с телом зародыша при помощи пупочного канатика – пуповины. В месте образования плаценты в децидуальную оболочку матки врастают якорные ворсины хориона. Из децидуальной оболочки врастают в хорион соединительнотканные перегородки, которые делят плаценту на ряд долек (котиледонов), в которых содержится по 10 -15 ворсинок.
 Материнская кровь не соприкасае кровью зародыша в сосудах ворс Барьером являются стенки ворси Обмен веществ происходит путем диффузии через стенку ворсин
Материнская кровь не соприкасае кровью зародыша в сосудах ворс Барьером являются стенки ворси Обмен веществ происходит путем диффузии через стенку ворсин
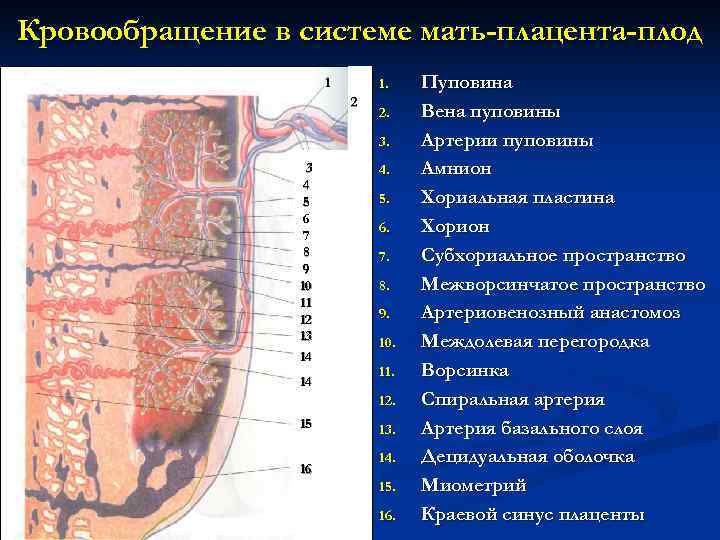
 Кровообращение в системе мать-плацента-плод 1 1. Пуповина 2. Вена пуповины 3. Артерии пуповины 3 4. Амнион 4 5 5. Хориальная пластина 6 7 6. Хорион 8 7. Субхориальное пространство 9 10 8. Межворсинчатое пространство 11 12 9. Артериовенозный анастомоз 13 10. Междолевая перегородка 14 11. Ворсинка 12. Спиральная артерия 15 13. Артерия базального слоя 14. Децидуальная оболочка 16 15. Миометрий 16. Краевой синус плаценты
Кровообращение в системе мать-плацента-плод 1 1. Пуповина 2. Вена пуповины 3. Артерии пуповины 3 4. Амнион 4 5 5. Хориальная пластина 6 7 6. Хорион 8 7. Субхориальное пространство 9 10 8. Межворсинчатое пространство 11 12 9. Артериовенозный анастомоз 13 10. Междолевая перегородка 14 11. Ворсинка 12. Спиральная артерия 15 13. Артерия базального слоя 14. Децидуальная оболочка 16 15. Миометрий 16. Краевой синус плаценты
 Ворсины хориона n Поверхность зрелых ворсин равна 12 -14 м 2; общая длина ворсин, сложенных продольно, достигает 50 км; общая площадь – 100 м 2. n Отдельные ворсины срастаются с материнской тканью (якорные ворсины) и способствуют прикреплению плаценты к стенке матки. n Большинство ворсин располагаются свободно, плавают в материнской крови межворсинчатых пространств. n Поверхность ворсин покрыта 2 слоями эпителия: наружный – синцитий, внутренний – цитотрофобласт.
Ворсины хориона n Поверхность зрелых ворсин равна 12 -14 м 2; общая длина ворсин, сложенных продольно, достигает 50 км; общая площадь – 100 м 2. n Отдельные ворсины срастаются с материнской тканью (якорные ворсины) и способствуют прикреплению плаценты к стенке матки. n Большинство ворсин располагаются свободно, плавают в материнской крови межворсинчатых пространств. n Поверхность ворсин покрыта 2 слоями эпителия: наружный – синцитий, внутренний – цитотрофобласт.
 Функции синцитиотрофобласта 1. Резорбция (всасывание) питательных веществ для плода из крови матери 2. Синтез белков и других веществ 3. Переработка питательных веществ 4. Выведение продуктов обмена веществ плода
Функции синцитиотрофобласта 1. Резорбция (всасывание) питательных веществ для плода из крови матери 2. Синтез белков и других веществ 3. Переработка питательных веществ 4. Выведение продуктов обмена веществ плода
 Функции цитотрофобласта 1. Обмен веществ 2. Ферментативные процессы 3. Синтез гормонов
Функции цитотрофобласта 1. Обмен веществ 2. Ферментативные процессы 3. Синтез гормонов
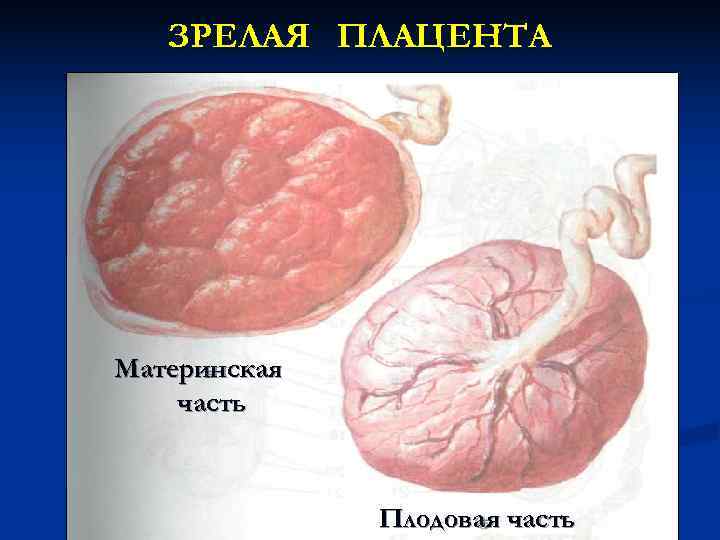
 n Материнская часть плаценты представляет собой видоизмененную часть функционального слоя эндометрия. Она серовато-красного цвета, разделена бороздками на дольки, состоящие из множества ветвящихся ворсин, в которых располагаются кровеносные сосуды. n Плодовая поверхность плаценты покрыта гладкой, блестящей водной оболочкой, под которой подходят к хориону сосуды, идущие в радиальном направлении от места прикрепления пуповины к периферии плаценты.
n Материнская часть плаценты представляет собой видоизмененную часть функционального слоя эндометрия. Она серовато-красного цвета, разделена бороздками на дольки, состоящие из множества ветвящихся ворсин, в которых располагаются кровеносные сосуды. n Плодовая поверхность плаценты покрыта гладкой, блестящей водной оболочкой, под которой подходят к хориону сосуды, идущие в радиальном направлении от места прикрепления пуповины к периферии плаценты.
 ЗРЕЛАЯ ПЛАЦЕНТА Материнская часть Плодовая часть
ЗРЕЛАЯ ПЛАЦЕНТА Материнская часть Плодовая часть
 ФУНКЦИИ ПЛАЦЕНТЫ 1. Обеспечивает физиологическое течение беременности и правильное развитие плода. 2. При помощи плаценты совершается дыхание, питание и выведение продуктов обмена плода. 3. Гормональная функция плаценты способствует сохранению и прогрессированию беременности, изменениям активности эндокринных органов матери. Плацента вырабатывает хорионический гонадотропин, плацентарный лактоген, пролактин, прогестерон, эстрогены (главным образом эстриол). 4. Плацента выполняет барьерную функцию.
ФУНКЦИИ ПЛАЦЕНТЫ 1. Обеспечивает физиологическое течение беременности и правильное развитие плода. 2. При помощи плаценты совершается дыхание, питание и выведение продуктов обмена плода. 3. Гормональная функция плаценты способствует сохранению и прогрессированию беременности, изменениям активности эндокринных органов матери. Плацента вырабатывает хорионический гонадотропин, плацентарный лактоген, пролактин, прогестерон, эстрогены (главным образом эстриол). 4. Плацента выполняет барьерную функцию.
 ПУПОВИНА соединяет плод с плацентой. Один конец ее прикреплен к пупочной области плода, другой – к плаценте. В пуповине проходят 2 артерии и 1 вена. По пупочным артериям течет венозная кровь от плода к плаценте; по пупочной вене притекает к плоду артериальная кровь, обогащенная кислородом и питательными веществами в плаценте. Пуповинные сосуды окружены вартовым студнем (мезенхимой), имеют нейроны. Вдоль сосудов располагаются нервные стволы и клетки. Длина пуповины 50 -52 см; толщина 1, 5 см.
ПУПОВИНА соединяет плод с плацентой. Один конец ее прикреплен к пупочной области плода, другой – к плаценте. В пуповине проходят 2 артерии и 1 вена. По пупочным артериям течет венозная кровь от плода к плаценте; по пупочной вене притекает к плоду артериальная кровь, обогащенная кислородом и питательными веществами в плаценте. Пуповинные сосуды окружены вартовым студнем (мезенхимой), имеют нейроны. Вдоль сосудов располагаются нервные стволы и клетки. Длина пуповины 50 -52 см; толщина 1, 5 см.
 КРИТИЧЕСКМЕ ПЕРИОДЫ РАЗВИТИЯ ПЛОДА это моменты развития, когда эмбрион или плод обладает особенно высокой чувствительностью к повреждающему действию
КРИТИЧЕСКМЕ ПЕРИОДЫ РАЗВИТИЯ ПЛОДА это моменты развития, когда эмбрион или плод обладает особенно высокой чувствительностью к повреждающему действию
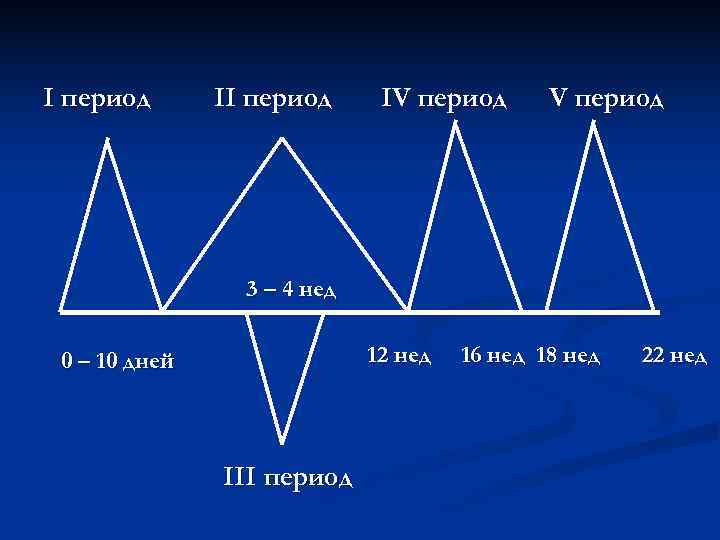
 I период II период IV период 3 – 4 нед 0 – 10 дней 12 нед 16 нед 18 нед 22 нед III период
I период II период IV период 3 – 4 нед 0 – 10 дней 12 нед 16 нед 18 нед 22 нед III период
 I. Период предимплантационного развития – 10 дней – от начала оплодотворения до имплантации. II. Период органогенеза и плацентации – 10 дней – 12 недель. III. Период плацентации – 3 – 4 недели – формируется аллантоис и сосуды пуповины. IV. Период формирования наружных половых органов – 12 – 16 недели. V. Период системогенеза – 18 – 22 недели – формируется ЦНС, кроветворная система, адаптационные процессы.
I. Период предимплантационного развития – 10 дней – от начала оплодотворения до имплантации. II. Период органогенеза и плацентации – 10 дней – 12 недель. III. Период плацентации – 3 – 4 недели – формируется аллантоис и сосуды пуповины. IV. Период формирования наружных половых органов – 12 – 16 недели. V. Период системогенеза – 18 – 22 недели – формируется ЦНС, кроветворная система, адаптационные процессы.
 ЭКЗОГЕННЫЕ ФАКТОРЫ n физические (перегревание и переохлаждение организма матери, газовый состав воздуха, ионизирующая радиация) n химические (вещества, применяемые в промышленности и в быту, проходящие через плацентарный барьер; лекарственные вещества и наркотические препараты; избыток витаминов А, Д, С, алкоголь, никотин и т. д. ) n биологические (вирусы, бактерии, протозойные инфекции)
ЭКЗОГЕННЫЕ ФАКТОРЫ n физические (перегревание и переохлаждение организма матери, газовый состав воздуха, ионизирующая радиация) n химические (вещества, применяемые в промышленности и в быту, проходящие через плацентарный барьер; лекарственные вещества и наркотические препараты; избыток витаминов А, Д, С, алкоголь, никотин и т. д. ) n биологические (вирусы, бактерии, протозойные инфекции)
 ЭНДОГЕННЫЕ ФАКТОРЫ n алиментарный (неполноценное питание в 3 – 4 раза увеличивает частоту появления пороков развития плода) n хроническое кислородное голодание (хроническая гипоксия) приводит к задержке развития плода n экстрагенитальная патология
ЭНДОГЕННЫЕ ФАКТОРЫ n алиментарный (неполноценное питание в 3 – 4 раза увеличивает частоту появления пороков развития плода) n хроническое кислородное голодание (хроническая гипоксия) приводит к задержке развития плода n экстрагенитальная патология
 ТЕРАТОГЕНЕЗ возникновение пороков развития под влиянием факторов внешней среды (тератогенных факторов) или в результате наследственных болезней
ТЕРАТОГЕНЕЗ возникновение пороков развития под влиянием факторов внешней среды (тератогенных факторов) или в результате наследственных болезней
 Тератогенным считается химический, физический или биологический фактор, отвечающий следующим критериям: n доказана связь между действием фактора и формированием порока развития n эпидемиологические данные подтверждают эту связь n действие повреждающего фактора совпадает с критическими периодами внутриутробного развития n при редком воздействии повреждающего фактора формируются характерные пороки развития
Тератогенным считается химический, физический или биологический фактор, отвечающий следующим критериям: n доказана связь между действием фактора и формированием порока развития n эпидемиологические данные подтверждают эту связь n действие повреждающего фактора совпадает с критическими периодами внутриутробного развития n при редком воздействии повреждающего фактора формируются характерные пороки развития
 Основные группы тератогенных факторов: n Лекарственные средства и химические вещества n Ионизирующее излучение n Метаболические нарушения и вредные привычки у беременной n Инфекции
Основные группы тератогенных факторов: n Лекарственные средства и химические вещества n Ионизирующее излучение n Метаболические нарушения и вредные привычки у беременной n Инфекции
 ЛЕКАРСТВЕННЫЕ СРЕДСТВА n Категория А. На основании контролируемых испытаний установлено, что лекарственные средства, входящие в эту группу, безвредны для плода как в I триместре, так и в поздние сроки беременности. Пример – хлорид калия. n Категория В. Экспериментальные исследования не выявили тератогенного действия, либо наблюдаемые у животных осложнения не обнаружены у детей, матери которых принимали лекарственные средства, входящие в эту группу, в I триместре беременности. Пример – инсулин.
ЛЕКАРСТВЕННЫЕ СРЕДСТВА n Категория А. На основании контролируемых испытаний установлено, что лекарственные средства, входящие в эту группу, безвредны для плода как в I триместре, так и в поздние сроки беременности. Пример – хлорид калия. n Категория В. Экспериментальные исследования не выявили тератогенного действия, либо наблюдаемые у животных осложнения не обнаружены у детей, матери которых принимали лекарственные средства, входящие в эту группу, в I триместре беременности. Пример – инсулин.
 n Категория С. У животных выявлено тератогенное действие препарата, контролируемых испытаний не проводилось, либо действие препарата не изучено. Пример – изониазид. n Категория D. Назначение препаратов сопряжено с некоторым риском для плода, однако польза от применения превосходит возможное побочное действие. Пример – диазепам. n Категория Х. В связи с доказанным тератогенным действием (у животных и у человека) препараты, входящие в эту группу, противопоказаны беременным и в период, предшествующий наступлению беременности. Риск, связанный с приемом препарата, значительно превышает пользу от его применения. Пример – тетрациклины, высокие дозы витамина А (более 8000 ЕД в сутки).
n Категория С. У животных выявлено тератогенное действие препарата, контролируемых испытаний не проводилось, либо действие препарата не изучено. Пример – изониазид. n Категория D. Назначение препаратов сопряжено с некоторым риском для плода, однако польза от применения превосходит возможное побочное действие. Пример – диазепам. n Категория Х. В связи с доказанным тератогенным действием (у животных и у человека) препараты, входящие в эту группу, противопоказаны беременным и в период, предшествующий наступлению беременности. Риск, связанный с приемом препарата, значительно превышает пользу от его применения. Пример – тетрациклины, высокие дозы витамина А (более 8000 ЕД в сутки).
 ИОНИЗИРУЮЩЕЕ ИЗЛУЧЕНИЕ Тератогенное влияние оказывают: радиоактивные осадки, лечение радиоактивным йодом, лучевая терапия. Радиоактивные вещества даже при их однократном поступлении в организм матери могут надолго задерживаться в нем, переходить через плацентарный барьер быть источником облучения плода в течение всего периода внутриутробного развития. В первую очередь поражаются три важнейшие системы – гормональная, иммунная и репродуктивная.
ИОНИЗИРУЮЩЕЕ ИЗЛУЧЕНИЕ Тератогенное влияние оказывают: радиоактивные осадки, лечение радиоактивным йодом, лучевая терапия. Радиоактивные вещества даже при их однократном поступлении в организм матери могут надолго задерживаться в нем, переходить через плацентарный барьер быть источником облучения плода в течение всего периода внутриутробного развития. В первую очередь поражаются три важнейшие системы – гормональная, иммунная и репродуктивная.
 Механизмы трансплацентарного перехода радионуклидов n гематогенный путь – свободный переход изотопов из крови матери в кровь плода через плацентарную мембрану; такой путь характерен для 131 I, 90 Sr n накопление радионуклидов в тканях плаценты с последующим воздействием на плод – трансурановые элементы n параплацентарный переход через плодные оболочки и околоплодные воды – радиоактивный плутоний
Механизмы трансплацентарного перехода радионуклидов n гематогенный путь – свободный переход изотопов из крови матери в кровь плода через плацентарную мембрану; такой путь характерен для 131 I, 90 Sr n накопление радионуклидов в тканях плаценты с последующим воздействием на плод – трансурановые элементы n параплацентарный переход через плодные оболочки и околоплодные воды – радиоактивный плутоний
 ВЫСОКИЕ ДОЗЫ ОБЛУЧЕНИЯ n Облучение в предимплантационный период, 2 – 4 недели: внутриутробная гибель (эмбриотоксический эффект) или плод развивается нормально. n Воздействие в период органогенеза, 4 – 12 недели: аномалии развития, уродства (тератогенный эффект): наиболее чувствительны мозг (микроцефалия, умственная отсталость), органы зрения (катаракта, микрофтальмия), система кроветворения, наблюдается задержка роста.
ВЫСОКИЕ ДОЗЫ ОБЛУЧЕНИЯ n Облучение в предимплантационный период, 2 – 4 недели: внутриутробная гибель (эмбриотоксический эффект) или плод развивается нормально. n Воздействие в период органогенеза, 4 – 12 недели: аномалии развития, уродства (тератогенный эффект): наиболее чувствительны мозг (микроцефалия, умственная отсталость), органы зрения (катаракта, микрофтальмия), система кроветворения, наблюдается задержка роста.
 n В период фетогенеза: а) 12 – 16 недели: общая задержка развития плода, задержка умственного развития, возникновение типичных проявлений лучевой болезни, повышенная смертность; б) после 20 недель последствия такие же, как и при облучении в постнатальном периоде: облысение, поражение кожи и слизистых оболочек, угнетение красного мозга. n Генетические воздействия – генные мутации, хромосомные аберрации, которые передаются по наследству.
n В период фетогенеза: а) 12 – 16 недели: общая задержка развития плода, задержка умственного развития, возникновение типичных проявлений лучевой болезни, повышенная смертность; б) после 20 недель последствия такие же, как и при облучении в постнатальном периоде: облысение, поражение кожи и слизистых оболочек, угнетение красного мозга. n Генетические воздействия – генные мутации, хромосомные аберрации, которые передаются по наследству.
 v Доза до 0, 25 Гр обычно не вызывает заметных отклонений в общем статусе облученных внутриутробно детей. v При дозе 0, 25 - 0, 5 Гр могут возникать отдельные отклонения в составе крови. v Доза 0, 5 - 1 Гр обуславливает нерезко выраженные изменения в картине крови, нарушение функции нервной и других систем. v Пороговой дозой для острого лучевого поражения принято считать однократное облучение в дозе 1 Гр.
v Доза до 0, 25 Гр обычно не вызывает заметных отклонений в общем статусе облученных внутриутробно детей. v При дозе 0, 25 - 0, 5 Гр могут возникать отдельные отклонения в составе крови. v Доза 0, 5 - 1 Гр обуславливает нерезко выраженные изменения в картине крови, нарушение функции нервной и других систем. v Пороговой дозой для острого лучевого поражения принято считать однократное облучение в дозе 1 Гр.
 НИЗКИЕ ДОЗЫ ОБЛУЧЕНИЯ n Осложнения беременности: гестозы, угроза прерывания беременности, гипертония и гипотония беременных, анемии беременных, внутриутробная гипоксия плода n Увеличение количества преждевременных (в 1, 6 раза) и запоздалых (в 3, 3 раза) родов n Осложнения в родах: гестозы, аномалии родовой деятельности, гипоксия плода, патология плаценты n Осложнения у новорожденных: уменьшение окружности головы, гипотрофия, увеличение инфекционной патологии, анемий, лимфаденопатий, эндемического зоба, кариеса
НИЗКИЕ ДОЗЫ ОБЛУЧЕНИЯ n Осложнения беременности: гестозы, угроза прерывания беременности, гипертония и гипотония беременных, анемии беременных, внутриутробная гипоксия плода n Увеличение количества преждевременных (в 1, 6 раза) и запоздалых (в 3, 3 раза) родов n Осложнения в родах: гестозы, аномалии родовой деятельности, гипоксия плода, патология плаценты n Осложнения у новорожденных: уменьшение окружности головы, гипотрофия, увеличение инфекционной патологии, анемий, лимфаденопатий, эндемического зоба, кариеса
 МЕТАБОЛИЧЕСКИЕ НАРУШЕНИЯ И ВРЕДНЫЕ ПРИВЫЧКИ n алкоголизм n курение n употребление наркотиков n длительная гипертермия n дефицит фолиевой кислоты n фенилкетонурия n андрогенсекретирующие опухоли n декомпенсированный сахарный диабет n эндемический зоб
МЕТАБОЛИЧЕСКИЕ НАРУШЕНИЯ И ВРЕДНЫЕ ПРИВЫЧКИ n алкоголизм n курение n употребление наркотиков n длительная гипертермия n дефицит фолиевой кислоты n фенилкетонурия n андрогенсекретирующие опухоли n декомпенсированный сахарный диабет n эндемический зоб
 АЛКОГОЛЬНЫЙ СИНДРОМ ПЛОДА 1. Пре- и/или постнатальная задержка роста – масса, длина и окружность головы на 10% меньше, чем в норме. 2. Поражение ЦНС (неврологические отклонения, отставание в умственном развитии, интеллектуальные нарушения). 3. Признаки лицевого дисморфизма (не менее 2) – микроцефалия, микрофтальмия или короткий разрез глаз, тонкая верхняя губа или недоразвитие верхней челюсти. 4. Пороки развития других органов.
АЛКОГОЛЬНЫЙ СИНДРОМ ПЛОДА 1. Пре- и/или постнатальная задержка роста – масса, длина и окружность головы на 10% меньше, чем в норме. 2. Поражение ЦНС (неврологические отклонения, отставание в умственном развитии, интеллектуальные нарушения). 3. Признаки лицевого дисморфизма (не менее 2) – микроцефалия, микрофтальмия или короткий разрез глаз, тонкая верхняя губа или недоразвитие верхней челюсти. 4. Пороки развития других органов.
 КУРЕНИЕ 1. Самопроизвольный аборт. 2. Предлежание плаценты. 3. Преждевременное излитие околоплодных вод. 4. Преждевременная отслойка плаценты. 5. СЗРП – наиболее частая патология у курящих беременных; она развивается на ранних сроках беременности и отражается на всех органах плода; вес новорожденных в среднем на 200 г меньше нормы. 6. Синдром внезапной детской смерти (у новорожденного).
КУРЕНИЕ 1. Самопроизвольный аборт. 2. Предлежание плаценты. 3. Преждевременное излитие околоплодных вод. 4. Преждевременная отслойка плаценты. 5. СЗРП – наиболее частая патология у курящих беременных; она развивается на ранних сроках беременности и отражается на всех органах плода; вес новорожденных в среднем на 200 г меньше нормы. 6. Синдром внезапной детской смерти (у новорожденного).
 УПОТРЕБЛЕНИЕ КОКАИНА 1. Самопроизвольный аборт. 2. Преждевременные роды. 3. Преждевременное излитие вод. 4. Внутриутробная гипоксия. 5. СЗРП (уменьшение окружности головки, роста и веса плода); 6. Гибель плода. 7. Нарушение физического и умственного развития ребенка.
УПОТРЕБЛЕНИЕ КОКАИНА 1. Самопроизвольный аборт. 2. Преждевременные роды. 3. Преждевременное излитие вод. 4. Внутриутробная гипоксия. 5. СЗРП (уменьшение окружности головки, роста и веса плода); 6. Гибель плода. 7. Нарушение физического и умственного развития ребенка.
 ГИПЕРТЕРМИЯ У детей, рожденных женщинами, болевшими инфекционными заболеваниями, сопровождавшимися длительной гипертермией, или часто посещавшими сауну в I триместре беременности, наблюдали следующие пороки развития: Ø задержка роста; Ø дефекты ЦНС – умственная отсталость, микроцефалия, гипотония мышц; Ø аномалии лица – гипоплазия или расщелина верхней губы и нёба, микрофтальмия, микрогнатия и недоразвитие ушных раковин; Ø малые аномалии конечностей, в том числе синдактилия (сращение пальцев).
ГИПЕРТЕРМИЯ У детей, рожденных женщинами, болевшими инфекционными заболеваниями, сопровождавшимися длительной гипертермией, или часто посещавшими сауну в I триместре беременности, наблюдали следующие пороки развития: Ø задержка роста; Ø дефекты ЦНС – умственная отсталость, микроцефалия, гипотония мышц; Ø аномалии лица – гипоплазия или расщелина верхней губы и нёба, микрофтальмия, микрогнатия и недоразвитие ушных раковин; Ø малые аномалии конечностей, в том числе синдактилия (сращение пальцев).
 ДЕФИЦИТ ФОЛИЕВОЙ КИСЛОТЫ может приводить к аномалиям ЦНС, поэтому всем планирующим беременность женщинам за несколько месяцев до беременности рекомендуется принимать фолиевую кислоту в целях профилактики.
ДЕФИЦИТ ФОЛИЕВОЙ КИСЛОТЫ может приводить к аномалиям ЦНС, поэтому всем планирующим беременность женщинам за несколько месяцев до беременности рекомендуется принимать фолиевую кислоту в целях профилактики.
 ФЕНИЛКЕТОНУРИЯ генетическое заболевание, связанное с дефицитом фермента, участвующего в превращении фенилаланина в тирозин, вызывает у плода умственную отсталость, микроцефалию, врождённые пороки сердца, снижение массы тела.
ФЕНИЛКЕТОНУРИЯ генетическое заболевание, связанное с дефицитом фермента, участвующего в превращении фенилаланина в тирозин, вызывает у плода умственную отсталость, микроцефалию, врождённые пороки сердца, снижение массы тела.
 ВИРИЛИЗИРУЮЩИЕ ОПУХОЛИ (например, арренобластома) вызывают маскулинизацию у женщины и псевдогермафродитические изменения у плода при условии, что пол плода женский (например, сращение больших половых губ и клиторомегалия).
ВИРИЛИЗИРУЮЩИЕ ОПУХОЛИ (например, арренобластома) вызывают маскулинизацию у женщины и псевдогермафродитические изменения у плода при условии, что пол плода женский (например, сращение больших половых губ и клиторомегалия).
 Для профилактики врожденных уродств сл учитывать следующие факторы 1. Медицинские препараты беременным следует назначать только те, которые испытаны в эксперименте на 3 видах животных и в 3 поколениях. 2. Препараты с молекулярным весом меньше 100 легко проходят через плаценту. 3. Чем ниже распад препарата на ионы, тем выше его проходимость через плаценту;
Для профилактики врожденных уродств сл учитывать следующие факторы 1. Медицинские препараты беременным следует назначать только те, которые испытаны в эксперименте на 3 видах животных и в 3 поколениях. 2. Препараты с молекулярным весом меньше 100 легко проходят через плаценту. 3. Чем ниже распад препарата на ионы, тем выше его проходимость через плаценту;
 4. Плацента хорошо проницаема до 32 недель беременности. 5. Проницаемость плаценты увеличивается при гипоксии и воспалении. 6. При высокой тератогенности любого вещества опасна малая доза. 7. Беременным женщинам необходимо исключить употребление алкоголя, табака, наркотиков.
4. Плацента хорошо проницаема до 32 недель беременности. 5. Проницаемость плаценты увеличивается при гипоксии и воспалении. 6. При высокой тератогенности любого вещества опасна малая доза. 7. Беременным женщинам необходимо исключить употребление алкоголя, табака, наркотиков.
 ВИРУСНЫЕ ИНФЕКЦИИ Полиомиелит, гепатиты А и В, грипп и натуральная оспа, у беременных протекают тяжело. Во время беременности повышен риск первичного заражения герпесом половых органов; инфекционным мононуклеозом; увеличивается риск развития диссеминированной инфекции, вызванной цитомегаловирусом.
ВИРУСНЫЕ ИНФЕКЦИИ Полиомиелит, гепатиты А и В, грипп и натуральная оспа, у беременных протекают тяжело. Во время беременности повышен риск первичного заражения герпесом половых органов; инфекционным мононуклеозом; увеличивается риск развития диссеминированной инфекции, вызванной цитомегаловирусом.
 БАКТЕРИАЛЬНЫЕ ИНФЕКЦИИ У беременных повышен риск заболевания при контакте с больными брюшным тифом, гонореей, листериозом (Listeria monocytogenes), а также инфекцией, вызванной Streptococcus pneumoniae. Кроме того, у беременных чаще встречается гематогенный туберкулез.
БАКТЕРИАЛЬНЫЕ ИНФЕКЦИИ У беременных повышен риск заболевания при контакте с больными брюшным тифом, гонореей, листериозом (Listeria monocytogenes), а также инфекцией, вызванной Streptococcus pneumoniae. Кроме того, у беременных чаще встречается гематогенный туберкулез.
 Грибковые инфекции. При заражении кокцидиоидозом у беременных повышен риск диссеминации инфекции. Протозойные инфекции – амебиаз, лямблиоз и токсоплазмоз – у беременных протекают в тяжелой форме. Кроме этого при беременности повышен риск и тяжесть осложнений при заболевании малярией.
Грибковые инфекции. При заражении кокцидиоидозом у беременных повышен риск диссеминации инфекции. Протозойные инфекции – амебиаз, лямблиоз и токсоплазмоз – у беременных протекают в тяжелой форме. Кроме этого при беременности повышен риск и тяжесть осложнений при заболевании малярией.

