Гиперандрогения у девочек.ppt
- Количество слайдов: 26
 Современные подходы к диагностике и лечению гиперандрогении у девочек ДИАНОВ О. А. кафедра эндокринологии ТГМА, министерство здравоохранения Тверской области, эндокринологический центр для детей Тверской области Тверь, 17. 11. 2011
Современные подходы к диагностике и лечению гиперандрогении у девочек ДИАНОВ О. А. кафедра эндокринологии ТГМА, министерство здравоохранения Тверской области, эндокринологический центр для детей Тверской области Тверь, 17. 11. 2011
 Синдром пре- и пубертатной гиперандрогении у девочек Пубертатный Препубертатный период • Преждевременное • Изолированное или адренархе– ускоренное пубархе изолированное ( «неправильный половое оволосение до пубертат» ) – половое оволосение, опережающее 8 лет развитие молочных желез • Синдром поликистозных яичников: гирсутизм, нарушение менструального цикла
Синдром пре- и пубертатной гиперандрогении у девочек Пубертатный Препубертатный период • Преждевременное • Изолированное или адренархе– ускоренное пубархе изолированное ( «неправильный половое оволосение до пубертат» ) – половое оволосение, опережающее 8 лет развитие молочных желез • Синдром поликистозных яичников: гирсутизм, нарушение менструального цикла
 Синдром неправильного пубертата у девочек: новый взгляд на старую проблему • Цель исследования: выявить распространенность и особенности течения неправильного полового созревания у девочек
Синдром неправильного пубертата у девочек: новый взгляд на старую проблему • Цель исследования: выявить распространенность и особенности течения неправильного полового созревания у девочек
 Дизайн исследования: • I этап – оценка полового развития (по Tanner) у 289 девочек 9 -16 лет • II этап – комплексное обследование 28 девочек с андрогензависимыми нарушениями полового развития: • клинико-анамнестический метод • УЗИ органов малого таза • транскраниальная нейросонография • исследование углеводного и липидного обмена
Дизайн исследования: • I этап – оценка полового развития (по Tanner) у 289 девочек 9 -16 лет • II этап – комплексное обследование 28 девочек с андрогензависимыми нарушениями полового развития: • клинико-анамнестический метод • УЗИ органов малого таза • транскраниальная нейросонография • исследование углеводного и липидного обмена
 I этап
I этап
 I этап
I этап
 II этап
II этап
 II этап
II этап
 Оставался открытым вопрос: • Что служит причиной развития друга – гиперандрогения или гиперинсулинизм?
Оставался открытым вопрос: • Что служит причиной развития друга – гиперандрогения или гиперинсулинизм?
 Факторы риска развития гиперандрогении • Низкий вес при рождении • Гиперандрогения у матери или сестер • Быстрая прибавка веса в препубертатном возрасте, избыток жировой ткани в верхней половине туловища ( «андроидный» тип ожирения)
Факторы риска развития гиперандрогении • Низкий вес при рождении • Гиперандрогения у матери или сестер • Быстрая прибавка веса в препубертатном возрасте, избыток жировой ткани в верхней половине туловища ( «андроидный» тип ожирения)
 Гиперандрогения: проблемы? • Нет четких представлений о патогенезе • Отсутствуют достоверные гормональные критерии • Основной критерий диагностики – исключение врожденных ферментативных дефектов стероидогенеза и опухолей, секретирующих андрогены
Гиперандрогения: проблемы? • Нет четких представлений о патогенезе • Отсутствуют достоверные гормональные критерии • Основной критерий диагностики – исключение врожденных ферментативных дефектов стероидогенеза и опухолей, секретирующих андрогены
 Заболевания, сопровождающиеся гиперандрогенией • Врожденная дисфункция коры надпочечников - высокий уровень 17 ОНР • Андрогенпродуцирующая опухоль надпочечника - высокий уровень ДГА-С • Андрогенпродуцирующая опухоль яичника -высокий уровень Т
Заболевания, сопровождающиеся гиперандрогенией • Врожденная дисфункция коры надпочечников - высокий уровень 17 ОНР • Андрогенпродуцирующая опухоль надпочечника - высокий уровень ДГА-С • Андрогенпродуцирующая опухоль яичника -высокий уровень Т
 Неклассическая форма ВДКН ( дефицит 21 -гидроксилазы) Клиника: преждевременное адренархе, пубертатная гиперандрогения, менструальная функция может оставаться сохранной Гормональный маркер - повышенный уровень 17 ОНР (базальный более 20 нмольл стимулированный синактеном – подъем более 60 нмольл) Генетический маркер – мутации гена СУР 21 (V 281 L, Р 30 L, P 452 S)
Неклассическая форма ВДКН ( дефицит 21 -гидроксилазы) Клиника: преждевременное адренархе, пубертатная гиперандрогения, менструальная функция может оставаться сохранной Гормональный маркер - повышенный уровень 17 ОНР (базальный более 20 нмольл стимулированный синактеном – подъем более 60 нмольл) Генетический маркер – мутации гена СУР 21 (V 281 L, Р 30 L, P 452 S)
 Изолированное преждевременное адренархе: клинические и лабораторные критерии • Изолированное лобковое иили аксиллярное оволосение у девочек до 8 лет • Отсутствие вирилизации наружных гениталий • Отсутствие ускорения роста и костного созревания • Гормональный маркер – ДГА-С, повышенный до пубертатного уровня (>1000 ммольл)
Изолированное преждевременное адренархе: клинические и лабораторные критерии • Изолированное лобковое иили аксиллярное оволосение у девочек до 8 лет • Отсутствие вирилизации наружных гениталий • Отсутствие ускорения роста и костного созревания • Гормональный маркер – ДГА-С, повышенный до пубертатного уровня (>1000 ммольл)
 Уровень ДГЭА-С у здоровых детей преи пубертатного возраста и у детей с преждевременным адренархе ДГЭА-С (нмольл) Препубертат Пубертат Таннер 3 Преждевременное адренархе
Уровень ДГЭА-С у здоровых детей преи пубертатного возраста и у детей с преждевременным адренархе ДГЭА-С (нмольл) Препубертат Пубертат Таннер 3 Преждевременное адренархе
 Диагностические клинические критерии гиперандрогении (синдром поликистозных яичников) • Клиническая гиперандрогения: гирсутизм, acnae • Олигименорея или аменорея • Двустороннее увеличение яичников с кистозными изменениями: объем яичников>8 мл, множественные кисты >6 -10
Диагностические клинические критерии гиперандрогении (синдром поликистозных яичников) • Клиническая гиперандрогения: гирсутизм, acnae • Олигименорея или аменорея • Двустороннее увеличение яичников с кистозными изменениями: объем яичников>8 мл, множественные кисты >6 -10
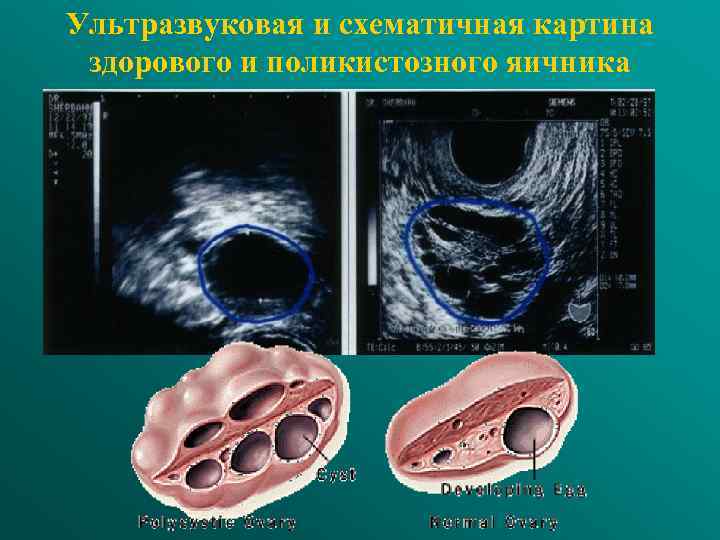 Ультразвуковая и схематичная картина здорового и поликистозного яичника
Ультразвуковая и схематичная картина здорового и поликистозного яичника
 Лабораторные критерии гиперандрогении • • Повышение соотношения ЛГ/ФСГ>2, 5 -3 Повышение уровня свободного тестостерона Снижение уровня секссвязывающего глобулина Повышение уровня 17 ОНР на стимуляцию аналогом ЛГ-РГ • Гиперинсулинемия и инсулинорезистентность
Лабораторные критерии гиперандрогении • • Повышение соотношения ЛГ/ФСГ>2, 5 -3 Повышение уровня свободного тестостерона Снижение уровня секссвязывающего глобулина Повышение уровня 17 ОНР на стимуляцию аналогом ЛГ-РГ • Гиперинсулинемия и инсулинорезистентность
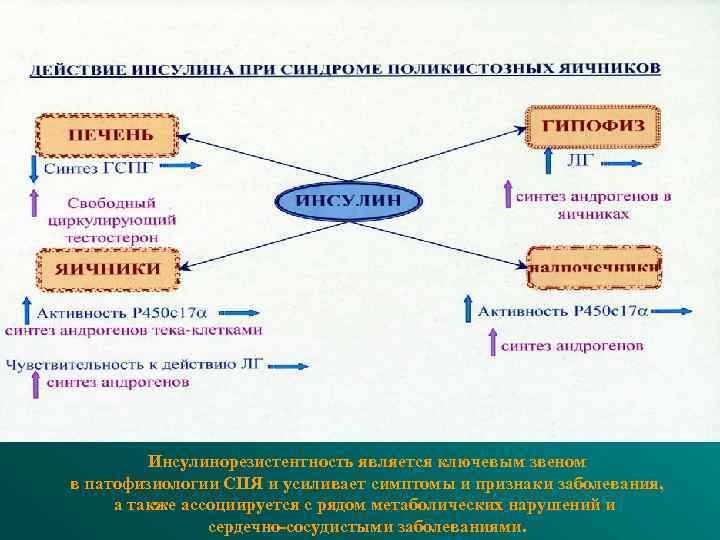 Инсулинорезистентность является ключевым звеном в патофизиологии СПЯ и усиливает симптомы и признаки заболевания, а также ассоциируется с рядом метаболических нарушений и сердечно-сосудистыми заболеваниями.
Инсулинорезистентность является ключевым звеном в патофизиологии СПЯ и усиливает симптомы и признаки заболевания, а также ассоциируется с рядом метаболических нарушений и сердечно-сосудистыми заболеваниями.
 Механизм инсулинорезистентности при гиперандрогении • Причина: снижение фосфорилирования тирозина и повышение фосфолирирования серина • Следствие: блокада внутриклеточного передатчика сигнала -тирозинкиназы, приводящая к инсулинорезистентности
Механизм инсулинорезистентности при гиперандрогении • Причина: снижение фосфорилирования тирозина и повышение фосфолирирования серина • Следствие: блокада внутриклеточного передатчика сигнала -тирозинкиназы, приводящая к инсулинорезистентности
 Лабораторные критерии гиперинсулинемии и инсулинорезистентности • Повышение уровня базального ИРИ >15 нмольл • HOMA: ИРИ×глюкоза/22, 5 (Норма<2, 77) • CARO: глюкоза/ИРИ (Норма>0, 33)
Лабораторные критерии гиперинсулинемии и инсулинорезистентности • Повышение уровня базального ИРИ >15 нмольл • HOMA: ИРИ×глюкоза/22, 5 (Норма<2, 77) • CARO: глюкоза/ИРИ (Норма>0, 33)
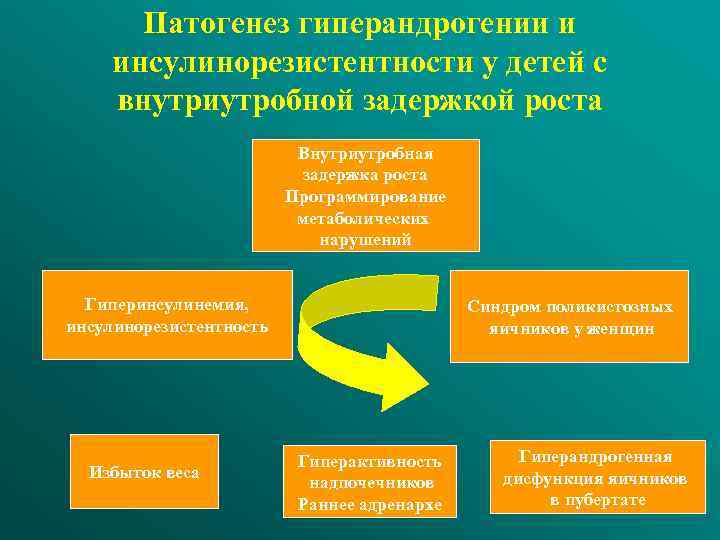 Патогенез гиперандрогении и инсулинорезистентности у детей с внутриутробной задержкой роста Внутриутробная задержка роста Программирование метаболических нарушений Гиперинсулинемия, инсулинорезистентность Избыток веса Синдром поликистозных яичников у женщин Гиперактивность надпочечников Раннее адренархе Гиперандрогенная дисфункция яичников в пубертате
Патогенез гиперандрогении и инсулинорезистентности у детей с внутриутробной задержкой роста Внутриутробная задержка роста Программирование метаболических нарушений Гиперинсулинемия, инсулинорезистентность Избыток веса Синдром поликистозных яичников у женщин Гиперактивность надпочечников Раннее адренархе Гиперандрогенная дисфункция яичников в пубертате
 Подходы к терапии • Лечение преждевременного адренархе не требуется • Лечение неклассической формы ВДКН – глюкокортикоиды только при ускорении КВ, вирилизации гениталий • «Необходим здоровый нигилизм в отношении терапии ВДКН, НК» Siegel S. F. • «Всякое сомнение в диагнозе «ВДКН, НК» должно приводить к отказу от терапии» Rosenfield R. L.
Подходы к терапии • Лечение преждевременного адренархе не требуется • Лечение неклассической формы ВДКН – глюкокортикоиды только при ускорении КВ, вирилизации гениталий • «Необходим здоровый нигилизм в отношении терапии ВДКН, НК» Siegel S. F. • «Всякое сомнение в диагнозе «ВДКН, НК» должно приводить к отказу от терапии» Rosenfield R. L.
 Лечение гиперандрогении Коррекция кожного вирилизма Антиандрогены: • Диане 35 • Жанин • Ярина • Верошпирон • Флутамид Нормализация менструальной функции • Гестагены (дюфастон) • Кломифен-цитрат • Электрокоагуляция персистирующих фолликулов При наличии гиперинсулинемии и инсулинорезистентности - синтетайзеры инсулина (метформин)
Лечение гиперандрогении Коррекция кожного вирилизма Антиандрогены: • Диане 35 • Жанин • Ярина • Верошпирон • Флутамид Нормализация менструальной функции • Гестагены (дюфастон) • Кломифен-цитрат • Электрокоагуляция персистирующих фолликулов При наличии гиперинсулинемии и инсулинорезистентности - синтетайзеры инсулина (метформин)
 Схемы применения антиандрогенов • Диане 35 (35 мкг этинилэстрадиола, 2 мг андрокура) : с 5 по 25 день цикла в течении 9 -12 месяцев • Жанин (30 мкг этинилэстрадиола, 2 мг диеногеста): с 5 по 25 день цикла в течении 9 -12 месяцев • Верошпирон 150 -200 мгсутки с 14 по 25 день цикла • Флутамид 250 -500 мгсутки в непрерывном режиме
Схемы применения антиандрогенов • Диане 35 (35 мкг этинилэстрадиола, 2 мг андрокура) : с 5 по 25 день цикла в течении 9 -12 месяцев • Жанин (30 мкг этинилэстрадиола, 2 мг диеногеста): с 5 по 25 день цикла в течении 9 -12 месяцев • Верошпирон 150 -200 мгсутки с 14 по 25 день цикла • Флутамид 250 -500 мгсутки в непрерывном режиме
 «Основной критерий в выборе терапии синдрома поликистозных яичников – интуиция врача» Пищулин А. А.
«Основной критерий в выборе терапии синдрома поликистозных яичников – интуиция врача» Пищулин А. А.


