ЭОВ для студентов.ppt
- Количество слайдов: 42

Современные методы профилактики и интенсивной терапии эмболии околоплодными водами

Эмболия околоплодными водами (ЭОВ) – это патологическое состояние, обусловленное попаданием амниотической жидкости в кровеносное русло роженицы, характеризующееся развитием шока и острой коагулопатией.

Актуальность Частота развития эмболии околоплодными водами (ОВ) составляет от 1 случая на 1300 до 1 на 80 000 родов, смертность от данной патологии составляет 80 - 90%. В структуре материнской смертности ЭОВ занимает от 1, 2 до 16, 5%. Высокая смертность при ЭОВ обусловлена трудностью ранней диагностики, стремительным развитием заболевания и неэффективностью лечения в поздние сроки.

Предрасполагающие факторы развития ЭОВ Во время беременности: закрытая травма, падение ушиб живота; многоводие, многоплодная беременность; возрастные и многорожавшие женщины; преждевременная отслойка нормальной и патологически расположенной плаценты; искусственное прерывание беременности в поздних сроках гестации.

Предрасполагающие факторы развития ЭОВ Во время родов: ручной массаж матки и сдавливание матки извне; применение больших доз стимулирующих маточных средств; преждевременная отслойка плаценты; преждевременное отхождение околоплодных вод; дискоординация родовой деятельности.

Предрасполагающие факторы развития ЭОВ Во время операции кесарева сечения: избыточное давление на матку извне и во время извлечения плода; «выдавливание» ребенка через разрез на матке, не соответствующий размерам плода.

Пути проникновения околоплодных вод в кровь женщины: трансплацентарный (через дефекты плаценты); трансцервикальный (через сосуды шейки при ее разрывах); через межворсинчатое пространство (при преждевременной отслойке нормально расположенной плаценты, при предлежании плаценты); через сосуды любого участка матки при нарушении их целостности (разрыв матки, операция кесарева сечения).

Условия проникновения амниотической жидкости в кровь женщины: Существенное превышение амниотического давления над венозным. Зияние венозных сосудов матки.

Что касается первого условия – превышения амниотического давления над венозным, – то, при отсутствии родовой деятельности, амниотическое давление составляет около 8 мм вод. ст. , а венозное – около 10 мм вод. ст. На высоте схваток эти показатели равны соответственно 20 и 40 мм вод. ст. , то есть первого условия для возникновения амниотической эмболии в норме нет ни в покое, ни на высоте схваток.

Амниотическое давление может превысить венозное при: стремительных родах; тазовом предлежании плода; крупном плоде или многоплодной беременности; ригидной шейке матки; несвоевременно вскрытом плодном пузыре.

Среди предрасполагающих к амниотической эмболии факторов выделяют стимуляцию родовой деятельности окситоцином. Следует иметь в виду, что при операции кесарева сечения инфузия окситоцина со скоростью 10 капель/мин уже сама по себе может приводить к развитию артериальной гипотонии.

Зияние сосудов матки – второе непременное условие амниотической эмболии, которое наблюдается при: преждевременной отслойке плаценты и при её предлежании; при любом оперативном вмешательстве на матке – кесаревом сечении, ручном обследовании матки и отделении последа; послеродовой атонии матки.

Таким образом, различная патология беременности и родов, а также сопутствующая гиповолемия любой этиологии, в том числе и ятрогенная, чреваты опасностью амниотической эмболии.

Клиническая физиология ЭОВ укладывается в две главные формы кардиопульмональный шок и коагулопатию, но нередко эти формы различаются лишь по времени и степени их проявления состоит из двух фаз: развитие шока и сердечно-легочной недостаточности; ДВС - синдром

По разным данным гибель плода при выраженной клинической картине составляет от 50% до 80%. Из них большая часть (90%) погибает интранатально. Основной причиной гибели является внутриутробная асфиксия. Эти данные говорят о том, что аутоинфузия ОВ незамедлительно сказывается на состоянии плода. С другой стороны, резкое нарушение состояния плода приводит к поступлению в ОВ мекония. Такие ОВ становятся более токсичными и вызывают более тяжелые нарушения гемодинамики.

Клиника эмболии околоплодными водами Клинические проявления развиваются чаще в 1 м или во 2 -м периодах родов, реже – в последовом или раннем послеродовом периодах. Обычно, на фоне бурных схваток, на фоне внешнего благополучия, внезапно развивается картина острой сердечнососудистой недостаточности: цианоз лица и конечностей; АД снижается, становится минимальным; тахикардия, пульс слабого наполнения; озноб, одышка, лихорадка;

дыхание редкое или учащенное, поверхностное, нередко типа Чейн - Стокса; судороги (клонические, а затем тонические); потеря сознания и кома; прогрессирует отек легких (кашель с отхождением пенистой мокроты, цианоз, влажные хрипы); острая правожелудочковой недостаточность (смещение границ сердца вправо, ритм галопа, акцент второго тона на легочной артерии).

По преобладанию тех или иных симптомов в клинической картине выделяют следующие формы ЭОВ: коллаптоидная; геморрагическая; судорожная; отечная; молниеносная, характеризующаяся быстрым, злокачественным течением.

Диагностика основана на клинической картине и дополнительных методах исследования. ЭКГ. Регистрируется синусовая или пароксизмальная тахикардия, снижение вольтажа зубцов Р и Т и др. Рентгенография грудной клетки. В легких наблюдается интерстициальный отек, могут быть зоны инфарктов.

Исследование системы гемостаза. Для ориентировочной диагностики имеет значение определение времени свертывания крови и времени спонтанного лизиса сгустка. Для принятия решения об объеме терапии необходимо исследование в полном объеме (тромбоцтиты, Д-димеры, ПДФ, АЧТВ и т. д. ). В случаях с летальным исходом диагноз ставится при патологоанатомическом вскрытии. Наблюдается расширение правого желудочка, отек и кровоизлияния в легких.

Лечение эмболии околоплодными водами ЭОВ является прогностически неблагоприятной ургентной патологией. Ее исход во многом определяется своевременным началом терапии. Лечение должно сопровождаться мониторированием центральной гемодинамики, кислотно-щелочного равновесия, электролитов крови, свертывающей системы крови.
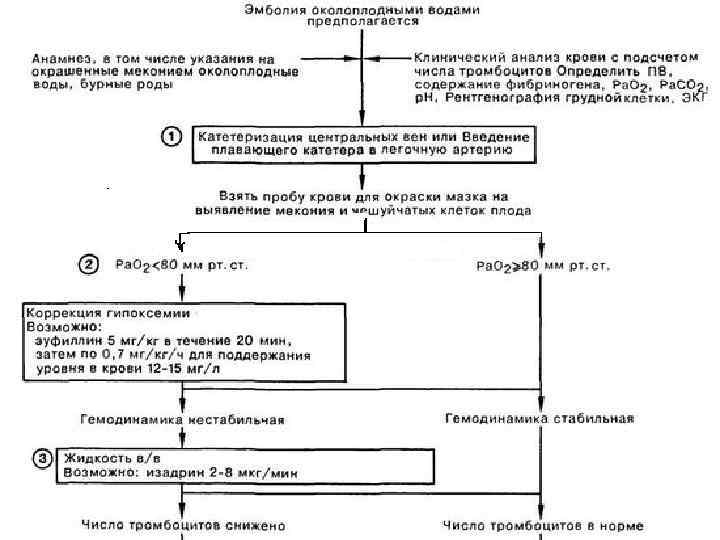

показано немедленное родоразрешение абдоминальным или влагалищным путем (в зависимости от конкретной ситуации). параллельно проводятся реанимационные мероприятия.

При кардиопульмональном шоке: комплекс мер сердечно-легочной реанимации ликвидация бронхоспазма и артериолоспазма: Pg. E 2 (простенон) в/в по 1 мл (при отсутствии эффекта – повторное введение в той же дозе до получения эффекта) ацетилсалициловая кислота (аспизоль) – до 1 г в/в, индометацин в/м – 60 мг х 2 р/сут. (максимальная доза не более 200 мг/сут. ) дроперидол с фентанилом в/в по 1 -2 мл; гепарин 15 -20 т. ЕД в/в (немедленно!). Кортикостероиды, алупент в/в, антигистамины, эуфилин в/в.

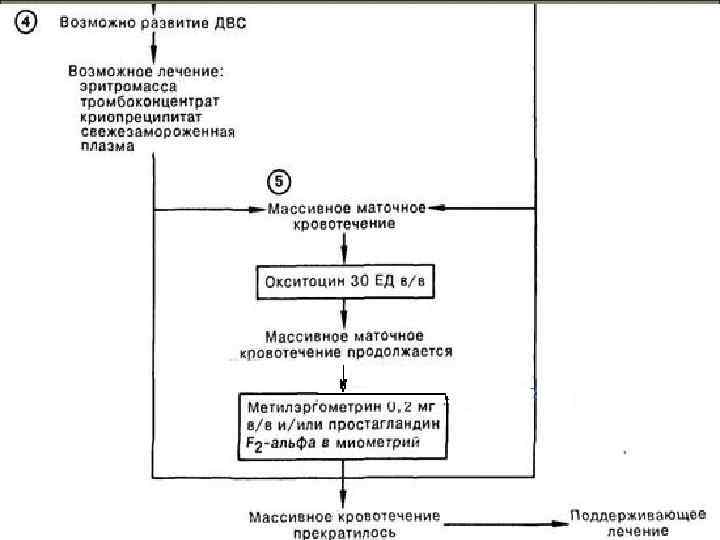
Коррекция КОС. Устранение гиповолемии: в/в струйно (капельно) декстраны + кристаллоиды (под контролем ЦВД и гемодинамики). Профилактика ДВС синдрома и гипокоагуляционного кровотечения – СЗП, криопреципитат

Коагулопатическое маточное кровотечение Все мероприятия выполняют быстро и одновременно: возмещение кровопотери (солевые растворы, гидроксиэтилированный крахмал 10% раствор, компоненты крови). Предпочтение следует отдавать компонентам крови, так к коагулопатии потребления может присоединиться коагулопатия разведения!

по фазное применение криоплазменноантиферментного комплекса: – свежезамороженная плазма 15 мл/кг (как источник факторов свертывания); – криопреципитат 10 -15 ЕД на 1 кг массы тела (как источник фибриногена); – ингибиторы протеолиза: контрикал 100 000200 000 ЕД одномоментно (либо овомин, трасилол или гордокс в соответствующих дозировках): – преднизалон 150 -200 мг; – тромбоциторноя масса 1 ед. на 10 кг массы тела (при падении Тг до 70 х109/л.

При наличии открытой раневой поверхности и продолжающемся коагулопатическом кровотечении введение гепарина противопоказано! остановка маточного кровотечения: – введение утеротонических средств в/в (10 ЕД окситоцина или раствор метилэргометрина 0. 02% до 2 мл, либо в одном шприце окситоцин 5 ЕД + метилэргометрин 0, 02% 1 мл);

Дополнительные методы остановки кровотечения. ручное обследование полости матки, удаление остатков последа. двуручное сдавление матки. сдавление брюшной аорты с контролем пульсации бедренной артерии. Если дополнительные методы остановки кровотечения не дают эффекта показана лапаротомия с целью удаления матки или перевязки сосудов!

В качестве антианафилактических средств и для борьбы с шоком в/в вводят метилпреднизолон в дозе 30 мг на кг веса в сутки.

После успешной реанимации или при амниотической эмболии, которая не требовала её, интенсивная терапия может быть условно разделена на три группы действий: I. Подавление реакций, вызвавших кардиопульмональный шок. II. Лечение коагулопатии.

Профилактика эмболии околоплодными водами Профилактика ЭОВ заключается в выявлении наличия факторов риска у беременной женщины. На основании их комбинаций возможно математическое прогнозирование вероятности развития ЭОВ в родах. На основании литературных данных выбраны 14 наиболее часто встречающихся факторов риска. Они распределены на 2 группы:

I. Факторы риска, способствующие сенсибилизации организма к ОВ: - гестозы; - количество родов 3 и более; - количество абортов 3 и более; - возраст – старше 35 лет.

II. Факторы риска, способствующие попаданию ОВ в материнский кровоток: - предлежание плаценты; - разрывы шейки матки; - несвоевременное излитие ОВ; - чрезмерная стимуляция родовой деятельности окситоцином;

- дискоординированная родовая деятельность; - бурная родовая деятельность; - крупный плод; - низкое венозное давление у роженицы; - преждевременная отслойка нормально расположенной плаценты.

При сочетании 2 факторов – риск составляет 30%; При сочетании 3 факторов – риск составляет 50%; При сочетании 4 факторов – риск 70 -90% и выше.

Активная профилактика ЭОВ при подготовке к родоразрешению и в родах Восполнение ОЦК, физиологическая гемодилюция: – инфузия 1000 мл 0, 9% раствора Na. CL или других плазмозамещающих растворов;

Назначение антикоагулянтов и дезагрегантов перед родоразрешением в течение 1 -2 суток: – НМГ (фрагмин, фраксипарин или клексан) подкожно; – курантил 0, 5% - 4 мл внутривенно; – инфузия реополиглюкина не более 400 мл;

Лечение хронического ДВС: трансфузия СЗП 10 мл/кг, лучше гепаринизированная СЗП (1 ЕД гепарина на 1 мл плазмы); Ранняя амниотомия, которую производят перед кесаревым сечением, до родов или в начале их 1 -го периода;

Введение после извлечения или рождения плода профилактической дозы Pg. E 2 (простенон) 1 мл внутривенно: Положение роженицы лежа на боку в 1 -м периоде родов; Пролонгированная ИВЛ после оперативного родоразрешения при высоком риске ЭОВ.

ЭОВ для студентов.ppt