SLR_neonate.pptx
- Количество слайдов: 64
 СОВРЕМЕННЫЕ АСПЕКТЫ СЕРДЕЧНОЛЕГОЧНОЙ РЕАНИМАЦИИ НОВОРОЖДЕННЫХ В РОДИЛЬНОМ ЗАЛЕ
СОВРЕМЕННЫЕ АСПЕКТЫ СЕРДЕЧНОЛЕГОЧНОЙ РЕАНИМАЦИИ НОВОРОЖДЕННЫХ В РОДИЛЬНОМ ЗАЛЕ

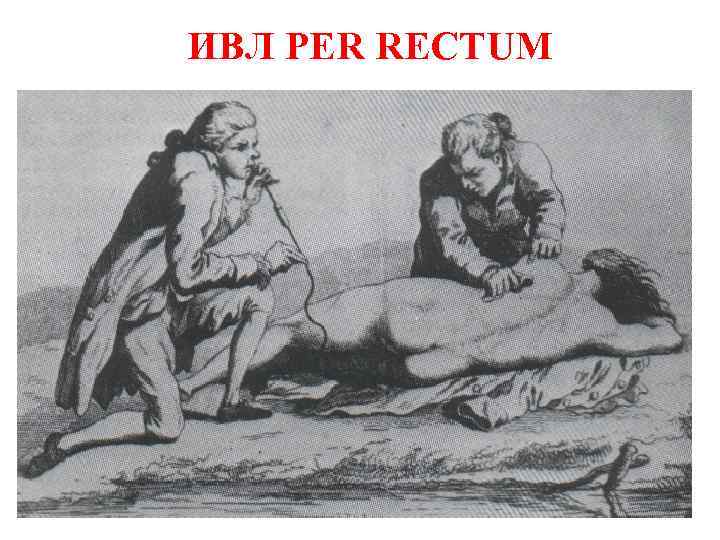 ИВЛ PER RECTUM
ИВЛ PER RECTUM
 ПЕРВАЯ СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ Анна Грин, родом из Стемпл Бартона, Оксфордшир, была нанята сэром Томасом Ридом в качестве прислуги. Ей было 22 года, и она была крепкой девушкой среднего роста, полной и не лишенной привлекательных черт. Ее совратил внук хозяина Джеффри Рид, от которого она забеременела и вскоре родила недоношенного мертвого мальчика. Глядя на страшный вид мертворожденного ребенка, люди обвинили ее в убийстве. Она была взята под стражу, и суд приговорил ее к повешению в субботу 14 декабря 1650 года. Казнь состоялась на площади Кэтл-ярд в Оксфорде. Затем тело положили в гроб и отнесли в частный дом, где жил доктор Уильям Петти. Когда открыли гроб, У. Петти и помогавший ему доктор Томас Уиллис услышали какоето клокотание в ее груди. Тогда они вынули ее из гроба, разжали зубы и влили в рот горячительное питье, а затем стали растирать ей руки и ноги. Через четверть часа снова влили в рот горячительное и стали щекотать ей глотку птичьим пером. Тут она открыла глаза. Тогда доктора вскрыли ее вены и выпустили 5 унций крови (около 140 мл). Продолжая растирать руки и ноги, они наложили на них жгуты, еще раз дали внутрь горячительное, а чтобы добавить тепло кишечнику, поставили горячий одорифицирующий клистир. После этого ее положили в согретую постель вместе с другой женщиной в качестве грелки, чтобы сберечь ее тепло. Через 12 часов Анна начала говорить, а через 24 часа смогла свободно отвечать на вопросы. Через два дня она полностью восстановила память на все, что было до момента казни. Через четыре дня стала нормально есть, а через месяц поправилась полностью. Она вернулась в деревню, где прожила еще пятнадцать лет, вышла замуж и родила троих детей.
ПЕРВАЯ СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ Анна Грин, родом из Стемпл Бартона, Оксфордшир, была нанята сэром Томасом Ридом в качестве прислуги. Ей было 22 года, и она была крепкой девушкой среднего роста, полной и не лишенной привлекательных черт. Ее совратил внук хозяина Джеффри Рид, от которого она забеременела и вскоре родила недоношенного мертвого мальчика. Глядя на страшный вид мертворожденного ребенка, люди обвинили ее в убийстве. Она была взята под стражу, и суд приговорил ее к повешению в субботу 14 декабря 1650 года. Казнь состоялась на площади Кэтл-ярд в Оксфорде. Затем тело положили в гроб и отнесли в частный дом, где жил доктор Уильям Петти. Когда открыли гроб, У. Петти и помогавший ему доктор Томас Уиллис услышали какоето клокотание в ее груди. Тогда они вынули ее из гроба, разжали зубы и влили в рот горячительное питье, а затем стали растирать ей руки и ноги. Через четверть часа снова влили в рот горячительное и стали щекотать ей глотку птичьим пером. Тут она открыла глаза. Тогда доктора вскрыли ее вены и выпустили 5 унций крови (около 140 мл). Продолжая растирать руки и ноги, они наложили на них жгуты, еще раз дали внутрь горячительное, а чтобы добавить тепло кишечнику, поставили горячий одорифицирующий клистир. После этого ее положили в согретую постель вместе с другой женщиной в качестве грелки, чтобы сберечь ее тепло. Через 12 часов Анна начала говорить, а через 24 часа смогла свободно отвечать на вопросы. Через два дня она полностью восстановила память на все, что было до момента казни. Через четыре дня стала нормально есть, а через месяц поправилась полностью. Она вернулась в деревню, где прожила еще пятнадцать лет, вышла замуж и родила троих детей.
 ПЕРВЫЕ РЕАНИМАТОЛОГИ Томас Уиллис (1622 -1675) Уильям Петти (1623 -1687)
ПЕРВЫЕ РЕАНИМАТОЛОГИ Томас Уиллис (1622 -1675) Уильям Петти (1623 -1687)
 ОТКУДА ЕСТЬ ПОШЛА СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ НОВОРОЖДЕННЫХ? «В 1537 году у английской королевы Джейн Сеймур началась преждевременная родовая деятельность, которая не прогрессировала. Доктора могли или провести кесарево сечение (без применения анестетиков, так их тогда не было) или позволить плоду умереть. Первый выбор был связан с неизбежной смертью матери. Об этом было сообщено супругу Джейн королю Генриху VIII, который приказал врачам «спасти ребенка любыми средствами, а другую женщину мы сможем найти» . Ребенок стал королем Эдвардом VI. » (Tonse N. K. Raju, 1999)
ОТКУДА ЕСТЬ ПОШЛА СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ НОВОРОЖДЕННЫХ? «В 1537 году у английской королевы Джейн Сеймур началась преждевременная родовая деятельность, которая не прогрессировала. Доктора могли или провести кесарево сечение (без применения анестетиков, так их тогда не было) или позволить плоду умереть. Первый выбор был связан с неизбежной смертью матери. Об этом было сообщено супругу Джейн королю Генриху VIII, который приказал врачам «спасти ребенка любыми средствами, а другую женщину мы сможем найти» . Ребенок стал королем Эдвардом VI. » (Tonse N. K. Raju, 1999)
 ОТКУДА ЕСТЬ ПОШЛА СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ НОВОРОЖДЕННЫХ?
ОТКУДА ЕСТЬ ПОШЛА СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ НОВОРОЖДЕННЫХ?
 ОТКУДА ЕСТЬ ПОШЛА СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ НОВОРОЖДЕННЫХ? 1513 год - врач из Франкфурта Rosslin написал первое пособие для акушерок – «The Rose Garden for Pregnant Women and Midwives» 1830 год – доктор Gunn в своей книге Gunn’s Domestic Medicine or a Poor Man’s Friend призывал акушерок делать все возможное для спасения жизни новорожденного ребенка. Если обычные средства медицины того времени (обтирание холодной водой, кровопускание) не помогали, он говорил, что «легкие должны быть наполнены воздухом обычным шприцом вводимого в одну из ноздрей когда другая и рот были крепко сжаты» . Джеймс Бланделл (1790 -1878), шотландский акушер, возможно был первым, кто применил механическое
ОТКУДА ЕСТЬ ПОШЛА СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ НОВОРОЖДЕННЫХ? 1513 год - врач из Франкфурта Rosslin написал первое пособие для акушерок – «The Rose Garden for Pregnant Women and Midwives» 1830 год – доктор Gunn в своей книге Gunn’s Domestic Medicine or a Poor Man’s Friend призывал акушерок делать все возможное для спасения жизни новорожденного ребенка. Если обычные средства медицины того времени (обтирание холодной водой, кровопускание) не помогали, он говорил, что «легкие должны быть наполнены воздухом обычным шприцом вводимого в одну из ноздрей когда другая и рот были крепко сжаты» . Джеймс Бланделл (1790 -1878), шотландский акушер, возможно был первым, кто применил механическое
 ОТКУДА ЕСТЬ ПОШЛА СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ НОВОРОЖДЕННЫХ? Первый аппарат искусственной вентиляции легких для проведения интермиттирующей вентиляции под положительным давлением у новорожденных детей ( «aerophore pulmonaire» ) был предложен французским акушером Gairal. Аппарат представлял собой резиновую грушу, соединенную с J-подобной трубкой. При введении этой трубки в верхние дыхательные пути ребенка можно было нагнетать воздух в легкие под повышенным давлением. В аппарате Fell-O’Dwyer применялся ножной мех соединенный с луковицеподобным приложением.
ОТКУДА ЕСТЬ ПОШЛА СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ НОВОРОЖДЕННЫХ? Первый аппарат искусственной вентиляции легких для проведения интермиттирующей вентиляции под положительным давлением у новорожденных детей ( «aerophore pulmonaire» ) был предложен французским акушером Gairal. Аппарат представлял собой резиновую грушу, соединенную с J-подобной трубкой. При введении этой трубки в верхние дыхательные пути ребенка можно было нагнетать воздух в легкие под повышенным давлением. В аппарате Fell-O’Dwyer применялся ножной мех соединенный с луковицеподобным приложением.
 ОТКУДА ЕСТЬ ПОШЛА СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ НОВОРОЖДЕННЫХ? 1891 год - Tarnier было опубликовано первое сообщение по использованию кислорода для лечения недоношенных детей 1912 год - Blackfan разработал устройство для забора крови у новорожденных 1917 год - Yllpo рекомендовал интрагастральное применение кислорода 1923 год - Sisbury ввел катетеризацию вены пупочного канатика Середина 1960 г. - Уильям Коунховен предложил использовать закрытый массаж сердца 1963 год - Redding первым сообщил о высокой эффективности эпинефрина при восстановлении сердечной деятельности у взрослых Начало 1980 годов - Эндотрахеальное введение препаратов для сердечнолегочной реанимации стало стандартом во взрослой практике. Для этого использовались метараминол, атропин, диазепам, лидокаин, изопротеренол, налоксон и эпинефрин (MADLINE). В середине 1980 -х Greenberg и соавторы экспериментально и клинически подтвердили высокую эффективность эндотрахеального введения эпинефрина и во время реанимации новорожденных.
ОТКУДА ЕСТЬ ПОШЛА СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ НОВОРОЖДЕННЫХ? 1891 год - Tarnier было опубликовано первое сообщение по использованию кислорода для лечения недоношенных детей 1912 год - Blackfan разработал устройство для забора крови у новорожденных 1917 год - Yllpo рекомендовал интрагастральное применение кислорода 1923 год - Sisbury ввел катетеризацию вены пупочного канатика Середина 1960 г. - Уильям Коунховен предложил использовать закрытый массаж сердца 1963 год - Redding первым сообщил о высокой эффективности эпинефрина при восстановлении сердечной деятельности у взрослых Начало 1980 годов - Эндотрахеальное введение препаратов для сердечнолегочной реанимации стало стандартом во взрослой практике. Для этого использовались метараминол, атропин, диазепам, лидокаин, изопротеренол, налоксон и эпинефрин (MADLINE). В середине 1980 -х Greenberg и соавторы экспериментально и клинически подтвердили высокую эффективность эндотрахеального введения эпинефрина и во время реанимации новорожденных.
 НА ЧЕМ БАЗИРУЮТСЯ СОВРЕМЕННЫЕ ПРИНЦИПЫ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ Методическое письмо № 15 -4/10/2 -3204 от 21 апреля 2010 года Министерства здравоохранения и социального развития Российской Федерации «Первичная и реанимационная помощь новорожденным детям» .
НА ЧЕМ БАЗИРУЮТСЯ СОВРЕМЕННЫЕ ПРИНЦИПЫ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ Методическое письмо № 15 -4/10/2 -3204 от 21 апреля 2010 года Министерства здравоохранения и социального развития Российской Федерации «Первичная и реанимационная помощь новорожденным детям» .
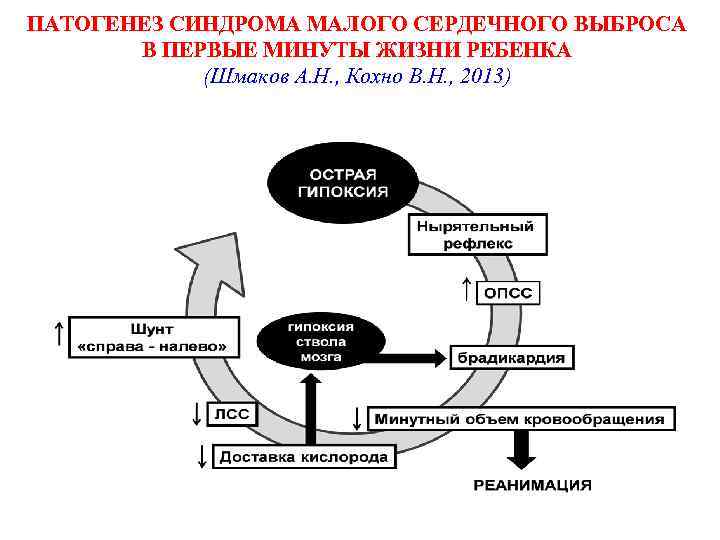 ПАТОГЕНЕЗ СИНДРОМА МАЛОГО СЕРДЕЧНОГО ВЫБРОСА В ПЕРВЫЕ МИНУТЫ ЖИЗНИ РЕБЕНКА (Шмаков А. Н. , Кохно В. Н. , 2013)
ПАТОГЕНЕЗ СИНДРОМА МАЛОГО СЕРДЕЧНОГО ВЫБРОСА В ПЕРВЫЕ МИНУТЫ ЖИЗНИ РЕБЕНКА (Шмаков А. Н. , Кохно В. Н. , 2013)
 ПРИЗНАКИ ЖИВОРОЖДЕНИЯ 1. Самостоятельное дыхание 2. Наличие сердцебиения 3. Пульсация пуповины 4. Произвольные движения мышц
ПРИЗНАКИ ЖИВОРОЖДЕНИЯ 1. Самостоятельное дыхание 2. Наличие сердцебиения 3. Пульсация пуповины 4. Произвольные движения мышц
 ПРЕЖДЕ ЧЕМ НАЧИНАТЬ ЛЕЧИТЬ, НАДО … Ответить на четыре вопроса: 1. Доношенный ли ребенок? 2. Околоплодные воды чистые, явные признаки инфекции отсутствуют? 3. Есть ли крик? 4. Мышечный тонус удовлетворительный?
ПРЕЖДЕ ЧЕМ НАЧИНАТЬ ЛЕЧИТЬ, НАДО … Ответить на четыре вопроса: 1. Доношенный ли ребенок? 2. Околоплодные воды чистые, явные признаки инфекции отсутствуют? 3. Есть ли крик? 4. Мышечный тонус удовлетворительный?
 ЧТО НЕОБХОДИМО НОВОРОЖДЕННОМУ В КРИТИЧЕСКОМ СОСТОЯНИИ Оценить риск необходимости проведения мероприятий сердечно-легочной реанимации СОГРЕТЬ Начать ВВЛ под положительным давлением Интубировать трахею Обсушить, стимулировать дыхание Придать правильное положение, обеспечить проходимость ВДП При необходимости начать оксигенотерапию ЗМС МЕДИКАМЕНТЫ
ЧТО НЕОБХОДИМО НОВОРОЖДЕННОМУ В КРИТИЧЕСКОМ СОСТОЯНИИ Оценить риск необходимости проведения мероприятий сердечно-легочной реанимации СОГРЕТЬ Начать ВВЛ под положительным давлением Интубировать трахею Обсушить, стимулировать дыхание Придать правильное положение, обеспечить проходимость ВДП При необходимости начать оксигенотерапию ЗМС МЕДИКАМЕНТЫ
 ЧТО НАДО СДЕЛАТЬ ДО ТОГО, КАК ВЗЯТЬ В РУКИ ЛАРИНГОСКОП? ПЕРВЫЕ 60 СЕКУНД – «ЗОЛОТАЯ МИНУТА» 1. Обеспечьте источник тепла, начните согревать ребенка 2. Обеспечьте адекватную проходимость дыхательных путей 3. Обсушите кожу ребенка 4. Проведите тактильную стимуляцию
ЧТО НАДО СДЕЛАТЬ ДО ТОГО, КАК ВЗЯТЬ В РУКИ ЛАРИНГОСКОП? ПЕРВЫЕ 60 СЕКУНД – «ЗОЛОТАЯ МИНУТА» 1. Обеспечьте источник тепла, начните согревать ребенка 2. Обеспечьте адекватную проходимость дыхательных путей 3. Обсушите кожу ребенка 4. Проведите тактильную стимуляцию
 ПРИЗНАКИ КАРДИОРЕСПИРАТОРНОГО ДИСТРЕССА • • Одышка, тахипноэ Нарушение биомеханики дыхания «Стонущее дыхание» ЧСС < 100
ПРИЗНАКИ КАРДИОРЕСПИРАТОРНОГО ДИСТРЕССА • • Одышка, тахипноэ Нарушение биомеханики дыхания «Стонущее дыхание» ЧСС < 100
 ФАКТОРЫ РИСКА РОЖДЕНИЯ РЕБЕНКА, НУЖДАЮЩЕГОСЯ В СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ Дородовые факторы 1. Сахарный диабет у матери 2. Артериальная гипертензия беременных 3. Хроническая гипертензия 4. Анемия или изоиммунизация плода 5. Смерть плода или новорожденного ребенка в анамнезе 6. Кровотечения во втором или третьем триместре беременности 7. Инфекция матери 8. Экстрагенитальная патология матери (болезни сердца, почек, легких, ЦНС, щитовидной железы) 9. Многоводие 10. Маловодие 11. Преждевременный разрыв околоплодных оболочек 12. Водянка плода 13. Переношенность 14. Многоплодная беременность 15. Задержка внутриутробного развития 16. Использование во время беременности магния сульфата 17. Использование во время беременности адреноблокаторов 18. Наркомания у матери 19. Аномалии или врожденные пороки развития плода 20. Сниженная двигательная активность плода 21. Отсутствие дородового медицинского наблюдения 22. Возраст матери менее 16 или более 35 лет
ФАКТОРЫ РИСКА РОЖДЕНИЯ РЕБЕНКА, НУЖДАЮЩЕГОСЯ В СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ Дородовые факторы 1. Сахарный диабет у матери 2. Артериальная гипертензия беременных 3. Хроническая гипертензия 4. Анемия или изоиммунизация плода 5. Смерть плода или новорожденного ребенка в анамнезе 6. Кровотечения во втором или третьем триместре беременности 7. Инфекция матери 8. Экстрагенитальная патология матери (болезни сердца, почек, легких, ЦНС, щитовидной железы) 9. Многоводие 10. Маловодие 11. Преждевременный разрыв околоплодных оболочек 12. Водянка плода 13. Переношенность 14. Многоплодная беременность 15. Задержка внутриутробного развития 16. Использование во время беременности магния сульфата 17. Использование во время беременности адреноблокаторов 18. Наркомания у матери 19. Аномалии или врожденные пороки развития плода 20. Сниженная двигательная активность плода 21. Отсутствие дородового медицинского наблюдения 22. Возраст матери менее 16 или более 35 лет
 ФАКТОРЫ РИСКА РОЖДЕНИЯ РЕБЕНКА, НУЖДАЮЩЕГОСЯ В СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ Интранатальные факторы 1. Кесарево сечение по экстренным показаниям 2. Наложение щипцов или вакуум-экстракция 3. Тазовые или иные аномальные предлежания 4. Преждевременные роды 5. Индуцированные/ стремительные роды 6. Хориоамнионит 7. Длительный безводный период (более 18 часов до родов) 8. Длительный первый период родов (более 24 часов) 9. Длительный второй период родов (более 2 часов) 10. Макросомия 11. Стойкая брадикардия у плода 12. Угрожаемый характер сердечного ритма плода 13. Использование наркоза во время родов 14. Маточная тетания 15. Назначение матери наркотических средств за четыре часа до родов 16. Мекониальное загрязнение околоплодных вод 17. Выпадение пуповины 18. Отслойка плаценты 19. Предлежание плаценты 20. Значительное кровотечение в родах
ФАКТОРЫ РИСКА РОЖДЕНИЯ РЕБЕНКА, НУЖДАЮЩЕГОСЯ В СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ Интранатальные факторы 1. Кесарево сечение по экстренным показаниям 2. Наложение щипцов или вакуум-экстракция 3. Тазовые или иные аномальные предлежания 4. Преждевременные роды 5. Индуцированные/ стремительные роды 6. Хориоамнионит 7. Длительный безводный период (более 18 часов до родов) 8. Длительный первый период родов (более 24 часов) 9. Длительный второй период родов (более 2 часов) 10. Макросомия 11. Стойкая брадикардия у плода 12. Угрожаемый характер сердечного ритма плода 13. Использование наркоза во время родов 14. Маточная тетания 15. Назначение матери наркотических средств за четыре часа до родов 16. Мекониальное загрязнение околоплодных вод 17. Выпадение пуповины 18. Отслойка плаценты 19. Предлежание плаценты 20. Значительное кровотечение в родах
 ПОКАЗАНИЯ К ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ В РОДИЛЬНОМ ЗАЛЕ • Отсутствие дыхания • Нерегулярное дыхание (судорожное дыхание типа «gasping» ) • ЧСС менее 100/минуту
ПОКАЗАНИЯ К ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ В РОДИЛЬНОМ ЗАЛЕ • Отсутствие дыхания • Нерегулярное дыхание (судорожное дыхание типа «gasping» ) • ЧСС менее 100/минуту
 МЕТОДЫ ПРОВЕДЕНИЯ ИВЛ В РОДИЛЬНОМ ЗАЛЕ • • Саморасправляющимся мешком Поточнорасправляющимся мешком Ручным аппаратом ИВЛ с Т-коннектором Конвекционным аппаратом ИВЛ
МЕТОДЫ ПРОВЕДЕНИЯ ИВЛ В РОДИЛЬНОМ ЗАЛЕ • • Саморасправляющимся мешком Поточнорасправляющимся мешком Ручным аппаратом ИВЛ с Т-коннектором Конвекционным аппаратом ИВЛ
 Лицевые дыхательные маски Маска должна закрывать рот и нос ребенка и плотно прилегать к лицу от переносицы (не накладываясь на глаза) до подбородка (не выступая за него). Для эффективной вентиляции под положительным давлением через маску необходима герметичность ее прилегания к коже лица.
Лицевые дыхательные маски Маска должна закрывать рот и нос ребенка и плотно прилегать к лицу от переносицы (не накладываясь на глаза) до подбородка (не выступая за него). Для эффективной вентиляции под положительным давлением через маску необходима герметичность ее прилегания к коже лица.
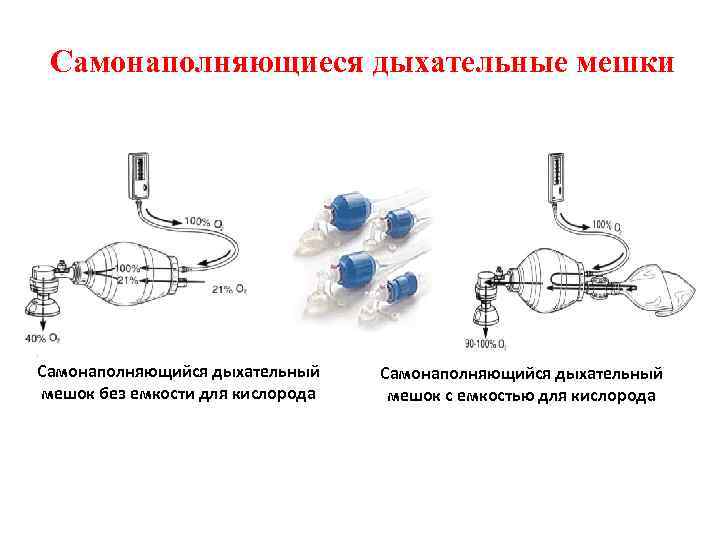 Самонаполняющиеся дыхательные мешки Самонаполняющийся дыхательный мешок без емкости для кислорода Самонаполняющийся дыхательный мешок с емкостью для кислорода
Самонаполняющиеся дыхательные мешки Самонаполняющийся дыхательный мешок без емкости для кислорода Самонаполняющийся дыхательный мешок с емкостью для кислорода
 ИВЛ ЧЕРЕЗ МАСКУ МЕШКОМ «AMBU»
ИВЛ ЧЕРЕЗ МАСКУ МЕШКОМ «AMBU»
 ОСОБЕННОСТИ ПРОВЕДЕНИЯ ИВЛ В РОДИЛЬНОМ ЗАЛЕ 1. У доношенного ребенка при отсутствии дыхания первые два-три вдоха необходимо осуществлять с давлением на вдохе 30 -40 см Н 2 О 2. В ряде случаев может потребоваться увеличение давления на вдохе до 45 -50 см Н 2 О 3. При наличии попыток самостоятельного дыхания пиковое давление на вдохе должно составлять около 20 -25 см Н 2 О 4. Соотношение вдоха к выдоху = 1 : 1 5. Частота дыхания = 40 -60/минуту
ОСОБЕННОСТИ ПРОВЕДЕНИЯ ИВЛ В РОДИЛЬНОМ ЗАЛЕ 1. У доношенного ребенка при отсутствии дыхания первые два-три вдоха необходимо осуществлять с давлением на вдохе 30 -40 см Н 2 О 2. В ряде случаев может потребоваться увеличение давления на вдохе до 45 -50 см Н 2 О 3. При наличии попыток самостоятельного дыхания пиковое давление на вдохе должно составлять около 20 -25 см Н 2 О 4. Соотношение вдоха к выдоху = 1 : 1 5. Частота дыхания = 40 -60/минуту
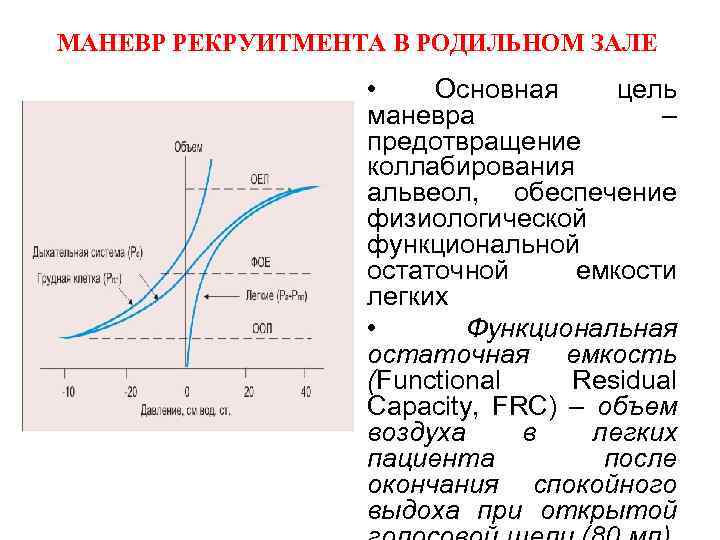 МАНЕВР РЕКРУИТМЕНТА В РОДИЛЬНОМ ЗАЛЕ • Основная цель маневра – предотвращение коллабирования альвеол, обеспечение физиологической функциональной остаточной емкости легких • Функциональная остаточная емкость (Functional Residual Capacity, FRC) – объем воздуха в легких пациента после окончания спокойного выдоха при открытой
МАНЕВР РЕКРУИТМЕНТА В РОДИЛЬНОМ ЗАЛЕ • Основная цель маневра – предотвращение коллабирования альвеол, обеспечение физиологической функциональной остаточной емкости легких • Функциональная остаточная емкость (Functional Residual Capacity, FRC) – объем воздуха в легких пациента после окончания спокойного выдоха при открытой
 МАНЕВР РЕКРУИТМЕНТА В РОДИЛЬНОМ ЗАЛЕ • У доношенных маневр рекруитмента осуществляется путем поддержания пикового давления на вдохе, равного 30 см Н 2 О в течение 5 секунд • У недоношенных новорожденных маневр осуществляется путем поддержания пикового давления на вдохе, равного 20 см Н 2 О в течение 5 -10 секунд • Маневр выполняется однократно при отсутствии самостоятельного дыхания до начала ИВЛ
МАНЕВР РЕКРУИТМЕНТА В РОДИЛЬНОМ ЗАЛЕ • У доношенных маневр рекруитмента осуществляется путем поддержания пикового давления на вдохе, равного 30 см Н 2 О в течение 5 секунд • У недоношенных новорожденных маневр осуществляется путем поддержания пикового давления на вдохе, равного 20 см Н 2 О в течение 5 -10 секунд • Маневр выполняется однократно при отсутствии самостоятельного дыхания до начала ИВЛ
 ПОКАЗАНИЯ К ПРИМЕНЕНИЮ ОРОФАРИНГЕАЛЬНОГО ВОЗДУХОВОДА ПРИ СЛР В РОДИЛЬНОМ ЗАЛЕ • Двусторонняя атрезия хоан • Синдром Пьера. Робена
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ ОРОФАРИНГЕАЛЬНОГО ВОЗДУХОВОДА ПРИ СЛР В РОДИЛЬНОМ ЗАЛЕ • Двусторонняя атрезия хоан • Синдром Пьера. Робена
 ПОКАЗАНИЯ К ИНТУБАЦИИ ТРАХЕИ ВО ВРЕМЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ В РОДИЛЬНОМ ЗАЛЕ 1. Необходимость в санации трахеобронхиального дерева у новорожденных с синдромом аспирации мекония 2. Неэффективная или длительная вентиляция легких с помощью дыхательного мешка и маски 3. Необходимость в проведении закрытого массажа сердца 4. Рождение новорожденного ребенка с ЭНМТ или врожденными пороками развития, требующими экстренного хирургического вмешательства 5. Необходимость в профилактическом введении препаратов экзогенного сурфактанта у новорожденных со сроком гестации менее 27 недель
ПОКАЗАНИЯ К ИНТУБАЦИИ ТРАХЕИ ВО ВРЕМЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ В РОДИЛЬНОМ ЗАЛЕ 1. Необходимость в санации трахеобронхиального дерева у новорожденных с синдромом аспирации мекония 2. Неэффективная или длительная вентиляция легких с помощью дыхательного мешка и маски 3. Необходимость в проведении закрытого массажа сердца 4. Рождение новорожденного ребенка с ЭНМТ или врожденными пороками развития, требующими экстренного хирургического вмешательства 5. Необходимость в профилактическом введении препаратов экзогенного сурфактанта у новорожденных со сроком гестации менее 27 недель
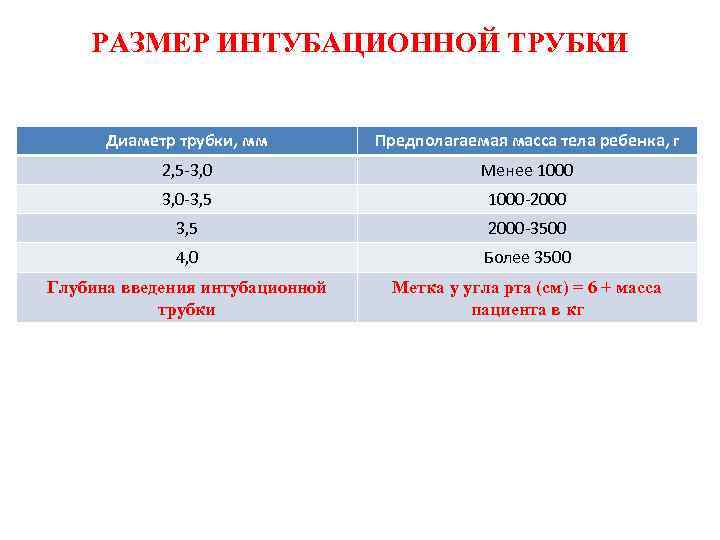 РАЗМЕР ИНТУБАЦИОННОЙ ТРУБКИ Диаметр трубки, мм Предполагаемая масса тела ребенка, г 2, 5 -3, 0 Менее 1000 3, 0 -3, 5 1000 -2000 3, 5 2000 -3500 4, 0 Более 3500 Глубина введения интубационной трубки Метка у угла рта (см) = 6 + масса пациента в кг
РАЗМЕР ИНТУБАЦИОННОЙ ТРУБКИ Диаметр трубки, мм Предполагаемая масса тела ребенка, г 2, 5 -3, 0 Менее 1000 3, 0 -3, 5 1000 -2000 3, 5 2000 -3500 4, 0 Более 3500 Глубина введения интубационной трубки Метка у угла рта (см) = 6 + масса пациента в кг
 ПОЛОЖЕНИЕ ИНТУБАЦИОННОЙ ТРУБКИ 1. Увеличение ЧСС 2. Капнография 3. Адекватная экскурсия грудной клетки 4. Наличие конденсата на стенках эндотрахеальной трубки 5. Равномерное проведение дыхательных шумов при аускультации
ПОЛОЖЕНИЕ ИНТУБАЦИОННОЙ ТРУБКИ 1. Увеличение ЧСС 2. Капнография 3. Адекватная экскурсия грудной клетки 4. Наличие конденсата на стенках эндотрахеальной трубки 5. Равномерное проведение дыхательных шумов при аускультации
 НУЖЕН ЛИ КИСЛОРОД ПРИ ПРОВЕДЕНИИ ИВЛ В РОДИЛЬНОМ ЗАЛЕ? • У новорожденных со сроком гестации менее 28 недель ИВЛ необходимо начинать дыхательной смесью с Fi. O 2 = 0, 3 -0, 4 • У новорожденных со сроком гестации более 28 недель ИВЛ необходимо начинать дыхательной смесью с Fi. O 2 = 0, 21
НУЖЕН ЛИ КИСЛОРОД ПРИ ПРОВЕДЕНИИ ИВЛ В РОДИЛЬНОМ ЗАЛЕ? • У новорожденных со сроком гестации менее 28 недель ИВЛ необходимо начинать дыхательной смесью с Fi. O 2 = 0, 3 -0, 4 • У новорожденных со сроком гестации более 28 недель ИВЛ необходимо начинать дыхательной смесью с Fi. O 2 = 0, 21
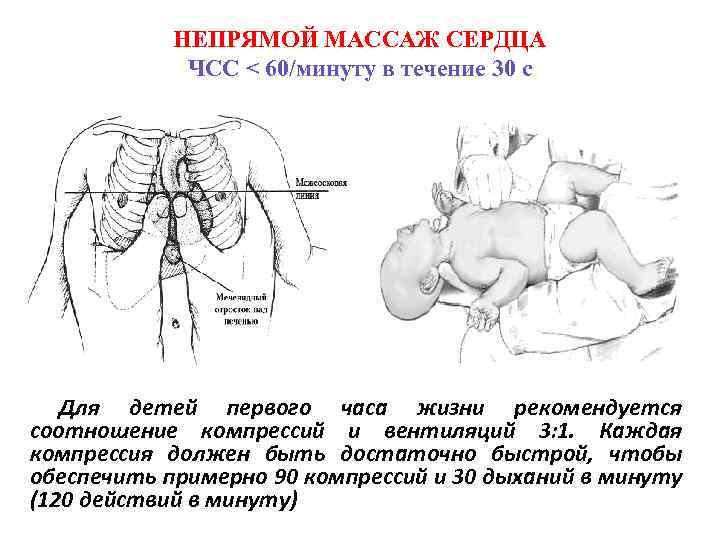 НЕПРЯМОЙ МАССАЖ СЕРДЦА ЧСС < 60/минуту в течение 30 с Для детей первого часа жизни рекомендуется соотношение компрессий и вентиляций 3: 1. Каждая компрессия должен быть достаточно быстрой, чтобы обеспечить примерно 90 компрессий и 30 дыханий в минуту (120 действий в минуту)
НЕПРЯМОЙ МАССАЖ СЕРДЦА ЧСС < 60/минуту в течение 30 с Для детей первого часа жизни рекомендуется соотношение компрессий и вентиляций 3: 1. Каждая компрессия должен быть достаточно быстрой, чтобы обеспечить примерно 90 компрессий и 30 дыханий в минуту (120 действий в минуту)
 МЕДИКАМЕНТЫ • Волемическая нагрузка: - 0, 9% раствор хлорида натрия, 10 мл/кг - кровь, 10 мл/кг • Раствор эпинефрина (1 : 10 000 или 0. 1 мг/мл) Доза: 0, 01 -0, 03 мг/кг, внутривенно, болюсно
МЕДИКАМЕНТЫ • Волемическая нагрузка: - 0, 9% раствор хлорида натрия, 10 мл/кг - кровь, 10 мл/кг • Раствор эпинефрина (1 : 10 000 или 0. 1 мг/мл) Доза: 0, 01 -0, 03 мг/кг, внутривенно, болюсно
 Адреналин 0. 1% - 1. 0 q Стимуляция электрической и механической деятельности сердца q Улучшение доставки кислорода к сердцу q автоматизма сердца q Увеличение ЧСС q сократимости миокарда q системного сосудистого сопротивления q АД
Адреналин 0. 1% - 1. 0 q Стимуляция электрической и механической деятельности сердца q Улучшение доставки кислорода к сердцу q автоматизма сердца q Увеличение ЧСС q сократимости миокарда q системного сосудистого сопротивления q АД
 КОГДА ПОКАЗАНА ВОЛЕМИЧЕСКАЯ НАГРУЗКА? • • - Наличие острой кровопотери Подозрение на дефицит ОЦК: бледность кожи недостаточная перфузия тканей слабое наполнение пульса на периферических и магистральных артериях
КОГДА ПОКАЗАНА ВОЛЕМИЧЕСКАЯ НАГРУЗКА? • • - Наличие острой кровопотери Подозрение на дефицит ОЦК: бледность кожи недостаточная перфузия тканей слабое наполнение пульса на периферических и магистральных артериях
 НАТРИЯ ГИДРОКАРБОНАТ Традиционный подход: -Ацидемия уменьшает сократимость миокарда, повышает ОПСС, приводит к снижению АД, сопровождается отрицательным хронотропным эффектом - Ацидоз уменьшает чувствительность рецепторов к катехоламинам, снижает вероятность умпешного исхода сердечнолегочной реанимации
НАТРИЯ ГИДРОКАРБОНАТ Традиционный подход: -Ацидемия уменьшает сократимость миокарда, повышает ОПСС, приводит к снижению АД, сопровождается отрицательным хронотропным эффектом - Ацидоз уменьшает чувствительность рецепторов к катехоламинам, снижает вероятность умпешного исхода сердечнолегочной реанимации
 НАТРИЯ ГИДРОКАРБОНАТ ОДНАКО: - При наличии лактат-ацидоза введение растворов натрия гидрокарбоната приводит к значительному снижению артериального давления и сердечного выброса Назначение натрия гидрокарбоната приводит к развитию внутриклеточного ацидоза кардиомиоцитов, что уменьшает вероятность успешного исхода сердечнолегочной реанимации
НАТРИЯ ГИДРОКАРБОНАТ ОДНАКО: - При наличии лактат-ацидоза введение растворов натрия гидрокарбоната приводит к значительному снижению артериального давления и сердечного выброса Назначение натрия гидрокарбоната приводит к развитию внутриклеточного ацидоза кардиомиоцитов, что уменьшает вероятность успешного исхода сердечнолегочной реанимации
 НАТРИЯ ГИДРОКАРБОНАТ ОДНАКО: - Назначение гипертонического раствора натрия гидрокарбоната уменьшает вероятность успешного исхода сердечнолегочной реанимации, так как сопровождается уменьшением коронарного перфузионного давления (разница между диастолическим давлением в аорте и правом предсердии)
НАТРИЯ ГИДРОКАРБОНАТ ОДНАКО: - Назначение гипертонического раствора натрия гидрокарбоната уменьшает вероятность успешного исхода сердечнолегочной реанимации, так как сопровождается уменьшением коронарного перфузионного давления (разница между диастолическим давлением в аорте и правом предсердии)
 ЭФФЕКТИВАНОСТЬ СЛР ОПРЕДЕЛЯЕТСЯ НЕ НАЗНАЧЕНИЕМ СОДЫ, А …
ЭФФЕКТИВАНОСТЬ СЛР ОПРЕДЕЛЯЕТСЯ НЕ НАЗНАЧЕНИЕМ СОДЫ, А …
 РАСТВОР НАТРИЯ ГИДРОКАРБОНАТА • Рутинное назначение натрия гидрокарбоната в дозе 1 мэквкг приводит к гипернатриемии, гиперосмолярности и метаболическому алкалозу • Гиперосмолярность и метаболический алкалоз приводят к увеличению смертности • Из 19 ретроспективных исследований эффективности назначения натрия гидрокарбоната при проведении СЛР у взрослых в 11 не было выявлено достоверной разницы в смертности и других исходах, в 8 – продемонстрировано отрицательное влияние соды на исход.
РАСТВОР НАТРИЯ ГИДРОКАРБОНАТА • Рутинное назначение натрия гидрокарбоната в дозе 1 мэквкг приводит к гипернатриемии, гиперосмолярности и метаболическому алкалозу • Гиперосмолярность и метаболический алкалоз приводят к увеличению смертности • Из 19 ретроспективных исследований эффективности назначения натрия гидрокарбоната при проведении СЛР у взрослых в 11 не было выявлено достоверной разницы в смертности и других исходах, в 8 – продемонстрировано отрицательное влияние соды на исход.
 ЭФФЕКТИВНОСТЬ НАТРИЯ ГИДРОКАРБОНАТА ПРИ СЛР У НОВОРОЖДЕННЫХ • Имеется единственное рандомизированное исследование, в которое вошло 55 новорожденных, родившихся в состоянии асфиксии. • Все дети, участвующие в исследовании, были разделены на две группы: I группа – назначение натрия гидрокарбоната (27 человек) II группа – назначение 5% раствора декстрозы (28 человек) Разницы в смертности, частоте развития неврологических отклонений, энцефалопатии, судорог, ВЖК не получено (Lokesh, 2004).
ЭФФЕКТИВНОСТЬ НАТРИЯ ГИДРОКАРБОНАТА ПРИ СЛР У НОВОРОЖДЕННЫХ • Имеется единственное рандомизированное исследование, в которое вошло 55 новорожденных, родившихся в состоянии асфиксии. • Все дети, участвующие в исследовании, были разделены на две группы: I группа – назначение натрия гидрокарбоната (27 человек) II группа – назначение 5% раствора декстрозы (28 человек) Разницы в смертности, частоте развития неврологических отклонений, энцефалопатии, судорог, ВЖК не получено (Lokesh, 2004).
 РАСТВОР НАТРИЯ ГИДРОКАРБОНАТА • Нет ни одного исследования, демонстрирующего эффективность назначения соды при проведении сердечно-легочной реанимации, независимо от возраста пациентов. • Отрицательные эффекты натрия гидрокарбоната: -Гиперосмолярность - Гипернатриемия - Метаболический алкалоз Уменьшение внутриклеточного р. Н кардиомиоцитов - Снижение коронарного пефузионного давления
РАСТВОР НАТРИЯ ГИДРОКАРБОНАТА • Нет ни одного исследования, демонстрирующего эффективность назначения соды при проведении сердечно-легочной реанимации, независимо от возраста пациентов. • Отрицательные эффекты натрия гидрокарбоната: -Гиперосмолярность - Гипернатриемия - Метаболический алкалоз Уменьшение внутриклеточного р. Н кардиомиоцитов - Снижение коронарного пефузионного давления
 РАСТВОР НАТРИЯ ГИДРОКАРБОНАТА ПОКАЗАНИЯ: 1. Декомпенсированный метаболический ацидоз (р. Н < 7, 0; BE > - 12 ммоль/л) 2. Отсутствие эффекта от непрямого массажа сердца, введения адреналина и восполнения ОЦК на фоне адекватной ИВЛ NB!: Используется только 0, 5 М раствор натрия гидрокарбоната! (1 мл = 0, 5 мэкв) Доза: 2 мэкв/кг или 4 мл/кг 4% раствора Способ введения: Скорость введения =
РАСТВОР НАТРИЯ ГИДРОКАРБОНАТА ПОКАЗАНИЯ: 1. Декомпенсированный метаболический ацидоз (р. Н < 7, 0; BE > - 12 ммоль/л) 2. Отсутствие эффекта от непрямого массажа сердца, введения адреналина и восполнения ОЦК на фоне адекватной ИВЛ NB!: Используется только 0, 5 М раствор натрия гидрокарбоната! (1 мл = 0, 5 мэкв) Доза: 2 мэкв/кг или 4 мл/кг 4% раствора Способ введения: Скорость введения =
 РАСТВОР НАТРИЯ ГИДРОКАРБОНАТА Раствор Формула для расчета Натрия гидрокарбонат 2, 1% V (Na. HCO 3), мл = BE x масса тела (кг) x 1, 2 Натрия гидрокарбонат 4, 2% V (Na. HCO 3), мл = BE x масса тела (кг) x 0, 6 Натрия гидрокарбонат 8, 4% V (Na. HCO 3), мл = BE x масса тела (кг) x 0, 3
РАСТВОР НАТРИЯ ГИДРОКАРБОНАТА Раствор Формула для расчета Натрия гидрокарбонат 2, 1% V (Na. HCO 3), мл = BE x масса тела (кг) x 1, 2 Натрия гидрокарбонат 4, 2% V (Na. HCO 3), мл = BE x масса тела (кг) x 0, 6 Натрия гидрокарбонат 8, 4% V (Na. HCO 3), мл = BE x масса тела (кг) x 0, 3
 ЦЕРЕБРАЛЬНАЯ ГИПОТЕРМИЯ – ЧТО-ТО НОВОЕ ИЛИ ДАВНО ЗАБЫТОЕ СТАРОЕ?
ЦЕРЕБРАЛЬНАЯ ГИПОТЕРМИЯ – ЧТО-ТО НОВОЕ ИЛИ ДАВНО ЗАБЫТОЕ СТАРОЕ?
 КРИТЕРИИ ЭФФЕКТИВНОСТИ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ • Регулярное и эффективное самостоятельное дыхание • ЧСС более 100/минуту
КРИТЕРИИ ЭФФЕКТИВНОСТИ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ • Регулярное и эффективное самостоятельное дыхание • ЧСС более 100/минуту
 ОКОНЧАНИЕ МЕРОПРИЯТИЙ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ В РОДИЛЬНОМ ЗАЛЕ «Если через 10 минут от начала проведения реанимационных мероприятий в полном объеме у ребенка отсутствует сердцебиение, реанимационные мероприятия в родильном зале следует прекратить»
ОКОНЧАНИЕ МЕРОПРИЯТИЙ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ В РОДИЛЬНОМ ЗАЛЕ «Если через 10 минут от начала проведения реанимационных мероприятий в полном объеме у ребенка отсутствует сердцебиение, реанимационные мероприятия в родильном зале следует прекратить»
 ИСПОЛЬЗОВАНИЕ CPAP В РОДИЛЬНОМ ЗАЛЕ ПОКАЗАНИЯ: 1. Срок гестации 27 -32 недели 2. Наличие регулярного самостоятельного дыхания (даже стонущего) при ЧСС > 100/минуту Используется Fi. O 2 = 0, 21 и PEEP = 5 см Н 2 О
ИСПОЛЬЗОВАНИЕ CPAP В РОДИЛЬНОМ ЗАЛЕ ПОКАЗАНИЯ: 1. Срок гестации 27 -32 недели 2. Наличие регулярного самостоятельного дыхания (даже стонущего) при ЧСС > 100/минуту Используется Fi. O 2 = 0, 21 и PEEP = 5 см Н 2 О
 ВВЕДЕНИЕ ЭКЗОГЕННОГО СУРФАКТАНТА В РОДИЛЬНОМ ЗАЛЕ • Недоношенные новорожденные со сроком гестации менее 27 недель • Новорожденные со сроком гестации 27 -29 недель, матери которых не получили курс антенатальной профилактики респираторного дистресс-синдрома глюкокортикоидными препаратами • Новорожденные со сроком гестации 27 -29 недель беременности, которые потребовали интубации трахеи в родильном зале
ВВЕДЕНИЕ ЭКЗОГЕННОГО СУРФАКТАНТА В РОДИЛЬНОМ ЗАЛЕ • Недоношенные новорожденные со сроком гестации менее 27 недель • Новорожденные со сроком гестации 27 -29 недель, матери которых не получили курс антенатальной профилактики респираторного дистресс-синдрома глюкокортикоидными препаратами • Новорожденные со сроком гестации 27 -29 недель беременности, которые потребовали интубации трахеи в родильном зале
 МОНИТОРИНГ ОКСИГЕНАЦИИ В РОДИЛЬНОМ ЗАЛЕ • Обязательно проведение пульсоксиметрии с первой минуты жизни • Предупреждение гипероксии (Sp. O 2 не более 95% на всех этапах проведения мероприятий сердечно-легочной реанимации) • Предупреждение гипоксии (Sp. O 2 не менее 80% к пятой минуте жизни и не менее 85% к десятой минуте жизни) • Sp. O 2 в родильном зале у детей с низкой и ЭНМТ начиная с 10 -й минуты жизни должно быть в пределах 86 -92%
МОНИТОРИНГ ОКСИГЕНАЦИИ В РОДИЛЬНОМ ЗАЛЕ • Обязательно проведение пульсоксиметрии с первой минуты жизни • Предупреждение гипероксии (Sp. O 2 не более 95% на всех этапах проведения мероприятий сердечно-легочной реанимации) • Предупреждение гипоксии (Sp. O 2 не менее 80% к пятой минуте жизни и не менее 85% к десятой минуте жизни) • Sp. O 2 в родильном зале у детей с низкой и ЭНМТ начиная с 10 -й минуты жизни должно быть в пределах 86 -92%
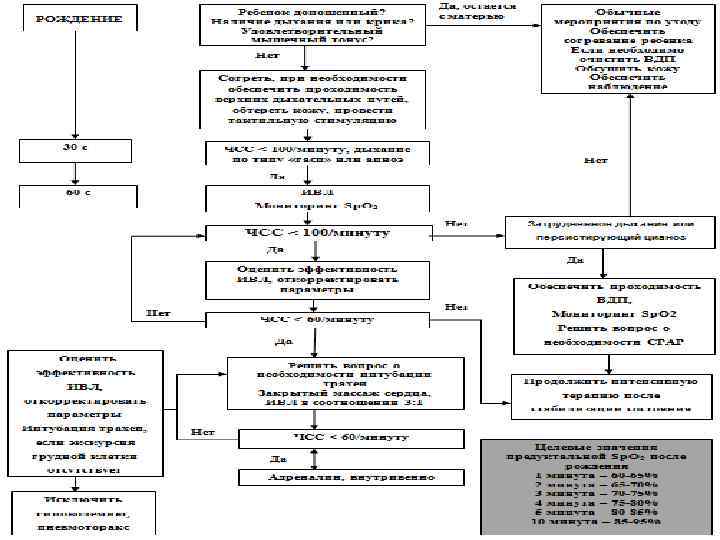
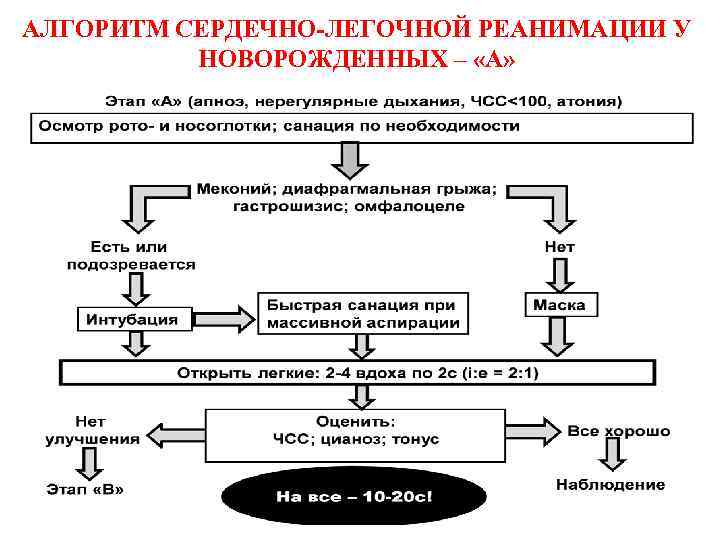 АЛГОРИТМ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У НОВОРОЖДЕННЫХ – «А»
АЛГОРИТМ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У НОВОРОЖДЕННЫХ – «А»
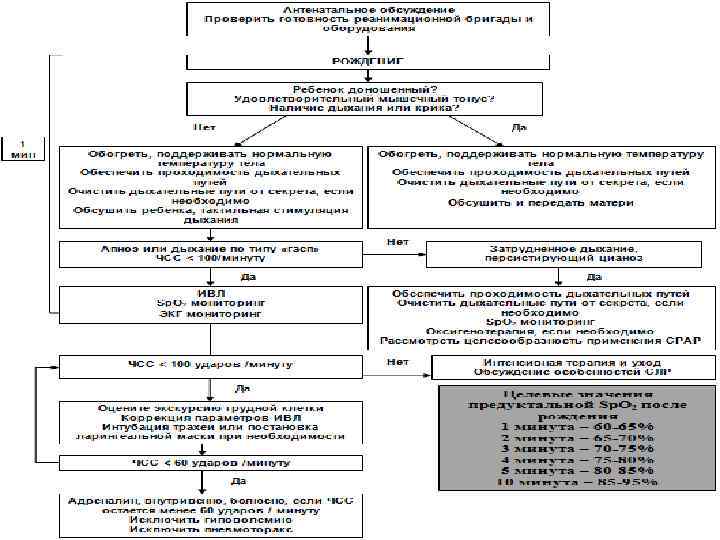
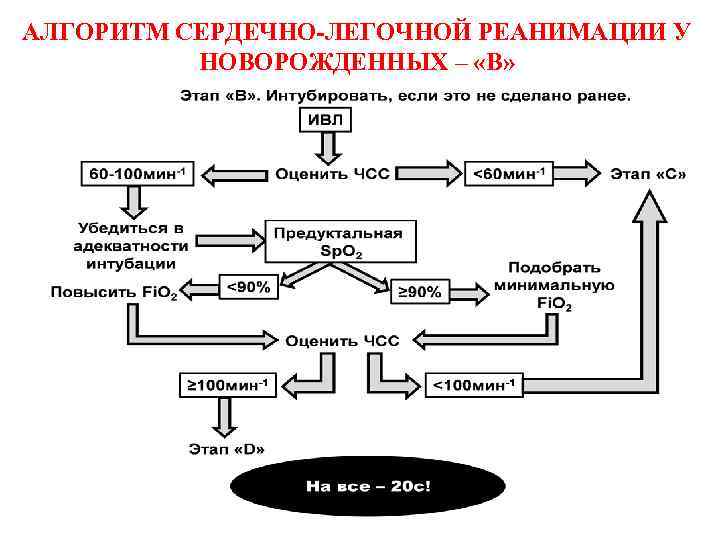 АЛГОРИТМ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У НОВОРОЖДЕННЫХ – «В»
АЛГОРИТМ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У НОВОРОЖДЕННЫХ – «В»
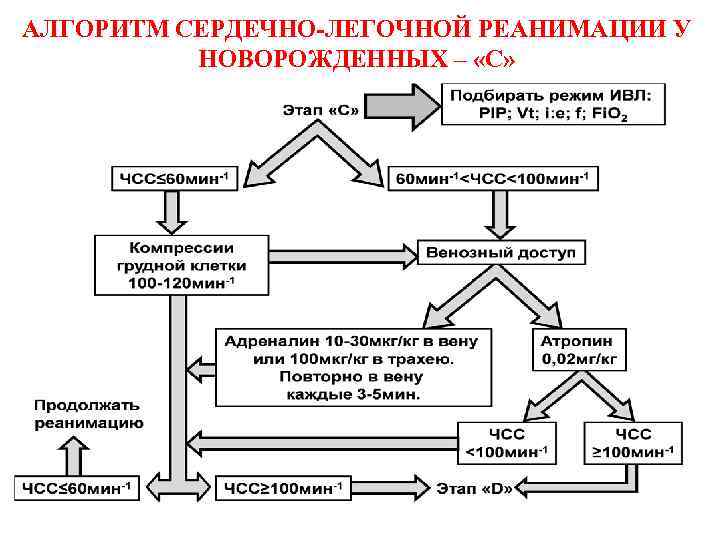 АЛГОРИТМ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У НОВОРОЖДЕННЫХ – «С»
АЛГОРИТМ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У НОВОРОЖДЕННЫХ – «С»
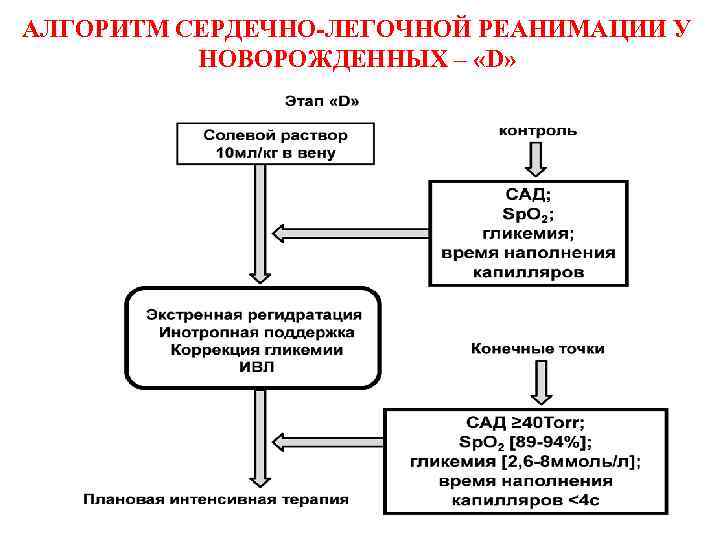 АЛГОРИТМ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У НОВОРОЖДЕННЫХ – «D»
АЛГОРИТМ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ У НОВОРОЖДЕННЫХ – «D»
 ИЗМЕНЕНИЯ 2015 ГОДА Тема Отсроченное пережатие пуповины Поддержание нормальной температуры в родильном зале Способы поддержания нормальной температуры в родильном зале Рекомендации Отсроченное пережатие пуповины спустя более чем 30 секунд после рождения оправдано у доношенных и недоношенных новорожденных, которые не требуют проведения сердечно-легочной реанимации в родильном зале (Класс IIa, LOE CLD). В настоящее время недостаточно доказательств, чтобы рекомендовать рутинное отсроченное пережатие пуповины у детей, требующих проведения реанимационных мероприятий. Мы не рекомендуем рутинное «доение» пуповины у новорожденных со сроком гестации менее 29 недель (Класс IIb, LOE C-LD). Недоношенные дети особенно уязвимы. Гипотермия также является фактором риска развития тяжелых заболеваний, таких как дыхательные проблемы, гипогликемия и поздний неонатальный сепсис. Исходя из этого, температура тела ребенка в родильном приема должна быть зарегистрирована как предиктор исхода (Класс I, LOE B-NR). Температура тела только что родившегося новорожденного ребенка должна поддерживаться в диапазоне 36, 5°C-37, 5°C (Класс I, LOE C-LD). Применение источников лучистого тепла, полиэтиленовых пакетов и шапочек способствует лучшему поддержанию температуры тела новорожденных в родильном зале, но не устраняет проблему гипотермии у недоношенных. Были предложены другие стратегии поддержания нормальной температуры тела новорожденного, которые включали в себя повышение температуры воздуха в родильном зале, использование тепломатрасов и подогревание дыхательной смеси для проведения реанимационных мероприятий. Использование различных комбинаций указанных стратегий может быть целесообразно для предотвращения гипотермии у новорожденных со сроком гестации менее 32 недель гестации (Класс IIb, LOE B-R, B-NR, C-LD)
ИЗМЕНЕНИЯ 2015 ГОДА Тема Отсроченное пережатие пуповины Поддержание нормальной температуры в родильном зале Способы поддержания нормальной температуры в родильном зале Рекомендации Отсроченное пережатие пуповины спустя более чем 30 секунд после рождения оправдано у доношенных и недоношенных новорожденных, которые не требуют проведения сердечно-легочной реанимации в родильном зале (Класс IIa, LOE CLD). В настоящее время недостаточно доказательств, чтобы рекомендовать рутинное отсроченное пережатие пуповины у детей, требующих проведения реанимационных мероприятий. Мы не рекомендуем рутинное «доение» пуповины у новорожденных со сроком гестации менее 29 недель (Класс IIb, LOE C-LD). Недоношенные дети особенно уязвимы. Гипотермия также является фактором риска развития тяжелых заболеваний, таких как дыхательные проблемы, гипогликемия и поздний неонатальный сепсис. Исходя из этого, температура тела ребенка в родильном приема должна быть зарегистрирована как предиктор исхода (Класс I, LOE B-NR). Температура тела только что родившегося новорожденного ребенка должна поддерживаться в диапазоне 36, 5°C-37, 5°C (Класс I, LOE C-LD). Применение источников лучистого тепла, полиэтиленовых пакетов и шапочек способствует лучшему поддержанию температуры тела новорожденных в родильном зале, но не устраняет проблему гипотермии у недоношенных. Были предложены другие стратегии поддержания нормальной температуры тела новорожденного, которые включали в себя повышение температуры воздуха в родильном зале, использование тепломатрасов и подогревание дыхательной смеси для проведения реанимационных мероприятий. Использование различных комбинаций указанных стратегий может быть целесообразно для предотвращения гипотермии у новорожденных со сроком гестации менее 32 недель гестации (Класс IIb, LOE B-R, B-NR, C-LD)
 ИЗМЕНЕНИЯ 2015 ГОДА Тема Способы поддержания нормальной температуры в родильном зале Согревание новорожденных, находящихся в гипотермии Поддержание нормотермии при ограниченных ресурсах Рекомендации Использование тепломатрасов, подогревание дыхательной смеси для проведения реанимационных мероприятий, повышение температуры воздуха в родильном зале и использование шапочек позволяет более эффективно предотвращать гипотермию по сравнению с теми ситуациями, когда используется только обертывание полиэтиленоаой пленкой и источники лучистого тепла. Во всех исследованиях было отмечено, что гипертермия является поводом для беспокойства, но ее негативное влияние доказано не было. Гипертемии (повышение температуры тела выше 38, 0°C) следует избегать для предотвращения возможных негативных последствий (Class III: LOE C-EO). Традиционные рекомендации по методике согревания новорожденных, находящихся в гипотермии после реанимации и стабилизации состояния показали, что медленное согревание (менее 0, 50 С в час) более безопасно по сравнению с быстрым (более 0, 50 С в час), так как позволяет избежать таких осложнений, как апноэ и аритмии. Однако, в настоящее время недостаточно данных, чтобы рекомендовать тот или иной способ согревания. В клинической практике возможно использование как первого, так и второго метода (Class IIb, LOE C-LD). В случах, когда медицинские ресурсмы ограничены, для предотвращения гипотермии в первые два часа жизни ребенка его необходимо поместить в чистый полиэтиленовый пакет и запеленать после того, как он высохнет (Класс IIb, LOE C-LD).
ИЗМЕНЕНИЯ 2015 ГОДА Тема Способы поддержания нормальной температуры в родильном зале Согревание новорожденных, находящихся в гипотермии Поддержание нормотермии при ограниченных ресурсах Рекомендации Использование тепломатрасов, подогревание дыхательной смеси для проведения реанимационных мероприятий, повышение температуры воздуха в родильном зале и использование шапочек позволяет более эффективно предотвращать гипотермию по сравнению с теми ситуациями, когда используется только обертывание полиэтиленоаой пленкой и источники лучистого тепла. Во всех исследованиях было отмечено, что гипертермия является поводом для беспокойства, но ее негативное влияние доказано не было. Гипертемии (повышение температуры тела выше 38, 0°C) следует избегать для предотвращения возможных негативных последствий (Class III: LOE C-EO). Традиционные рекомендации по методике согревания новорожденных, находящихся в гипотермии после реанимации и стабилизации состояния показали, что медленное согревание (менее 0, 50 С в час) более безопасно по сравнению с быстрым (более 0, 50 С в час), так как позволяет избежать таких осложнений, как апноэ и аритмии. Однако, в настоящее время недостаточно данных, чтобы рекомендовать тот или иной способ согревания. В клинической практике возможно использование как первого, так и второго метода (Class IIb, LOE C-LD). В случах, когда медицинские ресурсмы ограничены, для предотвращения гипотермии в первые два часа жизни ребенка его необходимо поместить в чистый полиэтиленовый пакет и запеленать после того, как он высохнет (Класс IIb, LOE C-LD).
 ИЗМЕНЕНИЯ 2015 ГОДА Поддержание нормотермии Целесообразно использовать и другие способы поддержания температуры тела при ограниченных ресурсах ребенка, которые включают в себя контакт «кожа к коже» и метод «кенгуру» (Class IIb, LOE C-LD). Обеспечение При наличии околоплодных вод, окрашенных меконием и рождении проходимости дыхательных новорожденного ребенка с неудовлетворительным мышечным тонусом и путей при неадекватным дыханием первым шагом стабилизации состония является наличии мекония размещение новорожденного под источником лучистого тепла. Искусственная вентиляция легких должна быть начата, если ребенок не дышит или ЧСС менее 100 в минуту. Рутинная интубация трахеи для санации трахеобронхиального дерева в данной ситуации не рекомендуется (Класс IIb, LOE C-LD). Оценка Во время сердечно-легочной реанимации доношенных и недоношенных сердечного новорожденных целесообразно максимально раннее использование мониторинга ритма ЭКГ в трех отведениях для оценки ритма сердца и частоты сердечных сокращений (Класс IIb, LOE C-LD). Назначение Во всех исследованиях, независимо от того, что использовалось (воздух или кислорода высокие концентрации кислорода, включая 100%) во время стабилизации недоношенным состояния ребенка, большинство детей получали 30% кислород к моменту новорожденным стабилизации состояния. У недоношенных новорожденных со сроком гестации менее 35 недель при стабилизации состояния следует использовать минимальные концентрации кислорода (от 21% к 30%), при этом концентрация кислорода должна подбираться таким образом, чтобы достигнуть значений преддуктальной Sp. O 2, соответствующих нормальным показателям здоровых доношенных детей при естественном родоразрешении (Класс I, LOE B-R).
ИЗМЕНЕНИЯ 2015 ГОДА Поддержание нормотермии Целесообразно использовать и другие способы поддержания температуры тела при ограниченных ресурсах ребенка, которые включают в себя контакт «кожа к коже» и метод «кенгуру» (Class IIb, LOE C-LD). Обеспечение При наличии околоплодных вод, окрашенных меконием и рождении проходимости дыхательных новорожденного ребенка с неудовлетворительным мышечным тонусом и путей при неадекватным дыханием первым шагом стабилизации состония является наличии мекония размещение новорожденного под источником лучистого тепла. Искусственная вентиляция легких должна быть начата, если ребенок не дышит или ЧСС менее 100 в минуту. Рутинная интубация трахеи для санации трахеобронхиального дерева в данной ситуации не рекомендуется (Класс IIb, LOE C-LD). Оценка Во время сердечно-легочной реанимации доношенных и недоношенных сердечного новорожденных целесообразно максимально раннее использование мониторинга ритма ЭКГ в трех отведениях для оценки ритма сердца и частоты сердечных сокращений (Класс IIb, LOE C-LD). Назначение Во всех исследованиях, независимо от того, что использовалось (воздух или кислорода высокие концентрации кислорода, включая 100%) во время стабилизации недоношенным состояния ребенка, большинство детей получали 30% кислород к моменту новорожденным стабилизации состояния. У недоношенных новорожденных со сроком гестации менее 35 недель при стабилизации состояния следует использовать минимальные концентрации кислорода (от 21% к 30%), при этом концентрация кислорода должна подбираться таким образом, чтобы достигнуть значений преддуктальной Sp. O 2, соответствующих нормальным показателям здоровых доношенных детей при естественном родоразрешении (Класс I, LOE B-R).
 ИЗМЕНЕНИЯ 2015 ГОДА Назначение кислорода Искусственная вентиляция легких Искусственная вентиляция легких При первичной стабилизации состояния новорожденных в родильном зале использование высоких концентраций кислорода (65% и выше) не рекомендуется (Class III, LOE B-R). Недостаточно данных, свидетельствующих о безопасности использования «продленного вдоха» в родильном зале, как в ближайшее часы после рождения, так и в отдаленные периоды жизни. Это не позволяет рекомендовать рутинное использование продленного вдоха длительностью более 5 секунд (Класс IIb, LOE B-R). При проведении ИВЛ у недоношенных новорожденных целесообразно использовать положительное давление в конце выдоха, равное 5 см H 2 О (Класс IIb, LOE B-R). Для проведения искусственной вентиляции легких в родильном зале можно использовать самонаполняющиеся дыхательные мешки и систему Айра (Класс IIa, LOE B-R). Использование мониторинга во время проведения ИВЛ позволяет предотвратить избыточное давление и дыхательный объем, а оценка Et. CO 2 может помочь оценить эффективность газообмена во время масочной ИВЛ. Хотя применение указанных устройств широко доступно, их эффективность и положительное влияние на исходы в настоящее время не доказано (Класс IIb, LOE C-LD). Ларингеальные маски, которые соответствуют по размеру входу в гортань, могут помочь обеспечить эффективную вентиляцию у доношенных и недоношенных новорожденных со сроком гестации 34 недели и более. Применение ларингеальных масок у недоношенных детей со сроком гестации менее 34 недель или весом меньше 2000 г не целесообразно. Ларингеальную маску можно рассматривать как альтернативу интубации трахеи, если вентиляция через маску не эффективна (Класс IIb, LOE B-R).
ИЗМЕНЕНИЯ 2015 ГОДА Назначение кислорода Искусственная вентиляция легких Искусственная вентиляция легких При первичной стабилизации состояния новорожденных в родильном зале использование высоких концентраций кислорода (65% и выше) не рекомендуется (Class III, LOE B-R). Недостаточно данных, свидетельствующих о безопасности использования «продленного вдоха» в родильном зале, как в ближайшее часы после рождения, так и в отдаленные периоды жизни. Это не позволяет рекомендовать рутинное использование продленного вдоха длительностью более 5 секунд (Класс IIb, LOE B-R). При проведении ИВЛ у недоношенных новорожденных целесообразно использовать положительное давление в конце выдоха, равное 5 см H 2 О (Класс IIb, LOE B-R). Для проведения искусственной вентиляции легких в родильном зале можно использовать самонаполняющиеся дыхательные мешки и систему Айра (Класс IIa, LOE B-R). Использование мониторинга во время проведения ИВЛ позволяет предотвратить избыточное давление и дыхательный объем, а оценка Et. CO 2 может помочь оценить эффективность газообмена во время масочной ИВЛ. Хотя применение указанных устройств широко доступно, их эффективность и положительное влияние на исходы в настоящее время не доказано (Класс IIb, LOE C-LD). Ларингеальные маски, которые соответствуют по размеру входу в гортань, могут помочь обеспечить эффективную вентиляцию у доношенных и недоношенных новорожденных со сроком гестации 34 недели и более. Применение ларингеальных масок у недоношенных детей со сроком гестации менее 34 недель или весом меньше 2000 г не целесообразно. Ларингеальную маску можно рассматривать как альтернативу интубации трахеи, если вентиляция через маску не эффективна (Класс IIb, LOE B-R).
 Искусственная вентиляция легких CPAP Компрессии грудной клетки Компрессии грудной клетки ИЗМЕНЕНИЯ 2015 ГОДА Применение ларингеальной маски во время сердечно-легочной реанимации рекомендуется у доношенных и недоношенных новорожденных со сроком гестации 36 недели и более, когда интубация трахеи безуспешна или невозможна (Класс I, LOE C-EO). Спонтанное дыхание на фоне применения CPAP у недоношенных новорожденных с респираторным дистрессом в первые часы жизни более оправдано, чем рутинная интубация трахеи для проведения инвазивной ИВЛ (Класс IIb, LOE B-R). Компрессии осуществляются в нижней трети грудины на глубину приблизительно 1/3 от передне-заднего размера грудной клетки (Класс IIb, LOE C-LD). В связи с тем, что методика закрытого массажа сердца путем обхвата грудной клетки ребенка (рис. 38) способствует более значительному приросту системного и коронарного перфузионного давления, а также не сопровождается значительной усталостью спасателя, эта методика является предпочтительной при проведении сердечно-легочной реанимиации у новорожденных (Класс. IIb, LOE C-LD). Рекомендуется обеспечивать координацию закрытого массажа сердца и искусственной вентиляции легких. Грудная клетка ребенка должна полностью расправляться во время прекращения компрессии, но руки спасателя должны все время находиься на ней. Рекомендуется соотношение компреесий и ИВЛ как 3: 1, то есть 90 компрессий и 30 вдохов в одну минуту, приблизительно 120 движений в минуту, чтобы обеспечить адекватную вентиляцию (Класс IIa, LOE C-LD). Соотношение компрессий к вентиляции как 3: 1 используется при сердечно-легочной реанимации новорожденных, у которых основной причиной остановки кровообращения являются нарушения газообмен. При остановке сердца кардиального генеза спасатели могут использовать более высокое соотношение (напр. , 15: 2) (Класс IIb, LOE C-EO). При проведении закрытого массажа сердца необходимо увеличить концентрацию кислорода до 100% (Класс IIa, LOE C-EO). Компрессии грудной Для снижения риска осложнений, связанных с гипероксией, дополнительная дотация клетки кислорода должна быть прекращена, как только частота сердечных сокращений восстановится (Класс I, LOE C-LD).
Искусственная вентиляция легких CPAP Компрессии грудной клетки Компрессии грудной клетки ИЗМЕНЕНИЯ 2015 ГОДА Применение ларингеальной маски во время сердечно-легочной реанимации рекомендуется у доношенных и недоношенных новорожденных со сроком гестации 36 недели и более, когда интубация трахеи безуспешна или невозможна (Класс I, LOE C-EO). Спонтанное дыхание на фоне применения CPAP у недоношенных новорожденных с респираторным дистрессом в первые часы жизни более оправдано, чем рутинная интубация трахеи для проведения инвазивной ИВЛ (Класс IIb, LOE B-R). Компрессии осуществляются в нижней трети грудины на глубину приблизительно 1/3 от передне-заднего размера грудной клетки (Класс IIb, LOE C-LD). В связи с тем, что методика закрытого массажа сердца путем обхвата грудной клетки ребенка (рис. 38) способствует более значительному приросту системного и коронарного перфузионного давления, а также не сопровождается значительной усталостью спасателя, эта методика является предпочтительной при проведении сердечно-легочной реанимиации у новорожденных (Класс. IIb, LOE C-LD). Рекомендуется обеспечивать координацию закрытого массажа сердца и искусственной вентиляции легких. Грудная клетка ребенка должна полностью расправляться во время прекращения компрессии, но руки спасателя должны все время находиься на ней. Рекомендуется соотношение компреесий и ИВЛ как 3: 1, то есть 90 компрессий и 30 вдохов в одну минуту, приблизительно 120 движений в минуту, чтобы обеспечить адекватную вентиляцию (Класс IIa, LOE C-LD). Соотношение компрессий к вентиляции как 3: 1 используется при сердечно-легочной реанимации новорожденных, у которых основной причиной остановки кровообращения являются нарушения газообмен. При остановке сердца кардиального генеза спасатели могут использовать более высокое соотношение (напр. , 15: 2) (Класс IIb, LOE C-EO). При проведении закрытого массажа сердца необходимо увеличить концентрацию кислорода до 100% (Класс IIa, LOE C-EO). Компрессии грудной Для снижения риска осложнений, связанных с гипероксией, дополнительная дотация клетки кислорода должна быть прекращена, как только частота сердечных сокращений восстановится (Класс I, LOE C-LD).

 Все повидавши на своем веку, Изведавши все горести на свете, Из благ земных прошу лишь об одном: Пусть никогда не умирают дети! Я понимаю, этому не быть, Смерть без разбора расставляет сети, Но все же не устану повторять: Пусть никогда не умирают дети! Не расцветает дерево опять, Которому зимой весна не снится, О невозможном если не мечтать, То вряд ли и возможное случится. Я мир воспринимаю без прикрас, И жизнь не в розовом я вижу свете, И все-таки кричу в сто первый раз: Пусть никогда не умирают дети!
Все повидавши на своем веку, Изведавши все горести на свете, Из благ земных прошу лишь об одном: Пусть никогда не умирают дети! Я понимаю, этому не быть, Смерть без разбора расставляет сети, Но все же не устану повторять: Пусть никогда не умирают дети! Не расцветает дерево опять, Которому зимой весна не снится, О невозможном если не мечтать, То вряд ли и возможное случится. Я мир воспринимаю без прикрас, И жизнь не в розовом я вижу свете, И все-таки кричу в сто первый раз: Пусть никогда не умирают дети!


