Александрович_31.10_2015_ОВ - Невские мосты 2015.ppt
- Количество слайдов: 103
 СОВРЕМЕННЫЕ АСПЕКТЫ ИНТЕНСИВНОЙ ТЕРАПИИ В ПЕДИАТРИИ Ю. С. Александрович Зав. кафедрой анестезиологии-реаниматологии и неотложной педиатрии ФП и ДПО ГПМУ, Санкт-Петербург 1
СОВРЕМЕННЫЕ АСПЕКТЫ ИНТЕНСИВНОЙ ТЕРАПИИ В ПЕДИАТРИИ Ю. С. Александрович Зав. кафедрой анестезиологии-реаниматологии и неотложной педиатрии ФП и ДПО ГПМУ, Санкт-Петербург 1
 РЕСПИРАТОРНАЯ ПОДДЕРЖКА УПРАВЛЕНИЕ СЕРДЕЧНЫМ ВЫБРОСОМ БОРЬБА С ИНФЕКЦИЕЙ 2
РЕСПИРАТОРНАЯ ПОДДЕРЖКА УПРАВЛЕНИЕ СЕРДЕЧНЫМ ВЫБРОСОМ БОРЬБА С ИНФЕКЦИЕЙ 2
 РЕСПИРАТОРНЫЙ ДИСТРЕСС У Н/Р n Дыхательные нарушения, расстройства дыхания - явно затрудненная вентиляция легких или вентиляция, требующая дополнительных дыхательных усилий, клинически проявляющаяся нарушениями вентиляции и/или оксигенации. 3
РЕСПИРАТОРНЫЙ ДИСТРЕСС У Н/Р n Дыхательные нарушения, расстройства дыхания - явно затрудненная вентиляция легких или вентиляция, требующая дополнительных дыхательных усилий, клинически проявляющаяся нарушениями вентиляции и/или оксигенации. 3
 Клинические признаки респираторного дистресса n n n Одышка (тахипноэ) Возрастание усилий дыхательных мышц при дыхании Втяжение уступчивых мышц шеи и грудной клетки Раздувание крыльев носа Кряхтящее или стонущее дыхание Цианоз 4
Клинические признаки респираторного дистресса n n n Одышка (тахипноэ) Возрастание усилий дыхательных мышц при дыхании Втяжение уступчивых мышц шеи и грудной клетки Раздувание крыльев носа Кряхтящее или стонущее дыхание Цианоз 4
 Основные причины респираторного дистреса n n n Транзиторное тахипное новорожденных – 43% Инфекции – 17% Синдром аспирации мекония -11% Респираторный дистресс-синдром новорожденных – 9% Перинатальная асфиксия – 3% Kumar A. , Bhat B. V. Epidemiology of respiratory distress of newborns. Indian J Pediatr 1996; 63: 93 -8. 5
Основные причины респираторного дистреса n n n Транзиторное тахипное новорожденных – 43% Инфекции – 17% Синдром аспирации мекония -11% Респираторный дистресс-синдром новорожденных – 9% Перинатальная асфиксия – 3% Kumar A. , Bhat B. V. Epidemiology of respiratory distress of newborns. Indian J Pediatr 1996; 63: 93 -8. 5
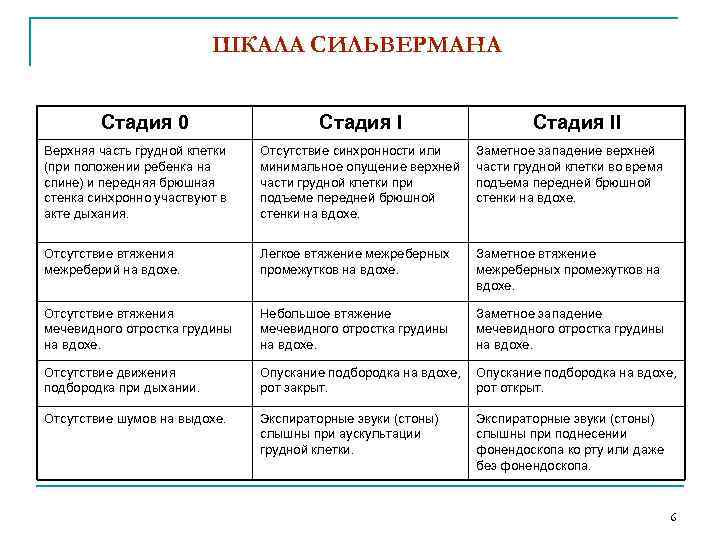 ШКАЛА СИЛЬВЕРМАНА Стадия 0 Стадия II Верхняя часть грудной клетки (при положении ребенка на спине) и передняя брюшная стенка синхронно участвуют в акте дыхания. Отсутствие синхронности или минимальное опущение верхней части грудной клетки при подъеме передней брюшной стенки на вдохе. Заметное западение верхней части грудной клетки во время подъема передней брюшной стенки на вдохе. Отсутствие втяжения межреберий на вдохе. Легкое втяжение межреберных промежутков на вдохе. Заметное втяжение межреберных промежутков на вдохе. Отсутствие втяжения мечевидного отростка грудины на вдохе. Небольшое втяжение мечевидного отростка грудины на вдохе. Заметное западение мечевидного отростка грудины на вдохе. Отсутствие движения подбородка при дыхании. Опускание подбородка на вдохе, рот закрыт. Опускание подбородка на вдохе, рот открыт. Отсутствие шумов на выдохе. Экспираторные звуки (стоны) слышны при аускультации грудной клетки. Экспираторные звуки (стоны) слышны при поднесении фонендоскопа ко рту или даже без фонендоскопа. 6
ШКАЛА СИЛЬВЕРМАНА Стадия 0 Стадия II Верхняя часть грудной клетки (при положении ребенка на спине) и передняя брюшная стенка синхронно участвуют в акте дыхания. Отсутствие синхронности или минимальное опущение верхней части грудной клетки при подъеме передней брюшной стенки на вдохе. Заметное западение верхней части грудной клетки во время подъема передней брюшной стенки на вдохе. Отсутствие втяжения межреберий на вдохе. Легкое втяжение межреберных промежутков на вдохе. Заметное втяжение межреберных промежутков на вдохе. Отсутствие втяжения мечевидного отростка грудины на вдохе. Небольшое втяжение мечевидного отростка грудины на вдохе. Заметное западение мечевидного отростка грудины на вдохе. Отсутствие движения подбородка при дыхании. Опускание подбородка на вдохе, рот закрыт. Опускание подбородка на вдохе, рот открыт. Отсутствие шумов на выдохе. Экспираторные звуки (стоны) слышны при аускультации грудной клетки. Экспираторные звуки (стоны) слышны при поднесении фонендоскопа ко рту или даже без фонендоскопа. 6
 ШКАЛА СИЛЬВЕРМАНА n n 10 баллов – крайне тяжёлый респираторный дистресс 6 -9 баллов – тяжёлый 5 баллов – средней тяжести менее 5 баллов – лёгкий, начинающийся респираторный дистресс 7
ШКАЛА СИЛЬВЕРМАНА n n 10 баллов – крайне тяжёлый респираторный дистресс 6 -9 баллов – тяжёлый 5 баллов – средней тяжести менее 5 баллов – лёгкий, начинающийся респираторный дистресс 7
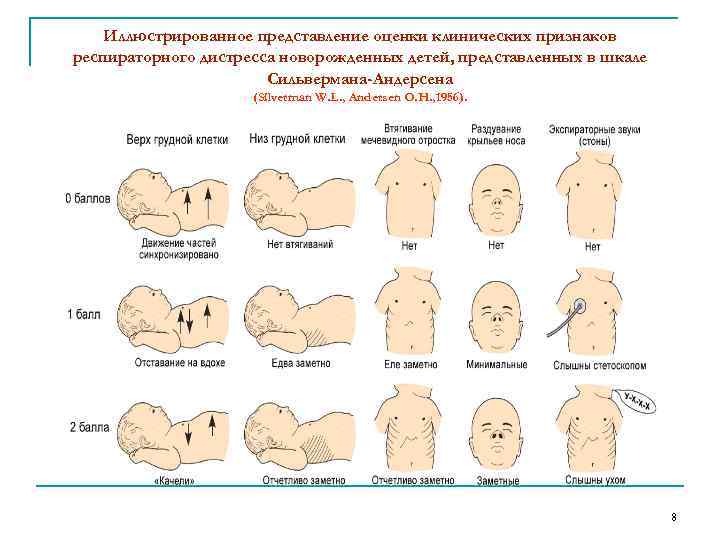 Иллюстрированное представление оценки клинических признаков респираторного дистресса новорожденных детей, представленных в шкале Сильвермана-Андерсена (Silverman W. L. , Andersen O. H. , 1956). 8
Иллюстрированное представление оценки клинических признаков респираторного дистресса новорожденных детей, представленных в шкале Сильвермана-Андерсена (Silverman W. L. , Andersen O. H. , 1956). 8
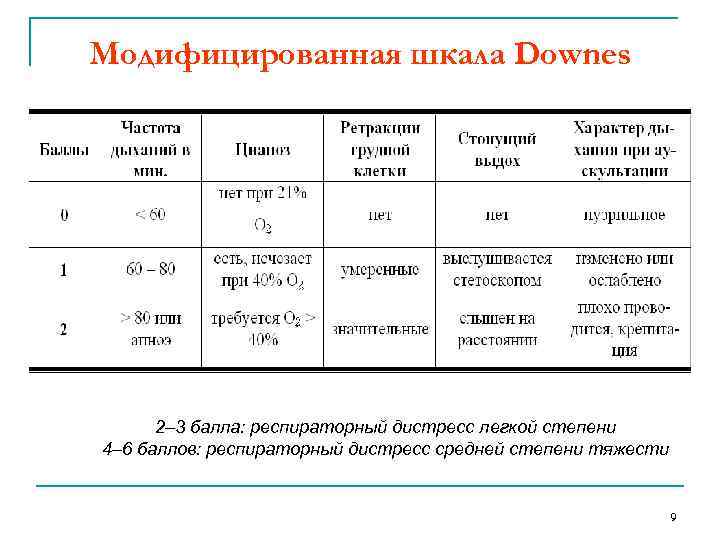 Модифицированная шкала Downes 2– 3 балла: респираторный дистресс легкой степени 4– 6 баллов: респираторный дистресс средней степени тяжести 9
Модифицированная шкала Downes 2– 3 балла: респираторный дистресс легкой степени 4– 6 баллов: респираторный дистресс средней степени тяжести 9
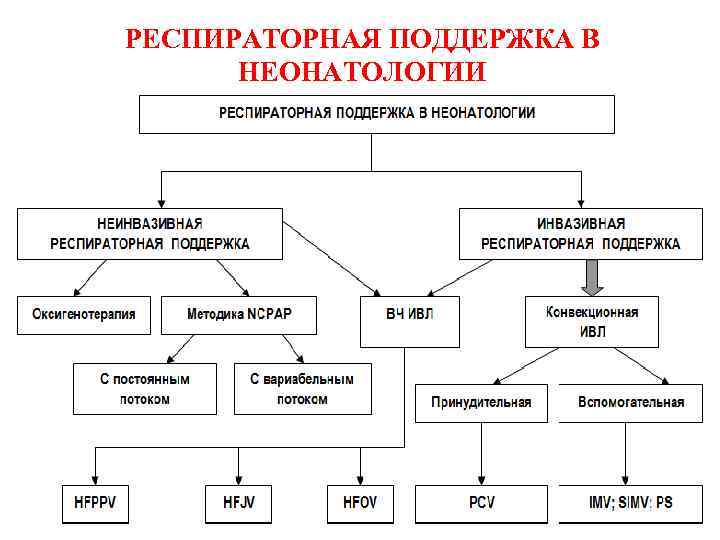 РЕСПИРАТОРНАЯ ПОДДЕРЖКА В НЕОНАТОЛОГИИ
РЕСПИРАТОРНАЯ ПОДДЕРЖКА В НЕОНАТОЛОГИИ
 Оксигенотерапия n Назначение кислорода в концентрациях больших, чем в окружающем воздухе, для лечения или предупреждения проявлений гипоксии. 11
Оксигенотерапия n Назначение кислорода в концентрациях больших, чем в окружающем воздухе, для лечения или предупреждения проявлений гипоксии. 11
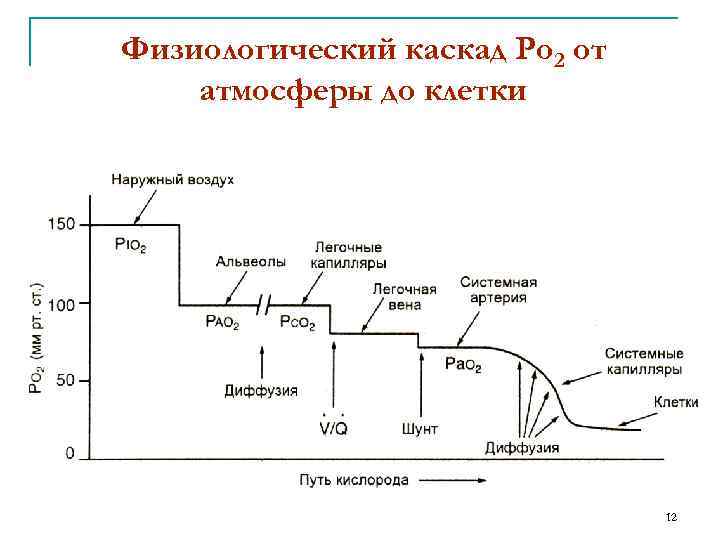 Физиологический каскад Ро 2 от атмосферы до клетки 12
Физиологический каскад Ро 2 от атмосферы до клетки 12
 СИСТЕМЫ ДОСТАВКИ КИСЛОРОДА У НОВОРОЖДЕННЫХ § Носовые канюли § Маска § Палатка § Назальный катетер § Назофарингеальный катетер § Инкубатор 13
СИСТЕМЫ ДОСТАВКИ КИСЛОРОДА У НОВОРОЖДЕННЫХ § Носовые канюли § Маска § Палатка § Назальный катетер § Назофарингеальный катетер § Инкубатор 13
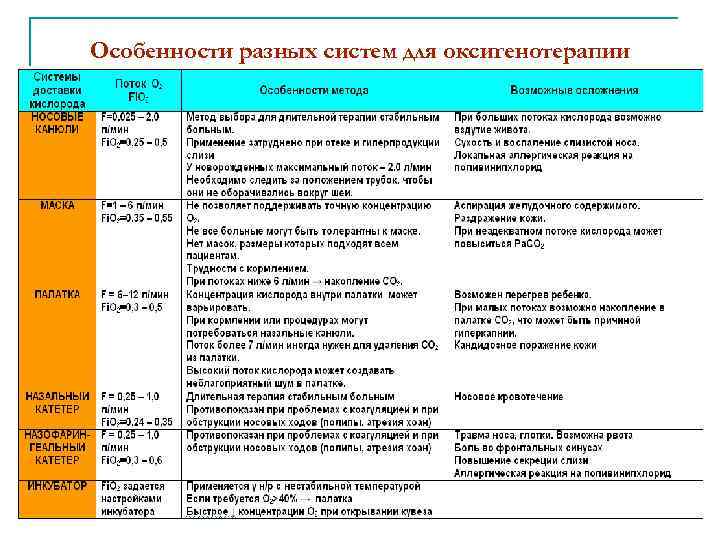 Особенности разных систем для оксигенотерапии 14
Особенности разных систем для оксигенотерапии 14
 15
15
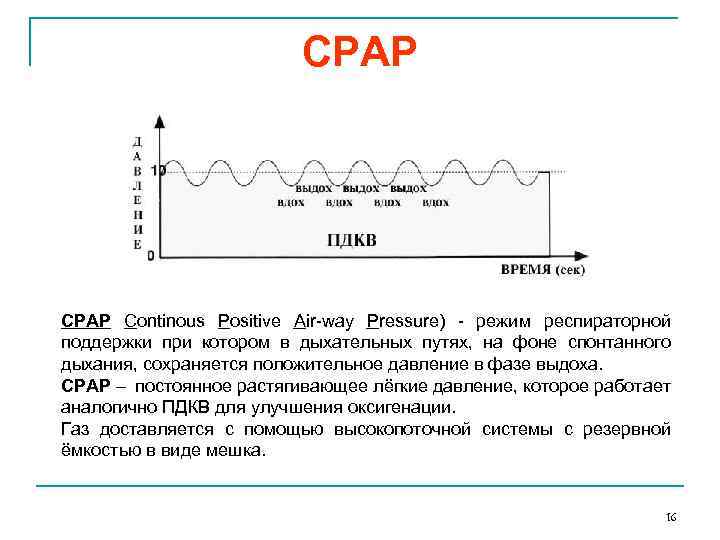 СPAP Continous Positive Air-way Pressure) - режим респираторной поддержки при котором в дыхательных путях, на фоне спонтанного дыхания, сохраняется положительное давление в фазе выдоха. СPAP – постоянное растягивающее лёгкие давление, которое работает аналогично ПДКВ для улучшения оксигенации. Газ доставляется с помощью высокопоточной системы с резервной ёмкостью в виде мешка. 16
СPAP Continous Positive Air-way Pressure) - режим респираторной поддержки при котором в дыхательных путях, на фоне спонтанного дыхания, сохраняется положительное давление в фазе выдоха. СPAP – постоянное растягивающее лёгкие давление, которое работает аналогично ПДКВ для улучшения оксигенации. Газ доставляется с помощью высокопоточной системы с резервной ёмкостью в виде мешка. 16
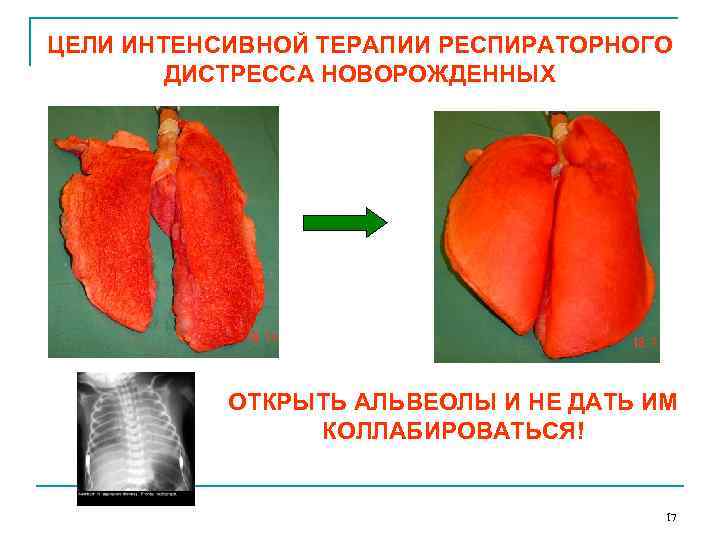 ЦЕЛИ ИНТЕНСИВНОЙ ТЕРАПИИ РЕСПИРАТОРНОГО ДИСТРЕССА НОВОРОЖДЕННЫХ ОТКРЫТЬ АЛЬВЕОЛЫ И НЕ ДАТЬ ИМ КОЛЛАБИРОВАТЬСЯ! 17
ЦЕЛИ ИНТЕНСИВНОЙ ТЕРАПИИ РЕСПИРАТОРНОГО ДИСТРЕССА НОВОРОЖДЕННЫХ ОТКРЫТЬ АЛЬВЕОЛЫ И НЕ ДАТЬ ИМ КОЛЛАБИРОВАТЬСЯ! 17
 Ручная принудительная вентиляции с положительным давлением Продлённый вдох Давление, необходимое для поддержания альвеол в расправленном состоянии у нов-х 500 -1250 г. , равно 14, 0± 4, 0 см Н 2 О.
Ручная принудительная вентиляции с положительным давлением Продлённый вдох Давление, необходимое для поддержания альвеол в расправленном состоянии у нов-х 500 -1250 г. , равно 14, 0± 4, 0 см Н 2 О.
 КОНЦЕПЦИЯ «ОТКРЫТЫХ ЛЕГКИХ» В ИТ РДСН n n n 1968 - Harrison впервые было описано стонущее дыхание и изучена его биомеханика у пациентов с РДСН 1971 - Для лечения РДСН новорожденных стала применяться методика 1976 - Клинические исследования подтвердили позитивный эффект CPAP 80’s - Совершенствование вентиляции, забвение методики CPAP 90’s - Пренатальное назначение стероидов и сурфактанта, дальнейшее совершенствование стратегий ИВЛ 1995 - Worries сообщил о повреждении легких во время ИВЛ и развитии хронических заболеваний легких, что привело к возрождению методики CPAP 19
КОНЦЕПЦИЯ «ОТКРЫТЫХ ЛЕГКИХ» В ИТ РДСН n n n 1968 - Harrison впервые было описано стонущее дыхание и изучена его биомеханика у пациентов с РДСН 1971 - Для лечения РДСН новорожденных стала применяться методика 1976 - Клинические исследования подтвердили позитивный эффект CPAP 80’s - Совершенствование вентиляции, забвение методики CPAP 90’s - Пренатальное назначение стероидов и сурфактанта, дальнейшее совершенствование стратегий ИВЛ 1995 - Worries сообщил о повреждении легких во время ИВЛ и развитии хронических заболеваний легких, что привело к возрождению методики CPAP 19
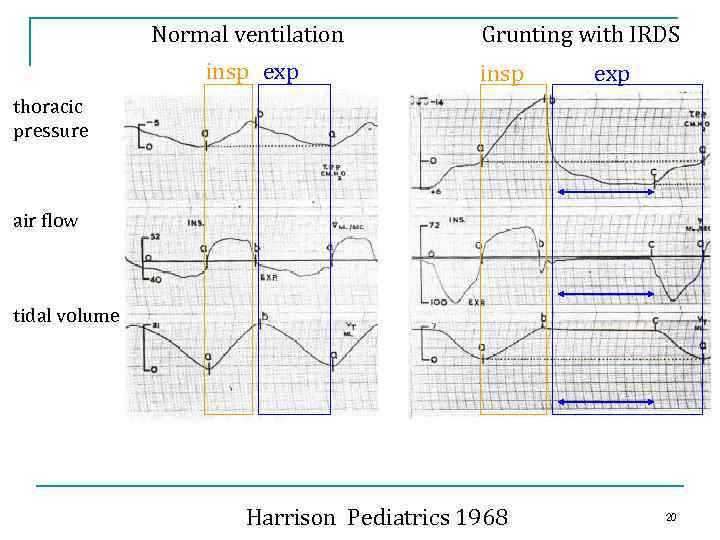 Normal ventilation insp exp Grunting with IRDS insp exp thoracic pressure air flow tidal volume Harrison Pediatrics 1968 20
Normal ventilation insp exp Grunting with IRDS insp exp thoracic pressure air flow tidal volume Harrison Pediatrics 1968 20
 Заголовок статьи и схема системы СРАР для новорожденных детей в журнале The New England Journal of Medicine 21
Заголовок статьи и схема системы СРАР для новорожденных детей в журнале The New England Journal of Medicine 21
 CPAP – Gregory Box 22
CPAP – Gregory Box 22
 Аппаратное обеспечение CPAP системы состоят из трёх компонентов : • Источник, обеспечивающий постоянный поток в дыхательном контуре • Переходник, соединяющий контур подачи СРАР с дыхательными путями новорождённого • Система создания положительного давления CPAP в контуре (клапан выдоха, водяной замок, универсальный генератор) 23
Аппаратное обеспечение CPAP системы состоят из трёх компонентов : • Источник, обеспечивающий постоянный поток в дыхательном контуре • Переходник, соединяющий контур подачи СРАР с дыхательными путями новорождённого • Система создания положительного давления CPAP в контуре (клапан выдоха, водяной замок, универсальный генератор) 23
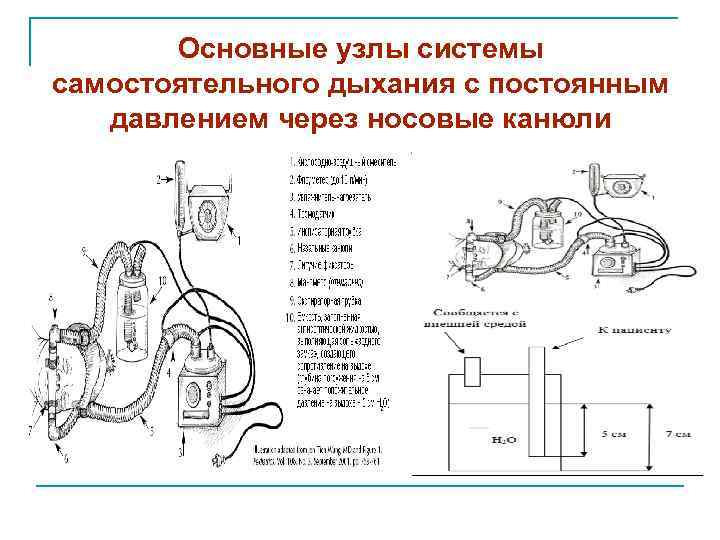 Основные узлы системы самостоятельного дыхания с постоянным давлением через носовые канюли
Основные узлы системы самостоятельного дыхания с постоянным давлением через носовые канюли
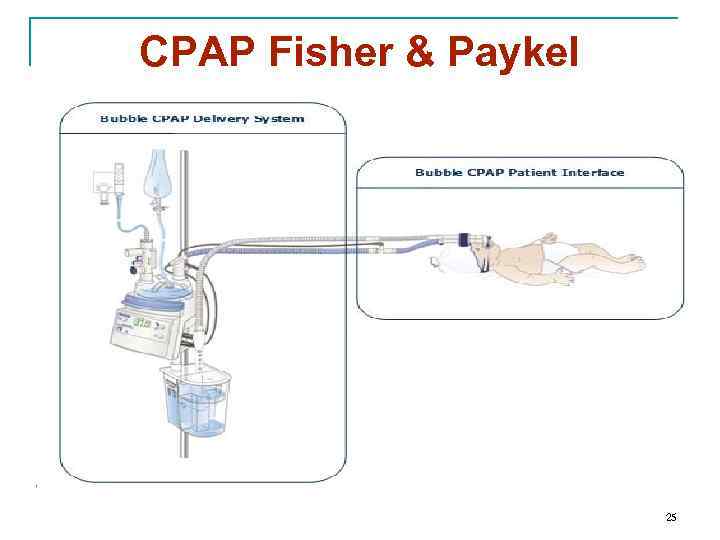 CPAP Fisher & Paykel 25
CPAP Fisher & Paykel 25
 Bubble CPAP 26
Bubble CPAP 26
 Система NCPAP, основанная на клапане Benvenista Струя согретой, увлажненной кислородо-воздушной смеси в клапане направлена в отверстие, через которое больной вдыхает и выдыхает. На выдохе этот постоянный поток создает сопротивление и положительное давление в дыхательных путях ребенка. 27
Система NCPAP, основанная на клапане Benvenista Струя согретой, увлажненной кислородо-воздушной смеси в клапане направлена в отверстие, через которое больной вдыхает и выдыхает. На выдохе этот постоянный поток создает сопротивление и положительное давление в дыхательных путях ребенка. 27
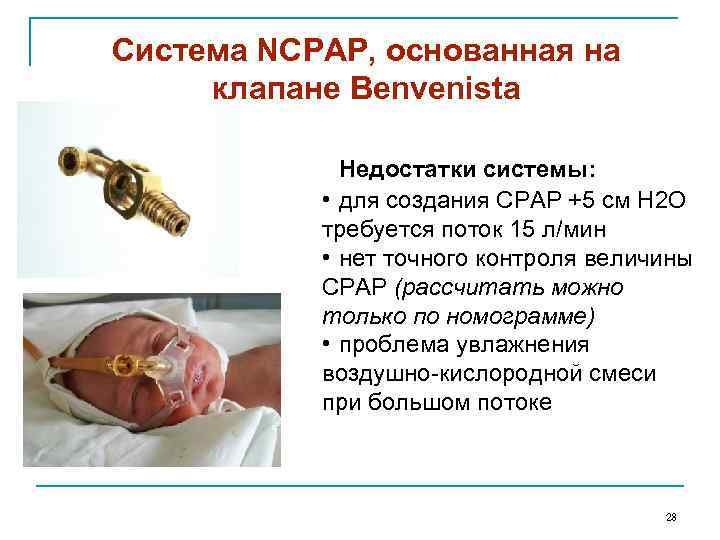 Система NCPAP, основанная на клапане Benvenista Недостатки системы: • для создания СРАР +5 см Н 2 О требуется поток 15 л/мин • нет точного контроля величины СРАР (рассчитать можно только по номограмме) • проблема увлажнения воздушно-кислородной смеси при большом потоке 28
Система NCPAP, основанная на клапане Benvenista Недостатки системы: • для создания СРАР +5 см Н 2 О требуется поток 15 л/мин • нет точного контроля величины СРАР (рассчитать можно только по номограмме) • проблема увлажнения воздушно-кислородной смеси при большом потоке 28
 Система активной n. CPAP-терапии новорожденных Medin Medijet 29
Система активной n. CPAP-терапии новорожденных Medin Medijet 29
 Medin-cno n. CPAP ОБЕСПЕЧИВАЕТ регулирование постоянного положительного давления при дыхании от 1 до 15 см Н 2 О, регулирование концентрации О 2 в газовой смеси от 21 до 100% без использования дополнительных устройств и расходных материалов; регулирование температуры дыхательной смеси от 28 до 36°С. РЕЖИМЫ РАБОТЫ CPAP - cno предлагает базовый режим CPAP для новорожденных и недоношенных детей. Апноэ CPAP - этот режим сочетает в себе основной режим СРАР с обнаружением апноэ. SVSP – синхронизированный двухуровневый СРАР, разновидность неинвазивной вентиляции с поддержкой по давлению Осцилляция – СРАР режим, модулированный высокочастотной осцилляцией, автоматической модуляции глубокого вдоха при апноэ. 30
Medin-cno n. CPAP ОБЕСПЕЧИВАЕТ регулирование постоянного положительного давления при дыхании от 1 до 15 см Н 2 О, регулирование концентрации О 2 в газовой смеси от 21 до 100% без использования дополнительных устройств и расходных материалов; регулирование температуры дыхательной смеси от 28 до 36°С. РЕЖИМЫ РАБОТЫ CPAP - cno предлагает базовый режим CPAP для новорожденных и недоношенных детей. Апноэ CPAP - этот режим сочетает в себе основной режим СРАР с обнаружением апноэ. SVSP – синхронизированный двухуровневый СРАР, разновидность неинвазивной вентиляции с поддержкой по давлению Осцилляция – СРАР режим, модулированный высокочастотной осцилляцией, автоматической модуляции глубокого вдоха при апноэ. 30
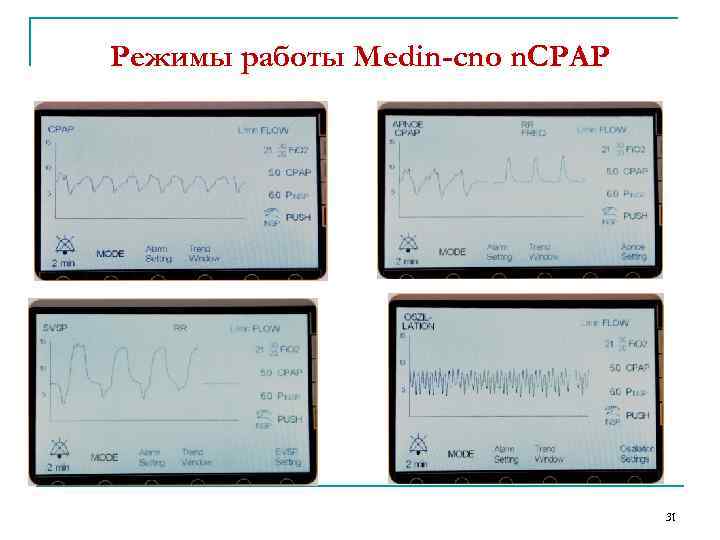 Режимы работы Medin-cno n. CPAP 31
Режимы работы Medin-cno n. CPAP 31
 Работает ли неинвазивная высокочастотная вентиляция? “Газовый обмен может быть вполне достаточным для поддержания жизни при ДО меньше, чем мёртвое пространство” В. Хиенас 2014
Работает ли неинвазивная высокочастотная вентиляция? “Газовый обмен может быть вполне достаточным для поддержания жизни при ДО меньше, чем мёртвое пространство” В. Хиенас 2014
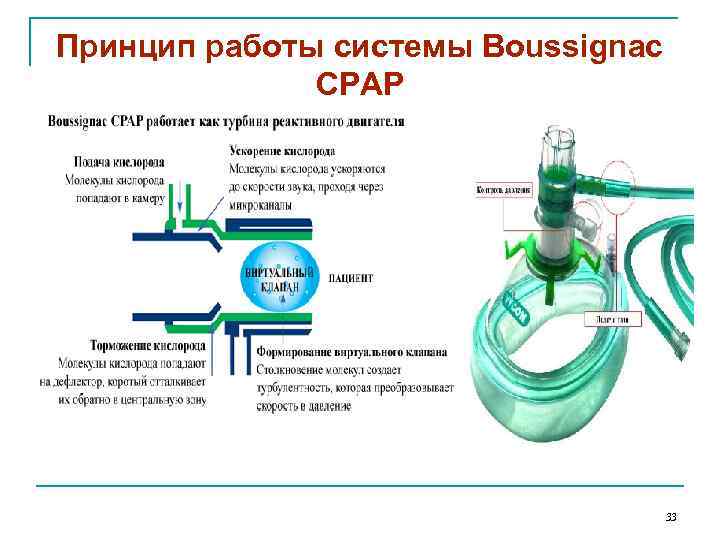 Принцип работы системы Boussignac СРАР 33
Принцип работы системы Boussignac СРАР 33
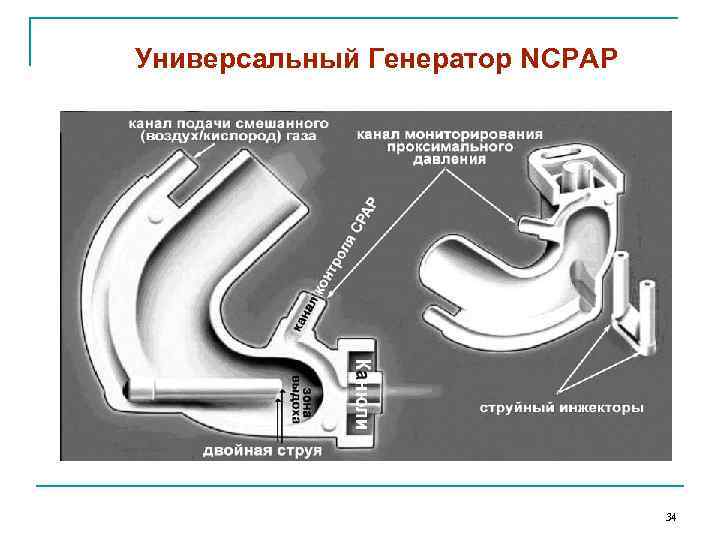 Универсальный Генератор NCPAP 34
Универсальный Генератор NCPAP 34
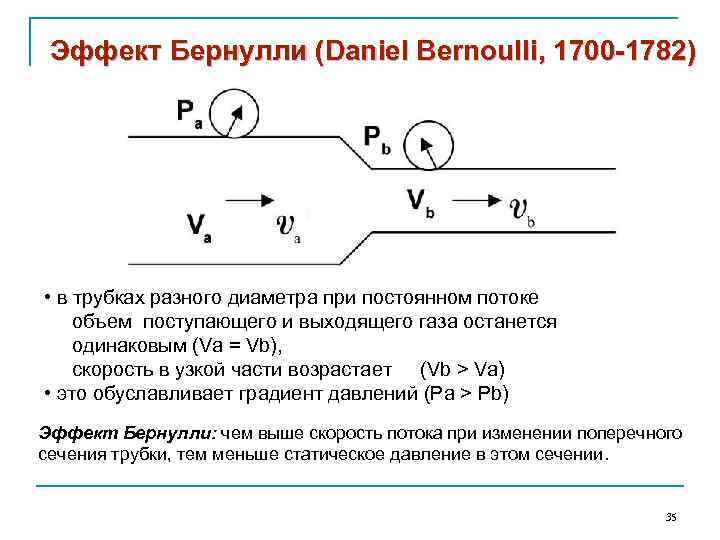 Эффект Бернулли (Daniel Bernoulli, 1700 -1782) • в трубках разного диаметра при постоянном потоке объем поступающего и выходящего газа останется одинаковым (Va = Vb), скорость в узкой части возрастает (Vb > Va) • это обуславливает градиент давлений (Pa > Pb) Эффект Бернулли: чем выше скорость потока при изменении поперечного сечения трубки, тем меньше статическое давление в этом сечении. 35
Эффект Бернулли (Daniel Bernoulli, 1700 -1782) • в трубках разного диаметра при постоянном потоке объем поступающего и выходящего газа останется одинаковым (Va = Vb), скорость в узкой части возрастает (Vb > Va) • это обуславливает градиент давлений (Pa > Pb) Эффект Бернулли: чем выше скорость потока при изменении поперечного сечения трубки, тем меньше статическое давление в этом сечении. 35
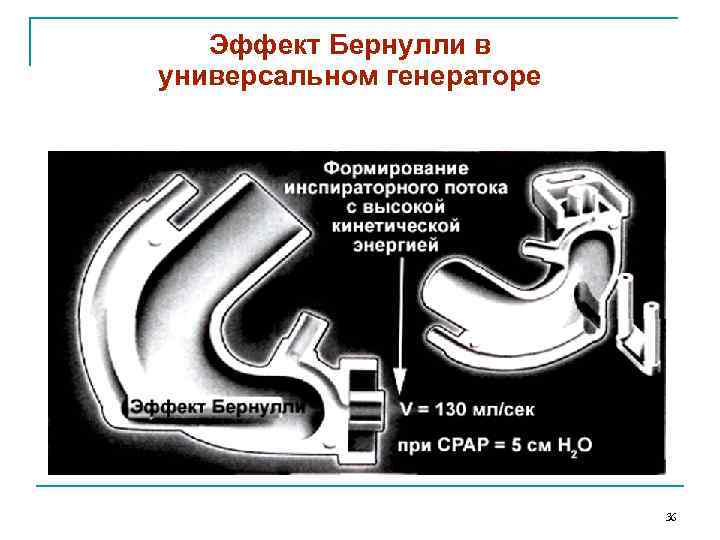 Эффект Бернулли в универсальном генераторе 36
Эффект Бернулли в универсальном генераторе 36
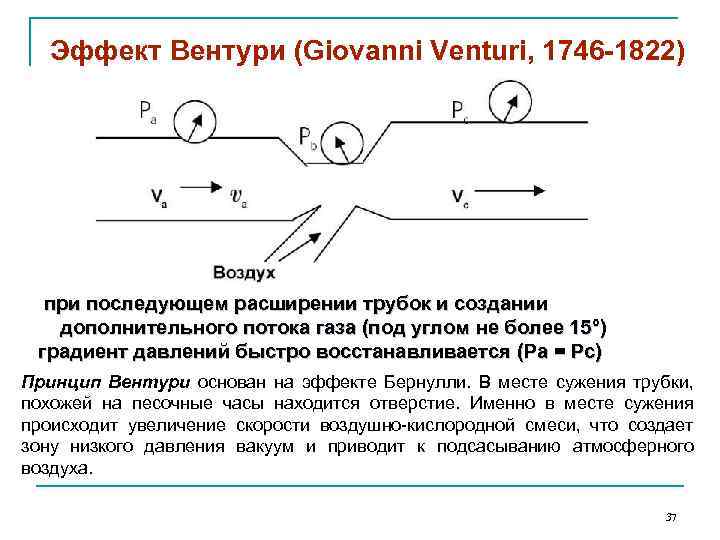 Эффект Вентури (Giovanni Venturi, 1746 -1822) при последующем расширении трубок и создании дополнительного потока газа (под углом не более 15°) градиент давлений быстро восстанавливается (Pa = Pc) Принцип Вентури основан на эффекте Бернулли. В месте сужения трубки, похожей на песочные часы находится отверстие. Именно в месте сужения происходит увеличение скорости воздушно-кислородной смеси, что создает зону низкого давления вакуум и приводит к подсасыванию атмосферного воздуха. 37
Эффект Вентури (Giovanni Venturi, 1746 -1822) при последующем расширении трубок и создании дополнительного потока газа (под углом не более 15°) градиент давлений быстро восстанавливается (Pa = Pc) Принцип Вентури основан на эффекте Бернулли. В месте сужения трубки, похожей на песочные часы находится отверстие. Именно в месте сужения происходит увеличение скорости воздушно-кислородной смеси, что создает зону низкого давления вакуум и приводит к подсасыванию атмосферного воздуха. 37
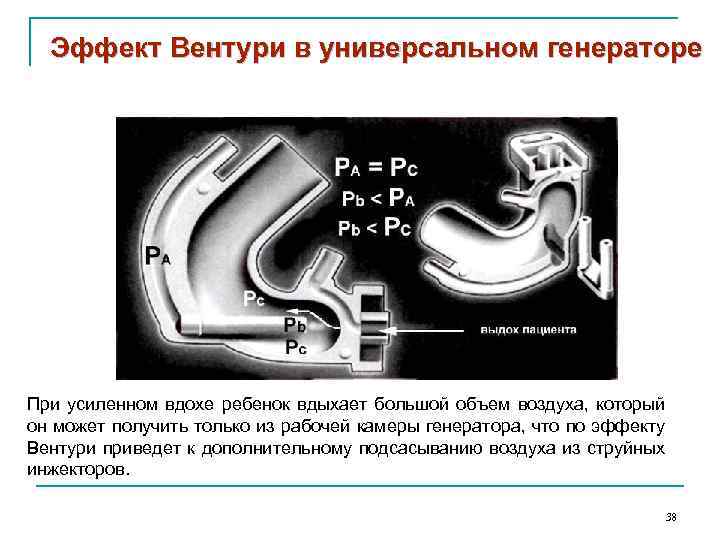 Эффект Вентури в универсальном генераторе При усиленном вдохе ребенок вдыхает большой объем воздуха, который он может получить только из рабочей камеры генератора, что по эффекту Вентури приведет к дополнительному подсасыванию воздуха из струйных инжекторов. 38
Эффект Вентури в универсальном генераторе При усиленном вдохе ребенок вдыхает большой объем воздуха, который он может получить только из рабочей камеры генератора, что по эффекту Вентури приведет к дополнительному подсасыванию воздуха из струйных инжекторов. 38
 Эффект Коанда (Henri Coanda, 1885 -1972) n Физическое явление, описанное Anri Coanda, который в 1932 году обнаружил, что струя жидкости, вытекающая из сопла, стремится отклониться по направлению к стенке и при определенных условиях прилипает к ней. Это объясняется тем, что боковая стенка препятствует свободному поступлению воздуха с одной стороны струи, создавая вихрь в зоне пониженного давления. Аналогично и поведение струи газа. 39
Эффект Коанда (Henri Coanda, 1885 -1972) n Физическое явление, описанное Anri Coanda, который в 1932 году обнаружил, что струя жидкости, вытекающая из сопла, стремится отклониться по направлению к стенке и при определенных условиях прилипает к ней. Это объясняется тем, что боковая стенка препятствует свободному поступлению воздуха с одной стороны струи, создавая вихрь в зоне пониженного давления. Аналогично и поведение струи газа. 39
 Эффект Коанда Многие авиаконструкторы разрабатывали конструкции крыла и фюзеляжей, усиливающих действие эффекта Коанда, обеспечивая увеличение подъемной силы самолета, широко известен закрылок Коанда, сохраняющий постоянную кривизну верхней поверхности при его отклонении и обдуваемый струѐй сжатого воздуха или реактивной струѐй. Инициатором работ над самолетом использующим нетрадиционный метод повышения подъемной силы, был авиаконструктор Антонов О. К. Он говорил «. . могучий поток газов, с большой скоростью вытекающий из сопла реактивного двигателя, пройдет над крылом, создавая дополнительную подъемную силу". 40
Эффект Коанда Многие авиаконструкторы разрабатывали конструкции крыла и фюзеляжей, усиливающих действие эффекта Коанда, обеспечивая увеличение подъемной силы самолета, широко известен закрылок Коанда, сохраняющий постоянную кривизну верхней поверхности при его отклонении и обдуваемый струѐй сжатого воздуха или реактивной струѐй. Инициатором работ над самолетом использующим нетрадиционный метод повышения подъемной силы, был авиаконструктор Антонов О. К. Он говорил «. . могучий поток газов, с большой скоростью вытекающий из сопла реактивного двигателя, пройдет над крылом, создавая дополнительную подъемную силу". 40
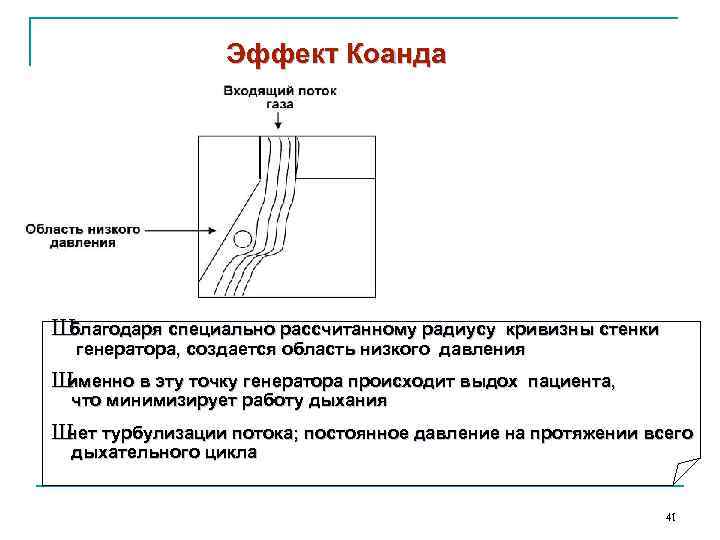 Эффект Коанда Ш благодаря специально рассчитанному радиусу кривизны стенки генератора, создается область низкого давления Ш именно в эту точку генератора происходит выдох пациента, что минимизирует работу дыхания Ш турбулизации потока; постоянное давление на протяжении всего нет дыхательного цикла 41
Эффект Коанда Ш благодаря специально рассчитанному радиусу кривизны стенки генератора, создается область низкого давления Ш именно в эту точку генератора происходит выдох пациента, что минимизирует работу дыхания Ш турбулизации потока; постоянное давление на протяжении всего нет дыхательного цикла 41
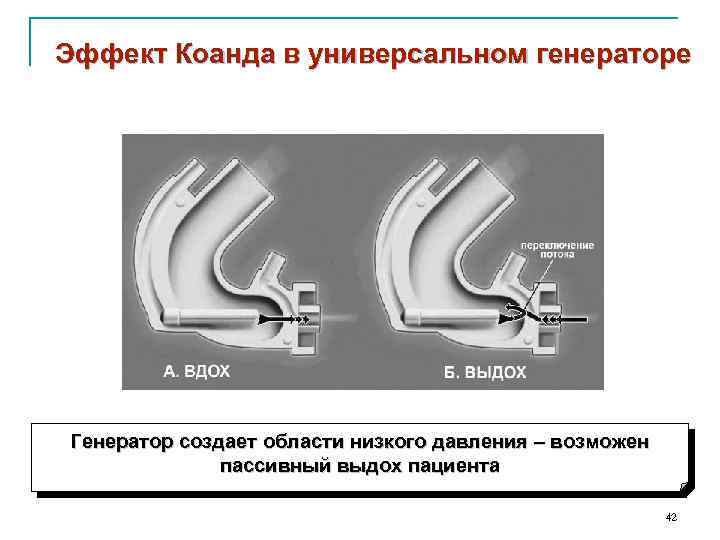 Эффект Коанда в универсальном генераторе Генератор создает области низкого давления – возможен пассивный выдох пациента 42
Эффект Коанда в универсальном генераторе Генератор создает области низкого давления – возможен пассивный выдох пациента 42
 Эффект Коанда на примере Infant Flow LP Демонстрация эффекта Коанда • Входящая струя отклоняется к стенке и прикрепляется к ней в точке A • Зеленая часть струи показывает направление потока разворот струи, когда поток направляется к выпускному каналу (на выдохе) 43
Эффект Коанда на примере Infant Flow LP Демонстрация эффекта Коанда • Входящая струя отклоняется к стенке и прикрепляется к ней в точке A • Зеленая часть струи показывает направление потока разворот струи, когда поток направляется к выпускному каналу (на выдохе) 43
 Внешний вид генератора системы flow-variable 44
Внешний вид генератора системы flow-variable 44
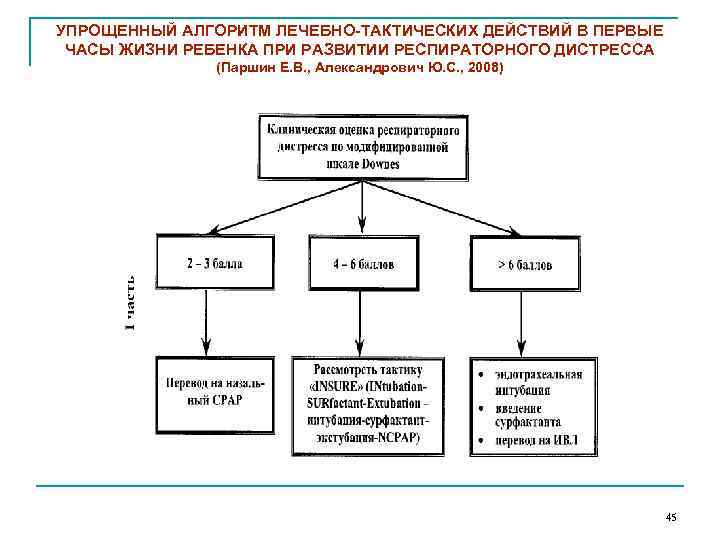 УПРОЩЕННЫЙ АЛГОРИТМ ЛЕЧЕБНО-ТАКТИЧЕСКИХ ДЕЙСТВИЙ В ПЕРВЫЕ ЧАСЫ ЖИЗНИ РЕБЕНКА ПРИ РАЗВИТИИ РЕСПИРАТОРНОГО ДИСТРЕССА (Паршин Е. В. , Александрович Ю. С. , 2008) 45
УПРОЩЕННЫЙ АЛГОРИТМ ЛЕЧЕБНО-ТАКТИЧЕСКИХ ДЕЙСТВИЙ В ПЕРВЫЕ ЧАСЫ ЖИЗНИ РЕБЕНКА ПРИ РАЗВИТИИ РЕСПИРАТОРНОГО ДИСТРЕССА (Паршин Е. В. , Александрович Ю. С. , 2008) 45
 УПРОЩЕННЫЙ АЛГОРИТМ ЛЕЧЕБНО-ТАКТИЧЕСКИХ ДЕЙСТВИЙ В ПЕРВЫЕ ЧАСЫ ЖИЗНИ РЕБЕНКА ПРИ РАЗВИТИИ РЕСПИРАТОРНОГО ДИСТРЕССА (Паршин Е. В. , Александрович Ю. С. , 2008) 46
УПРОЩЕННЫЙ АЛГОРИТМ ЛЕЧЕБНО-ТАКТИЧЕСКИХ ДЕЙСТВИЙ В ПЕРВЫЕ ЧАСЫ ЖИЗНИ РЕБЕНКА ПРИ РАЗВИТИИ РЕСПИРАТОРНОГО ДИСТРЕССА (Паршин Е. В. , Александрович Ю. С. , 2008) 46
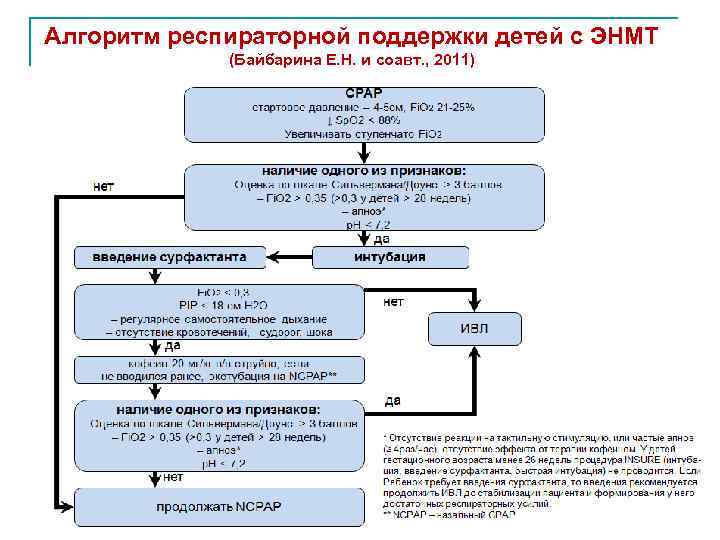 Алгоритм респираторной поддержки детей с ЭНМТ (Байбарина Е. Н. и соавт. , 2011) 47
Алгоритм респираторной поддержки детей с ЭНМТ (Байбарина Е. Н. и соавт. , 2011) 47
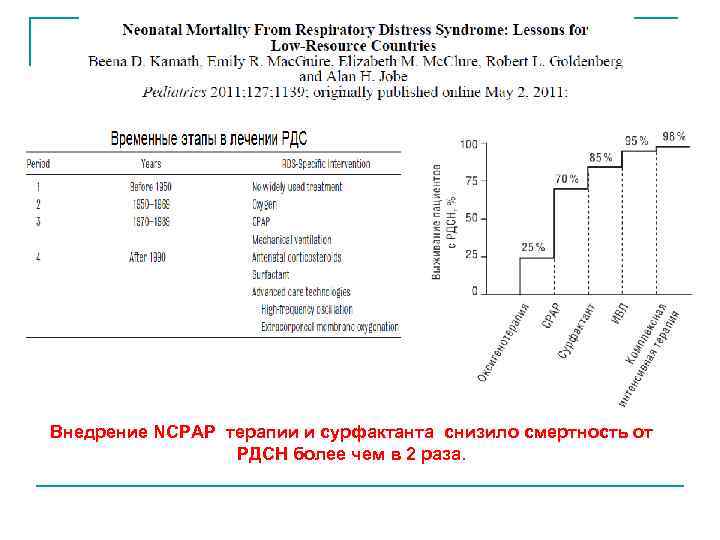 Внедрение NCPAP терапии и сурфактанта снизило смертность от РДСН более чем в 2 раза.
Внедрение NCPAP терапии и сурфактанта снизило смертность от РДСН более чем в 2 раза.
 НАЗАЛЬНАЯ КАНЮЛЯ ВЫСОКОГО ПОТОКА В НЕОНАТОЛОГИИ НАЗАЛЬНАЯ КАНЮЛЯ ВЫСОКОГО ПОТОКА КАК АЛЬТЕРНАТИВА НЕИНВАЗИВНОЙ ИВЛ? !
НАЗАЛЬНАЯ КАНЮЛЯ ВЫСОКОГО ПОТОКА В НЕОНАТОЛОГИИ НАЗАЛЬНАЯ КАНЮЛЯ ВЫСОКОГО ПОТОКА КАК АЛЬТЕРНАТИВА НЕИНВАЗИВНОЙ ИВЛ? !
 Противопоказания для назального СРАР n у новорожденных со стремительно прогрессирующей респираторной недостаточностью с показателями газов Pa. O 2 < 40 мм рт. ст. , Pa. CO 2 > 60 мм рт. ст. и РН < 7, 25 n при врожденных пороках развития: врожденная диафрагмальная грыжа, трахеопищеводный свищ, атрезия хоан, расщелина мягкого и твердого неба n при тяжелой кардиоваскулярной нестабильности: артериальная гипотензия, клинически значимое снижение сократимости левого желудочка, нарушения ритма сердца n при гиподинамической респираторной недостаточности с крайне нестабильным респираторным драйвом – очень частые эпизоды апноэ, сопровождающиеся брадикардией 50
Противопоказания для назального СРАР n у новорожденных со стремительно прогрессирующей респираторной недостаточностью с показателями газов Pa. O 2 < 40 мм рт. ст. , Pa. CO 2 > 60 мм рт. ст. и РН < 7, 25 n при врожденных пороках развития: врожденная диафрагмальная грыжа, трахеопищеводный свищ, атрезия хоан, расщелина мягкого и твердого неба n при тяжелой кардиоваскулярной нестабильности: артериальная гипотензия, клинически значимое снижение сократимости левого желудочка, нарушения ритма сердца n при гиподинамической респираторной недостаточности с крайне нестабильным респираторным драйвом – очень частые эпизоды апноэ, сопровождающиеся брадикардией 50
 Изучено 177 детей с ГВ менее 30 недель, состояние детей удовлетворяло критериям стабилизации, которых необходимо достичь для возможности снятия с CPAP. Все дети были случайным образом разделены на три группы, в каждой из которой использовался свой метод (М) прекращения подачи CPAP. M 1: резкое прекращение подачи CPAP с дальнейшим наблюдением, без повторного подключения к СРАР. М 2: Периодическое отключение СРАР с постепенным увеличением времени без респираторной поддержки. М 3: Как и при втором методе, периодическое отключение от СРАР, однако у детей из этой группы в периоды прекращения подачи CPAP использовалась двухмиллиметровая носовая канюля со скоростью потока 0, 5 л/мин. Arch Dis Child Fetal Neonatal Ed July 2012 Vol 97 No 4, р. 236 -240. 51
Изучено 177 детей с ГВ менее 30 недель, состояние детей удовлетворяло критериям стабилизации, которых необходимо достичь для возможности снятия с CPAP. Все дети были случайным образом разделены на три группы, в каждой из которой использовался свой метод (М) прекращения подачи CPAP. M 1: резкое прекращение подачи CPAP с дальнейшим наблюдением, без повторного подключения к СРАР. М 2: Периодическое отключение СРАР с постепенным увеличением времени без респираторной поддержки. М 3: Как и при втором методе, периодическое отключение от СРАР, однако у детей из этой группы в периоды прекращения подачи CPAP использовалась двухмиллиметровая носовая канюля со скоростью потока 0, 5 л/мин. Arch Dis Child Fetal Neonatal Ed July 2012 Vol 97 No 4, р. 236 -240. 51
 Критерии стабилизации (должны присутствовать все 8 критериев на протяжении 12 и более часов): 1. СРАР 4 -6 см Н 2 О 2. Потребность в кислороде – меньше 25% и не повышается 3. Частота дыхания ниже 60 4. Нет значимой рецессии грудной клетки (грудинной или диафрагмальной) 5. Менее 3 х эпизодов самокупирующихся апноэ (длительностью <20 секунд) и/или брадикардия (<100 уд/мин) и/или уменьшение сатурации (≤ 86%) за 1 час — показатели оцениваются за последние 6 часов. 6. Средний уровень сатурации >86% большую часть времени или Pa. O 2/транскутанное Pa. O 2> 45 мм рт. ст. 7. В настоящее время не проходит лечения по поводу открытого артериального протока или сепсиса 8. Хорошо переносит кратковременное прекращение СРАР, необходимое для медицинских манипуляций и ухода (до 15 минут). Arch Dis Child Fetal Neonatal Ed July 2012 Vol 97 No 4, р. 236 -240. 52
Критерии стабилизации (должны присутствовать все 8 критериев на протяжении 12 и более часов): 1. СРАР 4 -6 см Н 2 О 2. Потребность в кислороде – меньше 25% и не повышается 3. Частота дыхания ниже 60 4. Нет значимой рецессии грудной клетки (грудинной или диафрагмальной) 5. Менее 3 х эпизодов самокупирующихся апноэ (длительностью <20 секунд) и/или брадикардия (<100 уд/мин) и/или уменьшение сатурации (≤ 86%) за 1 час — показатели оцениваются за последние 6 часов. 6. Средний уровень сатурации >86% большую часть времени или Pa. O 2/транскутанное Pa. O 2> 45 мм рт. ст. 7. В настоящее время не проходит лечения по поводу открытого артериального протока или сепсиса 8. Хорошо переносит кратковременное прекращение СРАР, необходимое для медицинских манипуляций и ухода (до 15 минут). Arch Dis Child Fetal Neonatal Ed July 2012 Vol 97 No 4, р. 236 -240. 52
 Критерии неудачного снятия с СРАР (по крайней мере 2 из ниже перечисленных): 1. Участие вспомогательной мускулатуры в акте дыхания и втяжение межреберных промежутков при ЧДД более 75. 2. Увеличение случаев апноэ и/или брадикардии и/или десатурации > 2 за 1 час в течении последних 6 часов. 3. Повышение потребности в О 2 > 25% для поддержания сатурации >86% и/или Ра. О 2/транскутанное Ра. О 2 >45 мм рт. ст. 4. Рн <7. 2 5. Ра. СО 2/транскутанное Ра. СО 2 > 65 мм рт. ст. 6. Длительное апноэ или брадикардия, требующие реанимационных мероприятий. Arch Dis Child Fetal Neonatal Ed July 2012 Vol 97 No 4, р. 236 -240. 53
Критерии неудачного снятия с СРАР (по крайней мере 2 из ниже перечисленных): 1. Участие вспомогательной мускулатуры в акте дыхания и втяжение межреберных промежутков при ЧДД более 75. 2. Увеличение случаев апноэ и/или брадикардии и/или десатурации > 2 за 1 час в течении последних 6 часов. 3. Повышение потребности в О 2 > 25% для поддержания сатурации >86% и/или Ра. О 2/транскутанное Ра. О 2 >45 мм рт. ст. 4. Рн <7. 2 5. Ра. СО 2/транскутанное Ра. СО 2 > 65 мм рт. ст. 6. Длительное апноэ или брадикардия, требующие реанимационных мероприятий. Arch Dis Child Fetal Neonatal Ed July 2012 Vol 97 No 4, р. 236 -240. 53
 Метод 1 (резкое прекращение подачи CPAP с дальнейшим наблюдением, без повторного подключения к СРАР) значительно снижает время, необходимое для полного прекращения подачи CPAP, снижает продолжительность использования CPAP, продолжительность кислородотерапии , снижает риск бронхолегочной дисплазии и уменьшает время госпитализации. Arch Dis Child Fetal Neonatal Ed July 2012 Vol 97 No 4, р. 236 -240. 54
Метод 1 (резкое прекращение подачи CPAP с дальнейшим наблюдением, без повторного подключения к СРАР) значительно снижает время, необходимое для полного прекращения подачи CPAP, снижает продолжительность использования CPAP, продолжительность кислородотерапии , снижает риск бронхолегочной дисплазии и уменьшает время госпитализации. Arch Dis Child Fetal Neonatal Ed July 2012 Vol 97 No 4, р. 236 -240. 54
 (1) МВ следует использовать для поддержания состояния младенцев в случаях, когда другие методы респираторной поддержки оказались неэффективными (В). Продолжительность МВ следует минимизировать для того, чтобы максимально снизить ее повреждающее действие на легкие (В). (2) Следует использовать вентиляцию с целевым дыхательным объемом, так как это сокращает продолжительность вентиляции и снижает БЛД (А). (3) HFOV может быть эффективна в качестве экстренной терапии (B). (4) При прекращении МВ целесообразно допустить некоторую степень гиперкапнии, при р. Н выше 7. 22 (В). (5) Следует избегать гипокапнии, так как она связана с повышенным риском БЛД и ПВЛ (В). (6) У младенцев с апноэ, а также для облегчения прекращения МВ, следует применять кофеин (А). Следует также рассмотреть применение кофеина у всех младенцев с высоким риском необходимости МВ, например, с весом при рождении менее 1250 г, которые находятся на неинвазивной вспомогательной искусственной вентиляции лёгких (В). (7) Для облегчения экстубации у младенцев, которые оставались на МВ через 1 -2 недели, следует рассмотреть вопрос о применении короткого курса терапии дексаметазоном в низких или очень низких дозах, с постепенным снижением дозы (A). 55
(1) МВ следует использовать для поддержания состояния младенцев в случаях, когда другие методы респираторной поддержки оказались неэффективными (В). Продолжительность МВ следует минимизировать для того, чтобы максимально снизить ее повреждающее действие на легкие (В). (2) Следует использовать вентиляцию с целевым дыхательным объемом, так как это сокращает продолжительность вентиляции и снижает БЛД (А). (3) HFOV может быть эффективна в качестве экстренной терапии (B). (4) При прекращении МВ целесообразно допустить некоторую степень гиперкапнии, при р. Н выше 7. 22 (В). (5) Следует избегать гипокапнии, так как она связана с повышенным риском БЛД и ПВЛ (В). (6) У младенцев с апноэ, а также для облегчения прекращения МВ, следует применять кофеин (А). Следует также рассмотреть применение кофеина у всех младенцев с высоким риском необходимости МВ, например, с весом при рождении менее 1250 г, которые находятся на неинвазивной вспомогательной искусственной вентиляции лёгких (В). (7) Для облегчения экстубации у младенцев, которые оставались на МВ через 1 -2 недели, следует рассмотреть вопрос о применении короткого курса терапии дексаметазоном в низких или очень низких дозах, с постепенным снижением дозы (A). 55
 ПОКАЗАНИЯ ДЛЯ ИНТУБАЦИИ ТРАХЕИ И ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ У НОВОРОЖДЕННЫХ (G. M. Sant'Anna, M. Keszler, 2012) • • Fi. O 2 > 0, 5 для поддержания Sp. O 2 >88% или Pa. O 2 > 45 мм рт. ст. Рa. CO 2 > 55– 60 мм рт. ст. при p. H < 7, 25 Апноэ, требующие проведения искусственной вентиляции легких с помощью мешка и маски Более 6 эпизодов апноэ в течение 6 часов.
ПОКАЗАНИЯ ДЛЯ ИНТУБАЦИИ ТРАХЕИ И ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ У НОВОРОЖДЕННЫХ (G. M. Sant'Anna, M. Keszler, 2012) • • Fi. O 2 > 0, 5 для поддержания Sp. O 2 >88% или Pa. O 2 > 45 мм рт. ст. Рa. CO 2 > 55– 60 мм рт. ст. при p. H < 7, 25 Апноэ, требующие проведения искусственной вентиляции легких с помощью мешка и маски Более 6 эпизодов апноэ в течение 6 часов.
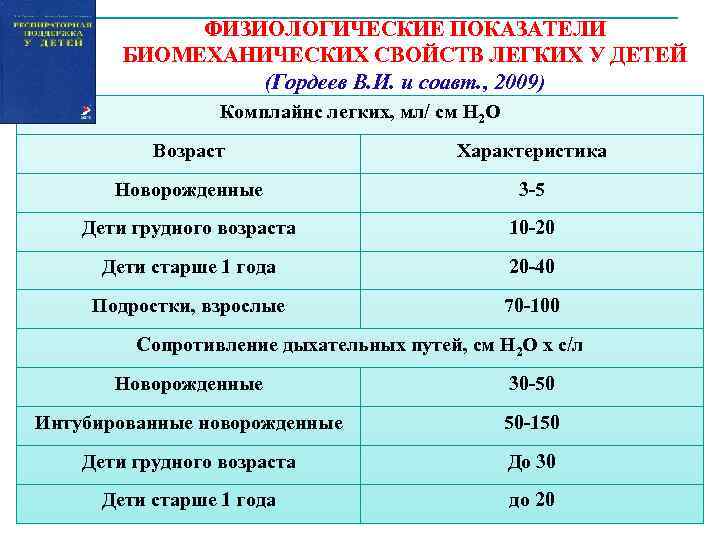 ФИЗИОЛОГИЧЕСКИЕ ПОКАЗАТЕЛИ БИОМЕХАНИЧЕСКИХ СВОЙСТВ ЛЕГКИХ У ДЕТЕЙ (Гордеев В. И. и соавт. , 2009) Комплайнс легких, мл/ см Н 2 О Возраст Характеристика Новорожденные 3 -5 Дети грудного возраста 10 -20 Дети старше 1 года 20 -40 Подростки, взрослые 70 -100 Сопротивление дыхательных путей, см Н 2 О x с/л Новорожденные 30 -50 Интубированные новорожденные 50 -150 Дети грудного возраста До 30 Дети старше 1 года до 20
ФИЗИОЛОГИЧЕСКИЕ ПОКАЗАТЕЛИ БИОМЕХАНИЧЕСКИХ СВОЙСТВ ЛЕГКИХ У ДЕТЕЙ (Гордеев В. И. и соавт. , 2009) Комплайнс легких, мл/ см Н 2 О Возраст Характеристика Новорожденные 3 -5 Дети грудного возраста 10 -20 Дети старше 1 года 20 -40 Подростки, взрослые 70 -100 Сопротивление дыхательных путей, см Н 2 О x с/л Новорожденные 30 -50 Интубированные новорожденные 50 -150 Дети грудного возраста До 30 Дети старше 1 года до 20
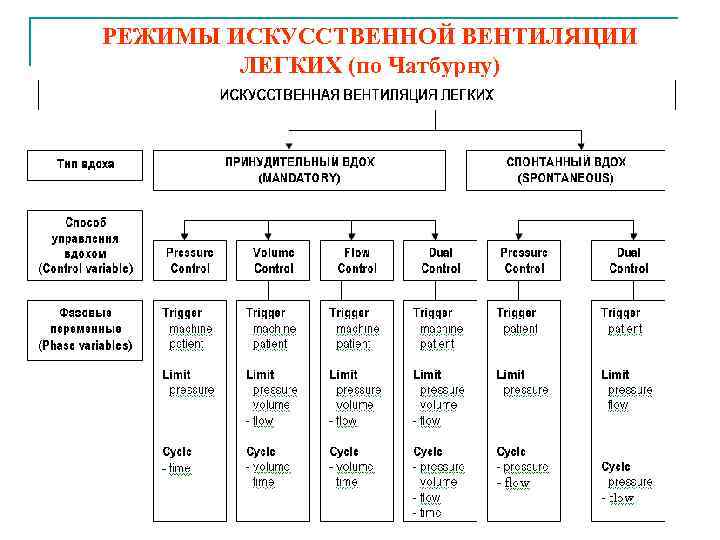 РЕЖИМЫ ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ (по Чатбурну) 58
РЕЖИМЫ ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ (по Чатбурну) 58
 РЕЖИМЫ ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ (по Чатбурну) 59
РЕЖИМЫ ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ (по Чатбурну) 59
 Восемь паттернов ИВЛ CMV (continuous mandatory ventilation) – все вдохи принудительные • VC-CMV Volume controlled continuous mandatory ventilation • PC-CMV Pressure controlled continuous mandatory ventilation • DC-CMV Dual controlled continuous mandatory ventilation IMV(intermittent mandatory ventilation) – принудительные вдохи чередуются с самостоятельными • VC-IMV Volume controlled intermittent mandatory ventilation • PC-IMV Pressure controlled intermittent mandatory ventilation • DC-IMV Dual controlled intermittent mandatory ventilation CSV(continuous spontaneous ventilation) – все вдохи самостоятельные • PC-CSV Pressure controlled continuous spontaneous ventilation • DC-CSV Dual controlled continuous spontaneous ventilation 60
Восемь паттернов ИВЛ CMV (continuous mandatory ventilation) – все вдохи принудительные • VC-CMV Volume controlled continuous mandatory ventilation • PC-CMV Pressure controlled continuous mandatory ventilation • DC-CMV Dual controlled continuous mandatory ventilation IMV(intermittent mandatory ventilation) – принудительные вдохи чередуются с самостоятельными • VC-IMV Volume controlled intermittent mandatory ventilation • PC-IMV Pressure controlled intermittent mandatory ventilation • DC-IMV Dual controlled intermittent mandatory ventilation CSV(continuous spontaneous ventilation) – все вдохи самостоятельные • PC-CSV Pressure controlled continuous spontaneous ventilation • DC-CSV Dual controlled continuous spontaneous ventilation 60
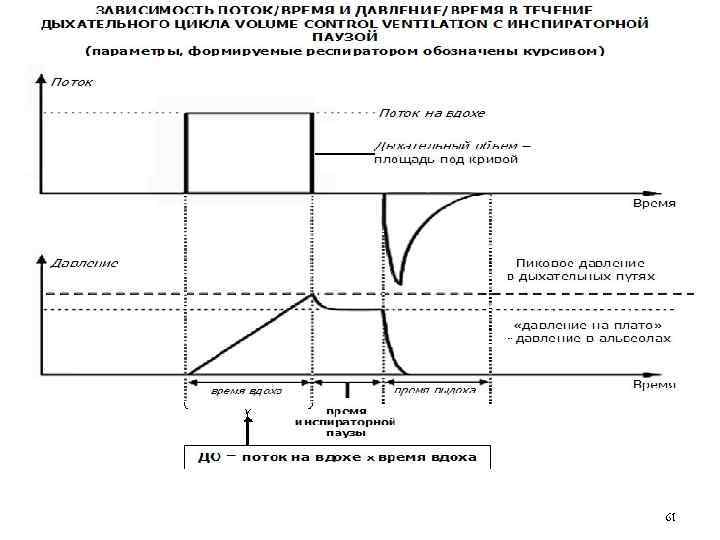 61
61
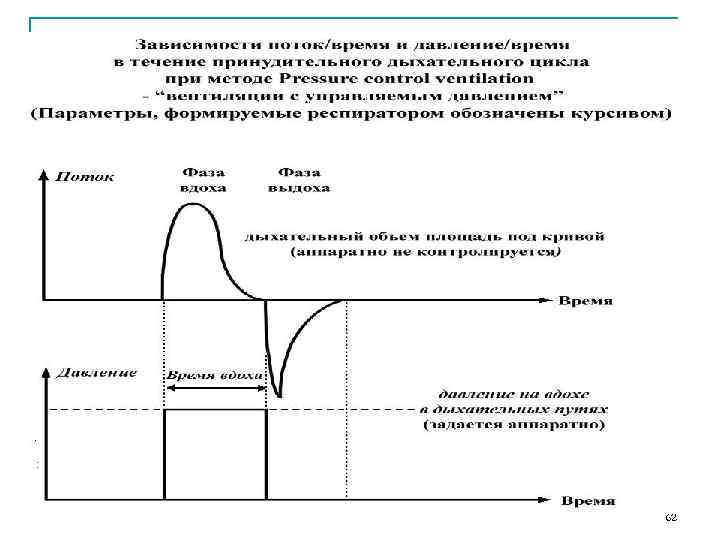 62
62
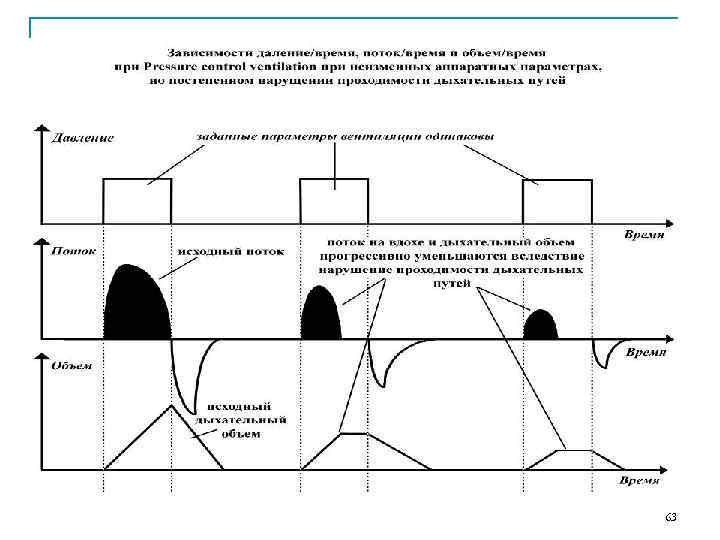 63
63
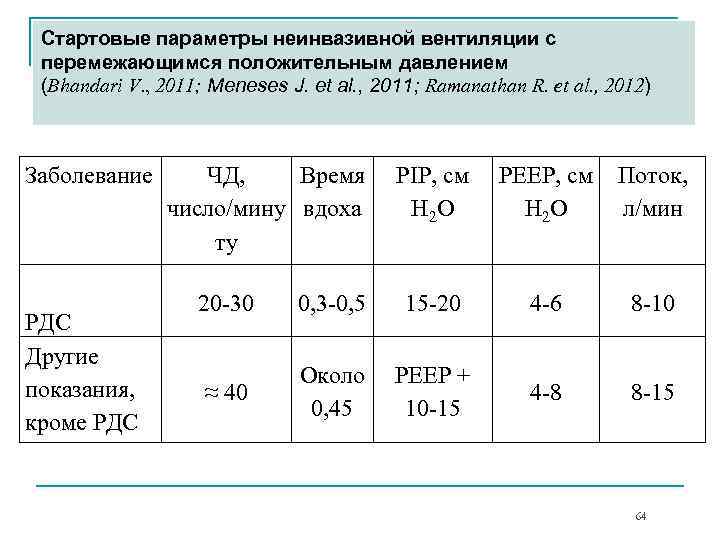 Стартовые параметры неинвазивной вентиляции с перемежающимся положительным давлением (Bhandari V. , 2011; Meneses J. et al. , 2011; Ramanathan R. et al. , 2012) Заболевание РДС Другие показания, кроме РДС ЧД, Время число/мину вдоха ту PIP, см H 2 O PEEP, см H 2 O Поток, л/мин 20 -30 0, 3 -0, 5 15 -20 4 -6 8 -10 ≈ 40 Около 0, 45 PEEP + 10 -15 4 -8 8 -15 64
Стартовые параметры неинвазивной вентиляции с перемежающимся положительным давлением (Bhandari V. , 2011; Meneses J. et al. , 2011; Ramanathan R. et al. , 2012) Заболевание РДС Другие показания, кроме РДС ЧД, Время число/мину вдоха ту PIP, см H 2 O PEEP, см H 2 O Поток, л/мин 20 -30 0, 3 -0, 5 15 -20 4 -6 8 -10 ≈ 40 Около 0, 45 PEEP + 10 -15 4 -8 8 -15 64
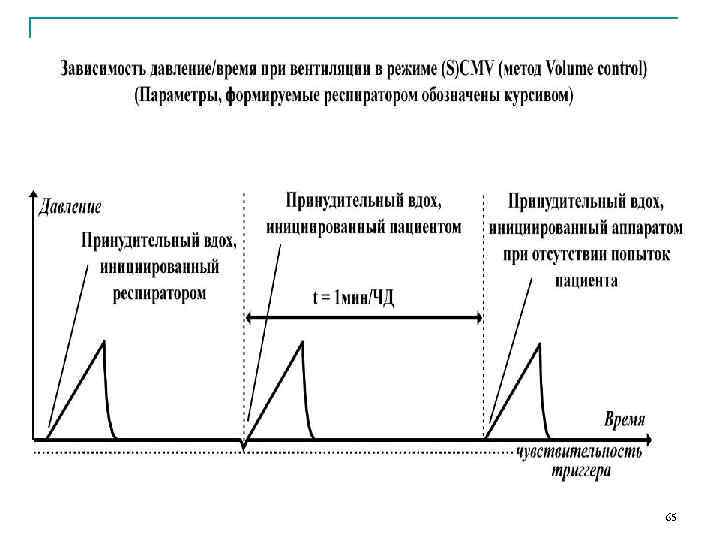 65
65
 66
66
 67
67
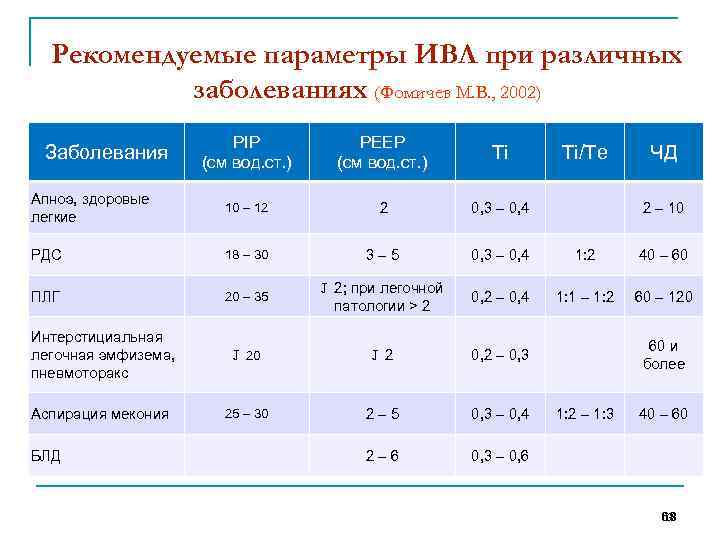 Рекомендуемые параметры ИВЛ при различных заболеваниях (Фомичев М. В. , 2002) PIP (см вод. ст. ) PEEP (см вод. ст. ) Ti Апноэ, здоровые легкие 10 – 12 2 0, 3 – 0, 4 РДС 18 – 30 3– 5 0, 3 – 0, 4 1: 2 40 – 60 ПЛГ 20 – 35 Ј 2; при легочной патологии > 2 0, 2 – 0, 4 1: 1 – 1: 2 60 – 120 Интерстициальная легочная эмфизема, пневмоторакс Ј 20 Ј 2 0, 2 – 0, 3 Аспирация мекония 25 – 30 2– 5 0, 3 – 0, 4 2– 6 0, 3 – 0, 6 Заболевания БЛД Ti/Te ЧД 2 – 10 60 и более 1: 2 – 1: 3 40 – 60 68 68
Рекомендуемые параметры ИВЛ при различных заболеваниях (Фомичев М. В. , 2002) PIP (см вод. ст. ) PEEP (см вод. ст. ) Ti Апноэ, здоровые легкие 10 – 12 2 0, 3 – 0, 4 РДС 18 – 30 3– 5 0, 3 – 0, 4 1: 2 40 – 60 ПЛГ 20 – 35 Ј 2; при легочной патологии > 2 0, 2 – 0, 4 1: 1 – 1: 2 60 – 120 Интерстициальная легочная эмфизема, пневмоторакс Ј 20 Ј 2 0, 2 – 0, 3 Аспирация мекония 25 – 30 2– 5 0, 3 – 0, 4 2– 6 0, 3 – 0, 6 Заболевания БЛД Ti/Te ЧД 2 – 10 60 и более 1: 2 – 1: 3 40 – 60 68 68
 КОНЦЕПЦИЯ «ОТКРЫТЫХ» ЛЕГКИХ (OPEN LUNG STRATEGY) Ø Маневр рекруитмента – метод респираторной терапии, направленный на увеличение числа альвеол, участвующих в вентиляции (F. J. J. Halbertsma et al. , 2007) Маневр мобилизации альвеол – стратегия респираторной поддержки, заключающаяся в кратковременном пошаговом увеличения среднего давления в дыхательных путях 69
КОНЦЕПЦИЯ «ОТКРЫТЫХ» ЛЕГКИХ (OPEN LUNG STRATEGY) Ø Маневр рекруитмента – метод респираторной терапии, направленный на увеличение числа альвеол, участвующих в вентиляции (F. J. J. Halbertsma et al. , 2007) Маневр мобилизации альвеол – стратегия респираторной поддержки, заключающаяся в кратковременном пошаговом увеличения среднего давления в дыхательных путях 69
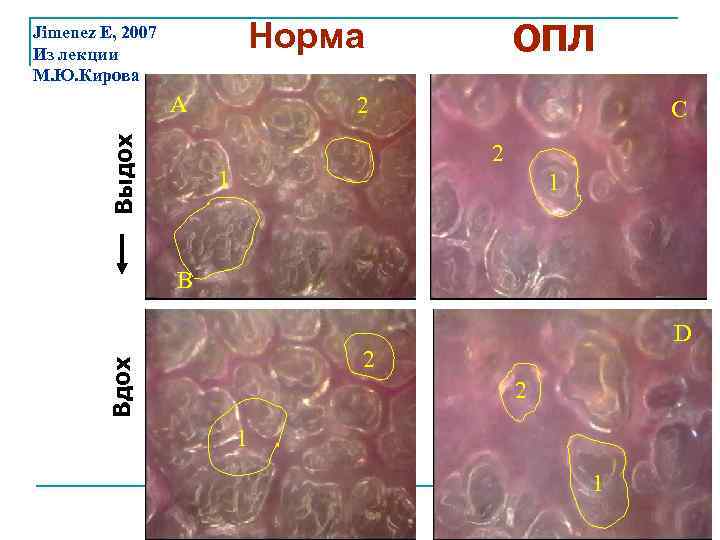 Норма Jimenez E, 2007 Из лекции М. Ю. Кирова Выдох A ОПЛ 2 C 2 1 1 B D 15 CC/KG Вдох 2 2 1 1 70
Норма Jimenez E, 2007 Из лекции М. Ю. Кирова Выдох A ОПЛ 2 C 2 1 1 B D 15 CC/KG Вдох 2 2 1 1 70
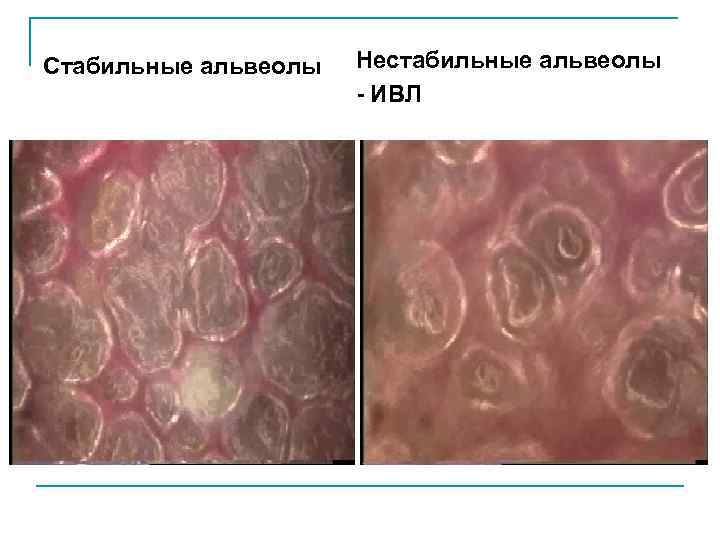 Стабильные альвеолы Нестабильные альвеолы - ИВЛ
Стабильные альвеолы Нестабильные альвеолы - ИВЛ
 МЕТОДЫ ПРОВЕДЕНИЯ МАНЕВРА РЕКРУИТМЕНТА Ø Ø Искусственная вентиляция легких с помощью мешка «AMBU» или системы Айра (в неонатологии) Искусственная вентиляция легких с помощью аппарата ИВЛ 72
МЕТОДЫ ПРОВЕДЕНИЯ МАНЕВРА РЕКРУИТМЕНТА Ø Ø Искусственная вентиляция легких с помощью мешка «AMBU» или системы Айра (в неонатологии) Искусственная вентиляция легких с помощью аппарата ИВЛ 72
 МЕТОДИКИ ПРОВЕДЕНИЯ РЕКРУИТМЕНТА Ø Ø Ø Изолированное повышение положительного давления конца выдоха Изолированное повышение положительного давления на вдохе (Ppeak) Параллельное повышение давления на вдохе и давления на выдохе 73
МЕТОДИКИ ПРОВЕДЕНИЯ РЕКРУИТМЕНТА Ø Ø Ø Изолированное повышение положительного давления конца выдоха Изолированное повышение положительного давления на вдохе (Ppeak) Параллельное повышение давления на вдохе и давления на выдохе 73
 ПРОДЛЕННОЕ РАЗДУВАНИЕ ЛЕГКИХ В ПЕДИАТРИЧЕСКОЙ ПРАКТИКЕ (Sargent M. A. et al. , 2002; Duf J. P. et al. , 2007, Байбарина Е. Н. , Дегтярев Д. Н. . 2011) PEEP = 40 см Н 2 О PEEP = 30 см Н 2 О PIP = 20 см Н 2 О 20 c 30 c 40 c 1. 2. 3. PIP = 20 см Н 2 О x 20 с PEEP = 30 см Н 2 О x 30 с PEEP = 40 см Н 2 О x 40 с
ПРОДЛЕННОЕ РАЗДУВАНИЕ ЛЕГКИХ В ПЕДИАТРИЧЕСКОЙ ПРАКТИКЕ (Sargent M. A. et al. , 2002; Duf J. P. et al. , 2007, Байбарина Е. Н. , Дегтярев Д. Н. . 2011) PEEP = 40 см Н 2 О PEEP = 30 см Н 2 О PIP = 20 см Н 2 О 20 c 30 c 40 c 1. 2. 3. PIP = 20 см Н 2 О x 20 с PEEP = 30 см Н 2 О x 30 с PEEP = 40 см Н 2 О x 40 с
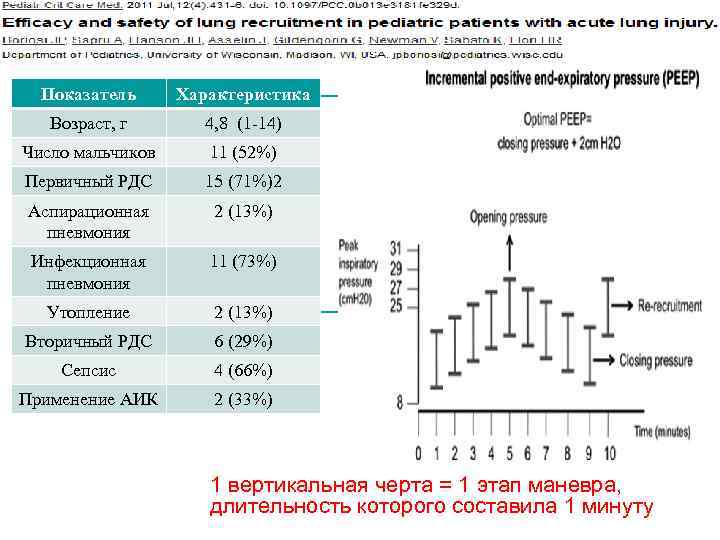 Показатель Характеристика Возраст, г 4, 8 (1 -14) Число мальчиков 11 (52%) Первичный РДС 15 (71%)2 Аспирационная пневмония 2 (13%) Инфекционная пневмония 11 (73%) Утопление 2 (13%) Вторичный РДС 6 (29%) Сепсис 4 (66%) Применение АИК 2 (33%) 1 вертикальная черта = 1 этап маневра, длительность которого составила 1 минуту
Показатель Характеристика Возраст, г 4, 8 (1 -14) Число мальчиков 11 (52%) Первичный РДС 15 (71%)2 Аспирационная пневмония 2 (13%) Инфекционная пневмония 11 (73%) Утопление 2 (13%) Вторичный РДС 6 (29%) Сепсис 4 (66%) Применение АИК 2 (33%) 1 вертикальная черта = 1 этап маневра, длительность которого составила 1 минуту
 1. Седация, анальгезия и миоплегия 2. Положительное давление на вдохе (PIP) = 15 см Н 2 О = constanta 3. Стартовый уровень PEEP = 8 см Н 2 О 4. Пошаговое увеличение PEEP на 2 см Н 2 О каждую минуту до достижения максимального давления в дыхательных путях (PIP + PEEP) = 45 см Н 2 О или снижения показателей комплайнса 5. Постепенное пошаговое снижение на 2 см Н 2 О каждую минуту до достижения давления критической точки закрытия альвеол 6. Подбор оптимального уровня PEEP = давление критической точки закрытия альвеол + 2 см Н 2 О 7. Повторное проведение маневра рекруитмента для достижения давления открытия альвеол (в течение 2 минут) с последующей коррекций параметров ИВЛ
1. Седация, анальгезия и миоплегия 2. Положительное давление на вдохе (PIP) = 15 см Н 2 О = constanta 3. Стартовый уровень PEEP = 8 см Н 2 О 4. Пошаговое увеличение PEEP на 2 см Н 2 О каждую минуту до достижения максимального давления в дыхательных путях (PIP + PEEP) = 45 см Н 2 О или снижения показателей комплайнса 5. Постепенное пошаговое снижение на 2 см Н 2 О каждую минуту до достижения давления критической точки закрытия альвеол 6. Подбор оптимального уровня PEEP = давление критической точки закрытия альвеол + 2 см Н 2 О 7. Повторное проведение маневра рекруитмента для достижения давления открытия альвеол (в течение 2 минут) с последующей коррекций параметров ИВЛ
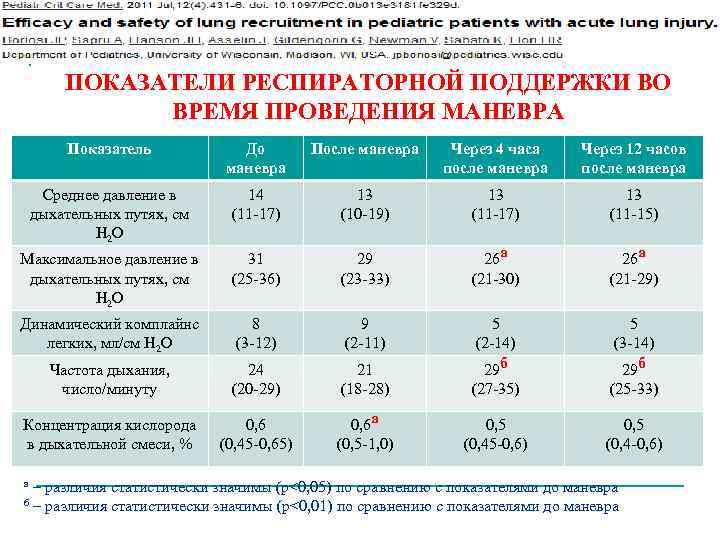 ПОКАЗАТЕЛИ РЕСПИРАТОРНОЙ ПОДДЕРЖКИ ВО ВРЕМЯ ПРОВЕДЕНИЯ МАНЕВРА Показатель До маневра После маневра Через 4 часа после маневра Через 12 часов после маневра Среднее давление в дыхательных путях, см Н 2 О 14 (11 -17) 13 (10 -19) 13 (11 -17) 13 (11 -15) Максимальное давление в дыхательных путях, см Н 2 О 31 (25 -36) 29 (23 -33) 26 а (21 -30) 26 а (21 -29) Динамический комплайнс легких, мл/см Н 2 О 8 (3 -12) 9 (2 -11) Частота дыхания, число/минуту 24 (20 -29) 21 (18 -28) 5 (2 -14) 29 б 5 (3 -14) 29 б (27 -35) (25 -33) Концентрация кислорода в дыхательной смеси, % 0, 6 (0, 45 -0, 65) 0, 6 а (0, 5 -1, 0) 0, 5 (0, 45 -0, 6) 0, 5 (0, 4 -0, 6) – различия статистически значимы (р<0, 05) по сравнению с показателями до маневра б – различия статистически значимы (р<0, 01) по сравнению с показателями до маневра а
ПОКАЗАТЕЛИ РЕСПИРАТОРНОЙ ПОДДЕРЖКИ ВО ВРЕМЯ ПРОВЕДЕНИЯ МАНЕВРА Показатель До маневра После маневра Через 4 часа после маневра Через 12 часов после маневра Среднее давление в дыхательных путях, см Н 2 О 14 (11 -17) 13 (10 -19) 13 (11 -17) 13 (11 -15) Максимальное давление в дыхательных путях, см Н 2 О 31 (25 -36) 29 (23 -33) 26 а (21 -30) 26 а (21 -29) Динамический комплайнс легких, мл/см Н 2 О 8 (3 -12) 9 (2 -11) Частота дыхания, число/минуту 24 (20 -29) 21 (18 -28) 5 (2 -14) 29 б 5 (3 -14) 29 б (27 -35) (25 -33) Концентрация кислорода в дыхательной смеси, % 0, 6 (0, 45 -0, 65) 0, 6 а (0, 5 -1, 0) 0, 5 (0, 45 -0, 6) 0, 5 (0, 4 -0, 6) – различия статистически значимы (р<0, 05) по сравнению с показателями до маневра б – различия статистически значимы (р<0, 01) по сравнению с показателями до маневра а
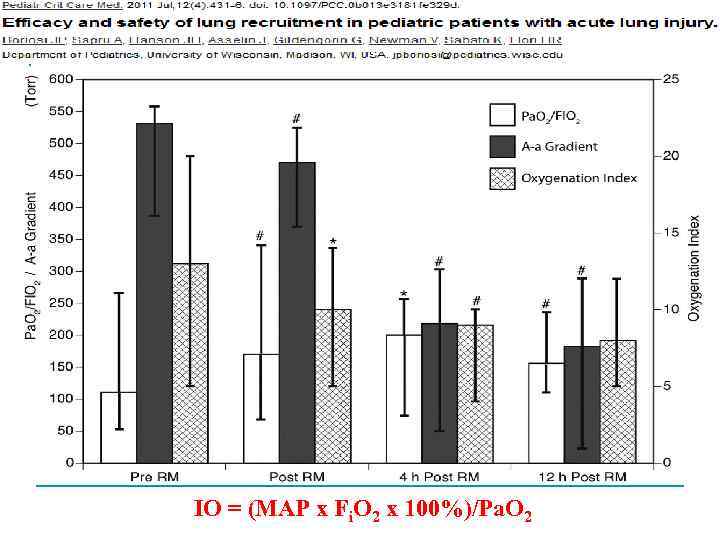 IO = (MAP x Fi. O 2 x 100%)/Pa. O 2
IO = (MAP x Fi. O 2 x 100%)/Pa. O 2
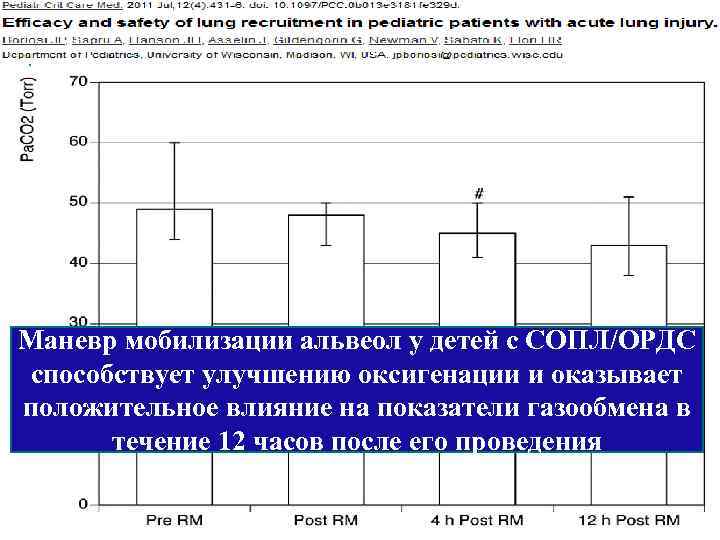 Маневр мобилизации альвеол у детей с СОПЛ/ОРДС способствует улучшению оксигенации и оказывает положительное влияние на показатели газообмена в течение 12 часов после его проведения
Маневр мобилизации альвеол у детей с СОПЛ/ОРДС способствует улучшению оксигенации и оказывает положительное влияние на показатели газообмена в течение 12 часов после его проведения
 Alveolar recruitment maneuver in mechanic ventilation pediatric intensive care unit children Neves V. C. , Koliski A. , Giraldi D. J. Rev Bras Ter Intensiva. 2009; 21(4): 453 -460 1. Седация, анальгезия и миоплегия 2. Положительное давление на вдохе (PIP) = 15 см Н 2 О = constanta 3. Стартовый уровень PEEP = 10 см Н 2 О 4. Пошаговое увеличение PEEP на 5 см Н 2 О каждые две минуты до достижения максимального давления в дыхательных путях (PIP + PEEP) = 50 см Н 2 О 5. Постепенное пошаговое снижение на 5 см Н 2 О каждые две минуты до достижения исходного уровня = 10 см Н 2 О
Alveolar recruitment maneuver in mechanic ventilation pediatric intensive care unit children Neves V. C. , Koliski A. , Giraldi D. J. Rev Bras Ter Intensiva. 2009; 21(4): 453 -460 1. Седация, анальгезия и миоплегия 2. Положительное давление на вдохе (PIP) = 15 см Н 2 О = constanta 3. Стартовый уровень PEEP = 10 см Н 2 О 4. Пошаговое увеличение PEEP на 5 см Н 2 О каждые две минуты до достижения максимального давления в дыхательных путях (PIP + PEEP) = 50 см Н 2 О 5. Постепенное пошаговое снижение на 5 см Н 2 О каждые две минуты до достижения исходного уровня = 10 см Н 2 О
 51 новорожденный 1. срок гестации 28 -32 недели 2. вес более 1000 г 3. РДС 4. традиционная ИВЛ с рождения Критерии исключения: 1. прогнозируемая продолжительность ИВЛ менее 24 часов; 2. ЭНМТ; 3. длительность заболевания более 72 часов; 4. ВПР, СУВ, ПП ЦНС. 81
51 новорожденный 1. срок гестации 28 -32 недели 2. вес более 1000 г 3. РДС 4. традиционная ИВЛ с рождения Критерии исключения: 1. прогнозируемая продолжительность ИВЛ менее 24 часов; 2. ЭНМТ; 3. длительность заболевания более 72 часов; 4. ВПР, СУВ, ПП ЦНС. 81
 ХАРАКТЕРИСТИКА ПАЦИЕНТОВ I группа Купирование артериальной гипоксемии с применением маневра рекруитмента альвеол II группа Купирование артериальной гипоксемии без применения маневра рекруитмента альвеол n = 24 Мальчики 15 Девочки 9 масса тела 1343 г (1060 -1540) Апгар 1 = 4, 8 (4, 0 -6, 0) Апгар 5 = 5, 7(5, 0 -6, 0) n =27 Мальчики 16 Девочки 11 масса тела 1801 г (1500 -2080) Апгар 1 = 5, 4 (5, 0 -7, 0) Апгар 5 = 5, 9 (5, 0 -7, 0) 91, 6%(22) – эндотрахеальное введение сурфактанта ( «Curosurf» , 200 мг/кг). 81, 5%(22) – эндотрахеальное введение сурфактанта ( «Curosurf» , 200 мг/кг). 66, 7%(16) - антенатальная профилактика (дексон, 24 мг) 66, 7%(18) - антенатальная профилактика (дексон, 24 мг) 82
ХАРАКТЕРИСТИКА ПАЦИЕНТОВ I группа Купирование артериальной гипоксемии с применением маневра рекруитмента альвеол II группа Купирование артериальной гипоксемии без применения маневра рекруитмента альвеол n = 24 Мальчики 15 Девочки 9 масса тела 1343 г (1060 -1540) Апгар 1 = 4, 8 (4, 0 -6, 0) Апгар 5 = 5, 7(5, 0 -6, 0) n =27 Мальчики 16 Девочки 11 масса тела 1801 г (1500 -2080) Апгар 1 = 5, 4 (5, 0 -7, 0) Апгар 5 = 5, 9 (5, 0 -7, 0) 91, 6%(22) – эндотрахеальное введение сурфактанта ( «Curosurf» , 200 мг/кг). 81, 5%(22) – эндотрахеальное введение сурфактанта ( «Curosurf» , 200 мг/кг). 66, 7%(16) - антенатальная профилактика (дексон, 24 мг) 66, 7%(18) - антенатальная профилактика (дексон, 24 мг) 82
 РЕСПИРАТОРНАЯ ПОДДЕРЖКА Параметр I группа II группа Фракция кислорода в дыхательной смеси, % 48, 6 (45 -50) 45 (40 -55) Положительное давление на вдохе, см H 2 O 17, 4 (16 -18) 18 (17 -18) 5, 0 (4 -5) 4, 0 (3, 0 -4, 0) 37 (34 -40) 36 (30 -40) 0, 3 (0, 28 -0, 31) 0, 32 (0, 3 -0, 34) 12 (11 -12) 11 (9 -13) Положительное давление в конце выдоха, см H 2 O Частота дыхания, число/минуту Время вдоха, с Среднее давление в дыхательных путях, см H 2 O «Babylog 8000+» (Draeger, Германия), «Servo I» (Maquet, Швеция), «Hamilton-G 5» (Hamilton Medical, Швейцария) 83
РЕСПИРАТОРНАЯ ПОДДЕРЖКА Параметр I группа II группа Фракция кислорода в дыхательной смеси, % 48, 6 (45 -50) 45 (40 -55) Положительное давление на вдохе, см H 2 O 17, 4 (16 -18) 18 (17 -18) 5, 0 (4 -5) 4, 0 (3, 0 -4, 0) 37 (34 -40) 36 (30 -40) 0, 3 (0, 28 -0, 31) 0, 32 (0, 3 -0, 34) 12 (11 -12) 11 (9 -13) Положительное давление в конце выдоха, см H 2 O Частота дыхания, число/минуту Время вдоха, с Среднее давление в дыхательных путях, см H 2 O «Babylog 8000+» (Draeger, Германия), «Servo I» (Maquet, Швеция), «Hamilton-G 5» (Hamilton Medical, Швейцария) 83
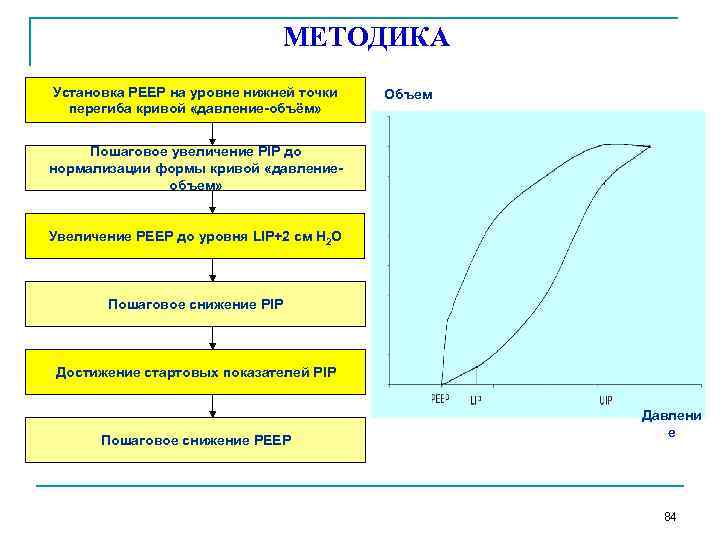 МЕТОДИКА Установка PEEP на уровне нижней точки перегиба кривой «давление-объём» Объем Пошаговое увеличение PIP до нормализации формы кривой «давлениеобъем» Увеличение PEEP до уровня LIP+2 см H 2 O Пошаговое снижение PIP Достижение стартовых показателей PIP Пошаговое снижение PEEP Давлени е 84
МЕТОДИКА Установка PEEP на уровне нижней точки перегиба кривой «давление-объём» Объем Пошаговое увеличение PIP до нормализации формы кривой «давлениеобъем» Увеличение PEEP до уровня LIP+2 см H 2 O Пошаговое снижение PIP Достижение стартовых показателей PIP Пошаговое снижение PEEP Давлени е 84
 ЭТАПЫ ИССЛЕДОВАНИЯ I этап – до проведения маневра; II этап – ПДКВ=LIP; III этап - максимальный PIP и РЕЕР=LIP; IV этап - исходный PIP и ПДКВ = LIP+2 см Н 2 О; V этап – через 2 часа после маневра; VI этап – через 12 часов после маневра 85
ЭТАПЫ ИССЛЕДОВАНИЯ I этап – до проведения маневра; II этап – ПДКВ=LIP; III этап - максимальный PIP и РЕЕР=LIP; IV этап - исходный PIP и ПДКВ = LIP+2 см Н 2 О; V этап – через 2 часа после маневра; VI этап – через 12 часов после маневра 85
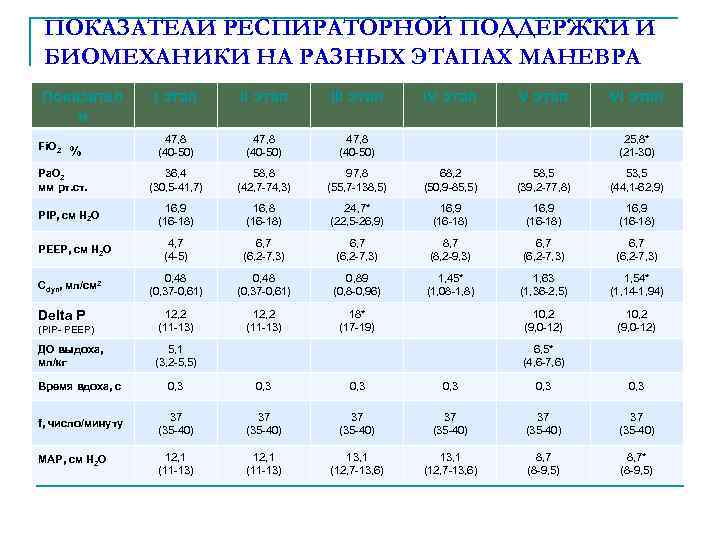 ПОКАЗАТЕЛИ РЕСПИРАТОРНОЙ ПОДДЕРЖКИ И БИОМЕХАНИКИ НА РАЗНЫХ ЭТАПАХ МАНЕВРА I этап III этап 47, 8 (40 -50) 36, 4 (30, 5 -41, 7) 58, 8 (42, 7 -74, 3) 97, 8 (55, 7 -138, 5) 68, 2 (50, 9 -85, 5) 58, 5 (39, 2 -77, 8) 53, 5 (44, 1 -62, 9) 16, 9 (16 -18) 16, 8 (16 -18) 24, 7* (22, 5 -26, 9) 16, 9 (16 -18) 4, 7 (4 -5) 6, 7 (6, 2 -7, 3) 8, 7 (8, 2 -9, 3) 6, 7 (6, 2 -7, 3) 0, 48 (0, 37 -0, 61) 0, 89 (0, 8 -0, 96) 1, 45* (1, 08 -1, 8) 1, 63 (1, 36 -2, 5) 1, 54* (1, 14 -1, 94) (PIP- PEEP) 12, 2 (11 -13) 18* (17 -19) 10, 2 (9, 0 -12) ДО выдоха, мл/кг 5, 1 (3, 2 -5, 5) Показател и Fi. О 2 % Ра. О 2 мм рт. ст. PIP, см Н 2 О PEEP, см Н 2 О Сdyn, мл/см 2 Delta P IV этап VI этап 25, 8* (21 -30) 6, 5* (4, 6 -7, 6) Время вдоха, с 0, 3 0, 3 f, число/минуту 37 (35 -40) 37 (35 -40) МАР, см Н 2 О 12, 1 (11 -13) 13, 1 (12, 7 -13, 6) 8, 7 (8 -9, 5) 8, 7* (8 -9, 5)
ПОКАЗАТЕЛИ РЕСПИРАТОРНОЙ ПОДДЕРЖКИ И БИОМЕХАНИКИ НА РАЗНЫХ ЭТАПАХ МАНЕВРА I этап III этап 47, 8 (40 -50) 36, 4 (30, 5 -41, 7) 58, 8 (42, 7 -74, 3) 97, 8 (55, 7 -138, 5) 68, 2 (50, 9 -85, 5) 58, 5 (39, 2 -77, 8) 53, 5 (44, 1 -62, 9) 16, 9 (16 -18) 16, 8 (16 -18) 24, 7* (22, 5 -26, 9) 16, 9 (16 -18) 4, 7 (4 -5) 6, 7 (6, 2 -7, 3) 8, 7 (8, 2 -9, 3) 6, 7 (6, 2 -7, 3) 0, 48 (0, 37 -0, 61) 0, 89 (0, 8 -0, 96) 1, 45* (1, 08 -1, 8) 1, 63 (1, 36 -2, 5) 1, 54* (1, 14 -1, 94) (PIP- PEEP) 12, 2 (11 -13) 18* (17 -19) 10, 2 (9, 0 -12) ДО выдоха, мл/кг 5, 1 (3, 2 -5, 5) Показател и Fi. О 2 % Ра. О 2 мм рт. ст. PIP, см Н 2 О PEEP, см Н 2 О Сdyn, мл/см 2 Delta P IV этап VI этап 25, 8* (21 -30) 6, 5* (4, 6 -7, 6) Время вдоха, с 0, 3 0, 3 f, число/минуту 37 (35 -40) 37 (35 -40) МАР, см Н 2 О 12, 1 (11 -13) 13, 1 (12, 7 -13, 6) 8, 7 (8 -9, 5) 8, 7* (8 -9, 5)
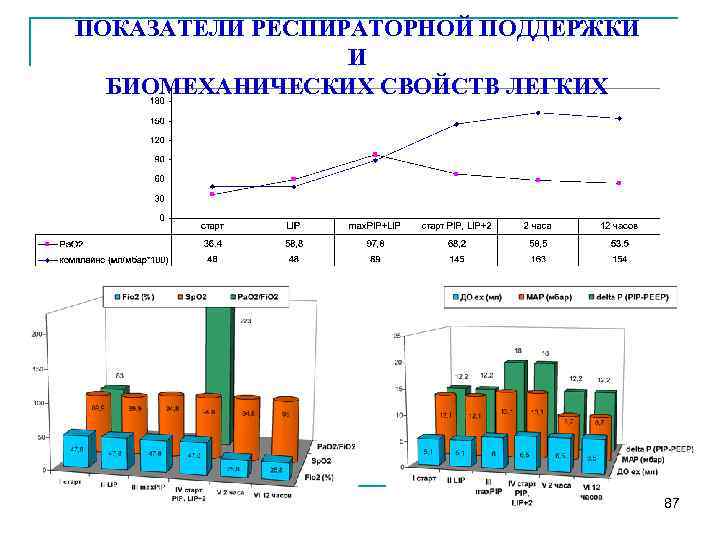 ПОКАЗАТЕЛИ РЕСПИРАТОРНОЙ ПОДДЕРЖКИ И БИОМЕХАНИЧЕСКИХ СВОЙСТВ ЛЕГКИХ 87
ПОКАЗАТЕЛИ РЕСПИРАТОРНОЙ ПОДДЕРЖКИ И БИОМЕХАНИЧЕСКИХ СВОЙСТВ ЛЕГКИХ 87
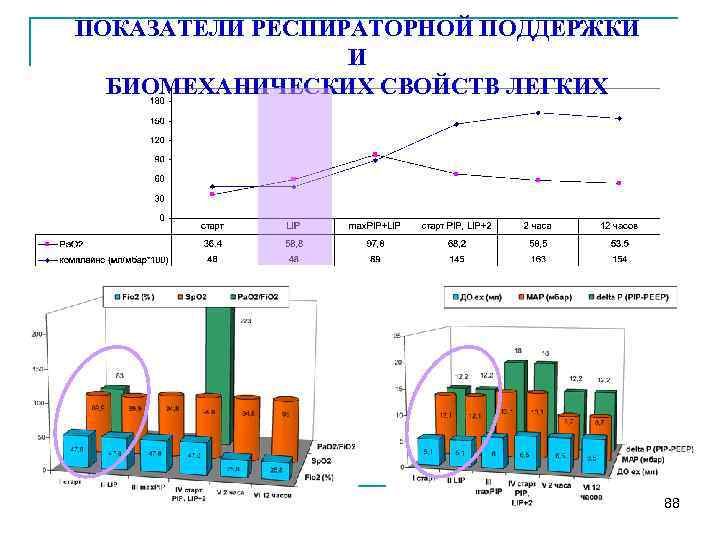 ПОКАЗАТЕЛИ РЕСПИРАТОРНОЙ ПОДДЕРЖКИ И БИОМЕХАНИЧЕСКИХ СВОЙСТВ ЛЕГКИХ 88
ПОКАЗАТЕЛИ РЕСПИРАТОРНОЙ ПОДДЕРЖКИ И БИОМЕХАНИЧЕСКИХ СВОЙСТВ ЛЕГКИХ 88
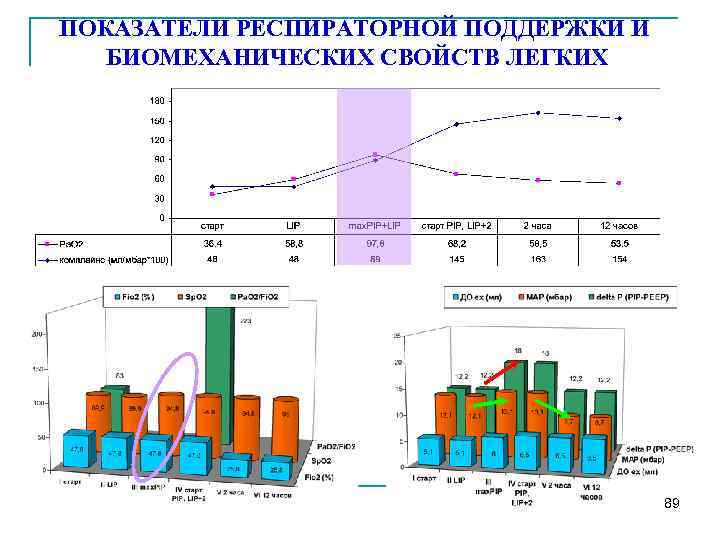 ПОКАЗАТЕЛИ РЕСПИРАТОРНОЙ ПОДДЕРЖКИ И БИОМЕХАНИЧЕСКИХ СВОЙСТВ ЛЕГКИХ 89
ПОКАЗАТЕЛИ РЕСПИРАТОРНОЙ ПОДДЕРЖКИ И БИОМЕХАНИЧЕСКИХ СВОЙСТВ ЛЕГКИХ 89
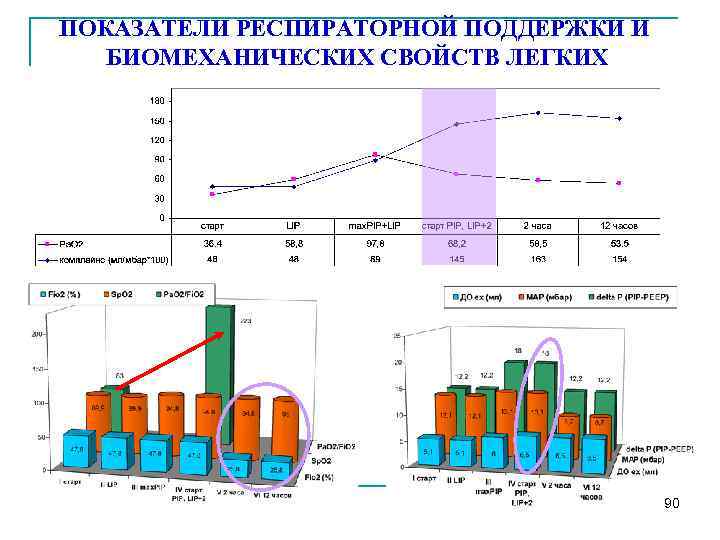 ПОКАЗАТЕЛИ РЕСПИРАТОРНОЙ ПОДДЕРЖКИ И БИОМЕХАНИЧЕСКИХ СВОЙСТВ ЛЕГКИХ 90
ПОКАЗАТЕЛИ РЕСПИРАТОРНОЙ ПОДДЕРЖКИ И БИОМЕХАНИЧЕСКИХ СВОЙСТВ ЛЕГКИХ 90
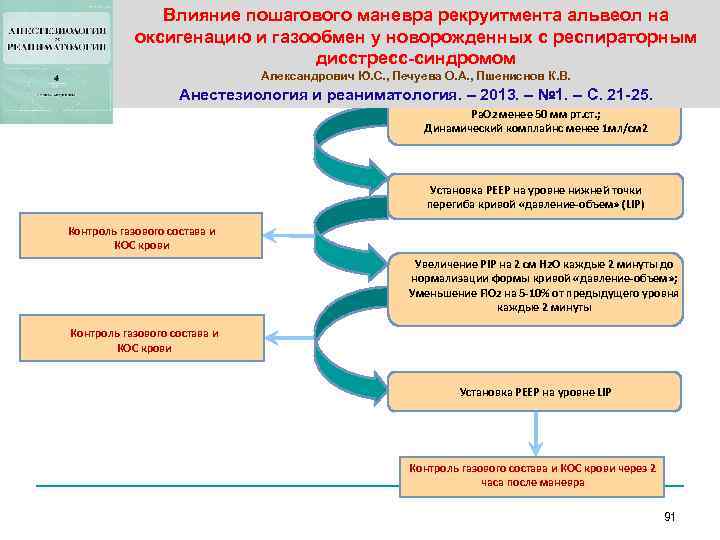 Влияние пошагового маневра рекруитмента альвеол на оксигенацию и газообмен у новорожденных с респираторным дисстресс-синдромом Александрович Ю. С. , Печуева О. А. , Пшениснов К. В. Анестезиология и реаниматология. – 2013. –подтверждение РДСН; . Рентгенологическое № 1. – C. 21 -25 Ра. О 2 менее 50 мм рт. ст. ; Динамический комплайнс менее 1 мл/см 2 Установка РЕЕР на уровне нижней точки перегиба кривой «давление-объем» (LIP) Контроль газового состава и КОС крови Увеличение PIP на 2 см Н 2 О каждые 2 минуты до нормализации формы кривой «давление-объем» ; Уменьшение Fi. O 2 на 5 -10% от предыдущего уровня каждые 2 минуты Контроль газового состава и КОС крови Установка РЕЕР на уровне LIP Контроль газового состава и КОС крови через 2 часа после маневра 91
Влияние пошагового маневра рекруитмента альвеол на оксигенацию и газообмен у новорожденных с респираторным дисстресс-синдромом Александрович Ю. С. , Печуева О. А. , Пшениснов К. В. Анестезиология и реаниматология. – 2013. –подтверждение РДСН; . Рентгенологическое № 1. – C. 21 -25 Ра. О 2 менее 50 мм рт. ст. ; Динамический комплайнс менее 1 мл/см 2 Установка РЕЕР на уровне нижней точки перегиба кривой «давление-объем» (LIP) Контроль газового состава и КОС крови Увеличение PIP на 2 см Н 2 О каждые 2 минуты до нормализации формы кривой «давление-объем» ; Уменьшение Fi. O 2 на 5 -10% от предыдущего уровня каждые 2 минуты Контроль газового состава и КОС крови Установка РЕЕР на уровне LIP Контроль газового состава и КОС крови через 2 часа после маневра 91
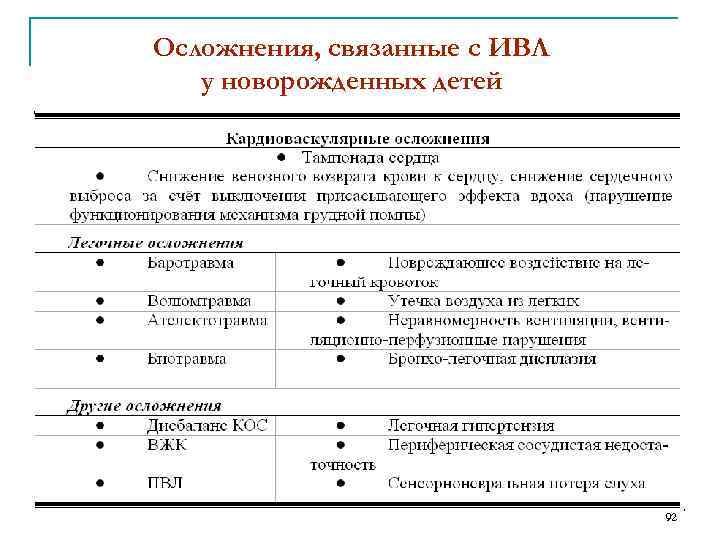 Осложнения, связанные с ИВЛ у новорожденных детей 92
Осложнения, связанные с ИВЛ у новорожденных детей 92
 ПРОКАЛЬЦИТОНИН ПОМОГАЕТ ИСКЛЮЧИТЬПОДТВЕРДИТЬ НЕОНАТАЛЬНЫЙ СЕПСИС Клинически: n ПКТ является простым лабораторным показателем для ранней и достоверной диагностики и принятия решения о наличии системной бактериальной инфекции n Высокая чувствительность и специфичность в определении бактериальной инфекции n Быстрое повышение концентрации в крови 36 часов (быстрее, чем C-реактивный белок) n Прогнозирование и контроль антибиотикотерапии n Технически: q q n Просто измерить Необходим минимальный объем образца Эксперты Европейского агентства по лекарственным средствам (EMA) одобрили использование данных ПКТ для диагностики неонатального и педиатрического сепсиса 93
ПРОКАЛЬЦИТОНИН ПОМОГАЕТ ИСКЛЮЧИТЬПОДТВЕРДИТЬ НЕОНАТАЛЬНЫЙ СЕПСИС Клинически: n ПКТ является простым лабораторным показателем для ранней и достоверной диагностики и принятия решения о наличии системной бактериальной инфекции n Высокая чувствительность и специфичность в определении бактериальной инфекции n Быстрое повышение концентрации в крови 36 часов (быстрее, чем C-реактивный белок) n Прогнозирование и контроль антибиотикотерапии n Технически: q q n Просто измерить Необходим минимальный объем образца Эксперты Европейского агентства по лекарственным средствам (EMA) одобрили использование данных ПКТ для диагностики неонатального и педиатрического сепсиса 93
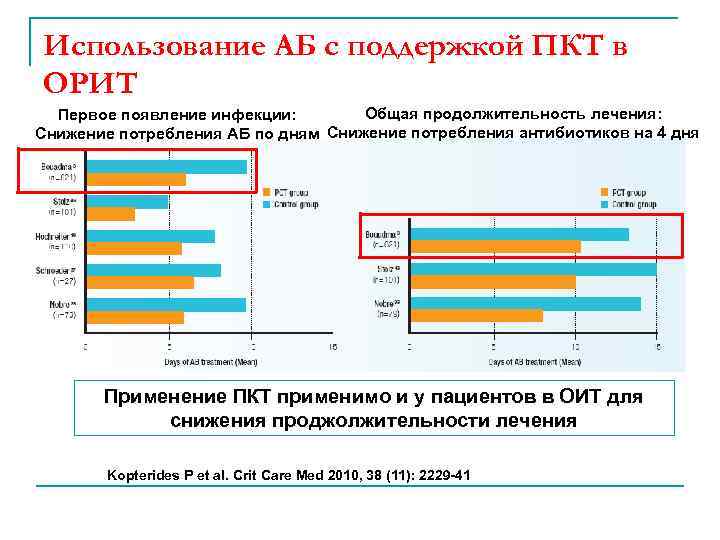 Использование АБ с поддержкой ПКТ в ОРИТ Общая продолжительность лечения: Первое появление инфекции: Снижение потребления АБ по дням Снижение потребления антибиотиков на 4 дня Применение ПКТ применимо и у пациентов в ОИТ для снижения проджолжительности лечения Kopterides P et al. Crit Care Med 2010, 38 (11): 2229 -41
Использование АБ с поддержкой ПКТ в ОРИТ Общая продолжительность лечения: Первое появление инфекции: Снижение потребления АБ по дням Снижение потребления антибиотиков на 4 дня Применение ПКТ применимо и у пациентов в ОИТ для снижения проджолжительности лечения Kopterides P et al. Crit Care Med 2010, 38 (11): 2229 -41
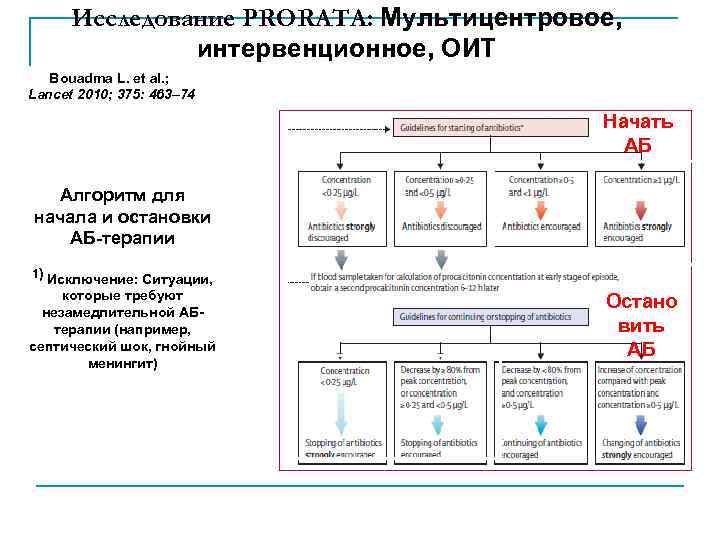 Исследование PRORATA: Мультицентровое, интервенционное, ОИТ Bouadma L. et al. ; Lancet 2010; 375: 463– 74 Начать АБ Алгоритм для начала и остановки АБ-терапии 1) Исключение: Ситуации, которые требуют незамедлительной АБтерапии (например, септический шок, гнойный менингит) Остано вить АБ
Исследование PRORATA: Мультицентровое, интервенционное, ОИТ Bouadma L. et al. ; Lancet 2010; 375: 463– 74 Начать АБ Алгоритм для начала и остановки АБ-терапии 1) Исключение: Ситуации, которые требуют незамедлительной АБтерапии (например, септический шок, гнойный менингит) Остано вить АБ
 96
96
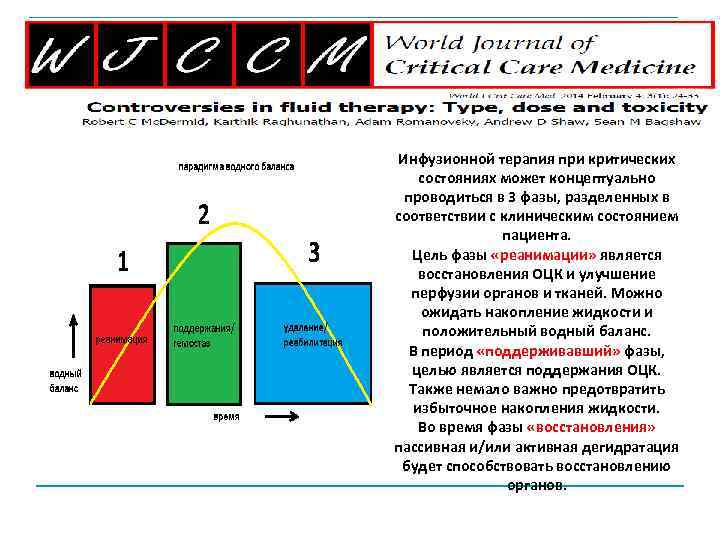 Инфузионной терапия при критических состояниях может концептуально проводиться в 3 фазы, разделенных в соответствии с клиническим состоянием пациента. Цель фазы «реанимации» является восстановления ОЦК и улучшение перфузии органов и тканей. Можно ожидать накопление жидкости и положительный водный баланс. В период «поддерживавший» фазы, целью является поддержания ОЦК. Также немало важно предотвратить избыточное накопления жидкости. Во время фазы «восстановления» пассивная и/или активная дегидратация будет способствовать восстановлению органов.
Инфузионной терапия при критических состояниях может концептуально проводиться в 3 фазы, разделенных в соответствии с клиническим состоянием пациента. Цель фазы «реанимации» является восстановления ОЦК и улучшение перфузии органов и тканей. Можно ожидать накопление жидкости и положительный водный баланс. В период «поддерживавший» фазы, целью является поддержания ОЦК. Также немало важно предотвратить избыточное накопления жидкости. Во время фазы «восстановления» пассивная и/или активная дегидратация будет способствовать восстановлению органов.
 98
98
 12. Flori HR, Church G, Liu KD, Gildengorin G, Matthay MA (2011) Positive fluid balance is associated with higher mortality and prolonged mechanical ventilation in pediatric patients with acute lung injury. Crit Care Res Pract 854142. doi: 10. 1155/2011/854142 13. Arikan AA, Zappitelli M, Goldstein S, Naipaul A, Jefferson LS, Loftis L (2012) Fluid overload is associated with impaired oxygenation and morbidity in critically ill children. Pediatr Crit Care Med 13: 253– 258 14. Valentine SL, Sapru A, Higgerson RA et al (2012) Fluid balance in critically ill children with acute lung injury. Crit Care Med 40: 2883– 2889 15. Sinitsky L, Walls D, Nadel S, Inwald DP (2015) Fluid overload at 48 hours is associated 99 with respiratory morbidity but not mortality in a general PICU: retrospective cohort study.
12. Flori HR, Church G, Liu KD, Gildengorin G, Matthay MA (2011) Positive fluid balance is associated with higher mortality and prolonged mechanical ventilation in pediatric patients with acute lung injury. Crit Care Res Pract 854142. doi: 10. 1155/2011/854142 13. Arikan AA, Zappitelli M, Goldstein S, Naipaul A, Jefferson LS, Loftis L (2012) Fluid overload is associated with impaired oxygenation and morbidity in critically ill children. Pediatr Crit Care Med 13: 253– 258 14. Valentine SL, Sapru A, Higgerson RA et al (2012) Fluid balance in critically ill children with acute lung injury. Crit Care Med 40: 2883– 2889 15. Sinitsky L, Walls D, Nadel S, Inwald DP (2015) Fluid overload at 48 hours is associated 99 with respiratory morbidity but not mortality in a general PICU: retrospective cohort study.
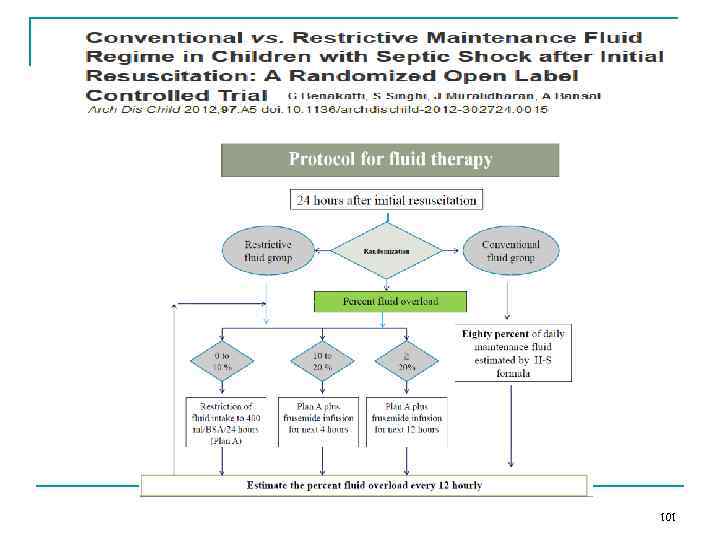
 101 ребенок с СШ через 24 часа 54 – Рестриктивная группа А 47 – Традиционная группа В Первичная конечная точка: длительность пребывания в ПОРИТ Вторичные конечные точки: Все случаи смерти (60 дней) ИВЛ free days (количество дней, которые ребенок не находился на ИВЛ в течение 28 дней после начала ОПЛ и вентиляции). ПОН free days Шок free days Параметры физиологии легких Случаи ОПП 100
101 ребенок с СШ через 24 часа 54 – Рестриктивная группа А 47 – Традиционная группа В Первичная конечная точка: длительность пребывания в ПОРИТ Вторичные конечные точки: Все случаи смерти (60 дней) ИВЛ free days (количество дней, которые ребенок не находился на ИВЛ в течение 28 дней после начала ОПЛ и вентиляции). ПОН free days Шок free days Параметры физиологии легких Случаи ОПП 100
 101
101
 • • • Ограничительная стратегия ИТ предпочтительна в фазе послереанимационной стабилизации у детей с СШ. Уменьшается длительность пребывания в ОРИТ, улучшается функция легких. Уменьшается время восстановления от шока [92, 5 ± 68, 8 vs. 123 ± 87 часов; р = 0, 05]. Смертность была схожа [18. 5 vs. 23. 4%; р = 0, 54]. Фуросемид является безопасным и эффективным в малых дозах в виде непрерывной инфузии. 102
• • • Ограничительная стратегия ИТ предпочтительна в фазе послереанимационной стабилизации у детей с СШ. Уменьшается длительность пребывания в ОРИТ, улучшается функция легких. Уменьшается время восстановления от шока [92, 5 ± 68, 8 vs. 123 ± 87 часов; р = 0, 05]. Смертность была схожа [18. 5 vs. 23. 4%; р = 0, 54]. Фуросемид является безопасным и эффективным в малых дозах в виде непрерывной инфузии. 102
 БЛАГОДАРЮ ЗА ВНИМАНИЕ! 103
БЛАГОДАРЮ ЗА ВНИМАНИЕ! 103


