СЛР-студенты!!!.ppt
- Количество слайдов: 113
 Современные алгоритмы сердечно-легочной реанимации
Современные алгоритмы сердечно-легочной реанимации
 • Реанимация – комплекс лечебных мероприятий, направленных на восстановление и поддержание жизненно важных функций организма при остановке кровообращения и дыхания.
• Реанимация – комплекс лечебных мероприятий, направленных на восстановление и поддержание жизненно важных функций организма при остановке кровообращения и дыхания.
 Умирание – процесс угасания жизненных функций организма. Является не только качественным переходом от жизни к смерти, но и представляет собой последовательные и закономерные нарушения функций и систем организма, оканчивающиеся их выключением.
Умирание – процесс угасания жизненных функций организма. Является не только качественным переходом от жизни к смерти, но и представляет собой последовательные и закономерные нарушения функций и систем организма, оканчивающиеся их выключением.
 • Терминальное состояние – переходный период между жизнью и смертью. • В этот период изменение жизнедеятельности обусловлено столь тяжелыми нарушениями функций жизненно важных органов и систем, что сам организм не в состоянии справиться с возникшими нарушениями.
• Терминальное состояние – переходный период между жизнью и смертью. • В этот период изменение жизнедеятельности обусловлено столь тяжелыми нарушениями функций жизненно важных органов и систем, что сам организм не в состоянии справиться с возникшими нарушениями.
 • К терминальному состоянию могут привести травмы, отравления, инфекции, различные заболевания сердечно-сосудистой, дыхательной, нервной и других систем, сопровождающиеся нарушением функции органа или нескольких органов. • В конечном итоге оно проявляется критическими расстройствами дыхания и кровообращения, что дает основание применять соответствующие меры реанимации вне зависимости от причин, которые его вызвали.
• К терминальному состоянию могут привести травмы, отравления, инфекции, различные заболевания сердечно-сосудистой, дыхательной, нервной и других систем, сопровождающиеся нарушением функции органа или нескольких органов. • В конечном итоге оно проявляется критическими расстройствами дыхания и кровообращения, что дает основание применять соответствующие меры реанимации вне зависимости от причин, которые его вызвали.
 • Смерть человека наступает в результате гибели организма как целого.
• Смерть человека наступает в результате гибели организма как целого.
 СТАДИИ УМИРАНИЯ • Агония-пргрессивное угасание внешних признаков жизнедеятельности организма(сознания, кровообращения, дыхания, двигательной активности). • Клиническая смерть - изменения в органах и тканях носят полностью обратимый характер. • Смерть мозга – проявляется развитием необратимых изменений в головном мозге, а в других органах и системах – частично или полностью обратимых. • Биологическая смерть – выражается посмертными изменениями во всех органах и системах, которые носят постоянный, необратимый, трупный характер
СТАДИИ УМИРАНИЯ • Агония-пргрессивное угасание внешних признаков жизнедеятельности организма(сознания, кровообращения, дыхания, двигательной активности). • Клиническая смерть - изменения в органах и тканях носят полностью обратимый характер. • Смерть мозга – проявляется развитием необратимых изменений в головном мозге, а в других органах и системах – частично или полностью обратимых. • Биологическая смерть – выражается посмертными изменениями во всех органах и системах, которые носят постоянный, необратимый, трупный характер
 Преагональное состояние Дезинтеграция функций организма: • Нарушение сознания (сопор, кома), зрачки расширены, фотореакция сохранена. • Нарушение дыхания • Критическое снижение АД, нитевидный аритмичный пульс.
Преагональное состояние Дезинтеграция функций организма: • Нарушение сознания (сопор, кома), зрачки расширены, фотореакция сохранена. • Нарушение дыхания • Критическое снижение АД, нитевидный аритмичный пульс.
 Терминальная пауза • Продолжается 1 -4 мин • Апноэ • Брадикардия • Отсутствуют зрачковые, роговичные и другие стволовые рефлексы
Терминальная пауза • Продолжается 1 -4 мин • Апноэ • Брадикардия • Отсутствуют зрачковые, роговичные и другие стволовые рефлексы
 Агония • Появление агонального дыхания (гаспинг, апнейзис) • Брадикардия переходит в асистолию
Агония • Появление агонального дыхания (гаспинг, апнейзис) • Брадикардия переходит в асистолию
 Клиническая смерть • это симптомокомплекс, характеризующийся отсутствием сознания, дыхания и кровообращения при сохраненном тканевом и клеточном метаболизме.
Клиническая смерть • это симптомокомплекс, характеризующийся отсутствием сознания, дыхания и кровообращения при сохраненном тканевом и клеточном метаболизме.
 Что происходит во время клинической смерти? • аноксия+дефицит субстрата+кумуляция продуктов анаэробного распада • в норме 95% метаболизма головного мозга происходит в присутствии О 2 • От момента остановки циркуляции большинство нейронов остаются жизнеспособными в течении 240 -300 с т. е. (4 -5 мин) (при t=37, 50)
Что происходит во время клинической смерти? • аноксия+дефицит субстрата+кумуляция продуктов анаэробного распада • в норме 95% метаболизма головного мозга происходит в присутствии О 2 • От момента остановки циркуляции большинство нейронов остаются жизнеспособными в течении 240 -300 с т. е. (4 -5 мин) (при t=37, 50)
 Что происходит во время клинической смерти? • Через 240 -300 с после прекращения циркуляции количество АТФ в нейронах коры головного мозга снижается менее 20% от нормы. • Прекращается трансмембранный транспорт, начинается трансминерализация • Накапливается лактат, смещается р. Н • Разрушаются мембраны лизосом, митохондрий
Что происходит во время клинической смерти? • Через 240 -300 с после прекращения циркуляции количество АТФ в нейронах коры головного мозга снижается менее 20% от нормы. • Прекращается трансмембранный транспорт, начинается трансминерализация • Накапливается лактат, смещается р. Н • Разрушаются мембраны лизосом, митохондрий
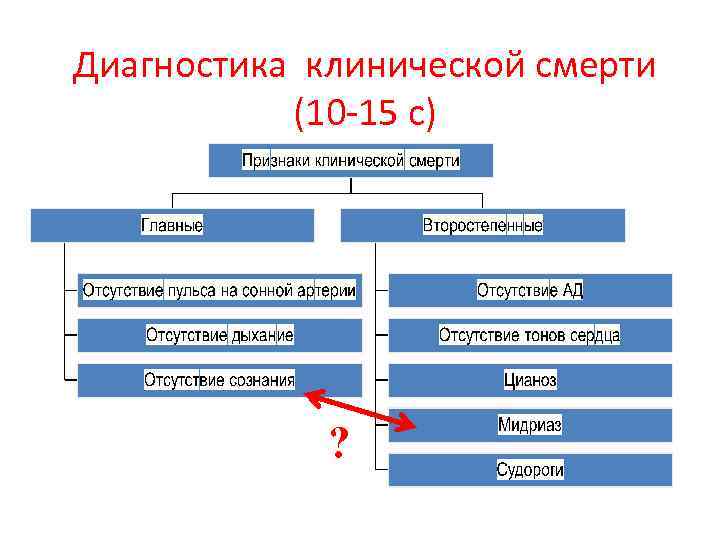 Диагностика клинической смерти (10 -15 с) ?
Диагностика клинической смерти (10 -15 с) ?
 • • • Фибрилляция желудочков Желудочковая тахикардия Асистолия Электромеханическая диссоциация Брадиаритмия Электрическая активность без пульса Механизмы остановки сердца
• • • Фибрилляция желудочков Желудочковая тахикардия Асистолия Электромеханическая диссоциация Брадиаритмия Электрическая активность без пульса Механизмы остановки сердца
 Фибрилляция желудочков • Внезапно наступающее хаотическое сокращение отдельных мышечных волокон миокарда. • Абсолютно смертельное состояние: – Сердечный выброс - 0 – Прекращается коронарная перфузия – Виды фибрилляции – мелковолновая и крупноволновая
Фибрилляция желудочков • Внезапно наступающее хаотическое сокращение отдельных мышечных волокон миокарда. • Абсолютно смертельное состояние: – Сердечный выброс - 0 – Прекращается коронарная перфузия – Виды фибрилляции – мелковолновая и крупноволновая



 Причины фибрилляции: • Нарушения нормального проведения импульсов в проводящей системе на фоне ишемии • Электролитные нарушения - гипокалиемия, гипомагниемия • Интоксикации – гликозидная интоксикация
Причины фибрилляции: • Нарушения нормального проведения импульсов в проводящей системе на фоне ишемии • Электролитные нарушения - гипокалиемия, гипомагниемия • Интоксикации – гликозидная интоксикация
 Желудочковая тахикардия • Серия из 3 и более эктопических желудочковых импульсов • Пароксизмальная форма – длительностью не более 30 с • Непароксизмальная ЖТ – длится дольше
Желудочковая тахикардия • Серия из 3 и более эктопических желудочковых импульсов • Пароксизмальная форма – длительностью не более 30 с • Непароксизмальная ЖТ – длится дольше
 Мономорфная желудочковая тахикардия с частотой 180 в минуту
Мономорфная желудочковая тахикардия с частотой 180 в минуту

 Признаки ЖТ • Частота 100 – 250 в мин • Широкий комплекс QRS >0. 14 с • Отклонение электрической оси сердца влево • Отсутствие зубца Р • AV – диссоциация
Признаки ЖТ • Частота 100 – 250 в мин • Широкий комплекс QRS >0. 14 с • Отклонение электрической оси сердца влево • Отсутствие зубца Р • AV – диссоциация
 Причины ЖТ • ИБС (острый инфаркт миокарда, синдром реперфузии) • Нарушения электролитного баланса (гипокалиемия, гипомагниемия) • Гликозидная интоксикация • Нарушения КЩС – острый респираторный алкалоз
Причины ЖТ • ИБС (острый инфаркт миокарда, синдром реперфузии) • Нарушения электролитного баланса (гипокалиемия, гипомагниемия) • Гликозидная интоксикация • Нарушения КЩС – острый респираторный алкалоз
 Электро-механическая диссоциация • ЭМД - механическая асистолия с агональными ЭКГ - комплексами • Чаще развивается при некардиогенных причинах • Чаще развивается вторично – вариант постконверсионных аритмий
Электро-механическая диссоциация • ЭМД - механическая асистолия с агональными ЭКГ - комплексами • Чаще развивается при некардиогенных причинах • Чаще развивается вторично – вариант постконверсионных аритмий
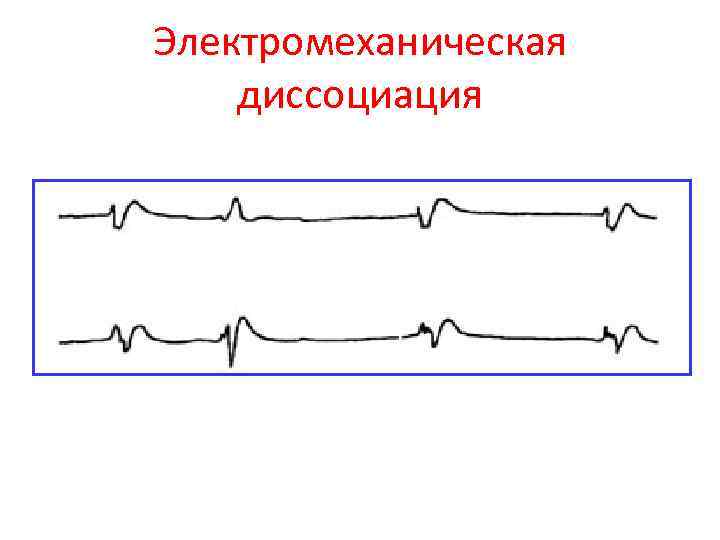 Электромеханическая диссоциация
Электромеханическая диссоциация
 Устранимые причины ЭМД Алгоритм «четыре Г- четыре Т» Гипоксия Гиповолемия Tension (напряженный пневмоторакс) Тампонада сердца Гипер/гипокалиемия, Тромбоэмболия гипомагниемия, ацидоз Гипотермия Токсическая передозировка
Устранимые причины ЭМД Алгоритм «четыре Г- четыре Т» Гипоксия Гиповолемия Tension (напряженный пневмоторакс) Тампонада сердца Гипер/гипокалиемия, Тромбоэмболия гипомагниемия, ацидоз Гипотермия Токсическая передозировка
 Стадии СЛЦР (по П. Сафару) I стадия – элементарное поддержание жизни Цель- экстренная оксигенация. Этапы: А. Контроль и восстановление проходимости дыхательных путей Б. Искусственное поддержание дыхания. В. Искусственное поддержание кровообращения.
Стадии СЛЦР (по П. Сафару) I стадия – элементарное поддержание жизни Цель- экстренная оксигенация. Этапы: А. Контроль и восстановление проходимости дыхательных путей Б. Искусственное поддержание дыхания. В. Искусственное поддержание кровообращения.
 Стадии СЛЦР (по П. Сафару) II стадия – дальнейшее поддержание жизни Цель – восстановление спонтанного кровообращения Г. Медикаментозная терапия Д. ЭКГ Е. Дефибрилляция
Стадии СЛЦР (по П. Сафару) II стадия – дальнейшее поддержание жизни Цель – восстановление спонтанного кровообращения Г. Медикаментозная терапия Д. ЭКГ Е. Дефибрилляция
 Стадии СЛЦР (по П. Сафару) • III стадия – длительное поддержание жизни • Цель – церебральная реанимация и постреанимационная интенсивная терапия. • Ж. Оценка состояния (установление причины остановки кровообращения и ее устранение) и возможности полноценного спасения больного с учетом степени повреждения ЦНС. • З. Восстановление нормального мышления • И. Интенсивная терапия, направленная на коррекцию функций других органов и систем.
Стадии СЛЦР (по П. Сафару) • III стадия – длительное поддержание жизни • Цель – церебральная реанимация и постреанимационная интенсивная терапия. • Ж. Оценка состояния (установление причины остановки кровообращения и ее устранение) и возможности полноценного спасения больного с учетом степени повреждения ЦНС. • З. Восстановление нормального мышления • И. Интенсивная терапия, направленная на коррекцию функций других органов и систем.
 Неотложная помощь при внезапной остановке сердца Основные мероприятия Первичный реанимационный комплекс Мероприятия дифференцированной помощи Восстановление проходимости дыхательных путей Алгоритм лечения ФЖ и ЖТ ИВЛ НМС Алгоритм лечения асистолии и ЭМД Алгоритм лечения брадиаритмии
Неотложная помощь при внезапной остановке сердца Основные мероприятия Первичный реанимационный комплекс Мероприятия дифференцированной помощи Восстановление проходимости дыхательных путей Алгоритм лечения ФЖ и ЖТ ИВЛ НМС Алгоритм лечения асистолии и ЭМД Алгоритм лечения брадиаритмии
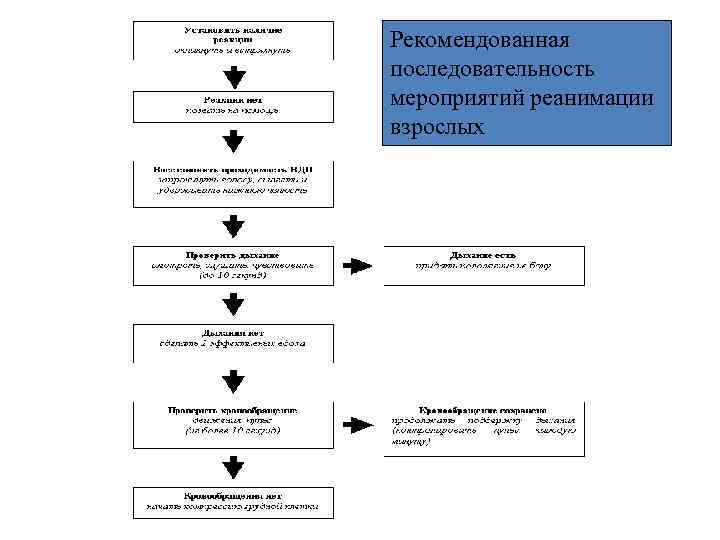 Рекомендованная последовательность мероприятий реанимации взрослых
Рекомендованная последовательность мероприятий реанимации взрослых
 Общие принципы терапии остановки сердца 1. 2. 3. 4. 5. 6. Определить состояние пострадавшего и потенциальный риск для реаниматора Подтверждение диагноза остановки сердца Послать за помощью Начать первичную реанимацию Как можно раньше провести дефибрилляцию (при наличии показаний) с регулярным введением адреналина и проведением СЛР Если есть сомнения в отношении ритма (при отсутствии ЭКГ-мониторинга) начать терапию фибрилляции желудочков
Общие принципы терапии остановки сердца 1. 2. 3. 4. 5. 6. Определить состояние пострадавшего и потенциальный риск для реаниматора Подтверждение диагноза остановки сердца Послать за помощью Начать первичную реанимацию Как можно раньше провести дефибрилляцию (при наличии показаний) с регулярным введением адреналина и проведением СЛР Если есть сомнения в отношении ритма (при отсутствии ЭКГ-мониторинга) начать терапию фибрилляции желудочков
 Общие принципы терапии остановки сердца 7. За исключением дефибрилляции компрессии грудной клетки не должны прерываться более чем на 10 с для проведения инвазивных манипуляций 8. Для введения препаратов использовать вв способ введения. Кубитальный катетер промывать 20 -50 мл 0, 9% Na. Cl 9. Искать возможную причину остановки сердца 10. Рассматривать возможность применения антиаритмических препаратов и гидрокарбоната натрия
Общие принципы терапии остановки сердца 7. За исключением дефибрилляции компрессии грудной клетки не должны прерываться более чем на 10 с для проведения инвазивных манипуляций 8. Для введения препаратов использовать вв способ введения. Кубитальный катетер промывать 20 -50 мл 0, 9% Na. Cl 9. Искать возможную причину остановки сердца 10. Рассматривать возможность применения антиаритмических препаратов и гидрокарбоната натрия
 Показания к проведению СЛР • Отсутствие сознания, пульса на сонных артериях, расширенные зрачки, отсутствие реакции зрачков на свет; дыхания, • Бесснознательное состояние, редкий, слабый, нитевидный пульс, поверхностное, редкое, угасающее дыхание
Показания к проведению СЛР • Отсутствие сознания, пульса на сонных артериях, расширенные зрачки, отсутствие реакции зрачков на свет; дыхания, • Бесснознательное состояние, редкий, слабый, нитевидный пульс, поверхностное, редкое, угасающее дыхание
 Первичный реанимационный комплекс • Этап А • Восстановление проходимости ВДП: – Тройной прием Сафара – Эндотрахеальная интубация ( «золотой стандарт» ) – Использование комбинированной пищеводно-трахеальной трубки – Использование ларингеальной маски
Первичный реанимационный комплекс • Этап А • Восстановление проходимости ВДП: – Тройной прием Сафара – Эндотрахеальная интубация ( «золотой стандарт» ) – Использование комбинированной пищеводно-трахеальной трубки – Использование ларингеальной маски
 Поддержание проходимости дыхательных путей
Поддержание проходимости дыхательных путей



 • Расстояние между кончиком носа и мочкой уха примерно соответствует длине необходимого ротоглоточного воздуховода. • Воздуховод вводят так, чтобы конец его скользил по нёбу , а выпуклая сторона оттесняла язык. Затем разворачивают на 180 градусов, огибая язык , и вводят до ограничителя.
• Расстояние между кончиком носа и мочкой уха примерно соответствует длине необходимого ротоглоточного воздуховода. • Воздуховод вводят так, чтобы конец его скользил по нёбу , а выпуклая сторона оттесняла язык. Затем разворачивают на 180 градусов, огибая язык , и вводят до ограничителя.

 Пищеводно-трахеальная комбинированная трубка
Пищеводно-трахеальная комбинированная трубка
 Пищеводно-трахеальная трубка состоит из двух трубок, соединенных между собой по длинной оси. На проксимальном конце трубки находится коннектор диаметром 15 мм. Длинная голубая трубка имеет глухой дистальный конец и ряд боковых отверстий. Короткая прозрачная трубка имеет открытый дистальный конец и лишена боковых отверстий.
Пищеводно-трахеальная трубка состоит из двух трубок, соединенных между собой по длинной оси. На проксимальном конце трубки находится коннектор диаметром 15 мм. Длинная голубая трубка имеет глухой дистальный конец и ряд боковых отверстий. Короткая прозрачная трубка имеет открытый дистальный конец и лишена боковых отверстий.
 Трубку вводят через рот и вслепую продвигают вперед до тех пор, пока черные кольца, нанесенные на окружности трубки, не будут находиться между зубами верхней и нижней челюсти. На трубке закреплены две раздувные манжетки: проксимальная емкостью 100 мл и дистальная емкостью 15 мл, которые необходимо раздуть после установки трубки. Дистальный конец комбитубуса чаще попадает в пищевод, и дыхательная смесь поступает в гортань через боковые отверстия голубой трубки.
Трубку вводят через рот и вслепую продвигают вперед до тех пор, пока черные кольца, нанесенные на окружности трубки, не будут находиться между зубами верхней и нижней челюсти. На трубке закреплены две раздувные манжетки: проксимальная емкостью 100 мл и дистальная емкостью 15 мл, которые необходимо раздуть после установки трубки. Дистальный конец комбитубуса чаще попадает в пищевод, и дыхательная смесь поступает в гортань через боковые отверстия голубой трубки.
 Другой просвет используется для декомпрессии желудка. Альтернативный вариант: если трубка попадает в трахею, то вентиляция осуществляется через торцевое отверстие прозрачной трубки и воздух попадает непосредственно в трахею. Трубка обеспечивает лучший герметизм и более надежную защиту от регургитации и аспирации желудочного содержимого, но производится только в одном размере (в расчете на больных старше 15 лет и выше 150 см). Противопоказания: • достоверно известные заболевания пищевода; • указания на прием внутрь едких или прижигающих веществ.
Другой просвет используется для декомпрессии желудка. Альтернативный вариант: если трубка попадает в трахею, то вентиляция осуществляется через торцевое отверстие прозрачной трубки и воздух попадает непосредственно в трахею. Трубка обеспечивает лучший герметизм и более надежную защиту от регургитации и аспирации желудочного содержимого, но производится только в одном размере (в расчете на больных старше 15 лет и выше 150 см). Противопоказания: • достоверно известные заболевания пищевода; • указания на прием внутрь едких или прижигающих веществ.










 Интубационный видеоларингоскоп
Интубационный видеоларингоскоп

 Этап В ИВЛ при СЛР Простейшими Без аппаратов С помощью способами – – мешок аппарата ИВЛ «изо рта в «Амбу» рот» 100% кислород Дыхательный объем = 500 -600 мл, ЧД 10 в мин Избегать гипервентиляции!!
Этап В ИВЛ при СЛР Простейшими Без аппаратов С помощью способами – – мешок аппарата ИВЛ «изо рта в «Амбу» рот» 100% кислород Дыхательный объем = 500 -600 мл, ЧД 10 в мин Избегать гипервентиляции!!

 ИВЛ – «два спасательных вдоха» • Необходимо обеспечить герметичность дыхательных путей принудительном вдохе. • Для выполнения искусственной вентиляции легких (ИВЛ): – зажимают нос пострадавшего большим и указательным пальцами руки. – плотно обхватив губы пациента, производят два медленных, плавных принудительных вдоха, продолжительностью до 2 сек. • Если воздух принудительных вдохах не проходит в легкие (нет экскурсии грудной клетки) – повторяют попытку - вновь осуществляют открытие дыхательных путей, делают 2 вдоха. При неудавшейся повторной попытке – производят санацию ротовой полости. Если после санации принудительные вдохи остаются безуспешными переходят к удалению инородного тела.
ИВЛ – «два спасательных вдоха» • Необходимо обеспечить герметичность дыхательных путей принудительном вдохе. • Для выполнения искусственной вентиляции легких (ИВЛ): – зажимают нос пострадавшего большим и указательным пальцами руки. – плотно обхватив губы пациента, производят два медленных, плавных принудительных вдоха, продолжительностью до 2 сек. • Если воздух принудительных вдохах не проходит в легкие (нет экскурсии грудной клетки) – повторяют попытку - вновь осуществляют открытие дыхательных путей, делают 2 вдоха. При неудавшейся повторной попытке – производят санацию ротовой полости. Если после санации принудительные вдохи остаются безуспешными переходят к удалению инородного тела.
 ИВЛ • При использовании метода «изо рта ко рту» , «рот к носу» , принудительный вдох производить медленно, отрывая губы от лица пострадавшего между вдохами для осуществления пассивного выдоха. Желательно использовать экспираторные устройства «рот – устройство – рот» , «рот – устройство – нос» . • При принудительном вдохе объем вдыхаемого воздуха должен быть в пределах 600 -800 мл для взрослого человека средней комплекции. • Для определения должного объема первый принудительный вдох – пробный, проводится с контролем подъема грудной клетки. Последующие вдохи производятся в таком же режиме
ИВЛ • При использовании метода «изо рта ко рту» , «рот к носу» , принудительный вдох производить медленно, отрывая губы от лица пострадавшего между вдохами для осуществления пассивного выдоха. Желательно использовать экспираторные устройства «рот – устройство – рот» , «рот – устройство – нос» . • При принудительном вдохе объем вдыхаемого воздуха должен быть в пределах 600 -800 мл для взрослого человека средней комплекции. • Для определения должного объема первый принудительный вдох – пробный, проводится с контролем подъема грудной клетки. Последующие вдохи производятся в таком же режиме
 Критерии адекватности ИВЛ: • Экскурсия грудной клетки • Уменьшение или исчезновение цианоза
Критерии адекватности ИВЛ: • Экскурсия грудной клетки • Уменьшение или исчезновение цианоза
 Этап С – Непрямой массаж сердца • Массаж будет эффективным лишь тогда, когда пострадавший лежит на твёрдой поверхности!
Этап С – Непрямой массаж сердца • Массаж будет эффективным лишь тогда, когда пострадавший лежит на твёрдой поверхности!
 Точка для НМС у взрослых – на 2 поперечных пальца выше основания мечевидного отростка грудины.
Точка для НМС у взрослых – на 2 поперечных пальца выше основания мечевидного отростка грудины.
 Непрямой массаж сердца
Непрямой массаж сердца
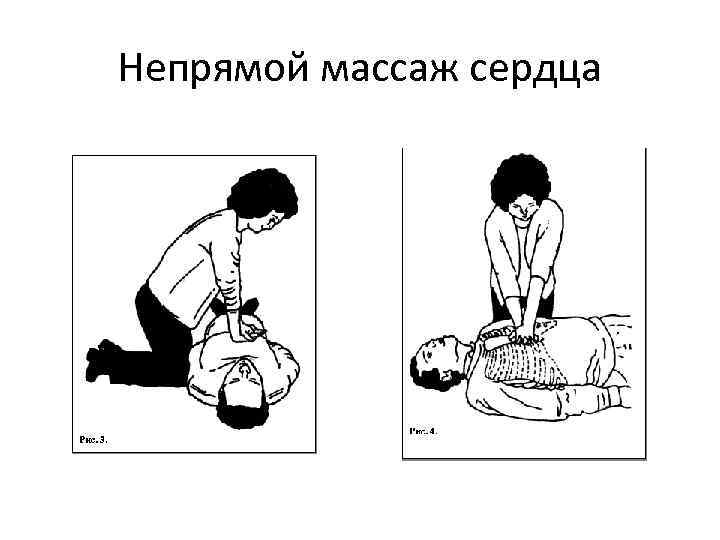 Непрямой массаж сердца
Непрямой массаж сердца
 Непрямой массаж сердца
Непрямой массаж сердца
 Непрямой массаж сердца • Частота компрессии 100 в мин – Увеличение частоты компрессии сопровождается увеличением кровотока в жизненно важных органах – Отказались от ориентировки на диапазон 80100 в мин, т. к. при усталости частота компрессии снижается до нижней границы диапазона, а иногда и ниже
Непрямой массаж сердца • Частота компрессии 100 в мин – Увеличение частоты компрессии сопровождается увеличением кровотока в жизненно важных органах – Отказались от ориентировки на диапазон 80100 в мин, т. к. при усталости частота компрессии снижается до нижней границы диапазона, а иногда и ниже
 Непрямой массаж сердца • Соотношение вентиляции и компрессий – 2: 15 2: 30 – От соотношения 1: 5 у взрослых отказались - частые перерывы в компрессии грудной клетки и недостаточная циркуляция крови и перфузия тканей – У детей до года 1: 15, от 1 до 8 лет 2: 15, старше 8 лет 2: 30 – После интубации и ИВЛ – несинхронизированные компрессии – дыхательные циклы: частота компрессий 100 в мин, частота дыхания 10 в мин
Непрямой массаж сердца • Соотношение вентиляции и компрессий – 2: 15 2: 30 – От соотношения 1: 5 у взрослых отказались - частые перерывы в компрессии грудной клетки и недостаточная циркуляция крови и перфузия тканей – У детей до года 1: 15, от 1 до 8 лет 2: 15, старше 8 лет 2: 30 – После интубации и ИВЛ – несинхронизированные компрессии – дыхательные циклы: частота компрессий 100 в мин, частота дыхания 10 в мин
 Механизмы, обеспечивающие кровоток при НМС • Теория сердечного насоса кровоток обусловлен сжатием сердца между грудиной и позвоночником, в результате чего увеличенное внутригрудное давление выталкивает кровь из желудочков в системное и легочное русло.
Механизмы, обеспечивающие кровоток при НМС • Теория сердечного насоса кровоток обусловлен сжатием сердца между грудиной и позвоночником, в результате чего увеличенное внутригрудное давление выталкивает кровь из желудочков в системное и легочное русло.
 Механизмы, обеспечивающие кровоток при НМС • • Теория грудного насоса - кровоток во время компрессии грудной клетки обусловлен увеличением внутригрудного давления, создающего градиент артерио-венозного давления, а легочные сосуды выступают в роли резервуара крови. Атриовентрикулярные клапаны в момент компрессии остаются открытыми, а сердце выступает в роль пассивного резервуара, а не насоса.
Механизмы, обеспечивающие кровоток при НМС • • Теория грудного насоса - кровоток во время компрессии грудной клетки обусловлен увеличением внутригрудного давления, создающего градиент артерио-венозного давления, а легочные сосуды выступают в роли резервуара крови. Атриовентрикулярные клапаны в момент компрессии остаются открытыми, а сердце выступает в роль пассивного резервуара, а не насоса.
 Критерии адекватности НМС • Появление искусственной пульсовой волны, синхронной с компрессией • Сужение ранее расширенных зрачков • Появление систолического АД 80 мм рт ст
Критерии адекватности НМС • Появление искусственной пульсовой волны, синхронной с компрессией • Сужение ранее расширенных зрачков • Появление систолического АД 80 мм рт ст
 Проблема НМС • Низкий уровень СВ – не более 30% от нормы. • Правильно проводимая компрессия обеспечивает поддержание систолического АД = 60 -80 мм рт ст, в то время как диастолическое АД редко превышает 40 мм рт ст → имеется низкий уровень мозгового (30 -60%) и коронарного (5 -20%) кровотока.
Проблема НМС • Низкий уровень СВ – не более 30% от нормы. • Правильно проводимая компрессия обеспечивает поддержание систолического АД = 60 -80 мм рт ст, в то время как диастолическое АД редко превышает 40 мм рт ст → имеется низкий уровень мозгового (30 -60%) и коронарного (5 -20%) кровотока.
 • При проведении компрессий грудной клетки коронарное перфузионное давление повышается только постепенно и поэтому с каждой очередной паузой (дыхание) быстро снижается. • Этим обусловлено изменение алгоритма в соотношении числа компрессий и вдохов 30: 2 (независимо от числа реаниматологов)
• При проведении компрессий грудной клетки коронарное перфузионное давление повышается только постепенно и поэтому с каждой очередной паузой (дыхание) быстро снижается. • Этим обусловлено изменение алгоритма в соотношении числа компрессий и вдохов 30: 2 (независимо от числа реаниматологов)

 Электрическая дефибрилляция • Цель – синхронизация возбуждения миокарда и проводящей системы сердца
Электрическая дефибрилляция • Цель – синхронизация возбуждения миокарда и проводящей системы сердца

 Механизм действия электрической дефибрилляции Электрический импульс Деполяризация большинства сердечных волокон Остановка эктопического ритма Синусовый узел восстанавливает свою активность – зависит от энергетики миокарда
Механизм действия электрической дефибрилляции Электрический импульс Деполяризация большинства сердечных волокон Остановка эктопического ритма Синусовый узел восстанавливает свою активность – зависит от энергетики миокарда
 Фактор времени проведении дефибрилляции Время после начала ФЖ
Фактор времени проведении дефибрилляции Время после начала ФЖ
 Переднебоковое расположение электродов при наружной дефибрилляции
Переднебоковое расположение электродов при наружной дефибрилляции
 Условия успешного выполнения дефибрилляции • Уменьшить электрическое сопротивление грудной клетки путем использования специального низкоомного геля или гипертонического раствора Na. Cl • Не следует использовать гели, применяемые в эхокардиографии и для регистрации ЭКГ – имеют низкую электропроводность, возможно появление электрической дуги во время нанесения высокоэнергетического разряда
Условия успешного выполнения дефибрилляции • Уменьшить электрическое сопротивление грудной клетки путем использования специального низкоомного геля или гипертонического раствора Na. Cl • Не следует использовать гели, применяемые в эхокардиографии и для регистрации ЭКГ – имеют низкую электропроводность, возможно появление электрической дуги во время нанесения высокоэнергетического разряда
 Условия успешного выполнения дефибрилляции • Необходимо сильно прижать электроды к поверхности грудной клетки (сила давления 10 -12 кг)
Условия успешного выполнения дефибрилляции • Необходимо сильно прижать электроды к поверхности грудной клетки (сила давления 10 -12 кг)
 Сколько разрядов можно наносить? • Предельного числа не существует • Пока сохраняется ФЖ, остановка кровообращения ОБРАТИМА • Лечение нужно проводить до тех пор, пока не восстановится ритм или не наступит асистолия – При асистолии дефибрилляция не показана ( «на всякий случай» , «хуже не будет» - будет • электрический разряд способен вызвать ваготонию и повысить рефрактерность сердца к проводимой терапии
Сколько разрядов можно наносить? • Предельного числа не существует • Пока сохраняется ФЖ, остановка кровообращения ОБРАТИМА • Лечение нужно проводить до тех пор, пока не восстановится ритм или не наступит асистолия – При асистолии дефибрилляция не показана ( «на всякий случай» , «хуже не будет» - будет • электрический разряд способен вызвать ваготонию и повысить рефрактерность сердца к проводимой терапии
 Наиболее частые ошибки во время проведения дефибрилляции • Неправильное расположение электродов (близко друг к другу, у женщин – на левой груди, а не под ней) • Плохой контакт кожа-электрод • Слабое прижатие электродов к поверхности грудной клетки
Наиболее частые ошибки во время проведения дефибрилляции • Неправильное расположение электродов (близко друг к другу, у женщин – на левой груди, а не под ней) • Плохой контакт кожа-электрод • Слабое прижатие электродов к поверхности грудной клетки


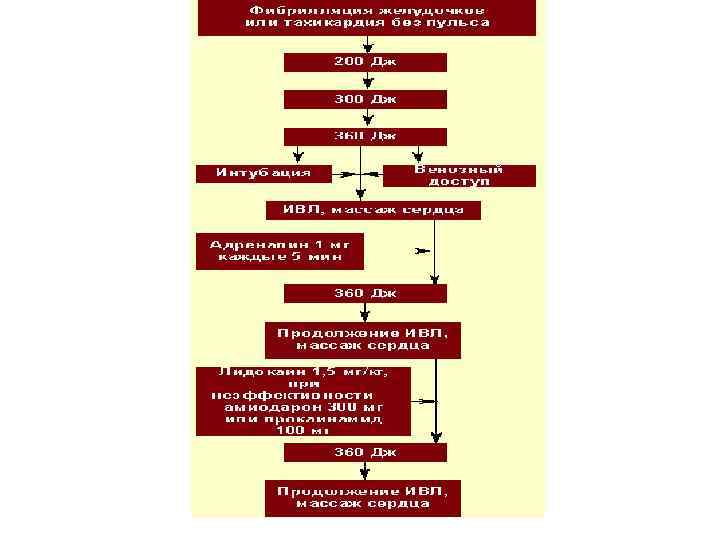
 Алгоритм лечения ФЖ • После констатации остановки кровообращения • 1. Начальная серия дефибрилляций, энергия импульсов - 200 Дж, 200 -300 Дж, 360 Джпри монополярном импульсе; 100 -150 -200 Дж –при биполярном импульсе Если есть уверенность, что электроды наложены правильно и на экране монитора действительно ФЖ или ЖТ то делать паузу для проверки пульса и проведения основных реанимационных мероприятий не нужно. • Прекордиальный удар применяется в тех случаях, когда нет дефибриллятора.
Алгоритм лечения ФЖ • После констатации остановки кровообращения • 1. Начальная серия дефибрилляций, энергия импульсов - 200 Дж, 200 -300 Дж, 360 Джпри монополярном импульсе; 100 -150 -200 Дж –при биполярном импульсе Если есть уверенность, что электроды наложены правильно и на экране монитора действительно ФЖ или ЖТ то делать паузу для проверки пульса и проведения основных реанимационных мероприятий не нужно. • Прекордиальный удар применяется в тех случаях, когда нет дефибриллятора.
 • 2. Если ФЖ или ЖТ сохраняются после первой серии дефибрилляций: • q Начать основные реанимационные мероприятия – ИВЛ, НМС • q Интубировать трахею (не более 30 с), создать гипервентиляцию Fi O 2 1. 0 • q Наладить венозный доступ и начать введение медикаментов, прежде всего – адреналина.
• 2. Если ФЖ или ЖТ сохраняются после первой серии дефибрилляций: • q Начать основные реанимационные мероприятия – ИВЛ, НМС • q Интубировать трахею (не более 30 с), создать гипервентиляцию Fi O 2 1. 0 • q Наладить венозный доступ и начать введение медикаментов, прежде всего – адреналина.
 • 3. Введение адреналина начинают со стандартных доз 1 мг в/в каждые 3 -5 мин. • 4. Если ФЖ или ЖТ (без пульса!) сохраняются через 30 -60 с после введения стандартной дозы адреналина, вновь выполняется дефибрилляция разрядом 360 Дж.
• 3. Введение адреналина начинают со стандартных доз 1 мг в/в каждые 3 -5 мин. • 4. Если ФЖ или ЖТ (без пульса!) сохраняются через 30 -60 с после введения стандартной дозы адреналина, вновь выполняется дефибрилляция разрядом 360 Дж.
 • 5. Если на этом этапе ФЖ сохраняется или рецидивирует : вводят антиаритмические препараты. Через 30 -60 с после каждого введения препарата следует проводить дефибрилляцию разрядом 360 Дж. Принцип лечения «лекарство – разряд» • q Лидокаин - в/в 1, 5 мг/кг, повторяют введение через 3 -5 мин (насыщающая доза 3 мг/кг) • q Амиодрон (кордарон) насыщающая доза 150 -500 мг в/в в течение 5 – 10 мин, повторить введение в той же дозе через 15 – 30 мин. Если препарат эффективен, наладить поддерживающую инфузию.
• 5. Если на этом этапе ФЖ сохраняется или рецидивирует : вводят антиаритмические препараты. Через 30 -60 с после каждого введения препарата следует проводить дефибрилляцию разрядом 360 Дж. Принцип лечения «лекарство – разряд» • q Лидокаин - в/в 1, 5 мг/кг, повторяют введение через 3 -5 мин (насыщающая доза 3 мг/кг) • q Амиодрон (кордарон) насыщающая доза 150 -500 мг в/в в течение 5 – 10 мин, повторить введение в той же дозе через 15 – 30 мин. Если препарат эффективен, наладить поддерживающую инфузию.
 • q Сульфат магния в/в в течение 1 -2 мин в дозе 1 -2 г. Показан при полиморфной ЖТ, предполагаемой гипомагниемии или рефрактерной ФЖ. • q Прокаинамид (новокаинамид) – при ФЖ со скоростью 30 мг/мин до общей дозы 1 – 1, 2 г. Прокаинамид можно применять в случаях рефрактерной ФЖ при неэффективности других лекарственных средств (лидокаин) • q Пропранолон – при резком повышении симпатического тонуса, дробно 0, 5 – 1 мг в течение 5 мин до общей дозы 5 мг • q Если ФЖ устраняется разрядом, а затем рецидивирует, рекоменудется начинать дефибрилляцию разрядом той же энергии.
• q Сульфат магния в/в в течение 1 -2 мин в дозе 1 -2 г. Показан при полиморфной ЖТ, предполагаемой гипомагниемии или рефрактерной ФЖ. • q Прокаинамид (новокаинамид) – при ФЖ со скоростью 30 мг/мин до общей дозы 1 – 1, 2 г. Прокаинамид можно применять в случаях рефрактерной ФЖ при неэффективности других лекарственных средств (лидокаин) • q Пропранолон – при резком повышении симпатического тонуса, дробно 0, 5 – 1 мг в течение 5 мин до общей дозы 5 мг • q Если ФЖ устраняется разрядом, а затем рецидивирует, рекоменудется начинать дефибрилляцию разрядом той же энергии.
 • Бикарбонат натрия показан при затянувшейся остановке кровообращения - начальная доза 1 мэкв/кг ( 3 мл/кг 4% раствора) Не смешивать с адреналином.
• Бикарбонат натрия показан при затянувшейся остановке кровообращения - начальная доза 1 мэкв/кг ( 3 мл/кг 4% раствора) Не смешивать с адреналином.
 Оптимизация алгоритма лечения ФЖ • Вазопрессин – альтернатива адреналину при ФЖ и ЖТ – действует дольше (до 20 мин при вв введении), достаточно однократного введения в дозе 40 ЕД • Отказ от высоких доз адреналина при ФЖ и ЖТ • При рефрактерной ФЖ в качестве альтернативы лидокаину может быть использован амиодарон
Оптимизация алгоритма лечения ФЖ • Вазопрессин – альтернатива адреналину при ФЖ и ЖТ – действует дольше (до 20 мин при вв введении), достаточно однократного введения в дозе 40 ЕД • Отказ от высоких доз адреналина при ФЖ и ЖТ • При рефрактерной ФЖ в качестве альтернативы лидокаину может быть использован амиодарон

 Алгоритм лечения асистолии • 1. Стандартные лечебные мероприятия при асистолии: • q Основные реанимационные мероприятия, интубация трахеи, обеспечение венозного доступа • q Подтверждение асистолии более чем в одном мониторном отведении ЭКГ • q Поиск устранимых причин асистолии – гипоксия, гиповолемия, ацидоз, гипо- и гиперкалиемия
Алгоритм лечения асистолии • 1. Стандартные лечебные мероприятия при асистолии: • q Основные реанимационные мероприятия, интубация трахеи, обеспечение венозного доступа • q Подтверждение асистолии более чем в одном мониторном отведении ЭКГ • q Поиск устранимых причин асистолии – гипоксия, гиповолемия, ацидоз, гипо- и гиперкалиемия
 Устранимые причины Алгоритм «четыре Г- четыре Т» Гипоксия Гиповолемия Tension (напряженный пневмоторакс) Тампонада сердца Гипер/гипокалиемия, Тромбоэмболия гипомагниемия, ацидоз Гипотермия Токсическая передозировка
Устранимые причины Алгоритм «четыре Г- четыре Т» Гипоксия Гиповолемия Tension (напряженный пневмоторакс) Тампонада сердца Гипер/гипокалиемия, Тромбоэмболия гипомагниемия, ацидоз Гипотермия Токсическая передозировка
 • 2. Введение лекарственных средств • q Адреналин при асистолии вводится всегда 1 мг каждые 3 - 5 мин, • q Атропин 1 мг в/в, инъекции повторяют до общей дозы 0, 04 мг/кг (около 3 мг)
• 2. Введение лекарственных средств • q Адреналин при асистолии вводится всегда 1 мг каждые 3 - 5 мин, • q Атропин 1 мг в/в, инъекции повторяют до общей дозы 0, 04 мг/кг (около 3 мг)
 Использование хлористого кальция во время СЛР • Отказ от рутинного введения • По строгим показаниям: – Гиперкалиемия – Гипокальциемия – Передозировка блокаторов кальциевых каналов
Использование хлористого кальция во время СЛР • Отказ от рутинного введения • По строгим показаниям: – Гиперкалиемия – Гипокальциемия – Передозировка блокаторов кальциевых каналов
 Нормативные документы • «Основы законодательства Российской Федерации об охране здоровья граждан» (от 22 июля 1993 г. № 5487 -1 ) • Методические указания МЗ РФ № 2000/104 от 22. 06. 2000 «Сердечно – легочная реанимация» • Приказ МЗ РФ № 73 от 04. 03. 2003 «Об утверждении Инструкции по определению критериев и порядка определения момента смерти человека, прекращения реанимационных мероприятий» • Приказ МЗ РФ № 460 от 20. 12. 2001 «Об утверждении Инструкции по констатации смерти человека на основании диагноза смерти мозга»
Нормативные документы • «Основы законодательства Российской Федерации об охране здоровья граждан» (от 22 июля 1993 г. № 5487 -1 ) • Методические указания МЗ РФ № 2000/104 от 22. 06. 2000 «Сердечно – легочная реанимация» • Приказ МЗ РФ № 73 от 04. 03. 2003 «Об утверждении Инструкции по определению критериев и порядка определения момента смерти человека, прекращения реанимационных мероприятий» • Приказ МЗ РФ № 460 от 20. 12. 2001 «Об утверждении Инструкции по констатации смерти человека на основании диагноза смерти мозга»
 Реанимационные мероприятия не проводятся: • при наличии признаков биологической смерти; • при наступлении состояния клинической смерти на фоне прогрессирования достоверно установленных неизлечимых заболеваний или неизлечимых последствий острой травмы, несовместимой с жизнью. • если имеется документированный отказ больного от проведения сердечно-легочной реанимации (ст. 33 «Основы законодательства Российской Федерации об охране здоровья граждан» ).
Реанимационные мероприятия не проводятся: • при наличии признаков биологической смерти; • при наступлении состояния клинической смерти на фоне прогрессирования достоверно установленных неизлечимых заболеваний или неизлечимых последствий острой травмы, несовместимой с жизнью. • если имеется документированный отказ больного от проведения сердечно-легочной реанимации (ст. 33 «Основы законодательства Российской Федерации об охране здоровья граждан» ).
 Реанимационные мероприятия прекращаются- только признании этих мер абсолютно бесперспективными или констатации биологической смерти , а именно: • при констатации смерти человека на основании смерти головного мозга, в том числе на фоне неэффективного применения полного комплекса мероприятий, направленных на поддержание жизни; • при неэффективности реанимационных мероприятий, направленных на восстановление жизненно важных функций в течение 30 минут. (в процессе реанимационных мероприятий после появления в ходе наружного массажа сердца хотя бы одного удара пульса на сонной артерии 30 -ти минутный интервал времени отсчитывается заново);
Реанимационные мероприятия прекращаются- только признании этих мер абсолютно бесперспективными или констатации биологической смерти , а именно: • при констатации смерти человека на основании смерти головного мозга, в том числе на фоне неэффективного применения полного комплекса мероприятий, направленных на поддержание жизни; • при неэффективности реанимационных мероприятий, направленных на восстановление жизненно важных функций в течение 30 минут. (в процессе реанимационных мероприятий после появления в ходе наружного массажа сердца хотя бы одного удара пульса на сонной артерии 30 -ти минутный интервал времени отсчитывается заново);
 Реанимационные мероприятия прекращаются- только признании этих мер абсолютно бесперспективными или констатации биологической смерти, а именно: §если наблюдаются многократные остановки сердца, неподдающиеся никаким медицинским воздействиям; §если по ходу проведения сердечно-легочной реанимации выяснилось, что больному она не показана (то есть, если клиническая смерть наступила у неизвестного человека, сердечно-легочную реанимацию начинают немедленно, а затем по ходу реанимации выясняют, показана ли она была, и если реанимация не была показана, ее прекращают).
Реанимационные мероприятия прекращаются- только признании этих мер абсолютно бесперспективными или констатации биологической смерти, а именно: §если наблюдаются многократные остановки сердца, неподдающиеся никаким медицинским воздействиям; §если по ходу проведения сердечно-легочной реанимации выяснилось, что больному она не показана (то есть, если клиническая смерть наступила у неизвестного человека, сердечно-легочную реанимацию начинают немедленно, а затем по ходу реанимации выясняют, показана ли она была, и если реанимация не была показана, ее прекращают).
 • Биологическая смерть. • Выражается посмертными изменениями во всех органах и системах, которые носят постоянный, необратимый, трупный характер.
• Биологическая смерть. • Выражается посмертными изменениями во всех органах и системах, которые носят постоянный, необратимый, трупный характер.
 Посмертные изменения имеют • • Функциональные, Инструментальные, Биологические Трупные (ранние и поздние) признаки
Посмертные изменения имеют • • Функциональные, Инструментальные, Биологические Трупные (ранние и поздние) признаки
 Функциональные признаки • Отсутствие сознания • Отсутствие дыхания, пульса, артериального давления • Отсутствие рефлекторных ответов на все виды раздражителей
Функциональные признаки • Отсутствие сознания • Отсутствие дыхания, пульса, артериального давления • Отсутствие рефлекторных ответов на все виды раздражителей
 Инструментальные признаки • Электроэнцефалографические • Ангиографические Биологические признаки • Максимальное расширение зрачков • Бледность и/или цианоз, и/или мраморность кожных покровов • Снижение температуры тела • Ранние трупные признаки (высыхание слизистых, трупные пятна, трупное окоченение)
Инструментальные признаки • Электроэнцефалографические • Ангиографические Биологические признаки • Максимальное расширение зрачков • Бледность и/или цианоз, и/или мраморность кожных покровов • Снижение температуры тела • Ранние трупные признаки (высыхание слизистых, трупные пятна, трупное окоченение)
 Феномен Белоглазова.
Феномен Белоглазова.
 Признак Белоглазова. Первые достоверные признаки смерти появляются на трупе уже через 10 -15 минут после прекращения сердцебиения. При отсутствии функции нервной системы прекращается иннервация мышцы, суживающей зрачок, и тонус ее отсутствует. Кроме того, в глазных яблоках значительно падает внутриглазное давление, вследствие этого при боковом сдавлении глазных яблок изменяется форма зрачка из круглой она становиться овальной, трансформируясь в веретенообразную щель (симптом Белоглазова).
Признак Белоглазова. Первые достоверные признаки смерти появляются на трупе уже через 10 -15 минут после прекращения сердцебиения. При отсутствии функции нервной системы прекращается иннервация мышцы, суживающей зрачок, и тонус ее отсутствует. Кроме того, в глазных яблоках значительно падает внутриглазное давление, вследствие этого при боковом сдавлении глазных яблок изменяется форма зрачка из круглой она становиться овальной, трансформируясь в веретенообразную щель (симптом Белоглазова).
 Тактические ошибки проведении СЛР • Задержка с началом СЛР • Отсутствие лидера, присутствие посторонних лиц • Отсутствие постоянного контроля адекватности проводимых мероприятий • Преждевременное прекращение реанимационных мероприятий • Ослабление контроля после восстановления кровообращения и дыхания
Тактические ошибки проведении СЛР • Задержка с началом СЛР • Отсутствие лидера, присутствие посторонних лиц • Отсутствие постоянного контроля адекватности проводимых мероприятий • Преждевременное прекращение реанимационных мероприятий • Ослабление контроля после восстановления кровообращения и дыхания



