Сосудистые нарушения.ppt
- Количество слайдов: 67

Сосудистые заболевания нервной системы Подготовила: Врач-интерн невролог Королик М. В.

План доклада • Кровоснабжение головного мозга • Определение понятий • Эпидемиология, этиология, классифи кация, патогенез ОНМК • Инфаркт мозга • Внутримозговое кровоизлияние • Субарахноидальное кровоизлияние • Диагностика
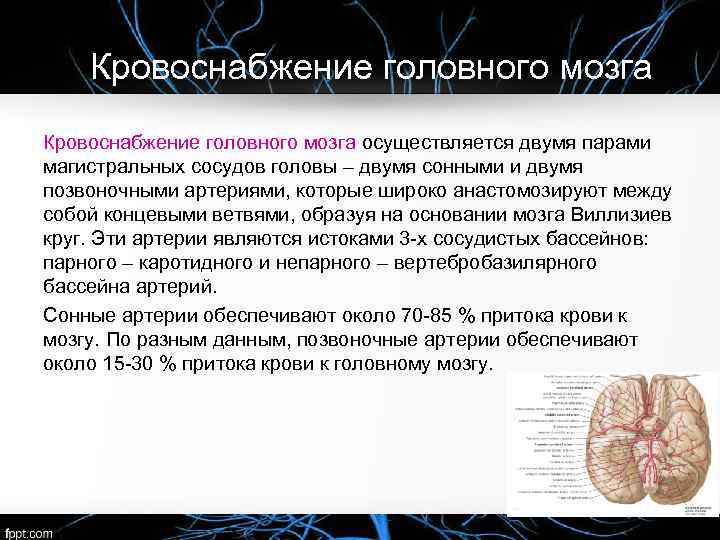
Кровоснабжение головного мозга осуществляется двумя парами магистральных сосудов головы – двумя сонными и двумя позвоночными артериями, которые широко анастомозируют между собой концевыми ветвями, образуя на основании мозга Виллизиев круг. Эти артерии являются истоками 3 х сосудистых бассейнов: парного – каротидного и непарного – вертебробазилярного бассейна артерий. Сонные артерии обеспечивают около 70 85 % притока крови к мозгу. По разным данным, позвоночные артерии обеспечивают около 15 30 % притока крови к головному мозгу.
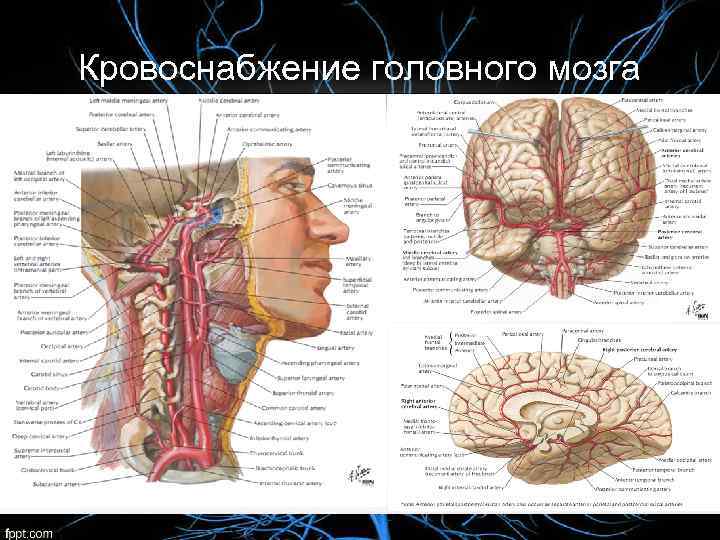
Кровоснабжение головного мозга

Определение понятий • Нарушения мозгового кровообращения это расстройство мозговых функций вследствие острого или хронического нарушения мозговой гемодинамики. • ОНМК – острое заболевание головного мозга, обусловленное закупоркой или разрывом того или иного сосуда, питающего часть мозга, или же кровоизлиянием в оболочки мозга.
Определение понятий Инфаркт мозга — острое нарушение мозгового кровообращения, характеризующееся внезапным появлением очаговой и/или общемозговой неврологической симптоматики, которая сохраняется более 24 часов, может приводит к смерти больного в более короткий промежуток времени вследствие цереброваскулярной патологии.

Немного истории Первыми сохранившимися упоминаниями инсульта являются описания Гиппората, называвшего заболевание «апоплексия» (греч. ἀποπληξία) — удар ).

Немного истории Теоретические основы по вопросу этиологии инсульта мозга были заложены Иоганном Якобом Вепфером, обнаружившим, что причиной апоплексии может служить закупорка сосуда головного мозга или сосудистое повреждение с внутримозговым кровоизлиянием.

Эпидемиология острых нарушений мозгового кровообращения • Сосудистые заболевания ГМ являются ведущей причиной смерти и инвалидизации и занимают 2– 3 е место в общей структуре смертности, составляя 14 20% её, уступая лишь смертности от онкологических заболеваний. • Частота инсультов у взрослых колеблется от 1, 5 до 7, 4 случаев на 1 000 населения • Частота ОНМК увеличивается с возрастом. Так инсульты в возрасте 65 74 лет встречаются в 6 раз чаще, чем в возрасте 45 54 лет. • Существуют географические различия по заболеваемости – японцы, финны и шотландцы заболевают чаще, чем жители Центральной Европы и жители Северной Америки, относящиеся к европеоидной расе.

Этиология ОНМК В молодом, зрелом, пожилом и старческом возрасте, с нарастающей по возрасту частотой, основной причиной ОНМК являются: • артериальная гипертензия • атеросклероз крупных экстра и интракраниальных сосудов мозга • сердечно сосудитые заболевания • сахарный диабет.

Факторы риска инфаркта мозга Некорригируемые Корригируемые • Возраст: увеличение риска с увеличением возраста • Раса: увеличение риска у лиц негроидной расы • Пол: увеличение риска у мужчин • Наследственный анамнез (инфаркт мозга или ТИА) • • Артериальная гипертензия Дислипидемия Фибрилляция предсердий Сахарный диабет Курение Стеноз каротидных артерий Ожирение Малоподвижный образ жизни Cambridge University, 2013
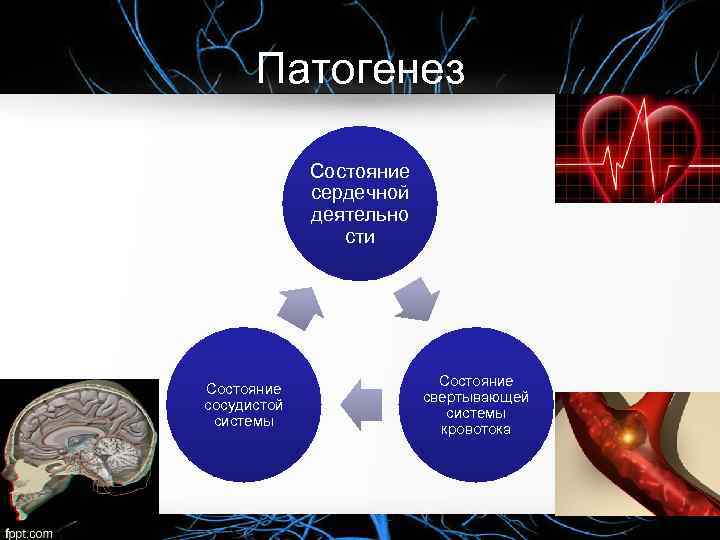
Патогенез Состояние сердечной деятельно сти Состояние сосудистой системы Состояние свертывающей системы кровотока

• Головной мозг нуждается в исключительно высоком обеспечении кислородом. • Через мозг за минуту протекает около 800 мл крови. • При массе, составляющей всего 2% массы тела человека, он поглощает 20% всего кислорода и 17 18% всей глюкозы, поступающей в организм.

• 60 100 мл/мин на 100 г ткани мозга – Нормальная жизнедеятельность головного мозга • 10 15 мл/мин на 100 г ткани мозга и меньше – Морфологические изменения мозгового вещества • Полная остановка кровотока в течение 5 6 минут приводит к необратимой гибели клеток мозга. При недостатке кровоснабжения мозга (ишемия) возникает зона инфаркта мозга с необратимыми изменениями в ней. Вокруг этой области формируется зона нервной ткани с обратимыми изменениями.
Патогенез • 1 этап – снижение мозгового кровотока

Патогенез Если уровень кровенаполнения падает до 10 15 мл крови на 100 грамм мозговой ткани, то поставляемого при этом кислорода недостаточно для окисления глюкозы. Утилизация глюкозы переходит на анаэробный путь. При этом образуется лишь 2 молекулы АТФ (вместо 38 молекул – аэробный путь). Этого количества недостаточно для образования энергии, для синтеза белков и других функций нервной клетки.
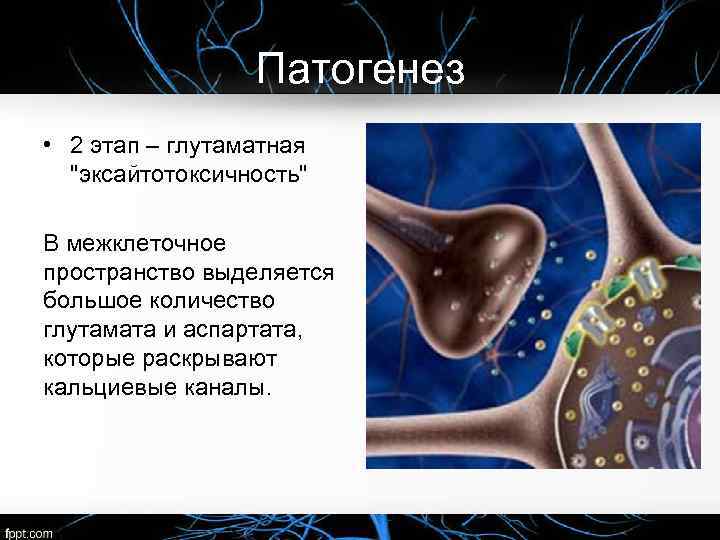
Патогенез • 2 этап – глутаматная "эксайтотоксичность" В межклеточное пространство выделяется большое количество глутамата и аспартата, которые раскрывают кальциевые каналы.
Патогенез • 3 этап внутриклеточное накопление кальция 4 этап активация внутриклеточных ферментов
Патогенез 5 этап повышение синтеза N 0 и развитие оксидантного стресса
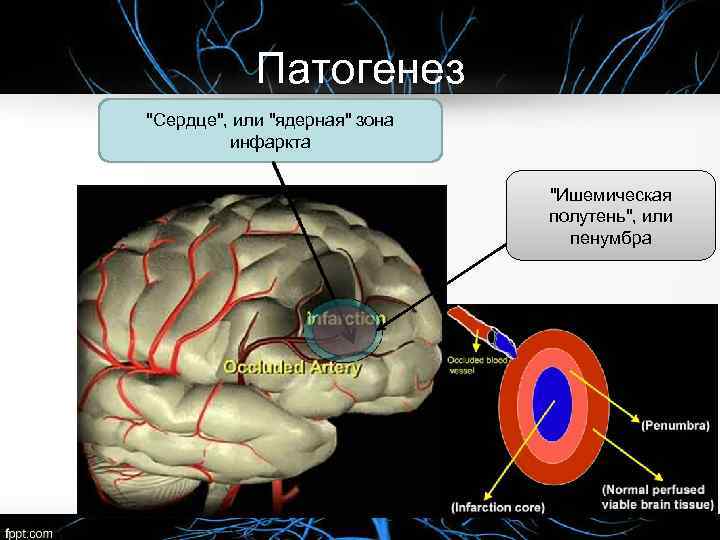
Патогенез "Сердце", или "ядерная" зона инфаркта "Ишемическая полутень", или пенумбра

Основные цереброваскулярные заболевания и патологические состояния, приводящие к ОНМК в молодом возрасте (С. К. Евтушенко, 1999 г. ) 1. Внутричерепные кровоизлияния (внутримозговые и субарахноидальные) – геморрагический инфаркт: 1. 1. Артериовенозные мальформации и аневризмы 1. 2. Артериальная гипертензия 1. 3. Патология крови: гемофилия гемоглобинопатия апластическая анемия лейкозы осложнения антикоагулянтной терапии ДВС синдром и др. 1. 4. Коагулопатии: дефицит кофактора гепарина III дефицит протеина С дефицит антитромбина III дефицит протеина S дефицит плазминогена и др. 1. 5. Тромбоцитопатии: 1. 5. 1. Наследственные и врожденные формы 1. 5. 2. Приретенные тромбоцитопатии: В 12 дефицитная анемия уремия цинга лекарственные тромбоцитопатии и др. 1. 6. Тромбоцитопении: аллоиммунные и трансиммунные (проникновение антител от матери к ребенку) гетероиммунные (чаще под влиянием вируса) аутоиммунные (например, коагуляционные антифосфолипидные тромбоцитопении) болезни печени

Основные цереброваскулярные заболевания и патологические состояния, приводящие к ОНМК в молодом возрасте (С. К. Евтушенко, 1999 г. ) 2. Инфаркты мозга: 2. 1. Атеротромботические: 2. 1. 1. Патология самого сосуда: врожденная аплазия извитость, перегиб и др. системные и церебральные артерииты: • системная красная волчанка • узелковый периартериит • гранулематоз Вегенера • криоглобулинемический васкулит • сифилитический артериит и др. 2. 1. 2. Тромбоз синусов и мозговых вен: внутричерепной и внутрипозвоночный флебит и тромбофлебит инфекции области лица, ушей, параназальных синусов ретрофарингеальный абсцесс менингит метастазы опухолей 2. 1. 3. Экстраартериальные поражения: • опухоли основания черепа • фибромышечная дисплазия 2. 1. 4. Ангиоматозные дисплазии: синдром Мойа идиопатический синдром Мойа симптоматический нейрофиброматоз туберозный склероз 2. 1. 5. Другие сосудистые заболевания: • синдром Снеддона (инсульт + кожное сетчатое ливедо + тром боцитопения + антифосфолипидные антитела) • болезнь Дегоса

Основные цереброваскулярные заболевания и патологические состояния, приводящие к ОНМК в молодом возрасте (С. К. Евтушенко, 1999 г. ) 2. 2. Кардиоэмболические инфаркты: 2. 2. 1. Кардиогенные: • Аритмии (идеопатические и постмиокардитические) • Фибрилляция предсердий • Бактериальный эндокардит (о. и п/о), Ревмокардит • врожденные пороки сердца со сбросом крови справа налево (цианотические пороки) • пролапс митрального клапана • миксома предсердий • миокардит 2. 2. 3. Септические: v осложнения бактериальной пневмонии или абсцесса легких v инфекции области лица, ушей, параназальных синусов v опухоли легких и др. 2. 2. 4. Жировые: § осложнения переломов и «жировых инфузий» 2. 3. Гемодинамические инфаркты мозга: ü выраженная кардиомиопатия ü тяжелая патология сердца, сочетающаяся с врожденно приобретенными сужениями магистральных сосудов головы ü хронические истощающие заболевания

Классификация По темпу формирования неврологического дефицита и его продолжительности: • транзиторные ишемические атаки • «малый инфаркты мозга» • прогрессирующий ишемический инсульт • завершённый (тотальный) ишемический инсульт По тяжести состояния пациентов: • лёгкой степени тяжести • средней степени тяжести • тяжёлый инфаркт

Классификация • лёгкой степени тяжести — неврологическая симптоматика выражена незначительно, регрессирует в течение 3 х недель заболевания. Вариант малого инфаркта мозга. • средней степени тяжести — преобладание очаговой неврологической симптоматики над общемозговой, отсутствуют расстройства сознания. • тяжёлый инфаркт — протекает с выраженными общемозговыми нарушениями, угнетением сознания, грубым очаговым неврологическим дефицитом, часто дислокационными симптомами.
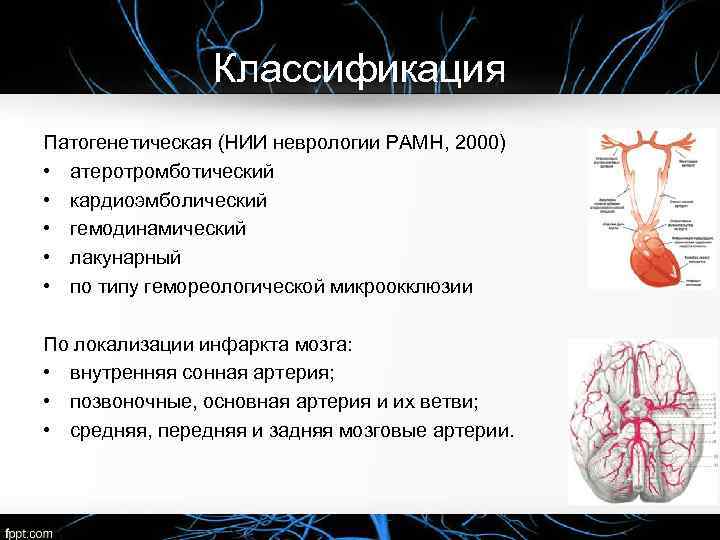
Классификация Патогенетическая (НИИ неврологии РАМН, 2000) • атеротромботический • кардиоэмболический • гемодинамический • лакунарный • по типу гемореологической микроокклюзии По локализации инфаркта мозга: • внутренняя сонная артерия; • позвоночные, основная артерия и их ветви; • средняя, передняя и задняя мозговые артерии.

Транзиторная ишемическая атака • ТИА чаще вызваны артерио артериальной или кардиальной эмболией • Клиническая картина в дебюте ТИА соответствует инфаркту мозга • По тяжести течения ТИА разделяют: легкие — длительность до 10 мин; средней степени тяжести — длительностью до нескольких часов; тяжелые — продолжительность до 24 ч. • В зависимости от частоты возникновения ТИА выделяют: редкие — частотой 1 2 раза в год; средней степени частоты — 3 6 раз в год; частые — 1 раз в месяц и чаще.

Малый инфаркт мозга (обратимый неврологический дефицит) клинический неврологический синдром, развивающийся вследствие острого нарушения церебральной циркуляции, при которой нарушенные функции восстанавливаются в течение первых трех недель заболевания.

Клинические особенности инфарктов мозга в молодом возрасте q преимущественно полушарные очаги в зонах смежной васкуляризации q небольшая величина зон ишемии q множественные очаги (1/5 случаев) q преобладание очагового дефицита над общемозговыми нарушениями q обратимый неврологической дефицит ( «малый инфаркт» ) в большинстве случаев

Периоды • Острый период – 6 недель • Ранний восстановительный период – 6 недель 6 месяцев • Поздний восстановительный период – 6 месяцев – 1 год • Последствия инфаркта мозга – 1 год – 2 года • Отдаленные последствия инфаркта – свыше 2 х лет после инфаркта мозга

Каковы симптомы инфаркта? Симптомы отличаются разнообразием и зависят от того, какая артерия пострадала, от тяжести повреждения и того, насколько вторичное кровоснабжение, развившееся в ответ на уменьшение питания, компенсирует потерю.
Клинические проявления • В подавляющем большинстве случаев ИИ развивается постепенно, в течение нескольких минут, реже в течение нескольких часов или даже дней, во время ночного сна или дневного отдыха, после интенсивного физического труда, или психоэмоционального напряжения, на фоне невысокого или пониженного, а иногда, и на фоне очень высокого АД, при повышенных показателях реологических и свертывающих свойств крови, и сгущении ее (высоком гематокрите), без выраженных общемозговых проявлений.

Клинические проявления Общемозговые симптомы: характерны нарушения сознания головная боль, тошнота или рвота, головокружение, боль в глазных яблоках, судорожные явления, вегетативные расстройства.
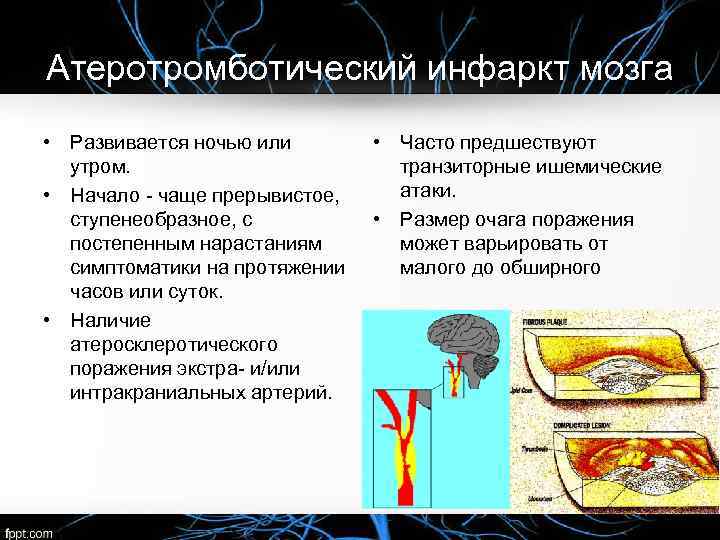
Атеротромботический инфаркт мозга • Развивается ночью или утром. • Начало чаще прерывистое, ступенеобразное, с постепенным нарастаниям симптоматики на протяжении часов или суток. • Наличие атеросклеротического поражения экстра и/или интракраниальных артерий. • Часто предшествуют транзиторные ишемические атаки. • Размер очага поражения может варьировать от малого до обширного

Кардиоэмболический инфаркт мозга • Начало как правило, внезапное появление неврологической симптоматики у бодрствующего, активного пациента. Неврологический дефицит максимально выражен в дебюте заболевания. • Анамнестические указания и КТ признаки множественного очагового поражения мозга в различных бассейнах, не являющихся зонами смежного кровоснабжения. • Локализация преимущественно зона васкуляризации средней мозговой артерии. Инфаркт чаще средний или большой, корково подкорковый. Характерно наличие геморрагического компонента (по данным КТ головы).
Кардиоэмболический инфаркт мозга • Наличие кардиальной патологии – источника эмболии. • Отсутствие грубого атеросклеротического поражения сосуда проксимально по отношению к закупорке интракраниальной артерии. Симптом «исчезаюшей» окклюзии при динамическом ангиографическом обследовании. • В анамнезе – тромбоэмболии других органов

Лакунарный инфаркт мозга • Предшествующая артериальная гипертония. • Начало чаще интермитирующее, симптоматика нарастает в течение нескольких часов или суток, АД обычно повышено. • Локализация инфаркта подкорковые ядра, прилежащее белое вещество семиовального центра, внутренняя капсула, основание моста мозга. Размер очага малый, до 1 1, 5 см в диаметре, может не визуализироваться при К Т головного мозга. • Наличие характерных неврологических синдромов (двигательный, чувствительный локунарный синдром, атаксический гемипарез, дизартрия и монопарез; изолированный монопарез руки, ноги, лицевой и др. синдромы). Отсутствие общемозговых и менингеальных симптомов, а также нарушений высших корковых функций при локализации в доминантном полушарии. Течение часто по типу малого инсульта.
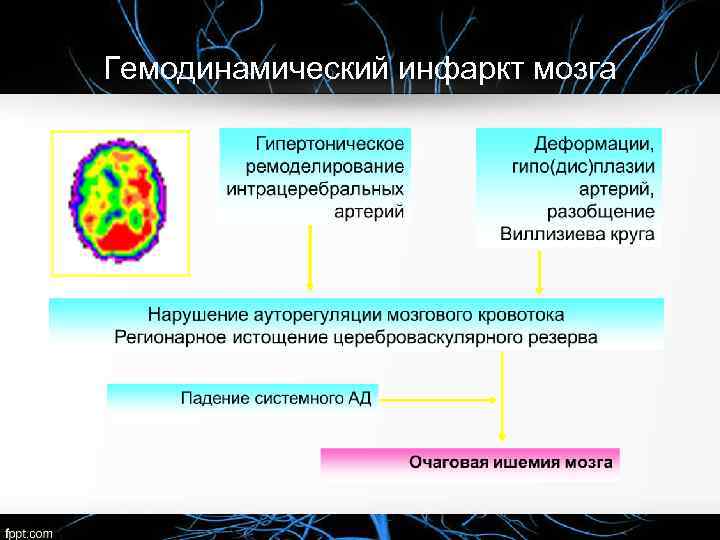
Гемодинамический инфаркт мозга

Гемодинамический инфаркт мозга • Начало внезапное или ступенеобразное, как у активно действующего пациента, так и находящегося в покое. • Локализация очага зона смежного кровоснабжения, в том числе корковые инфаркты, очаги в перивентрикулярном и белом веществе семиовальных центров. Размер инфаркта от малого до большого. • Наличие патологии экстра и/или интракраниальных артерий: атеросклеротическое поражение. • Гемодинамнческий фактор: снижение АД (физиологическое во время сна, а также ортостатическая, ятрогенная артериальная гипотензия, гиповолемия), падение минутного объема сердца (уменьшение ударного объёма сердца вследствие ишемии миокарда, значительное урежение ЧСС).

Инфаркт мозга по типу гемореологической микроокклюзии • Минимальная выраженность сосудистого заболевания (атеросклероз, артериальная гипертония, васкулит, васкулопатия). • Наличие выраженных гемореологических изменений, нарушений в системе гемостаза и фибринолиза. • Выраженная диссоциация между клинической картиной (умеренный неврологический дефицит, небольшой размер очага) и значительными гемореологическими нарушениями. • Течение заболевания по типу малого инфаркта мозга

Клинические проявления Нарушения кровотока в бассейне ВСА: • геми или моноплегия, • афазия, • монокулярная слепота на одной стороне и гемипарез на противоположной (окулопирамидный синдром)
Окклюзия передней мозговой артерии (ПМА): контрлатеральный паралич НК, хватательный рефлекс, спастичность с непроизвольным сопротивлением пассивным движениям, абулия, абазия, персеверации, недержание мочи.

Окклюзия средней мозговой артерии (СМА): контрлатеральные гемиплегия, гемигипес тезия. контрлатеральный парез взора. афазия, апраксия, агнозия
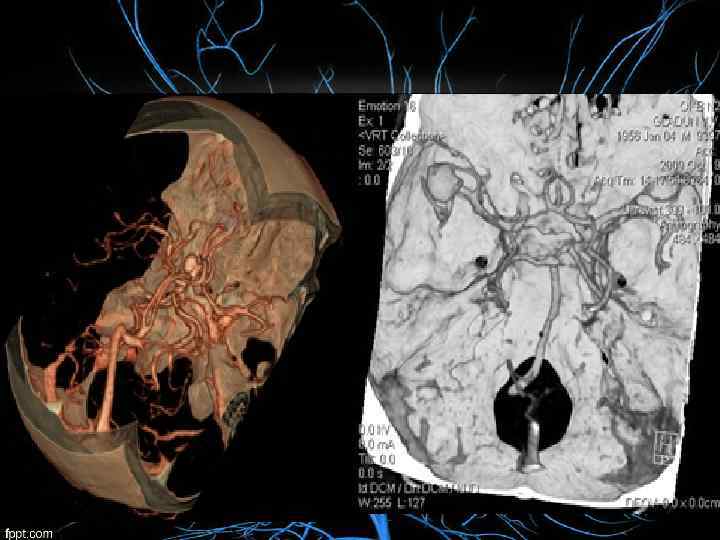

Окклюзия задней мозговой артерии: гемианопсия с амнезией, дислексией (без дисграфии) и контрлатеральный гемипарез с гемианестезией; поражения ипсилатерального глазодвигательного нерва с контрлатеральными непроизвольными движениями и контрлатеральной гемиплегией или атаксией.

Нарушение кровотока в базилярной и позвоночных артериях: ипсилатеральная атаксия; контрлатеральная гемиплегия и гемианестезия; ипсилатеральный парез взора с контрлатераль ной гемиплегией; поражение ипсилатерального лицевого нерва; межъядерная офтальмоплегия; нистагм.
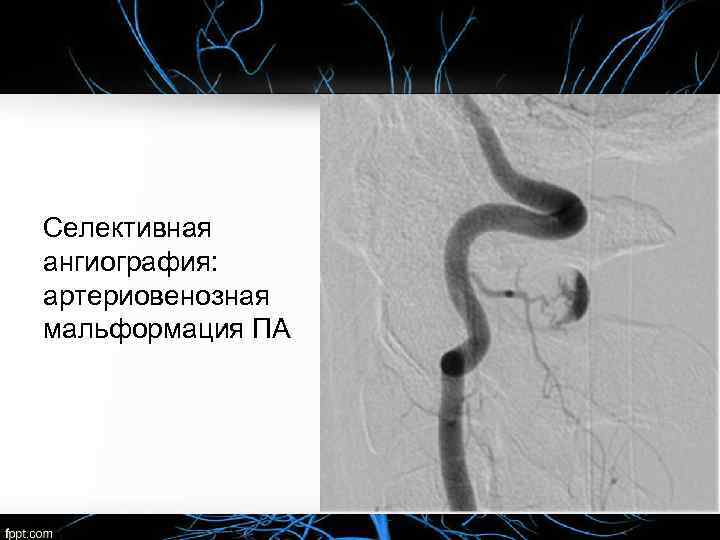
Селективная ангиография: артериовенозная мальформация ПА
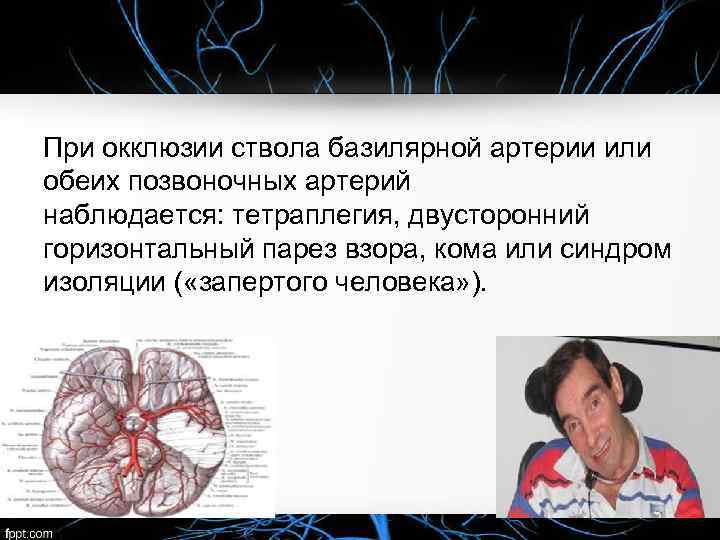
При окклюзии ствола базилярной артерии или обеих позвоночных артерий наблюдается: тетраплегия, двусторонний горизонтальный парез взора, кома или синдром изоляции ( «запертого человека» ).

Поражение внутричерепного отдела позвоночной артерии: латеральный синдром продолговатого мозга: нистагм, головокружение, тошнота, рвота, дисфагия, охриплость голоса; ипсилатеральные нарушения чувствитель ности на лице, синдром Горнера и атаксия; контрлатеральное нарушение болевой и температурной чувствительности.

Гемморагический инсульт Развивается остро или в течение минут в период бодрствования на фоне психоэмоционального или физического напряжения, высокого АД, в более молодом возрасте, в условиях повышенной температуры, алкогольного опьянения, иногда при незначительных травмах головы, при показателях пониженной свертываемости крови.

Клинические проявления • На первое место выходят общемозговые симптомы: нарушение сознания, внезапная сильная головная боль, тошнота, рвота, психомоторное возбуждение, в 10% случаев эпилептические припадки, резкая гиперемия лица, глубокое стерторозное дыхание • Сразу или спустя некоторое время появляются менингеальные симптомы. • Иногда больной внезапно теряет сознание, падает как подкошенный. В этом состоянии выявляется очаговая неврологическая симптоматика: анизокория (зрачок шире на стороне кровоизлияния), парусит щека со сглаженностью носогубной складки, глаза повернуты в сторону локализации кровоизлияния, стопа повёрнута носком кнаружи, наблюдается симптом распластанного бедра, голени.
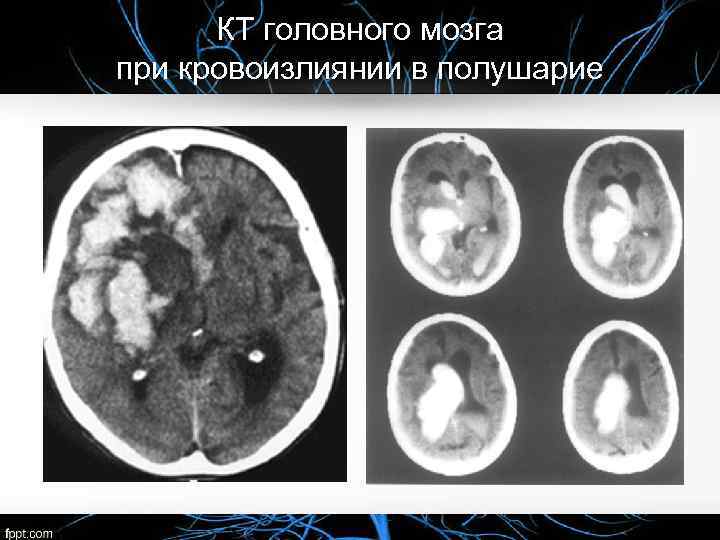
КТ головного мозга при кровоизлиянии в полушарие
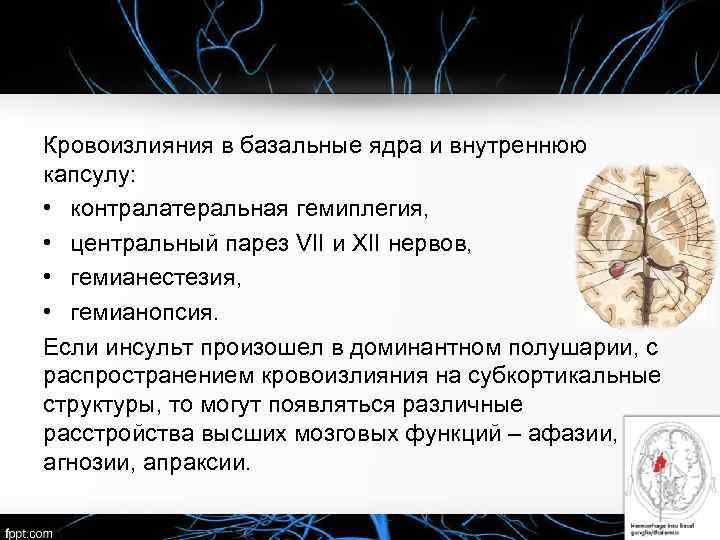
Кровоизлияния в базальные ядра и внутреннюю капсулу: • контралатеральная гемиплегия, • центральный парез VII и XII нервов, • гемианестезия, • гемианопсия. Если инсульт произошел в доминантном полушарии, с распространением кровоизлияния на субкортикальные структуры, то могут появляться различные расстройства высших мозговых функций – афазии, агнозии, апраксии.
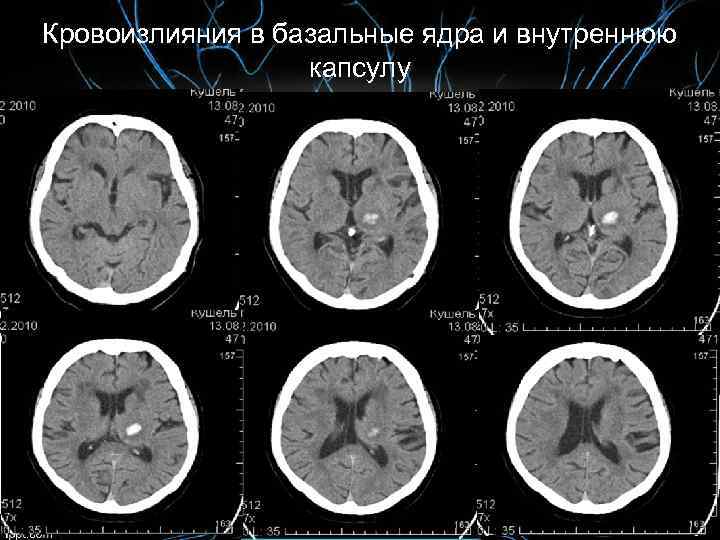
Кровоизлияния в базальные ядра и внутреннюю капсулу

• Кровоизлияние в Через несколько дней таламус: может появиться: • контралатеральная дизэстезия, контралатеральная • таламические боли и гемианестезия с трофические расстройства (контралатеральная отечность сенситивной атаксией, конечностей, пролежни). • Возможны апатия, сонливость, гемианопсия, амнезия, пространственная вследствие дезориентация, речевые разрушения наружного расстройства. коленчатого тела.

Кровоизлияние в мозжечок: • сильная головная боль в затылочной области, • тошнота, рвота, головокружение, • крупноразмашистый нистагм, • координаторные нарушения на стороне поражения (адиадо хокинез, мимопромахивание при пальценосовой и коленопяточной пробе, мегаллография, интенционное дрожание). • При массивном кровоизлиянии возможно сдавление и вклинение ствола головного мозга: • с поражением функции черепных нервов, • развитием бульбарного паралича, • проводниковыми двигательными и чувствительными расстройствами, • нарушением дыхания и сердечной деятельности, с возможным летальным исходом.

Кровоизлияние в ствол мозга Наблюдаются различные стволовые альтернирующие синдромы с поражением черепных нервов (зависят от уровня поражения ствола) и проводниковыми чувствительными и двигательными расстройствами (с частой тенденцией двухстороннего проявления – тетраплегией). ² Для кровоизлияний в ножку мозга характерно поражение функции ΙΙΙ и ΙV- нервов, возможны гиперкинезы, тремор, гемиатаксия. ² При кровоизлияниях в мост наблюдается поражение функции VΙ-VΙΙΙ-мой пар черепных нервов. При этом наблюдается резкое сужение зрачков, нарушение сознания, дыхания, сердечной деятельности, гипертермия, гипергидроз, децеребрационная ригидность. ² При массивных кровоизлияниях заболевание заканчивается летальным исходом.

Субарахноидальные кровоизлияния
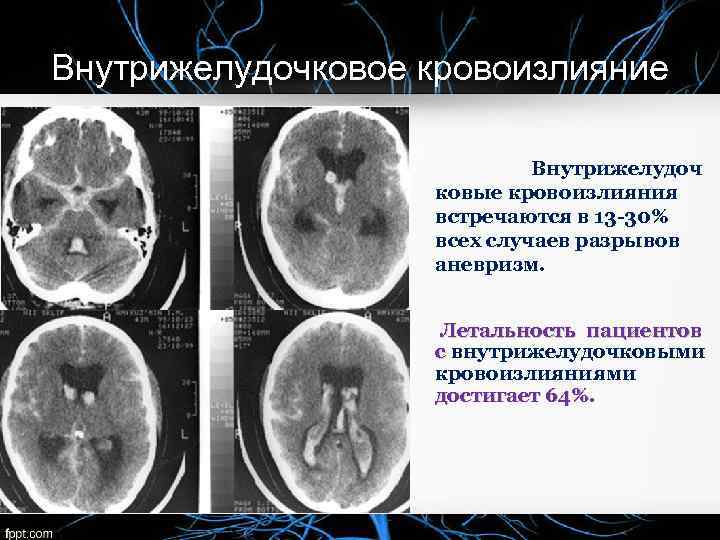
Внутрижелудочковое кровоизлияние Внутрижелудоч ковые кровоизлияния встречаются в 13 -30% всех случаев разрывов аневризм. Летальность пациентов с внутрижелудочковыми кровоизлияниями достигает 64%.

Субарахноидальные кровоизлияния ² САК может сопровождаться в 30 -35% случаев резким спазмом церебральных артерий (достигает максимума на 5 14 день и держится 2 3 недели) и развитием ишемии в дистальном отделе разорвавшегося сосуда. ² В таких случаях, кроме общемозговых симптомов, появляется и очаговая неврологическая симптоматика, клиническая картина которой соответствует ишемическому инфаркту мозга в бассейне пораженных артерий. ² А в случаях субарахноидально паренхиматозного кровоизлияния оно проявляется выраженной общемозговой и грубой очаговой неврологической симптоматикой, зависящей от локализации патологического процесса.

Субарахноидальные кровоизлияния В качестве других осложнений САК возможны острая окклюзионная гидроцефалия, эпилептические припадки, отек мозга с явлениями вклинения его ствола, а также внецеребральные осложнения - нейрогенный отек легких, инфаркт миокарда, нарушения электролитного баланса и др.

Клинический случай Скорая медицинская помощь привозит в приемное отделение пожилую женщину. Она в спутанном состоянии сознания но реагирует на обращённую к ней речь. Какое клиническое происшествие может объяснить её состояние? Какая дополнительная информация вам нужна?

Диагностика Сбор анамнеза!!! АД ЭКГ ОАК, Б/х анализ, коагулограмма Консультация окулиста ЭХО-ЭГ

Диагностика Физикальное обследование. Оцениваются функции дыхания и сердечно-сосудистой системы. При неврологическом осмотре уточняется состояние и уровень сознания; проводится топическая диагностика очаговых повреждений мозга.

Диагностика дуплексное и триплексное ультразвуковое сканирование прецеребральных артерий головы и мозговых артерий. КТ/МРТ ГМ. КТ-ангиография или МРТ-ангиография. селективная ангиография, которая позволяет обнаружить сужения просвета артерий, наличие АСбляшки, ее протяженность по окружности, длине, % стеноза, стабильность бляшки

Спасибо за внимание
Сосудистые нарушения.ppt