ПИОД стаф и стреп+ЧЕСи вши Лечебн 28февр2016 111сл.ppt
- Количество слайдов: 111

СОГМА, кафедра дерматовенерологии доц. Бетрозов В. Т. 2016

Пиодермии (П, гнойничковые болезни кожи pyon – гной + derma – кожа) – группа дерматозов, в основе которых лежит гнойное воспаление кожи, её придатков, вызываемых, главным образом, гноеродными кокками стрепто- и стафилококками.
Частота пиодермий (П) • Среди дерматозов П занимают 1 место. • П составляют 30 -40% всей кожной патологии у лиц трудоспособного возраста. • У детей частота П среди дерматозов составляет 25 -60%.

Стафилококки. В роду различают более 20 видов стафиллококков, среди которых на коже наиболее часто встречаются St. Аureus, затем St. hemolyticus, St. epidermidis. Патогеннные свойства стафилококов определяются их способностью в процессе жизнедеятельности вырабатывать токсины, ферменты и др. биоактивные в-ва. Стрептококки – грамположительные аэробные и факультативно анаэробные бактерии. Наиболее частым возбудителем пиодермии у человека является β-гемолитический стрептококк. П могут вызвать также синегнойная палочка, вульгарный протей, кишечная палочка, грибы, пневмококки, гонококки и др. микроорганизмы.

ПАТОГЕНЕЗ ПИОДЕРМИЙ Пиодермии возникают: первично и вторично (как осложнение других заболеваний). Необходимые условия для возникновения П: 1. Значительное уменьшение сопротивляемости кожи и иммунитета. 2. Значительное повышение вирулентности сапрофитов и массивность инфицирования. Экзогенные факторы, способствующие возникновению П: 1. Простудный фактор и перегревание (особенно у детей) 2. Повышенное потоотделение и мацерация кожи (нерациональное пеленание) 3. Сухость кожи, трещины 4. Микротравматизм - порезы, ссадины, расчёсы 5. Ожоги 2 и 3 степени являются воротами инфекции 6. Различные загрязнения, в том числе профессиональные (уголь, известь, цемент, смазочные в-ва). 7. Смещение р. Н в щелочную сторону

Эндогенные способствующие факторы: 1. Нарушение различных видов обмена: - чаще углеводного (сахарный диабет), - белкового, - электролитного и др. 2. Наличие тяжёлых соматических заболеваний 3. Нарушенное питание (голодание, дефицит белков, γ-глобулинов). 4. Нарушение витаминного баланса (гипо- и авитаминозы А, С). 5. Функциональные нарушения ЦНС, переутомление. Порой достаточно сменить обстановку и болезнь заметно регрессирует. 6. Снижение активности гипофизарно-надпочечниковой системы. 7. 0 стрые и хр. истощающие болезни и кишечные интоксикации. 8. Персистирующие очаги стафилококковой инфекции в различных органах и тканях. 9. Заболевания пищеварительных органов (в том числе дисбиотические нарушения в кишечнике, очаги хр. гнойной инфекции). Все патологические изменения в макроорганизме обуславливают недостаточность иммунной системы: угнетение фагоцитарной активности лейкоцитов, нарушение Т- и В-клеточной системы иммунитета.

• Характерна более высокая контагиозность стафилококков для новорожденных и стрептококков у детей дошкольного и младшего школьного возраста. • Источники инфекции: - больные пиодермией, - собственная микрофлора кожи, - очаги хр. инфекции в организме. • Заражение кожи происходит экзогенно и эндогенно. При экзогенном пути инфекционный агент попадает на кожу из окружающей среды. Входными воротами служат: - сально-волосяной аппарат, - протоки потовых желёз, - микротравмы эпидермиса. Эндогенный путь: - гематогенно, - лимфогенно и - аутоинокулятивно.

Частота П у детей объясняется анатомо-физиологическими особенностями их кожи: 1. Повышенной влажностью, рыхлостью и нежностью рогового слоя эпидермиса 2. Лабильностью коллоидно-химического состояния 3. Высокой абсорбционностью и несовершенством физиологиче ских барьеров. Аллергия и иммунитет. У больных, страдающих П, значительно изменяется реактивность организма. В процессе развития болезни наблюдается сенсибилизация организма к пиококковой инфекции, что можно установить при помощи внутрикожных проб с соответствующей вакциной или анатоксином. К периоду выздоровле ния сенсибилизация сменяется кратковременным, нестойким имму нитетом.

КЛАССИФИКАЦИЯ ПИОДЕРМИТОВ Единой классификации нет, предлагаются нижеследующие: 1. ПО ЭТИОЛОГИЧЕСКОМУ ФАКТОРУ: Стафилококковые: - остиофолликулит (импетиго Бокхарта), - фолликулит, - фурункул, фурункулёз, - карбункул, - гидраденит, - сикоз вульгарный. Детские стафилодермии: - эпидем. пузырчатка новорожденных, - эксфолиативный дерматит Риттера, - везикулопустулёз, - множеств. абсцессы у детей (псевдофурункулёз Фингера),

Стрептококковые: - импетиго Фокса (1 -2 -3 мм): буллёзное (2 -3 см), щелевидное (заеда), импетиго ногтевых валиков (поверхностный панариций, турниоль), папуло-эрозивная стрептодермия, простой лишай (сухая стрептодермия, белый лишай). - Интертригинозная стрептодермия, - эктима вульгарная, - острая и хроническая диффузная стрептодермия, - рожа.

Смешанные (стрепто-стафилодермии): - стрепто-стафилококковое (вульгарное) импетиго - хр. язвенно-вегетирующая П, - ботриомикома (пиогенная гранулёма), - шанкриформная П, - гангренозная П. 2. ПО ГЛУБИНЕ ПОРАЖЕНИЯ: - поверхностные и - глубокие. 3. ПО ТЕЧЕНИЮ: - острые и - хронические. 4. ПО ОТНОШЕНИЮ К ВОЛОСУ: - фолликулярные и - не фолликулярные. 5. ПО РАСПРОСТРАНЁННОСТИ: - ограниченные и - диффузные. 6. ПЕРВИЧНЫЕ И ВТОРИЧНЫЕ.

СТАФИЛОДЕРМИИ, ПРИЗНАКИ: - в центре гнойничка имеется волос. - Поражаются сальные и потовые железы. - Гнойнички имеют коническую или полушаровидную форму, их стенки толстые, на пряжённые. - Содержимое – густой гной жёлто-зелёного цвета. - Не контагиозны (кроме эпидем. пузырчатки новорожденных).
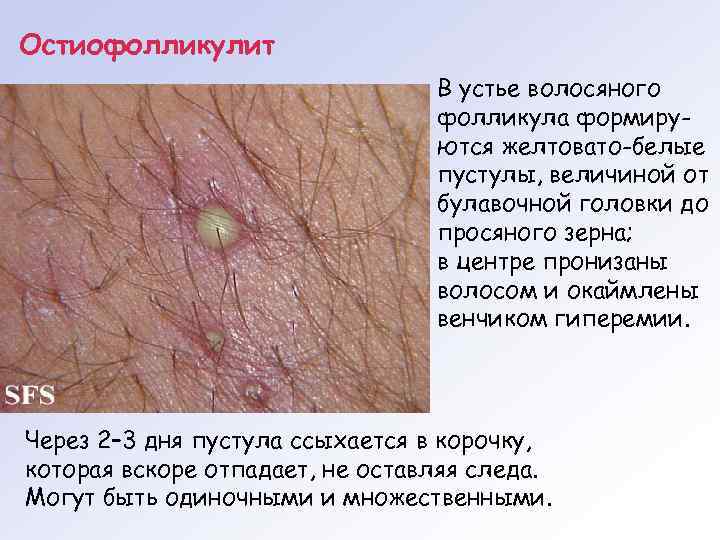
Остиофолликулит В устье волосяного фолликула формируются желтовато-белые пустулы, величиной от булавочной головки до просяного зерна; в центре пронизаны волосом и окаймлены венчиком гиперемии. Через 2– 3 дня пустула ссыхается в корочку, которая вскоре отпадает, не оставляя следа. Могут быть одиночными и множественными.
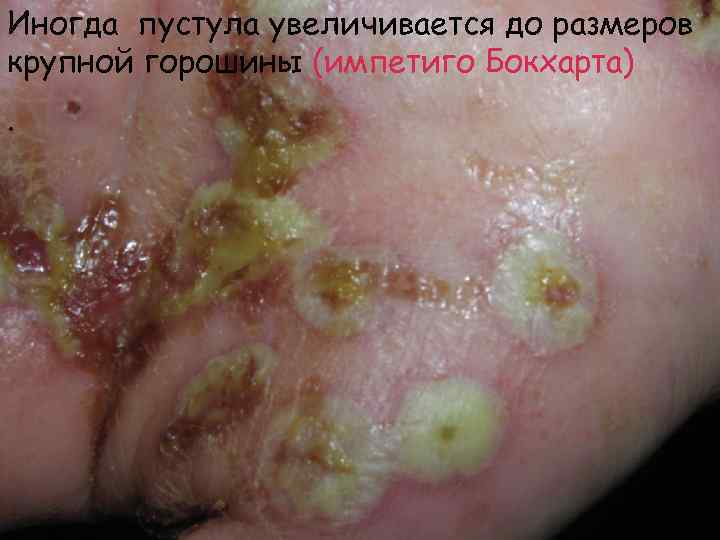
Иногда пустула увеличивается до размеров крупной горошины (импетиго Бокхарта).
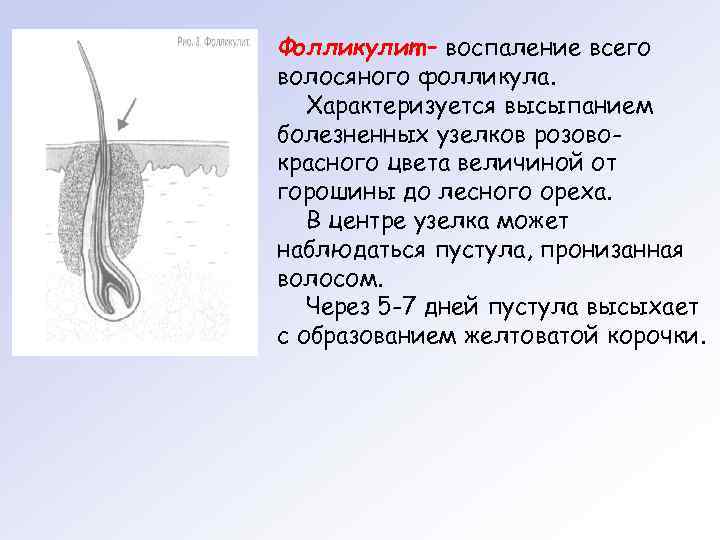
Фолликулит – воспаление всего волосяного фолликула. Характеризуется высыпанием болезненных узелков розовокрасного цвета величиной от горошины до лесного ореха. В центре узелка может наблюдаться пустула, пронизанная волосом. Через 5 -7 дней пустула высыхает с образованием желтоватой корочки.
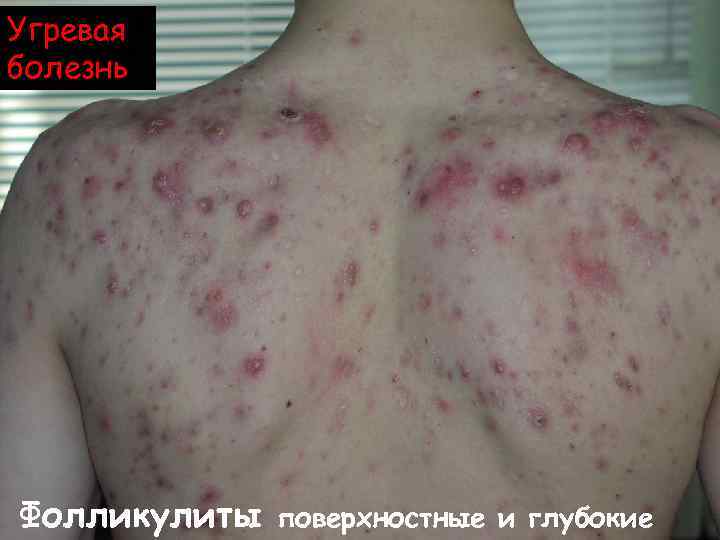
Угревая болезнь Фолликулиты поверхностные и глубокие
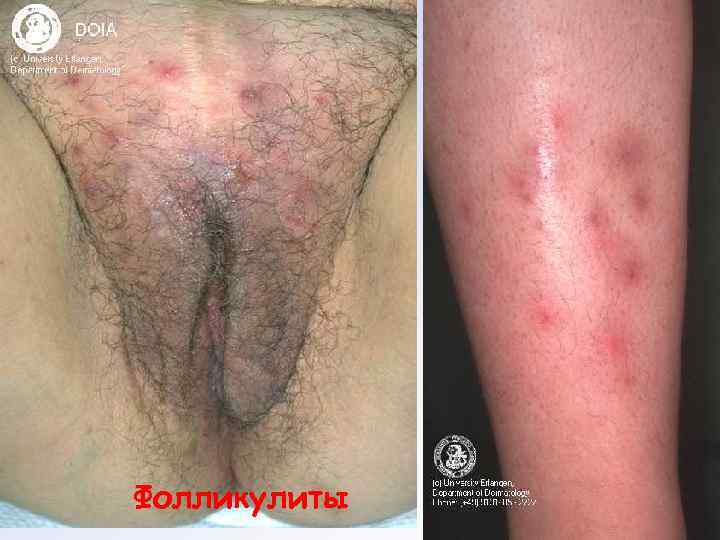
Фолликулиты
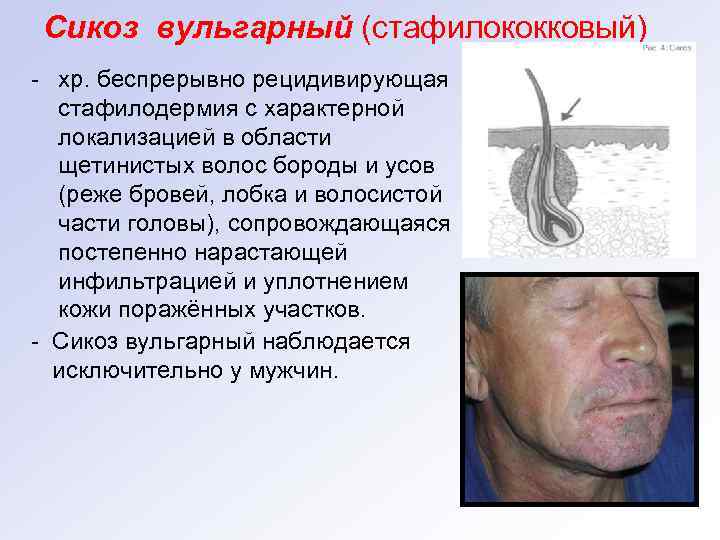
Сикоз вульгарный (стафилококковый) - хр. беспрерывно рецидивирующая стафилодермия с характерной локализацией в области щетинистых волос бороды и усов (реже бровей, лобка и волосистой части головы), сопровождающаяся постепенно нарастающей инфильтрацией и уплотнением кожи поражённых участков. - Сикоз вульгарный наблюдается исключительно у мужчин.

Вульгарный сикоз
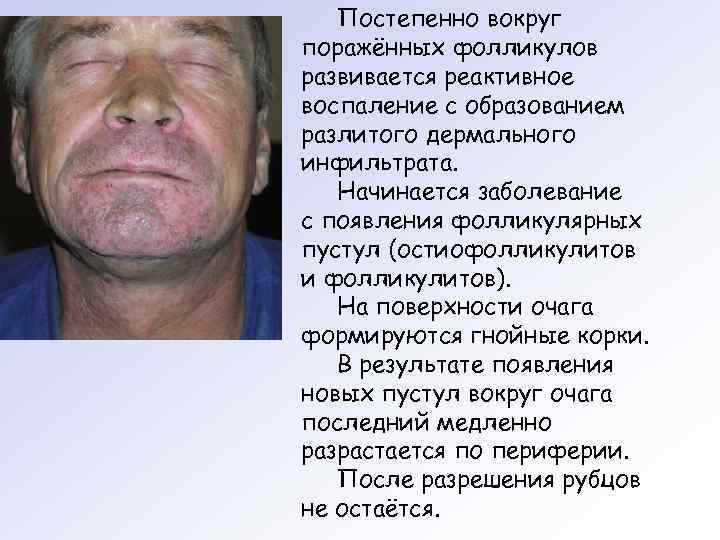
Постепенно вокруг поражённых фолликулов развивается реактивное воспаление с образованием разлитого дермального инфильтрата. Начинается заболевание с появления фолликулярных пустул (остиофолликулитов и фолликулитов). На поверхности очага формируются гнойные корки. В результате появления новых пустул вокруг очага последний медленно разрастается по периферии. После разрешения рубцов не остаётся.

ФУРУНКУЛ - острое гнойно-некротическое воспаления волосяного фолликула, окружающих тканей и сальной железы. • Началом фурункула служит или остиофолликулит, или небольшой воспалительный узелок, пронизанный волосом. • Через 1– 2 дня формируется воспалительный узел; который быстро увеличивается в размерах, Имеет конусообразную форму, • Он возвышается над уровнем кожи, резко болезнен при пальпации, некроз в центре.
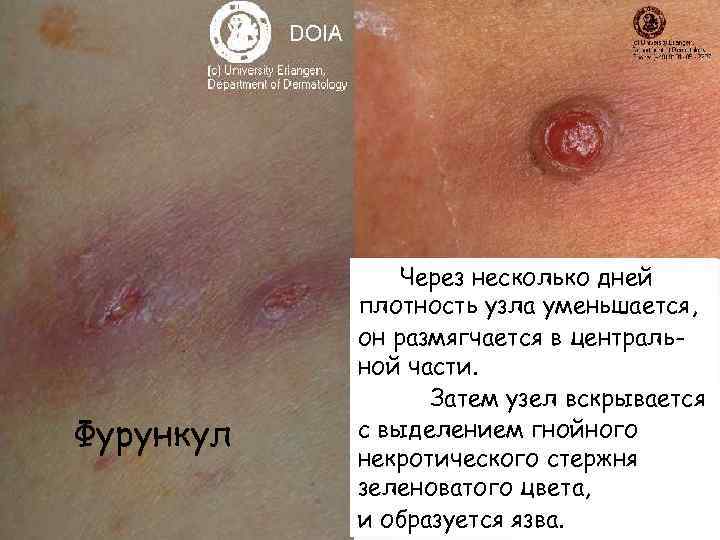
Фурункул Через несколько дней плотность узла уменьшается, он размягчается в центральной части. Затем узел вскрывается с выделением гнойного некротического стержня зеленоватого цвета, и образуется язва.
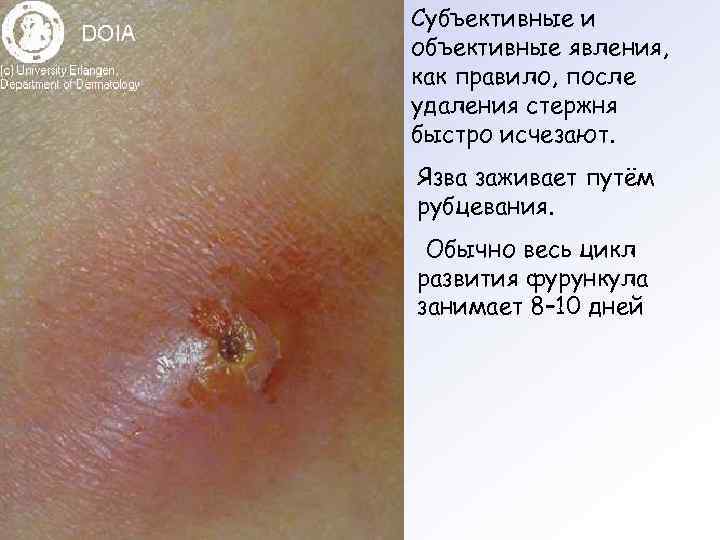
Субъективные и объективные явления, как правило, после удаления стержня быстро исчезают. Язва заживает путём рубцевания. Обычно весь цикл развития фурункула занимает 8– 10 дней
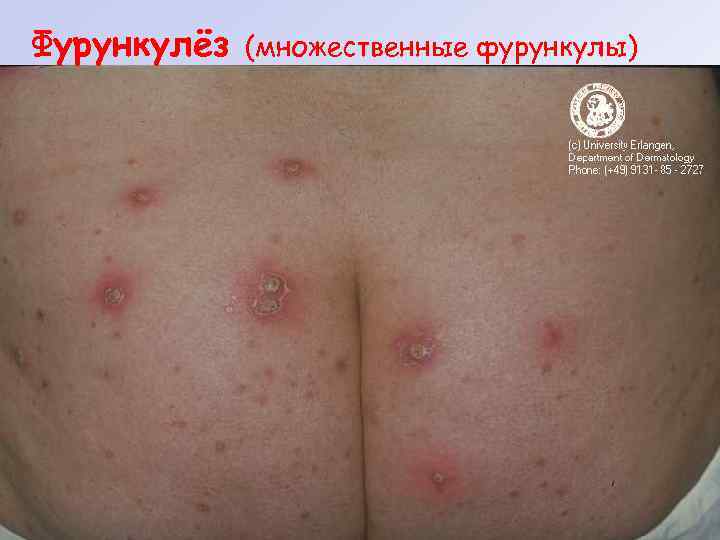
Фурункулёз (множественные фурункулы)

Карбункул - конгломерат фурункулов диаметром 5 – 10 см, разлитое гнойно-некротическое воспаление глубоких слоёв дермы и гиподермы с вовлечением в процесс нескольких соседних волосяных фолликулов. Развитие карбункула связано, с одной стороны, с высокими вирулентными и патогенными свойствами стафилококков, с другой – с выраженным влиянием эндогенных предрасполагающих причин. Карбункулы, как правило, бывают одиночными и чаще всего локализуются на коже затылка, спины, поясницы. Почти всегда отмечаются изменения общего состоянии организма, которые проявляются ознобом, повышением температуры тела, головной болью.
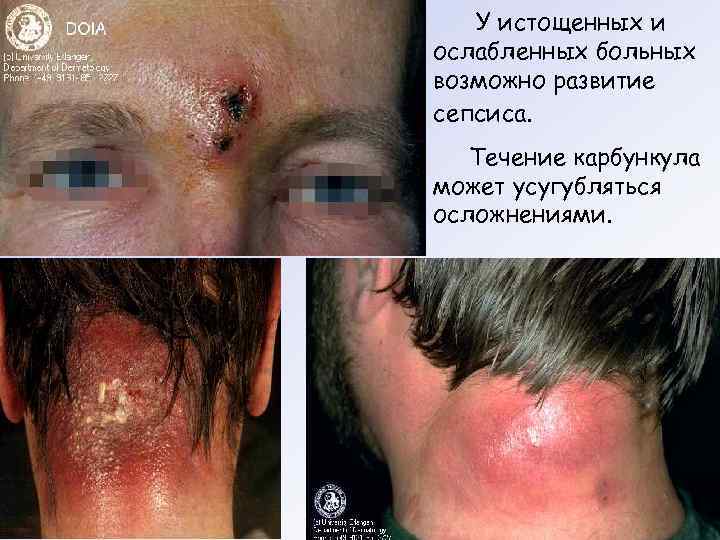
У истощенных и ослабленных больных возможно развитие сепсиса. Течение карбункула может усугубляться осложнениями.

Карбункул
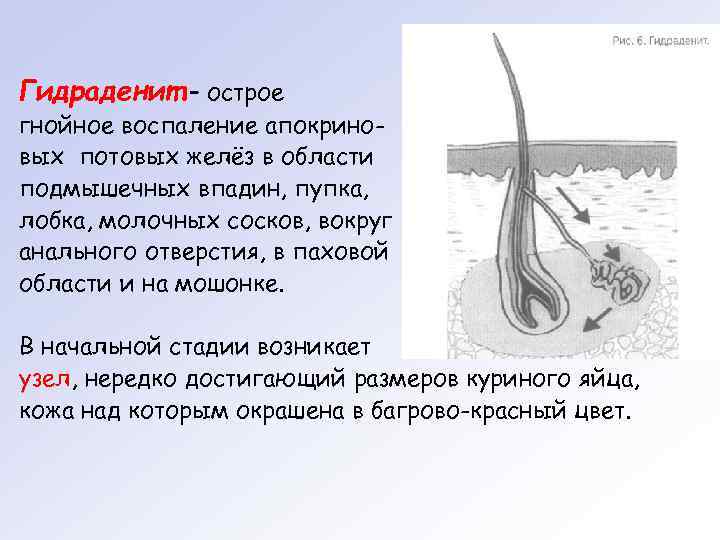
Гидраденит – острое гнойное воспаление апокриновых потовых желёз в области подмышечных впадин, пупка, лобка, молочных сосков, вокруг анального отверстия, в паховой области и на мошонке. В начальной стадии возникает узел, нередко достигающий размеров куриного яйца, кожа над которым окрашена в багрово-красный цвет.
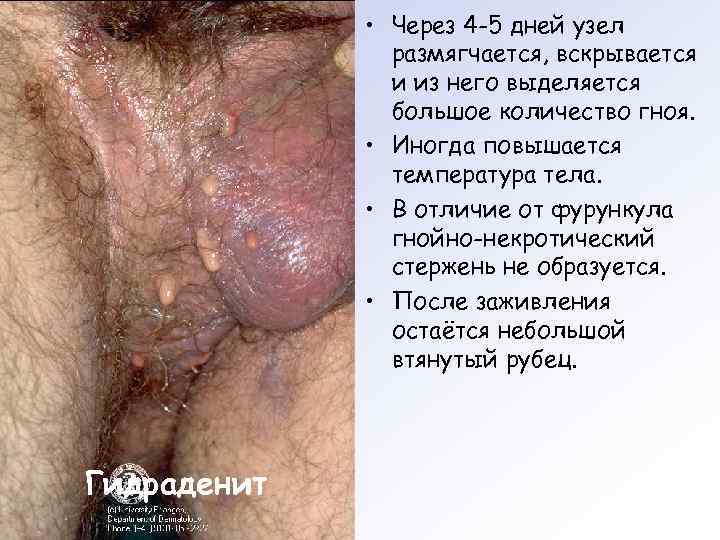
• Через 4 -5 дней узел размягчается, вскрывается и из него выделяется большое количество гноя. • Иногда повышается температура тела. • В отличие от фурункула гнойно-некротический стержень не образуется. • После заживления остаётся небольшой втянутый рубец. Гидраденит
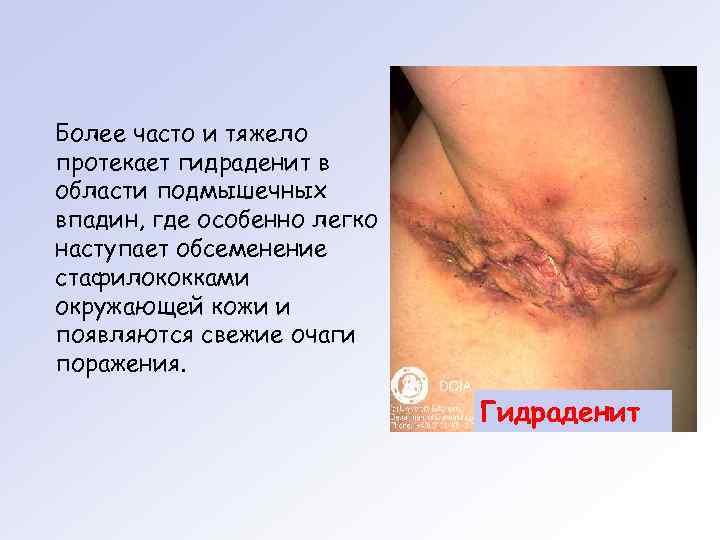
Более часто и тяжело протекает гидраденит в области подмышечных впадин, где особенно легко наступает обсеменение стафилококками окружающей кожи и появляются свежие очаги поражения. Гидраденит

Стафилодермии у детей Эпидемическая пузырчатка новорожденных. • Заболевание возникает в течение 3– 10 дней от момента рождения. • Заболевание очень контагиозно, развивается остро. • Заражение может происходить от медицинского персонала, от матери, от других новорожденных при инфекции пуповины. • Для заболевания характерно тяжёлое состояние (повышение температуры тела, вялость, слабость, беспокойство, плохой сон, потеря аппетита), • Поражается кожа (область пупка, живот, грудь, спина, ягодицы, конечности) и слизистые оболочки (рот, нос, глаза, гениталии).
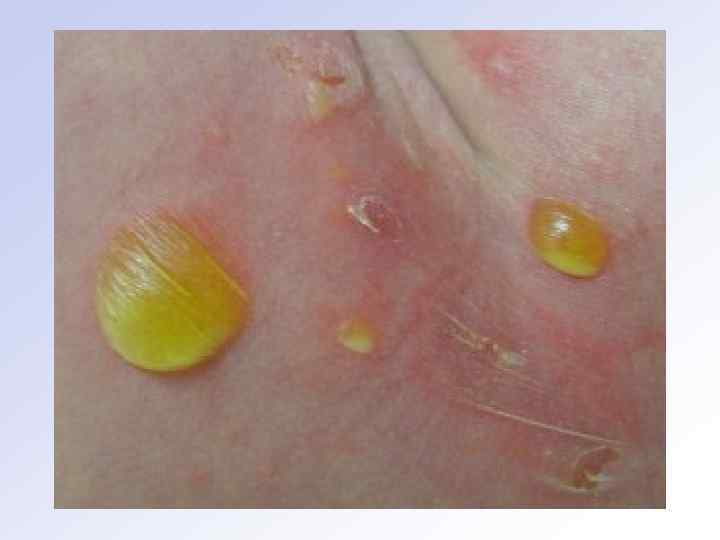

• Типичными элементами поражения являются пузыри с серозным содержимым. • Высыпание новых пузырей происходит приступообразно в первые 2 недели жизни по периферии основных очагов поражения. • В тяжёлых случаях могут развиваться стафилококковые отиты, пневмонии, диспепсические явления, сепсис. В этих случаях прогноз для жизни может быть сомнительным. • Дифференцируют эпидемическую пузырчатку новорожденных с сифилитической.
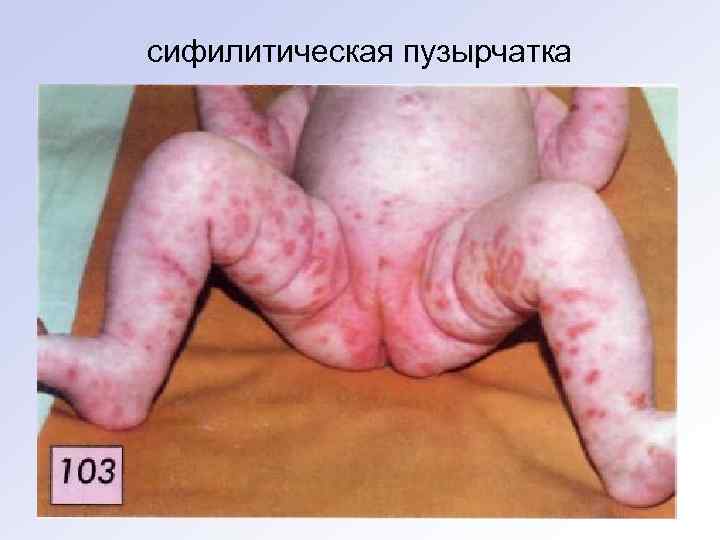
сифилитическая пузырчатка
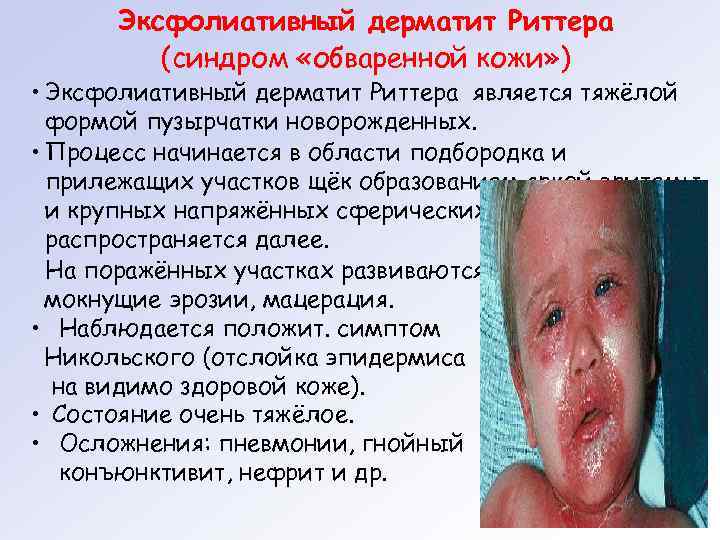
Эксфолиативный дерматит Риттера (синдром «обваренной кожи» ) • Эксфолиативный дерматит Риттера является тяжёлой формой пузырчатки новорожденных. • Процесс начинается в области подбородка и прилежащих участков щёк образованием яркой эритемы и крупных напряжённых сферических пузырей, затем распространяется далее. На поражённых участках развиваются обширные мокнущие эрозии, мацерация. • Наблюдается положит. симптом Никольского (отслойка эпидермиса на видимо здоровой коже). • Состояние очень тяжёлое. • Осложнения: пневмонии, гнойный конъюнктивит, нефрит и др.
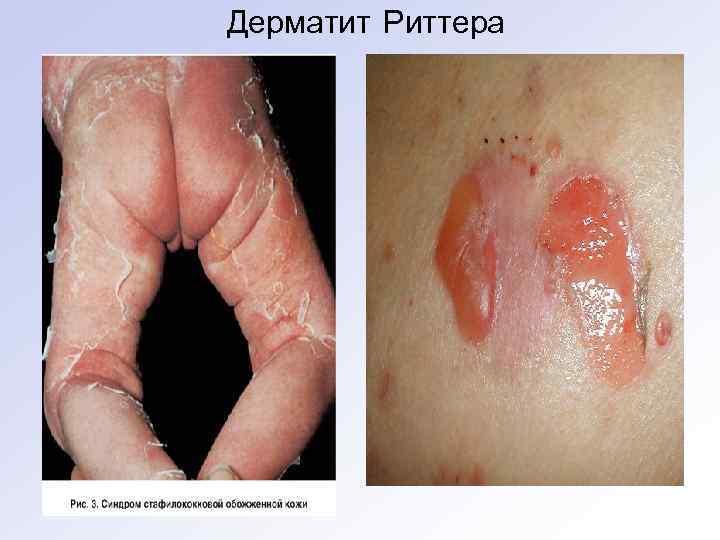
Дерматит Риттера
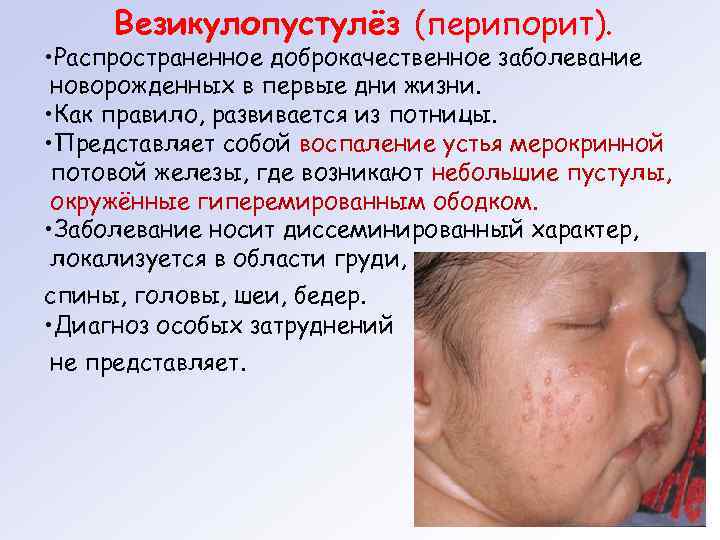
Везикулопустулёз (перипорит). • Распространенное доброкачественное заболевание новорожденных в первые дни жизни. • Как правило, развивается из потницы. • Представляет собой воспаление устья мерокринной потовой железы, где возникают небольшие пустулы, окружённые гиперемированным ободком. • Заболевание носит диссеминированный характер, локализуется в области груди, спины, головы, шеи, бедер. • Диагноз особых затруднений не представляет.
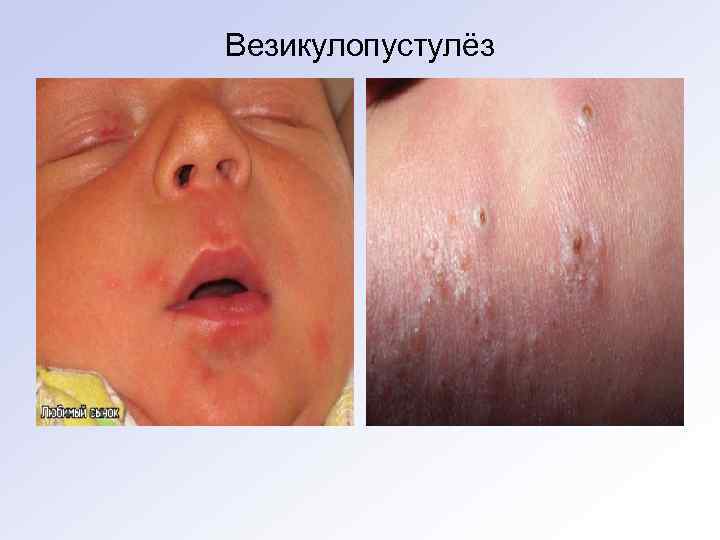
Везикулопустулёз

Псевдофурункулёз Фингера (множественные абсцессы у детей). - Воспаление всей мерокринной потовой железы чаще у недоношенных детей. • Поражается задняя поверхность тела – голова, спина, ягодицы, бедра. • Образуются многочисленные плотные узлы с последующей флюктуацией, вскрытием, рубцеванием. • Нередко отмечается регионарный лимфаденит, полиаденит. • Заболевание может осложниться флегмонами, сепсисом, прогноз не всегда благоприятный.
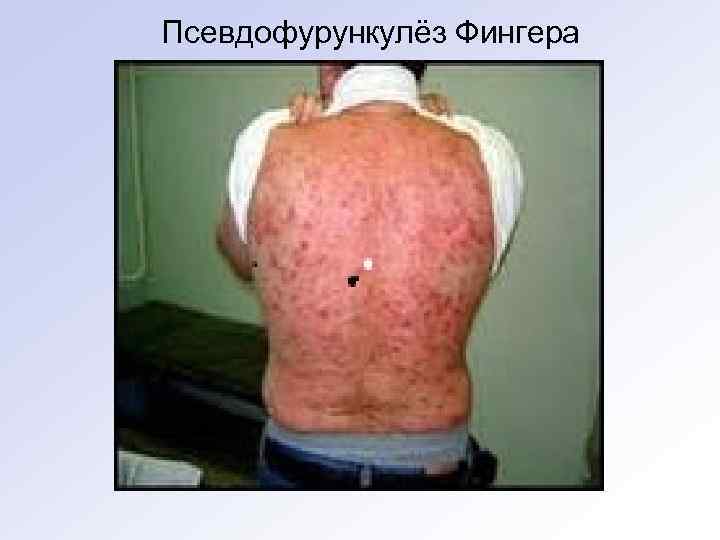
Псевдофурункулёз Фингера

СТРЕПТОДЕРМИИ • Поражается в основном гладкая кожа. • Обычно носят поверхностный характер. • Контагиозны. • Бывают: первичными, вторичными, поверхностными и глубокими. • Придатки кожи не поражаются • Основным первичным элементом является фликтена: – вялый пузырь с серозным содержимым и наклонностью к периферическому росту; - она быстро вскрывается, образуя эрозию, либо покрывается коркой.

Варианты стрептококкового импетиго: • стрептококковое импетиго (Фокса) – нефолликулярная фликтена на гиперемированном основании; локализация: лицо, боковые поверхности туловища, конечности; • буллёзное импетиго размером с лесной орех на тыле кистей, реже – на стопах и голени; • щелевидное импетиго (ангулярный стоматит, заеда): углы рта, глаз, у крыльев носа; • поверхностный панариций (турниоль) - поражаются околоногтевые валики в виде подковы на воспалённом основании; • папуло-эрозивная стрептодермия – развивается преимущественно у детей грудного возраста. Локализация: кожа ягодиц, половых органов, бедер. На поверхности папул возникают быстро вскрывающиеся фликтены, имеющие в основании плотный инфильтрат.
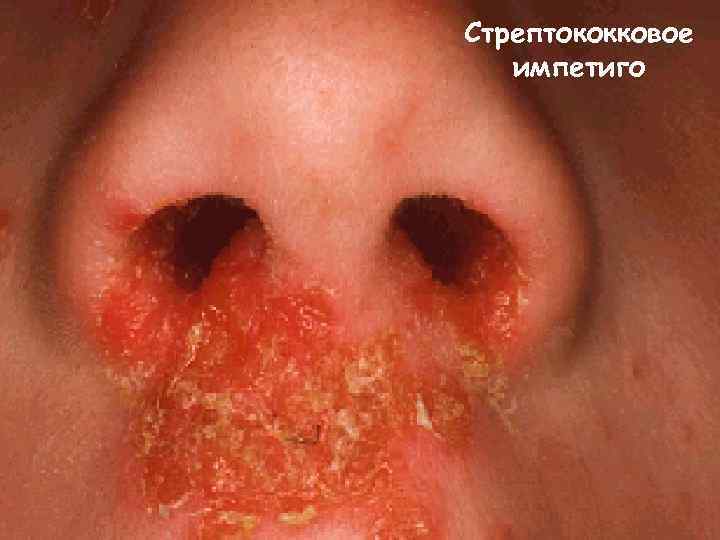
Стрептококковое импетиго

Щелевидное импетиго (заеда)
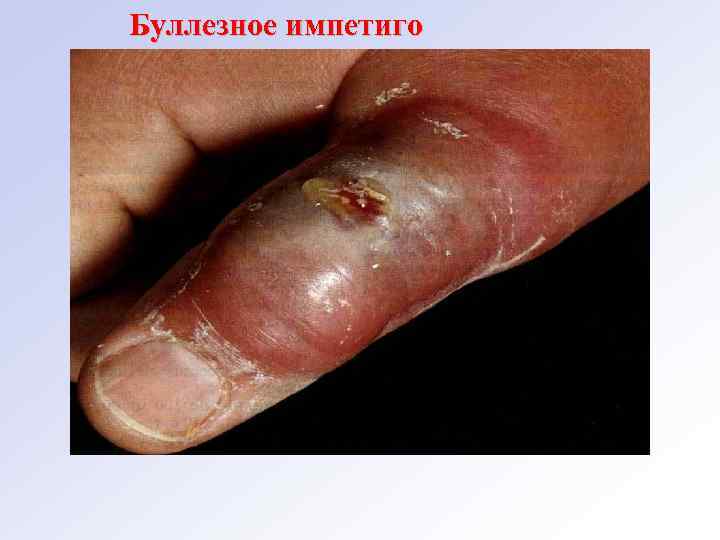
Буллезное импетиго

Эктима вульгарная. Заболевание начинается с появления на коже нижних конечностей фликтены с серозным или серозногнойным содержимым, которое в течение нескольких дней ссыхается в корку, под которой выявляется глубокая язва с отёчными воспалёнными мягкими краями. В течение 2– 4 недель язва рубцуется. Фактором риска служат хр. заболевания и зудящие дерматозы.
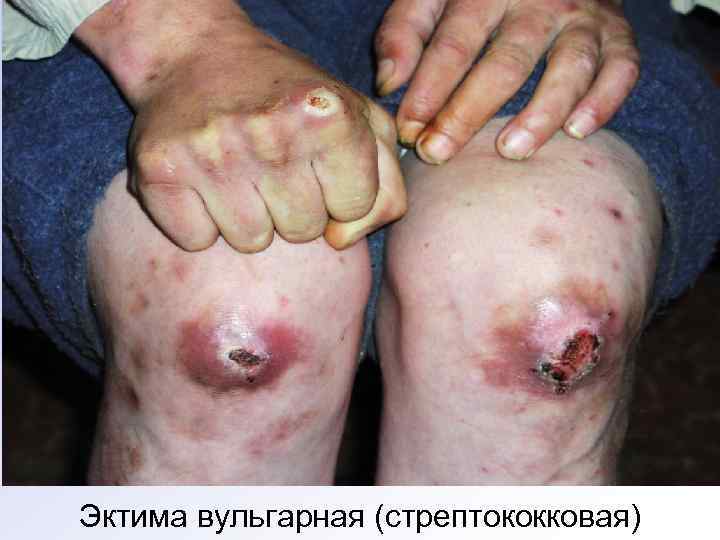
Эктима вульгарная (стрептококковая)

Интертригинозная стрептодермия (стрептококковая опрелость) • Появляется в области складок в виде сплошных эрозированных мокнущих поверхностей яркорозового цвета с фестончатыми границами. • Характерны отсевы, трещины. Простой лишай (белый лишай) • Сухая разновидность стрептококкового импетиго, локализуется на лице и конечностях. • Появляются овальные четко отграниченные пятна беловатого или розового цвета с мелкими чешуйками. • Наблюдается так называемый симптом скрытого шелушения. • Может разрешаться под влиянием солнечных лучей. • Болезнь появляется весной и осенью.

Острая диффузная стрептодермия • • Острое очаговое поражение кожи. Чаще встречается у взрослых. Процесс обычно локализуется на голенях. Возникающие фликтены дольше сохраняются; они увеличиваются и сливаются. Образуются диффузные очаги поражения. Воспаление имеет серозный характер, Образовавшиеся эрозии имеют венчик отслоившегося эпидермиса. Очаги отёчны, гиперемированы, мокнут, покрыты серозными корками, растут по периферии.

• Диффузная стрептодермия

ДИАГНОСТИКА ПИОДЕРМИЙ 1. Диагностика основывается на данных анамнеза и клинической картины. 2. Бактериологические методы исследования: производят забор материала из очага поражения с последующим посевом с целью выделения этиологически значимых микроорганизмов и определения бактериограммы. 3. Дифференциальную диагностику проводят с сиф. гнойничками, васкулитами, туберкулёзом, лейшманиозом, чесоткой, «глубокой» трихофитией, опухолями и др.

ЛЕЧЕНИЕ ПИОДЕРМИЙ При острых поверхностных пиодермиях (различные импетиго) назначают только местное антибактериальное лечение, т. к. они довольно быстро поддаются наружному лечению и не требуют общего лечения. В то же время при глубоких, хронических и рецидивирующих формах необходимо комплексное лечение. В НАРУЖНОЙ ТЕРАПИИ необходимо соблюсти 3 прин ципа: 1. Эвакуация гноя и гнойных корок 2. Туалет окружающей здоровой кожи дезинфицирующими средствами ( 3 -5%: борным, камфорным, левомицетиновым, 2% салициловым и др. спиртами). 3. Антимикробное лечение в очаге поражения:

тушированием антисептическими р-рами: 2% бриллиантового зеленого или метиленовой сини, фукорцином и последующим нанесением дезинфицирующих паст (5 -10% ле вомицетиновая, цинк-нафталановая и др. ) или антибактериальных мазей (эритромициновая, тетрациклиновая, линкомициновая, бактробан, гентамициновая и др. Мазевые препараты комбинированного состава – левомиколь и ируксол (содержат хлорамфеникол), тридерм (гентамицин), гиоксизон (окситетрациклина гидрохлорид). При мокнутии, эрозиях назначают анилиновые красители или 3% перманганат калия. При наличии корок применяют эмульсии и мази для их размягчения. Эпителизация идёт под корками. Лечение язвенных пиодермий строго индивидуально. Для отторжения некротического стержня, очистки дна язв от некротических масс применяют обработку перекисью водорода, повязки с гипертоническим р-ром хлорида натрия, мази с протеолитическими ферментами. Затем накладывают мази с антибиотиками.

ОБЩЕЕ ЛЕЧЕНИЕ ПИОДЕРМИЙ Антибиотики являются основными этиотропными действующими веществами. Лечение начинают с выбора антибиотиков на основании бактериограммы. Пиококки характеризуются высокой чувствительностью к большинству антибактериальных препаратов (β-лактамам, аминогликозидам, фторхинолонам, макролидам, линкозамидам, тетрациклинам, хлорамфениколу, фузидиевой кислоте и рифампицину). Курсовая доза зависит от тяжести и давности заболевания, длительность лечения составляет от 7 до 21 дня и более. Сульфаниламиды являются резервными, используются редко вследствие возможных токсико-аллергических осложнений и недостаточной эффективности антибиотиков. Иммунотерапия назначается тем больным, у которых ремиссия короче 3 месяцев, желательно применить после определения показателей иммунитета:

Специфическая иммунотерапия: - вакцины (стафилококковая и стрептококковая), - сыворотки, плазма (одногрупная). - Стафилококковые: антифагин - пк детям от6 мес - до 7 лет по 0, 1 мл ежедневно, старше 7 лет начать с 0, 2 мл и ежедневно увеличивать на 0, 1 мл, 8 дней. Анатоксин очищенный – 7 инъекций с интервалом 2 дня в нарастающих дозах: 0, 1 -0, 3 -0, 5 -0, 7 -0, 9 -!, 2 - и 1, 5 мл Бактериофаг вводят вк, пк или вм в дозе 0, 1 – 2, 0 мл через 1– 3 дня в зависимости от реакции на предыдущую инъекцию. - Стрептококковый бактериофаг жидкий вводят пк или вм в дозах 0, 5 – 1, 0 – 1, 5 – 2, 0 мл через 3 -4 дня. Последующая инъекция вводится не ранее угасания местной реакции. - Иммуноглобулины: антистафилококковый человеческий: в лёгких случаях 100 МЕ в сутки, при генерализованной инфекции 5 МЕ на 1 кг массы тела в сут, № 3 -5 ежедневно (или через день).

Неспецифические иммунные: - Ликопид, пирогенал, продигиозан, нуклеинат натрия. -Синтетические иммуномодуляторы: диуцифон, иммунофан, метилурацил, полиоксидоний, тимоген; -Тимические пептиды и миелопептиды: тактивин, тималин, миелопид; - Аутогемотерапия, гемотрансфузии. Ангиопротекторы. В лечении больных фурункулёзом, хронической пиодермией невозможно обойтись без препаратов, воздействующих на микроциркуляцию кожи. Чаще используют трентал, теоникол, никотинат натрия. Системные ретиноиды - в случаях келоидных акне, абсцедирующего фолликулита и перифолликулита головы: Изотретиноин 0, 5 -1, 0 мг кгсут в течение 3 -4 мес.

Гепатопротекторы обусловлены патогенетически (эссенциале-форте, легалон, силибор, гептрал, Лив-52). Ферментные препараты (фестал, мезим-форте и др. ). Витамины группы А, В, поливитамины. Кортикостероиды. При лечении хр. пиодермий, особенно глубоких назначают преднизолон в дозе 15 -20 -40 мг/сут в течение 15 -20 дней с последующим снижением дозы каждые 5 дней до полной отмены. Цитостатики: проспидин 100 мг 1 раз в сут (на курс 2, 0 -3, 0 г) или метотрексат, который вводят по 50 мг 1 раз в неделю в/м (2 -3 инъекции на курс). ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ рекомендуется только в стадии флюктуации при глубоких пиодермиях.

ФИЗИОТЕРАПЕВТИЧЕСКИЕ УФО – обладает подсушивающим, антибактериальным действием, стимулирует местный иммунитет. Чаще рекомендуется при поверхностных формах пиодермии. УВЧ – токи ультравысокой частоты. Разрушают патологическую ткань, стимулируют жизнедеятельность нормальной ткани и фагоцитоз, оказывают бактерицидное действие. Применение УВЧ при инфильтративной стадии гидраденита может купировать патологический процесс. Ультразвук оказывает противовоспалительное, обезболивающее действие, стимулирует крово- и лимфообращение, улучшает трофику нервной ткани, губительно действует на стафилококк. Электрофорез с антибиотиками. Лазеротерапия.

ПРОФИЛАКТИКА ПИОДЕРМИЙ Различают: первичную профилактику для лиц, ранее не болевших гнойничковыми заболеваниями кожи, и вторичную, которая направлена на предупреждение рецидивов у больных с хр. формами пиодермии. Первичная профилактика включает систематические осмотры лиц, подверженных частым микротравмам и проведение санитарнотехнических мероприятий: - борьба с запылённостью, загазованностью; - герметизация производственных процессов; - вентиляция; - проветривание; - влажная уборка; - оптимальный температурный режим; - профилактика микротравматизма; - спецодежда со спец. пропитками, антимикробное белье; - наличие душевых.

Лечебно-профилактические мероприятия: - учёт больных; - медицинские проф. осмотры; - медико-санитарный инструктаж; - диспансеризация больных; - обучение оказанию первой самопомощи и взаимопомощи; - санация носителей инфекции. Индивидуальная профилактика: - закаливание; - соблюдение личной гигиены; - обработка микротравм; - применение защитных мазей, паст, мыл, кремов, моющих средств; - лечение сопутствующих заболеваний.

СОГМА, кафедра дерматовенерологии ПАРАЗИТАРНЫЕ БОЛЕЗНИ КОЖИ доц. Бетрозов В. Т.

Чесотка — паразитарное заболевание кожи, вызываемое чесо точным клещом. Sarcoptes scabiei и характеризующееся парной папуло везикулёзной сыпью и зудом.

Впервые на чесоточного клеща, как возможную причину заболевания чесоткой, указала монахиня Хильдегардис, настоятельница монастыря около Парижа, жившая в 12 веке.

Достоверные доказательства роли чесоточных клещей в развитии заболевания появились только после создания оптического микроскопа. В 1683 -1687 гг. итальянский врач Джовани Бономо и аптекарь Дьячинто Честони впервые описали связь между чесоточными клещами и типичными кожными симптомами, развивающимися вслед за заражением.

В 1844 г. немецкий дерматолог Hebra, основываясь на результатах наблюдения более чем 2000 больных, впервые детально описал этиологию и клинику чесотки, разработал методы лечения.
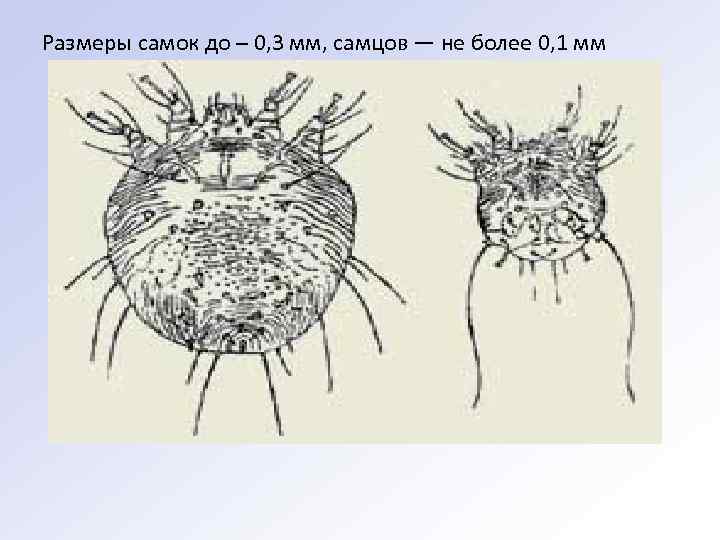
Размеры самок до – 0, 3 мм, самцов — не более 0, 1 мм

ЭТИОЛОГИЯ И ПАТОГЕНЕЗ ЧЕСОТКИ Заражение возникает при контакте с больным чесоткой или че рез инфицированные предметы. Взрослая самка при комнатной Т 0 способна сохранять патогенные свойства до 36 ча сов. Клещ быстро проникает в толщу эпидермиса, формируя так называемые «чесоточные ходы» . В них самка клеща откладывает яйца и оставляет экскременты. В развитии сыпи (за исключением чесоточных ходов) суще ственную роль играют аллергические реакции замедленного типа. Зуд возникает в результате сенсибилизации к чесоточному клещу. Ослабленный иммунитет, психические и неврологические заболе вания и СПИД предраспо лагают к развитию тяжёлой формы дерматоза — норвежской чесотке.

Схема расположения чесоточного клеща в коже 1 – самка; 2 – яйца; 3 - личинки и нимфы; 4 - вентиляционные отверстия; 5 – нимфа; 6 – самец; 7 – роговой слой кожи; 8 – слои кожи.
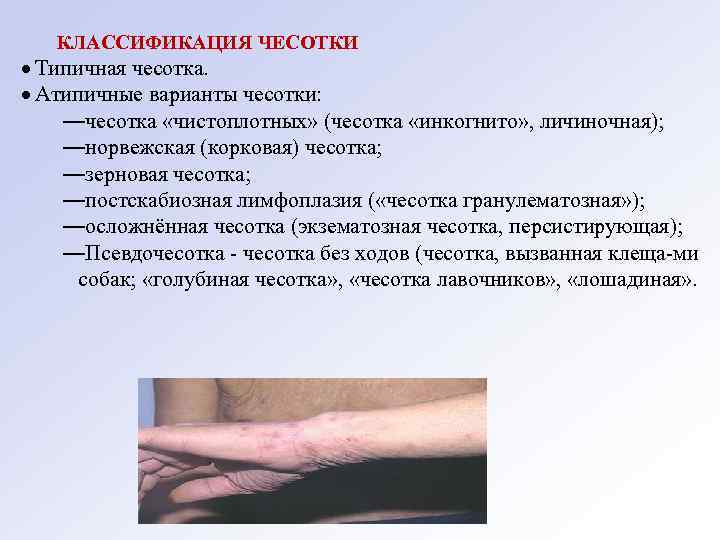
КЛАССИФИКАЦИЯ ЧЕСОТКИ Типичная чесотка. Атипичные варианты чесотки: —чесотка «чистоплотных» (чесотка «инкогнито» , личиночная); —норвежская (корковая) чесотка; —зерновая чесотка; —постскабиозная лимфоплазия ( «чесотка гранулематозная» ); —осложнённая чесотка (экзематозная чесотка, персистирующая); —Псевдочесотка без ходов (чесотка, вызванная клеща ми собак; «голубиная чесотка» , «чесотка лавочников» , «лошадиная» .

Инкубационный период. При заражении самками чесоточного клеща инкубационный период отсутствует, так как внедрившаяся самка обычно практически сразу начинает прогрызать ход и откладывать яйца. При заражении личинками от б го к здоровому при тесном телесном контакте инкубационный период составляет от 4 дней до 6 недель.
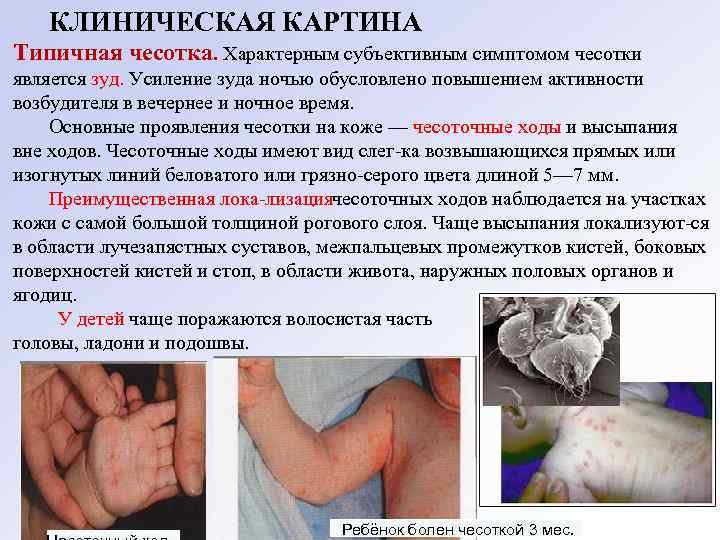
КЛИНИЧЕСКАЯ КАРТИНА Типичная чесотка. Характерным субъективным симптомом чесотки является зуд. Усиление зуда ночью обусловлено повышением активности возбудителя в вечернее и ночное время. Основные проявления чесотки на коже — чесоточные ходы и высыпания вне ходов. Чесоточные ходы имеют вид слег ка возвышающихся прямых или изогнутых линий беловатого или грязно серого цвета длиной 5— 7 мм. Преимущественная лока лизациячесоточных ходов наблюдается на участках кожи с самой большой толщиной рогового слоя. Чаще высыпания локализуют ся в области лучезапястных суставов, межпальцевых промежутков кистей, боковых поверхностей кистей и стоп, в области живота, наружных половых органов и ягодиц. У детей чаще поражаются волосистая часть головы, ладони и подошвы. Ребёнок болен чесоткой 3 мес.
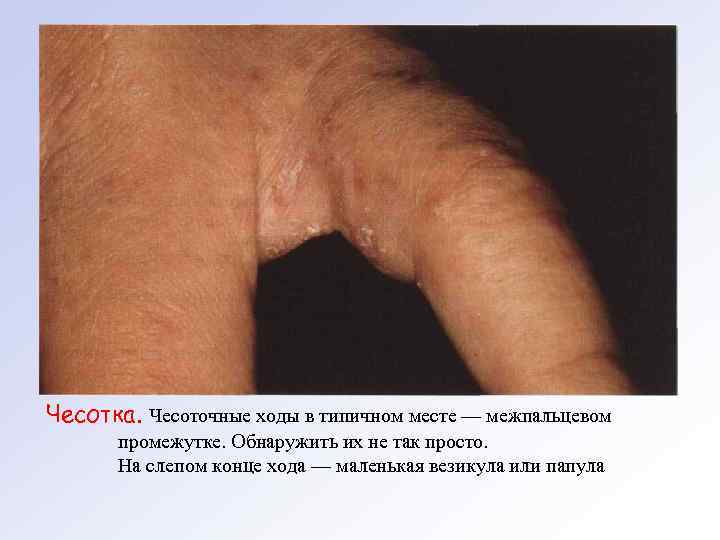
Чесотка. Чесоточные ходы в типичном месте — межпальцевом промежутке. Обнаружить их не так просто. На слепом конце хода — маленькая везикула или папула
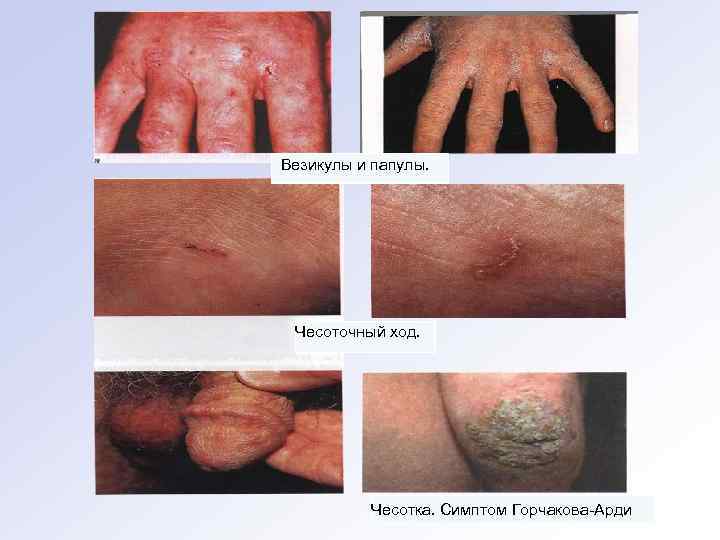
Везикулы и папулы. Чесоточный ход. Чесотка. Симптом Горчакова-Арди

Папуло везикулёзная сыпь Симптом Михаэлиса
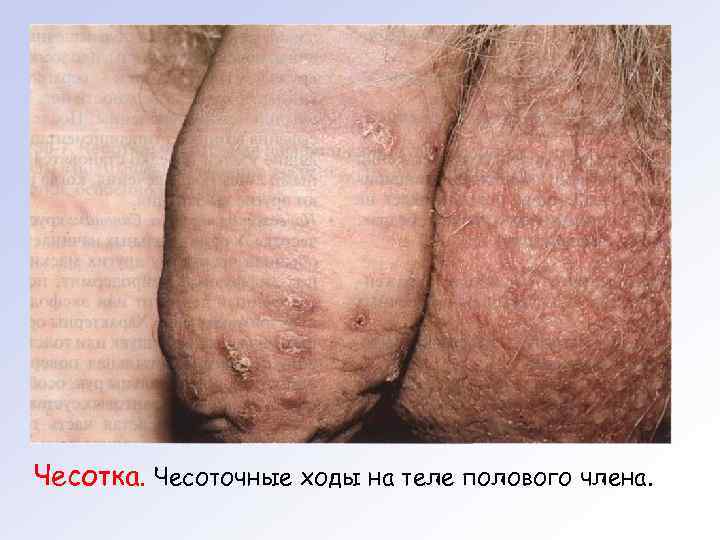
Чесотка. Чесоточные ходы на теле полового члена.

Патогномоничными для чесотки являются следующие симптомы: симптом Арди — наличие пустул и гнойных корочек в области локтевых отростков; симптом Горчакова — наличие геморрагических корочек в об ласти локтевых отростков; симптом Михаэлиса — наличие гнойных и кровянистых коро чек в межъягодичной складке с переходом на крестец; симптом Сезари — пальпаторное обнаружение чесоточного хода. Помимо чесоточных ходов клинические проявления неосложнённой чесотки характеризуются появлением папул, везикул, расчёсов и кровянистых корочек. Для папул характерны фоллику лярное расположение, небольшие размеры (до 2 мм). Везикулы обычно небольших раз меров (до 3 мм), располагаются изолированно, преимущественно вблизи ходов на кистях, реже на запястьях и стопах.
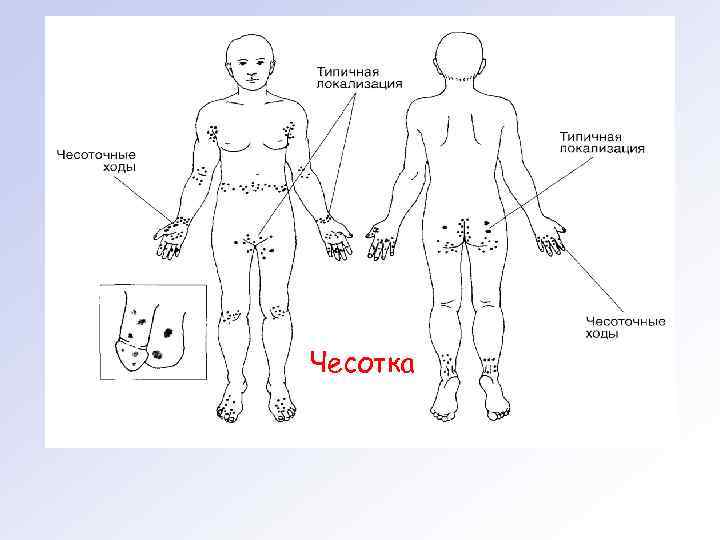
Чесотка


Чесотка «чистоплотных» отличается трудностью диагностики, поскольку имеет атипичную локализацию. Характеризуется ми нимальными клиническими проявлениями заболевания на коже и наблюдается при частом мытье больных, во время которого большинство клещей механически удаляется с тела. Норвежская (корковая, крустозная) чесотка впервые описана в 1847 году в Норвегии у больных лепрой. Основными симптомами заболевания являются массивные корки, чесоточные ходы, поли морфные высыпания (папулы, везикулы, пустулы) и эритродермия. Болезнь часто сопровождается вторичной пиодермией и полиаденопатией. Волосы — пепельно серого цвета, сухие, нередко отмечается развитие алопеции. От больного иногда 0 исходит непри ятный запах квашеного теста, повышение Т тела. Норвежская чесотка очень контагиозна (на 1 см 2 кожи больного может быть до 200 клещей), вокруг пациента нередко возникают локальные эпидемии, при этом у контактных лиц развивается ти пичная чесотка.
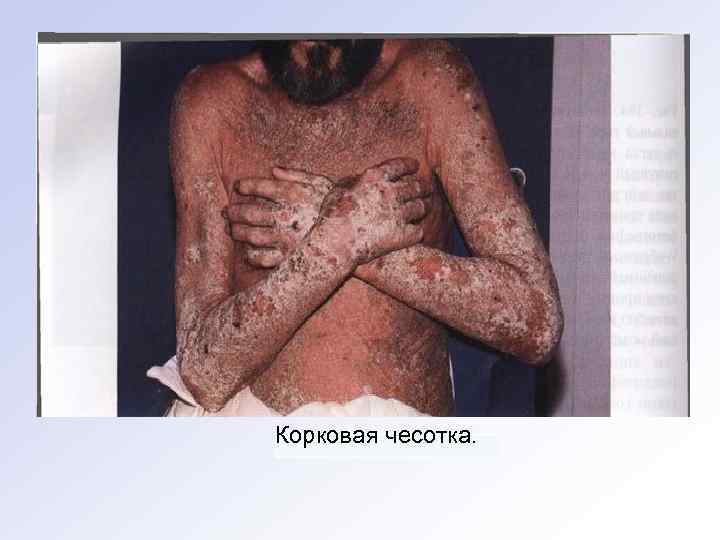
Корковая чесотка.
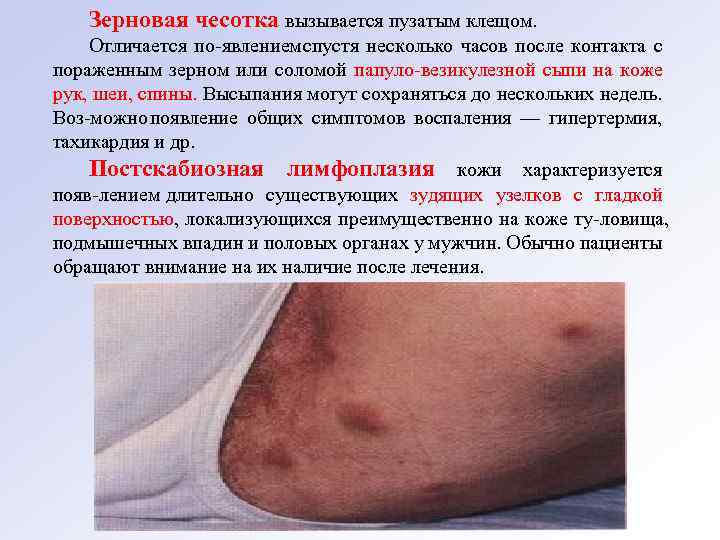
Зерновая чесотка вызывается пузатым клещом. Отличается по явлением спустя несколько часов после контакта с пораженным зерном или соломой папуло везикулезной сыпи на коже рук, шеи, спины. Высыпания могут сохраняться до нескольких недель. Воз можно появление общих симптомов воспаления — гипертермия, тахикардия и др. Постскабиозная лимфоплазия кожи характеризуется появ лением длительно существующих зудящих узелков с гладкой поверхностью, локализующихся преимущественно на коже ту ловища, подмышечных впадин и половых органах у мужчин. Обычно пациенты обращают внимание на их наличие после лечения.
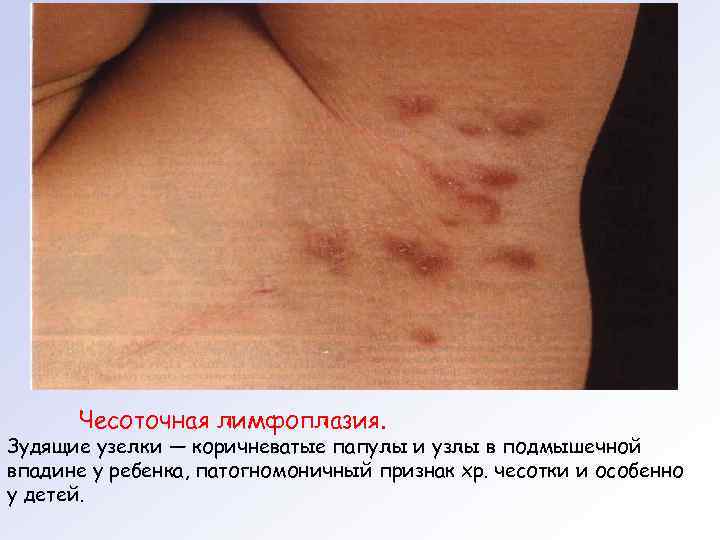
Чесоточная лимфоплазия. Зудящие узелки — коричневатые папулы и узлы в подмышечной впадине у ребенка, патогномоничный признак хр. чесотки и особенно у детей.
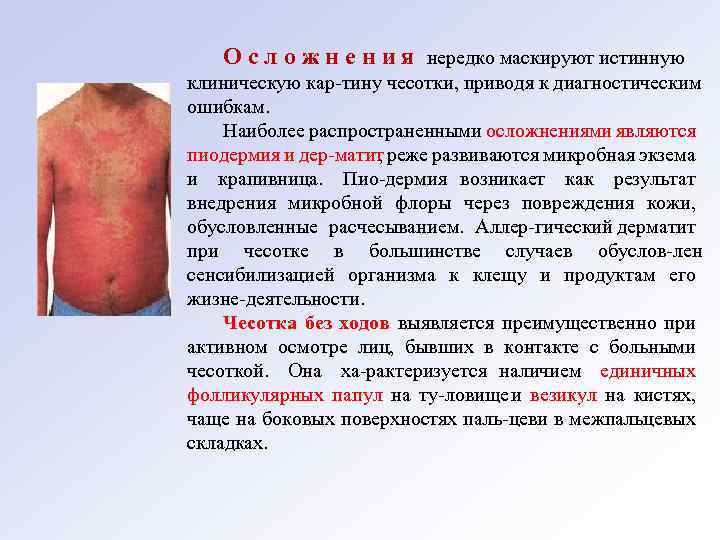
О с л о ж н е н и я нередко маскируют истинную клиническую кар тину чесотки, приводя к диагностическим ошибкам. Наиболее распространенными осложнениями являются пиодермия и дер матит реже развиваются микробная экзема , и крапивница. Пио дермия возникает как результат внедрения микробной флоры через повреждения кожи, обусловленные расчесыванием. Аллер гический дерматит при чесотке в большинстве случаев обуслов лен сенсибилизацией организма к клещу и продуктам его жизне деятельности. Чесотка без ходов выявляется преимущественно при активном осмотре лиц, бывших в контакте с больными чесоткой. Она ха рактеризуется наличием единичных фолликулярных папул на ту ловище и везикул на кистях, чаще на боковых поверхностях паль цеви в межпальцевых складках.
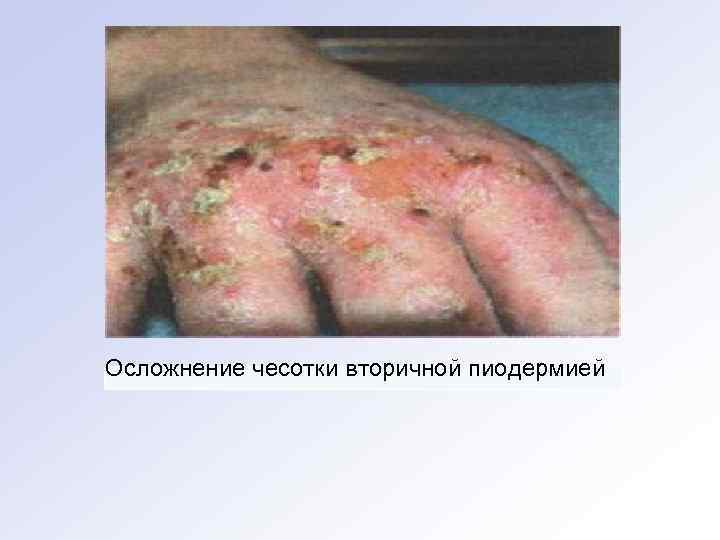
Осложнение чесотки вторичной пиодермией

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Ошибки в диагностике чесотки встречаются очень часто, осо беннопри наличии других кожных заболеваний (атопический дерматит, почесуха и др. ). Чесотку следует дифференцировать от: аллергического дерма тита, пиодермии (импетиго, фолликулит), крапивницы, кожного зуда. Дифференциально диагностическими критериями чесотки являются: внезапное появление зуда среди полного здоровья, усиление зуда в вечернее и ночное время, наличие чесоточных ходов, типичная локализация высыпаний, отсутствие эффекта от проведенного ранее лечения антигистаминными, десенси билизирующими, противовоспалительными средствами и стероидными мазями.
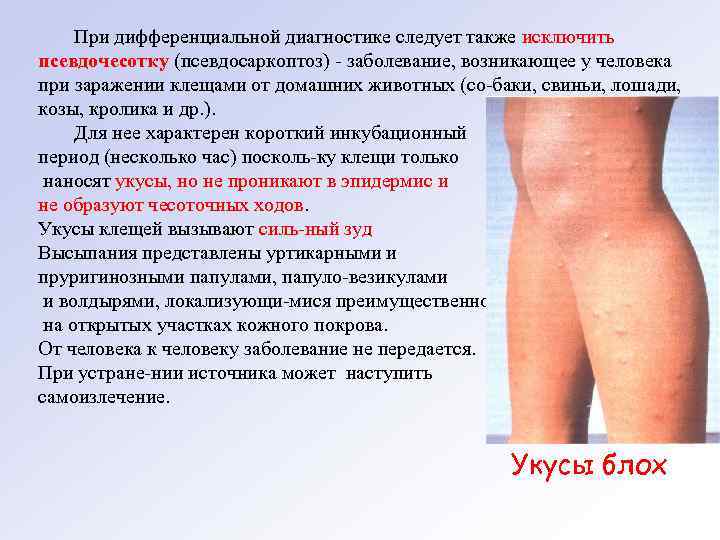
При дифференциальной диагностике следует также исключить псевдочесотку (псевдосаркоптоз) заболевание, возникающее у человека при заражении клещами от домашних животных (со баки, свиньи, лошади, козы, кролика и др. ). Для нее характерен короткий инкубационный период (несколько час) посколь ку клещи только наносят укусы, но не проникают в эпидермис и не образуют чесоточных ходов. Укусы клещей вызывают силь ный зуд. Высыпания представлены уртикарными и пруригинозными папулами, папуло везикулами и волдырями, локализующи мися преимущественно на открытых участках кожного покрова. От человека к человеку заболевание не передается. При устране нии источника может наступить самоизлечение. Укусы блох

Диагноз чесотки ставится на основании характерных жалоб, данных анамнеза, в том числе эпидемиологического, клиниче ского осмотра и результатов инструментальных и лабораторных методов обследования. Метод извлечения клеща иглой: под лупой вскрывают слепой конец чесоточного хода в месте, где видна темная точка (самка). Затем острие иглы слегка продвигают в направлении чесоточного хода, при этом самка обычно прикрепляется присосками к игле и ее легко извлекают. Клеща помещают на предметное стекло в каплю 10% раствора щелочи, накрывают покровным стеклом и рассматривают под микроскопом. Метод тонких срезов: острой битвой или глазными ножни цамисрезают участок рогового слоя с чесоточным ходом или пузырьком. Материал заливают 20% раствором щелочи, выдерживают 5 мин, затем микроскопируют. Метод в отличие от предыдущего позволяет увидеть не только клеща, но и его яйца, оболочки, экскременты. Для облегчения поисков чесоточного хода подозрительные элементы смазывают спиртовым раствором йода, анилиновыми красителями, тушью, чернилами: разрыхленный слой эпидермиса на месте чесоточного хода более интенсивно впитывает красящее вещество и становится заметным.
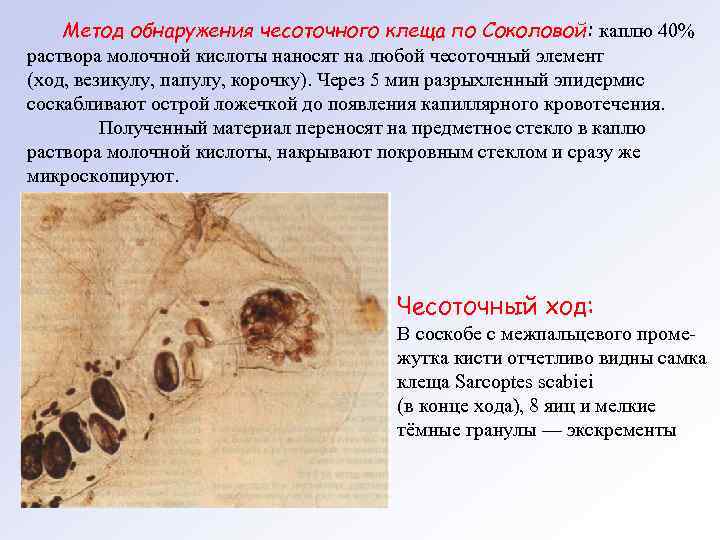
Метод обнаружения чесоточного клеща по Соколовой: каплю 40% раствора молочной кислоты наносят на любой чесоточный элемент (ход, везикулу, папулу, корочку). Через 5 мин разрыхленный эпидермис соскабливают острой ложечкой до появления капиллярного кровотечения. Полученный материал переносят на предметное стекло в каплю раствора молочной кислоты, накрывают покровным стеклом и сразу же микроскопируют. Чесоточный ход: В соскобе с межпальцевого проме жутка кисти отчетливо видны самка клеща Sarcoptes scabiei (в конце хода), 8 яиц и мелкие тёмные гранулы — экскременты

ЛЕЧЕНИЕ ЧЕСОТКИ О б щ и е п р и н ц и п ы л е ч е н и я акарицидными препаратами: Лечение больных, выявленных в одном очаге, должно прово диться одновременно во избежание повторного заражения. Лечение назначают всем лицам, контактировавшим с больны ми (членами семьи, половым партнерам и др. ). Акарицидные препараты наносят на кожу в вечернее время, что связано с повышением активности возбудителя в вечернее и ноч ное время. Лечение чесотки и её осложнений проводят одновременно, т. к. при устранении этиологического фактора в большинстве слу чаев исчезают и осложнения. Мытье больного даёт хороший дополнительный эффект. Оно проводится перед началом и по окончании курса лечения. При необходимости больной может смывать препарат каждое утро, однако экспозиция его на коже должна составлять не менее 12 часов, включая ночной период. Смену постельного белья проводят до и по окончании курса терапии.

Постскабиозный зуд после проведения полноценной терапии расценивается как реакция организма на убитого клеща, обычно не требует повторного назначения препарата и быстро устраняет ся антигистаминными препаратами, стероидными или смягчающими мазями. Длительно персистирующая постскабиозная лимфоплазия, как результат иммуноаллергической реакции организма, не требует дополнительной специфической терапии. Одновременно с лечением проводят дезинфекцию одежды.

Медикаментозная терапия по «Клин. Рекомендациям ЦКВИ от 2010 г. Бензилбензоат (20% эмульсия, мазь) взрослым: 1 й день: вечером вымыться под душем тёплой водой с мылом, стараясь максимально распарить кожу, вытереться полотенцем; 200 мл бензилбензоата тщательно втереть в кожу, исключая лицо; дать возможность препарату высохнуть; надеть чистое нательное белье (пижаму, ночную рубашку) и сменить постельное белье. 2 3 й день: не мыться, препарат не применять, нательное и постельное белье не менять. 4– й день: принять душ, вымыться с мылом; вновь втереть пре парат в кожу; надеть чистое нательное белье, сменить постельное белье. 5–й день: смыть остатки препарата теплой водой с мылом; сме нить нательное и постельное белье; руки после обработки бензил бензоатом не мыть в течение 3 часов, в последующем втирать пре парат в кожу кистей после каждого мытья.

Перметрин (эмульсия) 1 й день: приготовить водную эмульсию препарата, для чего 1/3 содержимого флакона (8 мл 5% раствора) смешать со 100 мл кипя чёнойводы комнатной температуры; после мытья втереть свеже приготовленную эмульсию в кожу туловища и конечностей (кожа волосистой части головы, лица и шеи обработке не подлежит). Руки после обработки не мыть в течение 3 часов, в последующем втирать препарат в кожу кистей после каждого мытья. Сменить нательное и постельное белье. Лечение проводить в течение 3 дней. 4 й день: смыть остатки препарата теплой водой с мылом; сме нить нательное и постельное белье. Спрегаль (аэрозоль) Лечение спрегалем, как правило, проводят однократно. После мы тьяпод душем теплой водой с мылом нанести аэрозоль на кожу всего тела (за исключением лица и головы) с расстояния 20 30 см от ее по верхности в направлении сверху вниз; сменить нательное и постель ное белье; в течение дня не мыться, не менять белье; вечером следую щего дня принять душ; сменить нательное и постельное белье.

Серная мазь (серная мазь простая 33%) • 1 й день: после мытья под душем теплой водой с мылом вытереться полотенцем; втереть мазь в кожу рук, туловища и ног, включая подошвы и пальцы. Руки после обработки не мыть в те чение 3 часов, в последующем втирать препарат в кожу кистей по сле каждого мытья; сменить нательное и постельное белье. • 5 й день: ежедневно 1 раз/сут втирать мазь в кожу рук, тулови ща и ног, включая подошвы и пальцы. • 6 й день: под душем смыть с мылом остатки препарата. Сме нить постельное и нательное белье. *** ИВЕРМЕКТИН предложен для общего лечения внутрь по 200 мг/кг двукратно, 1 раз в нед. , но в метод рекомендациях его нет.

ПРОФИЛАКТИКА ЧЕСОТКИ Существенную роль в профилактике играют следующие меро приятия: § активное выявление больных; § привлечение и обследование источников заражения, контакт ных лиц; § проведение профилактических и лечебных мероприятий в оча гах чесотки. При выявлении больного чесоткой следует осмотреть всех лиц, проживающих вместе с ним. В случае обнаружения чесотки у ре бенка или обслуживающего персонала в детском учреждении, в том числе в школе, необходимо осмотреть всех детей, а также обслужи вающий и педагогический персонал. Изолированы должны быть не только выявленные больные, но и все, у кого заподозрена чесот ка, до уточнения диагноза. В детское учреждение или в школу дети и обеспечивающий персонал допускаются только после излечения.

Текущая дезинфекция при чесотке направлена на уничтожение возбудителя на постельных принадлежностях, одежде и предме тах личной гигиены больного. Обеззараживание постельных принадлежностей, нательного бе лья и полотенец осуществляют путем кипячения в 1— 2% растворе соды или любого стирального порошка в течение 5— 7 минут с мо мента закипания (возможно замачивание на 1 час в хлорсодержащих растворах, в том числе «Белизне» , «АСЕ» ). Верхнюю одежду (платья, брюки, костюмы, джемпера и т. п. ) проглаживают с обеих сторон горячим утюгом. Часть вещей, не подлежащих термической обработке (шубы, пальто), выве ши вают на открытый воздух на 3— 5 дней либо проветривают на мо розе в течение одних суток. Такие вещи, как детские игрушки, обувь и др. , помещают на 3 дня в герметически завязан ные по лиэтиленовые пакеты.

Для дезинсекции одежды и постельных принадлежностей больных чесоткой, не подлежащих кипячению, а при необходи мости и помещений, в которых проводятся осмотры таких паци ентов (приёмные отделения лечебно профилактических учреж дений, изоляторы, санпропускники, скабиозории), возможно использование инсектицидного аэрозольного средства А ПАР. Содержимое флакона емкостью 200 мл распыляют по всей по верхности изделий (верхняя одежда, матрасы, подушки, одеяла) или на поверхность пола и др. предме тов, с которыми сопри касался больной (дверные ручки, стулья, мягкая мебель и т. д. ). Одеяла, подушки, матрасы и одежда подвергаются обработке с двух сторон. Текстильные изделия, продезинфицированные препа ратом А ПАР, могут использоваться через несколько часов после проведе ния обработки. Во избежание раздражения дыхательных путей не обходимо открыть окна в комнате, где производится распыление. Для дезинсекции помещений, в которых осматривают больных чесоткой, применяют также 0, 2% водную эмульсию перметрина. Ею можно обрабатывать пол, стулья, дверные ручки и другие предметы, с которыми могли контактировать пациенты.

ПЕДИКУЛЁЗ – вшивость, вызывается паразитами (вшами), живущими на коже человека и питающимися его кровью. Возбудителем болезни являются вши — головные, платяные или лобковые. Головные вши (Pediculus bumanus capitis). Чаще всего они обнаруживаются у девочек и у женщин, мо гут встречаться в любом возрасте. Известны вспышки педикулёза в школах, детских садах, санаториях, летних лагерях. Заражение происходит через головные уборы, щётки для волос, расчёски, а также при непосредственном контакте с больным. Вне хозяина головная вошь может прожить 55 ч.
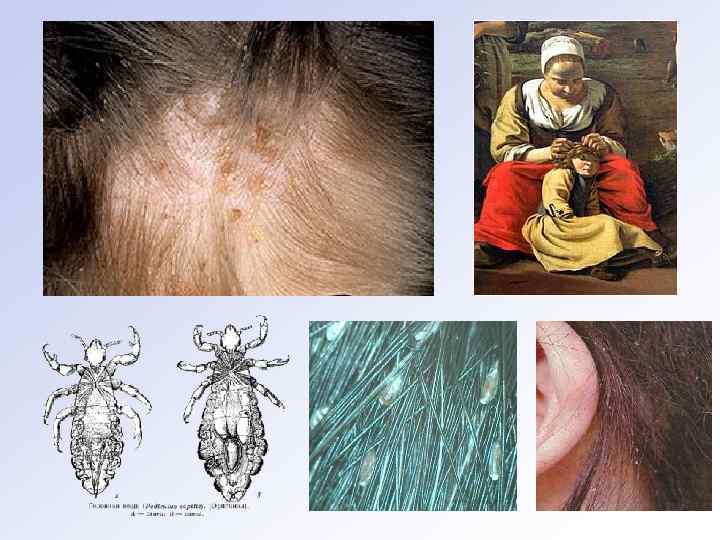
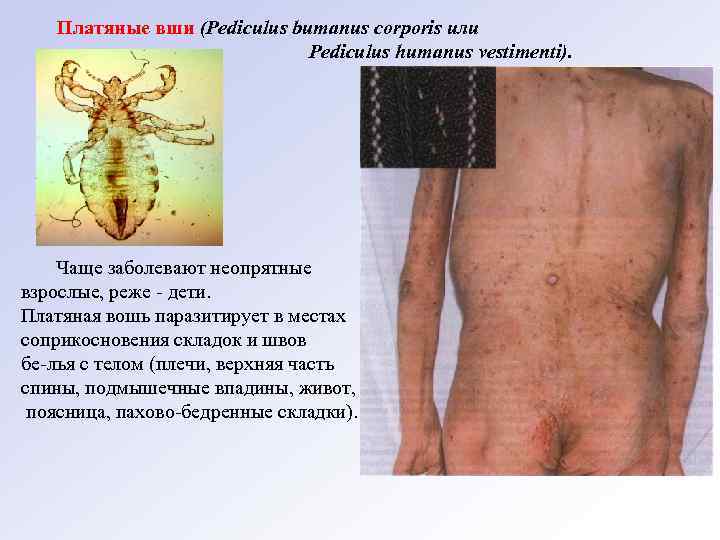
Платяные вши (Pediculus bumanus corporis или Pediculus humanus vestimenti). Чаще заболевают неопрятные взрослые, реже дети. Платяная вошь паразитирует в местах соприкосновения складок и швов бе лья с телом (плечи, верхняя часть спины, подмышечные впадины, живот, поясница, пахово бедренные складки).
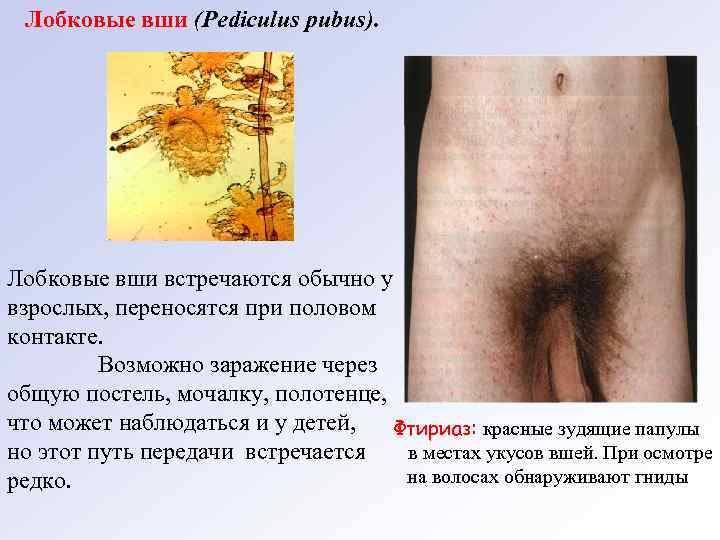
Лобковые вши (Pediculus рubus). Лобковые вши встречаются обычно у взрослых, переносятся при половом контакте. Возможно заражение через общую постель, мочалку, полотенце, что может наблюдаться и у детей, Фтириаз: красные зудящие папулы но этот путь передачи встречается в местах укусов вшей. При осмотре на волосах обнаруживают гниды редко.
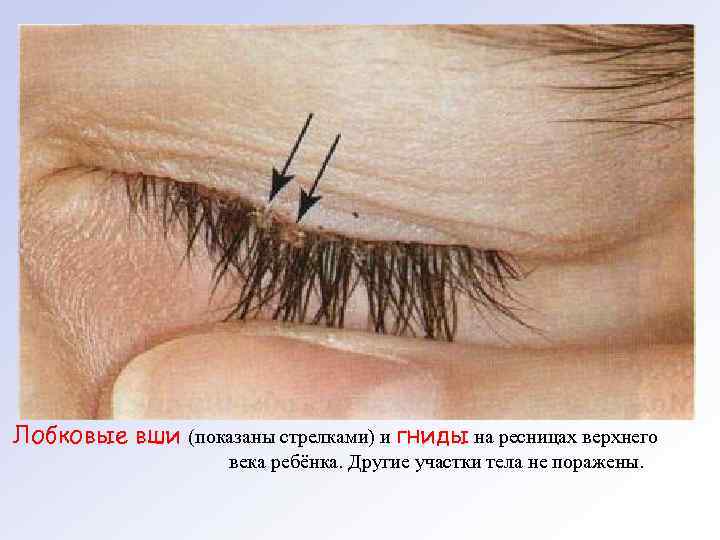
Лобковые вши (показаны стрелками) и гниды на ресницах верхнего века ребёнка. Другие участки тела не поражены.

Группы риска на педикулёз: Первая группа – неблагополучные слои общества, вторая группа – дети организованных коллективов.

Отличия вшей Размеры • платяная до 4, 7 мм, • головная -3 мм, • лобковая до 1, 5 мм. Продолжительность жизни • платяная вошь живет около 50 суток • головная — около 40 суток, • лобковая — до 30 суток. Питание • Головная и платяная вши питаются кровью по 2— 3 раза в сутки, • лобковая — почти постоянно малыми порциями. Количество яиц, отложенных самкой за жизнь • Самка платяной и головной вшей откладывает до 300 яиц за всю жизнь, • лобковой — до 50.

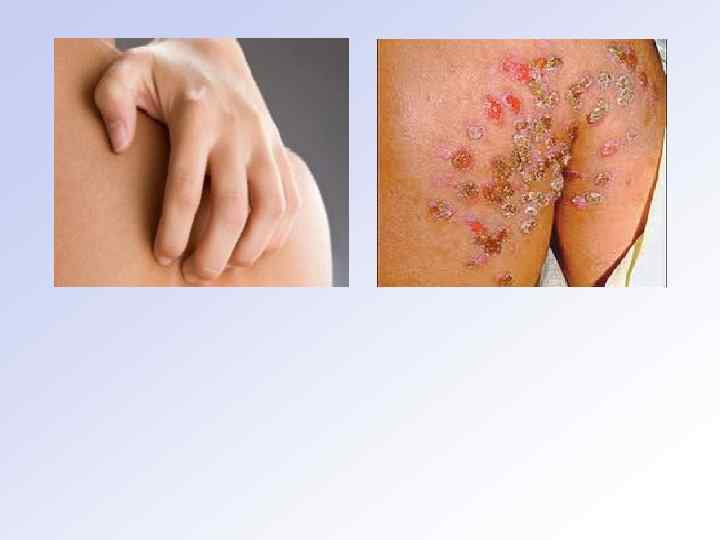
КЛИНИЧЕСКАЯ КАРТИНА ПЕДИКУЛЁЗА Головные вши вызывают зуд, особенно сильный на затылке и за ушами. Чаще болеют дети. Они беспокойны, неусидчивы, невни мательны в школе. Расчёсы и вторичное инфицирование приводят к увеличению затылочных и шейных лимфатических узлов. Экс кориации, корки и вторичная инфекциямогут распространиться на шею, лоб, лицо, уши. В тяжёлых случаях образуется колтун — склеенная экссудатом масса спутанных волос, вшей, гнид, корок. Платяная вошь вызывает зуд и эритему в местах соприкоснове ния складок и швов белья с телом. Лобковые вши: излюбленные места локализации — область лобка, нижняя часть живота, бедра. Паразиты могут переползать на волосы подмышечных впадин, груди, даже бороды и усов, а также ресниц. Болезнь характерна умеренным зудом, может долго не распознаваться, так как больные не спешат обращаться к врачу из за стыдливости и отсутствия каких либо серьезных жалоб. В местах укуса появляются отёчные папулы, но чаще голубые или серые пятна диаметром до 1 см. на внутренней поверхности бедер, боковых поверхностях тулови ща, в подмышечных впадинах. На ресницах гниды выглядят как мелкие узелки.
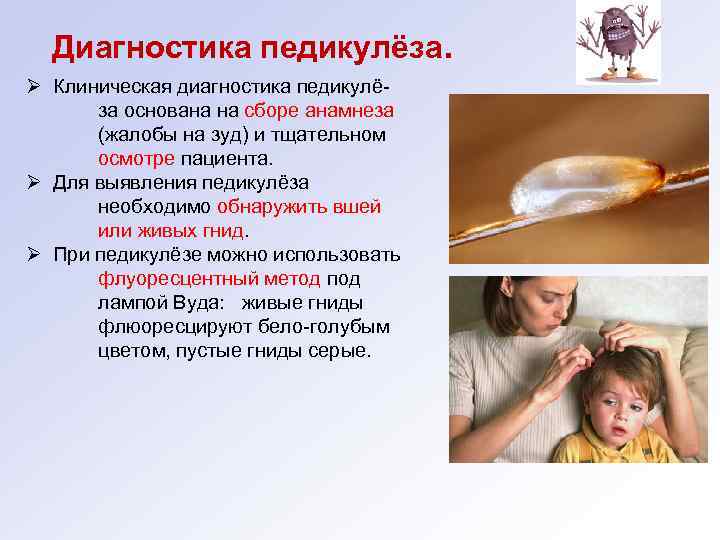
Диагностика педикулёза. Ø Клиническая диагностика педикулёза основана на сборе анамнеза (жалобы на зуд) и тщательном осмотре пациента. Ø Для выявления педикулёза необходимо обнаружить вшей или живых гнид. Ø При педикулёзе можно использовать флуоресцентный метод под лампой Вуда: живые гниды флюоресцируют бело-голубым цветом, пустые гниды серые.

Дифференциальный диагноз • Вшивость головы следует исключать при обнаружении у паци ента изолированной экземы или пиодермии затылочной области. • Импетиго, фурункулы и другие пиодермии в по ясничнойобласти необходимо дифференцировать от вшивости кожи туловища. • • • Диагностика лобковой вшивости обычно не представляет за труднений. Лишь в редких случаях, когда «голубые пятна» на лоб ке ибёдрах принимают красноватый оттенок, они могут напоми натьувядающую сифилитическую розеолу. Укусы блох характеризуются экскориированными папулёзны миочагами обычно в нижней части ног. Укусы клопов: папулёзные элементы имеют одинаковые размеры, следы укуса в центре и располагаются рядами на откры тыхучастках тела.

Лечение педикулёза Механический метод: вычёсывание, стрижка, сбривание Химический метод: использование педикулоцидных препаратов: «Медифокс» «Ниттифор» «Педилин» «Лонцид» «Валитен»

Дезинсекция А-ПАР предназначен для дезинсекции одежды и постельных принадлежностей больных педикулезом. Содержимое флакона емкостью 200 мл распыляют по всей поверхности изделий, не подлежащих кипячению или замачиванию. Одеяла, подушки, матрасы и одежду подвергают двусторонней обработке. При его использовании не требуется последующей стирки обработанных вещей. Медифокс-супер для дезинсекции помещения, где находился больной педикулёзом. Препаратом орошают пол, носилки, дверные ручки и мебель (к 10 мл концентрата добавляют 990 мл воды). ПРОФИЛАКТИКА ПЕДИКУЛЁЗА Соблюдение гигиенических мероприятий. Частое мытье, смена нательного и постельного белья. При лоб ковом педикулёзе исключение внебрачных половых контактов.

ЗНАЕТЕ ЛИ ВЫ, ЧТО… — Мумифицированные вши были найдены при исследовании мумий египетских фараонов. Они ничем не отличались от своих нынешних потомков. Оказывается, даже фараоны страдали этим недугом. — Кровь человека для вшей является специфической пищей. В крайнем голодном случае они могут питаться кровью кролика, морской свинки, но такое питание для них вредное. — В нормальных условиях вошь питается 2 -3 раза в сутки и в среднем тратит на насыщение от 3 до 10 минут. — Наибольшая вероятность заразиться вшами — в местах наибольшего скопления людей. — Вошь не переносит запаха чайного дерева и лаванды. — Вши могут прекрасно плавать: они могут находиться в воде до трех дней. - Если на планете есть одна пара вшей, они не переведутся.

ПИОД стаф и стреп+ЧЕСи вши Лечебн 28февр2016 111сл.ppt