общий 302 гр..pptx
- Количество слайдов: 133
 Содержание Грипп Вирус Эпидемическо го паротита РС ВИРУС Пара. Грипп Корь Натуральная оспа Аденовирусы Вирус краснухи
Содержание Грипп Вирус Эпидемическо го паротита РС ВИРУС Пара. Грипп Корь Натуральная оспа Аденовирусы Вирус краснухи
 Вирус эпидемического паротита
Вирус эпидемического паротита
 Вирус эпидемического паротита Вирус паротита описан в 1934 году К. Джонсоном и Э. Гудпасчером. Относится семейства к роду Раrаmухоvirus Раrаmухоviridае.
Вирус эпидемического паротита Вирус паротита описан в 1934 году К. Джонсоном и Э. Гудпасчером. Относится семейства к роду Раrаmухоvirus Раrаmухоviridае.
 Рнк-содержащие вирусы Средний размер 100 -800 нм Оболочка содержит два гликопротеида: ◦ HN (обладающий гемагглютинирующей и нейраминидазной активностью) ◦ F(ответственный за слияние и проявляющий гемолитическую и цитотоксическую активности) ◦ М-белок, формирующий внутренний слой вирусной оболочки. Обладает гемагглютинирующей и нейраминидазной активностью.
Рнк-содержащие вирусы Средний размер 100 -800 нм Оболочка содержит два гликопротеида: ◦ HN (обладающий гемагглютинирующей и нейраминидазной активностью) ◦ F(ответственный за слияние и проявляющий гемолитическую и цитотоксическую активности) ◦ М-белок, формирующий внутренний слой вирусной оболочки. Обладает гемагглютинирующей и нейраминидазной активностью.
 Эпидемиология и патогенез Эпидемический паротит или свинка наиболее часто поражает детей в возрасте от 5 до 15 лет. Вспышки заболевания наблюдаются и среди взрослых, особенно в закрытых коллективах (в армейских казармах, общежитиях). В типичных случаях инфекция сопровождается умеренной лихорадкой, появляется припухлость, болезненность одной или обеих околоушных слюнных желез. Больной ребенок выглядит как «хомячок с орехом за щекой» .
Эпидемиология и патогенез Эпидемический паротит или свинка наиболее часто поражает детей в возрасте от 5 до 15 лет. Вспышки заболевания наблюдаются и среди взрослых, особенно в закрытых коллективах (в армейских казармах, общежитиях). В типичных случаях инфекция сопровождается умеренной лихорадкой, появляется припухлость, болезненность одной или обеих околоушных слюнных желез. Больной ребенок выглядит как «хомячок с орехом за щекой» .
 Продолжительность инкубационного периода составляет 2 -3 недели. Продолжительность острого периода 7 -10 дней. Период заразительности начинается еще до видимых симптомов поражения околоушной железы и заканчивается с исчезновением этих симптомов.
Продолжительность инкубационного периода составляет 2 -3 недели. Продолжительность острого периода 7 -10 дней. Период заразительности начинается еще до видимых симптомов поражения околоушной железы и заканчивается с исчезновением этих симптомов.
 Основной путь передачи воздушнокапельный, дополнительный контактнобытовой. В 30 -40% наблюдается бессимптомная инфекция с развитием прочного иммунитета. Лица с бессимптомной формой инфекции заразны для окружающих.
Основной путь передачи воздушнокапельный, дополнительный контактнобытовой. В 30 -40% наблюдается бессимптомная инфекция с развитием прочного иммунитета. Лица с бессимптомной формой инфекции заразны для окружающих.
 Местом первичной репродукции вируса является эпителий слизистых оболочек носоглотки и полости рта. Затем по стенонову протоку вирус проникает в околоушную слюнную железу. Лимфогенным путем вирус может попадать в кровеносное русло (вирусемия). Вирус паротита способен поражать внутренние органы: яички, яичник поджелудочную и щитовидную железы, почки, головной мозг, вызывая серьезные осложнения (орхит, оофорит, менингоэнцефалит, тиреоидит, панкреанефрит). Орхит наблюдается почти в 20% случаев свинки у лиц мужского пола. Последствием перенесенного двустороннего орхита является половая стерильность. Постинфекционный иммунитет пожизненный.
Местом первичной репродукции вируса является эпителий слизистых оболочек носоглотки и полости рта. Затем по стенонову протоку вирус проникает в околоушную слюнную железу. Лимфогенным путем вирус может попадать в кровеносное русло (вирусемия). Вирус паротита способен поражать внутренние органы: яички, яичник поджелудочную и щитовидную железы, почки, головной мозг, вызывая серьезные осложнения (орхит, оофорит, менингоэнцефалит, тиреоидит, панкреанефрит). Орхит наблюдается почти в 20% случаев свинки у лиц мужского пола. Последствием перенесенного двустороннего орхита является половая стерильность. Постинфекционный иммунитет пожизненный.
 Лабораторная диагностика Исследуемый материал: слюна или спинномозговая жидкость, сыворотка крови
Лабораторная диагностика Исследуемый материал: слюна или спинномозговая жидкость, сыворотка крови
 1. Вирусологический метод. • Выделение вируса осуществляют в 7 -9 -дневных куриных клеточных культурах. Материал вводят в амниотическую полость. Вирус обычно не вызывает видимых изменений в тканях эмбриона. • Индикацию чаще всего проводят в реакции гемагглютинации (эмбрион) или РГАдс с эритроцитами морской свинки (культуры клеток). • Идентификация осуществляется помощью стандартной антисыворотки в РТГА и РТГАдс.
1. Вирусологический метод. • Выделение вируса осуществляют в 7 -9 -дневных куриных клеточных культурах. Материал вводят в амниотическую полость. Вирус обычно не вызывает видимых изменений в тканях эмбриона. • Индикацию чаще всего проводят в реакции гемагглютинации (эмбрион) или РГАдс с эритроцитами морской свинки (культуры клеток). • Идентификация осуществляется помощью стандартной антисыворотки в РТГА и РТГАдс.
 2. Серодиагностика. Исследование парных проб сыворотки крови больного(интервал 10 -14 дней) на наличие противовирусных антител в РТГА. Нарастание титра антител во второй сыворотке в 4 и более раз указывает на парагриппозную инфекцию.
2. Серодиагностика. Исследование парных проб сыворотки крови больного(интервал 10 -14 дней) на наличие противовирусных антител в РТГА. Нарастание титра антител во второй сыворотке в 4 и более раз указывает на парагриппозную инфекцию.
 Специфическая профилактика Иммунизация проводится однократно на первом году жизни с помощью живой вакцины, полученной на куриных эмбрионах. Специфического лечения нет.
Специфическая профилактика Иммунизация проводится однократно на первом году жизни с помощью живой вакцины, полученной на куриных эмбрионах. Специфического лечения нет.
 Корь
Корь
 Классификация Царство : вирусы Подцарство: РНК-содержащие Семейство Paramyxoviridae Род Morbillivirus Measles virus
Классификация Царство : вирусы Подцарство: РНК-содержащие Семейство Paramyxoviridae Род Morbillivirus Measles virus
 Свойства вируса кори Гемолизирует и агглютинирует эритроциты обезьян, но не агглютинирует эритроциты кур и лаб. животных. В культуре клеток почек человека и обезьян вирус проявляет цитопатическое действие (ЦПД) с образованием гигантских клеток и/или синцитиев, либо зернистых включений в цитоплазме и ядре. Инактивируется при нагревании, УФ, при действии дезинфицирующих средств. Вирус имеет один серотип.
Свойства вируса кори Гемолизирует и агглютинирует эритроциты обезьян, но не агглютинирует эритроциты кур и лаб. животных. В культуре клеток почек человека и обезьян вирус проявляет цитопатическое действие (ЦПД) с образованием гигантских клеток и/или синцитиев, либо зернистых включений в цитоплазме и ядре. Инактивируется при нагревании, УФ, при действии дезинфицирующих средств. Вирус имеет один серотип.
 Структура вируса кори РНК-вирус (геном ss. РНК - ) d=120 -250 нм Оболочка – двойной липидный слой, включающий гликопротеины H (гемагглютинин) и F (белок слияния). Н –ответствен за прикрепление на содержащих нейраминовую кислоту рецепторах Нуклеокапсид - спиральный тип симметрии, окружен матриксным белком М. Вирус содержит нуклеокапсидный белок NP, РНК-зависимую РНК-полимеразу.
Структура вируса кори РНК-вирус (геном ss. РНК - ) d=120 -250 нм Оболочка – двойной липидный слой, включающий гликопротеины H (гемагглютинин) и F (белок слияния). Н –ответствен за прикрепление на содержащих нейраминовую кислоту рецепторах Нуклеокапсид - спиральный тип симметрии, окружен матриксным белком М. Вирус содержит нуклеокапсидный белок NP, РНК-зависимую РНК-полимеразу.
 Корь- острая вирусная инфекция Характеризуется: Лихорадкой Интоксикацией Энантемой Макулопапулезной сыпью Поражением верхних отделов респираторного тракта
Корь- острая вирусная инфекция Характеризуется: Лихорадкой Интоксикацией Энантемой Макулопапулезной сыпью Поражением верхних отделов респираторного тракта
 Эпидемиология Источник инфекции – больной человек, выделяющий вирус кори со слезной жидкостью, секретами носа, слизистой полости рта; Восприимчивый коллектив-в основном дети в возрасте 4 -5 лет и значительно реже взрослые, не переболевшие корью в детском возрасте; Основной путь передачи-воздушнокапельный, реже контактный.
Эпидемиология Источник инфекции – больной человек, выделяющий вирус кори со слезной жидкостью, секретами носа, слизистой полости рта; Восприимчивый коллектив-в основном дети в возрасте 4 -5 лет и значительно реже взрослые, не переболевшие корью в детском возрасте; Основной путь передачи-воздушнокапельный, реже контактный.
 Патогенез Возбудитель проникает через слизистые оболочки верхних дыхательных путей и глаз попадает в подслизистую оболочку, лимфатические узлы. После репродукции он поступает в кровь (вирусемия) и поражает эндотелий кровеносных капилляров, обуславливая тем самым появление сыпи. Развиваются отек и некротические изменения тканей.
Патогенез Возбудитель проникает через слизистые оболочки верхних дыхательных путей и глаз попадает в подслизистую оболочку, лимфатические узлы. После репродукции он поступает в кровь (вирусемия) и поражает эндотелий кровеносных капилляров, обуславливая тем самым появление сыпи. Развиваются отек и некротические изменения тканей.
 Клиническая картина Входные ворота инфекции – слизистые оболочки дыхательных путей 1. Инкубационный период (10 дней) – размножение вируса в эпителиальных клетках верхних дыхательных путей и региональных лимфоузлах, проникновение в кровь (вирусемия) и распространение по всему организму 2. Катаральный период (2 -4 дня) – поражение слизистой верхних дыхательных путей и полости рта (участки некротизированного эпителия, например пятна Бельского-Филатова-Коплика), конъюнктивы, ЦНС. Появление сыпи сопровождается высокой лихорадкой, конъюктивитом и повышением интоксикации.
Клиническая картина Входные ворота инфекции – слизистые оболочки дыхательных путей 1. Инкубационный период (10 дней) – размножение вируса в эпителиальных клетках верхних дыхательных путей и региональных лимфоузлах, проникновение в кровь (вирусемия) и распространение по всему организму 2. Катаральный период (2 -4 дня) – поражение слизистой верхних дыхательных путей и полости рта (участки некротизированного эпителия, например пятна Бельского-Филатова-Коплика), конъюнктивы, ЦНС. Появление сыпи сопровождается высокой лихорадкой, конъюктивитом и повышением интоксикации.
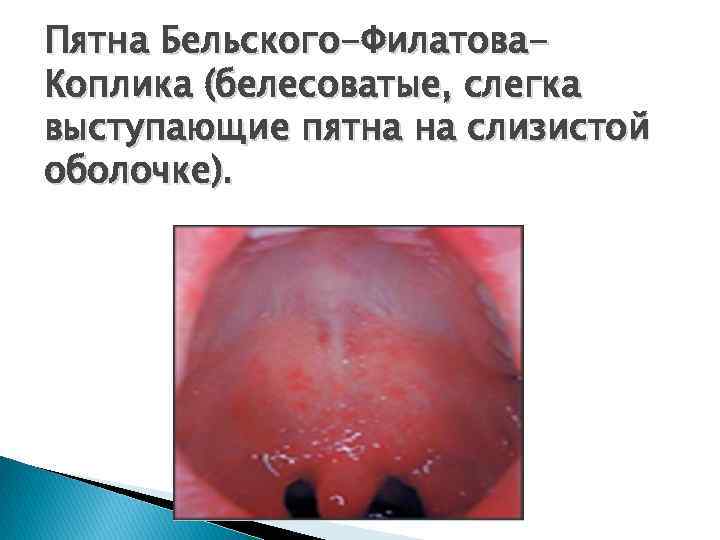 Пятна Бельского-Филатова. Коплика (белесоватые, слегка выступающие пятна на слизистой оболочке).
Пятна Бельского-Филатова. Коплика (белесоватые, слегка выступающие пятна на слизистой оболочке).
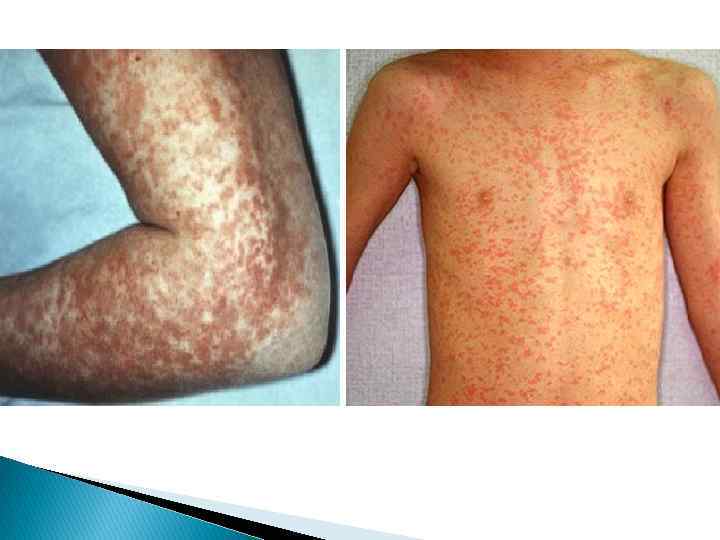
 3. Период высыпания (около 5 дней) пятнисто-папуллезная сыпь как следствие развития периваскулярного воспаления капилляров 4. Период пигментации – появление бурого оттенка на месте элементов сыпи и далее мелкое отрубевидное шелушение.
3. Период высыпания (около 5 дней) пятнисто-папуллезная сыпь как следствие развития периваскулярного воспаления капилляров 4. Период пигментации – появление бурого оттенка на месте элементов сыпи и далее мелкое отрубевидное шелушение.
 В отдельных случаях вирус переносится в головной мозг с развитием коревого энцефалита. В лимфатических узлах, миндалинах можно обнаружить гигантские клетки Эпителий некротизируется, что способствует развитию сопутствующей бактериальной инфекции.
В отдельных случаях вирус переносится в головной мозг с развитием коревого энцефалита. В лимфатических узлах, миндалинах можно обнаружить гигантские клетки Эпителий некротизируется, что способствует развитию сопутствующей бактериальной инфекции.
 Симптоматика и осложнения Коревая экзантема характеризуется поэтапностью высыпаний: в 1 -й день – на лице, шее, во 2 -й день – на туловище, руках и бедрах, На 3 -й день – голени и стопы Элементы сыпи склонны к слиянию с проявлением кровоизлияний (петехии) Характерен конъюнктивит Возможно развитие пневмонии Может проявляться диарея.
Симптоматика и осложнения Коревая экзантема характеризуется поэтапностью высыпаний: в 1 -й день – на лице, шее, во 2 -й день – на туловище, руках и бедрах, На 3 -й день – голени и стопы Элементы сыпи склонны к слиянию с проявлением кровоизлияний (петехии) Характерен конъюнктивит Возможно развитие пневмонии Может проявляться диарея.
 Иммунитет Вирус-нейтрализующие антитела выявляют примерно с 4 -го для высыпаний. После перенесенной коревой инфекции – стойкий иммунитет. Полученные от матери антитела защищают ребенка до 6 -месячного возраста У лиц с нарушением Т-клеточного иммунитета болезнь протекает крайне тяжело (ВИЧинфицированные, онкология). Через 10 -12 лет после перенесенного заболевания может развиться ПСПЭ (подострый склерозирующий панэнцефалит).
Иммунитет Вирус-нейтрализующие антитела выявляют примерно с 4 -го для высыпаний. После перенесенной коревой инфекции – стойкий иммунитет. Полученные от матери антитела защищают ребенка до 6 -месячного возраста У лиц с нарушением Т-клеточного иммунитета болезнь протекает крайне тяжело (ВИЧинфицированные, онкология). Через 10 -12 лет после перенесенного заболевания может развиться ПСПЭ (подострый склерозирующий панэнцефалит).
 Лабораторная диагностика Исследуемый материал: смыв из носоглотки, моча, сыворотка крови
Лабораторная диагностика Исследуемый материал: смыв из носоглотки, моча, сыворотка крови
 Экспресс-диагностика Реакция прямой иммунофлюоресценции Реже применяют цитоскопию при окраске по Романовскому, при которой обнаруживают многоядерные симпласты
Экспресс-диагностика Реакция прямой иммунофлюоресценции Реже применяют цитоскопию при окраске по Романовскому, при которой обнаруживают многоядерные симпласты
 Вирусологический метод Выделение вируса осуществляют в культурах фибробластах японских перепелок, культурах He. La, Hep 2, A-2, почек обезьян Индикацию осуществляют по цитопатическому действию вирусаобразование многоядерных клеток Идентификация осуществляется с помощью иммунных сывороток в РТГАдс
Вирусологический метод Выделение вируса осуществляют в культурах фибробластах японских перепелок, культурах He. La, Hep 2, A-2, почек обезьян Индикацию осуществляют по цитопатическому действию вирусаобразование многоядерных клеток Идентификация осуществляется с помощью иммунных сывороток в РТГАдс
 Серодиагностика Исследование сыворотки крови больного на наличие противовирусных антител в РТГА, РСК и РТГА
Серодиагностика Исследование сыворотки крови больного на наличие противовирусных антител в РТГА, РСК и РТГА
 Профилактика и лечение Средства специфического лечения отсутствуют Для специфической профилактики применяется живая аттенуированная коревая вакцина ( в РФ из штамма Л 16, культивируемый на клетках почек морских свинок или фибробластах японских перепелок) Нормальный донорский иммуноглобулин(противокоревой)
Профилактика и лечение Средства специфического лечения отсутствуют Для специфической профилактики применяется живая аттенуированная коревая вакцина ( в РФ из штамма Л 16, культивируемый на клетках почек морских свинок или фибробластах японских перепелок) Нормальный донорский иммуноглобулин(противокоревой)
 Респираторно-синцитиальный вирус (РС-вирус)
Респираторно-синцитиальный вирус (РС-вирус)
 Классификация Царство Вирусы Vira Подцарство РНК-содржащие (рибовирусы) Семейство Paramyxoviridae Род Metamycovirys Вид РС-вирус
Классификация Царство Вирусы Vira Подцарство РНК-содржащие (рибовирусы) Семейство Paramyxoviridae Род Metamycovirys Вид РС-вирус
 Строение вируса Полиморфны: сферические формы нитевидные формы. D=90 -120 нм. РСВ имеет однонитевую спиральную минус. РНК. Имеет вирусспецифический комплемент, связывающий АГ. Гемагглютинин и нейроминидаза отсутсвуют. По поверхностному АГ можно различить три серотипа РСВ.
Строение вируса Полиморфны: сферические формы нитевидные формы. D=90 -120 нм. РСВ имеет однонитевую спиральную минус. РНК. Имеет вирусспецифический комплемент, связывающий АГ. Гемагглютинин и нейроминидаза отсутсвуют. По поверхностному АГ можно различить три серотипа РСВ.
 Эпидемиология. Источник: больной или вирусоносители. Путь передачи: воздушно-капельный, контактно-бытовой. Наиболее опасен РСВ для детей первых 6 месяцев жизни – у них развиваются тяжёлые бронхиолиты, пневмония. Взрослые болеют нетяжело.
Эпидемиология. Источник: больной или вирусоносители. Путь передачи: воздушно-капельный, контактно-бытовой. Наиболее опасен РСВ для детей первых 6 месяцев жизни – у них развиваются тяжёлые бронхиолиты, пневмония. Взрослые болеют нетяжело.
 Патогенез. Инкубауионный период составляет 4 -5 суток. Вирусы, проникнув в эпителиальные клетки верхних дыхательных путей, вызывая их гибель. Развивается отёк, утолщается стенка бронхов, закупоривается просвет бронхов слизью и клетками слущенного эпителия. Образуются иммунные комплексы, обусловливающие иммунопатологические реакции. Патологическтй процесс быстро распространяется на нижние дыхательные пути. Развиваются вторичные бактериальные инфекции с признаками трахеобронхита и пневмонии.
Патогенез. Инкубауионный период составляет 4 -5 суток. Вирусы, проникнув в эпителиальные клетки верхних дыхательных путей, вызывая их гибель. Развивается отёк, утолщается стенка бронхов, закупоривается просвет бронхов слизью и клетками слущенного эпителия. Образуются иммунные комплексы, обусловливающие иммунопатологические реакции. Патологическтй процесс быстро распространяется на нижние дыхательные пути. Развиваются вторичные бактериальные инфекции с признаками трахеобронхита и пневмонии.
 Клиника. У взрослых заболевание в большинстве случаев протекает в виде легкого респираторного заболевания с признаками слабовыраженной интоксикации. Отмечается умеренная головная боль, вялость. Температура тела обычно субфебрильная, иногда достигает 38. В неосложненных случаях продолжительность лихорадочного процесса составляет 2 -7 дней. Катаральные изменения проявляются в виде ринита, умеренной гиперемии мягкого нёба, дужек, реже – задней стенки глотки.
Клиника. У взрослых заболевание в большинстве случаев протекает в виде легкого респираторного заболевания с признаками слабовыраженной интоксикации. Отмечается умеренная головная боль, вялость. Температура тела обычно субфебрильная, иногда достигает 38. В неосложненных случаях продолжительность лихорадочного процесса составляет 2 -7 дней. Катаральные изменения проявляются в виде ринита, умеренной гиперемии мягкого нёба, дужек, реже – задней стенки глотки.
 Лабораторная диагностика. Исследуемый материал: смыв из носоглотки, сыворотка крови. 1. Экспресс-диагностика. Реакция прямой иммунофлюоресценции. 2. Вирусологический метод. Выделение вируса осуществляется в культурах клеток почек обезьян «МК-2» , Hela, Hep-2 или почки эмбриона человека. Индикация осуществляется по цитопатическому действию вируса – образование синцития. Идентификация осуществляется с помощью иммунных сывороток в РИФ, РН, РСК.
Лабораторная диагностика. Исследуемый материал: смыв из носоглотки, сыворотка крови. 1. Экспресс-диагностика. Реакция прямой иммунофлюоресценции. 2. Вирусологический метод. Выделение вируса осуществляется в культурах клеток почек обезьян «МК-2» , Hela, Hep-2 или почки эмбриона человека. Индикация осуществляется по цитопатическому действию вируса – образование синцития. Идентификация осуществляется с помощью иммунных сывороток в РИФ, РН, РСК.
 3. Серодиагностика. Исследуют парные сыворотки, взятые с интервалом 10 -14 дней, при помощи РН, РСК, РПГА. Диагностическим является нарастание титра антител в 4 раза и более.
3. Серодиагностика. Исследуют парные сыворотки, взятые с интервалом 10 -14 дней, при помощи РН, РСК, РПГА. Диагностическим является нарастание титра антител в 4 раза и более.
 Средства специальной профилактики и лечения. Специфическая профилактика и терапия отсутствуют. При РСВ-инфекции применяют иммуномодуляторы и рибавирин. Для пассивной иммунизации возможно применение анти-РСВ-иммуноглобулина.
Средства специальной профилактики и лечения. Специфическая профилактика и терапия отсутствуют. При РСВ-инфекции применяют иммуномодуляторы и рибавирин. Для пассивной иммунизации возможно применение анти-РСВ-иммуноглобулина.
 Вирус Пара. ГРИППа
Вирус Пара. ГРИППа
 Вирус Пара. ГРИППа Царство: вирусы Подцарство: РНК-содержащие Семействово: paramyxoviridae Род respirovirus: серотипы 1 и 3 ( Вирус Пара. Гриппа Человека 1, 3) Род rubulavirus: серотипы 2, 4 a, b ( ВПГЧ 2, 4 a, b)
Вирус Пара. ГРИППа Царство: вирусы Подцарство: РНК-содержащие Семействово: paramyxoviridae Род respirovirus: серотипы 1 и 3 ( Вирус Пара. Гриппа Человека 1, 3) Род rubulavirus: серотипы 2, 4 a, b ( ВПГЧ 2, 4 a, b)
 Строение вируса: Крупные ( 150 -200 нм ), сложноустроенные вирусы. Тяж нуклеопротеида свернут в клубок и одет внутренней белковой оболочкой. Снаружи вирион покрыт липидной оболочкой, которая по своему составу близка плазматической мембране клетки-хозяина. В состав суперкапсида входят также поверхностные гликозилированные белки H, N и F. - Белки Н и N являются вирусными рецепторами, обладают соответственно гемагглютинирующей и нейраминидазной активностью. - Белок F выполняет функцию слияния с мембраной чувствительной клетки. Под суперкапсидом находится слой матриксного М-белка.
Строение вируса: Крупные ( 150 -200 нм ), сложноустроенные вирусы. Тяж нуклеопротеида свернут в клубок и одет внутренней белковой оболочкой. Снаружи вирион покрыт липидной оболочкой, которая по своему составу близка плазматической мембране клетки-хозяина. В состав суперкапсида входят также поверхностные гликозилированные белки H, N и F. - Белки Н и N являются вирусными рецепторами, обладают соответственно гемагглютинирующей и нейраминидазной активностью. - Белок F выполняет функцию слияния с мембраной чувствительной клетки. Под суперкапсидом находится слой матриксного М-белка.
 Геном представлен одноцепочечной молекулой “минус” РНК, которая окружена белковым капсидом со спиральным типом симметрии ( белок NP ). В составе вириона имеются молекулы ферментов ( РНК-полимеразы P и L ). Содержит два видоспецефических антигена: - S-антиген ( нуклеопротеид ) – внутренний; - Y-антиген ( белки N и H ) – наружние.
Геном представлен одноцепочечной молекулой “минус” РНК, которая окружена белковым капсидом со спиральным типом симметрии ( белок NP ). В составе вириона имеются молекулы ферментов ( РНК-полимеразы P и L ). Содержит два видоспецефических антигена: - S-антиген ( нуклеопротеид ) – внутренний; - Y-антиген ( белки N и H ) – наружние.
 Эпидемиология. Источник заражения - больной человек Механизм передачи - аэрогенные Путь передачи - воздушно-капельный Подверженные лица - люди любого возраста, но чаще дети до 5 лет
Эпидемиология. Источник заражения - больной человек Механизм передачи - аэрогенные Путь передачи - воздушно-капельный Подверженные лица - люди любого возраста, но чаще дети до 5 лет
 Патогенез Входные ворота(слизистые оболочки верхних дыхательных путей) Размножение вируса в эпителии носа, глотки, гортани Развивается дистрофия, реже некроз мерцательного эпителия, снижается барьерная функция слизистой оболочки hеспираторного тракта. Вирусы и продукты распада клеток попадают в кровь Синдром интоксикации(вирусемия непродолжительная, неинтенсивная, но образовавшиеся иммунные комплексы могут оседать в капиллярах и вызывать иммунопатологические реакции) Вследствие подавления вирусами парагриппа функциональной активности им мунной системы и деструкции мерцательного эпителия, создаются благоприятные условия для наслоения бактериальной флоры. Развиваются вторичные осложнения. (У детей раннего возраста наиболее ча сто наблюдаются пневмонии и вирусно -бактериальные стенозирующие ларинготрахеиты).
Патогенез Входные ворота(слизистые оболочки верхних дыхательных путей) Размножение вируса в эпителии носа, глотки, гортани Развивается дистрофия, реже некроз мерцательного эпителия, снижается барьерная функция слизистой оболочки hеспираторного тракта. Вирусы и продукты распада клеток попадают в кровь Синдром интоксикации(вирусемия непродолжительная, неинтенсивная, но образовавшиеся иммунные комплексы могут оседать в капиллярах и вызывать иммунопатологические реакции) Вследствие подавления вирусами парагриппа функциональной активности им мунной системы и деструкции мерцательного эпителия, создаются благоприятные условия для наслоения бактериальной флоры. Развиваются вторичные осложнения. (У детей раннего возраста наиболее ча сто наблюдаются пневмонии и вирусно -бактериальные стенозирующие ларинготрахеиты).
 В ответ на проникновение вируса в организм происходит активация неспецифи ческих факторов защиты. Вирусы парагриппа индуцируют синтез интерферона. В слизистой оболочке трахеобронхиального дерева и легких начинается форми рование клеточного иммунного ответа и синтез лимфоидными клетками противо вирусных антител. С 5— 7 -го дня болезни отмечается нарастание содержания вируснейтрализующих, комплементсвязывающих, антигемагтлютинирующих антител в крови и секретах верхних дыхательных путей. Вследствие этого происходит осво бождение макроорганизма от возбудителя и наступает выздоровление.
В ответ на проникновение вируса в организм происходит активация неспецифи ческих факторов защиты. Вирусы парагриппа индуцируют синтез интерферона. В слизистой оболочке трахеобронхиального дерева и легких начинается форми рование клеточного иммунного ответа и синтез лимфоидными клетками противо вирусных антител. С 5— 7 -го дня болезни отмечается нарастание содержания вируснейтрализующих, комплементсвязывающих, антигемагтлютинирующих антител в крови и секретах верхних дыхательных путей. Вследствие этого происходит осво бождение макроорганизма от возбудителя и наступает выздоровление.
 Клинические проявления. Инкубационный период: 6 - 9 дней. Т. к. вирусы поражают преимущественно клетки эпителия носоглотки и гортани, заболевание протекает с выраженными ринофарингитом и ларингитом. У взрослых поражения чаще протекают в форме катаров верхних отделов дыхательных путей. Явление общей интоксикации выражено слабо. Осложнения парагриппа: отек гортани со стенозом голосовой щели. Преимущественно у детей. Острый период: 2 – 14 дней. Иммунитет: стойкий продолжительный гуморальный и местный.
Клинические проявления. Инкубационный период: 6 - 9 дней. Т. к. вирусы поражают преимущественно клетки эпителия носоглотки и гортани, заболевание протекает с выраженными ринофарингитом и ларингитом. У взрослых поражения чаще протекают в форме катаров верхних отделов дыхательных путей. Явление общей интоксикации выражено слабо. Осложнения парагриппа: отек гортани со стенозом голосовой щели. Преимущественно у детей. Острый период: 2 – 14 дней. Иммунитет: стойкий продолжительный гуморальный и местный.
 Лабораторная диагностика - Экспресс-диагностика: - Реакция прямой иммунофлюорисценции со стандартными типовыми антисыворотками. - Риноцитоскопия с окраской по Ромаовскому ( редко ). - Вирусологический метод - Выделение вируса осуществляют в культурах клеток почек обезьян “МК-2” или эмбриона человека. ВПГЧ редко дает выраженный цитопатогенный эффект. - Реакция гемадсорбции. Для этого к зараженным культурам клеток прибавляют эритроциты морской свинки или человека. Если клетки инфицированы ВПГЧ, они адсорбируют эритроциты. - Идентификация иммунными сыворотками в РТГАдс или РСК.
Лабораторная диагностика - Экспресс-диагностика: - Реакция прямой иммунофлюорисценции со стандартными типовыми антисыворотками. - Риноцитоскопия с окраской по Ромаовскому ( редко ). - Вирусологический метод - Выделение вируса осуществляют в культурах клеток почек обезьян “МК-2” или эмбриона человека. ВПГЧ редко дает выраженный цитопатогенный эффект. - Реакция гемадсорбции. Для этого к зараженным культурам клеток прибавляют эритроциты морской свинки или человека. Если клетки инфицированы ВПГЧ, они адсорбируют эритроциты. - Идентификация иммунными сыворотками в РТГАдс или РСК.
 Профилактика: Осуществляется путем иммунизации детей в возрасте от 3 до 12 месяцев живой ослабленной вакциной ( штамм Ленинград 16 ). Плановая ревакцинация проводится в 9 лет. Как средство экстренной профилактики используют иммуноглобулин нормальный донорский ( противокоревой ) Специфическое лечение отсутствует.
Профилактика: Осуществляется путем иммунизации детей в возрасте от 3 до 12 месяцев живой ослабленной вакциной ( штамм Ленинград 16 ). Плановая ревакцинация проводится в 9 лет. Как средство экстренной профилактики используют иммуноглобулин нормальный донорский ( противокоревой ) Специфическое лечение отсутствует.
 Аденовирусы
Аденовирусы
 Классификация Царство Вирусы Подцарство Дезоксивирусы Семейство Adenoviridae содержит 90 серотипов аденовирусов.
Классификация Царство Вирусы Подцарство Дезоксивирусы Семейство Adenoviridae содержит 90 серотипов аденовирусов.
 Строение Аденовирусы – типичные нуклеокапсиды сферической формы. Состоят из двунитчатой линейной ДНК (12 -14%), покрытой белковой мембраной (87% массы), в которой содержится 252 капсомера. У вирионов иксоэдральное структура, диаметр 70 -90 нм. Внешней оболочки нет. В составе аденовирусов 3 АГ, они локализованы в разных капсомерах
Строение Аденовирусы – типичные нуклеокапсиды сферической формы. Состоят из двунитчатой линейной ДНК (12 -14%), покрытой белковой мембраной (87% массы), в которой содержится 252 капсомера. У вирионов иксоэдральное структура, диаметр 70 -90 нм. Внешней оболочки нет. В составе аденовирусов 3 АГ, они локализованы в разных капсомерах
 Один из АГ, общий для всех серотипов – комплементсвязывающий(является им нуклеокапсид), другой типоспецифический(гликопротеиновые нити), обусловливает способность аденовирусов агглютинировать эритроциты обезьян-резус и крыс, третий АГ – токсичен и вызывает цитопатическое действие, проявляется в округлении зараженных клеток с их последующей дегенерацией. ДНК синтезируется в ядре, а вирусные белки – в цитоплазматических рибосомах. Сборка вириона происходит в ядре клетки, в нем вирионы образуют кристаллоподобные включения.
Один из АГ, общий для всех серотипов – комплементсвязывающий(является им нуклеокапсид), другой типоспецифический(гликопротеиновые нити), обусловливает способность аденовирусов агглютинировать эритроциты обезьян-резус и крыс, третий АГ – токсичен и вызывает цитопатическое действие, проявляется в округлении зараженных клеток с их последующей дегенерацией. ДНК синтезируется в ядре, а вирусные белки – в цитоплазматических рибосомах. Сборка вириона происходит в ядре клетки, в нем вирионы образуют кристаллоподобные включения.
 Резистентность Аденовирусы сохраняются до 2 недель при комнатной температуре, но гибнут от УФО и хлора.
Резистентность Аденовирусы сохраняются до 2 недель при комнатной температуре, но гибнут от УФО и хлора.
 Вызываемые заболевания и пути передачи Вызывают острые вирусные болезни, протекающие, в основном с поражением органов дыхания, глаз, лимфоузлов. Вспышки заболеваний чаще обусловлены типами 3, 4, 7, 14 и 21. Тип 8 вызывает эпидемический кератоконъюктивит.
Вызываемые заболевания и пути передачи Вызывают острые вирусные болезни, протекающие, в основном с поражением органов дыхания, глаз, лимфоузлов. Вспышки заболеваний чаще обусловлены типами 3, 4, 7, 14 и 21. Тип 8 вызывает эпидемический кератоконъюктивит.
 Источник инфекции: больные с клиническими или стертыми формами заболевания. Заражение – воздушно-капельным путем. Возможен алиментарный путь заражения. Заболеваемость повышается в холодное время года. Чаще болеют дети и военные. Особо высока заболеваемость во вновь сформированных коллективах.
Источник инфекции: больные с клиническими или стертыми формами заболевания. Заражение – воздушно-капельным путем. Возможен алиментарный путь заражения. Заболеваемость повышается в холодное время года. Чаще болеют дети и военные. Особо высока заболеваемость во вновь сформированных коллективах.
 Патогенез Входные ворота инфекции – в основном слизистые оболочки верхних дыхательных путей, реже – конъюктивы. В патологический процесс и нисходящие отделы дыхательной системы. Репродукция аденовируса может происходить в ткани кишечника, лимфоузлах с развитием генерализованной лимфоаденопатией.
Патогенез Входные ворота инфекции – в основном слизистые оболочки верхних дыхательных путей, реже – конъюктивы. В патологический процесс и нисходящие отделы дыхательной системы. Репродукция аденовируса может происходить в ткани кишечника, лимфоузлах с развитием генерализованной лимфоаденопатией.
 Кроме местных изменений, они вызывают общее токсическое действие на организм, проявляются в виде лихорадки и симптомов общей интоксикации. Инкубационный период от 4 до 14 дней (в основном 5 -7 дней).
Кроме местных изменений, они вызывают общее токсическое действие на организм, проявляются в виде лихорадки и симптомов общей интоксикации. Инкубационный период от 4 до 14 дней (в основном 5 -7 дней).
 Клинические проявления Основные клинические формы аденовирусных заболеваний: ринофарингиты, ринофаринготонзиллиты, фарингоконъюктивальная лихорадка, конъюктивиты и кератоконъюктивиты, аденовирусная пневмония. Начинаются все эти заболевания остро с повышения температуры тела, симптомов интоксикации.
Клинические проявления Основные клинические формы аденовирусных заболеваний: ринофарингиты, ринофаринготонзиллиты, фарингоконъюктивальная лихорадка, конъюктивиты и кератоконъюктивиты, аденовирусная пневмония. Начинаются все эти заболевания остро с повышения температуры тела, симптомов интоксикации.
 Лихорадка в типичных случаях длится продолжительная, длится до 6 -14 дней. Поражение дыхательных путей может сочетаться с воспалением конъюктив.
Лихорадка в типичных случаях длится продолжительная, длится до 6 -14 дней. Поражение дыхательных путей может сочетаться с воспалением конъюктив.
 Лабораторная диагностика Исследуют смывы из носоглотки и сыворотку крови. Экспресс-диагностика прямая РИФ Вирусологический метод Выделение вируса в культурах Hep-2, He. La, клеток эмбриона почек человека Индикация по цитопатическому действию вируса Идентификация с помощь иммунных сывороток в РИФ и РСК.
Лабораторная диагностика Исследуют смывы из носоглотки и сыворотку крови. Экспресс-диагностика прямая РИФ Вирусологический метод Выделение вируса в культурах Hep-2, He. La, клеток эмбриона почек человека Индикация по цитопатическому действию вируса Идентификация с помощь иммунных сывороток в РИФ и РСК.
 Серодиагностика Исследование парных сывороток, взятых с интервалом 10 -14 дней, с помощью РСК и РТГА. Диагностическим является нарастание титра АТ в 4 и более раза
Серодиагностика Исследование парных сывороток, взятых с интервалом 10 -14 дней, с помощью РСК и РТГА. Диагностическим является нарастание титра АТ в 4 и более раза
 Специфическая профилактика Используется инактивированная формалином аденовирусная вакцина серотипов 3, 4, 7. Специфической терапии нет.
Специфическая профилактика Используется инактивированная формалином аденовирусная вакцина серотипов 3, 4, 7. Специфической терапии нет.
 Грипп (от фр. grippe) — острое инфекционное заболевание вирусной этиологии, протекающее с явлениями общей интоксикации и поражением респираторного тракта
Грипп (от фр. grippe) — острое инфекционное заболевание вирусной этиологии, протекающее с явлениями общей интоксикации и поражением респираторного тракта
 Классификация Царство Vira П/ц РНК-содержащие Группа Миковирусы Сем. Orthomyxoviridae Род Influenzavirus Серотипы: А, В, С. Тип А – подтипы и штаммы. Для обозначения каждого штамма вируса гриппа А человека требуется указать место выделения вируса, номер его регистрации, год выделения и антигенную формулу штамма, включающую обозначение его гемагглютинина и нейраминидазы. Например, название вируса гриппа А/Пуэрто-Рико/8, выделенного в 1934 г. и зарегистрированного под № 8, выглядит так: A/PR/8/34(H 0 Nl)
Классификация Царство Vira П/ц РНК-содержащие Группа Миковирусы Сем. Orthomyxoviridae Род Influenzavirus Серотипы: А, В, С. Тип А – подтипы и штаммы. Для обозначения каждого штамма вируса гриппа А человека требуется указать место выделения вируса, номер его регистрации, год выделения и антигенную формулу штамма, включающую обозначение его гемагглютинина и нейраминидазы. Например, название вируса гриппа А/Пуэрто-Рико/8, выделенного в 1934 г. и зарегистрированного под № 8, выглядит так: A/PR/8/34(H 0 Nl)
 Строение Имеет сферическую структуру и размер 80 -120 нанометров. Сердцевина вируса содержит одноцепочечную отрицательную цепь РНК, состоящую из 8 фрагментов, которые кодируют 10 вирусных белков. Фрагменты РНК имеют общую белковую оболочку, которая объединяет их, образуя нуклеопротеид. На поверхности вируса находятся гликопротеины – гемагглютинин и нейраминидаза. Гемагглютинин обеспечивает способность вируса присоединяться к клетке. Нейраминидаза отвечает, во-первых, за способность вирусной частицы проникать в клеткухозяина, и, во-вторых, за способность вирусных частиц выходить из клетки после размножения. Нуклеопротеид (также называемый S-антигеном) постоянен по своей структуре и определяет тип вируса (А, В или С). Поверхностные антигены (гемагглютинин и нейраминидаза - Vантигены), напротив, изменчивы и определяют разные штаммы одного типа вируса.
Строение Имеет сферическую структуру и размер 80 -120 нанометров. Сердцевина вируса содержит одноцепочечную отрицательную цепь РНК, состоящую из 8 фрагментов, которые кодируют 10 вирусных белков. Фрагменты РНК имеют общую белковую оболочку, которая объединяет их, образуя нуклеопротеид. На поверхности вируса находятся гликопротеины – гемагглютинин и нейраминидаза. Гемагглютинин обеспечивает способность вируса присоединяться к клетке. Нейраминидаза отвечает, во-первых, за способность вирусной частицы проникать в клеткухозяина, и, во-вторых, за способность вирусных частиц выходить из клетки после размножения. Нуклеопротеид (также называемый S-антигеном) постоянен по своей структуре и определяет тип вируса (А, В или С). Поверхностные антигены (гемагглютинин и нейраминидаза - Vантигены), напротив, изменчивы и определяют разные штаммы одного типа вируса.

 Эпидемиология Источник инфекции: больной человек с явными и стертыми формами заболевания и, возможно, птицы. Механизм передачи: аэрозольный Путь передачи : воздушно-капельный возможен контактно-бытовой (при передаче птичьего гриппа) Восприимчивый коллектив: Гриппом болеют люди любого возраста во всем мире, но наибольшее количество заболеваний наблюдается у детей в возрасте от 1 до 14 лет и пожилых людей.
Эпидемиология Источник инфекции: больной человек с явными и стертыми формами заболевания и, возможно, птицы. Механизм передачи: аэрозольный Путь передачи : воздушно-капельный возможен контактно-бытовой (при передаче птичьего гриппа) Восприимчивый коллектив: Гриппом болеют люди любого возраста во всем мире, но наибольшее количество заболеваний наблюдается у детей в возрасте от 1 до 14 лет и пожилых людей.
 Патогенез Входные ворота: эпителий дыхательных путей (главная мишень вируса - клетки цилиндрического реснитчатого эпителия) проникает в клетки при участии гемагглютининов (обеспечивает прикрепление к рецепторам клеткам слизистой оболочки) и нейраминидазы (обеспечивает разрушение сиалосодержащих белков мембраны, тем самым формирую отверстие в ней) размножение в клетках цилиндрического эпителия массированный выход зрелых вирусных частиц (сопровождается гибелью эпителиальных клеток) токсины вируса и продукты распада эпителиальных клеток оказывают токсическое действие на ССС, нервную систему снижение иммунологической реактивности обострение хронических заболеваний
Патогенез Входные ворота: эпителий дыхательных путей (главная мишень вируса - клетки цилиндрического реснитчатого эпителия) проникает в клетки при участии гемагглютининов (обеспечивает прикрепление к рецепторам клеткам слизистой оболочки) и нейраминидазы (обеспечивает разрушение сиалосодержащих белков мембраны, тем самым формирую отверстие в ней) размножение в клетках цилиндрического эпителия массированный выход зрелых вирусных частиц (сопровождается гибелью эпителиальных клеток) токсины вируса и продукты распада эпителиальных клеток оказывают токсическое действие на ССС, нервную систему снижение иммунологической реактивности обострение хронических заболеваний
 Патогенез В патогенезе гриппа выделяют пять основных фаз патологического процесса: I – репродукция вируса в эпителиальных клетках дыхательных путей; II – вирусемия, токсические и токсико-аллергические реакции; III – поражение дыхательных путей с преимущественной локализацией процесса в каком-либо отделе дыхательного тракта; IV – возможные бактериальные осложнения со стороны дыхательных путей и других систем организма; V – обратное развитие патологического процесса.
Патогенез В патогенезе гриппа выделяют пять основных фаз патологического процесса: I – репродукция вируса в эпителиальных клетках дыхательных путей; II – вирусемия, токсические и токсико-аллергические реакции; III – поражение дыхательных путей с преимущественной локализацией процесса в каком-либо отделе дыхательного тракта; IV – возможные бактериальные осложнения со стороны дыхательных путей и других систем организма; V – обратное развитие патологического процесса.
 Клинические проявления Инкубационный период 1— 2 дня. Предвестники болезни (продром), как правило, отсутствуют. Обычно болезнь начинается остро с подъема температуры тела до 37, 5 — 38°С, реже 39 — 40°С. Иногда температура тела повышается постепенно и становится высокой на 2 — 3 -й день болезни. С первого дня заболевания преобладают явления общей интоксикации, обусловленной воздействием вируса гриппа на ЦНС и сердечно-сосудистую систему. У больного появляются резкая общая слабость, озноб, головная боль с преимущественной локализацией в лобной части или глазных яблоках, головокружение, иногда рвота, боли в животе или конечностях.
Клинические проявления Инкубационный период 1— 2 дня. Предвестники болезни (продром), как правило, отсутствуют. Обычно болезнь начинается остро с подъема температуры тела до 37, 5 — 38°С, реже 39 — 40°С. Иногда температура тела повышается постепенно и становится высокой на 2 — 3 -й день болезни. С первого дня заболевания преобладают явления общей интоксикации, обусловленной воздействием вируса гриппа на ЦНС и сердечно-сосудистую систему. У больного появляются резкая общая слабость, озноб, головная боль с преимущественной локализацией в лобной части или глазных яблоках, головокружение, иногда рвота, боли в животе или конечностях.
 Клинические проявления Наряду с общими явлениями интоксикации развиваются местные изменения слизистой оболочки верхних дыхательных путей: покраснение зева, насморк, сухой кашель. Насморк появляется на 2 — 3 -й день болезни, иногда бывает носовое кровотечение. Возникают сухой отрывистый кашель, першение в горле, в редких случаях — охриплость голоса, одышка. На 2 — 3 -й день болезни клинические симптомы гриппа выражены четко.
Клинические проявления Наряду с общими явлениями интоксикации развиваются местные изменения слизистой оболочки верхних дыхательных путей: покраснение зева, насморк, сухой кашель. Насморк появляется на 2 — 3 -й день болезни, иногда бывает носовое кровотечение. Возникают сухой отрывистый кашель, першение в горле, в редких случаях — охриплость голоса, одышка. На 2 — 3 -й день болезни клинические симптомы гриппа выражены четко.
 Клинические проявления В последующие дни усиливается насморк, кашель. Такое состояние продолжается 3 — 6 дней. В неосложненных случаях температура тела через 2 — 3 дня снижается, восстанавливается аппетит, кашель становится реже, сон спокойнее, исчезают диспептические явления. Однако общая слабость, бледность кожных покровов, потливость сохраняются еще несколько дней. В ряде случаев после кажущегося выздоровления могут вновь появиться все признаки заболевания. Это так называемая вторая волна гриппа, которая чаще всего обусловлена присоединившимся осложнением (пневмония, трахеобронхит, отит) или вторичной инфекцией (скарлатина, корь, коклюш, дизентерия, дифтерия и др. ).
Клинические проявления В последующие дни усиливается насморк, кашель. Такое состояние продолжается 3 — 6 дней. В неосложненных случаях температура тела через 2 — 3 дня снижается, восстанавливается аппетит, кашель становится реже, сон спокойнее, исчезают диспептические явления. Однако общая слабость, бледность кожных покровов, потливость сохраняются еще несколько дней. В ряде случаев после кажущегося выздоровления могут вновь появиться все признаки заболевания. Это так называемая вторая волна гриппа, которая чаще всего обусловлена присоединившимся осложнением (пневмония, трахеобронхит, отит) или вторичной инфекцией (скарлатина, корь, коклюш, дизентерия, дифтерия и др. ).
 Классификация гриппа (По С. Д. Носову). В зависимости от выраженности основных симптомов и их тяжести можно выделить следующие клинические формы гриппа: 1. катаральную — с выраженными явлениями острого респираторного заболевания, но без отчетливых симптомов интоксикации: 2. токсическую — с резким нарушением общего состояния, высокой температурой тела, нарушениями нервной и сердечнососудистой системы; 3. токсико-катаральную, которая протекает с признаками токсической и катаральной форм. Помимо этих типичных форм, встречаются атипичные формы гриппа: 1. стертая форма, протекающая без выраженности клинических проявлений и без интоксикации; 2. молниеносная, для которой характерны бурное начало и резкая интоксикация, проявляющаяся коматозным состоянием, угнетением сердечно-сосудистой деятельности (коллапс) и геморрагическим синдромом.
Классификация гриппа (По С. Д. Носову). В зависимости от выраженности основных симптомов и их тяжести можно выделить следующие клинические формы гриппа: 1. катаральную — с выраженными явлениями острого респираторного заболевания, но без отчетливых симптомов интоксикации: 2. токсическую — с резким нарушением общего состояния, высокой температурой тела, нарушениями нервной и сердечнососудистой системы; 3. токсико-катаральную, которая протекает с признаками токсической и катаральной форм. Помимо этих типичных форм, встречаются атипичные формы гриппа: 1. стертая форма, протекающая без выраженности клинических проявлений и без интоксикации; 2. молниеносная, для которой характерны бурное начало и резкая интоксикация, проявляющаяся коматозным состоянием, угнетением сердечно-сосудистой деятельности (коллапс) и геморрагическим синдромом.
 Иммунитет Постинфекционный иммунитет: стойкий, возможно пожизненный. Иммунитет типо-, подтипо-, штаммоспецифический Особенности иммунного ответа: 1. Вируснейтрализующие АТ против гемагглютининов внеклеточных вирусов 2. Секреторный Ig. A – свзяывает гемагглютинины препятствует адгезии защита слизистых оболочек 3. Интерфероны α и β – блокируют развитие вируса внутри пораженных клеток 4. NK-клетки – вызывают гибель пораженных вирусом клеток прекращение репликации
Иммунитет Постинфекционный иммунитет: стойкий, возможно пожизненный. Иммунитет типо-, подтипо-, штаммоспецифический Особенности иммунного ответа: 1. Вируснейтрализующие АТ против гемагглютининов внеклеточных вирусов 2. Секреторный Ig. A – свзяывает гемагглютинины препятствует адгезии защита слизистых оболочек 3. Интерфероны α и β – блокируют развитие вируса внутри пораженных клеток 4. NK-клетки – вызывают гибель пораженных вирусом клеток прекращение репликации
 Лабораторная диагностика Исследуемый материал: смыв из носоглотки, мазок из полости носа, мокрота, сыворотка крови 1. Экспресс диагностика: РИФ, ИФА. РИФ: больному в носовой ход вводится шлифованное стекло и делается легкий соскоб. Потом стекла обрабатывают специфическими гриппозными флюоресцирующими сыворотками и если в клетке есть вирусный антиген, антитела буду с ним реагировать и в люминесцентном микроскопе будет видно свечение.
Лабораторная диагностика Исследуемый материал: смыв из носоглотки, мазок из полости носа, мокрота, сыворотка крови 1. Экспресс диагностика: РИФ, ИФА. РИФ: больному в носовой ход вводится шлифованное стекло и делается легкий соскоб. Потом стекла обрабатывают специфическими гриппозными флюоресцирующими сыворотками и если в клетке есть вирусный антиген, антитела буду с ним реагировать и в люминесцентном микроскопе будет видно свечение.
 Лабораторная диагностика 2. Вирусологический метод 1) Накопление вируса Заражение 10 -11 -суточных куриных эмбрионов или культивирование на клеточных культурах: - первичные культуры почечных клеток обезьян, человека и телят (He. La, КВ, клетки сердца, кишечника и др. первичные диплоидные и гетероплоидные клетки к гриппу нечувствительны) 2) Индикация вируса - РГАдс - РГА через 3 -4 дня 3) Идентификация РТГА со специфическими противогриппозными диагностическими сыворотками
Лабораторная диагностика 2. Вирусологический метод 1) Накопление вируса Заражение 10 -11 -суточных куриных эмбрионов или культивирование на клеточных культурах: - первичные культуры почечных клеток обезьян, человека и телят (He. La, КВ, клетки сердца, кишечника и др. первичные диплоидные и гетероплоидные клетки к гриппу нечувствительны) 2) Индикация вируса - РГАдс - РГА через 3 -4 дня 3) Идентификация РТГА со специфическими противогриппозными диагностическими сыворотками
 Лабораторная диагностика 3. Серодиагностика Циркулирующие AT выявляют с помощью РТГА, РСК, РН, ИФА в парных сыворотках взятых у больных в острую фазу болезни(до 5 дня от начала заболевания). Заболевание гриппом подтверждает четырёхкратный рост титра AT при сравнении образцов сыворотки, полученной в острой фазе инфекции и через 12 -14 дней в период реконвалесценции.
Лабораторная диагностика 3. Серодиагностика Циркулирующие AT выявляют с помощью РТГА, РСК, РН, ИФА в парных сыворотках взятых у больных в острую фазу болезни(до 5 дня от начала заболевания). Заболевание гриппом подтверждает четырёхкратный рост титра AT при сравнении образцов сыворотки, полученной в острой фазе инфекции и через 12 -14 дней в период реконвалесценции.
 Профилактика Разработаны методы активной и пассивной иммунопрофилактики гриппа. Для пассивной иммунизации применяют : - Противогриппозный иммуноглобулин человека, приготовленный из крови доноров, иммунизированных гриппозными вакцинами. -Интерферон лейкоцитарный человеческий. Используют интраназально Для активной профилактики: -Живые аттенуированные вакцины (проявляют большую иммуногенность) -Инактивированные вакцины включают вирионные (приготовлены из высоко-очищенных культур вирусов), субвирионные или расщеплённые (получают обработкой высокоочищенных культур вирусов детергентами), субъединичные (содержат только гемагглютинин и нейраминидазу) препараты. - Применение убитых вакцин от гриппа требует ежегодной ревакцинации; их эффективность не превышает 60 -70% Поскольку антигенные вариации возбудителя наблюдают часто, то набор АГ соответствующего вируса для иммунизации может быть определён только после начала вспышки заболевания.
Профилактика Разработаны методы активной и пассивной иммунопрофилактики гриппа. Для пассивной иммунизации применяют : - Противогриппозный иммуноглобулин человека, приготовленный из крови доноров, иммунизированных гриппозными вакцинами. -Интерферон лейкоцитарный человеческий. Используют интраназально Для активной профилактики: -Живые аттенуированные вакцины (проявляют большую иммуногенность) -Инактивированные вакцины включают вирионные (приготовлены из высоко-очищенных культур вирусов), субвирионные или расщеплённые (получают обработкой высокоочищенных культур вирусов детергентами), субъединичные (содержат только гемагглютинин и нейраминидазу) препараты. - Применение убитых вакцин от гриппа требует ежегодной ревакцинации; их эффективность не превышает 60 -70% Поскольку антигенные вариации возбудителя наблюдают часто, то набор АГ соответствующего вируса для иммунизации может быть определён только после начала вспышки заболевания.
 Лечение Иммуностимулирующие препараты Предупреждение и раннее лечение простудных заболеваний высокими дозами витамина С пропагандировалось Лайнусом Полингом, двукратным лауреатом Нобелевской премии. Благодаря его авторитету этот способ получил широкое распространение. Обычно рекомендуется принимать не больше 1 г аскорбиновой кислоты в день. Недавнее подробное исследование показало, что приём 1— 4 г аскорбиновой кислоты в сутки не приводит к уменьшению количества простудных заболеваний, хотя и несколько облегчает их течение. Противовирусные препараты Предполагается, что противовирусные препараты, действующие на ту или иную фазу развития вирусной инфекции in vitro, способны показать эффективность и in vivo, особенно — как профилактическое средство. В целом, начало лечения противовирусными препаратами должно быть начато ещё до возникновения клинических проявлений гриппа, более позднее начало их приёма практически неэффективно. Существуют два класса препаратов: ингибиторы нейраминидазы и ингибиторы M 2 (производные адамантана). Отдельную группу представляют препараты интерферона, обладающего противовирусным, противовоспалительным и иммуномодулирующим действием.
Лечение Иммуностимулирующие препараты Предупреждение и раннее лечение простудных заболеваний высокими дозами витамина С пропагандировалось Лайнусом Полингом, двукратным лауреатом Нобелевской премии. Благодаря его авторитету этот способ получил широкое распространение. Обычно рекомендуется принимать не больше 1 г аскорбиновой кислоты в день. Недавнее подробное исследование показало, что приём 1— 4 г аскорбиновой кислоты в сутки не приводит к уменьшению количества простудных заболеваний, хотя и несколько облегчает их течение. Противовирусные препараты Предполагается, что противовирусные препараты, действующие на ту или иную фазу развития вирусной инфекции in vitro, способны показать эффективность и in vivo, особенно — как профилактическое средство. В целом, начало лечения противовирусными препаратами должно быть начато ещё до возникновения клинических проявлений гриппа, более позднее начало их приёма практически неэффективно. Существуют два класса препаратов: ингибиторы нейраминидазы и ингибиторы M 2 (производные адамантана). Отдельную группу представляют препараты интерферона, обладающего противовирусным, противовоспалительным и иммуномодулирующим действием.
 Лечение Ингибиторы нейраминидазы Одним из препаратов, имеющих доказанную эффективность при лечении гриппа, является озельтамивир (тамифлю) и занамивир (Relenza). Ингибиторы нейраминидазы эффективны против многих штаммов гриппа, включая птичий. Эти препараты подавляют распространение вируса в организме, снижают тяжесть симптомов, сокращают продолжительность заболевания и уменьшают частоту вторичных осложнений. Однако имеются данные о том, что названные лекарственные средства вызывают ряд побочных действий, таких как тошнота, рвота, диарея, а также психические расстройства: нарушение сознания, галлюцинации, психозы. Так, из Японии, где активно используется препарат Тамифлю, регулярно поступают сведения о самоубийствах подростков, возможно связанных с приемом данного препарата. Кроме того, имеются данные о появлении устойчивости многих штаммов вируса гриппа к Тамифлю. Следует отличать противовирусный препарат Тамифлю от лекарственного средства Терафлю, которое лишь снимает симптомы болезни. Ингибиторы M 2 (амантадины) Амантадин и римантадин разработаны для блокировки протонных помп и предотвращают проникновение вируса в клетки.
Лечение Ингибиторы нейраминидазы Одним из препаратов, имеющих доказанную эффективность при лечении гриппа, является озельтамивир (тамифлю) и занамивир (Relenza). Ингибиторы нейраминидазы эффективны против многих штаммов гриппа, включая птичий. Эти препараты подавляют распространение вируса в организме, снижают тяжесть симптомов, сокращают продолжительность заболевания и уменьшают частоту вторичных осложнений. Однако имеются данные о том, что названные лекарственные средства вызывают ряд побочных действий, таких как тошнота, рвота, диарея, а также психические расстройства: нарушение сознания, галлюцинации, психозы. Так, из Японии, где активно используется препарат Тамифлю, регулярно поступают сведения о самоубийствах подростков, возможно связанных с приемом данного препарата. Кроме того, имеются данные о появлении устойчивости многих штаммов вируса гриппа к Тамифлю. Следует отличать противовирусный препарат Тамифлю от лекарственного средства Терафлю, которое лишь снимает симптомы болезни. Ингибиторы M 2 (амантадины) Амантадин и римантадин разработаны для блокировки протонных помп и предотвращают проникновение вируса в клетки.
 Лечение Препараты интерферона Также назначаются препараты интерферона и индукторов интерферона. К ним относятся такие препараты как Ингарон, Гриппферон, Амиксин, Реаферон-ЕС липосомальный. Эти вещества обладают противовирусным и иммуностимулирующим действием. Некоторые специалисты боятся побочного действия интерферонов. Однако нежелательные эффекты связаны с использованием очень высоких доз интерферона, которые принимаются в течение длительного времени, вводятся путем инъекции и применяются для лечения таких серьезных патологий, как вирусные гепатиты, гепатит, генитальный герпес. Высокие дозы интерферона нередко вызывают недопустимые побочные реакции и поэтому их использование для лечения и тем более профилактики ОРВИ неоправданно. Для лечения и профилактики гриппа в России применяют интраназально небольшие дозы интерферона, (во врачебной практике используются человеческий лейкоцитарный интерферон в ампулах, в виде сухого порошка или капли в нос гриппферон, содержащие рекомбинантный интерферон), однако эффективность такой профилактики находится под сомнением.
Лечение Препараты интерферона Также назначаются препараты интерферона и индукторов интерферона. К ним относятся такие препараты как Ингарон, Гриппферон, Амиксин, Реаферон-ЕС липосомальный. Эти вещества обладают противовирусным и иммуностимулирующим действием. Некоторые специалисты боятся побочного действия интерферонов. Однако нежелательные эффекты связаны с использованием очень высоких доз интерферона, которые принимаются в течение длительного времени, вводятся путем инъекции и применяются для лечения таких серьезных патологий, как вирусные гепатиты, гепатит, генитальный герпес. Высокие дозы интерферона нередко вызывают недопустимые побочные реакции и поэтому их использование для лечения и тем более профилактики ОРВИ неоправданно. Для лечения и профилактики гриппа в России применяют интраназально небольшие дозы интерферона, (во врачебной практике используются человеческий лейкоцитарный интерферон в ампулах, в виде сухого порошка или капли в нос гриппферон, содержащие рекомбинантный интерферон), однако эффективность такой профилактики находится под сомнением.
 Лечение Симптоматическое лечение Для облегчения носового дыхания действенны нафтизин, санорин, галазолин. Однако применять их надо не регулярно, а по мере необходимости (когда нос заложен), иначе возникают кровотечения. Большое разнообразие безрецептурных препаратов «от простуды и гриппа» , предлагаемых практически всеми крупными фирмами, не действуют на вирусы и не сокращают срок болезни. Это всевозможные комбинации жаропонижающих, отхаркивающих, антигистаминных препаратов, витаминов, которые несколько облегчают состояние больных, но не имеют доказанной эффективности против гриппа. Агрессивная реклама подобных препаратов обычно включает осторожные утверждения относительно эффективности, например, средство рекламируется не как «препарат от простуды» , а как «используется при простуде»
Лечение Симптоматическое лечение Для облегчения носового дыхания действенны нафтизин, санорин, галазолин. Однако применять их надо не регулярно, а по мере необходимости (когда нос заложен), иначе возникают кровотечения. Большое разнообразие безрецептурных препаратов «от простуды и гриппа» , предлагаемых практически всеми крупными фирмами, не действуют на вирусы и не сокращают срок болезни. Это всевозможные комбинации жаропонижающих, отхаркивающих, антигистаминных препаратов, витаминов, которые несколько облегчают состояние больных, но не имеют доказанной эффективности против гриппа. Агрессивная реклама подобных препаратов обычно включает осторожные утверждения относительно эффективности, например, средство рекламируется не как «препарат от простуды» , а как «используется при простуде»
 Вирус Краснухи
Вирус Краснухи
 Классификация Царство: Вирусы Подцарсво: РНК-содержащие Семейство: Togaviridae Род: Rubivirus
Классификация Царство: Вирусы Подцарсво: РНК-содержащие Семейство: Togaviridae Род: Rubivirus
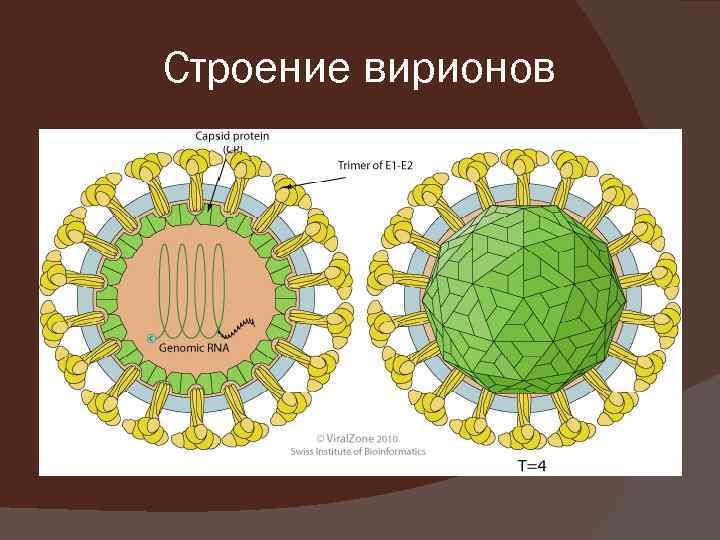 Строение вирионов
Строение вирионов
 Морфология Вирионы представляют собой сферические частицы диаметром 60 -70 нм На поверхности расположены редкие ворсинки длиной 8 нм. Содержит нейраминидазу Геном краснухи образован несегментированной молекулой +РНК Липидная оболочка суперкапсида содержит гликопротеины Е 1 (агглютинирует эритроциты кур) и Е 2 (служит рецептором при контакте с клеткой), имеющие форму шипов.
Морфология Вирионы представляют собой сферические частицы диаметром 60 -70 нм На поверхности расположены редкие ворсинки длиной 8 нм. Содержит нейраминидазу Геном краснухи образован несегментированной молекулой +РНК Липидная оболочка суперкапсида содержит гликопротеины Е 1 (агглютинирует эритроциты кур) и Е 2 (служит рецептором при контакте с клеткой), имеющие форму шипов.
 Эпидемиология заболевания Резервуар возбудителя краснухи — инфицированный человек; Вирус передаётся воздушно-капельным, реже — трансплацентарным путём. Заразиться могут люди всех возрастов, но чаще болеют дети от 2 до 10 лет. Краснуха среди взрослых встречается редко. После перенесенного заболевания остается стойкий иммунитет, Патогенен также для обезьян, макак; отдельные штаммы проявляют тератогенный эффект у кроликов.
Эпидемиология заболевания Резервуар возбудителя краснухи — инфицированный человек; Вирус передаётся воздушно-капельным, реже — трансплацентарным путём. Заразиться могут люди всех возрастов, но чаще болеют дети от 2 до 10 лет. Краснуха среди взрослых встречается редко. После перенесенного заболевания остается стойкий иммунитет, Патогенен также для обезьян, макак; отдельные штаммы проявляют тератогенный эффект у кроликов.
 Патогенез Вирус проникает в организм через слизистые оболочки дыхательных путей вирусемия Гематогенно распространяется по всему организму (дерматотропен, изменения лимфатических узлов). В это время вирус можно выделить из носоглотки С появлением сыпи вирус в крови и в носоглотке не обнаруживается, но в некоторых случаях выделение его продолжается 1 -2 нед после высыпания.
Патогенез Вирус проникает в организм через слизистые оболочки дыхательных путей вирусемия Гематогенно распространяется по всему организму (дерматотропен, изменения лимфатических узлов). В это время вирус можно выделить из носоглотки С появлением сыпи вирус в крови и в носоглотке не обнаруживается, но в некоторых случаях выделение его продолжается 1 -2 нед после высыпания.
 Антитела в сыворотке появляются через 1 -2 дня после высыпания В дальнейшем титр их нарастает После перенесенного заболевания антитела сохраняются в течение всей жизни. Титр комплементсвязывающих антител постепенно снижается. Иммунитет стойкий пожизненный.
Антитела в сыворотке появляются через 1 -2 дня после высыпания В дальнейшем титр их нарастает После перенесенного заболевания антитела сохраняются в течение всей жизни. Титр комплементсвязывающих антител постепенно снижается. Иммунитет стойкий пожизненный.
 Вирус краснухи обладает тропизмом к эмбриональной ткани, значительно нарушает развитие плода. Частота поражений плода зависит от сроков беременности. Заболевание краснухой на 3 -4 й неделе беременности обусловливает врожденные уродства в 60% случаев, на 9 -12 -й – в 15% и на 13 -16 -й – в 7% случаев. При заболевании беременных краснухой во время вирусемии вирус попадает в плаценту, там размножается и инфицирует плод. Инфекция вызывает нарушения митотической активности, хромосомные изменения, что приводит к отставанию в физическом и умственном развитии. При врожденной краснухе, несмотря на наличие в сыворотке крови антител к вирусу краснухи, возбудитель длительное время (до 31 мес) сохраняется в организме ребенка. Ребенок в течение всего этого времени может быть источником инфекции для других детей.
Вирус краснухи обладает тропизмом к эмбриональной ткани, значительно нарушает развитие плода. Частота поражений плода зависит от сроков беременности. Заболевание краснухой на 3 -4 й неделе беременности обусловливает врожденные уродства в 60% случаев, на 9 -12 -й – в 15% и на 13 -16 -й – в 7% случаев. При заболевании беременных краснухой во время вирусемии вирус попадает в плаценту, там размножается и инфицирует плод. Инфекция вызывает нарушения митотической активности, хромосомные изменения, что приводит к отставанию в физическом и умственном развитии. При врожденной краснухе, несмотря на наличие в сыворотке крови антител к вирусу краснухи, возбудитель длительное время (до 31 мес) сохраняется в организме ребенка. Ребенок в течение всего этого времени может быть источником инфекции для других детей.
 Клиника Инкубационный период длится от 11 до 24 дней (чаще 16 -20). Общее состояние больных краснухой страдает мало, поэтому часто первым симптомом, обращающим на себя внимание, является экзантема. Больные отмечают небольшую слабость, недомогание, умеренную головную боль, иногда боли в мышцах и суставах. Температура тела чаще остается субфебрильной, хотя иногда достигает 3839°С и держится 1 -3 дня.
Клиника Инкубационный период длится от 11 до 24 дней (чаще 16 -20). Общее состояние больных краснухой страдает мало, поэтому часто первым симптомом, обращающим на себя внимание, является экзантема. Больные отмечают небольшую слабость, недомогание, умеренную головную боль, иногда боли в мышцах и суставах. Температура тела чаще остается субфебрильной, хотя иногда достигает 3839°С и держится 1 -3 дня.
 С первых дней болезни появляется генерализованная лимфаденопатия. Особенно выражены увеличение и болезненность заднешейных и затылочных узлов. Иногда все эти симптомы выражены слабо, и болезнь на себя внимание лишь при появлении сыпи. Заболевание может протекать в разных формах. Общепринятой классификации клинических форм краснухи нет. При объективном обследовании отмечаются слабо выраженные симптомы катара верхних дыхательных путей, небольшая гиперемия зева, инъекция сосудов конъюнктивы
С первых дней болезни появляется генерализованная лимфаденопатия. Особенно выражены увеличение и болезненность заднешейных и затылочных узлов. Иногда все эти симптомы выражены слабо, и болезнь на себя внимание лишь при появлении сыпи. Заболевание может протекать в разных формах. Общепринятой классификации клинических форм краснухи нет. При объективном обследовании отмечаются слабо выраженные симптомы катара верхних дыхательных путей, небольшая гиперемия зева, инъекция сосудов конъюнктивы
 Клинические формы А. Приобретенная краснуха: Типичная форма: легкая, средней тяжести, тяжелая. Атипичная форма (без сыпи). Инаппарантная форма (субклиническая). Б. Врожденная краснуха: Поражение нервной системы. Врожденные пороки сердца. Форма с поражением слуха. Форма с поражением глаз. Смешанные формы. Резидуальные явления врожденной краснухи.
Клинические формы А. Приобретенная краснуха: Типичная форма: легкая, средней тяжести, тяжелая. Атипичная форма (без сыпи). Инаппарантная форма (субклиническая). Б. Врожденная краснуха: Поражение нервной системы. Врожденные пороки сердца. Форма с поражением слуха. Форма с поражением глаз. Смешанные формы. Резидуальные явления врожденной краснухи.
 Лабораторная диагностика Исследуемый материал: кровь, носоглоточная слизь, смывы, моча, ликвор, отделяемое с конъюнктивы Методы лабораторной диагностики: вирусологическй метод: выделение вируса в чувствительных клеточных структурах; молекулярно-биологический метод: определение РНК вируса в ПЦР; серологические методы: выявление М-антител при первичной инфекции в течение 1– 2 месяцев (отсутствуют при реинфекции);
Лабораторная диагностика Исследуемый материал: кровь, носоглоточная слизь, смывы, моча, ликвор, отделяемое с конъюнктивы Методы лабораторной диагностики: вирусологическй метод: выделение вируса в чувствительных клеточных структурах; молекулярно-биологический метод: определение РНК вируса в ПЦР; серологические методы: выявление М-антител при первичной инфекции в течение 1– 2 месяцев (отсутствуют при реинфекции);
 выявление низкоавидных G-антител до 25 дня при первичной инфекции (отсутствуют при реинфекции); выявление сероконверсии (серопозитивации) или достоверного прироста G-антител (4 кратного и более) при исследовании парных сывороток, полученных с интервалом 3– 4 недели (при отрицательной 2 -ой сыворотке получают 3 сыворотку через 2 недели после 2 -ой сыворотки).
выявление низкоавидных G-антител до 25 дня при первичной инфекции (отсутствуют при реинфекции); выявление сероконверсии (серопозитивации) или достоверного прироста G-антител (4 кратного и более) при исследовании парных сывороток, полученных с интервалом 3– 4 недели (при отрицательной 2 -ой сыворотке получают 3 сыворотку через 2 недели после 2 -ой сыворотки).
 Специфическая профилактика Единственной мерой предупреждения развития краснухи у женщин детородного возраста (и, следовательно, профилактики СВК) является их вакцинация до зачатия. Вакцинальный процесс после введения живой краснушной вакцины длится несколько недель, после чего происходит элиминация вакцинного штамма из организма привитых женщин. В связи с указанно особенностью патогенеза вакцинального пройцесса и возможной тератогенностью вакцинного вируса обязательно исключение зачатия в течение 3 месяцев после вакцинации.
Специфическая профилактика Единственной мерой предупреждения развития краснухи у женщин детородного возраста (и, следовательно, профилактики СВК) является их вакцинация до зачатия. Вакцинальный процесс после введения живой краснушной вакцины длится несколько недель, после чего происходит элиминация вакцинного штамма из организма привитых женщин. В связи с указанно особенностью патогенеза вакцинального пройцесса и возможной тератогенностью вакцинного вируса обязательно исключение зачатия в течение 3 месяцев после вакцинации.
 В России лицензировано несколько вакцин: 2 моновакцины и тривакцина (против краснухи, кори, паротита). Показания к вакцинации: серонегативность женщины, серопозитивные женщины с титром противовирусных антител менее 15 МЕ/мл. Противопоказания: беременность, ОРЗ, злокачественные опухоли, вторичные иммунодефициты, применение иммунодепрессантов.
В России лицензировано несколько вакцин: 2 моновакцины и тривакцина (против краснухи, кори, паротита). Показания к вакцинации: серонегативность женщины, серопозитивные женщины с титром противовирусных антител менее 15 МЕ/мл. Противопоказания: беременность, ОРЗ, злокачественные опухоли, вторичные иммунодефициты, применение иммунодепрессантов.
 Лечение Специфическое лечение не разработано. А также средств лечения беременных с краснушной инфекцией, предупреждающих внутриутробное инфицирование плода, не существует. Введение иммуноглобулина, содержащего антитела к вирусу, купирует клинические симптомы у беременных, но не предупреждает внутриутробное инфицирование плода. Тем не менее, при отказе женщины с краснушной инфекцией в первом триместре от прерывания беременности введение иммуноглобулина может быть рекомендовано.
Лечение Специфическое лечение не разработано. А также средств лечения беременных с краснушной инфекцией, предупреждающих внутриутробное инфицирование плода, не существует. Введение иммуноглобулина, содержащего антитела к вирусу, купирует клинические симптомы у беременных, но не предупреждает внутриутробное инфицирование плода. Тем не менее, при отказе женщины с краснушной инфекцией в первом триместре от прерывания беременности введение иммуноглобулина может быть рекомендовано.
 Натуральная оспа
Натуральная оспа
 Классификация Царство: Вирусы Подцарство: ДНК- содержащие Семейство: Poxviridae Подсемейство: Chordopoxviridae Род: Orthopoxvirus Вид: Variola Variola Vera
Классификация Царство: Вирусы Подцарство: ДНК- содержащие Семейство: Poxviridae Подсемейство: Chordopoxviridae Род: Orthopoxvirus Вид: Variola Variola Vera
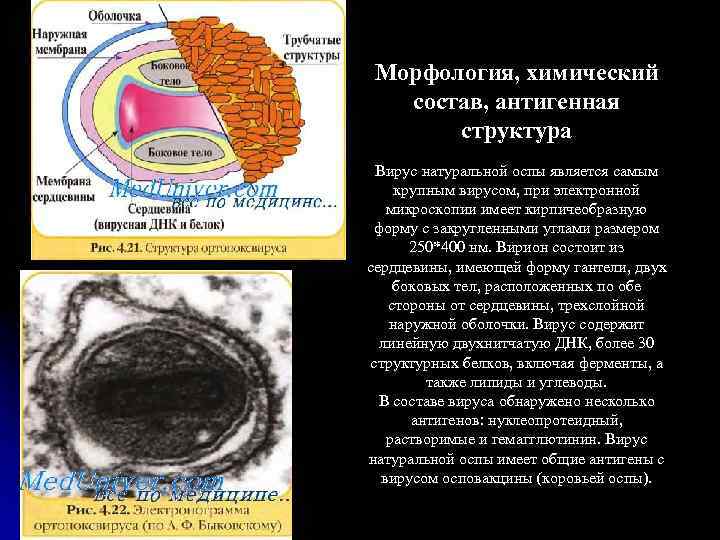 Морфология, химический состав, антигенная структура Вирус натуральной оспы является самым крупным вирусом, при электронной микроскопии имеет кирпичеобразную форму с закругленными углами размером 250*400 нм. Вирион состоит из сердцевины, имеющей форму гантели, двух боковых тел, расположенных по обе стороны от сердцевины, трехслойной наружной оболочки. Вирус содержит линейную двухнитчатую ДНК, более 30 структурных белков, включая ферменты, а также липиды и углеводы. В составе вируса обнаружено несколько антигенов: нуклеопротеидный, растворимые и гемагглютинин. Вирус натуральной оспы имеет общие антигены с вирусом осповакцины (коровьей оспы).
Морфология, химический состав, антигенная структура Вирус натуральной оспы является самым крупным вирусом, при электронной микроскопии имеет кирпичеобразную форму с закругленными углами размером 250*400 нм. Вирион состоит из сердцевины, имеющей форму гантели, двух боковых тел, расположенных по обе стороны от сердцевины, трехслойной наружной оболочки. Вирус содержит линейную двухнитчатую ДНК, более 30 структурных белков, включая ферменты, а также липиды и углеводы. В составе вируса обнаружено несколько антигенов: нуклеопротеидный, растворимые и гемагглютинин. Вирус натуральной оспы имеет общие антигены с вирусом осповакцины (коровьей оспы).
 Эпидемиология Вирус вызывает особо опасное высококонтагиозное инфекционное заболевание, характеризующееся общим поражением организма и обильной сыпью на коже и слизистых оболочках. В прошлом отмечались эпидемии и пандемии заболевания, сопровождающиеся высокой летальностью. Они возникали во многих странах мира. В нашей стране она ликвидирована к 1937 г. Однако отдельные заносные случаи заболеваний регистрировались до 1960 г. В 1967 г. ВОЗ разработала план мероприятий по ликвидации оспы в мире, который успешно был воплощен в жизнь при активном участии нашей страны. Последний случай заболевания был зарегистрирован в Сомали в 1977 г. Однако в конце 70 -х годов в странах Экваториальной Африки наблюдались заболевания вызванные вирусом оспы обезьян, который до этого считали непатогенным для человека. Таким образом, оспа исчезла как нозологическая форма. В настоящее время по рекомендации ВОЗ обязательная вакцинация против оспы отменена. Источником инфекции является больной натуральной оспой и вариолоидом. Он заразителен с конца инкубационного периода и на протяжении всей болезни до отпадения корочек. Механизм заражения: воздушно-капельный (при разговоре, кашле), воздушно-пылевой (при встряхивании одежды). Очень большую опасность представляют трупы умерших от оспы. Вирус устойчив к высушиванию. Он длительное время остается жизнеспособным в корочке пустул, в жидкости везикул, инфицируя соприкасающиеся с ними предметы. Вирус оспы устойчив к действию обычных концентраций дезинфектантов. При нагревании до 50°С инактивируется в течение 30 мин. , при 100°С - через несколько секунд.
Эпидемиология Вирус вызывает особо опасное высококонтагиозное инфекционное заболевание, характеризующееся общим поражением организма и обильной сыпью на коже и слизистых оболочках. В прошлом отмечались эпидемии и пандемии заболевания, сопровождающиеся высокой летальностью. Они возникали во многих странах мира. В нашей стране она ликвидирована к 1937 г. Однако отдельные заносные случаи заболеваний регистрировались до 1960 г. В 1967 г. ВОЗ разработала план мероприятий по ликвидации оспы в мире, который успешно был воплощен в жизнь при активном участии нашей страны. Последний случай заболевания был зарегистрирован в Сомали в 1977 г. Однако в конце 70 -х годов в странах Экваториальной Африки наблюдались заболевания вызванные вирусом оспы обезьян, который до этого считали непатогенным для человека. Таким образом, оспа исчезла как нозологическая форма. В настоящее время по рекомендации ВОЗ обязательная вакцинация против оспы отменена. Источником инфекции является больной натуральной оспой и вариолоидом. Он заразителен с конца инкубационного периода и на протяжении всей болезни до отпадения корочек. Механизм заражения: воздушно-капельный (при разговоре, кашле), воздушно-пылевой (при встряхивании одежды). Очень большую опасность представляют трупы умерших от оспы. Вирус устойчив к высушиванию. Он длительное время остается жизнеспособным в корочке пустул, в жидкости везикул, инфицируя соприкасающиеся с ними предметы. Вирус оспы устойчив к действию обычных концентраций дезинфектантов. При нагревании до 50°С инактивируется в течение 30 мин. , при 100°С - через несколько секунд.
 Патогенез Вирус натуральной оспы проникает в организм, как правило, через верхние дыхательные пути: возможно также заражение через кожу и трансплацентарно. Инкубационный период чаще 11 -13 дней. Размножается преимущественно в легких и регионарных лимфатических узлах => попадает в кровь=> оседает в клетках ретикулоэндотелиальной системы любых органов=> затем возникает вторичная вирусемия, что означает начало болезни. При вторичной вирусемии вирус натуральной оспы оседает в коже и слизистых оболочках, где появляются макулы, папулы, везикулы, пустулы. Везикулы состоят из отдельных полостей, разделенных тонкими перегородками, образуемыми остатками клеточных оболочек. С 4 -6 -го дня болезни происходит накопление антител.
Патогенез Вирус натуральной оспы проникает в организм, как правило, через верхние дыхательные пути: возможно также заражение через кожу и трансплацентарно. Инкубационный период чаще 11 -13 дней. Размножается преимущественно в легких и регионарных лимфатических узлах => попадает в кровь=> оседает в клетках ретикулоэндотелиальной системы любых органов=> затем возникает вторичная вирусемия, что означает начало болезни. При вторичной вирусемии вирус натуральной оспы оседает в коже и слизистых оболочках, где появляются макулы, папулы, везикулы, пустулы. Везикулы состоят из отдельных полостей, разделенных тонкими перегородками, образуемыми остатками клеточных оболочек. С 4 -6 -го дня болезни происходит накопление антител.
 В течении болезни различают 4 периода: начальный, или катаральный, высыпания, нагноения оспы и период подсыхания и отпадания корок. Начальный, или катаральный, период натуральной оспы продолжается 3 -4 дня. Внезапно с ознобом повышается температура, появляются головная боль, боли в крестце и пояснице. У детей болезнь часто начинается со рвоты и болей в животе. На 2 -3 -й день примерно у 1/3 больных внизу живота, на внутренних поверхностях бедер (бедренный треугольник Симона) и в области грудных мышц, подмышечных впадин и внутренней поверхности плеча появляется мелкоточечная или петехиальная продромальная сыпь. Сыпь держится от нескольких часов до 2 дней. Затем температура снижается (иногда до нормы) и больные чувствуют себя лучше. Период высыпания начинается на 4 -5 -й день протекания натуральной оспы, когда появляются истинная оспенная пятнистопапулезная сыпь. Она высыпает этапно, так же как при кори, в течение 3 дней. Папулы расположены глубоко в коже, на ощупь плотны, цвет их сначала розовый, затем ярко-красный. Через 2 -3 дня папулы превращаются в везикулы желтовато-белого цвета с перламутровым блеском. Одновременно с экзантемой появляются везикулы на слизистых оболочках (на небе, в зеве, на слизистых оболочках щек, дыхательных путей и мочеполовых органов), которые быстро мацерируются и превращаются в эрозии, язвочки.
В течении болезни различают 4 периода: начальный, или катаральный, высыпания, нагноения оспы и период подсыхания и отпадания корок. Начальный, или катаральный, период натуральной оспы продолжается 3 -4 дня. Внезапно с ознобом повышается температура, появляются головная боль, боли в крестце и пояснице. У детей болезнь часто начинается со рвоты и болей в животе. На 2 -3 -й день примерно у 1/3 больных внизу живота, на внутренних поверхностях бедер (бедренный треугольник Симона) и в области грудных мышц, подмышечных впадин и внутренней поверхности плеча появляется мелкоточечная или петехиальная продромальная сыпь. Сыпь держится от нескольких часов до 2 дней. Затем температура снижается (иногда до нормы) и больные чувствуют себя лучше. Период высыпания начинается на 4 -5 -й день протекания натуральной оспы, когда появляются истинная оспенная пятнистопапулезная сыпь. Она высыпает этапно, так же как при кори, в течение 3 дней. Папулы расположены глубоко в коже, на ощупь плотны, цвет их сначала розовый, затем ярко-красный. Через 2 -3 дня папулы превращаются в везикулы желтовато-белого цвета с перламутровым блеском. Одновременно с экзантемой появляются везикулы на слизистых оболочках (на небе, в зеве, на слизистых оболочках щек, дыхательных путей и мочеполовых органов), которые быстро мацерируются и превращаются в эрозии, язвочки.
 Период нагноения начинается с 3 -4 -го дня от начала оспы и с 7 -8 -го дня болезни. Температура тела вновь повышается обычно до высоких цифр. Состояние больных в это время тяжелое, сознание спутанное, часто наблюдаются бред и одышка, у многих больных натуральной оспой развивается пневмония. Везикулы мутнеют и превращаются в пустулы, плотны, напряжены, расположены на гиперемированном инфильтрированном основании. Период подсыхания и отпадения корок начинается с 11 -12 -го дня протекания натуральной оспы. Температура постепенно снижается, и больной медленно поправляется; отпадение корок продолжается 2 -3 нед. Натуральная оспа в среднем длится 5 -6 нед. При натуральной оспе наблюдается лейкоцитоз с максимумом в периоде образования пустул, лимфоцитов, появление плазматических клеток, резкий нейтрофилез со сдвигом влево.
Период нагноения начинается с 3 -4 -го дня от начала оспы и с 7 -8 -го дня болезни. Температура тела вновь повышается обычно до высоких цифр. Состояние больных в это время тяжелое, сознание спутанное, часто наблюдаются бред и одышка, у многих больных натуральной оспой развивается пневмония. Везикулы мутнеют и превращаются в пустулы, плотны, напряжены, расположены на гиперемированном инфильтрированном основании. Период подсыхания и отпадения корок начинается с 11 -12 -го дня протекания натуральной оспы. Температура постепенно снижается, и больной медленно поправляется; отпадение корок продолжается 2 -3 нед. Натуральная оспа в среднем длится 5 -6 нед. При натуральной оспе наблюдается лейкоцитоз с максимумом в периоде образования пустул, лимфоцитов, появление плазматических клеток, резкий нейтрофилез со сдвигом влево.
 Клинические формы натуральной оспы: Сливная оспа (Variola confluens) характеризуется очень обильным высыпанием со слиянием отдельных элементов в большие плоские пузыри и резко выраженными явлениями общей интоксикации. Летальность высокая. После появления антибиотиков процент осложнений и летальность снизились. Пустулезно-геморрагическая, или черная, оспа (variola haemorrhagica) характеризуется кровоизлияниями в везикулы, отчего последние приобретают темно-коричневый или черный цвет. Заболевание протекает чрезвычайно тяжело, с высокой летальностью. Оспенная пурпура (Purpura variolosa) отличается появлением множественных кровоизлияний в кожу – от петехий до крупных кровоподтеков, возникающих на 2 -3 -й день болезни. Развивается тяжелейший токсикоз, и смерть наступает на 3 -4 -й день болезни, еще до появления оспенной сыпи. Вариолоид (Varioloid) – легкая модифицированная форма натуральной оспы у вакцинированных. Отличается легким течением начального периода и отсутствием перехода везикул в пустулы. Начальный период часто протекает при субфебрильной температуре, продромальная сыпь отсутствует, истинная оспенная сыпь отличается полиморфизмом, вторичного подъема температуры нет. Корки образуются на 9 -10 -й день.
Клинические формы натуральной оспы: Сливная оспа (Variola confluens) характеризуется очень обильным высыпанием со слиянием отдельных элементов в большие плоские пузыри и резко выраженными явлениями общей интоксикации. Летальность высокая. После появления антибиотиков процент осложнений и летальность снизились. Пустулезно-геморрагическая, или черная, оспа (variola haemorrhagica) характеризуется кровоизлияниями в везикулы, отчего последние приобретают темно-коричневый или черный цвет. Заболевание протекает чрезвычайно тяжело, с высокой летальностью. Оспенная пурпура (Purpura variolosa) отличается появлением множественных кровоизлияний в кожу – от петехий до крупных кровоподтеков, возникающих на 2 -3 -й день болезни. Развивается тяжелейший токсикоз, и смерть наступает на 3 -4 -й день болезни, еще до появления оспенной сыпи. Вариолоид (Varioloid) – легкая модифицированная форма натуральной оспы у вакцинированных. Отличается легким течением начального периода и отсутствием перехода везикул в пустулы. Начальный период часто протекает при субфебрильной температуре, продромальная сыпь отсутствует, истинная оспенная сыпь отличается полиморфизмом, вторичного подъема температуры нет. Корки образуются на 9 -10 -й день.
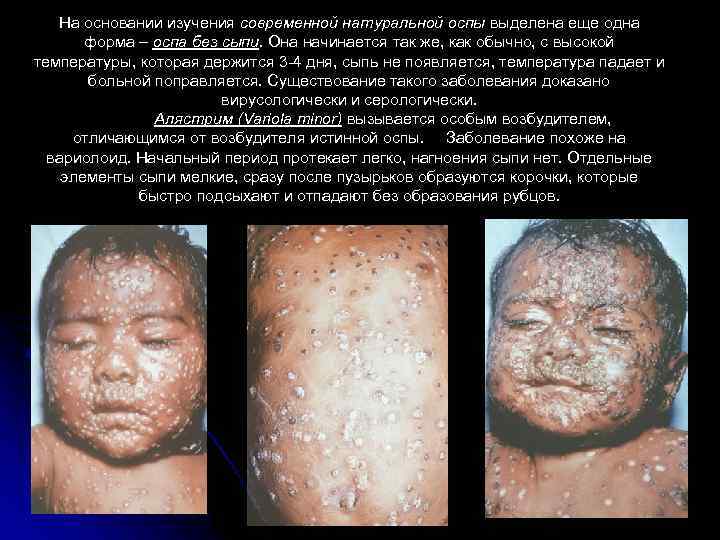 На основании изучения современной натуральной оспы выделена еще одна форма – оспа без сыпи. Она начинается так же, как обычно, с высокой температуры, которая держится 3 -4 дня, сыпь не появляется, температура падает и больной поправляется. Существование такого заболевания доказано вирусологически и серологически. Алястрим (Variola minor) вызывается особым возбудителем, отличающимся от возбудителя истинной оспы. Заболевание похоже на вариолоид. Начальный период протекает легко, нагноения сыпи нет. Отдельные элементы сыпи мелкие, сразу после пузырьков образуются корочки, которые быстро подсыхают и отпадают без образования рубцов.
На основании изучения современной натуральной оспы выделена еще одна форма – оспа без сыпи. Она начинается так же, как обычно, с высокой температуры, которая держится 3 -4 дня, сыпь не появляется, температура падает и больной поправляется. Существование такого заболевания доказано вирусологически и серологически. Алястрим (Variola minor) вызывается особым возбудителем, отличающимся от возбудителя истинной оспы. Заболевание похоже на вариолоид. Начальный период протекает легко, нагноения сыпи нет. Отдельные элементы сыпи мелкие, сразу после пузырьков образуются корочки, которые быстро подсыхают и отпадают без образования рубцов.
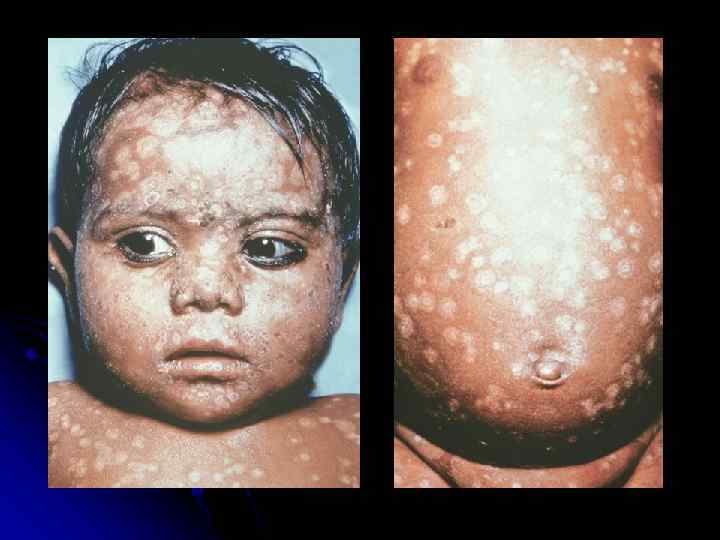
 Осложнения натуральной оспы Очень разнообразны. Часты осложнения со стороны нервной системы: энцефалиты, миелиты, невриты. У многих больных возникают гнойные осложнения, обусловленные вторичной инфекцией: абсцессы, флегмоны, лимфадениты, гнойные отиты, бронхопневмонии, абсцессы легких, плевриты, остеомиелиты, артриты, сепсис и многие другие. В последующем часто оставалась слепота, глухота и другие тяжелые последствия. В результате этого типичные клинические проявления: высыпания на коже (экзантема) и на слизистых (энантема), которые проходят определенную стадийность. Сначала образуется пятно (макула), а затем узелок (папула) и пузырек. Наполненный серозным содержимым пузырек - это везикула, а вот пузырек, наполненный гнойным содержимым называется пустулой, затем образуется язва с исходом в корочку и рубец.
Осложнения натуральной оспы Очень разнообразны. Часты осложнения со стороны нервной системы: энцефалиты, миелиты, невриты. У многих больных возникают гнойные осложнения, обусловленные вторичной инфекцией: абсцессы, флегмоны, лимфадениты, гнойные отиты, бронхопневмонии, абсцессы легких, плевриты, остеомиелиты, артриты, сепсис и многие другие. В последующем часто оставалась слепота, глухота и другие тяжелые последствия. В результате этого типичные клинические проявления: высыпания на коже (экзантема) и на слизистых (энантема), которые проходят определенную стадийность. Сначала образуется пятно (макула), а затем узелок (папула) и пузырек. Наполненный серозным содержимым пузырек - это везикула, а вот пузырек, наполненный гнойным содержимым называется пустулой, затем образуется язва с исходом в корочку и рубец.
 Лабораторная диагностика Работа с вирусом натуральной оспы проводится в строго режимных условиях по правилам, предусмотренным для особо опасных инфекций. Материалом для исследования служит содержимое элементов сыпи на коже и слизистых оболочках, отделяемое носоглотки, кровь, в летальных случаях кусочки пораженной кожи, легкого, селезенки, кровь. Экспресс -диагностика натуральной оспы заключается в обнаружении: а) вирусных частиц под электронным микроскопом; б) телец Гварниери в пораженных клетках; в) вирусного антигена с помощью РИФ, РСК, РПГА, ИФА и других специфических реакций. Выделение вируса осуществляют в куриных эмбрионах или клеточных культурах. Идентификацию вируса, выделенного из куриного эмбриона, проводят с помощью РН (на куриных эмбрионах), РСК или РТГА. Вирус, выделенный на культуре клеток, обладает гемадсорбирующей активностью по отношению к эритроцитам кур, поэтому для его идентификации используют реакцию торможения гемадсорбции и РИФ. Серологическую диагностику осуществляют с помощью РТГА, РСК, РН в куриных эмбрионах и на культурах клеток. Специфический антиген вируса оспы может быть обнаружен в мазках-отпечатках из элементов сыпи и отделяемого носоглотки с помощью непрямой иммунофлуоресценции. В материале из элементов сыпи антиген может быть определен с помощью иммунодиффузии, РСК или ИФМ. Уже после первой недели заболевания удается обнаруживать вируснейтрализующие, комплементсвязывающие антитела и гемагглютинины. Наличие комплемент-связывающих антител считается наиболее достоверным признаком оспы, так как они у вакцинированных редко сохраняются дольше 12 мес.
Лабораторная диагностика Работа с вирусом натуральной оспы проводится в строго режимных условиях по правилам, предусмотренным для особо опасных инфекций. Материалом для исследования служит содержимое элементов сыпи на коже и слизистых оболочках, отделяемое носоглотки, кровь, в летальных случаях кусочки пораженной кожи, легкого, селезенки, кровь. Экспресс -диагностика натуральной оспы заключается в обнаружении: а) вирусных частиц под электронным микроскопом; б) телец Гварниери в пораженных клетках; в) вирусного антигена с помощью РИФ, РСК, РПГА, ИФА и других специфических реакций. Выделение вируса осуществляют в куриных эмбрионах или клеточных культурах. Идентификацию вируса, выделенного из куриного эмбриона, проводят с помощью РН (на куриных эмбрионах), РСК или РТГА. Вирус, выделенный на культуре клеток, обладает гемадсорбирующей активностью по отношению к эритроцитам кур, поэтому для его идентификации используют реакцию торможения гемадсорбции и РИФ. Серологическую диагностику осуществляют с помощью РТГА, РСК, РН в куриных эмбрионах и на культурах клеток. Специфический антиген вируса оспы может быть обнаружен в мазках-отпечатках из элементов сыпи и отделяемого носоглотки с помощью непрямой иммунофлуоресценции. В материале из элементов сыпи антиген может быть определен с помощью иммунодиффузии, РСК или ИФМ. Уже после первой недели заболевания удается обнаруживать вируснейтрализующие, комплементсвязывающие антитела и гемагглютинины. Наличие комплемент-связывающих антител считается наиболее достоверным признаком оспы, так как они у вакцинированных редко сохраняются дольше 12 мес.

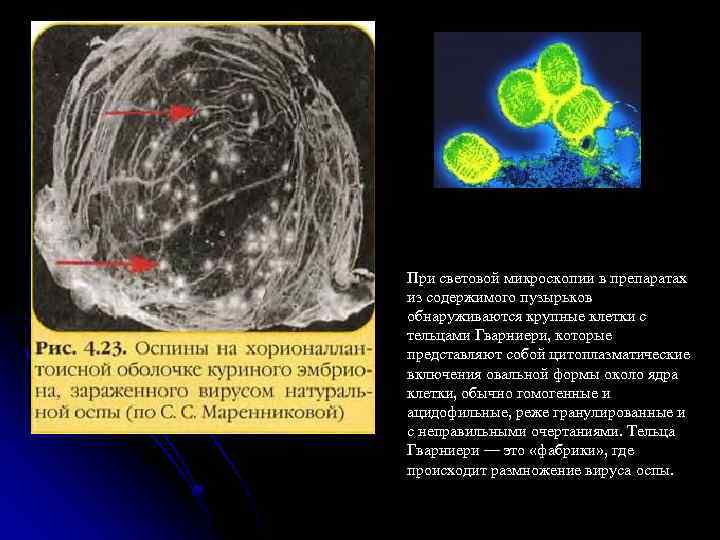 При световой микроскопии в препаратах из содержимого пузырьков обнаруживаются крупные клетки с тельцами Гварниери, которые представляют собой цитоплазматические включения овальной формы около ядра клетки, обычно гомогенные и ацидофильные, реже гранулированные и с неправильными очертаниями. Тельца Гварниери — это «фабрики» , где происходит размножение вируса оспы.
При световой микроскопии в препаратах из содержимого пузырьков обнаруживаются крупные клетки с тельцами Гварниери, которые представляют собой цитоплазматические включения овальной формы около ядра клетки, обычно гомогенные и ацидофильные, реже гранулированные и с неправильными очертаниями. Тельца Гварниери — это «фабрики» , где происходит размножение вируса оспы.
 Средства специфической профилактики Живые оспенные вакцины готовят накожным заражением телят или куриных эмбрионов вирусом вакцины (осповакцины). Повсеместная вакцинация населения привела к ликвидации натуральной оспы на земном шаре и отмене с 1980 г. обязательного оспопрививания. Поэтому оспенные вакцины необходимо использовать только по эпидемическим показаниям с целью экстренной массовой профилактики. Методы введения вакцин накожно или через рот (таблетированная форма). После вакцинации формируется прочный иммунитет. Для лечения натуральной оспы, помимо симптоматической терапии, применяли химиотерапевтический препарат метисазон. С целью специфического лечения и профилактики используется метисазон (марборан) — препарат, подавляющий внутриклеточную репродукцию вируса оспы. Он особенно эффективен на ранних стадиях заболевания и в инкубационном периоде. Использовалась вакцина, представленная живым вирусом осповакцины, выращенным на коже теленка, затем очищенным и высушенным. Хорошие результаты также давали культуральная и эмбриональная (ововакцина) живые вакцины. Для профилактики и лечения осложнений, возникающих иногда при вакцинации, применяли противооспенный донорский иммуноглобулин (10% раствор в физиологическом растворе гамма-глобулиновой фракции крови доноров, специально ревакцинированных против оспы) и иммуноглобулин крови человека, титрованный на содержание противооспенных антител.
Средства специфической профилактики Живые оспенные вакцины готовят накожным заражением телят или куриных эмбрионов вирусом вакцины (осповакцины). Повсеместная вакцинация населения привела к ликвидации натуральной оспы на земном шаре и отмене с 1980 г. обязательного оспопрививания. Поэтому оспенные вакцины необходимо использовать только по эпидемическим показаниям с целью экстренной массовой профилактики. Методы введения вакцин накожно или через рот (таблетированная форма). После вакцинации формируется прочный иммунитет. Для лечения натуральной оспы, помимо симптоматической терапии, применяли химиотерапевтический препарат метисазон. С целью специфического лечения и профилактики используется метисазон (марборан) — препарат, подавляющий внутриклеточную репродукцию вируса оспы. Он особенно эффективен на ранних стадиях заболевания и в инкубационном периоде. Использовалась вакцина, представленная живым вирусом осповакцины, выращенным на коже теленка, затем очищенным и высушенным. Хорошие результаты также давали культуральная и эмбриональная (ововакцина) живые вакцины. Для профилактики и лечения осложнений, возникающих иногда при вакцинации, применяли противооспенный донорский иммуноглобулин (10% раствор в физиологическом растворе гамма-глобулиновой фракции крови доноров, специально ревакцинированных против оспы) и иммуноглобулин крови человека, титрованный на содержание противооспенных антител.
 Основным методом профилактики натуральной оспы является оспопрививание. Прививки против натуральной оспы производят живым вирусом осповакцины, выращенной на коже теленка. В организме человека он вызывает патологический процесс, который приводит к выработке иммунитета, предохраняющего от заражения натуральной оспой. Прививки против натуральной оспы до 1980 г. были обязательными. Первичную вакцинацию проводили в возрасте от 1 года до 2 лет. Ревакцинацию проводили в возрасте 8 и 16 лет. Противопоказания те же, что и в отношении других прививок; серьезным противопоказанием были заболевания кожи. Прививку производили на наружной поверхности верхней трети плеча. На 4 -5 -й день после вакцинации на месте разрезов появляются папулы; на 6 -7 -й день они превращаются в везикулы; на 7 -9 -й день – в пустулы; с 10 -11 -го дня пустулы начинают подсыхать с образованием корочек, которые отпадают на 3 -4 -й неделе, оставляя рубчики. При отрицательном результате прививку повторяли на другой руке. При повторном отрицательном результате прививку делали через год.
Основным методом профилактики натуральной оспы является оспопрививание. Прививки против натуральной оспы производят живым вирусом осповакцины, выращенной на коже теленка. В организме человека он вызывает патологический процесс, который приводит к выработке иммунитета, предохраняющего от заражения натуральной оспой. Прививки против натуральной оспы до 1980 г. были обязательными. Первичную вакцинацию проводили в возрасте от 1 года до 2 лет. Ревакцинацию проводили в возрасте 8 и 16 лет. Противопоказания те же, что и в отношении других прививок; серьезным противопоказанием были заболевания кожи. Прививку производили на наружной поверхности верхней трети плеча. На 4 -5 -й день после вакцинации на месте разрезов появляются папулы; на 6 -7 -й день они превращаются в везикулы; на 7 -9 -й день – в пустулы; с 10 -11 -го дня пустулы начинают подсыхать с образованием корочек, которые отпадают на 3 -4 -й неделе, оставляя рубчики. При отрицательном результате прививку повторяли на другой руке. При повторном отрицательном результате прививку делали через год.
 Поствакцинальные осложнения. Оспопрививание иногда сопровождается развитием специфических осложнений с преимущественным поражением нервной системы. Энцефалиты, менингоэнцефалиты, энцефаломиелиты наблюдаются при первичной вакцинации через 8 -12 дней после прививки. Их клинические проявления те же, что и при энцефалитах другой природы. Основные осложнения с преимущественным поражением кожи следующие: 1) чрезмерно резкая местная реакция, для которой характерно появление выраженных воспалительных изменений; 2) генерализованная вакцинальная реакция, характеризующаяся высыпанием везикулезных элементов на теле вследствие гематогенного распространения вируса натуральной оспы. Развитие вторичных оспин абортивное, общее состояние обычно нарушено мало. Иногда это осложнение протекает очень тяжело; 3) вакцинальная экзема возникает при вакцинации больных экземой или при занесении на их экзематозные участки оспенного вируса от другого ребенка. Это тяжелейший процесс, протекающий с интоксикацией; описываются смертельные исходы. Поражение кожи является абсолютным противопоказанием к оспенной вакцинации; 4) побочные оспины возникают на соседних с местом прививки участках кожи вследствие распространения вируса натуральной оспы по лимфатическим путям. Течение их абортивное, без особого влияния на общее состояние; 5) аутоинокуляция – возникновение оспин на любом участке кожи и слизистых оболочек вследствие механического переноса вируса оспы ребенком или окружающими.
Поствакцинальные осложнения. Оспопрививание иногда сопровождается развитием специфических осложнений с преимущественным поражением нервной системы. Энцефалиты, менингоэнцефалиты, энцефаломиелиты наблюдаются при первичной вакцинации через 8 -12 дней после прививки. Их клинические проявления те же, что и при энцефалитах другой природы. Основные осложнения с преимущественным поражением кожи следующие: 1) чрезмерно резкая местная реакция, для которой характерно появление выраженных воспалительных изменений; 2) генерализованная вакцинальная реакция, характеризующаяся высыпанием везикулезных элементов на теле вследствие гематогенного распространения вируса натуральной оспы. Развитие вторичных оспин абортивное, общее состояние обычно нарушено мало. Иногда это осложнение протекает очень тяжело; 3) вакцинальная экзема возникает при вакцинации больных экземой или при занесении на их экзематозные участки оспенного вируса от другого ребенка. Это тяжелейший процесс, протекающий с интоксикацией; описываются смертельные исходы. Поражение кожи является абсолютным противопоказанием к оспенной вакцинации; 4) побочные оспины возникают на соседних с местом прививки участках кожи вследствие распространения вируса натуральной оспы по лимфатическим путям. Течение их абортивное, без особого влияния на общее состояние; 5) аутоинокуляция – возникновение оспин на любом участке кожи и слизистых оболочек вследствие механического переноса вируса оспы ребенком или окружающими.
 Лечение натуральной оспы при возникновении осложнения проводится в стационарах. Используется противооспенный гамма-глобулин повторно и многократно.
Лечение натуральной оспы при возникновении осложнения проводится в стационарах. Используется противооспенный гамма-глобулин повторно и многократно.
 Респираторносинцитиальный вирус (РС-вирус)
Респираторносинцитиальный вирус (РС-вирус)
 Классификация • • • Царство Вирусы (Vira) Подцарство РНК (минус-однонитевые) Семейство Раrаmухоviridae Род Metamyxovirus РС-вирус (Human respiratory syncytial virus)
Классификация • • • Царство Вирусы (Vira) Подцарство РНК (минус-однонитевые) Семейство Раrаmухоviridae Род Metamyxovirus РС-вирус (Human respiratory syncytial virus)
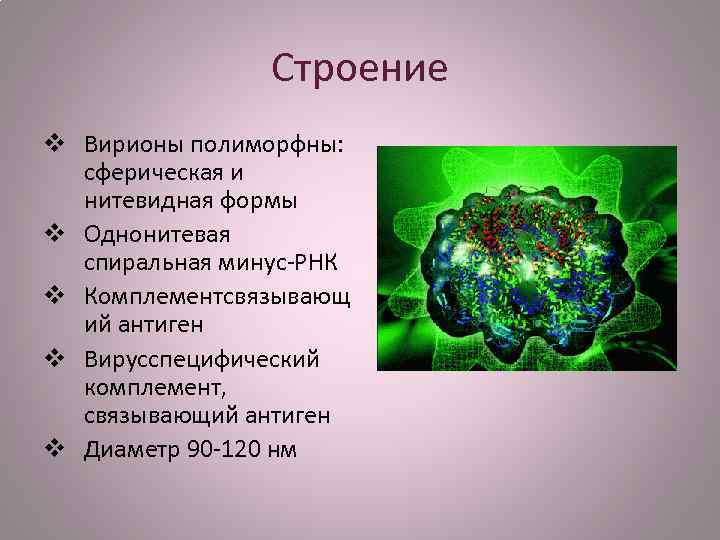 Строение v Вирионы полиморфны: сферическая и нитевидная формы v Однонитевая спиральная минус-РНК v Комплементсвязывающ ий антиген v Вирусспецифический комплемент, связывающий антиген v Диаметр 90 -120 нм
Строение v Вирионы полиморфны: сферическая и нитевидная формы v Однонитевая спиральная минус-РНК v Комплементсвязывающ ий антиген v Вирусспецифический комплемент, связывающий антиген v Диаметр 90 -120 нм
 Строение v Не обладает гемагглютининами и нейраминидазой v Гликопротеиновые шипы, отвечающие за связь с рецепторами клетки(гликопротеин G) и слияние с мембранами (гликопротеин F) v Образование синцития или псевдогигантский клеток в культуре ткани
Строение v Не обладает гемагглютининами и нейраминидазой v Гликопротеиновые шипы, отвечающие за связь с рецепторами клетки(гликопротеин G) и слияние с мембранами (гликопротеин F) v Образование синцития или псевдогигантский клеток в культуре ткани
 Строение
Строение
 Культивирование Размножается в культуре тканей He. La, Hep-2 и почки эмбриона человека Резистентность Во внешней среде нестоек, при температуре 55° инактивируется в течении 5 минут
Культивирование Размножается в культуре тканей He. La, Hep-2 и почки эмбриона человека Резистентность Во внешней среде нестоек, при температуре 55° инактивируется в течении 5 минут
 Респираторно-синцитиальная инфекция Острое вирусное заболевание, характеризующееся явлениями умеренной интоксикации и поражением преимущественно нижних отделов органов дыхания с частым развитием бронхитов, бронхиолитов, пневмоний
Респираторно-синцитиальная инфекция Острое вирусное заболевание, характеризующееся явлениями умеренной интоксикации и поражением преимущественно нижних отделов органов дыхания с частым развитием бронхитов, бронхиолитов, пневмоний
 Эпидемиология § Источник инфекции – больной в остром периоде болезни § Путь – воздушнокапельный § Восприимчивый коллектив – любой человек, чаще дети раннего возраста
Эпидемиология § Источник инфекции – больной в остром периоде болезни § Путь – воздушнокапельный § Восприимчивый коллектив – любой человек, чаще дети раннего возраста
 Патогенез Инкубационный период 4 -5 суток Адсорбция Слияние мембран Освобождение РНК Синтез РНК и вирусных белков Сборка вирионов Выход вирусных частиц Гибель клетки
Патогенез Инкубационный период 4 -5 суток Адсорбция Слияние мембран Освобождение РНК Синтез РНК и вирусных белков Сборка вирионов Выход вирусных частиц Гибель клетки
 Патогенез v. Развиваются воспалительные реакции на слизистой оболочке носа, глотки, бронхов, бронхиол, паренхиме легких v. Образование иммунных комплексов и развитие аутоиммуннопатологии v. Отеки, утолщается стенка бронха, закупоривается просвет бронхов слизью и клетками слущенного эпителия v. Ателектаз, эмфизема v. Присоединение вторичных бактериальных инфекций
Патогенез v. Развиваются воспалительные реакции на слизистой оболочке носа, глотки, бронхов, бронхиол, паренхиме легких v. Образование иммунных комплексов и развитие аутоиммуннопатологии v. Отеки, утолщается стенка бронха, закупоривается просвет бронхов слизью и клетками слущенного эпителия v. Ателектаз, эмфизема v. Присоединение вторичных бактериальных инфекций
 Клиника v. У взрослых протекает в виде легкого ОРЗ, у детей первых 6 месяцев жизни развиваются тяжелые бронхиолиты и пневмония v. Умеренная головная боль v. Вялость v. Субфебрильная температура тела v. Ринит v. Сухой, продолжительный, приступообразный кашель
Клиника v. У взрослых протекает в виде легкого ОРЗ, у детей первых 6 месяцев жизни развиваются тяжелые бронхиолиты и пневмония v. Умеренная головная боль v. Вялость v. Субфебрильная температура тела v. Ринит v. Сухой, продолжительный, приступообразный кашель
 Лабораторная диагностика Исследуемый материал: смыв из носоглотки, сыворотка крови. 1. Экспресс-диагностика. Реакция прямой иммунофлюоресценции. 2. Вирусологический метод. • Выделение вируса осуществляется в культурах клеток почек обезьян «МК-2» , Hela, Hep-2 или почки эмбриона человека. • Индикация осуществляется по цитопатическому действию вируса – образование синцития. • Идентификация осуществляется с помощью иммунных сывороток в РИФ, РН, РСК. 3. Серодиагностика (основной метод). • Исследуют парные сыворотки, взятые с интервалом 10 -14 дней, при помощи РН, РСК, РПГА. Диагностическим является нарастание титра антител в 4 раза и более.
Лабораторная диагностика Исследуемый материал: смыв из носоглотки, сыворотка крови. 1. Экспресс-диагностика. Реакция прямой иммунофлюоресценции. 2. Вирусологический метод. • Выделение вируса осуществляется в культурах клеток почек обезьян «МК-2» , Hela, Hep-2 или почки эмбриона человека. • Индикация осуществляется по цитопатическому действию вируса – образование синцития. • Идентификация осуществляется с помощью иммунных сывороток в РИФ, РН, РСК. 3. Серодиагностика (основной метод). • Исследуют парные сыворотки, взятые с интервалом 10 -14 дней, при помощи РН, РСК, РПГА. Диагностическим является нарастание титра антител в 4 раза и более.
 Специфическая профилактика и терапия отсутствует.
Специфическая профилактика и терапия отсутствует.


