Коклюш+паротит.ppt
- Количество слайдов: 26
 Смоленская государственная медицинская академия Кафедра детских инфекций КОКЛЮШ зав. кафедрой, доцент Грекова А. И.
Смоленская государственная медицинская академия Кафедра детских инфекций КОКЛЮШ зав. кафедрой, доцент Грекова А. И.
 • Коклюш - острое инфекционное заболевание, вызываемое коклюшной палочкой, передающееся воздушно - капельным путём, характеризующееся приступообразным судорожным кашлем. ЭТИОЛОГИЯ • Возбудитель коклюша - грамотрицательная, гемолитическая палочка, неподвижная, не образующая капсул и спор, неустойчивая во внешней среде. • Коклюшная палочка образует экзотоксин (коклюшный токсин, лимфоцитозстимулирующий фактор), имеющий основное значение в патогенезе.
• Коклюш - острое инфекционное заболевание, вызываемое коклюшной палочкой, передающееся воздушно - капельным путём, характеризующееся приступообразным судорожным кашлем. ЭТИОЛОГИЯ • Возбудитель коклюша - грамотрицательная, гемолитическая палочка, неподвижная, не образующая капсул и спор, неустойчивая во внешней среде. • Коклюшная палочка образует экзотоксин (коклюшный токсин, лимфоцитозстимулирующий фактор), имеющий основное значение в патогенезе.
 ЭПИДЕМИОЛОГИЯ Источником инфекции является больной человек, который становится опасным для окружающих с последних дней инкубации. Степень заразности зависит от выраженности кашля, способствующего выбрасыванию инфицированного секрета дыхательных путей. Индекс контагиозности - 0, 7 - 0, 8. Среди заболевших преобладают подростки, взрослые и дети первых месяцев жизни.
ЭПИДЕМИОЛОГИЯ Источником инфекции является больной человек, который становится опасным для окружающих с последних дней инкубации. Степень заразности зависит от выраженности кашля, способствующего выбрасыванию инфицированного секрета дыхательных путей. Индекс контагиозности - 0, 7 - 0, 8. Среди заболевших преобладают подростки, взрослые и дети первых месяцев жизни.
 - ПАТОГЕНЕЗ Входные ворота слизистая верхних дыхательных путей - Бактериемии у больных коклюшем не бывает, основная роль принадлежит экзотоксину. - Коклюшный токсин вызывает спазм бронхов и повышение тонуса периферических сосудов кожи, генерализованный сосудистый спазм – артериальная гипертензия - Коклюшная палочка и продукты её жизнедеятельности вызывают длительное раздражение рецепторов афферентных волокон блуждающего нерва, импульсы с которых направляются в ЦНС, в дыхательный центр – формируется доминантный очаг.
- ПАТОГЕНЕЗ Входные ворота слизистая верхних дыхательных путей - Бактериемии у больных коклюшем не бывает, основная роль принадлежит экзотоксину. - Коклюшный токсин вызывает спазм бронхов и повышение тонуса периферических сосудов кожи, генерализованный сосудистый спазм – артериальная гипертензия - Коклюшная палочка и продукты её жизнедеятельности вызывают длительное раздражение рецепторов афферентных волокон блуждающего нерва, импульсы с которых направляются в ЦНС, в дыхательный центр – формируется доминантный очаг.
 Основные признаки доминантного очага: • Повышенная возбудимость дыхательного центра и способность суммировать раздражения; • Способность специфического ответа на неспецифический раздражитель, любые раздражители могут приводить к возникновению судорожного кашля; • • Возможность иррадиации возбуждения на соседние центры (рвотный, сосудистый, центр скелетной мускулатуры); Стойкость; Инертность; Возможность перехода доминантного очага в состояние парабиоза.
Основные признаки доминантного очага: • Повышенная возбудимость дыхательного центра и способность суммировать раздражения; • Способность специфического ответа на неспецифический раздражитель, любые раздражители могут приводить к возникновению судорожного кашля; • • Возможность иррадиации возбуждения на соседние центры (рвотный, сосудистый, центр скелетной мускулатуры); Стойкость; Инертность; Возможность перехода доминантного очага в состояние парабиоза.
 КЛАССИФИКАЦИЯ КОКЛЮША • По типу: • • • 1. Типичные. 2. Атипичные: • абортивная; • стёртая; • бессимптомная; • транзиторное бактерионосительство • По тяжести: • • • 1. Лёгкая форма. 2. Среднетяжёлая форма. 3. Тяжёлая форма. • КРИТЕРИИ ТЯЖЕСТИ • • выраженность симптомов кислородной недостаточности; • частота и характер приступов судорожного кашля; • наличие рвоты после судорожного кашля; • состояние ребёнка в межприступном периоде; • выраженность отёчного синдрома; • наличие специфических и неспецифических осложнений; • выраженность гематологических изменений. • По течению (по характеру): • • • 1. Гладкое. 2. Негладкое: • с осложнениями; • с наслоением вторичной инфекции; • с обострением хронических заболеваний.
КЛАССИФИКАЦИЯ КОКЛЮША • По типу: • • • 1. Типичные. 2. Атипичные: • абортивная; • стёртая; • бессимптомная; • транзиторное бактерионосительство • По тяжести: • • • 1. Лёгкая форма. 2. Среднетяжёлая форма. 3. Тяжёлая форма. • КРИТЕРИИ ТЯЖЕСТИ • • выраженность симптомов кислородной недостаточности; • частота и характер приступов судорожного кашля; • наличие рвоты после судорожного кашля; • состояние ребёнка в межприступном периоде; • выраженность отёчного синдрома; • наличие специфических и неспецифических осложнений; • выраженность гематологических изменений. • По течению (по характеру): • • • 1. Гладкое. 2. Негладкое: • с осложнениями; • с наслоением вторичной инфекции; • с обострением хронических заболеваний.
 • • ДИАГНОСТИКА Опорно- диагностические признаки коклюша в предсудорожный период: контакт с больным коклюшем или длительно кашляющим; постепенное начало болезни; нормальная температура тела; удовлетворительное состояние и самочувствие ребёнка; сухой, навязчивый, постепенно усиливающийся кашель; усиление кашля, несмотря на проводимую симптоматическую терапию; отсутствие других катаральных явлений; отсутствие патологических аускультативных и перкуторных данных в лёгких.
• • ДИАГНОСТИКА Опорно- диагностические признаки коклюша в предсудорожный период: контакт с больным коклюшем или длительно кашляющим; постепенное начало болезни; нормальная температура тела; удовлетворительное состояние и самочувствие ребёнка; сухой, навязчивый, постепенно усиливающийся кашель; усиление кашля, несмотря на проводимую симптоматическую терапию; отсутствие других катаральных явлений; отсутствие патологических аускультативных и перкуторных данных в лёгких.
 • • • ДИАГНОСТИКА Опорно- диагностические признаки коклюша в судорожный период: • характер эпиданамнеза; , • приступообразный судорожный кашель (патогномоничный симптом); • отсутствие других катаральных явлений; • нормальная температура тела; • удовлетворительное самочувствие больного (в межприступный период); • характерный внешний вид больного (пастозность век, одутловатость лица); • наличие признаков кислородной недостаточности; • надрыв или язвочка уздечки языка (патогномонический симптом); • выраженные патологические аускультативные и перкуторные данные в лёгких.
• • • ДИАГНОСТИКА Опорно- диагностические признаки коклюша в судорожный период: • характер эпиданамнеза; , • приступообразный судорожный кашель (патогномоничный симптом); • отсутствие других катаральных явлений; • нормальная температура тела; • удовлетворительное самочувствие больного (в межприступный период); • характерный внешний вид больного (пастозность век, одутловатость лица); • наличие признаков кислородной недостаточности; • надрыв или язвочка уздечки языка (патогномонический симптом); • выраженные патологические аускультативные и перкуторные данные в лёгких.
 Особенности коклюша у детей раннего возраста - Инкубационный и предсудорожный период укорочены до 1 -2 дней - Период судорожного кашля удлинен до 6 -8 недель - Преобладание тяжелых и среднетяжелых форм - У новорожденных и особенно недоношенных – кашель выражен слабее, малозвучный, без резкой гиперемии лица, но с цианозом и апноэ - Мокроты при кашле выделяется меньше, т. к. дети её заглатывают, возможно выделение слизи из носа - Эквиваленты приступов кашля: чихание, немотивированный плач, крик. - Характерен геморрагический синдром (кровоизлияния в ЦНС, склеры и кожу). - Апноэ могут возникать и вне приступов кашля – во сне, после еды
Особенности коклюша у детей раннего возраста - Инкубационный и предсудорожный период укорочены до 1 -2 дней - Период судорожного кашля удлинен до 6 -8 недель - Преобладание тяжелых и среднетяжелых форм - У новорожденных и особенно недоношенных – кашель выражен слабее, малозвучный, без резкой гиперемии лица, но с цианозом и апноэ - Мокроты при кашле выделяется меньше, т. к. дети её заглатывают, возможно выделение слизи из носа - Эквиваленты приступов кашля: чихание, немотивированный плач, крик. - Характерен геморрагический синдром (кровоизлияния в ЦНС, склеры и кожу). - Апноэ могут возникать и вне приступов кашля – во сне, после еды
 • ЛАБОРАТОРНАЯ ДИАГНОСТИКА • • Бактериологический метод - выделение возбудителя из слизи задней стенки глотки. Посев проводят на среду Борде -Жангу (картофельно глицериновый агар с добавлением крови и пенициллина с целью подавления кокковой флоры) или КУА (казеиново - угольный агар). • • Серологический метод: РПГА, РА. Диагностический титр при однократном обследовании - 1: 80; наибольшее значение имеет нарастание титра специфических антител в парных сыворотках. • • Метод иммуноферментного анализа — определяют в крови антитела класса Ig. G (в поздние сроки болезни). • • С помощью экспресс - методов (иммунофлюоресцентный, латексной микроагглютинации) выявляют антигены коклюшной палочки в слизи задней стенки глотки. Высокоспецифичным является молекулярный метод - ПЦР (полимеразная цепная реакция). • • Гематологический метод: в крови выявляют лейкоцитоз с лимфоцитозом (или изолированный лимфоцитоз) при нормальной СОЭ.
• ЛАБОРАТОРНАЯ ДИАГНОСТИКА • • Бактериологический метод - выделение возбудителя из слизи задней стенки глотки. Посев проводят на среду Борде -Жангу (картофельно глицериновый агар с добавлением крови и пенициллина с целью подавления кокковой флоры) или КУА (казеиново - угольный агар). • • Серологический метод: РПГА, РА. Диагностический титр при однократном обследовании - 1: 80; наибольшее значение имеет нарастание титра специфических антител в парных сыворотках. • • Метод иммуноферментного анализа — определяют в крови антитела класса Ig. G (в поздние сроки болезни). • • С помощью экспресс - методов (иммунофлюоресцентный, латексной микроагглютинации) выявляют антигены коклюшной палочки в слизи задней стенки глотки. Высокоспецифичным является молекулярный метод - ПЦР (полимеразная цепная реакция). • • Гематологический метод: в крови выявляют лейкоцитоз с лимфоцитозом (или изолированный лимфоцитоз) при нормальной СОЭ.
 ОСЛОЖНЕНИЯ Специфические: -эмфизема лёгких, эмфизема средостения и подкожной клетчатки, ателектазы, коклюшная пневмония, нарушения ритма дыхания (задержки дыхания - апноэ до 30 с и остановки - апноэ более 30 с). -нарушение мозгового кровообращения, кровотечения (из носа, заднеглоточного пространства, бронхов, наружного слухового прохода), кровоизлияния (в кожу и слизистые оболочки, склеру и сетчатку глаз, головной и спинной мозг), грыжи (пупочная, паховая). -выпадение слизистой оболочки прямой кишки. -разрывы барабанной перепонки и диафрагмы. Неспецифические: осложнения обусловлены наслоением вторичной бактериальной флоры (пневмония, бронхит, ангина, лимфаденит, отит и др. ).
ОСЛОЖНЕНИЯ Специфические: -эмфизема лёгких, эмфизема средостения и подкожной клетчатки, ателектазы, коклюшная пневмония, нарушения ритма дыхания (задержки дыхания - апноэ до 30 с и остановки - апноэ более 30 с). -нарушение мозгового кровообращения, кровотечения (из носа, заднеглоточного пространства, бронхов, наружного слухового прохода), кровоизлияния (в кожу и слизистые оболочки, склеру и сетчатку глаз, головной и спинной мозг), грыжи (пупочная, паховая). -выпадение слизистой оболочки прямой кишки. -разрывы барабанной перепонки и диафрагмы. Неспецифические: осложнения обусловлены наслоением вторичной бактериальной флоры (пневмония, бронхит, ангина, лимфаденит, отит и др. ).

 ПРОФИЛАКТИКА Специфическая профилактика коклюша осуществляется с 1959 г. Для создания активного иммунитета применяют АКДС, тетракок, инфанрикс. Коклюшный компонент вакцин состоит из убитых возбудителей коклюша. Первичную вакцинацию АКДС-вакциной проводят детям трехкратно в возрасте 3; 4, 5 и 6 мес. По 0, 5 мл в/м, ревакцинацию - через 1 1/2 - 2 года. Неспецифическая профилактика: необходимо разобщить больного со сверстниками на 25 - 30 дней с момента заболевания. Для детей в возрасте до 7 лет, бывших в контакте с больными и ранее не болевших коклюшем и не привитых (при отсутствии у них кашля), устанавливается карантин сроком на 14 дней от момента последнего контакта с больным. В очаге проводят общие профилактические мероприятия (проветривание, обеззараживание посуды, носовых платков и др. ).
ПРОФИЛАКТИКА Специфическая профилактика коклюша осуществляется с 1959 г. Для создания активного иммунитета применяют АКДС, тетракок, инфанрикс. Коклюшный компонент вакцин состоит из убитых возбудителей коклюша. Первичную вакцинацию АКДС-вакциной проводят детям трехкратно в возрасте 3; 4, 5 и 6 мес. По 0, 5 мл в/м, ревакцинацию - через 1 1/2 - 2 года. Неспецифическая профилактика: необходимо разобщить больного со сверстниками на 25 - 30 дней с момента заболевания. Для детей в возрасте до 7 лет, бывших в контакте с больными и ранее не болевших коклюшем и не привитых (при отсутствии у них кашля), устанавливается карантин сроком на 14 дней от момента последнего контакта с больным. В очаге проводят общие профилактические мероприятия (проветривание, обеззараживание посуды, носовых платков и др. ).
 Смоленская государственная медицинская академия Кафедра детских инфекционных заболеваний Паротитная инфекция зав. кафедрой, доцент, к. м. н. Грекова А. И.
Смоленская государственная медицинская академия Кафедра детских инфекционных заболеваний Паротитная инфекция зав. кафедрой, доцент, к. м. н. Грекова А. И.



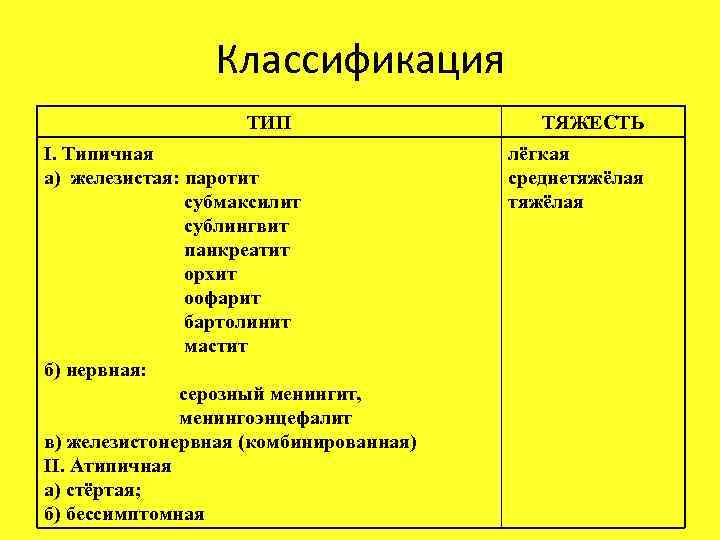 Классификация ТИП I. Типичная а) железистая: паротит субмаксилит сублингвит панкреатит орхит оофарит бартолинит мастит б) нервная: серозный менингит, менингоэнцефалит в) железистонервная (комбинированная) II. Атипичная а) стёртая; б) бессимптомная ТЯЖЕСТЬ лёгкая среднетяжёлая
Классификация ТИП I. Типичная а) железистая: паротит субмаксилит сублингвит панкреатит орхит оофарит бартолинит мастит б) нервная: серозный менингит, менингоэнцефалит в) железистонервная (комбинированная) II. Атипичная а) стёртая; б) бессимптомная ТЯЖЕСТЬ лёгкая среднетяжёлая
 Паротит - Инкубационный период 11 -26 дней - Острое начало, подъём t тела до 39 -40, озноб - Шум в ушах, боль при открывании рта и жевании - Припухлость околоушной железы с одной стороны (через 1 -2 дня – с другой) - Болезненность за мочкой уха (с-м Филатова) - Распространение отека на щеку, шею, сосцевидный отросток. Максимум к 3 -5 дню болезни, исчезает на 6 -9 день - На слизистой щек в области околоушного протока – краснота и припухлость (с-м Мурсона)
Паротит - Инкубационный период 11 -26 дней - Острое начало, подъём t тела до 39 -40, озноб - Шум в ушах, боль при открывании рта и жевании - Припухлость околоушной железы с одной стороны (через 1 -2 дня – с другой) - Болезненность за мочкой уха (с-м Филатова) - Распространение отека на щеку, шею, сосцевидный отросток. Максимум к 3 -5 дню болезни, исчезает на 6 -9 день - На слизистой щек в области околоушного протока – краснота и припухлость (с-м Мурсона)
 Субмаксилит, сублингвит - Увеличение и отек поднижнечелюстных и подъязычных слюнных желез - Может возникнуть отёк клетчатки с распространением вниз на шею - Отёчность более заметна при повороте головы больного в противоположную сторону - При сублингвите – отек и болезненность в подбородочной области
Субмаксилит, сублингвит - Увеличение и отек поднижнечелюстных и подъязычных слюнных желез - Может возникнуть отёк клетчатки с распространением вниз на шею - Отёчность более заметна при повороте головы больного в противоположную сторону - При сублингвите – отек и болезненность в подбородочной области
 Паротитный орхит - Возникает на 5 -6 день на фоне уменьшения припухлости околоушной железы - Повышение t тела до 40 С, озноб, головная боль, возможна рвота - Увеличение яичек, отечность - Боль в яичках и паховой области - Возможно развитие орхиэпидидимита, нарушение сперматогенеза
Паротитный орхит - Возникает на 5 -6 день на фоне уменьшения припухлости околоушной железы - Повышение t тела до 40 С, озноб, головная боль, возможна рвота - Увеличение яичек, отечность - Боль в яичках и паховой области - Возможно развитие орхиэпидидимита, нарушение сперматогенеза
 Панкреатит - Частота встречаемости – 20 -40% - Возникает на 4 -6 день болезни - Высокая температура тела - Опоясывающие боли в верхней части живота - Тошнота, рвота, снижение аппетита - Может иметь латентное течение и подтверждается лабораторными данными
Панкреатит - Частота встречаемости – 20 -40% - Возникает на 4 -6 день болезни - Высокая температура тела - Опоясывающие боли в верхней части живота - Тошнота, рвота, снижение аппетита - Может иметь латентное течение и подтверждается лабораторными данными
 Поражение ЦНС (менингиты и менингоэнцефалиты) - Возникают на 3 -6 день болезни - Повышение t тела, резкая головная боль, рвота, бессонница - Положительные с-мы Брудзинского, Кернига, ригидность мышц затылка - Энцефалитические реакции: нарушение сознания, судороги, бред - Возможна очаговая симптоматика - В СМЖ – лимфоцитоз, небольшое увеличение белка
Поражение ЦНС (менингиты и менингоэнцефалиты) - Возникают на 3 -6 день болезни - Повышение t тела, резкая головная боль, рвота, бессонница - Положительные с-мы Брудзинского, Кернига, ригидность мышц затылка - Энцефалитические реакции: нарушение сознания, судороги, бред - Возможна очаговая симптоматика - В СМЖ – лимфоцитоз, небольшое увеличение белка
 Лабораторная диагностика - Серологическая диагностика РТГА и РСК - Диагностический титр РСК – 1: 80 - Четырехкратное нарастание титров антигемагглютининов в процессе заболевания считается диагностическим - Твердофазный иммуноферментный анализ - Внутрикожная проба с паротитным антигеном (выявление стертых форм)
Лабораторная диагностика - Серологическая диагностика РТГА и РСК - Диагностический титр РСК – 1: 80 - Четырехкратное нарастание титров антигемагглютининов в процессе заболевания считается диагностическим - Твердофазный иммуноферментный анализ - Внутрикожная проба с паротитным антигеном (выявление стертых форм)
 Лечение - Постельный режим 7 -10 дней Обильное питьё, щадящая диета Сухое тепло в область слюнных желез Симптоматическая терапия: жаропонижающие, химические ингибиторы ферментов, десенсибилизирующая терапия - При орхите: постельный режим, в первые дни местно холодовые процедуры, затем сухое тепло - Этиотропная терапия – Виферон, Неовир
Лечение - Постельный режим 7 -10 дней Обильное питьё, щадящая диета Сухое тепло в область слюнных желез Симптоматическая терапия: жаропонижающие, химические ингибиторы ферментов, десенсибилизирующая терапия - При орхите: постельный режим, в первые дни местно холодовые процедуры, затем сухое тепло - Этиотропная терапия – Виферон, Неовир
 Профилактика - Изоляция больных до исчезновения клиники - В организованных коллективах карантин на 21 день - Дезинфекция в очагах заражения не проводится - Специфическая профилактика проводится живой паротитной вакциной 12 мес. , 6 лет
Профилактика - Изоляция больных до исчезновения клиники - В организованных коллективах карантин на 21 день - Дезинфекция в очагах заражения не проводится - Специфическая профилактика проводится живой паротитной вакциной 12 мес. , 6 лет


