smeshannye_distrofii.ppt-1281073744.ppt
- Количество слайдов: 108
 Смешанные дистрофии Cмешанными называют дистрофии, при которых структурные проявления нарушений метаболизма выражены как в паренхиматозных, так и в стромальных тканях. К смешанным дистрофиям относятся нарушения обмена сложных белков: 1. хромопротеидов, 2. нуклеопротеидов, 3. липопротеидов; а также минералов.
Смешанные дистрофии Cмешанными называют дистрофии, при которых структурные проявления нарушений метаболизма выражены как в паренхиматозных, так и в стромальных тканях. К смешанным дистрофиям относятся нарушения обмена сложных белков: 1. хромопротеидов, 2. нуклеопротеидов, 3. липопротеидов; а также минералов.

 Нарушения обмена хромопротеидов (эндогенные пигментации) Хромопротеиды - окрашенные белки, или эндогенные пигменты, играют важную роль в жизни организма. 1. осуществление дыхания (гемоглобин, цитохромы), 2. выработка секретов (желчь) и инкретов (серотонин), 3. защита организма от воздействия лучевой энергии (меланин), 4. пополнение запасов железа (ферритин), 5. баланс витаминов (липохромы) и т. д.
Нарушения обмена хромопротеидов (эндогенные пигментации) Хромопротеиды - окрашенные белки, или эндогенные пигменты, играют важную роль в жизни организма. 1. осуществление дыхания (гемоглобин, цитохромы), 2. выработка секретов (желчь) и инкретов (серотонин), 3. защита организма от воздействия лучевой энергии (меланин), 4. пополнение запасов железа (ферритин), 5. баланс витаминов (липохромы) и т. д.
 Нарушения обмена хромопротеидов (классификация) Эндогенные пигменты принято делить на 3 группы: 1. гемоглобиногенные, представляющие собой различные производные гемоглобина, 2. протеиногенные, или тирозиногенные, связанные с обменом тирозина, 3. липидогенные, или липопигменты, образующиеся при обмене жиров.
Нарушения обмена хромопротеидов (классификация) Эндогенные пигменты принято делить на 3 группы: 1. гемоглобиногенные, представляющие собой различные производные гемоглобина, 2. протеиногенные, или тирозиногенные, связанные с обменом тирозина, 3. липидогенные, или липопигменты, образующиеся при обмене жиров.
 В норме гемоглобин проходит ряд циклических превращений, обеспечивающих его ресинтез и образование необходимых для организма продуктов. В результате физиологического распада эритроцитов и гемоглобина образуются пигменты ферритин, гемосидерин и билирубин.
В норме гемоглобин проходит ряд циклических превращений, обеспечивающих его ресинтез и образование необходимых для организма продуктов. В результате физиологического распада эритроцитов и гемоглобина образуются пигменты ферритин, гемосидерин и билирубин.
 В патологических условиях гемолиз может быть резко усилен и осуществляться как в циркулирующей крови (интраваскулярно), так и в очагах кровоизлияний (экстраваскулярно). В этих условиях, помимо увеличения образующихся в норме гемоглобиногенных пигментов, может появляться ряд новых пигментов - гематоидин, гематины и порфирин.
В патологических условиях гемолиз может быть резко усилен и осуществляться как в циркулирующей крови (интраваскулярно), так и в очагах кровоизлияний (экстраваскулярно). В этих условиях, помимо увеличения образующихся в норме гемоглобиногенных пигментов, может появляться ряд новых пигментов - гематоидин, гематины и порфирин.
 Ферритин - железопротеид, содержащий до 23% железа. Железо ферритина связано с белком, который носит название апоферритина. В норме ферритин обладает дисульфидной группой. Это неактивная (окисленная) форма ферритина - SS-ферритин. При недостаточности кислорода происходит восстановление ферритина в активную форму - SHферритин, который обладает вазопаралитическими и гипотензивными свойствами.
Ферритин - железопротеид, содержащий до 23% железа. Железо ферритина связано с белком, который носит название апоферритина. В норме ферритин обладает дисульфидной группой. Это неактивная (окисленная) форма ферритина - SS-ферритин. При недостаточности кислорода происходит восстановление ферритина в активную форму - SHферритин, который обладает вазопаралитическими и гипотензивными свойствами.
 Ферритин содержится в печени (депо ферритина), селезенке, костном мозге и лимфатических узлах, где обмен его связан с синтезом гемосидерина, гемоглобина и цитохромов. В условиях патологии количество ферритина может увеличиваться: 1. в тканях - при гемосидерозе, так как полимеризация ферритина ведет к образованию гемосидерина. 2. в крови (ферритинемия) обусловливает необратимость шока, сопровождающегося сосудистым коллапсом, так как SH-ферритин выступает в роли антагониста адреналина.
Ферритин содержится в печени (депо ферритина), селезенке, костном мозге и лимфатических узлах, где обмен его связан с синтезом гемосидерина, гемоглобина и цитохромов. В условиях патологии количество ферритина может увеличиваться: 1. в тканях - при гемосидерозе, так как полимеризация ферритина ведет к образованию гемосидерина. 2. в крови (ферритинемия) обусловливает необратимость шока, сопровождающегося сосудистым коллапсом, так как SH-ферритин выступает в роли антагониста адреналина.
 Гемосидерин образуется при расщеплении гема и является полимером ферритина. Он представляет собой коллоидную гидроокись железа, связанную с белками, гликозаминогликанами и липидами клетки. Клетки, в которых образуется гемосидерин, называются сидеробластами. В их сидеросомах происходит синтез гранул гемосидерина. Сидеробласты могут быть как мезенхимальной так и эпителиальной природы.
Гемосидерин образуется при расщеплении гема и является полимером ферритина. Он представляет собой коллоидную гидроокись железа, связанную с белками, гликозаминогликанами и липидами клетки. Клетки, в которых образуется гемосидерин, называются сидеробластами. В их сидеросомах происходит синтез гранул гемосидерина. Сидеробласты могут быть как мезенхимальной так и эпителиальной природы.

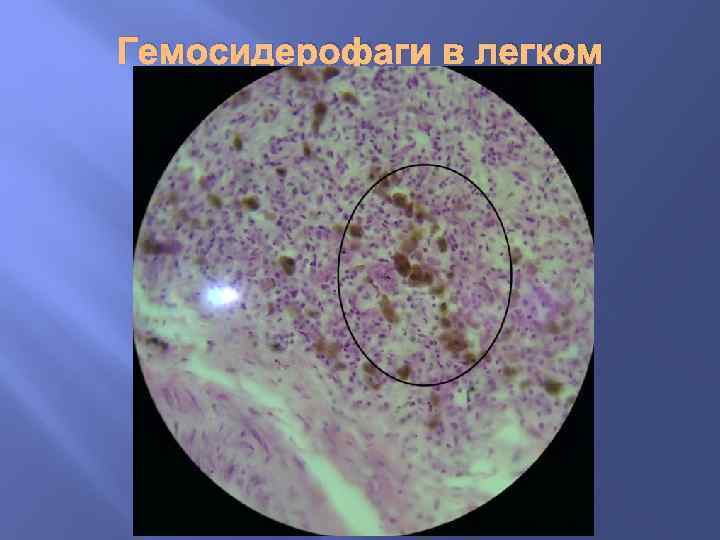 Гемосидерофаги в легком
Гемосидерофаги в легком
 Гемосидерин постоянно обнаруживается в ретикулярных и эндотелиальных клетках селезенки, печени, костного мозга, лимфатических узлах. В межклеточном веществе он подвергается фагоцитозу сидерофагами. В условиях патологии наблюдается избыточное образование гемосидерина - гемосидероз. Он может иметь как общий, так и местный характер.
Гемосидерин постоянно обнаруживается в ретикулярных и эндотелиальных клетках селезенки, печени, костного мозга, лимфатических узлах. В межклеточном веществе он подвергается фагоцитозу сидерофагами. В условиях патологии наблюдается избыточное образование гемосидерина - гемосидероз. Он может иметь как общий, так и местный характер.
 Общий гемосидероз. Общий, или распространенный, гемосидероз наблюдается при внутрисосудистом разрушении эритроцитов (интраваскулярный гемолиз) и встречается при: 1. болезнях системы кроветворения (анемии, гемобластозы), 2. интоксикациях гемолитическими ядами, 3. некоторых инфекционных заболеваниях (возвратный тиф, бруцеллез, малярия и др. ), 4. переливаниях иногруппной крови, резусконфликте и т. д.
Общий гемосидероз. Общий, или распространенный, гемосидероз наблюдается при внутрисосудистом разрушении эритроцитов (интраваскулярный гемолиз) и встречается при: 1. болезнях системы кроветворения (анемии, гемобластозы), 2. интоксикациях гемолитическими ядами, 3. некоторых инфекционных заболеваниях (возвратный тиф, бруцеллез, малярия и др. ), 4. переливаниях иногруппной крови, резусконфликте и т. д.
 Местный гемосидероз Гемосидерин образуется при всех кровоизлияниях, как мелких, так и крупных. В зависимости от условий развития местный гемосидероз может возникать в пределах не только участка ткани (гематома), но и целого органа: при ревматическом митральном пороке сердца, кардиосклерозе и др. Хронический венозный застой в легких ведет к множественным диапедезным кровоизлияниям, в связи с чем в межальвеолярных перегородках, альвеолах, лимфатических сосудах и узлах легких появляется большое число нагруженных гемосидерином клеток.
Местный гемосидероз Гемосидерин образуется при всех кровоизлияниях, как мелких, так и крупных. В зависимости от условий развития местный гемосидероз может возникать в пределах не только участка ткани (гематома), но и целого органа: при ревматическом митральном пороке сердца, кардиосклерозе и др. Хронический венозный застой в легких ведет к множественным диапедезным кровоизлияниям, в связи с чем в межальвеолярных перегородках, альвеолах, лимфатических сосудах и узлах легких появляется большое число нагруженных гемосидерином клеток.
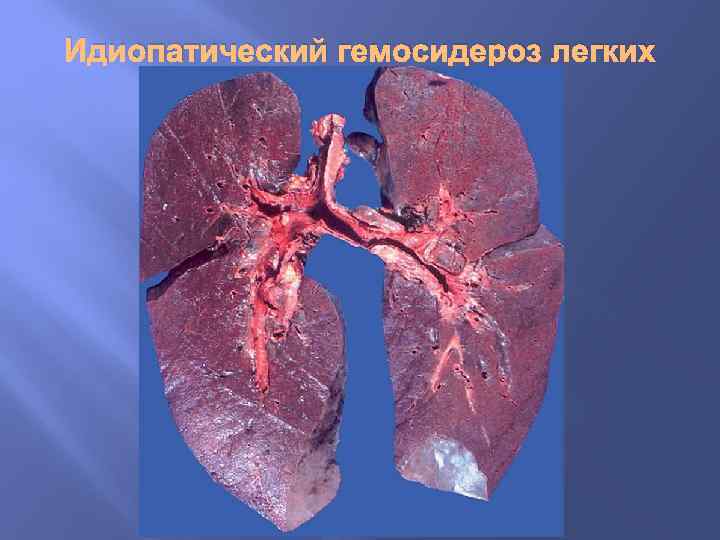 Идиопатический гемосидероз легких
Идиопатический гемосидероз легких





 Билирубин - важнейший желчный пигмент. Его образование начинается в гистиоцитарномакрофагальной системе при разрушении гемоглобина и отщеплении от него гема. Гем теряет железо и превращается в биливердин, при восстановлении которого образуется билирубин в комплексе с белком.
Билирубин - важнейший желчный пигмент. Его образование начинается в гистиоцитарномакрофагальной системе при разрушении гемоглобина и отщеплении от него гема. Гем теряет железо и превращается в биливердин, при восстановлении которого образуется билирубин в комплексе с белком.
 Билирубин Гепатоциты осуществляют захват пигмента, конъюгацию его с глюкуроновой кислотой и экскрецию в желчные капилляры. С желчью билирубин поступает в кишечник, где часть его всасывается и вновь попадает в печень, часть - выводится с калом в виде стеркобилина и мочой в виде уробилина. В норме билирубин встречается в растворенном состоянии в желчи и в небольшом количестве в плазме крови.
Билирубин Гепатоциты осуществляют захват пигмента, конъюгацию его с глюкуроновой кислотой и экскрецию в желчные капилляры. С желчью билирубин поступает в кишечник, где часть его всасывается и вновь попадает в печень, часть - выводится с калом в виде стеркобилина и мочой в виде уробилина. В норме билирубин встречается в растворенном состоянии в желчи и в небольшом количестве в плазме крови.

 Нарушение обмена билирубина связано с расстройством его образования и выделения. Это ведет к повышенному содержанию билирубина в плазме крови и желтому окрашиванию им кожи, склер, слизистых и серозных оболочек и внутренних органов - желтухе. Механизм развития желтухи различен, что позволяет выделять три ее вида: 1. надпеченочную (гемолитическую), 2. печеночную (паренхиматозную), 3. подпеченочную (механическую).
Нарушение обмена билирубина связано с расстройством его образования и выделения. Это ведет к повышенному содержанию билирубина в плазме крови и желтому окрашиванию им кожи, склер, слизистых и серозных оболочек и внутренних органов - желтухе. Механизм развития желтухи различен, что позволяет выделять три ее вида: 1. надпеченочную (гемолитическую), 2. печеночную (паренхиматозную), 3. подпеченочную (механическую).
 Надпеченочная (гемолитическая) желтуха характеризуется повышенным образованием билирубина в связи с увеличенным распадом эритроцитов. Печень в этих условиях образует большее, чем в норме, количество пигмента, однако вследствие недостаточности захвата билирубина гепатоцитами уровень его в крови остается повышенным.
Надпеченочная (гемолитическая) желтуха характеризуется повышенным образованием билирубина в связи с увеличенным распадом эритроцитов. Печень в этих условиях образует большее, чем в норме, количество пигмента, однако вследствие недостаточности захвата билирубина гепатоцитами уровень его в крови остается повышенным.
 Причины Гемолитическая желтуха наблюдается: 1. при инфекциях (сепсис, малярия, возвратный тиф) и интоксикациях (гемолитические яды), 2. при изоиммунных (гемолитическая болезнь новорожденных, переливание несовместимой крови) и аутоиммунных (гемобластозы, системные заболевания соединительной ткани) конфликтах. 3. при массивных кровоизлияниях, 4. геморрагических инфарктах в связи с избыточным поступлением билирубина в кровь.
Причины Гемолитическая желтуха наблюдается: 1. при инфекциях (сепсис, малярия, возвратный тиф) и интоксикациях (гемолитические яды), 2. при изоиммунных (гемолитическая болезнь новорожденных, переливание несовместимой крови) и аутоиммунных (гемобластозы, системные заболевания соединительной ткани) конфликтах. 3. при массивных кровоизлияниях, 4. геморрагических инфарктах в связи с избыточным поступлением билирубина в кровь.
 Причины 5. дефект эритроцитов: 5. 1. Наследственные ферментопатии (микросфероцитоз, овалоцитоз), 5. 2. гемоглобинопатии, или гемоглобинозы (талассемия, или гемоглобиноз F; серповидноклеточная анемия, или гемоглобиноз S), 5. 3. пароксизмальная ночная гемоглобинурия.
Причины 5. дефект эритроцитов: 5. 1. Наследственные ферментопатии (микросфероцитоз, овалоцитоз), 5. 2. гемоглобинопатии, или гемоглобинозы (талассемия, или гемоглобиноз F; серповидноклеточная анемия, или гемоглобиноз S), 5. 3. пароксизмальная ночная гемоглобинурия.



 Печеночная (паренхиматозная) желтуха возникает при поражении гепатоцитов, в результате чего нарушаются захват ими билирубина, конъюгация его с глюкуроновой кислотой и экскреция. Наблюдается: 1. при остром и хроническом гепатитах, 2. циррозах печени, 3. медикаментозных повреждениях и аутоинтоксикации, 4. ферментопатические печеночные желтухи, возникающие при наследственных пигментных гепатозах.
Печеночная (паренхиматозная) желтуха возникает при поражении гепатоцитов, в результате чего нарушаются захват ими билирубина, конъюгация его с глюкуроновой кислотой и экскреция. Наблюдается: 1. при остром и хроническом гепатитах, 2. циррозах печени, 3. медикаментозных повреждениях и аутоинтоксикации, 4. ферментопатические печеночные желтухи, возникающие при наследственных пигментных гепатозах.
 Подпеченочная (механическая) желтуха связана с нарушением проходимости желчных протоков, что затрудняет экскрецию и определяет регургитацию желчи. Наблюдается при: 1. желчнокаменной болезни, 2. раке желчных путей, головки поджелудочной железы и сосочка двенадцатиперстной кишки, 3. атрезии (гипоплазии) желчных путей, 4. метастазах рака в перипортальные лимфатические узлы и печень.
Подпеченочная (механическая) желтуха связана с нарушением проходимости желчных протоков, что затрудняет экскрецию и определяет регургитацию желчи. Наблюдается при: 1. желчнокаменной болезни, 2. раке желчных путей, головки поджелудочной железы и сосочка двенадцатиперстной кишки, 3. атрезии (гипоплазии) желчных путей, 4. метастазах рака в перипортальные лимфатические узлы и печень.



 Гематины представляют собой окисленную форму гема и образуются при гидролизе оксигемоглобина. Они имеют вид темнокоричневых или черных ромбовидных кристаллов или зерен, дают двойное лучепреломление в поляризованном свете (анизотропны), содержат железо, но в связанном состоянии. К выявляемым в тканях гематинам относят: 1. гемомеланин (малярийный пигмент), 2. солянокислый гематин (гемин), 3. формалиновый пигмент.
Гематины представляют собой окисленную форму гема и образуются при гидролизе оксигемоглобина. Они имеют вид темнокоричневых или черных ромбовидных кристаллов или зерен, дают двойное лучепреломление в поляризованном свете (анизотропны), содержат железо, но в связанном состоянии. К выявляемым в тканях гематинам относят: 1. гемомеланин (малярийный пигмент), 2. солянокислый гематин (гемин), 3. формалиновый пигмент.
 Гематины Гемомеланин (малярийный пигмент) возникает из простетической части гемоглобина под влиянием плазмодиев малярии, паразитирующих в эритроцитах. При малярии развивается гемомеланоз, так как при разрушении эритроцитов малярийный пигмент попадает в кровь и подвергается фагоцитозу макрофагами селезенки, печени, костного мозга, лимфатических узлов, головного мозга (при малярийной коме). Эти органы приобретают аспидно-серую окраску.
Гематины Гемомеланин (малярийный пигмент) возникает из простетической части гемоглобина под влиянием плазмодиев малярии, паразитирующих в эритроцитах. При малярии развивается гемомеланоз, так как при разрушении эритроцитов малярийный пигмент попадает в кровь и подвергается фагоцитозу макрофагами селезенки, печени, костного мозга, лимфатических узлов, головного мозга (при малярийной коме). Эти органы приобретают аспидно-серую окраску.
 Гематины Солянокислый гематин (гемин) находят в эрозиях и язвах желудка, где он возникает под воздействием на гемоглобин ферментов желудочного сока и хлористоводородной кислоты. Область дефекта слизистой оболочки желудка приобретает буро-черный цвет. Формалиновый пигмент в виде темнокоричневых игл или гранул встречается в тканях при фиксации их в кислом формалине (этот пигмент не образуется, если формалин имеет р. Н >6, 0). Его считают производным гематина.
Гематины Солянокислый гематин (гемин) находят в эрозиях и язвах желудка, где он возникает под воздействием на гемоглобин ферментов желудочного сока и хлористоводородной кислоты. Область дефекта слизистой оболочки желудка приобретает буро-черный цвет. Формалиновый пигмент в виде темнокоричневых игл или гранул встречается в тканях при фиксации их в кислом формалине (этот пигмент не образуется, если формалин имеет р. Н >6, 0). Его считают производным гематина.

 Диффузный гемомелатоз селезенки
Диффузный гемомелатоз селезенки
 Порфирины Порфирины - предшественники простетической части гемоглобина, имеющие, как и гем, то же тетрапиррольное кольцо, но лишенное железа. По химической природе порфирины близки билирубину: они растворимы в хлороформе, эфире, пиридине. В норме порфирины обнаруживаются в крови, моче, тканях. Они обладают свойством повышать чувствительность организма, прежде всего кожи, к свету и являются поэтому антагонистами меланина.
Порфирины Порфирины - предшественники простетической части гемоглобина, имеющие, как и гем, то же тетрапиррольное кольцо, но лишенное железа. По химической природе порфирины близки билирубину: они растворимы в хлороформе, эфире, пиридине. В норме порфирины обнаруживаются в крови, моче, тканях. Они обладают свойством повышать чувствительность организма, прежде всего кожи, к свету и являются поэтому антагонистами меланина.
 Порфирины При нарушениях обмена порфиринов возникают порфирии, для которых характерно увеличение содержания пигментов в крови (порфиринемия) и моче (порфиринурия), резкое повышение чувствительности к ультрафиолетовым лучам (светобоязнь, эритема, дерматит). Различают приобретенную и врожденную порфирии.
Порфирины При нарушениях обмена порфиринов возникают порфирии, для которых характерно увеличение содержания пигментов в крови (порфиринемия) и моче (порфиринурия), резкое повышение чувствительности к ультрафиолетовым лучам (светобоязнь, эритема, дерматит). Различают приобретенную и врожденную порфирии.
 Приобретенная порфирия наблюдается при интоксикациях (свинец, сульфазол, барбитураты), авитаминозах (пеллагра), пернициозной анемии, некоторых заболеваниях печени. Отмечаются нарушения функции нервной системы, повышенная чувствительность к свету, нередко развиваются желтуха, пигментация кожи, в моче обнаруживают большое количество порфиринов.
Приобретенная порфирия наблюдается при интоксикациях (свинец, сульфазол, барбитураты), авитаминозах (пеллагра), пернициозной анемии, некоторых заболеваниях печени. Отмечаются нарушения функции нервной системы, повышенная чувствительность к свету, нередко развиваются желтуха, пигментация кожи, в моче обнаруживают большое количество порфиринов.
 Врожденная порфирия Врожденная порфирия - редкое наследственное заболевание. При нарушении синтеза порфирина в эритробластах (недостаточность уропорфириногена III - косинтетазы) развивается эритропоэтическая форма. При нарушении синтеза порфирина в клетках печени (недостаточность уропорфирина III косинтетазы) - печеночная форма порфирии.
Врожденная порфирия Врожденная порфирия - редкое наследственное заболевание. При нарушении синтеза порфирина в эритробластах (недостаточность уропорфириногена III - косинтетазы) развивается эритропоэтическая форма. При нарушении синтеза порфирина в клетках печени (недостаточность уропорфирина III косинтетазы) - печеночная форма порфирии.
 Врожденная порфирия При эритропоэтической форме порфирии развивается гемолитическая анемия, поражаются нервная система и желудочно-кишечный тракт (рвота, диарея). Порфирины накапливаются в селезенке, костях и зубах, которые приобретают коричневый цвет; моча, содержащая большое количество порфиринов, становится желто-красной. При печеночной форме порфирии печень увеличивается, становится серо-коричневой, в ожиревших гепатоцитах, помимо отложений порфиринов, находят гемосидерин.
Врожденная порфирия При эритропоэтической форме порфирии развивается гемолитическая анемия, поражаются нервная система и желудочно-кишечный тракт (рвота, диарея). Порфирины накапливаются в селезенке, костях и зубах, которые приобретают коричневый цвет; моча, содержащая большое количество порфиринов, становится желто-красной. При печеночной форме порфирии печень увеличивается, становится серо-коричневой, в ожиревших гепатоцитах, помимо отложений порфиринов, находят гемосидерин.
 К протеиногенным (тирозиногенным) пигментам относят: меланин, пигмент гранул энтерохромаффинных клеток, адренохром. Накопление этих пигментов в тканях служит проявлением ряда заболеваний.
К протеиногенным (тирозиногенным) пигментам относят: меланин, пигмент гранул энтерохромаффинных клеток, адренохром. Накопление этих пигментов в тканях служит проявлением ряда заболеваний.
 Меланин и его обмен. Меланин (от греч. melas - черный) - широко распространенный буро-черный пигмент, с которым у человека связана окраска кожи, волос, глаз. Синтез меланина происходит из тирозина в клетках меланинобразующей ткани – меланоцитах (нейроэктодермального происхождения. Их предшественники -меланобласты. Под действием тирозиназы в меланосомах меланоцитов из тирозина образуется диоксифенилаланин (ДОФА), или промеланин, который полимеризуется в меланин. Клетки, фагоцитирующие меланин, называют меланофагами.
Меланин и его обмен. Меланин (от греч. melas - черный) - широко распространенный буро-черный пигмент, с которым у человека связана окраска кожи, волос, глаз. Синтез меланина происходит из тирозина в клетках меланинобразующей ткани – меланоцитах (нейроэктодермального происхождения. Их предшественники -меланобласты. Под действием тирозиназы в меланосомах меланоцитов из тирозина образуется диоксифенилаланин (ДОФА), или промеланин, который полимеризуется в меланин. Клетки, фагоцитирующие меланин, называют меланофагами.

 Меланин и его обмен. Меланоциты и меланофаги содержатся в эпидермисе, дерме, радужной и сетчатой оболочках глаз, в мягкой мозговой оболочке. Регуляция меланогенеза осуществляется: нервной системой и эндокринными железами. Стимулируют синтез меланина: меланостимулирующий гормон гипофиза, АКТГ, половые гормоны, медиаторы симпатической нервной системы, Тормозят: мелатонин и медиаторы парасимпатической нервной системы.
Меланин и его обмен. Меланоциты и меланофаги содержатся в эпидермисе, дерме, радужной и сетчатой оболочках глаз, в мягкой мозговой оболочке. Регуляция меланогенеза осуществляется: нервной системой и эндокринными железами. Стимулируют синтез меланина: меланостимулирующий гормон гипофиза, АКТГ, половые гормоны, медиаторы симпатической нервной системы, Тормозят: мелатонин и медиаторы парасимпатической нервной системы.
 Нарушения обмена меланина выражаются в усиленном его образовании или исчезновении. Эти нарушения имеют распространенный или местный характер и могут быть приобретенными или врожденными.
Нарушения обмена меланина выражаются в усиленном его образовании или исчезновении. Эти нарушения имеют распространенный или местный характер и могут быть приобретенными или врожденными.
 Распространенный приобретенный гипермеланоз (меланодермия) Часто и резко выражен при аддисоновой болезни поражение надпочечников, чаще туберкулезной или опухолевой природы. Гиперпигментация кожи при этой болезни объясняется усилением продукции АКТГ в ответ на уменьшение адреналина в крови. АКТГ стимулирует синтез меланина, в меланоцитах увеличивается количество меланосом. Меланодермия встречается еще: при эндокринных расстройствах (гипогонадизм, гипопитуитаризм), авитаминозах (пеллагра, цинга), кахексии, интоксикации углеводородами.
Распространенный приобретенный гипермеланоз (меланодермия) Часто и резко выражен при аддисоновой болезни поражение надпочечников, чаще туберкулезной или опухолевой природы. Гиперпигментация кожи при этой болезни объясняется усилением продукции АКТГ в ответ на уменьшение адреналина в крови. АКТГ стимулирует синтез меланина, в меланоцитах увеличивается количество меланосом. Меланодермия встречается еще: при эндокринных расстройствах (гипогонадизм, гипопитуитаризм), авитаминозах (пеллагра, цинга), кахексии, интоксикации углеводородами.


 Нарушения обмена меланина Распространенный врожденный гипермеланоз (пигментная ксеродерма) связан с повышенной чувствительностью кожи к ультрафиолетовым лучам и выражается в пятнистой пигментации кожи с явлениями гиперкератоза и отека. К местному приобретенному меланозу относят: 1. меланоз толстой кишки (при хронических запорах), 2. гиперпигментированные участки кожи (черный акантоз) при аденомах гипофиза, гипертиреоидизме, сахарном диабете, 3. очаговое усиленное образование меланина наблюдается в пигментных пятнах (веснушки, лентиго) и в пигментных невусах.
Нарушения обмена меланина Распространенный врожденный гипермеланоз (пигментная ксеродерма) связан с повышенной чувствительностью кожи к ультрафиолетовым лучам и выражается в пятнистой пигментации кожи с явлениями гиперкератоза и отека. К местному приобретенному меланозу относят: 1. меланоз толстой кишки (при хронических запорах), 2. гиперпигментированные участки кожи (черный акантоз) при аденомах гипофиза, гипертиреоидизме, сахарном диабете, 3. очаговое усиленное образование меланина наблюдается в пигментных пятнах (веснушки, лентиго) и в пигментных невусах.
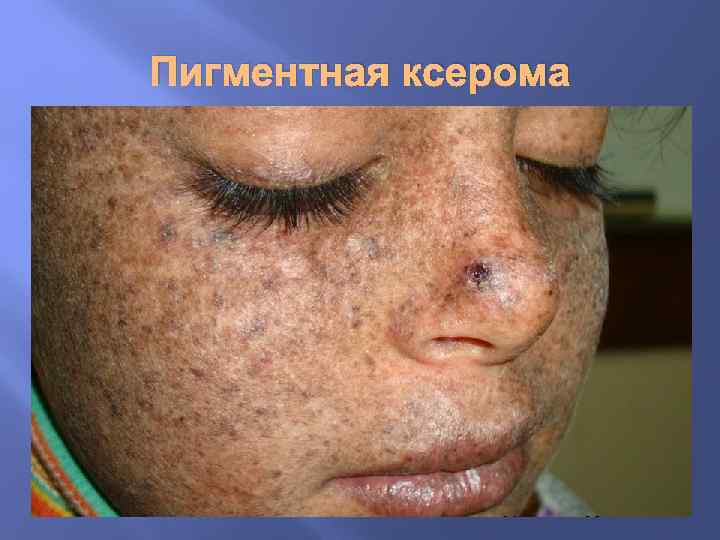 Пигментная ксерома
Пигментная ксерома
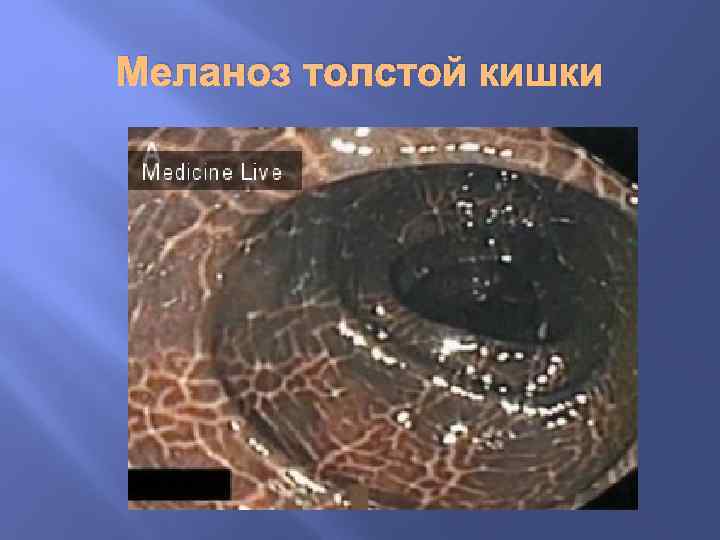 Меланоз толстой кишки
Меланоз толстой кишки


 Нарушения обмена меланина Распространенный гипомеланоз, или альбинизм (от лат. albus - белый), связан с наследственной недостаточностью тирозиназы. Альбинизм проявляется отсутствием меланина в волосяных луковицах, эпидермисе и дерме, в сетчатке и радужке. Очаговый гипомеланоз (лейкодерма, или витилиго) возникает при нарушении нейроэндокринной регуляции меланогенеза (лепра, гиперпаратиреоидизм, сахарный диабет), образовании антител к меланину (зоб Хасимото), воспалительных и некротических поражениях кожи (сифилис).
Нарушения обмена меланина Распространенный гипомеланоз, или альбинизм (от лат. albus - белый), связан с наследственной недостаточностью тирозиназы. Альбинизм проявляется отсутствием меланина в волосяных луковицах, эпидермисе и дерме, в сетчатке и радужке. Очаговый гипомеланоз (лейкодерма, или витилиго) возникает при нарушении нейроэндокринной регуляции меланогенеза (лепра, гиперпаратиреоидизм, сахарный диабет), образовании антител к меланину (зоб Хасимото), воспалительных и некротических поражениях кожи (сифилис).

 Нарушения обмена липидогенных пигментов (липопигментов) Это жиробелковые пигменты - липофусцин, пигмент недостаточности витамина Е, цероид и липохромы. Липофусцин, пигмент недостаточности витамина Е и цероид имеют одинаковые физические и химические (гистохимические) свойства, что дает право считать их разновидностями одного пигмента -липофусцина. В настоящее время липофусцином считают липопигмент лишь паренхиматозных и нервных клеток; пигмент недостаточности витамина Е разновидность липофусцина. Цероидом называют липопигмент мезенхимальных клеток, главным образом макрофагов.
Нарушения обмена липидогенных пигментов (липопигментов) Это жиробелковые пигменты - липофусцин, пигмент недостаточности витамина Е, цероид и липохромы. Липофусцин, пигмент недостаточности витамина Е и цероид имеют одинаковые физические и химические (гистохимические) свойства, что дает право считать их разновидностями одного пигмента -липофусцина. В настоящее время липофусцином считают липопигмент лишь паренхиматозных и нервных клеток; пигмент недостаточности витамина Е разновидность липофусцина. Цероидом называют липопигмент мезенхимальных клеток, главным образом макрофагов.
 Липофусцин – гликолипопротеид – зерна золотистого или коричневого цвета. Образование липофусцина происходит путем аутофагии и проходит несколько стадий. Первичные гранулы, появляются перинуклеарно в зоне наиболее активно протекающих обменных процессов. Они содержат ферменты митохондрий и рибосом (металлофлавопротеиды, цитохромы), связанные с липопротеидами их мембран.
Липофусцин – гликолипопротеид – зерна золотистого или коричневого цвета. Образование липофусцина происходит путем аутофагии и проходит несколько стадий. Первичные гранулы, появляются перинуклеарно в зоне наиболее активно протекающих обменных процессов. Они содержат ферменты митохондрий и рибосом (металлофлавопротеиды, цитохромы), связанные с липопротеидами их мембран.
 Липофусцин. Пропигмент-гранулы поступают в Аппарат Гольджи, где идет синтез гранул незрелого липофусцина. Гранулы незрелого пигмента перемещаются в периферическую зону клетки и абсорбируются там лизосомами; появляется зрелый липофусцин, обладающий высокой активностью лизосомных, а не дыхательных ферментов. Накапливающийся в лизосомах липофусцин превращается в остаточные тельца - телолизосомы.
Липофусцин. Пропигмент-гранулы поступают в Аппарат Гольджи, где идет синтез гранул незрелого липофусцина. Гранулы незрелого пигмента перемещаются в периферическую зону клетки и абсорбируются там лизосомами; появляется зрелый липофусцин, обладающий высокой активностью лизосомных, а не дыхательных ферментов. Накапливающийся в лизосомах липофусцин превращается в остаточные тельца - телолизосомы.
 Нарушения обмена. В условиях патологии содержание липофусцина в клетках может резко увеличиваться. Это липофусциноз. Он может быть вторичным и первичным (наследственным). Вторичный липофусциноз развивается в старости, при истощающих заболеваниях, ведущих к кахексии (бурая атрофия миокарда, печени), при повышении функциональной нагрузки (липофусциноз миокарда при пороке сердца, печени - при язвенной болезни желудка и двенадцатиперстной кишки), при злоупотреблении некоторыми лекарствами (анальгетики), при недостаточности витамина Е.
Нарушения обмена. В условиях патологии содержание липофусцина в клетках может резко увеличиваться. Это липофусциноз. Он может быть вторичным и первичным (наследственным). Вторичный липофусциноз развивается в старости, при истощающих заболеваниях, ведущих к кахексии (бурая атрофия миокарда, печени), при повышении функциональной нагрузки (липофусциноз миокарда при пороке сердца, печени - при язвенной болезни желудка и двенадцатиперстной кишки), при злоупотреблении некоторыми лекарствами (анальгетики), при недостаточности витамина Е.

 Нарушения обмена. Первичный (наследственный) липофусциноз характеризуется избирательным накоплением пигмента в клетках определенного органа или системы. Он проявляется в виде наследственного гепатоза, или доброкачественной гипербилирубинемии (синдромы Дабина-Джонсона, Жильбера, Кригера-Найяра) с избирательным липофусцинозом гепатоцитов, а также нейронального липофусциноза (синдром Бильшовского-Янского, Шпильмейера-Шегрена, Кафа), когда пигмент накапливается в нервных клетках сопровождается снижением интеллекта, судорогами, нарушением зрения.
Нарушения обмена. Первичный (наследственный) липофусциноз характеризуется избирательным накоплением пигмента в клетках определенного органа или системы. Он проявляется в виде наследственного гепатоза, или доброкачественной гипербилирубинемии (синдромы Дабина-Джонсона, Жильбера, Кригера-Найяра) с избирательным липофусцинозом гепатоцитов, а также нейронального липофусциноза (синдром Бильшовского-Янского, Шпильмейера-Шегрена, Кафа), когда пигмент накапливается в нервных клетках сопровождается снижением интеллекта, судорогами, нарушением зрения.



 Нуклеопротеиды построены из белка и нуклеиновых кислот - дезоксирибонуклеиновой (ДНК) и рибонуклеиновой (РНК). Эндогенная продукция и поступление нуклеопротеидов с пищей (пуриновый обмен) уравновешиваются их распадом и выведением в основном почками конечных продуктов нуклеинового обмена - мочевой кислоты и ее солей.
Нуклеопротеиды построены из белка и нуклеиновых кислот - дезоксирибонуклеиновой (ДНК) и рибонуклеиновой (РНК). Эндогенная продукция и поступление нуклеопротеидов с пищей (пуриновый обмен) уравновешиваются их распадом и выведением в основном почками конечных продуктов нуклеинового обмена - мочевой кислоты и ее солей.
 Нарушения обмена При нарушениях обмена нуклеопротеидов и избыточном образовании мочевой кислоты ее соли могут выпадать в тканях, что наблюдается при: 1. подагре, 2. мочекаменной болезни, 3. мочекислом инфаркте.
Нарушения обмена При нарушениях обмена нуклеопротеидов и избыточном образовании мочевой кислоты ее соли могут выпадать в тканях, что наблюдается при: 1. подагре, 2. мочекаменной болезни, 3. мочекислом инфаркте.
 Подагра (от греч. podos - нога и agra - охота) характеризуется периодическим выпадением в суставах мочекислого натрия, что сопровождается болевым приступом. У больных обнаруживается повышенное содержание солей мочевой кислоты в крови (гиперурикемия) и моче (гиперурикурия). Соли обычно откладываются в синовии и хрящах мелких суставов ног и рук, голеностопных и коленных суставов, в сухожилиях и суставных сумках, в хряще ушных раковин.
Подагра (от греч. podos - нога и agra - охота) характеризуется периодическим выпадением в суставах мочекислого натрия, что сопровождается болевым приступом. У больных обнаруживается повышенное содержание солей мочевой кислоты в крови (гиперурикемия) и моче (гиперурикурия). Соли обычно откладываются в синовии и хрящах мелких суставов ног и рук, голеностопных и коленных суставов, в сухожилиях и суставных сумках, в хряще ушных раковин.
 Подагра Ткани, в которых выпадают соли в виде кристаллов или аморфных масс, некротизируются. Перифокально развивается воспалительная гранулематозная реакция со скоплением гигантских клеток - развитие соединительной ткани подагрические шишки (tophi urici) – деформация суставов. Почки. Скопление мочевой кислоты и солей мочекислого натрия в канальцах и собирательных трубках с обтурацией их просветов, развитии вторичных воспалительных и атрофических изменений (подагрические почки).
Подагра Ткани, в которых выпадают соли в виде кристаллов или аморфных масс, некротизируются. Перифокально развивается воспалительная гранулематозная реакция со скоплением гигантских клеток - развитие соединительной ткани подагрические шишки (tophi urici) – деформация суставов. Почки. Скопление мочевой кислоты и солей мочекислого натрия в канальцах и собирательных трубках с обтурацией их просветов, развитии вторичных воспалительных и атрофических изменений (подагрические почки).
 Подагра В большинстве случаев развитие подагры обусловлено врожденными нарушениями обмена веществ (первичная подагра), при этом велика роль особенностей питания, употребления больших количеств животных белков. Реже подагра является осложнением других заболеваний, нефроцирроза, болезней крови (вторичная подагра).
Подагра В большинстве случаев развитие подагры обусловлено врожденными нарушениями обмена веществ (первичная подагра), при этом велика роль особенностей питания, употребления больших количеств животных белков. Реже подагра является осложнением других заболеваний, нефроцирроза, болезней крови (вторичная подагра).

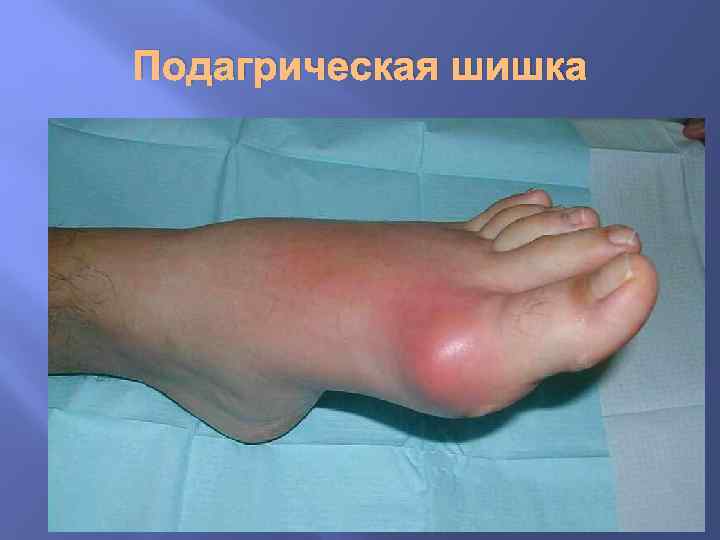 Подагрическая шишка
Подагрическая шишка
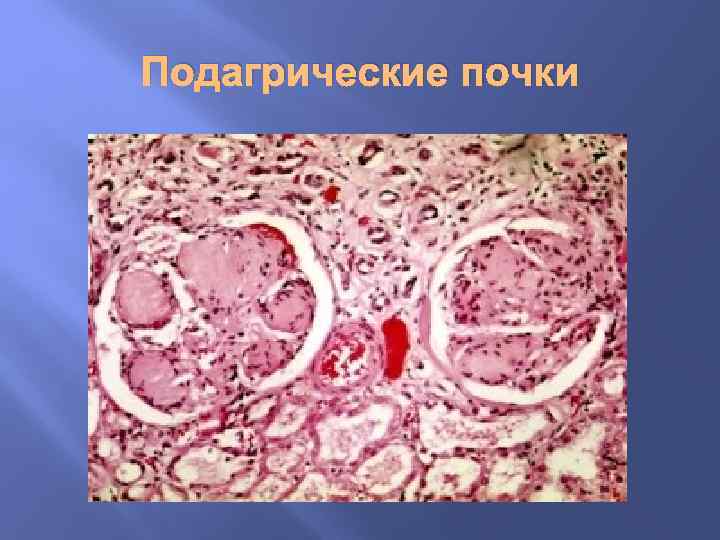 Подагрические почки
Подагрические почки
 Мочекаменная болезнь, как и подагра, может быть связана прежде всего с нарушением пуринового обмена, т. е. быть проявлением так называемого мочекислого диатеза. При этом в почках и мочевыводящих путях образуются преимущественно или исключительно ураты).
Мочекаменная болезнь, как и подагра, может быть связана прежде всего с нарушением пуринового обмена, т. е. быть проявлением так называемого мочекислого диатеза. При этом в почках и мочевыводящих путях образуются преимущественно или исключительно ураты).
 Мочекислый инфаркт Встречается у новорожденных, проживших не менее 2 сут, и проявляется выпадением в канальцах и собирательных трубках почек аморфных масс мочекислых натрия и аммония. Отложения солей мочевой кислоты выглядят на разрезе почки в виде желто-красных полос, сходящихся у сосочков мозгового слоя почки. Возникновение мочекислого инфаркта связано с интенсивным обменом в первые дни жизни новорожденного и отражает адаптацию почек к новым условиям существования.
Мочекислый инфаркт Встречается у новорожденных, проживших не менее 2 сут, и проявляется выпадением в канальцах и собирательных трубках почек аморфных масс мочекислых натрия и аммония. Отложения солей мочевой кислоты выглядят на разрезе почки в виде желто-красных полос, сходящихся у сосочков мозгового слоя почки. Возникновение мочекислого инфаркта связано с интенсивным обменом в первые дни жизни новорожденного и отражает адаптацию почек к новым условиям существования.
 Нарушения минерального обмена (минеральные дистрофии) Минералы участвуют в построении структурных элементов клеток и тканей и входят в состав ферментов, гормонов, витаминов, пигментов, белковых комплексов. Они являются биокатализаторами, участвуют во многих обменных процессах, играют важную роль в поддержании кислотно-основного состояния и в значительной мере определяют нормальную жизнедеятельность организма. Наибольшее практическое значение имеют нарушения обмена кальция, меди, калия и железа.
Нарушения минерального обмена (минеральные дистрофии) Минералы участвуют в построении структурных элементов клеток и тканей и входят в состав ферментов, гормонов, витаминов, пигментов, белковых комплексов. Они являются биокатализаторами, участвуют во многих обменных процессах, играют важную роль в поддержании кислотно-основного состояния и в значительной мере определяют нормальную жизнедеятельность организма. Наибольшее практическое значение имеют нарушения обмена кальция, меди, калия и железа.
 Нормальный обмен кальция. 1. Кальций абсорбируется с пищей в виде фосфатов в верхнем отрезке тонкой кишки. 2. Витамин D катализирует образование растворимых фосфорных солей кальция. 3. Основная масса кальция находится в костях (депо кальция), где соли кальция связаны с органической основой костной ткани. 4. В компактном веществе костей кальций является относительно стабильным, а в губчатом веществе эпифизов и метафизов - лабильным. 5. Поступление кальция с пищей и из депо уравновешивается экскрецией его толстой кишкой, почками, печенью (с желчью) и некоторыми железами.
Нормальный обмен кальция. 1. Кальций абсорбируется с пищей в виде фосфатов в верхнем отрезке тонкой кишки. 2. Витамин D катализирует образование растворимых фосфорных солей кальция. 3. Основная масса кальция находится в костях (депо кальция), где соли кальция связаны с органической основой костной ткани. 4. В компактном веществе костей кальций является относительно стабильным, а в губчатом веществе эпифизов и метафизов - лабильным. 5. Поступление кальция с пищей и из депо уравновешивается экскрецией его толстой кишкой, почками, печенью (с желчью) и некоторыми железами.
 Наибольшее значение имеют околощитовидные железы (паратгормон) и щитовидная железа (кальцитонин). При гипофункции околощитовидных желез (паратгормон стимулирует вымывание кальция из костей), как и при гиперпродукции кальцитонина (кальцитонин способствует переходу кальция из крови в костную ткань), содержание кальция в крови снижается; гиперфункция околощитовидных желез, как и недостаточная продукция кальцитонина, наоборот, сопровождается вымыванием кальция из костей и гиперкальциемией.
Наибольшее значение имеют околощитовидные железы (паратгормон) и щитовидная железа (кальцитонин). При гипофункции околощитовидных желез (паратгормон стимулирует вымывание кальция из костей), как и при гиперпродукции кальцитонина (кальцитонин способствует переходу кальция из крови в костную ткань), содержание кальция в крови снижается; гиперфункция околощитовидных желез, как и недостаточная продукция кальцитонина, наоборот, сопровождается вымыванием кальция из костей и гиперкальциемией.
 Нарушения обмена кальция Их называют кальцинозом, известковой дистрофией, или обызвествлением. В его основе лежит выпадение солей кальция из растворенного состояния и отложение их в клетках или межклеточном веществе. Матрицей обызвествления могут быть митохондрии и лизосомы клеток, гликозаминогликаны основного вещества, коллагеновые или эластические волокна. Различают: внутриклеточное и внеклеточное обызвествление. Кальциноз может быть системным (распространенным) или местным.
Нарушения обмена кальция Их называют кальцинозом, известковой дистрофией, или обызвествлением. В его основе лежит выпадение солей кальция из растворенного состояния и отложение их в клетках или межклеточном веществе. Матрицей обызвествления могут быть митохондрии и лизосомы клеток, гликозаминогликаны основного вещества, коллагеновые или эластические волокна. Различают: внутриклеточное и внеклеточное обызвествление. Кальциноз может быть системным (распространенным) или местным.
 Механизм развития. В зависимости от преобладания общих или местных факторов в развитии кальциноза различают три формы обызвествления: 1. метастатическое, 2. дистрофическое, 3. метаболическое.
Механизм развития. В зависимости от преобладания общих или местных факторов в развитии кальциноза различают три формы обызвествления: 1. метастатическое, 2. дистрофическое, 3. метаболическое.
 Метастатическое обызвествление (известковые метастазы) имеет распространенный характер. Основная причина - гиперкальциемия, связанная с усиленным выходом солей кальция из депо, пониженным их выведением из организма, нарушением эндокринной регуляции обмена кальция (гиперпродукция паратгормона, недостаток кальцитонина).
Метастатическое обызвествление (известковые метастазы) имеет распространенный характер. Основная причина - гиперкальциемия, связанная с усиленным выходом солей кальция из депо, пониженным их выведением из организма, нарушением эндокринной регуляции обмена кальция (гиперпродукция паратгормона, недостаток кальцитонина).
 Метастатическое обызвествление. Отмечают при: 1. разрушении костей (множественные переломы, миеломная болезнь, метастазы опухоли), 2. остеомаляции и гиперпаратиреоидной остеодистрофии, 3. поражениях толстой кишки (отравление сулемой, хроническая дизентерия) и почек (поликистоз, хронический нефрит), 4. избыточном введении в организм витамина D.
Метастатическое обызвествление. Отмечают при: 1. разрушении костей (множественные переломы, миеломная болезнь, метастазы опухоли), 2. остеомаляции и гиперпаратиреоидной остеодистрофии, 3. поражениях толстой кишки (отравление сулемой, хроническая дизентерия) и почек (поликистоз, хронический нефрит), 4. избыточном введении в организм витамина D.
 Метастатическое обызвествление. Соли кальция при метастическом обызвествлении выпадают чаще всего в легких, слизистой оболочке желудка, почках, миокарде и стенке артерий. Легкие, желудок и почки выделяют кислые продукты и их ткани вследствие большей щелочности менее способны удерживать соли кальция в растворе, чем ткани других органов. В миокарде и стенке артерий известь откладывается в связи с тем, что их ткани омываются артериальной кровью и относительно бедны углекислотой.
Метастатическое обызвествление. Соли кальция при метастическом обызвествлении выпадают чаще всего в легких, слизистой оболочке желудка, почках, миокарде и стенке артерий. Легкие, желудок и почки выделяют кислые продукты и их ткани вследствие большей щелочности менее способны удерживать соли кальция в растворе, чем ткани других органов. В миокарде и стенке артерий известь откладывается в связи с тем, что их ткани омываются артериальной кровью и относительно бедны углекислотой.
 Морфология Внешний вид органов и тканей мало изменяется. При известковых метастазах соли кальция инкрустируют как клетки паренхимы, так и волокна и основное вещество соединительной ткани. В миокарде и почках первичные отложения извести находят в митохондриях и фаголизосомах, обладающих высокой активностью фосфатаз (образование фосфата кальция). В стенке артерий и в соединительной ткани известь первично выпадает по ходу мембран и волокнистых структур. Вокруг отложений извести наблюдается воспалительная реакция, иногда отмечают скопление макрофагов, гигантских клеток, образование гранулемы.
Морфология Внешний вид органов и тканей мало изменяется. При известковых метастазах соли кальция инкрустируют как клетки паренхимы, так и волокна и основное вещество соединительной ткани. В миокарде и почках первичные отложения извести находят в митохондриях и фаголизосомах, обладающих высокой активностью фосфатаз (образование фосфата кальция). В стенке артерий и в соединительной ткани известь первично выпадает по ходу мембран и волокнистых структур. Вокруг отложений извести наблюдается воспалительная реакция, иногда отмечают скопление макрофагов, гигантских клеток, образование гранулемы.
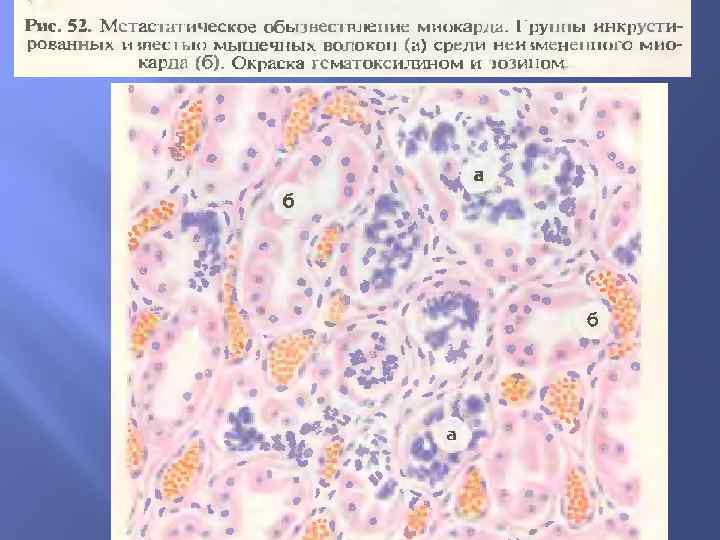

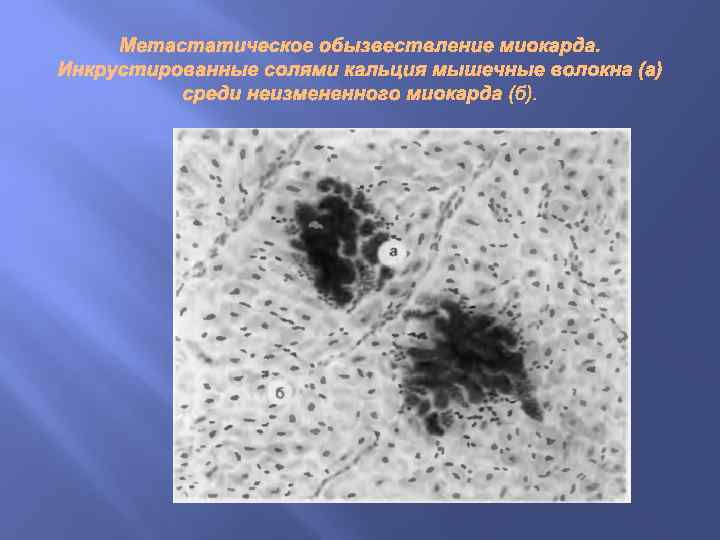
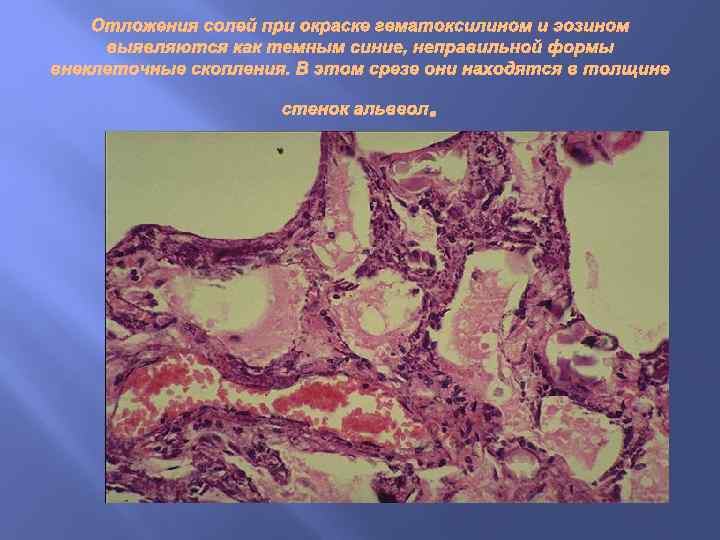
 Дистрофическое обызвествление, или петрификация. При отложения солей кальция имеют местный характер и обычно обнаруживаются в тканях, омертвевших или находящихся в состоянии глубокой дистрофии; гиперкальциемия отсутствует. Основная причина дистрофического обызвествления - физико-химические изменения тканей, обеспечивающие абсорбцию извести из крови и тканей жидкости. Наибольшее значение придается ощелачиванию среды и усилению активности фосфатаз, высвобождающихся из некротизированных тканей.
Дистрофическое обызвествление, или петрификация. При отложения солей кальция имеют местный характер и обычно обнаруживаются в тканях, омертвевших или находящихся в состоянии глубокой дистрофии; гиперкальциемия отсутствует. Основная причина дистрофического обызвествления - физико-химические изменения тканей, обеспечивающие абсорбцию извести из крови и тканей жидкости. Наибольшее значение придается ощелачиванию среды и усилению активности фосфатаз, высвобождающихся из некротизированных тканей.
 Морфология При дистрофическом обызвествлении в тканях образуются разных размеров известковые сростки каменной плотности - петрификаты; в ряде случаев в петрификатах появляется костная ткань (оссификация). Петрификаты образуются в казеозных очагах при туберкулезе, гуммах, инфарктах, фокусах хронического воспаления и т. д. Дистрофическому обызвествлению подвергаются рубцовая ткань (например, клапанов сердца при его пороке, атеросклеротических бляшек), хрящи (хондрокальциноз), погибшие паразиты (эхинококк, трихины), мертвый плод при внематочной беременности (литопедион).
Морфология При дистрофическом обызвествлении в тканях образуются разных размеров известковые сростки каменной плотности - петрификаты; в ряде случаев в петрификатах появляется костная ткань (оссификация). Петрификаты образуются в казеозных очагах при туберкулезе, гуммах, инфарктах, фокусах хронического воспаления и т. д. Дистрофическому обызвествлению подвергаются рубцовая ткань (например, клапанов сердца при его пороке, атеросклеротических бляшек), хрящи (хондрокальциноз), погибшие паразиты (эхинококк, трихины), мертвый плод при внематочной беременности (литопедион).

 метаболические обызвествления (известковая подагра, интерстициальный кальциноз) Механизм метаболического обызвествления не выяснен: общие (гиперкальциемия) и местные (дистрофия, некроз, склероз) предпосылки отсутствуют. В развитии метаболического обызвествления главное значение придают нестойкости буферных систем (р. Н и белковые коллоиды), в связи с чем кальций не удерживается в крови и тканевой жидкости даже при невысокой его концентрации, а также наследственно обусловленной повышенной чувствительности тканей к кальцию -кальцергии, или кальцифилаксии (Селье Г. , 1970).
метаболические обызвествления (известковая подагра, интерстициальный кальциноз) Механизм метаболического обызвествления не выяснен: общие (гиперкальциемия) и местные (дистрофия, некроз, склероз) предпосылки отсутствуют. В развитии метаболического обызвествления главное значение придают нестойкости буферных систем (р. Н и белковые коллоиды), в связи с чем кальций не удерживается в крови и тканевой жидкости даже при невысокой его концентрации, а также наследственно обусловленной повышенной чувствительности тканей к кальцию -кальцергии, или кальцифилаксии (Селье Г. , 1970).
 Исход и значение Исход. Неблагоприятен: выпавшая известь обычно не рассасывается или рассасывается с трудом. Значение. Имеют значение распространенность, локализация и характер обызвествлений. Так, отложение извести в стенке сосуда ведет к функциональным нарушениям и может явиться причиной ряда осложнений (например, тромбоза). Наряду с этим отложение извести в казеозном туберкулезном очаге свидетельствует о его заживлении, т. е. имеет репаративный характер.
Исход и значение Исход. Неблагоприятен: выпавшая известь обычно не рассасывается или рассасывается с трудом. Значение. Имеют значение распространенность, локализация и характер обызвествлений. Так, отложение извести в стенке сосуда ведет к функциональным нарушениям и может явиться причиной ряда осложнений (например, тромбоза). Наряду с этим отложение извести в казеозном туберкулезном очаге свидетельствует о его заживлении, т. е. имеет репаративный характер.
 Нарушения обмена меди Медь - обязательный компонент цитоплазмы, где она участвует в ферментативных реакциях. В тканях медь находится в очень небольших количествах, лишь в печени новорожденного.
Нарушения обмена меди Медь - обязательный компонент цитоплазмы, где она участвует в ферментативных реакциях. В тканях медь находится в очень небольших количествах, лишь в печени новорожденного.
 Гепатоцеребральная дистрофия (гепатолентикулярная дегенерация), или болезни Вильсона-Коновалова Медь депонируется в печени, мозге, почках, роговице (патогномонично кольцо Кайзера. Флейшера - зеленовато-бурое кольцо по периферии роговицы), поджелудочной железе, яичках и других органах. Развиваются цирроз печени и дистрофические симметричные изменения ткани головного мозга в области чечевичных ядер, хвостатого тела, бледного шара, коры.
Гепатоцеребральная дистрофия (гепатолентикулярная дегенерация), или болезни Вильсона-Коновалова Медь депонируется в печени, мозге, почках, роговице (патогномонично кольцо Кайзера. Флейшера - зеленовато-бурое кольцо по периферии роговицы), поджелудочной железе, яичках и других органах. Развиваются цирроз печени и дистрофические симметричные изменения ткани головного мозга в области чечевичных ядер, хвостатого тела, бледного шара, коры.
 Гепатоцеребральная дистрофия Различают: печеночную, лентикулярную, гепатолентикулярную формы болезни. Депонирование меди обусловлено пониженным образованием в печени церулоплазмина, который принадлежит к а 2 -глобулинам и способен связывать в крови медь. В результате она высвобождается из непрочных связей с белками плазмы и выпадает в ткани.
Гепатоцеребральная дистрофия Различают: печеночную, лентикулярную, гепатолентикулярную формы болезни. Депонирование меди обусловлено пониженным образованием в печени церулоплазмина, который принадлежит к а 2 -глобулинам и способен связывать в крови медь. В результате она высвобождается из непрочных связей с белками плазмы и выпадает в ткани.

 Нарушения обмена калия Калий - важнейший элемент, принимающий участие в построении клеточной цитоплазмы. Баланс калия обеспечивает нормальный белковолипидный обмен, нейроэндокринную регуляцию. Увеличение количества калия в крови (гиперкалиемия) и тканях отмечается при аддисоновой болезни и связано с поражением коры надпочечников, гормоны которых контролируют баланс электролитов. Дефицитом калия и нарушением его обмена объясняют возникновение периодического паралича наследственного заболевания, проявляющегося приступами слабости и развитием двигательного паралича.
Нарушения обмена калия Калий - важнейший элемент, принимающий участие в построении клеточной цитоплазмы. Баланс калия обеспечивает нормальный белковолипидный обмен, нейроэндокринную регуляцию. Увеличение количества калия в крови (гиперкалиемия) и тканях отмечается при аддисоновой болезни и связано с поражением коры надпочечников, гормоны которых контролируют баланс электролитов. Дефицитом калия и нарушением его обмена объясняют возникновение периодического паралича наследственного заболевания, проявляющегося приступами слабости и развитием двигательного паралича.
 Образование камней Камни, или конкременты (от лат. concrementum - сросток), - очень плотные образования, свободно лежащие в полостных органах или выводных протоках желез. Вид камней по форме: 1. круглые или овальные камни находятся в мочевом и желчном пузырях, 2. отростчатые - в лоханках и чашечках почек, цилиндрические - в протоках желез. Камни могут быть одиночными и множественными. В последнем случае они нередко имеют граненые притертые друг к другу поверхности (фасетированные камни). Поверхность камней бывает не только гладкой, но и шероховатой (оксалаты, например, напоминают тутовую ягоду), что травмирует слизистую оболочку, вызывает ее воспаление. Цвет камней различный, что определяется их разным химическим составом: белый (фосфаты), желтый (ураты), темно коричневый или темно-зеленый (пигментные).
Образование камней Камни, или конкременты (от лат. concrementum - сросток), - очень плотные образования, свободно лежащие в полостных органах или выводных протоках желез. Вид камней по форме: 1. круглые или овальные камни находятся в мочевом и желчном пузырях, 2. отростчатые - в лоханках и чашечках почек, цилиндрические - в протоках желез. Камни могут быть одиночными и множественными. В последнем случае они нередко имеют граненые притертые друг к другу поверхности (фасетированные камни). Поверхность камней бывает не только гладкой, но и шероховатой (оксалаты, например, напоминают тутовую ягоду), что травмирует слизистую оболочку, вызывает ее воспаление. Цвет камней различный, что определяется их разным химическим составом: белый (фосфаты), желтый (ураты), темно коричневый или темно-зеленый (пигментные).
 Образование камней Поверхность камней бывает Гладкой и шероховатой (оксалаты, например, напоминают тутовую ягоду), Цвет камней различный, что определяется их разным химическим составом: белый (фосфаты), желтый (ураты), темно-коричневый или темнозеленый (пигментные). На распиле камни имеют: радиарное строение (кристаллоидные), слоистое (коллоидные), слоисторадиарное (коллоиднокристаллоидные).
Образование камней Поверхность камней бывает Гладкой и шероховатой (оксалаты, например, напоминают тутовую ягоду), Цвет камней различный, что определяется их разным химическим составом: белый (фосфаты), желтый (ураты), темно-коричневый или темнозеленый (пигментные). На распиле камни имеют: радиарное строение (кристаллоидные), слоистое (коллоидные), слоисторадиарное (коллоиднокристаллоидные).
 Образование камней По химическому составу: холестериновые, пигментные, известковые или холестериновопигментно-известковыми(сложные, или комбинированные, камни). Мочевые камни могут состоять из мочевой кислоты и ее солей (ураты), фосфата кальция (фосфаты), оксалата кальция (оксалаты), цистина и ксантина. Бронхиальные камнисостоят обычно из инкрустированной известью слизи.
Образование камней По химическому составу: холестериновые, пигментные, известковые или холестериновопигментно-известковыми(сложные, или комбинированные, камни). Мочевые камни могут состоять из мочевой кислоты и ее солей (ураты), фосфата кальция (фосфаты), оксалата кальция (оксалаты), цистина и ксантина. Бронхиальные камнисостоят обычно из инкрустированной известью слизи.
 Механизм развития. Патогенез камнеобразования определяется как общими, так и местными факторами. Общие факторы: Ннарушения обмена веществ приобретенного или наследственного характера. Например, связь желчнокаменной болезни с общим ожирением и атеросклерозом, мочекаменной болезни – с подагрой, оксалурией и т. д.
Механизм развития. Патогенез камнеобразования определяется как общими, так и местными факторами. Общие факторы: Ннарушения обмена веществ приобретенного или наследственного характера. Например, связь желчнокаменной болезни с общим ожирением и атеросклерозом, мочекаменной болезни – с подагрой, оксалурией и т. д.
 Механизм развития Среди местных факторов велико значение нарушений секреции, застоя секрета и воспалительных процессов в органах, где образуются камни. Непосредственный механизм образования камня складывается из двух процессов: 1. образования органической матрицы 2. кристаллизации солей. Причем каждый из этих процессов в определенных ситуациях может быть первичным.
Механизм развития Среди местных факторов велико значение нарушений секреции, застоя секрета и воспалительных процессов в органах, где образуются камни. Непосредственный механизм образования камня складывается из двух процессов: 1. образования органической матрицы 2. кристаллизации солей. Причем каждый из этих процессов в определенных ситуациях может быть первичным.
 Значение и последствия образования камней. В результате давления камней на ткань может возникнуть ее омертвение (почечные лоханки, мочеточники, желчный пузырь и желчные протоки, червеобразный отросток), что приводит к образованию пролежней, перфорации, спаек, свищей. Камни часто бывают причиной воспаления полостных органов (пиелоцистит, холецистит) и протоков (холангит, холангиолит).
Значение и последствия образования камней. В результате давления камней на ткань может возникнуть ее омертвение (почечные лоханки, мочеточники, желчный пузырь и желчные протоки, червеобразный отросток), что приводит к образованию пролежней, перфорации, спаек, свищей. Камни часто бывают причиной воспаления полостных органов (пиелоцистит, холецистит) и протоков (холангит, холангиолит).


