9_Snotv_PES_PPS.ppt
- Количество слайдов: 66
 Слайд-лекция № 9 1. Снотворные средства 2. Противоэпилептические средства 3. Противопаркинсонические средства
Слайд-лекция № 9 1. Снотворные средства 2. Противоэпилептические средства 3. Противопаркинсонические средства
 Сон - определение n Сон - процесс физиологического угнетения сознания, когда повышается активность гипногенных (ответственных за сон) структур (передний гипоталамус, ретикулярная фармация нижнего отдела ствола мозга) и снижается пробуждающее действие активирующей восходящей ретикулярной формации.
Сон - определение n Сон - процесс физиологического угнетения сознания, когда повышается активность гипногенных (ответственных за сон) структур (передний гипоталамус, ретикулярная фармация нижнего отдела ствола мозга) и снижается пробуждающее действие активирующей восходящей ретикулярной формации.
 Фазы сна n Медленный сон n Быстрый сон
Фазы сна n Медленный сон n Быстрый сон
 Медленный сон (переднемозговой, синхронизированный медленноволновой тип) n Во время медленного сна наблюдается: медленное движение глазных яблок n АД не меняется либо снижено n мышцы умеренно расслаблены n возрастает тонус парасимпатических центров n повышается уровень эндогенных веществ, обладающих гипногенной активностью ( «дельта» пептид сна, серотонин) n продолжительность 90 минут n
Медленный сон (переднемозговой, синхронизированный медленноволновой тип) n Во время медленного сна наблюдается: медленное движение глазных яблок n АД не меняется либо снижено n мышцы умеренно расслаблены n возрастает тонус парасимпатических центров n повышается уровень эндогенных веществ, обладающих гипногенной активностью ( «дельта» пептид сна, серотонин) n продолжительность 90 минут n
 Быстрый сон (парадоксальный, десинхронизированный быстроволновой) n Быстрый сон сопровождается: быстрым движением глазных яблок n богат сновидениями n повышается мозговой кровоток n увеличивается ЧСС n АД и дыхание нестабильны n повышается симпатический тонус n продолжительность фазы 20 мин n
Быстрый сон (парадоксальный, десинхронизированный быстроволновой) n Быстрый сон сопровождается: быстрым движением глазных яблок n богат сновидениями n повышается мозговой кровоток n увеличивается ЧСС n АД и дыхание нестабильны n повышается симпатический тонус n продолжительность фазы 20 мин n
 Классификация
Классификация
 Критерии «идеального» снотворного Способность быстро вызывать сон, близкий к физиологическому, без нарушений его архитектуры и ночных пробуждений, сохранение бодрости и хорошего самочувствия в течение дня; n быстрое достижение концентрации препарата в крови и быстрое его выведение; n селективное связывание с рецепторными структурами, обеспечивающее избирательность снотворного действия при отсутствии других эффектов; n отсутствие токсичности и клинических взаимодействий с другими препаратами; n быстронасыщаемый профиль доза-эффект с минимальным развитием привыкания, зависимости и передозировки; n отсутствие влияния на двигательную активность, память и соматические функцию. n
Критерии «идеального» снотворного Способность быстро вызывать сон, близкий к физиологическому, без нарушений его архитектуры и ночных пробуждений, сохранение бодрости и хорошего самочувствия в течение дня; n быстрое достижение концентрации препарата в крови и быстрое его выведение; n селективное связывание с рецепторными структурами, обеспечивающее избирательность снотворного действия при отсутствии других эффектов; n отсутствие токсичности и клинических взаимодействий с другими препаратами; n быстронасыщаемый профиль доза-эффект с минимальным развитием привыкания, зависимости и передозировки; n отсутствие влияния на двигательную активность, память и соматические функцию. n
 «идеальное снотворное» не должно: n 1. Отрицательно влиять на память, дыхание и другие жизненные функции. n 2. Вызывать привыкание, психическую и/или физическую зависимость и синдром отмены. n 3. Приводить к возвратной инсомнии. n 4. Быть способным вызывать передозировку.
«идеальное снотворное» не должно: n 1. Отрицательно влиять на память, дыхание и другие жизненные функции. n 2. Вызывать привыкание, психическую и/или физическую зависимость и синдром отмены. n 3. Приводить к возвратной инсомнии. n 4. Быть способным вызывать передозировку.
 Локализация и функция основных подтипов бензодиазепиновых рецепторов n n Омега-1 гипноселективное действие расположены в кортикальной и субкортикальной области золпидем n n Омега-2 и 5 проявление миорелаксирующего седативного действия бензодиазепиновые транквилизаторы
Локализация и функция основных подтипов бензодиазепиновых рецепторов n n Омега-1 гипноселективное действие расположены в кортикальной и субкортикальной области золпидем n n Омега-2 и 5 проявление миорелаксирующего седативного действия бензодиазепиновые транквилизаторы
 Классификация нарушений сна n 1) Трудности только с засыпанием: n 2) Дневная активность требует повышенной сосредоточенности и быстроты реакции: те же для индукции сна выбирают препарат с коротким периодом полувыведения (ТЅ 5 ч) из организма - ивадал, имован, триазолам, мидазолам. препараты, что и при первой ситуации. n 3) Частые пробуждения и/или преждевременное окончание сна: подходят препараты со средней продолжительностью действия (ТЅ 510 ч) - нитразепам, оксазепам, темазепам.
Классификация нарушений сна n 1) Трудности только с засыпанием: n 2) Дневная активность требует повышенной сосредоточенности и быстроты реакции: те же для индукции сна выбирают препарат с коротким периодом полувыведения (ТЅ 5 ч) из организма - ивадал, имован, триазолам, мидазолам. препараты, что и при первой ситуации. n 3) Частые пробуждения и/или преждевременное окончание сна: подходят препараты со средней продолжительностью действия (ТЅ 510 ч) - нитразепам, оксазепам, темазепам.
 Бромоуреиды. n Из-за отщепленния брома и его медленного выведения из организма (ТЅ 12 дней) препараты этой группы способны вызывать так называемый «бромизм» - синдром, характеризующийся апатией, атаксией и депрессией, а также, довольно часто делирий и пурпуру. n Бромизовал не рекомендован к применению в Великобритании, США и ряде других развитых стран. Данных о механизме его действия и влиянии на структуру сна не обнаружено
Бромоуреиды. n Из-за отщепленния брома и его медленного выведения из организма (ТЅ 12 дней) препараты этой группы способны вызывать так называемый «бромизм» - синдром, характеризующийся апатией, атаксией и депрессией, а также, довольно часто делирий и пурпуру. n Бромизовал не рекомендован к применению в Великобритании, США и ряде других развитых стран. Данных о механизме его действия и влиянии на структуру сна не обнаружено
 Барбитураты. n Запрещены в развитых странах, исключены из списка основных лекарств ВОЗ. n Характеризуются высокой вероятностью психической и физической зависимости по алкогольному типу и наличием опасных побочных эффектов. n Ускоряют микросомальный метаболизм самих себя и сопутствующих лекарств, что приводит к непредсказуемым взаимодействиям. n Противопоказаны при заболеваниях печени и почек. Медленное выведение (ТЅ 20 -40 ч) является причиной выраженного дневного последействия барбитуратов.
Барбитураты. n Запрещены в развитых странах, исключены из списка основных лекарств ВОЗ. n Характеризуются высокой вероятностью психической и физической зависимости по алкогольному типу и наличием опасных побочных эффектов. n Ускоряют микросомальный метаболизм самих себя и сопутствующих лекарств, что приводит к непредсказуемым взаимодействиям. n Противопоказаны при заболеваниях печени и почек. Медленное выведение (ТЅ 20 -40 ч) является причиной выраженного дневного последействия барбитуратов.
 Хиназолины n Достаточно известен метаквалон, который не нарушает структуру сна, но в остальном похож на барбитураты (ТЅ 20 -40 ч).
Хиназолины n Достаточно известен метаквалон, который не нарушает структуру сна, но в остальном похож на барбитураты (ТЅ 20 -40 ч).
 Бензодиазепины. n Препараты этого класса взаимодействуют с ГАМКрецепторами ЦНС. В качестве снотворных средств назначают бензодиазепины с наиболее выраженным снотворным компонентом: – бротизолам, мидазолам, триазолам (ТЅ 1 -8 ч); – нитразепам, оксазепам, темазепам (ТЅ 5 -15 ч); – флунитразепам, флуразепам (ТЅ 20 -50 часов). – Бензодиазепины - препараты избирательного рецепторного действия с широким терапевтическим интервалом и низкой токсичностью. – Наиболее опасными побочными эффектами бензодиазепинов являются антероградная амнезия, привыкание и связанные с ним зависимость и синдром отмены по окончании терапии, дневная сонливость (за исключением препаратов короткого действия).
Бензодиазепины. n Препараты этого класса взаимодействуют с ГАМКрецепторами ЦНС. В качестве снотворных средств назначают бензодиазепины с наиболее выраженным снотворным компонентом: – бротизолам, мидазолам, триазолам (ТЅ 1 -8 ч); – нитразепам, оксазепам, темазепам (ТЅ 5 -15 ч); – флунитразепам, флуразепам (ТЅ 20 -50 часов). – Бензодиазепины - препараты избирательного рецепторного действия с широким терапевтическим интервалом и низкой токсичностью. – Наиболее опасными побочными эффектами бензодиазепинов являются антероградная амнезия, привыкание и связанные с ним зависимость и синдром отмены по окончании терапии, дневная сонливость (за исключением препаратов короткого действия).
 Этаноламины. n К этой группе относится доксиламин, являющийся антагонистом H 1 -гистаминовых рецепторов. n Под торговым наименованием Донормил выпускается в виде шипучих, растворимых таблеток, содержащих 15 мг субстанции. n ТЅ доксиламина составляет 11 -12 ч; он обладает дневным последействием. По эффективности доксиламин сравним с бензодиазепинами.
Этаноламины. n К этой группе относится доксиламин, являющийся антагонистом H 1 -гистаминовых рецепторов. n Под торговым наименованием Донормил выпускается в виде шипучих, растворимых таблеток, содержащих 15 мг субстанции. n ТЅ доксиламина составляет 11 -12 ч; он обладает дневным последействием. По эффективности доксиламин сравним с бензодиазепинами.
 Циклопирролоны. n Единственный представитель – зопиклон (ТЅ 5 -6 часов). n Взаимодействует с ГАМК-комплексом, связывается только с рецепторами ЦНС. n Оптимальная терапевтическая доза - 7, 5 мг, передозировка зопиклона относительно безопасна [20].
Циклопирролоны. n Единственный представитель – зопиклон (ТЅ 5 -6 часов). n Взаимодействует с ГАМК-комплексом, связывается только с рецепторами ЦНС. n Оптимальная терапевтическая доза - 7, 5 мг, передозировка зопиклона относительно безопасна [20].
 Имидазопиридины. n К этой группе относится золпидем, который является селективным блокатором w 1 -рецепторов ГАМКкомплекса. Не вызывает привыкания, антероградной амнезии и дневного последействия.
Имидазопиридины. n К этой группе относится золпидем, который является селективным блокатором w 1 -рецепторов ГАМКкомплекса. Не вызывает привыкания, антероградной амнезии и дневного последействия.
 Главное из темы снотворные n Снотворные препараты рецепторного действия, разработанные за последние годы, близки по терапевтической активности и различаются только по стоимости, частоте и спектру побочных эффектов. n В настоящее время наиболее полно требованиям, предъявляемым к «идеальному снотворному» отвечают представители двух новых классов – циклопирролонов и имидазопиридинов.
Главное из темы снотворные n Снотворные препараты рецепторного действия, разработанные за последние годы, близки по терапевтической активности и различаются только по стоимости, частоте и спектру побочных эффектов. n В настоящее время наиболее полно требованиям, предъявляемым к «идеальному снотворному» отвечают представители двух новых классов – циклопирролонов и имидазопиридинов.
 Эпилепсия n Эпилепсия – самое частое серьезное нарушение деятельности мозга и одно их самых распространенных приступообразных расстройств. К сожалению, из-за незнания основ современной противоэпилептической терапии эффективность ее даже в развитых странах во многих случаях недостаточна.
Эпилепсия n Эпилепсия – самое частое серьезное нарушение деятельности мозга и одно их самых распространенных приступообразных расстройств. К сожалению, из-за незнания основ современной противоэпилептической терапии эффективность ее даже в развитых странах во многих случаях недостаточна.
 Противосудорожные (противоэпилептические средства) n Производные барбитурвой кислоты n фенобарбитал, бензонал, бензобамил, гексамидин Производные гидантоина дифенин n Производные оксазолидиндиона триметин n Сукцинимиды этосукцимид n Производные иминостильбена карбамазепин n Производные бензодиазепина клоназепам n Вальпроевая кислота ацедипрол декапин n Новейшие противоэпилептические средства ламотриджин, габапентин, фелбамат, вигабатрин n
Противосудорожные (противоэпилептические средства) n Производные барбитурвой кислоты n фенобарбитал, бензонал, бензобамил, гексамидин Производные гидантоина дифенин n Производные оксазолидиндиона триметин n Сукцинимиды этосукцимид n Производные иминостильбена карбамазепин n Производные бензодиазепина клоназепам n Вальпроевая кислота ацедипрол декапин n Новейшие противоэпилептические средства ламотриджин, габапентин, фелбамат, вигабатрин n
 Клиническая классификация эпилепсии. 1 n n n n Генерализованные бессудорожные припадки абсансы (приступы кратковременного секунды отключения сознания с прерыванием действия, иногда элементарным автоматизмом перебирания руками, бормотанием и т. д. ) Генерализованные судорожные припадки у больных с идиопатической эпилепсией Симптоматическая эпилепсия (известна этиология, подтверждается наличие очагового поражения мозга) – Криптогенная эпилепсия (имеется очаговость, но этиология органического пораженияч не известна) – Парциальные припадки простые (без изменения сознания), сложные (с изменением сознания) – Вторично генерализованные припадки (с присоединением генерализованных судорог) Миоклонические формы эпилепсии Миоклонически-астаическая эпилепсия (у детей раннего возраста, при которой миоклонические подергивания наиболее часто сочетаются с падением ребенка, иногда абсансами и тоническими приступами) Синдром Леннокса-Гасто (наиболее трудно курабельные эпилептические приступы падения) Идиопатическая эпилепсия (бодрствования) Парциальная симптоматическая и криптогенная эпилепсия (высокая активность эпилептического очага, медиобазальная локализация, наличие нескольких очагов, глубокое органическое поражение мозга
Клиническая классификация эпилепсии. 1 n n n n Генерализованные бессудорожные припадки абсансы (приступы кратковременного секунды отключения сознания с прерыванием действия, иногда элементарным автоматизмом перебирания руками, бормотанием и т. д. ) Генерализованные судорожные припадки у больных с идиопатической эпилепсией Симптоматическая эпилепсия (известна этиология, подтверждается наличие очагового поражения мозга) – Криптогенная эпилепсия (имеется очаговость, но этиология органического пораженияч не известна) – Парциальные припадки простые (без изменения сознания), сложные (с изменением сознания) – Вторично генерализованные припадки (с присоединением генерализованных судорог) Миоклонические формы эпилепсии Миоклонически-астаическая эпилепсия (у детей раннего возраста, при которой миоклонические подергивания наиболее часто сочетаются с падением ребенка, иногда абсансами и тоническими приступами) Синдром Леннокса-Гасто (наиболее трудно курабельные эпилептические приступы падения) Идиопатическая эпилепсия (бодрствования) Парциальная симптоматическая и криптогенная эпилепсия (высокая активность эпилептического очага, медиобазальная локализация, наличие нескольких очагов, глубокое органическое поражение мозга
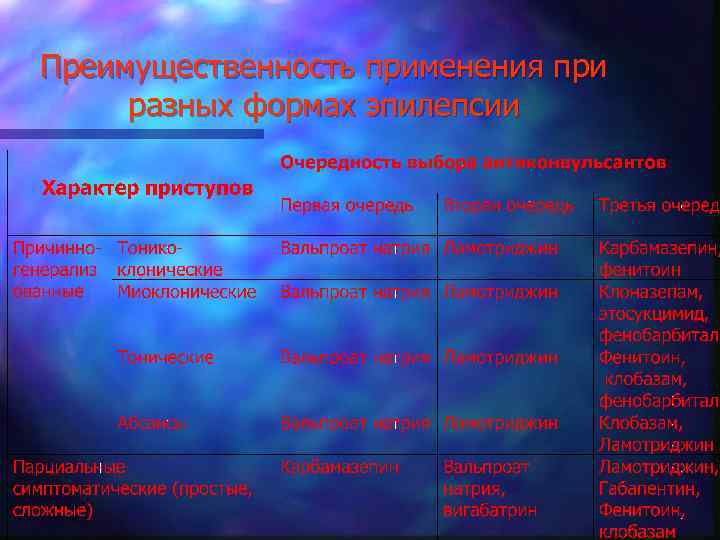 Преимущественность применения при разных формах эпилепсии
Преимущественность применения при разных формах эпилепсии
 Основные противоэпилептические препараты n ВОЗ определяет как необходимые (которые всегда должны быть доступны) следующие препараты: n • вальпроат натрия, n • карбамазепин, n • фенитоин, n • фенобарбитал, n • этосуксимид, n • диазепам
Основные противоэпилептические препараты n ВОЗ определяет как необходимые (которые всегда должны быть доступны) следующие препараты: n • вальпроат натрия, n • карбамазепин, n • фенитоин, n • фенобарбитал, n • этосуксимид, n • диазепам
 Эффективным при всех формах эпилепсий и припадков является вальпроат. n n Благодаря этому в настоящее время он занял место препарата первого выбора практически при всех формах эпилепсии. Оптимальными его формами являются Депакин Хроно Депакин Энтерик. Хроно форма вальпроатов – Депакин Хроно – обеспечивает длительную устойчивую концентрацию в крови. Кроме того, эти препараты можно давать в однократной суточной дозе на ночь, что, минимально обременяя пациента, обеспечивает соблюдение им режима лечения более надежно, чем при многократных приемах.
Эффективным при всех формах эпилепсий и припадков является вальпроат. n n Благодаря этому в настоящее время он занял место препарата первого выбора практически при всех формах эпилепсии. Оптимальными его формами являются Депакин Хроно Депакин Энтерик. Хроно форма вальпроатов – Депакин Хроно – обеспечивает длительную устойчивую концентрацию в крови. Кроме того, эти препараты можно давать в однократной суточной дозе на ночь, что, минимально обременяя пациента, обеспечивает соблюдение им режима лечения более надежно, чем при многократных приемах.
 Фенобарбитал n Хотя фенобарбитал и является одним из наиболее эффективных противосудорожных препаратов, однако очень существенные побочные действия в отношении психических функций, особенно памяти, необратимого снижения интеллекта, возможности психозов делают его применение нежелательным, особенно у детей. Кроме того, диапазон его действия уже, чем у вальпроата и карбамазепина, при эпилепсии с абсансами он приводит к их учащению и утяжелению, иногда провоцируя статус абсансов. Фенобарбитал является препаратом первого выбора только припадках новорожденных.
Фенобарбитал n Хотя фенобарбитал и является одним из наиболее эффективных противосудорожных препаратов, однако очень существенные побочные действия в отношении психических функций, особенно памяти, необратимого снижения интеллекта, возможности психозов делают его применение нежелательным, особенно у детей. Кроме того, диапазон его действия уже, чем у вальпроата и карбамазепина, при эпилепсии с абсансами он приводит к их учащению и утяжелению, иногда провоцируя статус абсансов. Фенобарбитал является препаратом первого выбора только припадках новорожденных.
 Новейщие противоэпилептические препараты n n n n Среди новых АЭП наиболее перспективны вигабатрин, ламотриджин, окскарбазепин, тиагабин, фелбамат, топирамин Наибольшее применение уже нашли окскарбазепин, вигабитрин, ламотриджин.
Новейщие противоэпилептические препараты n n n n Среди новых АЭП наиболее перспективны вигабатрин, ламотриджин, окскарбазепин, тиагабин, фелбамат, топирамин Наибольшее применение уже нашли окскарбазепин, вигабитрин, ламотриджин.
 Окскарбазепин n Основной действующий метаболит окскарбазепина отличается от соответствующего метаболита карбамазепина меньшей токсичностью, и поэтому препарат лучше переносится.
Окскарбазепин n Основной действующий метаболит окскарбазепина отличается от соответствующего метаболита карбамазепина меньшей токсичностью, и поэтому препарат лучше переносится.
 Вигабарин (сабрил) n n Вигабатрин (сабрил) имеет ГАМК-подобную структуру, но отличается иным способом действия, оказывая противоэпилептическое влияние путем необратимого подавления ГАМК-трансаминазы, тем самым повышая содержание ГАМК в ЦНС. Вигабатрин практически не подвергается в организме биотрансформации. Это имеет два важных последствия для клиники: 1) отсутствие гепатотоксичности; 2) при совместном применении с другими АЭП вигабатрин не оказывает существенного влияния на их содержание в плазме крови. Дозы: 20 50 мг на 1 кг в сутки. Препарат назначают при парциальных и вторично генерализованных припадках. В последнее время показана его эффективность в отношении наиболее трудно курабельных эпилептических приступов падения, в частности при синдроме Леннокса-Гасто.
Вигабарин (сабрил) n n Вигабатрин (сабрил) имеет ГАМК-подобную структуру, но отличается иным способом действия, оказывая противоэпилептическое влияние путем необратимого подавления ГАМК-трансаминазы, тем самым повышая содержание ГАМК в ЦНС. Вигабатрин практически не подвергается в организме биотрансформации. Это имеет два важных последствия для клиники: 1) отсутствие гепатотоксичности; 2) при совместном применении с другими АЭП вигабатрин не оказывает существенного влияния на их содержание в плазме крови. Дозы: 20 50 мг на 1 кг в сутки. Препарат назначают при парциальных и вторично генерализованных припадках. В последнее время показана его эффективность в отношении наиболее трудно курабельных эпилептических приступов падения, в частности при синдроме Леннокса-Гасто.
 Ламотриджин (ламиктал) n n Ламотриджин (ламиктал) относится к препаратам с иным типом действия, чем у других АЭП. Он не усиливает ГАМКопосредованное торможение, но оказывает подавляющее влияние на возбудительные трансмиттеры (глютамат) или ингибирует соответствующие рецепторы. Препарат также наиболее эффективен при сложных парциальных и вторично генерализованных припадках, а также эпилептических приступах падения у детей (при синдроме Леннокса-Гасто прежде всего). Дозы: 58 мг на 1 кг в сутки. При одновременном использовании с другими АЭП ламотриджин незначительно укорачивает период полужизни энзиминдуцирующих препаратов (фенобарбитал, карбамазепин, фенитоин, примидон), но период полужизни самого ламотриджина существенно удлиняется вальпроатом, что требует снижения доз ламотриджина, так как это чревато явлениями интоксикации.
Ламотриджин (ламиктал) n n Ламотриджин (ламиктал) относится к препаратам с иным типом действия, чем у других АЭП. Он не усиливает ГАМКопосредованное торможение, но оказывает подавляющее влияние на возбудительные трансмиттеры (глютамат) или ингибирует соответствующие рецепторы. Препарат также наиболее эффективен при сложных парциальных и вторично генерализованных припадках, а также эпилептических приступах падения у детей (при синдроме Леннокса-Гасто прежде всего). Дозы: 58 мг на 1 кг в сутки. При одновременном использовании с другими АЭП ламотриджин незначительно укорачивает период полужизни энзиминдуцирующих препаратов (фенобарбитал, карбамазепин, фенитоин, примидон), но период полужизни самого ламотриджина существенно удлиняется вальпроатом, что требует снижения доз ламотриджина, так как это чревато явлениями интоксикации.
 Принципы выбора препаратов n Противоэпилептические препараты выбирают в зависимости от формы эпилепсии и типа эпилептических припадков. В соответствии с вероятностью благоприятного эффекта их делят на препараты n первого (предположительно наиболее эффективного для данной формы), n n второго и третьего или дальнейшего выбора Среди препаратов третьего выбора используют также новейшие, из которых в России зарегистрированы ламотриджин и вигабатрин.
Принципы выбора препаратов n Противоэпилептические препараты выбирают в зависимости от формы эпилепсии и типа эпилептических припадков. В соответствии с вероятностью благоприятного эффекта их делят на препараты n первого (предположительно наиболее эффективного для данной формы), n n второго и третьего или дальнейшего выбора Среди препаратов третьего выбора используют также новейшие, из которых в России зарегистрированы ламотриджин и вигабатрин.
 Тактика лечения эпилепсии 1. Эпилепсии с первично-генерализованными припадками с моторными симптомами n препаратами первого выбора являются вальпроаты (лучше в виде Хроно формы). Если вальпроат оказался неэффективным, то дальнейший выбор лекарства определяется преимущественным типом припадков: большие тонико-клонические припадки, атонические или миоклонические.
Тактика лечения эпилепсии 1. Эпилепсии с первично-генерализованными припадками с моторными симптомами n препаратами первого выбора являются вальпроаты (лучше в виде Хроно формы). Если вальпроат оказался неэффективным, то дальнейший выбор лекарства определяется преимущественным типом припадков: большие тонико-клонические припадки, атонические или миоклонические.
 Тактика лечения эпилепсии. 2 Эпилепсия с генерализованными тоникоклоническими припадками (grand mal) n Препарат первого выбора - вальпроат. При неуспешности лечения вальпроатом препаратом второго выбора является карбамазепин как монотерапия или при невозможности применения монотерапии в комбинации с вальпроатом. Если карбамазепин оказывается неэффективным, пробуют фенитоин, фенобарбитал, бензобарбитал или другие комбинации.
Тактика лечения эпилепсии. 2 Эпилепсия с генерализованными тоникоклоническими припадками (grand mal) n Препарат первого выбора - вальпроат. При неуспешности лечения вальпроатом препаратом второго выбора является карбамазепин как монотерапия или при невозможности применения монотерапии в комбинации с вальпроатом. Если карбамазепин оказывается неэффективным, пробуют фенитоин, фенобарбитал, бензобарбитал или другие комбинации.
 Тактика лечения эпилепсии. 3 Эпилепсия с генерализованными атоническими припадками n При атонических припадках препарат первого выбора - вальпроат. Препаратами второго выбора после вальпроата являются бензодиазепины, в комбинации с вальпроатом. Если эта комбинация неэффективна, бензодиазепин заменяется на карбамазепин. Атонические припадки наиболее резистентны к терапии, и дальнейшие попытки их лечения включают стратегии, принятые для других типов припадков, резистентных к препаратам первого и второго поколения.
Тактика лечения эпилепсии. 3 Эпилепсия с генерализованными атоническими припадками n При атонических припадках препарат первого выбора - вальпроат. Препаратами второго выбора после вальпроата являются бензодиазепины, в комбинации с вальпроатом. Если эта комбинация неэффективна, бензодиазепин заменяется на карбамазепин. Атонические припадки наиболее резистентны к терапии, и дальнейшие попытки их лечения включают стратегии, принятые для других типов припадков, резистентных к препаратам первого и второго поколения.
 Тактика лечения эпилепсии. 4 Эпилепсия с генерализованными атоническими припадками n Успешность лечения этого типа припадков зависит от формы эпилепсии. В случаях идиопатических эпилепсий с относительно благоприятным течением (доброкачественная миоклоническая эпилепсия в младенчестве, юношеская миоклоническая эпилепсия) прогноз и возможности лечения Препаратом первого выбора является вальпроат, второго – бензодиазепины. намного лучше.
Тактика лечения эпилепсии. 4 Эпилепсия с генерализованными атоническими припадками n Успешность лечения этого типа припадков зависит от формы эпилепсии. В случаях идиопатических эпилепсий с относительно благоприятным течением (доброкачественная миоклоническая эпилепсия в младенчестве, юношеская миоклоническая эпилепсия) прогноз и возможности лечения Препаратом первого выбора является вальпроат, второго – бензодиазепины. намного лучше.
 Тактика лечения эпилепсии. 5 Абсансы n При эпилепсиях с абсансами препаратами первого выбора являются вальпровты и сукцинимиды (этосуксимид). При эпилепсии с простыми абсансами сукцинимиды практически во всех случаях дают хороший эффект.
Тактика лечения эпилепсии. 5 Абсансы n При эпилепсиях с абсансами препаратами первого выбора являются вальпровты и сукцинимиды (этосуксимид). При эпилепсии с простыми абсансами сукцинимиды практически во всех случаях дают хороший эффект.
 Тактика лечения эпилепсии. 6 n При любых, связанных с локализацией, симптоматических эпилепсиях (с простыми парциальными, комплексными или вторичногенерализованными припадками), препаратом первого выбора являются карбамазепин. Однако, его эффективность сопоставима с вальпроатом и дифенином.
Тактика лечения эпилепсии. 6 n При любых, связанных с локализацией, симптоматических эпилепсиях (с простыми парциальными, комплексными или вторичногенерализованными припадками), препаратом первого выбора являются карбамазепин. Однако, его эффективность сопоставима с вальпроатом и дифенином.
 Тактика лечения эпилепсии. 7 n Парциальные симптоматические формы эпилепсии наиболее часто бывают резистентными к терапии. Поэтому, если вальпроат и карбамазепин в моно- или дуотерапии оказались неуспешными, это повод к применению ламотриджина, габапентина, фелбамата. препаратов новейшего поколения – n n В таких случаях обычно оставляют комбинацию карбамазепина или вальпроата с каким-либо препаратом третьего поколения и в случае успеха продолжают лечение этой комбинацией. Если и эти препараты оказываются недостаточно эффективными, пробуют n фенитоин, фенобарбитал, клоназепам.
Тактика лечения эпилепсии. 7 n Парциальные симптоматические формы эпилепсии наиболее часто бывают резистентными к терапии. Поэтому, если вальпроат и карбамазепин в моно- или дуотерапии оказались неуспешными, это повод к применению ламотриджина, габапентина, фелбамата. препаратов новейшего поколения – n n В таких случаях обычно оставляют комбинацию карбамазепина или вальпроата с каким-либо препаратом третьего поколения и в случае успеха продолжают лечение этой комбинацией. Если и эти препараты оказываются недостаточно эффективными, пробуют n фенитоин, фенобарбитал, клоназепам.
 Тактика лечения эпилепсии. 8 n Некоторые формы связанных с локализацией эпилепсий детского возраста требуют в качестве препарата первого выбора вальпроата (желательно Хроно форму). К ним относятся эпилептическая афазия Ландау–Клеффнера.
Тактика лечения эпилепсии. 8 n Некоторые формы связанных с локализацией эпилепсий детского возраста требуют в качестве препарата первого выбора вальпроата (желательно Хроно форму). К ним относятся эпилептическая афазия Ландау–Клеффнера.
 Главный принцип тактики лечения n. В настоящее время общепризнанной тактикой лечения эпилептических припадков является монотерапия, т. е. Лечение одним препаратом.
Главный принцип тактики лечения n. В настоящее время общепризнанной тактикой лечения эпилептических припадков является монотерапия, т. е. Лечение одним препаратом.
 Дозы и терапевтические уровни в сыворотке крови основных АЭП n Препарат Дозы на 1 кг массы тела в сутки Уровень в крови, мкг/мл Фенобарбитал 1, 53 Фенитоин 56 Карбамазепин 1020 Вальпроевая кислота 540 Ламотриджин 58 Этосуксимид 1540 1040 324 412 40300 1, 52, 5 30120
Дозы и терапевтические уровни в сыворотке крови основных АЭП n Препарат Дозы на 1 кг массы тела в сутки Уровень в крови, мкг/мл Фенобарбитал 1, 53 Фенитоин 56 Карбамазепин 1020 Вальпроевая кислота 540 Ламотриджин 58 Этосуксимид 1540 1040 324 412 40300 1, 52, 5 30120
 Процесс лечения n Начинать следует с постепенного наращивания доз, исходя из минимальной в расчете на массу тела. n Темп наращивания оптимально составляет 1/2 разовой дозы каждые 3 дня.
Процесс лечения n Начинать следует с постепенного наращивания доз, исходя из минимальной в расчете на массу тела. n Темп наращивания оптимально составляет 1/2 разовой дозы каждые 3 дня.
 Продолжительность лечения n Наиболее вероятно практическое выздоровление при идиопатических формах эпилепсии. n Доброкачественная детская эпилепсия с центротемпоральными спайками имеет риск рецидива около 2%. n Сравнимо низкий риск рецидива дают генерализованные идиопатические эпилепсии с абсансами детского и юношеского возраста. вопрос об отмене лечения n можно ставить после 2 лет ремиссии При формах эпилепсии с известным высоким риском рецидива вопрос об отмене лечения следует ставить не ранее 5 лет ремиссии.
Продолжительность лечения n Наиболее вероятно практическое выздоровление при идиопатических формах эпилепсии. n Доброкачественная детская эпилепсия с центротемпоральными спайками имеет риск рецидива около 2%. n Сравнимо низкий риск рецидива дают генерализованные идиопатические эпилепсии с абсансами детского и юношеского возраста. вопрос об отмене лечения n можно ставить после 2 лет ремиссии При формах эпилепсии с известным высоким риском рецидива вопрос об отмене лечения следует ставить не ранее 5 лет ремиссии.
 Условия отмены противоэпилептических лекарств являются: n • срок ремиссии, соответствующий форме эпилепсии; n • отсутствие в ЭЭГ выраженной патологической активности, не обязательно эпилептиформной. n Отмена проводится постепенным снижением, шагами по 1/8 суточной дозы на протяжении 6– 12 мес. При более доброкачественных эпилепсиях выбирается темп ближе к 6 мес, при остальных – ближе к году
Условия отмены противоэпилептических лекарств являются: n • срок ремиссии, соответствующий форме эпилепсии; n • отсутствие в ЭЭГ выраженной патологической активности, не обязательно эпилептиформной. n Отмена проводится постепенным снижением, шагами по 1/8 суточной дозы на протяжении 6– 12 мес. При более доброкачественных эпилепсиях выбирается темп ближе к 6 мес, при остальных – ближе к году
 Противопоказания n Вальпроаты – семейные гепатопатии, нарушения свертываемости крови; возраст меньше 2 лет. n Бензодиазепины – угловая глаукома, миастения, гепатическая порфирия. n Карбамазепин – атриовентрикулярный блок, повышенная чувствительность к трициклическим антидепрессантам. n Фенитоин – атриовентрикулярный и синоатриальный блок, гепатическая порфирия. n Фенобарбитал, примидон, карбамазепин, клоназепам - гепатическая порфирия
Противопоказания n Вальпроаты – семейные гепатопатии, нарушения свертываемости крови; возраст меньше 2 лет. n Бензодиазепины – угловая глаукома, миастения, гепатическая порфирия. n Карбамазепин – атриовентрикулярный блок, повышенная чувствительность к трициклическим антидепрессантам. n Фенитоин – атриовентрикулярный и синоатриальный блок, гепатическая порфирия. n Фенобарбитал, примидон, карбамазепин, клоназепам - гепатическая порфирия
 Болезнь Паркинсона (БП) n n n Болезнь Паркинсона (БП) – неуклонно прогрессирующее нейродегенеративное заболевание, в основе которого лежит постепенная гибель (апоптоз) нигростриарных нейронов. В течение последних лет интенсивно исследуются следующие метаболические нарушения при БП: 1) окислительный стресс меланинсодержащих нейронов, обусловленный деградацией дофамина при участии ионов железа, который ведет к продукции свободных радикалов, снижению активности защитных протеаз, повышению образования супероксидов; 2) торможение ферментов дыхательных цепей с утратой митохондриальной ДНК, вызывающее торможение электронного потока и окислительного фосфорилирования; 3) активация К+-АТФ-каналов; 4) нарушение гомеостаза кальция; 5) активация фосфорилирования цитоскелетных элементов с образованием телец Леви. Эти факторы обусловливают утрату защитных клеточных механизмов против эндогенных и экзогенных вредных воздействий, что ведет к нейрональной дисфункции.
Болезнь Паркинсона (БП) n n n Болезнь Паркинсона (БП) – неуклонно прогрессирующее нейродегенеративное заболевание, в основе которого лежит постепенная гибель (апоптоз) нигростриарных нейронов. В течение последних лет интенсивно исследуются следующие метаболические нарушения при БП: 1) окислительный стресс меланинсодержащих нейронов, обусловленный деградацией дофамина при участии ионов железа, который ведет к продукции свободных радикалов, снижению активности защитных протеаз, повышению образования супероксидов; 2) торможение ферментов дыхательных цепей с утратой митохондриальной ДНК, вызывающее торможение электронного потока и окислительного фосфорилирования; 3) активация К+-АТФ-каналов; 4) нарушение гомеостаза кальция; 5) активация фосфорилирования цитоскелетных элементов с образованием телец Леви. Эти факторы обусловливают утрату защитных клеточных механизмов против эндогенных и экзогенных вредных воздействий, что ведет к нейрональной дисфункции.
 Биохимическим субстратом патогенеза БП n n n Биохимическим субстратом патогенеза БП является нарушение баланса основных нейромедиаторов, обеспечивающих функции базальных ганглиев – дофаминергической - ацетилхолинергической систем. В связи с прогрессирующей дегенерацией дофаминергических нигростриарных нейронов наступает дефицит дофамина. Снижение тормозной функции дофаминергических нейронов влечет за собой растормаживание и повышение функциональной активности холинергических систем. Этот дисбаланс усиливается в связи с повышением активирующего влияния возбуждающего нейротрансмиттера – глутамата – на холинергические нейроны через N-метил-Dаспартат-рецепторы холинергических нейронов.
Биохимическим субстратом патогенеза БП n n n Биохимическим субстратом патогенеза БП является нарушение баланса основных нейромедиаторов, обеспечивающих функции базальных ганглиев – дофаминергической - ацетилхолинергической систем. В связи с прогрессирующей дегенерацией дофаминергических нигростриарных нейронов наступает дефицит дофамина. Снижение тормозной функции дофаминергических нейронов влечет за собой растормаживание и повышение функциональной активности холинергических систем. Этот дисбаланс усиливается в связи с повышением активирующего влияния возбуждающего нейротрансмиттера – глутамата – на холинергические нейроны через N-метил-Dаспартат-рецепторы холинергических нейронов.
 Принципы лечения паркинсонизма n 1. Фармакотерапия: - нейропротекторная терапия; - симптоматическая терапия. 2. Медико-социальная реабилитация. 3. Лечебная физическая культура (ЛФК), физиотерапия. 4. Нейрохирургическое лечение. 5. Вспомогательная терапия (коррекция побочных эффектов фармакотерапии, вегетативных, когнитивных нарушений и др. ).
Принципы лечения паркинсонизма n 1. Фармакотерапия: - нейропротекторная терапия; - симптоматическая терапия. 2. Медико-социальная реабилитация. 3. Лечебная физическая культура (ЛФК), физиотерапия. 4. Нейрохирургическое лечение. 5. Вспомогательная терапия (коррекция побочных эффектов фармакотерапии, вегетативных, когнитивных нарушений и др. ).
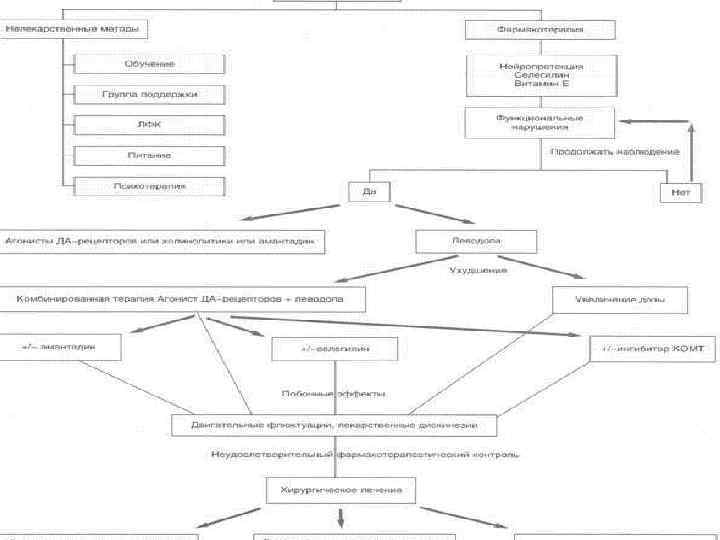
 Фармакотерапия n К средствам с предполагаемым нейропротекторным действием при БП относятся: - средства с антиоксидантным эффектом (ингибиторы МАО типа В, токоферол, тиоктовая кислота, десфероксамин); - агонисты дофаминовых (ДА) рецепторов; - ингибиторы транспорта дофамина; - антагонисты возбуждающих аминокислот (амантадин, будипин, ремацемид, рилузол); - трофические факторы (глиальный нейротрофический фактор, мозговой фактор роста, фибробластный фактор роста); - противовоспалительные средства (ингибиторы синтетазы оксида азота, иммунофилины, талидомид).
Фармакотерапия n К средствам с предполагаемым нейропротекторным действием при БП относятся: - средства с антиоксидантным эффектом (ингибиторы МАО типа В, токоферол, тиоктовая кислота, десфероксамин); - агонисты дофаминовых (ДА) рецепторов; - ингибиторы транспорта дофамина; - антагонисты возбуждающих аминокислот (амантадин, будипин, ремацемид, рилузол); - трофические факторы (глиальный нейротрофический фактор, мозговой фактор роста, фибробластный фактор роста); - противовоспалительные средства (ингибиторы синтетазы оксида азота, иммунофилины, талидомид).
 Современные тенденции В настоящее время в клинической практике наибольшее применение нашла терапия: n ингибиторами МАО типа В, n агонистами ДА-рецепторов, амантадином n в качестве средств с предполагаемым нейропротекторным эффектом. n
Современные тенденции В настоящее время в клинической практике наибольшее применение нашла терапия: n ингибиторами МАО типа В, n агонистами ДА-рецепторов, амантадином n в качестве средств с предполагаемым нейропротекторным эффектом. n
 Симптоматическая терапия БП n Направлена на нормализацию дисбаланса нейротрансмиттеров. Для этого применяют: n антихолинергические препараты; n блокаторы возбуждающего влияния глутамата на NMDAрецепторы – амантадины; n предшественники дофамина – леводопасодержащие препараты; n средства, снижающие катаболизм уже образовавшегося дофамина в сохранных дофаминергических нейронах (ингибиторы МАО типа В, n n ингибиторы катехол-О-метилтрансферазы – КОМТ); агонисты ДА-рецепторов, непосредственно стимулирующие постсинаптические рецепторы.
Симптоматическая терапия БП n Направлена на нормализацию дисбаланса нейротрансмиттеров. Для этого применяют: n антихолинергические препараты; n блокаторы возбуждающего влияния глутамата на NMDAрецепторы – амантадины; n предшественники дофамина – леводопасодержащие препараты; n средства, снижающие катаболизм уже образовавшегося дофамина в сохранных дофаминергических нейронах (ингибиторы МАО типа В, n n ингибиторы катехол-О-метилтрансферазы – КОМТ); агонисты ДА-рецепторов, непосредственно стимулирующие постсинаптические рецепторы.
 Антиацетилхолинергические средства n Тригексифенидил n Бипериден n Трипериден n Бензтропин n Дифенилгидрамин n Цикримин n Проциклидин
Антиацетилхолинергические средства n Тригексифенидил n Бипериден n Трипериден n Бензтропин n Дифенилгидрамин n Цикримин n Проциклидин
 Препараты амантадина n Амантадина гидрохлорид n Амантадина сульфат n Мидантана глюкуронид
Препараты амантадина n Амантадина гидрохлорид n Амантадина сульфат n Мидантана глюкуронид
 Препараты, содержащие леводопу в комбинации с ингибитором периферической ДОФАдекарбоксилазы (ДДК) Таблетки Карбидопа Sinemet Nakom Tidomet LS Tidomet Plus. Tidomet Forte Капсулы Бензеразид Madopar-62, Madopar-125 Madopar-250 Таблетки Бензеразид Madopar-250 n Препараты пролонгированного действия, содержащие леводопу и ингибитор ДДК Sinemet CR Madopar HBS Растворимая лекарственная форма леводопы с ингибитором ДДК n Madopar 125 белая диспергируемая таблетка n n n
Препараты, содержащие леводопу в комбинации с ингибитором периферической ДОФАдекарбоксилазы (ДДК) Таблетки Карбидопа Sinemet Nakom Tidomet LS Tidomet Plus. Tidomet Forte Капсулы Бензеразид Madopar-62, Madopar-125 Madopar-250 Таблетки Бензеразид Madopar-250 n Препараты пролонгированного действия, содержащие леводопу и ингибитор ДДК Sinemet CR Madopar HBS Растворимая лекарственная форма леводопы с ингибитором ДДК n Madopar 125 белая диспергируемая таблетка n n n
 Агонисты дофаминовых рецепторов n Эрголиновые агонисты n Бромокриптин n Лизурид n Перголид n Неэрголиновые агонисты n Пирибедил n Прамипексол
Агонисты дофаминовых рецепторов n Эрголиновые агонисты n Бромокриптин n Лизурид n Перголид n Неэрголиновые агонисты n Пирибедил n Прамипексол
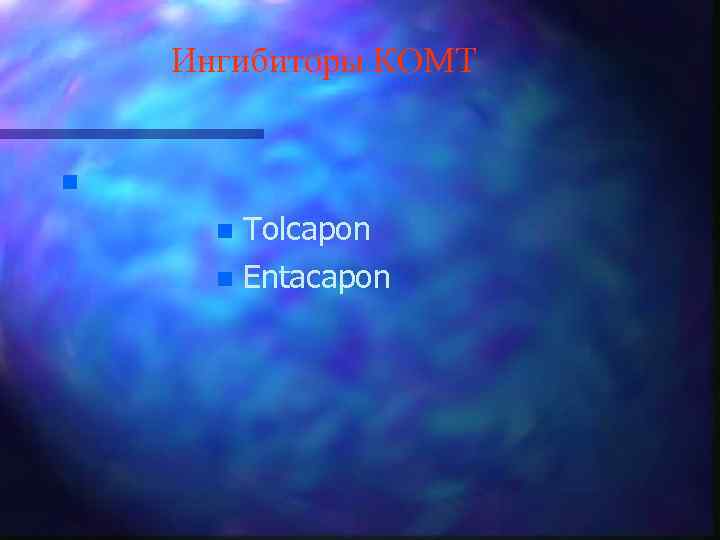 Ингибиторы КОМТ n n Tolcapon n Entacapon
Ингибиторы КОМТ n n Tolcapon n Entacapon
 Ингибиторы МАО типа В n n Селегилин 5 10 40
Ингибиторы МАО типа В n n Селегилин 5 10 40
 Принцип лечения БП n Принцип этапного лечения БП предусматривает применение в начале заболевания монотерапии, а в случае снижения ее эффективности прогрессировании болезни – комбинированной терапии.
Принцип лечения БП n Принцип этапного лечения БП предусматривает применение в начале заболевания монотерапии, а в случае снижения ее эффективности прогрессировании болезни – комбинированной терапии.
 n n Антихолинергические препараты Холинолитики снижают повышенную активность ацетилхолинергических структур базальных ганглиев. К этой группе относятся тригексифенидил, бипериден, трипериден, бензтропин. Холинолитики назначают по 1 таблетке 2– 3 раза в день. n Противопоказаниями для назначения холинолитиков являются психотические, когнитивные расстройства, глаукома, аденома предстательной железы, пожилой и старческий возраст. n Побочные эффекты проявляются сухостью слизистых, запорами, нарушением зрения, галлюцинациями, возбуждением
n n Антихолинергические препараты Холинолитики снижают повышенную активность ацетилхолинергических структур базальных ганглиев. К этой группе относятся тригексифенидил, бипериден, трипериден, бензтропин. Холинолитики назначают по 1 таблетке 2– 3 раза в день. n Противопоказаниями для назначения холинолитиков являются психотические, когнитивные расстройства, глаукома, аденома предстательной железы, пожилой и старческий возраст. n Побочные эффекты проявляются сухостью слизистых, запорами, нарушением зрения, галлюцинациями, возбуждением
 Препараты амантадина n Амантадины увеличивают синтез дофамина в пресинаптических терминалях, ускоряют высвобождение дофамина в синаптическую щель, тормозят обратный захват дофамина в пресинаптическую терминаль, обладают холинолитическим действием, блокируют NMDAглициновые рецепторы и ослабляют возбуждающие кортикостриарные влияния. n Амантадина сульфат выпускается в таблетированной форме и во флаконах для внутривенных инфузий, что делает его полезным при лечении декомпенсаций БП в виде акинетических кризов с расстройствами глотания, а иногда и сознания. n Побочные эффекты применении амантадинов редки и проявляются сухостью во рту, "мраморностью" кожи, отеками голеней, зрительными иллюзиями и эпизодами возбуждения.
Препараты амантадина n Амантадины увеличивают синтез дофамина в пресинаптических терминалях, ускоряют высвобождение дофамина в синаптическую щель, тормозят обратный захват дофамина в пресинаптическую терминаль, обладают холинолитическим действием, блокируют NMDAглициновые рецепторы и ослабляют возбуждающие кортикостриарные влияния. n Амантадина сульфат выпускается в таблетированной форме и во флаконах для внутривенных инфузий, что делает его полезным при лечении декомпенсаций БП в виде акинетических кризов с расстройствами глотания, а иногда и сознания. n Побочные эффекты применении амантадинов редки и проявляются сухостью во рту, "мраморностью" кожи, отеками голеней, зрительными иллюзиями и эпизодами возбуждения.
 ДОФА-содержащие препараты 1. n ДОФА-содержащие препараты (ДСП) являются наиболее эффективными противопаркинсоническими средствами. Сроки назначения леводопатерапии зависят от темпа прогрессирования заболевания, рода профессиональной деятельности больного и его настроенности продолжать работу, семейно-бытового статуса. В целом назначать ДОФА-содержащие препараты необходимо тогда, когда имеются выраженные двигательные нарушения, не купирующиеся другими противопаркинсоническими средствами. n В настоящее время применяются средства, содержащие леводопу с ингибитором периферической ДОФА-декарбоксилазы, при этом среди них имеются препараты пролонгированного и быстрого действия (мадопар ГСС и мадопар быстрорастворимый) n
ДОФА-содержащие препараты 1. n ДОФА-содержащие препараты (ДСП) являются наиболее эффективными противопаркинсоническими средствами. Сроки назначения леводопатерапии зависят от темпа прогрессирования заболевания, рода профессиональной деятельности больного и его настроенности продолжать работу, семейно-бытового статуса. В целом назначать ДОФА-содержащие препараты необходимо тогда, когда имеются выраженные двигательные нарушения, не купирующиеся другими противопаркинсоническими средствами. n В настоящее время применяются средства, содержащие леводопу с ингибитором периферической ДОФА-декарбоксилазы, при этом среди них имеются препараты пролонгированного и быстрого действия (мадопар ГСС и мадопар быстрорастворимый) n
 ДОФА-содержащие препараты 2. n При адекватном назначении ДСП стабильная эффективность лечения поддерживается в течение 7 лет и более, улучшается качество и продолжительность жизни. Однако при длительном течении заболевания возникают изменения типичной клинической картины БП, появляются двигательные флюктуации (застывания, феномен изнашивания однократной и суточной дозы, феномен "включения–выключения") и лекарственные дискинезии. n С целью коррекции моторных флюктуаций и лекарственных дискинезий применяют средства, поддерживающие уровень дофамина в сохранных дофаминергических нейронах – ингибиторы МАО типа В, ингибиторы КОМТ, а также агонисты ДА-рецепторов. Кроме того, в программе коррекции моторных флюктуаций используют следующие приемы: 1) коррекция однократной и суточной дозы; 2) коррекция кратности приема лекарственных средств в течение суток; 3) коррекция комбинации препаратов; 4) назначение пролонгированных и быстрорастворимых форм ДОФА-содержащих средств. n n n Побочные эффекты ДСП проявляются чаще неврологическими (дискинезии, возбуждение, галлюцинации, диссомния, депрессия), реже – гастроэнтерологическими, сердечно-сосудистыми нарушениями.
ДОФА-содержащие препараты 2. n При адекватном назначении ДСП стабильная эффективность лечения поддерживается в течение 7 лет и более, улучшается качество и продолжительность жизни. Однако при длительном течении заболевания возникают изменения типичной клинической картины БП, появляются двигательные флюктуации (застывания, феномен изнашивания однократной и суточной дозы, феномен "включения–выключения") и лекарственные дискинезии. n С целью коррекции моторных флюктуаций и лекарственных дискинезий применяют средства, поддерживающие уровень дофамина в сохранных дофаминергических нейронах – ингибиторы МАО типа В, ингибиторы КОМТ, а также агонисты ДА-рецепторов. Кроме того, в программе коррекции моторных флюктуаций используют следующие приемы: 1) коррекция однократной и суточной дозы; 2) коррекция кратности приема лекарственных средств в течение суток; 3) коррекция комбинации препаратов; 4) назначение пролонгированных и быстрорастворимых форм ДОФА-содержащих средств. n n n Побочные эффекты ДСП проявляются чаще неврологическими (дискинезии, возбуждение, галлюцинации, диссомния, депрессия), реже – гастроэнтерологическими, сердечно-сосудистыми нарушениями.
 Агонисты ДА-рецепторов n n n Действие агонистов ДА-рецепторов совершается в "обход" дегенерирующих нигростриарных нейронов и определяется их влиянием на постсинаптические рецепторы. Эффект агонистов ДА-рецепторов зависит от типа ДА-рецепторов, на которые они воздействуют. Как правило, терапевтический эффект связан со стимуляцией Д 2 -рецепторов. Агонисты ДА-рецепторов вызывают более стабильную, длительную и физиологическую стимуляцию ДА-рецепторов, что снижает риск развития моторных флюктуаций и дискинезий. Агонисты ДА-рецепторов подразделяются на эрголиновые и неэрголиновые, при этом последние реже вызывают побочные эффекты Суточную индивидуальную дозу агонистов ДА-рецепторов подбирают медленно, увеличивая ее в течение нескольких недель для избежания побочных эффектов. Побочными эффектами агонистов ДА-рецепторов являются тошнота, рвота, ортостатическая гипотензия, галлюцинации, лекарственные дискинезии, нарушения сна, усиление либидо.
Агонисты ДА-рецепторов n n n Действие агонистов ДА-рецепторов совершается в "обход" дегенерирующих нигростриарных нейронов и определяется их влиянием на постсинаптические рецепторы. Эффект агонистов ДА-рецепторов зависит от типа ДА-рецепторов, на которые они воздействуют. Как правило, терапевтический эффект связан со стимуляцией Д 2 -рецепторов. Агонисты ДА-рецепторов вызывают более стабильную, длительную и физиологическую стимуляцию ДА-рецепторов, что снижает риск развития моторных флюктуаций и дискинезий. Агонисты ДА-рецепторов подразделяются на эрголиновые и неэрголиновые, при этом последние реже вызывают побочные эффекты Суточную индивидуальную дозу агонистов ДА-рецепторов подбирают медленно, увеличивая ее в течение нескольких недель для избежания побочных эффектов. Побочными эффектами агонистов ДА-рецепторов являются тошнота, рвота, ортостатическая гипотензия, галлюцинации, лекарственные дискинезии, нарушения сна, усиление либидо.
 Ингибиторы КОМТ n n Снижение уровня леводопы и дофамина может быть результатом метилирования под воздействием фермента КОМТ. Процесс метилирования происходит в желудочно-кишечном тракте, кровеносном русле и головном мозге. Метилирование может быть заторможено путем назначения ингибиторов КОМТ периферического или центрального действия. Ингибиторы КОМТ увеличивают биодоступность леводопы, уменьшая уровень ее неактивных метаболитов в кровеносном русле и головном мозге. Метилирование может быть заторможено путем назначения ингибиторов КОМТ периферического или центрального действия. Ингибиторы КОМТ преимущественно периферического действия не проходят через гематоэнцефалический барьер и препятствуют метилированию леводопы в желудочно-кишечном тракте и кровеносном русле. К таким ингибиторам относится энтакапон. n Энтакапон назначают в дозе 200 мг с каждым приемом ДСП, так как период полужизни препарата составляет от 1, 5 до 3 ч. Суточная доза энтакапона зависит от частоты приема леводопы и колеблется у разных больных от 600 до 1400 мг.
Ингибиторы КОМТ n n Снижение уровня леводопы и дофамина может быть результатом метилирования под воздействием фермента КОМТ. Процесс метилирования происходит в желудочно-кишечном тракте, кровеносном русле и головном мозге. Метилирование может быть заторможено путем назначения ингибиторов КОМТ периферического или центрального действия. Ингибиторы КОМТ увеличивают биодоступность леводопы, уменьшая уровень ее неактивных метаболитов в кровеносном русле и головном мозге. Метилирование может быть заторможено путем назначения ингибиторов КОМТ периферического или центрального действия. Ингибиторы КОМТ преимущественно периферического действия не проходят через гематоэнцефалический барьер и препятствуют метилированию леводопы в желудочно-кишечном тракте и кровеносном русле. К таким ингибиторам относится энтакапон. n Энтакапон назначают в дозе 200 мг с каждым приемом ДСП, так как период полужизни препарата составляет от 1, 5 до 3 ч. Суточная доза энтакапона зависит от частоты приема леводопы и колеблется у разных больных от 600 до 1400 мг.
 Ингибиторы МАО типа В Селегилин n n n Препараты этой группы вызывают: торможение окислительного расщепления дофамина; ингибируют обратный захват дофамина; увеличивают содержание дофамина в стриатум; повышают содержание фенилэтиламина в мозговой ткани, который стимулирует высвобождение и тормозит обратный захват дофамина. Кроме того, имеются данные о возможном нейропротекторном механизме действия
Ингибиторы МАО типа В Селегилин n n n Препараты этой группы вызывают: торможение окислительного расщепления дофамина; ингибируют обратный захват дофамина; увеличивают содержание дофамина в стриатум; повышают содержание фенилэтиламина в мозговой ткани, который стимулирует высвобождение и тормозит обратный захват дофамина. Кроме того, имеются данные о возможном нейропротекторном механизме действия
 Тактика лечения БП. 1 n Начало лечения на ранней стадии БП проводят в виде монотерапии с последующим переходом на комбинированное лечение. n В качестве монотерапии назначают ингибиторы МАО, агонисты ДА-рецепторов, амантадин или холинолитики. n При недостаточной эффективности монотерапии назначают комбинацию противопаркинсонических средств, добавляют ДОФА-содержащие препараты. n С выбором индивидуальной эффективной дозы нельзя спешить, ее подбирают медленно, в течение месяца. n Индивидуальная доза должна быть в пределах "фармакотерапевтического окна". n Не следует назначать максимально переносимую дозу, оптимальной можно считать дозу, которая обеспечивает достаточное улучшение двигательных функций и позволяет улучшить качество жизни больного. n При появлении моторных флюктуаций и лекарственных дискинезий корригируют однократную или суточную дозу, кратность приема препаратов, пересматривают комбинацию противопаркинсонических средств, добавляют пролонгированные ДОФА-содержащие препараты и растворимые формы. n При акинетических кризах назначают внутривенную инфузионную форму амантадина
Тактика лечения БП. 1 n Начало лечения на ранней стадии БП проводят в виде монотерапии с последующим переходом на комбинированное лечение. n В качестве монотерапии назначают ингибиторы МАО, агонисты ДА-рецепторов, амантадин или холинолитики. n При недостаточной эффективности монотерапии назначают комбинацию противопаркинсонических средств, добавляют ДОФА-содержащие препараты. n С выбором индивидуальной эффективной дозы нельзя спешить, ее подбирают медленно, в течение месяца. n Индивидуальная доза должна быть в пределах "фармакотерапевтического окна". n Не следует назначать максимально переносимую дозу, оптимальной можно считать дозу, которая обеспечивает достаточное улучшение двигательных функций и позволяет улучшить качество жизни больного. n При появлении моторных флюктуаций и лекарственных дискинезий корригируют однократную или суточную дозу, кратность приема препаратов, пересматривают комбинацию противопаркинсонических средств, добавляют пролонгированные ДОФА-содержащие препараты и растворимые формы. n При акинетических кризах назначают внутривенную инфузионную форму амантадина


