хрящевые и костные ткани.ppt
- Количество слайдов: 79
 СКЕЛЕТНЫЕ ТКАНИ ХРЯЩЕВЫЕ ТКАНИ КОСТНЫЕ ТКАНИ
СКЕЛЕТНЫЕ ТКАНИ ХРЯЩЕВЫЕ ТКАНИ КОСТНЫЕ ТКАНИ
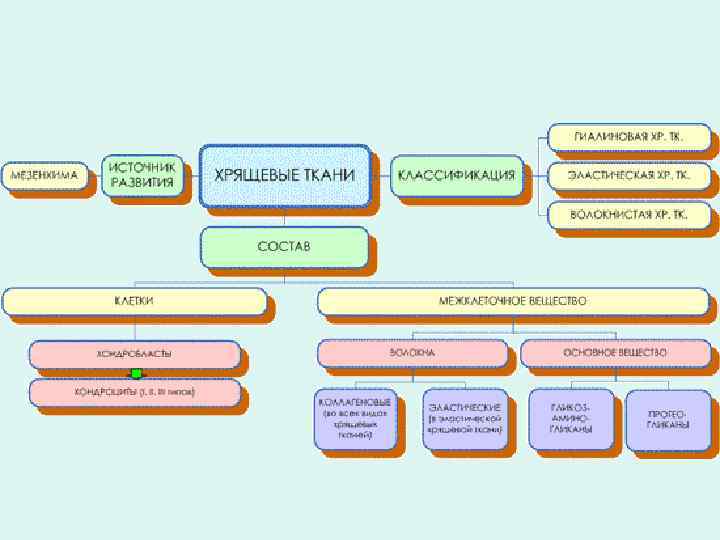
 Классификация хрящевых тканей Классификация • гиалиновый, • эластический, • волокнистый – основана на структурных особенностях матрикса
Классификация хрящевых тканей Классификация • гиалиновый, • эластический, • волокнистый – основана на структурных особенностях матрикса
 • Благодаря особому строению межклеточного вещества, хрящевые ткани обладают повышенной прочностью и упругостью; эластический хрящ, кроме того, и эластичностью.
• Благодаря особому строению межклеточного вещества, хрящевые ткани обладают повышенной прочностью и упругостью; эластический хрящ, кроме того, и эластичностью.
 Хрящевые ткани • Главная функция – опорная: поддержка мягких тканей, формирование соединений кости (суставный гиалиновый хрящ) • Формообразующая: в раннем онтогенезе большая часть скелета первоначально формируется из хрящевой ткани. • Рост длинных костей: эпифизарные хрящевые пластинки существуют продолжительное время (до полного завершения постнатального роста костей в длину)
Хрящевые ткани • Главная функция – опорная: поддержка мягких тканей, формирование соединений кости (суставный гиалиновый хрящ) • Формообразующая: в раннем онтогенезе большая часть скелета первоначально формируется из хрящевой ткани. • Рост длинных костей: эпифизарные хрящевые пластинки существуют продолжительное время (до полного завершения постнатального роста костей в длину)
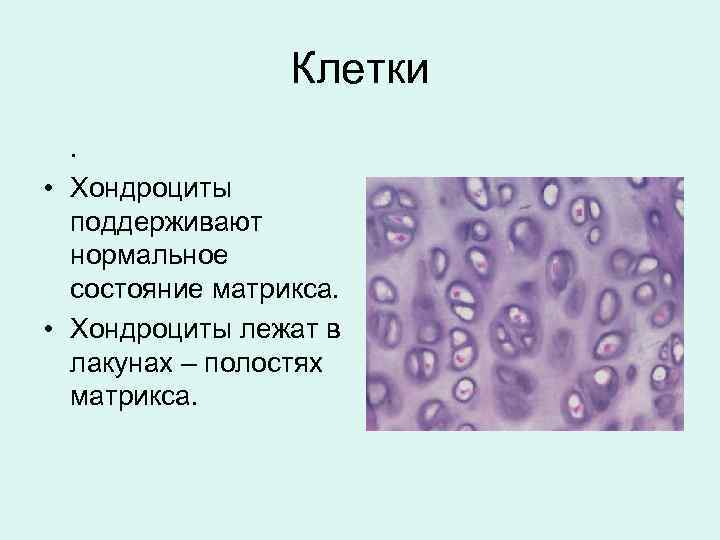 Клетки. • Хондроциты поддерживают нормальное состояние матрикса. • Хондроциты лежат в лакунах – полостях матрикса.
Клетки. • Хондроциты поддерживают нормальное состояние матрикса. • Хондроциты лежат в лакунах – полостях матрикса.
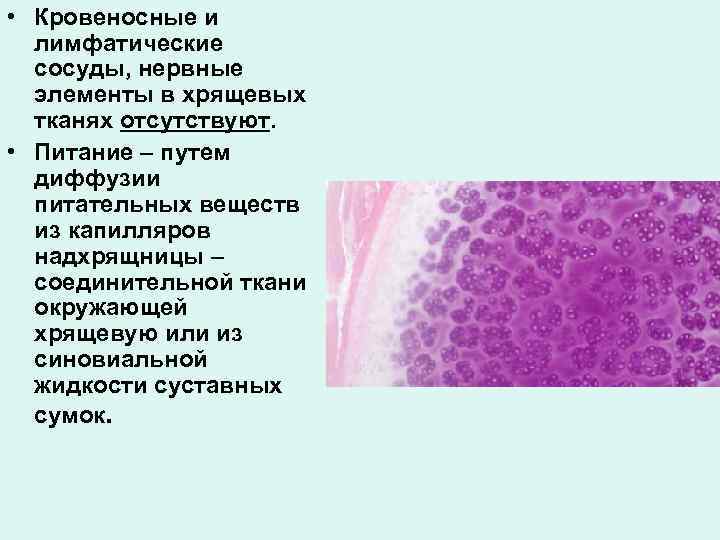 • Кровеносные и лимфатические сосуды, нервные элементы в хрящевых тканях отсутствуют. • Питание – путем диффузии питательных веществ из капилляров надхрящницы – соединительной ткани окружающей хрящевую или из синовиальной жидкости суставных сумок.
• Кровеносные и лимфатические сосуды, нервные элементы в хрящевых тканях отсутствуют. • Питание – путем диффузии питательных веществ из капилляров надхрящницы – соединительной ткани окружающей хрящевую или из синовиальной жидкости суставных сумок.
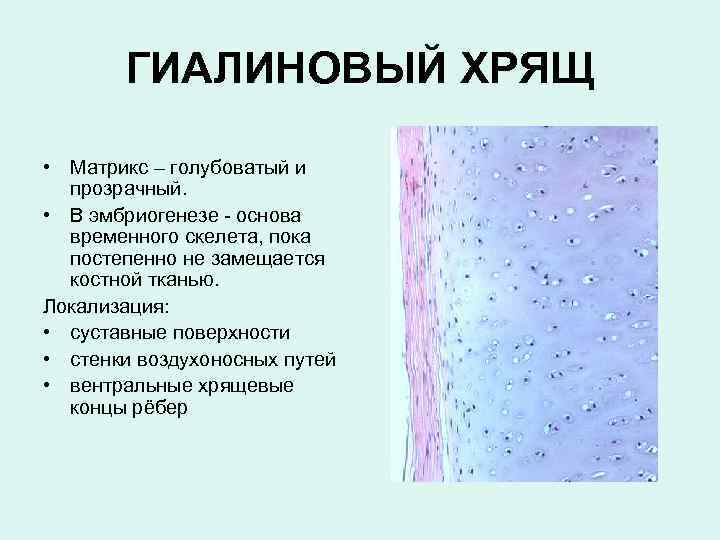 ГИАЛИНОВЫЙ ХРЯЩ • Матрикс – голубоватый и прозрачный. • В эмбриогенезе - основа временного скелета, пока постепенно не замещается костной тканью. Локализация: • суставные поверхности • стенки воздухоносных путей • вентральные хрящевые концы рёбер
ГИАЛИНОВЫЙ ХРЯЩ • Матрикс – голубоватый и прозрачный. • В эмбриогенезе - основа временного скелета, пока постепенно не замещается костной тканью. Локализация: • суставные поверхности • стенки воздухоносных путей • вентральные хрящевые концы рёбер
 Матрикс • 75 -80% воды; • аморфное вещество, богатое протеогликанами (образуют макромолекулярные агрегаты, связывающие воду) • коллагеновые волокна
Матрикс • 75 -80% воды; • аморфное вещество, богатое протеогликанами (образуют макромолекулярные агрегаты, связывающие воду) • коллагеновые волокна
 MАТРИКС 40% сухого веса – коллаген, преимущественно II-го типа (в небольшом количестве коллагены IX, X, XI типов) На гистологических препаратах волокна неразличимы: • очень тонкие волокна (на пределе разрешения светового микроскопа); • коэффициент преломления волокон практически такой же, что и у аморфного вещества, в которые они погружены. • Коллаген IX типа сшивает коллагеновые волокна (При остеоартритах сшивание нарушается → деградация хряща). • Коллаген X типа – способность к обызвествлению.
MАТРИКС 40% сухого веса – коллаген, преимущественно II-го типа (в небольшом количестве коллагены IX, X, XI типов) На гистологических препаратах волокна неразличимы: • очень тонкие волокна (на пределе разрешения светового микроскопа); • коэффициент преломления волокон практически такой же, что и у аморфного вещества, в которые они погружены. • Коллаген IX типа сшивает коллагеновые волокна (При остеоартритах сшивание нарушается → деградация хряща). • Коллаген X типа – способность к обызвествлению.
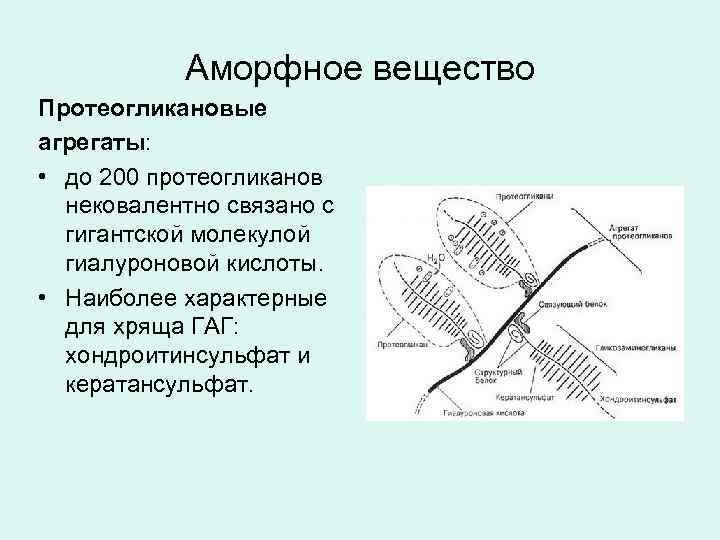 Аморфное вещество Протеогликановые агрегаты: • до 200 протеогликанов нековалентно связано с гигантской молекулой гиалуроновой кислоты. • Наиболее характерные для хряща ГАГ: хондроитинсульфат и кератансульфат.
Аморфное вещество Протеогликановые агрегаты: • до 200 протеогликанов нековалентно связано с гигантской молекулой гиалуроновой кислоты. • Наиболее характерные для хряща ГАГ: хондроитинсульфат и кератансульфат.
 Роль агрегатов протеогликанов • Структурированная вода обеспечивает упругость хрящевой ткани и диффузию ( единственный способ доставки питательных веществ, гормонов, газообмена и удаления метаболитов для хондроцитов) В старом хряще структура молекул протеогликанов нарушается → связывается меньшее количество воды → у пожилых людей матрикс менее упругий
Роль агрегатов протеогликанов • Структурированная вода обеспечивает упругость хрящевой ткани и диффузию ( единственный способ доставки питательных веществ, гормонов, газообмена и удаления метаболитов для хондроцитов) В старом хряще структура молекул протеогликанов нарушается → связывается меньшее количество воды → у пожилых людей матрикс менее упругий
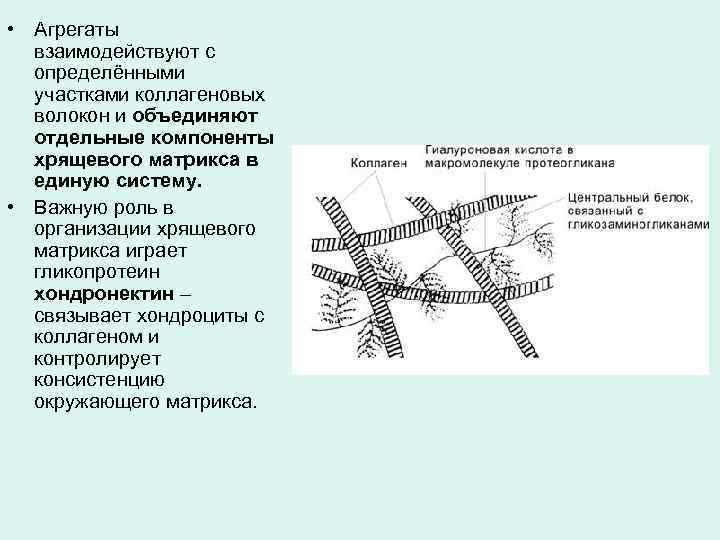 • Агрегаты взаимодействуют с определёнными участками коллагеновых волокон и объединяют отдельные компоненты хрящевого матрикса в единую систему. • Важную роль в организации хрящевого матрикса играет гликопротеин хондронектин – связывает хондроциты с коллагеном и контролирует консистенцию окружающего матрикса.
• Агрегаты взаимодействуют с определёнными участками коллагеновых волокон и объединяют отдельные компоненты хрящевого матрикса в единую систему. • Важную роль в организации хрящевого матрикса играет гликопротеин хондронектин – связывает хондроциты с коллагеном и контролирует консистенцию окружающего матрикса.
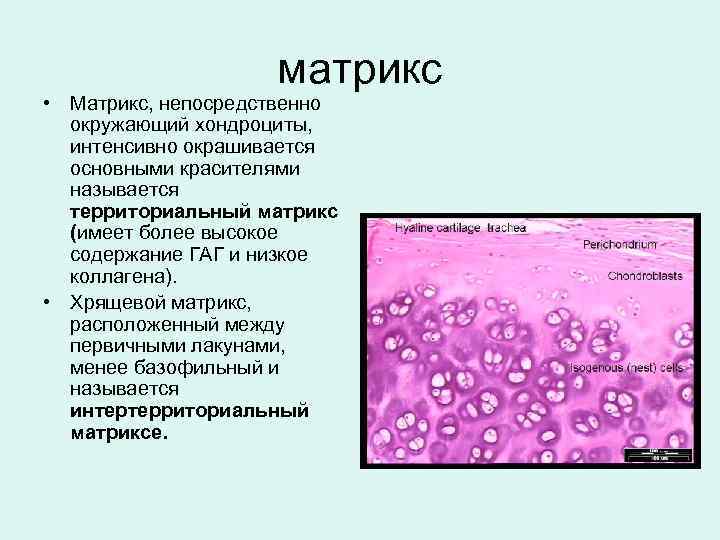 матрикс • Матрикс, непосредственно окружающий хондроциты, интенсивно окрашивается основными красителями называется территориальный матрикс (имеет более высокое содержание ГАГ и низкое коллагена). • Хрящевой матрикс, расположенный между первичными лакунами, менее базофильный и называется интертерриториальный матриксе.
матрикс • Матрикс, непосредственно окружающий хондроциты, интенсивно окрашивается основными красителями называется территориальный матрикс (имеет более высокое содержание ГАГ и низкое коллагена). • Хрящевой матрикс, расположенный между первичными лакунами, менее базофильный и называется интертерриториальный матриксе.
 Надхрящница • За исключением суставных хрящей, гиалиновый хрящ покрыт слоем соединительной ткани - надрящницей. • Наружный волокнистый слой содержит коллаген I типа, фибробласты и многочисленные капилляры; • Внутренний клеточный (хондрогенный) слой, содержащий хондрогенные клетки и прехондробласты.
Надхрящница • За исключением суставных хрящей, гиалиновый хрящ покрыт слоем соединительной ткани - надрящницей. • Наружный волокнистый слой содержит коллаген I типа, фибробласты и многочисленные капилляры; • Внутренний клеточный (хондрогенный) слой, содержащий хондрогенные клетки и прехондробласты.
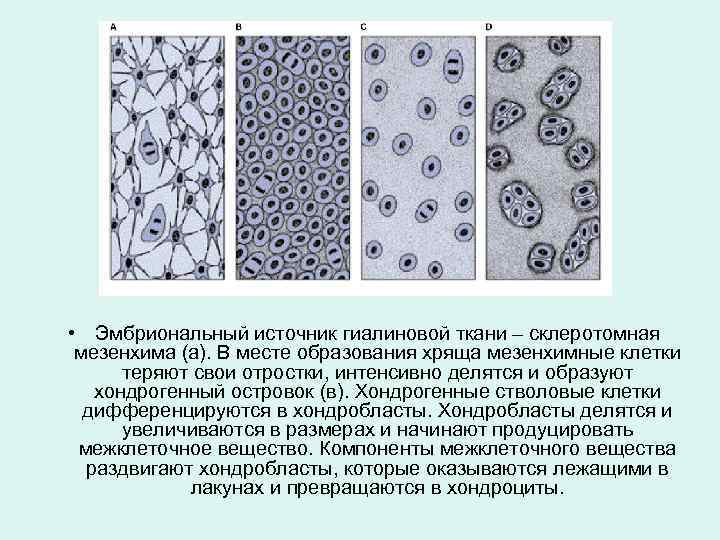 • Эмбриональный источник гиалиновой ткани – склеротомная мезенхима (а). В месте образования хряща мезенхимные клетки теряют свои отростки, интенсивно делятся и образуют хондрогенный островок (в). Хондрогенные стволовые клетки дифференцируются в хондробласты. Хондробласты делятся и увеличиваются в размерах и начинают продуцировать межклеточное вещество. Компоненты межклеточного вещества раздвигают хондробласты, которые оказываются лежащими в лакунах и превращаются в хондроциты.
• Эмбриональный источник гиалиновой ткани – склеротомная мезенхима (а). В месте образования хряща мезенхимные клетки теряют свои отростки, интенсивно делятся и образуют хондрогенный островок (в). Хондрогенные стволовые клетки дифференцируются в хондробласты. Хондробласты делятся и увеличиваются в размерах и начинают продуцировать межклеточное вещество. Компоненты межклеточного вещества раздвигают хондробласты, которые оказываются лежащими в лакунах и превращаются в хондроциты.
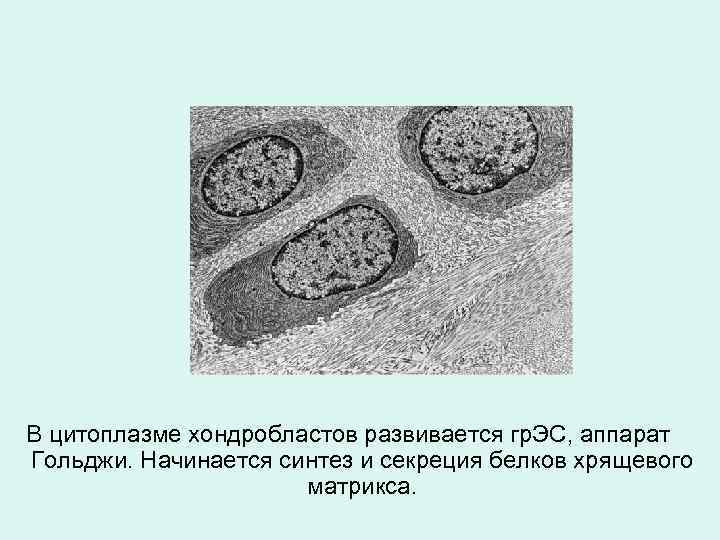 В цитоплазме хондробластов развивается гр. ЭС, аппарат Гольджи. Начинается синтез и секреция белков хрящевого матрикса.
В цитоплазме хондробластов развивается гр. ЭС, аппарат Гольджи. Начинается синтез и секреция белков хрящевого матрикса.
 • ИНТЕРСТИЦИАЛЬНЫЙ (ВНУТРЕННИЙ) РОСТ ХРЯЩА: В начале постнатального периода клетки молодой хрящевой ткани сохраняют ограниченные пролиферативные способности. Внутри первичной лакуны они проходят одно-два деления. Матрикс молодого хряща достаточно пластичен и растягивается во время деления и роста хондроцитов внутри лакун. Дочерние клетки остаются внутри своей лакуны, увеличиваются в размерах и секретируют белки. Друг от друга они отделены прослойкой межклеточного вещества. Интерстициальный рост – скоротечный процесс. После нескольких митозов клетки прекращают делиться и в дальнейшем сохраняют состояние митотического покоя.
• ИНТЕРСТИЦИАЛЬНЫЙ (ВНУТРЕННИЙ) РОСТ ХРЯЩА: В начале постнатального периода клетки молодой хрящевой ткани сохраняют ограниченные пролиферативные способности. Внутри первичной лакуны они проходят одно-два деления. Матрикс молодого хряща достаточно пластичен и растягивается во время деления и роста хондроцитов внутри лакун. Дочерние клетки остаются внутри своей лакуны, увеличиваются в размерах и секретируют белки. Друг от друга они отделены прослойкой межклеточного вещества. Интерстициальный рост – скоротечный процесс. После нескольких митозов клетки прекращают делиться и в дальнейшем сохраняют состояние митотического покоя.
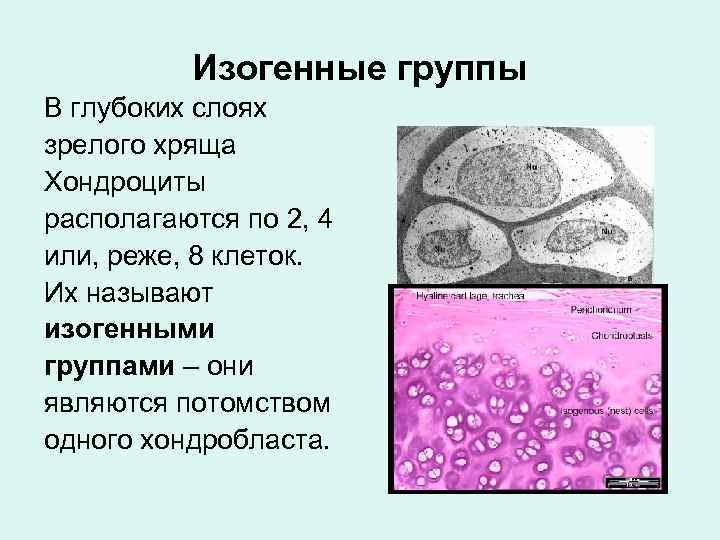 Изогенные группы В глубоких слоях зрелого хряща Хондроциты располагаются по 2, 4 или, реже, 8 клеток. Их называют изогенными группами – они являются потомством одного хондробласта.
Изогенные группы В глубоких слоях зрелого хряща Хондроциты располагаются по 2, 4 или, реже, 8 клеток. Их называют изогенными группами – они являются потомством одного хондробласта.
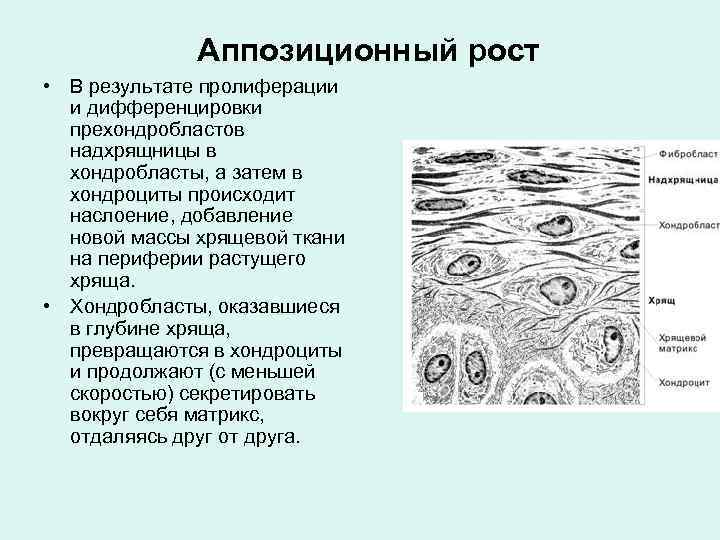 Аппозиционный рост • В результате пролиферации и дифференцировки прехондробластов надхрящницы в хондробласты, а затем в хондроциты происходит наслоение, добавление новой массы хрящевой ткани на периферии растущего хряща. • Хондробласты, оказавшиеся в глубине хряща, превращаются в хондроциты и продолжают (с меньшей скоростью) секретировать вокруг себя матрикс, отдаляясь друг от друга.
Аппозиционный рост • В результате пролиферации и дифференцировки прехондробластов надхрящницы в хондробласты, а затем в хондроциты происходит наслоение, добавление новой массы хрящевой ткани на периферии растущего хряща. • Хондробласты, оказавшиеся в глубине хряща, превращаются в хондроциты и продолжают (с меньшей скоростью) секретировать вокруг себя матрикс, отдаляясь друг от друга.
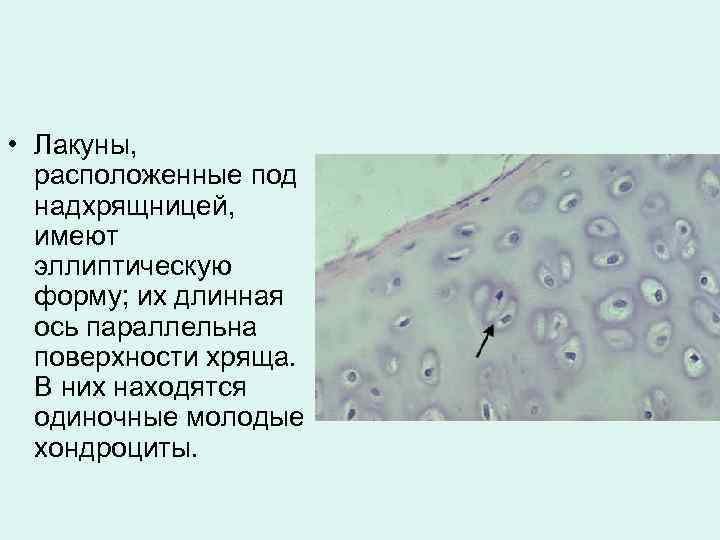 • Лакуны, расположенные под надхрящницей, имеют эллиптическую форму; их длинная ось параллельна поверхности хряща. В них находятся одиночные молодые хондроциты.
• Лакуны, расположенные под надхрящницей, имеют эллиптическую форму; их длинная ось параллельна поверхности хряща. В них находятся одиночные молодые хондроциты.
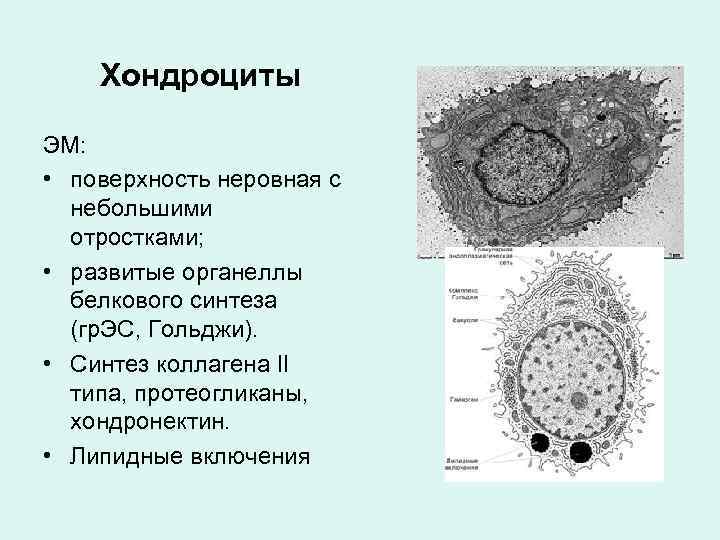 Хондроциты ЭМ: • поверхность неровная с небольшими отростками; • развитые органеллы белкового синтеза (гр. ЭС, Гольджи). • Синтез коллагена II типа, протеогликаны, хондронектин. • Липидные включения
Хондроциты ЭМ: • поверхность неровная с небольшими отростками; • развитые органеллы белкового синтеза (гр. ЭС, Гольджи). • Синтез коллагена II типа, протеогликаны, хондронектин. • Липидные включения

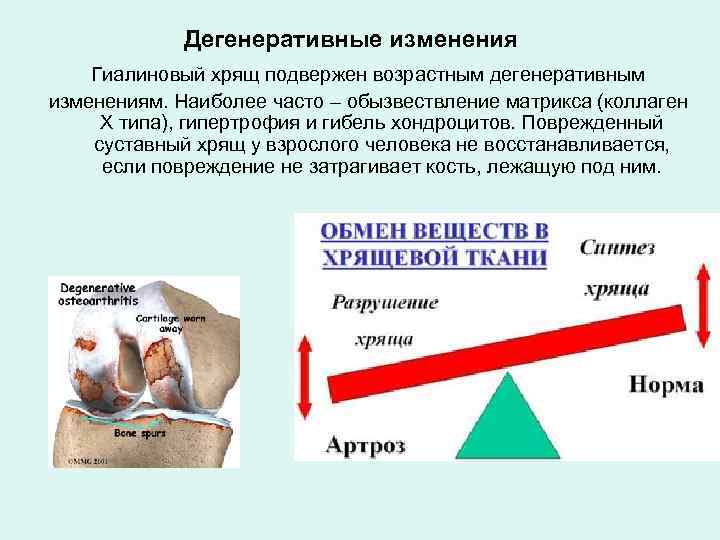 Дегенеративные изменения Гиалиновый хрящ подвержен возрастным дегенеративным изменениям. Наиболее часто – обызвествление матрикса (коллаген Х типа), гипертрофия и гибель хондроцитов. Поврежденный суставный хрящ у взрослого человека не восстанавливается, если повреждение не затрагивает кость, лежащую под ним.
Дегенеративные изменения Гиалиновый хрящ подвержен возрастным дегенеративным изменениям. Наиболее часто – обызвествление матрикса (коллаген Х типа), гипертрофия и гибель хондроцитов. Поврежденный суставный хрящ у взрослого человека не восстанавливается, если повреждение не затрагивает кость, лежащую под ним.
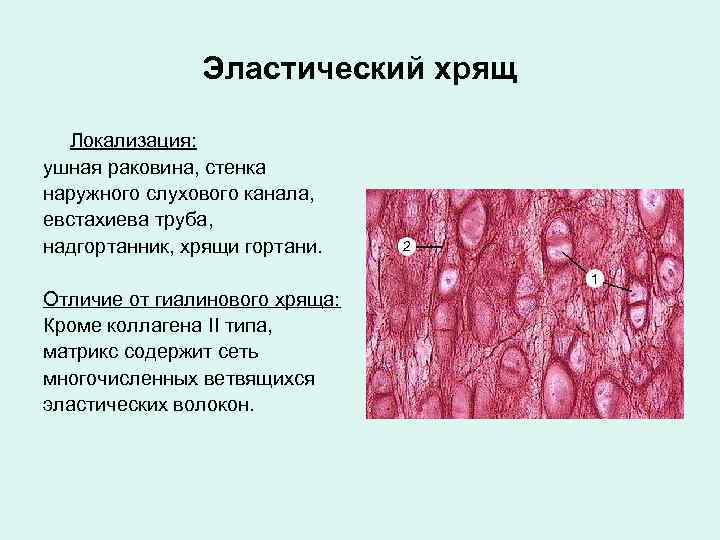 Эластический хрящ Локализация: ушная раковина, стенка наружного слухового канала, евстахиева труба, надгортанник, хрящи гортани. Отличие от гиалинового хряща: Кроме коллагена II типа, матрикс содержит сеть многочисленных ветвящихся эластических волокон.
Эластический хрящ Локализация: ушная раковина, стенка наружного слухового канала, евстахиева труба, надгортанник, хрящи гортани. Отличие от гиалинового хряща: Кроме коллагена II типа, матрикс содержит сеть многочисленных ветвящихся эластических волокон.
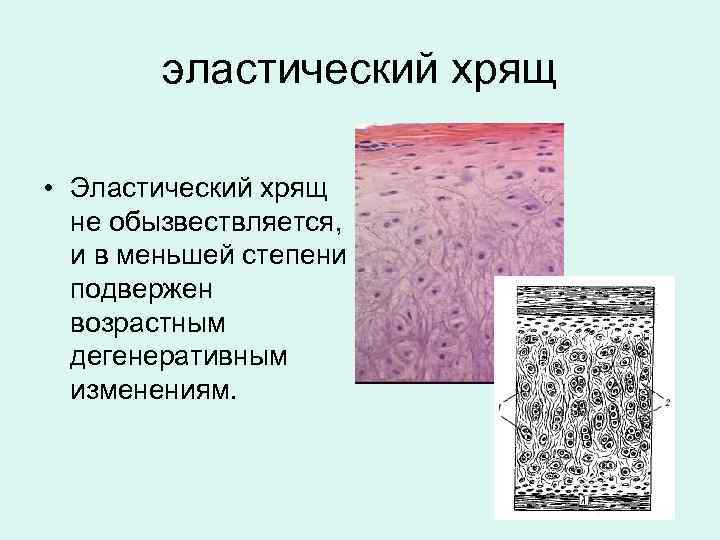 эластический хрящ • Эластический хрящ не обызвествляется, и в меньшей степени подвержен возрастным дегенеративным изменениям.
эластический хрящ • Эластический хрящ не обызвествляется, и в меньшей степени подвержен возрастным дегенеративным изменениям.
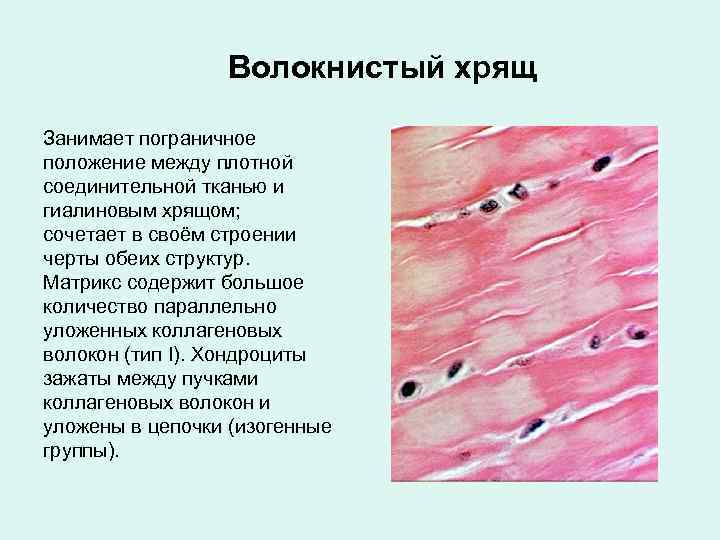 Волокнистый хрящ Занимает пограничное положение между плотной соединительной тканью и гиалиновым хрящом; сочетает в своём строении черты обеих структур. Матрикс содержит большое количество параллельно уложенных коллагеновых волокон (тип I). Хондроциты зажаты между пучками коллагеновых волокон и уложены в цепочки (изогенные группы).
Волокнистый хрящ Занимает пограничное положение между плотной соединительной тканью и гиалиновым хрящом; сочетает в своём строении черты обеих структур. Матрикс содержит большое количество параллельно уложенных коллагеновых волокон (тип I). Хондроциты зажаты между пучками коллагеновых волокон и уложены в цепочки (изогенные группы).
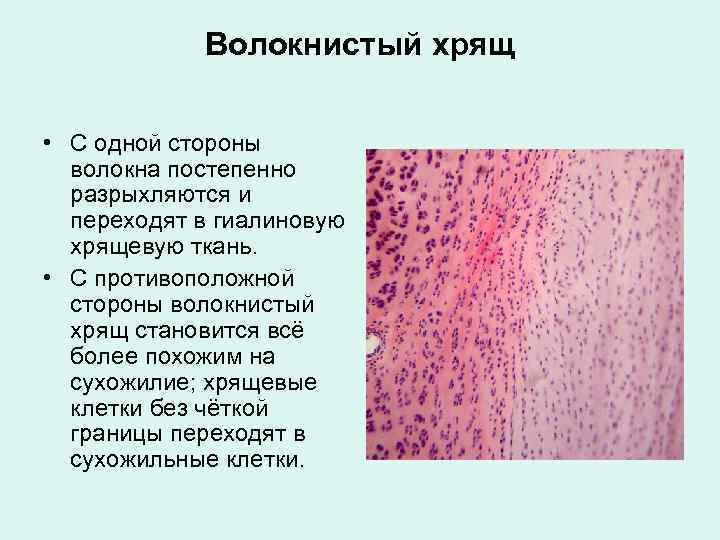 Волокнистый хрящ • С одной стороны волокна постепенно разрыхляются и переходят в гиалиновую хрящевую ткань. • С противоположной стороны волокнистый хрящ становится всё более похожим на сухожилие; хрящевые клетки без чёткой границы переходят в сухожильные клетки.
Волокнистый хрящ • С одной стороны волокна постепенно разрыхляются и переходят в гиалиновую хрящевую ткань. • С противоположной стороны волокнистый хрящ становится всё более похожим на сухожилие; хрящевые клетки без чёткой границы переходят в сухожильные клетки.
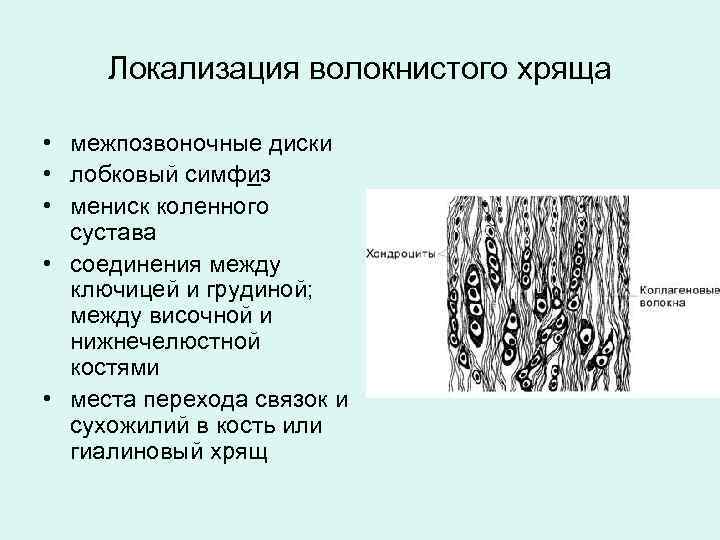 Локализация волокнистого хряща • межпозвоночные диски • лобковый симфиз • мениск коленного сустава • соединения между ключицей и грудиной; между височной и нижнечелюстной костями • места перехода связок и сухожилий в кость или гиалиновый хрящ
Локализация волокнистого хряща • межпозвоночные диски • лобковый симфиз • мениск коленного сустава • соединения между ключицей и грудиной; между височной и нижнечелюстной костями • места перехода связок и сухожилий в кость или гиалиновый хрящ
 КОСТНЫЕ ТКАНИ
КОСТНЫЕ ТКАНИ
 Функции: • Опорно-механическая: роль опоры и рычага для прикрепленных к ним скелетных мышц • Защитная: костный скелет защищает и жизненно важные органы черепной и грудной полостей, создает нормальное окружение для кроветворения; • Гомеостатическая: мобильный резерв кальция (до 99% всего кальция в организме), фосфора и др.
Функции: • Опорно-механическая: роль опоры и рычага для прикрепленных к ним скелетных мышц • Защитная: костный скелет защищает и жизненно важные органы черепной и грудной полостей, создает нормальное окружение для кроветворения; • Гомеостатическая: мобильный резерв кальция (до 99% всего кальция в организме), фосфора и др.
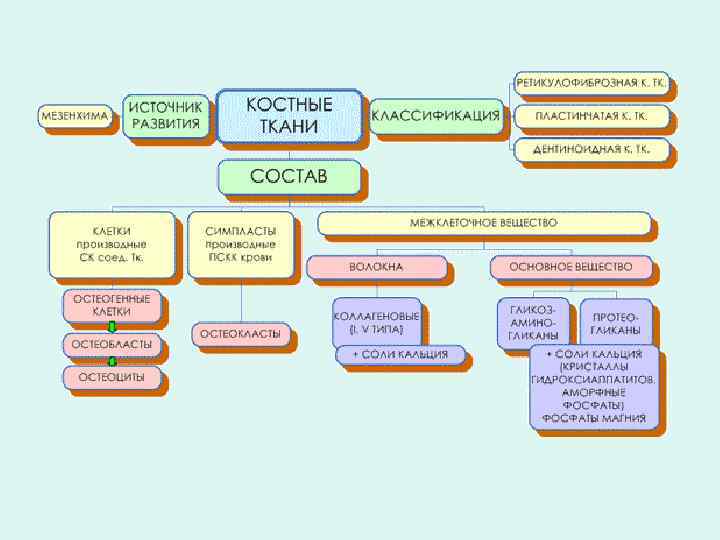
 Клетки костной ткани • Клетки остеогенной дифференцировки, создающие кость: остеогенные клетки → остеобласты → остеоциты • Клетки гематогенной дифференцировки, разрушающие вещество кости (симпласты) остеокласты
Клетки костной ткани • Клетки остеогенной дифференцировки, создающие кость: остеогенные клетки → остеобласты → остеоциты • Клетки гематогенной дифференцировки, разрушающие вещество кости (симпласты) остеокласты
 Остеогенные клетки • в эмбриогенезе образуются из мезенхимы • сохраняются в качестве камбиального резерва в оболочках кости (периосте и эндосте) и в околососудистой соединительной ткани внутри зрелой кости • активируются, делятся и дифференцируются в период развития, роста и перестройки кости • дифференцируются в остеобласты при высоком р. О 2 (при низком р. О 2 - в хондробласты) • морфологически не идентифицируются
Остеогенные клетки • в эмбриогенезе образуются из мезенхимы • сохраняются в качестве камбиального резерва в оболочках кости (периосте и эндосте) и в околососудистой соединительной ткани внутри зрелой кости • активируются, делятся и дифференцируются в период развития, роста и перестройки кости • дифференцируются в остеобласты при высоком р. О 2 (при низком р. О 2 - в хондробласты) • морфологически не идентифицируются
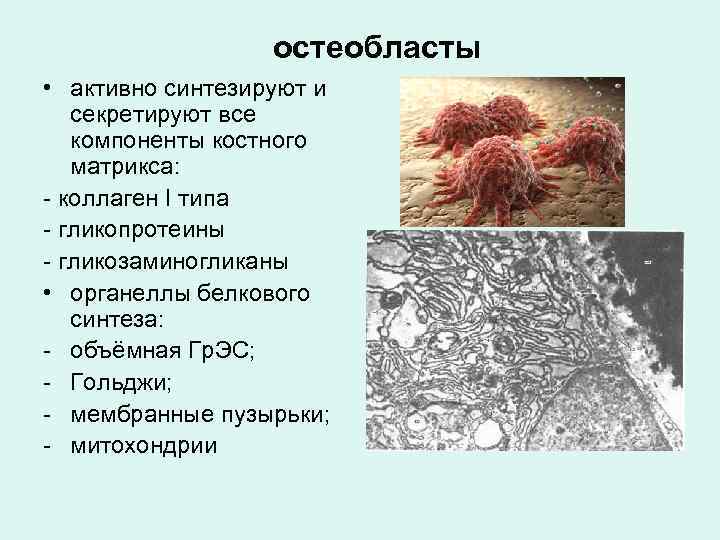 остеобласты • активно синтезируют и секретируют все компоненты костного матрикса: - коллаген I типа - гликопротеины - гликозаминогликаны • органеллы белкового синтеза: - объёмная Гр. ЭС; - Гольджи; - мембранные пузырьки; - митохондрии
остеобласты • активно синтезируют и секретируют все компоненты костного матрикса: - коллаген I типа - гликопротеины - гликозаминогликаны • органеллы белкового синтеза: - объёмная Гр. ЭС; - Гольджи; - мембранные пузырьки; - митохондрии
 • В начале развития остеобласты сохраняют способность к пролиферации
• В начале развития остеобласты сохраняют способность к пролиферации
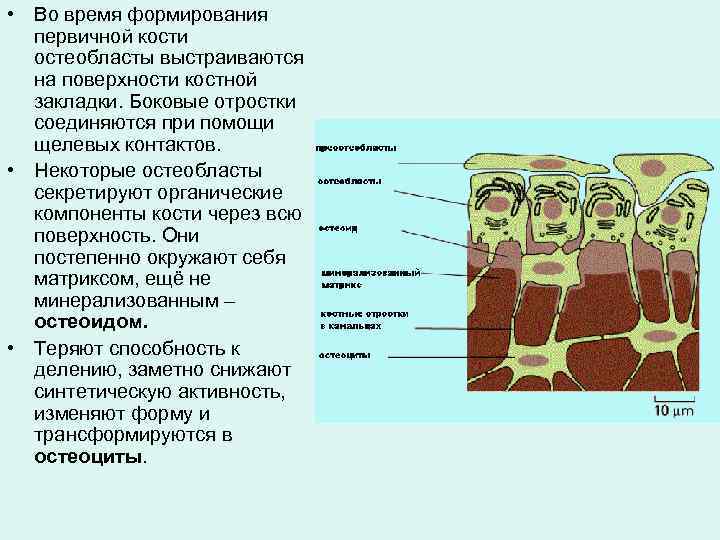 • Во время формирования первичной кости остеобласты выстраиваются на поверхности костной закладки. Боковые отростки соединяются при помощи щелевых контактов. • Некоторые остеобласты секретируют органические компоненты кости через всю поверхность. Они постепенно окружают себя матриксом, ещё не минерализованным – остеоидом. • Теряют способность к делению, заметно снижают синтетическую активность, изменяют форму и трансформируются в остеоциты.
• Во время формирования первичной кости остеобласты выстраиваются на поверхности костной закладки. Боковые отростки соединяются при помощи щелевых контактов. • Некоторые остеобласты секретируют органические компоненты кости через всю поверхность. Они постепенно окружают себя матриксом, ещё не минерализованным – остеоидом. • Теряют способность к делению, заметно снижают синтетическую активность, изменяют форму и трансформируются в остеоциты.
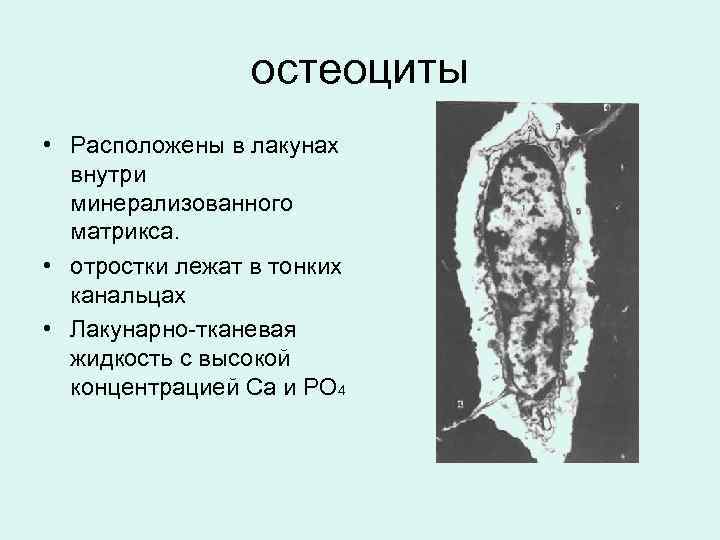 остеоциты • Расположены в лакунах внутри минерализованного матрикса. • отростки лежат в тонких канальцах • Лакунарно-тканевая жидкость с высокой концентрацией Са и РО 4
остеоциты • Расположены в лакунах внутри минерализованного матрикса. • отростки лежат в тонких канальцах • Лакунарно-тканевая жидкость с высокой концентрацией Са и РО 4
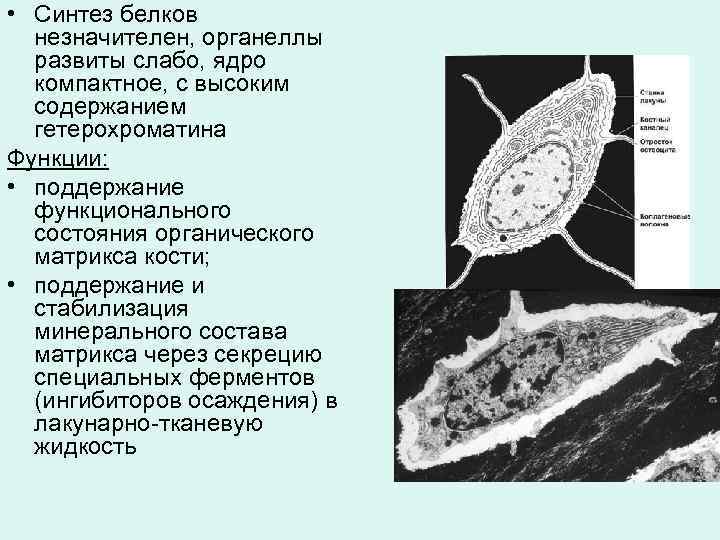 • Синтез белков незначителен, органеллы развиты слабо, ядро компактное, с высоким содержанием гетерохроматина Функции: • поддержание функционального состояния органического матрикса кости; • поддержание и стабилизация минерального состава матрикса через секрецию специальных ферментов (ингибиторов осаждения) в лакунарно-тканевую жидкость
• Синтез белков незначителен, органеллы развиты слабо, ядро компактное, с высоким содержанием гетерохроматина Функции: • поддержание функционального состояния органического матрикса кости; • поддержание и стабилизация минерального состава матрикса через секрецию специальных ферментов (ингибиторов осаждения) в лакунарно-тканевую жидкость
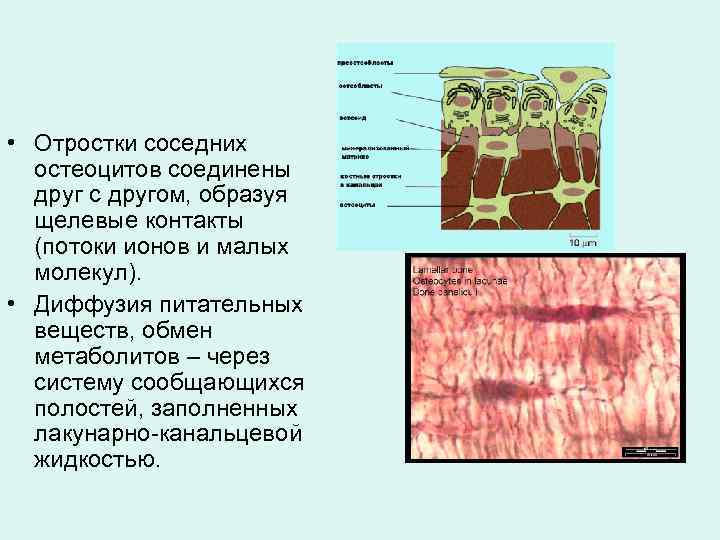 • Отростки соседних остеоцитов соединены друг с другом, образуя щелевые контакты (потоки ионов и малых молекул). • Диффузия питательных веществ, обмен метаболитов – через систему сообщающихся полостей, заполненных лакунарно-канальцевой жидкостью.
• Отростки соседних остеоцитов соединены друг с другом, образуя щелевые контакты (потоки ионов и малых молекул). • Диффузия питательных веществ, обмен метаболитов – через систему сообщающихся полостей, заполненных лакунарно-канальцевой жидкостью.
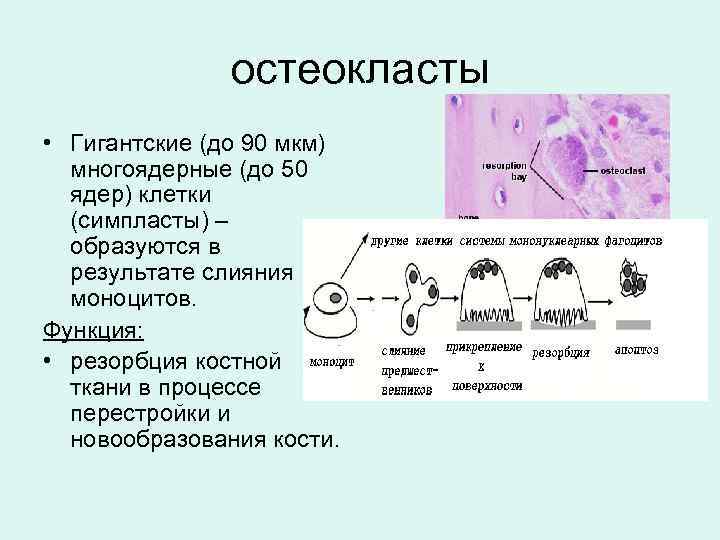 остеокласты • Гигантские (до 90 мкм) многоядерные (до 50 ядер) клетки (симпласты) – образуются в результате слияния моноцитов. Функция: • резорбция костной ткани в процессе перестройки и новообразования кости.
остеокласты • Гигантские (до 90 мкм) многоядерные (до 50 ядер) клетки (симпласты) – образуются в результате слияния моноцитов. Функция: • резорбция костной ткани в процессе перестройки и новообразования кости.
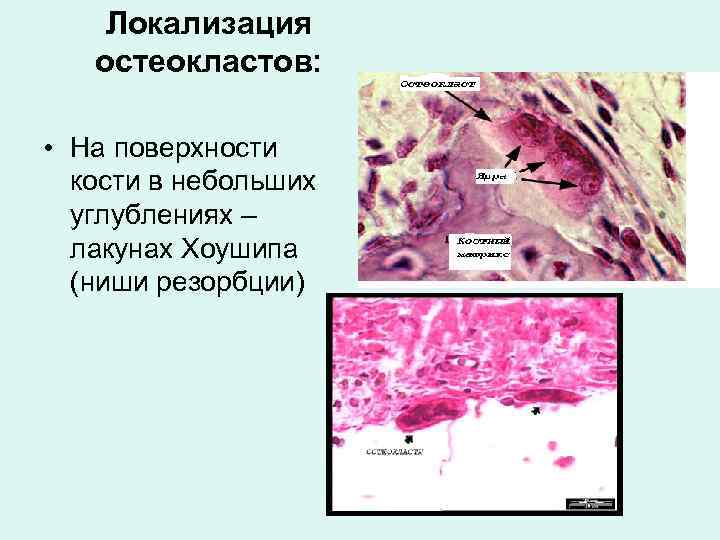 Локализация остеокластов: • На поверхности кости в небольших углублениях – лакунах Хоушипа (ниши резорбции)
Локализация остеокластов: • На поверхности кости в небольших углублениях – лакунах Хоушипа (ниши резорбции)
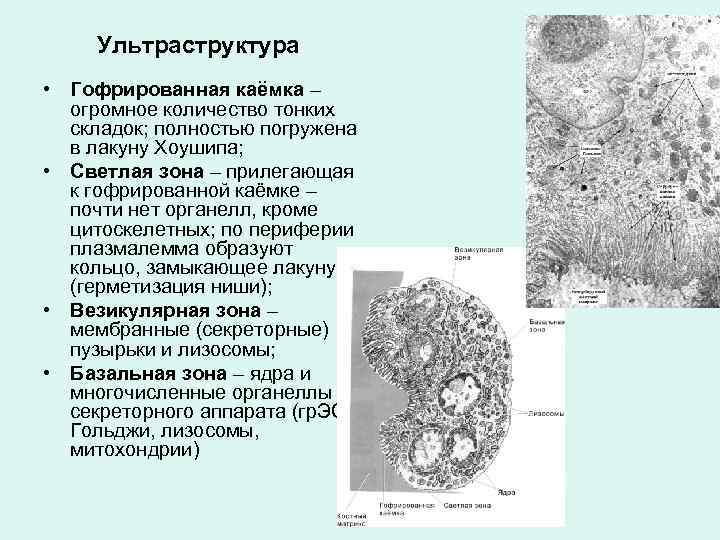 Ультраструктура • Гофрированная каёмка – огромное количество тонких складок; полностью погружена в лакуну Хоушипа; • Светлая зона – прилегающая к гофрированной каёмке – почти нет органелл, кроме цитоскелетных; по периферии плазмалемма образуют кольцо, замыкающее лакуну (герметизация ниши); • Везикулярная зона – мембранные (секреторные) пузырьки и лизосомы; • Базальная зона – ядра и многочисленные органеллы секреторного аппарата (гр. ЭС, Гольджи, лизосомы, митохондрии)
Ультраструктура • Гофрированная каёмка – огромное количество тонких складок; полностью погружена в лакуну Хоушипа; • Светлая зона – прилегающая к гофрированной каёмке – почти нет органелл, кроме цитоскелетных; по периферии плазмалемма образуют кольцо, замыкающее лакуну (герметизация ниши); • Везикулярная зона – мембранные (секреторные) пузырьки и лизосомы; • Базальная зона – ядра и многочисленные органеллы секреторного аппарата (гр. ЭС, Гольджи, лизосомы, митохондрии)
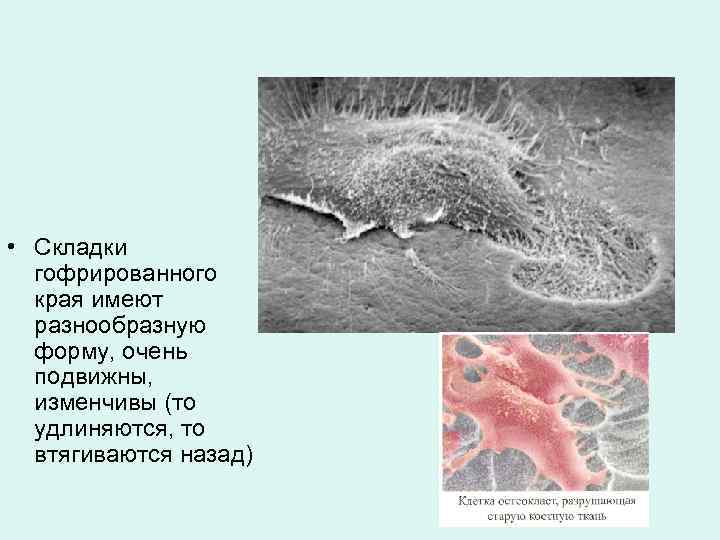 • Складки гофрированного края имеют разнообразную форму, очень подвижны, изменчивы (то удлиняются, то втягиваются назад)
• Складки гофрированного края имеют разнообразную форму, очень подвижны, изменчивы (то удлиняются, то втягиваются назад)
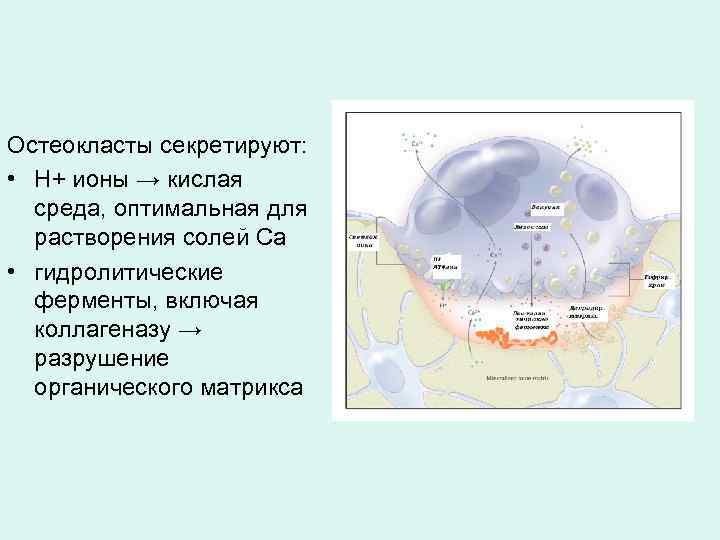 Остеокласты секретируют: • Н+ ионы → кислая среда, оптимальная для растворения солей Са • гидролитические ферменты, включая коллагеназу → разрушение органического матрикса
Остеокласты секретируют: • Н+ ионы → кислая среда, оптимальная для растворения солей Са • гидролитические ферменты, включая коллагеназу → разрушение органического матрикса
 Остеокласты чувствительны к действию гормонов: • паратиреоидный гормон → увеличивает число остеокластов и стимулирует их активность; • кальцитонин (щитовидная железа) → замедляет резорбцию кости (уменьшает протяженность гофрированной каёмки)
Остеокласты чувствительны к действию гормонов: • паратиреоидный гормон → увеличивает число остеокластов и стимулирует их активность; • кальцитонин (щитовидная железа) → замедляет резорбцию кости (уменьшает протяженность гофрированной каёмки)
 Костный матрикс • Неорганические вещества (50%) • Органические вещества (25%) • Вода (25%)
Костный матрикс • Неорганические вещества (50%) • Органические вещества (25%) • Вода (25%)
 Неорганические вещества матрикса Соединения кальция и фосфора Основной компонент – гидроксиапатит. Его кристаллы при помощи белка остеонектина прикрепляются к молекулам коллагена. Ионы и молекулы воды образуют гидратированную оболочку вокруг каждого кристалла. До 30 химических элементов (Cu, F, Mg, K, Na, Zn и др. )
Неорганические вещества матрикса Соединения кальция и фосфора Основной компонент – гидроксиапатит. Его кристаллы при помощи белка остеонектина прикрепляются к молекулам коллагена. Ионы и молекулы воды образуют гидратированную оболочку вокруг каждого кристалла. До 30 химических элементов (Cu, F, Mg, K, Na, Zn и др. )
 Органический компонент • Коллаген I и Y типов (до 90% всех органических веществ) Неколлагеновые белки: • остеонектин • остеокальцин обеспечивают связывание • остеопонтин костных клеток с компонентами матрикса • Протеогликаны, ГАГ
Органический компонент • Коллаген I и Y типов (до 90% всех органических веществ) Неколлагеновые белки: • остеонектин • остеокальцин обеспечивают связывание • остеопонтин костных клеток с компонентами матрикса • Протеогликаны, ГАГ
 Существует два основных типа костной ткани: • грубоволокнистая (ретикулофиброзная) – первичная, или незрелая – неупорядоченное расположение коллагеновых волокон в матриксе; • пластинчатая, вторичная, или зрелая, замещает грубоволокнистую в ходе нормального развития и при регенерации кости.
Существует два основных типа костной ткани: • грубоволокнистая (ретикулофиброзная) – первичная, или незрелая – неупорядоченное расположение коллагеновых волокон в матриксе; • пластинчатая, вторичная, или зрелая, замещает грубоволокнистую в ходе нормального развития и при регенерации кости.
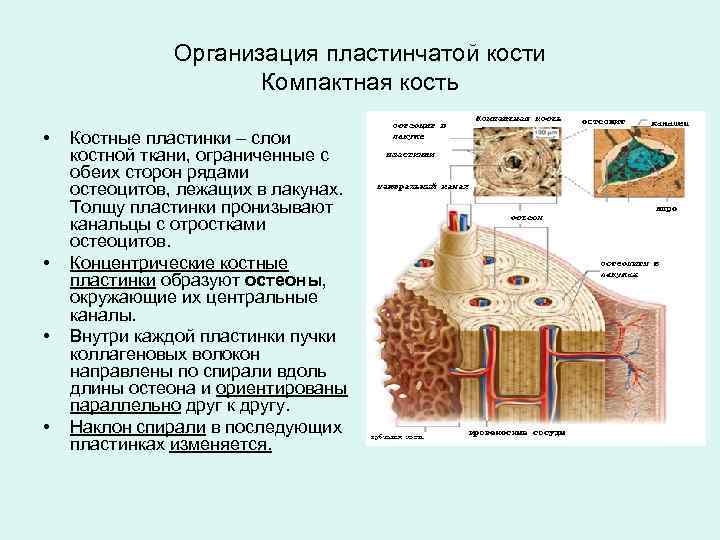 Организация пластинчатой кости Компактная кость • • Костные пластинки – слои костной ткани, ограниченные с обеих сторон рядами остеоцитов, лежащих в лакунах. Толщу пластинки пронизывают канальцы с отростками остеоцитов. Концентрические костные пластинки образуют остеоны, окружающие их центральные каналы. Внутри каждой пластинки пучки коллагеновых волокон направлены по спирали вдоль длины остеона и ориентированы параллельно друг к другу. Наклон спирали в последующих пластинках изменяется.
Организация пластинчатой кости Компактная кость • • Костные пластинки – слои костной ткани, ограниченные с обеих сторон рядами остеоцитов, лежащих в лакунах. Толщу пластинки пронизывают канальцы с отростками остеоцитов. Концентрические костные пластинки образуют остеоны, окружающие их центральные каналы. Внутри каждой пластинки пучки коллагеновых волокон направлены по спирали вдоль длины остеона и ориентированы параллельно друг к другу. Наклон спирали в последующих пластинках изменяется.
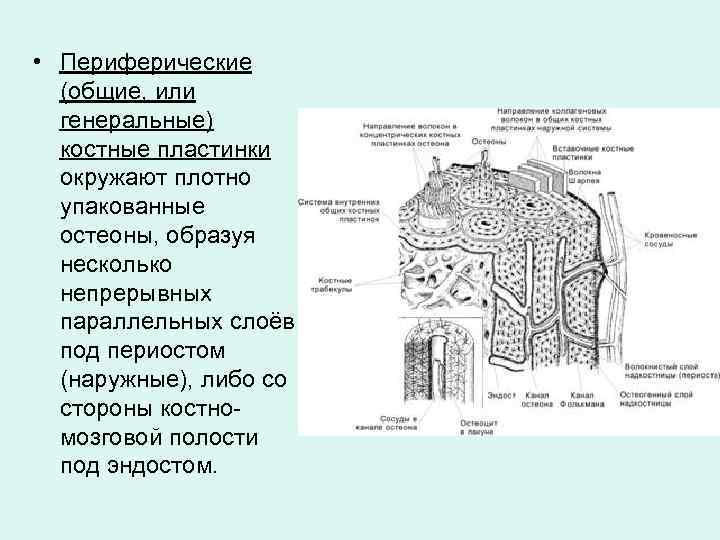 • Периферические (общие, или генеральные) костные пластинки окружают плотно упакованные остеоны, образуя несколько непрерывных параллельных слоёв под периостом (наружные), либо со стороны костномозговой полости под эндостом.
• Периферические (общие, или генеральные) костные пластинки окружают плотно упакованные остеоны, образуя несколько непрерывных параллельных слоёв под периостом (наружные), либо со стороны костномозговой полости под эндостом.
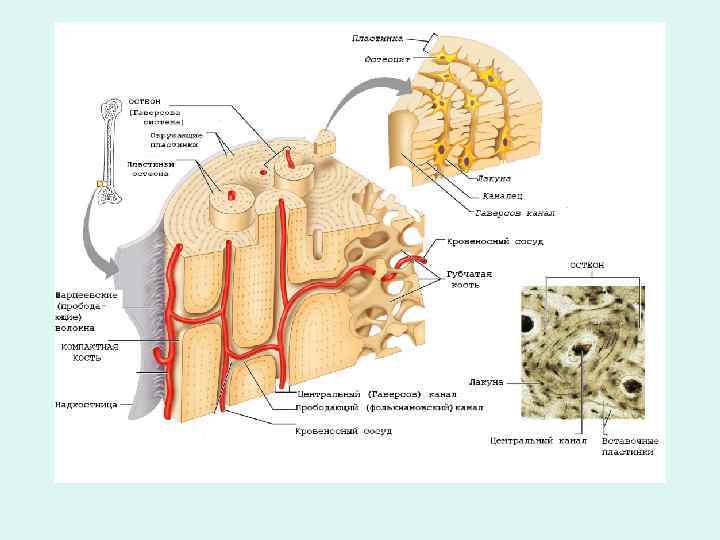
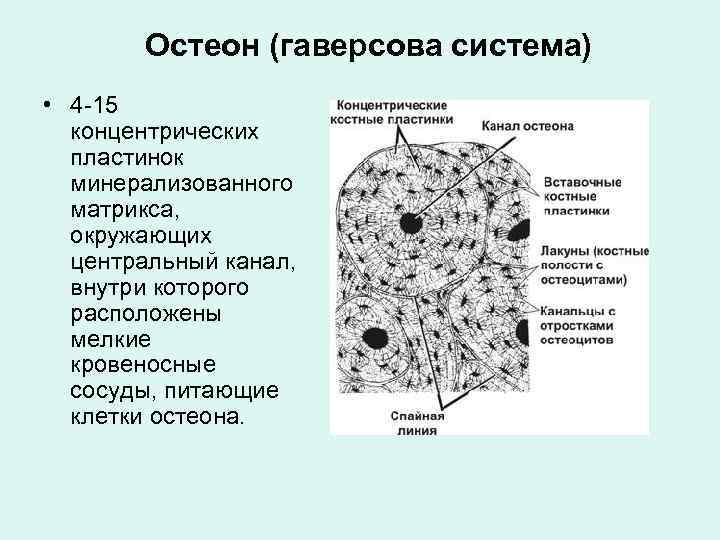 Остеон (гаверсова система) • 4 -15 концентрических пластинок минерализованного матрикса, окружающих центральный канал, внутри которого расположены мелкие кровеносные сосуды, питающие клетки остеона.
Остеон (гаверсова система) • 4 -15 концентрических пластинок минерализованного матрикса, окружающих центральный канал, внутри которого расположены мелкие кровеносные сосуды, питающие клетки остеона.
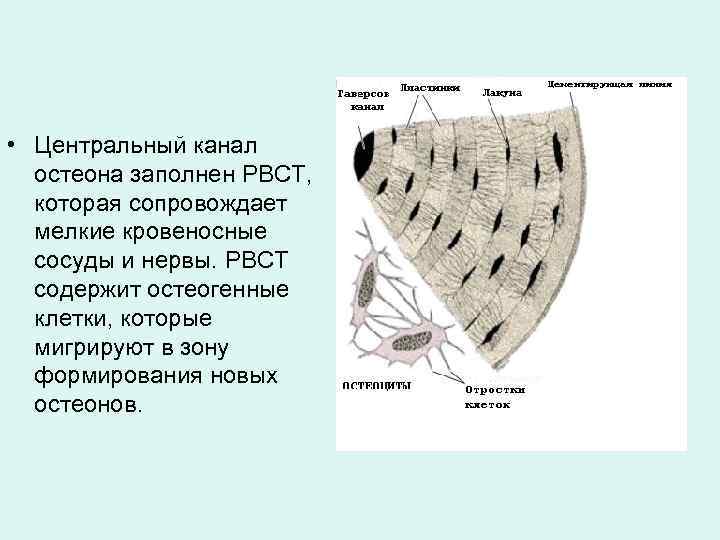 • Центральный канал остеона заполнен РВСТ, которая сопровождает мелкие кровеносные сосуды и нервы. РВСТ содержит остеогенные клетки, которые мигрируют в зону формирования новых остеонов.
• Центральный канал остеона заполнен РВСТ, которая сопровождает мелкие кровеносные сосуды и нервы. РВСТ содержит остеогенные клетки, которые мигрируют в зону формирования новых остеонов.
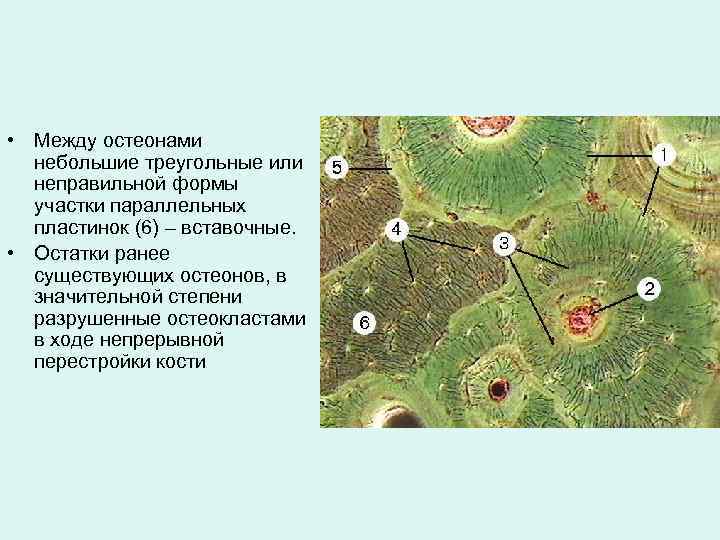 • Между остеонами небольшие треугольные или неправильной формы участки параллельных пластинок (6) – вставочные. • Остатки ранее существующих остеонов, в значительной степени разрушенные остеокластами в ходе непрерывной перестройки кости
• Между остеонами небольшие треугольные или неправильной формы участки параллельных пластинок (6) – вставочные. • Остатки ранее существующих остеонов, в значительной степени разрушенные остеокластами в ходе непрерывной перестройки кости
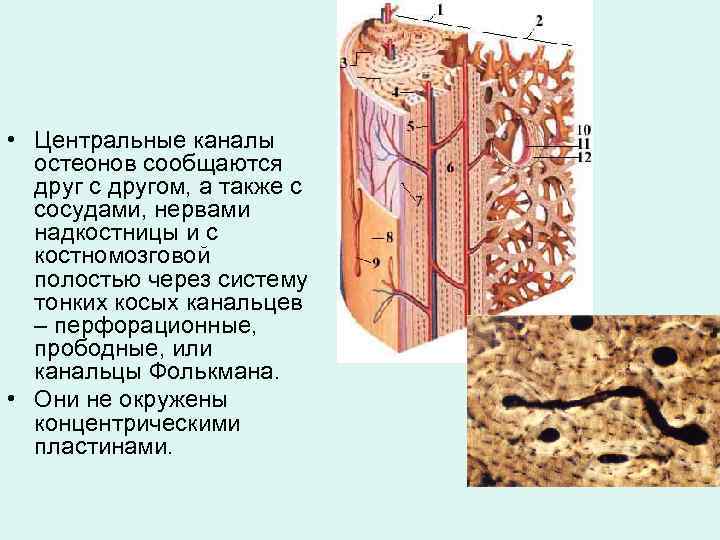 • Центральные каналы остеонов сообщаются друг с другом, а также с сосудами, нервами надкостницы и с костномозговой полостью через систему тонких косых канальцев – перфорационные, прободные, или канальцы Фолькмана. • Они не окружены концентрическими пластинами.
• Центральные каналы остеонов сообщаются друг с другом, а также с сосудами, нервами надкостницы и с костномозговой полостью через систему тонких косых канальцев – перфорационные, прободные, или канальцы Фолькмана. • Они не окружены концентрическими пластинами.
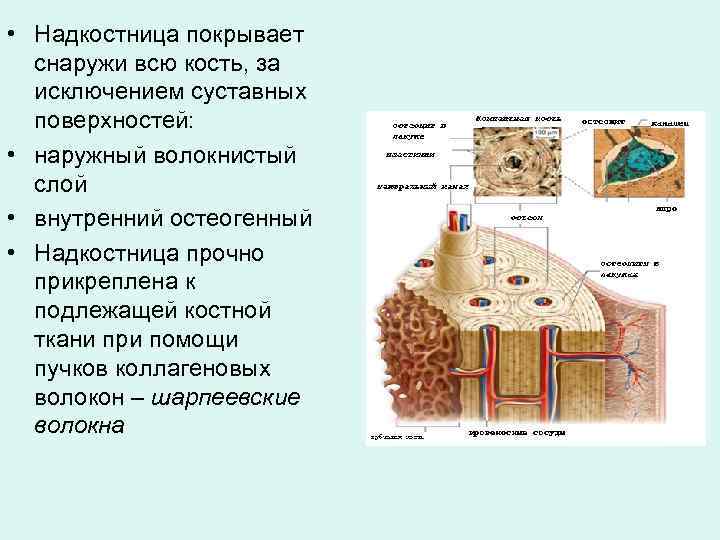 • Надкостница покрывает снаружи всю кость, за исключением суставных поверхностей: • наружный волокнистый слой • внутренний остеогенный • Надкостница прочно прикреплена к подлежащей костной ткани при помощи пучков коллагеновых волокон – шарпеевские волокна
• Надкостница покрывает снаружи всю кость, за исключением суставных поверхностей: • наружный волокнистый слой • внутренний остеогенный • Надкостница прочно прикреплена к подлежащей костной ткани при помощи пучков коллагеновых волокон – шарпеевские волокна
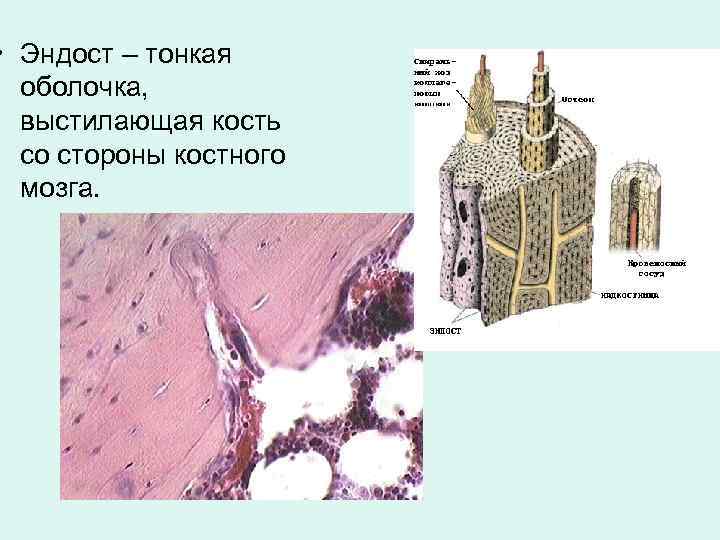 • Эндост – тонкая оболочка, выстилающая кость со стороны костного мозга.
• Эндост – тонкая оболочка, выстилающая кость со стороны костного мозга.
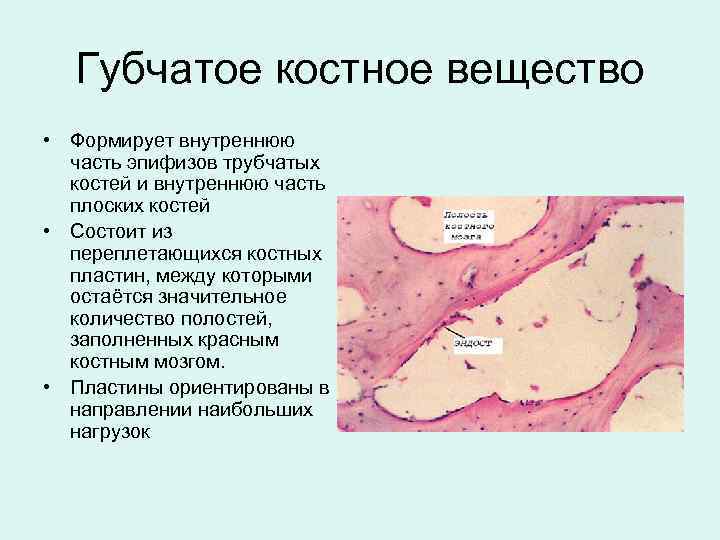 Губчатое костное вещество • Формирует внутреннюю часть эпифизов трубчатых костей и внутреннюю часть плоских костей • Состоит из переплетающихся костных пластин, между которыми остаётся значительное количество полостей, заполненных красным костным мозгом. • Пластины ориентированы в направлении наибольших нагрузок
Губчатое костное вещество • Формирует внутреннюю часть эпифизов трубчатых костей и внутреннюю часть плоских костей • Состоит из переплетающихся костных пластин, между которыми остаётся значительное количество полостей, заполненных красным костным мозгом. • Пластины ориентированы в направлении наибольших нагрузок
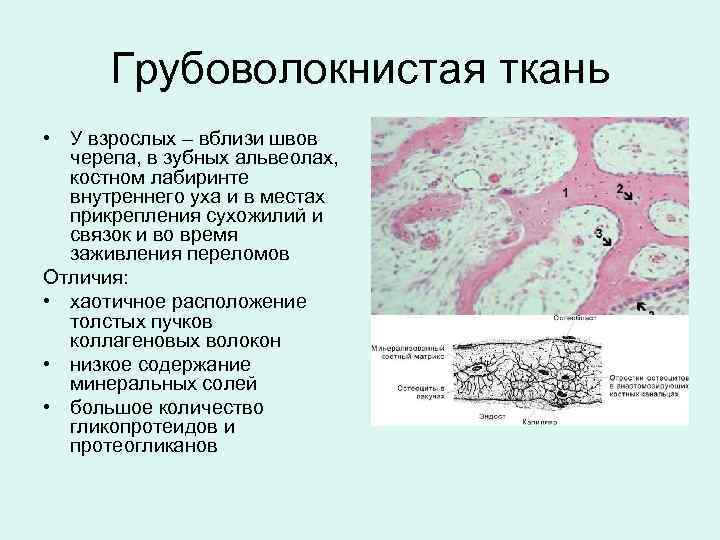 Грубоволокнистая ткань • У взрослых – вблизи швов черепа, в зубных альвеолах, костном лабиринте внутреннего уха и в местах прикрепления сухожилий и связок и во время заживления переломов Отличия: • хаотичное расположение толстых пучков коллагеновых волокон • низкое содержание минеральных солей • большое количество гликопротеидов и протеогликанов
Грубоволокнистая ткань • У взрослых – вблизи швов черепа, в зубных альвеолах, костном лабиринте внутреннего уха и в местах прикрепления сухожилий и связок и во время заживления переломов Отличия: • хаотичное расположение толстых пучков коллагеновых волокон • низкое содержание минеральных солей • большое количество гликопротеидов и протеогликанов
 Остеогенез, оссификация • На месте эмбриональной мезенхимы – интрамембранозное окостенение (прямой остеогенез) • На месте хрящевого зачатка – эндохондральное окостенение (непрямой остеогенез) • В обоих случаях вначале закладывается первичная губчатая костная ткань, которая состоит из сети перекладин костного вещества и впоследствии замещается компактной костью
Остеогенез, оссификация • На месте эмбриональной мезенхимы – интрамембранозное окостенение (прямой остеогенез) • На месте хрящевого зачатка – эндохондральное окостенение (непрямой остеогенез) • В обоих случаях вначале закладывается первичная губчатая костная ткань, которая состоит из сети перекладин костного вещества и впоследствии замещается компактной костью
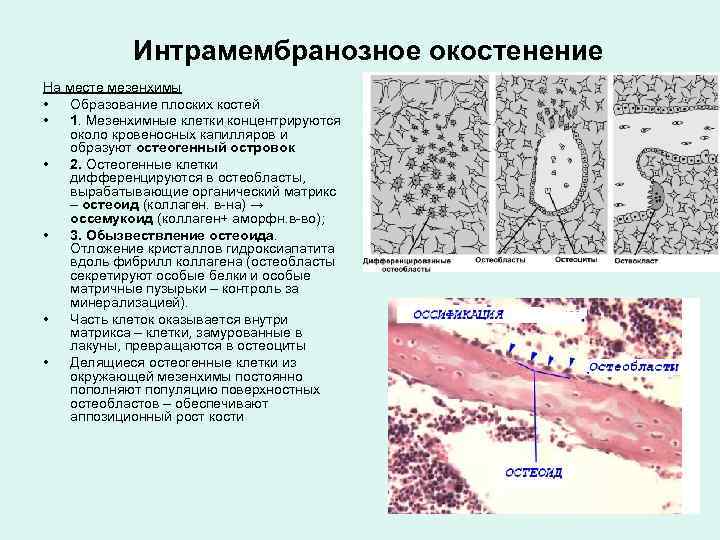 Интрамембранозное окостенение На месте мезенхимы • Образование плоских костей • 1. Мезенхимные клетки концентрируются около кровеносных капилляров и образуют остеогенный островок • 2. Остеогенные клетки дифференцируются в остеобласты, вырабатывающие органический матрикс – остеоид (коллаген. в-на) → оссемукоид (коллаген+ аморфн. в-во); • 3. Обызвествление остеоида. Отложение кристаллов гидроксиапатита вдоль фибрилл коллагена (остеобласты секретируют особые белки и особые матричные пузырьки – контроль за минерализацией). • Часть клеток оказывается внутри матрикса – клетки, замурованные в лакуны, превращаются в остеоциты • Делящиеся остеогенные клетки из окружающей мезенхимы постоянно пополняют популяцию поверхностных остеобластов – обеспечивают аппозиционный рост кости
Интрамембранозное окостенение На месте мезенхимы • Образование плоских костей • 1. Мезенхимные клетки концентрируются около кровеносных капилляров и образуют остеогенный островок • 2. Остеогенные клетки дифференцируются в остеобласты, вырабатывающие органический матрикс – остеоид (коллаген. в-на) → оссемукоид (коллаген+ аморфн. в-во); • 3. Обызвествление остеоида. Отложение кристаллов гидроксиапатита вдоль фибрилл коллагена (остеобласты секретируют особые белки и особые матричные пузырьки – контроль за минерализацией). • Часть клеток оказывается внутри матрикса – клетки, замурованные в лакуны, превращаются в остеоциты • Делящиеся остеогенные клетки из окружающей мезенхимы постоянно пополняют популяцию поверхностных остеобластов – обеспечивают аппозиционный рост кости
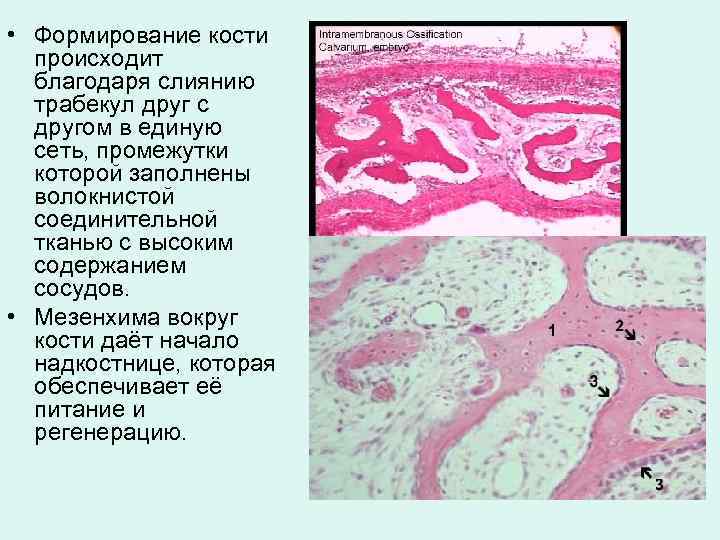 • Формирование кости происходит благодаря слиянию трабекул друг с другом в единую сеть, промежутки которой заполнены волокнистой соединительной тканью с высоким содержанием сосудов. • Мезенхима вокруг кости даёт начало надкостнице, которая обеспечивает её питание и регенерацию.
• Формирование кости происходит благодаря слиянию трабекул друг с другом в единую сеть, промежутки которой заполнены волокнистой соединительной тканью с высоким содержанием сосудов. • Мезенхима вокруг кости даёт начало надкостнице, которая обеспечивает её питание и регенерацию.
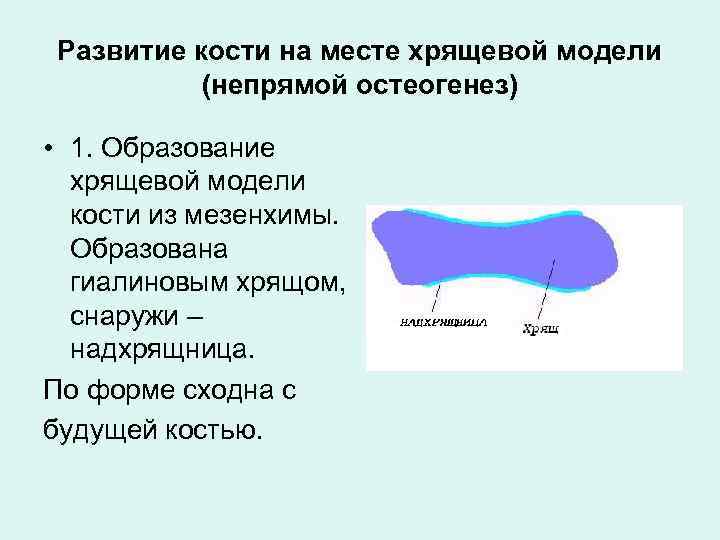 Развитие кости на месте хрящевой модели (непрямой остеогенез) • 1. Образование хрящевой модели кости из мезенхимы. Образована гиалиновым хрящом, снаружи – надхрящница. По форме сходна с будущей костью.
Развитие кости на месте хрящевой модели (непрямой остеогенез) • 1. Образование хрящевой модели кости из мезенхимы. Образована гиалиновым хрящом, снаружи – надхрящница. По форме сходна с будущей костью.
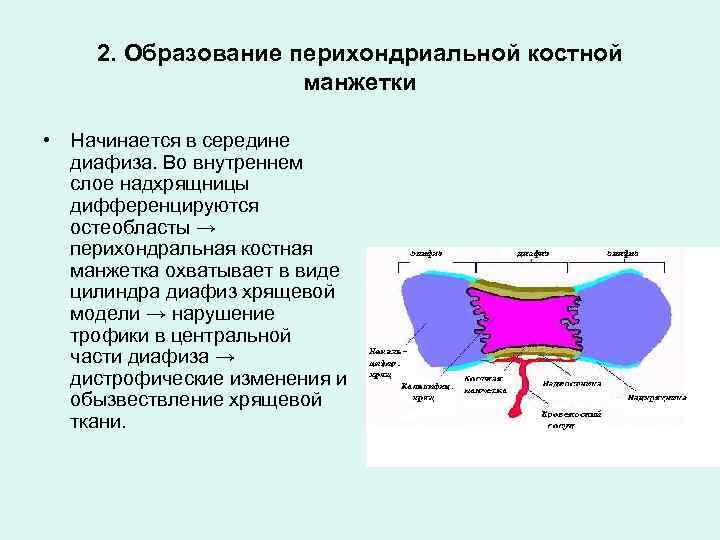 2. Образование перихондриальной костной манжетки • Начинается в середине диафиза. Во внутреннем слое надхрящницы дифференцируются остеобласты → перихондральная костная манжетка охватывает в виде цилиндра диафиз хрящевой модели → нарушение трофики в центральной части диафиза → дистрофические изменения и обызвествление хрящевой ткани.
2. Образование перихондриальной костной манжетки • Начинается в середине диафиза. Во внутреннем слое надхрящницы дифференцируются остеобласты → перихондральная костная манжетка охватывает в виде цилиндра диафиз хрящевой модели → нарушение трофики в центральной части диафиза → дистрофические изменения и обызвествление хрящевой ткани.
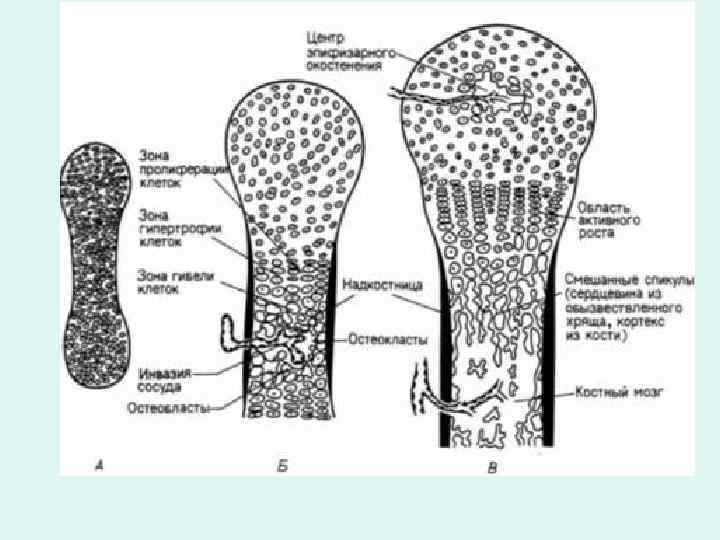
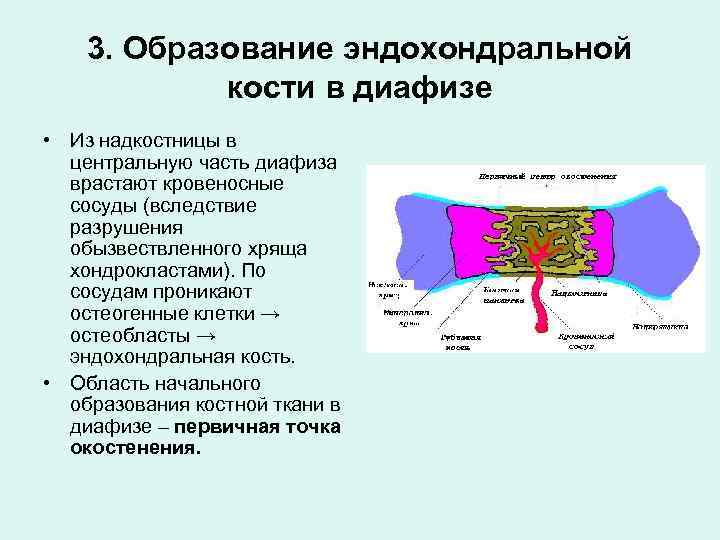 3. Образование эндохондральной кости в диафизе • Из надкостницы в центральную часть диафиза врастают кровеносные сосуды (вследствие разрушения обызвествленного хряща хондрокластами). По сосудам проникают остеогенные клетки → остеобласты → эндохондральная кость. • Область начального образования костной ткани в диафизе – первичная точка окостенения.
3. Образование эндохондральной кости в диафизе • Из надкостницы в центральную часть диафиза врастают кровеносные сосуды (вследствие разрушения обызвествленного хряща хондрокластами). По сосудам проникают остеогенные клетки → остеобласты → эндохондральная кость. • Область начального образования костной ткани в диафизе – первичная точка окостенения.
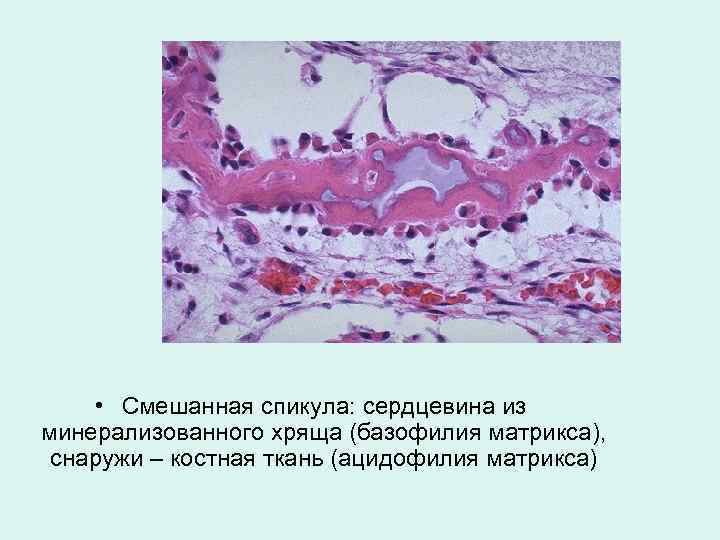 • Смешанная спикула: сердцевина из минерализованного хряща (базофилия матрикса), снаружи – костная ткань (ацидофилия матрикса)
• Смешанная спикула: сердцевина из минерализованного хряща (базофилия матрикса), снаружи – костная ткань (ацидофилия матрикса)
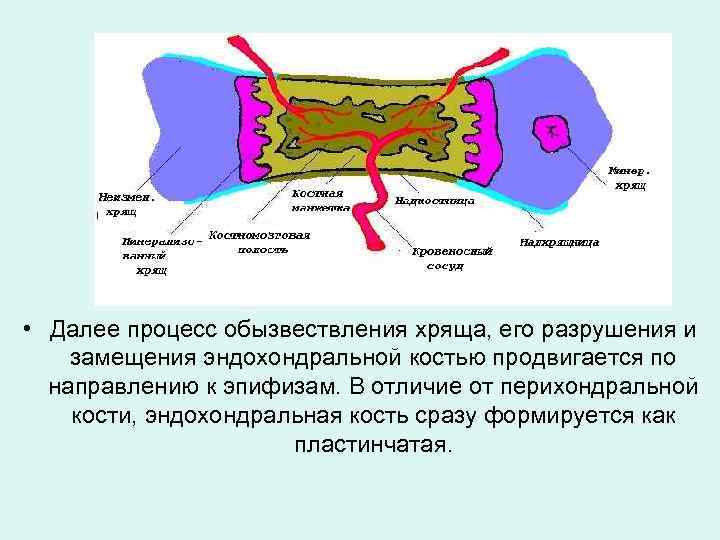 • Далее процесс обызвествления хряща, его разрушения и замещения эндохондральной костью продвигается по направлению к эпифизам. В отличие от перихондральной кости, эндохондральная кость сразу формируется как пластинчатая.
• Далее процесс обызвествления хряща, его разрушения и замещения эндохондральной костью продвигается по направлению к эпифизам. В отличие от перихондральной кости, эндохондральная кость сразу формируется как пластинчатая.
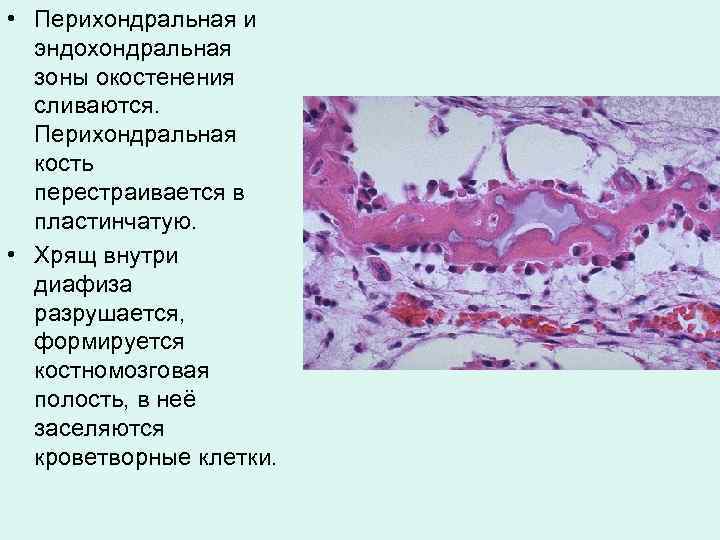 • Перихондральная и эндохондральная зоны окостенения сливаются. Перихондральная кость перестраивается в пластинчатую. • Хрящ внутри диафиза разрушается, формируется костномозговая полость, в неё заселяются кроветворные клетки.
• Перихондральная и эндохондральная зоны окостенения сливаются. Перихондральная кость перестраивается в пластинчатую. • Хрящ внутри диафиза разрушается, формируется костномозговая полость, в неё заселяются кроветворные клетки.
 4. Образование эндохондральной кости в эпифизах – вторичный центр оссификации
4. Образование эндохондральной кости в эпифизах – вторичный центр оссификации
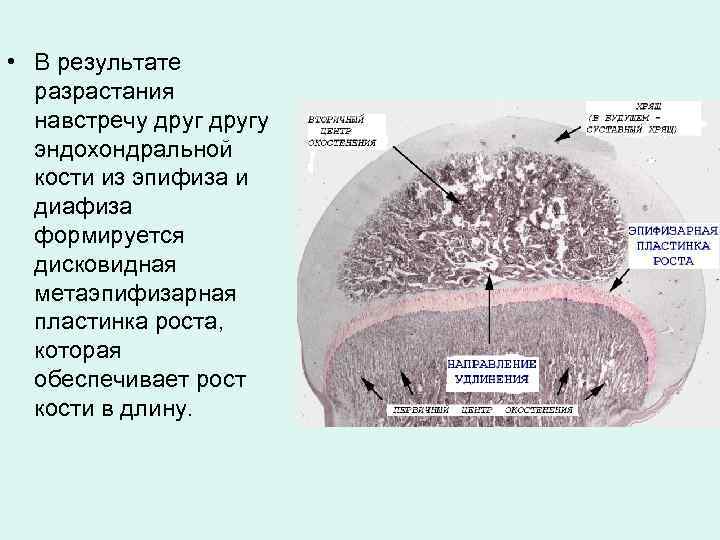 • В результате разрастания навстречу другу эндохондральной кости из эпифиза и диафиза формируется дисковидная метаэпифизарная пластинка роста, которая обеспечивает рост кости в длину.
• В результате разрастания навстречу другу эндохондральной кости из эпифиза и диафиза формируется дисковидная метаэпифизарная пластинка роста, которая обеспечивает рост кости в длину.
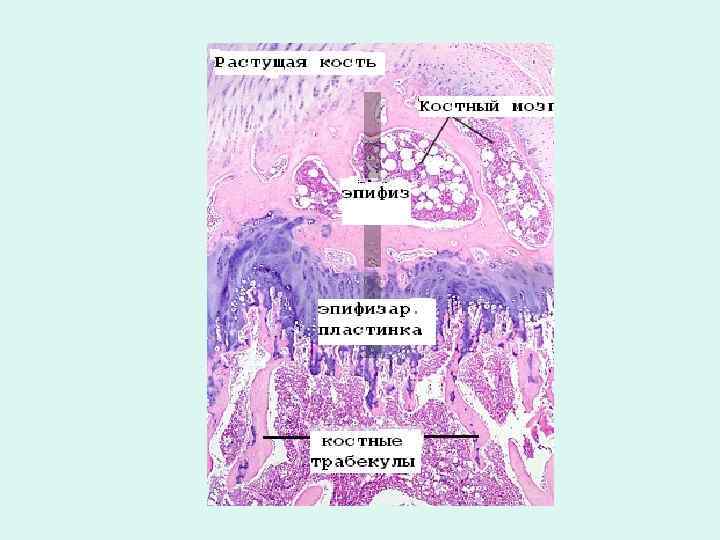
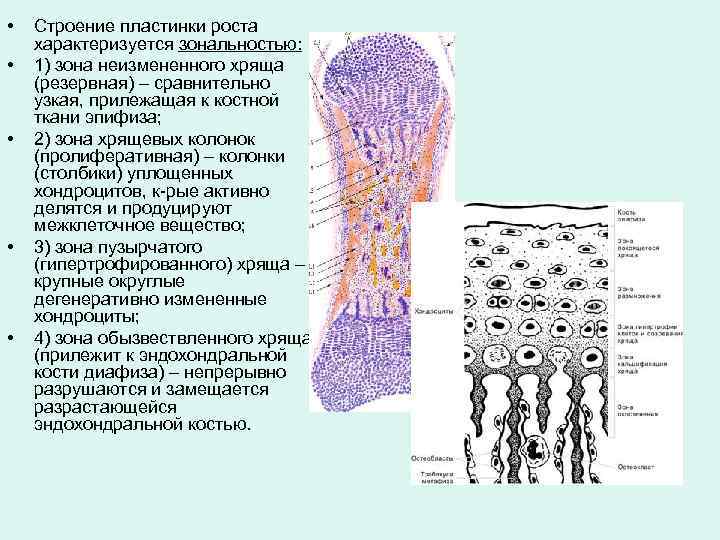 • • • Строение пластинки роста характеризуется зональностью: 1) зона неизмененного хряща (резервная) – сравнительно узкая, прилежащая к костной ткани эпифиза; 2) зона хрящевых колонок (пролиферативная) – колонки (столбики) уплощенных хондроцитов, к-рые активно делятся и продуцируют межклеточное вещество; 3) зона пузырчатого (гипертрофированного) хряща – крупные округлые дегенеративно измененные хондроциты; 4) зона обызвествленного хряща (прилежит к эндохондральной кости диафиза) – непрерывно разрушаются и замещается разрастающейся эндохондральной костью.
• • • Строение пластинки роста характеризуется зональностью: 1) зона неизмененного хряща (резервная) – сравнительно узкая, прилежащая к костной ткани эпифиза; 2) зона хрящевых колонок (пролиферативная) – колонки (столбики) уплощенных хондроцитов, к-рые активно делятся и продуцируют межклеточное вещество; 3) зона пузырчатого (гипертрофированного) хряща – крупные округлые дегенеративно измененные хондроциты; 4) зона обызвествленного хряща (прилежит к эндохондральной кости диафиза) – непрерывно разрушаются и замещается разрастающейся эндохондральной костью.
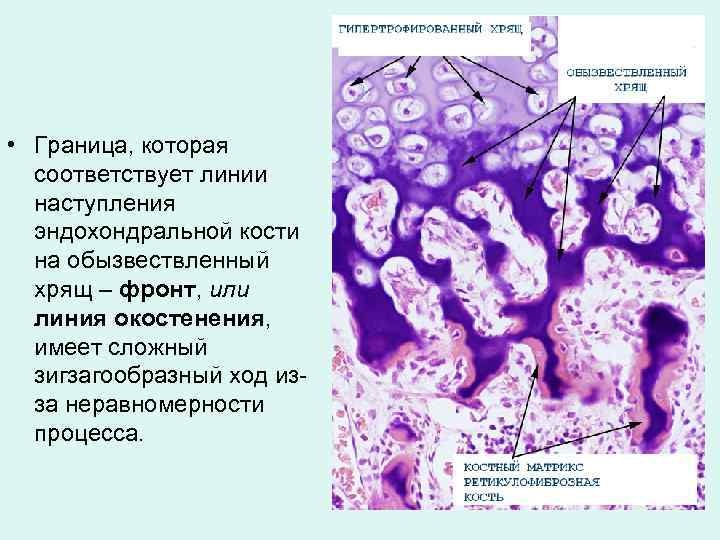 • Граница, которая соответствует линии наступления эндохондральной кости на обызвествленный хрящ – фронт, или линия окостенения, имеет сложный зигзагообразный ход изза неравномерности процесса.
• Граница, которая соответствует линии наступления эндохондральной кости на обызвествленный хрящ – фронт, или линия окостенения, имеет сложный зигзагообразный ход изза неравномерности процесса.
 • Стадия минерализации метаэпифизарной пластинки роста В возрасте 20 -25 лет в метаэпифизарную пластинку врастают кровеносные сосуды, а с ними остеобласты, которые образуют межклеточное вещество кости. Оно минерализуется. Рост кости в длину прекращается (половые гормоны способствуют подавлению митозов в пластинке роста). Рост кости в толщину происходит за счёт надкостницы. • Стадия функциональной и возрастной перестройки кости Продолжается в течение всей жизни. Происходит постоянное разрушение старых и формирование новых остеонов, нарастание их количества и размеров при физической нагрузке и уменьшении при гипокинезии.
• Стадия минерализации метаэпифизарной пластинки роста В возрасте 20 -25 лет в метаэпифизарную пластинку врастают кровеносные сосуды, а с ними остеобласты, которые образуют межклеточное вещество кости. Оно минерализуется. Рост кости в длину прекращается (половые гормоны способствуют подавлению митозов в пластинке роста). Рост кости в толщину происходит за счёт надкостницы. • Стадия функциональной и возрастной перестройки кости Продолжается в течение всей жизни. Происходит постоянное разрушение старых и формирование новых остеонов, нарастание их количества и размеров при физической нагрузке и уменьшении при гипокинезии.
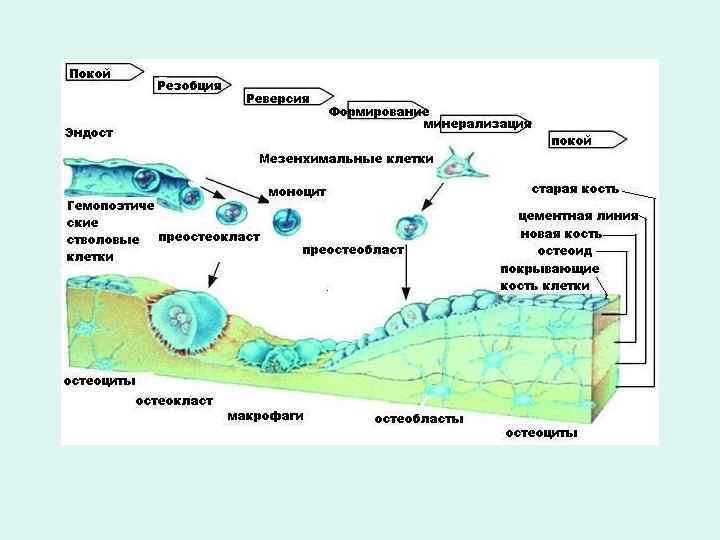
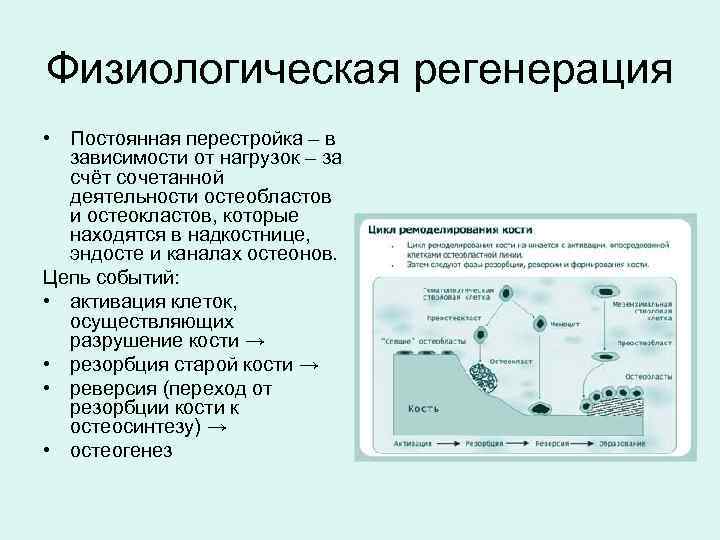 Физиологическая регенерация • Постоянная перестройка – в зависимости от нагрузок – за счёт сочетанной деятельности остеобластов и остеокластов, которые находятся в надкостнице, эндосте и каналах остеонов. Цепь событий: • активация клеток, осуществляющих разрушение кости → • резорбция старой кости → • реверсия (переход от резорбции кости к остеосинтезу) → • остеогенез
Физиологическая регенерация • Постоянная перестройка – в зависимости от нагрузок – за счёт сочетанной деятельности остеобластов и остеокластов, которые находятся в надкостнице, эндосте и каналах остеонов. Цепь событий: • активация клеток, осуществляющих разрушение кости → • резорбция старой кости → • реверсия (переход от резорбции кости к остеосинтезу) → • остеогенез