лек.СИСТЕМЫ ЗДРАВ В ЗАРУБ. СТРАНАХ (2).ppt
- Количество слайдов: 18

СИСТЕМЫ ЗДРАВООХРАНЕНИЯ В ЗАРУБЕЖНЫХ СТРАНАХ Проф. А. П. Голубева Кафедра общественного здоровья и здравоохранения 1 МГМУ им. И. М. Сеченова

План лекции • 1. Классификации систем здравоохранения • 2. Основные критерии, определяющие выбор системы здравоохранения • 3. Направления реформирования систем здравоохранения в последние годы • 4. Сравнительная характеристика систем здравоохранения в некоторых зарубежных странах: • - в странах с национальной (государственной) систем здравоохранения • - в странах с системой медицинского страхования • - в странах с частной системой

Классификации систем здравоохранения (около 10) • Критерии • По преобладающему источнику финансирования • Системы БЮДЖЕТ 1. национальная (государственная) ВЗНОСЫ НА СТРАХОВАНИЕ 2. медицинскогострахования ЛИЧНЫЕ (КОЛЛЕКТИВНЫЕ) 3. частная 4. СМЕШАННЫЕ

• По степени развития рыночных отношений • По степени централизации управления здравоохранением • По уровню социальноэкономического развития • О принадлежности основных средств • СТРАН § с развитыми рыночными отношениями § с переходной к рынку экономикой § с неразвитым рыночными отношениями ПРЕИМУЩЕСТВЕННО ü централизованным ü децентрализованным Ø экономически развитых (высокий, средний уровень) Ø развивающихся (низкий) q государственная q муниципальная q частная

Основные направления реформирования здравоохранения в зарубежных странах • Социальная направленность системы здравоохранения • Децентрализация. • Поиск дополнительных источников финансирования, снижение цен на услуги по первичной помощи. • Внедрение высокотехнологичных медуслуг. • Улучшение качества медицинской помощи (удовлетворение запросов потребителей). • Снижение административных затрат на систему управления.

Показатели здоровья населения В экономически развитых странах. Постарение населения: рост смертности; снижение, либо стабилизация рождаемости; естественный прирост 0 - 3%0; снижение младенческой смертности. Рост заболеваемости хронического течения, наибольшие темпы роста нервно-психической патологии. Рост инвалидности - увеличение объема средств на медико-социальную помощь В экономически развивающихся странах Азии и Африки. Прогрессивный тип населения. Большой прирост населения. Высокая смертность от инфекционных и паразитарных болезней. Низкий показатель ОППЖ

Общие и государственные расходы на здр-ние % ВВП) • 1. США • 2. Франция 15, 3 – 6, 8% 11, 1 – 8, 8% • 3. Германия, Бельгия, Австрия, Канада около 10 - 7% • • 4. Великобритания 5. Мексика 6. Турция 7. Россия 8, 4 – 7, 5% 6, 6 – 7% 5, 7 – 3, 6% 5, 5 – 3, 7%
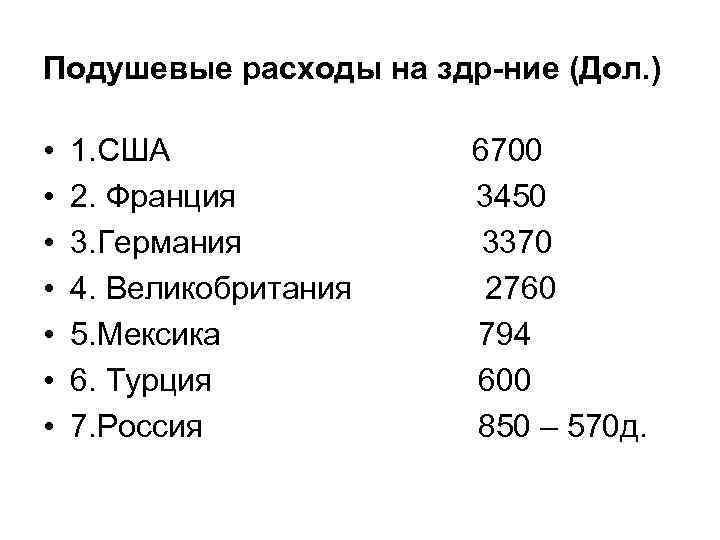
Подушевые расходы на здр-ние (Дол. ) • • 1. США 2. Франция 3. Германия 4. Великобритания 5. Мексика 6. Турция 7. Россия 6700 3450 3370 2760 794 600 850 – 570 д.

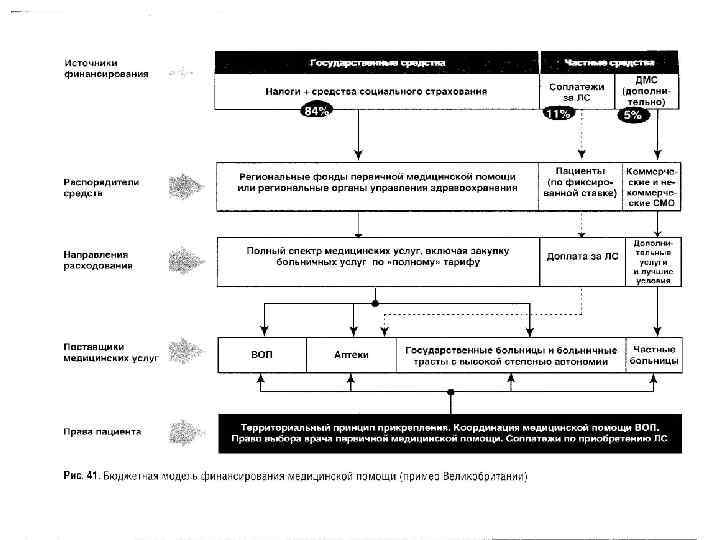
Государственная (национальная) система здравоохранения • § § ряд субъектов России, Великобритания, Испания, страны СНГ, развивающиеся страны • • Низкий % выделения средств из бюджета (от 3 до 6%); по рекомендации ВОЗ 7 -10% Низкая стоимость услуг. • • Низкий или средний уровень, значительное число неудовлетворенных • Преимущественно внутренний Страны Особенность финансирования § Качество медицинской помощи § Контроль § Управление здравоохранением • Централизованное § Показатели здоровья • Высокая смертность, низкая рождаемость § Положительное и отрицательное • Обеспечивает всем слоям населения первичную медпомощь, недостаточное финансирование.

Структура системы финансирования здравоохранения РФ • Источники финансирования • Направления расходования средств • Доля ВВП • • • 57% -бюджет 11%- взносы работодателей ЕСН и др. налоги 29% -платежи населения 3% -ДМС специальные программы, специализированная помощь тарифы на медпомощь оплата по счетам дополнительных услуг Государственные расходы3, 7% Общие расходы -5, 5%

• РОССИЯ • ВЕЛИКОБРИТАНИЯ • Из-за низкой стоимости услуг, др. факторов (зарплата, • Снижение административных изношенность оборудования)- расходов путем создания оптимального управления, . малая экономическая • Финансовая основа НСЗ (7% налог) эффективность обеспечивает 90% бюджета здравоохранения, 2. Неразвитые рыночные • Использован рыночный отношения 3. Малая заинтересованность в механизм(конкуренция, свобода выбора и т. д) улучшении качества, • Общая практика (врачи ВОП- 27, 6% отсутствие стимулов. госслужащие, сохраняют право 4. Не ориентирована на запросы частной практики) взаимодействуют с др. специалистами. Участок – 1200 потребителей 2500. Развита групповая ВОП (75%- 5 -6 4. Большие административные врачей). • расходы на систему СМО –до ВОП –фондодержатели. • 65% бюджета НСЗ составляет 2%. стационарная помощь. Средняя 5. Незаинтересованность длительность пребывания – 15 дней. Сокращается коечный фонд. Большие граждан в улучшении своего очереди на плановую госпитализацию здоровья (до 6 месяцев).

СИСТЕМА МЕДИЦИНСКОГО СТРАХОВАНИЯ • § Германия, Австрия, Израиль, Япония, Австралия, Латвия, Литва, Эстония и др. • Больший % выделения средств от ВВП (до 10%), страховые взносы дифференцированы. Более дорогие услуги. Страны § Особенность финансирования § Качество медицинской • помощи § Контроль • • § § § Управление здравоохранением Показатели здоровья • Положительное и отрицательное • Более высокое; значительная численность удовлетворенных. Преимущественно внешний (страховые компании, суд, профессион. ассоциации) Сочетание централизованного и децентрализованного Значительно лучшие, население заинтересовано в улучшении здоровья Функционирует в экономически развитых странах, при отсутствии кризисов.
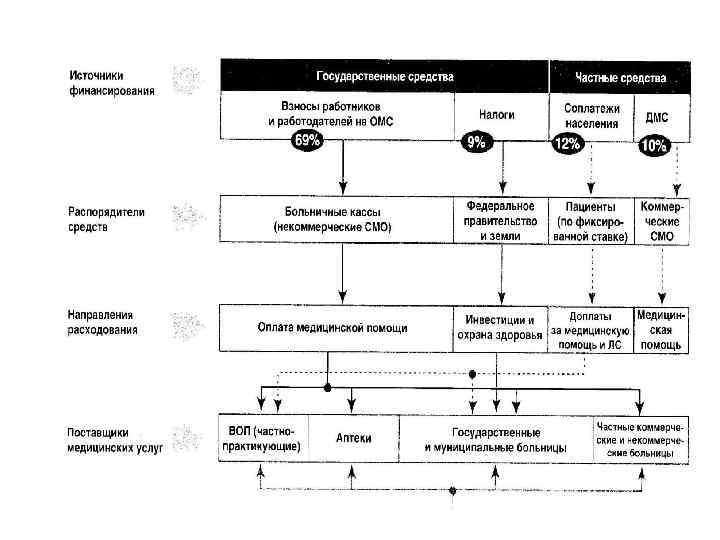

Германия, Австрия, Бельгия, Швейцария, Израиль • Размер взносов • от 7, 4 до 15% от ФОТ • С пенсионеров взнос меньший, за безработных – фонд занятости • Страховые взносы • без учета рисков заболевания и возраста, но перераспределяются (пол, возраст, трудовой статус, регион проживания, доходы, смертность

• КАНАДА • 1. 9% от ВВП, около 2000 долларов на 1 жителя в год. В оплате услуг используется метод диффиринцированного подхода в зависимости от доходов. • ОППЖ: – 81 - ж. 75 -м. • 2. ВОП и семейные врачи составляют 51% от всех. • 3. Стационарная помощь оплачивается до 80% из страховых взносов и бюджета, остальное –пациент. • ИЗРАИЛЬ • 1. Страховые взносы на медико-социальное обслуживание вносят родители за детей, за себя; за неработающих (пенсионеров, безработных)муниципалитеты. • 2. Хорошее взаимодействие при оказании медицинской и социальной помощи.

ЧАСТНАЯ СИСТЕМА ЗДРАВООХРАНЕНИЯ § Страны • США § Особенность финансирования § Качество медицинской помощи • Кроме бюджетного финансирования (>15%), значительные частные вложения. Высокая стоимость услуг. • Очень высокое. § Контроль § Управление здравоохранением § Показатели здоровья § Положительное и отрицательное • Независимый (черед СУД или профессиональные ассоциации) • Децентрализованное • Средние, хорошие • Развитые рыночные отношения: свобода выбора услуг, недоступность всем слоям населения

В зарубежных странах системы здравоохранения • зависят от сложившихся исторических условий и политики государства. • Смешанная модель (бюджетностраховая) в РФ не продемонстрировала никаких преимуществ.
лек.СИСТЕМЫ ЗДРАВ В ЗАРУБ. СТРАНАХ (2).ppt