Васкулиты 2010.ppt
- Количество слайдов: 136
 Системные васкулиты: современные стандарты диагностики и лечения
Системные васкулиты: современные стандарты диагностики и лечения
 Системные васкулиты — группа болезней, при которых ишемия и некроз тканей возникают вследствие воспаления кровеносных сосудов (первичного или вторичного по отношению к основному заболеванию)
Системные васкулиты — группа болезней, при которых ишемия и некроз тканей возникают вследствие воспаления кровеносных сосудов (первичного или вторичного по отношению к основному заболеванию)
 Классификация системных васкулитов (J. C. Jannette et al. , 1994) 1. Васкулиты крупных сосудов: l l Гигантоклеточный (височный) артериит Артериит Такаясу 2. Васкулиты сосудов среднего калибра: l l Узелковый полиартериит Болезнь Кавасаки
Классификация системных васкулитов (J. C. Jannette et al. , 1994) 1. Васкулиты крупных сосудов: l l Гигантоклеточный (височный) артериит Артериит Такаясу 2. Васкулиты сосудов среднего калибра: l l Узелковый полиартериит Болезнь Кавасаки
 Классификация системных васкулитов (J. C. Jannette et al. , 1994) 3. Васкулиты сосудов мелкого калибра: l l l Гранулематоз Вегенера Синдром Чарга–Стросса Микроскопический полиангиит полиартериит Пурпура Шенлейна–Геноха Эссенциальный криоглобулинемический аскулит Кожный лейкоцитокластический васкулит
Классификация системных васкулитов (J. C. Jannette et al. , 1994) 3. Васкулиты сосудов мелкого калибра: l l l Гранулематоз Вегенера Синдром Чарга–Стросса Микроскопический полиангиит полиартериит Пурпура Шенлейна–Геноха Эссенциальный криоглобулинемический аскулит Кожный лейкоцитокластический васкулит
 l l l Крупные сосуды: аорта и самые крупные ветви, несущие кровь к основным регионам тела (т. е. к конечностям, голове и шее) Сосуды среднего калибра: основные висцеральные артерии (такие как, почечные, коронарные и брыжеечные) Сосуды мелкого калибра: венулы, капилляры, артериолы и внутрипаренхиматозные конечные веточки, связанные с артериолами
l l l Крупные сосуды: аорта и самые крупные ветви, несущие кровь к основным регионам тела (т. е. к конечностям, голове и шее) Сосуды среднего калибра: основные висцеральные артерии (такие как, почечные, коронарные и брыжеечные) Сосуды мелкого калибра: венулы, капилляры, артериолы и внутрипаренхиматозные конечные веточки, связанные с артериолами
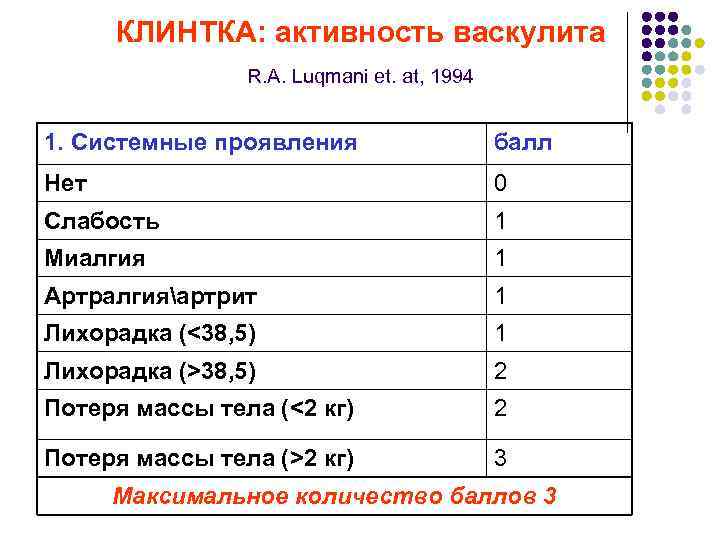 КЛИНТКА: активность васкулита R. A. Luqmani et. at, 1994 1. Системные проявления балл Нет 0 Слабость 1 Миалгия 1 Артралгияартрит 1 Лихорадка (<38, 5) 1 Лихорадка (>38, 5) 2 Потеря массы тела (<2 кг) 2 Потеря массы тела (>2 кг) 3 Максимальное количество баллов 3
КЛИНТКА: активность васкулита R. A. Luqmani et. at, 1994 1. Системные проявления балл Нет 0 Слабость 1 Миалгия 1 Артралгияартрит 1 Лихорадка (<38, 5) 1 Лихорадка (>38, 5) 2 Потеря массы тела (<2 кг) 2 Потеря массы тела (>2 кг) 3 Максимальное количество баллов 3
 Клиника 1. Общие (конституциональные) симптомы: все формы васкулитов 2. Недеструктивный олигоартрит: узелковый полиартериит, гранулематоз Вегенера, синдром Чарга Стросса, пурпура Шенлейна Геноха 3. Поражение кожи: сетчатое ливедо, дигитальные инфаркты, гангрена пальцев, язвы, узелки: узелковый полиартериит, синдром Чарга—Стросса, гранулематоз Вегенера пальпируемая пурпура: любая форма васкулита, за исключением гигантоклеточного артериита и артериита Такаясу
Клиника 1. Общие (конституциональные) симптомы: все формы васкулитов 2. Недеструктивный олигоартрит: узелковый полиартериит, гранулематоз Вегенера, синдром Чарга Стросса, пурпура Шенлейна Геноха 3. Поражение кожи: сетчатое ливедо, дигитальные инфаркты, гангрена пальцев, язвы, узелки: узелковый полиартериит, синдром Чарга—Стросса, гранулематоз Вегенера пальпируемая пурпура: любая форма васкулита, за исключением гигантоклеточного артериита и артериита Такаясу
 Клиника 4. Множественный мононеврит: узелковый полиартериит, криоглобулинемический васкулит, гранулематоз Вегенера, синдром Чарга Стросса. 5. Поражение почек: ишемическое поражение: узелковый полиартериит, артериит Такаясу; гломерулонефрит: микроскопический полиангиит, гранулематоз Вегенера, криоглобулинемический васкулит, синдром Чарга Стросса, пурпура Шенлейна Геноха.
Клиника 4. Множественный мононеврит: узелковый полиартериит, криоглобулинемический васкулит, гранулематоз Вегенера, синдром Чарга Стросса. 5. Поражение почек: ишемическое поражение: узелковый полиартериит, артериит Такаясу; гломерулонефрит: микроскопический полиангиит, гранулематоз Вегенера, криоглобулинемический васкулит, синдром Чарга Стросса, пурпура Шенлейна Геноха.
 Клиника 6. Поражение ЛОР органов: гранулематоз Вегенера, реже микро скопический полиангиит и синдром Чарга Стросса 7. Поражение легких: гранулематоз Вегенера, микроскопический полиартериит, синдром Чарга Стросса 8. Бронхиальная астма или аллергический ринит: синдром Чарга Стросса
Клиника 6. Поражение ЛОР органов: гранулематоз Вегенера, реже микро скопический полиангиит и синдром Чарга Стросса 7. Поражение легких: гранулематоз Вегенера, микроскопический полиартериит, синдром Чарга Стросса 8. Бронхиальная астма или аллергический ринит: синдром Чарга Стросса
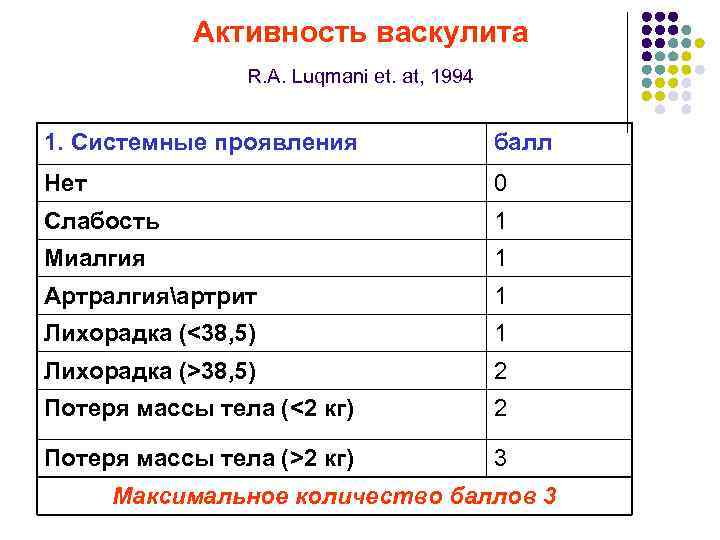 Активность васкулита R. A. Luqmani et. at, 1994 1. Системные проявления балл Нет 0 Слабость 1 Миалгия 1 Артралгияартрит 1 Лихорадка (<38, 5) 1 Лихорадка (>38, 5) 2 Потеря массы тела (<2 кг) 2 Потеря массы тела (>2 кг) 3 Максимальное количество баллов 3
Активность васкулита R. A. Luqmani et. at, 1994 1. Системные проявления балл Нет 0 Слабость 1 Миалгия 1 Артралгияартрит 1 Лихорадка (<38, 5) 1 Лихорадка (>38, 5) 2 Потеря массы тела (<2 кг) 2 Потеря массы тела (>2 кг) 3 Максимальное количество баллов 3
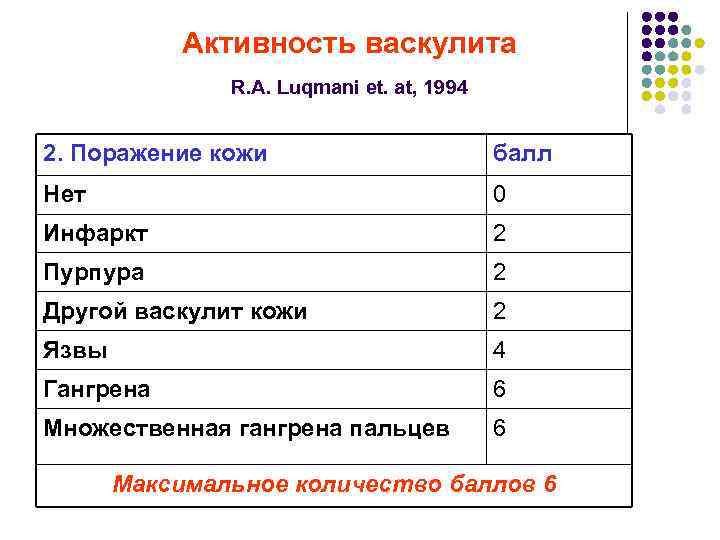 Активность васкулита R. A. Luqmani et. at, 1994 2. Поражение кожи балл Нет 0 Инфаркт 2 Пурпура 2 Другой васкулит кожи 2 Язвы 4 Гангрена 6 Множественная гангрена пальцев 6 Максимальное количество баллов 6
Активность васкулита R. A. Luqmani et. at, 1994 2. Поражение кожи балл Нет 0 Инфаркт 2 Пурпура 2 Другой васкулит кожи 2 Язвы 4 Гангрена 6 Множественная гангрена пальцев 6 Максимальное количество баллов 6
 Активность васкулита R. A. Luqmani et. at, 1994 3. Слизистые оболочки 4. Лор органы 5. Синусит 6. Сердечно сосудистая система 7. Желудочно кишечный тракт 8. Почки 9. Нервная система
Активность васкулита R. A. Luqmani et. at, 1994 3. Слизистые оболочки 4. Лор органы 5. Синусит 6. Сердечно сосудистая система 7. Желудочно кишечный тракт 8. Почки 9. Нервная система
 Активность васкулита R. A. Luqmani et. at, 1994 l l l полная ремиссия — отсутствие признаков активности (общий счет 0 1 балл) и необходимости в терапии при нормальном уровне СРБ; частичная ремиссия — уменьшение на фоне лечения общей суммы баллов на 50% от первоначальной; неактивная фаза — ремиссия, которая не требует поддерживающей терапии;
Активность васкулита R. A. Luqmani et. at, 1994 l l l полная ремиссия — отсутствие признаков активности (общий счет 0 1 балл) и необходимости в терапии при нормальном уровне СРБ; частичная ремиссия — уменьшение на фоне лечения общей суммы баллов на 50% от первоначальной; неактивная фаза — ремиссия, которая не требует поддерживающей терапии;
 Активность васкулита R. A. Luqmani et. at, 1994 l l «большое» обострение вовлечение в воспалительный процесс жизненно важных органов или систем (легких, почек, ЦНС, сердеч но сосудистой системы). При этом отмечается увеличение общей суммы на 6 и более баллов и требуется назначение адекватной терапии (глюкокортикоидов и/или цитостатиков, внутривенного иммуноглобу лина, лазмафереза); п «малое» обострение возврат заболевания с увеличением общей суммы с 0 1 до 5 баллов.
Активность васкулита R. A. Luqmani et. at, 1994 l l «большое» обострение вовлечение в воспалительный процесс жизненно важных органов или систем (легких, почек, ЦНС, сердеч но сосудистой системы). При этом отмечается увеличение общей суммы на 6 и более баллов и требуется назначение адекватной терапии (глюкокортикоидов и/или цитостатиков, внутривенного иммуноглобу лина, лазмафереза); п «малое» обострение возврат заболевания с увеличением общей суммы с 0 1 до 5 баллов.
 Обследование Лабораторное l Общий анализ крови l Креатинин l Печеночные ферменты l Креатинфосфокиназа: при подозрении на миопатию l Общий анализ мочи l Бактериологическое исследование крови: исключение инфекции l Серологические тесты на сифилис: исключение сифилитической инфекции l l АНФ, РФ исключение системного ревматического заболевания; АНЦА для подтверждения диагнозов гранулематоз Вегенера, микроскопический полиангиит, синдром Чарга Стросса; l криоглобулины для подтверждения диагноза криоглобулинемический васкулит;
Обследование Лабораторное l Общий анализ крови l Креатинин l Печеночные ферменты l Креатинфосфокиназа: при подозрении на миопатию l Общий анализ мочи l Бактериологическое исследование крови: исключение инфекции l Серологические тесты на сифилис: исключение сифилитической инфекции l l АНФ, РФ исключение системного ревматического заболевания; АНЦА для подтверждения диагнозов гранулематоз Вегенера, микроскопический полиангиит, синдром Чарга Стросса; l криоглобулины для подтверждения диагноза криоглобулинемический васкулит;
 Обследование l АФЛ исключение первичного антифосфолипидного синдрома; l а. БМК исключение синдрома Гудпасчера; l Маркеры вируса гепатита В и С, ВИЧ(при подозрении соответственно узелкового полиартериита и криоглобулинемического васкулита); цитомегаловируса, вируса Эпштейна Барра, парвовируса В 19 — по мере необходимости
Обследование l АФЛ исключение первичного антифосфолипидного синдрома; l а. БМК исключение синдрома Гудпасчера; l Маркеры вируса гепатита В и С, ВИЧ(при подозрении соответственно узелкового полиартериита и криоглобулинемического васкулита); цитомегаловируса, вируса Эпштейна Барра, парвовируса В 19 — по мере необходимости
 Морфологическое исследование Обязательный компонент постановки диагноза (диагностические критерии) при узелковом полиартериите, гранулематозе Вегенера, микроскопическом полиартериите, синдроме Чарга Стросса, гигантоклеточном артериите
Морфологическое исследование Обязательный компонент постановки диагноза (диагностические критерии) при узелковом полиартериите, гранулематозе Вегенера, микроскопическом полиартериите, синдроме Чарга Стросса, гигантоклеточном артериите
 Инструментальное обследование Ангиография: l узелковый полиартериит в случае невозможности провести биопсию или при получении неспецифических результатов; показана перед биопсией печени или почек для выявления микроаневризм, которые при проведении биопсии могут привести к кровотечению; l артериит Такаясу, облитерирующий тромбангиит: имеет важное значение как для подтверждения диагноза, так и для оценки динамики и распространения воспалительного процесса.
Инструментальное обследование Ангиография: l узелковый полиартериит в случае невозможности провести биопсию или при получении неспецифических результатов; показана перед биопсией печени или почек для выявления микроаневризм, которые при проведении биопсии могут привести к кровотечению; l артериит Такаясу, облитерирующий тромбангиит: имеет важное значение как для подтверждения диагноза, так и для оценки динамики и распространения воспалительного процесса.
 Инструментальное обследование Ультразвуковая допплерография: поражение сосудов при артериите Такаясу и облитерирующем тромбангиите R графия легких: диагностика поражения легких при гранулематозе Вегенера, микроскопическом полиангиите, синдроме Чарга Стросса
Инструментальное обследование Ультразвуковая допплерография: поражение сосудов при артериите Такаясу и облитерирующем тромбангиите R графия легких: диагностика поражения легких при гранулематозе Вегенера, микроскопическом полиангиите, синдроме Чарга Стросса
 Инструментальное обследование Компьютерная и Магнитно резонансная томография: определение локализации процесса при гранулематозе Вегенера, микроскопическом полиангиите, гигантоклеточном артериите, артериите Такаясу
Инструментальное обследование Компьютерная и Магнитно резонансная томография: определение локализации процесса при гранулематозе Вегенера, микроскопическом полиангиите, гигантоклеточном артериите, артериите Такаясу
 Поражение сосудов крупного калибра Гигантоклеточный (височный) артериит: гранулематозное воспаление аорты и ее крупных ветвей с поражением экстракраниальныхветвей сонной артерии, преимущественно височной артерии; обычноразвивается у больных старше 50 лет и часто сочетается с ревматической полимиалгией
Поражение сосудов крупного калибра Гигантоклеточный (височный) артериит: гранулематозное воспаление аорты и ее крупных ветвей с поражением экстракраниальныхветвей сонной артерии, преимущественно височной артерии; обычноразвивается у больных старше 50 лет и часто сочетается с ревматической полимиалгией
 Гигантоклеточный васкулит 1. Начало заболевания в возрасте > 50 лет 2. Появление ранее не отмечавшихся головных болей или изменение их характера и/или локализации 3. Увеличение СОЭ >50 мм/ч ( метод Westergen). 4. Патология височной артерии – болезненность при пальпации или снижение пульсации височных артерий, не связанное с атеросклерозом шейных артерий 5. Биопсия – васкулит, с преимущественно мононуклеарной инфильтрацией или гранулематозным воспалением, обычно с многоядерными гигантскими клетками Необходимое число критериев: ≥ 3 критериев (чувствительностью 93, 5%, специфичность 91, 2%).
Гигантоклеточный васкулит 1. Начало заболевания в возрасте > 50 лет 2. Появление ранее не отмечавшихся головных болей или изменение их характера и/или локализации 3. Увеличение СОЭ >50 мм/ч ( метод Westergen). 4. Патология височной артерии – болезненность при пальпации или снижение пульсации височных артерий, не связанное с атеросклерозом шейных артерий 5. Биопсия – васкулит, с преимущественно мононуклеарной инфильтрацией или гранулематозным воспалением, обычно с многоядерными гигантскими клетками Необходимое число критериев: ≥ 3 критериев (чувствительностью 93, 5%, специфичность 91, 2%).
 Гигантоклеточный (височный) артериит Морфологическая характеристика: 1) гранулематозный артериит – в средней оболочки мононуклеарная инфильтрация (лимфоциты, плазмоциты, макрофаги) и гигантские многоядерные клетки, некроз гладкомышечных клеток, может быть пристеночный тромбоз, 2) негранулематозный мононуклеарный панартериит, т. е. нет гигантских клеток, 3) последствия артериита – фиброз
Гигантоклеточный (височный) артериит Морфологическая характеристика: 1) гранулематозный артериит – в средней оболочки мононуклеарная инфильтрация (лимфоциты, плазмоциты, макрофаги) и гигантские многоядерные клетки, некроз гладкомышечных клеток, может быть пристеночный тромбоз, 2) негранулематозный мононуклеарный панартериит, т. е. нет гигантских клеток, 3) последствия артериита – фиброз
 Гигантоклеточный (височный) артериит 1. 2. Классический вариант (ветви наружной сонной артерии) Вариант с поражением крупных артерий: подключичных, позвоночных и даже подвздошных артерий (Такаясу подобный вариант – 15 % случаев)
Гигантоклеточный (височный) артериит 1. 2. Классический вариант (ветви наружной сонной артерии) Вариант с поражением крупных артерий: подключичных, позвоночных и даже подвздошных артерий (Такаясу подобный вариант – 15 % случаев)
 Гигантоклеточный (височный) артериит Клинические формы: • • • с краниальными симптомами, с ревматической полимиалгией, с лихорадкой и другими общевоспалительными проявлениями без локализации симптомов.
Гигантоклеточный (височный) артериит Клинические формы: • • • с краниальными симптомами, с ревматической полимиалгией, с лихорадкой и другими общевоспалительными проявлениями без локализации симптомов.
 Гигантоклеточный (височный) артериит • • затылочная артерия височная артерия верхнечелюстная артерия языка артерии, кровоснабжающие глаза и глазодвигательные мышцы аорта
Гигантоклеточный (височный) артериит • • затылочная артерия височная артерия верхнечелюстная артерия языка артерии, кровоснабжающие глаза и глазодвигательные мышцы аорта
 Гигантоклеточный (височный) артериит Ревматическая полимиалгия – выраженные двусторонние боли, симметричные боли и скованность в мышцах плечевого и тазового пояса, области шеи, резкое увел СОЭ. Встречается у 40 60 %
Гигантоклеточный (височный) артериит Ревматическая полимиалгия – выраженные двусторонние боли, симметричные боли и скованность в мышцах плечевого и тазового пояса, области шеи, резкое увел СОЭ. Встречается у 40 60 %
 Гигантоклеточный (височный) артериит Диагностика Дуплексная сонография a. temporalis superficialis (ствол и ветви), a. оccipitalis является наиболее оптимальным методом скриннинга и мониторинга больных Биопсия височной артерии является достоверной диагностикой
Гигантоклеточный (височный) артериит Диагностика Дуплексная сонография a. temporalis superficialis (ствол и ветви), a. оccipitalis является наиболее оптимальным методом скриннинга и мониторинга больных Биопсия височной артерии является достоверной диагностикой
 Поражение сосудов крупного калибра Артериит Такаясу: гранулематозное воспаление аорты и ее основных ветвей, обычно начинающееся в возрасте до 50 лет
Поражение сосудов крупного калибра Артериит Такаясу: гранулематозное воспаление аорты и ее основных ветвей, обычно начинающееся в возрасте до 50 лет
 ВАСКУЛИТ ТАКАЯСУ Классификационные критерии W. Arend et al. , 1990 1. Возраст начала заболевания в годах (развитие симптомов или получение объективных данных, связанных с АТ, в возрасте до 40 лет) 2. Хромота конечностей (развитие или усиление слабости и дискомфорта в мышцах одной и более конечности во время нагрузки, в особенности в верхних конечностях) 3. Ослабление пульса на плечевой артерии (уменьшение пульсации одной или обеих плечевых артерий) 4. Разница АД > 10 мм. рт. ст.
ВАСКУЛИТ ТАКАЯСУ Классификационные критерии W. Arend et al. , 1990 1. Возраст начала заболевания в годах (развитие симптомов или получение объективных данных, связанных с АТ, в возрасте до 40 лет) 2. Хромота конечностей (развитие или усиление слабости и дискомфорта в мышцах одной и более конечности во время нагрузки, в особенности в верхних конечностях) 3. Ослабление пульса на плечевой артерии (уменьшение пульсации одной или обеих плечевых артерий) 4. Разница АД > 10 мм. рт. ст.
 ВАСКУЛИТ ТАКАЯСУ Классификационные критерии W. Arend et al. , 1990 5. Шум над подключичными артериями или аортой (выслушиваемый при аускультации шум над одной или двумя подключичными артериями или брюшной аортой) 6. Изменения на артериограмме (артериографическое сужение или полная окклюзия аорты, ее главных ветвей или больших артерий в проксимальных частях верхних или нижних конечностей, не связанное с атеросклерозом, фибро мышечной дисплазией или подобными причинами: изменения обычно фокальные или сегментарные) l
ВАСКУЛИТ ТАКАЯСУ Классификационные критерии W. Arend et al. , 1990 5. Шум над подключичными артериями или аортой (выслушиваемый при аускультации шум над одной или двумя подключичными артериями или брюшной аортой) 6. Изменения на артериограмме (артериографическое сужение или полная окклюзия аорты, ее главных ветвей или больших артерий в проксимальных частях верхних или нижних конечностей, не связанное с атеросклерозом, фибро мышечной дисплазией или подобными причинами: изменения обычно фокальные или сегментарные) l
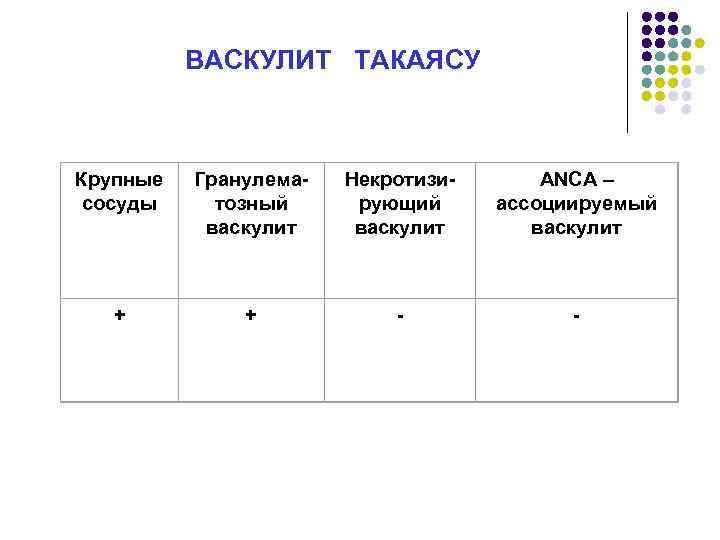 ВАСКУЛИТ ТАКАЯСУ Крупные сосуды Гранулема тозный васкулит Некротизи рующий васкулит ANCA – ассоциируемый васкулит + +
ВАСКУЛИТ ТАКАЯСУ Крупные сосуды Гранулема тозный васкулит Некротизи рующий васкулит ANCA – ассоциируемый васкулит + +
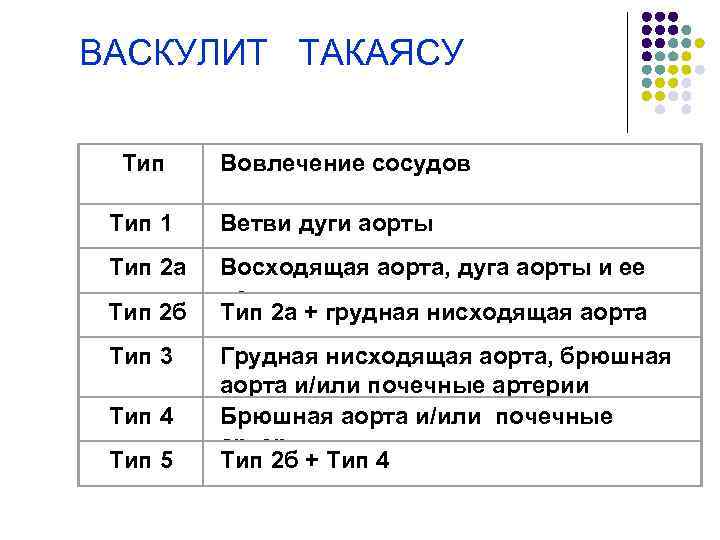 ВАСКУЛИТ ТАКАЯСУ Тип 1 Тип 2 а Тип 2 б Тип 3 Тип 4 Тип 5 Вовлечение сосудов Ветви дуги аорты Восходящая аорта, дуга аорты и ее ветви Тип 2 а + грудная нисходящая аорта Грудная нисходящая аорта, брюшная аорта и/или почечные артерии Брюшная аорта и/или почечные артерии Тип 2 б + Тип 4
ВАСКУЛИТ ТАКАЯСУ Тип 1 Тип 2 а Тип 2 б Тип 3 Тип 4 Тип 5 Вовлечение сосудов Ветви дуги аорты Восходящая аорта, дуга аорты и ее ветви Тип 2 а + грудная нисходящая аорта Грудная нисходящая аорта, брюшная аорта и/или почечные артерии Брюшная аорта и/или почечные артерии Тип 2 б + Тип 4
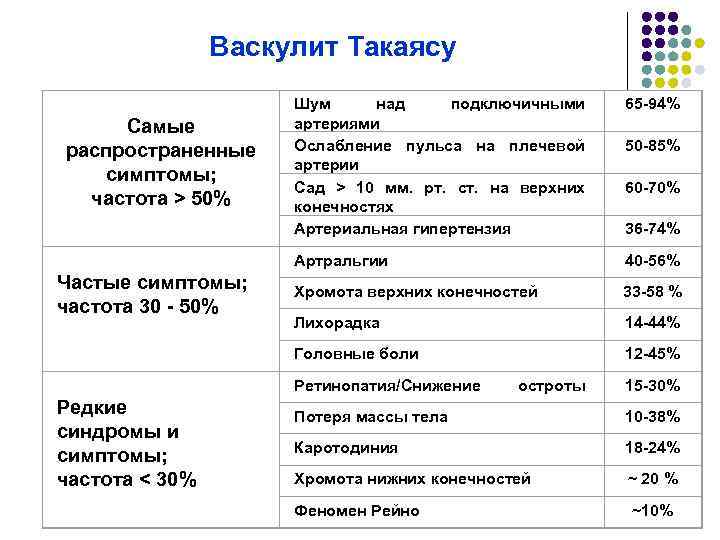 Васкулит Такаясу Шум над подключичными артериями и/или над брюшной аортойплечевой Ослабление пульса на артерии Сад > 10 мм. рт. ст. на верхних конечностях Артериальная гипертензия 65 94% Артральгии 40 56% Частые симптомы; частота 30 50% Хромота верхних конечностей 33 58 % Лихорадка 14 44% Головные боли 12 45% Самые распространенные симптомы; частота > 50% Редкие синдромы и симптомы; частота < 30% Ретинопатия/Снижение зрения Потеря массы тела остроты 50 85% 60 70% 36 74% 15 30% 10 38% Каротодиния 18 24% Хромота нижних конечностей ~ 20 % Феномен Рейно ~10%
Васкулит Такаясу Шум над подключичными артериями и/или над брюшной аортойплечевой Ослабление пульса на артерии Сад > 10 мм. рт. ст. на верхних конечностях Артериальная гипертензия 65 94% Артральгии 40 56% Частые симптомы; частота 30 50% Хромота верхних конечностей 33 58 % Лихорадка 14 44% Головные боли 12 45% Самые распространенные симптомы; частота > 50% Редкие синдромы и симптомы; частота < 30% Ретинопатия/Снижение зрения Потеря массы тела остроты 50 85% 60 70% 36 74% 15 30% 10 38% Каротодиния 18 24% Хромота нижних конечностей ~ 20 % Феномен Рейно ~10%
 Поражение органов при артериите Такаясу 1. Поражение сердца (стеноз, окклюзия, аневризма коронарных артерий, миокардит) Приступы стенокардии; Нарушения ритма и проводимости; Сердечная недостаточность 2. Поражение почек (ишемическая нефропатия, гломерулонефрит, Ig. A нефропатия, амилоидоз Протеинурия; Гематурия; Цилиндрурия
Поражение органов при артериите Такаясу 1. Поражение сердца (стеноз, окклюзия, аневризма коронарных артерий, миокардит) Приступы стенокардии; Нарушения ритма и проводимости; Сердечная недостаточность 2. Поражение почек (ишемическая нефропатия, гломерулонефрит, Ig. A нефропатия, амилоидоз Протеинурия; Гематурия; Цилиндрурия
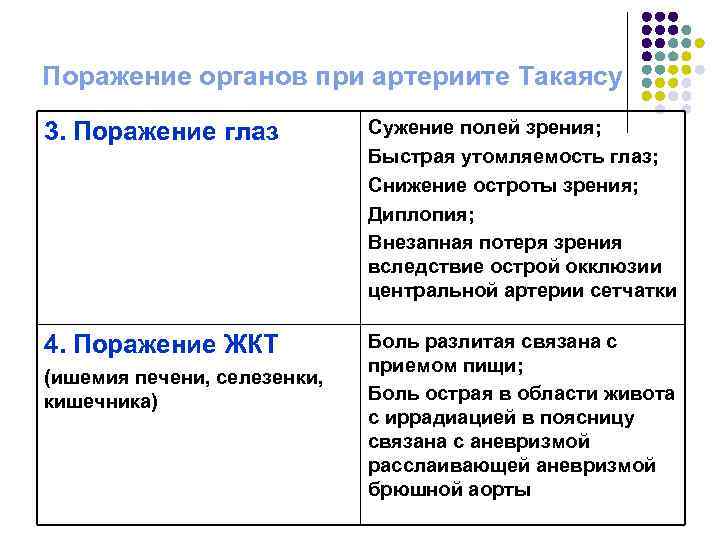 Поражение органов при артериите Такаясу 3. Поражение глаз Сужение полей зрения; Быстрая утомляемость глаз; Снижение остроты зрения; Диплопия; Внезапная потеря зрения вследствие острой окклюзии центральной артерии сетчатки 4. Поражение ЖКТ Боль разлитая связана с приемом пищи; Боль острая в области живота с иррадиацией в поясницу связана с аневризмой расслаивающей аневризмой брюшной аорты (ишемия печени, селезенки, кишечника)
Поражение органов при артериите Такаясу 3. Поражение глаз Сужение полей зрения; Быстрая утомляемость глаз; Снижение остроты зрения; Диплопия; Внезапная потеря зрения вследствие острой окклюзии центральной артерии сетчатки 4. Поражение ЖКТ Боль разлитая связана с приемом пищи; Боль острая в области живота с иррадиацией в поясницу связана с аневризмой расслаивающей аневризмой брюшной аорты (ишемия печени, селезенки, кишечника)
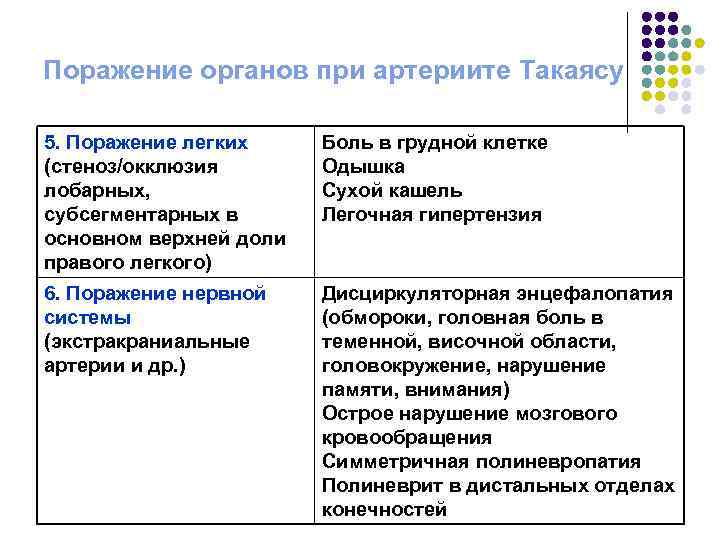 Поражение органов при артериите Такаясу 5. Поражение легких (стеноз/окклюзия лобарных, субсегментарных в основном верхней доли правого легкого) Боль в грудной клетке Одышка Сухой кашель Легочная гипертензия 6. Поражение нервной системы (экстракраниальные артерии и др. ) Дисциркуляторная энцефалопатия (обмороки, головная боль в теменной, височной области, головокружение, нарушение памяти, внимания) Острое нарушение мозгового кровообращения Симметричная полиневропатия Полиневрит в дистальных отделах конечностей
Поражение органов при артериите Такаясу 5. Поражение легких (стеноз/окклюзия лобарных, субсегментарных в основном верхней доли правого легкого) Боль в грудной клетке Одышка Сухой кашель Легочная гипертензия 6. Поражение нервной системы (экстракраниальные артерии и др. ) Дисциркуляторная энцефалопатия (обмороки, головная боль в теменной, височной области, головокружение, нарушение памяти, внимания) Острое нарушение мозгового кровообращения Симметричная полиневропатия Полиневрит в дистальных отделах конечностей
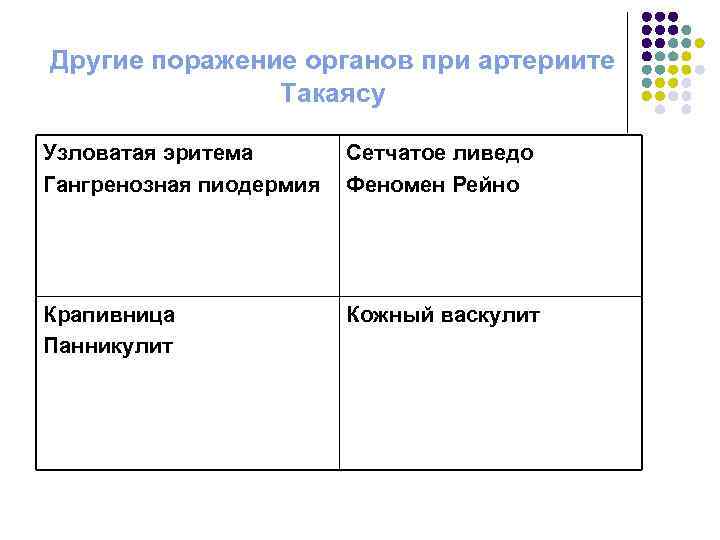 Другие поражение органов при артериите Такаясу Узловатая эритема Гангренозная пиодермия Сетчатое ливедо Феномен Рейно Крапивница Панникулит Кожный васкулит
Другие поражение органов при артериите Такаясу Узловатая эритема Гангренозная пиодермия Сетчатое ливедо Феномен Рейно Крапивница Панникулит Кожный васкулит
 Прогноз l Артериит Такаясу: 5— 10— 15—летняя выживаемость достигает 80— 90%. Наиболее частой причиной смерти являются инсульт (50%) и инфаркт миокарда (около 25%), реже — разрыв аневризмы аорты (5%).
Прогноз l Артериит Такаясу: 5— 10— 15—летняя выживаемость достигает 80— 90%. Наиболее частой причиной смерти являются инсульт (50%) и инфаркт миокарда (около 25%), реже — разрыв аневризмы аорты (5%).
 Прогноз l При поражении коронарных артерий в первые два года от момента появления симптомов кардиальной патологии смертность достигает 56%. l Неблагоприятный прогноз наблюдается у больных, течение заболевания у которых осложняется ретинопатией, артериальной гипертензией, аортальной недостаточностью и аневризмой аорты.
Прогноз l При поражении коронарных артерий в первые два года от момента появления симптомов кардиальной патологии смертность достигает 56%. l Неблагоприятный прогноз наблюдается у больных, течение заболевания у которых осложняется ретинопатией, артериальной гипертензией, аортальной недостаточностью и аневризмой аорты.
 Геморрагический васкулит Поражение сосудов мелкого калибра Пурпура Шенлейна Геноха: васкулит с преимущественными Ig. A депозитами, поражающий мелкие сосуды (капилляры, венулы, артериолы), для которого типично вовлечение кожи, кишечника и клубочков почек, нередко сочетается с артралгиями или артритом
Геморрагический васкулит Поражение сосудов мелкого калибра Пурпура Шенлейна Геноха: васкулит с преимущественными Ig. A депозитами, поражающий мелкие сосуды (капилляры, венулы, артериолы), для которого типично вовлечение кожи, кишечника и клубочков почек, нередко сочетается с артралгиями или артритом
 Геморрагический васкулит Классификационные критерий (J. A. Miles et al. , 1990) 1. Пальпируемая пурпура (немного возвышающиеся геморрагические кожные изменения, не связанные тромбоцитопенией) 2. Возраст <20 лет (первые симптомы появляются у пациентов моложе двадцати лет) 3. Боли в животе (диффузные боли в животе, усиливающиеся после приема пищи или ишемия кишечника, может быть кишечное кровотечение) 4. Биопсия – обнаружение гранулоцитов (гистологические изменения, проявляющиеся гранулоцитарной инфильтрацией стенки артериол и венул) Необходимое число критериев: ≥ 2 критериев (чувствительность 87, 1%, специфичность 87, 7%).
Геморрагический васкулит Классификационные критерий (J. A. Miles et al. , 1990) 1. Пальпируемая пурпура (немного возвышающиеся геморрагические кожные изменения, не связанные тромбоцитопенией) 2. Возраст <20 лет (первые симптомы появляются у пациентов моложе двадцати лет) 3. Боли в животе (диффузные боли в животе, усиливающиеся после приема пищи или ишемия кишечника, может быть кишечное кровотечение) 4. Биопсия – обнаружение гранулоцитов (гистологические изменения, проявляющиеся гранулоцитарной инфильтрацией стенки артериол и венул) Необходимое число критериев: ≥ 2 критериев (чувствительность 87, 1%, специфичность 87, 7%).
 ГЕМОРРАГИЧЕСКИЙ ВАСКУЛИТ по данным J. Mills et al. 1990 1. Кожная сыпь 85 96% 2. Олигоартрит 39% 3. Боль в животе 29 61% 4. Гематурия 47 64% 5. Мелена 8 33% 6. Прием лекарств 15 46% в анамнезе
ГЕМОРРАГИЧЕСКИЙ ВАСКУЛИТ по данным J. Mills et al. 1990 1. Кожная сыпь 85 96% 2. Олигоартрит 39% 3. Боль в животе 29 61% 4. Гематурия 47 64% 5. Мелена 8 33% 6. Прием лекарств 15 46% в анамнезе
 ГВ: поражение почек 40 50% l l l Симптомы появляются как в первые недели, так и спустя несколько лет клинически значимое поражение почек, проявляющееся гематурией (в сочетании с протеинурией или без неё), развивается у 30% – 70% пациентов гломерулонефрит у больных пурпурой Шенлейна Геноха составляет до 15% от общего числа нефропатий детского возраста
ГВ: поражение почек 40 50% l l l Симптомы появляются как в первые недели, так и спустя несколько лет клинически значимое поражение почек, проявляющееся гематурией (в сочетании с протеинурией или без неё), развивается у 30% – 70% пациентов гломерулонефрит у больных пурпурой Шенлейна Геноха составляет до 15% от общего числа нефропатий детского возраста
 ГВ: поражение почек l l Транзиторная гематурия Капилляротоксический нефрит с нефротическим синдромом и гематурией Быстропрогрессирующий гломерулонефрит
ГВ: поражение почек l l Транзиторная гематурия Капилляротоксический нефрит с нефротическим синдромом и гематурией Быстропрогрессирующий гломерулонефрит
 ГВ: поражение почек l l небольшая протеинурия и “активный” осадок: микрогематурия (или макрогематурия) и зернистые цилиндры с включением эритроцитов гломерулонефрит характеризуется сравнительно “мягким” течением с развитием лишь бессимптомной гематурии и протеинурии и нормальным уровнем креатинина крови.
ГВ: поражение почек l l небольшая протеинурия и “активный” осадок: микрогематурия (или макрогематурия) и зернистые цилиндры с включением эритроцитов гломерулонефрит характеризуется сравнительно “мягким” течением с развитием лишь бессимптомной гематурии и протеинурии и нормальным уровнем креатинина крови.
 ГВ: поражение почек l Редко нефротический и остронефритический синдром, быстропрогрессирующий нефрит и острая почечная недостаточность
ГВ: поражение почек l Редко нефротический и остронефритический синдром, быстропрогрессирующий нефрит и острая почечная недостаточность
 ГВ: поражение почек l Наблюдается отчётливая (хотя и не абсолютная) связь между степенью тяжести клинических проявлений гломерулонефрита у больных пурпурой Шенлейна Геноха и характером гистологических изменений в клубочках, выявляемых при биопсии почки
ГВ: поражение почек l Наблюдается отчётливая (хотя и не абсолютная) связь между степенью тяжести клинических проявлений гломерулонефрита у больных пурпурой Шенлейна Геноха и характером гистологических изменений в клубочках, выявляемых при биопсии почки
 ГВ: поражение почек l l У больных с бессимптомной гематурией обычно определяется лишь в большей или меньшей степени выраженная мезангиальная пролиферация. Появление протеинурии сопровождается усилением клеточной пролиферации и, если протеинурия достигает нефротического уровня, – нередким формированием эпителиальных “полулуний”.
ГВ: поражение почек l l У больных с бессимптомной гематурией обычно определяется лишь в большей или меньшей степени выраженная мезангиальная пролиферация. Появление протеинурии сопровождается усилением клеточной пролиферации и, если протеинурия достигает нефротического уровня, – нередким формированием эпителиальных “полулуний”.
 ГВ: поражение почек l l У больных с рецидивами кожной пурпуры и повторными эпизодами макрогематурии тяжесть гистологических изменений в клубочках может нарастать. Наиболее важным прогностическим фактором считают процентное отношение почечных клубочков с “полулуниями” к общему числу клубочков, полученных при биопсии
ГВ: поражение почек l l У больных с рецидивами кожной пурпуры и повторными эпизодами макрогематурии тяжесть гистологических изменений в клубочках может нарастать. Наиболее важным прогностическим фактором считают процентное отношение почечных клубочков с “полулуниями” к общему числу клубочков, полученных при биопсии
 ГВ: поражение почек l Так, по данным французских авторов, основывающих свои выводы на 151 наблюдении с оценкой состояния больных на протяжении от 1 года до 18 лет, среди пациентов с более чем 50% “полулуний” у 37% развилась терминальная почечная недостаточность, а ещё у 18% гломерулонефрит имел хроническое прогрессирующее течение. l Аналогичным образом, у 85% пациентов, достигших терминальной почечной недостаточности, “полулуния” имелись более чем в половине почечных клубочков.
ГВ: поражение почек l Так, по данным французских авторов, основывающих свои выводы на 151 наблюдении с оценкой состояния больных на протяжении от 1 года до 18 лет, среди пациентов с более чем 50% “полулуний” у 37% развилась терминальная почечная недостаточность, а ещё у 18% гломерулонефрит имел хроническое прогрессирующее течение. l Аналогичным образом, у 85% пациентов, достигших терминальной почечной недостаточности, “полулуния” имелись более чем в половине почечных клубочков.
 ГВ: поражение почек l С другой стороны, у 70% больных с полным выздоровлением или персистированием лишь минимальных изменений в моче “полулуний” в клубочках не было найдено.
ГВ: поражение почек l С другой стороны, у 70% больных с полным выздоровлением или персистированием лишь минимальных изменений в моче “полулуний” в клубочках не было найдено.
 ГВ: поражение почек l Ключевую роль в подтверждении клинического диагноза играет биопсия кожи и/или почек, реже других органов, с обязательным проведением иммуногистохимического исследования.
ГВ: поражение почек l Ключевую роль в подтверждении клинического диагноза играет биопсия кожи и/или почек, реже других органов, с обязательным проведением иммуногистохимического исследования.
 ГВ: лечение поражения почек l В связи с предполагаемым иммунным патогенезом болезни, центральное место в терапии отводят иммунодепрессантам (прежде всего, глюкокортикоидам). При поражении почек важную роль в лечении приобретают цитостатики.
ГВ: лечение поражения почек l В связи с предполагаемым иммунным патогенезом болезни, центральное место в терапии отводят иммунодепрессантам (прежде всего, глюкокортикоидам). При поражении почек важную роль в лечении приобретают цитостатики.
 ГВ: лечение поражения почек l l l Больным пурпурой Шенлейна Геноха, которые достигли терминальной почечной недостаточности, может быть проведена трансплантация почки. Пролиферация мезангиальных клеток и отложение Ig. A в трансплантате возникают часто, однако в большинстве случаев протекают субклинически. Клинически значимые рецидивы гломерулонефрита в трансплантате возникают приблизительно у 35% больных и приводят к полной утрате функции пересаженной почки в 10% случаев.
ГВ: лечение поражения почек l l l Больным пурпурой Шенлейна Геноха, которые достигли терминальной почечной недостаточности, может быть проведена трансплантация почки. Пролиферация мезангиальных клеток и отложение Ig. A в трансплантате возникают часто, однако в большинстве случаев протекают субклинически. Клинически значимые рецидивы гломерулонефрита в трансплантате возникают приблизительно у 35% больных и приводят к полной утрате функции пересаженной почки в 10% случаев.
 ГВ: лечение поражения почек l l Персистирующие депозиты Ig. A в мезангии свидетельствуют об истинном рецидиве болезни в трансплантате. Рецидивы особенно часто развиваются у больных с исходно тяжёлым течением гломерулонефрита, когда терминальная почечная недостаточность развивается в течение менее чем трёх лет с начала болезни.
ГВ: лечение поражения почек l l Персистирующие депозиты Ig. A в мезангии свидетельствуют об истинном рецидиве болезни в трансплантате. Рецидивы особенно часто развиваются у больных с исходно тяжёлым течением гломерулонефрита, когда терминальная почечная недостаточность развивается в течение менее чем трёх лет с начала болезни.
 ГВ: лечение поражения почек l Рекомендуется по этой причине проводить трансплантацию не ранее, чем через 1 2 года после исчезновения кожной пурпуры, однако и такой подход не способен гарантированно предотвратить рецидив. Отдельные наблюдения свидетельствуют о том, что риск рецидива гломерулонефрита в трансплантате может быть более высоким в случае родственной трансплантации.
ГВ: лечение поражения почек l Рекомендуется по этой причине проводить трансплантацию не ранее, чем через 1 2 года после исчезновения кожной пурпуры, однако и такой подход не способен гарантированно предотвратить рецидив. Отдельные наблюдения свидетельствуют о том, что риск рецидива гломерулонефрита в трансплантате может быть более высоким в случае родственной трансплантации.
 ГВ: лечение поражения почек l В одном исследовании, включавшем 12 трансплантаций почки от живых доноров родственников пациентов, у 5 реципиентов развился клинически манифестный рецидив гломерулонефрита, а ещё у четверых – гистологические признаки рецидива, у двух из этих больных при последующей повторной пересадке трупной почки рецидива гломерулонефрита не возникло.
ГВ: лечение поражения почек l В одном исследовании, включавшем 12 трансплантаций почки от живых доноров родственников пациентов, у 5 реципиентов развился клинически манифестный рецидив гломерулонефрита, а ещё у четверых – гистологические признаки рецидива, у двух из этих больных при последующей повторной пересадке трупной почки рецидива гломерулонефрита не возникло.
 Прогноз ГВ l l Пурпура Шенлейна Геноха: несмотря на достаточно частое рецидивирование заболевания (в 40% случаев), в целом прогноз при геморрагическом васкулите благоприятный. Пятилетняя выживаемость больных составляет 95%.
Прогноз ГВ l l Пурпура Шенлейна Геноха: несмотря на достаточно частое рецидивирование заболевания (в 40% случаев), в целом прогноз при геморрагическом васкулите благоприятный. Пятилетняя выживаемость больных составляет 95%.
 Прогноз ГВ l В течение первых двух лет болезни полное выздоровление наблюдается у 93, 9% детей и 89, 2% взрослых. l Основным фактором, определяющим неблагоприятный прогноз болезни, является персистирующее поражение почек. l Среди всех причин, приводящих к хроническому гемодиализу в педиатрической практике, на долю гломерулонефрита при геморрагическом васкулите приходится 3 15%.
Прогноз ГВ l В течение первых двух лет болезни полное выздоровление наблюдается у 93, 9% детей и 89, 2% взрослых. l Основным фактором, определяющим неблагоприятный прогноз болезни, является персистирующее поражение почек. l Среди всех причин, приводящих к хроническому гемодиализу в педиатрической практике, на долю гломерулонефрита при геморрагическом васкулите приходится 3 15%.
 Узелковый полиартериит УП является редким заболеванием; его распространённость в европейских странах равняется приблизительно 1: 1000000; болеют преимущественно лица молодого и среднего возраста, хотя иногда болезнь может развиваться и у пожилых; мужчины заболевают приблизительно вдвое чаще, чем женщины
Узелковый полиартериит УП является редким заболеванием; его распространённость в европейских странах равняется приблизительно 1: 1000000; болеют преимущественно лица молодого и среднего возраста, хотя иногда болезнь может развиваться и у пожилых; мужчины заболевают приблизительно вдвое чаще, чем женщины
 Поражение сосудов среднего и мелкого калибра Узелковый полиартериит: некротизирующее воспаление среднихи мелких артерий без гломерулонефрита или васкулита артериол, капилляров и венул
Поражение сосудов среднего и мелкого калибра Узелковый полиартериит: некротизирующее воспаление среднихи мелких артерий без гломерулонефрита или васкулита артериол, капилляров и венул
 Узелковый полиартериит 1. Потеря в весе > 4 кг – с момента заболевания, не связанная с особенностями питания или другими факторами 2. Сетчатое ливедо – пятнистые, сетчатые изменения рисунка кожи на конечностях и туловище. 3. Боль или болезненность яичек – не связанное с инфекцией, травмой или другими причинами 4. Миалгия, слабость или болезненность в мышцах нижних конечностей – диффузные миалгии (исключая плечевой или поясничную область) или слабость мышц или болезненность в мышцах нижних конечностей 5. Диастолическое давление >90 мм рт. ст.
Узелковый полиартериит 1. Потеря в весе > 4 кг – с момента заболевания, не связанная с особенностями питания или другими факторами 2. Сетчатое ливедо – пятнистые, сетчатые изменения рисунка кожи на конечностях и туловище. 3. Боль или болезненность яичек – не связанное с инфекцией, травмой или другими причинами 4. Миалгия, слабость или болезненность в мышцах нижних конечностей – диффузные миалгии (исключая плечевой или поясничную область) или слабость мышц или болезненность в мышцах нижних конечностей 5. Диастолическое давление >90 мм рт. ст.
 Узелковый полиартериит 6. Мононеврит или полинейропатия 7. Повышение мочевины >40 мг% или креатинина >15 мг%, не связанные с дегидратацией или нарушением выделения мочи 8. Инфекция вирус гепатита В – наличие HBs. Ag или антител к вирусу гепатита В в сыворотке крови 9. Артериографические изменения – аневризмы или окклюзии висцеральных артерий, выявляемые при аигиографии, не связанные с атеросклерозом, фибромышечной дисплазией или другими невоспалительными заболеваниями 10. Биопсия – гистологические изменения, свидетельствующие о присутствии гранулоцитов Необходимое число критериев: ≥ 3 критериев (чувствительность 82, 2%, специфичность 86, 6%).
Узелковый полиартериит 6. Мононеврит или полинейропатия 7. Повышение мочевины >40 мг% или креатинина >15 мг%, не связанные с дегидратацией или нарушением выделения мочи 8. Инфекция вирус гепатита В – наличие HBs. Ag или антител к вирусу гепатита В в сыворотке крови 9. Артериографические изменения – аневризмы или окклюзии висцеральных артерий, выявляемые при аигиографии, не связанные с атеросклерозом, фибромышечной дисплазией или другими невоспалительными заболеваниями 10. Биопсия – гистологические изменения, свидетельствующие о присутствии гранулоцитов Необходимое число критериев: ≥ 3 критериев (чувствительность 82, 2%, специфичность 86, 6%).
 УП: поражение кожи, нервной системы l появлением характерных болезненных узелков (в их основе лежат аневризмы подкожных артерий), которые и дали название всей болезни (“узелковый полиартериит”) l Напротив, чрезвычайно частым признаком, возникающим у подавляющего большинства больных, является поражение периферической нервной системы множественный асимметричный неврит с преобладанием моторных нарушений. l Неврит связан с ишемическим поражением отдельных нервных стволов, обусловленным васкулитом vasa nervorum.
УП: поражение кожи, нервной системы l появлением характерных болезненных узелков (в их основе лежат аневризмы подкожных артерий), которые и дали название всей болезни (“узелковый полиартериит”) l Напротив, чрезвычайно частым признаком, возникающим у подавляющего большинства больных, является поражение периферической нервной системы множественный асимметричный неврит с преобладанием моторных нарушений. l Неврит связан с ишемическим поражением отдельных нервных стволов, обусловленным васкулитом vasa nervorum.
 УП: поражение нервной системы l асимметричный характер поражения (например, изолированный неврит лучевого нерва левой руки в сочетании с поражением локтевого или срединного нерва правой), что позволяет отличить множественный неврит, обусловленный системным васкулитом, от симметричной периферической нейропатии по типу «носков» и «перчаток» , часто развивающейся у больных сахарным диабетом или висцеральным алкоголизмом.
УП: поражение нервной системы l асимметричный характер поражения (например, изолированный неврит лучевого нерва левой руки в сочетании с поражением локтевого или срединного нерва правой), что позволяет отличить множественный неврит, обусловленный системным васкулитом, от симметричной периферической нейропатии по типу «носков» и «перчаток» , часто развивающейся у больных сахарным диабетом или висцеральным алкоголизмом.
 УП: поражение нервной системы l В более лёгких случаях речь может идти о нарушениях походки ( «степпаж» , «конская стопа» ), слабости и нарушении координации движений пальцев рук с частичной утратой способности к самообслуживанию.
УП: поражение нервной системы l В более лёгких случаях речь может идти о нарушениях походки ( «степпаж» , «конская стопа» ), слабости и нарушении координации движений пальцев рук с частичной утратой способности к самообслуживанию.
 УП: нервной системы l В более тяжёлых случаях возможен полный периферический тетрапарез l У малого числа больных возможно также поражение центральной нервной системы с вариабельной клинической картиной (неврологические дефицитарные нарушения, иногда деменция).
УП: нервной системы l В более тяжёлых случаях возможен полный периферический тетрапарез l У малого числа больных возможно также поражение центральной нервной системы с вариабельной клинической картиной (неврологические дефицитарные нарушения, иногда деменция).
 УП: поражение почек l ишемическая нефропатия с тяжёлой (злокачественной) артериальной гипертонией, нередко злокачественной, осложняющейся кровоизлияниями в сетчатку глаза и развитием слепоты, а также эпизодами острой левожелудочковой недостаточности с сердечной астмой и отёком лёгких. l Поражение почек по разным данным встречается у 6 80% больных узелковым полиартериитом.
УП: поражение почек l ишемическая нефропатия с тяжёлой (злокачественной) артериальной гипертонией, нередко злокачественной, осложняющейся кровоизлияниями в сетчатку глаза и развитием слепоты, а также эпизодами острой левожелудочковой недостаточности с сердечной астмой и отёком лёгких. l Поражение почек по разным данным встречается у 6 80% больных узелковым полиартериитом.
 УП: поражение почек l Часто наблюдается быстро прогрессирующее снижение скорости клубочковой фильтрации и развитие хронической почечной недостаточности. l Как следствие, необходимость в проведении программного гемодиализа может возникнуть уже в течение первого года после начала болезни.
УП: поражение почек l Часто наблюдается быстро прогрессирующее снижение скорости клубочковой фильтрации и развитие хронической почечной недостаточности. l Как следствие, необходимость в проведении программного гемодиализа может возникнуть уже в течение первого года после начала болезни.
 УП: поражение почек l l Анализы мочи чаще всего остаются нормальными; Редко умеренная эритроцитурия. Протеинурия незначительная Редко массивная протеинурия, генез которой, даже в тех редких случаях, когда проводилось морфологическое исследование почечной ткани, оставался не ясен.
УП: поражение почек l l Анализы мочи чаще всего остаются нормальными; Редко умеренная эритроцитурия. Протеинурия незначительная Редко массивная протеинурия, генез которой, даже в тех редких случаях, когда проводилось морфологическое исследование почечной ткани, оставался не ясен.
 Прогноз УП l Узелковый полиартериит: пятилетняя выживаемость на фоне комбинированной терапии глюкокортикоидами и цитостатиками составляет до 60— 80% l Наибольшее количество летальных исходов регистрируется в первый год от начала заболевания.
Прогноз УП l Узелковый полиартериит: пятилетняя выживаемость на фоне комбинированной терапии глюкокортикоидами и цитостатиками составляет до 60— 80% l Наибольшее количество летальных исходов регистрируется в первый год от начала заболевания.
 Прогноз УП l В большинстве случаев непосредственной причиной смерти являются сердечно сосудистые катастрофы. l К неблагоприятным прогностическим факторам относят: начало заболевания в возрасте более 50 лет, поражение почек, желудочно кишечного тракта, ЦНС и развитие кардиомиопатии.
Прогноз УП l В большинстве случаев непосредственной причиной смерти являются сердечно сосудистые катастрофы. l К неблагоприятным прогностическим факторам относят: начало заболевания в возрасте более 50 лет, поражение почек, желудочно кишечного тракта, ЦНС и развитие кардиомиопатии.
 ANCA ассоциированные васкулиты l l l Гранулематоз Вегенера Микроскопический полиангиит Синдром Чарга Стросса (Чердж Стросса)
ANCA ассоциированные васкулиты l l l Гранулематоз Вегенера Микроскопический полиангиит Синдром Чарга Стросса (Чердж Стросса)
 Поражение сосудов мелкого калибра l Микроскопический полиангиит (полиартериит): некротизирующий васкулит с небольшим количеством или отсутствием иммунных депозитов, поражающий преимущественно мелкие сосуды (капилляры, венулы или артериолы), редко артерии малого и среднего калибра, в клинической картине которого доминируют явления некротизирующего гломерулонефрита и легочные капилляриты
Поражение сосудов мелкого калибра l Микроскопический полиангиит (полиартериит): некротизирующий васкулит с небольшим количеством или отсутствием иммунных депозитов, поражающий преимущественно мелкие сосуды (капилляры, венулы или артериолы), редко артерии малого и среднего калибра, в клинической картине которого доминируют явления некротизирующего гломерулонефрита и легочные капилляриты
 Микроскопический полиартериит поражение кожи (по типу геморрагического васкулита, язвы, некрозы кожи и подлежащих тканей), l поражение верхних дыхательных путей (атрофия слизистой носа, редко некротизирующий ринит без образования гранулем, изменения со стороны слизистой придаточных пазух), l поражение легких (некротизирующий альвеолит), некротизирующий гломерулонефрит с «полулуниями» (у 100% больных). Классификационные критерии не существуют. l
Микроскопический полиартериит поражение кожи (по типу геморрагического васкулита, язвы, некрозы кожи и подлежащих тканей), l поражение верхних дыхательных путей (атрофия слизистой носа, редко некротизирующий ринит без образования гранулем, изменения со стороны слизистой придаточных пазух), l поражение легких (некротизирующий альвеолит), некротизирующий гломерулонефрит с «полулуниями» (у 100% больных). Классификационные критерии не существуют. l
 Микроскопический полиартериит: прогноз l зависит от степени поражения почек; пятилетняя выживаемость больных составляет 65%, кроме того, причиной смерти являются массивные легочные кровотечения, инфекционные осложнения, связанные с проводимой терапией.
Микроскопический полиартериит: прогноз l зависит от степени поражения почек; пятилетняя выживаемость больных составляет 65%, кроме того, причиной смерти являются массивные легочные кровотечения, инфекционные осложнения, связанные с проводимой терапией.
 Микроскопический полиартериит: прогноз l зависит от степени поражения почек; пятилетняя выживаемость больных составляет 65%, кроме того, причиной смерти являются массивные легочные кровотечения, инфекционные осложнения, связанные с проводимой терапией.
Микроскопический полиартериит: прогноз l зависит от степени поражения почек; пятилетняя выживаемость больных составляет 65%, кроме того, причиной смерти являются массивные легочные кровотечения, инфекционные осложнения, связанные с проводимой терапией.
 Поражение сосудов мелкого калибра l Гранулематоз Вегенера: гранулематозное воспаление с вовлечением респираторного тракта и некротизирующий васкулит, поражаю щий мелкие и средние сосуды (капилляры, венулы, артериолы и артерии), с развитием некротизирующего гломерулонефрита
Поражение сосудов мелкого калибра l Гранулематоз Вегенера: гранулематозное воспаление с вовлечением респираторного тракта и некротизирующий васкулит, поражаю щий мелкие и средние сосуды (капилляры, венулы, артериолы и артерии), с развитием некротизирующего гломерулонефрита
 ГРАНУЛЕМАТОЗ ВЕГЕНЕРА критерии (R. Y. Levitt et al. , 1990) 1. Воспаление носа и полости рта Болезненная или безболезненная язва в полости рта; гнойные или кровянистые выделения из носа. 2. Изменения в легких при рентгенологическом исследовании Узелки, инфильтраты или полости в лёгких. 3. Изменения мочи Микрогематурия (>5 эритроцитов в поле зрения) или скопления эритроцитов в мочевом осадке. 4. Биопсия Гранулематозное воспаление в стенке артерии или в периваскулярном или экстраваскулярном пространстве. Наличие ≥ 2 критериев (чувствительность 88%, специфичность 92%).
ГРАНУЛЕМАТОЗ ВЕГЕНЕРА критерии (R. Y. Levitt et al. , 1990) 1. Воспаление носа и полости рта Болезненная или безболезненная язва в полости рта; гнойные или кровянистые выделения из носа. 2. Изменения в легких при рентгенологическом исследовании Узелки, инфильтраты или полости в лёгких. 3. Изменения мочи Микрогематурия (>5 эритроцитов в поле зрения) или скопления эритроцитов в мочевом осадке. 4. Биопсия Гранулематозное воспаление в стенке артерии или в периваскулярном или экстраваскулярном пространстве. Наличие ≥ 2 критериев (чувствительность 88%, специфичность 92%).
 Гранулематоз Вегенера: прогноз l 5 летняя выживаемость составляет более 75%; наиболее частыми причинами летальных исходов являются интеркуррентные инфекции, дыхательная и почечная недостаточность, сердечно сосудистые катастрофы, злокачественные новообразования (рак мочевого пузыря).
Гранулематоз Вегенера: прогноз l 5 летняя выживаемость составляет более 75%; наиболее частыми причинами летальных исходов являются интеркуррентные инфекции, дыхательная и почечная недостаточность, сердечно сосудистые катастрофы, злокачественные новообразования (рак мочевого пузыря).
 Поражение сосудов мелкого калибра l Синдром Чарга Стросса: гранулематозное воспаление, вовлекающее дыхательный тракт, связанное с астмой и эозинофилией, и некротизирующий васкулит, поражающий мелкие и средние сосуды
Поражение сосудов мелкого калибра l Синдром Чарга Стросса: гранулематозное воспаление, вовлекающее дыхательный тракт, связанное с астмой и эозинофилией, и некротизирующий васкулит, поражающий мелкие и средние сосуды
 Синдром Чарга Стросса: поражение органов дыхания l приступы бронхиальной астмы в течение длительного времени могут оставаться единственным проявлением заболевания l у 30% больных обнаруживается плеврит с эозинофилией в плевральной жидкости, который может не выявляться рентгенологически, а проявляться болями в грудной клетке
Синдром Чарга Стросса: поражение органов дыхания l приступы бронхиальной астмы в течение длительного времени могут оставаться единственным проявлением заболевания l у 30% больных обнаруживается плеврит с эозинофилией в плевральной жидкости, который может не выявляться рентгенологически, а проявляться болями в грудной клетке
 Синдром Чарга Стросса l Часто в патологический процесс вовлекаются придаточные пазухи носа с развитием синуситов.
Синдром Чарга Стросса l Часто в патологический процесс вовлекаются придаточные пазухи носа с развитием синуситов.
 Синдром Чарга Стросса: поражение сердца l у трети пациентов, однако при аутопсии выявляют у 62 % l артериальная гипертензия (АГ) встречается реже чем при УП – в 15 20%. l миокардит наблюдается у 10 15% больных l перикард в 3 5% случаев.
Синдром Чарга Стросса: поражение сердца l у трети пациентов, однако при аутопсии выявляют у 62 % l артериальная гипертензия (АГ) встречается реже чем при УП – в 15 20%. l миокардит наблюдается у 10 15% больных l перикард в 3 5% случаев.
 Синдром Чарга Стросса: поражение сердца l коронарит (стенозы и аневризмы венечных сосудов) с клиникой острого коронарного синдрома и/или трансмурального инфаркта
Синдром Чарга Стросса: поражение сердца l коронарит (стенозы и аневризмы венечных сосудов) с клиникой острого коронарного синдрома и/или трансмурального инфаркта
 Синдром Чарга Стросса: поражение ЖКТ l l l эозинофильным гастроэнтеритом диарея (у 1/3 больных) и кровотечением (15 20%) эозинофильный перитонит и асцит более половины пациентов отмечают абдоминалгии (52 60%) редко (15 20%) – перфорация стенки кишки, вследствие васкулита и тромбоза мезентериальных сосудов
Синдром Чарга Стросса: поражение ЖКТ l l l эозинофильным гастроэнтеритом диарея (у 1/3 больных) и кровотечением (15 20%) эозинофильный перитонит и асцит более половины пациентов отмечают абдоминалгии (52 60%) редко (15 20%) – перфорация стенки кишки, вследствие васкулита и тромбоза мезентериальных сосудов
 Синдром Чарга Стросса: поражение кожи l l l Поражение кожных покровов у 70% пациентов У половины больных сосудистая пурпура с локализацией преимущественно на нижних конечностях В 25% выявляются макулярно эритематозные высыпания У части больных подкожные узелки на конечностях и волосистой части головы В более редких случаях возможно развитие язвенно некротического кожного васкулита и livedo reticularis
Синдром Чарга Стросса: поражение кожи l l l Поражение кожных покровов у 70% пациентов У половины больных сосудистая пурпура с локализацией преимущественно на нижних конечностях В 25% выявляются макулярно эритематозные высыпания У части больных подкожные узелки на конечностях и волосистой части головы В более редких случаях возможно развитие язвенно некротического кожного васкулита и livedo reticularis
 Синдром Чарга Стросса: поражение нервной системы l l l множественный мононеврит или симметричной сенсорно моторной периферической нейропатией (65 75%) гистологически определяют изменения vasa vasorum , в результате периневральной инфильтрации эозинофилами у трети пациентов отмечается вовлечение в процесс ЦНС (судороги, геморрагические и ишемические инсульты, психотические расстройства)
Синдром Чарга Стросса: поражение нервной системы l l l множественный мононеврит или симметричной сенсорно моторной периферической нейропатией (65 75%) гистологически определяют изменения vasa vasorum , в результате периневральной инфильтрации эозинофилами у трети пациентов отмечается вовлечение в процесс ЦНС (судороги, геморрагические и ишемические инсульты, психотические расстройства)
 Прогноз l Синдром Чарга Стросса: прогноз заболевания зависит от степени дыхательной недостаточности, генерализации васкулита (полинейропатия, гломерулонефрит); 5 летняя выживаемость составляет до 80%.
Прогноз l Синдром Чарга Стросса: прогноз заболевания зависит от степени дыхательной недостаточности, генерализации васкулита (полинейропатия, гломерулонефрит); 5 летняя выживаемость составляет до 80%.
 Поражение сосудов мелкого калибра l Эссенциальный криоглобулинемический васкулит: васкулит с криоглобулиниммунными депозитами, поражающий мелкие сосуды (капилляры, венулы и артериолы) преимущественно кожи и клубочковпочек и ассоциированный с наличием криоглобулинов в сыворотке крови
Поражение сосудов мелкого калибра l Эссенциальный криоглобулинемический васкулит: васкулит с криоглобулиниммунными депозитами, поражающий мелкие сосуды (капилляры, венулы и артериолы) преимущественно кожи и клубочковпочек и ассоциированный с наличием криоглобулинов в сыворотке крови
 Прогноз l Криоглобулинемический васкулит: самой частой причиной смерти являются поражение печени и почек, болезни сердечно сосудистой системы и лимфопролиферативные заболевания.
Прогноз l Криоглобулинемический васкулит: самой частой причиной смерти являются поражение печени и почек, болезни сердечно сосудистой системы и лимфопролиферативные заболевания.
 Поражение сосудов среднего калибра Болезнь Кавасаки: артериит, обычно встречающийся у детей, поражающий крупные, средние и мелкие артерии (преимущественно коронарные, иногда и вены) и часто сочетающийся со слизисто кожным лимфонодулярным синдромом
Поражение сосудов среднего калибра Болезнь Кавасаки: артериит, обычно встречающийся у детей, поражающий крупные, средние и мелкие артерии (преимущественно коронарные, иногда и вены) и часто сочетающийся со слизисто кожным лимфонодулярным синдромом
 Поражение сосудов мелкого калибра l Кожный лейкоцитокластический васкулит: изолированный кожный лейкоцитокластический ангиит без системного васкулита или гломерулонефрита
Поражение сосудов мелкого калибра l Кожный лейкоцитокластический васкулит: изолированный кожный лейкоцитокластический ангиит без системного васкулита или гломерулонефрита
 Цели терапии l l l Достижение клинико лабораторной ремиссии Снижение риска обострений Предотвращение необратимого поражения жизненно важных органов Снижение риска развития побочных эффектов лекарственной терапии Увеличение продолжительности жизни
Цели терапии l l l Достижение клинико лабораторной ремиссии Снижение риска обострений Предотвращение необратимого поражения жизненно важных органов Снижение риска развития побочных эффектов лекарственной терапии Увеличение продолжительности жизни
 Терапия васкулитов 1. 2. 3. 4. Глюкокортикоиды Цитостатики (циклофосфамид, метотрексат, азатиоприн) Плазмаферез Внутривенный иммуноглобулин
Терапия васкулитов 1. 2. 3. 4. Глюкокортикоиды Цитостатики (циклофосфамид, метотрексат, азатиоприн) Плазмаферез Внутривенный иммуноглобулин
 Глюкокортикоиды l Основной метод лечения гигантоклеточного артериита и артериита Такаясу, а также отдельных системных некротизирующих васкулитов при отсутствии признаков прогрессирования, например, синдрома Чарга Стросса и криоглобулинемического васкулита; применяются для лечения тяжелых форм геморрагического васкулита с поражением ЖКТ и почек.
Глюкокортикоиды l Основной метод лечения гигантоклеточного артериита и артериита Такаясу, а также отдельных системных некротизирующих васкулитов при отсутствии признаков прогрессирования, например, синдрома Чарга Стросса и криоглобулинемического васкулита; применяются для лечения тяжелых форм геморрагического васкулита с поражением ЖКТ и почек.
 Глюкокортикоиды l l В связи с высокой частотой (96%) прогрессирования заболевания монотерапия глюкокортикоидами не используется для лечения гранулематоза Вегенера, микроскопического полиангиита и узелкового полиартериита Быстрый эффект глюкокортикоидов может рассматриваться, как диагностический признак гигантоклеточного артериита и ревматиче ской олимиалгии п
Глюкокортикоиды l l В связи с высокой частотой (96%) прогрессирования заболевания монотерапия глюкокортикоидами не используется для лечения гранулематоза Вегенера, микроскопического полиангиита и узелкового полиартериита Быстрый эффект глюкокортикоидов может рассматриваться, как диагностический признак гигантоклеточного артериита и ревматиче ской олимиалгии п
 Глюкокортикоиды l В начале заболевания глюкокортикоиды обычно назначают в несколько приемов в дозе 1 мг/кг/сут. , а затем (через 7 10 дней) при положительной динамике клинических и лабораторных показателей переходят на однократный прием в утренние часы.
Глюкокортикоиды l В начале заболевания глюкокортикоиды обычно назначают в несколько приемов в дозе 1 мг/кг/сут. , а затем (через 7 10 дней) при положительной динамике клинических и лабораторных показателей переходят на однократный прием в утренние часы.
 Глюкокортикоиды Пульс терапия: применяют у больных, рефрактерных к стандартной терапии; применяют для индукции ремиссии васкулита и для подавления его обострений (эскалационная терапия). l
Глюкокортикоиды Пульс терапия: применяют у больных, рефрактерных к стандартной терапии; применяют для индукции ремиссии васкулита и для подавления его обострений (эскалационная терапия). l
 Циклофосфамид l Препарат выбора системных некротизирующих васкулитах (гранулематоз Вегенера, микроскопический полиартериит), узелковом полиартериите (при отсутствии маркеров репликации вируса гепатита В);
Циклофосфамид l Препарат выбора системных некротизирующих васкулитах (гранулематоз Вегенера, микроскопический полиартериит), узелковом полиартериите (при отсутствии маркеров репликации вируса гепатита В);
 Циклофосфамид l тяжелых формах геморрагического васкулита и синдрома Чарга Стросса, у которых наблюдается тяжелое, быстро прогрессирующее поражение сосудов и почек, даже несмотря на хороший начальный клинический ответ на глюкокортикоиды
Циклофосфамид l тяжелых формах геморрагического васкулита и синдрома Чарга Стросса, у которых наблюдается тяжелое, быстро прогрессирующее поражение сосудов и почек, даже несмотря на хороший начальный клинический ответ на глюкокортикоиды
 Циклофосфамид l Тактика лечения: 1— 2 мг/кг/сут. (перорально) в течение 10— 14 дней с последующим снижением в зависимости от уровня лейкоцитов в периферической крови. При очень быстром прогрессировании васкулита циклофосфамид назначают в дозе 4 мг/кг/сут. per os в течение 3 дней, затем 2 мг/кг/сут. в течение 7 дней или в виде пульс—терапии (10— 15 мг/кг/сут. )
Циклофосфамид l Тактика лечения: 1— 2 мг/кг/сут. (перорально) в течение 10— 14 дней с последующим снижением в зависимости от уровня лейкоцитов в периферической крови. При очень быстром прогрессировании васкулита циклофосфамид назначают в дозе 4 мг/кг/сут. per os в течение 3 дней, затем 2 мг/кг/сут. в течение 7 дней или в виде пульс—терапии (10— 15 мг/кг/сут. )
 Циклофосфамид l l Общая длительность лечения — не менее 12 мес. после достиже ния полной ремиссии. Затем дозу препарата постепенно снижают в те чение 2— 3 мес. по 25— 50 мг. • Подбор дозы: концентрация лейкоцитов не должна быть ниже 3000 3500/мм 3, а нейтрофилов — 1000 1500/мм 3. В начале лечения целесообразно мониторировать концентрацию лейкоцитов через день, а после стабилизации их количества — не реже одного раза в 2 нед.
Циклофосфамид l l Общая длительность лечения — не менее 12 мес. после достиже ния полной ремиссии. Затем дозу препарата постепенно снижают в те чение 2— 3 мес. по 25— 50 мг. • Подбор дозы: концентрация лейкоцитов не должна быть ниже 3000 3500/мм 3, а нейтрофилов — 1000 1500/мм 3. В начале лечения целесообразно мониторировать концентрацию лейкоцитов через день, а после стабилизации их количества — не реже одного раза в 2 нед.
 Циклофосфамид l l l У пациентов с почечной недостаточностью (сывороточный креатинин > 500 ммоль/л) доза циклофосфамида должна быть снижена на 25 50%. Лечение циклофосфамидом следует проводить в течение не менее 1 года после достижения ремиссии. Лечение циклофосфамидом ассоциируется с увеличением частоты побочных эффектов (в первую очередь, легочных инфекционных осложнений и рака мочевого пузыря при гранулематозе Вегенера), определяющих высокую инвалидизацию и смертность.
Циклофосфамид l l l У пациентов с почечной недостаточностью (сывороточный креатинин > 500 ммоль/л) доза циклофосфамида должна быть снижена на 25 50%. Лечение циклофосфамидом следует проводить в течение не менее 1 года после достижения ремиссии. Лечение циклофосфамидом ассоциируется с увеличением частоты побочных эффектов (в первую очередь, легочных инфекционных осложнений и рака мочевого пузыря при гранулематозе Вегенера), определяющих высокую инвалидизацию и смертность.
 Азатиоприн l l Используется для поддержания ремиссии при некротизирующих васкулитах: реже вызывает побочные эффекты, чем циклофосфамид. Оптимальная доза — 1 3 мг/кг/сут. ; поддерживающая доза — 50 мг/день.
Азатиоприн l l Используется для поддержания ремиссии при некротизирующих васкулитах: реже вызывает побочные эффекты, чем циклофосфамид. Оптимальная доза — 1 3 мг/кг/сут. ; поддерживающая доза — 50 мг/день.
 Метотрексат l l Доза препарата — 12, 5— 17, 5 мг в нед. В сочетании с глюкокортикоидами применяется для лечения гранулематоза Вегенера без быстропрогрессирующего нефрита и тяжелого поражения легких, как правило, при непереносимости циклофосфамида или для поддержания ремиссии заболевания
Метотрексат l l Доза препарата — 12, 5— 17, 5 мг в нед. В сочетании с глюкокортикоидами применяется для лечения гранулематоза Вегенера без быстропрогрессирующего нефрита и тяжелого поражения легких, как правило, при непереносимости циклофосфамида или для поддержания ремиссии заболевания
 МЕТОТРЕКСАТ При артериите Такаясу применение метотрексата (17, 5 мг/нед. ) в сочетании с небольшими дозами глюкокортикоидов позволяет достигнуть ремиссии у 81% пациентов и предотвратить прогрессирование болезни у 50% больных, быстрее снизить дозу глюкокортикоидов и поддерживать более длительную ремиссию; низкие дозы метотрексата (7, 5 мг/нед. ) неэффективны.
МЕТОТРЕКСАТ При артериите Такаясу применение метотрексата (17, 5 мг/нед. ) в сочетании с небольшими дозами глюкокортикоидов позволяет достигнуть ремиссии у 81% пациентов и предотвратить прогрессирование болезни у 50% больных, быстрее снизить дозу глюкокортикоидов и поддерживать более длительную ремиссию; низкие дозы метотрексата (7, 5 мг/нед. ) неэффективны.
 Внутривенный иммуноглобулин l l Имеются наблюдения о положительном клиническом эффекте применения данного препарата в дозе 2 мг/кг (ежемесячно в течение 6 месяцев) в сочетании с плазмаферезом при синдроме Чарга Стросса. При других системных некротизирующих васкулитах его эффективность не доказана.
Внутривенный иммуноглобулин l l Имеются наблюдения о положительном клиническом эффекте применения данного препарата в дозе 2 мг/кг (ежемесячно в течение 6 месяцев) в сочетании с плазмаферезом при синдроме Чарга Стросса. При других системных некротизирующих васкулитах его эффективность не доказана.
 Плазмаферез Основное показание: в составе комбинированной терапии при остром, прогрессирующем течении заболевания, проявляющемся быстропрогрессирующим нефритом (уровень креатинина более 500 мкмоль/л) и тяжелым васкулитом. В сочетании с глюкокортикоидами применяют для лечения эссенциального криоглобулинемического васкулита и узелкового полиартериита, ассоциированного с вирусом гепатита В.
Плазмаферез Основное показание: в составе комбинированной терапии при остром, прогрессирующем течении заболевания, проявляющемся быстропрогрессирующим нефритом (уровень креатинина более 500 мкмоль/л) и тяжелым васкулитом. В сочетании с глюкокортикоидами применяют для лечения эссенциального криоглобулинемического васкулита и узелкового полиартериита, ассоциированного с вирусом гепатита В.
 Плазмаферез Применение плазмафереза у больных узелковым полиартериитом и синдромом Чарга Стросса, имеющих факторы неблагоприятного прогноза, не повышает пятилетнюю выживаемость пациентов по сравению со стандартной терапией глюкокортикоидами и цитостатиками; применение плазмафереза для лечения гломерулонефрита при синдроме Чарга Стросса не имеет премуществ по сравнению со стандартной терапией этого заболевания.
Плазмаферез Применение плазмафереза у больных узелковым полиартериитом и синдромом Чарга Стросса, имеющих факторы неблагоприятного прогноза, не повышает пятилетнюю выживаемость пациентов по сравению со стандартной терапией глюкокортикоидами и цитостатиками; применение плазмафереза для лечения гломерулонефрита при синдроме Чарга Стросса не имеет премуществ по сравнению со стандартной терапией этого заболевания.
 Комбинированная терапия некротизирующих васкулитов l В настоящее время в большинстве случаев при системных некротизирующих васкулитах (гранулематоз Вегенера, микроскопический полиангиит, узелковый полиартериит, синдром Чарга Стросса) применяется комбинированная терапия глюкокортикоидами и цитостатиками.
Комбинированная терапия некротизирующих васкулитов l В настоящее время в большинстве случаев при системных некротизирующих васкулитах (гранулематоз Вегенера, микроскопический полиангиит, узелковый полиартериит, синдром Чарга Стросса) применяется комбинированная терапия глюкокортикоидами и цитостатиками.
 Комбинированная терапия некротизирующих васкулитов Индукционная терапия (4— 6 мес. ): циклофосфамид 2 мг/кг/сут. в течение 1 мес. (максимально 150 мг/сут. ); снизить дозу на 25 мг, если больному > 60 лет (количество лейкоцитов должно быть > 4, 0 x 109/л) в сочетании с преднизолоном 1 мг/кг/сут. (максимально 80 мг/сут. ); снижать каждую неделю до 10 мг/сут. в течение 6 мес. Поддерживающая терапия: азатиоприн 2 мг/кг/сут. или цикло фосфамид 1 мг/кг/сут. в сочетании с преднизолоном 5— 10 мг/сут.
Комбинированная терапия некротизирующих васкулитов Индукционная терапия (4— 6 мес. ): циклофосфамид 2 мг/кг/сут. в течение 1 мес. (максимально 150 мг/сут. ); снизить дозу на 25 мг, если больному > 60 лет (количество лейкоцитов должно быть > 4, 0 x 109/л) в сочетании с преднизолоном 1 мг/кг/сут. (максимально 80 мг/сут. ); снижать каждую неделю до 10 мг/сут. в течение 6 мес. Поддерживающая терапия: азатиоприн 2 мг/кг/сут. или цикло фосфамид 1 мг/кг/сут. в сочетании с преднизолоном 5— 10 мг/сут.
 Комбинированная терапия некротизирующих васкулитов l Эскалационная терапия (активное тяжелое заболевание с повышением креатинина >500 ммоль/л или с легочными геморрагиями): 7— 10 процедур плазмафереза в течение 14 дней (удаление плазмы в объеме 60 мл/кг с замещением ее равным объемом 4, 5— 5% ного человеческого альбумина) или пульс терапия метилпреднизолоном (15 мг/кг/сут. ), дексаметазоном (2 мг/кг) в течение 3 дней; если возраст больных < 60 лет, возможно назначение циклофосфамида в дозе 2, 5 мг/кг/сут.
Комбинированная терапия некротизирующих васкулитов l Эскалационная терапия (активное тяжелое заболевание с повышением креатинина >500 ммоль/л или с легочными геморрагиями): 7— 10 процедур плазмафереза в течение 14 дней (удаление плазмы в объеме 60 мл/кг с замещением ее равным объемом 4, 5— 5% ного человеческого альбумина) или пульс терапия метилпреднизолоном (15 мг/кг/сут. ), дексаметазоном (2 мг/кг) в течение 3 дней; если возраст больных < 60 лет, возможно назначение циклофосфамида в дозе 2, 5 мг/кг/сут.
 Терапия некротизирующих васкулитов l Мофетила микофенолат В дозе 2 г/сут. применяют для поддержания ремиссии у больных гранулематозом Вегенера.
Терапия некротизирующих васкулитов l Мофетила микофенолат В дозе 2 г/сут. применяют для поддержания ремиссии у больных гранулематозом Вегенера.
 Циклоспорин А l В начальной дозе 5 мг/кг/сут. с последующим снижением до 2 мг/кг/сут. эффективнее колхицина в отношении подавления прогрессирования увеита при болезни Бехчета, а в дозе 2, 5 мг/кг/сут. более эффективен, чем пульс—терапия циклофосфамидом. l Иногда используется для поддержания ремиссии при гранулематозе Вегенера при неэффективности других видов терапии, но его применение ограничено из за потенциальной нефротоксичности препарата.
Циклоспорин А l В начальной дозе 5 мг/кг/сут. с последующим снижением до 2 мг/кг/сут. эффективнее колхицина в отношении подавления прогрессирования увеита при болезни Бехчета, а в дозе 2, 5 мг/кг/сут. более эффективен, чем пульс—терапия циклофосфамидом. l Иногда используется для поддержания ремиссии при гранулематозе Вегенера при неэффективности других видов терапии, но его применение ограничено из за потенциальной нефротоксичности препарата.
 Лефлуномид (арава) l Имеются отдельные наблюдения о положительном клиническом эффекте применении данного препарата в дозе 40 мг/сут. в сочетании с 10 мг/сут. преднизолона для поддержания ремиссии при гранулематозе Вегенера.
Лефлуномид (арава) l Имеются отдельные наблюдения о положительном клиническом эффекте применении данного препарата в дозе 40 мг/сут. в сочетании с 10 мг/сут. преднизолона для поддержания ремиссии при гранулематозе Вегенера.
 Сульфаметоксазол/триметоприм l Имеются сообщения об использовании (160/800 мг 2 раза в сутки) для поддержания ремиссии у больных гранулематозом Вегенера, в первую очередь при ограниченных формах (поражение ЛОР— органов) и в раннюю фазу заболевания; в дозе (160/800 мг 3 раза в неделю) применяется для профилактики инфекционных осложнений, вызываемых P. carinii, на фоне иммуносупрессивной терапии метотрексатом в период поддержания ремиссии заболевания.
Сульфаметоксазол/триметоприм l Имеются сообщения об использовании (160/800 мг 2 раза в сутки) для поддержания ремиссии у больных гранулематозом Вегенера, в первую очередь при ограниченных формах (поражение ЛОР— органов) и в раннюю фазу заболевания; в дозе (160/800 мг 3 раза в неделю) применяется для профилактики инфекционных осложнений, вызываемых P. carinii, на фоне иммуносупрессивной терапии метотрексатом в период поддержания ремиссии заболевания.
 Сульфаметоксазол/триметоприм l Применение препарата в качестве монотерапии или в сочетании с преднизолоном неэффективно для поддержания ремиссии при генерализованной форме гранулематоза Вегенера
Сульфаметоксазол/триметоприм l Применение препарата в качестве монотерапии или в сочетании с преднизолоном неэффективно для поддержания ремиссии при генерализованной форме гранулематоза Вегенера
 Противовирусные препараты l l При наличии маркеров репликации вируса гепатита В показано назначение препаратов интерферона (реальдерон, рекомбинантный генно инженерный интерферон a), ламивудина в дозе 100 мг/сут. (длительностью до 6 месяцев) в сочетании с глюкокортикоидами и плазмаферезом. Инфекция вирусом гепатита С (HCV) при криоглобулиемическом васкулите: препараты интерферон a, рибавирин в сочетании с глюкокортикоидами, цитостатиками и плазмаферезом (в зависимости от степени тяжести состояния).
Противовирусные препараты l l При наличии маркеров репликации вируса гепатита В показано назначение препаратов интерферона (реальдерон, рекомбинантный генно инженерный интерферон a), ламивудина в дозе 100 мг/сут. (длительностью до 6 месяцев) в сочетании с глюкокортикоидами и плазмаферезом. Инфекция вирусом гепатита С (HCV) при криоглобулиемическом васкулите: препараты интерферон a, рибавирин в сочетании с глюкокортикоидами, цитостатиками и плазмаферезом (в зависимости от степени тяжести состояния).
 УП: лечение поражения почек ГК и циклофосфамид, при УП, не связанном с HBV инфекцией l УП, связанном с HBV инфекцией (активная репликация вируса) В начале короткий курс ГК и ЦФ, плазмаферез с присоединением противовирусных препаратов интерферон альфа (1 млн Ед 3 раза в неделю) или видарабин или ламивудин l
УП: лечение поражения почек ГК и циклофосфамид, при УП, не связанном с HBV инфекцией l УП, связанном с HBV инфекцией (активная репликация вируса) В начале короткий курс ГК и ЦФ, плазмаферез с присоединением противовирусных препаратов интерферон альфа (1 млн Ед 3 раза в неделю) или видарабин или ламивудин l
 УП: лечение поражения почек l Лечение УП, связанном с HBV инфекцией (активная репликация вируса) интерфероном альфа у части пациентов вызывает обострение васкулита, появлению системных проявлений
УП: лечение поражения почек l Лечение УП, связанном с HBV инфекцией (активная репликация вируса) интерфероном альфа у части пациентов вызывает обострение васкулита, появлению системных проявлений
 УП: лечение поражения почек l Лечение АГ: и. АПФ или ингибиторы рецепторов ангиотензина II, контроль УЗДГ за состоянием почечных артерий, т. к. может ухудшится функция стенозированной почки.
УП: лечение поражения почек l Лечение АГ: и. АПФ или ингибиторы рецепторов ангиотензина II, контроль УЗДГ за состоянием почечных артерий, т. к. может ухудшится функция стенозированной почки.
 Дезагреганты l Дезагреганты применяется для лечения системных васкулитов, особенно при вазоспастическом и ишемическом синдромах, поражениях кожи и почек. Пентоксифиллин(200 300 мг/сут в/в № 6, затем 600 1200 мг) 6 12 мес Дипиридамол 325 мг/сут длительно
Дезагреганты l Дезагреганты применяется для лечения системных васкулитов, особенно при вазоспастическом и ишемическом синдромах, поражениях кожи и почек. Пентоксифиллин(200 300 мг/сут в/в № 6, затем 600 1200 мг) 6 12 мес Дипиридамол 325 мг/сут длительно
 Антикоагулянты прямые и непрямые l Непрямые антикоагулянты: Варфарин (начальная доза 2, 5 5 мг/сут, подбор дозы под контролем МНО, должно быть 2 3) l Гепарины: нефракционированный гепарин п/к 20 30 Ед/сут (разделенные на 4 введения), подбор дозы под контролем АЧТВ (должно увеличится в 2 2, 5 раза от исходного) низкомолекулярные гепарины: надропарин кальция (фраксипарин), эноксапарин натрия (клексан 4000 МЕ п/к 1 раз сут), далтепарин натрия (фрагмин 5000 МЕ п/к 1 раз сут)
Антикоагулянты прямые и непрямые l Непрямые антикоагулянты: Варфарин (начальная доза 2, 5 5 мг/сут, подбор дозы под контролем МНО, должно быть 2 3) l Гепарины: нефракционированный гепарин п/к 20 30 Ед/сут (разделенные на 4 введения), подбор дозы под контролем АЧТВ (должно увеличится в 2 2, 5 раза от исходного) низкомолекулярные гепарины: надропарин кальция (фраксипарин), эноксапарин натрия (клексан 4000 МЕ п/к 1 раз сут), далтепарин натрия (фрагмин 5000 МЕ п/к 1 раз сут)
 Хирургическое лечение Показано при наличии критических, клинически значимых (регионарная ишемия) стенозов или окклюзий магистральных артерий при атериите Такаясу, облитерирующем тромбангиите, развитии необратимых (периферическая гангрена) изменений тканей; субглоточном стенозе при гранулематозе Вегенера (механическая дилатация трахеи в сочетании с местным введением глюкокортикоидов)
Хирургическое лечение Показано при наличии критических, клинически значимых (регионарная ишемия) стенозов или окклюзий магистральных артерий при атериите Такаясу, облитерирующем тромбангиите, развитии необратимых (периферическая гангрена) изменений тканей; субглоточном стенозе при гранулематозе Вегенера (механическая дилатация трахеи в сочетании с местным введением глюкокортикоидов)
 Узелковый полиартериит: лечение стеноза почечной артерии l l Чрескожная транслюминальная ангиопластика Хирургическое лечение стеноза
Узелковый полиартериит: лечение стеноза почечной артерии l l Чрескожная транслюминальная ангиопластика Хирургическое лечение стеноза
 Узелковый полиартериит: показания к ангиопластики и хирургическому лечению стеноза почечной артерии l l l рефрактерная АГ, невозможность лекарственного лечения из за опасности побочных эффектов, стремление сохранить функцию почек
Узелковый полиартериит: показания к ангиопластики и хирургическому лечению стеноза почечной артерии l l l рефрактерная АГ, невозможность лекарственного лечения из за опасности побочных эффектов, стремление сохранить функцию почек
 Поражение сосудов крупного калибра Гигантоклеточный (височный) артериит: гранулематозное воспаление аорты и ее крупных ветвей с поражением экстракраниальныхветвей сонной артерии, преимущественно височной артерии; обычноразвивается у больных старше 50 лет и часто сочетается с ревматической полимиалгией
Поражение сосудов крупного калибра Гигантоклеточный (височный) артериит: гранулематозное воспаление аорты и ее крупных ветвей с поражением экстракраниальныхветвей сонной артерии, преимущественно височной артерии; обычноразвивается у больных старше 50 лет и часто сочетается с ревматической полимиалгией
 Поражение сосудов крупного калибра Артериит Такаясу: гранулематозное воспаление аорты и ее основных ветвей, обычно начинающееся в возрасте до 50 лет
Поражение сосудов крупного калибра Артериит Такаясу: гранулематозное воспаление аорты и ее основных ветвей, обычно начинающееся в возрасте до 50 лет
 Поражение сосудов среднего калибра Узелковый полиартериит: некротизирующее воспаление среднихи мелких артерий без гломерулонефрита или васкулита артериол, капилляров и венул
Поражение сосудов среднего калибра Узелковый полиартериит: некротизирующее воспаление среднихи мелких артерий без гломерулонефрита или васкулита артериол, капилляров и венул
 Поражение сосудов среднего калибра Болезнь Кавасаки: артериит, обычно встречающийся у детей, поражающий крупные, средние и мелкие артерии (преимущественно коронарные, иногда и вены) и часто сочетающийся со слизисто кожным лимфонодулярным синдромом
Поражение сосудов среднего калибра Болезнь Кавасаки: артериит, обычно встречающийся у детей, поражающий крупные, средние и мелкие артерии (преимущественно коронарные, иногда и вены) и часто сочетающийся со слизисто кожным лимфонодулярным синдромом
 Поражение сосудов мелкого калибра l Гранулематоз Вегенера: гранулематозное воспаление с вовлечением респираторного тракта и некротизирующий васкулит, поражаю щий мелкие и средние сосуды (капилляры, венулы, артериолы и артерии), с развитием некротизирующего гломерулонефрита l Синдром Чарга Стросса: гранулематозное воспаление, вовлекающее дыхательный тракт, связанное с астмой и эозинофилией, и некротизирующий васкулит, поражающий мелкие и средние сосуды
Поражение сосудов мелкого калибра l Гранулематоз Вегенера: гранулематозное воспаление с вовлечением респираторного тракта и некротизирующий васкулит, поражаю щий мелкие и средние сосуды (капилляры, венулы, артериолы и артерии), с развитием некротизирующего гломерулонефрита l Синдром Чарга Стросса: гранулематозное воспаление, вовлекающее дыхательный тракт, связанное с астмой и эозинофилией, и некротизирующий васкулит, поражающий мелкие и средние сосуды
 Поражение сосудов мелкого калибра l Микроскопический полиангиит (полиартериит): некротизирующий васкулит с небольшим количеством или отсутствием иммунных депозитов, поражающий преимущественно мелкие сосуды (капилляры, венулы или артериолы), редко артерии малого и среднего калибра, в клинической картине которого доминируют явления некротизирующего гломерулонефрита и легочные капилляриты
Поражение сосудов мелкого калибра l Микроскопический полиангиит (полиартериит): некротизирующий васкулит с небольшим количеством или отсутствием иммунных депозитов, поражающий преимущественно мелкие сосуды (капилляры, венулы или артериолы), редко артерии малого и среднего калибра, в клинической картине которого доминируют явления некротизирующего гломерулонефрита и легочные капилляриты
 Поражение сосудов мелкого калибра l Пурпура Шенлейна Геноха: васкулит с преимущественными Ig. A депозитами, поражающий мелкие сосуды (капилляры, венулы, артериолы), для которого типично вовлечение кожи, кишечника и клубочков почек, нередко сочетается с артралгиями или артритом
Поражение сосудов мелкого калибра l Пурпура Шенлейна Геноха: васкулит с преимущественными Ig. A депозитами, поражающий мелкие сосуды (капилляры, венулы, артериолы), для которого типично вовлечение кожи, кишечника и клубочков почек, нередко сочетается с артралгиями или артритом
 Поражение сосудов мелкого калибра l Эссенциальный криоглобулинемический васкулит: васкулит с криоглобулиниммунными депозитами, поражающий мелкие сосуды (капилляры, венулы и артериолы) преимущественно кожи и клубочковпочек и ассоциированный с наличием криоглобулинов в сыворотке крови Кожный лейкоцитокластический васкулит: изолированный кожный лейкоцитокластический ангиит без системного васкулита или гломерулонефрита
Поражение сосудов мелкого калибра l Эссенциальный криоглобулинемический васкулит: васкулит с криоглобулиниммунными депозитами, поражающий мелкие сосуды (капилляры, венулы и артериолы) преимущественно кожи и клубочковпочек и ассоциированный с наличием криоглобулинов в сыворотке крови Кожный лейкоцитокластический васкулит: изолированный кожный лейкоцитокластический ангиит без системного васкулита или гломерулонефрита


