СКВ ВАСКУЛИТЫ 2015.pptx
- Количество слайдов: 108
 Системная красная волчанка. Системные васкулиты Н. А. МАРТУСЕВИЧ
Системная красная волчанка. Системные васкулиты Н. А. МАРТУСЕВИЧ
 Системная Красная Волчанка Хроническое системное аутоиммунное заболевание неизвестной этиологии, характеризующееся гиперпродукцией органонеспецифических аутоантител к различным компонентам клеточного ядра с развитием иммуновоспалительного повреждения тканей и внутренних органов В мире около 1. 000 больных СКВ Заболеваемость от 4 до 250 случаев на 100 000 населения
Системная Красная Волчанка Хроническое системное аутоиммунное заболевание неизвестной этиологии, характеризующееся гиперпродукцией органонеспецифических аутоантител к различным компонентам клеточного ядра с развитием иммуновоспалительного повреждения тканей и внутренних органов В мире около 1. 000 больных СКВ Заболеваемость от 4 до 250 случаев на 100 000 населения
 СКВ болеют преимущественно женщины детородного возраста ( 90%) • Дебют СКВ может быть в диапазоне от 15 -50 лет, пик заболеваемости 3539 лет • Чаще и более тяжело СКВ протекает у испанцев, азиатов и афроамериканцев. • Одинаково часто встречается во всех социальных группах. Epidemiology of systemic lupus erythematosus: a comparison of worldwide disease burden. Lupus. 2006; 15(5): 308 -18
СКВ болеют преимущественно женщины детородного возраста ( 90%) • Дебют СКВ может быть в диапазоне от 15 -50 лет, пик заболеваемости 3539 лет • Чаще и более тяжело СКВ протекает у испанцев, азиатов и афроамериканцев. • Одинаково часто встречается во всех социальных группах. Epidemiology of systemic lupus erythematosus: a comparison of worldwide disease burden. Lupus. 2006; 15(5): 308 -18
 Причины возникновения СКВ (этиология): Риск: Предполагается, что риск заболевания системной красной волчанки обусловлен четырьмя независимыми генами: HLA A 1, B 8, DR 2, DR 3. Риск: Наличие заболевания у близнеца, сестры, брата ТРИГГЕРЫ: 1. Ультрафиолетовое облучение 1. 2. Некоторые лекарственные средства 2 (изониазид, контрацептивы). 3. Курение 4. Инфекции (бактериальные эндотоксины , ретровирусы ? ) 5. Двуокись кремния(силикон !), ртуть, пестициды 1. Duarte-Garsia A. et al. J. Rheumatol. 2012; 39(7): 1392 -1398. 2. Costenbader KH. et. al. Autoimmunity. 2005; 38(7): 541 -547. 3. Costenbader KH. et. al. Arthritis Rheum. 2004; 50(3): 849 -857. 4. Caza T. et al. [ published online ahead of print January 28, 2014]. Int. Rev. Immunol. doi: 10. 3109/08830185. 2013. 863305. 5. Parks CG. et al. Arthritis rheum. 2002; 46(7): 1840 -1850. 6. Cooper GS. et al. J. Rheumatol. 2004; 31910): 1928 -1933
Причины возникновения СКВ (этиология): Риск: Предполагается, что риск заболевания системной красной волчанки обусловлен четырьмя независимыми генами: HLA A 1, B 8, DR 2, DR 3. Риск: Наличие заболевания у близнеца, сестры, брата ТРИГГЕРЫ: 1. Ультрафиолетовое облучение 1. 2. Некоторые лекарственные средства 2 (изониазид, контрацептивы). 3. Курение 4. Инфекции (бактериальные эндотоксины , ретровирусы ? ) 5. Двуокись кремния(силикон !), ртуть, пестициды 1. Duarte-Garsia A. et al. J. Rheumatol. 2012; 39(7): 1392 -1398. 2. Costenbader KH. et. al. Autoimmunity. 2005; 38(7): 541 -547. 3. Costenbader KH. et. al. Arthritis Rheum. 2004; 50(3): 849 -857. 4. Caza T. et al. [ published online ahead of print January 28, 2014]. Int. Rev. Immunol. doi: 10. 3109/08830185. 2013. 863305. 5. Parks CG. et al. Arthritis rheum. 2002; 46(7): 1840 -1850. 6. Cooper GS. et al. J. Rheumatol. 2004; 31910): 1928 -1933
 ПАТОГЕНЕЗ СКВ (Иванова М. М. , 1994) ПАТОГЕНЕЗ- аутоиммунный (аутоантитела к 40 антигенам) Фундаментальное иммунное нарушение, лежащее в основе СКВ - врождённые или индуцированные дефекты программированной гибели клеток (апоптоза) СТАДИИ На ранней стадии заболевания преобладает поликлональная (В-клеточная) активация иммунитета, в дальнейшем антигенспецифические Т-клеточные иммунные реакции;
ПАТОГЕНЕЗ СКВ (Иванова М. М. , 1994) ПАТОГЕНЕЗ- аутоиммунный (аутоантитела к 40 антигенам) Фундаментальное иммунное нарушение, лежащее в основе СКВ - врождённые или индуцированные дефекты программированной гибели клеток (апоптоза) СТАДИИ На ранней стадии заболевания преобладает поликлональная (В-клеточная) активация иммунитета, в дальнейшем антигенспецифические Т-клеточные иммунные реакции;
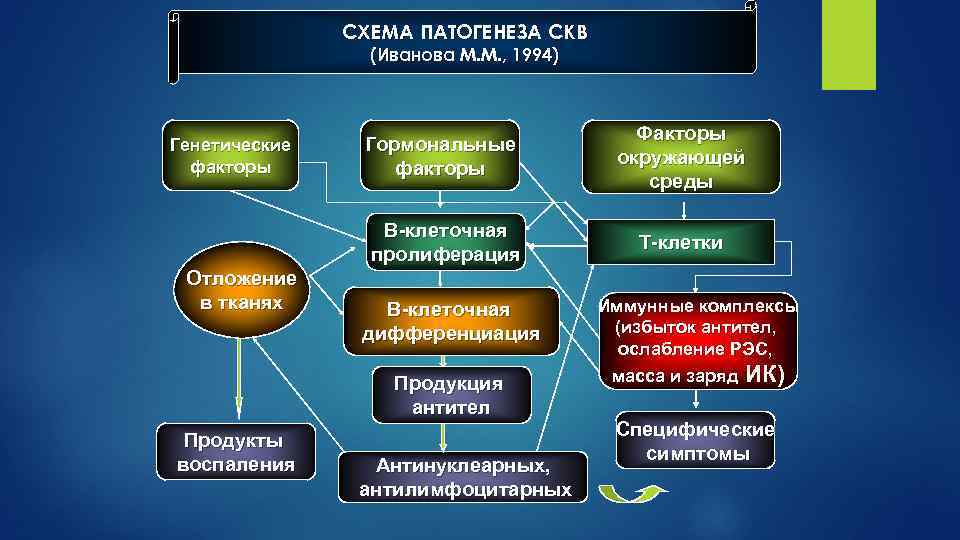 СХЕМА ПАТОГЕНЕЗА СКВ (Иванова М. М. , 1994) Отложение в тканях Гормональные факторы Факторы окружающей среды В-клеточная пролиферация Генетические факторы Т-клетки В-клеточная дифференциация Продукция антител Продукты воспаления Антинуклеарных, антилимфоцитарных Иммунные комплексы (избыток антител, ослабление РЭС, масса и заряд ИК) Специфические симптомы
СХЕМА ПАТОГЕНЕЗА СКВ (Иванова М. М. , 1994) Отложение в тканях Гормональные факторы Факторы окружающей среды В-клеточная пролиферация Генетические факторы Т-клетки В-клеточная дифференциация Продукция антител Продукты воспаления Антинуклеарных, антилимфоцитарных Иммунные комплексы (избыток антител, ослабление РЭС, масса и заряд ИК) Специфические симптомы
 КЛИНИЧЕСКАЯ КАРТИНА - слабость; Конституциональные нарушения - снижение массы тела; - лихорадка (чаще в первой половине суток)
КЛИНИЧЕСКАЯ КАРТИНА - слабость; Конституциональные нарушения - снижение массы тела; - лихорадка (чаще в первой половине суток)
 КОЖА И СЛИЗИСТЫЕ
КОЖА И СЛИЗИСТЫЕ
 Встречается у 85 -90% больных У 1/4 кожный синдром - начальный признаком болезни Ассоциируется с активностью СКВ Волчаночная «бабочка» Центобежная эритема Биетта Дискоидная волчанка Фотосенсибилизаци я Капиляриты Алопеция Гиперпигментация
Встречается у 85 -90% больных У 1/4 кожный синдром - начальный признаком болезни Ассоциируется с активностью СКВ Волчаночная «бабочка» Центобежная эритема Биетта Дискоидная волчанка Фотосенсибилизаци я Капиляриты Алопеция Гиперпигментация
 Сосудистая (васкулитная) нестойкое, пульсирующее разлитое покраснение с цианотичным оттенком, усиливающееся при воздействии солнца, ветра, мороза, психоэмоциональных нагрузок «бабочка»
Сосудистая (васкулитная) нестойкое, пульсирующее разлитое покраснение с цианотичным оттенком, усиливающееся при воздействии солнца, ветра, мороза, психоэмоциональных нагрузок «бабочка»
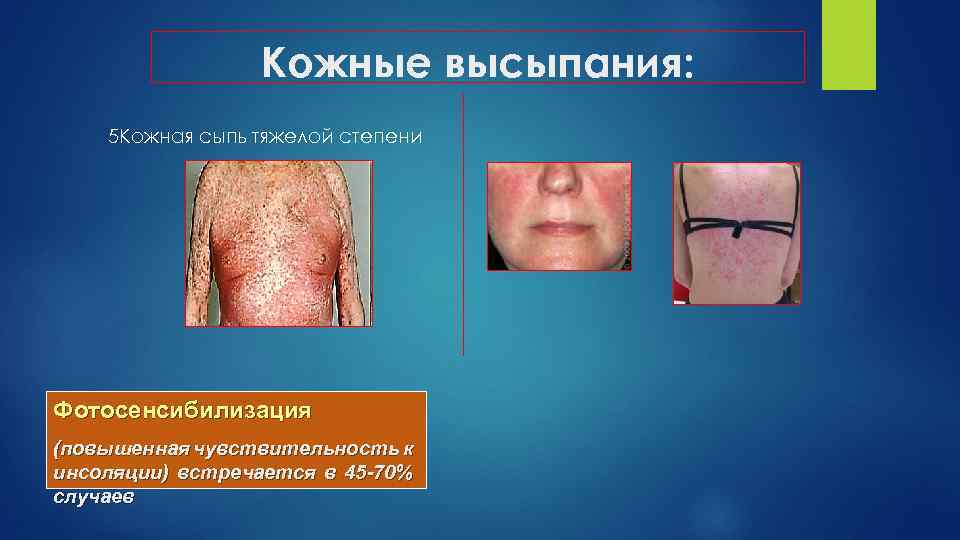 Кожные высыпания: 5 Кожная сыпь тяжелой степени Фотосенсибилизация (повышенная чувствительность к инсоляции) встречается в 45 -70% случаев
Кожные высыпания: 5 Кожная сыпь тяжелой степени Фотосенсибилизация (повышенная чувствительность к инсоляции) встречается в 45 -70% случаев
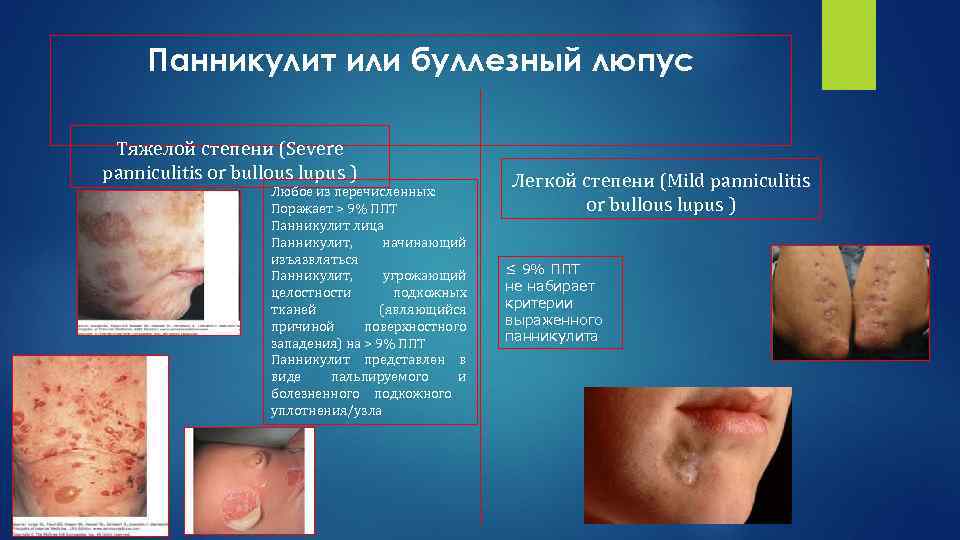 Панникулит или буллезный люпус Тяжелой степени (Severe panniculitis or bullous lupus ) Любое из перечисленных: Поражает > 9% ППТ Панникулит лица Панникулит, начинающий изъязвляться Панникулит, угрожающий целостности подкожных тканей (являющийся причиной поверхностного западения) на > 9% ППТ Панникулит представлен в виде пальпируемого и болезненного подкожного уплотнения/узла Легкой степени (Mild panniculitis or bullous lupus ) ≤ 9% ППТ не набирает критерии выраженного панникулита
Панникулит или буллезный люпус Тяжелой степени (Severe panniculitis or bullous lupus ) Любое из перечисленных: Поражает > 9% ППТ Панникулит лица Панникулит, начинающий изъязвляться Панникулит, угрожающий целостности подкожных тканей (являющийся причиной поверхностного западения) на > 9% ППТ Панникулит представлен в виде пальпируемого и болезненного подкожного уплотнения/узла Легкой степени (Mild panniculitis or bullous lupus ) ≤ 9% ППТ не набирает критерии выраженного панникулита
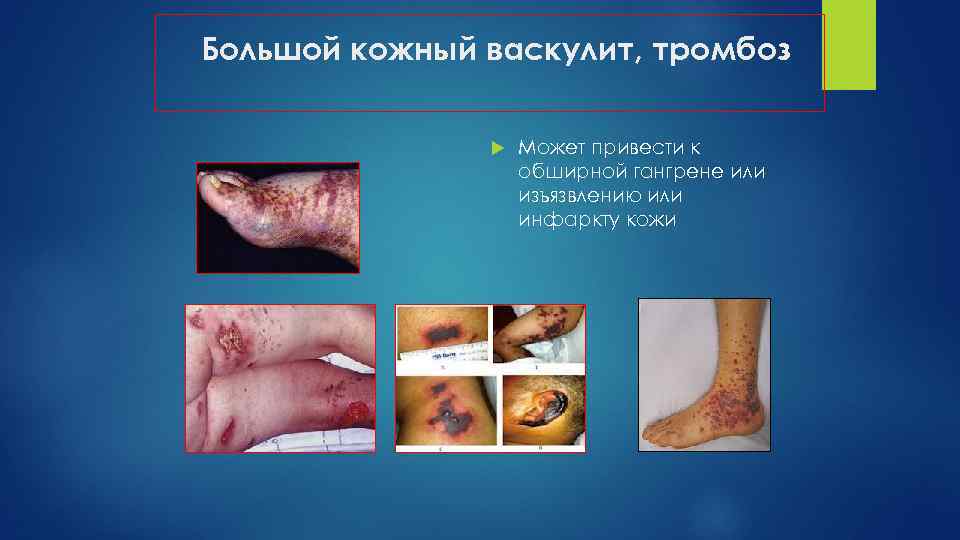 Большой кожный васкулит, тромбоз Может привести к обширной гангрене или изъязвлению или инфаркту кожи
Большой кожный васкулит, тромбоз Может привести к обширной гангрене или изъязвлению или инфаркту кожи
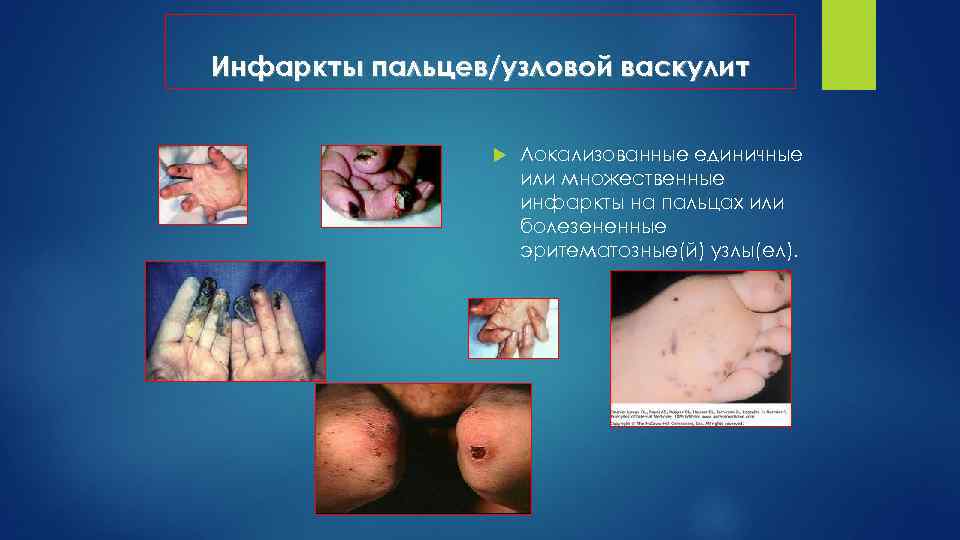 Инфаркты пальцев/узловой васкулит Локализованные единичные или множественные инфаркты на пальцах или болезененные эритематозные(й) узлы(ел).
Инфаркты пальцев/узловой васкулит Локализованные единичные или множественные инфаркты на пальцах или болезененные эритематозные(й) узлы(ел).
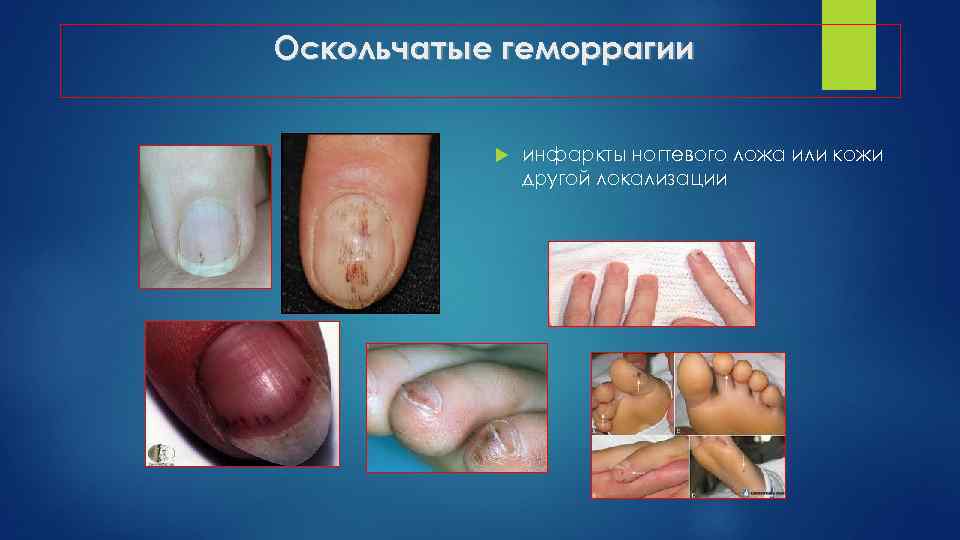 Оскольчатые геморрагии инфаркты ногтевого ложа или кожи другой локализации
Оскольчатые геморрагии инфаркты ногтевого ложа или кожи другой локализации
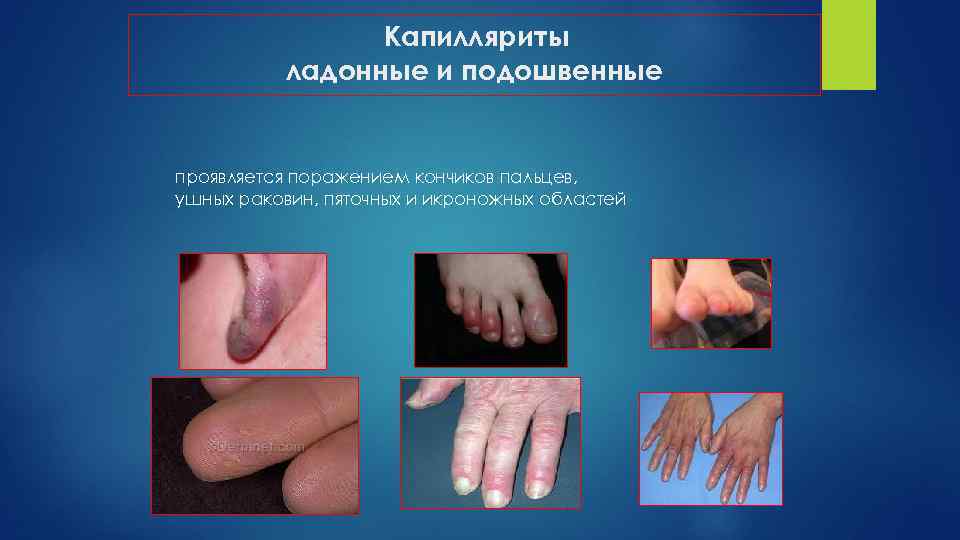 Капилляриты ладонные и подошвенные проявляется поражением кончиков пальцев, ушных раковин, пяточных и икроножных областей
Капилляриты ладонные и подошвенные проявляется поражением кончиков пальцев, ушных раковин, пяточных и икроножных областей
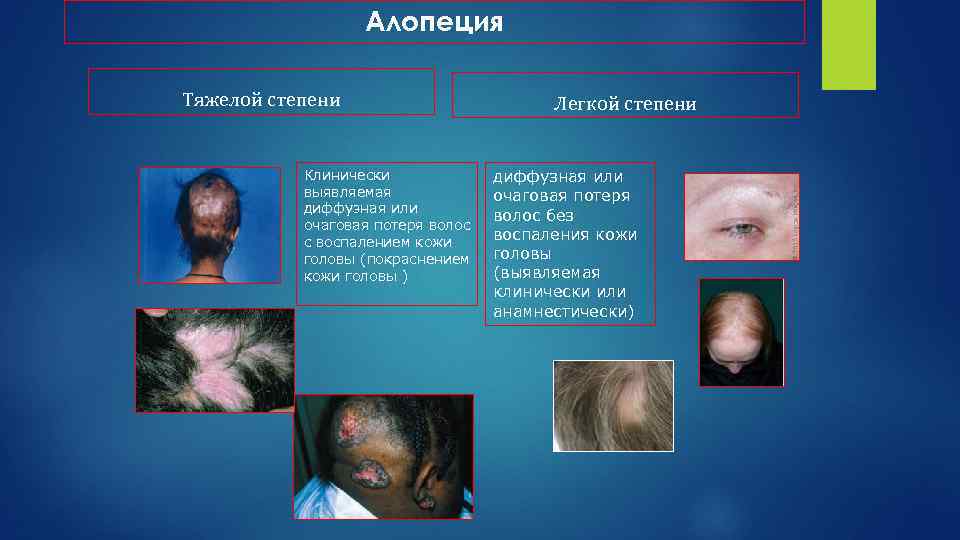 Алопеция Тяжелой степени Клинически выявляемая диффузная или очаговая потеря волос с воспалением кожи головы (покраснением кожи головы ) Легкой степени диффузная или очаговая потеря волос без воспаления кожи головы (выявляемая клинически или анамнестически)
Алопеция Тяжелой степени Клинически выявляемая диффузная или очаговая потеря волос с воспалением кожи головы (покраснением кожи головы ) Легкой степени диффузная или очаговая потеря волос без воспаления кожи головы (выявляемая клинически или анамнестически)
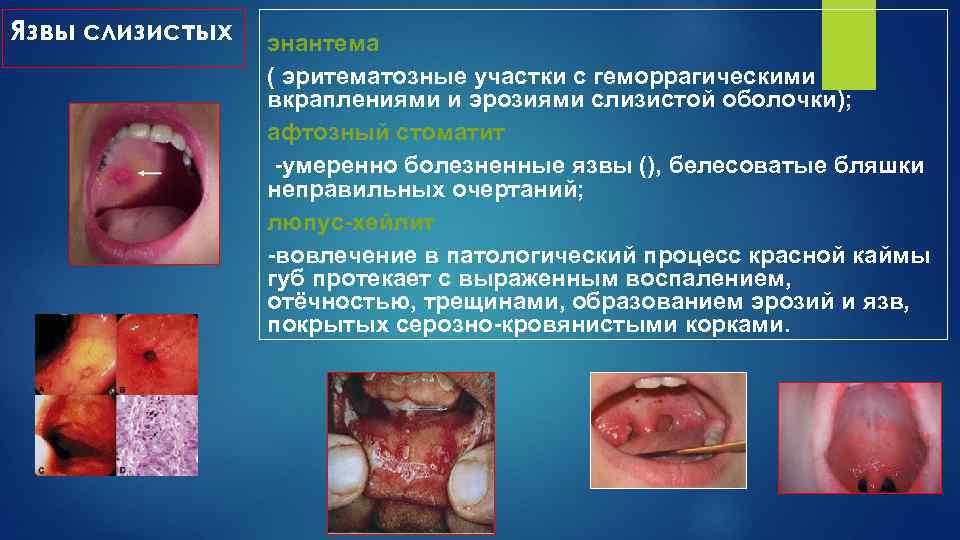 Язвы слизистых энантема ( эритематозные участки с геморрагическими вкраплениями и эрозиями слизистой оболочки); афтозный стоматит -умеренно болезненные язвы (), белесоватые бляшки неправильных очертаний; люпус-хейлит -вовлечение в патологический процесс красной каймы губ протекает с выраженным воспалением, отёчностью, трещинами, образованием эрозий и язв, покрытых серозно-кровянистыми корками.
Язвы слизистых энантема ( эритематозные участки с геморрагическими вкраплениями и эрозиями слизистой оболочки); афтозный стоматит -умеренно болезненные язвы (), белесоватые бляшки неправильных очертаний; люпус-хейлит -вовлечение в патологический процесс красной каймы губ протекает с выраженным воспалением, отёчностью, трещинами, образованием эрозий и язв, покрытых серозно-кровянистыми корками.
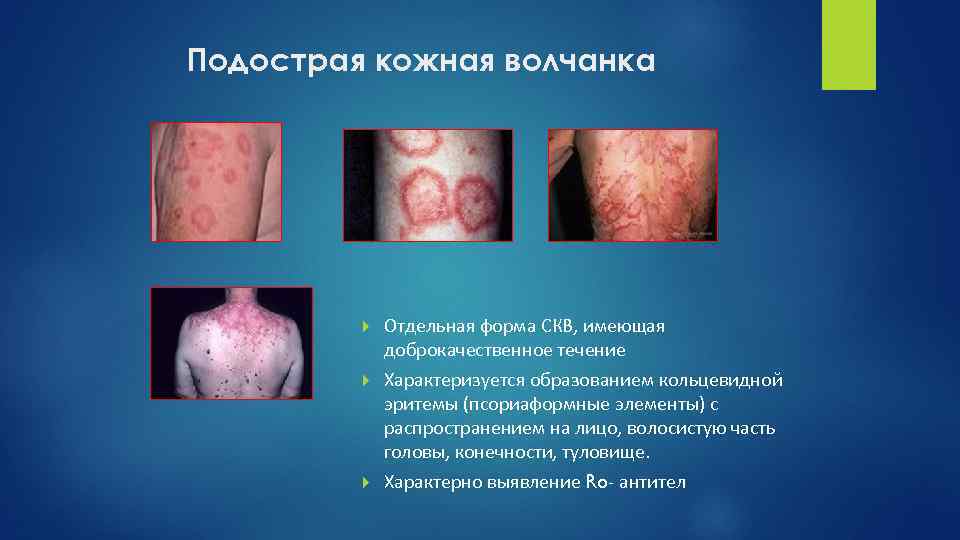 Подострая кожная волчанка Отдельная форма СКВ, имеющая доброкачественное течение Характеризуется образованием кольцевидной эритемы (псориаформные элементы) с распространением на лицо, волосистую часть головы, конечности, туловище. Характерно выявление Ro- антител
Подострая кожная волчанка Отдельная форма СКВ, имеющая доброкачественное течение Характеризуется образованием кольцевидной эритемы (псориаформные элементы) с распространением на лицо, волосистую часть головы, конечности, туловище. Характерно выявление Ro- антител
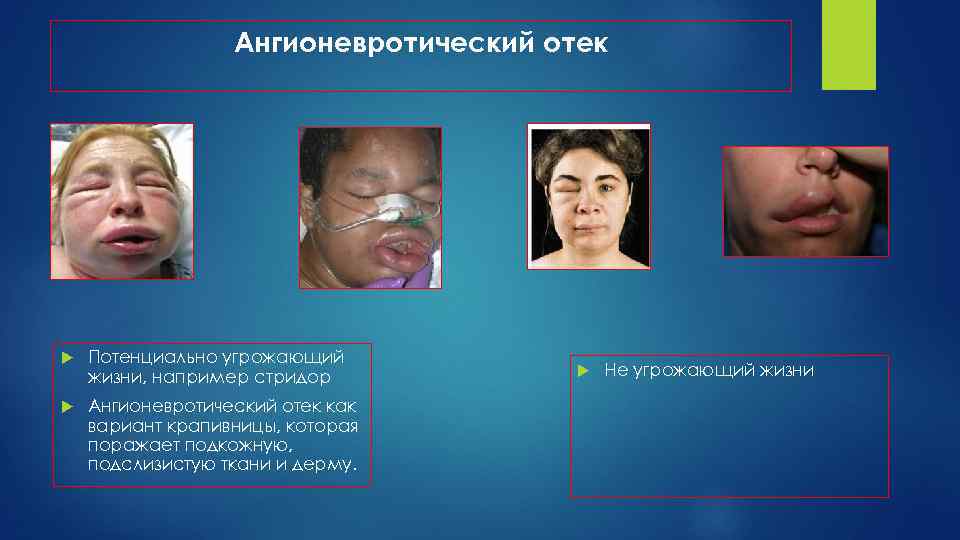 Ангионевротический отек Потенциально угрожающий жизни, например стридор Ангионевротический отек как вариант крапивницы, которая поражает подкожную, подслизистую ткани и дерму. Не угрожающий жизни
Ангионевротический отек Потенциально угрожающий жизни, например стридор Ангионевротический отек как вариант крапивницы, которая поражает подкожную, подслизистую ткани и дерму. Не угрожающий жизни
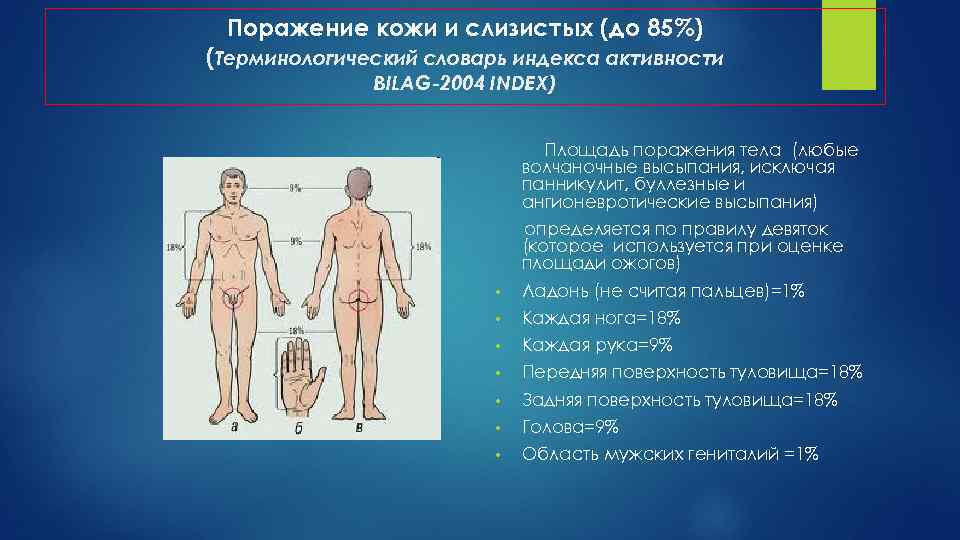 Поражение кожи и слизистых (до 85%) (Терминологический словарь индекса активности BILAG-2004 INDEX) Площадь поражения тела (любые волчаночные высыпания, исключая панникулит, буллезные и ангионевротические высыпания) определяется по правилу девяток (которое используется при оценке площади ожогов) • Ладонь (не считая пальцев)=1% • Каждая нога=18% • Каждая рука=9% • Передняя поверхность туловища=18% • Задняя поверхность туловища=18% • Голова=9% • Область мужских гениталий =1%
Поражение кожи и слизистых (до 85%) (Терминологический словарь индекса активности BILAG-2004 INDEX) Площадь поражения тела (любые волчаночные высыпания, исключая панникулит, буллезные и ангионевротические высыпания) определяется по правилу девяток (которое используется при оценке площади ожогов) • Ладонь (не считая пальцев)=1% • Каждая нога=18% • Каждая рука=9% • Передняя поверхность туловища=18% • Задняя поверхность туловища=18% • Голова=9% • Область мужских гениталий =1%
 I. ПОРАЖЕНИЕ ОПОРНО-ДВИГАТЕЛЬНОГО АППАРАТА ПРИ СКВ 8090% 1. АРТРАЛГИИ 2. АРТРИТЫ • Встречаются практически у 100% больных • Носят кратковременный, мигрирующий характер • Излюбленная локализация- суставы кисти • Симметричный характер поражения • Быстрая динамика на фоне адекватной терапии; Не эрозивный характер; 3. Поражение связочного • Формирование ревматоидоподобной кисти аппарата(тендиниты, • (артропатия Жакку) теносиновиты)
I. ПОРАЖЕНИЕ ОПОРНО-ДВИГАТЕЛЬНОГО АППАРАТА ПРИ СКВ 8090% 1. АРТРАЛГИИ 2. АРТРИТЫ • Встречаются практически у 100% больных • Носят кратковременный, мигрирующий характер • Излюбленная локализация- суставы кисти • Симметричный характер поражения • Быстрая динамика на фоне адекватной терапии; Не эрозивный характер; 3. Поражение связочного • Формирование ревматоидоподобной кисти аппарата(тендиниты, • (артропатия Жакку) теносиновиты)
 4. Асептические некрозы костей; Остеопороз 5. Поражение мышц • Головка бедренной кости, коленные суставы; • Частота спонтанных переломов у больных СКВ приблизительно в 5 раз больше, чем в популяции • миалгии, повышенная чувствительность мышц при пальпации, мышечная слабость, атрофия;
4. Асептические некрозы костей; Остеопороз 5. Поражение мышц • Головка бедренной кости, коленные суставы; • Частота спонтанных переломов у больных СКВ приблизительно в 5 раз больше, чем в популяции • миалгии, повышенная чувствительность мышц при пальпации, мышечная слабость, атрофия;
 Поражение сердца при СКВ (52 -89%) 1. ПЕРИКАРДИТ 5080% • Наиболее частый признак; • Массивный выпот наблюдается редко; • Сочетается с поражением других оболочек сердца; • При частом рецидивированиимассивный спаечный процесс
Поражение сердца при СКВ (52 -89%) 1. ПЕРИКАРДИТ 5080% • Наиболее частый признак; • Массивный выпот наблюдается редко; • Сочетается с поражением других оболочек сердца; • При частом рецидивированиимассивный спаечный процесс
 Продолжение 2. ПАТОЛОГИЧЕСКИЕ ПРОЦЕССЫ В МИОКАРДЕ • Миокардит (2 -20%), часто в сочет с перикардитом; • Миокардиодистрофия на фоне приема препаратов • Коронарит • Атеросклеротическое поражение сосудов(дислипидемия; • воспаление; ГКС); • Венозные тромбозы – при АФС 3. ПАТОЛОГИЯ СОСУДОВ
Продолжение 2. ПАТОЛОГИЧЕСКИЕ ПРОЦЕССЫ В МИОКАРДЕ • Миокардит (2 -20%), часто в сочет с перикардитом; • Миокардиодистрофия на фоне приема препаратов • Коронарит • Атеросклеротическое поражение сосудов(дислипидемия; • воспаление; ГКС); • Венозные тромбозы – при АФС 3. ПАТОЛОГИЯ СОСУДОВ
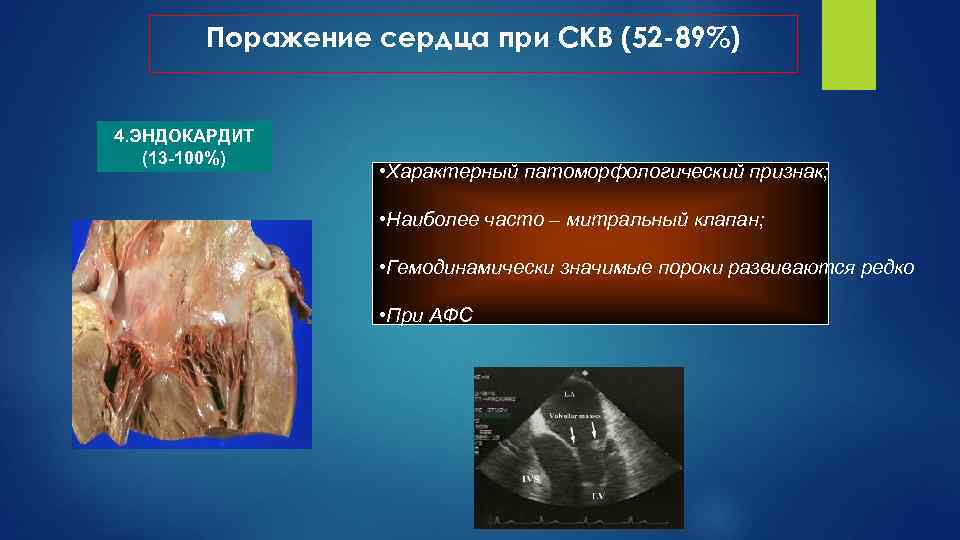 Поражение сердца при СКВ (52 -89%) 4. ЭНДОКАРДИТ (13 -100%) • Характерный патоморфологический признак; • Наиболее часто – митральный клапан; • Гемодинамически значимые пороки развиваются редко • При АФС
Поражение сердца при СКВ (52 -89%) 4. ЭНДОКАРДИТ (13 -100%) • Характерный патоморфологический признак; • Наиболее часто – митральный клапан; • Гемодинамически значимые пороки развиваются редко • При АФС
 Поражение легких при СКВ (40 -60%) 1. ПЛЕВРИТЫ 40 -60% 2. ЛЕГОЧНАЯ ГИПЕРТЕНЗИЯ 5 -14% артериальный вазоспазм; • васкулит крупных сосудов; • тромбоз острый и хронический; • поражение паренхимы; • эндотелиальная дисфункция; • Тромбоэмболия ветвей лёгочной артерии (в рамках вторичного АФС )
Поражение легких при СКВ (40 -60%) 1. ПЛЕВРИТЫ 40 -60% 2. ЛЕГОЧНАЯ ГИПЕРТЕНЗИЯ 5 -14% артериальный вазоспазм; • васкулит крупных сосудов; • тромбоз острый и хронический; • поражение паренхимы; • эндотелиальная дисфункция; • Тромбоэмболия ветвей лёгочной артерии (в рамках вторичного АФС )
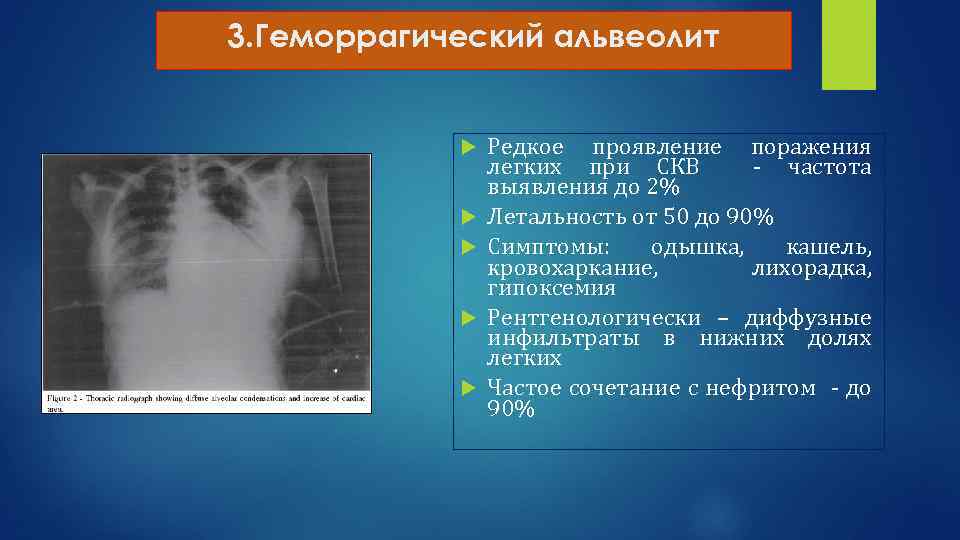 3. Геморрагический альвеолит Редкое проявление поражения легких при СКВ - частота выявления до 2% Летальность от 50 до 90% Симптомы: одышка, кашель, кровохаркание, лихорадка, гипоксемия Рентгенологически – диффузные инфильтраты в нижних долях легких Частое сочетание с нефритом - до 90%
3. Геморрагический альвеолит Редкое проявление поражения легких при СКВ - частота выявления до 2% Летальность от 50 до 90% Симптомы: одышка, кашель, кровохаркание, лихорадка, гипоксемия Рентгенологически – диффузные инфильтраты в нижних долях легких Частое сочетание с нефритом - до 90%
 Поражение нервной системы. Нейролюпус (14 -89%) Разнообразные диффузные или очаговые поражения ЦНС, периферической нервной системы, а также психические расстройства в отсутствии инфекции, метаболических нарушений, побочного влияния лекарственных препаратов. Важно разграничить «волчаночное» происхождение симптоматики от индуцированной лекарствами (ГК!) Это тяжелое осложнение СКВ, ассоциировано с высокой активностью заболевания, неблагоприятным прогнозом, ранней и высокой смертностью пациентов
Поражение нервной системы. Нейролюпус (14 -89%) Разнообразные диффузные или очаговые поражения ЦНС, периферической нервной системы, а также психические расстройства в отсутствии инфекции, метаболических нарушений, побочного влияния лекарственных препаратов. Важно разграничить «волчаночное» происхождение симптоматики от индуцированной лекарствами (ГК!) Это тяжелое осложнение СКВ, ассоциировано с высокой активностью заболевания, неблагоприятным прогнозом, ранней и высокой смертностью пациентов
 Патогенитические фенотипы нейролюпуса: Ишемический Воспалительный (нейротоксический) Диффузное поражение нервной системы Очаговое поражение нервной системы Нормальные данные МРТ Изменения на МРТ Общая высокая активность СКВ Высокий уровень АФЛ Наличие антирибосомальных и антител к рецептору глутамата Транзиторные ишемические атаки в анамнезе Ассоциация с когнитивными расстройствами, головной болью, сменой настроения Лечение низкими дозами аспирина, антикоагулянтами Лечение высокими дозами ГК и ЦТ, РТМ
Патогенитические фенотипы нейролюпуса: Ишемический Воспалительный (нейротоксический) Диффузное поражение нервной системы Очаговое поражение нервной системы Нормальные данные МРТ Изменения на МРТ Общая высокая активность СКВ Высокий уровень АФЛ Наличие антирибосомальных и антител к рецептору глутамата Транзиторные ишемические атаки в анамнезе Ассоциация с когнитивными расстройствами, головной болью, сменой настроения Лечение низкими дозами аспирина, антикоагулянтами Лечение высокими дозами ГК и ЦТ, РТМ
 Волчаночный нефрит Поражение почек одно из наиболее распространенных и серьезных проявлений СКВ Отрицательно влияет на общую выживаемость (83% 5 лет, 74% 10 лет), увеличивает риск терминальной почечной недостаточности (33% 5 лет), ухудшает качество жизни От 45 до 30% больных СКВ имеют признаки активного ВН У 60% больных с минимальной протеинурией морфологически выявляется пролиферативный ВН (NB! Биопсия почки в дебюте заболевания с минимальными изменениями анализов мочи)
Волчаночный нефрит Поражение почек одно из наиболее распространенных и серьезных проявлений СКВ Отрицательно влияет на общую выживаемость (83% 5 лет, 74% 10 лет), увеличивает риск терминальной почечной недостаточности (33% 5 лет), ухудшает качество жизни От 45 до 30% больных СКВ имеют признаки активного ВН У 60% больных с минимальной протеинурией морфологически выявляется пролиферативный ВН (NB! Биопсия почки в дебюте заболевания с минимальными изменениями анализов мочи)
 IV. ПОРАЖЕНИЕ ПОЧЕК КЛИНИЧЕСКИЕ ФОРМЫ ВОЛЧАНОЧНОГО НЕФРИТА(И. Е. Тареева 1995 г)- 35 -90% Быстропрогрессирующий ВН Нефрит с нефротическим синдромом Нефрит с выраженным мочевым синдромом Нефрит с минимальным мочевым синдромом Субклиническая протеинурия
IV. ПОРАЖЕНИЕ ПОЧЕК КЛИНИЧЕСКИЕ ФОРМЫ ВОЛЧАНОЧНОГО НЕФРИТА(И. Е. Тареева 1995 г)- 35 -90% Быстропрогрессирующий ВН Нефрит с нефротическим синдромом Нефрит с выраженным мочевым синдромом Нефрит с минимальным мочевым синдромом Субклиническая протеинурия
 Прогностически неблагоприятные признаки волчаночного нефрита Морфологические: наличие полулуний, распространенный фибриноидный некроз и атрофия канальцевого эпителия Клинические: Другие: начало нефрита в дебюте СКВ, артериальная гипертензия, нефротический синдром молодой возраст, мужской пол, афро американская или испанская популяция.
Прогностически неблагоприятные признаки волчаночного нефрита Морфологические: наличие полулуний, распространенный фибриноидный некроз и атрофия канальцевого эпителия Клинические: Другие: начало нефрита в дебюте СКВ, артериальная гипертензия, нефротический синдром молодой возраст, мужской пол, афро американская или испанская популяция.
 Критерии диагноза ВН 1. 2. Персистирующая протеинурия ≥ 0. 5 г24 часа иили Эритроцитурия ≥ 5 в поле зрения Лейкоцитурия ≥ 5 в поле зрения Цилиндрурия ≥ 5 в поле зрения При отсутствии мочевой инфекции Вспомогательный критерий биопсия почки: наличие признаков иммунокомплексного нефрита по классификации ISNRPS (Международная ассоциация нефрологов и патологов) Dooley MA, et al. Review of ACR renal criteria in systemic lupus erythematosus. Lupus 2004; 13: 857– 60
Критерии диагноза ВН 1. 2. Персистирующая протеинурия ≥ 0. 5 г24 часа иили Эритроцитурия ≥ 5 в поле зрения Лейкоцитурия ≥ 5 в поле зрения Цилиндрурия ≥ 5 в поле зрения При отсутствии мочевой инфекции Вспомогательный критерий биопсия почки: наличие признаков иммунокомплексного нефрита по классификации ISNRPS (Международная ассоциация нефрологов и патологов) Dooley MA, et al. Review of ACR renal criteria in systemic lupus erythematosus. Lupus 2004; 13: 857– 60
 Морфологические классы люпус-нефрита (Классификация ВОЗ 2003 г. ) I. Минимальные изменения (отложения иммунных комплексов иммунофлюоресцентном или электронномикроскопическом исследовании). при II. Мезангиальный пролиферативный гломерулонефрит (расширение мезангия, пролиферация мезангиальных клеток, субэпителальное или субэндотелиальное отложениенебольшого количества иммунных комплексов). III. Фокальный гломерулонефрит. Активное или неактивное сегментарное или тотальное эндо- или экстракапиллярное поражение ≤ 50% клубочков IV. Диффузный люпус-нефрит (поражение ≥ 50% клубочков) V. Мембранозный люпус-нефрит. Сегментарные или тотальные субэпителиальные иммунные депозиты, могут сочетаться с III, IV или VI классами гломерулонефрита. VI. Выраженные склеротические изменения (нефросклероз) (поражение ≥ 90% клубочков).
Морфологические классы люпус-нефрита (Классификация ВОЗ 2003 г. ) I. Минимальные изменения (отложения иммунных комплексов иммунофлюоресцентном или электронномикроскопическом исследовании). при II. Мезангиальный пролиферативный гломерулонефрит (расширение мезангия, пролиферация мезангиальных клеток, субэпителальное или субэндотелиальное отложениенебольшого количества иммунных комплексов). III. Фокальный гломерулонефрит. Активное или неактивное сегментарное или тотальное эндо- или экстракапиллярное поражение ≤ 50% клубочков IV. Диффузный люпус-нефрит (поражение ≥ 50% клубочков) V. Мембранозный люпус-нефрит. Сегментарные или тотальные субэпителиальные иммунные депозиты, могут сочетаться с III, IV или VI классами гломерулонефрита. VI. Выраженные склеротические изменения (нефросклероз) (поражение ≥ 90% клубочков).
 ИНДЕКС АКТИВНОСТИ (ИА)ГЛОМЕРУЛОНЕФРИТА Пролиферация мезангиальных клеток (0 3+); Инфильтрация лейкоцитами (0 3+); Гиалиновые тромбы (депозиты) (0 3+); Фибриноидный некроз и кариорексис (0 3+)х2; Клеточные полулуния (0 3+)х2; Интерстициальные инфильтраты (0 3+). ОПРЕДЕЛЕНИЕ ИНДЕКСА АКТИВНОСТИ 1 балл: минимальные изменения или поражение менее 25% клубочков; 2 балла: умеренные изменения или поражение 25 – 50% клубочков; 3 балла: выраженные изменения или поражение более 50% клубочков. Интерстициальный фиброз и склероз
ИНДЕКС АКТИВНОСТИ (ИА)ГЛОМЕРУЛОНЕФРИТА Пролиферация мезангиальных клеток (0 3+); Инфильтрация лейкоцитами (0 3+); Гиалиновые тромбы (депозиты) (0 3+); Фибриноидный некроз и кариорексис (0 3+)х2; Клеточные полулуния (0 3+)х2; Интерстициальные инфильтраты (0 3+). ОПРЕДЕЛЕНИЕ ИНДЕКСА АКТИВНОСТИ 1 балл: минимальные изменения или поражение менее 25% клубочков; 2 балла: умеренные изменения или поражение 25 – 50% клубочков; 3 балла: выраженные изменения или поражение более 50% клубочков. Интерстициальный фиброз и склероз
 ИНДЕКС ХРОНИЗАЦИИ (ИХ) ГЛОМЕРУЛОНЕФРИТА В БАЛЛАХ – (0 – 12) Гломерулосклероз (0 3+); Фиброзные полулуния (0 3+); Атрофия канальцевого эпителия (0 3+); Интерстициальный фиброз и склероз (0 3+).
ИНДЕКС ХРОНИЗАЦИИ (ИХ) ГЛОМЕРУЛОНЕФРИТА В БАЛЛАХ – (0 – 12) Гломерулосклероз (0 3+); Фиброзные полулуния (0 3+); Атрофия канальцевого эпителия (0 3+); Интерстициальный фиброз и склероз (0 3+).
 ЛАБОРАТОРНЫЕ МАРКЕРЫ ДИАГНОСТИКИ
ЛАБОРАТОРНЫЕ МАРКЕРЫ ДИАГНОСТИКИ
 Возможна ли диагностика СКВ до появления первых симптомов? ОАК ( лейкопения, синдром ускоренной СОЭ) БАК (СРБ, повышение мочевины, креатинина, гипоальбуминемия) ОАМ (протеинурия) Иммунология (антинуклеарные антитела гетерогенная группа антител, реагирующих с компонентами собственных ядер)> 1|40, Комплимент С 3; С 4; СH 50 Иммуноблот : АТ к ds. DNA, АТ к Sm, АТ к SSA/Ro, АТ к SSB/La Антифосфолипидные антитела : ат кардиолипину, бета 2 –гликопротеину волчаночный антикоагулянт к I, ТИП СВЕЧЕНИЯ ЗАБОЛЕВАНИЕ ГОМОГЕННОЕ СКВ ПЕРЕФЕРИЧЕСКОЕ (КРАЕВОЕ) СКВ КРАПЧАТОЕ СЗСТ, с-м Шегрена, ПМДМ СЕТЧАТОЕ КРАПЧАТОЕ ССД (диффузная форма) ДИСКРЕТНОЕ КРАПЧАТОЕ НУКЛЕОЛЯРНОЕ CRESTс-м, с-м Рейно ССД (диффузная форма)
Возможна ли диагностика СКВ до появления первых симптомов? ОАК ( лейкопения, синдром ускоренной СОЭ) БАК (СРБ, повышение мочевины, креатинина, гипоальбуминемия) ОАМ (протеинурия) Иммунология (антинуклеарные антитела гетерогенная группа антител, реагирующих с компонентами собственных ядер)> 1|40, Комплимент С 3; С 4; СH 50 Иммуноблот : АТ к ds. DNA, АТ к Sm, АТ к SSA/Ro, АТ к SSB/La Антифосфолипидные антитела : ат кардиолипину, бета 2 –гликопротеину волчаночный антикоагулянт к I, ТИП СВЕЧЕНИЯ ЗАБОЛЕВАНИЕ ГОМОГЕННОЕ СКВ ПЕРЕФЕРИЧЕСКОЕ (КРАЕВОЕ) СКВ КРАПЧАТОЕ СЗСТ, с-м Шегрена, ПМДМ СЕТЧАТОЕ КРАПЧАТОЕ ССД (диффузная форма) ДИСКРЕТНОЕ КРАПЧАТОЕ НУКЛЕОЛЯРНОЕ CRESTс-м, с-м Рейно ССД (диффузная форма)
 Критерии диагноза СКВ (клинические) N SLICC, 2012 г. ACR, 1997 1 Острая (сыпь на скулах, буллезные высыпания, эпидермальный некроз, макулопапулезная сыпь, фотосенсибилизация)/ подострая кожная волчанка Сыпь на скулах 2 Хроническая кожная волчанка (дискоидные высыпания, гипертрофическое поражение кожи, панникулит, капилляриты ) Дискоидная сыпь 3 Язвы слизистых Фотосенсибилизация 4 Нерубцовая алопеция Язвы слизистых 5 Артрит 6 Серозит 7 Поражение почек 8 Поражение нервной системы (судороги, психоз, моно/ полиневрит, миелит, патология черепно-мозговых нервов /периферическая нейропатия, острое нарушение сознания) Поражение нервной системы (судороги, психоз) 9 Гемолитическая анемия Гематол. нарушения 10 Лейкопения (˂ 4 Х 109 л ) или лимфопения (˂ 1 Х 109 л ) 11 Тромбоцитопения (˂ 100 Х 109 л )
Критерии диагноза СКВ (клинические) N SLICC, 2012 г. ACR, 1997 1 Острая (сыпь на скулах, буллезные высыпания, эпидермальный некроз, макулопапулезная сыпь, фотосенсибилизация)/ подострая кожная волчанка Сыпь на скулах 2 Хроническая кожная волчанка (дискоидные высыпания, гипертрофическое поражение кожи, панникулит, капилляриты ) Дискоидная сыпь 3 Язвы слизистых Фотосенсибилизация 4 Нерубцовая алопеция Язвы слизистых 5 Артрит 6 Серозит 7 Поражение почек 8 Поражение нервной системы (судороги, психоз, моно/ полиневрит, миелит, патология черепно-мозговых нервов /периферическая нейропатия, острое нарушение сознания) Поражение нервной системы (судороги, психоз) 9 Гемолитическая анемия Гематол. нарушения 10 Лейкопения (˂ 4 Х 109 л ) или лимфопения (˂ 1 Х 109 л ) 11 Тромбоцитопения (˂ 100 Х 109 л )
 Критерии диагноза СКВ (иммунологические) N SLICC, 2012 г. ACR, 1997 1 AHФ выше уровня диапазона референс лаборатории АНФ 2 АТ к ds. DNA (повышение в 2 раза при использовании метода Elisa) АТ к ds. DNA 3 АТ к Sm 4 Антифосфолипидные антитела Волчаночный антикоагулянт Ложноположительный тест на сифилис АКЛ Анти β 2 гликопротеин 1 5 Низкий комплемент С 3 С 4 СН 50 LE клетки 6 Кубс тест + без гемолитической анемии
Критерии диагноза СКВ (иммунологические) N SLICC, 2012 г. ACR, 1997 1 AHФ выше уровня диапазона референс лаборатории АНФ 2 АТ к ds. DNA (повышение в 2 раза при использовании метода Elisa) АТ к ds. DNA 3 АТ к Sm 4 Антифосфолипидные антитела Волчаночный антикоагулянт Ложноположительный тест на сифилис АКЛ Анти β 2 гликопротеин 1 5 Низкий комплемент С 3 С 4 СН 50 LE клетки 6 Кубс тест + без гемолитической анемии
 Критерии диагноза СКВ, предложенные группой SLICC (Systemic Lupus International Collaborating Clinics), 2012 г . Достоверный диагноз СКВ устанавливается: Наличие 4 -х критериев Из них обязательно должен присутствовать 1 клинический + 1 иммунологический критерий ИЛИ Морфологически подтвержденный волчаночный нефрит (ВН) + АНФ/АТ к ds. DNA Petri M. et al. Arthritis Rheum. 2012; 64 (8): 2677 -2686
Критерии диагноза СКВ, предложенные группой SLICC (Systemic Lupus International Collaborating Clinics), 2012 г . Достоверный диагноз СКВ устанавливается: Наличие 4 -х критериев Из них обязательно должен присутствовать 1 клинический + 1 иммунологический критерий ИЛИ Морфологически подтвержденный волчаночный нефрит (ВН) + АНФ/АТ к ds. DNA Petri M. et al. Arthritis Rheum. 2012; 64 (8): 2677 -2686
 ЦЕЛЬ ЛЕЧЕНИЯ Достижение клинико-лабораторной ремиссии заболевания Предотвращение поражения жизненно важных органов и систем, в первую очередь почек и ЦНС Улучшение качества жизни
ЦЕЛЬ ЛЕЧЕНИЯ Достижение клинико-лабораторной ремиссии заболевания Предотвращение поражения жизненно важных органов и систем, в первую очередь почек и ЦНС Улучшение качества жизни
 НЕМЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ Снижение психоэмоциональной нагрузки; Уменьшение пребывания на солнце; Активное лечение сопутствующих заболеваний. Диета с повышенным содержанием полинасыщенных жирных кислот Эффективная контрацепция (на период лечения цитостатиками и в обострении) Прекращение курения; Употребление пищи с высоким содержания кальция; Физические упражнения. Для профилактики атеросклероза показана диета с низким содержанием жиров и холестерина, прекращение курения, контроль массы тела, физические упражнения. Противопоказаны пероральные контрацептивные препараты с высоким содержанием эстрогенов ( обострение СКВ) Избегать введения вакцин и лечебных сывороток;
НЕМЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ Снижение психоэмоциональной нагрузки; Уменьшение пребывания на солнце; Активное лечение сопутствующих заболеваний. Диета с повышенным содержанием полинасыщенных жирных кислот Эффективная контрацепция (на период лечения цитостатиками и в обострении) Прекращение курения; Употребление пищи с высоким содержания кальция; Физические упражнения. Для профилактики атеросклероза показана диета с низким содержанием жиров и холестерина, прекращение курения, контроль массы тела, физические упражнения. Противопоказаны пероральные контрацептивные препараты с высоким содержанием эстрогенов ( обострение СКВ) Избегать введения вакцин и лечебных сывороток;
 СОВРЕМЕННАЯ ТЕРАПИЯ СКВ ГЛЮКОКОРИТИКОИДЫ (6 метилпреднизолон, медрол, дексаметазон) АМИНИХИНОЛИНОВЫЕ ПРЕПАРАТЫ (гидроксихлорохин) ЦИТОСТАТИКИ (азатиоприн, мофетила микофенолат, циклофосфан, циклоспорин А) БИОЛОГИЧЕСКАЯ ТЕРАПИЯ (ритуксимаб, белимумаб) В/В иммуноглобулин ПЛАЗМАФЕРЕЗ Treatment of systemic lupus erythematosus is more art than science… Лечение системной красной волчанки больше искусство, чем наука… Dr. John L. Decker director and NIH Associate Director for Clinical Care
СОВРЕМЕННАЯ ТЕРАПИЯ СКВ ГЛЮКОКОРИТИКОИДЫ (6 метилпреднизолон, медрол, дексаметазон) АМИНИХИНОЛИНОВЫЕ ПРЕПАРАТЫ (гидроксихлорохин) ЦИТОСТАТИКИ (азатиоприн, мофетила микофенолат, циклофосфан, циклоспорин А) БИОЛОГИЧЕСКАЯ ТЕРАПИЯ (ритуксимаб, белимумаб) В/В иммуноглобулин ПЛАЗМАФЕРЕЗ Treatment of systemic lupus erythematosus is more art than science… Лечение системной красной волчанки больше искусство, чем наука… Dr. John L. Decker director and NIH Associate Director for Clinical Care
 ГЛЮКОКОРТИКОИДЫ Больным с низкой активностью заболевания назначают небольшие дозы ГК (преднизолон <10 мг/сут). При умеренной активности — средние дозы (20 -40 мг/сут) в течение 4 нед с постепенным снижением до поддерживающей дозы. При высокой активности болезни и тяжёлом поражении ЦНС, почек, системы крови (тромбоцитопении, гемолитическая анемия) назначают высокие дозы ГК в сочетании с цитотоксическими препаратами.
ГЛЮКОКОРТИКОИДЫ Больным с низкой активностью заболевания назначают небольшие дозы ГК (преднизолон <10 мг/сут). При умеренной активности — средние дозы (20 -40 мг/сут) в течение 4 нед с постепенным снижением до поддерживающей дозы. При высокой активности болезни и тяжёлом поражении ЦНС, почек, системы крови (тромбоцитопении, гемолитическая анемия) назначают высокие дозы ГК в сочетании с цитотоксическими препаратами.
 Пульс-терапия ВЫБОР ДОЗЫ: «Золотой стандарт» : > 10 мгкг или 1000 мг метипреда в течение 3 последовательных дней Методика проведения: В/в инфузии 3 последовательных дня Разведение в 250 мл 0. 9%Na. Cl Скорость введения 35 -45 мин Только по показаниям добавляются антикоагулянты, мочегонные, седативные и гипотензивные препараты При гипопротеинемии в комбинации с альбумином
Пульс-терапия ВЫБОР ДОЗЫ: «Золотой стандарт» : > 10 мгкг или 1000 мг метипреда в течение 3 последовательных дней Методика проведения: В/в инфузии 3 последовательных дня Разведение в 250 мл 0. 9%Na. Cl Скорость введения 35 -45 мин Только по показаниям добавляются антикоагулянты, мочегонные, седативные и гипотензивные препараты При гипопротеинемии в комбинации с альбумином
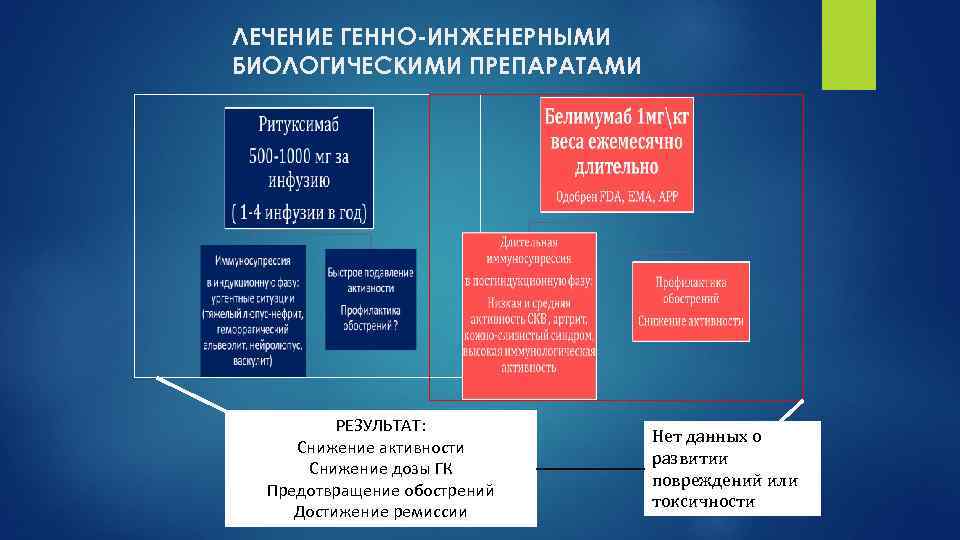 ЛЕЧЕНИЕ ГЕННО-ИНЖЕНЕРНЫМИ БИОЛОГИЧЕСКИМИ ПРЕПАРАТАМИ РЕЗУЛЬТАТ: Снижение активности Снижение дозы ГК Предотвращение обострений Достижение ремиссии Нет данных о развитии повреждений или токсичности
ЛЕЧЕНИЕ ГЕННО-ИНЖЕНЕРНЫМИ БИОЛОГИЧЕСКИМИ ПРЕПАРАТАМИ РЕЗУЛЬТАТ: Снижение активности Снижение дозы ГК Предотвращение обострений Достижение ремиссии Нет данных о развитии повреждений или токсичности
 Выбор терапии при низкой или средней степени активности СКВ А. Поражение кожи и суставов Низкая активность 1. Метипред 4 6 мг в день, при достижении ремиссии – уменьшить до 2 мг 2. Плаквенил 200 мг в день – 1 3 года Средняя степень активности, рецидивирующее течение 1. Метипред 8 16 мг в день в течение 3 месяцев, при достижении стойкого улучшения снижать до 4 6 мг 2. Азатиоприн 100 150 мг или Метотрексат 15 20 мг в неделю или Селлсепт 1 1. 5 г в течение 6 месяцев 3. Белимумаб 1 мгкг ежемесячно длительно
Выбор терапии при низкой или средней степени активности СКВ А. Поражение кожи и суставов Низкая активность 1. Метипред 4 6 мг в день, при достижении ремиссии – уменьшить до 2 мг 2. Плаквенил 200 мг в день – 1 3 года Средняя степень активности, рецидивирующее течение 1. Метипред 8 16 мг в день в течение 3 месяцев, при достижении стойкого улучшения снижать до 4 6 мг 2. Азатиоприн 100 150 мг или Метотрексат 15 20 мг в неделю или Селлсепт 1 1. 5 г в течение 6 месяцев 3. Белимумаб 1 мгкг ежемесячно длительно
 Выбор терапии при низкой или средней степени активности СКВ Б. Поражение ЦНС Низкая активность: головные боли, легкая степень нейропатии 1. Метипред 4 6 мг в день, при достижении ремиссии – уменьшить до 2 мг 2. Циклофосфан 200 мг вм еженедельно до достижения эффекта 3. Плаквенил 200 мг в день – 1 3 года Средняя степень активности : нейропатия, ментальные нарушения 1. Метипред 16 20 мг в день до достижения эффекта 2. Инфузии Метипреда 1000 мг+Циклофосфан 1000 мг ежемесячно (6 инфузий) 3. Седативные препараты, антидепрессанты
Выбор терапии при низкой или средней степени активности СКВ Б. Поражение ЦНС Низкая активность: головные боли, легкая степень нейропатии 1. Метипред 4 6 мг в день, при достижении ремиссии – уменьшить до 2 мг 2. Циклофосфан 200 мг вм еженедельно до достижения эффекта 3. Плаквенил 200 мг в день – 1 3 года Средняя степень активности : нейропатия, ментальные нарушения 1. Метипред 16 20 мг в день до достижения эффекта 2. Инфузии Метипреда 1000 мг+Циклофосфан 1000 мг ежемесячно (6 инфузий) 3. Седативные препараты, антидепрессанты
 Выбор терапии при низкой или средней степени активности СКВ В. Поражение почек (без нарушения функции) Низкая активность: протеинурия до 0. 5 гл, нормальный или незначительно измененный мочевой осадок 1. Метипред 4 -6 мг в день, при достижении ремиссии – уменьшить до 2 мг 2. Азатиоприн 100 мг или Селлсепт 500 -1000 мг в день 6 месяцев 3. Плаквенил 200 мг в день – 1 -3 года Средняя степень активности : протеинурия от 0. 5 гл до 1. 0 гл, незначительно измененный мочевой осадок 1. Метипред 8 -16 мг в день до достижения эффекта 2. Азатиоприн 150 мг или Селлсепт 1500 -2000 мг в день 6 -12 месяцев 3. Плаквенил 200 мг 4. Лозартан (Лозап) 50 мг в день 1 год (нефропротектор)
Выбор терапии при низкой или средней степени активности СКВ В. Поражение почек (без нарушения функции) Низкая активность: протеинурия до 0. 5 гл, нормальный или незначительно измененный мочевой осадок 1. Метипред 4 -6 мг в день, при достижении ремиссии – уменьшить до 2 мг 2. Азатиоприн 100 мг или Селлсепт 500 -1000 мг в день 6 месяцев 3. Плаквенил 200 мг в день – 1 -3 года Средняя степень активности : протеинурия от 0. 5 гл до 1. 0 гл, незначительно измененный мочевой осадок 1. Метипред 8 -16 мг в день до достижения эффекта 2. Азатиоприн 150 мг или Селлсепт 1500 -2000 мг в день 6 -12 месяцев 3. Плаквенил 200 мг 4. Лозартан (Лозап) 50 мг в день 1 год (нефропротектор)
 В случаях активного волчаночного нефрита, тяжелого поражения ЦНС, пневмонита, тромбоцитопении, аутоиммунной анемии – проводится интенсивная с применением сверхвысоких доз метипреда, циклофосфана, внутривенного иммуноглобулина, Ритуксимаба и плазмафереза согласно специально разработанным методикам
В случаях активного волчаночного нефрита, тяжелого поражения ЦНС, пневмонита, тромбоцитопении, аутоиммунной анемии – проводится интенсивная с применением сверхвысоких доз метипреда, циклофосфана, внутривенного иммуноглобулина, Ритуксимаба и плазмафереза согласно специально разработанным методикам
 СИСТЕМНЫЕ ВАСКУЛИТЫ
СИСТЕМНЫЕ ВАСКУЛИТЫ
 Системные васкулиты (XIII класс МКБ) группа болезней, при которых ишемия и некроз тканей возникают вследствие воспаления кровеносных сосудов (первичного или вторичного по отношению к основному заболеванию)
Системные васкулиты (XIII класс МКБ) группа болезней, при которых ишемия и некроз тканей возникают вследствие воспаления кровеносных сосудов (первичного или вторичного по отношению к основному заболеванию)
 Эпидемиология Распространенность системных васкулитов от 0. 4 до 14 и более случаев на 100 тыс. населения Чаще встречаются у мужчин, чем у женщин 4 5 е десятилетие жизни ( исключение геморрагический васкулит, болезнь Кавасаки) Пик заболеваемости зима и весна
Эпидемиология Распространенность системных васкулитов от 0. 4 до 14 и более случаев на 100 тыс. населения Чаще встречаются у мужчин, чем у женщин 4 5 е десятилетие жизни ( исключение геморрагический васкулит, болезнь Кавасаки) Пик заболеваемости зима и весна
 Этиология Узелковый полиартериит с инфицированием вирусом гепатита В; Эссенциальный криоглобулинемический васкулит с инфицированием вирусом гепатита С; Пурпура Шенлейна Геноха: обсуждается триггерная роль стрептококков, стафилококков, парвовируса В 19, вируса Эпштейна Барр; Болезнь Бехчета — вирус простого герпеса Гранулематоз Вегенера ( в обострении) инфекции St. aureus и Pneumocystis jiroveci Облитерирующий тромбангиит гиперчувствительность к компонентам табака Наследственная предрасположенность при АНЦА ассоциированных васкулитах: DR 2 ( гранулематоз Вегенера) DQ 7 при транзиторной продукции АНЦА и др
Этиология Узелковый полиартериит с инфицированием вирусом гепатита В; Эссенциальный криоглобулинемический васкулит с инфицированием вирусом гепатита С; Пурпура Шенлейна Геноха: обсуждается триггерная роль стрептококков, стафилококков, парвовируса В 19, вируса Эпштейна Барр; Болезнь Бехчета — вирус простого герпеса Гранулематоз Вегенера ( в обострении) инфекции St. aureus и Pneumocystis jiroveci Облитерирующий тромбангиит гиперчувствительность к компонентам табака Наследственная предрасположенность при АНЦА ассоциированных васкулитах: DR 2 ( гранулематоз Вегенера) DQ 7 при транзиторной продукции АНЦА и др
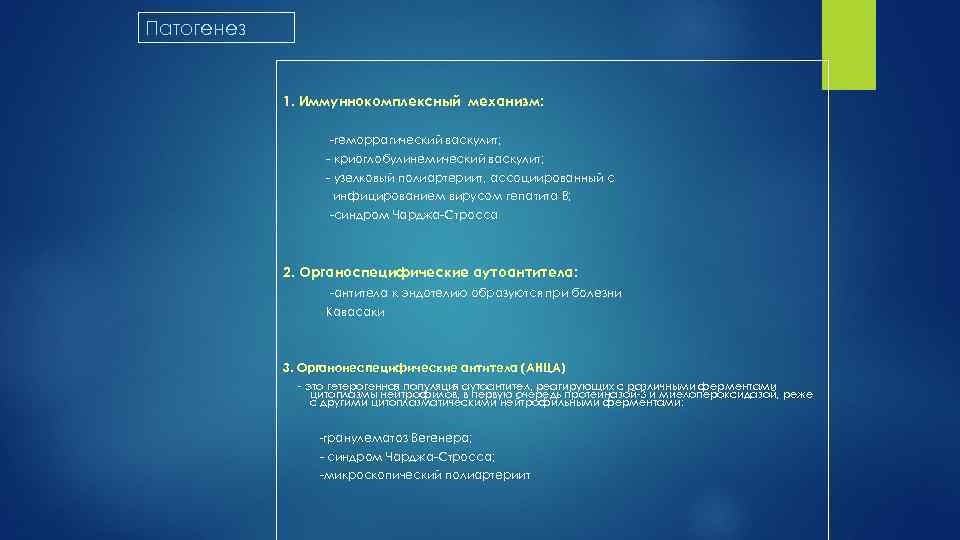 Патогенез 1. Иммуннокомплексный механизм: геморрагический васкулит; криоглобулинемический васкулит; узелковый полиартериит, ассоциированный с инфицированием вирусом гепатита В; синдром Чарджа Стросса 2. Органоспецифические аутоантитела: антитела к эндотелию образуются при болезни Кавасаки 3. Органонеспецифические антитела (АНЦА) это гетерогенная популяция аутоантител, реагирующих с различными ферментами цитоплазмы нейтрофилов, в первую очередь протеиназой 3 и миелопероксидазой, реже с другими цитоплазматическими нейтрофильными ферментами: гранулематоз Вегенера; синдром Чарджа Стросса; микроскопический полиартериит
Патогенез 1. Иммуннокомплексный механизм: геморрагический васкулит; криоглобулинемический васкулит; узелковый полиартериит, ассоциированный с инфицированием вирусом гепатита В; синдром Чарджа Стросса 2. Органоспецифические аутоантитела: антитела к эндотелию образуются при болезни Кавасаки 3. Органонеспецифические антитела (АНЦА) это гетерогенная популяция аутоантител, реагирующих с различными ферментами цитоплазмы нейтрофилов, в первую очередь протеиназой 3 и миелопероксидазой, реже с другими цитоплазматическими нейтрофильными ферментами: гранулематоз Вегенера; синдром Чарджа Стросса; микроскопический полиартериит
 Патогенез 4. Гранулематозные реакции ( активация клеточного иммунитета, дисбаланс цитокиновой сети, дисфункции эндотелия) гигантоклеточный артериит, ; артериит Такаясу; гранулематоз Вегенера; синдром Чарджа Стросса 5. При отдельных формах васкулитов превалируют нарушения: реологии кровотока криоглобулинемический васкулит; продукция повреждающих субстанций клетками воспалительного инфильтрата: эозинофилы — синдром Чарджа Стросса; нейтрофилы — гранулематоз Вегенера, микроскопический полиангиит под воздействием провоспалительных цитокинов и факторов роста возникает гиперплазия интимы сосуда с облитерацией его просвета (гигантоклеточный артериит, артериит Такаясу).
Патогенез 4. Гранулематозные реакции ( активация клеточного иммунитета, дисбаланс цитокиновой сети, дисфункции эндотелия) гигантоклеточный артериит, ; артериит Такаясу; гранулематоз Вегенера; синдром Чарджа Стросса 5. При отдельных формах васкулитов превалируют нарушения: реологии кровотока криоглобулинемический васкулит; продукция повреждающих субстанций клетками воспалительного инфильтрата: эозинофилы — синдром Чарджа Стросса; нейтрофилы — гранулематоз Вегенера, микроскопический полиангиит под воздействием провоспалительных цитокинов и факторов роста возникает гиперплазия интимы сосуда с облитерацией его просвета (гигантоклеточный артериит, артериит Такаясу).
 Гистологические признаки васкулита Инфильтрация сосудистой стенки нейтрофилами, мононуклеарами и/или гигантскими клетками Фибриноидный некроз (разрушение всех слоев стенки Лейкоцитоклазия (обнаружение «ядерной пыли» вследствие разрушения лейкоцитов Периваскулярная инфильтрация неспецифический морфологический признак, наблюдаемый при множистве пат процессов
Гистологические признаки васкулита Инфильтрация сосудистой стенки нейтрофилами, мононуклеарами и/или гигантскими клетками Фибриноидный некроз (разрушение всех слоев стенки Лейкоцитоклазия (обнаружение «ядерной пыли» вследствие разрушения лейкоцитов Периваскулярная инфильтрация неспецифический морфологический признак, наблюдаемый при множистве пат процессов
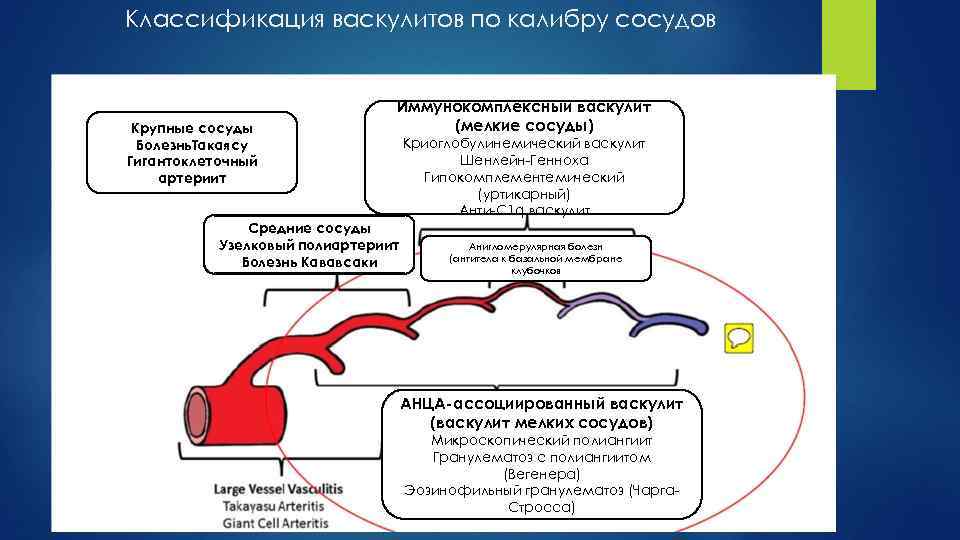 Классификация васкулитов по калибру сосудов Крупные сосуды Болезнь. Такаясу Гигантоклеточный артериит Иммунокомплексный васкулит (мелкие сосуды) Средние сосуды Узелковый полиартериит Болезнь Кававсаки Криоглобулинемический васкулит Шенлейн Генноха Гипокомплементемический (уртикарный) Анти С 1 q васкулит Анигломерулярная болезн (антитела к базальной мембране клубочков АНЦА-ассоциированный васкулит (васкулит мелких сосудов) Микроскопический полиангиит Гранулематоз с полиангиитом (Вегенера) Эозинофильный гранулематоз (Чарга Стросса)
Классификация васкулитов по калибру сосудов Крупные сосуды Болезнь. Такаясу Гигантоклеточный артериит Иммунокомплексный васкулит (мелкие сосуды) Средние сосуды Узелковый полиартериит Болезнь Кававсаки Криоглобулинемический васкулит Шенлейн Генноха Гипокомплементемический (уртикарный) Анти С 1 q васкулит Анигломерулярная болезн (антитела к базальной мембране клубочков АНЦА-ассоциированный васкулит (васкулит мелких сосудов) Микроскопический полиангиит Гранулематоз с полиангиитом (Вегенера) Эозинофильный гранулематоз (Чарга Стросса)
 Калибр сосудов Большие Средние Мелкие
Калибр сосудов Большие Средние Мелкие
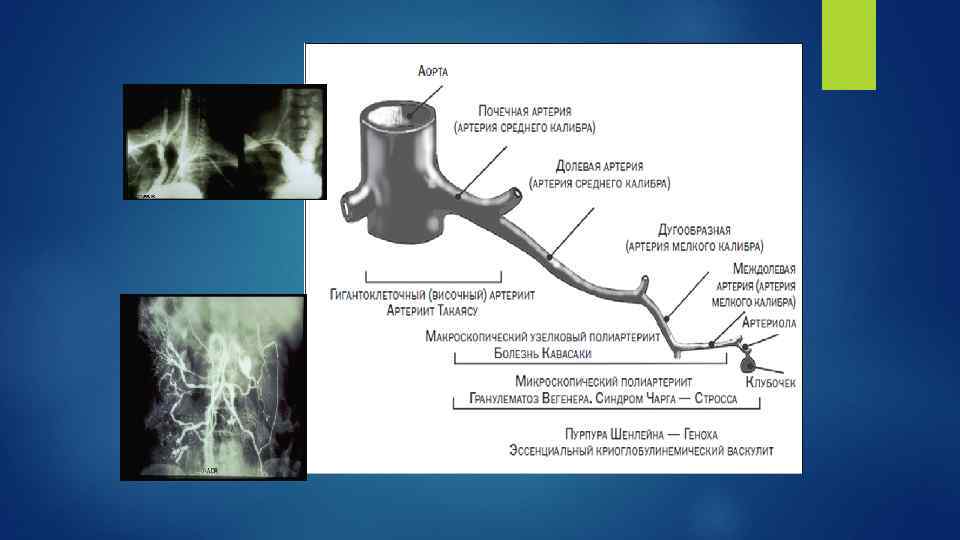
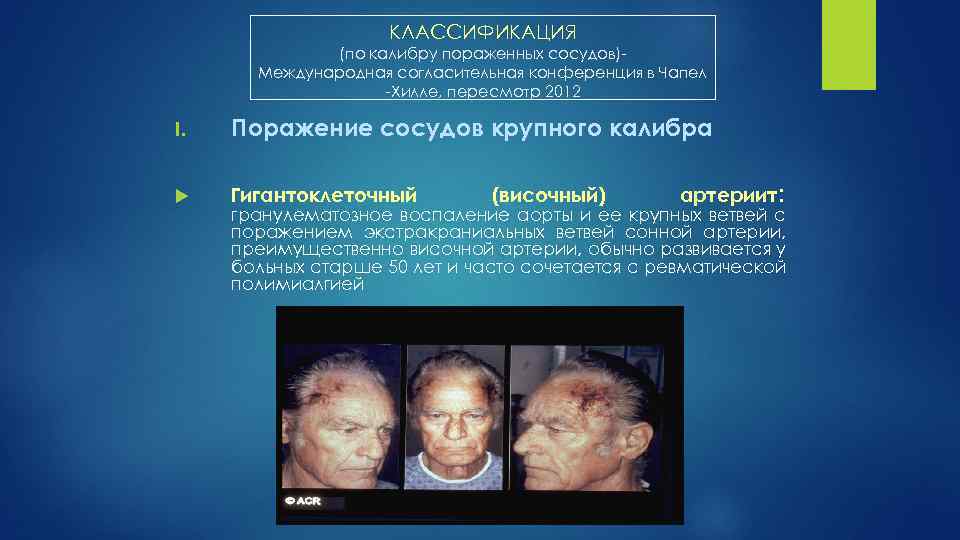 КЛАССИФИКАЦИЯ (по калибру пораженных сосудов) Международная согласительная конференция в Чапел Хилле, пересмотр 2012 I. Поражение сосудов крупного калибра Гигантоклеточный (височный) артериит: гранулематозное воспаление аорты и ее крупных ветвей с поражением экстракраниальных ветвей сонной артерии, преимущественно височной артерии, обычно развивается у больных старше 50 лет и часто сочетается с ревматической полимиалгией
КЛАССИФИКАЦИЯ (по калибру пораженных сосудов) Международная согласительная конференция в Чапел Хилле, пересмотр 2012 I. Поражение сосудов крупного калибра Гигантоклеточный (височный) артериит: гранулематозное воспаление аорты и ее крупных ветвей с поражением экстракраниальных ветвей сонной артерии, преимущественно височной артерии, обычно развивается у больных старше 50 лет и часто сочетается с ревматической полимиалгией
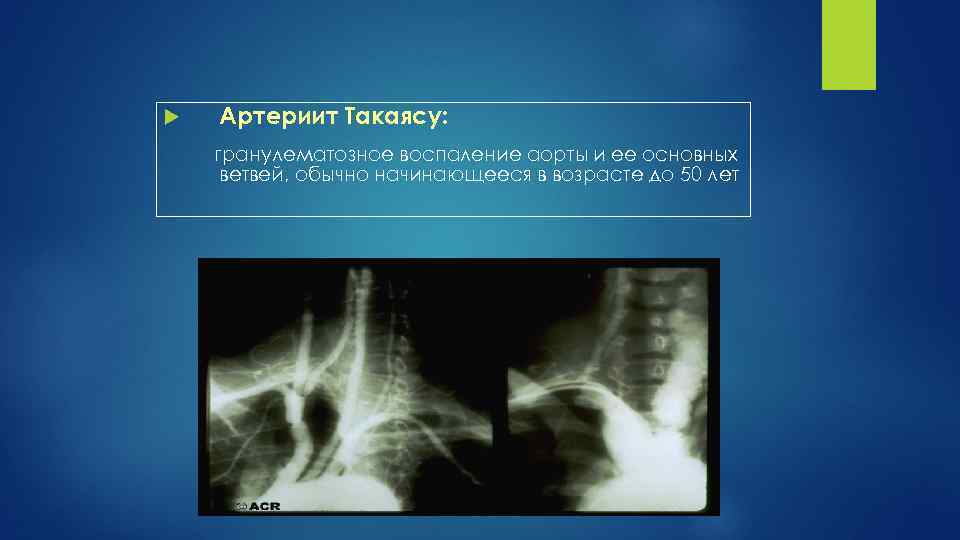 Артериит Такаясу: гранулематозное воспаление аорты и ее основных ветвей, обычно начинающееся в возрасте до 50 лет
Артериит Такаясу: гранулематозное воспаление аорты и ее основных ветвей, обычно начинающееся в возрасте до 50 лет
 II. Поражение сосудов среднего калибра Узелковый полиартериит: некротизирующее воспаление средних и мелких артерий без гломерулонефрита или васкулита артериол, капилляров и венул Болезнь Кавасаки: артериит, обычно встречающийся у детей, поражающий крупные, средние и мелкие артерии, преимущественно коронарные, иногда и вены, и часто сочетающийся со слизисто кожным лимфонодулярным синдромом
II. Поражение сосудов среднего калибра Узелковый полиартериит: некротизирующее воспаление средних и мелких артерий без гломерулонефрита или васкулита артериол, капилляров и венул Болезнь Кавасаки: артериит, обычно встречающийся у детей, поражающий крупные, средние и мелкие артерии, преимущественно коронарные, иногда и вены, и часто сочетающийся со слизисто кожным лимфонодулярным синдромом
 III. Мелкого калибра 1. АНЦА-ассоциированные васкулиты Гранулематоз с полиангиитом ( гранулематоз Вегенера): гранулематозное воспаление с вовлечением респираторного тракта и некротизирующий васкулит, поражающий мелкие и средние сосуды (капилляры, венулы, артериолы и артерии), с развитием некротизирующего гломерулонефрита Эозинофильный гранулематоз с полиангиитом (синдром Чарга— Стросс): гранулематозное воспаление, вовлекающее дыхательный тракт, связанное с астмой и эозинофилией, и некротизирующий васкулит, поражаю щий мелкие и средние сосуды Микроскопический полиангиит (полиартериит): некротизирующий васкулит с небольшим количеством или отсутствием иммунных депозитов, поражающий преимущественно мелкие сосуды (капилляры, венулы или артериолы), редко артерии малого и среднего калибра, в клинической картине которого доминируют явления некротизирующего гломерулонефрита и легочные капилляриты
III. Мелкого калибра 1. АНЦА-ассоциированные васкулиты Гранулематоз с полиангиитом ( гранулематоз Вегенера): гранулематозное воспаление с вовлечением респираторного тракта и некротизирующий васкулит, поражающий мелкие и средние сосуды (капилляры, венулы, артериолы и артерии), с развитием некротизирующего гломерулонефрита Эозинофильный гранулематоз с полиангиитом (синдром Чарга— Стросс): гранулематозное воспаление, вовлекающее дыхательный тракт, связанное с астмой и эозинофилией, и некротизирующий васкулит, поражаю щий мелкие и средние сосуды Микроскопический полиангиит (полиартериит): некротизирующий васкулит с небольшим количеством или отсутствием иммунных депозитов, поражающий преимущественно мелкие сосуды (капилляры, венулы или артериолы), редко артерии малого и среднего калибра, в клинической картине которого доминируют явления некротизирующего гломерулонефрита и легочные капилляриты
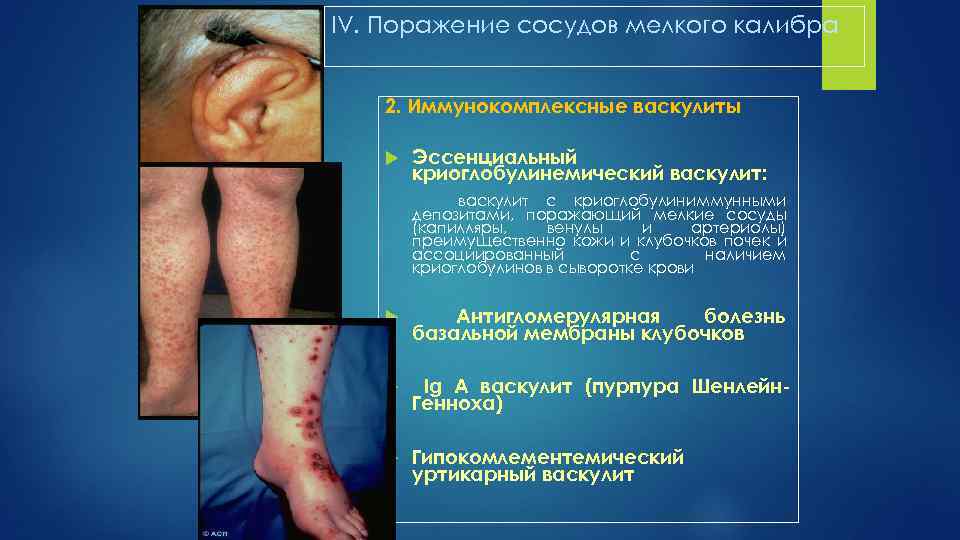 IV. Поражение сосудов мелкого калибра 2. Иммунокомплексные васкулиты Эссенциальный криоглобулинемический васкулит: васкулит с криоглобулиниммунными депозитами, поражающий мелкие сосуды (капилляры, венулы и артериолы) преимущественно кожи и клубочков почек и ассоциированный с наличием криоглобулинов в сыворотке крови Антигломерулярная болезнь базальной мембраны клубочков Ig А васкулит (пурпура Шенлейн. Генноха) Гипокомлементемический уртикарный васкулит
IV. Поражение сосудов мелкого калибра 2. Иммунокомплексные васкулиты Эссенциальный криоглобулинемический васкулит: васкулит с криоглобулиниммунными депозитами, поражающий мелкие сосуды (капилляры, венулы и артериолы) преимущественно кожи и клубочков почек и ассоциированный с наличием криоглобулинов в сыворотке крови Антигломерулярная болезнь базальной мембраны клубочков Ig А васкулит (пурпура Шенлейн. Генноха) Гипокомлементемический уртикарный васкулит
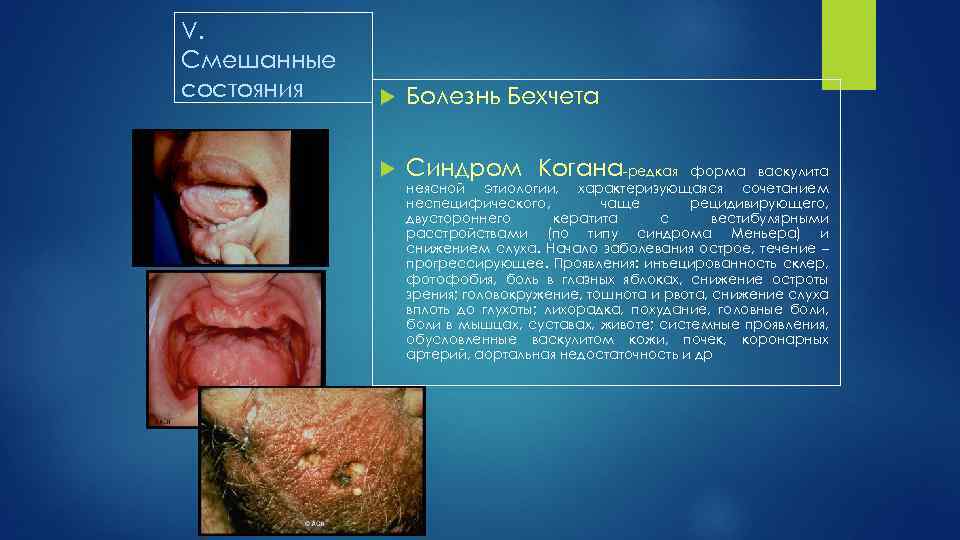 V. Cмешанные состояния Болезнь Бехчета Синдром Когана редкая форма васкулита неясной этиологии, характеризующаяся сочетанием неспецифического, чаще рецидивирующего, двустороннего кератита с вестибулярными расстройствами (по типу синдрома Меньера) и снижением слуха. Начало заболевания острое, течение – прогрессирующее. Проявления: инъецированность склер, фотофобия, боль в глазных яблоках, снижение остроты зрения; головокружение, тошнота и рвота, снижение слуха вплоть до глухоты; лихорадка, похудание, головные боли, боли в мышцах, суставах, животе; системные проявления, обусловленные васкулитом кожи, почек, коронарных артерий, аортальная недостаточность и др
V. Cмешанные состояния Болезнь Бехчета Синдром Когана редкая форма васкулита неясной этиологии, характеризующаяся сочетанием неспецифического, чаще рецидивирующего, двустороннего кератита с вестибулярными расстройствами (по типу синдрома Меньера) и снижением слуха. Начало заболевания острое, течение – прогрессирующее. Проявления: инъецированность склер, фотофобия, боль в глазных яблоках, снижение остроты зрения; головокружение, тошнота и рвота, снижение слуха вплоть до глухоты; лихорадка, похудание, головные боли, боли в мышцах, суставах, животе; системные проявления, обусловленные васкулитом кожи, почек, коронарных артерий, аортальная недостаточность и др
 VI. Васкулит с поражением одного органа Кожный лейкоцитокластический васкулит Кожный артериит Васкулит ЦНС Другие
VI. Васкулит с поражением одного органа Кожный лейкоцитокластический васкулит Кожный артериит Васкулит ЦНС Другие
 VII. Васкулит, ассоциированный с системными заболеваниями соединитедьной ткани Люпус васкулит Васкулит при ревматоидном артрите Васкулит при саркоидозе и др VIII. Васкулит, ассоциированный с возможным этиологическим фактором Гепатит С ассоциированный васкулит Гепатит В ассоциированный васкулит Сифилис ассоциированный аортит Лекарственно индуцированный иммунокомплексный васкулит Лекарственно ассоциированный АНЦА васкулит Канцер ассоциированный васкулит
VII. Васкулит, ассоциированный с системными заболеваниями соединитедьной ткани Люпус васкулит Васкулит при ревматоидном артрите Васкулит при саркоидозе и др VIII. Васкулит, ассоциированный с возможным этиологическим фактором Гепатит С ассоциированный васкулит Гепатит В ассоциированный васкулит Сифилис ассоциированный аортит Лекарственно индуцированный иммунокомплексный васкулит Лекарственно ассоциированный АНЦА васкулит Канцер ассоциированный васкулит
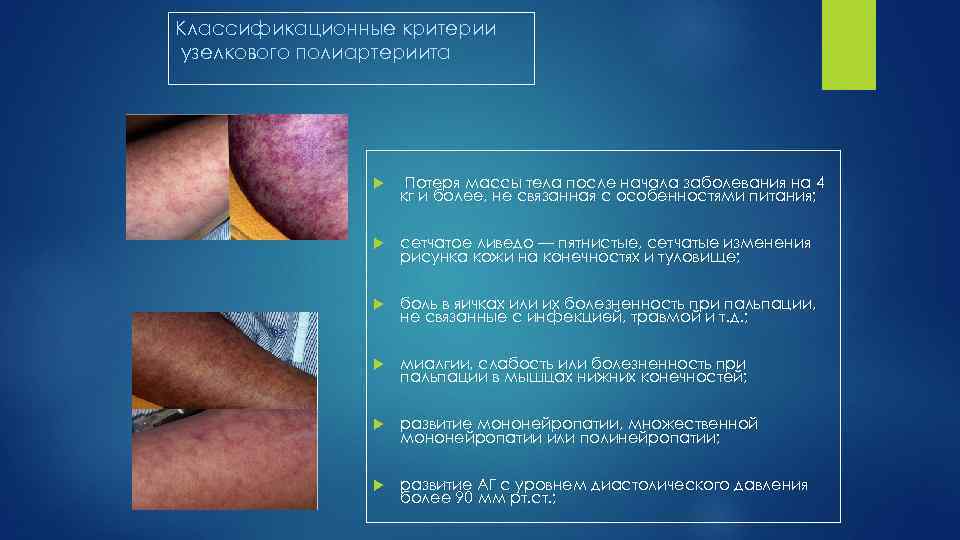 Классификационные критерии узелкового полиартериита Потеря массы тела после начала заболевания на 4 кг и более, не связанная с особенностями питания; сетчатое ливедо — пятнистые, сетчатые изменения рисунка кожи на конечностях и туловище; боль в яичках или их болезненность при пальпации, не связанные с инфекцией, травмой и т. д. ; миалгии, слабость или болезненность при пальпации в мышцах нижних конечностей; развитие мононейропатии, множественной мононейропатии или полинейропатии; развитие АГ с уровнем диастолического давления более 90 мм рт. ст. ;
Классификационные критерии узелкового полиартериита Потеря массы тела после начала заболевания на 4 кг и более, не связанная с особенностями питания; сетчатое ливедо — пятнистые, сетчатые изменения рисунка кожи на конечностях и туловище; боль в яичках или их болезненность при пальпации, не связанные с инфекцией, травмой и т. д. ; миалгии, слабость или болезненность при пальпации в мышцах нижних конечностей; развитие мононейропатии, множественной мононейропатии или полинейропатии; развитие АГ с уровнем диастолического давления более 90 мм рт. ст. ;
 Классификационные критерии узелкового полиартериита повышение мочевины крови >40 мг% или креатинина крови >15 мг%, не связанное с дегидратацией или нарушением выделения мочи; инфицирование вирусом гепатита В (наличие HBs. Ag или антител к вирусу гепатита В в сыворотке крови); артериографические изменения (аневризмы или окклюзии висцеральных артерий), диагностируемые при ангиографии, не связанные с атеросклерозом, фибромышечной дисплазией и другими невоспалительными заболеваниями; гистологические изменения, свидетельствующие о присутствии гранулоцитов в стенке артерий, определяемые при биопсии Наличие трёх любых критериев и более позволяет поставить диагноз с чувствительностью 82, 2% и специфичностью 86, 6%
Классификационные критерии узелкового полиартериита повышение мочевины крови >40 мг% или креатинина крови >15 мг%, не связанное с дегидратацией или нарушением выделения мочи; инфицирование вирусом гепатита В (наличие HBs. Ag или антител к вирусу гепатита В в сыворотке крови); артериографические изменения (аневризмы или окклюзии висцеральных артерий), диагностируемые при ангиографии, не связанные с атеросклерозом, фибромышечной дисплазией и другими невоспалительными заболеваниями; гистологические изменения, свидетельствующие о присутствии гранулоцитов в стенке артерий, определяемые при биопсии Наличие трёх любых критериев и более позволяет поставить диагноз с чувствительностью 82, 2% и специфичностью 86, 6%
 Классификационные критерии гранулематоза Вегенера воспаление носа и полости рта, язвы в полости рта, гнойные или кровянистые выделения из носа; изменения в лёгких при рентгенологическом исследовании (узелки, инфильтраты или полости); микрогематурия (>5 эритроцитов в поле зрения) или скопления эритроцитов в осадке мочи; гранулематозное воспаление в стенке артерии или в периваскулярном и экс траваскулярном пространстве, определяемое при биопсии. Наличие у больного двух любых критериев и более позволяет поставить диагноз с чувствительностью 88% и специфичностью 92%.
Классификационные критерии гранулематоза Вегенера воспаление носа и полости рта, язвы в полости рта, гнойные или кровянистые выделения из носа; изменения в лёгких при рентгенологическом исследовании (узелки, инфильтраты или полости); микрогематурия (>5 эритроцитов в поле зрения) или скопления эритроцитов в осадке мочи; гранулематозное воспаление в стенке артерии или в периваскулярном и экс траваскулярном пространстве, определяемое при биопсии. Наличие у больного двух любых критериев и более позволяет поставить диагноз с чувствительностью 88% и специфичностью 92%.
 Классификационные критерии синдрома Чарджа Стросса астма (затруднение дыхания или диффузные хрипы при вдохе); эозинофилия >10%; аллергия в анамнезе: сезонная аллергия (аллергический ринит) или другие аллергические реакции (пищевая, контактная), за исключением лекарственной; мононейропатия, множественная мононейропатия или полинейропатия по типу перчаток или чулок; мигрирующие или транзиторные лёгочные инфильтраты, выявляемые при рентгенологическом исследовании; синусит (боли или рентгенологические изменения в области околоносовых пазух); скопление эозинофилов во внесосудистом пространстве, определяемое при биопсии Наличие у больного четырёх любых критериев и более позволяет поставить диагноз с чувствительностью 85% и специфичностью 99%
Классификационные критерии синдрома Чарджа Стросса астма (затруднение дыхания или диффузные хрипы при вдохе); эозинофилия >10%; аллергия в анамнезе: сезонная аллергия (аллергический ринит) или другие аллергические реакции (пищевая, контактная), за исключением лекарственной; мононейропатия, множественная мононейропатия или полинейропатия по типу перчаток или чулок; мигрирующие или транзиторные лёгочные инфильтраты, выявляемые при рентгенологическом исследовании; синусит (боли или рентгенологические изменения в области околоносовых пазух); скопление эозинофилов во внесосудистом пространстве, определяемое при биопсии Наличие у больного четырёх любых критериев и более позволяет поставить диагноз с чувствительностью 85% и специфичностью 99%
 Классификационные критерии пурпуры Шенлейна Геноха пальпируемая пурпура (слегка возвышающиеся геморрагические кожные изменения, не связанные с тромбоцитопенией); возраст моложе 20 лет в начале болезни; о диффузные боли в животе, усиливающиеся после приёма пищи, или ишемия кишечника (может возникнуть кишечное кровотечение); гистологические изменения в виде гранулоцитарной инфильтрации стенок артериол и венул, определяемой с помощью биопсии Наличие у больного двух любых критериев и более позволяет поставить диа гноз с чувствительностью 87, 1% и специфичностью 87, 7%
Классификационные критерии пурпуры Шенлейна Геноха пальпируемая пурпура (слегка возвышающиеся геморрагические кожные изменения, не связанные с тромбоцитопенией); возраст моложе 20 лет в начале болезни; о диффузные боли в животе, усиливающиеся после приёма пищи, или ишемия кишечника (может возникнуть кишечное кровотечение); гистологические изменения в виде гранулоцитарной инфильтрации стенок артериол и венул, определяемой с помощью биопсии Наличие у больного двух любых критериев и более позволяет поставить диа гноз с чувствительностью 87, 1% и специфичностью 87, 7%
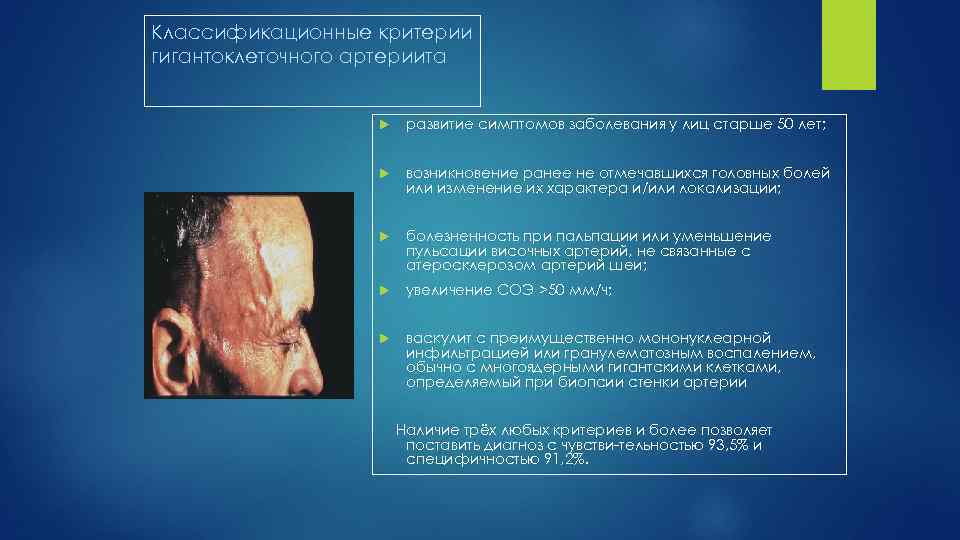 Классификационные критерии гигантоклеточного артериита развитие симптомов заболевания у лиц старше 50 лет; возникновение ранее не отмечавшихся головных болей или изменение их характера и/или локализации; болезненность при пальпации или уменьшение пульсации височных артерий, не связанные с атеросклерозом артерий шеи; увеличение СОЭ >50 мм/ч; васкулит с преимущественно мононуклеарной инфильтрацией или гранулематозным воспалением, обычно с многоядерными гигантскими клетками, определяемый при биопсии стенки артерии Наличие трёх любых критериев и более позволяет поставить диагноз с чувстви тельностью 93, 5% и специфичностью 91, 2%.
Классификационные критерии гигантоклеточного артериита развитие симптомов заболевания у лиц старше 50 лет; возникновение ранее не отмечавшихся головных болей или изменение их характера и/или локализации; болезненность при пальпации или уменьшение пульсации височных артерий, не связанные с атеросклерозом артерий шеи; увеличение СОЭ >50 мм/ч; васкулит с преимущественно мононуклеарной инфильтрацией или гранулематозным воспалением, обычно с многоядерными гигантскими клетками, определяемый при биопсии стенки артерии Наличие трёх любых критериев и более позволяет поставить диагноз с чувстви тельностью 93, 5% и специфичностью 91, 2%.
 Классификационные критерии артериита Такаясу начало заболевания в возрасте моложе 40 лет; перемежающаяся хромота нижних конечностей; снижение пульсации на одной или обеих плечевых артериях; разница систолического АД более 10 мм рт. ст. при его измерении на обеих плечевых артериях; наличие шума при аускультации над обеими подключичными артериями или брюшной аортой; изменения при ангиографии: сужение просвета или окклюзия аорты, её крупных ветвей в проксимальных отделах верхних и нижних конечностей, не связанное с атеросклерозом, фибромаскулярной дисплазией и др. (фокальные, сегментарные) Наличие трёх любых критериев и более позволяет поставить диагноз с чувствительностью 90, 5% и специфичностью 97, 8%
Классификационные критерии артериита Такаясу начало заболевания в возрасте моложе 40 лет; перемежающаяся хромота нижних конечностей; снижение пульсации на одной или обеих плечевых артериях; разница систолического АД более 10 мм рт. ст. при его измерении на обеих плечевых артериях; наличие шума при аускультации над обеими подключичными артериями или брюшной аортой; изменения при ангиографии: сужение просвета или окклюзия аорты, её крупных ветвей в проксимальных отделах верхних и нижних конечностей, не связанное с атеросклерозом, фибромаскулярной дисплазией и др. (фокальные, сегментарные) Наличие трёх любых критериев и более позволяет поставить диагноз с чувствительностью 90, 5% и специфичностью 97, 8%
 Рекомендуемое обследование в стационаре 1. Клиническое Оценка субъективных и объективных симптомов 2. Лабораторное Клинический анализ крови: нормохромная анемия, тромбоцитоз, нейтрофильный лейкоцитоз, повышение СОЭ. эозинофилия (Синдром Чарга Стросса )
Рекомендуемое обследование в стационаре 1. Клиническое Оценка субъективных и объективных симптомов 2. Лабораторное Клинический анализ крови: нормохромная анемия, тромбоцитоз, нейтрофильный лейкоцитоз, повышение СОЭ. эозинофилия (Синдром Чарга Стросса )
 Рекомендуемое обследование в стационаре Биохимический анализ крови: увеличение уровня СРБ (коррелирует с активностью заболевания) концентрация креатинина, печеночных ферментов и др Общий анализ мочи, функциональные пробы почек: диагностика патологии и функции почек Бактериологическое исследование крови и БАЛ: исключение инфекции
Рекомендуемое обследование в стационаре Биохимический анализ крови: увеличение уровня СРБ (коррелирует с активностью заболевания) концентрация креатинина, печеночных ферментов и др Общий анализ мочи, функциональные пробы почек: диагностика патологии и функции почек Бактериологическое исследование крови и БАЛ: исключение инфекции
 Серологическое исследование: маркеры вируса гепатита В и С, ВИЧ (при подозрении на узелковый полиартериит и криоглобулинемический васкулит), серологические тесты на сифилис Иммунологическое обследование: -АНФ, РФ (исключение системного ревматического заболевания) -АНЦА (подтверждение диагнозов гранулематоз Вегенера, микроскопический полиангиит, синдром Чарга Стросса)
Серологическое исследование: маркеры вируса гепатита В и С, ВИЧ (при подозрении на узелковый полиартериит и криоглобулинемический васкулит), серологические тесты на сифилис Иммунологическое обследование: -АНФ, РФ (исключение системного ревматического заболевания) -АНЦА (подтверждение диагнозов гранулематоз Вегенера, микроскопический полиангиит, синдром Чарга Стросса)
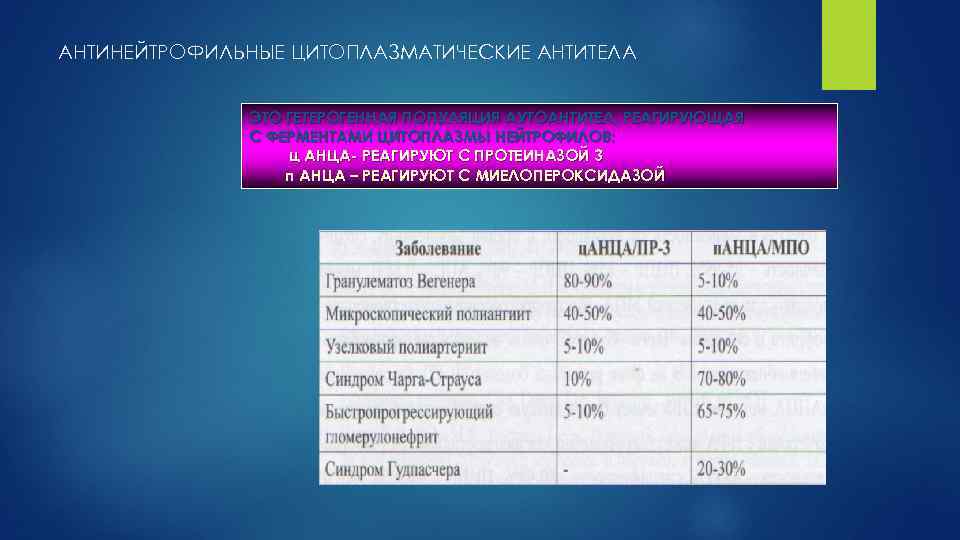 АНТИНЕЙТРОФИЛЬНЫЕ ЦИТОПЛАЗМАТИЧЕСКИЕ АНТИТЕЛА ЭТО ГЕТЕРОГЕННАЯ ПОПУЛЯЦИЯ АУТОАНТИТЕЛ, РЕАГИРУЮЩАЯ С ФЕРМЕНТАМИ ЦИТОПЛАЗМЫ НЕЙТРОФИЛОВ: ц АНЦА- РЕАГИРУЮТ С ПРОТЕИНАЗОЙ 3 п АНЦА – РЕАГИРУЮТ С МИЕЛОПЕРОКСИДАЗОЙ
АНТИНЕЙТРОФИЛЬНЫЕ ЦИТОПЛАЗМАТИЧЕСКИЕ АНТИТЕЛА ЭТО ГЕТЕРОГЕННАЯ ПОПУЛЯЦИЯ АУТОАНТИТЕЛ, РЕАГИРУЮЩАЯ С ФЕРМЕНТАМИ ЦИТОПЛАЗМЫ НЕЙТРОФИЛОВ: ц АНЦА- РЕАГИРУЮТ С ПРОТЕИНАЗОЙ 3 п АНЦА – РЕАГИРУЮТ С МИЕЛОПЕРОКСИДАЗОЙ
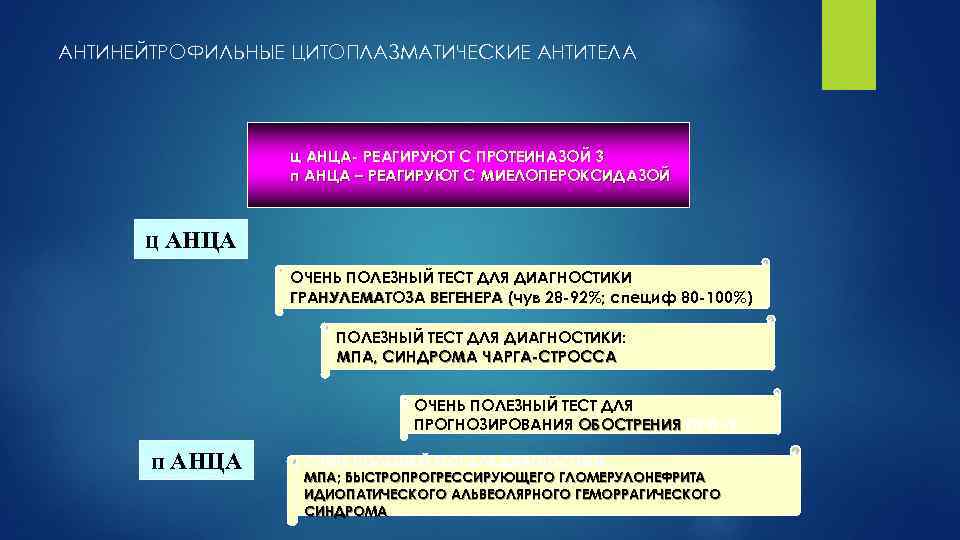 АНТИНЕЙТРОФИЛЬНЫЕ ЦИТОПЛАЗМАТИЧЕСКИЕ АНТИТЕЛА ц АНЦА- РЕАГИРУЮТ С ПРОТЕИНАЗОЙ 3 п АНЦА – РЕАГИРУЮТ С МИЕЛОПЕРОКСИДАЗОЙ ц АНЦА ОЧЕНЬ ПОЛЕЗНЫЙ ТЕСТ ДЛЯ ДИАГНОСТИКИ ГРАНУЛЕМАТОЗА ВЕГЕНЕРА (чув 28 -92%; специф 80 -100%) ПОЛЕЗНЫЙ ТЕСТ ДЛЯ ДИАГНОСТИКИ: МПА, СИНДРОМА ЧАРГА-СТРОССА ОЧЕНЬ ПОЛЕЗНЫЙ ТЕСТ ДЛЯ ПРОГНОЗИРОВАНИЯ ОБОСТРЕНИЯ ПРИ ГВ п АНЦА ОЧЕНЬ ПОЛЕЗНЫЙ ТЕСТ ДЛЯ ДИАГНОСТИКИ: МПА; БЫСТРОПРОГРЕССИРУЮЩЕГО ГЛОМЕРУЛОНЕФРИТА ИДИОПАТИЧЕСКОГО АЛЬВЕОЛЯРНОГО ГЕМОРРАГИЧЕСКОГО СИНДРОМА
АНТИНЕЙТРОФИЛЬНЫЕ ЦИТОПЛАЗМАТИЧЕСКИЕ АНТИТЕЛА ц АНЦА- РЕАГИРУЮТ С ПРОТЕИНАЗОЙ 3 п АНЦА – РЕАГИРУЮТ С МИЕЛОПЕРОКСИДАЗОЙ ц АНЦА ОЧЕНЬ ПОЛЕЗНЫЙ ТЕСТ ДЛЯ ДИАГНОСТИКИ ГРАНУЛЕМАТОЗА ВЕГЕНЕРА (чув 28 -92%; специф 80 -100%) ПОЛЕЗНЫЙ ТЕСТ ДЛЯ ДИАГНОСТИКИ: МПА, СИНДРОМА ЧАРГА-СТРОССА ОЧЕНЬ ПОЛЕЗНЫЙ ТЕСТ ДЛЯ ПРОГНОЗИРОВАНИЯ ОБОСТРЕНИЯ ПРИ ГВ п АНЦА ОЧЕНЬ ПОЛЕЗНЫЙ ТЕСТ ДЛЯ ДИАГНОСТИКИ: МПА; БЫСТРОПРОГРЕССИРУЮЩЕГО ГЛОМЕРУЛОНЕФРИТА ИДИОПАТИЧЕСКОГО АЛЬВЕОЛЯРНОГО ГЕМОРРАГИЧЕСКОГО СИНДРОМА
 -Криоглобулины (подтверждения диагноза криоглобулинемический васкулит) -Антитела к фосфолипидам ( исключение первичного антифосфолипидного синдрома) -а. БМК ( исключение синдрома Гудпасчера, для васкулитов не характерно обнаружение данных аутоантител) -Снижение концентрации компонентиов комплемента (криоглобулинепмический васкулит)
-Криоглобулины (подтверждения диагноза криоглобулинемический васкулит) -Антитела к фосфолипидам ( исключение первичного антифосфолипидного синдрома) -а. БМК ( исключение синдрома Гудпасчера, для васкулитов не характерно обнаружение данных аутоантител) -Снижение концентрации компонентиов комплемента (криоглобулинепмический васкулит)
 Морфологическое исследование Обязательный компонент постановки диагноза (диагностические критерий) при: узелковом полиартериите; гранулематозе Вегенера; микроскопическом полиартериите; синдроме Чарга Стросса; гигантоклеточном артериите
Морфологическое исследование Обязательный компонент постановки диагноза (диагностические критерий) при: узелковом полиартериите; гранулематозе Вегенера; микроскопическом полиартериите; синдроме Чарга Стросса; гигантоклеточном артериите
 Инструментальное обследование Ангиография: -узелковый полиартериит в случае невозможности провести биопсию или при получении неспецифических результатов; показана перед биопсией печени или почек для выявления микроаневризм, которые при проведении биопсии могут привести к кровотечению -артериит Такаясу, болезнь Бехчета, облитерирующий тромбангиит ( имеет важное значение как для подтверждения диагноза, так и для оценки динамики и распространения воспалительного процесса, прогноза болезни)
Инструментальное обследование Ангиография: -узелковый полиартериит в случае невозможности провести биопсию или при получении неспецифических результатов; показана перед биопсией печени или почек для выявления микроаневризм, которые при проведении биопсии могут привести к кровотечению -артериит Такаясу, болезнь Бехчета, облитерирующий тромбангиит ( имеет важное значение как для подтверждения диагноза, так и для оценки динамики и распространения воспалительного процесса, прогноза болезни)
 Инструментальное обследование Ультразвуковая доплерография: имеет важное значение для подтверждения диагноза, оценки распространения воспалительного процесса его активности, прогноза болезни при: - артериите Такаясу, - облитерирующем тромбангиите, - болезни Кавасаки, - болезни Бехчета; -диагностике легочной гипертензии R-графия легких: диагностика и дифференциальная диагностика патологии легких при: гранулематозе Вегенера, микроскопическом полиангиите, синдроме Чарга Стросса
Инструментальное обследование Ультразвуковая доплерография: имеет важное значение для подтверждения диагноза, оценки распространения воспалительного процесса его активности, прогноза болезни при: - артериите Такаясу, - облитерирующем тромбангиите, - болезни Кавасаки, - болезни Бехчета; -диагностике легочной гипертензии R-графия легких: диагностика и дифференциальная диагностика патологии легких при: гранулематозе Вегенера, микроскопическом полиангиите, синдроме Чарга Стросса
 КТ, КТВР, МРТ, КТ и МРТ ангиография определение локализации и характера процесса при: гранулематозе Вегенера, микроскопическом полиангиите, синдроме Чарга – Стросса, гигантоклеточном артериите, артериите Такаясу, болезни Бехчета и др Функциональные легочные тесты спирометрия, бодиплетизмография, исследование диффузионной способности легких – выявлени субклинического поражения легких: все формы васкулитов
КТ, КТВР, МРТ, КТ и МРТ ангиография определение локализации и характера процесса при: гранулематозе Вегенера, микроскопическом полиангиите, синдроме Чарга – Стросса, гигантоклеточном артериите, артериите Такаясу, болезни Бехчета и др Функциональные легочные тесты спирометрия, бодиплетизмография, исследование диффузионной способности легких – выявлени субклинического поражения легких: все формы васкулитов
 Бронхоскопия -диагностика субглоточного стеноза, диффузных альвеолярных геморрагий, проведение трансбронхиальной биопсии Бронхоальвеолярный лаваж диагностика диффузных альвеолярных геморрагий, синдрома Чарга – Стросса, оппортунистических инфекций
Бронхоскопия -диагностика субглоточного стеноза, диффузных альвеолярных геморрагий, проведение трансбронхиальной биопсии Бронхоальвеолярный лаваж диагностика диффузных альвеолярных геморрагий, синдрома Чарга – Стросса, оппортунистических инфекций
 Дифференциальная диагностика Клинические признаки, наблюдаемые при системных васкулитах, встречаются при: системных заболеваниях соединительной ткани (включая антифосфолипидный синдром); инфекциях (инфекционный эндокардит, сифилис, другие системные инфекции); опухолях (предсердная миксома, лимфопролиферативные опухоли и др. ); тяжелом атеросклеротическом поражении сосудов Системные васкулиты должны исключаться у всех больных с лихорадкой, похуданием и признаками полиорганного поражения (сосудистая пурпура, множественный мононеврит, мочевой синдром).
Дифференциальная диагностика Клинические признаки, наблюдаемые при системных васкулитах, встречаются при: системных заболеваниях соединительной ткани (включая антифосфолипидный синдром); инфекциях (инфекционный эндокардит, сифилис, другие системные инфекции); опухолях (предсердная миксома, лимфопролиферативные опухоли и др. ); тяжелом атеросклеротическом поражении сосудов Системные васкулиты должны исключаться у всех больных с лихорадкой, похуданием и признаками полиорганного поражения (сосудистая пурпура, множественный мононеврит, мочевой синдром).
 Дифференциальная диагностика Крупные артерии: фиброзно мышечная дисплазия радиационный фиброз нейрофиброматоз врожденная коарктация аорты Артерии среднего калибра синдром Элерса Данлоса IV типа синдром холестериновой эмболии Мелкие артерии грибковые аневризмы с эмболией синдром антифосфолипидных антител сепсис инфекционный эндокардит
Дифференциальная диагностика Крупные артерии: фиброзно мышечная дисплазия радиационный фиброз нейрофиброматоз врожденная коарктация аорты Артерии среднего калибра синдром Элерса Данлоса IV типа синдром холестериновой эмболии Мелкие артерии грибковые аневризмы с эмболией синдром антифосфолипидных антител сепсис инфекционный эндокардит
 Цели и этапы терапии васкулитов Цели терапии Достижение и поддержание ремиссии; Снижение риска обострений; Предотвращение необратимого поражения жизненно важных органов; Снижение риска развития побочных эффектов лекарственной терапии; Увеличение продолжительности жизни; Излечение? Этапы терапии • Индукция ремиссии 3 6 месяцев • Поддержание ремиссии 2 – 5 лет • Эскалационная терапия
Цели и этапы терапии васкулитов Цели терапии Достижение и поддержание ремиссии; Снижение риска обострений; Предотвращение необратимого поражения жизненно важных органов; Снижение риска развития побочных эффектов лекарственной терапии; Увеличение продолжительности жизни; Излечение? Этапы терапии • Индукция ремиссии 3 6 месяцев • Поддержание ремиссии 2 – 5 лет • Эскалационная терапия
 Основные группы лекарственных средств и др методов: глюкокортикоиды (ГК); цитостатики (циклофосфамид, метотрексат, азатиоприн); ГК+цитостатики; плазмаферез и введение внутривенного иммуноголобулина лефлунамид, мофетила микофеналат и/или биологические препараты (инфликсимаб, ритуксимаб и др. )
Основные группы лекарственных средств и др методов: глюкокортикоиды (ГК); цитостатики (циклофосфамид, метотрексат, азатиоприн); ГК+цитостатики; плазмаферез и введение внутривенного иммуноголобулина лефлунамид, мофетила микофеналат и/или биологические препараты (инфликсимаб, ритуксимаб и др. )
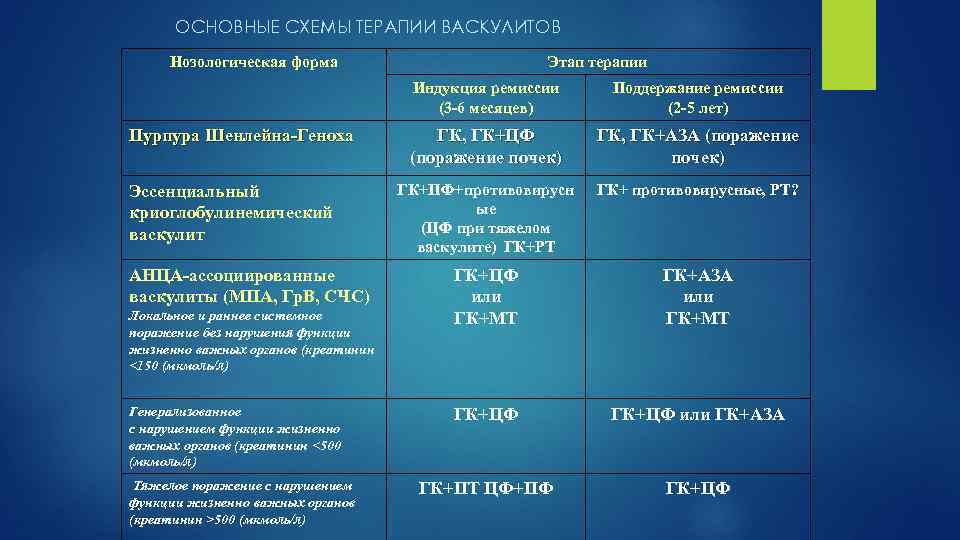 ОСНОВНЫЕ СХЕМЫ ТЕРАПИИ ВАСКУЛИТОВ Нозологическая форма Этап терапии Индукция ремиссии (3 -6 месяцев) Пурпура Шенлейна-Геноха Эссенциальный криоглобулинемический васкулит АНЦА-ассоциированные васкулиты (МПА, Гр. В, СЧС) Локальное и раннее системное поражение без нарушения функции жизненно важных органов (креатинин <150 (мкмоль/л) Генерализованное с нарушением функции жизненно важных органов (креатинин <500 (мкмоль/л) Тяжелое поражение с нарушением функции жизненно важных органов (креатинин >500 (мкмоль/л) Поддержание ремиссии (2 -5 лет) ГК, ГК+ЦФ (поражение почек) ГК, ГК+АЗА (поражение почек) ГК+ПФ+противовирусн ые (ЦФ при тяжелом васкулите) ГК+РТ ГК+ противовирусные, РТ? ГК+ЦФ или ГК+МТ ГК+АЗА или ГК+МТ ГК+ЦФ или ГК+АЗА ГК+ПТ ЦФ+ПФ ГК+ЦФ
ОСНОВНЫЕ СХЕМЫ ТЕРАПИИ ВАСКУЛИТОВ Нозологическая форма Этап терапии Индукция ремиссии (3 -6 месяцев) Пурпура Шенлейна-Геноха Эссенциальный криоглобулинемический васкулит АНЦА-ассоциированные васкулиты (МПА, Гр. В, СЧС) Локальное и раннее системное поражение без нарушения функции жизненно важных органов (креатинин <150 (мкмоль/л) Генерализованное с нарушением функции жизненно важных органов (креатинин <500 (мкмоль/л) Тяжелое поражение с нарушением функции жизненно важных органов (креатинин >500 (мкмоль/л) Поддержание ремиссии (2 -5 лет) ГК, ГК+ЦФ (поражение почек) ГК, ГК+АЗА (поражение почек) ГК+ПФ+противовирусн ые (ЦФ при тяжелом васкулите) ГК+РТ ГК+ противовирусные, РТ? ГК+ЦФ или ГК+МТ ГК+АЗА или ГК+МТ ГК+ЦФ или ГК+АЗА ГК+ПТ ЦФ+ПФ ГК+ЦФ
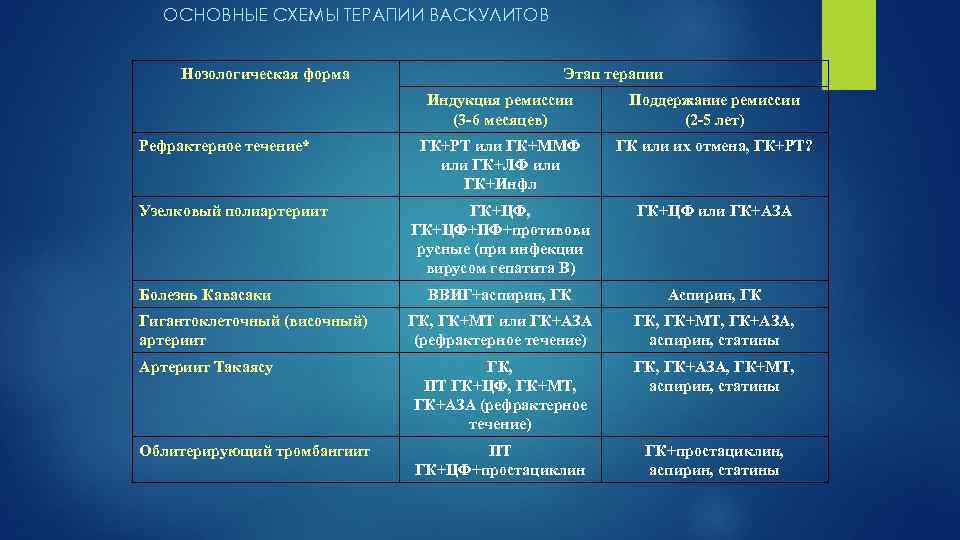 ОСНОВНЫЕ СХЕМЫ ТЕРАПИИ ВАСКУЛИТОВ Нозологическая форма Этап терапии Индукция ремиссии (3 -6 месяцев) Поддержание ремиссии (2 -5 лет) ГК+РТ или ГК+ММФ или ГК+ЛФ или ГК+Инфл ГК или их отмена, ГК+РТ? ГК+ЦФ, ГК+ЦФ+ПФ+противови русные (при инфекции вирусом гепатита В) ГК+ЦФ или ГК+АЗА ВВИГ+аспирин, ГК Аспирин, ГК ГК, ГК+МТ или ГК+АЗА (рефрактерное течение) ГК, ГК+МТ, ГК+АЗА, аспирин, статины Артериит Такаясу ГК, ПТ ГК+ЦФ, ГК+МТ, ГК+АЗА (рефрактерное течение) ГК, ГК+АЗА, ГК+МТ, аспирин, статины Облитерирующий тромбангиит ПТ ГК+ЦФ+простациклин ГК+простациклин, аспирин, статины Рефрактерное течение* Узелковый полиартериит Болезнь Кавасаки Гигантоклеточный (височный) артериит
ОСНОВНЫЕ СХЕМЫ ТЕРАПИИ ВАСКУЛИТОВ Нозологическая форма Этап терапии Индукция ремиссии (3 -6 месяцев) Поддержание ремиссии (2 -5 лет) ГК+РТ или ГК+ММФ или ГК+ЛФ или ГК+Инфл ГК или их отмена, ГК+РТ? ГК+ЦФ, ГК+ЦФ+ПФ+противови русные (при инфекции вирусом гепатита В) ГК+ЦФ или ГК+АЗА ВВИГ+аспирин, ГК Аспирин, ГК ГК, ГК+МТ или ГК+АЗА (рефрактерное течение) ГК, ГК+МТ, ГК+АЗА, аспирин, статины Артериит Такаясу ГК, ПТ ГК+ЦФ, ГК+МТ, ГК+АЗА (рефрактерное течение) ГК, ГК+АЗА, ГК+МТ, аспирин, статины Облитерирующий тромбангиит ПТ ГК+ЦФ+простациклин ГК+простациклин, аспирин, статины Рефрактерное течение* Узелковый полиартериит Болезнь Кавасаки Гигантоклеточный (височный) артериит
 Доза преднизолона: 1 мг/кг/сутки (не более 60 мг, а затем (через 7— 10 дней) 3 4 недели. После достижения эффекта дозу препарата постепенно уменьшают по 5 мг в 2 нед до поддерживающей (0, 15 0, 2 мг/кг/сутки), которая назначается от одного года до трех пяти лет. Глюкокортикоиды 2. Пульс-терапия ГК (метилпреднизолон) применяют: для индукции ремиссии при артериите Такаясу; гигантоклеточном артериите с поражением глаз; облитерирующем тромбангиите и/или у больных, рефрактерных к стандартной терапии и для подавления обострений заболевания (эскалационная терапия)
Доза преднизолона: 1 мг/кг/сутки (не более 60 мг, а затем (через 7— 10 дней) 3 4 недели. После достижения эффекта дозу препарата постепенно уменьшают по 5 мг в 2 нед до поддерживающей (0, 15 0, 2 мг/кг/сутки), которая назначается от одного года до трех пяти лет. Глюкокортикоиды 2. Пульс-терапия ГК (метилпреднизолон) применяют: для индукции ремиссии при артериите Такаясу; гигантоклеточном артериите с поражением глаз; облитерирующем тромбангиите и/или у больных, рефрактерных к стандартной терапии и для подавления обострений заболевания (эскалационная терапия)
 Для индукции ремиссии при генерализованном поражении, с вовлечением жизненноважных органов и нарушением их функции: системных некротизирующих васкулитах: (гранулематоз Вегенера, микроскопический полиартериит); Циклофосфамид узелковый полиартериит (при отсутствии маркеров репликации вируса гепатита В); тяжелых формах геморрагического васкулита синдроме Чарга – Стросса (АНЦА+), при быстропрогрессирующем поражении сосудов и почек, даже несмотря на хороший начальный клинический ответ на ГК
Для индукции ремиссии при генерализованном поражении, с вовлечением жизненноважных органов и нарушением их функции: системных некротизирующих васкулитах: (гранулематоз Вегенера, микроскопический полиартериит); Циклофосфамид узелковый полиартериит (при отсутствии маркеров репликации вируса гепатита В); тяжелых формах геморрагического васкулита синдроме Чарга – Стросса (АНЦА+), при быстропрогрессирующем поражении сосудов и почек, даже несмотря на хороший начальный клинический ответ на ГК
 Циклофосфамид Назначается в дозе 2 мг/кг/сутки per os (максимально 200 мг/сутки) или в виде пульс терапии (15 мг/кг) с интервалами между 3 первыми курсами 2 недели, затем – через 3 недели Через 3 месяца ремиссия достигается у 80% больных, а через 6 месяцев – у 90% При достижении ремиссии дозировку уменьшают до 1, 5 мг/кг/сутки. Длительность терапии – до 6 месяцев.
Циклофосфамид Назначается в дозе 2 мг/кг/сутки per os (максимально 200 мг/сутки) или в виде пульс терапии (15 мг/кг) с интервалами между 3 первыми курсами 2 недели, затем – через 3 недели Через 3 месяца ремиссия достигается у 80% больных, а через 6 месяцев – у 90% При достижении ремиссии дозировку уменьшают до 1, 5 мг/кг/сутки. Длительность терапии – до 6 месяцев.
 Для индукции ремиссии при АНЦА ассоциированных васкулитах без быстропрогрессирующего нефрита (креатинин менее 150 ммоль/л) и тяжелого поражения легких (локальная патология верхних дыхательных путей) 15 мг/нед. в сочетании с ГК Препарат назначается при рефрактерном течении артериита Такаясу и гигантоклеточного артериита (17, 5 мг/нед) в сочетании с небольшими дозами ГК Метотрексат
Для индукции ремиссии при АНЦА ассоциированных васкулитах без быстропрогрессирующего нефрита (креатинин менее 150 ммоль/л) и тяжелого поражения легких (локальная патология верхних дыхательных путей) 15 мг/нед. в сочетании с ГК Препарат назначается при рефрактерном течении артериита Такаясу и гигантоклеточного артериита (17, 5 мг/нед) в сочетании с небольшими дозами ГК Метотрексат
 Азатиоприн Для достижения ремиссии (доза 2 3 мг/кг/сутки) при рефрактерном течении гигантоклеточного артериита и артериита Такаясу при непереносимости метотрексата или циклофосфамида Препарат выбора для лечения болезни Кавасаки (позволяет предотвратить развитие осложнений заболевания, в первую очередь поражения коронарных артерий) При рефрактерном течении заболевания или когда не показаны цитостатические препараты: при инфекционных осложнениях, беременности, до и после хирургического вмешательства Внутривенный иммуноглобулин
Азатиоприн Для достижения ремиссии (доза 2 3 мг/кг/сутки) при рефрактерном течении гигантоклеточного артериита и артериита Такаясу при непереносимости метотрексата или циклофосфамида Препарат выбора для лечения болезни Кавасаки (позволяет предотвратить развитие осложнений заболевания, в первую очередь поражения коронарных артерий) При рефрактерном течении заболевания или когда не показаны цитостатические препараты: при инфекционных осложнениях, беременности, до и после хирургического вмешательства Внутривенный иммуноглобулин
 Плазмаферез • В составе комбинированной терапии при остром, прогрессирующем течении заболевания, проявляющемся быстропрогрессирующим нефритом (уровень креатинина более 500 мкмоль/л) и тяжелым васкулитом, включая диффузные альвеолярные геморрагии • Для лечения эссенциального криоглобулинемического васкулита и узелкового полиартериита, ассоциированного с вирусом гепатита В ( в сочетании с ГК ) ламивудин в дозе 100 мг/сутки (длительностью до 6 месяцев при наличии маркеров репликации вируса гепатита В или С) в сочетании с ГК и плазмаферезом При инфекции вирусом гепатита С при криоглобулиемическом васкулите комбинированную терапию дополняют рибавирином. Противовирусные препараты
Плазмаферез • В составе комбинированной терапии при остром, прогрессирующем течении заболевания, проявляющемся быстропрогрессирующим нефритом (уровень креатинина более 500 мкмоль/л) и тяжелым васкулитом, включая диффузные альвеолярные геморрагии • Для лечения эссенциального криоглобулинемического васкулита и узелкового полиартериита, ассоциированного с вирусом гепатита В ( в сочетании с ГК ) ламивудин в дозе 100 мг/сутки (длительностью до 6 месяцев при наличии маркеров репликации вируса гепатита В или С) в сочетании с ГК и плазмаферезом При инфекции вирусом гепатита С при криоглобулиемическом васкулите комбинированную терапию дополняют рибавирином. Противовирусные препараты
 Тяжелое течение васкулитов Некротизирующие васкулиты с нарушением функции жизненно важных органов (креатинин >500 мкмоль/л, диффузные альвеолярные геморрагии) требует проведения эскалационной терапии 7 10 процедур плазмафереза в течение 14 дней (удаление плазмы в объеме 60 мл/кг с замещением ее равным объемом 4, 5 5% ного человеческого альбумина) в сочетании с пульс терапией метилпреднизолоном циклофосфамидом (10 мг/кг/сутки) (15 мг/кг/сутки) и
Тяжелое течение васкулитов Некротизирующие васкулиты с нарушением функции жизненно важных органов (креатинин >500 мкмоль/л, диффузные альвеолярные геморрагии) требует проведения эскалационной терапии 7 10 процедур плазмафереза в течение 14 дней (удаление плазмы в объеме 60 мл/кг с замещением ее равным объемом 4, 5 5% ного человеческого альбумина) в сочетании с пульс терапией метилпреднизолоном циклофосфамидом (10 мг/кг/сутки) (15 мг/кг/сутки) и
 Поддержание ремиссии Для поддержания ремиссии обычно используют: азатиоприн +ГК; метотрексат + ГК
Поддержание ремиссии Для поддержания ремиссии обычно используют: азатиоприн +ГК; метотрексат + ГК
 Для поддержания ремиссии некротизирующих васкулитах: Азатиоприн при гранулематозе Вегенера; микроскопическом полиангиите при других формах васкулитов (после достижения ремиссии на фоне циклофосфамида) Оптимальная доза 2 1, 5 мг/кг/сутки. Метотрексат Для поддержания ремиссии при: АНЦА ассоциированных васкулитах без быстропрогрессирующего нефрита (креатинин менее 150 ммоль/л) и тяжелого поражения легких (локальная патология ВДП); при артериите Такаясу; гигантоклеточном артериите
Для поддержания ремиссии некротизирующих васкулитах: Азатиоприн при гранулематозе Вегенера; микроскопическом полиангиите при других формах васкулитов (после достижения ремиссии на фоне циклофосфамида) Оптимальная доза 2 1, 5 мг/кг/сутки. Метотрексат Для поддержания ремиссии при: АНЦА ассоциированных васкулитах без быстропрогрессирующего нефрита (креатинин менее 150 ммоль/л) и тяжелого поражения легких (локальная патология ВДП); при артериите Такаясу; гигантоклеточном артериите
 Мофетила микофеналат, лефлунамид+ГК (10 мг/сут) у больных с гранулематозом Вегенера при непереносимости или неэффективности азатиоприна или метотрексата Для подавления прогрессирования увеита при болезни Бехчета (5 мг/кг/день с последующим снижением до 2 мг/кг/день ) Для поддержания ремиссии при гранулематозе Вегенера при неэффективности других видов терапии Циклоспорин А Нефротоксичен !!!
Мофетила микофеналат, лефлунамид+ГК (10 мг/сут) у больных с гранулематозом Вегенера при непереносимости или неэффективности азатиоприна или метотрексата Для подавления прогрессирования увеита при болезни Бехчета (5 мг/кг/день с последующим снижением до 2 мг/кг/день ) Для поддержания ремиссии при гранулематозе Вегенера при неэффективности других видов терапии Циклоспорин А Нефротоксичен !!!
 n. Сульфаметоксазол /триметоприм Колхицин Аспирин Пентоксифиллин Для лечения гранулематоза Вегенера (в дозе 160/800 мг 2 раза в день) при ограниченных формах (поражение ЛОР органов) в период индукции ремиссии для профилактики инфекционных осложнений, вызываемых Pneumocystis jiroveci n При болезни Бехчета назначение колхицина (0, 5 1, 5 мг/сутки) уменьшает частоту и тяжесть обострений заболевания и его прогрессирование При артериите Такаясу и гигантоклеточном артериите в дозе (80 100 мг/сутки) для блокирования агрегации тромбоцитов и высвобождения из них веществ, стимулирующих пролиферацию интимы, совместно с назначением статинов Для лечения системных васкулитов при вазоспастическом и ишемическом синдромах, поражениях кожи и почек
n. Сульфаметоксазол /триметоприм Колхицин Аспирин Пентоксифиллин Для лечения гранулематоза Вегенера (в дозе 160/800 мг 2 раза в день) при ограниченных формах (поражение ЛОР органов) в период индукции ремиссии для профилактики инфекционных осложнений, вызываемых Pneumocystis jiroveci n При болезни Бехчета назначение колхицина (0, 5 1, 5 мг/сутки) уменьшает частоту и тяжесть обострений заболевания и его прогрессирование При артериите Такаясу и гигантоклеточном артериите в дозе (80 100 мг/сутки) для блокирования агрегации тромбоцитов и высвобождения из них веществ, стимулирующих пролиферацию интимы, совместно с назначением статинов Для лечения системных васкулитов при вазоспастическом и ишемическом синдромах, поражениях кожи и почек
 Рефрактерное течение васкулита
Рефрактерное течение васкулита
 При рефрактерном течении васкулита наряду с назначением мофетила микофеналата, лефлунамида применяют биологические препараты: антитимоцитарный глобулин; антитела к CDw 52; инфликсимаб; ритуксимаб (375 мг/м 2 – 4 раза еженедельно в сочетании с преднизолоном (1 мг/кг/сутки) – при АНЦА ассоциированном васкулите и эссенциальном криоглобулинемическом васкулите, ранее не отвечавших на другую терапию Обсуждается эффективность применения при синдроме Чарга – Стросса омализумаба, блокирующего связывание Ig. E с его рецепторами на мембране клеток.
При рефрактерном течении васкулита наряду с назначением мофетила микофеналата, лефлунамида применяют биологические препараты: антитимоцитарный глобулин; антитела к CDw 52; инфликсимаб; ритуксимаб (375 мг/м 2 – 4 раза еженедельно в сочетании с преднизолоном (1 мг/кг/сутки) – при АНЦА ассоциированном васкулите и эссенциальном криоглобулинемическом васкулите, ранее не отвечавших на другую терапию Обсуждается эффективность применения при синдроме Чарга – Стросса омализумаба, блокирующего связывание Ig. E с его рецепторами на мембране клеток.
 Хирургическое лечение При наличии критических, клинически значимых (регионарная ишемия) стенозов или окклюзий магистральных артерий при: атериите Такаясу; облитерирующем тромбангиите; При развитии необратимых (периферическая гангрена) изменений тканей; При критическом субглоточном стенозе при гранулематозе Вегенера Хронических гнойных синуситах с разрушением кости, носовой перегородки Выраженном фиброзе или полостях легких; Гигантских аневризмах крупных артерий
Хирургическое лечение При наличии критических, клинически значимых (регионарная ишемия) стенозов или окклюзий магистральных артерий при: атериите Такаясу; облитерирующем тромбангиите; При развитии необратимых (периферическая гангрена) изменений тканей; При критическом субглоточном стенозе при гранулематозе Вегенера Хронических гнойных синуситах с разрушением кости, носовой перегородки Выраженном фиброзе или полостях легких; Гигантских аневризмах крупных артерий


