Синтез фосфолипидов и холестерина. Транспорт липидов в крови.


















































15084-08_sintez_fl_i_khs_transport_lipidov.ppt
- Количество слайдов: 67
 Синтез фосфолипидов и холестерина. Транспорт липидов в крови. Тимин Олег Алексеевич Доцент кафедры биохимии и молекулярной и биологии ЛФ www.biokhimija.ru
Синтез фосфолипидов и холестерина. Транспорт липидов в крови. Тимин Олег Алексеевич Доцент кафедры биохимии и молекулярной и биологии ЛФ www.biokhimija.ru
 Обмен фосфолипидов
Обмен фосфолипидов
 Синтез липидов Этапы 1. Образование глицерол-3-фосфата из глюкозы. 2. Биосинтез фосфатидной кислоты. 3. Синтез триацилглицеролов. фосфолипидов.
Синтез липидов Этапы 1. Образование глицерол-3-фосфата из глюкозы. 2. Биосинтез фосфатидной кислоты. 3. Синтез триацилглицеролов. фосфолипидов.

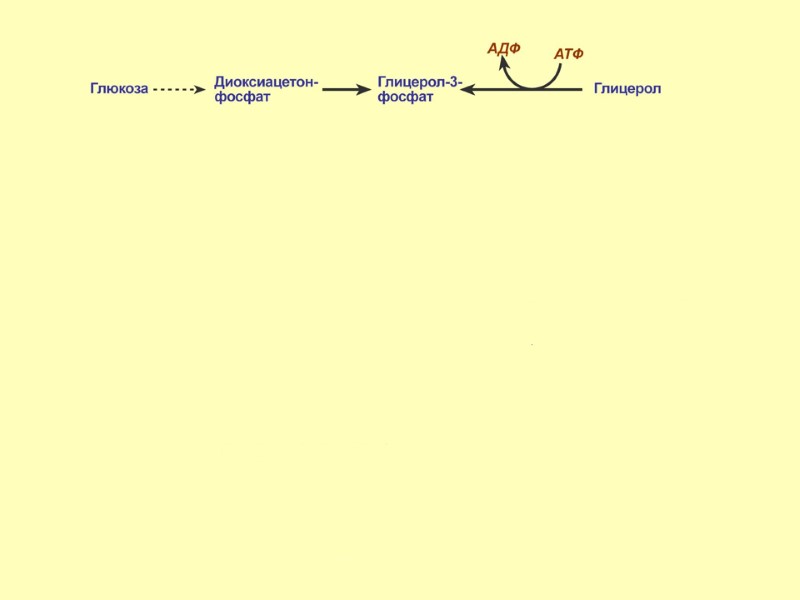
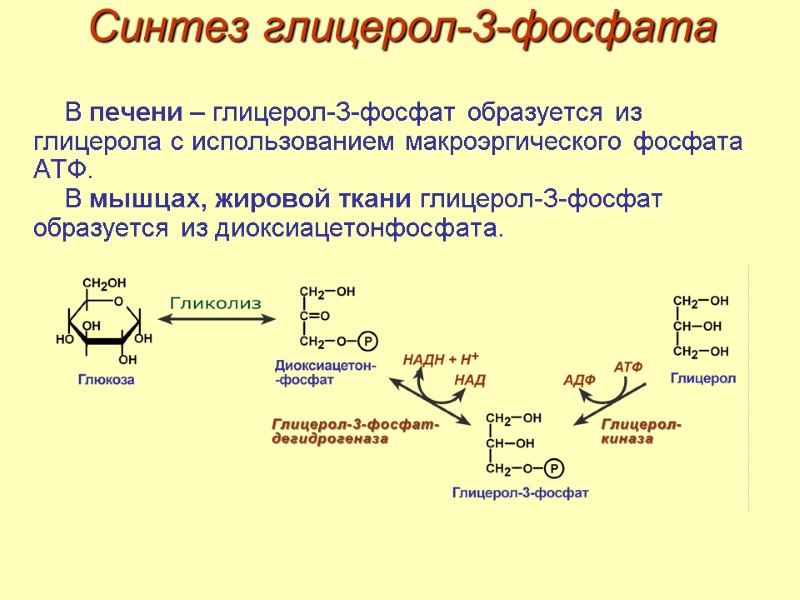
 Синтез глицерол-3-фосфата В печени – глицерол-3-фосфат образуется из глицерола с использованием макроэргического фосфата АТФ. В мышцах, жировой ткани глицерол-3-фосфат образуется из диоксиацетонфосфата.
Синтез глицерол-3-фосфата В печени – глицерол-3-фосфат образуется из глицерола с использованием макроэргического фосфата АТФ. В мышцах, жировой ткани глицерол-3-фосфат образуется из диоксиацетонфосфата.
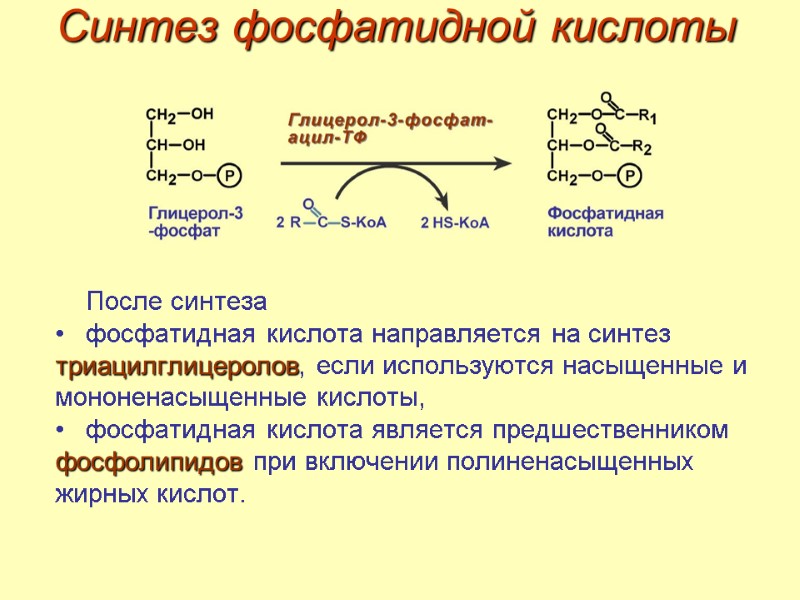
 Синтез фосфатидной кислоты После синтеза фосфатидная кислота направляется на синтез триацилглицеролов, если используются насыщенные и мононенасыщенные кислоты, фосфатидная кислота является предшественником фосфолипидов при включении полиненасыщенных жирных кислот.
Синтез фосфатидной кислоты После синтеза фосфатидная кислота направляется на синтез триацилглицеролов, если используются насыщенные и мононенасыщенные кислоты, фосфатидная кислота является предшественником фосфолипидов при включении полиненасыщенных жирных кислот.
 Синтез фосфолипидов - 1
Синтез фосфолипидов - 1
 Синтез фосфолипидов - 2
Синтез фосфолипидов - 2

 Липотропные вещества Все вещества, способствующие синтезу ФЛ и препятствующие синтезу ТАГ, называются липотропными факторами: Структурные компоненты фосфолипидов: холин, инозитол, полиеновые жирные кислоты. 2. Метионин. 3. Витамины пиридоксин (В6),цианкобаламин (В12) и фолиевая кислота.
Липотропные вещества Все вещества, способствующие синтезу ФЛ и препятствующие синтезу ТАГ, называются липотропными факторами: Структурные компоненты фосфолипидов: холин, инозитол, полиеновые жирные кислоты. 2. Метионин. 3. Витамины пиридоксин (В6),цианкобаламин (В12) и фолиевая кислота.
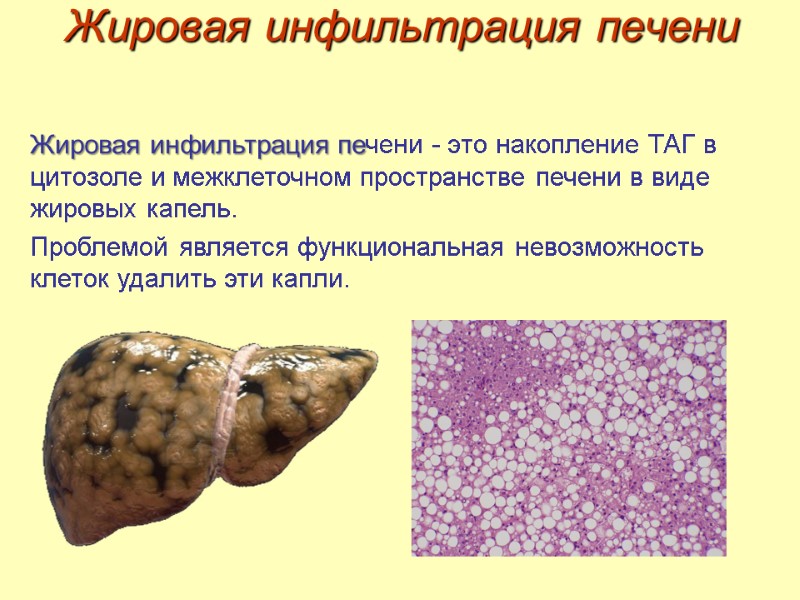
 Жировая инфильтрация печени Жировая инфильтрация печени - это накопление ТАГ в цитозоле и межклеточном пространстве печени в виде жировых капель. Проблемой является функциональная невозможность клеток удалить эти капли.
Жировая инфильтрация печени Жировая инфильтрация печени - это накопление ТАГ в цитозоле и межклеточном пространстве печени в виде жировых капель. Проблемой является функциональная невозможность клеток удалить эти капли.
 Жировая инфильтрация печени Причиной является метаболический блок синтеза ЛПОНП. Блок может возникнуть на разных уровнях синтеза: абсолютная недостаточность апобелков и фосфолипидов (пониженный синтез), относительная недостаточность апобелков и фосфолипидов (избыток ТАГ), блок сборки липопротеиновых частиц, нарушение секреции липопротеинов в кровь при патологии мембран гепатоцитов.
Жировая инфильтрация печени Причиной является метаболический блок синтеза ЛПОНП. Блок может возникнуть на разных уровнях синтеза: абсолютная недостаточность апобелков и фосфолипидов (пониженный синтез), относительная недостаточность апобелков и фосфолипидов (избыток ТАГ), блок сборки липопротеиновых частиц, нарушение секреции липопротеинов в кровь при патологии мембран гепатоцитов.
 Синтез холестерола
Синтез холестерола
 Холестерол Синтез de novo – 0,5-0,8 г/сут Пищевые продукты – 0,4 г/сут Фекалии – до 0,5 г/сут Слущивание эпителия, кожное сало – до 0,1 г/сут Желчные кислоты – до 0,5 г/сут Стероидные гормоны – до 0,1 г/сут
Холестерол Синтез de novo – 0,5-0,8 г/сут Пищевые продукты – 0,4 г/сут Фекалии – до 0,5 г/сут Слущивание эпителия, кожное сало – до 0,1 г/сут Желчные кислоты – до 0,5 г/сут Стероидные гормоны – до 0,1 г/сут
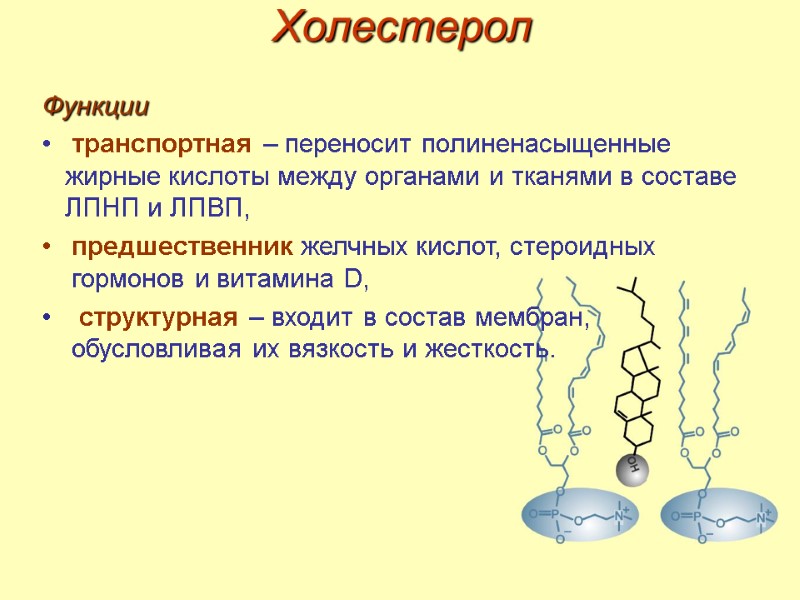
 Холестерол Функции транспортная – переносит полиненасыщенные жирные кислоты между органами и тканями в составе ЛПНП и ЛПВП, предшественник желчных кислот, стероидных гормонов и витамина D, структурная – входит в состав мембран, обусловливая их вязкость и жесткость.
Холестерол Функции транспортная – переносит полиненасыщенные жирные кислоты между органами и тканями в составе ЛПНП и ЛПВП, предшественник желчных кислот, стероидных гормонов и витамина D, структурная – входит в состав мембран, обусловливая их вязкость и жесткость.
 Холестерол 1. Быстро обменивающийся пул (в течение месяца) – холестерин печени, эпителия кишечника, плазмы (в составе ЛП) и других паренхиматозных органов (около 30 г от общего холестерина). 2. Медленно обменивающийся пул (в течение нескольких месяцев) – холестерин жировой ткани (около 50 г от общего количества холестерина. 3. Очень медленно обменивающийся пул (в течение года) – холестерин, который содержится в головном и спинном мозге, в соединительной ткани (около 60 г общего холестерина.
Холестерол 1. Быстро обменивающийся пул (в течение месяца) – холестерин печени, эпителия кишечника, плазмы (в составе ЛП) и других паренхиматозных органов (около 30 г от общего холестерина). 2. Медленно обменивающийся пул (в течение нескольких месяцев) – холестерин жировой ткани (около 50 г от общего количества холестерина. 3. Очень медленно обменивающийся пул (в течение года) – холестерин, который содержится в головном и спинном мозге, в соединительной ткани (около 60 г общего холестерина.
 Синтез холестерола
Синтез холестерола
 Регуляция синтеза Генетическая регуляция При посредничестве специального белка SREBP (sterol regulatory element-binding protein) происходит транскрипция гена ГМГ-SКоА-редуктазы ингибируется холестеролом, желчными кислотами (в печени), активируется инсулином.
Регуляция синтеза Генетическая регуляция При посредничестве специального белка SREBP (sterol regulatory element-binding protein) происходит транскрипция гена ГМГ-SКоА-редуктазы ингибируется холестеролом, желчными кислотами (в печени), активируется инсулином.
 Регуляция синтеза 2. Гормональная регуляция: активация - инсулин, подавление - глюкагон.
Регуляция синтеза 2. Гормональная регуляция: активация - инсулин, подавление - глюкагон.
 Транспорт липидов в крови
Транспорт липидов в крови
 Липопротеины Это белки, содержащие ковалентно связанные липиды. Также к ним относят надмолекулярные образования, выполняющие в крови транспортную функцию и состоящие из белков и молекул всех классов липидов. В каждом типе липопротеинов преобладают соответствующие ему белки (апобелки): типы А, В, С, D, Е.
Липопротеины Это белки, содержащие ковалентно связанные липиды. Также к ним относят надмолекулярные образования, выполняющие в крови транспортную функцию и состоящие из белков и молекул всех классов липидов. В каждом типе липопротеинов преобладают соответствующие ему белки (апобелки): типы А, В, С, D, Е.
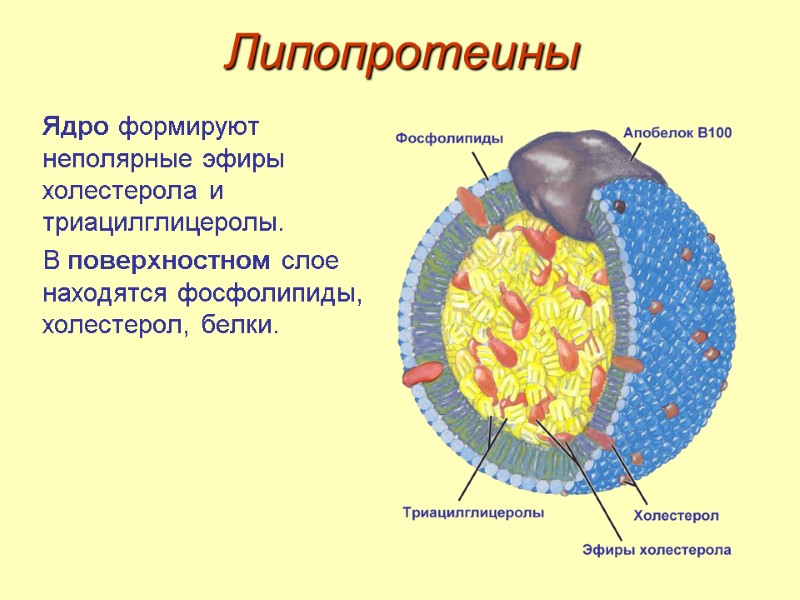
 Липопротеины Ядро формируют неполярные эфиры холестерола и триацилглицеролы. В поверхностном слое находятся фосфолипиды, холестерол, белки.
Липопротеины Ядро формируют неполярные эфиры холестерола и триацилглицеролы. В поверхностном слое находятся фосфолипиды, холестерол, белки.
 Липопротеины хиломикроны (ХМ), липопротеины высокой плотности (ЛПВП, -липопротеины, -ЛП), липопротеины низкой плотности (ЛПНП, -липопротеины, -ЛП), липопротеины очень низкой плотности (ЛПОНП, пре--липопротеины, пре--ЛП).
Липопротеины хиломикроны (ХМ), липопротеины высокой плотности (ЛПВП, -липопротеины, -ЛП), липопротеины низкой плотности (ЛПНП, -липопротеины, -ЛП), липопротеины очень низкой плотности (ЛПОНП, пре--липопротеины, пре--ЛП).
 Липопротеины Увеличение размера Снижение плотности Снижение доли белка Снижение доли фосфолипидов Увеличение количества триацилглицеролов
Липопротеины Увеличение размера Снижение плотности Снижение доли белка Снижение доли фосфолипидов Увеличение количества триацилглицеролов
 Функции липопротеинов Транспорт к клеткам тканей и органов жирных кислот в качестве энергетических субстратов и предшественников в синтезе биологически важных соединений, фосфолипидов в качестве мембранного материала, холестерола в качестве мембранного материала. 2. Удаление избытка холестерола с мембран клеток. 3. Транспорт жирорастворимых витаминов и, наряду с транспортными белками, некоторых стероидных гормонов.
Функции липопротеинов Транспорт к клеткам тканей и органов жирных кислот в качестве энергетических субстратов и предшественников в синтезе биологически важных соединений, фосфолипидов в качестве мембранного материала, холестерола в качестве мембранного материала. 2. Удаление избытка холестерола с мембран клеток. 3. Транспорт жирорастворимых витаминов и, наряду с транспортными белками, некоторых стероидных гормонов.
 Функции апобелков Структурная («стационарные» белки)– связывают липиды и формируют белок-липидные комплексы: апоВ-48 акцептируют ТАГ, апоВ-100 – акцептируют ТАГ и ЭХС, апоАI акцептируют ФЛ, апоА-IV – акцептируют ХС. 2. Кофакторная («динамические» белки) – апоС-II - кофактор гепаринзависимой ЛПЛ, апоС-III – кофактор печеночной ТАГ-липазы и ингибитор ЛПЛ, апоАI, апоАII и апоСI – кофакторы ЛХАТ, апоЕ – ингибитор липопротеинлипазы. 26
Функции апобелков Структурная («стационарные» белки)– связывают липиды и формируют белок-липидные комплексы: апоВ-48 акцептируют ТАГ, апоВ-100 – акцептируют ТАГ и ЭХС, апоАI акцептируют ФЛ, апоА-IV – акцептируют ХС. 2. Кофакторная («динамические» белки) – апоС-II - кофактор гепаринзависимой ЛПЛ, апоС-III – кофактор печеночной ТАГ-липазы и ингибитор ЛПЛ, апоАI, апоАII и апоСI – кофакторы ЛХАТ, апоЕ – ингибитор липопротеинлипазы. 26
 Функции апобелков 3. Векторная – белки-маркеры (стационарные) обеспечивают направленный транспорт липопротеинов: апоВ-48, апоВ-100 и апоАI – связываются с рецепторами клеток-мишеней, апоЕ обеспечивает взаимодействие векторных апобелков с рецепторами. 27
Функции апобелков 3. Векторная – белки-маркеры (стационарные) обеспечивают направленный транспорт липопротеинов: апоВ-48, апоВ-100 и апоАI – связываются с рецепторами клеток-мишеней, апоЕ обеспечивает взаимодействие векторных апобелков с рецепторами. 27
 1. Образование насцентных (первичных, незрелых) липопротеинов – являются продуктом ассоциации липидов и структурных апобелков. 2. Трансформация насцентных ЛП в плазменные (зрелые) ЛП – возникновение комплексов с динамическими (кофакторными) апобелками, и возможность активировать ферменты, осуществляющие их метаболизм в нужное время и в нужном месте. 28 Этапы метаболизма
1. Образование насцентных (первичных, незрелых) липопротеинов – являются продуктом ассоциации липидов и структурных апобелков. 2. Трансформация насцентных ЛП в плазменные (зрелые) ЛП – возникновение комплексов с динамическими (кофакторными) апобелками, и возможность активировать ферменты, осуществляющие их метаболизм в нужное время и в нужном месте. 28 Этапы метаболизма
 3. Ферментативная деградация плазменных ЛП с образованием ремнантных (остаточных) ЛП, т.е. изменение липидного состава и формирование иной конформации апобелков. При этом формируются лиганды узнавания, которые обеспечивают направлен-ный транспорт ЛП к соответствующим клеткам-мишеням. 4. Поглощение липопротеинов клетками тканей – рецептор-опосредованный эндоцитоз ремнантных ЛП (для ХМ, ЛПОНП, ЛПНП) и ЛПНП. 29 Этапы метаболизма
3. Ферментативная деградация плазменных ЛП с образованием ремнантных (остаточных) ЛП, т.е. изменение липидного состава и формирование иной конформации апобелков. При этом формируются лиганды узнавания, которые обеспечивают направлен-ный транспорт ЛП к соответствующим клеткам-мишеням. 4. Поглощение липопротеинов клетками тканей – рецептор-опосредованный эндоцитоз ремнантных ЛП (для ХМ, ЛПОНП, ЛПНП) и ЛПНП. 29 Этапы метаболизма
 Транспорт экзогенных и эндогенных триацилглицеролов
Транспорт экзогенных и эндогенных триацилглицеролов
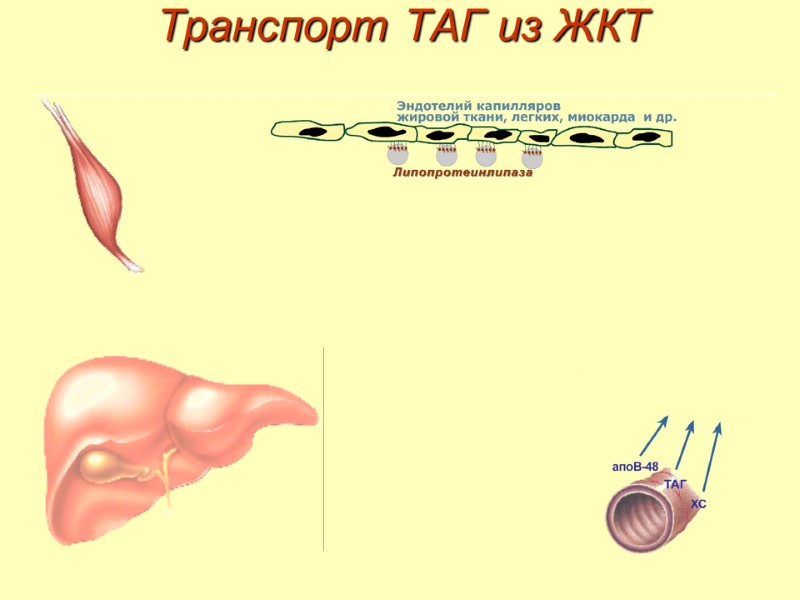
 Транспорт ТАГ из ЖКТ
Транспорт ТАГ из ЖКТ
 Транспорт ТАГ 1. Образование незрелых первичных ХМ в кишечнике. 2. Движение первичных ХМ через лимфатические протоки в кровь. 3. Созревание ХМ в плазме крови – получение белков апоС-II и апоЕ от ЛПВП. 4. Взаимодействие с липопротеинлипазой эндотелия и потеря большей части ТАГ. Образование остаточных ХМ. 5. Переход остаточных ХМ в гепатоциты и полный распад их структуры.
Транспорт ТАГ 1. Образование незрелых первичных ХМ в кишечнике. 2. Движение первичных ХМ через лимфатические протоки в кровь. 3. Созревание ХМ в плазме крови – получение белков апоС-II и апоЕ от ЛПВП. 4. Взаимодействие с липопротеинлипазой эндотелия и потеря большей части ТАГ. Образование остаточных ХМ. 5. Переход остаточных ХМ в гепатоциты и полный распад их структуры.
 Транспорт ТАГ из ЖКТ
Транспорт ТАГ из ЖКТ
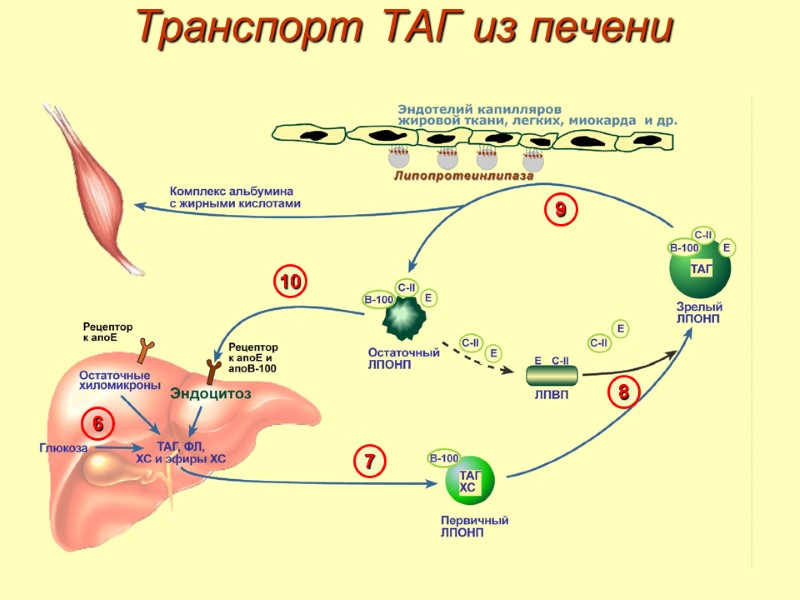
 Транспорт ТАГ из печени
Транспорт ТАГ из печени
 Транспорт ТАГ 6. Синтез ТАГ в печени из пищевой глюкозы и исполь-зование экзогенных ТАГ. 7. Образование первичных ЛПОНП в печени. 8. Созревание ЛПОНП в плазме крови – получение белков апоС-II и апоЕ от ЛПВП. 9. Взаимодействие с липопротеинлипазой эндотелия и потеря большей части ТАГ. Образование остаточных ЛПОНП (липопротеины промежуточной плотности, ЛППП). 10. Остаточные ЛПОНП переходят в гепатоциты и полностью распадаются, либо остаются в плазме крови. После воздействия на них печеночной ТАГ-липазы в синусоидах печени ЛПОНП превращаются в ЛПНП.
Транспорт ТАГ 6. Синтез ТАГ в печени из пищевой глюкозы и исполь-зование экзогенных ТАГ. 7. Образование первичных ЛПОНП в печени. 8. Созревание ЛПОНП в плазме крови – получение белков апоС-II и апоЕ от ЛПВП. 9. Взаимодействие с липопротеинлипазой эндотелия и потеря большей части ТАГ. Образование остаточных ЛПОНП (липопротеины промежуточной плотности, ЛППП). 10. Остаточные ЛПОНП переходят в гепатоциты и полностью распадаются, либо остаются в плазме крови. После воздействия на них печеночной ТАГ-липазы в синусоидах печени ЛПОНП превращаются в ЛПНП.
 Транспорт ТАГ из печени
Транспорт ТАГ из печени
 Нарушение транспорта триацилглицеролов
Нарушение транспорта триацилглицеролов
 Дислипопротеинемии Дислипопротеинемии – изменение нормального соотношения липопротеинов в плазме крови. Причины дислипопротеинемий: изменение активности ферментов обмена липопротеинов, снижение рецепции липопротеинов на клетках, нарушение синтеза апобелков.
Дислипопротеинемии Дислипопротеинемии – изменение нормального соотношения липопротеинов в плазме крови. Причины дислипопротеинемий: изменение активности ферментов обмена липопротеинов, снижение рецепции липопротеинов на клетках, нарушение синтеза апобелков.
 Гиперлипопротеинемии
Гиперлипопротеинемии
 Гиперлипопротеинемии
Гиперлипопротеинемии
 Гиперлипопротеинемии
Гиперлипопротеинемии
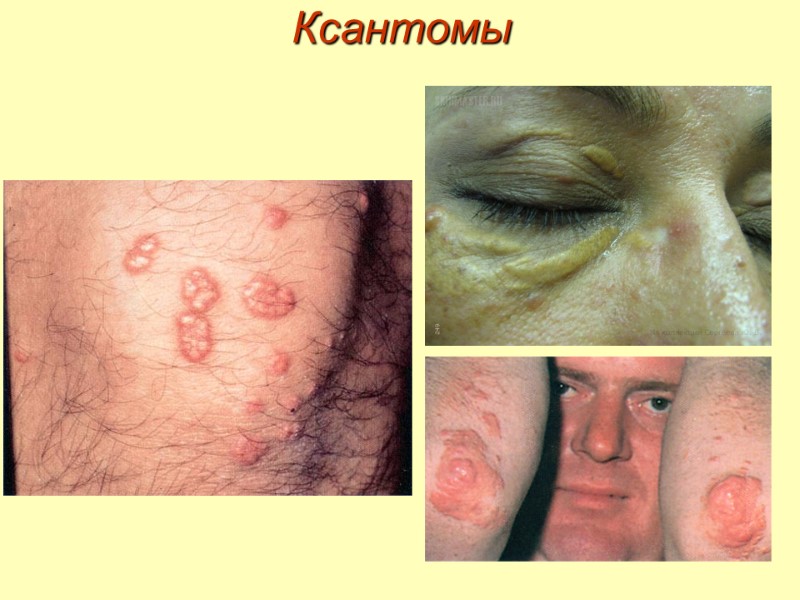
 Ксантомы
Ксантомы
 Гиперлипопротеинемии
Гиперлипопротеинемии
 Транспорт ТАГ из печени
Транспорт ТАГ из печени
 Транспорт холестерола
Транспорт холестерола
 Транспорт холестерола
Транспорт холестерола
 Транспорт холестерола
Транспорт холестерола
 Транспорт холестерола
Транспорт холестерола
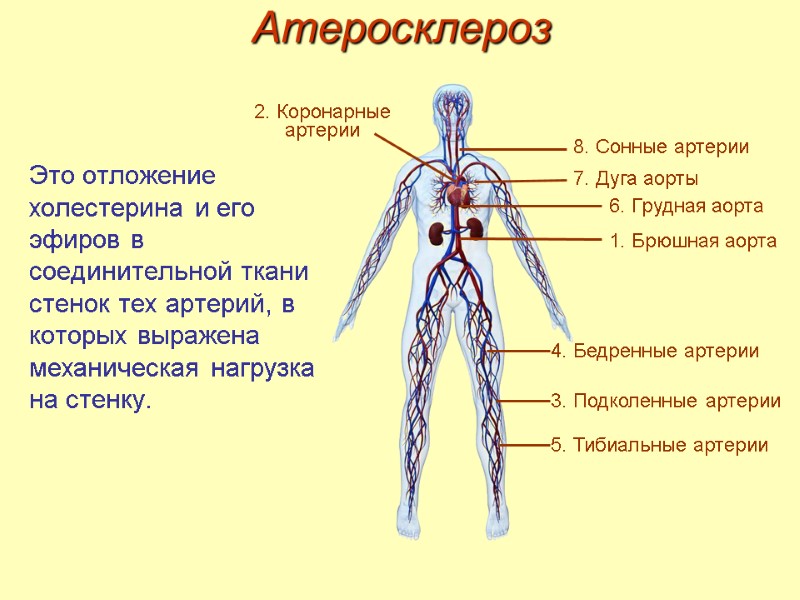
 Это отложение холестерина и его эфиров в соединительной ткани стенок тех артерий, в которых выражена механическая нагрузка на стенку. 8. Сонные артерии 2. Коронарные артерии 4. Бедренные артерии 3. Подколенные артерии 5. Тибиальные артерии 6. Грудная аорта 1. Брюшная аорта 7. Дуга аорты Атеросклероз
Это отложение холестерина и его эфиров в соединительной ткани стенок тех артерий, в которых выражена механическая нагрузка на стенку. 8. Сонные артерии 2. Коронарные артерии 4. Бедренные артерии 3. Подколенные артерии 5. Тибиальные артерии 6. Грудная аорта 1. Брюшная аорта 7. Дуга аорты Атеросклероз
 Теории атерогенеза В 1915 году Аничков выдвинул холестериновую теорию атеросклероза: «без холестерина нет атеросклероза». Работы 1920-40 г.г. подтвердили теорию Аничкова, показав корреляцию повышенного уровня холестерина в плазме крови с опасностью развития атеросклероза. В 1940-50 г.г. прошлого века после открытия липопротеинов было постулировано, что они участвуют в развитии атеросклероза.
Теории атерогенеза В 1915 году Аничков выдвинул холестериновую теорию атеросклероза: «без холестерина нет атеросклероза». Работы 1920-40 г.г. подтвердили теорию Аничкова, показав корреляцию повышенного уровня холестерина в плазме крови с опасностью развития атеросклероза. В 1940-50 г.г. прошлого века после открытия липопротеинов было постулировано, что они участвуют в развитии атеросклероза.
 Теории атерогенеза 1960-70 г.г. – ЛПНП и ЛПОНП являются атерогенными, а ЛПВП – антиатерогенными и защищают организм от атеросклеротического процесса. 1980-90 г.г. – модифицированные ЛПНП и ЛПОНП, а также независимая от них фракция ЛП(а), ответственны за развитие атеросклероза. 1990-2000 г.г. – причина атеросклероза – структурная и/или функциональная блокада апоВ-100-рецепторного эндоцитоза ЛПНП.
Теории атерогенеза 1960-70 г.г. – ЛПНП и ЛПОНП являются атерогенными, а ЛПВП – антиатерогенными и защищают организм от атеросклеротического процесса. 1980-90 г.г. – модифицированные ЛПНП и ЛПОНП, а также независимая от них фракция ЛП(а), ответственны за развитие атеросклероза. 1990-2000 г.г. – причина атеросклероза – структурная и/или функциональная блокада апоВ-100-рецепторного эндоцитоза ЛПНП.
 Атеросклероз Факторы риска курение, пожилой возраст, мужской пол (избыток андрогенов), генетическая предрасположенность, ожирение, малоподвижный образ жизни, дефицит эстрогенов (менопауза), высокое потребление углеводов и жиров, высокий уровень ТАГ в плазме крови.
Атеросклероз Факторы риска курение, пожилой возраст, мужской пол (избыток андрогенов), генетическая предрасположенность, ожирение, малоподвижный образ жизни, дефицит эстрогенов (менопауза), высокое потребление углеводов и жиров, высокий уровень ТАГ в плазме крови.
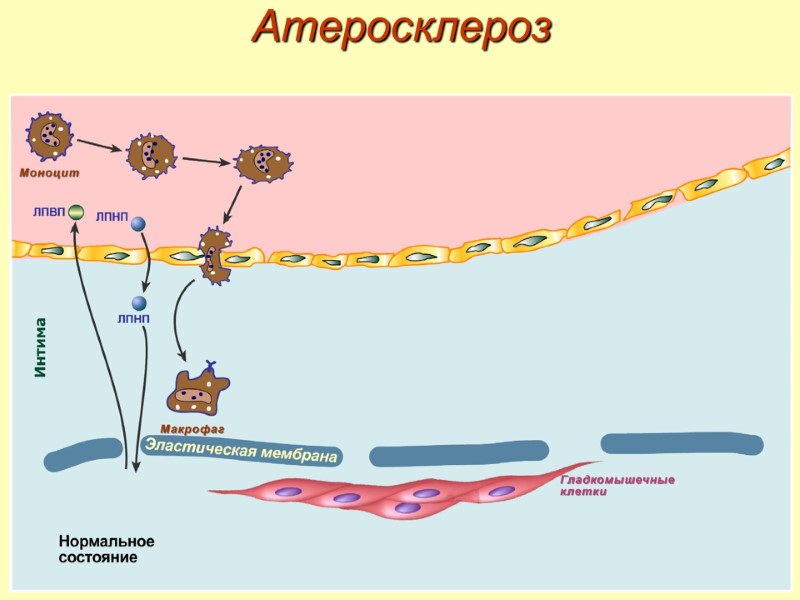
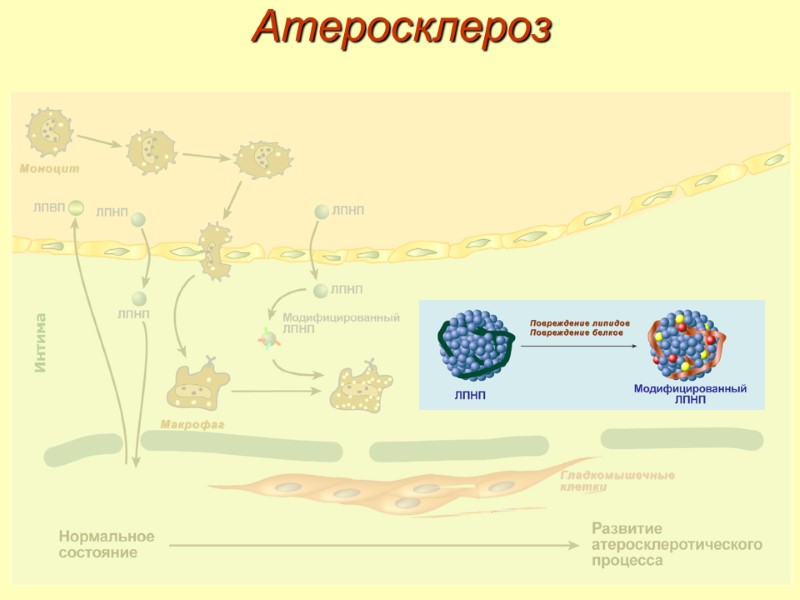
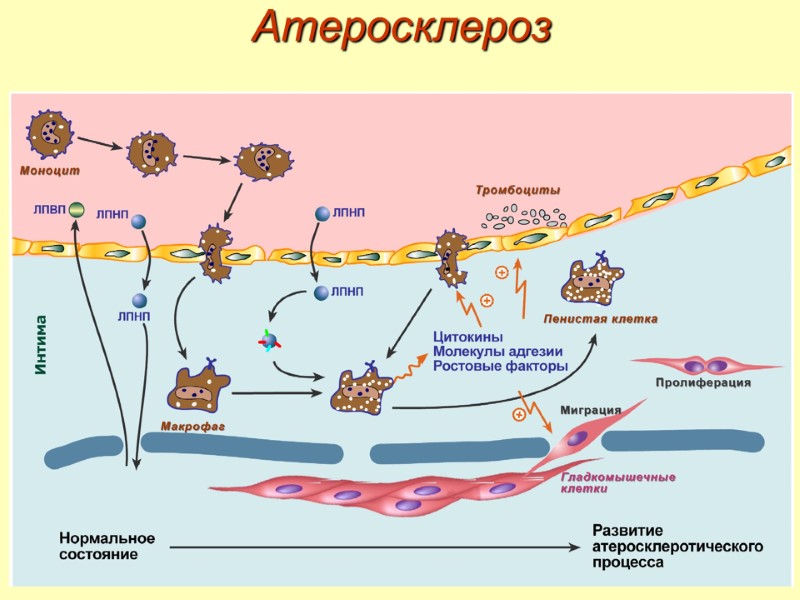
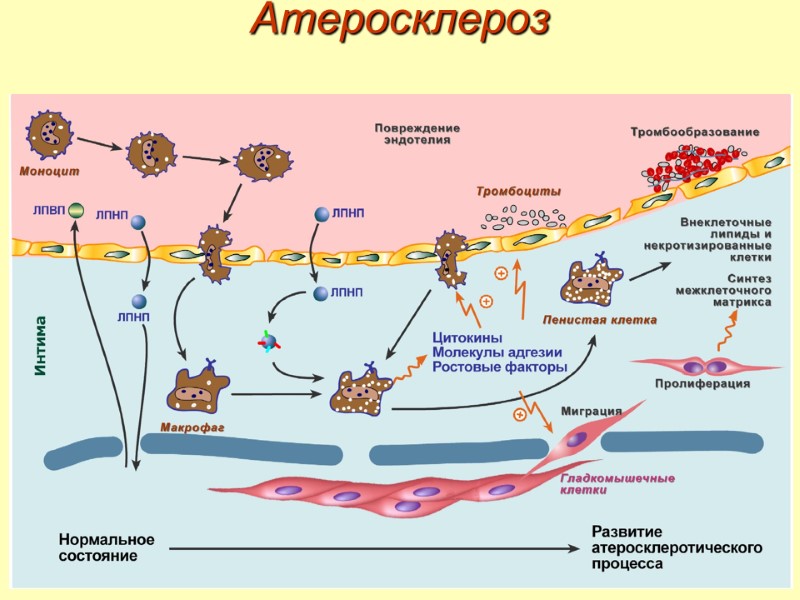
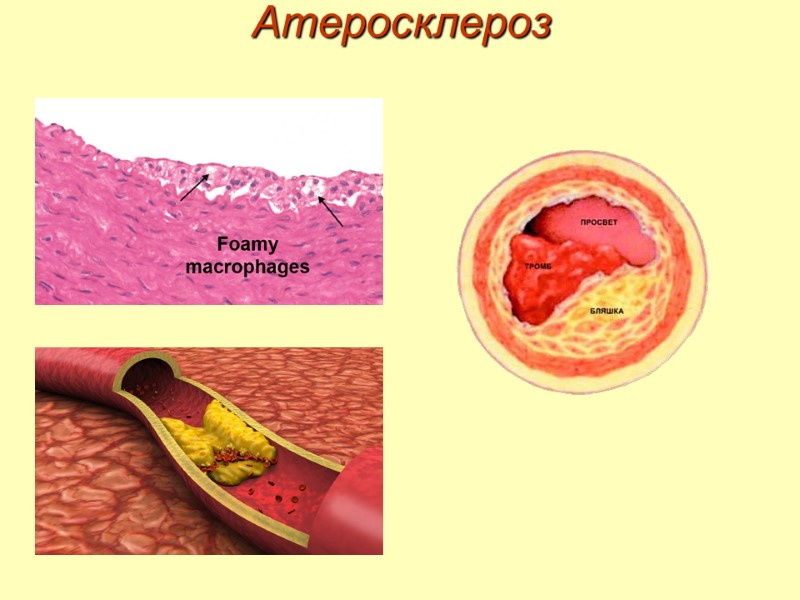
 Атеросклероз Этапы развития: 1. Повреждение эндотелия – появляются зоны разрыхления и истончения, что приводит к повышенной проницаемости и клейкости. 2. Стадия начальных изменений – выработка макрофагами медиаторов воспаления, факторов роста и цитокинов. 3. Стадия поздних изменений – патологические изменения интимы и инкапсуляция зоны воспаления. 4. Стадия осложнений – кальцификация бляшки, тромбоз сосуда, разрыв сосуда.
Атеросклероз Этапы развития: 1. Повреждение эндотелия – появляются зоны разрыхления и истончения, что приводит к повышенной проницаемости и клейкости. 2. Стадия начальных изменений – выработка макрофагами медиаторов воспаления, факторов роста и цитокинов. 3. Стадия поздних изменений – патологические изменения интимы и инкапсуляция зоны воспаления. 4. Стадия осложнений – кальцификация бляшки, тромбоз сосуда, разрыв сосуда.
 Атеросклероз
Атеросклероз
 Атеросклероз
Атеросклероз
 Атеросклероз
Атеросклероз
 Атеросклероз
Атеросклероз
 Атеросклероз
Атеросклероз
 Атеросклероз Основы лечения В лечении атеросклероза обязательно должны быть две составляющие: диета и медикаменты. Целью лечения является снижение концентрации общего ХС плазмы, ХС ЛПНП и ЛПОНП, повышение концентрации ЛПВП.
Атеросклероз Основы лечения В лечении атеросклероза обязательно должны быть две составляющие: диета и медикаменты. Целью лечения является снижение концентрации общего ХС плазмы, ХС ЛПНП и ЛПОНП, повышение концентрации ЛПВП.
 Атеросклероз Диета 1. Жиры пищи должны включать равные доли насыщенных, мононенасыщенных и полиненасыщенных жиров. Доля жидких жиров, содержащих ПНЖК, должна быть не менее 30% от всех жиров. 2. Потребление высоких количеств овощей, содержащих целлюлозу (капуста, морковь, свекла) для усиления перистальтики кишечника, стимуляции желчеотделения и адсорбции ХС. 3. Умеренная физическая нагрузка
Атеросклероз Диета 1. Жиры пищи должны включать равные доли насыщенных, мононенасыщенных и полиненасыщенных жиров. Доля жидких жиров, содержащих ПНЖК, должна быть не менее 30% от всех жиров. 2. Потребление высоких количеств овощей, содержащих целлюлозу (капуста, морковь, свекла) для усиления перистальтики кишечника, стимуляции желчеотделения и адсорбции ХС. 3. Умеренная физическая нагрузка
 Атеросклероз Лекарства 1. Ингибирование ГМГ-S‑КоА-редуктазы – статины (ловастатин, флувастатин), 2. Подавление всасывания ХС в желудочно-кишечном тракте – анионообменные смолы (Холестирамин, Холестид, Questran). 3. Снижение синтеза ЛПОНП и ЛПНП – препараты никотиновой кислоты подавляют мобилизацию жирных кислот из депо, снижая синтез ЛПОНП в печени и образование из них ЛПНП в крови.
Атеросклероз Лекарства 1. Ингибирование ГМГ-S‑КоА-редуктазы – статины (ловастатин, флувастатин), 2. Подавление всасывания ХС в желудочно-кишечном тракте – анионообменные смолы (Холестирамин, Холестид, Questran). 3. Снижение синтеза ЛПОНП и ЛПНП – препараты никотиновой кислоты подавляют мобилизацию жирных кислот из депо, снижая синтез ЛПОНП в печени и образование из них ЛПНП в крови.
 Атеросклероз 4. Активация липопротеинлипазы – фибраты (клофибрат и т.п.), ускоряют катаболизм ЛПОНП и хиломикронов, что повышает переход холестерола из них в ЛПВП и его эвакуацию в печень. 5. Повышение концентрации ЛПВП в плазме – препараты ‑6 и ‑3 жирных кислот (Линетол, Эссенциале, Омеганол и т.п.). 6. Стимулирование желчеотделения – целлюлоза, Эссенциале, лецитин.
Атеросклероз 4. Активация липопротеинлипазы – фибраты (клофибрат и т.п.), ускоряют катаболизм ЛПОНП и хиломикронов, что повышает переход холестерола из них в ЛПВП и его эвакуацию в печень. 5. Повышение концентрации ЛПВП в плазме – препараты ‑6 и ‑3 жирных кислот (Линетол, Эссенциале, Омеганол и т.п.). 6. Стимулирование желчеотделения – целлюлоза, Эссенциале, лецитин.
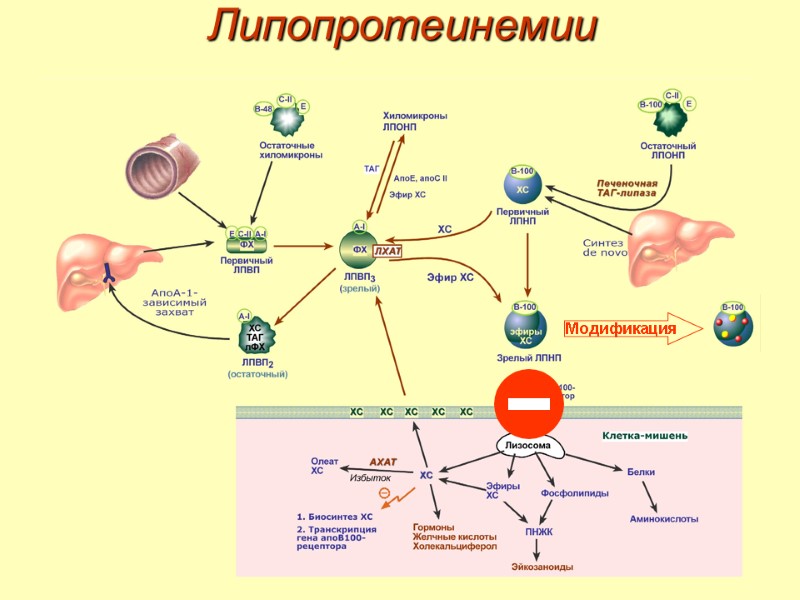
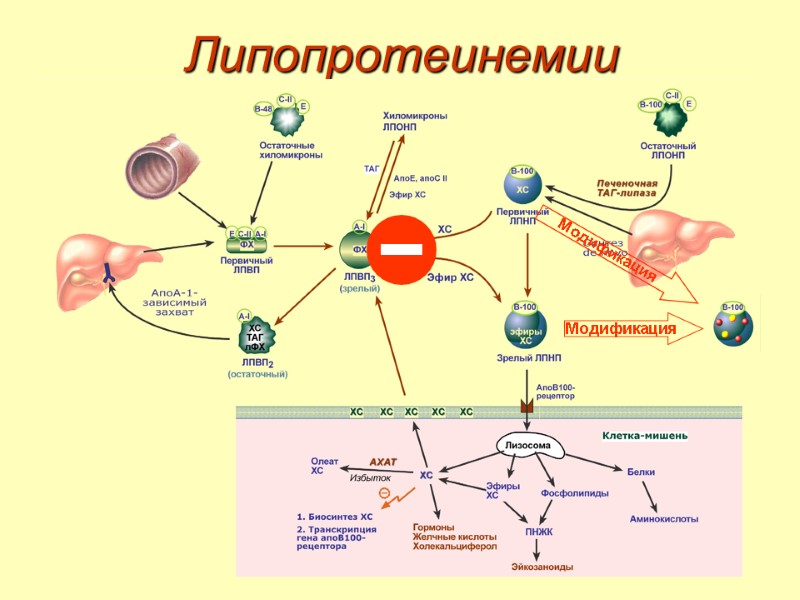
 Липопротеинемии
Липопротеинемии
 Липопротеинемии
Липопротеинемии
 Липопротеинемии
Липопротеинемии
 Липопротеинемии
Липопротеинемии
 Спасибо за внимание
Спасибо за внимание

