4 лек.русс.pptx
- Количество слайдов: 15

«Синдромы заболеваний соединительной ткани»

Системные заболевания соединительной ткани, или диффузные заболевания соединительной ткани, — группа заболеваний, характеризующихся системным типом воспаления различных органов и систем, сочетающиеся с развитием аутоиммунных и иммунокомплексных процессов, а также избыточным фиброзообразованием. Группа системных заболеваний соединительной ткани включает в себя следующие заболевания: • системная красная волчанка; • системная склеродермия; • диффузный фасциит; • дерматомиозит (полимиозит) идиопатический; • болезнь (синдром) Шегрена; • смешанное заболевание соединительной ткани (синдром Шарпа); • ревматическая полимиалгия; • рецидивирующий полихондрит; • рецидивирующий панникулит (болезнь Вебера—Крисчена).

Этиология системных заболеваний соединительной ткани рассматривается с позиций мультифакторной концепции аутоиммунитета, согласно которой развитие этих болезней обусловлено взаимодействием инфекционных, генетических, эндокринных и внешнесредовых факторов (то есть генетическая предрасположенность + внешнесредовые факторы, такие как стресс, инфекция, переохлаждение, инсоляция, травма, а также действие половых гормонов, в основном женских, беременность, аборты — системные заболевания соединительной ткани). Чаще всего внешнесредовые факторы либо обостряют скрыто протекающую болезнь, либо являются, при наличии генетической предрасположенности, пусковыми моментами возникновения системных заболеваний соединительной ткани. До сих пор ведутся поиски конкретных инфекционных этиологических факторов, в первую очередь вирусных. Возможно, что происходит еще внутриутробное инфицирование, об этом свидетельствуют эксперименты на мышах. В настоящее время накоплены косвенные данные о возможной роли хронической вирусной инфекции. Изучается роль пикорнавирусов при полимиозите, РНК-содержащих вирусов — при кори, краснухе, парагриппе, паротите, системной красной волчанке, а также ДНК-содержащих герпетических вирусов — Эпштейна—Барр цитомегаловируса, вируса простого герпеса.

Ревматоидный артрит- хроническое системное воспалительное заболевание соединительной ткани с прогрессирующим поражением суставов, а также других органов: почек, сердца, легких, глаз, мышц, периферических нервов. Рецидивирующий полиартрит с припухлостью и болями в суставах постепенно приводит к их деформации и ограничению подвижности, инвалидизации больных. Ревматоидный артрит наблюдается примерно у 1 -2% населения, чаще всего у женщин. Распространенность этого заболевания увеличивается с возрастом.

Этиология и патогенез. Причина заболевания остается невыясненной, однако не исключает инфекционную этиологию или какое- либо другое воздействие, ведущее к появлению реакции гиперчувствительности с аутоиммунным механизмом. Доказательствами этиологической роли инфекции при ревматоидном артрите считают обнаружение на ранних стадиях болезни в синовиальной оболочке вирусоподобных частиц и развитие полиартрита при ряде вирусных и других инфекционных заболеваний. Тем не менее, прямых доказательств инфекционной этиологии заболевания не существует. Среди факторов, провоцирующих начало заболевания, известны эмоциональный стресс, травматическое повреждение. В происхождении болезни определенную роль отводят наследственности, на что указывает более частое обнаружение у больных ревматоидном артритом некоторых Аг системы НLA. Воспалительная реакция в области суставов начинается с усиления местного кровотока. При этом клетки иммунной системы и АТ, доставляемые током крови в ткани- мишени, реагируют с Аг, вызывая Продукты этого взаимодействия стимулирует синтез лимфокинов и цитокинов, провоцируя дальнейшую миграцию клеток воспаления из крови в ткани- мишени, и поддерживают воспалительный процесс. Разрушение суставного хряща происходит главным образом за счет распространения воспалительной грануляционной ткани (паннуса) на соседние участки хряща и кости с возникновением эрозий, внутрисуставных сращений и впоследствии анкилоза. Остеопороз, подвывихи и изменения внутрисуставного давления приводят к деформации сустава. Внесуставные системные проявления болезни развиваются в основном вследствие отложения иммунных комплексов в стенках сосудов.

ПАТОГЕНЕЗ: Поступление в организм антигена Развитие местной иммунной реакции с образованием аггрегированных иммуноглобулинов (преимущественно Ig. G-класса), к Fc-рецепторам при этом образуются аутоантитела, называемые ревматоидными факторами. Аутоантитела могут формировать иммунные комплексы. Иммунные комплексы, попадая в синовиальную жидкость, фагоцитируются нейтрофилами, которые в процессе фагоцитоза разрушаются. В результате выделяются различные лизосомальные ферменты, способные активировать медиаторы воспаления — кинины, простагландины, компоненты комплемента, обладающие анафилактогенными, цитотоксическими и хемотаксическими свойствами. Последнее способствует притоку большого числа нейтрофилов в полость сустава, что усиливает накопление в ней медиаторов воспаления. В самой синовиальной оболочке концентрируются активированные лимфоциты, которые в процессе кооперативного иммунного ответа выделяют различные лимфокины, оказывающие повреждающее действие на ткани сустава и способствующие формированию гранулем (ревматоидных узелков). Поражение других органов и систем

Клинические проявления. Течение ревматоидного артрита- длительное волнообразное с периодами ремиссий и более или менее выраженных обострений. Для начала заболевания характерно появление признаков полиартрита (чаще всего поражаются проксимальные мелкие суставы кистей и стоп) и лихорадки. В клинической картине заболевания доминирует суставной синдром, но поскольку ревматоидный артрит- системное заболевание, у многих больных возникают различные внесуставные проявления, некоторые из которых наблюдаются уже в дебюте заболевания и могут превалировать в клинической картине болезни. К внесуставным проявлением ревматоидного артрита, которые обычно отражают активность болезни, относят общие неспецифические симптомы- лихорадку, снижение массы тела, анемию, лимфаденопатию, выраженность которых соответствует тяжести течения болезни, а также ревматоидные узелки, поражение сердца, легких, почек, глаз. Поражение суставов. Во время обострение заболевания возникают припухлость и болезненность суставов (интенсивность болей возрастает во второй половине ночи и утром), ограничение их подвижности. Поражаются преимущественно мелкие суставы кистей и стоп (чаще всего проксимальные межфаланговые, пястно- фаланговые, плюсно- нефаланговые ), что приводит к значительным структурным изменениям костно- суставного аппарата и атрофии межкостных мышц. В патологический процесс также могут вовлекаться такие крупные суставы, как лучезапястные, голеностопные и коленные, а при прогрессировании заболевания- практически все суставы с развитием деформации, тугоподвижности и анкилозов. Характерный признак- скованность в суставах по утрам, продолжающаяся менее 1 часа, усиливающаяся при обострении заболевания и уменьшающаяся под действием соответствующих лекарственных препаратов.

Внесуставные проявления. Важным симптомом считают обнаружение подкожных ревматоидных узелков различной величины, локализующихся на разгибательных поверхностях (чаще всего в области локтевых суставов). Поражение сердца прежде всего характеризуется нарушением сердечной проводимости , реже- эндокардитом с возможным формированием порока сердца (недостаточность митрального клапана), перикардитом. Возможно развитие фиброзирующего альвеолита с рентгенологической картиной «сотового легкого» , характеризующегося дыхательной недостаточностью рестриктивного типа. В рамках полисерозита возникает плеврит, протекающий с образованием спаек и выпота. Поражение почек характеризуется развитием амилоидоза или гломерулонефрита с возникновением протеинурии, гематурии и нефротического синдрома. Прогрессирование процесса приводит к ХПН. Следует иметь в виду возможность лекарственного поражения почек.

Поражение глаз проявляется признаками кератита, конъюнктивита , а также эписклерита. Возможно поражение периферической нервной системы с умеренными расстройствами болевой чувствительности. У ¼ больных наблюдают лимфаденопатию (иногда значительную). Сочетание артрита с лимфаденопатией, спленомегалией и лейкопенией выделяют в синдром Фелти - один из вариантов ревматоидного артрита. Поражение мышц проявляется мышечной слабостью, обычно связанной с мышечной атрофией, возникающей на фоне воспаления суставов или периферической нефропатии. Выраженная атрофия межкостных мышц в сочетании с резкой деформацией суставов создает типичный вид кистей при ревматоидном артрите.

Диагностика ревматоидного артрита. Американская ревматологическая ассоциация в 1987 г. Предложила следующие диагностические критерии ревматоидного артрита. Утренняя скованность в суставах, сохраняющаяся по крайней мере в течение 1 ч. Хронический (более 6 нед) артрит трех суставов и более. Артрит суставов кистей. Симметричность артрита. Ревматоидные узелки. Выявление ревматоидного фактора в сыворотке крови. Типичные рентгенологические признаки, которые обязательно включают околосуставной остеопороз. В диагностике ревматоидного артрита имеет значение тщательное общеклиническое изучение больного (особенности суставного синдрома, внесуставных системных проявлений, рентгенологические признаки, данные лабораторных исследований). При исследовании крови часто определяют гипохромную анемию, нейтрофильный лейкоцитоз, увеличение СОЭ и повышение уровня показателей, отражающих воспалительный процесс. Диагностическое значение имеет также обнаружение ревматоидного фактора в крови. Рентгенография суставов позволяет выявить характерные изменения: эрозивный артрит с развитием краевых эрозий (узур), остеопороз последующим сужением суставной щели, подвывихов суставов, сгибательные контрактуры, костные анкилозы. Обычно рентгенологические изменения появляются лишь через несколько месяцев от начало заболевания.
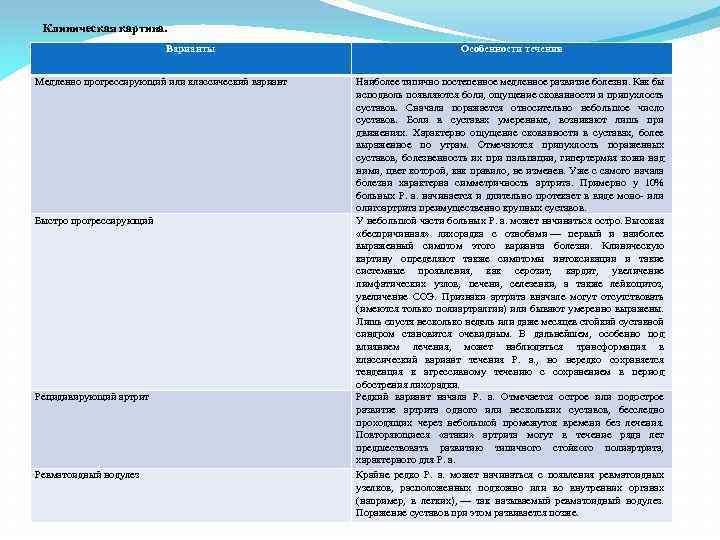
Клиническая картина. Варианты Медленно прогрессирующий или классический вариант Быстро прогрессирующий Рецидивирующий артрит Ревматоидный нодулез Особенности течения Наиболее типично постепенное медленное развитие болезни. Как бы исподволь появляются боли, ощущение скованности и припухлость суставов. Сначала поражается относительно небольшое число суставов. Боли в суставах умеренные, возникают лишь при движениях. Характерно ощущение скованности в суставах, более выраженное по утрам. Отмечаются припухлость пораженных суставов, болезненность их при пальпации, гипертермия кожи над ними, цвет которой, как правило, не изменен. Уже с самого начала болезни характерна симметричность артрита. Примерно у 10% больных Р. а. начинается и длительно протекает в виде моно- или олигоартрита преимущественно крупных суставов. У небольшой части больных Р. а. может начинаться остро. Высокая «беспричинная» лихорадка с ознобами — первый и наиболее выраженный симптом этого варианта болезни. Клиническую картину определяют также симптомы интоксикации и такие системные проявления, как серозит, кардит, увеличение лимфатических узлов, печени, селезенки, а также лейкоцитоз, увеличение СОЭ. Признаки артрита вначале могут отсутствовать (имеются только полиартралгии) или бывают умеренно выражены. Лишь спустя несколько недель или даже месяцев стойкий суставной синдром становится очевидным. В дальнейшем, особенно под влиянием лечения, может наблюдаться трансформация в классический вариант течения Р. а. , но нередко сохраняется тенденция к агрессивному течению с сохранением в период обострения лихорадки. Редкий вариант начала Р. а. Отмечается острое или подострое развитие артрита одного или нескольких суставов, бесследно проходящих через небольшой промежуток времени без лечения. Повторяющиеся «атаки» артрита могут в течение ряда лет предшествовать развитию типичного стойкого полиартрита, характерного для Р. а. Крайне редко Р. а. может начинаться с появления ревматоидных узелков, расположенных подкожно или во внутренних органах (например, в легких), — так называемый ревматоидный нодулез. Поражение суставов при этом развивается позже.

Характерные поражения внутренних органов: Суставной синдром Поражение сухожилий и изменения мышц составляет основу клинической картины. В патологический процесс могут быть вовлечены практически любые суставы, а также околосуставные ткани (связки, сухожилия, мышцы и др. ). Наиболее характерна для Р. а. тенденция к развитию эрозивного полиартрита с симметричным поражением суставов и их деформацией. Типичными для Р. а. считаются артрит проксимальных межфаланговых суставов, в результате которого пальцы приобретают веретенообразную форму, и воспаление пястно-фаланговых суставов. Часто отмечается воспаление лучезапястных, запястных и межзапястных суставов. Одним из ранних симптомов Р. а. является уменьшение массы межкостных мышц на тыле кисти, обусловленное снижением их функциональной активности, реже миозитом. играют ведущую роль в формировании стойких деформаций кистей: латеральное отклонение пальцев, деформации пальца типа «пуговичной петли» (сгибательная контрактура проксимального и переразгибание дистального межфаланговых суставов) или «шеи лебедя» (сгибательная контрактура дистального и переразгибание проксимального межфаланговых суставов). Эти деформации встречаются почти исключительно при Р. а. и определяют понятие «ревматоидная кисть» . В области локтевых суставов могут обнаруживаться ревматоидные узелки. Наиболее часто они располагаются в области локтевого отростка и проксимальной части локтевой кости. Узелки обычно безболезненны, умеренно плотные, небольших размеров.

Артрит плюснефаланговых суставов Поражение коленных суставов почти постоянно встречается при Р. а. Следствием стойкого артрита этих суставов являются молоточковидная деформация пальцев, подвывих головок плюсневых костей по направлению к подошве стоп, отклонение пальцев кнаружи. В результате этих изменений формируется плоскостопие, возникают болезненные «натоптыши» , hallux valgus и бурсит в области I плюснефалангового сустава. Комплекс этих изменений принято называть «ревматоидной стопой» . Часто наблюдается артрит голеностопных суставов, который может привести к варусной деформации стопы. При поражении коленных суставов рано начинается атрофия четырехглавой мышцы бедра. У ряда больных явная деформация сустава может быть связана не с выпотом в его полость, а с утолщением периартикулярных тканей. Фиброзные изменения суставной капсулы, сухожилий мышц, прикрепляющихся в области коленного сустава, могут приводить к развитию сгибательных контрактур. Иногда синовиальная жидкость скапливается преимущественно в задних отделах сустава — развивается киста Бейкера, достигающая подчас больших размеров.

Поражение позвоночника Полиневропатия Боль, ощущение скованности в шейном отделе позвоночника — частые жалобы больных Р. а. Редкой особенностью поражения шейного отдела позвоночника при Р. а. является развитие подвывиха в атлантоосевом сочленении из-за размягчения и истончения поперечной связки атланта. Подвывихи других шейных позвонков (чаще CIII—CIV) могут приводить к травматизации спинного мозга, что проявляется в легких случаях лишь утомляемостью при ходьбе, парестезиями, а в выраженных — нарушениями чувствительности и двигательными расстройствами, вплоть до тетраплегии. — проявление васкулита сосудов, питающих периферические нервы. Характерно поражение дистальных отделов нервных стволов, чаще всего малоберцового нерва, с развитием нарушений чувствительности. Больных беспокоят онемение, жжение, зябкость в дистальных отделах конечностей. Отмечаются болезненность при пальпации не только пораженных суставов, но и тканей, расположенных в отдалении от них, снижение или повышение чувствительности в зоне поражения нервов. Реже возникают двигательные расстройства. Как правило, полиневропатия наблюдается у больных серопозитивным Р. а. одновременно с наличием подкожных ревматоидных белков.

Ревматоидное поражение почек (гломерулонефрит) встречается реже. чем амилоидоз и лекарственные нефропатии, и характеризуется умеренными протеинурией и микрогематурией. Другие поражения Нарушение подвижности и боли в тазобедренном суставе при Р. а. иногда связаны с асептическим некрозом головки бедренной кости, возникающим обычно на фоне длительного лечения кортикостероидами. Относительно редко наблюдается артрит грудиноключичных и височнонижнечелюстных суставов. Поражение суставов черпаловидных хрящей может приводить к охриплости голоса, а поражение сочленений слуховых косточек — к снижению слуха. При Р. а. могут развиваться подвывихи суставов, сгибательные контрактуры, костный анкилоз (чаще в межзапястных, лучезапястных, реже в проксимальных межфаланговых суставах и суставах стоп).
4 лек.русс.pptx