Дисфагия, рвота, , диарея.ppt
- Количество слайдов: 77
 Синдромы дисфагии, рвоты, диареи
Синдромы дисфагии, рвоты, диареи
 ► Дисфагия – затрудненное глотание, является симптомом заболеваний верхнего отдела желудочно кишечного тракта и нервной системы. Дисфагия является причиной 3– 4 % обращений к врачам общей медицинской практики и 10 % обращений к гастроэнтерологу. У 25 % больных она имеет функциональную основу, а в остальных случаях — органическую природу. Каждый 10 й случай дисфагии обусловлен состояниями, требующими хирургического вмешательства.
► Дисфагия – затрудненное глотание, является симптомом заболеваний верхнего отдела желудочно кишечного тракта и нервной системы. Дисфагия является причиной 3– 4 % обращений к врачам общей медицинской практики и 10 % обращений к гастроэнтерологу. У 25 % больных она имеет функциональную основу, а в остальных случаях — органическую природу. Каждый 10 й случай дисфагии обусловлен состояниями, требующими хирургического вмешательства.
 Причины дисфагии ► В зависимости от вызывавшей ее причины, дисфагия может быть: Истинной; Функциональной, когда механических препятствий процессу глотания нет, а есть лишь расстройства нервной системы; Вызванной органическими поражениями, когда имеются заболевания верхнего отдела ЖКТ или соседних с ним органов, препятствующие прохождению пищевого комка. Наиболее частой причиной дисфагии являются именно заболевания пищевода, создающие механические препятствия продвижению пищевого комка. Такое состояние называется дисфагией пищевода.
Причины дисфагии ► В зависимости от вызывавшей ее причины, дисфагия может быть: Истинной; Функциональной, когда механических препятствий процессу глотания нет, а есть лишь расстройства нервной системы; Вызванной органическими поражениями, когда имеются заболевания верхнего отдела ЖКТ или соседних с ним органов, препятствующие прохождению пищевого комка. Наиболее частой причиной дисфагии являются именно заболевания пищевода, создающие механические препятствия продвижению пищевого комка. Такое состояние называется дисфагией пищевода.
 ► Причины дисфагии пищевода следующие: язва пищевода, эзофагит (воспаление слизистой оболочки пищевода), стриктура пищевода – рубцовое посттравматическое сужение пищевода, опухоль пищевода. ► Кроме того, причиной дисфагии могут быть заболевания соседних с пищеводом органов, при которых происходит его сдавление. Например, грыжа пищеводного отдела диафрагмы, узловой зоб, аневризма аорты, опухоль средостения и т. п.
► Причины дисфагии пищевода следующие: язва пищевода, эзофагит (воспаление слизистой оболочки пищевода), стриктура пищевода – рубцовое посттравматическое сужение пищевода, опухоль пищевода. ► Кроме того, причиной дисфагии могут быть заболевания соседних с пищеводом органов, при которых происходит его сдавление. Например, грыжа пищеводного отдела диафрагмы, узловой зоб, аневризма аорты, опухоль средостения и т. п.
 Симптомы дисфагии ► Истинная дисфагия, нарушение собственно глотания, то есть продвижения пищевого комка из полости рта в глотку, возникает при поражении нервных центров, управляющих актом глотания, в результате чего этот слаженный процесс дисбалансируется, и содержимое пищевого комка при попытке его проглотить попадает не в пищевод, а в дыхательные пути – носоглотку, гортань, трахею. В результате происходит спазм дыхательных путей, вплоть до удушья, возникает сильный рефлекторный кашель.
Симптомы дисфагии ► Истинная дисфагия, нарушение собственно глотания, то есть продвижения пищевого комка из полости рта в глотку, возникает при поражении нервных центров, управляющих актом глотания, в результате чего этот слаженный процесс дисбалансируется, и содержимое пищевого комка при попытке его проглотить попадает не в пищевод, а в дыхательные пути – носоглотку, гортань, трахею. В результате происходит спазм дыхательных путей, вплоть до удушья, возникает сильный рефлекторный кашель.
 ► Функциональная дисфагия возникает при функциональных расстройствах нервной системы – повышенной возбудимости, неврозах и т. п. В этом случае симптомы дисфагии проявляются эпизодически, как правило, их провоцирует какой либо один или несколько видов пищи (твердая, жидкая, острая и т. д). При этом пищевой комок обычно не попадает в дыхательные пути, но глотание затруднено, и продвижение его по пищеводу сопровождается неприятными и болезненными ощущениями.
► Функциональная дисфагия возникает при функциональных расстройствах нервной системы – повышенной возбудимости, неврозах и т. п. В этом случае симптомы дисфагии проявляются эпизодически, как правило, их провоцирует какой либо один или несколько видов пищи (твердая, жидкая, острая и т. д). При этом пищевой комок обычно не попадает в дыхательные пути, но глотание затруднено, и продвижение его по пищеводу сопровождается неприятными и болезненными ощущениями.
 ► При дисфагии пищевода сам акт глотания не нарушен, но прохождение пищевого комка сопровождается болью в верхней части живота, изжогой, иногда отрыжкой. Появляется неприятный привкус во рту, наблюдается регургитация – забрасывание содержимого желудка в глотку и полость рта. Регургитация усиливается при наклонном положении тела, а также во время сна, особенно если прием пищи был менее чем за два часа до сна. Симптомами дисфагии при эзофагите могут быть охриплость голоса, повышенное слюнообразование и удушье. Дисфагия пищевода чаще вызывается твердой пищей, ее отличительной особенностью является то, что запивание водой облегчает процесс, и приеме жидкой или кашицеобразной пищи симптомы дисфагии менее выражены, хотя дисфагия пищевода при эзофагите может возникать и приеме жидкостей
► При дисфагии пищевода сам акт глотания не нарушен, но прохождение пищевого комка сопровождается болью в верхней части живота, изжогой, иногда отрыжкой. Появляется неприятный привкус во рту, наблюдается регургитация – забрасывание содержимого желудка в глотку и полость рта. Регургитация усиливается при наклонном положении тела, а также во время сна, особенно если прием пищи был менее чем за два часа до сна. Симптомами дисфагии при эзофагите могут быть охриплость голоса, повышенное слюнообразование и удушье. Дисфагия пищевода чаще вызывается твердой пищей, ее отличительной особенностью является то, что запивание водой облегчает процесс, и приеме жидкой или кашицеобразной пищи симптомы дисфагии менее выражены, хотя дисфагия пищевода при эзофагите может возникать и приеме жидкостей
 Диагностика дисфагии ► Поскольку дисфагия симптом заболевания, а не самостоятельная болезнь, необходима тщательная диагностика для выявления заболевания, ставшего причиной дисфагии. Вначале проводят гастроэнтерологическое обследование, основным методом которого в данном случае является ФГДС – фиброгастродуоденоскопия, эндоскопическое исследование, позволяющее рассмотреть слизистую оболочку верхней части желудочно кишечного тракта и выявить имеющуюся патологию. .
Диагностика дисфагии ► Поскольку дисфагия симптом заболевания, а не самостоятельная болезнь, необходима тщательная диагностика для выявления заболевания, ставшего причиной дисфагии. Вначале проводят гастроэнтерологическое обследование, основным методом которого в данном случае является ФГДС – фиброгастродуоденоскопия, эндоскопическое исследование, позволяющее рассмотреть слизистую оболочку верхней части желудочно кишечного тракта и выявить имеющуюся патологию. .
 ► При обнаружении опухоли или язвы проводят биопсию с последующим гистологическим исследованием, а при обнаружении признаков эзофагита берут содержимое пищевода для бактериологического посева, с целью выявления возбудителя. В том случае, если с помощью гастроэнтерологического обследования причина дисфагии не была обнаружена, проводят неврологическое обследование, выявляя пораженную нервную структуру
► При обнаружении опухоли или язвы проводят биопсию с последующим гистологическим исследованием, а при обнаружении признаков эзофагита берут содержимое пищевода для бактериологического посева, с целью выявления возбудителя. В том случае, если с помощью гастроэнтерологического обследования причина дисфагии не была обнаружена, проводят неврологическое обследование, выявляя пораженную нервную структуру
 ► В первую очередь следует уточнить локализацию нарушений глотания. В связи с этим выделяют орофарингеальную и пищеводную дисфагию
► В первую очередь следует уточнить локализацию нарушений глотания. В связи с этим выделяют орофарингеальную и пищеводную дисфагию
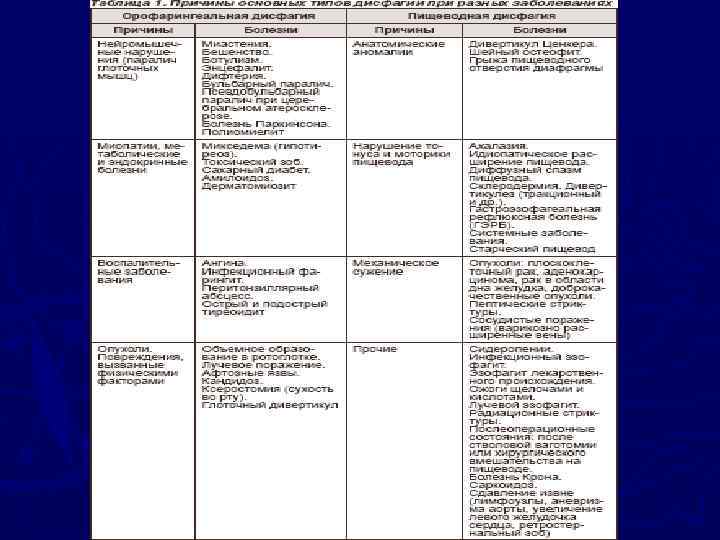
 ► Больные с орофарингеальным уровнем дисфагии предъявляют жалобы на скопление пищи во рту или невозможность ее проглотить либо затруднение в течение не более 1 секунды после глотка. Кроме того, у таких пациентов наблюдается аспирация до, во время или после глотания. Наряду с этим вследствие аспирации во время глотания возможны кашель или удушье. Возможны также назофарингеальная регургитация, гнусавость, птоз, фотофобия и нарушения зрения, а также слабость, как правило, нарастающая к концу дня. Чаще причинами орофарингеальной дисфагии являются афты, кандидоз, нарушение мозгового кровообращения. Реже она возникает на фоне болезни Паркинсона, globus histericus, псевдобульбарного паралича, миастении, болезни Шегрена, полиомиелита, ботулизма, сирингобульбии.
► Больные с орофарингеальным уровнем дисфагии предъявляют жалобы на скопление пищи во рту или невозможность ее проглотить либо затруднение в течение не более 1 секунды после глотка. Кроме того, у таких пациентов наблюдается аспирация до, во время или после глотания. Наряду с этим вследствие аспирации во время глотания возможны кашель или удушье. Возможны также назофарингеальная регургитация, гнусавость, птоз, фотофобия и нарушения зрения, а также слабость, как правило, нарастающая к концу дня. Чаще причинами орофарингеальной дисфагии являются афты, кандидоз, нарушение мозгового кровообращения. Реже она возникает на фоне болезни Паркинсона, globus histericus, псевдобульбарного паралича, миастении, болезни Шегрена, полиомиелита, ботулизма, сирингобульбии.
 ► При эзофагеальной дисфагии ощущения затруднения при глотании локализованы ретростернально или у мечевидного отростка, возникают после нескольких последовательных глотательных актов. При наличии пищеводной дисфагии пациенты не совсем точно и далеко не всегда указывают место локализации поражения, мешающего прохождению пищи.
► При эзофагеальной дисфагии ощущения затруднения при глотании локализованы ретростернально или у мечевидного отростка, возникают после нескольких последовательных глотательных актов. При наличии пищеводной дисфагии пациенты не совсем точно и далеко не всегда указывают место локализации поражения, мешающего прохождению пищи.
 В зависимости от уровня нарушения трансэзофагеального пассажа пищи дисфагии делят: ► а) дисфагия шейного отдела пищевода (сразу после глотка через 1 1. 5 сек) ► б) дисфагия средней трети (через 4 5 сек) ► в) дисфагия дистально отдела пищевода на уровне кардии (через 6 8 сек).
В зависимости от уровня нарушения трансэзофагеального пассажа пищи дисфагии делят: ► а) дисфагия шейного отдела пищевода (сразу после глотка через 1 1. 5 сек) ► б) дисфагия средней трети (через 4 5 сек) ► в) дисфагия дистально отдела пищевода на уровне кардии (через 6 8 сек).
 ► Уточнение локализации дисфагии имеет диагностическую ценность тогда, когда больные описывают ее как стеснение в области грудной клетки, чаще за грудиной, что соответствует, как правило, уровню обструкции пищевода. Ощущение дисфагии в области шеи практически не имеет дифференциально диагностического значения, так как эта локализация может быть проявлением поражения глотки, практически всех отделов пищевода (в том числе кардиального отдела), возможна также при globus hystericus.
► Уточнение локализации дисфагии имеет диагностическую ценность тогда, когда больные описывают ее как стеснение в области грудной клетки, чаще за грудиной, что соответствует, как правило, уровню обструкции пищевода. Ощущение дисфагии в области шеи практически не имеет дифференциально диагностического значения, так как эта локализация может быть проявлением поражения глотки, практически всех отделов пищевода (в том числе кардиального отдела), возможна также при globus hystericus.
 По продолжительности различают перемежающуюся (пароксизмальную) и стойкую (постоянную) дисфагию. Первая, как правило, обусловлена гипермоторной дискинезией пищевода. Следует помнить о том, что подобная дискинезия нередко сопровождает течение таких заболеваний, как грыжи пищеводного отверстия диафрагмы, эзофагиты различного генеза, опухоли пищевода. ► Постоянная дисфагия наблюдается в большинстве случаев у больных с органической патологией и проявляется затрудненным прохождением преимущественно твердой пищи. ►
По продолжительности различают перемежающуюся (пароксизмальную) и стойкую (постоянную) дисфагию. Первая, как правило, обусловлена гипермоторной дискинезией пищевода. Следует помнить о том, что подобная дискинезия нередко сопровождает течение таких заболеваний, как грыжи пищеводного отверстия диафрагмы, эзофагиты различного генеза, опухоли пищевода. ► Постоянная дисфагия наблюдается в большинстве случаев у больных с органической патологией и проявляется затрудненным прохождением преимущественно твердой пищи. ►
 Сопутствующие дисфагии симптомы: ► регургитация в нос и трахеобронхиальная аспирация при глотании (признак паралича мышц глотки и трахеопищеводного свища) ► резко выраженное снижение массы тела (часто не пропорциональное степени тяжести дисфагии) рак пищевода ► хриплый голос (при раке пищевода с вовлечением в процесс гортанного возвратного нерва, при ларингите)
Сопутствующие дисфагии симптомы: ► регургитация в нос и трахеобронхиальная аспирация при глотании (признак паралича мышц глотки и трахеопищеводного свища) ► резко выраженное снижение массы тела (часто не пропорциональное степени тяжести дисфагии) рак пищевода ► хриплый голос (при раке пищевода с вовлечением в процесс гортанного возвратного нерва, при ларингите)
 ► икота (часто при поражении дистального отдела пищевода) ► рвота, сочетающаяся с дисфагией (ахалазией кардии, кардиоэзофагеальный рак, стриктура пищевода) ► дизартрия, дисфония, птоз, атрофия языка, гиперактивные сокращения жевательных мышц являются признаками бульбарного и псевдобульбарного параличей.
► икота (часто при поражении дистального отдела пищевода) ► рвота, сочетающаяся с дисфагией (ахалазией кардии, кардиоэзофагеальный рак, стриктура пищевода) ► дизартрия, дисфония, птоз, атрофия языка, гиперактивные сокращения жевательных мышц являются признаками бульбарного и псевдобульбарного параличей.
 Другие симптомы, связанные с актом глотания: ► Афагия – полная закупорка пищевода (чаще обусловлена заклиниванием пищевода большим по объему куском пищи), требующая срочного инструментального или хирургического вмешательства. ► Одинофагия – болезненное глотание
Другие симптомы, связанные с актом глотания: ► Афагия – полная закупорка пищевода (чаще обусловлена заклиниванием пищевода большим по объему куском пищи), требующая срочного инструментального или хирургического вмешательства. ► Одинофагия – болезненное глотание
 ► Фагофобия — страх глотания — может быть связана с одинофагией либо с боязнью аспирации пищи во время глотания у больных с параличом глотки, столбняком, бешенством; также отмечается при истерии, вплоть до отказа от глотания. ► Разновидностью психогенной дисфагии является globus hystericus — истерический комок в горле у пациентов с неврогенной анорексией.
► Фагофобия — страх глотания — может быть связана с одинофагией либо с боязнью аспирации пищи во время глотания у больных с параличом глотки, столбняком, бешенством; также отмечается при истерии, вплоть до отказа от глотания. ► Разновидностью психогенной дисфагии является globus hystericus — истерический комок в горле у пациентов с неврогенной анорексией.
 ► Сопутствующие дисфагии симптомы имеют важное диагностическое значение. Регургитация в нос и трахеобронхиальная аспирация при глотании являются признаками паралича мышц глотки и трахеопищеводного свища. Резко выраженное снижение массы тела, часто не пропорциональное степени тяжести дисфагии, характерно для рака пищевода. В случае, если дисфагии предшествует хриплый голос, первичное поражение локализуется в гортани. Хриплый голос, возникающий на фоне существовавшей ранее дисфагии, может указывать на вовлечение в процесс гортанного возвратного нерва при распространении рака пищевода за его пределы.
► Сопутствующие дисфагии симптомы имеют важное диагностическое значение. Регургитация в нос и трахеобронхиальная аспирация при глотании являются признаками паралича мышц глотки и трахеопищеводного свища. Резко выраженное снижение массы тела, часто не пропорциональное степени тяжести дисфагии, характерно для рака пищевода. В случае, если дисфагии предшествует хриплый голос, первичное поражение локализуется в гортани. Хриплый голос, возникающий на фоне существовавшей ранее дисфагии, может указывать на вовлечение в процесс гортанного возвратного нерва при распространении рака пищевода за его пределы.
 ► Хриплый голос может быть обусловлен ларингитом, вторичным к желудочно пищеводному рефлюксу. Икота заставляет предположить поражение дистального отдела пищевода. Рвота, сочетающаяся с дисфагией и облегчающая неприятные ощущения распирания за грудиной при пассаже пищи по пищеводу, характерна для органического поражения дистального отдела пищевода (ахалазия кардии, кардиоэзофагеальный рак, стриктуры пищевода и т. д. ). При этом чем ниже по пищеводу локализован патологический процесс, тем больше объем рвотных масс. Дизартрия, дисфония, птоз, атрофия языка и гиперактивные сокращения жевательных мышц являются признаками бульбарного и псевдобульбарного паралича.
► Хриплый голос может быть обусловлен ларингитом, вторичным к желудочно пищеводному рефлюксу. Икота заставляет предположить поражение дистального отдела пищевода. Рвота, сочетающаяся с дисфагией и облегчающая неприятные ощущения распирания за грудиной при пассаже пищи по пищеводу, характерна для органического поражения дистального отдела пищевода (ахалазия кардии, кардиоэзофагеальный рак, стриктуры пищевода и т. д. ). При этом чем ниже по пищеводу локализован патологический процесс, тем больше объем рвотных масс. Дизартрия, дисфония, птоз, атрофия языка и гиперактивные сокращения жевательных мышц являются признаками бульбарного и псевдобульбарного паралича.
 ► При физикальном обследовании больных с дисфагией особое внимание следует уделить осмотру полости рта и глотки, пальпации щитовидной железы. Необходимо проводить тщательное исследование лимфатических узлов, печени — для исключения метастатического характера их поражения, легких — для исключения острой аспирационной пневмонии и кожи — для исключения склеродермии, других коллагеновых и кожных заболеваний, при которых поражаются слизистые оболочки и возможно вовлечение в процесс пищевода (пузырчатка, буллезный эпидермолиз и др. ).
► При физикальном обследовании больных с дисфагией особое внимание следует уделить осмотру полости рта и глотки, пальпации щитовидной железы. Необходимо проводить тщательное исследование лимфатических узлов, печени — для исключения метастатического характера их поражения, легких — для исключения острой аспирационной пневмонии и кожи — для исключения склеродермии, других коллагеновых и кожных заболеваний, при которых поражаются слизистые оболочки и возможно вовлечение в процесс пищевода (пузырчатка, буллезный эпидермолиз и др. ).
 ► Дисфагия является частым симптомом поражения пищевода и одним из немногих прямых, настораживающих симптомов онкогастроэнтерологии. В связи с этим все больные с дисфагией должны быть тщательно обследованы с целью установления конкретной причины ее развития. В числе современных инструментальных методов, в большинстве случаев позволяющих установить причину дисфагии: рентгенография со взвесью бария, эзофагогастроскопия с биопсией и цитологическим исследованием взятого материала, эзофаготонометрия, внутрипищеводная р. Н метрия, сцинтиграфия пищевода, эндосонография пищевода [1, 2]. Приведенные методы исследования перечислены в том порядке, в котором они должны проводиться больным, впервые обратившимся по поводу дисфагии.
► Дисфагия является частым симптомом поражения пищевода и одним из немногих прямых, настораживающих симптомов онкогастроэнтерологии. В связи с этим все больные с дисфагией должны быть тщательно обследованы с целью установления конкретной причины ее развития. В числе современных инструментальных методов, в большинстве случаев позволяющих установить причину дисфагии: рентгенография со взвесью бария, эзофагогастроскопия с биопсией и цитологическим исследованием взятого материала, эзофаготонометрия, внутрипищеводная р. Н метрия, сцинтиграфия пищевода, эндосонография пищевода [1, 2]. Приведенные методы исследования перечислены в том порядке, в котором они должны проводиться больным, впервые обратившимся по поводу дисфагии.
 ► Среди реже встречающихся заболеваний, протекающих с синдромом дисфагии, следует отметить железодефицитную гипохромную анемию. Клинически сидеропеническая дисфагия проявляется затрудненным прохождением твердой пищи, а по мере развития болезни — и жидкой пищи на фоне общей слабости, быстрой утомляемости. Больные жалуются на зуд кожи в области заднего прохода и промежности. Объективно обращают на себя внимание различной степени выраженности бледность кожи и слизистых, трофические нарушения: сухость кожи, ломкость волос, ногтей, наличие колонихий. Слизистая оболочка полости рта бледная, истонченная, сухая. Нередко в углах рта появляются трещины, развивается ангулярный стоматит. Характерные изменения претерпевает и язык — сосочки сглаживаются, язык становится, как лакированный или малиновый.
► Среди реже встречающихся заболеваний, протекающих с синдромом дисфагии, следует отметить железодефицитную гипохромную анемию. Клинически сидеропеническая дисфагия проявляется затрудненным прохождением твердой пищи, а по мере развития болезни — и жидкой пищи на фоне общей слабости, быстрой утомляемости. Больные жалуются на зуд кожи в области заднего прохода и промежности. Объективно обращают на себя внимание различной степени выраженности бледность кожи и слизистых, трофические нарушения: сухость кожи, ломкость волос, ногтей, наличие колонихий. Слизистая оболочка полости рта бледная, истонченная, сухая. Нередко в углах рта появляются трещины, развивается ангулярный стоматит. Характерные изменения претерпевает и язык — сосочки сглаживаются, язык становится, как лакированный или малиновый.
 ► С помощью лабораторных методов исследования, как правило, обнаруживают снижение в сыворотке крови уровня негемоглобинового железа. Кроме того, для дифференциации сидеропенической дисфагии используют рентгенологические методы исследования, наблюдение в динамике, лечение ex juvantibus. Лечение включает использование препаратов железа в сочетании с хлористоводородной кислотой, пепсином, витаминами группы В, фолиевой кислотой, аскорбиновой кислотой; применяется также симптоматическое лечение.
► С помощью лабораторных методов исследования, как правило, обнаруживают снижение в сыворотке крови уровня негемоглобинового железа. Кроме того, для дифференциации сидеропенической дисфагии используют рентгенологические методы исследования, наблюдение в динамике, лечение ex juvantibus. Лечение включает использование препаратов железа в сочетании с хлористоводородной кислотой, пепсином, витаминами группы В, фолиевой кислотой, аскорбиновой кислотой; применяется также симптоматическое лечение.
 ► Поражение пищевода может иметь место на фоне системных заболеваний соединительной ткани. В частности, при склеродермии мышечная оболочка и подслизистая основа пищевода подвергаются фибриноидной дегенерации, в результате чего развивается дисфагия, сопровождающаяся жжением за грудиной. Дисфагия, возможная при дерматомиозите, обычно связана с поражением мышц глотки.
► Поражение пищевода может иметь место на фоне системных заболеваний соединительной ткани. В частности, при склеродермии мышечная оболочка и подслизистая основа пищевода подвергаются фибриноидной дегенерации, в результате чего развивается дисфагия, сопровождающаяся жжением за грудиной. Дисфагия, возможная при дерматомиозите, обычно связана с поражением мышц глотки.
 ► Возможной, но крайне редкой причиной дисфагии является сдавление пищевода извне, как, например, в результате аномалии правой подключичной артерии, околопищеводной грыжи, лимфомы, аневризмы аорты, перикардиального выпота, эмпиемы, абсцесса легких, рака бронхов, гиперостоза шейных позвонков, увеличения щитовидной железы, туберкулезного поражения лимфатических узлов средостения, ретростернального зоба, увеличения левого желудочка сердца. Некоторые образования, сдавливающие пищевод извне, можно обнаружить с помощью обзорной рентгенографии грудной клетки.
► Возможной, но крайне редкой причиной дисфагии является сдавление пищевода извне, как, например, в результате аномалии правой подключичной артерии, околопищеводной грыжи, лимфомы, аневризмы аорты, перикардиального выпота, эмпиемы, абсцесса легких, рака бронхов, гиперостоза шейных позвонков, увеличения щитовидной железы, туберкулезного поражения лимфатических узлов средостения, ретростернального зоба, увеличения левого желудочка сердца. Некоторые образования, сдавливающие пищевод извне, можно обнаружить с помощью обзорной рентгенографии грудной клетки.
 Обследование больных с дисфагией При физикальном обследовании обращается внимание на: состояние полости рта и глотки пальпация щитовидной железы исследование лимфатических узлов для исключения их метастатического поражения кожи для исключения склеродермии и др. коллагенозов и кожных заболеваний. при которых поражаются слизистые оболочки легких для исключения острой аспирационной пневмонии
Обследование больных с дисфагией При физикальном обследовании обращается внимание на: состояние полости рта и глотки пальпация щитовидной железы исследование лимфатических узлов для исключения их метастатического поражения кожи для исключения склеродермии и др. коллагенозов и кожных заболеваний. при которых поражаются слизистые оболочки легких для исключения острой аспирационной пневмонии
 Инструмента Rg с взвесью бария (должна льные проводиться после глотка методы сначала жидкой, затем густой исследовани взвеси бария). я Эзофагогастроскопия с взятием биопсии и цитологическим исследованием взятого материала (осмотр кардиального отдела).
Инструмента Rg с взвесью бария (должна льные проводиться после глотка методы сначала жидкой, затем густой исследовани взвеси бария). я Эзофагогастроскопия с взятием биопсии и цитологическим исследованием взятого материала (осмотр кардиального отдела).
 Эзофаготонометрия проводится перед внутрипищеводной р. Н метрией для определения уровня установки зондов и позволяет определить наличие и характер двигательных нарушений пищевода, измерить давление в области нижнего пищеводного сфинктера для исключения ахалазии кардии.
Эзофаготонометрия проводится перед внутрипищеводной р. Н метрией для определения уровня установки зондов и позволяет определить наличие и характер двигательных нарушений пищевода, измерить давление в области нижнего пищеводного сфинктера для исключения ахалазии кардии.
 Внутрипищеводная р. Н метрия. Сцинтиграфия пищевода (оценивает состояние моторной функции пищевода, тонуса нижнего пищеводного сфинктера). Эндосонография пищевода (оценивает состояние всех слоев стенки пищевода и окружающих его органов средостения).
Внутрипищеводная р. Н метрия. Сцинтиграфия пищевода (оценивает состояние моторной функции пищевода, тонуса нижнего пищеводного сфинктера). Эндосонография пищевода (оценивает состояние всех слоев стенки пищевода и окружающих его органов средостения).
 РЕНТГЕНОЛОГИЧЕСКИЕ ПРИЗНАКИ НЕКОТОРЫХ ЗАБОЛЕВАНИЙ ПИЩЕВОДА Ахалазия перистальтика отсутствует на всем протяжении; определяются расширенные тени средостения, уровень жидкости в пищеводе, отсутствие газового пузыря и рефлюкса, расширение пищевода и его дистальное сужение
РЕНТГЕНОЛОГИЧЕСКИЕ ПРИЗНАКИ НЕКОТОРЫХ ЗАБОЛЕВАНИЙ ПИЩЕВОДА Ахалазия перистальтика отсутствует на всем протяжении; определяются расширенные тени средостения, уровень жидкости в пищеводе, отсутствие газового пузыря и рефлюкса, расширение пищевода и его дистальное сужение
 Склеродермия нормальная моторика в проксимальном отделе пищевода, в дистальном отделе – отсутствие перистальтики, стриктура, свободный рефлюкс Диффузный нет расширения и спазм пищевода терминального сужения пищевода; просвет пищевода сужен сегментарно или генерализованно в виде "штопора" с наличием псевдодивертикулов
Склеродермия нормальная моторика в проксимальном отделе пищевода, в дистальном отделе – отсутствие перистальтики, стриктура, свободный рефлюкс Диффузный нет расширения и спазм пищевода терминального сужения пищевода; просвет пищевода сужен сегментарно или генерализованно в виде "штопора" с наличием псевдодивертикулов
 Лечение дисфагии ► Часто лечение состоит в неотложной помощи при возникновении острых симптомов дисфагии. Так, в случае истинной дисфагии необходимо в первую очередь тщательно очистить дыхательные пути от попавшей в них пищи, следя за тем, чтобы пациент не задохнулся. Дальнейшее лечение дисфагии истинной проводится в стационаре, в тяжелых случаях пища и вода вводятся в пищевод через трубку. Неотложное лечение дисфагии, вызванной воспалением пищевода, состоит в приеме антацидных алюминийсодержащих средств (снижающих кислотность, т. н. «лекарства от изжоги» типа Фосфалюгеля, Альмагеля и т. п. ) или приеме шипучей таблетки Зантака, растворенной в стакане воды. Последующее лечение дисфагии состоит в лечении эзофагита.
Лечение дисфагии ► Часто лечение состоит в неотложной помощи при возникновении острых симптомов дисфагии. Так, в случае истинной дисфагии необходимо в первую очередь тщательно очистить дыхательные пути от попавшей в них пищи, следя за тем, чтобы пациент не задохнулся. Дальнейшее лечение дисфагии истинной проводится в стационаре, в тяжелых случаях пища и вода вводятся в пищевод через трубку. Неотложное лечение дисфагии, вызванной воспалением пищевода, состоит в приеме антацидных алюминийсодержащих средств (снижающих кислотность, т. н. «лекарства от изжоги» типа Фосфалюгеля, Альмагеля и т. п. ) или приеме шипучей таблетки Зантака, растворенной в стакане воды. Последующее лечение дисфагии состоит в лечении эзофагита.
 ► При дисфагии пищевода необходимо соблюдение определенных правил пищевого поведения и диеты. Так, рекомендуется дробное питание небольшими порциями (не менее 4 раз в день), пища не должна быть сухой и жесткой, ее нужно тщательно пережевывать. Запрещены приемы пищи наспех и всухомятку. После еды необходимо в течение 1, 5 2 часов избегать наклонов вперед, чтобы избежать регургитации. Последний прием пищи должен быть не позже, чем за 2 часа до сна.
► При дисфагии пищевода необходимо соблюдение определенных правил пищевого поведения и диеты. Так, рекомендуется дробное питание небольшими порциями (не менее 4 раз в день), пища не должна быть сухой и жесткой, ее нужно тщательно пережевывать. Запрещены приемы пищи наспех и всухомятку. После еды необходимо в течение 1, 5 2 часов избегать наклонов вперед, чтобы избежать регургитации. Последний прием пищи должен быть не позже, чем за 2 часа до сна.
 Рвота ► сложнорефлекторный акт, приводящий к извержению содержимого желудка (иногда вместе с содержимым кишечника) через рот ► возникает при воздействии периферических или центральных раздражите ► лей на рвотный центр ствола мозга и нередко является одним из основных ► симптомов тяжелых заболеваний, требующих неотложной помощи. ► В большинстве случаев рвота представляет собой защитную реакцию организма, направленную на удаление из него токсических или раздражающих веществ.
Рвота ► сложнорефлекторный акт, приводящий к извержению содержимого желудка (иногда вместе с содержимым кишечника) через рот ► возникает при воздействии периферических или центральных раздражите ► лей на рвотный центр ствола мозга и нередко является одним из основных ► симптомов тяжелых заболеваний, требующих неотложной помощи. ► В большинстве случаев рвота представляет собой защитную реакцию организма, направленную на удаление из него токсических или раздражающих веществ.
 Она возникает в таких случаях: ► 1. В результате рефлекторного возбуждения рвотного центра лекарственными средствами, например, при сильном локальном раздражении брюшины или брыжейки, при непроходимости трубчатых структур с мышечными стенками (желчного протока, кишки, мочеточника и др. ).
Она возникает в таких случаях: ► 1. В результате рефлекторного возбуждения рвотного центра лекарственными средствами, например, при сильном локальном раздражении брюшины или брыжейки, при непроходимости трубчатых структур с мышечными стенками (желчного протока, кишки, мочеточника и др. ).
 ► 2. При раздражении рвотного центра токсинами или медикаментами. ► Причиной рвоты могут быть инфекции, экзогенные интоксикации ► отравления угарным газом, ядовитыми грибами, алкоголем, некоторыми ► лекарствами (например, сердечными гликозидами, наркотическими анальгетиками и т. д. ), токсикоз беременных, прекоматозные состояния (при заболеваниях почек, печени), эндокринные заболевания (сахарный диабет, ► надпочечниковая недостаточность, тиреотоксикоз).
► 2. При раздражении рвотного центра токсинами или медикаментами. ► Причиной рвоты могут быть инфекции, экзогенные интоксикации ► отравления угарным газом, ядовитыми грибами, алкоголем, некоторыми ► лекарствами (например, сердечными гликозидами, наркотическими анальгетиками и т. д. ), токсикоз беременных, прекоматозные состояния (при заболеваниях почек, печени), эндокринные заболевания (сахарный диабет, ► надпочечниковая недостаточность, тиреотоксикоз).
 ► 3. "Мозговая" рвота является следствием прямого раздражения рвотного центра при заболеваниях ПНС и возникает при гипертоническом кризе, нарушениях мозгового кровообращения, отеке мозга, мигрени, менингите, опухолях, абсцессах, травмах головного мозга.
► 3. "Мозговая" рвота является следствием прямого раздражения рвотного центра при заболеваниях ПНС и возникает при гипертоническом кризе, нарушениях мозгового кровообращения, отеке мозга, мигрени, менингите, опухолях, абсцессах, травмах головного мозга.
 ► Рвота почти постоянно наблюдается при острых заболеваниях органов брюшной полости, при этом ей обычно предшествует тошнота, нередко боль в животе. Рвота недавно съеденной пищей, желчью характерный симптом острого гастрита. Обычно одно и двукратная рвота приносит больному облегчение.
► Рвота почти постоянно наблюдается при острых заболеваниях органов брюшной полости, при этом ей обычно предшествует тошнота, нередко боль в животе. Рвота недавно съеденной пищей, желчью характерный симптом острого гастрита. Обычно одно и двукратная рвота приносит больному облегчение.
 Многократная изнуряющая рвота при остром гастрите ведет к обезвоживанию и потере натрия, калия и хлора, что в свою очередь усиливает рвоту и значительно ухудшает состояние больных. Упорная тягостная рвота слизью, иногда с примесью крови, сопровождает острые эрозивные гастриты, развивающиеся при попадании в желудок крепких кислот и щелочей. Появление рвоты в сочетании с болями в подложечной области, обычно преобладающими в клинической картине, характерно для ► обострения язвенной болезни и нередко требует неотложной помощи. Соблюдение постельного режима, строгой диеты и введение атропина в большинстве случаев значительно уменьшают эти симптомы. ►
Многократная изнуряющая рвота при остром гастрите ведет к обезвоживанию и потере натрия, калия и хлора, что в свою очередь усиливает рвоту и значительно ухудшает состояние больных. Упорная тягостная рвота слизью, иногда с примесью крови, сопровождает острые эрозивные гастриты, развивающиеся при попадании в желудок крепких кислот и щелочей. Появление рвоты в сочетании с болями в подложечной области, обычно преобладающими в клинической картине, характерно для ► обострения язвенной болезни и нередко требует неотложной помощи. Соблюдение постельного режима, строгой диеты и введение атропина в большинстве случаев значительно уменьшают эти симптомы. ►
 ► Обильная рвота кислым содержимым желудка (разложившиеся остатки давно съеденной пищи), возникающая через 4 6 ч после приема пищи, важнейший симптом органического сужения выходной части желудка (привратника) в связи с рубцеванием язвы или со злокачественной опухолью. Тщательно собранный анамнез и данные объективного исследования, выявляющие истощение и обезвоженность больного при наличии "шума плеска" в желудке натощак, помогают диагностике органического стеноза привратника. Больные со стенозом привратника нередко настолько истощены и ‘обезвожены, что даже при первом обращении нуждаются в парентеральном введении раствора глюкозы и изотонического раствора хлорида натрия. В дальнейшем они подлежат госпитализации в хирургическое отделение для оперативного лечения
► Обильная рвота кислым содержимым желудка (разложившиеся остатки давно съеденной пищи), возникающая через 4 6 ч после приема пищи, важнейший симптом органического сужения выходной части желудка (привратника) в связи с рубцеванием язвы или со злокачественной опухолью. Тщательно собранный анамнез и данные объективного исследования, выявляющие истощение и обезвоженность больного при наличии "шума плеска" в желудке натощак, помогают диагностике органического стеноза привратника. Больные со стенозом привратника нередко настолько истощены и ‘обезвожены, что даже при первом обращении нуждаются в парентеральном введении раствора глюкозы и изотонического раствора хлорида натрия. В дальнейшем они подлежат госпитализации в хирургическое отделение для оперативного лечения
 Чрезвычайно грозным симптомом является кровавая рвота, свидетельствующая о массивном кровоизлиянии из сосудов желудка или пищевода. ► Причиной кровотечения могут быть эрозия сосуда при язве желудка или двенадцатиперстной кишки, разрыв варикозно расширенной вены пищевода при циррозе печени с портальной гипертонией, распад опухоли желудка, наконец, сосудистые заболевания и геморрагический диатез. Если кровавая рвота началась после тяжелого приступа кашля или вслед за повторными приступами рвоты, то причиной кровотечения может бьггь разрыв слизистой оболочки нижней трети пищевода (синдром Маллори Вейса). ►
Чрезвычайно грозным симптомом является кровавая рвота, свидетельствующая о массивном кровоизлиянии из сосудов желудка или пищевода. ► Причиной кровотечения могут быть эрозия сосуда при язве желудка или двенадцатиперстной кишки, разрыв варикозно расширенной вены пищевода при циррозе печени с портальной гипертонией, распад опухоли желудка, наконец, сосудистые заболевания и геморрагический диатез. Если кровавая рвота началась после тяжелого приступа кашля или вслед за повторными приступами рвоты, то причиной кровотечения может бьггь разрыв слизистой оболочки нижней трети пищевода (синдром Маллори Вейса). ►
 ► Если рвота следует непосредственно за обильным желудочным кровотечением, рвотные массы состоят из алой или только что свернувшейся крови. При менее обильных кровотечениях, когда кровь некоторое время остается в желудке и гемоглобин под действием соляной кислоты превращается в солянокислый гематин, рвотные массы приобретают характерный вид кофейной гущи.
► Если рвота следует непосредственно за обильным желудочным кровотечением, рвотные массы состоят из алой или только что свернувшейся крови. При менее обильных кровотечениях, когда кровь некоторое время остается в желудке и гемоглобин под действием соляной кислоты превращается в солянокислый гематин, рвотные массы приобретают характерный вид кофейной гущи.
 ► Рвота— важнейший симптом хирургических заболеваний органов брюшной полости. ► Обычно она сопровождает приступ печеночной колики, острый холецистит и острый панкреатит, являясь наряду с болью основной жалобой больных. При этом рвота сочетается с болезненностью при пальпации в подложечной области и правом подреберье, нередко локальными симптомами раздражения брюшины, иногда истеричностью склер.
► Рвота— важнейший симптом хирургических заболеваний органов брюшной полости. ► Обычно она сопровождает приступ печеночной колики, острый холецистит и острый панкреатит, являясь наряду с болью основной жалобой больных. При этом рвота сочетается с болезненностью при пальпации в подложечной области и правом подреберье, нередко локальными симптомами раздражения брюшины, иногда истеричностью склер.
 ► При остром аппендиците также нередко наблюдается рвота в первые часы болезни. ► Обильная рвота с дурным запахом, называемая за зловоние каловой, один из основных симптомов кишечной непроходимости. Следует подчеркнуть, что рвота при этих заболеваниях нередко появляется до симптомов раздражения брюшины и наряду с болью должна расцениваться как ранний признак неотложного состояния, обусловленного острой хирургической патологией органов брюшной полости.
► При остром аппендиците также нередко наблюдается рвота в первые часы болезни. ► Обильная рвота с дурным запахом, называемая за зловоние каловой, один из основных симптомов кишечной непроходимости. Следует подчеркнуть, что рвота при этих заболеваниях нередко появляется до симптомов раздражения брюшины и наряду с болью должна расцениваться как ранний признак неотложного состояния, обусловленного острой хирургической патологией органов брюшной полости.
 ► В то же время рвота является характерным симптомом разлитого перитонита в его поздней стадии, когда диагноз не вызывает сомнений, однако причину перитонита установить довольно трудно. ► Приступ почечной колики также может сопровождаться рвотой, сочетающейся нередко со вздутием и болями в животе. Подобная симптоматика при правосторонней колике ведет иногда к ошибочной диагностике острого холецистита или аппендицита.
► В то же время рвота является характерным симптомом разлитого перитонита в его поздней стадии, когда диагноз не вызывает сомнений, однако причину перитонита установить довольно трудно. ► Приступ почечной колики также может сопровождаться рвотой, сочетающейся нередко со вздутием и болями в животе. Подобная симптоматика при правосторонней колике ведет иногда к ошибочной диагностике острого холецистита или аппендицита.
 ► Рефлекторная рвота наблюдается иногда в острой стадии инфаркта миокарда (особенно при его локализации в стенке левого желудочка) и нередко является причиной диагностических ошибок. Сочетание рвоты с болью в подложечной области при гастралгическом варианте инфаркта миокарда еще более затрудняет установление правильного диагноза. Однако внимательный расспрос о характере боли, наличие до настоящего болевого приступа периода учащения приступов стенокардии, выявление, помимо эпигастральной локализации, загрудинных болей позволяют заподозрить характер основного заболевания, а при электрокардиографическом исследовании верифицировать диагноз.
► Рефлекторная рвота наблюдается иногда в острой стадии инфаркта миокарда (особенно при его локализации в стенке левого желудочка) и нередко является причиной диагностических ошибок. Сочетание рвоты с болью в подложечной области при гастралгическом варианте инфаркта миокарда еще более затрудняет установление правильного диагноза. Однако внимательный расспрос о характере боли, наличие до настоящего болевого приступа периода учащения приступов стенокардии, выявление, помимо эпигастральной локализации, загрудинных болей позволяют заподозрить характер основного заболевания, а при электрокардиографическом исследовании верифицировать диагноз.
 ► При интоксикациях рвоте обычно предшествует тошнота, характерна упорная, многократная рвота жидкими и вначале обильными рвотными массами. Появление рвоты возможно при различных инфекционных заболеваниях (грипп, пневмония, менингит) на высоте лихорадки и интоксикации. Обильная рвота пищей, а затем жидкостью, сочетающаяся с интоксикацией. схваткообразными болями в животе, высокой лихорадкой, обычно многократным поносом (зловонный пенистый с т у л зеленоватой окраски), иногда сосудистой недостаточностью, типична для пищевых токсикоинфекций.
► При интоксикациях рвоте обычно предшествует тошнота, характерна упорная, многократная рвота жидкими и вначале обильными рвотными массами. Появление рвоты возможно при различных инфекционных заболеваниях (грипп, пневмония, менингит) на высоте лихорадки и интоксикации. Обильная рвота пищей, а затем жидкостью, сочетающаяся с интоксикацией. схваткообразными болями в животе, высокой лихорадкой, обычно многократным поносом (зловонный пенистый с т у л зеленоватой окраски), иногда сосудистой недостаточностью, типична для пищевых токсикоинфекций.
 ► Из неотложных состояний, проявляющихся, кроме прочих симптомов, упорной рвотой, необходимо указать на интоксикации препаратами опия, никотином и особенно большими дозами алкоголя. Характерна утренняя рвота; иногда наблюдается запах спирта; в тяжелых случаях она сочетается с нарушением сознания, угнетением дыхательного центра, сосудистой недостаточностью. Больные нуждаются в энергичной дезинтоксикационной терапии в сочетании с введением сосудистых средств.
► Из неотложных состояний, проявляющихся, кроме прочих симптомов, упорной рвотой, необходимо указать на интоксикации препаратами опия, никотином и особенно большими дозами алкоголя. Характерна утренняя рвота; иногда наблюдается запах спирта; в тяжелых случаях она сочетается с нарушением сознания, угнетением дыхательного центра, сосудистой недостаточностью. Больные нуждаются в энергичной дезинтоксикационной терапии в сочетании с введением сосудистых средств.
 ► Рвота является ранним симптомом при некоторых прекоматозных состояниях. Нарастающая почечная недостаточность с развивающейся уремией обычно сопровождается упорной мучительной рвотой, сочетающейся с другими симптомами уремии: нарушениями со стороны центральной нервной системы, олигурией, кожным зудом, запахом аммиака изо рта, поносом, анемией. Печеночная прекома также нередко сопровождается рвотой. Наличие и усиление желтухи, появление или увеличение асцита, уменьшение размеров печени, развитие энцефалопатии, характерный печеночный запах изо рта помогают установить правильный диагноз.
► Рвота является ранним симптомом при некоторых прекоматозных состояниях. Нарастающая почечная недостаточность с развивающейся уремией обычно сопровождается упорной мучительной рвотой, сочетающейся с другими симптомами уремии: нарушениями со стороны центральной нервной системы, олигурией, кожным зудом, запахом аммиака изо рта, поносом, анемией. Печеночная прекома также нередко сопровождается рвотой. Наличие и усиление желтухи, появление или увеличение асцита, уменьшение размеров печени, развитие энцефалопатии, характерный печеночный запах изо рта помогают установить правильный диагноз.
 Особенно важно знать, что рвотой обычно сопровождается декомпенсация сахарного диабета, нарастающая инсулярная недостаточность с развитием ацидоза. Важность правильной оценки рвоты как симптома диабетической прекомы состоит в том, что энергичная рациональная терапия инсулином, введение жидкостей, хлорида натрия ликвидируют ацидоз, предупреждают развитие комы и выводят больного из прекоматозного состояния. Рвота при диабетической прекоме обычно сочетается с болями в подложечной области, вялостью и адинамией больного; полиурией, жаждой, сухостью кожного покрова и слизистых оболочек, запахом ацетона изо рта. ► Анамнестические указания на сахарный диабет и выявление следов инъекций инсулина на руках, животе, бедрах существенно упрощают диагноз. ►
Особенно важно знать, что рвотой обычно сопровождается декомпенсация сахарного диабета, нарастающая инсулярная недостаточность с развитием ацидоза. Важность правильной оценки рвоты как симптома диабетической прекомы состоит в том, что энергичная рациональная терапия инсулином, введение жидкостей, хлорида натрия ликвидируют ацидоз, предупреждают развитие комы и выводят больного из прекоматозного состояния. Рвота при диабетической прекоме обычно сочетается с болями в подложечной области, вялостью и адинамией больного; полиурией, жаждой, сухостью кожного покрова и слизистых оболочек, запахом ацетона изо рта. ► Анамнестические указания на сахарный диабет и выявление следов инъекций инсулина на руках, животе, бедрах существенно упрощают диагноз. ►
 ► У больных с нарастающей недостаточностью функции надпочечников при гипокортицизме, аддисоновой болезни обычно наблюдается рвота, которая сочетается с болями в животе, нередко поносом, резкой слабостью, артериальной гипотензией и, что особенно характерно для аддисоновой болезни, пигментацией кожи, наиболее выраженной на открытых частях тела лице, шее, кистях рук, ладонных складках и местах трения одеждой. Своевременное введение больным с нарастающей надпочечниковой недостаточностью гормонов коры надпочечников, хлорида натрия, жидкости ведет к улучшению состояния и прекращению рвоты.
► У больных с нарастающей недостаточностью функции надпочечников при гипокортицизме, аддисоновой болезни обычно наблюдается рвота, которая сочетается с болями в животе, нередко поносом, резкой слабостью, артериальной гипотензией и, что особенно характерно для аддисоновой болезни, пигментацией кожи, наиболее выраженной на открытых частях тела лице, шее, кистях рук, ладонных складках и местах трения одеждой. Своевременное введение больным с нарастающей надпочечниковой недостаточностью гормонов коры надпочечников, хлорида натрия, жидкости ведет к улучшению состояния и прекращению рвоты.
 ► Рвота, сочетающаяся с поносом, болями в животе, возбуждением, тахикардией один из основных симптомов тиреотоксического криза, также требующего оказания неотложной помощи, введения парентерально жидкостей, солевых растворов, глюкозы с инсулином, сердечных средств, стероидных гормонов, назначения тиреостатических препаратов.
► Рвота, сочетающаяся с поносом, болями в животе, возбуждением, тахикардией один из основных симптомов тиреотоксического криза, также требующего оказания неотложной помощи, введения парентерально жидкостей, солевых растворов, глюкозы с инсулином, сердечных средств, стероидных гормонов, назначения тиреостатических препаратов.
 ► Рвота без предшествующей тошноты и болей в животе – частый симптом острых сосудистых и воспалительных заболеваний головного мозга. При мозговой дисциркуляции она появляется на высоте головной боли без предшествующей тошноты, сочетается с вестибулярными расстройствами, усиливается при поворотах головы, не приносит облегчения. ► Сочетание рвоты с головными болями, колебаниями АД, а тем более выявление очаговой неврологической симптоматики помогают установить правильный диагноз.
► Рвота без предшествующей тошноты и болей в животе – частый симптом острых сосудистых и воспалительных заболеваний головного мозга. При мозговой дисциркуляции она появляется на высоте головной боли без предшествующей тошноты, сочетается с вестибулярными расстройствами, усиливается при поворотах головы, не приносит облегчения. ► Сочетание рвоты с головными болями, колебаниями АД, а тем более выявление очаговой неврологической симптоматики помогают установить правильный диагноз.
 ► Рвота в сочетании с гемикранией позволяет предположить мигрень, при сочетании с выраженным головокружением, снижением слуха можно заподозрить болезнь Меньера. В случае высокой лихорадки, головной боли, присоединения менингеальных симптомов может быть диагностировано воспаление мозговых оболочек. Травма черепа, сотрясение мозга также обычно сопровождаются рвотой.
► Рвота в сочетании с гемикранией позволяет предположить мигрень, при сочетании с выраженным головокружением, снижением слуха можно заподозрить болезнь Меньера. В случае высокой лихорадки, головной боли, присоединения менингеальных симптомов может быть диагностировано воспаление мозговых оболочек. Травма черепа, сотрясение мозга также обычно сопровождаются рвотой.
 ► Таким образом, рвота не является специфическим симптомом какого либо определенного заболевания, однако во всех случаях рвота как симптом требует уточнения обстоятельств ее возникновения, особенностей рвотных масс, учета других проявлений болезни с целью выяснения характера основного заболевания для своевременного оказания помощи. При необходимости в условиях стационара проводят лабораторное исследование рвотных масс: бактериологическое (при пищевых токсикоинфекциях), судебно химическое (при подозрении на отравления ядами).
► Таким образом, рвота не является специфическим симптомом какого либо определенного заболевания, однако во всех случаях рвота как симптом требует уточнения обстоятельств ее возникновения, особенностей рвотных масс, учета других проявлений болезни с целью выяснения характера основного заболевания для своевременного оказания помощи. При необходимости в условиях стационара проводят лабораторное исследование рвотных масс: бактериологическое (при пищевых токсикоинфекциях), судебно химическое (при подозрении на отравления ядами).
 ► Симптоматическая медикаментозная терапия для купирования рвоты включает применение спазмолитиков (но шпа 2 мл 2% раствора), ц холиноблокаторов (атропин 0, 5 1 мл 0, 1% раствора) или нормализующего моторику желудочно кишечного тракта метоклопрамида (реглан, церукал, 2 мл). ► Указанные препараты вводятся внутривенно или внутримышечно. При неудержимой рвоте и неэффективности вышеописанного лечения назначают нейролептики (например, этаперазин 4— 8 мг внутрь 3— 4 раза в сутки).
► Симптоматическая медикаментозная терапия для купирования рвоты включает применение спазмолитиков (но шпа 2 мл 2% раствора), ц холиноблокаторов (атропин 0, 5 1 мл 0, 1% раствора) или нормализующего моторику желудочно кишечного тракта метоклопрамида (реглан, церукал, 2 мл). ► Указанные препараты вводятся внутривенно или внутримышечно. При неудержимой рвоте и неэффективности вышеописанного лечения назначают нейролептики (например, этаперазин 4— 8 мг внутрь 3— 4 раза в сутки).
 ► При появлении признаков интоксикации показана дезинтоксикационная терапия, при выраженной гиповолемии внутривенное введение жидкостей и электролитов, при колебаниях АД терапия, направленная на его нормализацию. Необходимость госпитализации определяется характером основного заболевания. Больной с кровавой рвотой подлежит немедленной госпитализации в хирургическое отделение, где экстренно проводится эзофагогастродуоденоскопия с диагностической, а иногда и лечебной целью. ► Перед направлением в больницу необходимы строгий постельный режим, голод, проведение доступных гемостатических мероприятий.
► При появлении признаков интоксикации показана дезинтоксикационная терапия, при выраженной гиповолемии внутривенное введение жидкостей и электролитов, при колебаниях АД терапия, направленная на его нормализацию. Необходимость госпитализации определяется характером основного заболевания. Больной с кровавой рвотой подлежит немедленной госпитализации в хирургическое отделение, где экстренно проводится эзофагогастродуоденоскопия с диагностической, а иногда и лечебной целью. ► Перед направлением в больницу необходимы строгий постельный режим, голод, проведение доступных гемостатических мероприятий.
 Диарея (понос) ► частый жидкий стул, варьирующий от ежедневно сильно размягченного до обильного водянистого; в последнем случае возможно тяжелое обезвоживание организма. Термин происходит от греческого выражения, означающего "течь сквозь". Острый приступ поноса может продолжаться менее суток, хронический понос много лет. Диарея часто сопровождается такими симптомами, как боли в животе, чувство растяжения кишечника, метеоризм, бурчание в животе, периоды запора, а также появление в стуле слизи или крови.
Диарея (понос) ► частый жидкий стул, варьирующий от ежедневно сильно размягченного до обильного водянистого; в последнем случае возможно тяжелое обезвоживание организма. Термин происходит от греческого выражения, означающего "течь сквозь". Острый приступ поноса может продолжаться менее суток, хронический понос много лет. Диарея часто сопровождается такими симптомами, как боли в животе, чувство растяжения кишечника, метеоризм, бурчание в животе, периоды запора, а также появление в стуле слизи или крови.
 ► В большинстве случаев понос является защитной реакцией, направленной на удаление из организма ядовитых веществ, болезнетворных микроорганизмов, слизи, продуктов гниения или брожения, некоторых лекарственных препаратов. ► Инфекционные поносы отмечаются при дизентерии, сальмонеллезах, пищевых токсикоинфекциях, вирусных болезнях (вирусная диарея), амебиазе и т. д. ► Алиментарные поносы могут быть при неправильном питании или при аллергии к тем или иным пищевым продуктам.
► В большинстве случаев понос является защитной реакцией, направленной на удаление из организма ядовитых веществ, болезнетворных микроорганизмов, слизи, продуктов гниения или брожения, некоторых лекарственных препаратов. ► Инфекционные поносы отмечаются при дизентерии, сальмонеллезах, пищевых токсикоинфекциях, вирусных болезнях (вирусная диарея), амебиазе и т. д. ► Алиментарные поносы могут быть при неправильном питании или при аллергии к тем или иным пищевым продуктам.
 ► Диспептические поносы наблюдаются при нарушении переваривания пищевых масс вследствие секреторной недостаточности желудка, поджелудочной железы печени или недостаточного выделения тонкой кишкой некоторых ферментов. ► Токсические поносы сопровождают уремию, отравление ртутью, мышьяком. ► Медикаментозные поносы могут быть следствием подавления физиологической флоры кишечника, развития дисбактериоза.
► Диспептические поносы наблюдаются при нарушении переваривания пищевых масс вследствие секреторной недостаточности желудка, поджелудочной железы печени или недостаточного выделения тонкой кишкой некоторых ферментов. ► Токсические поносы сопровождают уремию, отравление ртутью, мышьяком. ► Медикаментозные поносы могут быть следствием подавления физиологической флоры кишечника, развития дисбактериоза.
 ► Неврогенные поносы наблюдаются при нарушении нервной регуляции моторной деятельности кишечника (например, поносы, возникающие под влиянием волнения, страха).
► Неврогенные поносы наблюдаются при нарушении нервной регуляции моторной деятельности кишечника (например, поносы, возникающие под влиянием волнения, страха).
 Причины поноса ► Инфекционный понос обычно возникает в результате загрязнения ► питьевой воды или пищи фекалиями; он особенно распространен в перенаселенных районах с плохими гигиеническими и санитарными условиями и представляет серьезную проблему для развивающихся стран
Причины поноса ► Инфекционный понос обычно возникает в результате загрязнения ► питьевой воды или пищи фекалиями; он особенно распространен в перенаселенных районах с плохими гигиеническими и санитарными условиями и представляет серьезную проблему для развивающихся стран
 ► В условиях отсутствия канализации и использования человеческих экскрементов в качестве удобрений возможно тяжелое заражение сразу несколькими паразитами. Возникающий при этом понос на фоне недостаточного питания, слабости иммунной системы и хронических инфекций может привести к смерти; он особенно опасен для маленьких детей, не обладающих достаточным запасом питательных веществ в организме.
► В условиях отсутствия канализации и использования человеческих экскрементов в качестве удобрений возможно тяжелое заражение сразу несколькими паразитами. Возникающий при этом понос на фоне недостаточного питания, слабости иммунной системы и хронических инфекций может привести к смерти; он особенно опасен для маленьких детей, не обладающих достаточным запасом питательных веществ в организме.
 ► Иногда понос связан с эмоциональным стрессом или неправильным питанием. У маленьких детей причиной поноса может быть пища, содержащая слишком мало жиров или слишком много фруктовых соков. ► У детей и взрослых, страдающих недостаточностью лактазы фермента, необходимого для переваривания молочного сахара (лактозы), понос, как правило, возникает после употребления молочных продуктов. ► У лиц с хроническим поносом часто обнаруживается непереносимость того или иного пищевого продукта.
► Иногда понос связан с эмоциональным стрессом или неправильным питанием. У маленьких детей причиной поноса может быть пища, содержащая слишком мало жиров или слишком много фруктовых соков. ► У детей и взрослых, страдающих недостаточностью лактазы фермента, необходимого для переваривания молочного сахара (лактозы), понос, как правило, возникает после употребления молочных продуктов. ► У лиц с хроническим поносом часто обнаруживается непереносимость того или иного пищевого продукта.
 Для установления причины поноса проводят копрологическое и бактериологическое исследование. О тяжести поноса можно судить по скорости пассажа (продвижения) по кишечнику карболена (появление черной окраски кала после приема больным карболена через 2 5 ч вместо нормальных 20 26 ч) или сульфата бария при рентгенологическом исследовании. ► При подозрении на холеру, сальмонеллез, пищевую токсикоинфекцию больные подлежат немедленной госпитализации в инфекционное отделение. ►
Для установления причины поноса проводят копрологическое и бактериологическое исследование. О тяжести поноса можно судить по скорости пассажа (продвижения) по кишечнику карболена (появление черной окраски кала после приема больным карболена через 2 5 ч вместо нормальных 20 26 ч) или сульфата бария при рентгенологическом исследовании. ► При подозрении на холеру, сальмонеллез, пищевую токсикоинфекцию больные подлежат немедленной госпитализации в инфекционное отделение. ►
 Лечение диареи ► направлено на устранение причины, вызвавшей понос. ► Например, при гиповитаминозах парентерально вводят соответствующие витамины, при ахилии желудка назначают желудочный сок или его заменители, при недостаточности поджелудочной железы панкреатин или панзинорм, фестал и др. При поносах, не связанных с инфекцией, показана щадящая диета (ограничение углеводов, тугоплавких жиров животного происхождения), частое дробное питание, тщательное пережевывание пищи.
Лечение диареи ► направлено на устранение причины, вызвавшей понос. ► Например, при гиповитаминозах парентерально вводят соответствующие витамины, при ахилии желудка назначают желудочный сок или его заменители, при недостаточности поджелудочной железы панкреатин или панзинорм, фестал и др. При поносах, не связанных с инфекцией, показана щадящая диета (ограничение углеводов, тугоплавких жиров животного происхождения), частое дробное питание, тщательное пережевывание пищи.
 ► В качестве симптоматических средств используют карбонат кальция, препараты висмута, танальбин; отвары из коры дуба, травы зверобоя, корневища змеевика, лапчатки или кровохлебки, плодов черемухи, настой черники, соплодий ольхи, цветов ромашки, настойку красавки и др. При поносах, обусловленных дисбактериозом, назначают колибактерин, лакто бактерин, бификол, бифидумбактерин.
► В качестве симптоматических средств используют карбонат кальция, препараты висмута, танальбин; отвары из коры дуба, травы зверобоя, корневища змеевика, лапчатки или кровохлебки, плодов черемухи, настой черники, соплодий ольхи, цветов ромашки, настойку красавки и др. При поносах, обусловленных дисбактериозом, назначают колибактерин, лакто бактерин, бификол, бифидумбактерин.
 ► Вирусная диарея в современной врачебной практике приобретает особую актуальность. У детей ведущим этиологическим фактором, вызывающим острый инфекционный понос, становится ротавирус. Чаще всего ротавирусный понос наблюдается у детей до 2 лет в виде спорадических случаев; возможны эпидемии ротавирусной инфекции, чаще зимой. ► У взрослых ротавирус редко оказывается возбудителем гастроэнтерита и процесс, вызванный им, протекает стерто. Острый понос у взрослых чаще вызывает в и р у с Norwolk
► Вирусная диарея в современной врачебной практике приобретает особую актуальность. У детей ведущим этиологическим фактором, вызывающим острый инфекционный понос, становится ротавирус. Чаще всего ротавирусный понос наблюдается у детей до 2 лет в виде спорадических случаев; возможны эпидемии ротавирусной инфекции, чаще зимой. ► У взрослых ротавирус редко оказывается возбудителем гастроэнтерита и процесс, вызванный им, протекает стерто. Острый понос у взрослых чаще вызывает в и р у с Norwolk
 Норовирус (норфолк-подобный вирус) ► Безоболочечсный РНК вирус, принадлежащий к семейству Калицивирусов. У людей вызывает тяжелую диарею, рвоту и считается самой частой причиной вирус ассоциированного гастроэнтерита, особенно в зимние месяцы. ► Норовирусы характеризуются высокой контагиозностью. Для развития инфекции достаточно 10– 100 вирусных частиц. Чаще всего они распространяются фекально оральным путем, в основном через контаминированные руки, а также вирус содержащие воздушные взвеси, образующиеся при рвоте.
Норовирус (норфолк-подобный вирус) ► Безоболочечсный РНК вирус, принадлежащий к семейству Калицивирусов. У людей вызывает тяжелую диарею, рвоту и считается самой частой причиной вирус ассоциированного гастроэнтерита, особенно в зимние месяцы. ► Норовирусы характеризуются высокой контагиозностью. Для развития инфекции достаточно 10– 100 вирусных частиц. Чаще всего они распространяются фекально оральным путем, в основном через контаминированные руки, а также вирус содержащие воздушные взвеси, образующиеся при рвоте.
 ► Латентный период у ротавирусной инфекции от одного до нескольких дней. Начало вирусного гастроэнтерита острое — рвота, у детей выраженная; затем возникают понос, а также общие симптомы инфекции: головные боли, миалгии, лихорадка, но эти явления, как правило, умеренно выражены. Боли в животе не характерны для вирусного гастроэнтерита. ► Отек и воспаление в стенке тонкой кишки, вызываемые вирусом, ведут к нарушению секреции и абсорбции жидкости, богатой натрием и калием.
► Латентный период у ротавирусной инфекции от одного до нескольких дней. Начало вирусного гастроэнтерита острое — рвота, у детей выраженная; затем возникают понос, а также общие симптомы инфекции: головные боли, миалгии, лихорадка, но эти явления, как правило, умеренно выражены. Боли в животе не характерны для вирусного гастроэнтерита. ► Отек и воспаление в стенке тонкой кишки, вызываемые вирусом, ведут к нарушению секреции и абсорбции жидкости, богатой натрием и калием.
 ► Понос носит водный характер, теряемая с поносом жидкость содержит мало белка, но много солей. Эта картина напоминает секреторный понос, вызываемый холерным вибрионом или энтеротоксинами кишечной палочки; он может привести к массивной потере жидкости, превышающей у взрослого 1 л в час.
► Понос носит водный характер, теряемая с поносом жидкость содержит мало белка, но много солей. Эта картина напоминает секреторный понос, вызываемый холерным вибрионом или энтеротоксинами кишечной палочки; он может привести к массивной потере жидкости, превышающей у взрослого 1 л в час.
 ► При в и р у с н о м поносе не страдает толстая кишка и в стуле нет лейкоцитов, вирусный понос у взрослых длится 1 3 дня', у детей вдвое больше. Выраженная дегидратация может угрожать жизни больного. Терапия сводится главным образом к замещению потерянной жидкости. Это замещение может проводиться инфузионно, с помощью назначения питья, содержащего глюкозу и соли (глюкоза стимулирует всасывание натрия).
► При в и р у с н о м поносе не страдает толстая кишка и в стуле нет лейкоцитов, вирусный понос у взрослых длится 1 3 дня', у детей вдвое больше. Выраженная дегидратация может угрожать жизни больного. Терапия сводится главным образом к замещению потерянной жидкости. Это замещение может проводиться инфузионно, с помощью назначения питья, содержащего глюкозу и соли (глюкоза стимулирует всасывание натрия).
 ► Жидкость вводится из расчета 1. 5 л на 1 л стула, но основным контролем является видимое наполнение сосудов кожи, слизистых оболочек. Антибиотическая терапия при водном поносе не меняет длительности болезни
► Жидкость вводится из расчета 1. 5 л на 1 л стула, но основным контролем является видимое наполнение сосудов кожи, слизистых оболочек. Антибиотическая терапия при водном поносе не меняет длительности болезни


