синдромы гинекология.pptx
- Количество слайдов: 31
 Синдромы аменореи при нейрогуморальных нарушениях ВЫПОЛНИЛА СТУДЕНТКА 5 КУРСА ЛЕЧЕБНОГО ФАКУЛЬТЕТА 7 ГРУППЫ МУСТАФАЕВА ЗАРИНА ИСЛАМИТДИНОВНА
Синдромы аменореи при нейрогуморальных нарушениях ВЫПОЛНИЛА СТУДЕНТКА 5 КУРСА ЛЕЧЕБНОГО ФАКУЛЬТЕТА 7 ГРУППЫ МУСТАФАЕВА ЗАРИНА ИСЛАМИТДИНОВНА
 Синдром Шихана Этот синдром был описан в 1939 году после массивной кровопотери в родах после которой наблюдалась выраженная гипертрофия передней доли гипофиза. Проявляется он аменореей , обусловленной недостаточностью аденогипофиза.
Синдром Шихана Этот синдром был описан в 1939 году после массивной кровопотери в родах после которой наблюдалась выраженная гипертрофия передней доли гипофиза. Проявляется он аменореей , обусловленной недостаточностью аденогипофиза.
 Как же это происходит? ? ? При массивной кровопотере происходит резкое замедление кровотока ( циркулярный коллапс) с глубоким расстройством кровообращения диэнцефало гипофизарной области вследствие ишемии, асептического тромбоза сосудов гипофиза, а далее его некроза с гибелью преимущественно передней доли с выпадением гонадотропных гормонов.
Как же это происходит? ? ? При массивной кровопотере происходит резкое замедление кровотока ( циркулярный коллапс) с глубоким расстройством кровообращения диэнцефало гипофизарной области вследствие ишемии, асептического тромбоза сосудов гипофиза, а далее его некроза с гибелью преимущественно передней доли с выпадением гонадотропных гормонов.
 Клиника Так как в передней доле гипофиза вырабатывается адренокортикотропный гормон который стимулирует кору надпочечников, то при поражении гипофиза развивается НЕДОСТАТОЧНОСТЬ КОРЫ НАДПОЧЕЧНИКОВ характеризующаяся:
Клиника Так как в передней доле гипофиза вырабатывается адренокортикотропный гормон который стимулирует кору надпочечников, то при поражении гипофиза развивается НЕДОСТАТОЧНОСТЬ КОРЫ НАДПОЧЕЧНИКОВ характеризующаяся:
 нарастающей слабостью повышенной утомляемостью зябкостью анорексией запорами тошнотой Появляется нормохромная анемия, эозинофилия и приступы гипогликемии Расстройства минерального обмена( депигментация сосков, наружных половых органов 0
нарастающей слабостью повышенной утомляемостью зябкостью анорексией запорами тошнотой Появляется нормохромная анемия, эозинофилия и приступы гипогликемии Расстройства минерального обмена( депигментация сосков, наружных половых органов 0
 Нарушения гонадотропной функции гипофиза Аменорея Атрофия молочных желез, яичников, матки, слизистой влагалища Уплощение наружных половых органов Депигментация малых половых губ Выпадение волос на голове, лобке, в подмышечной области
Нарушения гонадотропной функции гипофиза Аменорея Атрофия молочных желез, яичников, матки, слизистой влагалища Уплощение наружных половых органов Депигментация малых половых губ Выпадение волос на голове, лобке, в подмышечной области
 Клиника вторичного гипотиреоза Сухая кожа Бледность кожи «алебастовая» либо с желтоватым оттенком Избыточный вес Понижение потоотделения Сонливость Значительные изменения психики апатичность
Клиника вторичного гипотиреоза Сухая кожа Бледность кожи «алебастовая» либо с желтоватым оттенком Избыточный вес Понижение потоотделения Сонливость Значительные изменения психики апатичность
 Если в процесс вовлекается гипоталамус возникает ряд диэнцефальных нарушений Симптомы несахарного диабета Нарушение сна, терморегуляции Вегетативные нарушения Потеря аппетита Резкое похудение Гипотония Анемия с лейкопенией
Если в процесс вовлекается гипоталамус возникает ряд диэнцефальных нарушений Симптомы несахарного диабета Нарушение сна, терморегуляции Вегетативные нарушения Потеря аппетита Резкое похудение Гипотония Анемия с лейкопенией
 Лечение На ранних стадиях заболевания необходимо применение антикоагулянтов. При наличии воспалительного процесса— противовоспалительная, дегидратационная и рассасывающая терапия. В дальнейшем проводится заместительная гормональная терапия кортикостероидными, тиреоидными и половыми гормонами в зависимости от степени недостаточности функции той или другой железы. а) При недостаточности функции коры надпочечников рекомендуется: кортизон ацетат внутрь 12, 5— 37, 5— 50 мг в сутки; преднизолон по 5 мг; гидрокортизон но 25— 50 мг в сутки в течение 1 го месяца и перерыв 2 месяца. б) При гипотиреозе — тиреоидин, начиная с 0, 015 x 2 р. день /о полной заместительной дозы тиреоидина 0, 05— 0, 2 в сутки. При этом необходимо учесть переносимость и проводить контроль за ЭКГ. Назначать тиреоидин следует одновременно или несколько позднее после начала кортикостероидной терапии. в) При недостаточности половых желез — цикловая гормональная терапия под контролем функциональных тестов. Эта гормональная терапия может применяться одновременно с вышеуказанными методами
Лечение На ранних стадиях заболевания необходимо применение антикоагулянтов. При наличии воспалительного процесса— противовоспалительная, дегидратационная и рассасывающая терапия. В дальнейшем проводится заместительная гормональная терапия кортикостероидными, тиреоидными и половыми гормонами в зависимости от степени недостаточности функции той или другой железы. а) При недостаточности функции коры надпочечников рекомендуется: кортизон ацетат внутрь 12, 5— 37, 5— 50 мг в сутки; преднизолон по 5 мг; гидрокортизон но 25— 50 мг в сутки в течение 1 го месяца и перерыв 2 месяца. б) При гипотиреозе — тиреоидин, начиная с 0, 015 x 2 р. день /о полной заместительной дозы тиреоидина 0, 05— 0, 2 в сутки. При этом необходимо учесть переносимость и проводить контроль за ЭКГ. Назначать тиреоидин следует одновременно или несколько позднее после начала кортикостероидной терапии. в) При недостаточности половых желез — цикловая гормональная терапия под контролем функциональных тестов. Эта гормональная терапия может применяться одновременно с вышеуказанными методами
 Синдром галактореи и аменореи В зависимости от этиологии данный синдром разделяется на 2 формы. Первые развиваются вследствие функциональных изменений в гипоталамо гипофизарной системе , второй— преимущественно за счет опухоли мозга. В основном для всех форм лактореи и аменореи характерным является увеличение количества пролактина и выделения молока из молочных желез.
Синдром галактореи и аменореи В зависимости от этиологии данный синдром разделяется на 2 формы. Первые развиваются вследствие функциональных изменений в гипоталамо гипофизарной системе , второй— преимущественно за счет опухоли мозга. В основном для всех форм лактореи и аменореи характерным является увеличение количества пролактина и выделения молока из молочных желез.
 Лакторея и аменорея являясь симптомами поражения гипоталамо гипофизарной области, могут сопровождать различные эндокринные заболевания (болезнь Иценко — Кушинга, акромегалию, преждевременное половое развитие, опухоли матки и яичников и др. ), или быть ассоциированными с другими гипоталамическими нарушениями — полиурией, сахарным диабетом, ожирением.
Лакторея и аменорея являясь симптомами поражения гипоталамо гипофизарной области, могут сопровождать различные эндокринные заболевания (болезнь Иценко — Кушинга, акромегалию, преждевременное половое развитие, опухоли матки и яичников и др. ), или быть ассоциированными с другими гипоталамическими нарушениями — полиурией, сахарным диабетом, ожирением.
 Уровень пролактина у небеременных женщин и мужчин почти одинаков— 11— 10 нг/мл. Во время беременности он прогрессивно увеличивается от 25 нг/мл, достигая 207 нг/мл перед родами. Содержание пролактина увеличивается при различных состояниях организма и заболеваниях: стрессовое состояние, психологические реакции, длительный прием психотропных препаратов и некоторых гормонов, при пролактиносекретирующей опухоли гипофиза, гипотиреозе и др.
Уровень пролактина у небеременных женщин и мужчин почти одинаков— 11— 10 нг/мл. Во время беременности он прогрессивно увеличивается от 25 нг/мл, достигая 207 нг/мл перед родами. Содержание пролактина увеличивается при различных состояниях организма и заболеваниях: стрессовое состояние, психологические реакции, длительный прием психотропных препаратов и некоторых гормонов, при пролактиносекретирующей опухоли гипофиза, гипотиреозе и др.
 Патогенез при функциональных нарушениях центральной нервной системы происходит блокада пролактин ингибирующего RН гормона гипоталамуса (ПИГ и ПТГ), вследствие чего гипофизом выделяется значительное количество пролактина, происходит угнетение рилизинг гормона ФСГ и ЛГ с подавлением выделения гонадотропных гормонов (ФСГ и Л Г) с последующим угнетением функции яичников
Патогенез при функциональных нарушениях центральной нервной системы происходит блокада пролактин ингибирующего RН гормона гипоталамуса (ПИГ и ПТГ), вследствие чего гипофизом выделяется значительное количество пролактина, происходит угнетение рилизинг гормона ФСГ и ЛГ с подавлением выделения гонадотропных гормонов (ФСГ и Л Г) с последующим угнетением функции яичников
 Клиническая форма Киари. Фроммеля В 1852 г. Чиари описал 2 случая персистирующей галактореи с атрофией матки >при длительном вскармливании ребенка я при чину данной патологии объяснял общим истощением. В дальнейшем в 1882 г. Фроммель подобный синдром описал у 25 больных» В последующем комплекс симптомов: аменорея, галакторея, атрофия яичников и матки.
Клиническая форма Киари. Фроммеля В 1852 г. Чиари описал 2 случая персистирующей галактореи с атрофией матки >при длительном вскармливании ребенка я при чину данной патологии объяснял общим истощением. В дальнейшем в 1882 г. Фроммель подобный синдром описал у 25 больных» В последующем комплекс симптомов: аменорея, галакторея, атрофия яичников и матки.
 Объективно: женский тип телосложения, ожирения или похудание, иногда гирсутизм, молочные железы несколько гипертрофированы, при надавливании из сосков выделяется молоко, реже молозиво.
Объективно: женский тип телосложения, ожирения или похудание, иногда гирсутизм, молочные железы несколько гипертрофированы, при надавливании из сосков выделяется молоко, реже молозиво.
 Лечение Общеукрепляющая и витаминотерапия. Эндоназальный электрофорез с витамином В Блокада или торможение пролактина парлоделом, при отсутствии — эстрогенными, кортикостероидными препаратами и синтетическими прогестинами Парлодел назначается следующим образом: 1 й день— 1, 25 мг (1/2 табл. ) на ночь, после еды (1 табл. содержит 2, 5 мг бромкриптина). 2 й день—по 1, 25 мг (1/2 табл. ) 3 раза в день. 3 й день — по 1 табл. через каждые 12 часов. Затем продолжают по 5 мг в течение месяца. При малой эффективности доза может быть увеличена до 7, 5 мг, либо даже до 30 мг в день. При отсутствии парлодела можно испытать следующие гормональные препараты.
Лечение Общеукрепляющая и витаминотерапия. Эндоназальный электрофорез с витамином В Блокада или торможение пролактина парлоделом, при отсутствии — эстрогенными, кортикостероидными препаратами и синтетическими прогестинами Парлодел назначается следующим образом: 1 й день— 1, 25 мг (1/2 табл. ) на ночь, после еды (1 табл. содержит 2, 5 мг бромкриптина). 2 й день—по 1, 25 мг (1/2 табл. ) 3 раза в день. 3 й день — по 1 табл. через каждые 12 часов. Затем продолжают по 5 мг в течение месяца. При малой эффективности доза может быть увеличена до 7, 5 мг, либо даже до 30 мг в день. При отсутствии парлодела можно испытать следующие гормональные препараты.
 Эстрадиол дипропионат 0, 1% — 1 мл в/м в течение 18 20 дней, или этинил эстрадиол (микрофоллин) по 0, 5 в день в течение 14— 21 дня с постепенным снижением, или диэтилстильбэстрол 3% по 1 мл в/м или по 5 мг 2 раза в день в течение 2— 3 недель. Кортизон — 2, 5— 2 мл 1 раз в/м в течение 4— 5 дней, либо преднизолон 0, 005 3 раза 5— 6 дней. После подавления лактацин — прогестины по схеме в течение 6— 8 месяцев.
Эстрадиол дипропионат 0, 1% — 1 мл в/м в течение 18 20 дней, или этинил эстрадиол (микрофоллин) по 0, 5 в день в течение 14— 21 дня с постепенным снижением, или диэтилстильбэстрол 3% по 1 мл в/м или по 5 мг 2 раза в день в течение 2— 3 недель. Кортизон — 2, 5— 2 мл 1 раз в/м в течение 4— 5 дней, либо преднизолон 0, 005 3 раза 5— 6 дней. После подавления лактацин — прогестины по схеме в течение 6— 8 месяцев.
 Синдром Морганьи-Стюарта. Мореля Первое анатомическое описание изменений черепа при эндокраниозе сделано Морганьи в 1719 г. Он опубликовал наблюдение над 75 летней женщиной, страдавшей ожирением, нервнопсихическими расстройствами (типа депрессивных состояний и вегетативных коллапсов) и гирсутизмом. В дальнейшем, в 1937 г. Морель описал клинико рентгеноанатомическое наблюдения у больных с гиперостозом костей черепа. Заболевание сопровождалось депрессией, слабоумием.
Синдром Морганьи-Стюарта. Мореля Первое анатомическое описание изменений черепа при эндокраниозе сделано Морганьи в 1719 г. Он опубликовал наблюдение над 75 летней женщиной, страдавшей ожирением, нервнопсихическими расстройствами (типа депрессивных состояний и вегетативных коллапсов) и гирсутизмом. В дальнейшем, в 1937 г. Морель описал клинико рентгеноанатомическое наблюдения у больных с гиперостозом костей черепа. Заболевание сопровождалось депрессией, слабоумием.
 Патогенез связывается с гормональными расстройствами функции гипофиза и диэнцефальной области, воспалительными, дистрофическими или травматическими изменениями мозга или его оболочек. В последующем проявляется недостаточностью функции щитовидной железы и компенсаторной гиперфункцией коры надпочечников или тотальной гиперсекрецией клеток передней доли гипофиза с последующим изменением менструальной и репродуктивной функции.
Патогенез связывается с гормональными расстройствами функции гипофиза и диэнцефальной области, воспалительными, дистрофическими или травматическими изменениями мозга или его оболочек. В последующем проявляется недостаточностью функции щитовидной железы и компенсаторной гиперфункцией коры надпочечников или тотальной гиперсекрецией клеток передней доли гипофиза с последующим изменением менструальной и репродуктивной функции.
 Клиника Характеризуется триадой симптомов; Ожирение (основной признак) — гипоталамического происхождения. Оволосение лица по мужскому типу. Нарушение менструальной и репродуктивной функции. ТАКЖЕ Проявляется головной болью, вегетативными нарушениями, тетанией, эндокринной и вегетативной дистонией.
Клиника Характеризуется триадой симптомов; Ожирение (основной признак) — гипоталамического происхождения. Оволосение лица по мужскому типу. Нарушение менструальной и репродуктивной функции. ТАКЖЕ Проявляется головной болью, вегетативными нарушениями, тетанией, эндокринной и вегетативной дистонией.
 Лечение Восстановление обменных процессов; седативные, успокаивающие средства. Периодически — дегидратационная терапия, витамин <Е>, иглорефлексотерапия, . микроволновая терапия на гипоталамо гипофизарную область, цикловая гормональная терапия эстроген гестагенными препаратами.
Лечение Восстановление обменных процессов; седативные, успокаивающие средства. Периодически — дегидратационная терапия, витамин <Е>, иглорефлексотерапия, . микроволновая терапия на гипоталамо гипофизарную область, цикловая гормональная терапия эстроген гестагенными препаратами.
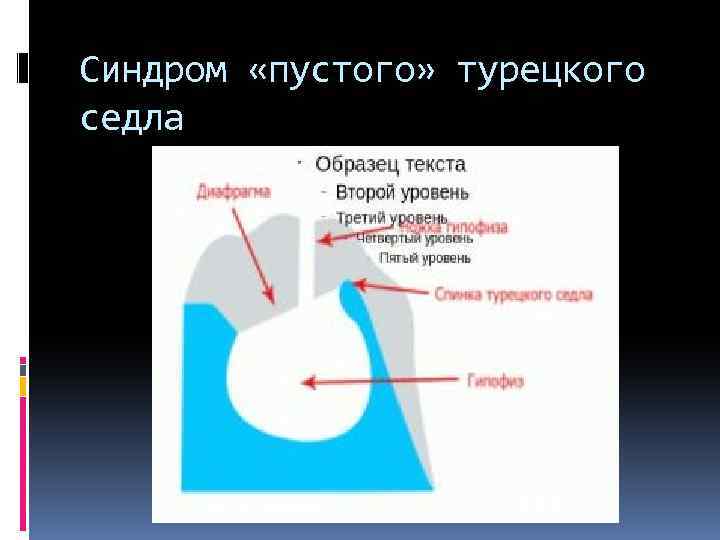 Синдром «пустого» турецкого седла
Синдром «пустого» турецкого седла
 При недостаточности диафрагмы проникновение отдельных частей ликворной системы приводит к расширению и внедрению субарахноидального пространства в полость турецкого седла под диафрагму
При недостаточности диафрагмы проникновение отдельных частей ликворной системы приводит к расширению и внедрению субарахноидального пространства в полость турецкого седла под диафрагму
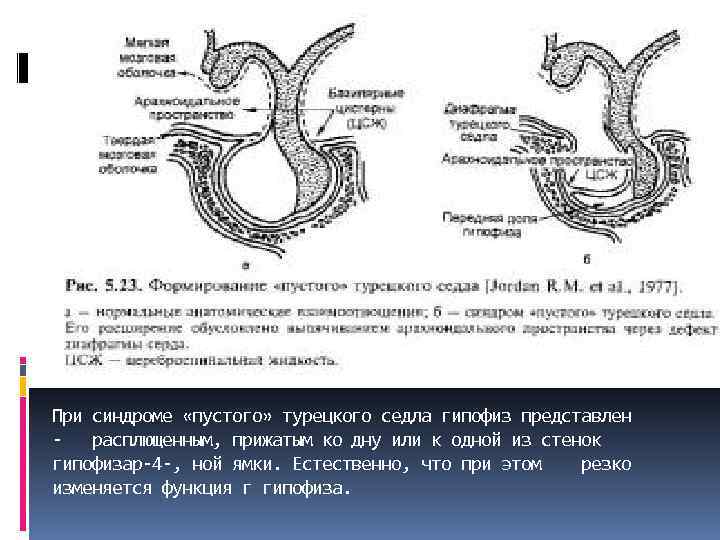 При синдроме «пустого» турецкого седла гипофиз представлен - расплющенным, прижатым ко дну или к одной из стенок гипофизар-4 -, ной ямки. Естественно, что при этом резко изменяется функция г гипофиза.
При синдроме «пустого» турецкого седла гипофиз представлен - расплющенным, прижатым ко дну или к одной из стенок гипофизар-4 -, ной ямки. Естественно, что при этом резко изменяется функция г гипофиза.


 У многорожавших во время беременности может возникнуть выраженная гипертрофия гипофиза с последующей инволюцией после родов. Этот фактор может привести к развитию недостаточности диафрагмы седла. Вероятно, поэтому среди больных с синдромом «пустого» турецкого седла около 70% составляют многорожавшие женщины.
У многорожавших во время беременности может возникнуть выраженная гипертрофия гипофиза с последующей инволюцией после родов. Этот фактор может привести к развитию недостаточности диафрагмы седла. Вероятно, поэтому среди больных с синдромом «пустого» турецкого седла около 70% составляют многорожавшие женщины.
 Клиника В ряде случаев «пустое турецкое седло» протекает бессимптомно. В связи с этим выделяют два варианта его течения — осложнённое. Клиническая картина характеризуется сочетанием Эндокринологических неврологических симптомов. Клиническая картина синдрома «пустого турецкого седла» отличается динамичностью, сменяемостью одного синдрома другим, спонтанными ремиссиями. «Пустое турецкое седло» вызывает головные боли, нейроэндокринные и зрительные расстройства. Единство нейрогуморальной регуляции в организме человека обеспечивается гипоталамо гипофизарой системой, в тесной анатомической связи с которой находятся зрительные нервы и хиазма. Развитие конфликта в хиазмально гипоталамо гипофизарной области приводит к нарушениям зрения. Слайд 18 Чаще болеют женщины (4/5) в возрасте от 35 до 55 лет. Около 75% больных страдают ожирением. Самым частым симптомом является головная боль (80 90%), не имеющая чёткой локализации, различной степени выраженности от лёгкой до нестерпимой, практически постоянной. Дисфункция гипоталамуса выражается вегетативными синдромами и вегетативными кризами с ознобом, резким подъёмом артериального давления, кардиалгиями, одышкой, чувством страха, болями в животе, в конечностях, подъёмом температуры, нередко синкопальными (обморочными) состояниями. Слайд 19
Клиника В ряде случаев «пустое турецкое седло» протекает бессимптомно. В связи с этим выделяют два варианта его течения — осложнённое. Клиническая картина характеризуется сочетанием Эндокринологических неврологических симптомов. Клиническая картина синдрома «пустого турецкого седла» отличается динамичностью, сменяемостью одного синдрома другим, спонтанными ремиссиями. «Пустое турецкое седло» вызывает головные боли, нейроэндокринные и зрительные расстройства. Единство нейрогуморальной регуляции в организме человека обеспечивается гипоталамо гипофизарой системой, в тесной анатомической связи с которой находятся зрительные нервы и хиазма. Развитие конфликта в хиазмально гипоталамо гипофизарной области приводит к нарушениям зрения. Слайд 18 Чаще болеют женщины (4/5) в возрасте от 35 до 55 лет. Около 75% больных страдают ожирением. Самым частым симптомом является головная боль (80 90%), не имеющая чёткой локализации, различной степени выраженности от лёгкой до нестерпимой, практически постоянной. Дисфункция гипоталамуса выражается вегетативными синдромами и вегетативными кризами с ознобом, резким подъёмом артериального давления, кардиалгиями, одышкой, чувством страха, болями в животе, в конечностях, подъёмом температуры, нередко синкопальными (обморочными) состояниями. Слайд 19
 Неврологическая симптоматика Неврологические симптомы характеризуются сочетанием проявлений астенического синдрома, вегето сосудистых нарушений, нарушения зрения. Возможно развитие ликвореи. К проявлениям астенического синдрома относят постоянную головную боль, головокружение, шаткость и неуверенность походки, ухудшение памяти, быструю утомляемость, снижение работоспособности, эмоционально личностные расстройства; вегето сосудистых нарушений — потливость, сердцебиение, боль в области сердца, лабильность артериального давления, затруднение дыхания, обморочные состояния, боли в эпигастрии, расстройства стула[3].
Неврологическая симптоматика Неврологические симптомы характеризуются сочетанием проявлений астенического синдрома, вегето сосудистых нарушений, нарушения зрения. Возможно развитие ликвореи. К проявлениям астенического синдрома относят постоянную головную боль, головокружение, шаткость и неуверенность походки, ухудшение памяти, быструю утомляемость, снижение работоспособности, эмоционально личностные расстройства; вегето сосудистых нарушений — потливость, сердцебиение, боль в области сердца, лабильность артериального давления, затруднение дыхания, обморочные состояния, боли в эпигастрии, расстройства стула[3].
 Лечение Лечебная тактика При первичном синдроме пустого турецкого седла лечение обычно не требуется; больного нужно убедить в безопасности заболевания. Изредка возникает необходимость в заместительной гормональной терапии. Напротив, при вторичном синдроме заместительная гормональная терапия необходима почти всегда. Крайне редко встречается провисание зрительного перекреста в отверстие диафрагмы турецкого седла со сдавлением зрительных нервов и возникновением нарушений полей зрения. Очень редко наблюдается истечение из носа СМЖ, которая просачивается через истонченное дно турецкого седла. Только эти два осложнения служат показаниями к хирургическому вмешательству при первичном синдроме пустого турецкого седла. При вторичном синдроме может потребоваться лечение опухоли гипофиза.
Лечение Лечебная тактика При первичном синдроме пустого турецкого седла лечение обычно не требуется; больного нужно убедить в безопасности заболевания. Изредка возникает необходимость в заместительной гормональной терапии. Напротив, при вторичном синдроме заместительная гормональная терапия необходима почти всегда. Крайне редко встречается провисание зрительного перекреста в отверстие диафрагмы турецкого седла со сдавлением зрительных нервов и возникновением нарушений полей зрения. Очень редко наблюдается истечение из носа СМЖ, которая просачивается через истонченное дно турецкого седла. Только эти два осложнения служат показаниями к хирургическому вмешательству при первичном синдроме пустого турецкого седла. При вторичном синдроме может потребоваться лечение опухоли гипофиза.


