Синдром поражения печени(15-16).pptx
- Количество слайдов: 117
 Синдром поражения печени и желчевыводящих путей Лекция для студентов 4 курса по специальности «общая медицина» . Лектор к. м. н. доцент кафедры внутренних болезней № 1 Краснова С. А.
Синдром поражения печени и желчевыводящих путей Лекция для студентов 4 курса по специальности «общая медицина» . Лектор к. м. н. доцент кафедры внутренних болезней № 1 Краснова С. А.
 Введение Гепатология – один из разделов гастроэнтерологии, изучающий различные заболевания печени. Заболевания печени и желчевыводящих путей выделены в особую главу внутренней медицины. Гепатология является одной из наиболее бурно развивающихся отраслей медицины. Это связано, с одной стороны, с частотой гепатитов, особенно гепатитов В и С, холангитов, их многообразием, пограничным с хирургией характером заболеваний и особенно огромной ролью печени в обменноферментативных функциях организма человека, развитием новых противовирусных препаратов, а с другой, с разработкой новых диагностических стратегий, которые сделали диагностику печени более глубокой и точной, что позволило значительно повысить эффективность противовирусной терапии
Введение Гепатология – один из разделов гастроэнтерологии, изучающий различные заболевания печени. Заболевания печени и желчевыводящих путей выделены в особую главу внутренней медицины. Гепатология является одной из наиболее бурно развивающихся отраслей медицины. Это связано, с одной стороны, с частотой гепатитов, особенно гепатитов В и С, холангитов, их многообразием, пограничным с хирургией характером заболеваний и особенно огромной ролью печени в обменноферментативных функциях организма человека, развитием новых противовирусных препаратов, а с другой, с разработкой новых диагностических стратегий, которые сделали диагностику печени более глубокой и точной, что позволило значительно повысить эффективность противовирусной терапии
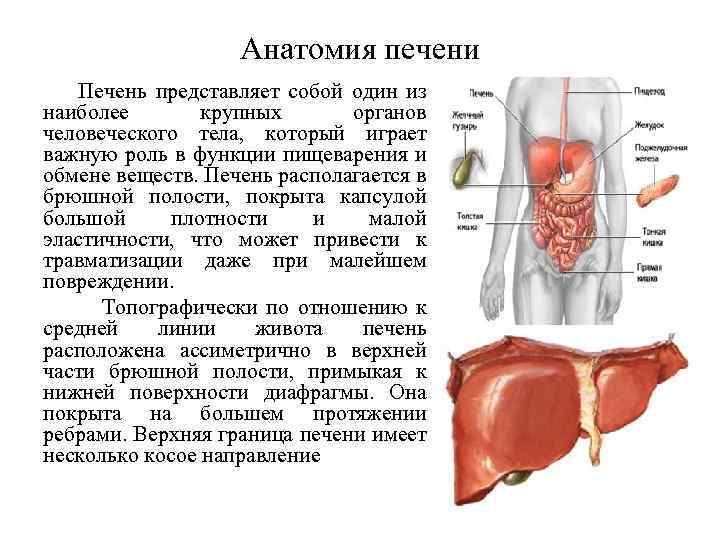 Анатомия печени Печень представляет собой один из наиболее крупных органов человеческого тела, который играет важную роль в функции пищеварения и обмене веществ. Печень располагается в брюшной полости, покрыта капсулой большой плотности и малой эластичности, что может привести к травматизации даже при малейшем повреждении. Топографически по отношению к средней линии живота печень расположена ассиметрично в верхней части брюшной полости, примыкая к нижней поверхности диафрагмы. Она покрыта на большем протяжении ребрами. Верхняя граница печени имеет несколько косое направление
Анатомия печени Печень представляет собой один из наиболее крупных органов человеческого тела, который играет важную роль в функции пищеварения и обмене веществ. Печень располагается в брюшной полости, покрыта капсулой большой плотности и малой эластичности, что может привести к травматизации даже при малейшем повреждении. Топографически по отношению к средней линии живота печень расположена ассиметрично в верхней части брюшной полости, примыкая к нижней поверхности диафрагмы. Она покрыта на большем протяжении ребрами. Верхняя граница печени имеет несколько косое направление
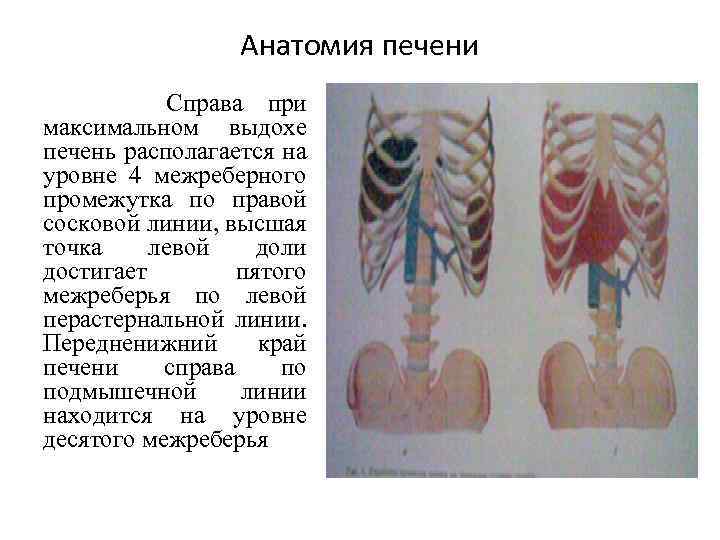 Анатомия печени Справа при максимальном выдохе печень располагается на уровне 4 межреберного промежутка по правой сосковой линии, высшая точка левой доли достигает пятого межреберья по левой перастернальной линии. Передненижний край печени справа по подмышечной линии находится на уровне десятого межреберья
Анатомия печени Справа при максимальном выдохе печень располагается на уровне 4 межреберного промежутка по правой сосковой линии, высшая точка левой доли достигает пятого межреберья по левой перастернальной линии. Передненижний край печени справа по подмышечной линии находится на уровне десятого межреберья
 Анатомия печени Печень имеет долевое и сегментарное строение. Сегментарное строение печени выражается в определенной структуре распределения в ней сосудов и желчных протоков. Сегментом, сектором и долей принято называть участок печени, имеющий обособленное кровоснабжение, желчный проток, иннервацию и лимфообращение. Печень состоит из множества долек, отделенных друг от друга прослойкой соединительной ткани, связанной с ее фиброзной капсулой. Междольковая соединительная ткань печени у человека развита слабо
Анатомия печени Печень имеет долевое и сегментарное строение. Сегментарное строение печени выражается в определенной структуре распределения в ней сосудов и желчных протоков. Сегментом, сектором и долей принято называть участок печени, имеющий обособленное кровоснабжение, желчный проток, иннервацию и лимфообращение. Печень состоит из множества долек, отделенных друг от друга прослойкой соединительной ткани, связанной с ее фиброзной капсулой. Междольковая соединительная ткань печени у человека развита слабо
 Физиология печени Печень играет важную роль в процессе пищеварения и в межуточном обмене веществ. В углеводном обмене роль печени сводится к переработке углеводов, поступающих с кровью воротной вены из кишечника, в гликоген, который может долго сохраняться в печени и автоматически регулировать уровень сахара в периферической крови в соответствии с потребностями организма. Велика роль печени в обезвреживании продуктов распада, появляющихся в процессе обмена и всасывания: кишечных токсинов и др. При этом печень обеспечивает роль своеобразного барьера, расположенного на пути кровотока от кишечника в общую систему кровообращения. Важна роль печени в белковом обмене. В ней происходят переработка аминокислот, синтез мочевины, гиппуровой кислоты и белков плазмы (альбуминов, глобулинов), в печени вырабатывается протромбин, играющий важную роль в процессе свертывания крови
Физиология печени Печень играет важную роль в процессе пищеварения и в межуточном обмене веществ. В углеводном обмене роль печени сводится к переработке углеводов, поступающих с кровью воротной вены из кишечника, в гликоген, который может долго сохраняться в печени и автоматически регулировать уровень сахара в периферической крови в соответствии с потребностями организма. Велика роль печени в обезвреживании продуктов распада, появляющихся в процессе обмена и всасывания: кишечных токсинов и др. При этом печень обеспечивает роль своеобразного барьера, расположенного на пути кровотока от кишечника в общую систему кровообращения. Важна роль печени в белковом обмене. В ней происходят переработка аминокислот, синтез мочевины, гиппуровой кислоты и белков плазмы (альбуминов, глобулинов), в печени вырабатывается протромбин, играющий важную роль в процессе свертывания крови
 Физиология печени Печень осуществляет внешнесекреторную функцию (выработка желчи), то есть принимает участие в жировом обмене (синтез холестерина и лицетина), в выработке желчных пигментов и в циркуляции уробилина: печень – желчь – кишечник - портальная кровь – печень - желчь (по Мясникову А. Л. ). Желчь вырабатывается в печени круглосуточно, депонируется в желчном пузыре. Поступление желчи в 12 - перстную кишку происходит по мере надобности, совпадает со временем прохождения перистальтической волны через привратник. Когда пища поступает в желудок и возникает соответствующий рефлекс, происходит сокращение мышечной стенки желчного пузыря и одновременное расслабление мускулатуры ductus choledochus и сфинктров, в результате чего желчь поступает в просвет кишки. 12 - перстная кишка располагается подковообразно, охватывая головку поджелудочной железы
Физиология печени Печень осуществляет внешнесекреторную функцию (выработка желчи), то есть принимает участие в жировом обмене (синтез холестерина и лицетина), в выработке желчных пигментов и в циркуляции уробилина: печень – желчь – кишечник - портальная кровь – печень - желчь (по Мясникову А. Л. ). Желчь вырабатывается в печени круглосуточно, депонируется в желчном пузыре. Поступление желчи в 12 - перстную кишку происходит по мере надобности, совпадает со временем прохождения перистальтической волны через привратник. Когда пища поступает в желудок и возникает соответствующий рефлекс, происходит сокращение мышечной стенки желчного пузыря и одновременное расслабление мускулатуры ductus choledochus и сфинктров, в результате чего желчь поступает в просвет кишки. 12 - перстная кишка располагается подковообразно, охватывая головку поджелудочной железы
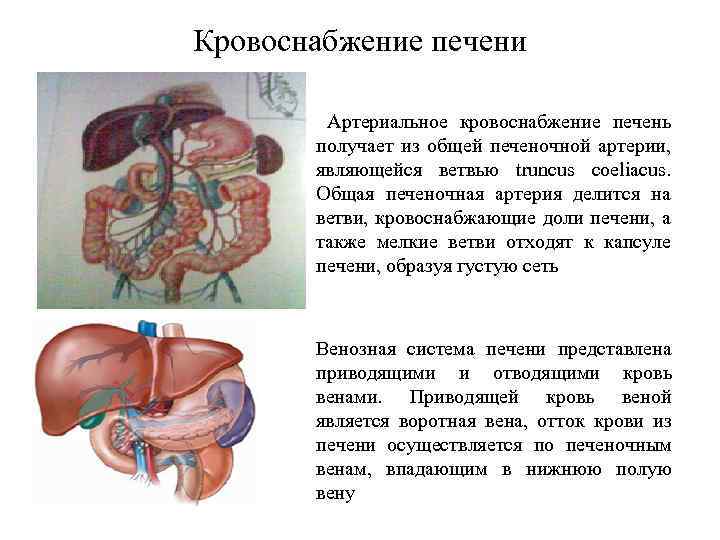 Кровоснабжение печени Артериальное кровоснабжение печень получает из общей печеночной артерии, являющейся ветвью truncus coeliacus. Общая печеночная артерия делится на ветви, кровоснабжающие доли печени, а также мелкие ветви отходят к капсуле печени, образуя густую сеть Венозная система печени представлена приводящими и отводящими кровь венами. Приводящей кровь веной является воротная вена, отток крови из печени осуществляется по печеночным венам, впадающим в нижнюю полую вену
Кровоснабжение печени Артериальное кровоснабжение печень получает из общей печеночной артерии, являющейся ветвью truncus coeliacus. Общая печеночная артерия делится на ветви, кровоснабжающие доли печени, а также мелкие ветви отходят к капсуле печени, образуя густую сеть Венозная система печени представлена приводящими и отводящими кровь венами. Приводящей кровь веной является воротная вена, отток крови из печени осуществляется по печеночным венам, впадающим в нижнюю полую вену
 Введение Проблема хронических заболеваний печени различного происхождения и, прежде всего – хронических гепатитов «В» и «С» , ведущих к формированию фиброза, цирроза и рака печени – остается актуальной. На сегодняшний момент в мировом масштабе распространенность фиброза как исхода хронических заболеваний печени очень высока. Наиболее опасные для жизни заболевания печени – это вирусные гепатиты и жировой гепатоз, или неалкогольная жировая болезнь печени, которая в 50% случаев встречается у людей с избыточной массой тела и висцеральным ожирением. Неалкогольная жировая болезнь печени является одним из компонентов метаболического синдрома, который характеризуется нарушениями всех видов обмена, в том числе углеводного. При этом развивается тканевая инсулинорезистентность, повышение содержания инсулина в крови, сахарный диабет 2 типа. Нарушения липидного обмена часто сопровождаются артериальной гипертензией и заболеваниями сердечнососудистой системы
Введение Проблема хронических заболеваний печени различного происхождения и, прежде всего – хронических гепатитов «В» и «С» , ведущих к формированию фиброза, цирроза и рака печени – остается актуальной. На сегодняшний момент в мировом масштабе распространенность фиброза как исхода хронических заболеваний печени очень высока. Наиболее опасные для жизни заболевания печени – это вирусные гепатиты и жировой гепатоз, или неалкогольная жировая болезнь печени, которая в 50% случаев встречается у людей с избыточной массой тела и висцеральным ожирением. Неалкогольная жировая болезнь печени является одним из компонентов метаболического синдрома, который характеризуется нарушениями всех видов обмена, в том числе углеводного. При этом развивается тканевая инсулинорезистентность, повышение содержания инсулина в крови, сахарный диабет 2 типа. Нарушения липидного обмена часто сопровождаются артериальной гипертензией и заболеваниями сердечнососудистой системы
 Введение Поражение печени при неалкогольной жировой болезни в большинстве случаев вызывает развитие фиброза, заключительная стадия прогрессирования фиброза, как и в случае с вирусными гепатитами – цирроз. Смертность от этих заболеваний занимает 4 -5 место, уступая лишь, сердечно - сосудистым, онкологическим заболеваниям, несчастным случаям и заболеваниям органов дыхания. Усугубляет ситуацию слабо развитая система диагностики и оценки эффективности антифиброзной терапии при хронических заболеваниях печени. Прогнозирование и тактика лечения больных с хроническими гепатитами и циррозами печени зависят от степени фиброза печени, так как фиброз печени является высоко достоверным индикатором прогрессирования заболевания печени
Введение Поражение печени при неалкогольной жировой болезни в большинстве случаев вызывает развитие фиброза, заключительная стадия прогрессирования фиброза, как и в случае с вирусными гепатитами – цирроз. Смертность от этих заболеваний занимает 4 -5 место, уступая лишь, сердечно - сосудистым, онкологическим заболеваниям, несчастным случаям и заболеваниям органов дыхания. Усугубляет ситуацию слабо развитая система диагностики и оценки эффективности антифиброзной терапии при хронических заболеваниях печени. Прогнозирование и тактика лечения больных с хроническими гепатитами и циррозами печени зависят от степени фиброза печени, так как фиброз печени является высоко достоверным индикатором прогрессирования заболевания печени
 Этиология гепатитов
Этиология гепатитов
 Классификация гепатитов Гепатит - воспаление паренхимы печени (гепатоциты) и стромы (звездчатые эндотелиоциты, или купферовские клетки). Гепатиты бывают: • неспецифическими (реактивные то есть как реакция печеночных клеток на воспаление соседних органов - поджелудочной железы, желчного пузыря, 12 перстная кишка). • неспецифические вирусные гепатиты - гепатиты, которые вызываются группой вирусов, имеющим тропизм к другим органам и тканям обладают тропизмом к печеночной ткани. Например, аденовирус вызывает фарингоконьюктивальную лихорадку, острую пневмонию, гепатит. Энтеровирусные гепатиты часто возникают летом. Вирус простого герпеса - СПИД-индикаторная инфекция. • гепатиты связанные с употреблением лекарственных препаратов - токсикоаллергические и лекарственные гепатиты. Алкогольный гепатит. • гепатиты как проявление этиологически самостоятельного заболеваниями - лептоспироз (лептоспира обладает гепатотропными, гематотропными свойствами). Псевдотуберкулез - иерсиния обладает тропностью к клеткам РЭС. • специфические вирусные гепатиты
Классификация гепатитов Гепатит - воспаление паренхимы печени (гепатоциты) и стромы (звездчатые эндотелиоциты, или купферовские клетки). Гепатиты бывают: • неспецифическими (реактивные то есть как реакция печеночных клеток на воспаление соседних органов - поджелудочной железы, желчного пузыря, 12 перстная кишка). • неспецифические вирусные гепатиты - гепатиты, которые вызываются группой вирусов, имеющим тропизм к другим органам и тканям обладают тропизмом к печеночной ткани. Например, аденовирус вызывает фарингоконьюктивальную лихорадку, острую пневмонию, гепатит. Энтеровирусные гепатиты часто возникают летом. Вирус простого герпеса - СПИД-индикаторная инфекция. • гепатиты связанные с употреблением лекарственных препаратов - токсикоаллергические и лекарственные гепатиты. Алкогольный гепатит. • гепатиты как проявление этиологически самостоятельного заболеваниями - лептоспироз (лептоспира обладает гепатотропными, гематотропными свойствами). Псевдотуберкулез - иерсиния обладает тропностью к клеткам РЭС. • специфические вирусные гепатиты
 Классификация гепатитов 1. Инфекционный (вирусный) гепатит: • гепатит А, гепатит В, гепатит С, гепатит D, гепатит Е, гепатит F, гепатит G, • Гепатиты как компонент лихорадки, цитомегаловирусной желтой инфекции, краснухи, эпидемического паратита, инфекции вируса Эпштейна-Барр, разнообразных инфекций: герпеса, лихорадки Лассо, СПИДа. • Бактериальные гепатиты: при лептоспирозе, сифилисе. 2. Токсический гепатит: • Алкогольный гепатит • Лекарственный гепатит • Гепатиты при отравлении различными химическими веществами 3. Лучевой гепатит (компонент лучевой болезни) 4. Гепатиты как следствие аутоиммунных заболеваний
Классификация гепатитов 1. Инфекционный (вирусный) гепатит: • гепатит А, гепатит В, гепатит С, гепатит D, гепатит Е, гепатит F, гепатит G, • Гепатиты как компонент лихорадки, цитомегаловирусной желтой инфекции, краснухи, эпидемического паратита, инфекции вируса Эпштейна-Барр, разнообразных инфекций: герпеса, лихорадки Лассо, СПИДа. • Бактериальные гепатиты: при лептоспирозе, сифилисе. 2. Токсический гепатит: • Алкогольный гепатит • Лекарственный гепатит • Гепатиты при отравлении различными химическими веществами 3. Лучевой гепатит (компонент лучевой болезни) 4. Гепатиты как следствие аутоиммунных заболеваний
 Этиология гепатитов Хронический гепатит (ХГ) – это полиэтиологический диффузный воспалительный процесс в печени, продолжающийся более 6 месяцев (Рекомендации Европейского (Рим, 1988) и Всемирного (Лос-Анджелес, 1994) конгрессов гастроэнтерологов). Этиология 1. Перенесенный острый вирусный гепатит (ОВГ). В настоящее время установлена возможность хронизации четырех из семи форм ОВГ – В, С, D, G. 2. Злоупотребление алкоголем. 3. Аутоиммунные реакции как первопричина ХГ признаются в том случае, если невозможно установить какие-либо другие причины. Как правило, имеется врожденный дефицит Т-супрессорной функции лимфоцитов. 4. Влияние гепатотропных лекарственных средств (парацетамол, салицилаты, антиметаболиты, тетрациклин, оксациллин, амиодарон (кордарон), анаболические стероидные препараты, хлорпромазин, аминазин, хлорпропамид, пропилтиоурацил, новобиоцин, фторотан, транквилизаторы, противосудорожные средства (дифенин, фенацемид), противодиабетические средства (букарбан, хлорпропамид), ацетамифен, изониазид). 5. Генетически обусловленные формы ХГ при гемохроматозе, болезни Вильсона. Коновалова, недостаточности α 1 -антитрипсина
Этиология гепатитов Хронический гепатит (ХГ) – это полиэтиологический диффузный воспалительный процесс в печени, продолжающийся более 6 месяцев (Рекомендации Европейского (Рим, 1988) и Всемирного (Лос-Анджелес, 1994) конгрессов гастроэнтерологов). Этиология 1. Перенесенный острый вирусный гепатит (ОВГ). В настоящее время установлена возможность хронизации четырех из семи форм ОВГ – В, С, D, G. 2. Злоупотребление алкоголем. 3. Аутоиммунные реакции как первопричина ХГ признаются в том случае, если невозможно установить какие-либо другие причины. Как правило, имеется врожденный дефицит Т-супрессорной функции лимфоцитов. 4. Влияние гепатотропных лекарственных средств (парацетамол, салицилаты, антиметаболиты, тетрациклин, оксациллин, амиодарон (кордарон), анаболические стероидные препараты, хлорпромазин, аминазин, хлорпропамид, пропилтиоурацил, новобиоцин, фторотан, транквилизаторы, противосудорожные средства (дифенин, фенацемид), противодиабетические средства (букарбан, хлорпропамид), ацетамифен, изониазид). 5. Генетически обусловленные формы ХГ при гемохроматозе, болезни Вильсона. Коновалова, недостаточности α 1 -антитрипсина
 Вирусные гепатиты человека представляют традиционно трудную глобальную проблему, все еще далекую от своего решения. Согласно расчетным данным ВОЗ в разных странах мира вирусными гепатитами инфицированы сотни миллионов человек. Это существенно превышает распространенность ВИЧ-инфекции но, вместе с тем, не привлекло к себе должного внимания. На современном этапе, как и в более ранний период, сохраняется высокий эпидемический потенциал всех известных вирусных гепатитов - А, В, С, D, E G. Это группа вирусных поражений печени вызвана многочисленными видами ДНК и РНК-содержащих вирусов характеризующееся развитием инфильтративно-дегенеративных изменений в ткани печени с появлением выраженного интоксикационного синдрома, являющегося следствием текущего цитолиза и холестатического синдрома проявлением которого может быть желтуха, гепатомегалия, кожный зуд, изменения окраски мочи и кала
Вирусные гепатиты человека представляют традиционно трудную глобальную проблему, все еще далекую от своего решения. Согласно расчетным данным ВОЗ в разных странах мира вирусными гепатитами инфицированы сотни миллионов человек. Это существенно превышает распространенность ВИЧ-инфекции но, вместе с тем, не привлекло к себе должного внимания. На современном этапе, как и в более ранний период, сохраняется высокий эпидемический потенциал всех известных вирусных гепатитов - А, В, С, D, E G. Это группа вирусных поражений печени вызвана многочисленными видами ДНК и РНК-содержащих вирусов характеризующееся развитием инфильтративно-дегенеративных изменений в ткани печени с появлением выраженного интоксикационного синдрома, являющегося следствием текущего цитолиза и холестатического синдрома проявлением которого может быть желтуха, гепатомегалия, кожный зуд, изменения окраски мочи и кала
 Вирусные гепатиты Специфические вирусные гепатиты вызываются группой вирусов которые подразделяются на две группы - ДНК и РНК содержащие вирусы, и вирус ДНК-РНК ( вирус гепатита В). Вирус гепатита А, вирус гепатита В, вирус гепатита С, вирус гепатита Д, вирус гепатита Е, вирус гепатита G ( открыт в 1994 году, окончательно индетифицирован в конце 1995 года), Дейл (амер. ) выделил новый вирус - GB (по инициалам больного). Существуют несколько видов GB вируса - GBН, GBС, GBD. Вирус гепатита F, вирус V. Таким образом всего десять вирусов гепатита. В свете современных знаний группа вирусных гепатитов человека, получивших наименование гепатитов A, B, C, D, E, G включает нозологически самостоятельные инфекционные заболевания, характеристика которых весьма разнообразна. Объединяющим началом является гепатотропность возбудителей, определяющая развитие избирательного поражения печени
Вирусные гепатиты Специфические вирусные гепатиты вызываются группой вирусов которые подразделяются на две группы - ДНК и РНК содержащие вирусы, и вирус ДНК-РНК ( вирус гепатита В). Вирус гепатита А, вирус гепатита В, вирус гепатита С, вирус гепатита Д, вирус гепатита Е, вирус гепатита G ( открыт в 1994 году, окончательно индетифицирован в конце 1995 года), Дейл (амер. ) выделил новый вирус - GB (по инициалам больного). Существуют несколько видов GB вируса - GBН, GBС, GBD. Вирус гепатита F, вирус V. Таким образом всего десять вирусов гепатита. В свете современных знаний группа вирусных гепатитов человека, получивших наименование гепатитов A, B, C, D, E, G включает нозологически самостоятельные инфекционные заболевания, характеристика которых весьма разнообразна. Объединяющим началом является гепатотропность возбудителей, определяющая развитие избирательного поражения печени
 Вирусные гепатиты A, B, C, D, E, G отличаются по всем аспектам : - таксономической принадлежности вирусов, - - механизму заражения и путям их передачи, - - патогенезу и иммуногенезу, - - клиническим проявлениям, - - тяжести течения - - исходам, - - вероятности хронизации и малигнизации, - - критериям специфической диагностики, -- разной программе терапии и профилактики. Все гепатиты вызываемые этими вирусами можно разделить на две группы - вирусные гепатиты которые передаются фекально-оральным путем (инфекционные гепатиты, то передающиеся непосредственно от человека к человеку при общении, при выделении вируса в окружающую среду с фекалиями) и сывороточные гепатиты с гемоконтактным механизмом передачи
Вирусные гепатиты A, B, C, D, E, G отличаются по всем аспектам : - таксономической принадлежности вирусов, - - механизму заражения и путям их передачи, - - патогенезу и иммуногенезу, - - клиническим проявлениям, - - тяжести течения - - исходам, - - вероятности хронизации и малигнизации, - - критериям специфической диагностики, -- разной программе терапии и профилактики. Все гепатиты вызываемые этими вирусами можно разделить на две группы - вирусные гепатиты которые передаются фекально-оральным путем (инфекционные гепатиты, то передающиеся непосредственно от человека к человеку при общении, при выделении вируса в окружающую среду с фекалиями) и сывороточные гепатиты с гемоконтактным механизмом передачи
 Гепатит А Из всех достаточно многочисленных форм вирусных гепатитов гепатит А является наиболее распространенным. Хотя это заболевание характерно, в основном, для стран третьего мира с низким уровнем гигиены и санитарии, единичные случаи или вспышки заболевания гепатитом А могут наблюдаться даже в наиболее развитых странах. Вирус гепатита А передается фекально-оральным путем. Наиболее характерный путь передачи вируса гепатита А - это тесные бытовые контакты между людьми и употребление в пищу продуктов или воды, контаминированных фекальным материалом
Гепатит А Из всех достаточно многочисленных форм вирусных гепатитов гепатит А является наиболее распространенным. Хотя это заболевание характерно, в основном, для стран третьего мира с низким уровнем гигиены и санитарии, единичные случаи или вспышки заболевания гепатитом А могут наблюдаться даже в наиболее развитых странах. Вирус гепатита А передается фекально-оральным путем. Наиболее характерный путь передачи вируса гепатита А - это тесные бытовые контакты между людьми и употребление в пищу продуктов или воды, контаминированных фекальным материалом
 Гепатит А 1. Механизм передачи: фекально-оральный. 2. Пути передачи: контактный, пищевой, водный. 3. Восприимчивость высокая, чаще болеют дети. 4. Иммунитет стойкий. 5. Инкубационный период 7 -50 дней 6. Преджелтушный период 3 -7 дней. Начало острое, с высокой лихорадкой, проявляется неспецифическими 4 синдромами: а) астеновегетативный б) гриппоподобный в) диспептический г) смешанный 7. Желтушный период 2 -3 нед. Начинается с изменения цвета склер, лица, туловища. Исчезает в обратном направлении. Сопровождается зудом кожи. Особенность: с появлением желтухи общее состояние улучшается. 8. Период реконвалесценции - быстрое исчезновение симптомов
Гепатит А 1. Механизм передачи: фекально-оральный. 2. Пути передачи: контактный, пищевой, водный. 3. Восприимчивость высокая, чаще болеют дети. 4. Иммунитет стойкий. 5. Инкубационный период 7 -50 дней 6. Преджелтушный период 3 -7 дней. Начало острое, с высокой лихорадкой, проявляется неспецифическими 4 синдромами: а) астеновегетативный б) гриппоподобный в) диспептический г) смешанный 7. Желтушный период 2 -3 нед. Начинается с изменения цвета склер, лица, туловища. Исчезает в обратном направлении. Сопровождается зудом кожи. Особенность: с появлением желтухи общее состояние улучшается. 8. Период реконвалесценции - быстрое исчезновение симптомов
 Гепатит А Лабораторная диагностика 1. Инкубационный период: а) анти-HAV Ig M б) наличие HAV в фекалиях 2. Преджелтушный период: а) гиперферментемия АЛТ, АСТ б) в крови анти HAV Ig. M в) в моче уробилиноген, билирубин г) в кале - стеркобилин 3. Желтушный период: а) ОАК: лейкопения, лимфоцитоз, моноцитоз б) биохимия крови: гиперферментемия (АЛТ > АСТ), коэффициент де Ритиса < 0, 7 в) гипербилирубинемия г) проба с разведением сыворотки 1: 10 д) повышение тимоловой пробы е) диспротеинемия ж) нарастание титра анти-НAV Ig. M з) появление анти-НAV Ig. G 4. Период реконвалесценции - нарастание титра анти-НAV Ig. G
Гепатит А Лабораторная диагностика 1. Инкубационный период: а) анти-HAV Ig M б) наличие HAV в фекалиях 2. Преджелтушный период: а) гиперферментемия АЛТ, АСТ б) в крови анти HAV Ig. M в) в моче уробилиноген, билирубин г) в кале - стеркобилин 3. Желтушный период: а) ОАК: лейкопения, лимфоцитоз, моноцитоз б) биохимия крови: гиперферментемия (АЛТ > АСТ), коэффициент де Ритиса < 0, 7 в) гипербилирубинемия г) проба с разведением сыворотки 1: 10 д) повышение тимоловой пробы е) диспротеинемия ж) нарастание титра анти-НAV Ig. M з) появление анти-НAV Ig. G 4. Период реконвалесценции - нарастание титра анти-НAV Ig. G
 Хронический гепатит В Эту довольно тяжёлую и распространённую форму гепатита называют ещё сывороточным гепатитом. Такое название обусловлено тем, что заражение вирусом гепатита В может произойти через кровь, причём чрезвычайно малую дозу. Вирус гепатита В может передаваться половым путём, при инъекциях нестерильными шприцами у наркоманов, от матери-плоду. Гепатит В характеризуется поражением печени и протекает в разных вариантах: от носительства до острой печёночной недостаточности, цирроза и рака печени. От момента заражения до начала болезни проходит 50 - 180 дней. В типичных случаях заболевание начинается с повышения температуры, слабости, болей в суставах, тошноты и рвоты. Иногда появляются высыпания. Происходит увеличение печени и селезёнки. Также может быть потемнение мочи и обесцвечивание кала. Специфической реакцией для диагностики гепатита В, или его носительства, служит выявление Hbs. Ag
Хронический гепатит В Эту довольно тяжёлую и распространённую форму гепатита называют ещё сывороточным гепатитом. Такое название обусловлено тем, что заражение вирусом гепатита В может произойти через кровь, причём чрезвычайно малую дозу. Вирус гепатита В может передаваться половым путём, при инъекциях нестерильными шприцами у наркоманов, от матери-плоду. Гепатит В характеризуется поражением печени и протекает в разных вариантах: от носительства до острой печёночной недостаточности, цирроза и рака печени. От момента заражения до начала болезни проходит 50 - 180 дней. В типичных случаях заболевание начинается с повышения температуры, слабости, болей в суставах, тошноты и рвоты. Иногда появляются высыпания. Происходит увеличение печени и селезёнки. Также может быть потемнение мочи и обесцвечивание кала. Специфической реакцией для диагностики гепатита В, или его носительства, служит выявление Hbs. Ag
 Хронический гепатит В 1. Путь передачи — парентеральный, часто половой. 2. Восприимчивость — высокая. 3. Иммунитет — пожизненный. 4. Инкубационный период 45 - 160 дней. 5. Преджелтушный период 1 - 5 дней, проявляется артралгиями, экзантемой, астеновегетативным и диспептическим синдромами, зудом кожи. 6. Желтушный период 2 - 6 недель, самочувствие ухудшается, постепенно нарастает желтуха, увеличенная печень, моча темная, кал светлый. 7. Период реконвалесценции до 6 месяцев
Хронический гепатит В 1. Путь передачи — парентеральный, часто половой. 2. Восприимчивость — высокая. 3. Иммунитет — пожизненный. 4. Инкубационный период 45 - 160 дней. 5. Преджелтушный период 1 - 5 дней, проявляется артралгиями, экзантемой, астеновегетативным и диспептическим синдромами, зудом кожи. 6. Желтушный период 2 - 6 недель, самочувствие ухудшается, постепенно нарастает желтуха, увеличенная печень, моча темная, кал светлый. 7. Период реконвалесценции до 6 месяцев
 Хронический гепатит В В жизнедеятельности вируса гепатита В различают две фазы: фазу репликации и фазу интеграции. В фазу репликации происходит воспроизведение (размножение) вируса. Именно фаза репликации обусловливает тяжесть поражения и контагиозность больного. В фазу интеграции происходит интегрирование (встраивание) фрагмента вируса гепатита В, несущего ген HBs. Ag, в геном (ДНК) гепатоцита с последующим образованием преимущественно HBs. Ag. При этом репликация вируса прекращается, однако генетический аппарат гепатоцита продолжает синтезировать HBs. Ag в большом количестве. Фаза интеграции сопровождается становлением клинико - морфологической ремиссии
Хронический гепатит В В жизнедеятельности вируса гепатита В различают две фазы: фазу репликации и фазу интеграции. В фазу репликации происходит воспроизведение (размножение) вируса. Именно фаза репликации обусловливает тяжесть поражения и контагиозность больного. В фазу интеграции происходит интегрирование (встраивание) фрагмента вируса гепатита В, несущего ген HBs. Ag, в геном (ДНК) гепатоцита с последующим образованием преимущественно HBs. Ag. При этом репликация вируса прекращается, однако генетический аппарат гепатоцита продолжает синтезировать HBs. Ag в большом количестве. Фаза интеграции сопровождается становлением клинико - морфологической ремиссии
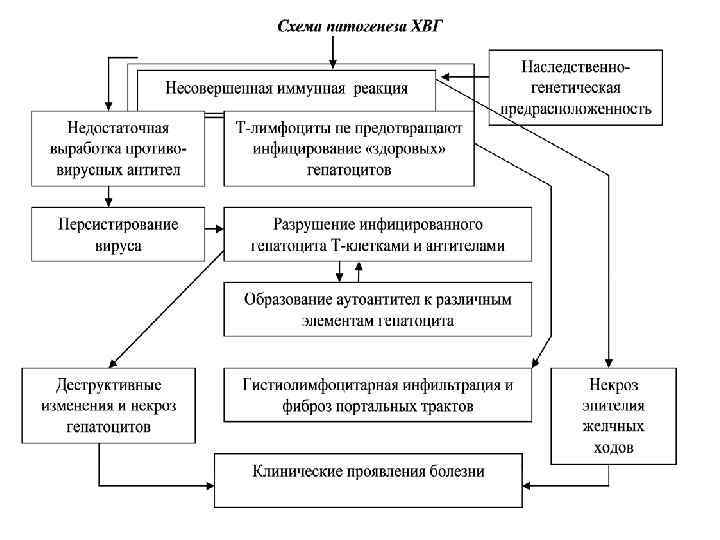
 Патогенез хронического гепатита В Сам вирус гепатита В не цитопатогенен в отношении гепатоцита. Развитие заболевания зависит от изменений, происходящих в фазе репликации вируса; характера и выраженности иммунного ответа; выраженности аутоиммунных механизмов; активизации соединительной ткани; в печени и процессов активации перекисного окисления липидов (ПОЛ). После того, как вирус гепатита В проникает в кровоток, он с помощью белков pre-S 1 и S 2 проникает в гепатоцит, где происходит фаза репликации вируса, т. е. в гепатоцитах вырабатывается большое количество новых вирусных частиц. В ходе фазы репликации вируса происходит изменение гепатоцитов, в ряде случаев появляются «мутантные гапатоциты» , т. е. на поверхности гепатоцитов появляются как вирусные, так и вирус-индуцированные неоантигены. В ответ на это развивается иммунный ответ организма с повреждением гепатоцитов, что и определяет форму ХГ. При ХГ активируется соединительная ткань в печени. Причина активации не ясна, но предполагается, что она вызывается гибелью гепатоцитов, паренхимы печени. Активированная соединительная ткань оказывает повреждающее влияние на интактные гепатоциты, что способствует развитию ступенчатых некрозов и самопрогрессированию активного гепатита. ПОЛ значительное активируется при ХВГ-В, особенно при ХАГ. В результате активации ПОЛ образуются свободные радикалы и перекиси, которые стимулируют процессы фиброзообразования в печени и способствуют цитолизу гепатоцитов
Патогенез хронического гепатита В Сам вирус гепатита В не цитопатогенен в отношении гепатоцита. Развитие заболевания зависит от изменений, происходящих в фазе репликации вируса; характера и выраженности иммунного ответа; выраженности аутоиммунных механизмов; активизации соединительной ткани; в печени и процессов активации перекисного окисления липидов (ПОЛ). После того, как вирус гепатита В проникает в кровоток, он с помощью белков pre-S 1 и S 2 проникает в гепатоцит, где происходит фаза репликации вируса, т. е. в гепатоцитах вырабатывается большое количество новых вирусных частиц. В ходе фазы репликации вируса происходит изменение гепатоцитов, в ряде случаев появляются «мутантные гапатоциты» , т. е. на поверхности гепатоцитов появляются как вирусные, так и вирус-индуцированные неоантигены. В ответ на это развивается иммунный ответ организма с повреждением гепатоцитов, что и определяет форму ХГ. При ХГ активируется соединительная ткань в печени. Причина активации не ясна, но предполагается, что она вызывается гибелью гепатоцитов, паренхимы печени. Активированная соединительная ткань оказывает повреждающее влияние на интактные гепатоциты, что способствует развитию ступенчатых некрозов и самопрогрессированию активного гепатита. ПОЛ значительное активируется при ХВГ-В, особенно при ХАГ. В результате активации ПОЛ образуются свободные радикалы и перекиси, которые стимулируют процессы фиброзообразования в печени и способствуют цитолизу гепатоцитов
 Хронический гепатит В 1. Инкубационный период • в сыворотке крови HBs -АГ • в сыворотке крови HBe-АГ • появление анти HBs - Ig M 2. Преджелтушный период • Биохимический анализ крови: гиперферментемия, специфические маркеры (HBs -АГ, анти Hbc, HBe-АГ) 3. Желтушный период • Биохимический анализ крови: гипербилирубинемия, показателей сулемовой пробы, альбуминов, протромбина, активности щелочной фосфатазы 4. Период реконвалесценции • Нормализация показателей ферментемии, билирубинемии, наличие анти HBc-Ig G (сохраняется пожизненно)
Хронический гепатит В 1. Инкубационный период • в сыворотке крови HBs -АГ • в сыворотке крови HBe-АГ • появление анти HBs - Ig M 2. Преджелтушный период • Биохимический анализ крови: гиперферментемия, специфические маркеры (HBs -АГ, анти Hbc, HBe-АГ) 3. Желтушный период • Биохимический анализ крови: гипербилирубинемия, показателей сулемовой пробы, альбуминов, протромбина, активности щелочной фосфатазы 4. Период реконвалесценции • Нормализация показателей ферментемии, билирубинемии, наличие анти HBc-Ig G (сохраняется пожизненно)
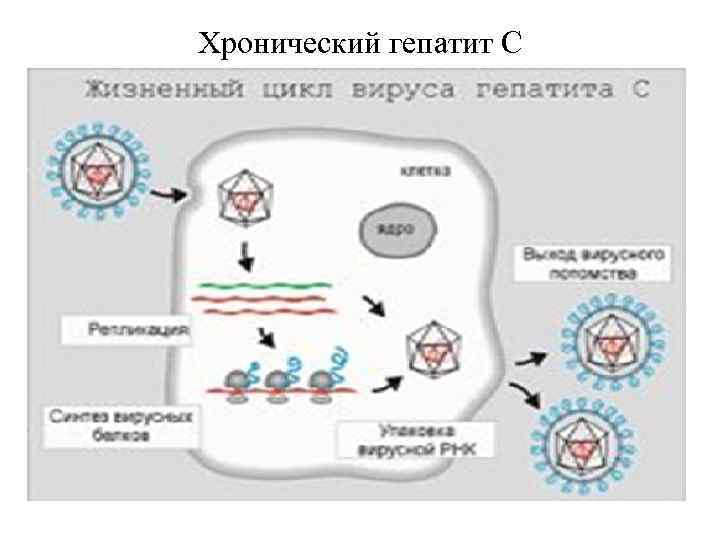
 Хронический гепатит С Гепатит С– наиболее тяжёлая форма вирусного гепатита, которую называют ещё посттрансфузионным гепатитом. Это значит, что заболевали им после переливания крови. Это связано с тем, что тестировать донорскую кровь на вирус гепатита С стали всего несколько лет назад. Достаточно часто происходит заражение через шприцы у наркоманов. Возможен половой путь передачи и от матери – плоду. Наибольшую опасность представляет собой хроническая форма этой болезни, которая нередко переходит в цирроз и рак печени. Хроническое течение развивается примерно у 70 - 80% больных. Сочетание гепатита С с другими формами вирусного гепатита резко утяжеляет заболевание и грозит летальным исходом
Хронический гепатит С Гепатит С– наиболее тяжёлая форма вирусного гепатита, которую называют ещё посттрансфузионным гепатитом. Это значит, что заболевали им после переливания крови. Это связано с тем, что тестировать донорскую кровь на вирус гепатита С стали всего несколько лет назад. Достаточно часто происходит заражение через шприцы у наркоманов. Возможен половой путь передачи и от матери – плоду. Наибольшую опасность представляет собой хроническая форма этой болезни, которая нередко переходит в цирроз и рак печени. Хроническое течение развивается примерно у 70 - 80% больных. Сочетание гепатита С с другими формами вирусного гепатита резко утяжеляет заболевание и грозит летальным исходом
 Хронический гепатит С
Хронический гепатит С
 Хронический гепатит С 1. Характерна высокая изменчивость вируса 2. Пути передачи: парентеральный 3. Иммуногенность слабая 4. Характерны внепеченочные проявления: болезнь Рейно, узелковый периартериит 5. Инкубационный период 6 - 8 недель (до 26 недель) 6. Преджелтушный период проявляется астеновегетативным синдромом 7. Течение инфекции длительное а) 1 фаза — острая б) 2 фаза — латентная в) 3 фаза — хроническая (рецидив) 8. Часто переходит в хронический гепатит, цирроз, гепатокарциному
Хронический гепатит С 1. Характерна высокая изменчивость вируса 2. Пути передачи: парентеральный 3. Иммуногенность слабая 4. Характерны внепеченочные проявления: болезнь Рейно, узелковый периартериит 5. Инкубационный период 6 - 8 недель (до 26 недель) 6. Преджелтушный период проявляется астеновегетативным синдромом 7. Течение инфекции длительное а) 1 фаза — острая б) 2 фаза — латентная в) 3 фаза — хроническая (рецидив) 8. Часто переходит в хронический гепатит, цирроз, гепатокарциному
 Хронический гепатит С 1. Гиперферментемия - появляется в первые 60 дней до желтухи, затем наступает нормализация, после чего гиперферментемия нарастает вновь. 2. Гипербилирубинемия 3. анти -НСV Ig. M в сыворотке через 4 -32 недели 4. Обнаружение Ат с Ns белками вируса 5. Обнаружение РНК HCV. Отличительная особенность ОВГ - С – торпидное, латентное или малосимптомное течение, обычно длительное время остающееся нераспознанным, вместе с тем постепенно прогрессирующее и в дальнейшем быстро приводящее к развитию ЦП с гепатоцеллюлярной карциномой (вирус гепатита С – «ласковый убийца» )
Хронический гепатит С 1. Гиперферментемия - появляется в первые 60 дней до желтухи, затем наступает нормализация, после чего гиперферментемия нарастает вновь. 2. Гипербилирубинемия 3. анти -НСV Ig. M в сыворотке через 4 -32 недели 4. Обнаружение Ат с Ns белками вируса 5. Обнаружение РНК HCV. Отличительная особенность ОВГ - С – торпидное, латентное или малосимптомное течение, обычно длительное время остающееся нераспознанным, вместе с тем постепенно прогрессирующее и в дальнейшем быстро приводящее к развитию ЦП с гепатоцеллюлярной карциномой (вирус гепатита С – «ласковый убийца» )
 Хронический гепатит D Возбудитель дельта - гепатита имеет дефект, который выражается в том, что вирус не может самостоятельно размножаться в организме человека, он нуждается в участии вируса - помощника. Таким помощником является вирус гепатита В. Такой "союз" называют суперинфекцией. Чаще всего заражение происходит при переливаниях крови, через шприцы у наркоманов. Возможен половой путь передачи и от матери - плоду. Все лица, инфицированные вирусом гепатита В восприимчивы к гепатиту D. В группу риска входят больные гемофилией, наркоманы, гомосексуалисты. Нередко заражение вирусами гепатитов B и D происходит одновременно. От момента заражения до развития болезни проходит, как и при гепатите В 1, 5 - 6 месяцев. Клиническая картина и лабораторные данные такие же как при гепатите В. При смешанной инфекции преобладают тяжёлые формы заболевания, нередко приводящие к циррозу печени. Прогноз при данном заболевании часто неблагоприятный
Хронический гепатит D Возбудитель дельта - гепатита имеет дефект, который выражается в том, что вирус не может самостоятельно размножаться в организме человека, он нуждается в участии вируса - помощника. Таким помощником является вирус гепатита В. Такой "союз" называют суперинфекцией. Чаще всего заражение происходит при переливаниях крови, через шприцы у наркоманов. Возможен половой путь передачи и от матери - плоду. Все лица, инфицированные вирусом гепатита В восприимчивы к гепатиту D. В группу риска входят больные гемофилией, наркоманы, гомосексуалисты. Нередко заражение вирусами гепатитов B и D происходит одновременно. От момента заражения до развития болезни проходит, как и при гепатите В 1, 5 - 6 месяцев. Клиническая картина и лабораторные данные такие же как при гепатите В. При смешанной инфекции преобладают тяжёлые формы заболевания, нередко приводящие к циррозу печени. Прогноз при данном заболевании часто неблагоприятный
 Хронический гепатит D 1. Механизм передачи — парентеральный, передается вместе с вирусным гепатитом 2. Вирус: РНК содержащий, занимает промежуточное положение между вирусами и вироидами. 3. Восприимчивость высокая 4. Иммунитет пожизненный 5. Возможно развитие коинфекции ( попадание вместе с вирусом В) и суперинфекции ( дополнительное заражение вирусом Д 6. Инкубационный период 8 - 10 нед. 7. Преджелтушный период 5 дней, начало острое, астеновегетативный, диспептический синдромы, артралгии, боли в правом подреберье, лихорадка. 8. Желтушный период: сохраняется лихорадка, артралгии, боли в правом подреберье, зуд кожи, высыпания на коже 9. Период реконвалесценции до 3 мес. Течение заболевания многофазовое
Хронический гепатит D 1. Механизм передачи — парентеральный, передается вместе с вирусным гепатитом 2. Вирус: РНК содержащий, занимает промежуточное положение между вирусами и вироидами. 3. Восприимчивость высокая 4. Иммунитет пожизненный 5. Возможно развитие коинфекции ( попадание вместе с вирусом В) и суперинфекции ( дополнительное заражение вирусом Д 6. Инкубационный период 8 - 10 нед. 7. Преджелтушный период 5 дней, начало острое, астеновегетативный, диспептический синдромы, артралгии, боли в правом подреберье, лихорадка. 8. Желтушный период: сохраняется лихорадка, артралгии, боли в правом подреберье, зуд кожи, высыпания на коже 9. Период реконвалесценции до 3 мес. Течение заболевания многофазовое
 Хронический гепатит D • В биохимическом анализе крови гиперферментемия, гипербилирубинемия, повышение показателей тимоловой пробы • Специфическая диагностика наличие маркеров репликации вирусов. • С повышеним желтухи в крови обнаруживают HВs антиген, анти - HВc Ig. M, HВe антиген, HD - антиген или анти HD Ig. M, через 2 - 10 недель нарастают анти НD Ig. G. D - вирус в отличие от вируса гепатита В обладает непосредственным цитопатическим действием на гепатоцит
Хронический гепатит D • В биохимическом анализе крови гиперферментемия, гипербилирубинемия, повышение показателей тимоловой пробы • Специфическая диагностика наличие маркеров репликации вирусов. • С повышеним желтухи в крови обнаруживают HВs антиген, анти - HВc Ig. M, HВe антиген, HD - антиген или анти HD Ig. M, через 2 - 10 недель нарастают анти НD Ig. G. D - вирус в отличие от вируса гепатита В обладает непосредственным цитопатическим действием на гепатоцит
 Хронический гепатит Е Раньше (до выявления вируса гепатита E ) заболевание, вместе с гепатитами C, D, G, входило в группу так называемых гепатитов "ни А ни В". Механизм заражения фекально-оральный. То есть болезнь передаётся от больного человека, который выделяет вирус с фекалиями. Нередко заражение происходит через воду. Как и при гепатите А, прогноз в большинстве случаев благоприятный. Исключение составляют женщины в последние три месяца беременности, у которых смертность достигает 9 -40 % случаев. Восприимчивость к вирусному гепатиту Е всеобщая. Преимущественно заболевают молодые люди 15 -29 лет. Особенно распространено заболевание в странах с жарким климатом и крайне плохим водоснабжением населения. От момента заражения до начала болезни проходит от 14 до 50 дней. Гепатит Е начинается постепенно с расстройства пищеварения, ухудшения общего самочувствия, реже - с непродолжительного подъёма температуры. В отличие от гепатита А, с появлением желтухи самочувствие больных не улучшается. Спустя 2 -4 недели от начала заболевания наблюдается обратное развитие симптомов и выздоровление. В отличие от других разновидностей вирусных гепатитов при тяжёлой форме гепатита Е наблюдается выраженное поражение печени и почек. При гепатите Е, чаще , чем при гепатите А отмечаются среднетяжёлые и тяжёлые формы заболевания. Отличает гепатит Е тяжёлое течение у беременных во второй половине беременности с высоким числом смертельных исходов. Гибель плода происходит практически во всех случаях. Для гепатита Е не характерно хроническое течение и вирусоносительство
Хронический гепатит Е Раньше (до выявления вируса гепатита E ) заболевание, вместе с гепатитами C, D, G, входило в группу так называемых гепатитов "ни А ни В". Механизм заражения фекально-оральный. То есть болезнь передаётся от больного человека, который выделяет вирус с фекалиями. Нередко заражение происходит через воду. Как и при гепатите А, прогноз в большинстве случаев благоприятный. Исключение составляют женщины в последние три месяца беременности, у которых смертность достигает 9 -40 % случаев. Восприимчивость к вирусному гепатиту Е всеобщая. Преимущественно заболевают молодые люди 15 -29 лет. Особенно распространено заболевание в странах с жарким климатом и крайне плохим водоснабжением населения. От момента заражения до начала болезни проходит от 14 до 50 дней. Гепатит Е начинается постепенно с расстройства пищеварения, ухудшения общего самочувствия, реже - с непродолжительного подъёма температуры. В отличие от гепатита А, с появлением желтухи самочувствие больных не улучшается. Спустя 2 -4 недели от начала заболевания наблюдается обратное развитие симптомов и выздоровление. В отличие от других разновидностей вирусных гепатитов при тяжёлой форме гепатита Е наблюдается выраженное поражение печени и почек. При гепатите Е, чаще , чем при гепатите А отмечаются среднетяжёлые и тяжёлые формы заболевания. Отличает гепатит Е тяжёлое течение у беременных во второй половине беременности с высоким числом смертельных исходов. Гибель плода происходит практически во всех случаях. Для гепатита Е не характерно хроническое течение и вирусоносительство
 Хронический гепатит Е 1. Механизм передачи – фекально - оральный 2. Путь передачи - водный 3. Восприимчивость высокая, возраст поражения 15 - 29 лет 4. Тяжелое течение у беременных, обладает мутагенным свойством 5. Инкубационный период 14 - 60 дней 6. Начало постепенное в течение 2 - 5 дней с появления симптомов интоксикации и болей в правом подреберье 7. Температура субфебрильная 1 - 3 дня 8. Преджелтушный период 4 дня. Первое проявление - потемнение мочи, затем обесцвечивается кал, появляется желтушность кожных покровов. 9. Желтушный период - состояние не улучшается. Длительность 5 - 6 дней. Зуд кожи наблюдается редко. Изменения выявляют в желтушный период: • гипербилирубинемия • гиперферментемия • повышение тимоловой пробы • коэффициент де Ритиса > 1 • наличие анти HEV Ig. M в сыворотке с 10 - 12 дня болезни • определение HBs Ag и HBc Ag в крови больного
Хронический гепатит Е 1. Механизм передачи – фекально - оральный 2. Путь передачи - водный 3. Восприимчивость высокая, возраст поражения 15 - 29 лет 4. Тяжелое течение у беременных, обладает мутагенным свойством 5. Инкубационный период 14 - 60 дней 6. Начало постепенное в течение 2 - 5 дней с появления симптомов интоксикации и болей в правом подреберье 7. Температура субфебрильная 1 - 3 дня 8. Преджелтушный период 4 дня. Первое проявление - потемнение мочи, затем обесцвечивается кал, появляется желтушность кожных покровов. 9. Желтушный период - состояние не улучшается. Длительность 5 - 6 дней. Зуд кожи наблюдается редко. Изменения выявляют в желтушный период: • гипербилирубинемия • гиперферментемия • повышение тимоловой пробы • коэффициент де Ритиса > 1 • наличие анти HEV Ig. M в сыворотке с 10 - 12 дня болезни • определение HBs Ag и HBc Ag в крови больного
 Хронический гепатит G Гепатит G (ВГG) распространён повсеместно. По образному выражению английских медиков, гепатит G – младший брат гепатита С. Действительно у них много общего. Гепатит G передаётся тем же путём: через кровь. Отражением этого служит широкое распространение болезни среди наркоманов. Инфицирование также происходит при гемотрансфузиях, парентеральных вмешательствах. Возможен половой путь заражения и вертикальный путь передачи от инфицированной матери ребенку. По клиническим проявлениям гепатит G также напоминает гепатит С. Вместе с тем, для него, не характерно присущее гепатиту С прогрессирование инфекционного процесса с развитием цирроза и рака. Как правило, острый инфекционный процесс протекает мягко и бессимптомно. Основным маркером для диагностики гепатита G является метод ПЦР (полимеразной цепной реакции). Исходами острого гепатита G могут быть: выздоровление, формирование хронического гепатита или длительного носительства вируса. Сочетание с гепатитом С, может привести к циррозу. По клинической характеристике гепатит HGV/GBV - C также ближе всего к ГС. Его и называют «HCV - подобным гепатитом» . ОВГ-G может трансформироваться в ХГ- G, ЦП и, возможно, рак печени
Хронический гепатит G Гепатит G (ВГG) распространён повсеместно. По образному выражению английских медиков, гепатит G – младший брат гепатита С. Действительно у них много общего. Гепатит G передаётся тем же путём: через кровь. Отражением этого служит широкое распространение болезни среди наркоманов. Инфицирование также происходит при гемотрансфузиях, парентеральных вмешательствах. Возможен половой путь заражения и вертикальный путь передачи от инфицированной матери ребенку. По клиническим проявлениям гепатит G также напоминает гепатит С. Вместе с тем, для него, не характерно присущее гепатиту С прогрессирование инфекционного процесса с развитием цирроза и рака. Как правило, острый инфекционный процесс протекает мягко и бессимптомно. Основным маркером для диагностики гепатита G является метод ПЦР (полимеразной цепной реакции). Исходами острого гепатита G могут быть: выздоровление, формирование хронического гепатита или длительного носительства вируса. Сочетание с гепатитом С, может привести к циррозу. По клинической характеристике гепатит HGV/GBV - C также ближе всего к ГС. Его и называют «HCV - подобным гепатитом» . ОВГ-G может трансформироваться в ХГ- G, ЦП и, возможно, рак печени
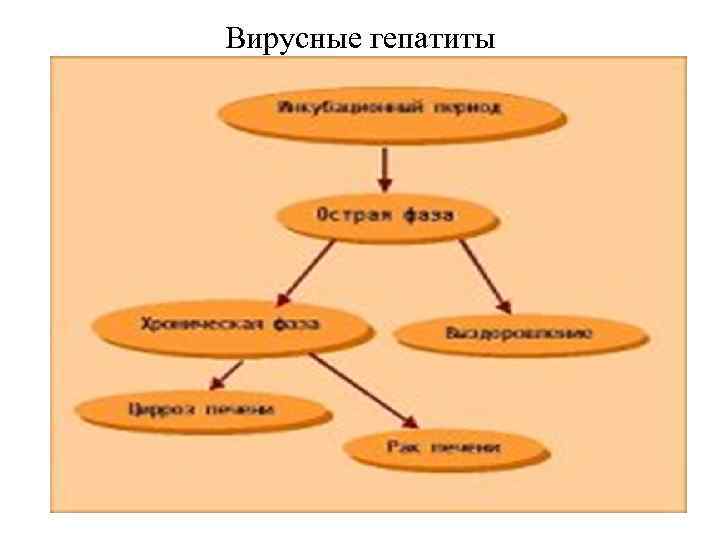 Вирусные гепатиты
Вирусные гепатиты
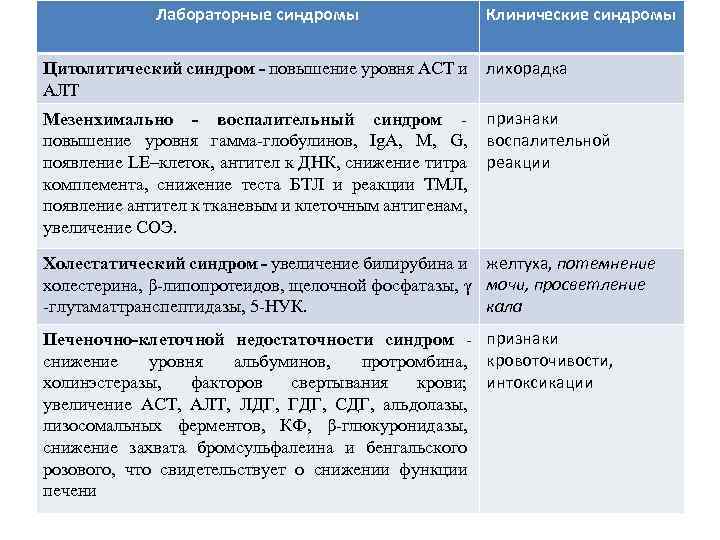 Лабораторные синдромы Клинические синдромы Цитолитический синдром - повышение уровня АСТ и лихорадка АЛТ Мезенхимально - воспалительный синдром - признаки повышение уровня гамма-глобулинов, Ig. А, М, G, воспалительной появление LE–клеток, антител к ДНК, снижение титра реакции комплемента, снижение теста БТЛ и реакции ТМЛ, появление антител к тканевым и клеточным антигенам, увеличение СОЭ. Холестатический синдром - увеличение билирубина и желтуха, потемнение холестерина, β-липопротеидов, щелочной фосфатазы, γ мочи, просветление кала -глутаматтранспептидазы, 5 -НУК. Печеночно-клеточной недостаточности синдром - признаки снижение уровня альбуминов, протромбина, кровоточивости, холинэстеразы, факторов свертывания крови; интоксикации увеличение АСТ, АЛТ, ЛДГ, ГДГ, СДГ, альдолазы, лизосомальных ферментов, КФ, β-глюкуронидазы, снижение захвата бромсульфалеина и бенгальского розового, что свидетельствует о снижении функции печени
Лабораторные синдромы Клинические синдромы Цитолитический синдром - повышение уровня АСТ и лихорадка АЛТ Мезенхимально - воспалительный синдром - признаки повышение уровня гамма-глобулинов, Ig. А, М, G, воспалительной появление LE–клеток, антител к ДНК, снижение титра реакции комплемента, снижение теста БТЛ и реакции ТМЛ, появление антител к тканевым и клеточным антигенам, увеличение СОЭ. Холестатический синдром - увеличение билирубина и желтуха, потемнение холестерина, β-липопротеидов, щелочной фосфатазы, γ мочи, просветление кала -глутаматтранспептидазы, 5 -НУК. Печеночно-клеточной недостаточности синдром - признаки снижение уровня альбуминов, протромбина, кровоточивости, холинэстеразы, факторов свертывания крови; интоксикации увеличение АСТ, АЛТ, ЛДГ, ГДГ, СДГ, альдолазы, лизосомальных ферментов, КФ, β-глюкуронидазы, снижение захвата бромсульфалеина и бенгальского розового, что свидетельствует о снижении функции печени
 Лабораторные методы диагностики 1. Лабораторные методы исследования крови (общий анализ крови, биохимический анализ, протеинограмма, коагулограма). 2. Иммуноферментный анализ - ИФА, полимеразноцепная реакция - ПЦР. 3. Общий анализ мочи: возможно появление протеинурии, микрогематурии (при развитии гломерулонефрита); при развитии желтухи появляется билирубин в моче. 4. Иммунологический анализ крови выявляет при АИГ снижение количества и функциональной способности Т – лимфоцитов супрессоров, появление циркулирующих иммунных комплексов и довольно часто — волчаночных клеток, антинуклеарного фактора, антитела к гладкой мускулатуре, повышение содержания иммуноглобулинов. Может быть положительная реакция Кумбса, она выявляет антитела к эритроцитам
Лабораторные методы диагностики 1. Лабораторные методы исследования крови (общий анализ крови, биохимический анализ, протеинограмма, коагулограма). 2. Иммуноферментный анализ - ИФА, полимеразноцепная реакция - ПЦР. 3. Общий анализ мочи: возможно появление протеинурии, микрогематурии (при развитии гломерулонефрита); при развитии желтухи появляется билирубин в моче. 4. Иммунологический анализ крови выявляет при АИГ снижение количества и функциональной способности Т – лимфоцитов супрессоров, появление циркулирующих иммунных комплексов и довольно часто — волчаночных клеток, антинуклеарного фактора, антитела к гладкой мускулатуре, повышение содержания иммуноглобулинов. Может быть положительная реакция Кумбса, она выявляет антитела к эритроцитам
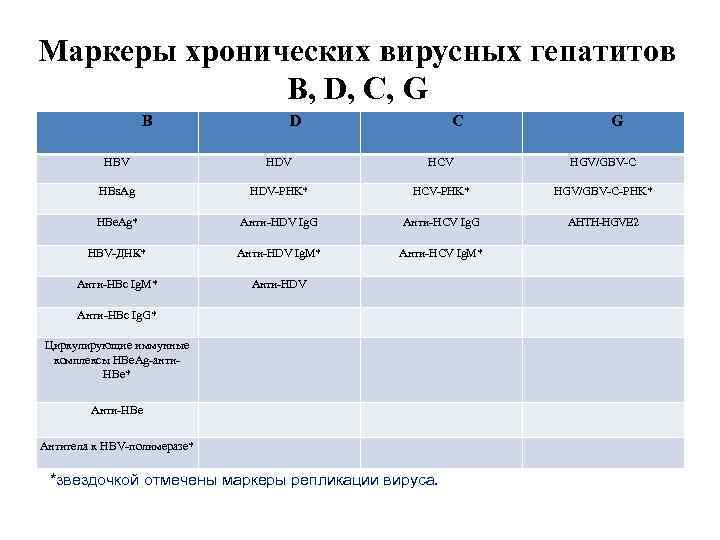 Маркеры хронических вирусных гепатитов В, D, С, G В D С G HBV HDV HCV HGV/GBV-C HBs. Ag HDV-PHK* HCV-PHK* HGV/GBV-C-PHK* HBe. Ag* Анти-HDV Ig. G Анти-HCV Ig. G AHTH-HGVE 2 HBV-ДНК* Анти-HDV Ig. M* Анти-HCV Ig. M* Анти-НВс Ig. M* Анти-HDV Анти-НВс Ig. G* Циркулирующие иммунные комплексы HBe. Ag-анти. НВе* Анти-НВе Антитела к HBV-полимеразе* *звездочкой отмечены маркеры репликации вируса.
Маркеры хронических вирусных гепатитов В, D, С, G В D С G HBV HDV HCV HGV/GBV-C HBs. Ag HDV-PHK* HCV-PHK* HGV/GBV-C-PHK* HBe. Ag* Анти-HDV Ig. G Анти-HCV Ig. G AHTH-HGVE 2 HBV-ДНК* Анти-HDV Ig. M* Анти-HCV Ig. M* Анти-НВс Ig. M* Анти-HDV Анти-НВс Ig. G* Циркулирующие иммунные комплексы HBe. Ag-анти. НВе* Анти-НВе Антитела к HBV-полимеразе* *звездочкой отмечены маркеры репликации вируса.
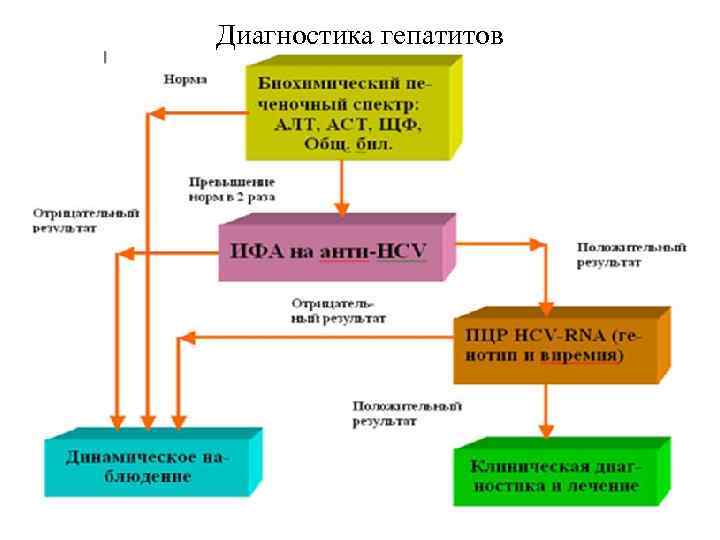 Диагностика гепатитов
Диагностика гепатитов
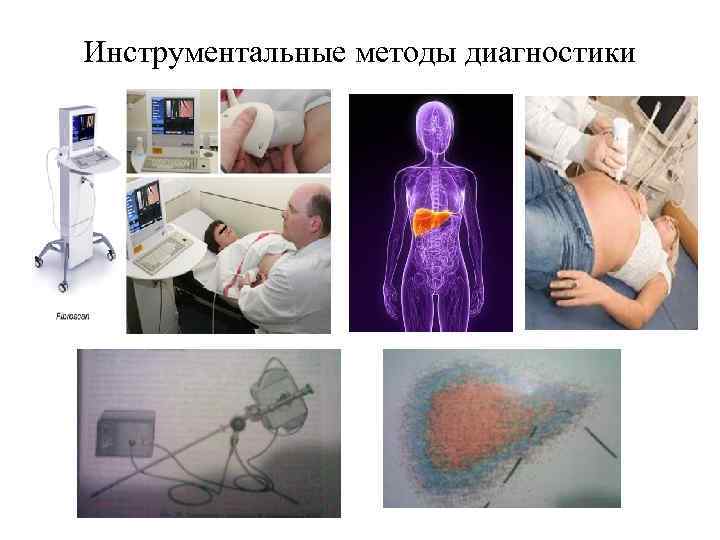
 Инструментальные методы диагностики 1. Ультразвуковое исследование, компьютерная томография, радиоизотопное сканирование выявляют диффузное увеличение печени, нередко селезенки. 2. Радиоизотопная гепатография выявляет нарушение секреторной и экскреторной функции печени. 3. Ангиография (целиакография, чреспеченочная портография, спленопортография, каваграфия), 4. Лапароскопия, 5. Трансумбиликальная портогепатография 6. Фибросканирование 7. Пункционная биопсия печени – основной метод, позволяющий поставить морфологический диагноз
Инструментальные методы диагностики 1. Ультразвуковое исследование, компьютерная томография, радиоизотопное сканирование выявляют диффузное увеличение печени, нередко селезенки. 2. Радиоизотопная гепатография выявляет нарушение секреторной и экскреторной функции печени. 3. Ангиография (целиакография, чреспеченочная портография, спленопортография, каваграфия), 4. Лапароскопия, 5. Трансумбиликальная портогепатография 6. Фибросканирование 7. Пункционная биопсия печени – основной метод, позволяющий поставить морфологический диагноз
 Инструментальные методы диагностики
Инструментальные методы диагностики
 Лечение гепатитов Проводятся комплексная терапия с учетом этиологии, активности, ведущего клинического синдрома, наличия признаков ЦП, фазы развития вируса. Базисная терапия: 1) диета № 5, комплекс витаминов С, В, Е, Р, прием минеральных вод; 2) средства, нормализующие деятельность желудочно-кишечного тракта (лечение дисбактериоза, удаление эндотоксинов и др. ); 3) гепатопротекторы: цитохром С, гептрал, гепалиф, сирепар, флавоноиды, карсил, легалон, ЛИВ - 52, эссенциале; 4) фитопрепараты: календула, чистотел, мята, спорыш, чертополох, зверобой; 5) ограничение физической нагрузки, стрессов и переохлаждений, 6) лечение сопутствующих заболеваний. Базисная терапия показана при всех формах ХГ. Противовирусная терапия назначается при ХВГ, лечение проводится только в фазу репликации вируса, длительно
Лечение гепатитов Проводятся комплексная терапия с учетом этиологии, активности, ведущего клинического синдрома, наличия признаков ЦП, фазы развития вируса. Базисная терапия: 1) диета № 5, комплекс витаминов С, В, Е, Р, прием минеральных вод; 2) средства, нормализующие деятельность желудочно-кишечного тракта (лечение дисбактериоза, удаление эндотоксинов и др. ); 3) гепатопротекторы: цитохром С, гептрал, гепалиф, сирепар, флавоноиды, карсил, легалон, ЛИВ - 52, эссенциале; 4) фитопрепараты: календула, чистотел, мята, спорыш, чертополох, зверобой; 5) ограничение физической нагрузки, стрессов и переохлаждений, 6) лечение сопутствующих заболеваний. Базисная терапия показана при всех формах ХГ. Противовирусная терапия назначается при ХВГ, лечение проводится только в фазу репликации вируса, длительно
 Лечение гепатитов Противовирусные препараты можно разделить на 3 группы: интерфероны, индукторы интерферона и химиопрепараты. 1. Интерфероны: α - интерферон человеческий лейкоцитарный, велферон, реаферон, роферон А, интрон А. 2. Индукторы интерферона: интерлейкины, циклоферон. 3. Химиопрепараты: аденин - арабинозид (видарабин), рибавирин. Патогенетическая иммуносупрессивная терапия назначается при АИГ и тяжелом клиническом течении ХВГ с высокой степенью активности. • Глюкокортикостероиды (ГКС): преднизолон, метипред, до 40 мг в сутки от 4 недель до 12 месяцев с постепенным снижением дозы препарата. • Цитостатики: имуран (азатиоприн) в дозе 12, 5 мг в течение 3 - 6 месяцев. • ГКС + цитостатики: преднизолон 30 мг/сут. + азатиоприн 50 мг/сут. от нескольких месяцев до 2 лет
Лечение гепатитов Противовирусные препараты можно разделить на 3 группы: интерфероны, индукторы интерферона и химиопрепараты. 1. Интерфероны: α - интерферон человеческий лейкоцитарный, велферон, реаферон, роферон А, интрон А. 2. Индукторы интерферона: интерлейкины, циклоферон. 3. Химиопрепараты: аденин - арабинозид (видарабин), рибавирин. Патогенетическая иммуносупрессивная терапия назначается при АИГ и тяжелом клиническом течении ХВГ с высокой степенью активности. • Глюкокортикостероиды (ГКС): преднизолон, метипред, до 40 мг в сутки от 4 недель до 12 месяцев с постепенным снижением дозы препарата. • Цитостатики: имуран (азатиоприн) в дозе 12, 5 мг в течение 3 - 6 месяцев. • ГКС + цитостатики: преднизолон 30 мг/сут. + азатиоприн 50 мг/сут. от нескольких месяцев до 2 лет
 Лечение гепатитов • Иногда используют аминохинолиновые препараты (делагил, плаквенил). Иммуномодулирующая терапия: D - пеницилламин, натрия нуклеинат, тималин, тимоген, Т - активин, левамизол (декарис). Симптоматическая терапия: при цитолитическом синдроме требуется коррекция белкового обмена (альбумин, СЗП, криопреципитаты), экстракорпоральная детоксикация, общая дезинтоксикация; при холестатическом синдроме – холестирамин, препараты урсодезоксихолевой кислоты (урсосан, урсофальк), хенофальк. При печеночной энцефалопатии, снижении альбумина меньше 20 г/л, нарушении свертывания крови, пищеводных кровотечениях, асците, истощении, гепаторенальном синдроме показана трансплантация печени
Лечение гепатитов • Иногда используют аминохинолиновые препараты (делагил, плаквенил). Иммуномодулирующая терапия: D - пеницилламин, натрия нуклеинат, тималин, тимоген, Т - активин, левамизол (декарис). Симптоматическая терапия: при цитолитическом синдроме требуется коррекция белкового обмена (альбумин, СЗП, криопреципитаты), экстракорпоральная детоксикация, общая дезинтоксикация; при холестатическом синдроме – холестирамин, препараты урсодезоксихолевой кислоты (урсосан, урсофальк), хенофальк. При печеночной энцефалопатии, снижении альбумина меньше 20 г/л, нарушении свертывания крови, пищеводных кровотечениях, асците, истощении, гепаторенальном синдроме показана трансплантация печени
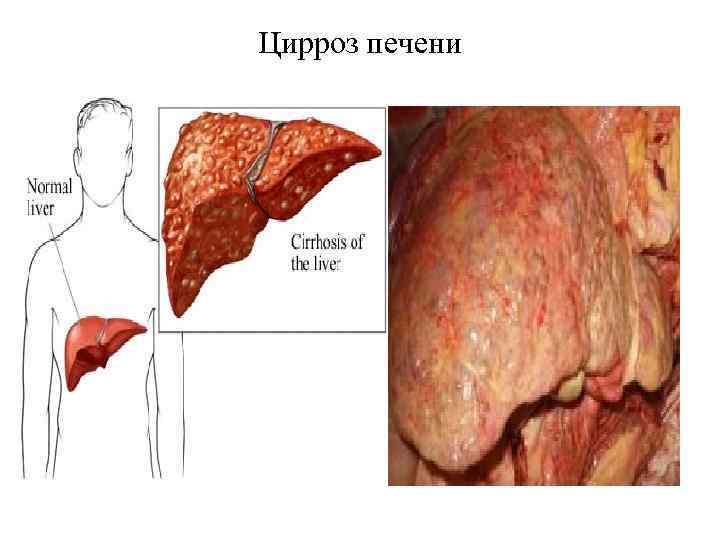
 Цирроз печени Хроническое прогрессирующее заболевание печени, характеризующееся уменьшением количества функционирующих печеночных клеток (гепатоцитов), нарастающим фиброзом, перестройкой структуры печеночной ткани и сосудистого русла, появлением узлов регенерации и развитием в последующем печеночной недостаточности и портальной гипертензии. Цирроз печени является следствием заболеваний печени, характеризуется разрастанием междольковой соединительной ткани, которая в норме у человека развита слабо, замещением ею клеток - гепатоцитов, что приводит к потере функций печени
Цирроз печени Хроническое прогрессирующее заболевание печени, характеризующееся уменьшением количества функционирующих печеночных клеток (гепатоцитов), нарастающим фиброзом, перестройкой структуры печеночной ткани и сосудистого русла, появлением узлов регенерации и развитием в последующем печеночной недостаточности и портальной гипертензии. Цирроз печени является следствием заболеваний печени, характеризуется разрастанием междольковой соединительной ткани, которая в норме у человека развита слабо, замещением ею клеток - гепатоцитов, что приводит к потере функций печени
 Цирроз печени
Цирроз печени
 Морфология циррозов печени Международная классификация хронических диффузных заболеваний печени (Всемирная ассоциация по изучению болезней печени, Акапулько, 1974; ВОЗ, 1978) различает следующие морфологические формы ЦП: § микронодулярный, § макронодулярный, § смешанный (макро- микронодулярный), § неполный септальный. Основной критерий разделения циррозов - размеры узелков
Морфология циррозов печени Международная классификация хронических диффузных заболеваний печени (Всемирная ассоциация по изучению болезней печени, Акапулько, 1974; ВОЗ, 1978) различает следующие морфологические формы ЦП: § микронодулярный, § макронодулярный, § смешанный (макро- микронодулярный), § неполный септальный. Основной критерий разделения циррозов - размеры узелков
 Цирроз печени Патологическим признаком цирроза печени является развитие рубцовой ткани, которая заменяет нормальную паренхиму, блокирует портал потока крови через орган и нарушает нормальную функцию. Повреждение печеночной паренхимы приводит к активации звездчатых клеток, которые затрудняют кровоток в паренхиме, что способствует активации фиброзной реакции и разрастанию соединительной ткани в отдельных гепатоцитах в виде узелков. В конечном итоге изменяется вся архитектура печени, что приводит к снижению кровотока в органе. Селезенка увеличивается в размерах (спленомегалия) с усилением функции, что приводит к повышенной секвестрации тромбоцитов. Портальная гипертензия несет ответственность за большинство тяжелых осложнений цирроза печени
Цирроз печени Патологическим признаком цирроза печени является развитие рубцовой ткани, которая заменяет нормальную паренхиму, блокирует портал потока крови через орган и нарушает нормальную функцию. Повреждение печеночной паренхимы приводит к активации звездчатых клеток, которые затрудняют кровоток в паренхиме, что способствует активации фиброзной реакции и разрастанию соединительной ткани в отдельных гепатоцитах в виде узелков. В конечном итоге изменяется вся архитектура печени, что приводит к снижению кровотока в органе. Селезенка увеличивается в размерах (спленомегалия) с усилением функции, что приводит к повышенной секвестрации тромбоцитов. Портальная гипертензия несет ответственность за большинство тяжелых осложнений цирроза печени
 Цирроз печени По мере прогрессирования цирроза печени и особенно при его декомпенсации или в последней стадии возникают портальная гипертензия, при которой кровь от кишечника и селезенки через воротную вену течет медленнее, вызывая повышение давления, что приводит к развитию кровотечения из варикозно - расширенных вен пищевода, «гепатогенных» язв желудка и 12 - перстной кишки, печеночной комы, напряженного асцита, спонтанного бактериального перитонита, рака печени и др. Выделяют активный и неактивный цирроз, компенсированный и декомпенсированный. • При компенсированном циррозе сохраняется функциональное состояние гепатоцитов, нет признаков портальной гипертензии и нарушения белково - синтетической функции печени. • Декомпенсированный цирроз характеризуется развитием тяжелых осложнений, основное из которых – портальная гипертензия, то есть стойкое повышение давления в системе портального кровообращения. Это проявляется спленомегалией (увеличение селезенки), варикозным расширением вен пищевода и желудка и кровотечением из расширенных вен, накоплением жидкости в брюшной полости (асцитом)
Цирроз печени По мере прогрессирования цирроза печени и особенно при его декомпенсации или в последней стадии возникают портальная гипертензия, при которой кровь от кишечника и селезенки через воротную вену течет медленнее, вызывая повышение давления, что приводит к развитию кровотечения из варикозно - расширенных вен пищевода, «гепатогенных» язв желудка и 12 - перстной кишки, печеночной комы, напряженного асцита, спонтанного бактериального перитонита, рака печени и др. Выделяют активный и неактивный цирроз, компенсированный и декомпенсированный. • При компенсированном циррозе сохраняется функциональное состояние гепатоцитов, нет признаков портальной гипертензии и нарушения белково - синтетической функции печени. • Декомпенсированный цирроз характеризуется развитием тяжелых осложнений, основное из которых – портальная гипертензия, то есть стойкое повышение давления в системе портального кровообращения. Это проявляется спленомегалией (увеличение селезенки), варикозным расширением вен пищевода и желудка и кровотечением из расширенных вен, накоплением жидкости в брюшной полости (асцитом)
 Классификация циррозов
Классификация циррозов
 Цирроз печени Билиарный цирроз печени - особая форма цирроза, развивающаяся в связи с длительным поражением желчных путей и холестазом. Различают первичный и вторичный билиарный ЦП: Первичный билиарный цирроз печени – аутоиммунное заболевание печени, начинающееся как хронический деструктивный негнойный холангит, длительно протекающий без выраженной симптоматики, приводящий к развитию длительного холестаза и лишь на поздних стадиях к формированию цирроза печени. Вторичный билиарный цирроз печени - это цирроз, развивающийся вследствие длительного нарушения оттока желчи на уровне крупных желчных протоков
Цирроз печени Билиарный цирроз печени - особая форма цирроза, развивающаяся в связи с длительным поражением желчных путей и холестазом. Различают первичный и вторичный билиарный ЦП: Первичный билиарный цирроз печени – аутоиммунное заболевание печени, начинающееся как хронический деструктивный негнойный холангит, длительно протекающий без выраженной симптоматики, приводящий к развитию длительного холестаза и лишь на поздних стадиях к формированию цирроза печени. Вторичный билиарный цирроз печени - это цирроз, развивающийся вследствие длительного нарушения оттока желчи на уровне крупных желчных протоков
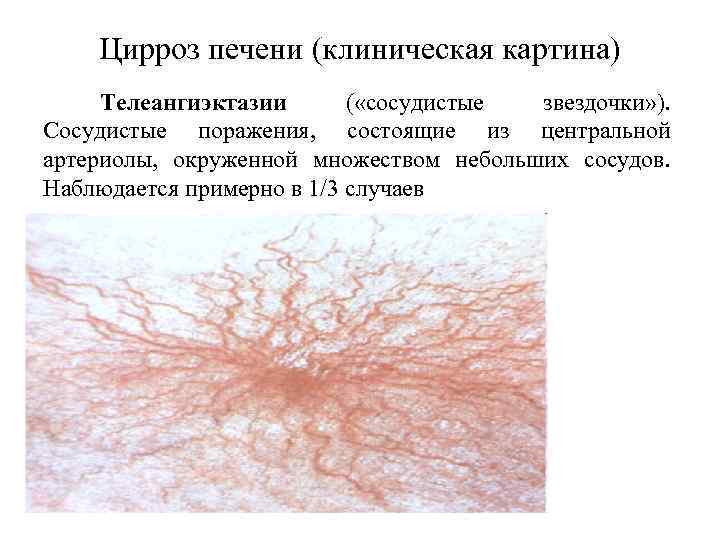 Цирроз печени (клиническая картина) Телеангиэктазии ( «сосудистые звездочки» ). Сосудистые поражения, состоящие из центральной артериолы, окруженной множеством небольших сосудов. Наблюдается примерно в 1/3 случаев
Цирроз печени (клиническая картина) Телеангиэктазии ( «сосудистые звездочки» ). Сосудистые поражения, состоящие из центральной артериолы, окруженной множеством небольших сосудов. Наблюдается примерно в 1/3 случаев
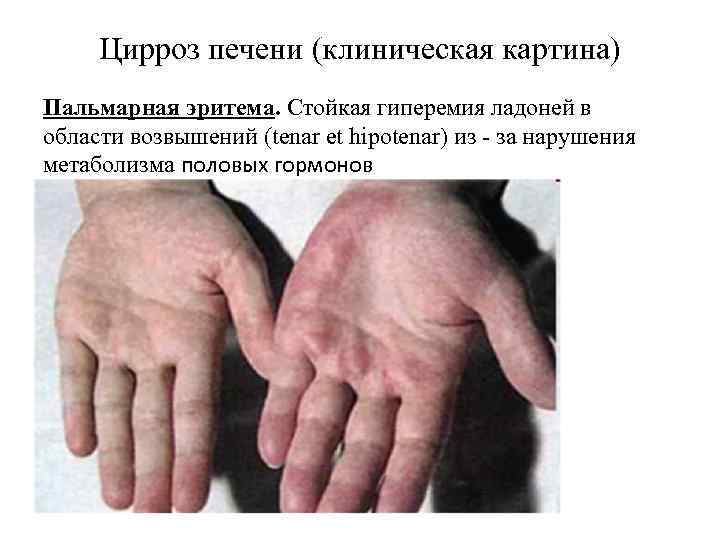 Цирроз печени (клиническая картина) Пальмарная эритема. Стойкая гиперемия ладоней в области возвышений (tenar et hipotenar) из - за нарушения метаболизма половых гормонов
Цирроз печени (клиническая картина) Пальмарная эритема. Стойкая гиперемия ладоней в области возвышений (tenar et hipotenar) из - за нарушения метаболизма половых гормонов
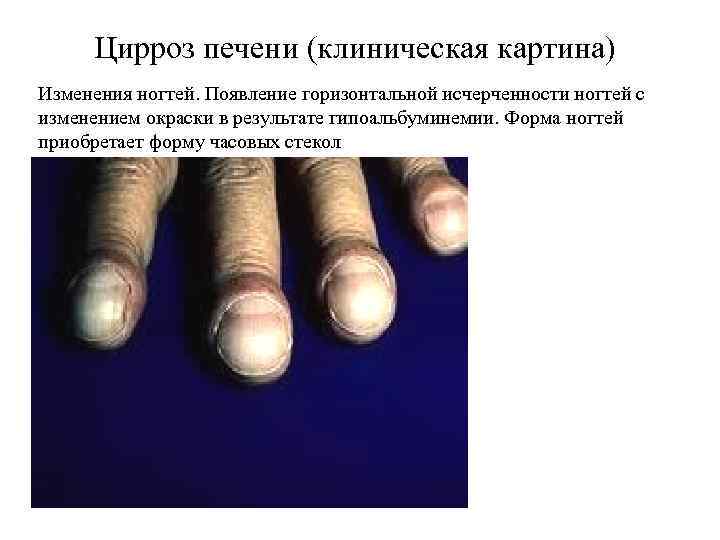 Цирроз печени (клиническая картина) Изменения ногтей. Появление горизонтальной исчерченности ногтей с изменением окраски в результате гипоальбуминемии. Форма ногтей приобретает форму часовых стекол
Цирроз печени (клиническая картина) Изменения ногтей. Появление горизонтальной исчерченности ногтей с изменением окраски в результате гипоальбуминемии. Форма ногтей приобретает форму часовых стекол
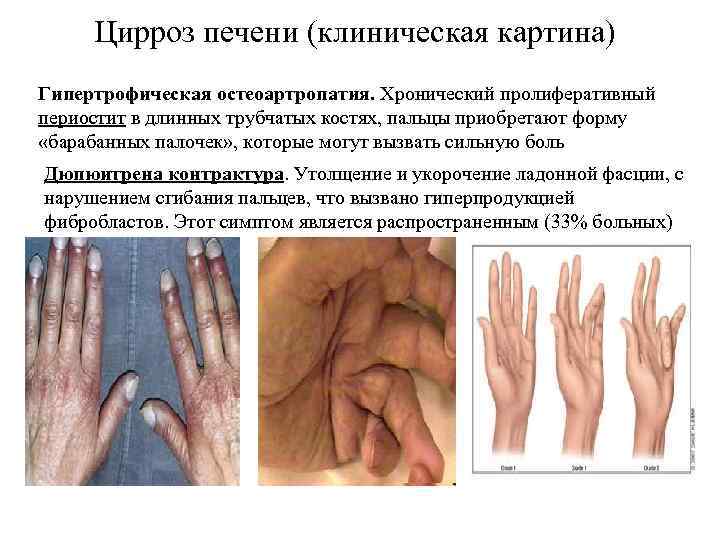 Цирроз печени (клиническая картина) Гипертрофическая остеоартропатия. Хронический пролиферативный периостит в длинных трубчатых костях, пальцы приобретают форму «барабанных палочек» , которые могут вызвать сильную боль Дюпюитрена контрактура. Утолщение и укорочение ладонной фасции, с нарушением сгибания пальцев, что вызвано гиперпродукцией фибробластов. Этот симптом является распространенным (33% больных)
Цирроз печени (клиническая картина) Гипертрофическая остеоартропатия. Хронический пролиферативный периостит в длинных трубчатых костях, пальцы приобретают форму «барабанных палочек» , которые могут вызвать сильную боль Дюпюитрена контрактура. Утолщение и укорочение ладонной фасции, с нарушением сгибания пальцев, что вызвано гиперпродукцией фибробластов. Этот симптом является распространенным (33% больных)
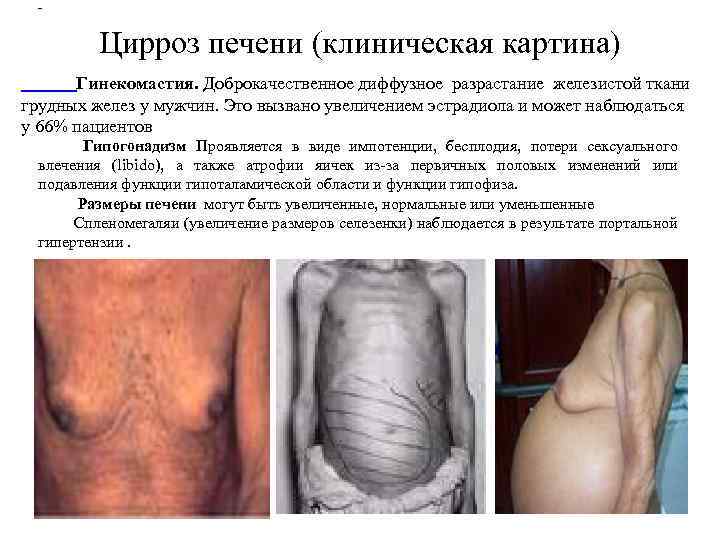 - Цирроз печени (клиническая картина) Гинекомастия. Доброкачественное диффузное разрастание железистой ткани грудных желез у мужчин. Это вызвано увеличением эстрадиола и может наблюдаться у 66% пациентов Гипогонадизм Проявляется в виде импотенции, бесплодия, потери сексуального влечения (libido), а также атрофии яичек из-за первичных половых изменений или подавления функции гипоталамической области и функции гипофиза. Размеры печени могут быть увеличенные, нормальные или уменьшенные Спленомегаляи (увеличение размеров селезенки) наблюдается в результате портальной гипертензии.
- Цирроз печени (клиническая картина) Гинекомастия. Доброкачественное диффузное разрастание железистой ткани грудных желез у мужчин. Это вызвано увеличением эстрадиола и может наблюдаться у 66% пациентов Гипогонадизм Проявляется в виде импотенции, бесплодия, потери сексуального влечения (libido), а также атрофии яичек из-за первичных половых изменений или подавления функции гипоталамической области и функции гипофиза. Размеры печени могут быть увеличенные, нормальные или уменьшенные Спленомегаляи (увеличение размеров селезенки) наблюдается в результате портальной гипертензии.
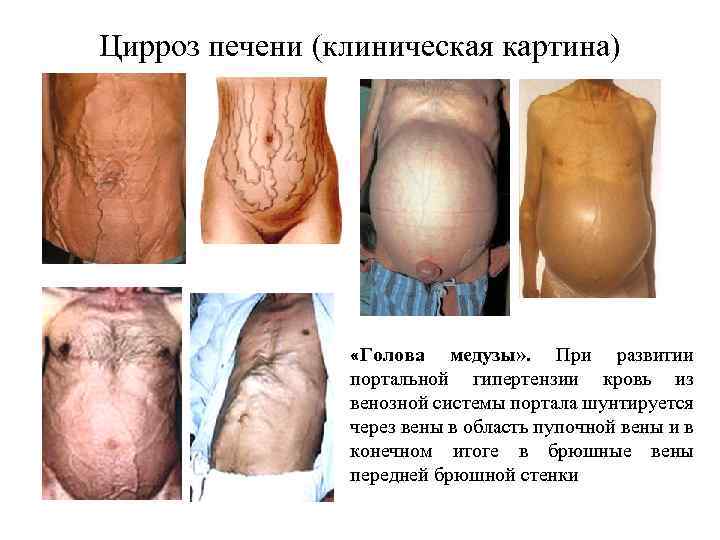 Цирроз печени (клиническая картина) «Голова медузы» . При развитии портальной гипертензии кровь из венозной системы портала шунтируется через вены в область пупочной вены и в конечном итоге в брюшные вены передней брюшной стенки
Цирроз печени (клиническая картина) «Голова медузы» . При развитии портальной гипертензии кровь из венозной системы портала шунтируется через вены в область пупочной вены и в конечном итоге в брюшные вены передней брюшной стенки
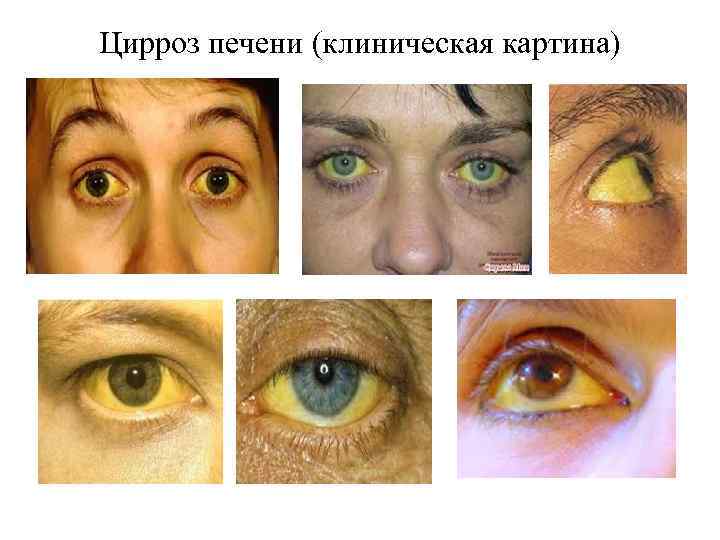
 Цирроз печени (клиническая картина) Венозный шум в эпигастральной области (определяется врачом с использованием стетоскопа) обеспечивается связью между портальной системой и остатками пупочных вен при портальной гипертензии. Затхлый запах при дыхании, как результат увеличения диметилсульфида. Желтуха. Желтое окрашивание кожи, глаз и слизистых оболочек из-за повышенного билирубина (при повышении до 30 ммоль /л) в результате снижения использования билирубина. Моча может быть темной. «Порхающее дрожание» . Двусторонние асинхронные взмахи вытянутыми руками, наблюдается у больных с печеночной энцефалопатией. Проблемы в других органах (развитие варикозного расширения геморроидальных вен). Зуд кожи – из - за отложения продуктов желчных солей в коже. Другие симптомы. Слабость, утомляемость, анорексия, потеря веса, изменение носа и окраски кожи
Цирроз печени (клиническая картина) Венозный шум в эпигастральной области (определяется врачом с использованием стетоскопа) обеспечивается связью между портальной системой и остатками пупочных вен при портальной гипертензии. Затхлый запах при дыхании, как результат увеличения диметилсульфида. Желтуха. Желтое окрашивание кожи, глаз и слизистых оболочек из-за повышенного билирубина (при повышении до 30 ммоль /л) в результате снижения использования билирубина. Моча может быть темной. «Порхающее дрожание» . Двусторонние асинхронные взмахи вытянутыми руками, наблюдается у больных с печеночной энцефалопатией. Проблемы в других органах (развитие варикозного расширения геморроидальных вен). Зуд кожи – из - за отложения продуктов желчных солей в коже. Другие симптомы. Слабость, утомляемость, анорексия, потеря веса, изменение носа и окраски кожи
 Цирроз печени (клиническая картина)
Цирроз печени (клиническая картина)
 Степени тяжести цирроза печени
Степени тяжести цирроза печени
 Цирроз печени (клиническая картина) Декомпенсацию цирроза определяют на основании признаков печеночноклеточной недостаточности и портальной гипертензии. При декомпенсированном циррозе печени, в его последней стадии, возникают грозные осложнения: • кровотечения из варикозно - расширенных вен пищевода, • развитие «гепатогенных» язв желудка и 12 - перстной кишки, • печеночная энцефалопатия, • печеночная кома, • напряженный асцит, • спонтанный бактериальный перитонит, • рак печени (гепатоцеллюлярная карцинома), • гепаторенальный синдром • гепатопульмональный синдром • остеопороз При декомпенсированном циррозе печени, в его последней стадии, развиваются варикозно - расширенные вены пищевода, кровотечение из которых может привести в летальному исходу. Варикозно - расширенные вены пищевода является следствием портальной гипертензии
Цирроз печени (клиническая картина) Декомпенсацию цирроза определяют на основании признаков печеночноклеточной недостаточности и портальной гипертензии. При декомпенсированном циррозе печени, в его последней стадии, возникают грозные осложнения: • кровотечения из варикозно - расширенных вен пищевода, • развитие «гепатогенных» язв желудка и 12 - перстной кишки, • печеночная энцефалопатия, • печеночная кома, • напряженный асцит, • спонтанный бактериальный перитонит, • рак печени (гепатоцеллюлярная карцинома), • гепаторенальный синдром • гепатопульмональный синдром • остеопороз При декомпенсированном циррозе печени, в его последней стадии, развиваются варикозно - расширенные вены пищевода, кровотечение из которых может привести в летальному исходу. Варикозно - расширенные вены пищевода является следствием портальной гипертензии
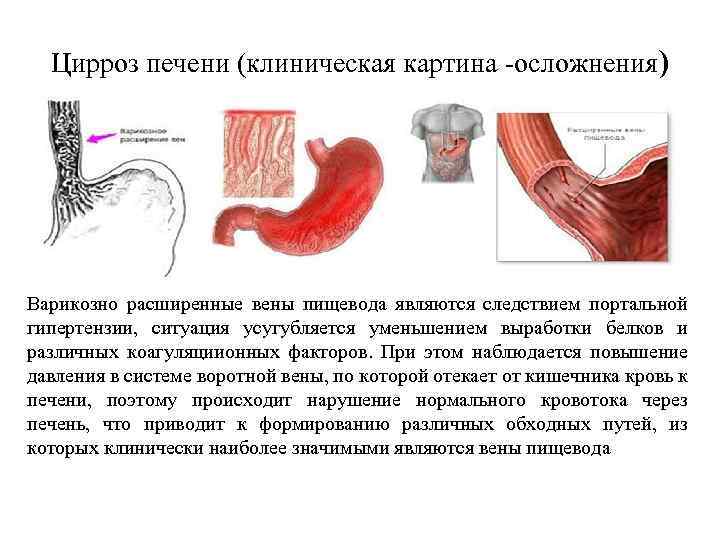 Цирроз печени (клиническая картина -осложнения) Варикозно расширенные вены пищевода являются следствием портальной гипертензии, ситуация усугубляется уменьшением выработки белков и различных коагуляциионных факторов. При этом наблюдается повышение давления в системе воротной вены, по которой отекает от кишечника кровь к печени, поэтому происходит нарушение нормального кровотока через печень, что приводит к формированию различных обходных путей, из которых клинически наиболее значимыми являются вены пищевода
Цирроз печени (клиническая картина -осложнения) Варикозно расширенные вены пищевода являются следствием портальной гипертензии, ситуация усугубляется уменьшением выработки белков и различных коагуляциионных факторов. При этом наблюдается повышение давления в системе воротной вены, по которой отекает от кишечника кровь к печени, поэтому происходит нарушение нормального кровотока через печень, что приводит к формированию различных обходных путей, из которых клинически наиболее значимыми являются вены пищевода
 Цирроз печени (клиническая картина -осложнения) Наряду с повышенным внутрибрюшным давлением (асцит, запоры, тяжелый физический труд), увеличивающего вероятность разрыва варикозно - расширенных вен пищевода, провоцирующими факторами развития пищеводно-желудочного кровотечения являются: пептический фактор (рефлюкс - эзофагит), травма вен пищевода грубой пищей (кости), нарушения гемостаза, вследствие печеночной недостаточности и явлений гиперспленизма. Кровотечение из варикозно - расширенных вен пищевода является самым частым и опасным для жизни больного осложнением портальной гипертензии, развивается у 80% пациентов. Причиной повышения портального давления чаще всего является тяжелая сосудистая и паренхиматозная декомпенсация цирроза печени. У пациентов с отечно - асцитическим синдромом кровотечение развивается значительно чаще, чем у пациентов с циррозом без асцита, и в 2 раза чаше заканчивается летальным исходом. У 15% пациентов циррозом печени острое массивное кровотечение из верхних отделов пищеварительного канала бывает первым проявлением латентно протекавшего заболевания
Цирроз печени (клиническая картина -осложнения) Наряду с повышенным внутрибрюшным давлением (асцит, запоры, тяжелый физический труд), увеличивающего вероятность разрыва варикозно - расширенных вен пищевода, провоцирующими факторами развития пищеводно-желудочного кровотечения являются: пептический фактор (рефлюкс - эзофагит), травма вен пищевода грубой пищей (кости), нарушения гемостаза, вследствие печеночной недостаточности и явлений гиперспленизма. Кровотечение из варикозно - расширенных вен пищевода является самым частым и опасным для жизни больного осложнением портальной гипертензии, развивается у 80% пациентов. Причиной повышения портального давления чаще всего является тяжелая сосудистая и паренхиматозная декомпенсация цирроза печени. У пациентов с отечно - асцитическим синдромом кровотечение развивается значительно чаще, чем у пациентов с циррозом без асцита, и в 2 раза чаше заканчивается летальным исходом. У 15% пациентов циррозом печени острое массивное кровотечение из верхних отделов пищеварительного канала бывает первым проявлением латентно протекавшего заболевания
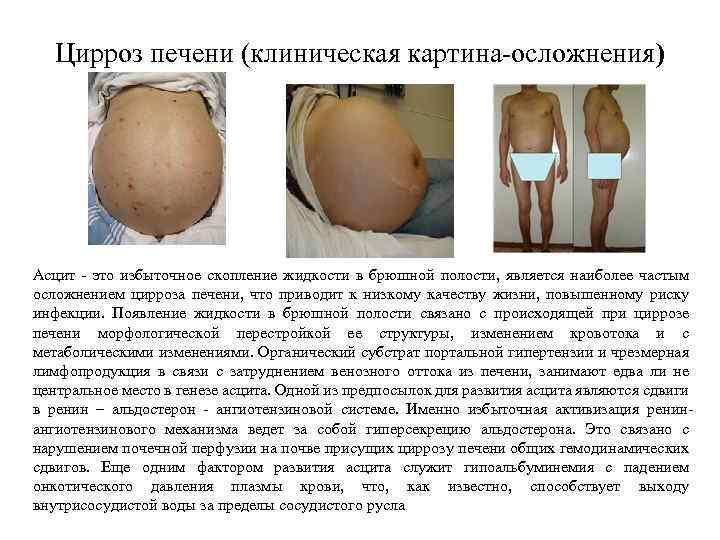 Цирроз печени (клиническая картина-осложнения) Асцит - это избыточное скопление жидкости в брюшной полости, является наиболее частым осложнением цирроза печени, что приводит к низкому качеству жизни, повышенному риску инфекции. Появление жидкости в брюшной полости связано с происходящей при циррозе печени морфологической перестройкой ее структуры, изменением кровотока и с метаболическими изменениями. Органический субстрат портальной гипертензии и чрезмерная лимфопродукция в связи с затруднением венозного оттока из печени, занимают едва ли не центральное место в генезе асцита. Одной из предпосылок для развития асцита являются сдвиги в ренин – альдостерон - ангиотензиновой системе. Именно избыточная активизация ренинангиотензинового механизма ведет за собой гиперсекрецию альдостерона. Это связано с нарушением почечной перфузии на почве присущих циррозу печени общих гемодинамических сдвигов. Еще одним фактором развития асцита служит гипоальбуминемия с падением онкотического давления плазмы крови, что, как известно, способствует выходу внутрисосудистой воды за пределы сосудистого русла
Цирроз печени (клиническая картина-осложнения) Асцит - это избыточное скопление жидкости в брюшной полости, является наиболее частым осложнением цирроза печени, что приводит к низкому качеству жизни, повышенному риску инфекции. Появление жидкости в брюшной полости связано с происходящей при циррозе печени морфологической перестройкой ее структуры, изменением кровотока и с метаболическими изменениями. Органический субстрат портальной гипертензии и чрезмерная лимфопродукция в связи с затруднением венозного оттока из печени, занимают едва ли не центральное место в генезе асцита. Одной из предпосылок для развития асцита являются сдвиги в ренин – альдостерон - ангиотензиновой системе. Именно избыточная активизация ренинангиотензинового механизма ведет за собой гиперсекрецию альдостерона. Это связано с нарушением почечной перфузии на почве присущих циррозу печени общих гемодинамических сдвигов. Еще одним фактором развития асцита служит гипоальбуминемия с падением онкотического давления плазмы крови, что, как известно, способствует выходу внутрисосудистой воды за пределы сосудистого русла
 Цирроз печени (клиническая картинаосложнения) Большое количество жидкости в животе (напряженный асцит) ведет к повышению внутрибрюшного давления и оттеснению диафрагмы в грудную полость. В результате нарушаются функции органов брюшной полости, повышается сопротивление кровотоку, возможно значительное ограничение дыхательных движений легких (вплоть до развития дыхательной недостаточности) и нарушение деятельности сердца. Так как асцитическая жидкость ограничивает движение диафрагмы, происходит внутрилегочное перераспределение крови из артериол в венулы в обход дыхательных альвеол. Для уменьшения дыхательной недостаточности такие пациенты вынуждены спать полусидя, и ограничивать свои передвижения. Вертикальное положение тела в свою очередь повышает тонус симпатической нервной системы, ведет к уменьшению фильтрации в почках и увеличению обратного всасывания натрия в канальцах почки, что уже в свою очередь ведет к увеличению асцита. Возникает порочный круг
Цирроз печени (клиническая картинаосложнения) Большое количество жидкости в животе (напряженный асцит) ведет к повышению внутрибрюшного давления и оттеснению диафрагмы в грудную полость. В результате нарушаются функции органов брюшной полости, повышается сопротивление кровотоку, возможно значительное ограничение дыхательных движений легких (вплоть до развития дыхательной недостаточности) и нарушение деятельности сердца. Так как асцитическая жидкость ограничивает движение диафрагмы, происходит внутрилегочное перераспределение крови из артериол в венулы в обход дыхательных альвеол. Для уменьшения дыхательной недостаточности такие пациенты вынуждены спать полусидя, и ограничивать свои передвижения. Вертикальное положение тела в свою очередь повышает тонус симпатической нервной системы, ведет к уменьшению фильтрации в почках и увеличению обратного всасывания натрия в канальцах почки, что уже в свою очередь ведет к увеличению асцита. Возникает порочный круг
 Цирроз печени (клиническая картинаосложнения) По клиническим признакам асцит можно выявить при наличии в брюшной полости не менее 1 л жидкости. Во время осмотра обнаруживается увеличение живота, который при вертикальном положении больного выглядит отвисшим, нередко отмечается выпячивание пупка; у больного, находящегося в горизонтальном положении, живот распластан, боковые его отделы выбухают ( «лягушачий живот» ). При выраженной портальной гипертензии на коже живота видна расширенная венозная сеть, вследствие развития анастомозов между системами воротной и полых вен. Расширенные, набухшие и извитые венозные коллатерали располагаются вокруг пупка и отходят от него в виде лучей, образуя характерную фигуру ( «голова медузы» )
Цирроз печени (клиническая картинаосложнения) По клиническим признакам асцит можно выявить при наличии в брюшной полости не менее 1 л жидкости. Во время осмотра обнаруживается увеличение живота, который при вертикальном положении больного выглядит отвисшим, нередко отмечается выпячивание пупка; у больного, находящегося в горизонтальном положении, живот распластан, боковые его отделы выбухают ( «лягушачий живот» ). При выраженной портальной гипертензии на коже живота видна расширенная венозная сеть, вследствие развития анастомозов между системами воротной и полых вен. Расширенные, набухшие и извитые венозные коллатерали располагаются вокруг пупка и отходят от него в виде лучей, образуя характерную фигуру ( «голова медузы» )
 Цирроз печени (клиническая картина-осложнения) При перкуссии живота обнаруживается тупой звук над отлогой или боковой его частью, граница тупости перемещается при изменении положения тела. Ладонью, приложенной к боковой стенке живота с одной стороны, при наличии асцита можно ощутить толчки, вызываемые постукиванием пальцами другой руки по стенке противоположной стороны живота (симптом флюктуации). При асците непатогенная микробная флора, которая обычно присутствует в кишечнике, может стать патогенной и вызвать развитие спонтанного бактериального перитонита
Цирроз печени (клиническая картина-осложнения) При перкуссии живота обнаруживается тупой звук над отлогой или боковой его частью, граница тупости перемещается при изменении положения тела. Ладонью, приложенной к боковой стенке живота с одной стороны, при наличии асцита можно ощутить толчки, вызываемые постукиванием пальцами другой руки по стенке противоположной стороны живота (симптом флюктуации). При асците непатогенная микробная флора, которая обычно присутствует в кишечнике, может стать патогенной и вызвать развитие спонтанного бактериального перитонита
 Программа обследования больных с ЦП • • • Oбщий анализ крови Общий анализ мочи Биохимический анализ крови Иммунологический анализ крови Эзофагофиброгастродуоденоскопия УЗИ печени, желчевыводящих путей, селезенки Радиоизотопное сканирование печени Лапароскопия с прицельной биопсией печени При ПБЦ – инфузионная холангиография При вторичном билиарном ЦП – ретроградная холангиография
Программа обследования больных с ЦП • • • Oбщий анализ крови Общий анализ мочи Биохимический анализ крови Иммунологический анализ крови Эзофагофиброгастродуоденоскопия УЗИ печени, желчевыводящих путей, селезенки Радиоизотопное сканирование печени Лапароскопия с прицельной биопсией печени При ПБЦ – инфузионная холангиография При вторичном билиарном ЦП – ретроградная холангиография
 Диагностика цирроза печени и его осложнений • АСТ и АЛТ умеренно повышены (цитолитический синдром). Но нормальные показатели аминотрансфераз не исключают цирроз печени. • Некоторое повышение щелочной фосфатазы • Гамма - глутамилтранфераза коррелирует с уровнем доступа. Обычно гораздо выше отмечены при хронических заболеваниях печени алкогольной этиологии. • Билирубин может быть выше нормы при прогрессировании цирроза (холестатический синдром). • Уровень альбуминов уменьшается, особенно при декомпенсации функции печени, так как альбумины исключительно синтезируется в печени (синдром гепатоцеллюлярной недостаточности). • Дефекты коагуляции связаны с тем, что печень вырабатывает большинство факторов свертывания и, следовательно, коагулопатия коррелирует с ухудшением функции печени, протромбиновое время увеличивается (синдром гепатоцеллюлярной недостаточности)
Диагностика цирроза печени и его осложнений • АСТ и АЛТ умеренно повышены (цитолитический синдром). Но нормальные показатели аминотрансфераз не исключают цирроз печени. • Некоторое повышение щелочной фосфатазы • Гамма - глутамилтранфераза коррелирует с уровнем доступа. Обычно гораздо выше отмечены при хронических заболеваниях печени алкогольной этиологии. • Билирубин может быть выше нормы при прогрессировании цирроза (холестатический синдром). • Уровень альбуминов уменьшается, особенно при декомпенсации функции печени, так как альбумины исключительно синтезируется в печени (синдром гепатоцеллюлярной недостаточности). • Дефекты коагуляции связаны с тем, что печень вырабатывает большинство факторов свертывания и, следовательно, коагулопатия коррелирует с ухудшением функции печени, протромбиновое время увеличивается (синдром гепатоцеллюлярной недостаточности)
 Диагностика цирроза печени • Уровень глобулинов увеличивается за счет шунтирования бактериальных антигенов от печени к лимфоидной ткани (синдром мезенхимального воспаления), • Гипонатриемия возникает из-за неспособности выделять свободную воду в результате высокого уровня АДГ и альдостерона. • Тромбоцитопения является следствием застойной спленомегалии, а также снижения тромбопоэтина из печени. • Лейкопения и нейтропения развиваются из-за спленомегалии или присоединении инфекции. • Серологические реакции могут выявить вирусы, антитела (АNA, антигладких мышц, антимитохондрии, анти - LKM). • Применяется определение ферритина и насыщения трансферина (маркеры перегрузки железом), меди и церулоплазмина (маркеры меди перегрузки). • определение уровни иммунноглобулиновов (Ig. G, Ig. M, Ig. A) - это неспецифическая реакция, но может помочь в различении различных причин. • Повышение уровня холестерина и глюкозы • Определяется альфа - 1 антитрипсина
Диагностика цирроза печени • Уровень глобулинов увеличивается за счет шунтирования бактериальных антигенов от печени к лимфоидной ткани (синдром мезенхимального воспаления), • Гипонатриемия возникает из-за неспособности выделять свободную воду в результате высокого уровня АДГ и альдостерона. • Тромбоцитопения является следствием застойной спленомегалии, а также снижения тромбопоэтина из печени. • Лейкопения и нейтропения развиваются из-за спленомегалии или присоединении инфекции. • Серологические реакции могут выявить вирусы, антитела (АNA, антигладких мышц, антимитохондрии, анти - LKM). • Применяется определение ферритина и насыщения трансферина (маркеры перегрузки железом), меди и церулоплазмина (маркеры меди перегрузки). • определение уровни иммунноглобулиновов (Ig. G, Ig. M, Ig. A) - это неспецифическая реакция, но может помочь в различении различных причин. • Повышение уровня холестерина и глюкозы • Определяется альфа - 1 антитрипсина
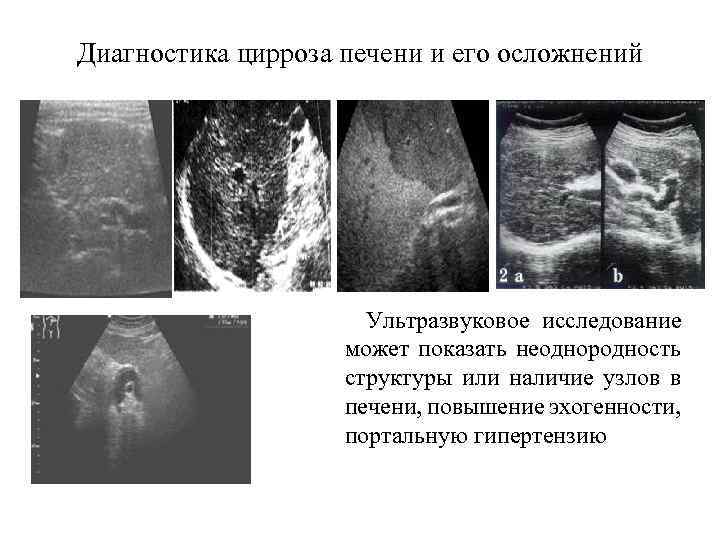 Диагностика цирроза печени и его осложнений Ультразвуковое исследование может показать неоднородность структуры или наличие узлов в печени, повышение эхогенности, портальную гипертензию
Диагностика цирроза печени и его осложнений Ультразвуковое исследование может показать неоднородность структуры или наличие узлов в печени, повышение эхогенности, портальную гипертензию
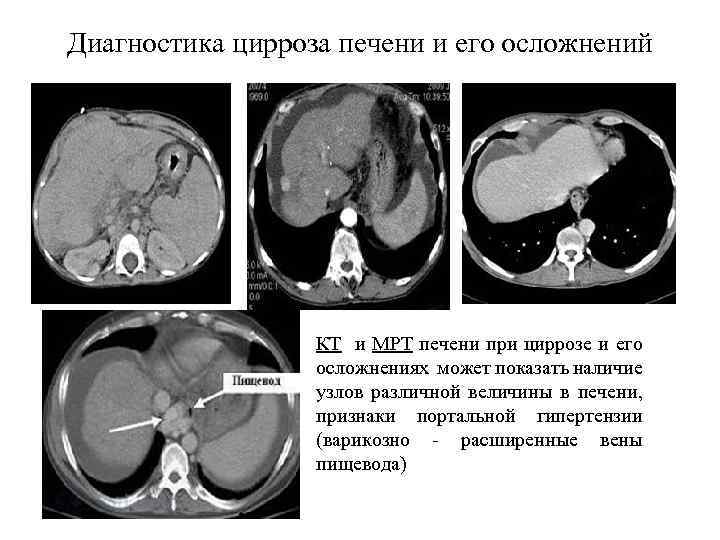 Диагностика цирроза печени и его осложнений КТ и МРТ печени при циррозе и его осложнениях может показать наличие узлов различной величины в печени, признаки портальной гипертензии (варикозно - расширенные вены пищевода)
Диагностика цирроза печени и его осложнений КТ и МРТ печени при циррозе и его осложнениях может показать наличие узлов различной величины в печени, признаки портальной гипертензии (варикозно - расширенные вены пищевода)
 Диагностика цирроза печени и его осложнений Рентгенография пищевода, желудка с бариевым глотком позволяет диагностировать варикозное расширение вен пищевода, являясь альтернативным методом ЭГДС, выпот в плевральной полости у пациента с циррозом печени
Диагностика цирроза печени и его осложнений Рентгенография пищевода, желудка с бариевым глотком позволяет диагностировать варикозное расширение вен пищевода, являясь альтернативным методом ЭГДС, выпот в плевральной полости у пациента с циррозом печени
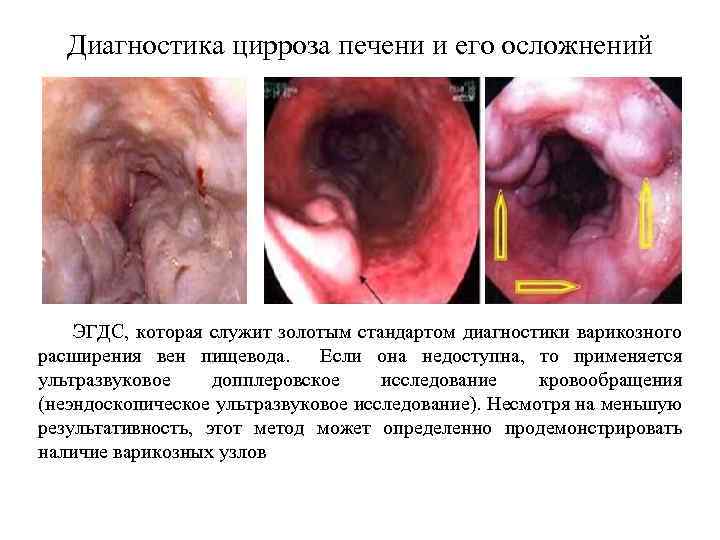 Диагностика цирроза печени и его осложнений ЭГДС, которая служит золотым стандартом диагностики варикозного расширения вен пищевода. Если она недоступна, то применяется ультразвуковое допплеровское исследование кровообращения (неэндоскопическое ультразвуковое исследование). Несмотря на меньшую результативность, этот метод может определенно продемонстрировать наличие варикозных узлов
Диагностика цирроза печени и его осложнений ЭГДС, которая служит золотым стандартом диагностики варикозного расширения вен пищевода. Если она недоступна, то применяется ультразвуковое допплеровское исследование кровообращения (неэндоскопическое ультразвуковое исследование). Несмотря на меньшую результативность, этот метод может определенно продемонстрировать наличие варикозных узлов
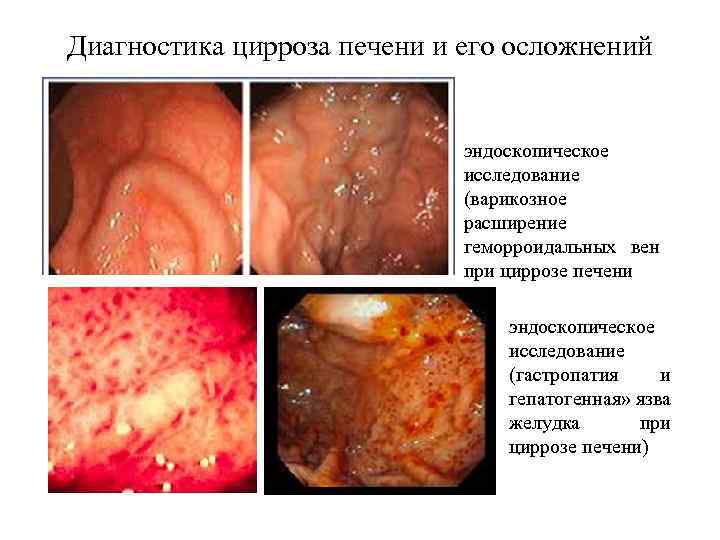 Диагностика цирроза печени и его осложнений эндоскопическое исследование (варикозное расширение геморроидальных вен при циррозе печени эндоскопическое исследование (гастропатия и гепатогенная» язва желудка при циррозе печени)
Диагностика цирроза печени и его осложнений эндоскопическое исследование (варикозное расширение геморроидальных вен при циррозе печени эндоскопическое исследование (гастропатия и гепатогенная» язва желудка при циррозе печени)
 Диагностика цирроза печени и его осложнений Спленопортография при циррозе печени и портальной гипертензии. Характерными симптомами портальной гипертензии при спленопортографии являются значительное расширение воротной вены и ее притоков, бедность внутрипеченочного сосудистого рисунка при внутрипеченочной форме синдрома, участок тромботической окклюзии воротной или селезеночной вены при предпеченочной форме синдрома
Диагностика цирроза печени и его осложнений Спленопортография при циррозе печени и портальной гипертензии. Характерными симптомами портальной гипертензии при спленопортографии являются значительное расширение воротной вены и ее притоков, бедность внутрипеченочного сосудистого рисунка при внутрипеченочной форме синдрома, участок тромботической окклюзии воротной или селезеночной вены при предпеченочной форме синдрома
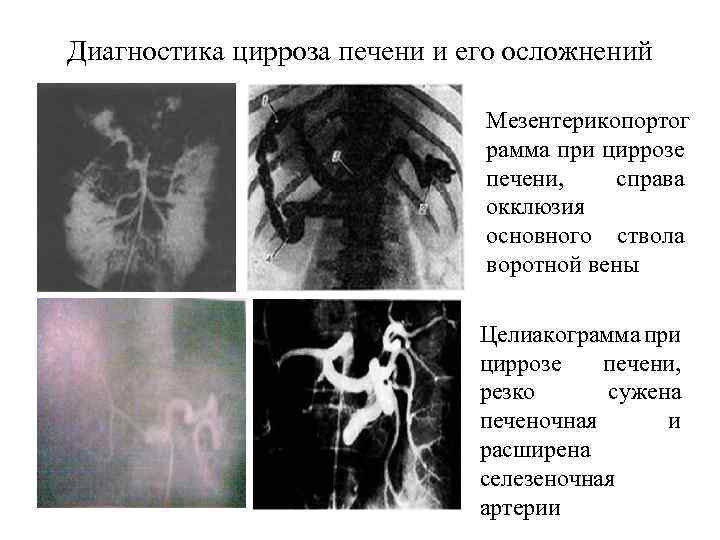 Диагностика цирроза печени и его осложнений Мезентерикопортог рамма при циррозе печени, справа окклюзия основного ствола воротной вены . Целиакограмма при циррозе печени, резко сужена печеночная и расширена селезеночная артерии
Диагностика цирроза печени и его осложнений Мезентерикопортог рамма при циррозе печени, справа окклюзия основного ствола воротной вены . Целиакограмма при циррозе печени, резко сужена печеночная и расширена селезеночная артерии
 Диагностика цирроза печени и его осложнений При целиакографии удается дифференцировать внутри- и предпеченочную формы синдрома. Обычно отмечается расширение и извитость селезеночной артерии, сужение печеночной артерии, обеднение внутрипеченочного сосудистого рисунка. В венозную фазу хорошо видны расширенные селезеночная и воротная вены. Для диагностики надпеченочной формы синдрома портальной гипертензии применяют каваграфию (введение контраста в нижнюю полую вену через вены бедра по Сельдингеру). При каваграфии можно определить уровень препятствия оттока крови из печеночных вен, место сужения или окклюзии нижней полой вены. Возможна также селективная катетеризация печеночных вен с выполнением серии рентгеновских снимков
Диагностика цирроза печени и его осложнений При целиакографии удается дифференцировать внутри- и предпеченочную формы синдрома. Обычно отмечается расширение и извитость селезеночной артерии, сужение печеночной артерии, обеднение внутрипеченочного сосудистого рисунка. В венозную фазу хорошо видны расширенные селезеночная и воротная вены. Для диагностики надпеченочной формы синдрома портальной гипертензии применяют каваграфию (введение контраста в нижнюю полую вену через вены бедра по Сельдингеру). При каваграфии можно определить уровень препятствия оттока крови из печеночных вен, место сужения или окклюзии нижней полой вены. Возможна также селективная катетеризация печеночных вен с выполнением серии рентгеновских снимков
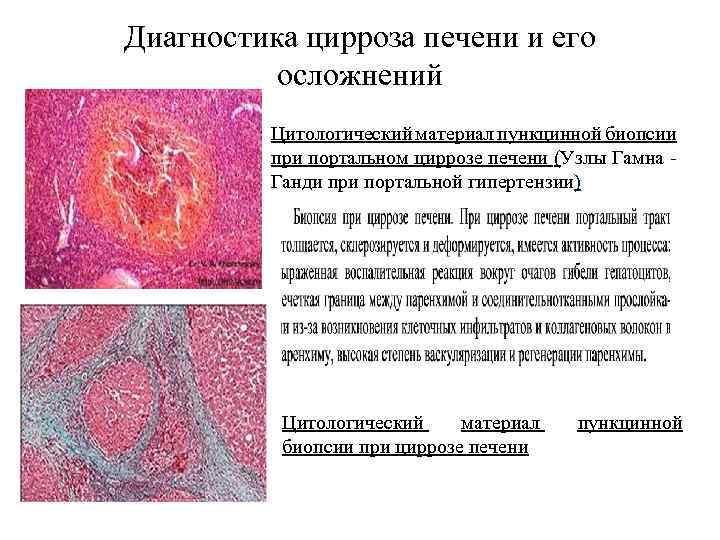 Диагностика цирроза печени и его осложнений Цитологический материал пункцинной биопсии при портальном циррозе печени (Узлы Гамна - Ганди при портальной гипертензии) Цитологический материал биопсии при циррозе печени пункцинной
Диагностика цирроза печени и его осложнений Цитологический материал пункцинной биопсии при портальном циррозе печени (Узлы Гамна - Ганди при портальной гипертензии) Цитологический материал биопсии при циррозе печени пункцинной
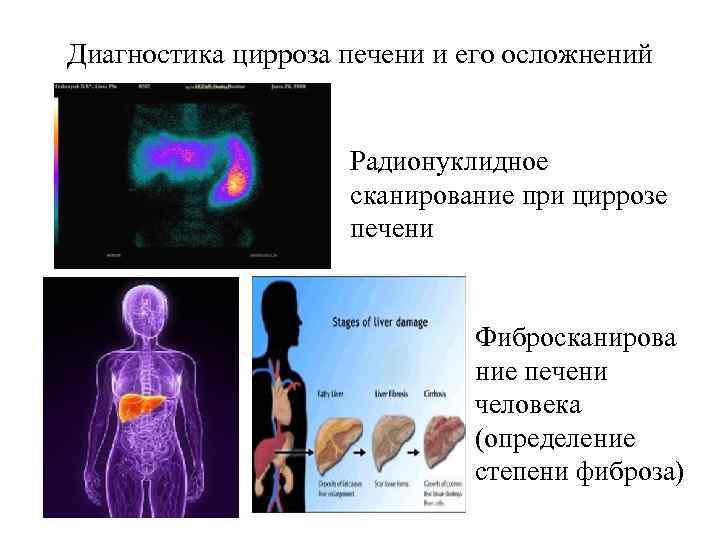 Диагностика цирроза печени и его осложнений Радионуклидное сканирование при циррозе печени Фибросканирова ние печени человека (определение степени фиброза)
Диагностика цирроза печени и его осложнений Радионуклидное сканирование при циррозе печени Фибросканирова ние печени человека (определение степени фиброза)
 Лечение при циррозе печени проводится с целью прекращения или замедления процессов прогрессирования заболевания и улучшения качества жизни. Лечебная программа включает: лечебный режим и питание, медикаментозное лечение, профилактику и лечение осложнений. Результаты лечения и прогнозы зависят от степени тяжести заболевания. При компенсированном циррозе сохраняется функциональное состояние гепатоцитов, нет признаков портальной гипертензии и нарушения белково синтетической функции печени. Лечение цирроза на этой стадии заболевания определяется причиной заболевания, в зависимости от которой назначается специфическая терапия. Если причиной цирроза являются вирусные гепатиты В, С и D, то назначается противовирусная терапия, которая, как показали исследования последних лет, не только подавляет активность вируса, но и обладает противофиброзным и противоциррозным действием. При алкогольном циррозе назначаются гепатопротекторы (эссенциале), которые при условии полного отказа от алкоголя дают возможность не только остановить процесс прогрессирования цирроза, но и способствуют снижению степени фиброза. При метаболическом синдроме соблюдение режима и правил питания в сочетании с медикаментозным лечением, в том числе гормональных нарушений, вызывающих поражение печени, дает хорошие результаты по обратному развитию фиброза и восстановлению функционального и структурного состояния печени
Лечение при циррозе печени проводится с целью прекращения или замедления процессов прогрессирования заболевания и улучшения качества жизни. Лечебная программа включает: лечебный режим и питание, медикаментозное лечение, профилактику и лечение осложнений. Результаты лечения и прогнозы зависят от степени тяжести заболевания. При компенсированном циррозе сохраняется функциональное состояние гепатоцитов, нет признаков портальной гипертензии и нарушения белково синтетической функции печени. Лечение цирроза на этой стадии заболевания определяется причиной заболевания, в зависимости от которой назначается специфическая терапия. Если причиной цирроза являются вирусные гепатиты В, С и D, то назначается противовирусная терапия, которая, как показали исследования последних лет, не только подавляет активность вируса, но и обладает противофиброзным и противоциррозным действием. При алкогольном циррозе назначаются гепатопротекторы (эссенциале), которые при условии полного отказа от алкоголя дают возможность не только остановить процесс прогрессирования цирроза, но и способствуют снижению степени фиброза. При метаболическом синдроме соблюдение режима и правил питания в сочетании с медикаментозным лечением, в том числе гормональных нарушений, вызывающих поражение печени, дает хорошие результаты по обратному развитию фиброза и восстановлению функционального и структурного состояния печени
 Лечение при циррозе печени При лечении цирроза печени назначают диету № 5. При выборе диеты больным циррозом печени следует проявлять осторожность в потреблении большого количества белков. При возникновении энцефалопатии белок в диете ограничивают до уровня, при котором не появляются симптомы аммиачной интоксикации. Поваренную соль ограничивают, при асците назначают бессолевую диету Препараты, улучшающие метаболизм печеночных клеток и стабилизирующие мембраны гепатоцитов – гептрал, гепа - мерц, глютаминовая кислота, липоевая кислота, эссенциале, витамины, кокарбоксилаза. Препараты, которые уменьшают спланхническое полнокровие и портальный кровоток путем блокирования симпатической и ренин - ангиотензиновой систем (ингибиторы аденозинпревращающего фермента (АПФ). Блокада адренорецепторов приводит к вазоконстрикции в портосистемных коллатералях, уменьшая кровоток и давление в варикозно расширенных венах пищевода, то есть адреноблокаторы могут считаться препаратами выбора для профилактики кровотечений из варикозно расширенных вен пищевода. . При портальной гипертензии ингибиторы АПФ уменьшают ОПСС из-за непрямого вазодилятирующего эффекта, способствуют релаксации сосудов и приводят к снижению давления на 15 - 25 %
Лечение при циррозе печени При лечении цирроза печени назначают диету № 5. При выборе диеты больным циррозом печени следует проявлять осторожность в потреблении большого количества белков. При возникновении энцефалопатии белок в диете ограничивают до уровня, при котором не появляются симптомы аммиачной интоксикации. Поваренную соль ограничивают, при асците назначают бессолевую диету Препараты, улучшающие метаболизм печеночных клеток и стабилизирующие мембраны гепатоцитов – гептрал, гепа - мерц, глютаминовая кислота, липоевая кислота, эссенциале, витамины, кокарбоксилаза. Препараты, которые уменьшают спланхническое полнокровие и портальный кровоток путем блокирования симпатической и ренин - ангиотензиновой систем (ингибиторы аденозинпревращающего фермента (АПФ). Блокада адренорецепторов приводит к вазоконстрикции в портосистемных коллатералях, уменьшая кровоток и давление в варикозно расширенных венах пищевода, то есть адреноблокаторы могут считаться препаратами выбора для профилактики кровотечений из варикозно расширенных вен пищевода. . При портальной гипертензии ингибиторы АПФ уменьшают ОПСС из-за непрямого вазодилятирующего эффекта, способствуют релаксации сосудов и приводят к снижению давления на 15 - 25 %
 Лечение при циррозе печени Трансфузионная терапия в лечении цирроза печени. Препараты крови, ее компонентов, кровезаменители, растворы электролитов. Показаниями для назначения трансфузионной терапии при лечении цирроза печени служат: геморрагический синдром, явления печеночноклеточной недостаточности, асцит, нарушения электролитного баланса. При геморрагическом синдроме, обусловленном печеночноклеточной недостаточностью или портальной гипертензией с гиперспленизмом, показано переливание свежезаготовленной крови, нативной концентрированной плазмы. Эти препараты обладают выраженным гемостатическим действием в результате влияния на систему свертывания крови, увеличения числа тромбоцитов. При отечно - асцитическом синдроме на фоне гипопротеинемии и гипоальбуминемии, при лечении цирроза печени показано применение нативной концентрированной плазмы и 20% раствора альбумина. Глюкокортикоидные гормоны при лечении цирроза печени назначаются строго по показаниям – доказанная активность процесса в компенсированной стадии цирроза печени. Препараты этой группы назначаются в активной стадии вирусного и билиарного цирроза, а также при выраженном гиперспленизме. При алкогольном циррозе терапия глюкокортикоидами показана в случае выраженной активности процесса, обусловленной присоединением острого алкогольного гепатита, с явлениями энцефалопатии или при тяжелом течении с симптомами печеночноклеточной недостаточности или гиперспленизма. Дозировка определяется индивидуальной толерантностью и активностью патологического процесса
Лечение при циррозе печени Трансфузионная терапия в лечении цирроза печени. Препараты крови, ее компонентов, кровезаменители, растворы электролитов. Показаниями для назначения трансфузионной терапии при лечении цирроза печени служат: геморрагический синдром, явления печеночноклеточной недостаточности, асцит, нарушения электролитного баланса. При геморрагическом синдроме, обусловленном печеночноклеточной недостаточностью или портальной гипертензией с гиперспленизмом, показано переливание свежезаготовленной крови, нативной концентрированной плазмы. Эти препараты обладают выраженным гемостатическим действием в результате влияния на систему свертывания крови, увеличения числа тромбоцитов. При отечно - асцитическом синдроме на фоне гипопротеинемии и гипоальбуминемии, при лечении цирроза печени показано применение нативной концентрированной плазмы и 20% раствора альбумина. Глюкокортикоидные гормоны при лечении цирроза печени назначаются строго по показаниям – доказанная активность процесса в компенсированной стадии цирроза печени. Препараты этой группы назначаются в активной стадии вирусного и билиарного цирроза, а также при выраженном гиперспленизме. При алкогольном циррозе терапия глюкокортикоидами показана в случае выраженной активности процесса, обусловленной присоединением острого алкогольного гепатита, с явлениями энцефалопатии или при тяжелом течении с симптомами печеночноклеточной недостаточности или гиперспленизма. Дозировка определяется индивидуальной толерантностью и активностью патологического процесса
 Лечение при циррозе печени Дезинтоксикационная терапия в лечении цирроза печени Устранение диспепсических расстройств и запоров (с целью снижения всасывания токсических веществ, образующихся в толстой кишке), для этого назначают ферментные препараты не содержащие желчные кислоты (мезим - форте, креон, панкреатин). Адсорбенты (для очищения кишечника – энтеросорбент, активированный уголь, промывание кишечника) Может быть применена экстракорпоральная гемокоррекция
Лечение при циррозе печени Дезинтоксикационная терапия в лечении цирроза печени Устранение диспепсических расстройств и запоров (с целью снижения всасывания токсических веществ, образующихся в толстой кишке), для этого назначают ферментные препараты не содержащие желчные кислоты (мезим - форте, креон, панкреатин). Адсорбенты (для очищения кишечника – энтеросорбент, активированный уголь, промывание кишечника) Может быть применена экстракорпоральная гемокоррекция
 Консервативная терапия при варикозно расширенных венах пищевода 1. Снижение портального давления. Для снижения давления в системе воротной вены и уменьшения риска возникновения кровотечений применяются: - неселективные бета - адреноблокаторы (пропранолол, обзидан, анаприлин) по 20 мг 3 раза в день. Доза должна быть такой, чтобы частота пульса, по сравнению с исходной, снижалась на 25%. Эти препараты необходимо давать длительное время. Они при длительном введении способны снижать портальное давление на 30 - 38%. Эффект достигается за счет снижения сердечного выброса и числа сердечных сокращений. Их механизмы действия - редукция сердечного выброса, снижение портального кровотока, спазм спланхнических сосудов. Помимо прямого действия данных препаратов на портальную гемодинамику, уменьшение числа сердечных сокращений у пациентов циррозом печени оказывает положительное влияние на функциональное состояние миокарда: уменьшается работа сердца, снижается потребность миокарда в кислороде, удлиняется время диастолы и перфузии коронарных артерий У некоторых больных циррозом печени могут встречаться противопоказания к применению пропранолола (брадикардия, атриовентрикулярная блокада первой степени, астматический бронхит)
Консервативная терапия при варикозно расширенных венах пищевода 1. Снижение портального давления. Для снижения давления в системе воротной вены и уменьшения риска возникновения кровотечений применяются: - неселективные бета - адреноблокаторы (пропранолол, обзидан, анаприлин) по 20 мг 3 раза в день. Доза должна быть такой, чтобы частота пульса, по сравнению с исходной, снижалась на 25%. Эти препараты необходимо давать длительное время. Они при длительном введении способны снижать портальное давление на 30 - 38%. Эффект достигается за счет снижения сердечного выброса и числа сердечных сокращений. Их механизмы действия - редукция сердечного выброса, снижение портального кровотока, спазм спланхнических сосудов. Помимо прямого действия данных препаратов на портальную гемодинамику, уменьшение числа сердечных сокращений у пациентов циррозом печени оказывает положительное влияние на функциональное состояние миокарда: уменьшается работа сердца, снижается потребность миокарда в кислороде, удлиняется время диастолы и перфузии коронарных артерий У некоторых больных циррозом печени могут встречаться противопоказания к применению пропранолола (брадикардия, атриовентрикулярная блокада первой степени, астматический бронхит)
 Консервативная терапия при варикозно расширенных венах пищевода При непереносимости бета - адреноблокаторов можно применить нитраты (изосорбида динитрат) по 10 мг два раза в день или 20 мг пролонгированного препарата один раз в сутки. Нитраты (нитроглицерин, нитропруссид) снижают портальное давление на 28 - 30%. Артериовенозное соотношение в печени изменяется в сторону увеличения артериальной и уменьшения венозной доли на 15%, суммарный кровоток при этом не изменяется. Эффект препаратов связан со снижением общего периферического сопротивления, что приводит к депонированию крови в периферических сосудах и уменьшению притока крови в портальную систему. Введение их сопровождается увеличением основных показателей центральной гемодинамики, улучшением сократительной способности миокарда. Препараты применяются как самостоятельно, так и в сочетании с другими, в частности с питуитрином, так как последний способен вызывать ишемию миокарда и внутренних органов
Консервативная терапия при варикозно расширенных венах пищевода При непереносимости бета - адреноблокаторов можно применить нитраты (изосорбида динитрат) по 10 мг два раза в день или 20 мг пролонгированного препарата один раз в сутки. Нитраты (нитроглицерин, нитропруссид) снижают портальное давление на 28 - 30%. Артериовенозное соотношение в печени изменяется в сторону увеличения артериальной и уменьшения венозной доли на 15%, суммарный кровоток при этом не изменяется. Эффект препаратов связан со снижением общего периферического сопротивления, что приводит к депонированию крови в периферических сосудах и уменьшению притока крови в портальную систему. Введение их сопровождается увеличением основных показателей центральной гемодинамики, улучшением сократительной способности миокарда. Препараты применяются как самостоятельно, так и в сочетании с другими, в частности с питуитрином, так как последний способен вызывать ишемию миокарда и внутренних органов
 Консервативная терапия при варикозно расширенных венах пищевода Применяется соматостатин. Соматостатин повышает сопротивление в артериях внутренних органов и снижает портальный кровоток и портальное давление. Он вводиться болюсно в дозе 250 mcg с последующей внутривенной инфузией со скоростью 250 - 500 mcg в час. Синтетический аналог соматостатина - октреотид, известный как сандостатин, вводиться внутривенно со скоростью 25 - 50 mcg в час (иногда сначала назначается болюсно в дозе 50 mcg) до 5 суток. Преимуществом соматостатина является возможность существенного снижения портального давления и кровотока при минимальных побочных эффектах
Консервативная терапия при варикозно расширенных венах пищевода Применяется соматостатин. Соматостатин повышает сопротивление в артериях внутренних органов и снижает портальный кровоток и портальное давление. Он вводиться болюсно в дозе 250 mcg с последующей внутривенной инфузией со скоростью 250 - 500 mcg в час. Синтетический аналог соматостатина - октреотид, известный как сандостатин, вводиться внутривенно со скоростью 25 - 50 mcg в час (иногда сначала назначается болюсно в дозе 50 mcg) до 5 суток. Преимуществом соматостатина является возможность существенного снижения портального давления и кровотока при минимальных побочных эффектах
 Консервативная терапия при варикозно расширенных венах пищевода Первым препаратом, примененным для снижения портального давления, был питуитрин. Действие препарата основано на сужении артериол органов брюшной полости, что вызывает снижение печеночного кровотока и портального давления на 36 - 40%. Вследствие выраженного действия препарата на центральную гемодинамику (повышение артериального давления, урежение пульса) он противопоказан пациентам с общим атеросклерозом, стенокардией, артериальной гипертензией. Сходное с питуитрином действие оказывают вазопрессин и терлипрессин (Terlipressin) – синтетический аналог вазопрессина. Дозировка 2 mg каждые 4 - 6 часов (внутривенно), в течение 24 - 48 часов
Консервативная терапия при варикозно расширенных венах пищевода Первым препаратом, примененным для снижения портального давления, был питуитрин. Действие препарата основано на сужении артериол органов брюшной полости, что вызывает снижение печеночного кровотока и портального давления на 36 - 40%. Вследствие выраженного действия препарата на центральную гемодинамику (повышение артериального давления, урежение пульса) он противопоказан пациентам с общим атеросклерозом, стенокардией, артериальной гипертензией. Сходное с питуитрином действие оказывают вазопрессин и терлипрессин (Terlipressin) – синтетический аналог вазопрессина. Дозировка 2 mg каждые 4 - 6 часов (внутривенно), в течение 24 - 48 часов
 Консервативная терапия при варикозно расширенных венах пищевода 2. на свертывающую систему крови - назначают аминокапроновую кислоту, викасол, производят переливания свежезамороженной плазмы, свежую эритроцитарную массу (лучше отмытые эритроциты), тромбоцитарную массу (2 - 3 дозы) вводят 10% раствор хлористого кальция. 3. Противоязвенная терапия - Н 2 -блокаторы гистаминорецепторов (фаматидин, кваматель, гастроседин), блокаторы протоновой помпы (омез, омепразол) в макисмальных лечебныз дозировках. Целесообразно назначение альмагеля, масло шиповника, облепихи, антиоксидантов (витамин Е). 4. Возмещение кровопотери - переливание эритроцитарной массы и борьба с гипоксией (кислородотерапия, внутривенное назначение актовегина (солкосерила)
Консервативная терапия при варикозно расширенных венах пищевода 2. на свертывающую систему крови - назначают аминокапроновую кислоту, викасол, производят переливания свежезамороженной плазмы, свежую эритроцитарную массу (лучше отмытые эритроциты), тромбоцитарную массу (2 - 3 дозы) вводят 10% раствор хлористого кальция. 3. Противоязвенная терапия - Н 2 -блокаторы гистаминорецепторов (фаматидин, кваматель, гастроседин), блокаторы протоновой помпы (омез, омепразол) в макисмальных лечебныз дозировках. Целесообразно назначение альмагеля, масло шиповника, облепихи, антиоксидантов (витамин Е). 4. Возмещение кровопотери - переливание эритроцитарной массы и борьба с гипоксией (кислородотерапия, внутривенное назначение актовегина (солкосерила)
 Консервативная терапия при варикозно расширенных венах пищевода 5. Для профилактики печеночной недостаточности проводится переливание растворов глюкозы, витаминотерапия, гепатопротекторы (эссенциале, рибоксин), антибактериальные средства внутрь для подавления кишечной микрофлоры (неомицин 4 - 6 г в сутки, метронидазол по 0, 25 г 3 раза в сутки в течение 10 - 15 дней), по 10 - 30 мл лактулозы 3 раза в день до послабляющего эффекта. Орницетил внутривенно капельно по 50 мг на 150 мл физиологического раствора (связывает аммиак). Препарат вводится до 6 раз в сутки. 6. Коррекция водно-электролитных нарушений и поддержание сердечно -сосудистой деятельности. 7. Воздействие на источник кровотечения - применение пищеводного зонда с пневмобаллонами достаточно эффективно и позволяет добиться остановки кровотечения. Наибольшее распространение получили зонд Блекмора. Отсутствие эффекта от применения зонда позволяет предположить кровотечение из вен кардии, не сдавливаемых желудочным баллоном. Целесообразно зонд ставить на 24 - 72 часа (с перерывами через 4 - 6 часов). Осложнениями применении зонда являются: эзофагит, язвы, пролежни пищевода, дыхательная и сердечная недостаточность, острая спленомегалия. Ранние рецидивы кровотечений после извлечения зонда отмечаются у 20 - 50% больных. Консервативная терапия применяется настойчиво, в течение нескольких суток после поступления больного с кровотечением, а в дальнейшем, при неэффективности лечения - должна быть дополнена склеротерапией (если клиника располагает такой возможностью) и только после этого экстренной операцией (только для больных в стадии А - В по Чайлду - Пью)
Консервативная терапия при варикозно расширенных венах пищевода 5. Для профилактики печеночной недостаточности проводится переливание растворов глюкозы, витаминотерапия, гепатопротекторы (эссенциале, рибоксин), антибактериальные средства внутрь для подавления кишечной микрофлоры (неомицин 4 - 6 г в сутки, метронидазол по 0, 25 г 3 раза в сутки в течение 10 - 15 дней), по 10 - 30 мл лактулозы 3 раза в день до послабляющего эффекта. Орницетил внутривенно капельно по 50 мг на 150 мл физиологического раствора (связывает аммиак). Препарат вводится до 6 раз в сутки. 6. Коррекция водно-электролитных нарушений и поддержание сердечно -сосудистой деятельности. 7. Воздействие на источник кровотечения - применение пищеводного зонда с пневмобаллонами достаточно эффективно и позволяет добиться остановки кровотечения. Наибольшее распространение получили зонд Блекмора. Отсутствие эффекта от применения зонда позволяет предположить кровотечение из вен кардии, не сдавливаемых желудочным баллоном. Целесообразно зонд ставить на 24 - 72 часа (с перерывами через 4 - 6 часов). Осложнениями применении зонда являются: эзофагит, язвы, пролежни пищевода, дыхательная и сердечная недостаточность, острая спленомегалия. Ранние рецидивы кровотечений после извлечения зонда отмечаются у 20 - 50% больных. Консервативная терапия применяется настойчиво, в течение нескольких суток после поступления больного с кровотечением, а в дальнейшем, при неэффективности лечения - должна быть дополнена склеротерапией (если клиника располагает такой возможностью) и только после этого экстренной операцией (только для больных в стадии А - В по Чайлду - Пью)
 Консервативная терапия при варикозно расширенных венах пищевода Антиоксиданты • Альфа - липоевая кислота является коэнзимом, необходимым для образования ацетилкоэнзима А. , препятствует размножению вирусов, нормализует перекисное окисление в тканях, обладает липофильным свойством. Снижая концентрацию токсических продуктов метаболизма этанола, может применяться при лечении гепатита, вызванного алкогольной интоксикацией, ранней стадии цирроза печени и алкогольной комы. • Силимарин (легалон) представляет собой экстракт расторопши пятнистой (Silibum marianum) и используется уже сотни лет для лечения заболеваний печени. Препарат обладает сильным антиоксидантным действием и защищает ткань печени, нейтрализуя такие опасные молекулы, как гидроксильный радикал, радикал супероксида и ион гипохлорида. снижался уровень печеночных ферментов в крови и проколлагена III, а так же улучшалась гистологическая картина печеночной ткани, при ежедневном приеме силимарина. • Селен необходим для поддержания нормального метаболизма, является важным кофактором в глутатион - пероксидазной системе. Селен способен нейтрализовать перекиси, образующиеся в большом количестве при окислительном стрессе, и следовательно, защитить клеточные мембраны от повреждения свободными радикалами
Консервативная терапия при варикозно расширенных венах пищевода Антиоксиданты • Альфа - липоевая кислота является коэнзимом, необходимым для образования ацетилкоэнзима А. , препятствует размножению вирусов, нормализует перекисное окисление в тканях, обладает липофильным свойством. Снижая концентрацию токсических продуктов метаболизма этанола, может применяться при лечении гепатита, вызванного алкогольной интоксикацией, ранней стадии цирроза печени и алкогольной комы. • Силимарин (легалон) представляет собой экстракт расторопши пятнистой (Silibum marianum) и используется уже сотни лет для лечения заболеваний печени. Препарат обладает сильным антиоксидантным действием и защищает ткань печени, нейтрализуя такие опасные молекулы, как гидроксильный радикал, радикал супероксида и ион гипохлорида. снижался уровень печеночных ферментов в крови и проколлагена III, а так же улучшалась гистологическая картина печеночной ткани, при ежедневном приеме силимарина. • Селен необходим для поддержания нормального метаболизма, является важным кофактором в глутатион - пероксидазной системе. Селен способен нейтрализовать перекиси, образующиеся в большом количестве при окислительном стрессе, и следовательно, защитить клеточные мембраны от повреждения свободными радикалами
 Консервативная терапия асцита Впервые выявленный асцит всегда служит показанием к госпитализации. В стационаре определяют роль факторов, приведших к возникновению асцита у данного больного: печеночноклеточной недостаточности и портальной гипертензии, провоцирующих моментов. Наряду с подробным исследованием функционального состояния печени измеряют диурез, концентрацию калия и натрия в сыворотке крови и моче, клубочковую фильтрацию. Наиболее благоприятен для функции печени постельный режим. Диета при выраженном асците предусматривает ограничение поваренной соли. Бессолевая диета является основой терапии отечно-асцитического синдрома. В клинической практике назначают одну из малосолевых диет. Назначают стол № 7 а по Певзнеру с периодическим назначением отдельным больным диеты с большим содержанием соли. Многие годы считали неадекватное малобелковое питание одной из причин развития асцита у больных циррозом, в связи с этим при асците давали до 120 г белка. В последнее время эти концепции пересмотрены, поскольку установлены нарушение метаболизма аминокислот и уменьшенный синтез альбуминов в печени. Пищевой белок провоцирует кому у больных с выраженной печеночноклеточной недостаточностью или шунтовой энцефалопатией. При энергетической ценности от 1500 до 3500 ккал белковый баланс поддерживается приеме белка от 35 до 50 г/сут. Таким образом, для поддержания положительного белкового баланса больные асцитом нуждаются в назначении белка до 1 г/кг
Консервативная терапия асцита Впервые выявленный асцит всегда служит показанием к госпитализации. В стационаре определяют роль факторов, приведших к возникновению асцита у данного больного: печеночноклеточной недостаточности и портальной гипертензии, провоцирующих моментов. Наряду с подробным исследованием функционального состояния печени измеряют диурез, концентрацию калия и натрия в сыворотке крови и моче, клубочковую фильтрацию. Наиболее благоприятен для функции печени постельный режим. Диета при выраженном асците предусматривает ограничение поваренной соли. Бессолевая диета является основой терапии отечно-асцитического синдрома. В клинической практике назначают одну из малосолевых диет. Назначают стол № 7 а по Певзнеру с периодическим назначением отдельным больным диеты с большим содержанием соли. Многие годы считали неадекватное малобелковое питание одной из причин развития асцита у больных циррозом, в связи с этим при асците давали до 120 г белка. В последнее время эти концепции пересмотрены, поскольку установлены нарушение метаболизма аминокислот и уменьшенный синтез альбуминов в печени. Пищевой белок провоцирует кому у больных с выраженной печеночноклеточной недостаточностью или шунтовой энцефалопатией. При энергетической ценности от 1500 до 3500 ккал белковый баланс поддерживается приеме белка от 35 до 50 г/сут. Таким образом, для поддержания положительного белкового баланса больные асцитом нуждаются в назначении белка до 1 г/кг
 Консервативная терапия асцита Количество жира при лечении цирроза печени резко ограничивают только у больных с симптоматической стеатореей, вызванной сопутствующим алкогольным панкреатитом или нарушением моторики и биохимического состава желчи при билиарном циррозе Больной при лечении цирроза печени с асцитом в стационаре соблюдает постельный режим и получает бессолевую диету, и обычно в течение недели удается наметить тактику дальнейшего ведения и определить, нуждается ли больной в диуретиках. Диуретики не показаны, если больной за это время потерял более 2 кг массы тела. При потере массы до 2 кг в течение последующей недели в комплекс лечения больного циррозом печени включают спиронолактоны и только при отсутствии положительного диуреза назначают натрийуретики. Больным, не снизившим массу тела после первой недели пребывания в стационаре, назначается комбинация спиронолактонов и натрийуретических средств
Консервативная терапия асцита Количество жира при лечении цирроза печени резко ограничивают только у больных с симптоматической стеатореей, вызванной сопутствующим алкогольным панкреатитом или нарушением моторики и биохимического состава желчи при билиарном циррозе Больной при лечении цирроза печени с асцитом в стационаре соблюдает постельный режим и получает бессолевую диету, и обычно в течение недели удается наметить тактику дальнейшего ведения и определить, нуждается ли больной в диуретиках. Диуретики не показаны, если больной за это время потерял более 2 кг массы тела. При потере массы до 2 кг в течение последующей недели в комплекс лечения больного циррозом печени включают спиронолактоны и только при отсутствии положительного диуреза назначают натрийуретики. Больным, не снизившим массу тела после первой недели пребывания в стационаре, назначается комбинация спиронолактонов и натрийуретических средств
 Хронический холецистит Хронический холецистит - это заболевание, связанное с наличием воспалительных изменений в стенке желчного пузыря. Хронический холецистит может возникнуть после острого, но чаще развивается самостоятельно. При хроническом холецистите воспалительно-рубцовый процесс охватывает все слои стенки желчного пузыря. Она постепенно склерозируется, утолщается, местами в ней отлагается известь. Спайки деформируют желчный пузырь и нарушают его функцию, что создает условия для поддержания воспалительного процесса и его периодических обострений. Хронический холецистит - хроническое полиэтиологическое воспалительное заболевание желчного пузыря, сочетающееся c функциональными нарушениями (дискинезиями желчного пузыря и сфинктерного аппарата ЖВП), изменениями физико - химических свойств и биохимической структуры желчи (дисхолией). В развитии этого заболевания основную роль играют два фактора: инфекция и застой желчи. Они действуют одновременно. Различают хронический бескаменный (некалькулезный) и хронический калькулезный холецистит. Клиническое отличие их друг от друга обусловлено практически только тем, что при калькулезном холецистите периодически присоединяется еще механический фактор (миграция камней), который дает более яркую картину заболевания. На практике различить эти два заболевания бывает трудно
Хронический холецистит Хронический холецистит - это заболевание, связанное с наличием воспалительных изменений в стенке желчного пузыря. Хронический холецистит может возникнуть после острого, но чаще развивается самостоятельно. При хроническом холецистите воспалительно-рубцовый процесс охватывает все слои стенки желчного пузыря. Она постепенно склерозируется, утолщается, местами в ней отлагается известь. Спайки деформируют желчный пузырь и нарушают его функцию, что создает условия для поддержания воспалительного процесса и его периодических обострений. Хронический холецистит - хроническое полиэтиологическое воспалительное заболевание желчного пузыря, сочетающееся c функциональными нарушениями (дискинезиями желчного пузыря и сфинктерного аппарата ЖВП), изменениями физико - химических свойств и биохимической структуры желчи (дисхолией). В развитии этого заболевания основную роль играют два фактора: инфекция и застой желчи. Они действуют одновременно. Различают хронический бескаменный (некалькулезный) и хронический калькулезный холецистит. Клиническое отличие их друг от друга обусловлено практически только тем, что при калькулезном холецистите периодически присоединяется еще механический фактор (миграция камней), который дает более яркую картину заболевания. На практике различить эти два заболевания бывает трудно
 Хронический холецистит (этиология) Хронический бескаменный холецистит вызывается чаще условно патогенной микрофлорой: кишечной палочкой, стрептококком, стафилококком, реже протеем, синегнойной палочкой, энтерококком. Изредка встречаются хронические бескаменные холециститы, обусловленные патогенной микрофлорой (шигеллы, брюшнотифозные палочки), вирусной и протозойной инфекцией. Микробы проникают в желчный пузырь гематогенным (через кровь), лимфогенным (через лимфу) и контактным (из кишечника) путем. Инфекция может попасть в желчный пузырь по общему желчному и пузырному протокам из желудочно-кишечного тракта (восходящая инфекция). Распространение инфекции из 12 - перстной кишки в желчевыводящую (билиарную) систему чаще наблюдается при пониженной кислотообразующей функции желудка, недостаточности сфинктера Одди и наличии дуоденита и дуоденостаза. Возможно нисходящее распространение инфекции из внутрипеченочных желчных ходов. Воспаление желчного пузыря может быть связано с инвазией паразитов. Поражение желчного пузыря встречается при лямблиозе, описторхозе, аскаридозе, стронгилоидозе. Паразитарные инвазии желчного пузыря обычно сопровождаются его воспалением и приводят к многообразным осложнениям: холангиту, гепатиту, вторичному билиарному циррозу, панкреатиту, при отсутствии своевременной адекватной терапии Развитию воспалительного процесса в желчном пузыре способствуют изменения химических свойств желчи, сенсибилизация организма к аутоинфекции. Хронические воспалительные изменения в стенке желчного пузыря в фазе обострения могут иметь различный характер от катаральной до гнойной (флегмонозной, флегмонозно-язвенной и гангренозной) формы
Хронический холецистит (этиология) Хронический бескаменный холецистит вызывается чаще условно патогенной микрофлорой: кишечной палочкой, стрептококком, стафилококком, реже протеем, синегнойной палочкой, энтерококком. Изредка встречаются хронические бескаменные холециститы, обусловленные патогенной микрофлорой (шигеллы, брюшнотифозные палочки), вирусной и протозойной инфекцией. Микробы проникают в желчный пузырь гематогенным (через кровь), лимфогенным (через лимфу) и контактным (из кишечника) путем. Инфекция может попасть в желчный пузырь по общему желчному и пузырному протокам из желудочно-кишечного тракта (восходящая инфекция). Распространение инфекции из 12 - перстной кишки в желчевыводящую (билиарную) систему чаще наблюдается при пониженной кислотообразующей функции желудка, недостаточности сфинктера Одди и наличии дуоденита и дуоденостаза. Возможно нисходящее распространение инфекции из внутрипеченочных желчных ходов. Воспаление желчного пузыря может быть связано с инвазией паразитов. Поражение желчного пузыря встречается при лямблиозе, описторхозе, аскаридозе, стронгилоидозе. Паразитарные инвазии желчного пузыря обычно сопровождаются его воспалением и приводят к многообразным осложнениям: холангиту, гепатиту, вторичному билиарному циррозу, панкреатиту, при отсутствии своевременной адекватной терапии Развитию воспалительного процесса в желчном пузыре способствуют изменения химических свойств желчи, сенсибилизация организма к аутоинфекции. Хронические воспалительные изменения в стенке желчного пузыря в фазе обострения могут иметь различный характер от катаральной до гнойной (флегмонозной, флегмонозно-язвенной и гангренозной) формы
 Клиническая картина хронического холецистита Клиническая картина хронического бескаменного холецистита характеризуется длительным прогрессирующим течением с периодическими обострениями. Боль при хроническом бескаменном холецистите может быть интенсивной приступообразной (печеночная колика); менее интенсивной, постоянной, ноющей, боль иррадиирует в правую руку, правую лопатку, приступообразная боль может сочетаться с постоянной. У многих при обострении имеется постоянное чувство тяжести в верхних отделах живота. Иногда боль возникает в подложечной области, вокруг пупка, в правой подвздошной области. Интенсивность боли зависит от степени развития и локализации воспалительного процесса, наличия спазма мускулатуры желчного пузыря, сопутствующих заболеваний. При хроническом бескаменном холецистите, проявляющемся гипертонической дискинезией, боль обычно интенсивная, приступообразная, а при гипотонической дискинезии - менее интенсивная, но более постоянная, тянущая. Возникновение боли и ее усиление чаще связано с нарушением диеты, после приема жирных и жареных блюд, холодных и газированных напитков, вина, пива, острых закусок, яиц, а также под влиянием нервно-психического и физического напряжения, интеркурентной инфекции. Нередко возникает схваткообразная боль, которая обусловлена обострением воспаления в желчном пузыре. Обострению болевого приступа обычно сопутствуют повышение температуры тела, тошнота, рвота, отрыжка, понос или чередование поносов и запоров, вздутие живота, чувство горечи во рту. Рвота не обязательный симптом хронического бескаменного холецистита и наряду с другими диспепсическими расстройствами (тошнота, отрыжка горечью или постоянный горький вкус во рту) может быть связана не только с основным заболеванием, но и с сопутствующей патологией - гастритом, панкреатитом, перидуоденитом, гепатитом. Часто в рвотных массах обнаруживают примесь желчи, при этом они окрашиваются в зеленый или желто-зеленый цвет. Вне обострения рвота возникает при нарушении диеты, после употребления жирной пищи, копченостей, острых приправ, алкоголя. Иногда при повышении температуры возникает озноб, который, однако, чаще служит признаком холангита или острого холецистита
Клиническая картина хронического холецистита Клиническая картина хронического бескаменного холецистита характеризуется длительным прогрессирующим течением с периодическими обострениями. Боль при хроническом бескаменном холецистите может быть интенсивной приступообразной (печеночная колика); менее интенсивной, постоянной, ноющей, боль иррадиирует в правую руку, правую лопатку, приступообразная боль может сочетаться с постоянной. У многих при обострении имеется постоянное чувство тяжести в верхних отделах живота. Иногда боль возникает в подложечной области, вокруг пупка, в правой подвздошной области. Интенсивность боли зависит от степени развития и локализации воспалительного процесса, наличия спазма мускулатуры желчного пузыря, сопутствующих заболеваний. При хроническом бескаменном холецистите, проявляющемся гипертонической дискинезией, боль обычно интенсивная, приступообразная, а при гипотонической дискинезии - менее интенсивная, но более постоянная, тянущая. Возникновение боли и ее усиление чаще связано с нарушением диеты, после приема жирных и жареных блюд, холодных и газированных напитков, вина, пива, острых закусок, яиц, а также под влиянием нервно-психического и физического напряжения, интеркурентной инфекции. Нередко возникает схваткообразная боль, которая обусловлена обострением воспаления в желчном пузыре. Обострению болевого приступа обычно сопутствуют повышение температуры тела, тошнота, рвота, отрыжка, понос или чередование поносов и запоров, вздутие живота, чувство горечи во рту. Рвота не обязательный симптом хронического бескаменного холецистита и наряду с другими диспепсическими расстройствами (тошнота, отрыжка горечью или постоянный горький вкус во рту) может быть связана не только с основным заболеванием, но и с сопутствующей патологией - гастритом, панкреатитом, перидуоденитом, гепатитом. Часто в рвотных массах обнаруживают примесь желчи, при этом они окрашиваются в зеленый или желто-зеленый цвет. Вне обострения рвота возникает при нарушении диеты, после употребления жирной пищи, копченостей, острых приправ, алкоголя. Иногда при повышении температуры возникает озноб, который, однако, чаще служит признаком холангита или острого холецистита
 Клиническая картина хронического холецистита Желтуха не характерна для хронического бескаменного холецистита. Чаще она встречается при калькулезном холецистите, что связано с обтурацией общего желчного протока камнем. Однако преходящая желтушная окраска склер и кожных покровов, слизистых оболочек может наблюдаться и при хроническом бескаменном холецистите при нарушении желчевыделения в связи с затруднением оттока желчи из-за скопления слизи, эпителия или паразитов (в частности, лямблий) в общем желчном протоке и при развившемся холангите. Наблюдаются раздражительность, нервозность, слабость, нарушение сна. Пациенты жалуются на металлический привкус или ощущение горечи во рту, отрыжку воздухом, вздутие живота, тошноту, усиленное отделение газов. Недостаток желчных кислот в кишечнике приводит к нарушению всасывания жиров, холестерина, солей кальция и возникновению запоров, которые могут сменяться поносами. Аппетит у пациентов сохранен, и часто бывает повышен
Клиническая картина хронического холецистита Желтуха не характерна для хронического бескаменного холецистита. Чаще она встречается при калькулезном холецистите, что связано с обтурацией общего желчного протока камнем. Однако преходящая желтушная окраска склер и кожных покровов, слизистых оболочек может наблюдаться и при хроническом бескаменном холецистите при нарушении желчевыделения в связи с затруднением оттока желчи из-за скопления слизи, эпителия или паразитов (в частности, лямблий) в общем желчном протоке и при развившемся холангите. Наблюдаются раздражительность, нервозность, слабость, нарушение сна. Пациенты жалуются на металлический привкус или ощущение горечи во рту, отрыжку воздухом, вздутие живота, тошноту, усиленное отделение газов. Недостаток желчных кислот в кишечнике приводит к нарушению всасывания жиров, холестерина, солей кальция и возникновению запоров, которые могут сменяться поносами. Аппетит у пациентов сохранен, и часто бывает повышен
 Диагностика хронического холецистита При хроническом холецистите в фазе обострения часто ускоряется СОЭ, обнаруживается избыточное количество лейкоцитов со сдвигом лейкоцитарной формулы влево, большое количество эозинофилов. Для диагностики осложненных форм хронического холецистита значительный интерес представляют биохимические исследования, в частности определение в сыворотке крови билирубина, холестерина, щелочной фосфатазы, печеночных цитолитических ферментов, С-реактивного белка и др
Диагностика хронического холецистита При хроническом холецистите в фазе обострения часто ускоряется СОЭ, обнаруживается избыточное количество лейкоцитов со сдвигом лейкоцитарной формулы влево, большое количество эозинофилов. Для диагностики осложненных форм хронического холецистита значительный интерес представляют биохимические исследования, в частности определение в сыворотке крови билирубина, холестерина, щелочной фосфатазы, печеночных цитолитических ферментов, С-реактивного белка и др
 Диагностика хронического холецистита При дуоденальном зондировании при хроническом бескалькулезном холецистите нередко выявляются дискинетические расстройства. Часто даже при многократном зондировании пузырную желчь (порция В) получить не удается, что может быть связано с облитерацией и сморщиванием желчного пузыря, изменением его формы, с перихолециститом. Мутная, с хлопьями пузырная желчь (порция В) с примесью слизи и клеточных элементов косвенно указывает на воспалительный процесс. Однако перечисленные воспалительные элементы не являются патогномоничными для холецистита, а свидетельствуют в основном о сопутствующем дуодените. Желчь является достаточно агрессивной средой и лейкоциты в ней быстро разрушаются, в хлопьях слизи они сохраняются дольше и потому их наличие в препарате свидетельствует о воспалительном процессе. Обнаружение большого количества эозинофилов при микроскопическом исследовании желчи может косвенно указывать на паразитарную инвазию. Посев желчи, исследование состава микрофлоры и чувствительности ее к антибиотикам помогают установить причину воспалительного процесса и правильно назначить противовоспалительное лечение. Однако это исследование можно провести лишь при уменьшении обострения болезни
Диагностика хронического холецистита При дуоденальном зондировании при хроническом бескалькулезном холецистите нередко выявляются дискинетические расстройства. Часто даже при многократном зондировании пузырную желчь (порция В) получить не удается, что может быть связано с облитерацией и сморщиванием желчного пузыря, изменением его формы, с перихолециститом. Мутная, с хлопьями пузырная желчь (порция В) с примесью слизи и клеточных элементов косвенно указывает на воспалительный процесс. Однако перечисленные воспалительные элементы не являются патогномоничными для холецистита, а свидетельствуют в основном о сопутствующем дуодените. Желчь является достаточно агрессивной средой и лейкоциты в ней быстро разрушаются, в хлопьях слизи они сохраняются дольше и потому их наличие в препарате свидетельствует о воспалительном процессе. Обнаружение большого количества эозинофилов при микроскопическом исследовании желчи может косвенно указывать на паразитарную инвазию. Посев желчи, исследование состава микрофлоры и чувствительности ее к антибиотикам помогают установить причину воспалительного процесса и правильно назначить противовоспалительное лечение. Однако это исследование можно провести лишь при уменьшении обострения болезни
 Диагностика хронического холецистита Инструментальные методы исследования: - рентгенологический метод исследования (холеграфия, которую проводят после перорального или в/в введения контрастного вещества). Желчный пузырь и протоки в этом случае хорошо контрастируются и на рентгенограммах выявляются различные симптомы поражения желчного пузыря: удлинение, извитость, неравномерность заполнения (фрагментированность) пузырного протока, его перегибы и т. д. - УЗИ желчного пузыря дает его форму, размеры, состояние окружающих тканей, содержимое пузыря (конкременты или застойная желчь)
Диагностика хронического холецистита Инструментальные методы исследования: - рентгенологический метод исследования (холеграфия, которую проводят после перорального или в/в введения контрастного вещества). Желчный пузырь и протоки в этом случае хорошо контрастируются и на рентгенограммах выявляются различные симптомы поражения желчного пузыря: удлинение, извитость, неравномерность заполнения (фрагментированность) пузырного протока, его перегибы и т. д. - УЗИ желчного пузыря дает его форму, размеры, состояние окружающих тканей, содержимое пузыря (конкременты или застойная желчь)
 Диагностика хронического холецистита В последние годы все чаще стали использовать комплексную методику, в которую, кроме обычной холецистографии, включают холецистохолангиографию, эндоскопическую ретроградную панкреатохолангиографию (ЭРХПГ), ультразвуковое и радионуклидное сканирование, компьютерную томографию, лапароскопию, а также исследование других органов и систем. В ряде случаев по особым показаниям проводят лапароскопическую холецистографию. Применение этого метода позволяет осмотреть различные отделы желчного пузыря, отметить степень его наполнения, наличие спаек и сращений, деформаций, состояние стенки желчного пузыря
Диагностика хронического холецистита В последние годы все чаще стали использовать комплексную методику, в которую, кроме обычной холецистографии, включают холецистохолангиографию, эндоскопическую ретроградную панкреатохолангиографию (ЭРХПГ), ультразвуковое и радионуклидное сканирование, компьютерную томографию, лапароскопию, а также исследование других органов и систем. В ряде случаев по особым показаниям проводят лапароскопическую холецистографию. Применение этого метода позволяет осмотреть различные отделы желчного пузыря, отметить степень его наполнения, наличие спаек и сращений, деформаций, состояние стенки желчного пузыря
 Диагностика хронического холецистита Эхография нормального желчного пузыря
Диагностика хронического холецистита Эхография нормального желчного пузыря
 Диагностика хронического холецистита Эхография желчного пузыря, слева при ЖКБ, справа - сморщенный желчный пузырь
Диагностика хронического холецистита Эхография желчного пузыря, слева при ЖКБ, справа - сморщенный желчный пузырь
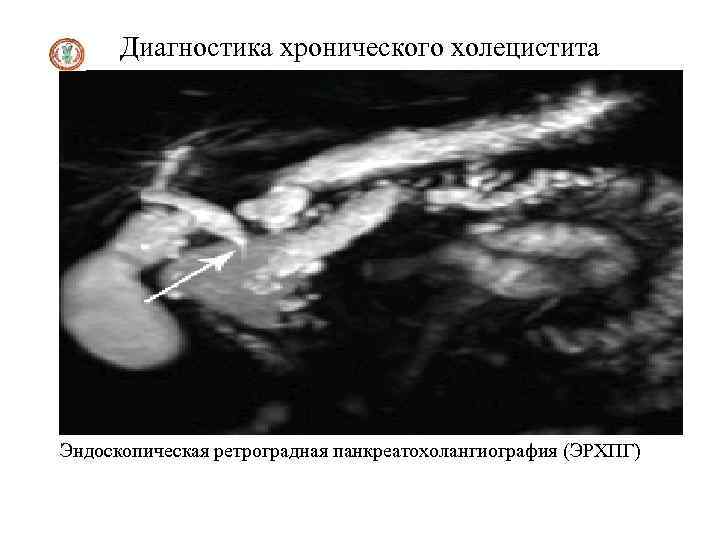 Диагностика хронического холецистита Эндоскопическая ретроградная панкреатохолангиография (ЭРХПГ)
Диагностика хронического холецистита Эндоскопическая ретроградная панкреатохолангиография (ЭРХПГ)
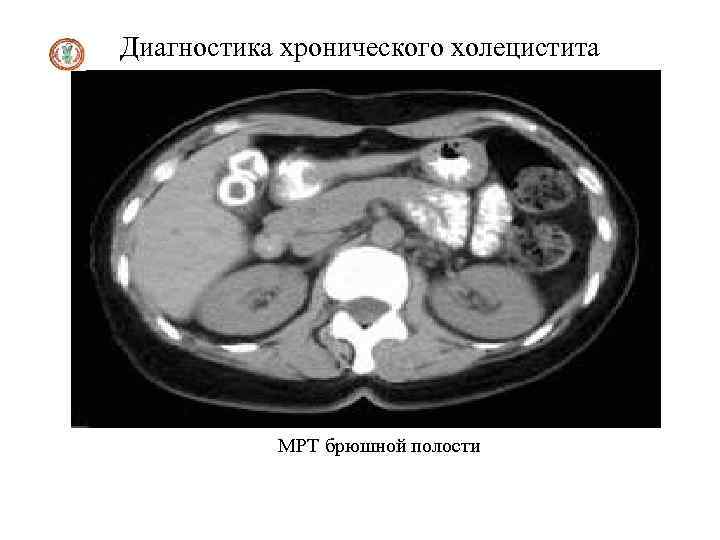 Диагностика хронического холецистита МРТ брюшной полости
Диагностика хронического холецистита МРТ брюшной полости
 Диагностика хронического холецистита Холецистография
Диагностика хронического холецистита Холецистография
 Лечение хронического холецистита Пациентам ограничивают прием пищи, разрешая лишь щелочное питье, так кислое желудочное содержимое, белки и жиры стимулируют выделение кишечных гормонов, усиливающих моторную деятельность желчного пузыря и секреторную активность ПЖ. Для подавления активности микробной флоры назначают антибиотики широкого спектра действия, за исключением препаратов тетрациклинового ряда, обладающих гепатотоксическими свойствами. Для дезинтоксикации назначают инфузионную терапию не менее 2 – 2, 5 л растворов в сутки. Для уменьшения болей применяют ненаркотические анальгетики. Наркотические анальгетики (промедол, морфин, фентанил) за счет выраженного аналгезирующего действия могут значительно уменьшить болевые ощущения и объективные признаки воспалительного процесса (мышечную защиту, перитонеальные симптомы), что может создать впечатление о стихании воспалительного процесса и таким образом "смазать" клиническую картину болезни, несмотря на продолжающиеся деструктивные изменения в желчном пузыре. Наркотические анальгетики, вызывая спазм сфинктера Одди, способствуют развитию желчной гипертензии и нарушению оттока панкреатического сока, что крайне нежелательно при остром холецистите. Болевые ощущения могут быть уменьшены путем применения холинолитиков и спазмолитиков (атропин, платифиллин, но - шпа и др. ). Местно на область правого подреберья кладут пузырь со льдом. При упорном течении воспалительного процесса сопровождающимся переходом воспаления на окружающие желчный пузырь ткани (перихолецистит), при отключении желчного пузыря, присоединении воспаления ПЖ возникает необходимость в хирургическом лечении
Лечение хронического холецистита Пациентам ограничивают прием пищи, разрешая лишь щелочное питье, так кислое желудочное содержимое, белки и жиры стимулируют выделение кишечных гормонов, усиливающих моторную деятельность желчного пузыря и секреторную активность ПЖ. Для подавления активности микробной флоры назначают антибиотики широкого спектра действия, за исключением препаратов тетрациклинового ряда, обладающих гепатотоксическими свойствами. Для дезинтоксикации назначают инфузионную терапию не менее 2 – 2, 5 л растворов в сутки. Для уменьшения болей применяют ненаркотические анальгетики. Наркотические анальгетики (промедол, морфин, фентанил) за счет выраженного аналгезирующего действия могут значительно уменьшить болевые ощущения и объективные признаки воспалительного процесса (мышечную защиту, перитонеальные симптомы), что может создать впечатление о стихании воспалительного процесса и таким образом "смазать" клиническую картину болезни, несмотря на продолжающиеся деструктивные изменения в желчном пузыре. Наркотические анальгетики, вызывая спазм сфинктера Одди, способствуют развитию желчной гипертензии и нарушению оттока панкреатического сока, что крайне нежелательно при остром холецистите. Болевые ощущения могут быть уменьшены путем применения холинолитиков и спазмолитиков (атропин, платифиллин, но - шпа и др. ). Местно на область правого подреберья кладут пузырь со льдом. При упорном течении воспалительного процесса сопровождающимся переходом воспаления на окружающие желчный пузырь ткани (перихолецистит), при отключении желчного пузыря, присоединении воспаления ПЖ возникает необходимость в хирургическом лечении
 Дискинезии желчевыводящих путей Дискинезия желчных путей в современном понимании - это доброкачественное заболевание, проявляющееся дисфункцией сфинктера Одди, при котором не происходит достаточного расслабления этого сфинктера. Как известно, сфинктер Одди - это мышца-клапан, закрывающая выход желчного протока и протока ПЖ в кишечник. Функция этого сфинктера состоит в том, чтобы открыться, когда необходимо поступление желчи и панкреатического сока в кишечник, и закрыться, когда поступление прекращается. Дискинезия желчного пузыря и сфинктеров ЖВП представляет собой неполное, чрезмерное или несвоевременное сокращение мышц желчного пузыря и сфинктеров ЖВП, которое приводит к нарушению нормального оттока желчи. Сфинктер плохо открывается, при этом желчь и панкреатический сок не могут свободно изливаться в кишечник, происходит повышение давления в желчном протоке и протоке ПЖ. Повышенное давление вызывает боли. По происхождению выделяют дискинезии желчного пузыря и желчевыводящих путей первичные и вторичные. Первичная дискинезия возникает в связи с нарушением нервно-мышечной регуляции двигательной активности желчного пузыря и сфинктеров желчных путей. Считается, что такой вид дискинезий возникает у пациентов астенического телосложения, имеющих невротические или психоэмоциональные нарушения. Таким пациентам кроме диагноза дискинезии ЖВП, часто устанавливают диагнозы нейроциркуляторной дистонии или вегетососудистой дисфункции. Причинами возникновения дискинезий становятся заболевания эндокринной системы, в частности, заболевания щитовидной железы. Вторичная дискинезия желчного пузыря и ЖВП возникает у пациентов с заболеваниями других органов желудочно-кишечного тракта (хронический гастрит, дуоденит, энтерит, колит). Особенно часто дискинезии возникают при заболеваниях 12 -перстной кишки, когда в связи с поражением клеток слизистой оболочки 12 -перстной кишки, нарушается выброс ими холецистокинина. Вторичные дискинезии возникают и у больных желчнокаменной болезнью или хроническим холециститом
Дискинезии желчевыводящих путей Дискинезия желчных путей в современном понимании - это доброкачественное заболевание, проявляющееся дисфункцией сфинктера Одди, при котором не происходит достаточного расслабления этого сфинктера. Как известно, сфинктер Одди - это мышца-клапан, закрывающая выход желчного протока и протока ПЖ в кишечник. Функция этого сфинктера состоит в том, чтобы открыться, когда необходимо поступление желчи и панкреатического сока в кишечник, и закрыться, когда поступление прекращается. Дискинезия желчного пузыря и сфинктеров ЖВП представляет собой неполное, чрезмерное или несвоевременное сокращение мышц желчного пузыря и сфинктеров ЖВП, которое приводит к нарушению нормального оттока желчи. Сфинктер плохо открывается, при этом желчь и панкреатический сок не могут свободно изливаться в кишечник, происходит повышение давления в желчном протоке и протоке ПЖ. Повышенное давление вызывает боли. По происхождению выделяют дискинезии желчного пузыря и желчевыводящих путей первичные и вторичные. Первичная дискинезия возникает в связи с нарушением нервно-мышечной регуляции двигательной активности желчного пузыря и сфинктеров желчных путей. Считается, что такой вид дискинезий возникает у пациентов астенического телосложения, имеющих невротические или психоэмоциональные нарушения. Таким пациентам кроме диагноза дискинезии ЖВП, часто устанавливают диагнозы нейроциркуляторной дистонии или вегетососудистой дисфункции. Причинами возникновения дискинезий становятся заболевания эндокринной системы, в частности, заболевания щитовидной железы. Вторичная дискинезия желчного пузыря и ЖВП возникает у пациентов с заболеваниями других органов желудочно-кишечного тракта (хронический гастрит, дуоденит, энтерит, колит). Особенно часто дискинезии возникают при заболеваниях 12 -перстной кишки, когда в связи с поражением клеток слизистой оболочки 12 -перстной кишки, нарушается выброс ими холецистокинина. Вторичные дискинезии возникают и у больных желчнокаменной болезнью или хроническим холециститом
 Клиническая картина дискинезии желчевыводящих путей По характеру нарушений двигательной функции ЖВП дискинезии делятся на: • Гипертонически - гиперкинетическую • Гипотонически - гипокинетическую • Смешанную. Гипертонически - гиперкинетическая дискинезия встречается реже. Она характерна для людей с возбудимой нервной системой, астенического телосложения, сочетается с неврозами. Преобладает молодой возраст пациентов. Считается, что развитию гипертонической дискинезии способствует питание с большим количеством специй, приправ, острых блюд. Гипертонически - гиперкинетическая дискинезия желчного пузыря проявляется болью. Болевые ощущения появляются в области желчного пузыря, в правом подреберье. Боли отдают в правую половину грудной клетки, правую лопатку, ключицу, плечо, правую половину шеи или нижней челюсти. Интенсивность боли может быть различной. Часто боли бывают достаточно сильными. Продолжительность боли до получаса. Провоцируется болевой приступ приемом жирной или острой пищи, психо - эмоциональным напряжением
Клиническая картина дискинезии желчевыводящих путей По характеру нарушений двигательной функции ЖВП дискинезии делятся на: • Гипертонически - гиперкинетическую • Гипотонически - гипокинетическую • Смешанную. Гипертонически - гиперкинетическая дискинезия встречается реже. Она характерна для людей с возбудимой нервной системой, астенического телосложения, сочетается с неврозами. Преобладает молодой возраст пациентов. Считается, что развитию гипертонической дискинезии способствует питание с большим количеством специй, приправ, острых блюд. Гипертонически - гиперкинетическая дискинезия желчного пузыря проявляется болью. Болевые ощущения появляются в области желчного пузыря, в правом подреберье. Боли отдают в правую половину грудной клетки, правую лопатку, ключицу, плечо, правую половину шеи или нижней челюсти. Интенсивность боли может быть различной. Часто боли бывают достаточно сильными. Продолжительность боли до получаса. Провоцируется болевой приступ приемом жирной или острой пищи, психо - эмоциональным напряжением
 Клиническая картина дискинезии желчевыводящих путей Гипотонически-гипокинетическая дискинезия желчного пузыря и ЖВП встречается чаще и наблюдается в основном у лиц, которые ведут малоподвижный образ жизни. Причиной возникновения гипотонии желчных путей могут стать хронические воспалительные заболевания слизистой оболочки желудка или 12 -перстной кишки. Нарушения пищеварения способствуют ожирению, нарушениям обмена веществ. При длительном течении процесса в желчном пузыре и протоках могут образовываться камни или развиваться воспалительный процесс. Боли при этом виде дискинезий выражены незначительно. Обычно они тупые, ноющие, тянущего характера, неинтенсивные, но практически. непрекращающиеся (что связано с постоянным растяжением стенок желчного пузыря и желчных сосудов). Сопровождаются чувством распирания в правой подложечной области. У пациентов возникают нарушения пищеварения, так как при гипотонии желчного пузыря выделение желчи в кишечник замедлено
Клиническая картина дискинезии желчевыводящих путей Гипотонически-гипокинетическая дискинезия желчного пузыря и ЖВП встречается чаще и наблюдается в основном у лиц, которые ведут малоподвижный образ жизни. Причиной возникновения гипотонии желчных путей могут стать хронические воспалительные заболевания слизистой оболочки желудка или 12 -перстной кишки. Нарушения пищеварения способствуют ожирению, нарушениям обмена веществ. При длительном течении процесса в желчном пузыре и протоках могут образовываться камни или развиваться воспалительный процесс. Боли при этом виде дискинезий выражены незначительно. Обычно они тупые, ноющие, тянущего характера, неинтенсивные, но практически. непрекращающиеся (что связано с постоянным растяжением стенок желчного пузыря и желчных сосудов). Сопровождаются чувством распирания в правой подложечной области. У пациентов возникают нарушения пищеварения, так как при гипотонии желчного пузыря выделение желчи в кишечник замедлено
 Диагностика дискинезий желчевыводящих путей В самом начале обследования назначается полный биохимический анализ крови и УЗИ. Биохимический анализ берут по возможности во время болевого приступа. Может быть повышение печеночных ферментов (не более чем двухкратное). Более высокие цифры могут быть подозрительными в плане таких заболеваний, как камни, опухоли, гепатит. Диагностику дискинезий желчного пузыря и ЖВП осуществляют при помощи дуоденального зондирования. При гипертонической форме дискинезий введение стимулятора желчеотделения (магнезии сульфат) часто вызывает болевой приступ и фракция пузырной желчи выделяется быстро или прерывисто, фаза сокращения желчного пузыря может быть ускорена. При гипокинетической дискинезии количество желчи в желчном пузыре достигает 150 - 200 мл и более, но выделяется она значительно медленнее, чем в норме, вытекает через большой промежуток времени после стимуляции. В норме введение холецистокинина, секретина, или прием жирной пищи приводят к тому, что сфинктер Одди расслабляется, одновременно из пузыря выбрасывается желчь
Диагностика дискинезий желчевыводящих путей В самом начале обследования назначается полный биохимический анализ крови и УЗИ. Биохимический анализ берут по возможности во время болевого приступа. Может быть повышение печеночных ферментов (не более чем двухкратное). Более высокие цифры могут быть подозрительными в плане таких заболеваний, как камни, опухоли, гепатит. Диагностику дискинезий желчного пузыря и ЖВП осуществляют при помощи дуоденального зондирования. При гипертонической форме дискинезий введение стимулятора желчеотделения (магнезии сульфат) часто вызывает болевой приступ и фракция пузырной желчи выделяется быстро или прерывисто, фаза сокращения желчного пузыря может быть ускорена. При гипокинетической дискинезии количество желчи в желчном пузыре достигает 150 - 200 мл и более, но выделяется она значительно медленнее, чем в норме, вытекает через большой промежуток времени после стимуляции. В норме введение холецистокинина, секретина, или прием жирной пищи приводят к тому, что сфинктер Одди расслабляется, одновременно из пузыря выбрасывается желчь
 Диагностика дискинезий желчевыводящих путей Если имеется патология сфинктера в виде дисфункции, такие пробы приводят к повышению давления в желчных путях (так как сфинктер нормально не пропускает желчь), что регистрируется в виде расширения диаметра желчного протока на УЗИ. Расширение должно быть 2 мм или более, так как изменение диаметра 1 мм находится в пределах ошибки измерения. Проводятся инструментальные методы исследования: холецистография и внутривенная холеграфия, радиохолецистография. Эти исследования выявляют изменения наполнения и опорожнения желчного пузыря и позволяют исключить другие заболевания желчных путей и желчного пузыря. Манометрия считается наиболее достоверным диагностическим тестом в отношении дисфункции сфинктера. Однако следует учесть, что этот метод исследования является инвазивным, то есть выполняется путем введения в область сфинктера специального датчика давления. Процедура эта достаточно трудная и для врача и для больного. Поэтому считается, что делать манометрию целесообразно только в том случае, если в дальнейшем предполагается выполнение эндоскопической сфинктеротомии
Диагностика дискинезий желчевыводящих путей Если имеется патология сфинктера в виде дисфункции, такие пробы приводят к повышению давления в желчных путях (так как сфинктер нормально не пропускает желчь), что регистрируется в виде расширения диаметра желчного протока на УЗИ. Расширение должно быть 2 мм или более, так как изменение диаметра 1 мм находится в пределах ошибки измерения. Проводятся инструментальные методы исследования: холецистография и внутривенная холеграфия, радиохолецистография. Эти исследования выявляют изменения наполнения и опорожнения желчного пузыря и позволяют исключить другие заболевания желчных путей и желчного пузыря. Манометрия считается наиболее достоверным диагностическим тестом в отношении дисфункции сфинктера. Однако следует учесть, что этот метод исследования является инвазивным, то есть выполняется путем введения в область сфинктера специального датчика давления. Процедура эта достаточно трудная и для врача и для больного. Поэтому считается, что делать манометрию целесообразно только в том случае, если в дальнейшем предполагается выполнение эндоскопической сфинктеротомии
 Лечение дискинезии желчевыводящих путей Рекомендуется диета с низким содержанием жиров для уменьшения билиопанкреатической стимуляции. Применяются спазмолитики. Назначается физиотерапевтическое и санаторно - курортное лечение, лечебная физкультура. При гипокинетическом варианте дискинезий диета несколько расширяется. Применяются препараты, стимулирующие двигательную активность желчных путей (ксилит, сорбит, сульфат магния). Рекомендуется проведение дуоденальных зондирований с освобождением желчного пузыря от желчи или «закрытых тюбажей» , когда пациенту рекомендуется специальная методика, по которой он может самостоятельно проводить стимуляцию сокращения желчного пузыря
Лечение дискинезии желчевыводящих путей Рекомендуется диета с низким содержанием жиров для уменьшения билиопанкреатической стимуляции. Применяются спазмолитики. Назначается физиотерапевтическое и санаторно - курортное лечение, лечебная физкультура. При гипокинетическом варианте дискинезий диета несколько расширяется. Применяются препараты, стимулирующие двигательную активность желчных путей (ксилит, сорбит, сульфат магния). Рекомендуется проведение дуоденальных зондирований с освобождением желчного пузыря от желчи или «закрытых тюбажей» , когда пациенту рекомендуется специальная методика, по которой он может самостоятельно проводить стимуляцию сокращения желчного пузыря
 Лечение дискинезии желчевыводящих путей Если такое лечение эффекта не дает, следует подумать о выполнении манометрии сфинктера для окончательного уточнения диагноза и принятия решения о выполнении эндоскопической сфинктеротомии, которая в большинстве случаев приводит к излечению этого заболевания
Лечение дискинезии желчевыводящих путей Если такое лечение эффекта не дает, следует подумать о выполнении манометрии сфинктера для окончательного уточнения диагноза и принятия решения о выполнении эндоскопической сфинктеротомии, которая в большинстве случаев приводит к излечению этого заболевания
 Лекция Спасибо за внимание
Лекция Спасибо за внимание


