Синдром поражения бронхов.ppt
- Количество слайдов: 65

Синдром поражения бронхов

А) СИНДРОМЫ ДИФФУЗНОГО ПОРАЖЕНИЯ БРОНХОВ ● Синдром бронхитический (остробронхитический) ● Синдром бронхиальной обструкции ● Синдром бронхоспазма Б) СИНДРОМЫ ЛОКАЛЬНОГО ПОРАЖЕНИЯ БРОНХОВ ● Синдром бронхоэктатический ● Синдром ателектаза

Бронхитический (остробронхитический) синдром Сущность: диффузное катаральное воспаление крупных, средних и мелких бронхов (как правило - острое) без клиникофункциональных признаков вентиляционных нарушений, то есть - без признаков бронхиальной обструкции. Симптомы: - малопродуктивный кашель; - отсутствие одышки; - пальпаторно: отсутствие локального изменения голосового дрожания;

- перкуторно: отсутствие локального изменения перкуторного тона; - аускультативно: жесткое везикулярное дыхание, сухие хрипы (локально либо диффузно), соотношение между фазами вдоха и выдоха сохранено. • Бронхитический синдром является ведущим при остром катаральном бронхите, хроническом необструктивном бронхите, встречается при бронхопневмонии.

Синдром бронхиальной обструкции • Сущность: нарушение бронхиальной проходимости вследствие воспаления слизистой бронхов (как правило длительное, рецидивирующее), гиперсекреции и дискринии, нарушения эластических свойств стенки, сопровождающегося уменьшением просвета крупных и мелких бронхов. При этом развиваются клиникофункциональные признаки вентиляционных нарушений по обструктивному типу

Симптомы: - кашель со слизистой, слизисто-гнойной мокротой, иногда в виде сгустков или "слепков бронхов". Кашель постоянный, часто усиливающийся в утренние часы; - одышка экспираторного характера ( симптом, относящийся к синдрому дыхательной недостаточности); - пальпаторно: отсутствие локального изменения голосового дрожания; - перкуторно: отсутствие локального изменения перкуторного тона; - аускультативно: дыхание жесткое с удлиненным выдохом, сухие хрипы, рассеянные по всей поверхности легких, выслушиваются преимущественно на выдохе.

Бронхоспастический синдром • Сущность: сужение просвета мелких бронхов вследствие спазма их гладкой мускулатуры при повышении чувствительности и реактивности бронхов к действию различных физико-химических факторов. Основной клинической чертой синдрома является внезапность (приступообразность) развития бронхоспазма, на фоне которого вторично развиваются воспалительный отек слизистой преимущественно мелких бронхов и дискриния.
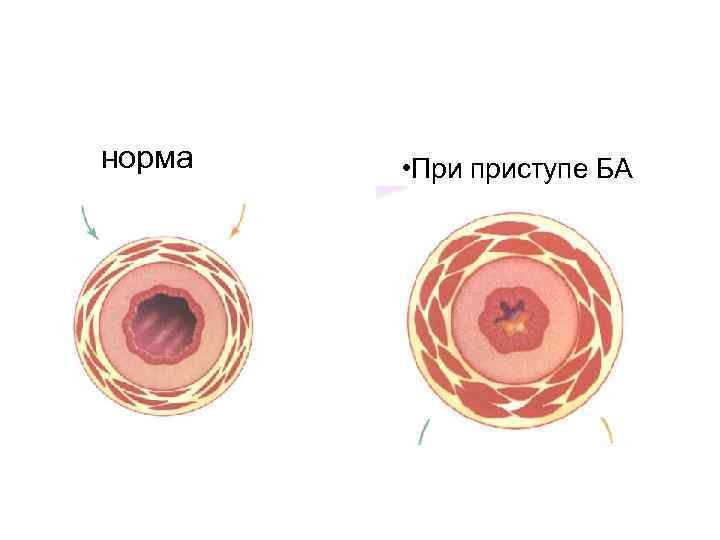
норма • При приступе БА

Симптомы: • приступы удушья; • в конце приступа удушья кашель с отделением вязкой стекловидной мокроты; • часто перед приступом больные ощущают ауру в виде першения в горле, стеснения в груди, кожного зуда; • при осмотре: во время приступа - вынужденное положение с фиксированным плечевым поясом, набухание шейных вен, грудная клетка в состоянии глубокого вдоха; • пальпаторно: во время приступа - резистентность грудной клетки повышена, голосовое дрожание ослаблено;

• перкуторный тон во время приступа коробочный (признаки повышения воздушности легочной ткани вследствие нарушения выдоха - увеличение остаточного объема); • аускультативно: дыхание жесткое, с резко удлиненным выдохом, слышны дистантные сухие, преимущественно дискантовые хрипы на выдохе. Ослабление дыхания, уменьшение хрипов и развитие картины "немого легкого" характерно для развития астматического статуса. • Синдром бронхоспазма является ведущим при бронхиальной астме.

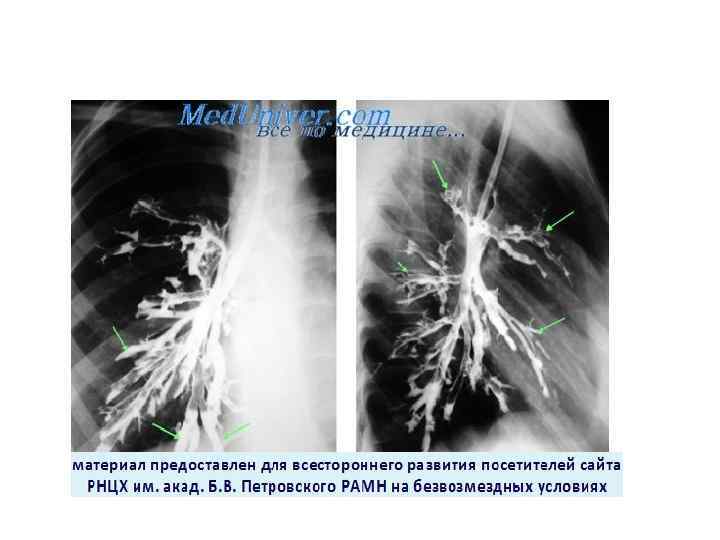
Синдром бронхоэктазов • Сущность синдрома: локальное гнойное воспаление с развитием расширения и деформации бронхов. • Может быть результатом врожденных аномалий, дефектов соединительнотканной основы бронхиальной стенки или предшествующего рецидивирующего воспаления бронхов. • В бронхоэктазах создаются условия для скопления мокроты и развития гноеродной флоры, поддерживающей воспаление бронхов и интоксикацию организма

Симптомы: • кашель с гнойной мокротой, выделяющейся в большом количестве, как правило, более 50 мл. Суточное количество мокроты может достигать 500 мл и более; • при эрозии слизистой бронхов возможно появление симптома кровохарканья; • при осмотре: похудание, потливость, пальцы в виде "барабанных палочек", ногти в виде "часовых стекол" (симптомы интоксикационно-воспалительного синдрома); • пальпаторно - усиление голосового дрожания над местом бронхоэктазов; • перкуторно - при крупных распространенных бронхоэктазах возможно локальное притупление перкуторного тона с тимпаническим оттенком;

• аускультативно - типичными являются влажные среднепузырчатые хрипы • Появление крепитации указывает на вовлечение в процесс альвеолярной ткани, т. е. развитие синдрома очагового уплотнения, расположенного перифокально по отношению к бронхоэктазам. Жесткое везикулярное дыхание и сухие рассеянные хрипы указывают на воспалительное поражение бронхов, всегда сопутствующее бронхоэктазам. • Синдром бронхоэктазов является ведущим при бронхоэктатической болезни.

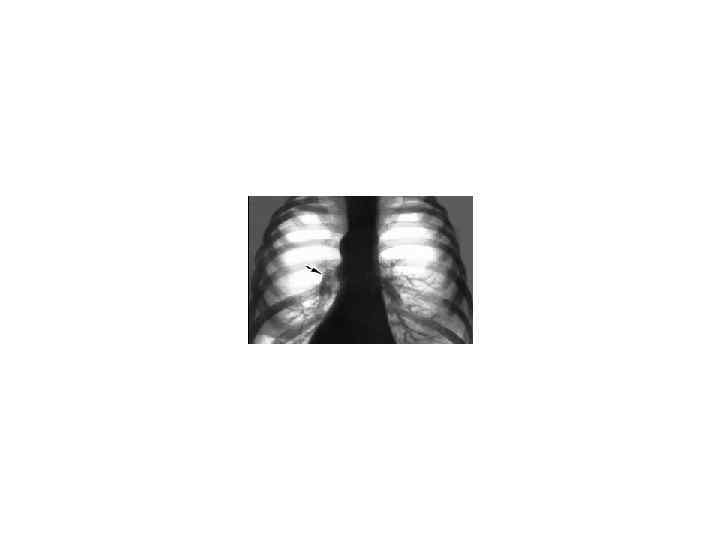
Синдром обтурационного ателектаза • Синдром обтурационного ателектаза – полное активное спадение респираторного отдела легких, возникающее при закупорке просвета бронхов (чаще всего опухолью); компрессионный - при сдавлении легкого • Симптомы: • Прогрессирующая одышка (sd ДН). • При осмотре: отставание половины грудной клетки в акте дыхания на стороне поражения. Западение межреберных промежутков над пораженным участком.

• Пальпаторно: голосовое дрожание не проводится по закупоренному бронху. • Перкуторно: локально над очагом поражения – тупой перкуторный тон (на ранних стадиях, при неполной резорбции воздуха- притупленный тон с тимпаническим оттенком). • Дополнительные перкуторные признаки - смещение средостения в пораженную сторону, над здоровой частью легких- признаки увеличения воздушности легочной ткани (см. ниже).
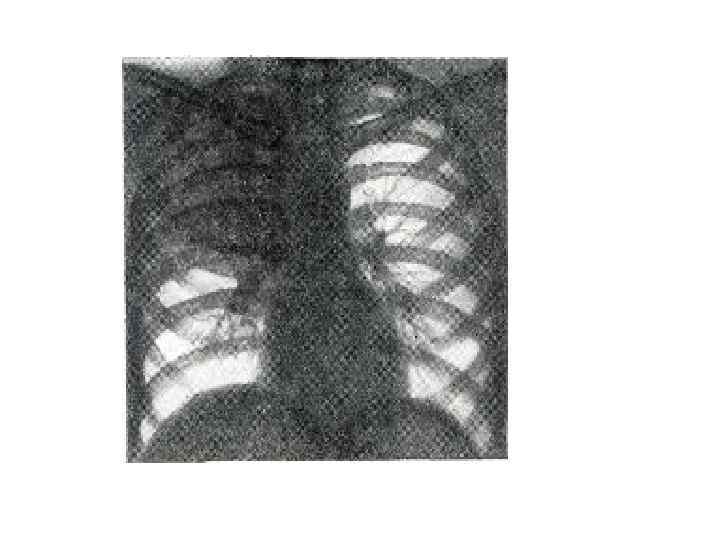
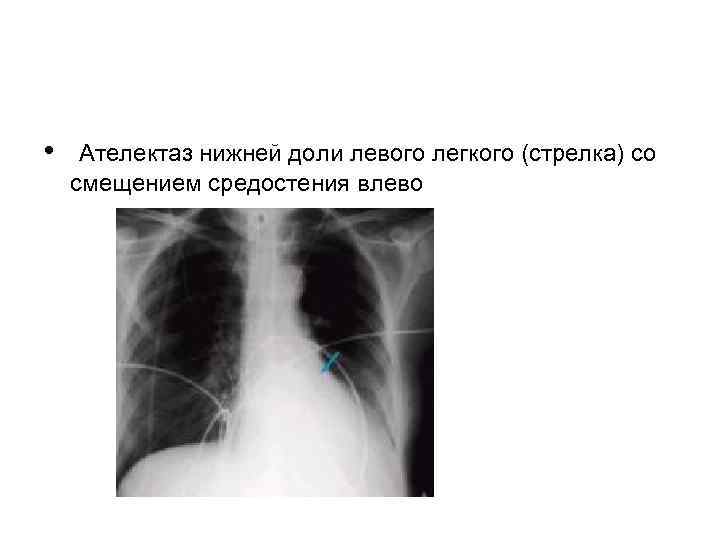
• Ателектаз нижней доли левого легкого (стрелка) со смещением средостения влево

БРОНХИТ – воспаление слизистой оболочки бронхов. • Встречается как самостоятельная болезнь или в качестве одного из клинических проявлений при других патологических процессах. • В зависимости от длительности заболевания выделяют острый и хронический бронхит.

ОСТРЫЙ БРОНХИТ как правило продолжающийся до 1 мес. факторы риска: • переохлождение • нарушение носового дыхания • очаги хронической инфекции в носоглотке • иммунодефицитные состояния • пожилой или детский возраст • курение (в том числе пассивное) • алкоголизм • рефлюкс-эзофагит • загрязнение окружающей среды.

Клинические признаки Поражение дыхательных путей • Cиндром бронхитический: кашель с небольшим количеством слизистой мокроты, жесткое дыхание, сухие хрипы. Заложенность носа, ринорея, нарушение носового дыхания, гиперемия слизистой оболочки носоглотки. Осиплость голоса. • Симптомы интоксикации (интоксикационно-воспалительный синдром) Повышение температуры. Головная боль. Недомогание

Исследования • Анализ мокроты: цвет в зависимости от бактериальной флоры (желтозеленая), лейкоциты, эпителиальные и цилиндрические клетки • ОАК умеренный лейкоцитоз, повышенное СОЭ • Рентгенография легких – при о. бронхите изменения отсутствуют

• ХБ – это хр. диффузное неаллергическое воспаление бронхов, развивающееся в результате многолетнего ингаляционного воздействия ирритантов и поллютантов и проявляющееся продуктивным кашлем 3 месяца в году в течение 2 смежных лет у больного, у которого исключены др. причины хр. продуктивного кашля

• ХБ – это неинфекционное заболевание, а результат многолетнего ингаляционного воздействия ирритантов и поллютантов. • Обострение ХБ – это инфекционный процесс.

Этиологические факторы риска. • • • Курение (активное и пассивное) Поллютанты воздуха улиц и жилища Группы профессионального риска. Мужской пол, Пожилой возраст Врожденная недостаточность α 1 – антитрипсина Персистенция цитомегаловирусной инфекции Алкоголизм, Наркомании токсикомании Гиперреактивность ДП.

Клиника ХБ • синдромом бронхитический – ведущий: кашель с выделением слизисто-гнойной (при обострении) и слизистой (в период ремиссии) мокроты. • Дыхание жесткое, сухие жужжащие (басовые) хрипы.

Клиника ХОБ • синдром бронхиальной обструкции - ведущий • одышка, • кашель с мокротой, • свистящие хрипы, чем интенсивнее болезнь, тем менее интенсивны хрипы).

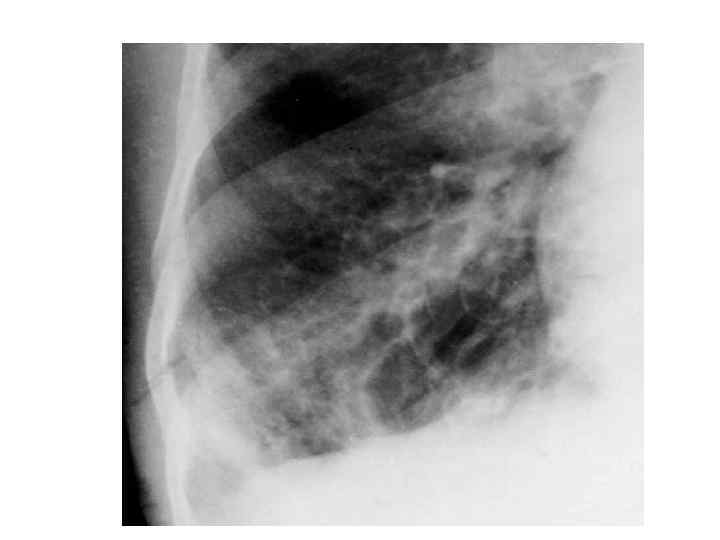
Методы исследования • Анализ мокроты: цвет в зависимости от бактериальной флоры (желто-зеленая), лейкоциты, эпителиальные и цилиндрические клетки • ОАК умеренный лейкоцитоз, повышенное СОЭ • Рентгенография легких – По мере прогрессирования процесса и формирования бронхиальной обструкции отмечается усиление легочного рисунка, деформация корней легких, утолщение бронхиальных стенок, признаки эмфиземы легких.
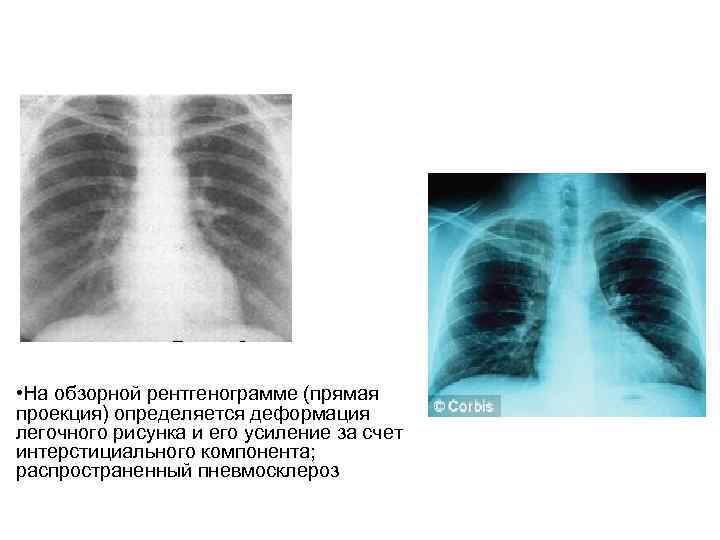
• На обзорной рентгенограмме (прямая проекция) определяется деформация легочного рисунка и его усиление за счет интерстициального компонента; распространенный пневмосклероз

• Методы исследования: • ФВД: снижение ОФВ 1 < 80% от должной величины в сочетании со снижением ОФВ 1/ФЖЕЛ (тест Тиффно) < 70%, Прогрессирование болезни доказывается уменьшением ОФВ 1 более чем на 50 мл в год. • Функциональные медикаментозные пробы (с м-холинолитиками, β 2 – агонистами. При ХОБЛ увеличении ОФВ 1 менее чем на 15%.

• При бронхоскопии выявляются признаки воспаления слизистой оболочки бронхов, отечность, кровоточивость, возможны атрофия, ригидность и деформация бронхов, наличие слизистой и слизисто-гнойной мокроты в просвете бронхов. • При трансбронхиальной биопсии выявляются метаплазия эпителия, утолщение и изменение стенки бронхов, перибронхиальный пневмосклероз. • При цитологическом исследовании бронхоальвеолярного лаважа выявляется увеличение общего числа клеток за счет активированных нейтрофильных лейкоцитов, снижение абсолютного числа альвеолярных макрофагов.

• Осложнения ХОБ: • • Эмфизема легких ДН Хроническое легочное сердце Синдром недостаточности питания • Нарушение сна

БРОНХИАЛЬНАЯ АСТМА - • это хр. персистирующее воспаление ДП с эозинофильной, тучноклеточной и лейкоцитарной инфильтрацией, гиперреактивностью и обратимой (спонтанно или медикаментозно) бронхиальной обструкцией с исходом: • в перибронхиальный пневмосклероз, • легочную эмфизему с синдромом хронического легочного сердца, хр. ДН.
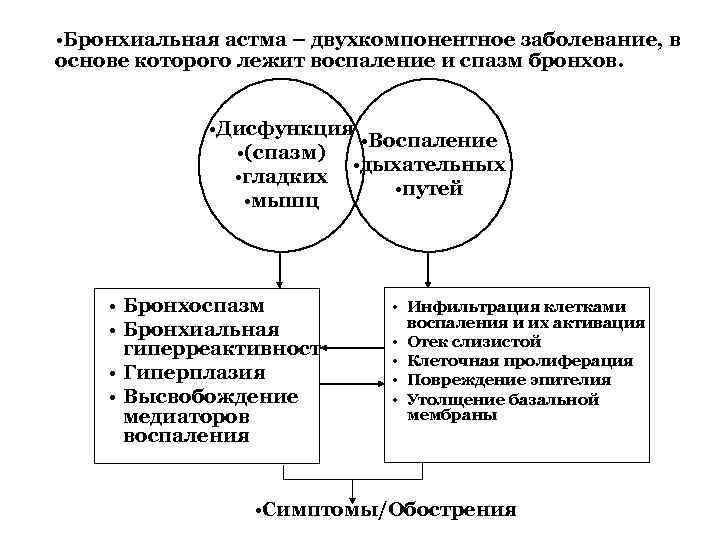
• Бронхиальная астма – двухкомпонентное заболевание, в основе которого лежит воспаление и спазм бронхов. • Дисфункция • Воспаление • (спазм) • дыхательных • гладких • путей • мышц • Бронхоспазм • Бронхиальная гиперреактивност • Гиперплазия • Высвобождение медиаторов воспаления • Инфильтрация клетками воспаления и их активация • Отек слизистой • Клеточная пролиферация • Повреждение эпителия • Утолщение базальной мембраны • Симптомы/Обострения

• Для развития астмы необходима предрасположенность • в виде биологических дефектов иммунной, нервной и эндокринной систем • Влияние факторов внешней среды: • неинфекционные аллергены • инфекционные агенты • Механические и химические ирританты • физические и метеорологические факторы • нервно-психические стрессовые воздействия)

• • Формы БА эндогенную (инфекционноаллергическую) экзогенную (неинфекционноаллергическую или атопическую) вызываемая физической нагрузкой аспириновая

• • • Клинические признаки Аспириновая Полипы носа (ЖКТ, МПС) Ринит Непереносимость НПВС (при преме возникают приступы удушья) БА физического усилия Чаше развивается в молодом возрасте Удушье возникает в покое через 5 -10 мин после физической или эмоциональной нагрузки

Аллергическая БА • Сочетание ринита, конъюнктивита и бронхоспазма • Повышение уровня Ig. E в крови • Наследственная предрасположенность

Обострение БА • Одышка (пароксизм экспираторного диспноэ, который завершается отхождением вязкой стекловидной мокроты) • Сухой кашель • Свистящие хрипы • Чувство стеснения в груди и нехватки воздуха

• Обязательные лабораторные и инструментальные исследования • Исследование крови • Эозинофилия (более 0, 40*10 /л) – • Исследование мокроты микроскоп • эозинофилы, • кристаллы Шарко-Лейдена. • Спирали Куршмана • желтоватый оттенок + нейтрофильные лейкоциты и бактерии (при присоединении инфекции) 9

• Спирали Куршмана (H. Curschmann, 1846 -1910, немецкий врач) представляют собой беловатопрозрачные штопорообразно извитые трубчатые образования, сформировавшиеся из муцина в бронхиолах. Тяжи слизи состоят из центральной плотной осевой нити и спиралеобразно окутывающей её мантии, в которую бывают вкраплены лейкоциты (чаще эозинофилы) и кристаллы Шарко-Лейдена. Анализ мокроты, в котором обнаружены спирали Куршмана, характерен для спазма бронхов (чаще всего при бронхиальной астме, реже при пневмонии и раке лёгкого).

• Кристаллы Шарко-Лейдена (J. M. Charcot, 18251893, французский невропатолог; E. V. Leyden, 1832 -1910, немецкий невропатолог) выглядят как гладкие бесцветные кристаллы в форме октаэдров. Кристаллы Шарко-Лейдена состоят из белка, освобождающего при распаде эозинофилов, поэтому они встречаются в мокроте, содержащей много эозинофилов (аллергические процессы, бронхиальная астма).

• Рентгенография легких • Наиболее часто обнаруживают повышенную воздушность лёгких, • Функциональное исследование легких • ОФВ 1 • обратимая бронхиальная обструкция с увеличением показателя ОФВ 1 более чем на 15% от исходной величины после ингаляции бронходилататора характерна для бронхиальной астмы. • Средне-экспираторный поток,

• Пикфлоуметрия (измерение ПСВ) - наиболее важная и доступная методика в диагностике и контроле обструкции бронхов у больных бронхиальной астмой. Это исследование, проводимое ежедневно 2 раза в день, позволяет диагностировать обструкцию бронхов на ранних сроках развития бронхиальной астмы, определить обратимость бронхиальной обструкции, оценить тяжесть течения заболевания и степень гиперреактивности бронхов, прогнозировать обострения, определить профессиональную бронхиальную астму, оценить эффективность лечения и провести его коррекцию. • Пикфлоуметр должен быть у каждого больного бронхиальной астмой

• Дополнительные тесты: • Кожные пробы с экстрактами аллергенов • Радиоаллергосорбентный тест Провокационный ингаляционный тест с аллергеном • Проба с физической нагрузкой

• Кожные пробы с экстрактами аллергенов позволяют выявить Ig. E – зависимую чувствительность к внешним факторам (пыльца, споры плесени, домашняя пыль, перхоть животных и т. д. ). перед проведением кожных проб следует отменить адренергические бронхолитики и антигистаминные средства. • Радиоаллергосорбентный тест позволяет определять специфические Ig. E – антитела in uitro.

• Провокационный ингаляционный тест с аллергеном помогает в диагностике апипичных случаев заболевания, например, кашлевой астме (постоянный кашель без сухих хрипов). • Проба с физической нагрузкой наиболее часто применяется для подтверждения диагноза БА у детей. После 7 – минутных физических упражнений более чем у 90% детей с БА наблюдается снижение ОФВ 1

• Бронхоэктатическая болезнь (БЭБ) - локальное расширение бронхов, • • • проявляющееся хроническим преимущественно эндобронхиальным нагноением. КЛАССИФИКАЦИЯ БЭБ: I. По генезу бронхоэктазов: врожденные, приобретенные. II. В зависимости от поражения элементов бронхолегочной системы: ● с преимущественным поражением бронхов; ● с преимущественным поражением легочной ткани (сегмент, доля, доли, по одной доле в обоих легких, легкое).
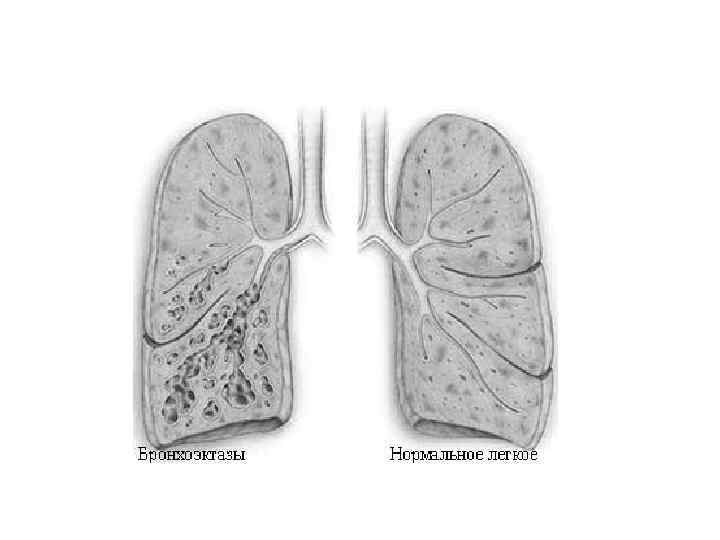

Обследования при бронхоэктатической болезни • OAK: признаки анемии, лейкоцитоз, сдвиг лейкоцитарной формулы влево и увеличение СОЭ (в фазе обострения). • ОА мочи: протеинурия. • БАК: снижение содержания альбуминов, увеличение - альфа 2 - и гаммаглобулинов, а также сиаловых кислот, фибрина, серомукоида, гаптоглобина в фазе обострения.

• ОА мокроты: гнойная; при отстаивании - два или три слоя; в мокроте много нейтрофилов, эластических волокон, могут встречаться эритроциты, пробки Дитриха – белесовато-желтоватые комочки, издающие при раздавливании зловонный запах, - типичны для хронического гнойного процесса в бронхах

• Рентгенологические исследования. Бронхография целесообразна вне обострения инфекционного процесса или кровохарканья, • Компьютерная томография • Фибробронхоскопия

ОСНОВНЫЕ СИНДРОМЫ: 1. Бронхоэктатический - ведущий 2. Воспалительно-интоксикационный 3. Клинико-анамнестический ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА: Бронхоэктатическая болезнь, приобретенная, с преимущественным поражением легочной ткани (нижние доли обоих легких), непрерывно рецидивирующее течение, фаза обострения. ДН 2 степени.

• СПАСИБО ЗА ВНИМАНИЕ !!!

• Исследование газового состава крови необходимо для оценки легочного газообмена, определения характера прогрессирования болезни и степени легочной недостаточности, а также своевременного назначения продолжительной оксигенотерапии.
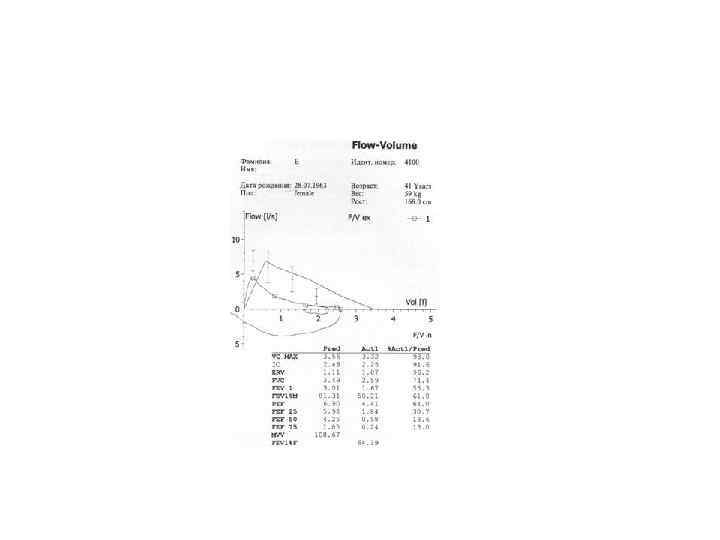

• Для определения обратимости бронхиальной обструкции используются тесты с бронходилататорами — β 2 -агонистами короткого действия сальбута- молом и фенотеролом. • • Рис. 6. Кривая "поток-объем" больной Б. , 41 год. Признаки легочной недостаточности по обструктивному типу со значительным нарушением проходимости бронхов на всех уровнях. ОФВ 1 — 55, 3% от должной величины, индекс Тиффно — 61, 8% • Использование тестов с бронходилататорами

по смешанному типу со значительным нарушением бронхиальной проходимости на уровне средних и мелких бронхов. Бронходилатационная проба с фенотерол/ипратропиум бромид отрицательная. Прирост ОФВ 1 — 9%

• Исследование газового состава крови необходимо для оценки легочного газообмена, определения характера прогрессирования болезни и степени легочной недостаточности, а также своевременного назначения продолжительной оксигенотерапии.

• Нормальные показатели газового состава артериальной крови: • PO 2 : 80 -100 мм рт. ст. (СИ: 10, 6 -13, 3 к. Па). • PCO 2 : 35 -45 мм рт. ст. (СИ: 4, 7 -5, 3 к. Па). • р. Н: 7, 35 -7, 45 (СИ: 7, 35 -7, 45). • O 2 CT: 15 -23% (СИ: 0, 15 -0, 23). • S a O 2 : 94 -100% (СИ: 0, 94 -1, 00). • НСО 3 -: 22 -25 мэкв/л (СИ: 22 -25 ммоль/л).
Синдром поражения бронхов.ppt