синдром маль.ppt
- Количество слайдов: 72

Синдром мальабсорбции Научный Центр педиатрии и детской хирургии МЗ РК 1
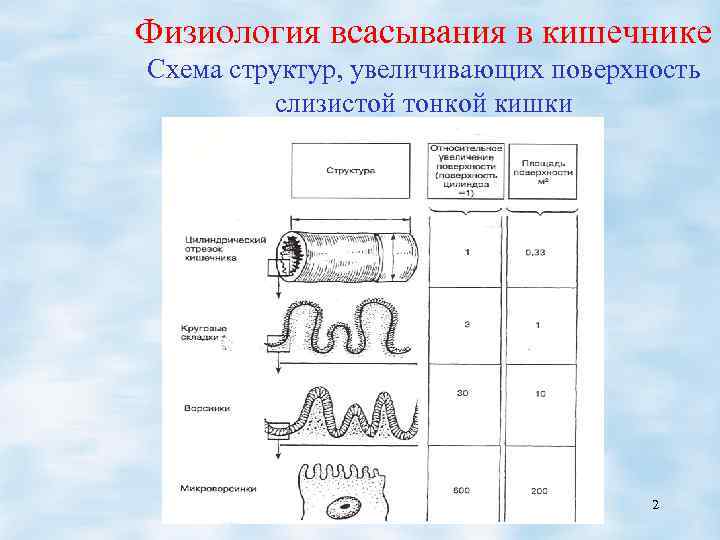
Физиология всасывания в кишечнике Схема структур, увеличивающих поверхность слизистой тонкой кишки 2

3

Основные этапы пищеварения БЕЛКИ УГЛЕВОДЫ Пепсин полисахариды олигосахариды ЖЕЛУДОК Слюна Полипептиды ПОДЖЕЛУДОЧНАЯ триацилглицерины фосфолипиды Амилаза Липаза Фосфолипаза ЖЕЛЕЗА Трипсин Химотрипсин Эластаза Карбоксипептидаза ЛИПИДЫ Мальтаза Изомальтаза Сахараза Лактаза Аминопептидаза ТОНКИЙ КИШЕЧНИК Пептиды Моносахариды Моноацилглицерины Дипептидаза Аминокислоты Глицерин В С А С Ы В А Н И Е В К И Ш Е Ч Н И К Жирные кислоты 4

Переваривание и всасывание жиров Ø Физиологическая работа печени и желчевыводящих путей Ø Наличие панкреатических ферментов Ø Щелочное р. Н Ø Физиологическое состояние энтероцитов, лимфатической системы кишечника Ø Энтерогепатическая циркуляция желчных кислот 5

Места всасывания витаминов и минеральных веществ в тонкой кишке СЕКРЕЦИЯ HCl способствует солюбилизации Ca и Fe и высвобождению кобаламина из пищи Секреция внутреннего фактора необходима для хорошего всасывания кобаламина Жирорастворимые вещества Витамины Железо Цинк Кальций Преимущественно всасываются в тощей кишке Фолаты (только тощая кишка) Кобаламин (только подвздошная кишка) 6
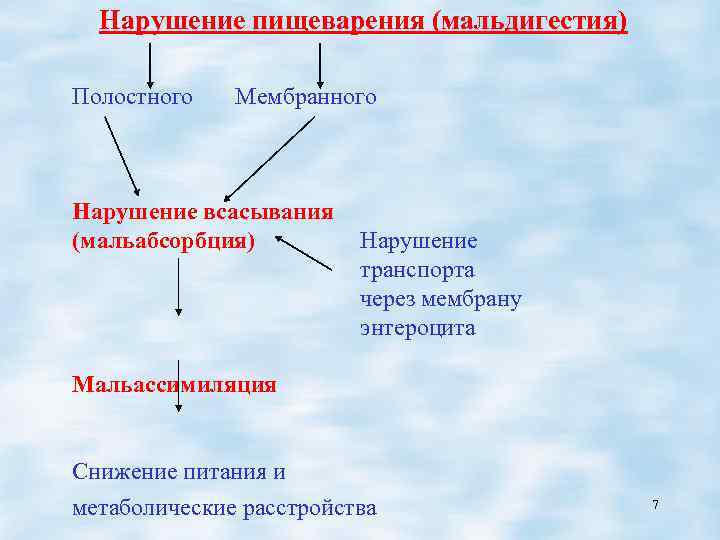
Нарушение пищеварения (мальдигестия) Полостного Мембранного Нарушение всасывания (мальабсорбция) Мальассимиляция Нарушение транспорта через мембрану энтероцита Снижение питания и 7 метаболические расстройства

Взаимоотношение основных патологических процессов при заболеваниях органов пищеварения Нарушение всасывания Изменение микрофлоры Иммунологические сдвиги Изменение состава внутренней среды ЖКТ Нарушенная секреция Нарушенное переваривание Изменение пассажа 8

Патофизиологическая классификация нарушений пищеварения Внутриполостное пищеварение: Ø Снижение продукции панкреатических ферментов Ø Инактивация панкреатических ферментов в кишке Ø Быстрый транзит кишечного содержимого Ø Нарушение смешивания ферментов с пищевым химусом Ø Нарушение продукции холецистокинина Ø Дефицит желчных кислот в тонкой кишке 9

Патофизиологическая классификация нарушений пищеварения (продолжение) Пристеночное пищеварение: Ø Дефицит дисахаридаз Ø Нарушение внутриклеточного транспорта компонентов пищи в результате гибели энтероцитов 10

Патофизиологическая классификация нарушений пищеварения (продолжение) Нарушение оттока лимфы от кишечника: Ø Обструкция лимфатических протоков (лимфангэктазия, лимфома, туберкулез, карциноид) 11

Патофизиологическая классификация нарушений пищеварения (продолжение) Сочетанные: Ø Сахарный диабет, лямблиоз, гипертиреоз, гипогаммаглобулинемия, амилоидоз, ВИЧинфекция 12

Симптомы нарушения пищеварения и всасывания и механизмы их развития Ø Диарея – повышение секреции и/или снижение абсорбции воды, электролитов; присутствие неабсорбированных жирных, желчных кислот Ø Потеря массы тела при нормальном или повышенном аппетите – снижение всасывания жира, белка, углеводов Ø Обильный зловонный стул – снижение всасывания жира Ø Мышечная слабость, отеки – снижение всасывания белков Ø Метеоризм, урчание в животе – переваривание углеводов кишечной микрофлорой 13

Симптомы нарушения пищеварения и всасывания и механизмы их развития (продолжение) Ø Абдоминальные боли – повышение внутрикишечного давления, структурные изменения кишечной стенки, лимфатических узлов, поджелудочной железы Ø Парестезии, боль в костях, тетания – снижение всасывания Са и витамина Д Ø Мышечные судороги – избыточная потеря К и Мg Ø Геморрагический синдром – снижение всасывания витамина К Ø Глоссит, стоматит, хейлит – дефицит вит. В 12, фолиевой кислоты и др. витаминов гр. В Ø Акродерматит – дефицит цинка Ø Анемия – дефицит железа 14

В 80% случаев у детей до 3 -х лет синдром мальабсорбции связан с непереносимостью компонентов пищи: § углеводов (лактозы и др. ) § целиакией (глютеновая энтеропатия) § белков коровьего молока и др. пищевых протеинов (аллергическая энтеропатия) 15

Редкие причины синдрома мальабсорбции • Гораздо реже (менее 20%) синдром мальабсорбции у детей первых лет жизни связан с тяжелыми заболеваниями наследственного или иммунопатологического характера (муковисцидоз, синдром Швахмана, лимфангиоэктазия кишечника, врожденная хлоридная диарея, энтеропатический акродерматит, абеталипопротеинемия, врожденный дефицит липазы, трипсина/энтерокиназы, болезнь Крона, аутоиммунная энтеропатия, иммунодефицитные состояния) 16

Длительная диарея – наиболее частое проявление пищевой непереносимости Причины длительных диарей у детей раннего возраста (Скрипченко Н. В. с соавт, 2000) 17

Все млекопитающие имеют 5 тонкокишечных дисахаридаз: • • • лактаза сахараза изомальтаза трехалаза 18

Лактазная недостаточность Основные варианты • первичная (врожденная) ü алактазия (очень редко) ü гиполактазия: üмладенческий тип (транзиторная у недоношенных детей, длительность 1 -3 месяца) üвзрослый тип • вторичная (приобретенная) ü алактазия ü гиполактазия 19

Этиология вторичной лактазной недостаточности (длительность 2 -6 месяцев) • острые кишечные инфекции • токсические и лекарственные воздействия (прием анаболических гормонов, поднаркозные исследования, прием антиобиков) • атрофические состояния слизистой тонкого кишечника (целиакия, НБКМ) • резекция больших участков тонкой кишки • длительное парентеральное питание 20
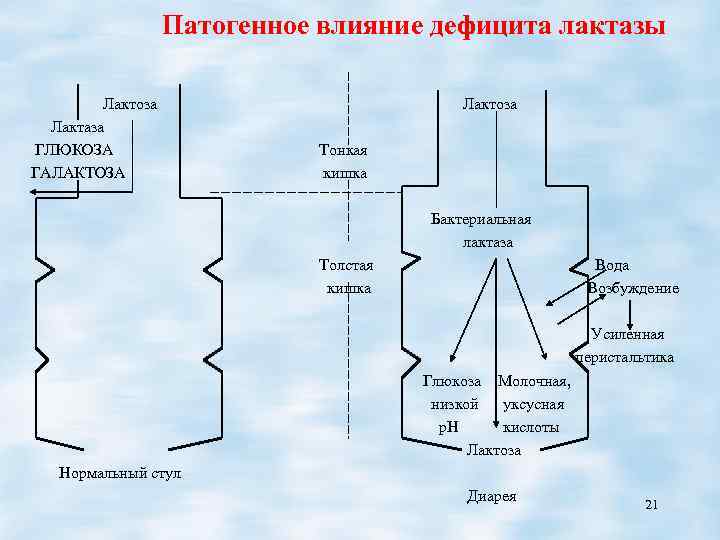
Патогенное влияние дефицита лактазы Лактоза Лактаза ГЛЮКОЗА ГАЛАКТОЗА Лактоза Тонкая кишка Бактериальная лактаза Толстая кишка Вода Возбуждение Усиленная перистальтика Глюкоза Молочная, низкой уксусная р. Н кислоты Лактоза Нормальный стул Диарея 21

Основные симптомы лактазной недостаточности • вздутие живота • частый водянистый стул с большим количеством газов • кислый запах каловых масс • пятно свободной жидкости на пеленке • снижение р. Н кала менее 5, 5 22

Наиболее частые пищевые аллергены на первом году жизни (Crespo JF, Martin Esteban M, Blanco C, Pascual C J Allergy Clin Immunol 1992; 89: 192) 23

Терапия лактазной недостаточности • основа диетотерапии – исключение лактозы из рациона ребёнка • при естественном вскармливании максимальное сохранение грудного молока в рационе с заменой части грудного молока на безлактозную смесь • при искусственном вскармливании исключение из рациона лактозосодержащих продуктов • каши и овощные пюре готовят на той смеси, которая назначена ребёнку • применение препарата лактазы (лактаид США; лактраза, Германия; лактаза, США) 24

Основные симптомы гастроинтестинальной пищевой аллергии Аллергический энтерит/энтероколит ü частый жидкий стул ü метеоризм ü боли в животе ü срыгивания, рвота ü прозрачная слизь, возможна примесь крови в кале ü отсутствие инфекционного синдрома 25

Терапия непереносимости белков коровьего молока • Исключение из рациона продуктов, содержащих цельные белки коровьего молока • Детям на естественном вскармливании – сохранение грудного молока с назначением гипоаллергенной диеты для матери • В случае искусственного вскармливания – лечебные гидролизаты 26

27

Целиакия (глютеновая энтеропатия) МКБ Х К 90. 0 Иммуно-опосредованная атрофическая энтеропатия, возникающая у генетически предрасположенных индивидуумов в результате сохраняющейся пожизненнно гиперчувствительности к глютену – белкам некоторых злаковых культур: пшеницы глиадины ржи секалины ячменя хордеины овса (? ) авенины

Целиакия характеризуется резким повышением проницаемости кишечной стенки (синдром «протекающей крыши» ) и развитием аутоиммунной, гиперегенераторной атрофии слизистой оболочки тонкой кишки, приводящей в дальнейшем к мальабсорбции и гипотрофии. 29

Целиакия • В настоящее время доказана ассоциация заболевания с антигенами главного комплекса гистосовместимости (ГКГС) HLA -DQ 2 (DQA 1*05/DQB 1*02) или HLA-DQ 8 (DQA 1*0301/DQB 1*0302), которые преимущественно презентируют производные глиадина на антигенпредставляющих клетках и стимулируют Т-клетки в стенке кишки
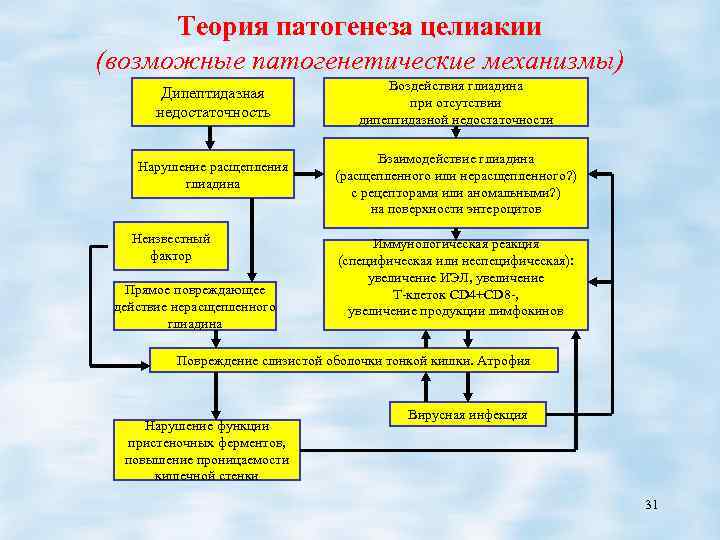
Теория патогенеза целиакии (возможные патогенетические механизмы) Дипептидазная недостаточность Нарушение расщепления глиадина Неизвестный фактор Прямое повреждающее действие нерасщепленного глиадина Воздействия глиадина при отсутствии дипептидазной недостаточности Взаимодействие глиадина (расщепленного или нерасщепленного? ) с рецепторами или аномальными? ) на поверхности энтероцитов Иммунологическая реакция (специфическая или неспецифическая): увеличение ИЭЛ, увеличение Т-клеток CD 4+CD 8 -, увеличение продукции лимфокинов Повреждение слизистой оболочки тонкой кишки. Атрофия Нарушение функции пристеночных ферментов, повышение проницаемости кишечной стенки Вирусная инфекция 31

Терапия непереносимости белков коровьего молока • Исключение из рациона продуктов, содержащих цельные белки коровьего молока • Детям на естественном вскармливании – сохранение грудного молока с назначением гипоаллергенной диеты для матери • В случае искусственного вскармливания – лечебные гидролизаты 32

Распространенность целиакии в различных странах до и после скринига (рабочий протокол диагностики и лечения целиакии у детей, Москва, 2004 г. ) Распространенность Страна При клинической диагностике При скрининге Италия (дети) (Auriccio S. , 1992; Catassi C, 1996) 1: 1000 -4500 1: 184 Дания (взрослые) (Weile D. et al. , 1992, 1996) 1: 10000 1: 500 Финляндия (взрослые) (Maki M. 1988, Koho K. I. , 1998) 1: 1000 1: 130 Венгрия (дети) (Korponay-Szabo I. R. , 1999) 1: 3941 1: 184 США (Berti I. et al. , 2000) 1: 10000 1: 111 (взрослые) 1: 167 (дети) Испания (Riestra S. et al. , 2000) 1: 1420 1: 389 Швеция (Carlsson A. K. et al. , 2001) 1: 330 1: 190 (взрослые) 33 1: 177 (дети)

Распространенность целиакии в г. Алматы 1: 262 типичная: атипичная 1: 6 34

Клинические проявления типичной целиакии (39, 7%) – синдром мальабсорбции q Диспепсические расстройства, длительная диарея q Тяжелая нутритивная недостаточность q «Дефицитные» синдромы: нарушения обмена белка, кальция, железа, авитаминозы Диагностируется преимущественно у детей раннего Клинические симптомы типичной целиакии – возраста, однако синдром встречается и у взрослых мальабсорбции 35

Атипичная целиакия (60, 3%) – проявляется разнообразными внекишечными проявлениями q Низкорослость - 42, 8% q Резистентная анемия – 49% q Нарушения кальциевого обмена (остеопороз) – 14, 3% q Задержка полового развития, аменорея – 28, 5 q Дефекты зубной эмали, множественный кариес – 51, 2% q Геморрагический синдром – 7, 1% q Рецидивирующий афтозный стоматит- 9, 8% q Необъяснимая утомляемость, слабость, плохая успеваемость - 85, 7% q Повышение уровня печеночных ферментов - 2, 4% Диагностируется преимущественно у детей школьного возраста, подростков и взрослых 36
37
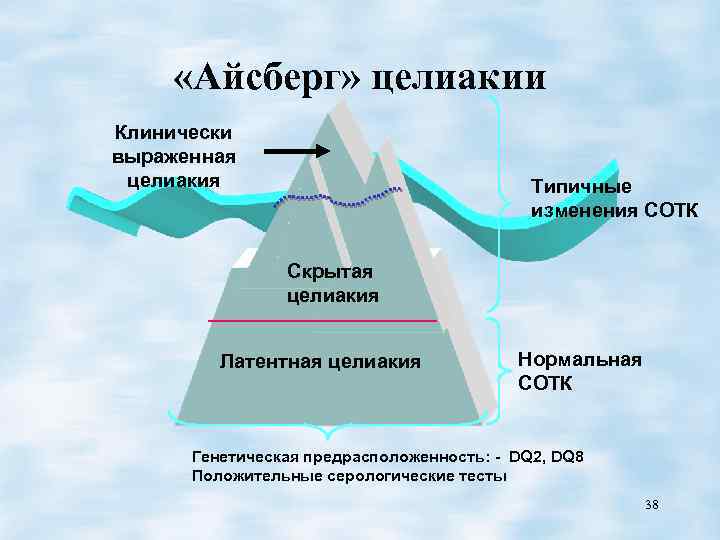
«Айсберг» целиакии Клинически выраженная целиакия Типичные изменения СОТК Скрытая целиакия Латентная целиакия Нормальная СОТК Генетическая предрасположенность: - DQ 2, DQ 8 Положительные серологические тесты 38

39

Общепринятые критерии диагностики целиакии (ESPGHAN 1989 -2004) Основные критерии: 1. Скрининг: повышение в сыворотке крови антител: - к глютену ( глиадину) различных классов (Ig. A – AGA, Ig. G – AGA) и аутоантител - к эндомизию (Em. A) и к тканевой трансглутаминазе (Ig. A-TTG, Ig. G-TTG) 2. Подтверждение диагноза: выявление специфических морфологических изменений в биоптате слизистой оболочки начального отдела тонкой кишки: атрофия ворсинок, гиперплазия крипт, увеличение МЭЛ 40

Дополнительные критерии диагностики целиакии - Принадлежность к гаплотипам HLA DQ 2, HLA DQ 8 - Преобладание межэпителиальных Т-лимфоцтов с φ/δ-рецепторами (иммуногистохимическое исследование) - Получение хорошего эффекта (клинического, морфологического, серологического) от безглютеновой диеты - Ухудшение клинических, морфологических, серологических показателей при нарушении безглютеновой диеты или проведении нагрузок глютеном Энтеропатия при целиакии носит адаптивный и обратимый характер и исчезает после полного исключения глютена из рациона, поэтому лабораторные методы (морфологические, серологические) для подтверждения диагноза целиакии необходимо провести до начала или не позднее, чем через 2 -3 месяца от начала безглютеновой диеты, иначе их невозможно достоверно интерпретировать 41

Отдаленные осложнения и заболевания, «ассоциированные» с целиакией • Герпетиформный дерматит • Инсулин-зависимый сахарный диабет (I типа) • Аутоиммунный тиреоидит • Аутоиммунный гепатит, первичный билиарный цирроз печени • Склерозирующий холангит • Витилиго, алопеция • Эпилепсия с кальцификатами мозга, мозжечковая атаксия, периферические нейропатии, деменция • Ig. A-нефропатия (нефрит Берже) • Ревматоидный артрит, коллагеновые болезни • Миастении • Кардиомиопатии • Онкологические заболевания (Т-клеточная лимфома, аденокарцинома тонкой кишки, сквамозная карцинома глотки и пищевода) 42

Безглютеновая диета при целиакии 1. Единственным методом лечения и профилактики осложнений при целиакии является строгая и пожизненная безглютеновая диета 2. Целью диетотерапии при целиакии является как лечение энтеропатии, так и предупреждение связанных с ней нарушений нутритивного статуса, дефицитных синдромов, аутоиммунных и онкологических осложнений 3. Из рациона исключаются все продукты и блюда, имеющие в составе пшеницу, рожь, ячмень и овес 4. Исключаются продукты промышленного производства, в которые глютен-содержащие компоненты входят в виде добавок – загустителей, формообразователей, стабилизаторов и т. п. ( «скрытый» глютен)

Глютен не содержат Крупы: рис, греча, кукуруза, просо (пшено) Корнеплоды: картофель, батат, тапиока Бобовые: соя, горох, фасоль, чечевица, нут, маш и др. Все овощи и фрукты Мясо, рыба, яйца Молоко и натуральные кисломолочныепродукты (кефир, йогурты, ряженка, простокваша и др. ) Твердые сыры, сливочное масло Растительное масло 44

Продукты, содержащие «скрытый» глютен • • • • Колбасы, сосиски, полуфабрикаты из мясного и рыбного фарша Мясные, рыбные, консервы Многие овощные и фруктовые консервы, в т. ч. и для детского питания Томатные пасты, кетчупы Мороженое, йогурты, творожные пасты и сырки, сыры и маргарины с глютен -содержащими стабилизаторами Некоторые виды уксусов, салатных соусов, горчиц, майонезов Соевый соус Концентрированные сухие супы, бульонные кубики Растворимые кофе, чай, какао Кукурузные хлопья при использовании ячменной патоки Имитации морепродуктов: «крабовые» палочки, мясо и т. п. Готовые смеси измельченных специй Пищевые добавки: краситель аннато Е 160 b, карамельные красители Е 150 а- Е 150 d, мальтол Е 636 б изомальтол Е 953, мальтит и мальтитный сироп Е 965 Квас и пиво

Трудности соблюдения безглютеновой диеты q Недостаточное понимание больными, родителями и лечащими врачами необходимости строгого и пожизненного соблюдения безглютеновой диеты при целиакии q Традиционное широкое использование продуктов из пшеницы и других глютен-содержащих злаков q Невозможность организовать полноценное питание ребенку, больному целиакией, в детском дошкольном учреждении, школе, санатории, летнем лагере - социальная депривация детей q Отсутствие производства безглютеновых продуктов, малая доступность и дороговизна импортных q Присутствие «скрытого глютена» в готовых продуктах, полуфабрикатах, консервах, приправах и соусах

Муковиcцидоз (МКБ X Е- 84. 0) • Муковисцидоз (МВ), лат. Cуstic Fibrosis– одно из наиболее распространенных наследственных полиорганных заболеваний. Распространенность МВ в среднем 1: 5000 новорожденных • Причиной МВ являются мутации гена муковисцидозного трансмембранного регулятора проводимости (МВТР). Ген МВТР идентифицирован в 1989 году, расположен на длинном плече хромосомы 7 в области q 31 • В результате дефекта МВТР секреты всех экзокринных желез сгущаются, что приводит к развитию мультисистемного заболевания с поражением бронхолегочной системы, системы пищеварения, репродуктивной системы и преждевременной гибели

Муковисцидоз – ключевые положения • Средняя продолжительность жизни больных муковисцидозом в развитых странах – 37 лет • Средняя ожидаемая продолжительность жизни больных , родившихся в 2007 году, составит 60 лет • Муковисцидоз – полиорганная патология с вариабельным клиническим течением • Терапия направлена, в первую очередь, на профилактику и лечение бронхолегочных нарушений и улучшение нутритивного статуса • Лечение носит комплексный характер, оно времязатратное и дорогостоящее; при его постоянном проведении больные ведут относительно нормальный образ жизни, учатся, работают, имеют семьи и детей

МУКОВИСЦИДОЗ Наследственное заболевание, наиболее распространенное среди белого населения 1: 2 500 новорожденных (в РФ 1: 11 000) 4% носителей Аутосомно-рецессивный тип наследования (гомозиготы, компаунды) Локализация мутации - длинное плечо 7 хромосомы (del. F 508) - утрата фенилаланина в 508 положении молекулы трансмембранного регулятора функции хлорного канала

Тип наследования при муковисцидозе Отец Фенотипически и генотипически здоров Мать Болен муковисцидозом Носитель

Патогенез кишечной формы кистофиброза Наследование мутантного гена (в 58% дельта F - 508, гомо- или гетерозиготное носительство Нарушение структуры и функции трансмембранного регуляторного белка кистофиброза Изменение электрофизиологии клетки, процессов трансмембранного транспорта электролитов (Na, Cl и Са образование вязкого секрета, обтурация протоков Нарушение секреции желчи печенью, ее поступления в кишечник Нарушение экскреторной функции панкреаз, поступления ферментов и бикарбонатов в кишечник Нарушение транспорта хлоридов, цинка, витаминов Е 1 В 6, в тонкой кишке НЕДОСТАТОЧНОСТЬ ЭССЕНЦИАЛЬНЫХ ЖИРНЫХ КИСЛОТ Вторичное изменение структуры и текучести мембранных липидов, нарушение механизмов транспорта белков, других макро- и микронутриентов Нарушение физического развития Нарушение полового развития Рецидивирующие инфекции Хронические воспалительные изменения, поджелудочной железы, кишечника 51
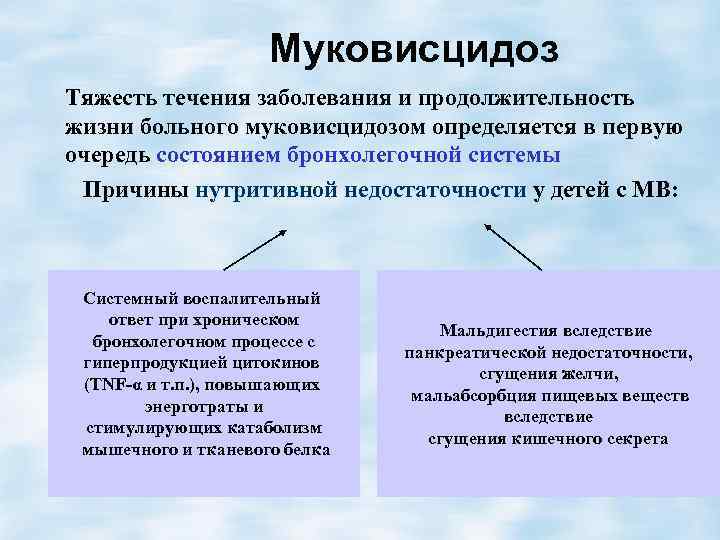
Муковисцидоз Тяжесть течения заболевания и продолжительность жизни больного муковисцидозом определяется в первую очередь состоянием бронхолегочной системы Причины нутритивной недостаточности у детей с МВ: Системный воспалительный ответ при хроническом бронхолегочном процессе с гиперпродукцией цитокинов (TNF-α и т. п. ), повышающих энерготраты и стимулирующих катаболизм мышечного и тканевого белка Мальдигестия вследствие панкреатической недостаточности, сгущения желчи, мальабсорбция пищевых веществ вследствие сгущения кишечного секрета

Муковисцидоз § Главной среди причин отставания в физическом развитии при МВ можно считать хроническую панкреатическую недостаточность, ведущую к потерям энергии питательных веществ со стулом § Экзокринная недостаточность поджелудочной железы встречается у 85 – 93, 5% больных и проявляется в нарушении ассимиляции жира и стеаторее, в меньшей степени – мальдигестии белка и крахмала
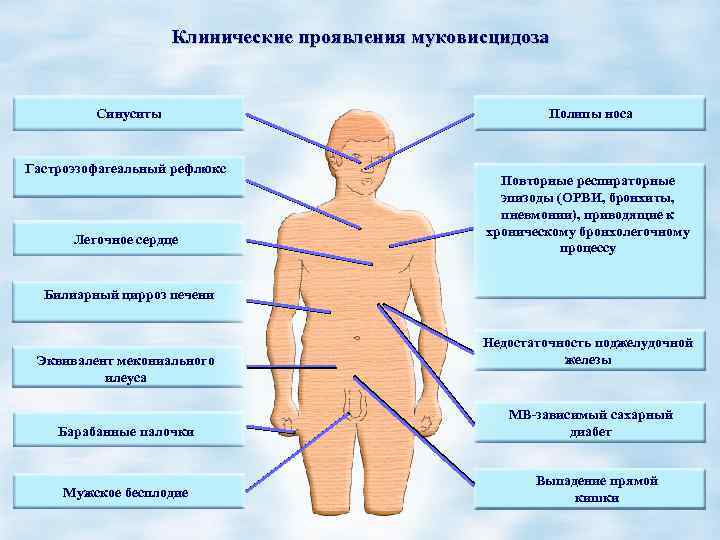
Клинические проявления муковисцидоза Синуситы Гастроэзофагеальный рефлюкс Легочное сердце Полипы носа Повторные респираторные эпизоды (ОРВИ, бронхиты, пневмонии), приводящие к хроническому бронхолегочному процессу Билиарный цирроз печени Эквивалент мекониального илеуса Барабанные палочки Мужское бесплодие Недостаточность поджелудочной железы МВ-зависимый сахарный диабет Выпадение прямой кишки

Клинические признаки поражения поджелудочной железы при муковисцидозе Мекониевый илеус Диарея со стеатореей, креатореей и амилореей Гемолитическая анемия и безбелковые отеки Недостаточность жирорастворимых витаминов Отставание в массе и росте Выпадение прямой кишки Синдром дистальной интестинальной обструкции (эквивалент мекониевого илеуса) Кисты и кальцификаты Панкреатит Диабет

Поражение поджелудочной железы при МВ Панкреатические протоки расширены и многие заполнены вязким Жировое перерождение экзокринной части поджелудочной железы. Эндокринная секретом. Ацинусы почти полностью замещены соединительной система (островки Лангерганса) длительно тканью остается интактной

Основные формы муковисцидоза 1. Смешанная, с поражением желудочнокишечного тракта и бронхолегочной системы (75 -80%) 2. Преимущественно легочная (15 -20%) 3. Преимущественно кишечная (5%) Некоторые авторы выделяют также: печеночную с явлениями цирроза, портальной гипертензией и асцитом изолированную электролитную (псевдо Барттера синдром) мекониевую непроходимость (5 -10%) атипичные и стертые формы

Диагностика муковисцидоза • Один из характерных • Повышенная клинических концентрация хлоридов симптомов пота (>60 ммоль/л) • или • Случай МВ в семье • или • Две идентифицированные мутации • Положительный неонатальный скрининг по иммунореактивному трипсину • или • Значение разности назальных потенциалов в пределах от -40 до 90 м. V
Потовые анализаторы Nanoduct • Macroduct Sweat-Chek (Вескор, США) Sanasol (Венгрия)

Методы исследования экзокринной функции поджелудочной железы Секретин-холецистокининовый тест 1. Стул: • копрология • стеатокрит • липиды • трипсин и химотрипсин • эластаза 1 2. Плазма (маркеры) 3. Моча (маркеры) 4. Выдыхаемый воздух: • Сarbon – 14 -lipid substrates • Сarbon – 13 -lipid substrates и др.

Диагноз муковисцидоза • Средний возраст диагноза: 5, 3 месяца – Мекониальный илеус: 0, 2 месяца – Скрининг новорожденных: 0, 5 месяцев – Симптомы: 14, 5 месяцев • Имеется повышенный риск развития осложнений у больных муковисцидозом, выявленных по клиническим симптомам по сравнению с теми, кто выявлен по неонатальному скринингу • Увеличивается число диагностированных по неонатальному скринингу и пренатальной диагностике Grosse SD, et al. MMWR Recomm Rep. 2004.

Муковисцидоз • Лечение муковисцидоза является комплексным: антибактериальная терапия, ферментотерапия, муколитическая терапия, кинезитерапия, витаминотерапия • Показано, что поддержание оптимального нутритивного статуса больного способствует снижению частоты бронхолегочных осложнений, улучшению качества жизни, увеличению продолжительности жизни, сокращает расходы на лечение • Сбалансированная диета с использованием современных специализированных продуктов вместе с высокоэффективными панкреатическими ферментами позволяет добиться увеличения энергетической ценности рациона до 120 -150% от таковой рекомендуемой здоровым детям, таким образом, компенсировать повышенные энерготраты больного муковисцидозом ребенка, сократить частоту инфекционных осложнений, обеспечить нормальные темпы роста и развития

Муковисцидоз • Принцип диетотерапии при муковисцидозе – «активный» подход к кормлению ребенка • Рекомендуемые величины потребления белка и энергии для детей с муковисцидозом: 0 -1 год - белок 3 - 4 ккал/сут, min 130 max 200 ккал/кг/сут 1 -3 года белок 3 - 4 г/кг, 90 – 100 ккал/кг/сут 3 -10 лет белок 3 – 2, 5 г/кг, 70 -80 ккал/кг сут 11 -14 лет белок 2, 5 – 1, 5 г/кг, 90 – 75 ккал/кг/сут • В повседневной практике можно пользоваться следующими средними ориентирами для расчета необходимых дополнительных калорий свыше рекомендуемых возрастных норм: 0 - 2 года - +200 ккал/сут, 3 - 5 лет - + 400 ккал/сут, 6 -11 лет - + 600 ккал/сут, старше 12 лет - + 800 - + 1000 ккал/сут

Муковисцидоз • До последнего времени рекомендовали сокращение квоты жира до 20% суточного калоража с целью предотвращения диареи, стеатореи, выпадения прямой кишки • Сохранение нормального потребления жиров больными МВ чрезвычайно важно: ü жиры являются наиболее энергетически «плотным» энергоносителем (9 ккал/г), ü источником полиненасыщенных жирных кислот и жирорастворимых витаминов, ü важнейшей составной частью фосфолипидов клеточных мембран, ü участниками/регуляторами иммунного ответа, ü немаловажное значение для больного имеет хороший вкус необезжиренных продуктов и блюд

Муковисцидоз § Благодаря использованию современных форм панкреатических ферментов, удается контролировать стеаторею, сохраняя физиологическую норму жира в рационе больного (40 -50% суточного калоража). Усвоение жира зависит не столько от потребления жира, а от контроля панкреатическими ферментами и степени активности собственных липаз § Больным МВ с панкреатической недостаточностью заместительная терапия должна проводиться только современными высокоактивными микросферическими препаратами с р. Н-чувствительной оболочкой (Креон 10000, 25000 ) § Эффективность этих препаратов определяется ü высокой степенью активности исходного субстрата (панкреатина), ü особой их формой (микрогранулы и микротаблетки размером от 0, 4 до 2, 0 мм), обеспечивающей равномерное перемешивание с желудочным содержимым и синхронное с пищей прохождение в двенадцатиперстную кишку ü р. Н-чувствительная оболочка микросфер защищает фермент от от преждевременной активации в ротовой полости и разрушения в желудке • • Панкреатические ферменты больными МВ должны приниматься во время каждого приема пищи Доза ферментов индивидуальна и повышается при употреблении пищи с большим содержанием жира, белка, крахмала и подбирается до нормализации стула и ликвидации стеатореи в копрограмме

Дозы микросферических панкреатических ферментов по липазе для больных МВ (рекомендации Российского центра муковисцидоза) Дети грудного возраста: от 2500 до 5000 ЕД на 100 -150 мл. молока Дети старше 1 года: 2000 -6000 ЕД /кг/сутки 500 -1000 ЕД /кг/на основной прием пищи 250 -500 ЕД /кг/ на дополнительный прием пищи Дозы выше 3. 000 ЕД /кг/в еду свидетельствуют о необходимости дополнительного обследования. Дозы выше 6. 000 ЕД /кг/в еду или 18. 000 -20. 000 ЕД /кг/в сутки свидетельствуют об угрозе развития крайне редкого, но грозного осложнения – фиброзной колонопатии.

Побочные действия панкреатических ферментов Гиперурикемия и гиперурикозурия Сухость во рту Перианальное раздражение Аллергические реакции Фиброзная колонопатия

Типичные признаки фиброзной колонопатии Выраженное утолщение подслизистого слоя фиброзной соединительной ткани Веретенообразное сужение просвета кишки при минимальном изменении внешнего диаметра, преимущественно в дистальной и восходящей ободочной кишке Потеря гаустрального рисунка при интактном эпителии (с единичными локальными дефектами) Отсутствие признаков воспаления и других нарушений, характерный для болезни Крона Легкое воспаление и накопление жира вокруг кровеносных сосудов Тонкий кишечник остается интактным

Патогенез хронического поражения печени при муковисцидозе Эпителиальные клетки билиарного тракта Ген – регулятор трансмембранной проводимости муковисцидоза (CFTR) Нарушение протоковой секреции Медикаментозная терапия Сгущение желчи Обструкция желчных протоков • Задержка гидрофобных желчных кислот • Гены-модификаторы • Иммунные механизмы Фокальный билиарный цирроз D. Westaby. Cystic fibrosis in the 21 st Century. 2006, Vol. 34, pp. 251 -261.

Морфологическая картина поражения печени у больной муковисцидозом, 13 лет, с циррозом печени (аутопсия) Признаки билиарного цирроза с отеком, воспалительной инфильтрацией, пролиферацией желчных протоков (по данным аутопсии)

ИСХОД МЕКОНИЕВОГО ИЛЕУСА 1 месяц 2 года

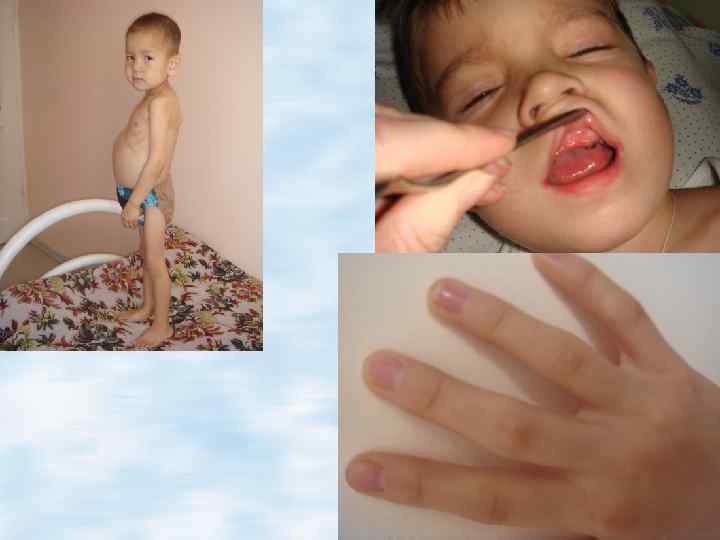
Больной муковисцидозом 4 года 3 месяца
синдром маль.ppt