Лихорадка неясного генеза.ppt
- Количество слайдов: 47
 Синдром лихорадки в практике врача-терапевта поликлиники
Синдром лихорадки в практике врача-терапевта поликлиники
 • Лихорадка – повышение температуры тела в результате неспецифической защитноприспособительной реакции организма, характеризующейся неспецифической перестройкой терморегуляции и возникшей в ответ на воздействие патогенных раздражителей. • В 1868 г. немецкий клиницист Wunderlich указал на значение измерения температуры тела, после чего термометрия стала одним из методов объективизации и количественной оценки заболевания.
• Лихорадка – повышение температуры тела в результате неспецифической защитноприспособительной реакции организма, характеризующейся неспецифической перестройкой терморегуляции и возникшей в ответ на воздействие патогенных раздражителей. • В 1868 г. немецкий клиницист Wunderlich указал на значение измерения температуры тела, после чего термометрия стала одним из методов объективизации и количественной оценки заболевания.
 Различают лихорадку: • инфекционно-воспалительной природы; • неинфекционного генеза. Регуляция температуры тела осуществляется при сложном взаимодействии нервной, эндокринной и иммунной систем. Наиболее часто пусковым звеном в развитии гипертермии являются экзогенные пирогены (бактерии, вирусы, токсины и т. д. ), которые при попадании в организм стимулируют выработку эндогенных пирогенов (ИЛ-1, ИЛ-6, ФНО-α, α-, β-, g-интерфероны).
Различают лихорадку: • инфекционно-воспалительной природы; • неинфекционного генеза. Регуляция температуры тела осуществляется при сложном взаимодействии нервной, эндокринной и иммунной систем. Наиболее часто пусковым звеном в развитии гипертермии являются экзогенные пирогены (бактерии, вирусы, токсины и т. д. ), которые при попадании в организм стимулируют выработку эндогенных пирогенов (ИЛ-1, ИЛ-6, ФНО-α, α-, β-, g-интерфероны).
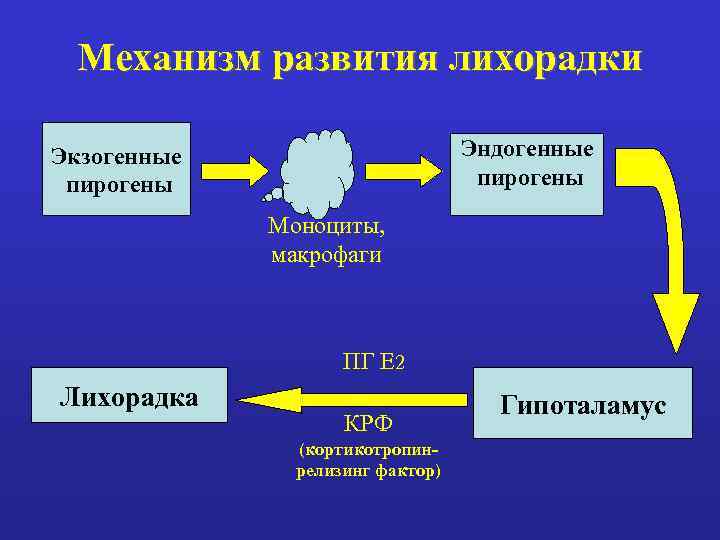 Механизм развития лихорадки Эндогенные пирогены Экзогенные пирогены Моноциты, макрофаги ПГ Е 2 Лихорадка КРФ (кортикотропинрелизинг фактор) Гипоталамус
Механизм развития лихорадки Эндогенные пирогены Экзогенные пирогены Моноциты, макрофаги ПГ Е 2 Лихорадка КРФ (кортикотропинрелизинг фактор) Гипоталамус
 Фазы (периоды) течения лихорадки: • продромальный период; • период подъема температуры; • период относительной стабильности; • период снижения температуры.
Фазы (периоды) течения лихорадки: • продромальный период; • период подъема температуры; • период относительной стабильности; • период снижения температуры.
 Негативные последствия лихорадки: • Тахикардия (повышение t° тела на 1°С ЧСС увеличивается на 10 -15 уд. в мин. ) • Экстрасистолия (токсическое действие, повышение активности САС) • Повышение АД, при снижении t° - падение АД до коллапса) • Потеря жидкости ( за счет потоотделения /до 1 л/сут. / и гипервентиляции), снижение ОЦК • Нарушение двигательной секреторной и абсорбционной активности ЖКТ
Негативные последствия лихорадки: • Тахикардия (повышение t° тела на 1°С ЧСС увеличивается на 10 -15 уд. в мин. ) • Экстрасистолия (токсическое действие, повышение активности САС) • Повышение АД, при снижении t° - падение АД до коллапса) • Потеря жидкости ( за счет потоотделения /до 1 л/сут. / и гипервентиляции), снижение ОЦК • Нарушение двигательной секреторной и абсорбционной активности ЖКТ
 Негативные последствия лихорадки: • Нарушения со стороны ЦНС (вплоть до спутанного сознания) • Повреждающее действие на почки (транзиторная протеинурия, цилиндрурия, повышение креатинина) • Усиление окислительно-восстановительных процессов, увеличение потребления кислорода, возможно повышение уровня глюкозы, потеря белка до 300 -400 г/сут. , развитие метаболического ацидоза • Активация латентной герпесвирусной инфекции
Негативные последствия лихорадки: • Нарушения со стороны ЦНС (вплоть до спутанного сознания) • Повреждающее действие на почки (транзиторная протеинурия, цилиндрурия, повышение креатинина) • Усиление окислительно-восстановительных процессов, увеличение потребления кислорода, возможно повышение уровня глюкозы, потеря белка до 300 -400 г/сут. , развитие метаболического ацидоза • Активация латентной герпесвирусной инфекции
 Одной из диагностических проблем в клинической практике являются лихорадки неясного генеза (ЛНГ) • Термином «лихорадка неясного генеза» (был введен Bean в 1967 г. ) обозначаются клинические ситуации, при которых лихорадка является основным или единственным признаком различных заболеваний, диагноз которых остается неясным после проведения обычного (рутинного), а в ряде случаев и дополнительного обследования.
Одной из диагностических проблем в клинической практике являются лихорадки неясного генеза (ЛНГ) • Термином «лихорадка неясного генеза» (был введен Bean в 1967 г. ) обозначаются клинические ситуации, при которых лихорадка является основным или единственным признаком различных заболеваний, диагноз которых остается неясным после проведения обычного (рутинного), а в ряде случаев и дополнительного обследования.
 Критерии, позволяющие расценить клиническую ситуацию как ЛНГ: • наличие у больного температуры 38°С и выше; • длительность лихорадки 3 недели и более или периодические подъемы температуры в течение этого срока; • неясность диагноза после проведения обследования пациента с помощью общепринятых (рутинных) методов исследования.
Критерии, позволяющие расценить клиническую ситуацию как ЛНГ: • наличие у больного температуры 38°С и выше; • длительность лихорадки 3 недели и более или периодические подъемы температуры в течение этого срока; • неясность диагноза после проведения обследования пациента с помощью общепринятых (рутинных) методов исследования.
 Группы ЛНГ: • «классический» вариант ЛНГ, включающий наряду с известными ранее лаймскую болезнь, синдром хронической усталости; • ЛНГ на фоне нейтропении; • нозокомиальные ЛНГ • ЛНГ, связанные с ВИЧ-инфекцией
Группы ЛНГ: • «классический» вариант ЛНГ, включающий наряду с известными ранее лаймскую болезнь, синдром хронической усталости; • ЛНГ на фоне нейтропении; • нозокомиальные ЛНГ • ЛНГ, связанные с ВИЧ-инфекцией
 Причины ЛНГ: • генерализованные или локальные инфекционно-воспалительные процессы (3050%) • опухолевые заболевания - 20 -30% • системные поражения соединительной ткани (системные васкулиты) – 10 -20% • прочие заболевания, разнообразные по этиологии, патогенезу, методам диагностики, лечения и прогнозу – 10 -20% • примерно у 10% больных причину ЛНГ расшифровать не удается, несмотря на использование современных методов обследования
Причины ЛНГ: • генерализованные или локальные инфекционно-воспалительные процессы (3050%) • опухолевые заболевания - 20 -30% • системные поражения соединительной ткани (системные васкулиты) – 10 -20% • прочие заболевания, разнообразные по этиологии, патогенезу, методам диагностики, лечения и прогнозу – 10 -20% • примерно у 10% больных причину ЛНГ расшифровать не удается, несмотря на использование современных методов обследования
 Заболевания, которые могу проявляться лихорадкой: А. Более часто встречаемые заболевания. • Туберкулез. • Злокачественные (реже доброкачественные) новообразования неуточненной локализации. • Некоторые формы гемобластозов. • Очаги бактериальной, реже паразитарной инфекции (чаще в брюшной полости). • Диффузные болезни соединительной ткани.
Заболевания, которые могу проявляться лихорадкой: А. Более часто встречаемые заболевания. • Туберкулез. • Злокачественные (реже доброкачественные) новообразования неуточненной локализации. • Некоторые формы гемобластозов. • Очаги бактериальной, реже паразитарной инфекции (чаще в брюшной полости). • Диффузные болезни соединительной ткани.
 Заболевания, которые могу проявляться лихорадкой: А. Относительно редко встречаемые заболевания. • Гранулематозные поражения неуточненной природы и локализации. • Нейроэндокринные заболевания. • Лекарственная болезнь. • Лихорадочная форма периодической болезни. • Дебюты некоторых относительно редких заболеваний (НЯК, миксома предсердия, ТЭЛА) • Лихорадка, природа которой остается невыясненной, несмотря на повторные и тщательные обследования больного.
Заболевания, которые могу проявляться лихорадкой: А. Относительно редко встречаемые заболевания. • Гранулематозные поражения неуточненной природы и локализации. • Нейроэндокринные заболевания. • Лекарственная болезнь. • Лихорадочная форма периодической болезни. • Дебюты некоторых относительно редких заболеваний (НЯК, миксома предсердия, ТЭЛА) • Лихорадка, природа которой остается невыясненной, несмотря на повторные и тщательные обследования больного.
 Варианты ЛНГ: 1. Лихорадка в течение длительного периода является единственным проявлением болезни или сочетается с такими неспецифическими симптомами, как слабость, потливость, повышенная возбудимость при отсутствии воспалительных острофазовых сдвигов в плазме крови и локальных проявлений болезни
Варианты ЛНГ: 1. Лихорадка в течение длительного периода является единственным проявлением болезни или сочетается с такими неспецифическими симптомами, как слабость, потливость, повышенная возбудимость при отсутствии воспалительных острофазовых сдвигов в плазме крови и локальных проявлений болезни
 Варианты ЛНГ: 2. Лихорадка сочетается с неспецифическими, порой весьма выраженными острофазовыми реакциями (увеличенная СОЭ, увеличение фибриногена, выраженные изменения в структуре глобулиновых фракций и др. ) при отсутствии локальной патологии, выявляемой клинически и при использовании инструментальных методов исследования (Rg, эндоскопические, УЗИ и т. д. ). Результаты лабораторных исследований исключают при этом данные в пользу какой-либо острой специфической инфекции.
Варианты ЛНГ: 2. Лихорадка сочетается с неспецифическими, порой весьма выраженными острофазовыми реакциями (увеличенная СОЭ, увеличение фибриногена, выраженные изменения в структуре глобулиновых фракций и др. ) при отсутствии локальной патологии, выявляемой клинически и при использовании инструментальных методов исследования (Rg, эндоскопические, УЗИ и т. д. ). Результаты лабораторных исследований исключают при этом данные в пользу какой-либо острой специфической инфекции.
 Варианты ЛНГ: 3. Лихорадка сочетается с выраженными неспецифическими острофазовыми реакциями, так и с органными изменениями невыясненной природы (артралгии, боли в брюшной полости, небольшой выпот в плевральную полость, гепатомегалия и др. ). Варианты сочетаний органных изменений могут быть самыми различными, не связанными единым механизмом. В этих случаях следует прибегнуть к более информативным лабораторным, функциональноморфологическим и инструментальным методам исследования.
Варианты ЛНГ: 3. Лихорадка сочетается с выраженными неспецифическими острофазовыми реакциями, так и с органными изменениями невыясненной природы (артралгии, боли в брюшной полости, небольшой выпот в плевральную полость, гепатомегалия и др. ). Варианты сочетаний органных изменений могут быть самыми различными, не связанными единым механизмом. В этих случаях следует прибегнуть к более информативным лабораторным, функциональноморфологическим и инструментальным методам исследования.
 Формы туберкулеза, сопровождающиеся ЛНГ: • милиарный ТБК • диссеминированные формы с внелегочными поражениями (периферических и мезентериальных лимфатических узлов, серозных оболочек, печени, селезенки, урогенитального тракта, позвоночника)
Формы туберкулеза, сопровождающиеся ЛНГ: • милиарный ТБК • диссеминированные формы с внелегочными поражениями (периферических и мезентериальных лимфатических узлов, серозных оболочек, печени, селезенки, урогенитального тракта, позвоночника)
 Трудности диагностики туберкулеза: • могут отсутствовать изменения в легких с характерной локализацией; • могут отсутствовать анамнестические указания; • могут отсутствовать данные бактериоскопии мокроты и др. биологических жидкостей (не у всех больных можно получить материал на исследование); • туберкулиновые пробы отражают состояние клеточного иммунитета и могут быть отрицательными или невыраженными у больных с иммунодефицитом
Трудности диагностики туберкулеза: • могут отсутствовать изменения в легких с характерной локализацией; • могут отсутствовать анамнестические указания; • могут отсутствовать данные бактериоскопии мокроты и др. биологических жидкостей (не у всех больных можно получить материал на исследование); • туберкулиновые пробы отражают состояние клеточного иммунитета и могут быть отрицательными или невыраженными у больных с иммунодефицитом
 Для распознавания туберкулеза имеют значение: • проведение ПЦР (100% специфичность); • проведение офтальмоскопии для выявления хориоретинита; • выявление кальцинатов в селезенке; • морфологическое исследование органов и тканей (лимфоузлы, печень др. ), проведение лапароскопии.
Для распознавания туберкулеза имеют значение: • проведение ПЦР (100% специфичность); • проведение офтальмоскопии для выявления хориоретинита; • выявление кальцинатов в селезенке; • морфологическое исследование органов и тканей (лимфоузлы, печень др. ), проведение лапароскопии.
 Нагноительные заболевания брюшной полости: • абсцессы брюшной полости и таза (поддиафрагмальный, подпеченочный, внутрипеченочный, межкишечный, тубоовариальный, паранефральный); • холангиты; • апостематозные нефриты.
Нагноительные заболевания брюшной полости: • абсцессы брюшной полости и таза (поддиафрагмальный, подпеченочный, внутрипеченочный, межкишечный, тубоовариальный, паранефральный); • холангиты; • апостематозные нефриты.
 Необходимо обратить внимание на: • анамнестические данные (операции, травмы живота, наличие заболеваний кишечника, ЖВП, тяжелых фоновых заболеваний – СД, цирроз печени, алкоголизм, лечение ГКС • высокое стояние купола диафрагмы; • развитие реактивного выпотного плеврита
Необходимо обратить внимание на: • анамнестические данные (операции, травмы живота, наличие заболеваний кишечника, ЖВП, тяжелых фоновых заболеваний – СД, цирроз печени, алкоголизм, лечение ГКС • высокое стояние купола диафрагмы; • развитие реактивного выпотного плеврита
 Методы дополнительного исследования: • УЗИ брюшной полости (нередко повторные) • КТ-исследование (ЯМРТ) • лапароскопия • лапаротомия (при необходимости)
Методы дополнительного исследования: • УЗИ брюшной полости (нередко повторные) • КТ-исследование (ЯМРТ) • лапароскопия • лапаротомия (при необходимости)
 Инфекционный эндокардит: • первичный на неизмененных клапанах (нет аускультативной картины порока), источники (панариций, остеомиелит, эндометрит) выявляется не всегда; • эндокардит на измененных клапанах. • результаты посева крови у 30% больных отрицательные (нарушение правил забора крови, назначение антибиотиков, необычная флора).
Инфекционный эндокардит: • первичный на неизмененных клапанах (нет аускультативной картины порока), источники (панариций, остеомиелит, эндометрит) выявляется не всегда; • эндокардит на измененных клапанах. • результаты посева крови у 30% больных отрицательные (нарушение правил забора крови, назначение антибиотиков, необычная флора).
 Инфекционный эндокардит (необходимы исследования): • повторные (до 6 -8) микробиологические исследования крови • повторные эхокардиографические исследования
Инфекционный эндокардит (необходимы исследования): • повторные (до 6 -8) микробиологические исследования крови • повторные эхокардиографические исследования
 Остеомиелит: • Наиболее частая локализация – позвоночник, кости таза, стопы. • Проявления костного поражения – от незначительного дискомфорта, до выраженного болевого синдрома. • В анамнезе указания на травмы, характер профессиональной деятельности
Остеомиелит: • Наиболее частая локализация – позвоночник, кости таза, стопы. • Проявления костного поражения – от незначительного дискомфорта, до выраженного болевого синдрома. • В анамнезе указания на травмы, характер профессиональной деятельности
 Остеомиелит (необходимы исследования): • Рентгенологическое исследование соответствующих участков скелета. • Компьютерная томография. • Радиоизотопное сканирование костей. • Биопсия кости.
Остеомиелит (необходимы исследования): • Рентгенологическое исследование соответствующих участков скелета. • Компьютерная томография. • Радиоизотопное сканирование костей. • Биопсия кости.
 Инфекции, часто сопровождающиеся ЛНГ: • Пиелонефрит • Холангит • Гепатит В и С • Цитомегаловирусная инфекция. • Инфекционный мононуклеоз (ПЦР) • ВИЧ-инфекция
Инфекции, часто сопровождающиеся ЛНГ: • Пиелонефрит • Холангит • Гепатит В и С • Цитомегаловирусная инфекция. • Инфекционный мононуклеоз (ПЦР) • ВИЧ-инфекция
 Опухолевые заболевания: • Лимфопролиферативные заболевания (ЛГМ, ХЛЛ, лимфосаркома) • Рак почки • Опухоли печени (первичные и метастатические) • Рак бронха • Рак толстой кишки • Рак поджелудочной железы • Рак желудочка
Опухолевые заболевания: • Лимфопролиферативные заболевания (ЛГМ, ХЛЛ, лимфосаркома) • Рак почки • Опухоли печени (первичные и метастатические) • Рак бронха • Рак толстой кишки • Рак поджелудочной железы • Рак желудочка
 Опухолевые заболевания (наличие неспецифических синдромы): • Узловатая эритема (особенно рецидивирующая) • Гипертрофическая остеоартропатия • Мигрирующий тромбофлебит
Опухолевые заболевания (наличие неспецифических синдромы): • Узловатая эритема (особенно рецидивирующая) • Гипертрофическая остеоартропатия • Мигрирующий тромбофлебит
 Опухолевые заболевания: • Неинвазивные методы исследования (Rg, УЗИ, КТ, ЯМРТ и др. ) • Эндоскопические исследования • Радиоизотопное сканирование • Пункционные биопсии • Иммунологические исследования (выявление специфических опухолевых маркеров)
Опухолевые заболевания: • Неинвазивные методы исследования (Rg, УЗИ, КТ, ЯМРТ и др. ) • Эндоскопические исследования • Радиоизотопное сканирование • Пункционные биопсии • Иммунологические исследования (выявление специфических опухолевых маркеров)
 Системные заболевания: • СКВ • РА • Болезнь Стилла у взрослых • Системные васкулиты • Дерматомиозит • Ревматическая полимиалгия • Ревматическая лихорадка
Системные заболевания: • СКВ • РА • Болезнь Стилла у взрослых • Системные васкулиты • Дерматомиозит • Ревматическая полимиалгия • Ревматическая лихорадка
 Диагностика системных заболеваний: • Иммунологические исследования (кровь на LE клетки, АНФ, антитела к ДНК, кровь на РФ, ЦИК, …) • Рентгенологическое исследование (легких, суставов) • Биопсия кожного лоскута.
Диагностика системных заболеваний: • Иммунологические исследования (кровь на LE клетки, АНФ, антитела к ДНК, кровь на РФ, ЦИК, …) • Рентгенологическое исследование (легких, суставов) • Биопсия кожного лоскута.
 Лекарственные лихорадки • Лихорадка занимает 3– 5% в структуре побочных реакций на медикаменты
Лекарственные лихорадки • Лихорадка занимает 3– 5% в структуре побочных реакций на медикаменты
 Наиболее часто лихорадка возникает применении следующих групп медикаментов: • антимикробные препараты (пенициллины, цефалоспорины, тетрациклины, изониазид, нитрофураны, сульфаниламиды); • цитостатические препараты (блеомицин, аспарагиназа, прокарбазин); • сердечно-сосудистые препараты (хинидин, прокаинамид, гидралазин); • препараты, действующие на ЦНС (карбамазепин, хлорпромазин, галоперидол); • противовоспалительные препараты (аспирин, ибупрофен); • различные группы препаратов, включающие йодистые, антигистаминные, аллопуринол, левамизол, метоклопрамид, циметидин и др.
Наиболее часто лихорадка возникает применении следующих групп медикаментов: • антимикробные препараты (пенициллины, цефалоспорины, тетрациклины, изониазид, нитрофураны, сульфаниламиды); • цитостатические препараты (блеомицин, аспарагиназа, прокарбазин); • сердечно-сосудистые препараты (хинидин, прокаинамид, гидралазин); • препараты, действующие на ЦНС (карбамазепин, хлорпромазин, галоперидол); • противовоспалительные препараты (аспирин, ибупрофен); • различные группы препаратов, включающие йодистые, антигистаминные, аллопуринол, левамизол, метоклопрамид, циметидин и др.
 Неврогенные лихорадки • Центральные (повреждения структур ЦНС) • Психогенные (функциональные нарушения)
Неврогенные лихорадки • Центральные (повреждения структур ЦНС) • Психогенные (функциональные нарушения)
 Трудности диагностики синдрома лихорадки в условиях поликлиники: • Узкие временные рамки; • Ограниченность диагностических возможностей; • Необходимость решить вопрос о необходимости и целесообразности антибактериальной терапии.
Трудности диагностики синдрома лихорадки в условиях поликлиники: • Узкие временные рамки; • Ограниченность диагностических возможностей; • Необходимость решить вопрос о необходимости и целесообразности антибактериальной терапии.
 Вопросы, которые должен решить участковый терапевт при первом контакте и пациентом с лихорадкой: • Величина лихорадки; • Длительность лихорадки; • Эпидемиологическая ситуация в регионе; • Наличие у больного фонового заболевания; • Дополнительные клинико-лабораторные признаки: кожные проявления, лимфоаденопатия, гепато(сплено)мегалия, симптомы со стороны ЛОРорганов, респираторные, кишечные, суставные неврологические, гематологические и т. д. • Оценка состояния больного.
Вопросы, которые должен решить участковый терапевт при первом контакте и пациентом с лихорадкой: • Величина лихорадки; • Длительность лихорадки; • Эпидемиологическая ситуация в регионе; • Наличие у больного фонового заболевания; • Дополнительные клинико-лабораторные признаки: кожные проявления, лимфоаденопатия, гепато(сплено)мегалия, симптомы со стороны ЛОРорганов, респираторные, кишечные, суставные неврологические, гематологические и т. д. • Оценка состояния больного.
 Проблемы, возникающие при ЛНГ: • длительное отсутствие клинического диагноза, • задержка этиопатогенетического лечения на неопределенный срок, • удлинение сроков пребывания больного в стационаре, • большой объем дорогостоящего обследования, • утрата доверия больного к врачу.
Проблемы, возникающие при ЛНГ: • длительное отсутствие клинического диагноза, • задержка этиопатогенетического лечения на неопределенный срок, • удлинение сроков пребывания больного в стационаре, • большой объем дорогостоящего обследования, • утрата доверия больного к врачу.
 Тактика врача при лихорадке неясного генеза • Допускается интенсивное недельное амбулаторное обследование. • В случае неустановленного диагноза показана госпитализация в инфекционное отделение стационара.
Тактика врача при лихорадке неясного генеза • Допускается интенсивное недельное амбулаторное обследование. • В случае неустановленного диагноза показана госпитализация в инфекционное отделение стационара.

 Лабораторные и инструментальные исследования, назначаемые при ЛНП Обязательные • 1. ОАК • 2. Биохимические показатели функции печени и почек • 3. Посев крови • 4. Серологические реакции на сифилис • 5. электрофорез сывороточных белков • 6. Проба Манту • 7. R - графия органов грудной клетки • 8. Анализ мочи
Лабораторные и инструментальные исследования, назначаемые при ЛНП Обязательные • 1. ОАК • 2. Биохимические показатели функции печени и почек • 3. Посев крови • 4. Серологические реакции на сифилис • 5. электрофорез сывороточных белков • 6. Проба Манту • 7. R - графия органов грудной клетки • 8. Анализ мочи
 Дополнительные исследования Лабораторные • 1. Серологические реакции на вирусные гепатиты • 2. Серологические реакции на инфекции, вызванные вирусом Эпштейн-Барра, цитомегаловирусом, ВИЧ и др. • 3. Определение антинуклеарных антител • 4. Определение ревматоидного фактора • 5. Определение антител к стрептолизину О
Дополнительные исследования Лабораторные • 1. Серологические реакции на вирусные гепатиты • 2. Серологические реакции на инфекции, вызванные вирусом Эпштейн-Барра, цитомегаловирусом, ВИЧ и др. • 3. Определение антинуклеарных антител • 4. Определение ревматоидного фактора • 5. Определение антител к стрептолизину О
 Дополнительные исследования Неинвазивные инструментальные • • • 1. R - графия придаточных пазух носа 2. КТ или МРТ головы 3. ЭХО – КГ 4. Допплеровское исследование вен ног 5. R - контрастное исследование верхних отделов ЖКТ и ирригоскопия • 6. КТ или МРТ брюшной полости и малого таза • 7. Экскреторная урография • 8. Обзорная R - графия костей
Дополнительные исследования Неинвазивные инструментальные • • • 1. R - графия придаточных пазух носа 2. КТ или МРТ головы 3. ЭХО – КГ 4. Допплеровское исследование вен ног 5. R - контрастное исследование верхних отделов ЖКТ и ирригоскопия • 6. КТ или МРТ брюшной полости и малого таза • 7. Экскреторная урография • 8. Обзорная R - графия костей
 Дополнительные исследования Инвазивные инструментальные • • • 1. Биопсия кожи 2. Биопсия печени 3. Трепанобиопсия подвздошной кости 4. Биопсия лимфоузлов 5. Исследование плеврального, перикардиального, суставного выпота, асцитической жидкости • 6. Люмбальная пункция
Дополнительные исследования Инвазивные инструментальные • • • 1. Биопсия кожи 2. Биопсия печени 3. Трепанобиопсия подвздошной кости 4. Биопсия лимфоузлов 5. Исследование плеврального, перикардиального, суставного выпота, асцитической жидкости • 6. Люмбальная пункция
 Диагностическая тактика • Последовательность выполнения различных дополнительных исследований определяется характером выявленных признаков, диагностической информативностью, доступностью, степенью инвазивности и экономичностью метода. • Последовательное использование методов с "нарастающей" сложностью, информативностью и инвазивностью оправдано не всегда. В некоторых ситуациях на начальных этапах обследования наиболее информативны инвазивные методы (биопсия лимфатического узла при неясной лимфоаденопатии или лапароскопия при сочетании лихорадки с асцитом). • Основной критерий выбора метода обследования возможность получения максимальной диагностической информации, даже если для этого требуется инвазивный и дорогостоящий метод. Это сокращает сроки обследования, исключает лишние исследования, ятрогенные осложнения.
Диагностическая тактика • Последовательность выполнения различных дополнительных исследований определяется характером выявленных признаков, диагностической информативностью, доступностью, степенью инвазивности и экономичностью метода. • Последовательное использование методов с "нарастающей" сложностью, информативностью и инвазивностью оправдано не всегда. В некоторых ситуациях на начальных этапах обследования наиболее информативны инвазивные методы (биопсия лимфатического узла при неясной лимфоаденопатии или лапароскопия при сочетании лихорадки с асцитом). • Основной критерий выбора метода обследования возможность получения максимальной диагностической информации, даже если для этого требуется инвазивный и дорогостоящий метод. Это сокращает сроки обследования, исключает лишние исследования, ятрогенные осложнения.
 Вопросы терапии (лечить или не лечить ? ) • Вопрос о целесообразности и обоснованности назначения лечения больным с ЛНГ до ее расшифровки не может быть решен однозначно и должен рассматриваться индивидуально в зависимости от конкретной ситуации. • В большинстве случаев при стабильном состоянии от лечения следует воздерживаться.
Вопросы терапии (лечить или не лечить ? ) • Вопрос о целесообразности и обоснованности назначения лечения больным с ЛНГ до ее расшифровки не может быть решен однозначно и должен рассматриваться индивидуально в зависимости от конкретной ситуации. • В большинстве случаев при стабильном состоянии от лечения следует воздерживаться.
 Прогноз зависит от: • причины, вызвавшей ЛНП • своевременности постановки диагноза (раннее выявление даже злокачественных новообразований позволяет при адекватном вмешательстве рассчитывать на благоприятный исход).
Прогноз зависит от: • причины, вызвавшей ЛНП • своевременности постановки диагноза (раннее выявление даже злокачественных новообразований позволяет при адекватном вмешательстве рассчитывать на благоприятный исход).


