Диссименированные заболевания легких.ppt
- Количество слайдов: 74
 Синдром диссеминации в легких
Синдром диссеминации в легких
 Пациентка К. 70 л. Диагноз: Диссеминированный туберкулез легких. Бронхогенная диссеминация. Рис. 1. Обзорная рентгенограмма органов грудной полости в прямой проекции. Грудная клетка цилиндрической формы. Определяется тотальная мелкоочаговая диссеминация с преимущественным расположением очаговых теней в средних и нижних поясах легочных полей. Корни легких расширены, структура их сохранена. Правый купол диафрагмы деформирован плевродиафрагмальными спайками.
Пациентка К. 70 л. Диагноз: Диссеминированный туберкулез легких. Бронхогенная диссеминация. Рис. 1. Обзорная рентгенограмма органов грудной полости в прямой проекции. Грудная клетка цилиндрической формы. Определяется тотальная мелкоочаговая диссеминация с преимущественным расположением очаговых теней в средних и нижних поясах легочных полей. Корни легких расширены, структура их сохранена. Правый купол диафрагмы деформирован плевродиафрагмальными спайками.
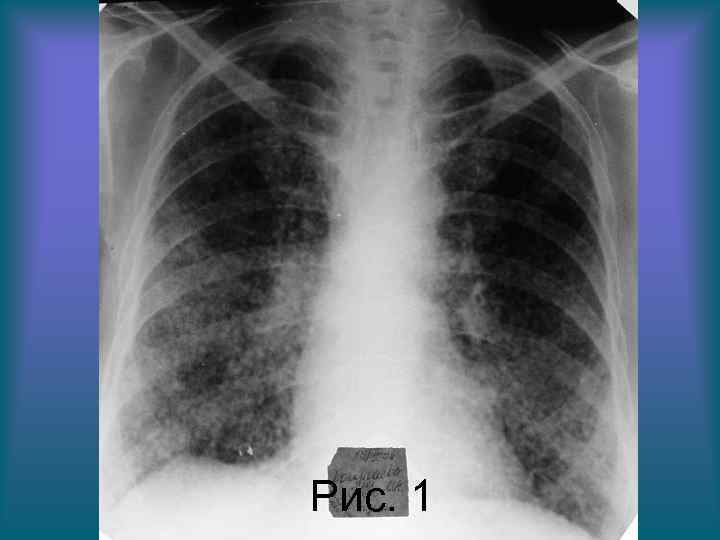 Рис. 1 Н. С. Воротынцева. С. С. Гольев Рентгенопульмонология
Рис. 1 Н. С. Воротынцева. С. С. Гольев Рентгенопульмонология
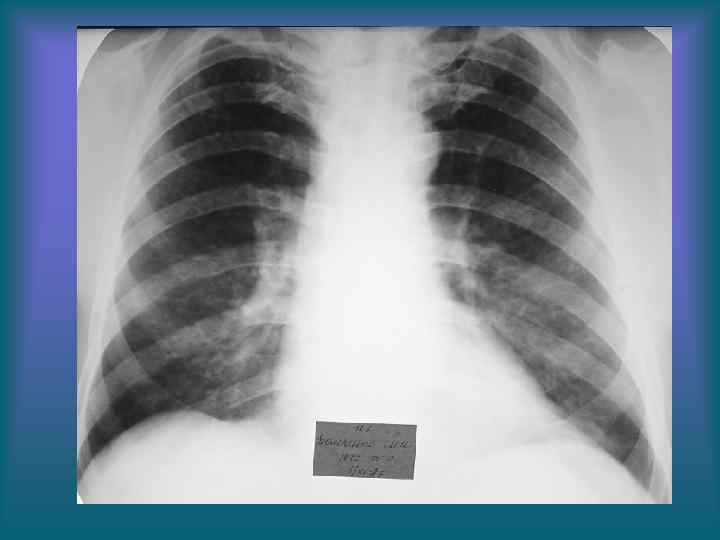
 • Пациентка З. 55 л. Диагноз: Подострый диссеминированный туберкулез легких, фаза инфильтрации. • Рис. 2. Рентгенограмма органов грудной полости в прямой проекции. Легочные поля понижены в прозрачности за счет мелкоочаговых теней слабой и средней интенсивности, расположенных преимущественно в плащевых отделах легких. Легочный рисунок практически не дифференцируется. Корни легких не расширены, структурны.
• Пациентка З. 55 л. Диагноз: Подострый диссеминированный туберкулез легких, фаза инфильтрации. • Рис. 2. Рентгенограмма органов грудной полости в прямой проекции. Легочные поля понижены в прозрачности за счет мелкоочаговых теней слабой и средней интенсивности, расположенных преимущественно в плащевых отделах легких. Легочный рисунок практически не дифференцируется. Корни легких не расширены, структурны.
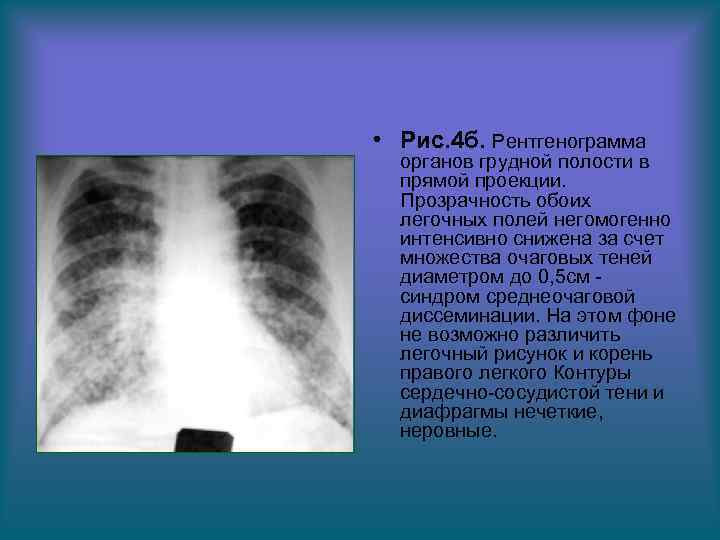 • Рис. 4 б. Рентгенограмма органов грудной полости в прямой проекции. Прозрачность обоих легочных полей негомогенно интенсивно снижена за счет множества очаговых теней диаметром до 0, 5 см синдром среднеочаговой диссеминации. На этом фоне не возможно различить легочный рисунок и корень правого легкого Контуры сердечно-сосудистой тени и диафрагмы нечеткие, неровные.
• Рис. 4 б. Рентгенограмма органов грудной полости в прямой проекции. Прозрачность обоих легочных полей негомогенно интенсивно снижена за счет множества очаговых теней диаметром до 0, 5 см синдром среднеочаговой диссеминации. На этом фоне не возможно различить легочный рисунок и корень правого легкого Контуры сердечно-сосудистой тени и диафрагмы нечеткие, неровные.
 • Пациентка М. 48 л. Диагноз: метастазы рака правой молочной железы в легкие. • Рис. 16. Рентгенограмма органов грудной полости в прямой проекции. Тень правой молочной железы отсутствует. Оба легочные поля понижены в прозрачности за счет диссеминированных очаговых теней слабой интенсивности. Легочный рисунок не виден за разновеликими очаговыми тенями. Корни легких расширены. Контур корня левого легкого полицикличный за счет увеличенных лимфатических узлов.
• Пациентка М. 48 л. Диагноз: метастазы рака правой молочной железы в легкие. • Рис. 16. Рентгенограмма органов грудной полости в прямой проекции. Тень правой молочной железы отсутствует. Оба легочные поля понижены в прозрачности за счет диссеминированных очаговых теней слабой интенсивности. Легочный рисунок не виден за разновеликими очаговыми тенями. Корни легких расширены. Контур корня левого легкого полицикличный за счет увеличенных лимфатических узлов.
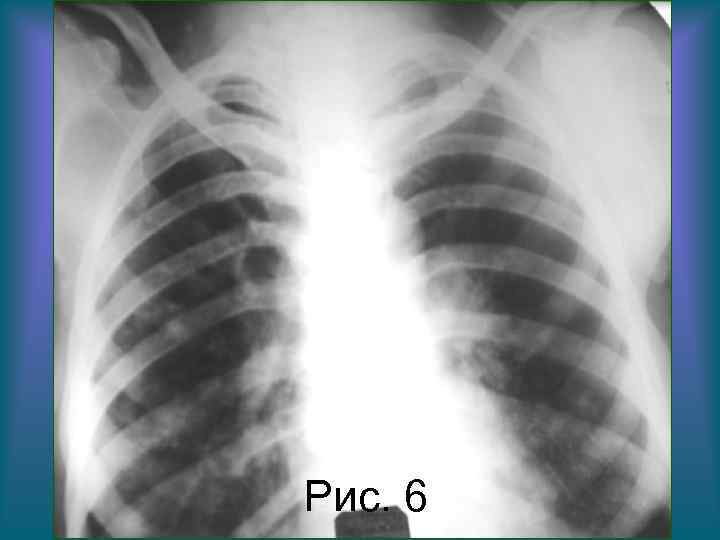 Рис. 6 Н. С. Воротынцева. С. С. Гольев Рентгенопульмонология
Рис. 6 Н. С. Воротынцева. С. С. Гольев Рентгенопульмонология
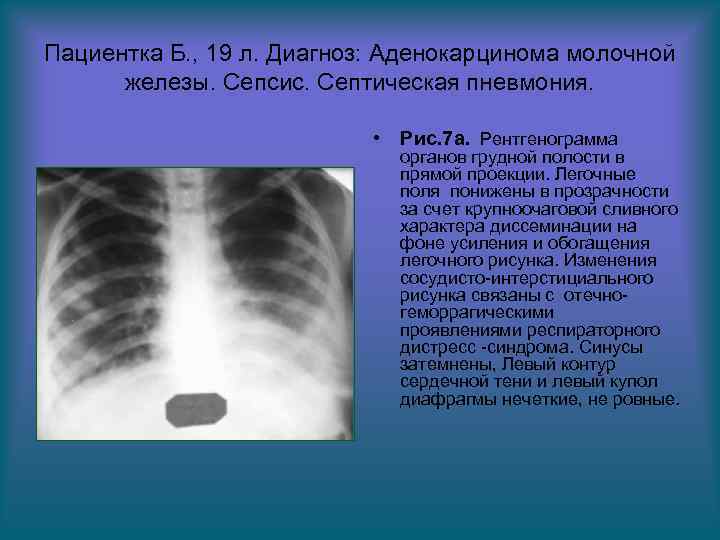 Пациентка Б. , 19 л. Диагноз: Аденокарцинома молочной железы. Сепсис. Септическая пневмония. • Рис. 7 а. Рентгенограмма органов грудной полости в прямой проекции. Легочные поля понижены в прозрачности за счет крупноочаговой сливного характера диссеминации на фоне усиления и обогащения легочного рисунка. Изменения сосудисто-интерстициального рисунка связаны с отечногеморрагическими проявлениями респираторного дистресс -синдрома. Синусы затемнены, Левый контур сердечной тени и левый купол диафрагмы нечеткие, не ровные.
Пациентка Б. , 19 л. Диагноз: Аденокарцинома молочной железы. Сепсис. Септическая пневмония. • Рис. 7 а. Рентгенограмма органов грудной полости в прямой проекции. Легочные поля понижены в прозрачности за счет крупноочаговой сливного характера диссеминации на фоне усиления и обогащения легочного рисунка. Изменения сосудисто-интерстициального рисунка связаны с отечногеморрагическими проявлениями респираторного дистресс -синдрома. Синусы затемнены, Левый контур сердечной тени и левый купол диафрагмы нечеткие, не ровные.
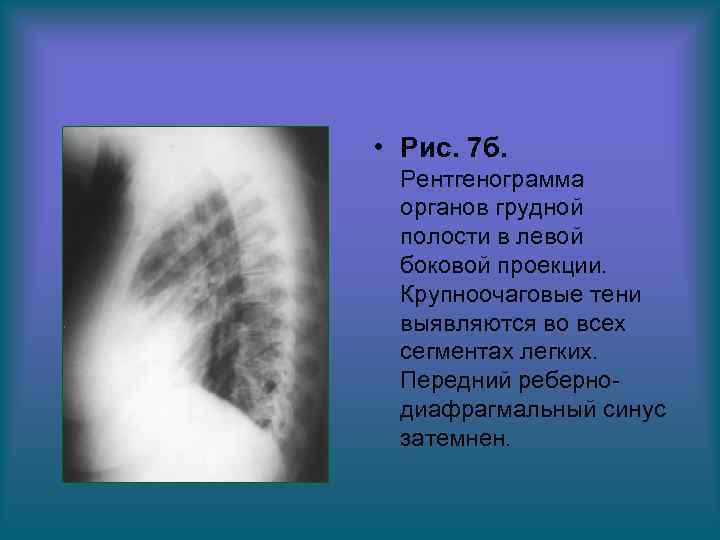 • Рис. 7 б. Рентгенограмма органов грудной полости в левой боковой проекции. Крупноочаговые тени выявляются во всех сегментах легких. Передний ребернодиафрагмальный синус затемнен.
• Рис. 7 б. Рентгенограмма органов грудной полости в левой боковой проекции. Крупноочаговые тени выявляются во всех сегментах легких. Передний ребернодиафрагмальный синус затемнен.
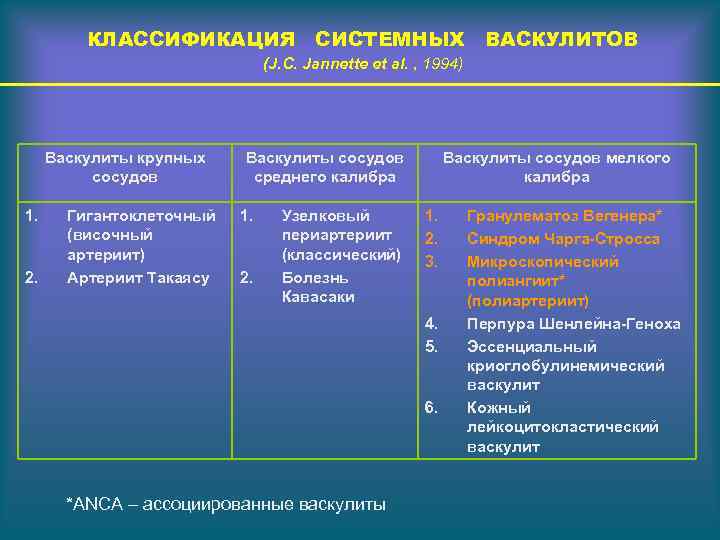 КЛАССИФИКАЦИЯ СИСТЕМНЫХ ВАСКУЛИТОВ (J. C. Jannette et al. , 1994) Васкулиты крупных сосудов 1. 2. Гигантоклеточный (височный артериит) Артериит Такаясу Васкулиты сосудов среднего калибра 1. 2. Узелковый периартериит (классический) Болезнь Кавасаки Васкулиты сосудов мелкого калибра 1. 2. 3. 4. 5. 6. *ANCA – ассоциированные васкулиты Гранулематоз Вегенера* Синдром Чарга-Стросса Микроскопический полиангиит* (полиартериит) Перпура Шенлейна-Геноха Эссенциальный криоглобулинемический васкулит Кожный лейкоцитокластический васкулит
КЛАССИФИКАЦИЯ СИСТЕМНЫХ ВАСКУЛИТОВ (J. C. Jannette et al. , 1994) Васкулиты крупных сосудов 1. 2. Гигантоклеточный (височный артериит) Артериит Такаясу Васкулиты сосудов среднего калибра 1. 2. Узелковый периартериит (классический) Болезнь Кавасаки Васкулиты сосудов мелкого калибра 1. 2. 3. 4. 5. 6. *ANCA – ассоциированные васкулиты Гранулематоз Вегенера* Синдром Чарга-Стросса Микроскопический полиангиит* (полиартериит) Перпура Шенлейна-Геноха Эссенциальный криоглобулинемический васкулит Кожный лейкоцитокластический васкулит
 ПАТОМОРФОЛОГИЯ ЛЕГОЧНЫХ ВАСКУЛИТОВ Характер морфологических изменений при легочных васкулитах зависит от типа и калибра пораженных сосудов: Ø при васкулитах с тромбозом веточек легочной артерии среднего калибра возникают геморрагические инфаркты в легких, что характерно для узелкового периартериита и артериита Такаясу; Øпри поражении мелких сосудов легочной артерии – капилляров развиваются альвеолиты, капилляриты, геморрагии и гемосидероз; Ø при поражении мелких веточек бронхиальной артерии – некроз и воспаление бронхиальной стенки
ПАТОМОРФОЛОГИЯ ЛЕГОЧНЫХ ВАСКУЛИТОВ Характер морфологических изменений при легочных васкулитах зависит от типа и калибра пораженных сосудов: Ø при васкулитах с тромбозом веточек легочной артерии среднего калибра возникают геморрагические инфаркты в легких, что характерно для узелкового периартериита и артериита Такаясу; Øпри поражении мелких сосудов легочной артерии – капилляров развиваются альвеолиты, капилляриты, геморрагии и гемосидероз; Ø при поражении мелких веточек бронхиальной артерии – некроз и воспаление бронхиальной стенки
 МЕТОДЫ ЛУЧЕВОЙ ДИАГНОСТИКИ ЛЕГОЧНЫХ ВАСКУЛИТОВ 1. Рентгенография органов грудной полости в прямой и боковой проекциях для выявления патологических изменений. 2. Спиральная компьютерная томография органов грудной полости по стандартному протоколу для уточнения характера и распространенности патологических изменений в легочной ткани и средостении. 3. Компьютерная томография высокого разрешения для детальной оценки состояния легочной паренхимы. 4. СКТ-ангиография при подозрении на поражение крупных сосудов (артериит Такаясу). КТ по сравнению с обычной рентгенографией имеет преимущества по выявлению патологических изменений в легких, оценке их характера и распространенности и дифференциальной диагностики с другими заболеваниями.
МЕТОДЫ ЛУЧЕВОЙ ДИАГНОСТИКИ ЛЕГОЧНЫХ ВАСКУЛИТОВ 1. Рентгенография органов грудной полости в прямой и боковой проекциях для выявления патологических изменений. 2. Спиральная компьютерная томография органов грудной полости по стандартному протоколу для уточнения характера и распространенности патологических изменений в легочной ткани и средостении. 3. Компьютерная томография высокого разрешения для детальной оценки состояния легочной паренхимы. 4. СКТ-ангиография при подозрении на поражение крупных сосудов (артериит Такаясу). КТ по сравнению с обычной рентгенографией имеет преимущества по выявлению патологических изменений в легких, оценке их характера и распространенности и дифференциальной диагностики с другими заболеваниями.
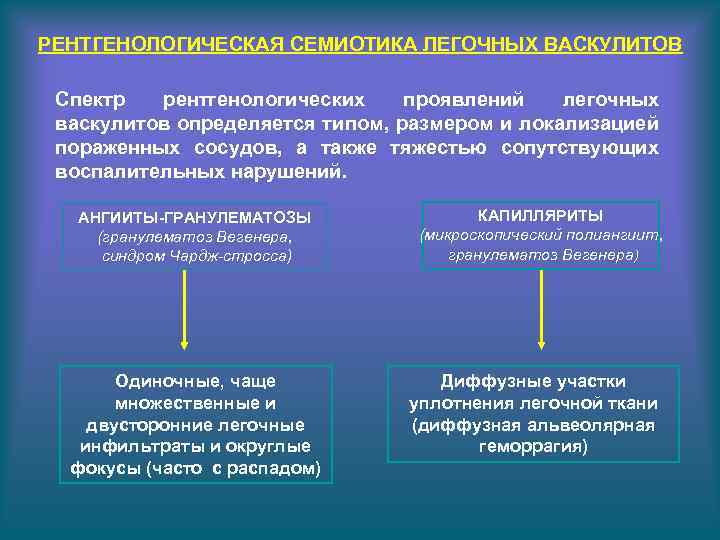 РЕНТГЕНОЛОГИЧЕСКАЯ СЕМИОТИКА ЛЕГОЧНЫХ ВАСКУЛИТОВ Спектр рентгенологических проявлений легочных васкулитов определяется типом, размером и локализацией пораженных сосудов, а также тяжестью сопутствующих воспалительных нарушений. АНГИИТЫ-ГРАНУЛЕМАТОЗЫ (гранулематоз Вегенера, синдром Чардж-стросса) Одиночные, чаще множественные и двусторонние легочные инфильтраты и округлые фокусы (часто с распадом) КАПИЛЛЯРИТЫ (микроскопический полиангиит, гранулематоз Вегенера) Диффузные участки уплотнения легочной ткани (диффузная альвеолярная геморрагия)
РЕНТГЕНОЛОГИЧЕСКАЯ СЕМИОТИКА ЛЕГОЧНЫХ ВАСКУЛИТОВ Спектр рентгенологических проявлений легочных васкулитов определяется типом, размером и локализацией пораженных сосудов, а также тяжестью сопутствующих воспалительных нарушений. АНГИИТЫ-ГРАНУЛЕМАТОЗЫ (гранулематоз Вегенера, синдром Чардж-стросса) Одиночные, чаще множественные и двусторонние легочные инфильтраты и округлые фокусы (часто с распадом) КАПИЛЛЯРИТЫ (микроскопический полиангиит, гранулематоз Вегенера) Диффузные участки уплотнения легочной ткани (диффузная альвеолярная геморрагия)
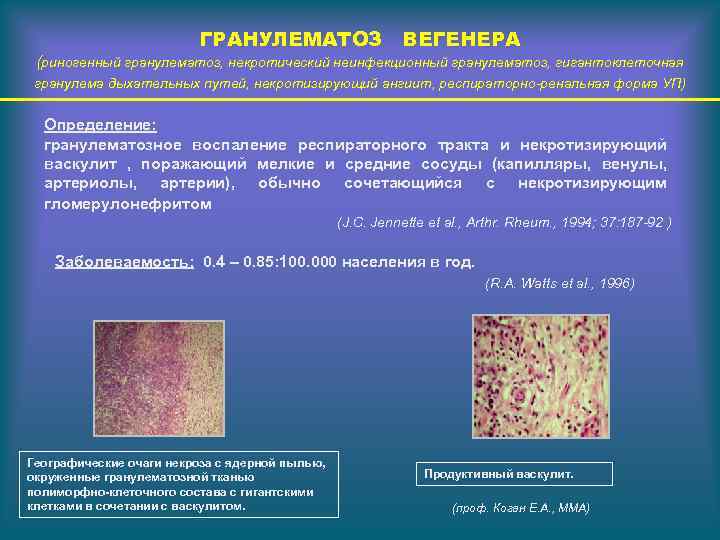 ГРАНУЛЕМАТОЗ ВЕГЕНЕРА (риногенный гранулематоз, некротический неинфекционный гранулематоз, гигантоклеточная гранулема дыхательных путей, некротизирующий ангиит, респираторно-ренальная форма УП) Определение: гранулематозное воспаление респираторного тракта и некротизирующий васкулит , поражающий мелкие и средние сосуды (капилляры, венулы, артериолы, артерии), обычно сочетающийся с некротизирующим гломерулонефритом (J. C. Jennette et al. , Arthr. Rheum. , 1994; 37: 187 -92 ) Заболеваемость: 0. 4 – 0. 85: 100. 000 населения в год. (R. A. Watts et al. , 1996) Географические очаги некроза с ядерной пылью, окруженные гранулематозной тканью полиморфно-клеточного состава с гигантскими клетками в сочетании с васкулитом. Продуктивный васкулит. (проф. Коган Е. А. , ММА)
ГРАНУЛЕМАТОЗ ВЕГЕНЕРА (риногенный гранулематоз, некротический неинфекционный гранулематоз, гигантоклеточная гранулема дыхательных путей, некротизирующий ангиит, респираторно-ренальная форма УП) Определение: гранулематозное воспаление респираторного тракта и некротизирующий васкулит , поражающий мелкие и средние сосуды (капилляры, венулы, артериолы, артерии), обычно сочетающийся с некротизирующим гломерулонефритом (J. C. Jennette et al. , Arthr. Rheum. , 1994; 37: 187 -92 ) Заболеваемость: 0. 4 – 0. 85: 100. 000 населения в год. (R. A. Watts et al. , 1996) Географические очаги некроза с ядерной пылью, окруженные гранулематозной тканью полиморфно-клеточного состава с гигантскими клетками в сочетании с васкулитом. Продуктивный васкулит. (проф. Коган Е. А. , ММА)
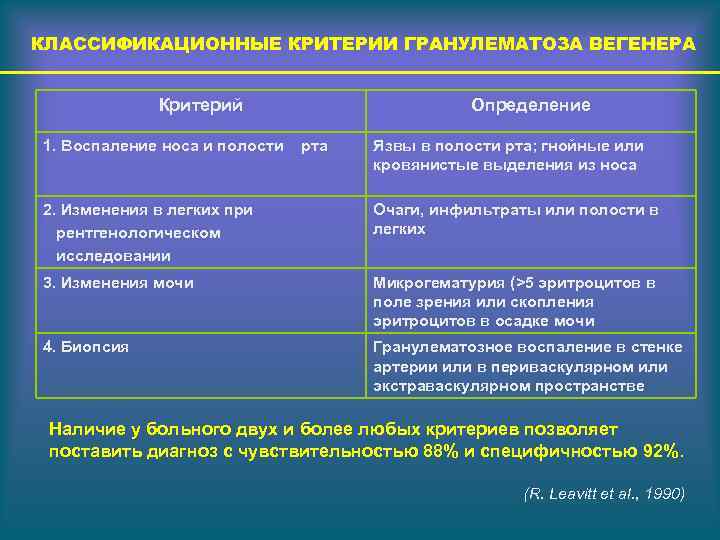 КЛАССИФИКАЦИОННЫЕ КРИТЕРИИ ГРАНУЛЕМАТОЗА ВЕГЕНЕРА Критерий 1. Воспаление носа и полости Определение рта Язвы в полости рта; гнойные или кровянистые выделения из носа 2. Изменения в легких при рентгенологическом исследовании Очаги, инфильтраты или полости в легких 3. Изменения мочи Микрогематурия (>5 эритроцитов в поле зрения или скопления эритроцитов в осадке мочи 4. Биопсия Гранулематозное воспаление в стенке артерии или в периваскулярном или экстраваскулярном пространстве Наличие у больного двух и более любых критериев позволяет поставить диагноз с чувствительностью 88% и специфичностью 92%. (R. Leavitt et al. , 1990)
КЛАССИФИКАЦИОННЫЕ КРИТЕРИИ ГРАНУЛЕМАТОЗА ВЕГЕНЕРА Критерий 1. Воспаление носа и полости Определение рта Язвы в полости рта; гнойные или кровянистые выделения из носа 2. Изменения в легких при рентгенологическом исследовании Очаги, инфильтраты или полости в легких 3. Изменения мочи Микрогематурия (>5 эритроцитов в поле зрения или скопления эритроцитов в осадке мочи 4. Биопсия Гранулематозное воспаление в стенке артерии или в периваскулярном или экстраваскулярном пространстве Наличие у больного двух и более любых критериев позволяет поставить диагноз с чувствительностью 88% и специфичностью 92%. (R. Leavitt et al. , 1990)
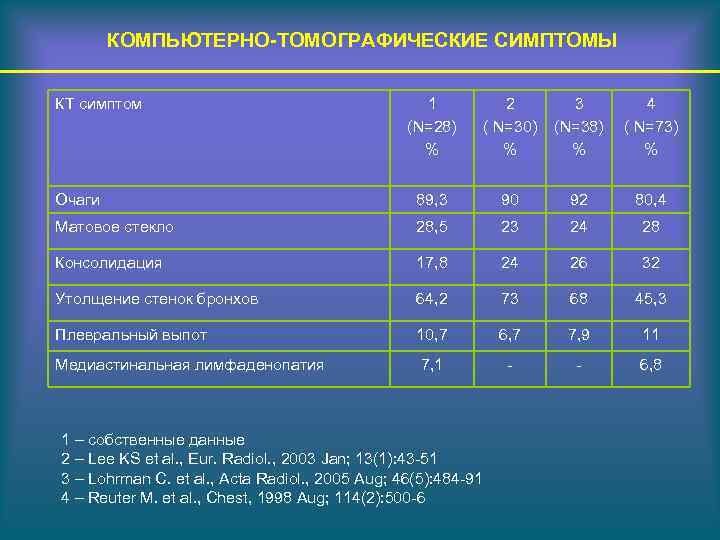 КОМПЬЮТЕРНО-ТОМОГРАФИЧЕСКИЕ СИМПТОМЫ КТ симптом 1 (N=28) % 2 ( N=30) % 3 (N=38) % 4 ( N=73) % Очаги 89, 3 90 92 80, 4 Матовое стекло 28, 5 23 24 28 Консолидация 17, 8 24 26 32 Утолщение стенок бронхов 64, 2 73 68 45, 3 Плевральный выпот 10, 7 6, 7 7, 9 11 Медиастинальная лимфаденопатия 7, 1 - - 6, 8 1 – собственные данные 2 – Lee KS et al. , Eur. Radiol. , 2003 Jan; 13(1): 43 -51 3 – Lohrman C. et al. , Acta Radiol. , 2005 Aug; 46(5): 484 -91 4 – Reuter M. et al. , Chest, 1998 Aug; 114(2): 500 -6
КОМПЬЮТЕРНО-ТОМОГРАФИЧЕСКИЕ СИМПТОМЫ КТ симптом 1 (N=28) % 2 ( N=30) % 3 (N=38) % 4 ( N=73) % Очаги 89, 3 90 92 80, 4 Матовое стекло 28, 5 23 24 28 Консолидация 17, 8 24 26 32 Утолщение стенок бронхов 64, 2 73 68 45, 3 Плевральный выпот 10, 7 6, 7 7, 9 11 Медиастинальная лимфаденопатия 7, 1 - - 6, 8 1 – собственные данные 2 – Lee KS et al. , Eur. Radiol. , 2003 Jan; 13(1): 43 -51 3 – Lohrman C. et al. , Acta Radiol. , 2005 Aug; 46(5): 484 -91 4 – Reuter M. et al. , Chest, 1998 Aug; 114(2): 500 -6
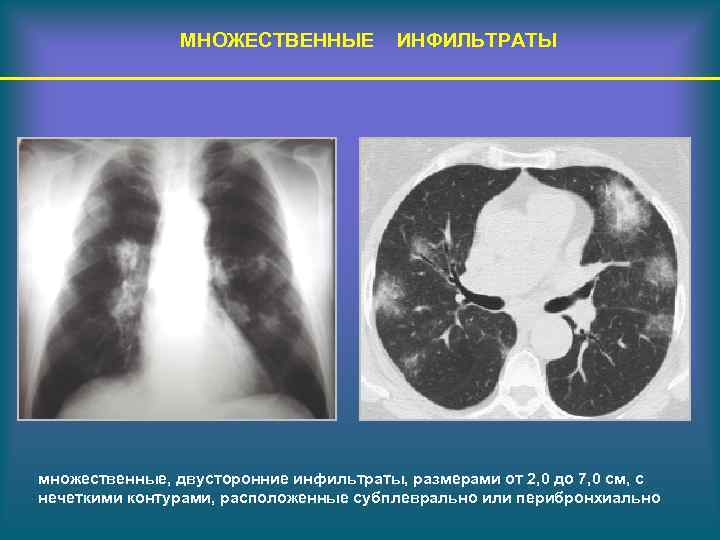 МНОЖЕСТВЕННЫЕ ИНФИЛЬТРАТЫ множественные, двусторонние инфильтраты, размерами от 2, 0 до 7, 0 см, с нечеткими контурами, расположенные субплеврально или перибронхиально
МНОЖЕСТВЕННЫЕ ИНФИЛЬТРАТЫ множественные, двусторонние инфильтраты, размерами от 2, 0 до 7, 0 см, с нечеткими контурами, расположенные субплеврально или перибронхиально
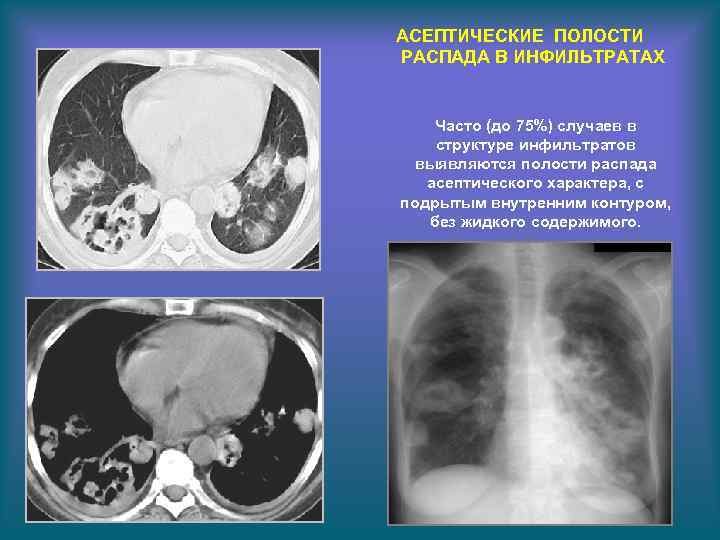 АСЕПТИЧЕСКИЕ ПОЛОСТИ РАСПАДА В ИНФИЛЬТРАТАХ Часто (до 75%) случаев в структуре инфильтратов выявляются полости распада асептического характера, с подрытым внутренним контуром, без жидкого содержимого.
АСЕПТИЧЕСКИЕ ПОЛОСТИ РАСПАДА В ИНФИЛЬТРАТАХ Часто (до 75%) случаев в структуре инфильтратов выявляются полости распада асептического характера, с подрытым внутренним контуром, без жидкого содержимого.
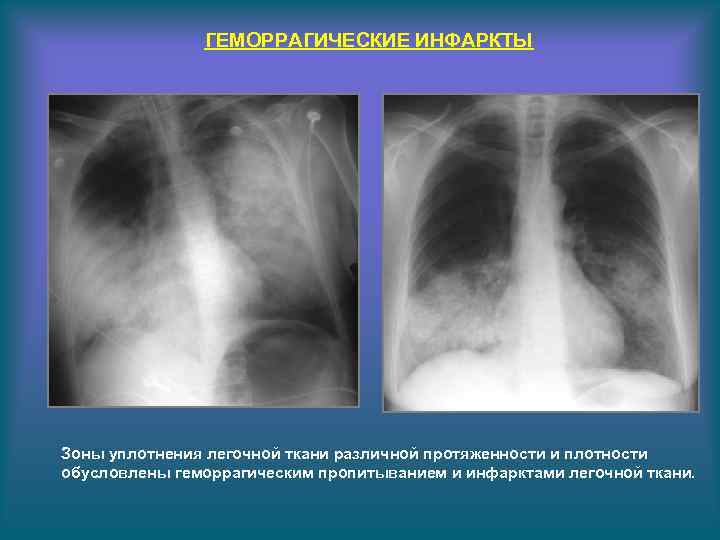 ГЕМОРРАГИЧЕСКИЕ ИНФАРКТЫ Зоны уплотнения легочной ткани различной протяженности и плотности обусловлены геморрагическим пропитыванием и инфарктами легочной ткани.
ГЕМОРРАГИЧЕСКИЕ ИНФАРКТЫ Зоны уплотнения легочной ткани различной протяженности и плотности обусловлены геморрагическим пропитыванием и инфарктами легочной ткани.
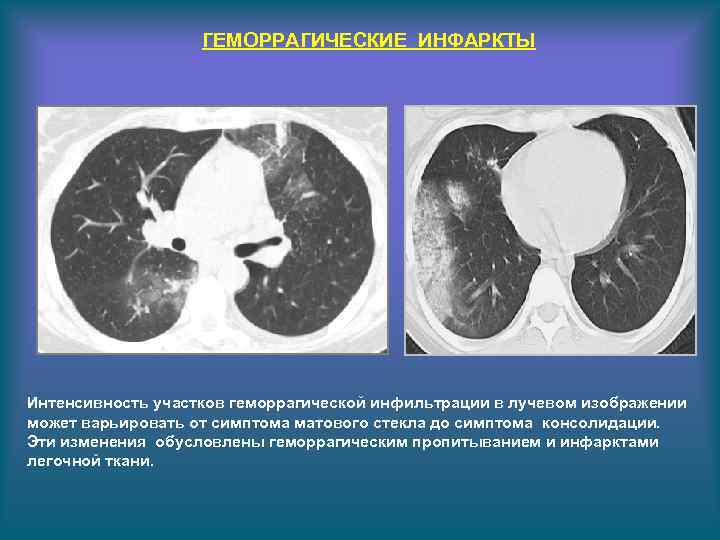 ГЕМОРРАГИЧЕСКИЕ ИНФАРКТЫ Интенсивность участков геморрагической инфильтрации в лучевом изображении может варьировать от симптома матового стекла до симптома консолидации. Эти изменения обусловлены геморрагическим пропитыванием и инфарктами легочной ткани.
ГЕМОРРАГИЧЕСКИЕ ИНФАРКТЫ Интенсивность участков геморрагической инфильтрации в лучевом изображении может варьировать от симптома матового стекла до симптома консолидации. Эти изменения обусловлены геморрагическим пропитыванием и инфарктами легочной ткани.
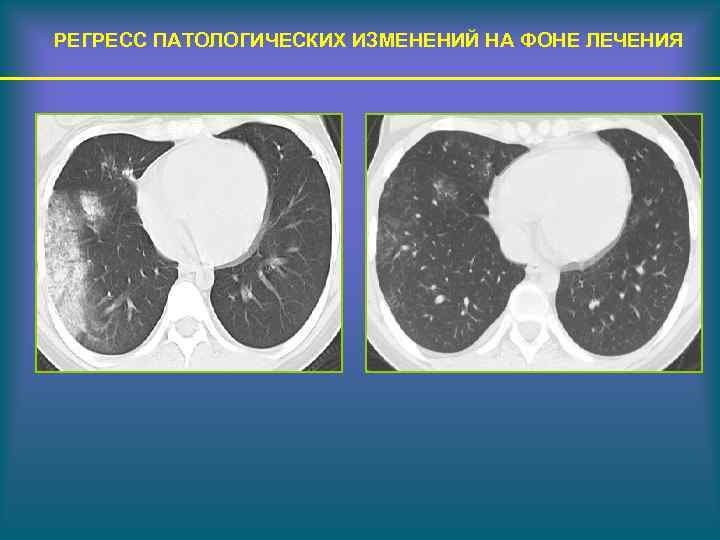 РЕГРЕСС ПАТОЛОГИЧЕСКИХ ИЗМЕНЕНИЙ НА ФОНЕ ЛЕЧЕНИЯ
РЕГРЕСС ПАТОЛОГИЧЕСКИХ ИЗМЕНЕНИЙ НА ФОНЕ ЛЕЧЕНИЯ
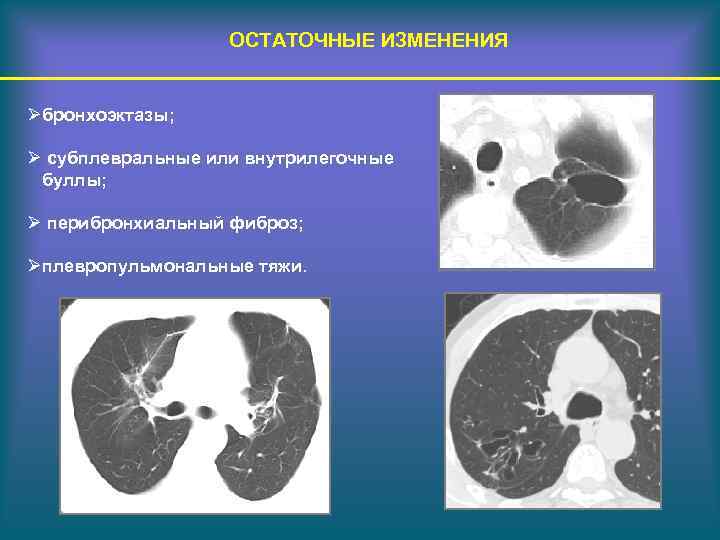 ОСТАТОЧНЫЕ ИЗМЕНЕНИЯ Øбронхоэктазы; Ø субплевральные или внутрилегочные буллы; Ø перибронхиальный фиброз; Øплевропульмональные тяжи.
ОСТАТОЧНЫЕ ИЗМЕНЕНИЯ Øбронхоэктазы; Ø субплевральные или внутрилегочные буллы; Ø перибронхиальный фиброз; Øплевропульмональные тяжи.
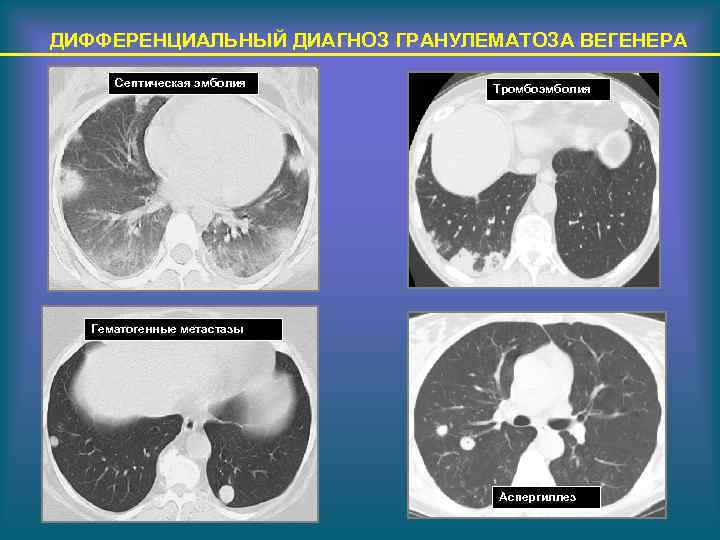 ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ГРАНУЛЕМАТОЗА ВЕГЕНЕРА Септическая эмболия Тромбоэмболия Гематогенные метастазы Аспергиллез
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ГРАНУЛЕМАТОЗА ВЕГЕНЕРА Септическая эмболия Тромбоэмболия Гематогенные метастазы Аспергиллез
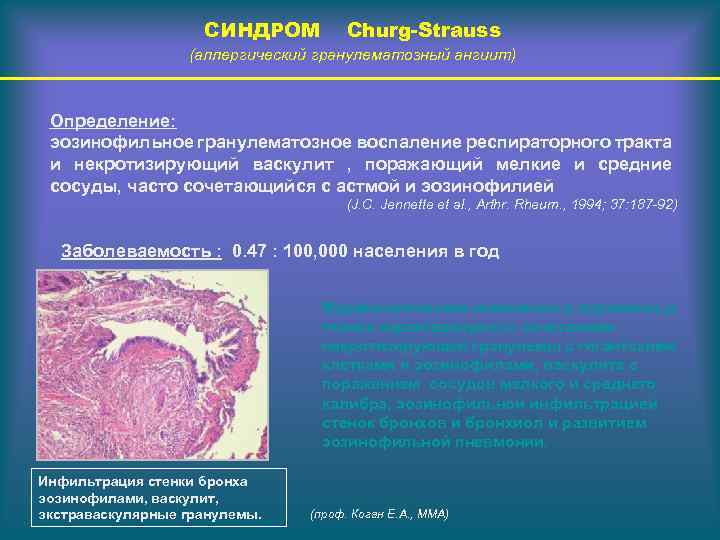 СИНДРОМ Churg-Strauss (аллергический гранулематозный ангиит) Определение: эозинофильное гранулематозное воспаление респираторного тракта и некротизирующий васкулит , поражающий мелкие и средние сосуды, часто сочетающийся с астмой и эозинофилией (J. C. Jennette et al. , Arthr. Rheum. , 1994; 37: 187 -92) Заболеваемость : 0. 47 : 100, 000 населения в год Морфологические изменения в пораженных тканях характеризуются сочетанием некротизирующей гранулемы с гигантскими клетками и эозинофилами, васкулита с поражением сосудов мелкого и среднего калибра, эозинофильной инфильтрацией стенок бронхов и бронхиол и развитием эозинофильной пневмонии. Инфильтрация стенки бронха эозинофилами, васкулит, экстраваскулярные гранулемы. (проф. Коган Е. А. , ММА)
СИНДРОМ Churg-Strauss (аллергический гранулематозный ангиит) Определение: эозинофильное гранулематозное воспаление респираторного тракта и некротизирующий васкулит , поражающий мелкие и средние сосуды, часто сочетающийся с астмой и эозинофилией (J. C. Jennette et al. , Arthr. Rheum. , 1994; 37: 187 -92) Заболеваемость : 0. 47 : 100, 000 населения в год Морфологические изменения в пораженных тканях характеризуются сочетанием некротизирующей гранулемы с гигантскими клетками и эозинофилами, васкулита с поражением сосудов мелкого и среднего калибра, эозинофильной инфильтрацией стенок бронхов и бронхиол и развитием эозинофильной пневмонии. Инфильтрация стенки бронха эозинофилами, васкулит, экстраваскулярные гранулемы. (проф. Коган Е. А. , ММА)
 КЛАССИФИКАЦИОННЫЕ КРИТЕРИИ СИНДРОМА Churg-Strauss Критерии Определение 1. Астма Затруднение дыхания или диффузные хрипы при выдохе 2. Эозинофилия лейкоцитов 3. Мононейропатия или полинейропатия Сезонная аллергия (аллергический ринит) или другие аллергические реакции (пищевая, контактная), за исключением лекарственной 4. Легочные инфильтраты Мигрирующие или транзиторные легочные инфильтраты, выявляемые при рентгенологическом исследовании 5. Синуситы Рентгенологические околоносовых пазух 6. Внесосудистые эозинофилы Скопления эозинофилов во внесосудистом пространстве (по данным биопсии) более 10% при подсчете изменения Наличие у больного четырех и более любых признаков позволяет поставить диагноз с чувствительностью 85% и специфичностью 99% (Masi A. et al. , 1990)
КЛАССИФИКАЦИОННЫЕ КРИТЕРИИ СИНДРОМА Churg-Strauss Критерии Определение 1. Астма Затруднение дыхания или диффузные хрипы при выдохе 2. Эозинофилия лейкоцитов 3. Мононейропатия или полинейропатия Сезонная аллергия (аллергический ринит) или другие аллергические реакции (пищевая, контактная), за исключением лекарственной 4. Легочные инфильтраты Мигрирующие или транзиторные легочные инфильтраты, выявляемые при рентгенологическом исследовании 5. Синуситы Рентгенологические околоносовых пазух 6. Внесосудистые эозинофилы Скопления эозинофилов во внесосудистом пространстве (по данным биопсии) более 10% при подсчете изменения Наличие у больного четырех и более любых признаков позволяет поставить диагноз с чувствительностью 85% и специфичностью 99% (Masi A. et al. , 1990)
 ФАЗЫ КЛИНИЧЕСКОГО ТЕЧЕНИЯ СИНДРОМА Churg-Strauss 1 ФАЗА Аллергический ринит, полиноз, полипы слизистой носа, синуситы, бронхиальная астма 2 ФАЗА Эозинофилия крови и тканей 3 ФАЗА Тяжелые приступы бронхиальной астмы, системный васкулит
ФАЗЫ КЛИНИЧЕСКОГО ТЕЧЕНИЯ СИНДРОМА Churg-Strauss 1 ФАЗА Аллергический ринит, полиноз, полипы слизистой носа, синуситы, бронхиальная астма 2 ФАЗА Эозинофилия крови и тканей 3 ФАЗА Тяжелые приступы бронхиальной астмы, системный васкулит
 КОМПЬЮТЕРНО-ТОМОГРАФИЧЕСКИЕ СИМПТОМЫ Частые Редкие Матовое стекло (59 -100%) Гиперинфляция Консолидация (56 -58%) Крупные очаги Центрилобулярные очаги (70 -89%) Утолщение междольковых перегородок Утолщение стенок бронхов (7080%) Лимфаденопатия Увеличение калибра периферических легочных сосудов (42 -56%) Плеврит, перикардит 1. – Katharina M. et al. , AJR: 184, March 2005, 720 -733. 2 – Silva CI et al. , J. Thorac Imaging, 2005 May; 20(2): 74 -80 3 – Choi YH et al. , Chest, 2000 Jan; 117(1): 117 -24
КОМПЬЮТЕРНО-ТОМОГРАФИЧЕСКИЕ СИМПТОМЫ Частые Редкие Матовое стекло (59 -100%) Гиперинфляция Консолидация (56 -58%) Крупные очаги Центрилобулярные очаги (70 -89%) Утолщение междольковых перегородок Утолщение стенок бронхов (7080%) Лимфаденопатия Увеличение калибра периферических легочных сосудов (42 -56%) Плеврит, перикардит 1. – Katharina M. et al. , AJR: 184, March 2005, 720 -733. 2 – Silva CI et al. , J. Thorac Imaging, 2005 May; 20(2): 74 -80 3 – Choi YH et al. , Chest, 2000 Jan; 117(1): 117 -24
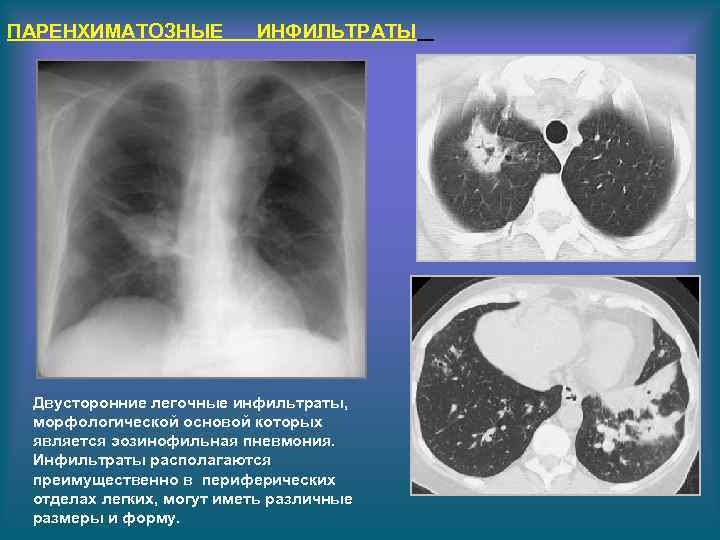 ПАРЕНХИМАТОЗНЫЕ ИНФИЛЬТРАТЫ Двусторонние легочные инфильтраты, морфологической основой которых является эозинофильная пневмония. Инфильтраты располагаются преимущественно в периферических отделах легких, могут иметь различные размеры и форму.
ПАРЕНХИМАТОЗНЫЕ ИНФИЛЬТРАТЫ Двусторонние легочные инфильтраты, морфологической основой которых является эозинофильная пневмония. Инфильтраты располагаются преимущественно в периферических отделах легких, могут иметь различные размеры и форму.
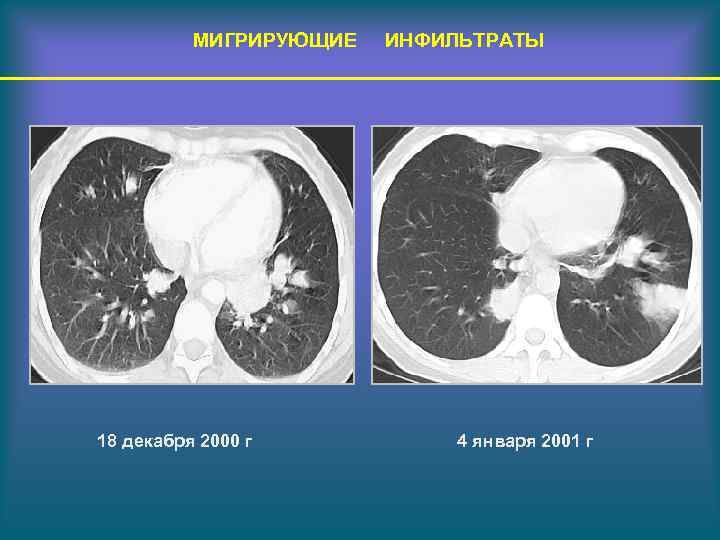 МИГРИРУЮЩИЕ 18 декабря 2000 г ИНФИЛЬТРАТЫ 4 января 2001 г
МИГРИРУЮЩИЕ 18 декабря 2000 г ИНФИЛЬТРАТЫ 4 января 2001 г
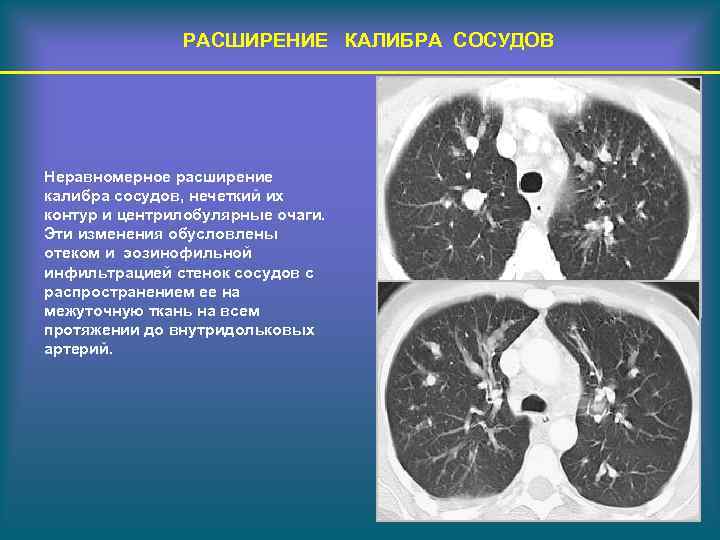 РАСШИРЕНИЕ КАЛИБРА СОСУДОВ Неравномерное расширение калибра сосудов, нечеткий их контур и центрилобулярные очаги. Эти изменения обусловлены отеком и эозинофильной инфильтрацией стенок сосудов с распространением ее на межуточную ткань на всем протяжении до внутридольковых артерий.
РАСШИРЕНИЕ КАЛИБРА СОСУДОВ Неравномерное расширение калибра сосудов, нечеткий их контур и центрилобулярные очаги. Эти изменения обусловлены отеком и эозинофильной инфильтрацией стенок сосудов с распространением ее на межуточную ткань на всем протяжении до внутридольковых артерий.
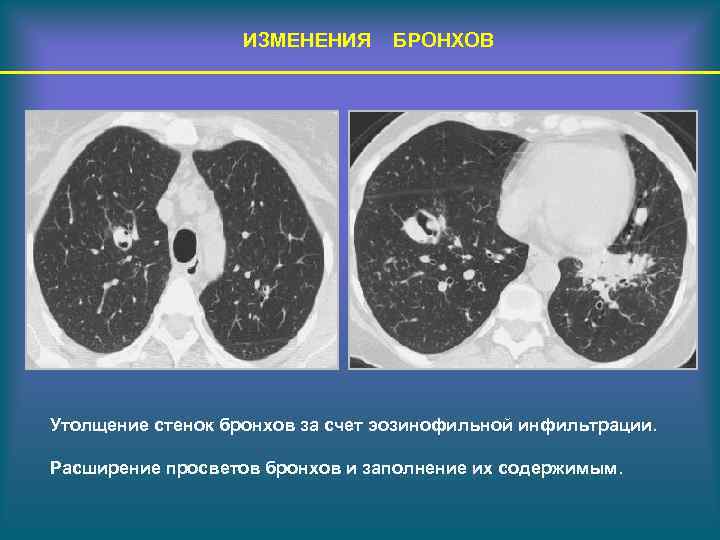 ИЗМЕНЕНИЯ БРОНХОВ Утолщение стенок бронхов за счет эозинофильной инфильтрации. Расширение просветов бронхов и заполнение их содержимым.
ИЗМЕНЕНИЯ БРОНХОВ Утолщение стенок бронхов за счет эозинофильной инфильтрации. Расширение просветов бронхов и заполнение их содержимым.
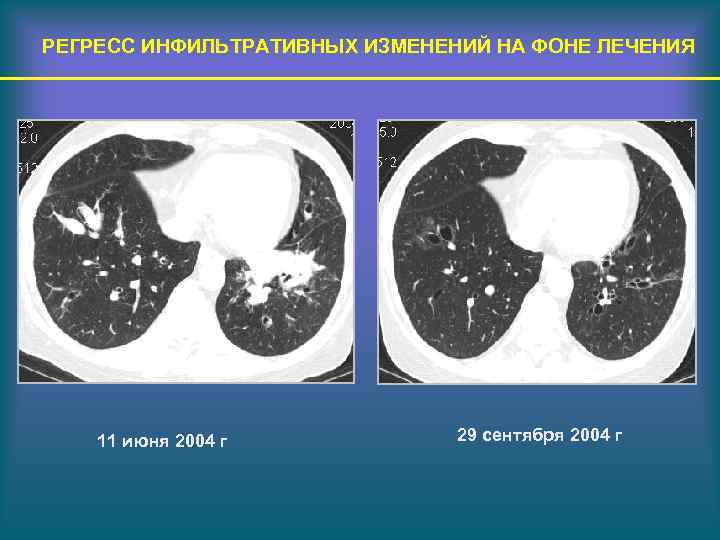 РЕГРЕСС ИНФИЛЬТРАТИВНЫХ ИЗМЕНЕНИЙ НА ФОНЕ ЛЕЧЕНИЯ 11 июня 2004 г 29 сентября 2004 г
РЕГРЕСС ИНФИЛЬТРАТИВНЫХ ИЗМЕНЕНИЙ НА ФОНЕ ЛЕЧЕНИЯ 11 июня 2004 г 29 сентября 2004 г
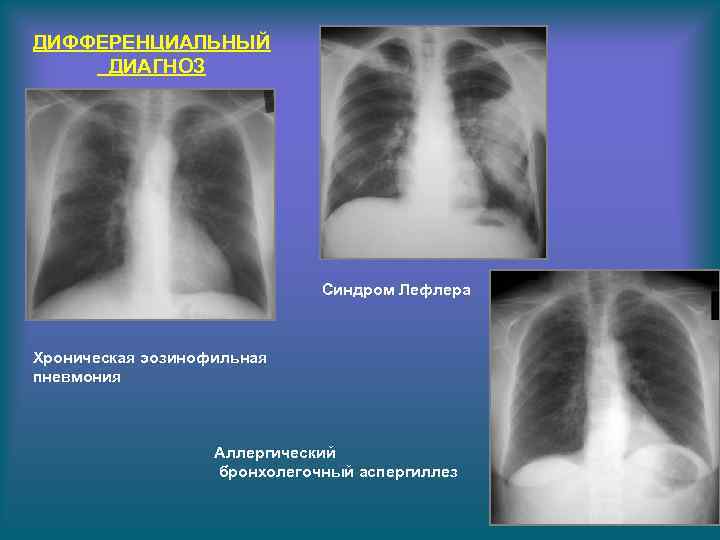 ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ Синдром Лефлера Хроническая эозинофильная пневмония Аллергический бронхолегочный аспергиллез
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ Синдром Лефлера Хроническая эозинофильная пневмония Аллергический бронхолегочный аспергиллез
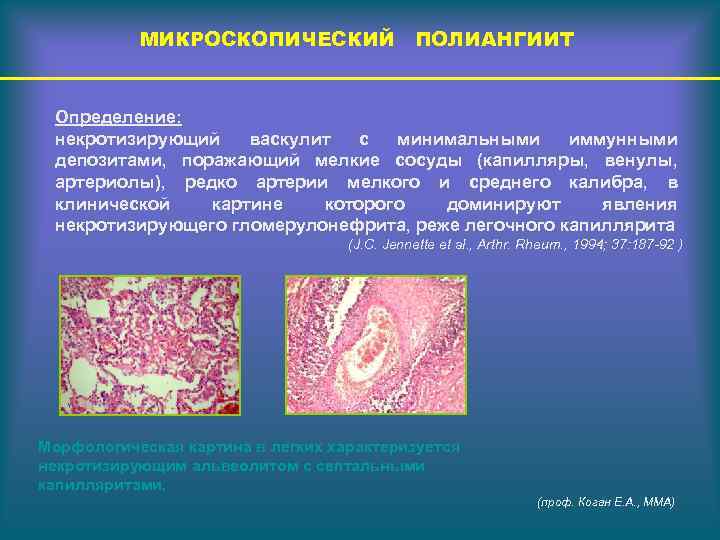 МИКРОСКОПИЧЕСКИЙ ПОЛИАНГИИТ Определение: некротизирующий васкулит с минимальными иммунными депозитами, поражающий мелкие сосуды (капилляры, венулы, артериолы), редко артерии мелкого и среднего калибра, в клинической картине которого доминируют явления некротизирующего гломерулонефрита, реже легочного капиллярита (J. C. Jennette et al. , Arthr. Rheum. , 1994; 37: 187 -92 ) Морфологическая картина в легких характеризуется некротизирующим альвеолитом с септальными капилляритами. (проф. Коган Е. А. , ММА)
МИКРОСКОПИЧЕСКИЙ ПОЛИАНГИИТ Определение: некротизирующий васкулит с минимальными иммунными депозитами, поражающий мелкие сосуды (капилляры, венулы, артериолы), редко артерии мелкого и среднего калибра, в клинической картине которого доминируют явления некротизирующего гломерулонефрита, реже легочного капиллярита (J. C. Jennette et al. , Arthr. Rheum. , 1994; 37: 187 -92 ) Морфологическая картина в легких характеризуется некротизирующим альвеолитом с септальными капилляритами. (проф. Коган Е. А. , ММА)
 КЛИНИЧЕСКИЕ ПРИЗНАКИ МИКРОСКОПИЧЕСКОГО ПОЛИАНГИИТА Клинические симптомы Частота (%) Прогрессирующий гломерулонефрит 100 Легочные (кровотечение, кровохарканье) 10 -30 Общие (лихорадка, снижение веса, артралгии/миалгии) 70 -80 Кожные (пурпура, подкожные узелки) 50 -65 Неврологические (полинейропатия) 15 -50 Гастроэнтерологические (боли, желудочно-кишечные кровотечения, перфорация, инфаркт) 30 -45 Глазные (конъюнктивит, увеит) 0 -30 Кардиологические 10 -20 Поражение верхних дыхательных путей 0 -15
КЛИНИЧЕСКИЕ ПРИЗНАКИ МИКРОСКОПИЧЕСКОГО ПОЛИАНГИИТА Клинические симптомы Частота (%) Прогрессирующий гломерулонефрит 100 Легочные (кровотечение, кровохарканье) 10 -30 Общие (лихорадка, снижение веса, артралгии/миалгии) 70 -80 Кожные (пурпура, подкожные узелки) 50 -65 Неврологические (полинейропатия) 15 -50 Гастроэнтерологические (боли, желудочно-кишечные кровотечения, перфорация, инфаркт) 30 -45 Глазные (конъюнктивит, увеит) 0 -30 Кардиологические 10 -20 Поражение верхних дыхательных путей 0 -15
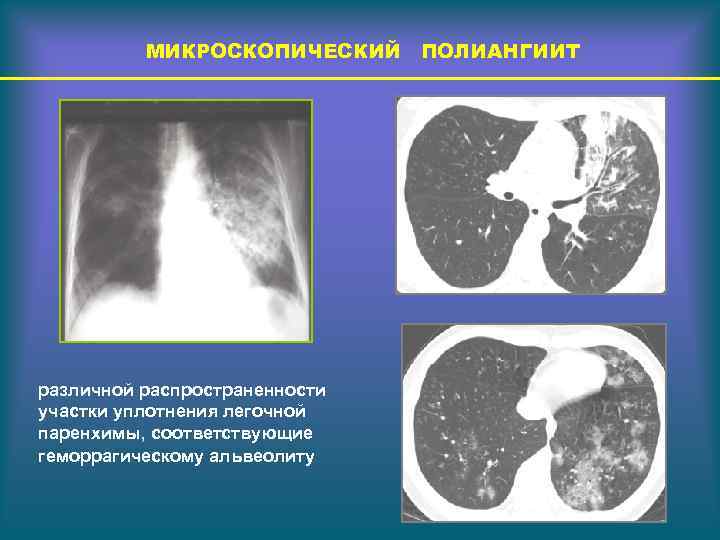 МИКРОСКОПИЧЕСКИЙ ПОЛИАНГИИТ различной распространенности участки уплотнения легочной паренхимы, соответствующие геморрагическому альвеолиту
МИКРОСКОПИЧЕСКИЙ ПОЛИАНГИИТ различной распространенности участки уплотнения легочной паренхимы, соответствующие геморрагическому альвеолиту
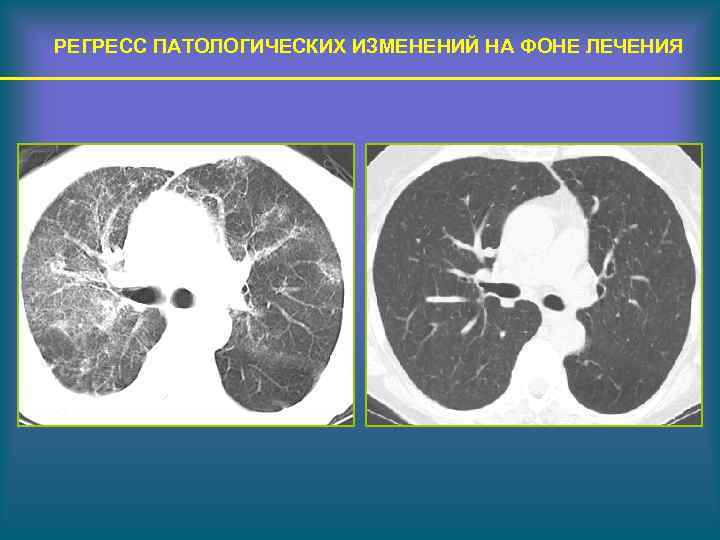 РЕГРЕСС ПАТОЛОГИЧЕСКИХ ИЗМЕНЕНИЙ НА ФОНЕ ЛЕЧЕНИЯ
РЕГРЕСС ПАТОЛОГИЧЕСКИХ ИЗМЕНЕНИЙ НА ФОНЕ ЛЕЧЕНИЯ
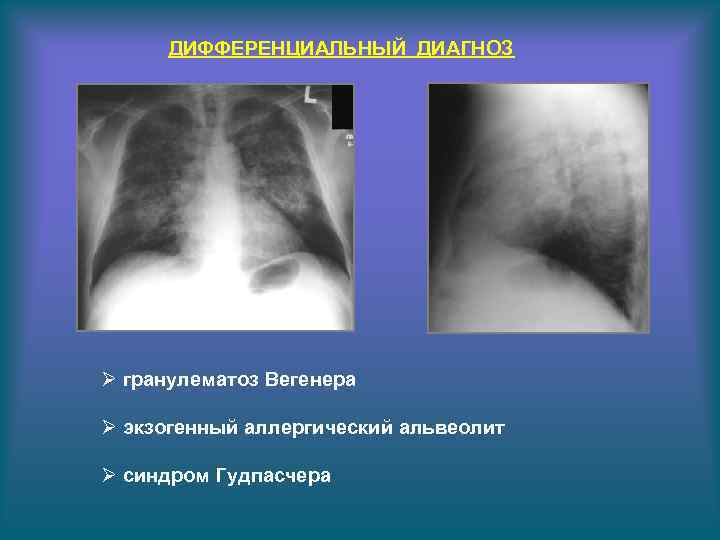 ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ Ø гранулематоз Вегенера Ø экзогенный аллергический альвеолит Ø синдром Гудпасчера
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ Ø гранулематоз Вегенера Ø экзогенный аллергический альвеолит Ø синдром Гудпасчера
 ЗАКЛЮЧЕНИЕ Лучевые методы (рентгенография, КТ) необходимы для выявления, установления распространенности и активности легочных васкулитов, дифференциальной диагностики с другими заболеваниями. Рентгенологические симптомы легочных васкулитов неспецифичны и должны быть интерпретированы только вместе с клиническими данными. Несмотря на разнообразие рентгенологических проявлений легочных васкулитов, наиболее общими признаками ангиитов-гранулематозов являются легочные инфильтраты и очаги часто с распадом, а капилляритов – диффузные участки уплотнения легочной ткани.
ЗАКЛЮЧЕНИЕ Лучевые методы (рентгенография, КТ) необходимы для выявления, установления распространенности и активности легочных васкулитов, дифференциальной диагностики с другими заболеваниями. Рентгенологические симптомы легочных васкулитов неспецифичны и должны быть интерпретированы только вместе с клиническими данными. Несмотря на разнообразие рентгенологических проявлений легочных васкулитов, наиболее общими признаками ангиитов-гранулематозов являются легочные инфильтраты и очаги часто с распадом, а капилляритов – диффузные участки уплотнения легочной ткани.
 КРИТЕРИИ ДИАГНОСТИКИ САРКОИДОЗА 1. КЛИНИЧЕСКАЯ КАРТИНА 2. РЕНТГЕНОЛОГИЧЕСКИЕ ПРИЗНАКИ 3. МОРФОЛОГИЧЕСКОЕ ПОДТВЕРЖДЕНИЕ Statement on sarcoidosis. Sarcoidosis, Vasculitis and Diffuse Lung Diseases, 1999. – Vol. 16. -P. 149 -173.
КРИТЕРИИ ДИАГНОСТИКИ САРКОИДОЗА 1. КЛИНИЧЕСКАЯ КАРТИНА 2. РЕНТГЕНОЛОГИЧЕСКИЕ ПРИЗНАКИ 3. МОРФОЛОГИЧЕСКОЕ ПОДТВЕРЖДЕНИЕ Statement on sarcoidosis. Sarcoidosis, Vasculitis and Diffuse Lung Diseases, 1999. – Vol. 16. -P. 149 -173.
 ЗАДАЧИ ЛУЧЕВОЙ ДИАГНОСТИКИ ПРИ САРКОИДОЗЕ - ВЫЯВЛЕНИЕ - ОПРЕДЕЛЕНИЕ ФОРМЫ, СТАДИИ И РАСПРОСТРАНЕННОСТИ ПРОЦЕССА - ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА - КОНТРОЛЬ ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ - ДИНАМИЧЕСКОЕ НАБЛЮДЕНИЕ
ЗАДАЧИ ЛУЧЕВОЙ ДИАГНОСТИКИ ПРИ САРКОИДОЗЕ - ВЫЯВЛЕНИЕ - ОПРЕДЕЛЕНИЕ ФОРМЫ, СТАДИИ И РАСПРОСТРАНЕННОСТИ ПРОЦЕССА - ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА - КОНТРОЛЬ ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ - ДИНАМИЧЕСКОЕ НАБЛЮДЕНИЕ
 МЕТОДЫ ЛУЧЕВОЙ ДИАГНОСТИКИ САРКОИДОЗА - РЕНТГЕНОЛОГИЧЕСКИЙ (рентгенография, линейная томография, компьютерная томография) - РАДИОНУКЛИДНЫЙ (сцинтиграфия с цитратом GA – 67 , перфузионная сцинтиграфия с ММА Тс-99 m) - УЛЬТРАЗВУКОВОЙ (эндоскопическое УЗИ с тонкоигольной чрезпищеводной биопсией лимфоузлов средостения)
МЕТОДЫ ЛУЧЕВОЙ ДИАГНОСТИКИ САРКОИДОЗА - РЕНТГЕНОЛОГИЧЕСКИЙ (рентгенография, линейная томография, компьютерная томография) - РАДИОНУКЛИДНЫЙ (сцинтиграфия с цитратом GA – 67 , перфузионная сцинтиграфия с ММА Тс-99 m) - УЛЬТРАЗВУКОВОЙ (эндоскопическое УЗИ с тонкоигольной чрезпищеводной биопсией лимфоузлов средостения)
 РЕНТГЕНОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ САРКОИДОЗА ОРГАНОВ ДЫХАНИЯ 0 стадия – нормальная рентгенограмма 1 стадия – двусторонняя лимфаденопатия корней легких и средостения. Паренхима легких не изменена. 2 стадия – двусторонняя лимфаденопатия корней легких средостения. Патологические изменения легочной паренхимы. 3 стадия – патология легочной паренхимы без увеличения внутригрудных лимфатических узлов. 4 стадия – легочный фиброз Statement of sarcoidosis. Sarcoidosis, Vasculitis and Diffuse Lung Diseases, 1999. – Vol. 16. -P. 149 -173.
РЕНТГЕНОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ САРКОИДОЗА ОРГАНОВ ДЫХАНИЯ 0 стадия – нормальная рентгенограмма 1 стадия – двусторонняя лимфаденопатия корней легких и средостения. Паренхима легких не изменена. 2 стадия – двусторонняя лимфаденопатия корней легких средостения. Патологические изменения легочной паренхимы. 3 стадия – патология легочной паренхимы без увеличения внутригрудных лимфатических узлов. 4 стадия – легочный фиброз Statement of sarcoidosis. Sarcoidosis, Vasculitis and Diffuse Lung Diseases, 1999. – Vol. 16. -P. 149 -173.
 ДИАГНОСТИКА САРКОИДОЗА НА ОСНОВАНИИ КЛИНИКО-РЕНТГЕНОЛОГИЧЕСКОГО ОБСЛЕДОВАНИЯ САРКОИДОЗ ВГЛУ 52 % САРКОИДОЗ ВГЛУ И ЛЕГКИХ 32, 3 % САРКОИДОЗ ЛЕГКИХ 20, 9 % Борисов С. Е. , 1995.
ДИАГНОСТИКА САРКОИДОЗА НА ОСНОВАНИИ КЛИНИКО-РЕНТГЕНОЛОГИЧЕСКОГО ОБСЛЕДОВАНИЯ САРКОИДОЗ ВГЛУ 52 % САРКОИДОЗ ВГЛУ И ЛЕГКИХ 32, 3 % САРКОИДОЗ ЛЕГКИХ 20, 9 % Борисов С. Е. , 1995.
 ПОКАЗАНИЯ К КТ- ИССЛЕДОВАНИЮ ПРИ САРКОИДОЗЕ ОРГАНОВ ДЫХАНИЯ Øопределение саркоидных изменений у больных с клиникой, предполагающей саркоидоз и нормальной или неясной рентгенологической картиной; Øвыявление саркоидоза легких и ВГЛУ у больных с нормальной рентгенологической картиной при внелегочной локализации саркоидоза; Øуточнение формы, фазы и распространенности процесса; Øдифференциальная диагностика при отвергнутом диагнозе саркоидоза; Ø динамическое наблюдение для оценки активности процесса и эффективности лечения; Ø применение метода в проведении биопсии.
ПОКАЗАНИЯ К КТ- ИССЛЕДОВАНИЮ ПРИ САРКОИДОЗЕ ОРГАНОВ ДЫХАНИЯ Øопределение саркоидных изменений у больных с клиникой, предполагающей саркоидоз и нормальной или неясной рентгенологической картиной; Øвыявление саркоидоза легких и ВГЛУ у больных с нормальной рентгенологической картиной при внелегочной локализации саркоидоза; Øуточнение формы, фазы и распространенности процесса; Øдифференциальная диагностика при отвергнутом диагнозе саркоидоза; Ø динамическое наблюдение для оценки активности процесса и эффективности лечения; Ø применение метода в проведении биопсии.
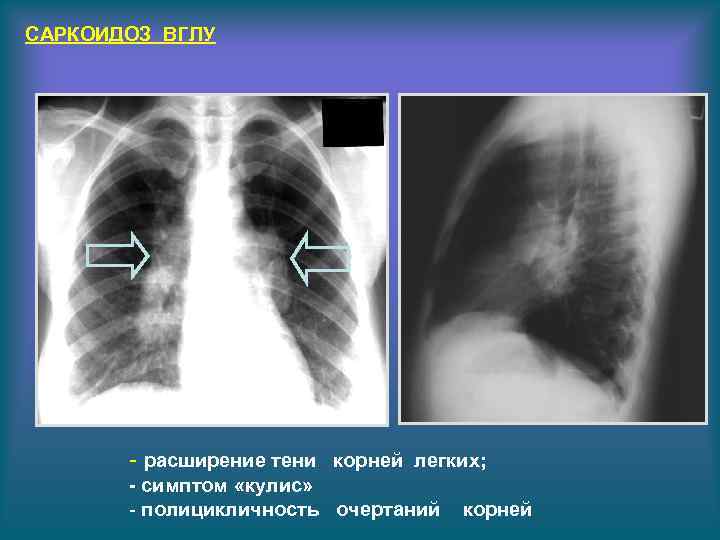 САРКОИДОЗ ВГЛУ - расширение тени корней легких; - симптом «кулис» - полицикличность очертаний корней
САРКОИДОЗ ВГЛУ - расширение тени корней легких; - симптом «кулис» - полицикличность очертаний корней
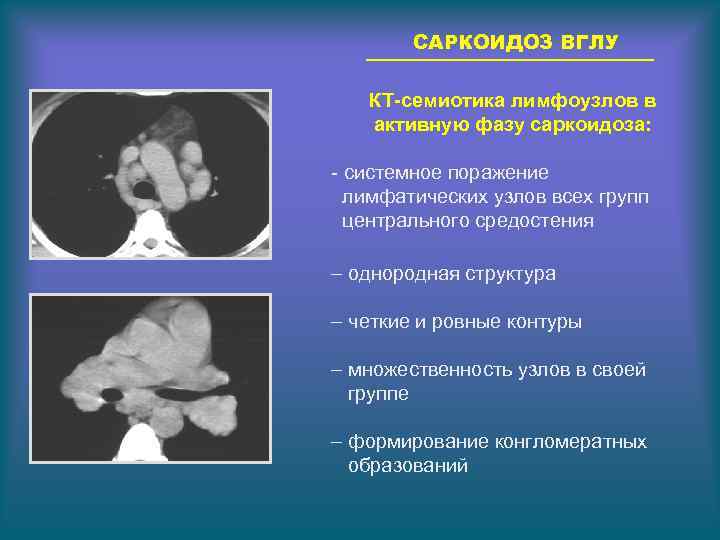 САРКОИДОЗ ВГЛУ КТ-семиотика лимфоузлов в активную фазу саркоидоза: - системное поражение лимфатических узлов всех групп центрального средостения – однородная структура – четкие и ровные контуры – множественность узлов в своей группе – формирование конгломератных образований
САРКОИДОЗ ВГЛУ КТ-семиотика лимфоузлов в активную фазу саркоидоза: - системное поражение лимфатических узлов всех групп центрального средостения – однородная структура – четкие и ровные контуры – множественность узлов в своей группе – формирование конгломератных образований
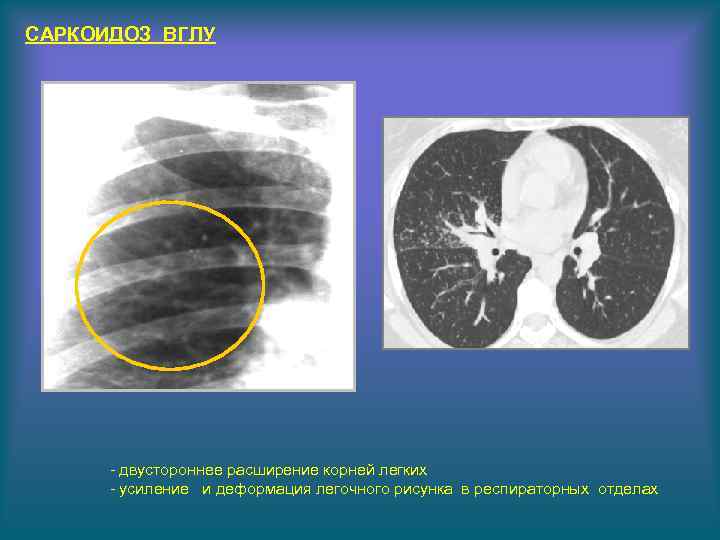 САРКОИДОЗ ВГЛУ - двустороннее расширение корней легких - усиление и деформация легочного рисунка в респираторных отделах
САРКОИДОЗ ВГЛУ - двустороннее расширение корней легких - усиление и деформация легочного рисунка в респираторных отделах
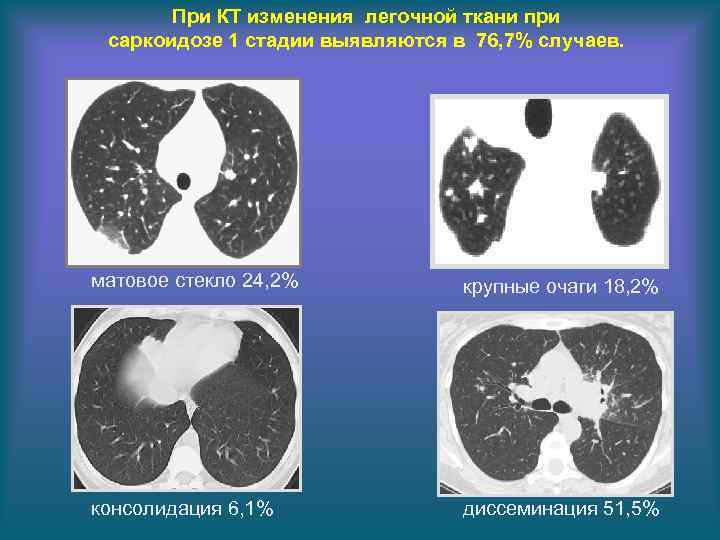 При КТ изменения легочной ткани при саркоидозе 1 стадии выявляются в 76, 7% случаев. матовое стекло 24, 2% крупные очаги 18, 2% консолидация 6, 1% диссеминация 51, 5%
При КТ изменения легочной ткани при саркоидозе 1 стадии выявляются в 76, 7% случаев. матовое стекло 24, 2% крупные очаги 18, 2% консолидация 6, 1% диссеминация 51, 5%
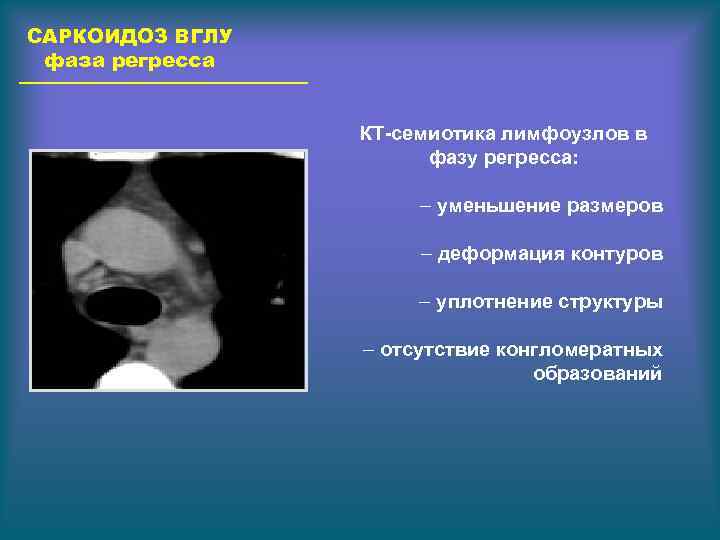 САРКОИДОЗ ВГЛУ фаза регресса КТ-семиотика лимфоузлов в фазу регресса: – уменьшение размеров – деформация контуров – уплотнение структуры – отсутствие конгломератных образований
САРКОИДОЗ ВГЛУ фаза регресса КТ-семиотика лимфоузлов в фазу регресса: – уменьшение размеров – деформация контуров – уплотнение структуры – отсутствие конгломератных образований
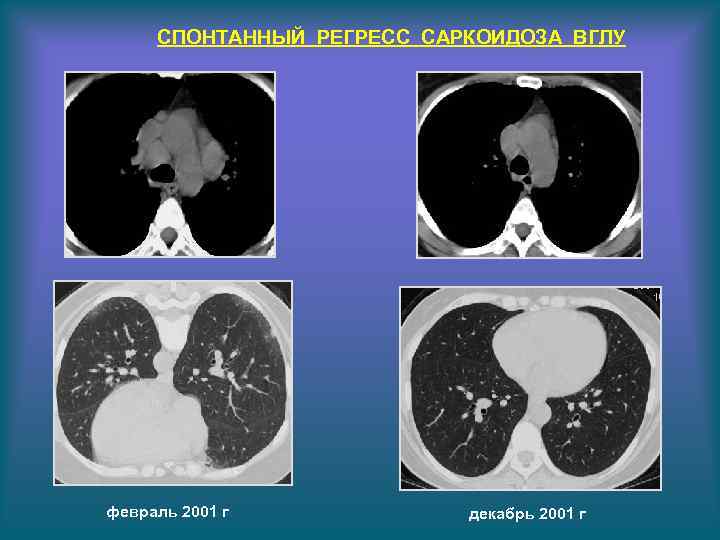 СПОНТАННЫЙ РЕГРЕСС САРКОИДОЗА ВГЛУ февраль 2001 г декабрь 2001 г
СПОНТАННЫЙ РЕГРЕСС САРКОИДОЗА ВГЛУ февраль 2001 г декабрь 2001 г
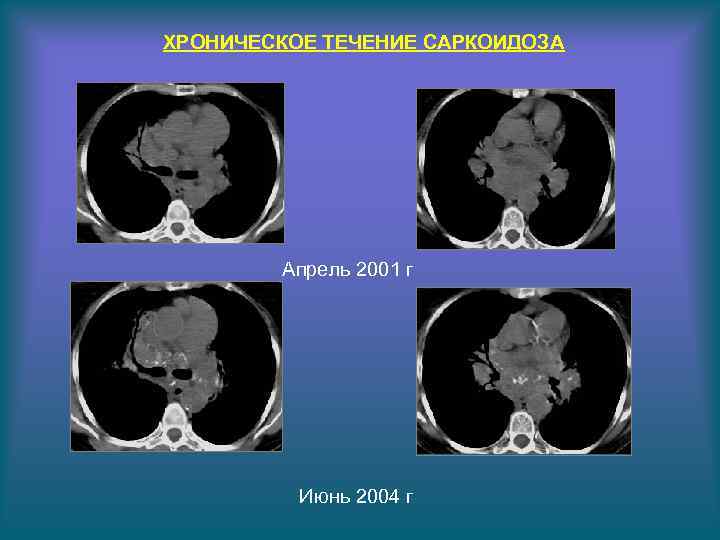 ХРОНИЧЕСКОЕ ТЕЧЕНИЕ САРКОИДОЗА Апрель 2001 г Июнь 2004 г
ХРОНИЧЕСКОЕ ТЕЧЕНИЕ САРКОИДОЗА Апрель 2001 г Июнь 2004 г
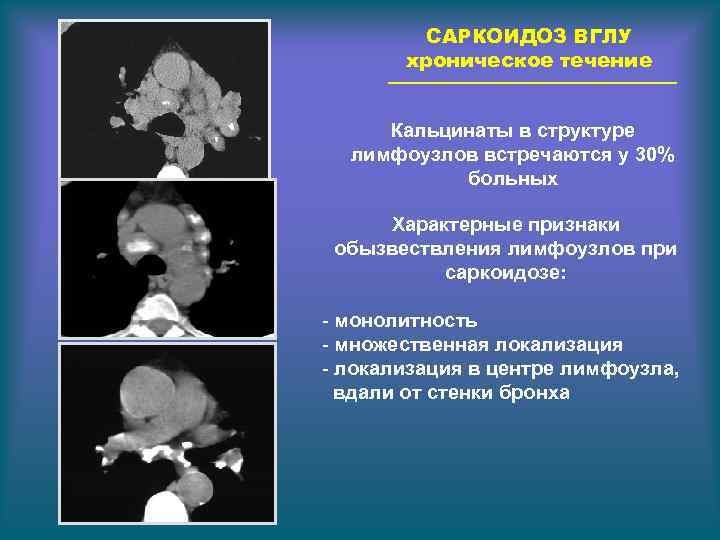 САРКОИДОЗ ВГЛУ хроническое течение Кальцинаты в структуре лимфоузлов встречаются у 30% больных Характерные признаки обызвествления лимфоузлов при саркоидозе: - монолитность - множественная локализация - локализация в центре лимфоузла, вдали от стенки бронха
САРКОИДОЗ ВГЛУ хроническое течение Кальцинаты в структуре лимфоузлов встречаются у 30% больных Характерные признаки обызвествления лимфоузлов при саркоидозе: - монолитность - множественная локализация - локализация в центре лимфоузла, вдали от стенки бронха
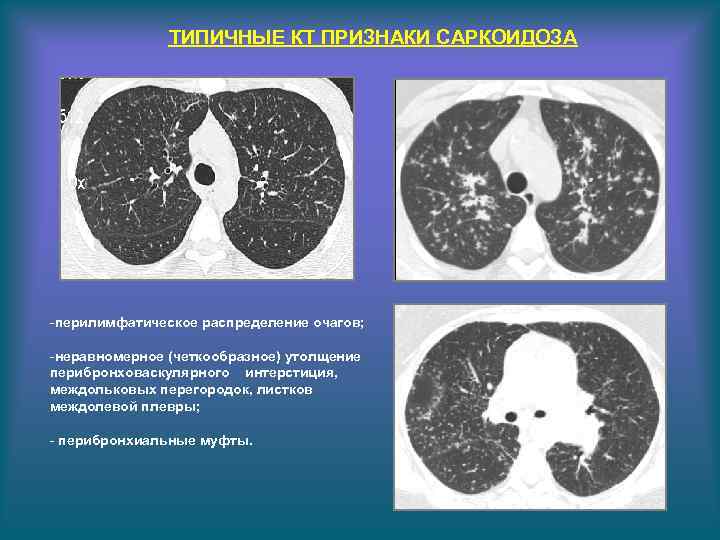 ТИПИЧНЫЕ КТ ПРИЗНАКИ САРКОИДОЗА -перилимфатическое распределение очагов; -неравномерное (четкообразное) утолщение перибронховаскулярного интерстиция, междольковых перегородок, листков междолевой плевры; - перибронхиальные муфты.
ТИПИЧНЫЕ КТ ПРИЗНАКИ САРКОИДОЗА -перилимфатическое распределение очагов; -неравномерное (четкообразное) утолщение перибронховаскулярного интерстиция, междольковых перегородок, листков междолевой плевры; - перибронхиальные муфты.
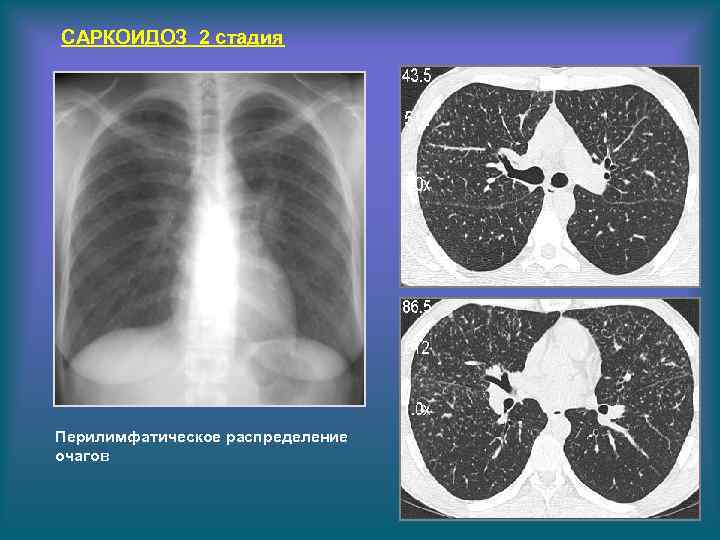 САРКОИДОЗ 2 стадия Перилимфатическое распределение очагов
САРКОИДОЗ 2 стадия Перилимфатическое распределение очагов
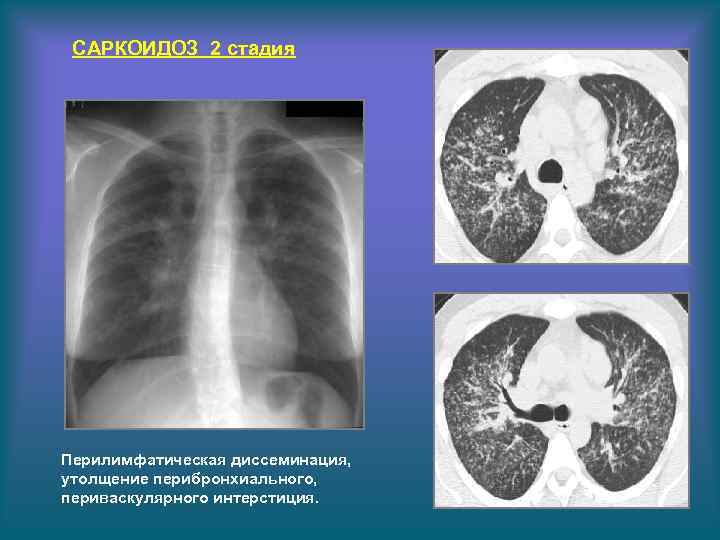 САРКОИДОЗ 2 стадия Перилимфатическая диссеминация, утолщение перибронхиального, периваскулярного интерстиция.
САРКОИДОЗ 2 стадия Перилимфатическая диссеминация, утолщение перибронхиального, периваскулярного интерстиция.
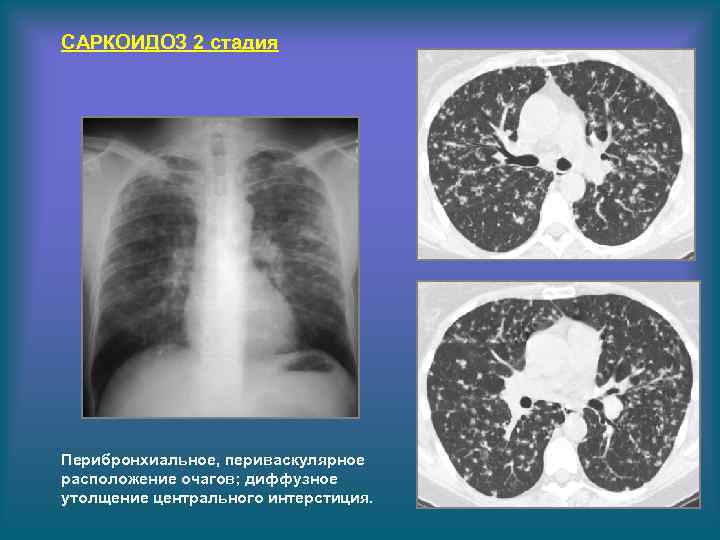 САРКОИДОЗ 2 стадия Перибронхиальное, периваскулярное расположение очагов; диффузное утолщение центрального интерстиция.
САРКОИДОЗ 2 стадия Перибронхиальное, периваскулярное расположение очагов; диффузное утолщение центрального интерстиция.
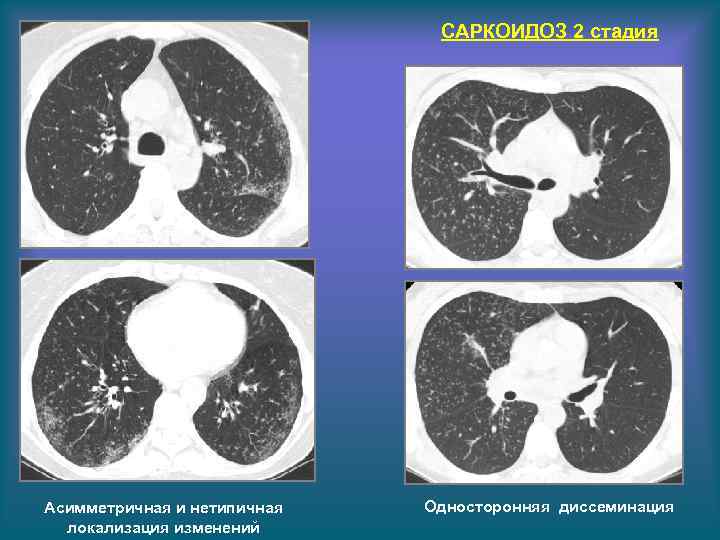 САРКОИДОЗ 2 стадия Асимметричная и нетипичная локализация изменений Односторонняя диссеминация
САРКОИДОЗ 2 стадия Асимметричная и нетипичная локализация изменений Односторонняя диссеминация
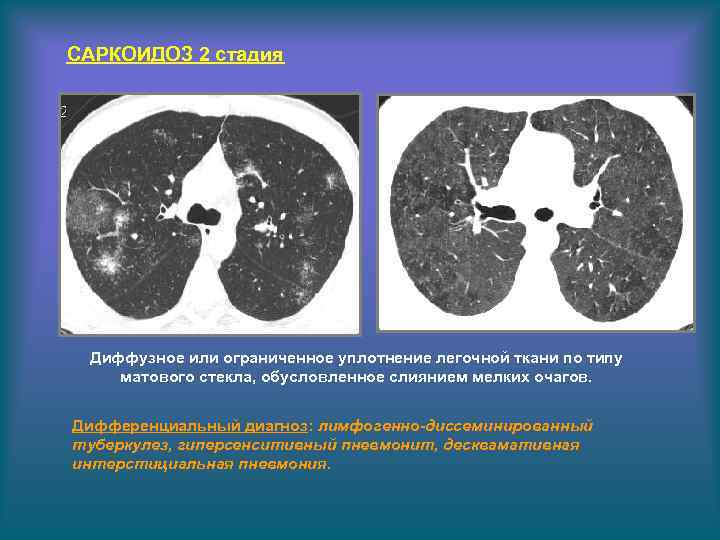 САРКОИДОЗ 2 стадия Диффузное или ограниченное уплотнение легочной ткани по типу матового стекла, обусловленное слиянием мелких очагов. Дифференциальный диагноз: лимфогенно-диссеминированный туберкулез, гиперсенситивный пневмонит, десквамативная интерстициальная пневмония.
САРКОИДОЗ 2 стадия Диффузное или ограниченное уплотнение легочной ткани по типу матового стекла, обусловленное слиянием мелких очагов. Дифференциальный диагноз: лимфогенно-диссеминированный туберкулез, гиперсенситивный пневмонит, десквамативная интерстициальная пневмония.
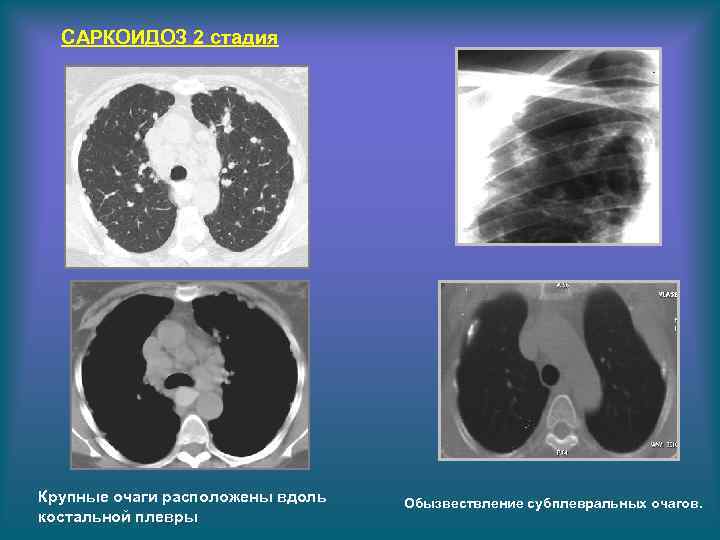 САРКОИДОЗ 2 стадия Крупные очаги расположены вдоль костальной плевры Обызвествление субплевральных очагов.
САРКОИДОЗ 2 стадия Крупные очаги расположены вдоль костальной плевры Обызвествление субплевральных очагов.
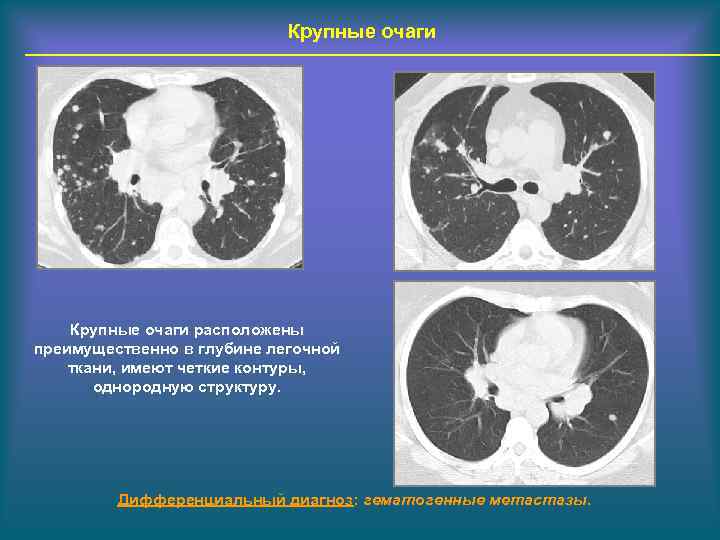 Крупные очаги расположены преимущественно в глубине легочной ткани, имеют четкие контуры, однородную структуру. Дифференциальный диагноз: гематогенные метастазы.
Крупные очаги расположены преимущественно в глубине легочной ткани, имеют четкие контуры, однородную структуру. Дифференциальный диагноз: гематогенные метастазы.
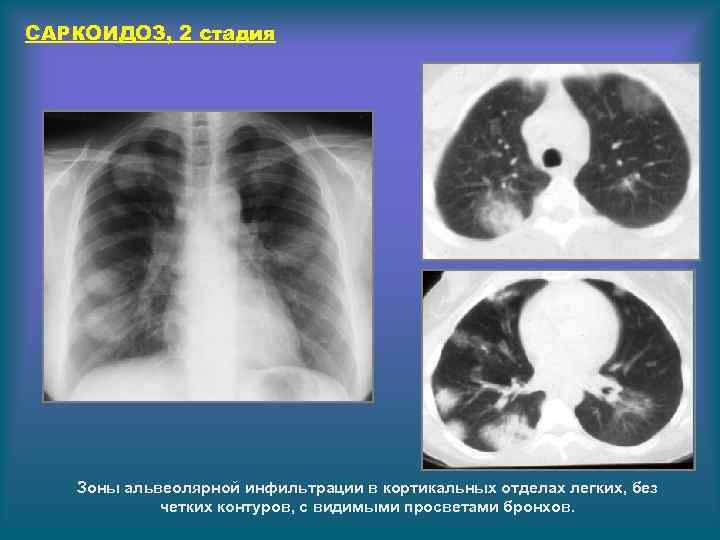 САРКОИДОЗ, 2 стадия Зоны альвеолярной инфильтрации в кортикальных отделах легких, без четких контуров, с видимыми просветами бронхов.
САРКОИДОЗ, 2 стадия Зоны альвеолярной инфильтрации в кортикальных отделах легких, без четких контуров, с видимыми просветами бронхов.
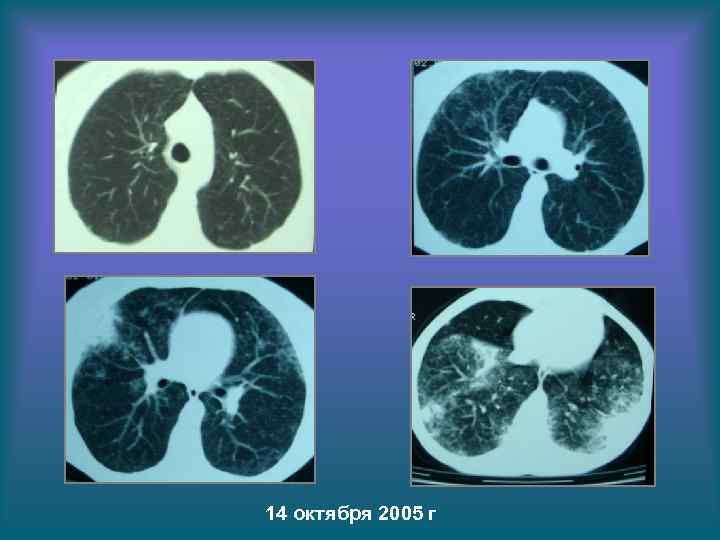 14 октября 2005 г
14 октября 2005 г
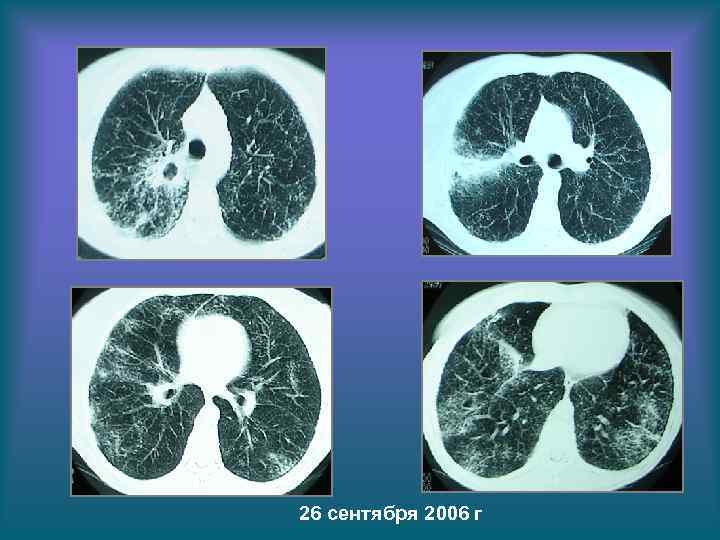 26 сентября 2006 г
26 сентября 2006 г
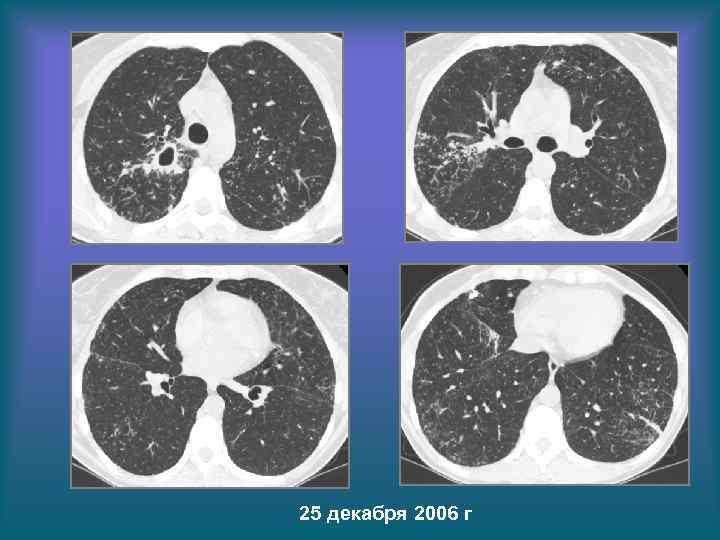 25 декабря 2006 г
25 декабря 2006 г
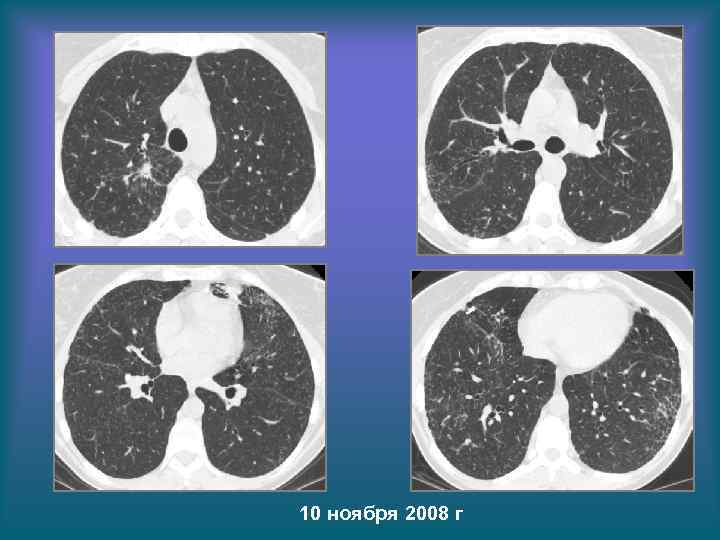 10 ноября 2008 г
10 ноября 2008 г
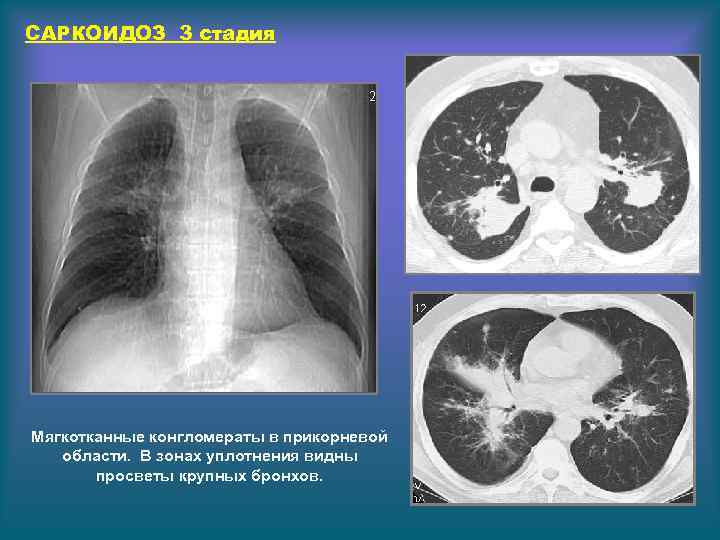 САРКОИДОЗ 3 стадия Мягкотканные конгломераты в прикорневой области. В зонах уплотнения видны просветы крупных бронхов.
САРКОИДОЗ 3 стадия Мягкотканные конгломераты в прикорневой области. В зонах уплотнения видны просветы крупных бронхов.
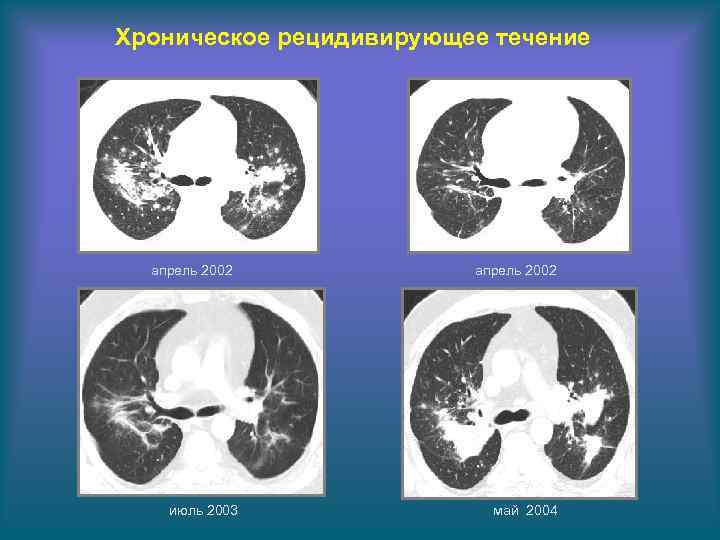 Хроническое рецидивирующее течение апрель 2002 июль 2003 апрель 2002 май 2004
Хроническое рецидивирующее течение апрель 2002 июль 2003 апрель 2002 май 2004
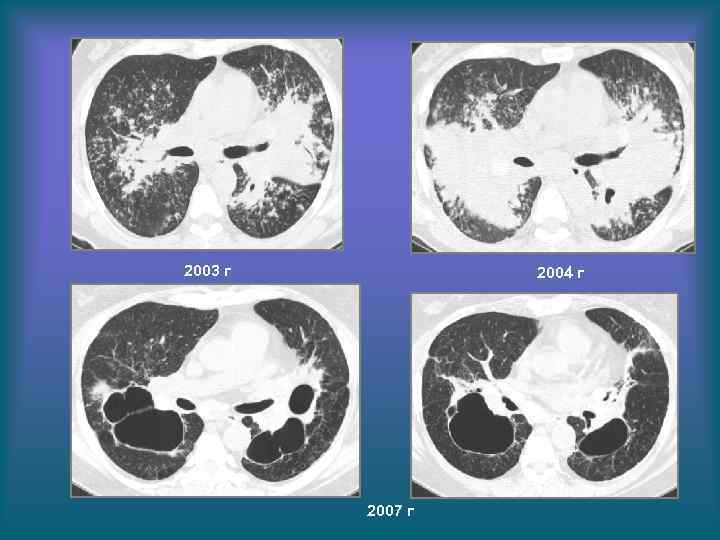 2003 г 2004 г 2007 г
2003 г 2004 г 2007 г
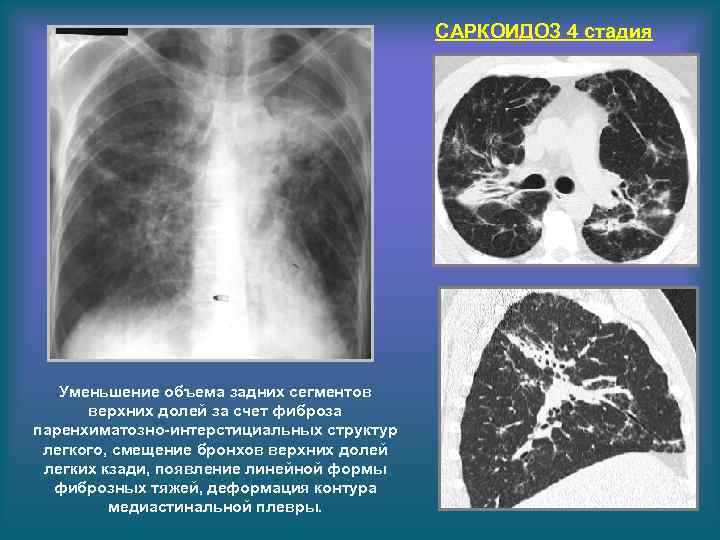 САРКОИДОЗ 4 стадия Уменьшение объема задних сегментов верхних долей за счет фиброза паренхиматозно-интерстициальных структур легкого, смещение бронхов верхних долей легких кзади, появление линейной формы фиброзных тяжей, деформация контура медиастинальной плевры.
САРКОИДОЗ 4 стадия Уменьшение объема задних сегментов верхних долей за счет фиброза паренхиматозно-интерстициальных структур легкого, смещение бронхов верхних долей легких кзади, появление линейной формы фиброзных тяжей, деформация контура медиастинальной плевры.
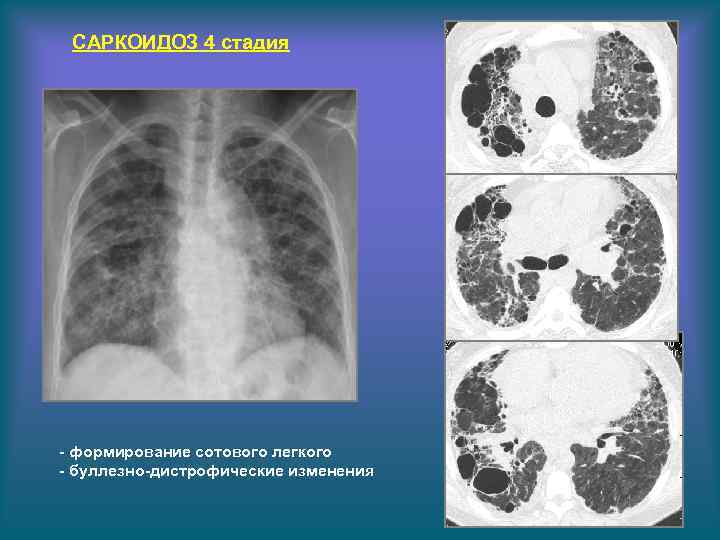 САРКОИДОЗ 4 стадия - формирование сотового легкого - буллезно-дистрофические изменения
САРКОИДОЗ 4 стадия - формирование сотового легкого - буллезно-дистрофические изменения
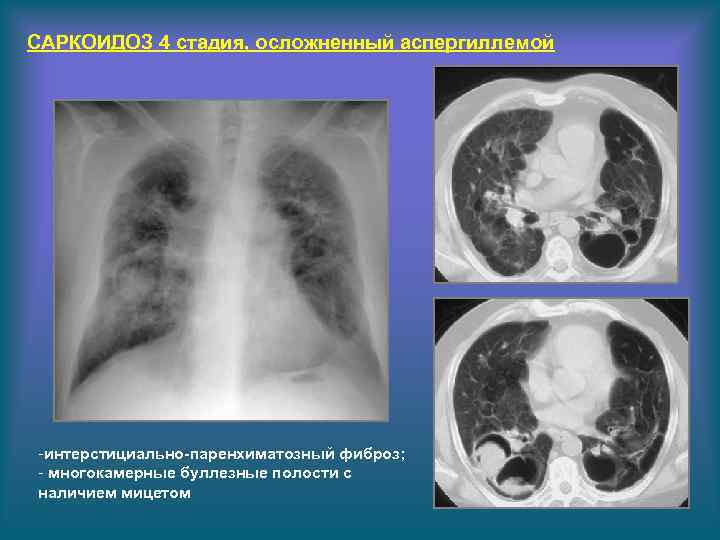 САРКОИДОЗ 4 стадия, осложненный аспергиллемой -интерстициально-паренхиматозный фиброз; - многокамерные буллезные полости с наличием мицетом
САРКОИДОЗ 4 стадия, осложненный аспергиллемой -интерстициально-паренхиматозный фиброз; - многокамерные буллезные полости с наличием мицетом
 ЗАКЛЮЧЕНИЕ При саркоидозе компьютерная томография: Ø является высокоинформативным методом выявления патологических изменений в легких и средостении; Ø позволяет уточнить их морфологические особенности, распространенность, активность; Ø оценить необходимость, вид и место биопсии; Ø провести дифференциальную диагностику и оценить динамику патологических изменений.
ЗАКЛЮЧЕНИЕ При саркоидозе компьютерная томография: Ø является высокоинформативным методом выявления патологических изменений в легких и средостении; Ø позволяет уточнить их морфологические особенности, распространенность, активность; Ø оценить необходимость, вид и место биопсии; Ø провести дифференциальную диагностику и оценить динамику патологических изменений.


