Sindrom_diabeticheskoy_stopy.pptx
- Количество слайдов: 21

СИНДРОМ ДИАБЕТИЧЕСКОЙ СТОПЫ

Классификация диабетической стопы (Нидерланды, 1991) 1. Нейропатическая ДС: а. ) нейропатическая (трофическая) язва; б. ) остеоартропатия (сустав Шарко); в. ) нейропатический отек; 2. Ишемическая ДС: а. ) простая ишемия; б. ) гангренозная; 3. Смешанная (нейроишемическая) ДС.

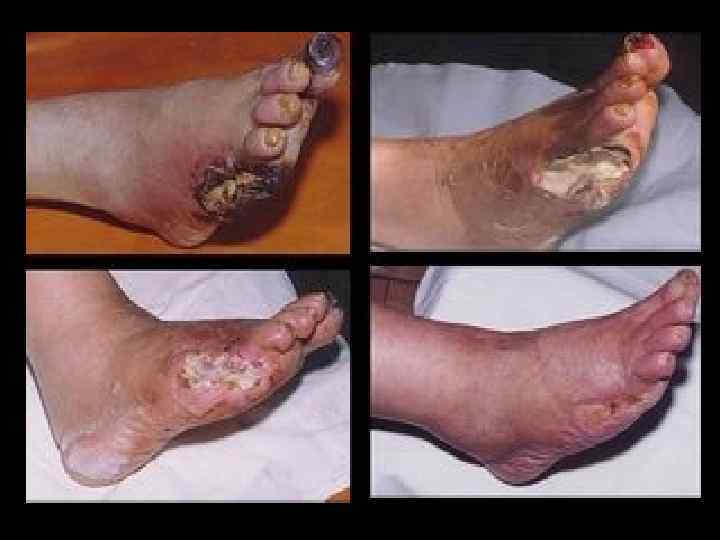
Классификация диабетических язв стоп (Wagner F. , 1981) 0 -я стадия – кожные покровы интактны, могут быть костные деформации; 1 -я стадия – поверхностная язва; 2 -я стадия – язва проникает через все слои кожи и дно ее располагается на сухожилии, кости, суставе; 3 -я стадия – глубокая язва, проникающая до мышц, с массивным бактериальным загрязнением, развитием абсцесса и возможным присоединением остеомиелита; 4 -я стадия – гангрена стопы или отдельного пальца; 5 -я стадия – распространенная гангрена, требующая «большой» ампутации.
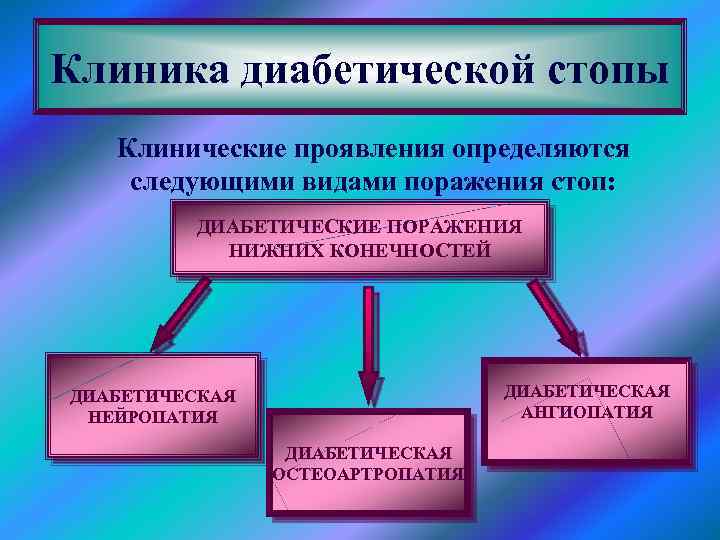
Клиника диабетической стопы Клинические проявления определяются следующими видами поражения стоп: ДИАБЕТИЧЕСКИЕ ПОРАЖЕНИЯ НИЖНИХ КОНЕЧНОСТЕЙ ДИАБЕТИЧЕСКАЯ АНГИОПАТИЯ ДИАБЕТИЧЕСКАЯ НЕЙРОПАТИЯ ДИАБЕТИЧЕСКАЯ ОСТЕОАРТРОПАТИЯ

Дифференциальная диагностика основных клинических форм диабетической стопы ПОКАЗАТЕЛИ НЕЙРОПАТИЧЕСКАЯ ДС ИШЕМИЧЕСКАЯ ДС Возраст больного До 40 лет Старше 55 лет Длительность течения диабета > 5 лет 1 -3 года Наличие других осложнений Часто Может не быть Гипертония, гиперхолестеринемия Не всегда Почти всегда Язвы стоп в анамнезе Часто Редко Состояние кожи Сухая, теплая, розовая Обычной влажности, бледная Локализация язвенного дефекта На подошве, язвы в области мозолей Акральные некрозы (на кончиках пальцев, пятках) Болезненность Отсутствует Выражена Деформация стопы Часто Редко Чувствительность всех видов чувствительности Сохранена Пульсация периферических артерий Сохранена или слабо , на другой стопе сохранена Костные изменения по данным рентгенограммы Часто выявляются остеоартропатии Резко или отсутствует на обеих стопах Отсутствуют
Пункционная артериография
Артериография по Сельдингеру МЕТОД ДИАГНОСТИКИ СОСТОЯНИЯ СОСУДОВ основной целью является оценка окольного кровотока, состояния сосудов, а также протяженности патологического процесса.
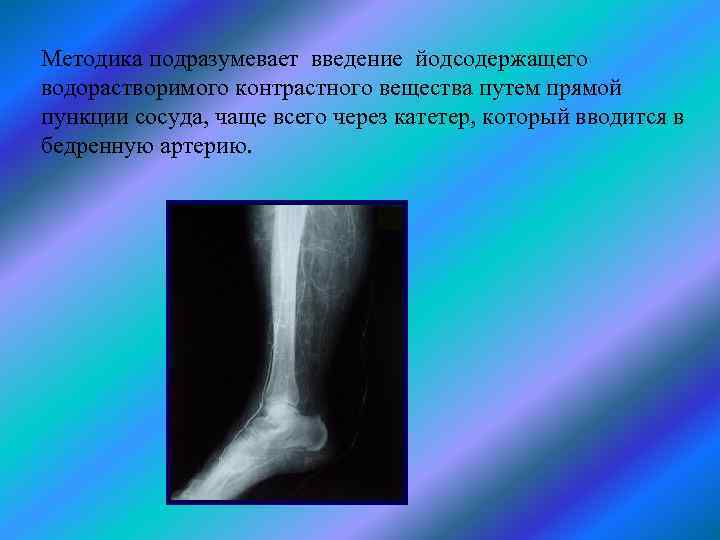
Методика подразумевает введение йодсодержащего водорастворимого контрастного вещества путем прямой пункции сосуда, чаще всего через катетер, который вводится в бедренную артерию.

Принципы консервативного лечения ДС 1. ) Нормализация метаболических нарушений; 2. ) Коррекция уровня глюкозы в крови; 3. ) Разгрузка пораженной конечности; 4. ) Применение ангиопротекторов, средств, улучшающих гемостаз и реологические свойства крови, нейротропных витаминов, антигипертензивных препаратов и др. ; 5. ) Антибактериальная терапия; 6. ) Местное лечение (использование антисептических растворов и мазей, специальных бактерицидных повязок и губок, обработка раны ультразвуком и т. д. ); 7. ) Ношение ортопедической обуви, 8. ) Использование внутривенного и чрескожного лазерного облучения крови; 9. ) Применение озонотерапии, плазмосорбции и непрямого электрохимического окисления.

Ангиохирургическое вмешательство Пациенты с ишемией конечности нуждаются в проведении реваскуляризирующих вмешательств • баллонная ангиопластика со стентированием • гибридные операции Показаниями к ангиохирургическому вмешательству являются гемодинамически значимые (>85%) стенозы и/или окклюзии артерий нижних конечностей, ведущие к ишемии мягких тканей стопы (Тср. О 2 < 30 мм рт. ст. ).
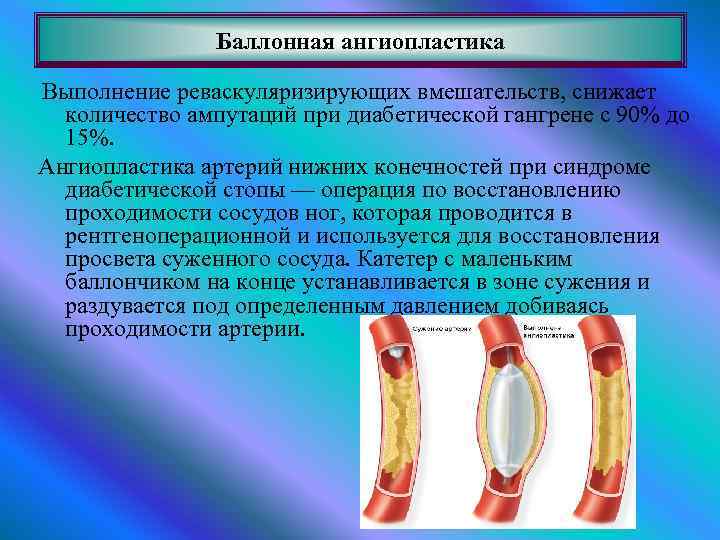
Баллонная ангиопластика Выполнение реваскуляризирующих вмешательств, снижает количество ампутаций при диабетической гангрене с 90% до 15%. Ангиопластика артерий нижних конечностей при синдроме диабетической стопы — операция по восстановлению проходимости сосудов ног, которая проводится в рентгеноперационной и используется для восстановления просвета суженного сосуда. Катетер с маленьким баллончиком на конце устанавливается в зоне сужения и раздувается под определенным давлением добиваясь проходимости артерии.

Баллонная ангиопластика Если эффект не достигнут, то в зону сужения может устанавливаться металлический каркас - стент, который поддерживает просвет артерии проходимым. Если эффекта от ангиопластики артерий голени и стопы не получено, то можно применить открытую операцию бедреннодистального микрохирургического шунтирования.

Гибридные операции • Одномоментные операции – эндоваскулярные вмешательства в сочетании с открытыми артериальными реконструкциями и выполняемые в одной операционной без временной экспозиции • Этапные операции – эндоваскулярные вмешательства и открытые артериальные реконструкции выполняемые непосредственно друг за другом

Баллонная ангиопластика Преимущества баллонной ангиопластики нижних конечностей • Вмешательство проводится без разрезов, через прокол кожи в артерию устанавливается входной порт - интрадьюссер, через который проводятся все манипуляции. • Не требуется общего наркоза, все вмешательства проводятся под местной или перидуральной анестезией. • На следующий день пациент может свободно вставать и ходить. • Риск осложнений баллонной ангиопластики в несколько раз ниже, чем при открытой операции с травматичным доступом. • Продолжительность эндоваскулярной операции значительно меньше • Реваскуляризацию можно проводить не опасаясь инфекционных осложнений даже у больных с обширными раневыми дефектами.
Хирургическое лечение Показания к оперативным вмешательствам Экстренные Срочные Плановые Влажная гангрена пальцев стоп Глубокие абсцессы стопы Наличие хронического отеомиелита стопы Флегмона стопы Гнойно-некротические раны, не имеющие адекватного дренирования Вторичные некрозы в ране или в трофической язве Отдаленные септические метастатические очаги Наличие раневого дефекта кожных покровов мягких тканей стопы Вновь образующиеся абсцессы и плохо дренируемые гнойные затеки Различные варианты реконструктивных и пластических операций Флегмона стопы с переходом воспаления на голень

Локальные оперативные вмешательства проводятся в следующих случаях: Ø При отсутствии выраженного отека и нормального состояния кожи на большей части стопы; Ø При удовлетворительной пульсации на бедренной артерии; Ø При хорошей эффективности антибиотикотерапии; Ø При хорошем кровоснабжении стопы; Ø При разнице кожной температуры по данным электротермометрии на стопе и голени менее чем в 2 С. Показания к ампутациям пальцев стоп: Ø Ø Сухая или влажная гангрена фаланги или всего пальца; Сухие некрозы одной из поверхностей пальцев; Гнойно-деструктивные остеоартропатии и остеомиелит костей; Развитие гангрена из обширных язвенных дефектов.

Трансметатарзальная ампутация стопы показана: Ø У больных с хорошим кровоснабжением стопы на фоне нейропатии и инфекции с поражением дистальной части стопы; Ø У больных с ишемической формой стопы, имеющих ограниченную гангрену большей части пальцев или гангрену дистальной части стопы. Ампутация на уровне суставов Лисфранка или Шопара показана, если невозможны другие дистальные ампутаций. Показания для высоких ампутаций нижних конечностей Ø Обширные ишемические некрозы переднего и среднего отделов стоп и пяточной области; Ø Влажная гангрена стопы с распространением на проксимальные отделы конечности, с прогрессирующей интоксикацией;

Ø Длительно существующие обширные некрозы подошвенной поверхности в сочетании с тяжелыми деструктивными формами Ø остеомиелита костей стопы; Ø Критическая ишемия конечности с выраженным болевым синдромом, не поддающаяся консервативной терапии, при невозможности хирургической сосудистой коррекции. Ампутации на уровне голени показаны: Ø При распространенной гангрене Ø При некрозе большей части подошвенной области, включая и пяточную область; Ø При незаживающих обширных трофических язвах стопы. Ампутации на уровне бедра показаны при прогрессировании гнойно-некротического процесса на голень, развившегося в результате ишемии, сепсиса.

БЛАГОДАРЮ ЗА ВНИМАНИЕ!!!
Sindrom_diabeticheskoy_stopy.pptx