Obstruct_ukr.ppt
- Количество слайдов: 45

СИМПТОМАТОЛОГІЯ СИНДРОМІВ БРОНХІАЛЬНОЇ ОБСТРУКЦІЇ, ПІДВИЩЕНОЇ ПОВІТРЯНОСТІ ЛЕГЕНЬ, ЛЕГЕНЕВОЇ НЕДОСТАТНОСТІ ДІАГНОСТИКА БРОНХІАЛЬНОЇ АСТМИ, ХРОНІЧНОГО ОБСТРУКТИВНОГО ЗАХВОРЮВАННЯ ЛЕГЕНЬ
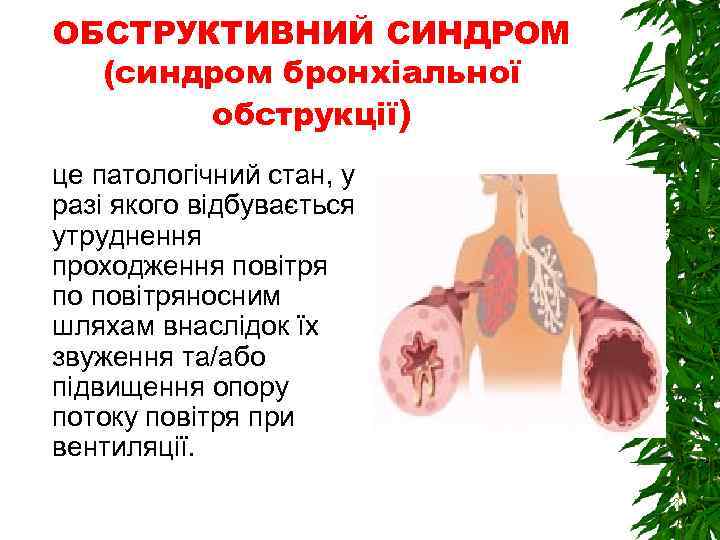
ОБСТРУКТИВНИЙ СИНДРОМ (синдром бронхіальної обструкції) це патологічний стан, у разі якого відбувається утруднення проходження повітря по повітряносним шляхам внаслідок їх звуження та/або підвищення опору потоку повітря при вентиляції.

Причини розвитку СБО: ОРГАНІЧНІ (викликають незворотню обструкцію бронхів) – ендо- та екзобронхіальні пухлини, рубці бронхів, деформуючий бронхіт, здавлення бронхів лімфатичними вузлами, метастазами, інородні тіла бронхів. ФУНКЦІОНАЛЬНІ (викликають зворотню обструкцію бронхів) –спазм гладеньких м’язів бронхів, гіпер- та дискринія, набряк слизової оболонки бронхів.
Синдром бронхіальної обструкції є ведучим при багатьох захворюваннях, зокрема: Хронічне обструктивне захворювання легень Бронхіальна астма Пневмонії з обструктивним синдромом Бронхоектатична хвороба Муковісцидоз

Скарги хворих у разі синдрому бронхіальної обструкції Експіраторна задишка Експіраторна ядуха Сухий непродуктивний (надсадний) кашель (нападами при БА, не менше 3 місяців на рік протягом 2 років при ХОЗЛ); характерні ранішні напади кашлю Відчуття стиснення у грудній клітці Відчуття хрипів та свисту у грудях при диханні

Деталізація скарг Коли вперше виникла скарга Вірогідна причина виникнення Повторюваність скарги Зв'язок скарги з іншими симптомами
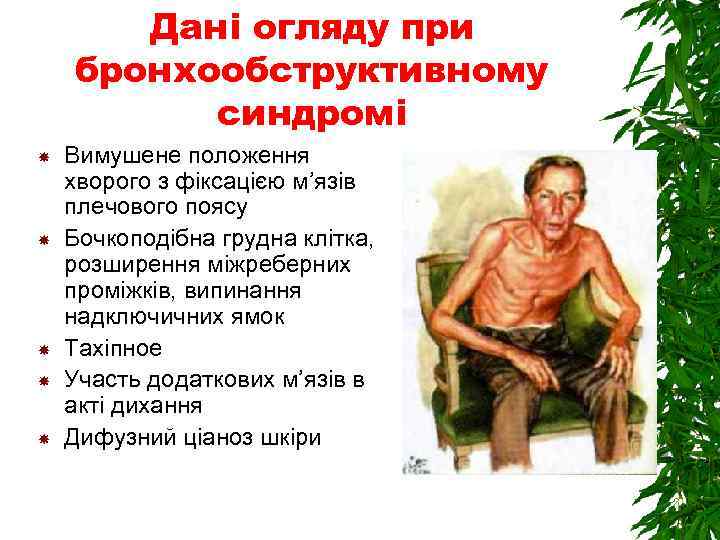
Дані огляду при бронхообструктивному синдромі Вимушене положення хворого з фіксацією м’язів плечового поясу Бочкоподібна грудна клітка, розширення міжреберних проміжків, випинання надключичних ямок Тахіпное Участь додаткових м’язів в акті дихання Дифузний ціаноз шкіри

Динамічний огляд Участь в акті дихання правої і лівої половин грудної клітки.

Пальпація грудної клітки у разі синдрому бронхіальної обструкції Симптом Потенджера негативний з обох боків (не є показовим) Плевральні точки безболісні Грудна клітка резистентна (у разі тривалого стажу захворювання – більше 5 років) Голосове тремтіння послаблене (погіршення бронхіальної прохідності)

Перкусія легень у разі СБО інформативна лише за умов тривалого стажу захворювання Порівняльна, топографічна: Тимпанічний (коробковий звук) у разі порівняльної перкусії на симетричних ділянках Зсув нижньої межі легень донизу, розширення верхівок Зменшення рухливості нижнього легеневого краю Звуження меж відносної та абсолютної серцевої тупості
Аускультація легень у разі СБО– найбільш важливий метод діагностики Основний дихальний шум – ослаблене жорстке везикулярне дихання з подовженим видихом Додаткові дихальні шуми – сухі свистячі хрипи (вислуховуються дистанційно); хрипи можуть бути тріскучими, жужачими.

Для верифікації СБО необхідні Дослідження функції зовнішнього дихання (спірографія, пневмотахографія, пікфлоуметрія) Проведення провокаційних тестів для виявлення прихованої обструкції бронхів (фізичне навантаження, гіпервентиляція, інгаляційний алергічний тест, бронходилятаційний тест) Дослідження харкотиння (виявлення типу запалення у разі БА, ХОЗЛ) Встановлення наявності легеневої недостатності (газовий склад артеріальної крові, пульсова оксиметрія) Бронхологічні методи обстеження (бронхоскопія, -графія) Рентгенологічні методи дослідження ОГК
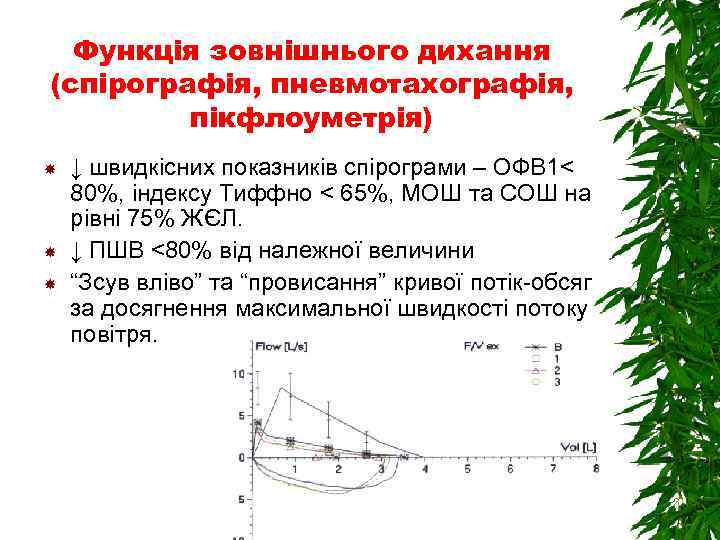
Функція зовнішнього дихання (спірографія, пневмотахографія, пікфлоуметрія) ↓ швидкісних показників спірограми – ОФВ 1< 80%, індексу Тиффно < 65%, МОШ та СОШ на рівні 75% ЖЄЛ. ↓ ПШВ <80% від належної величини “Зсув вліво” та “провисання” кривої потік-обсяг за досягнення максимальної швидкості потоку повітря.

СИНДРОМ ПІДВИЩЕНОЇ ПОВІТРЯНОСТІ ЛЕГЕНЬ - це патологічний стан, що супроводжується незворотньою деструкцією еластичних волокон стінок альвеол з наступним патологічним розширенням повітряного простору дістальніше термінальних бронхіол та вентиляційноперфузійними порушеннями.
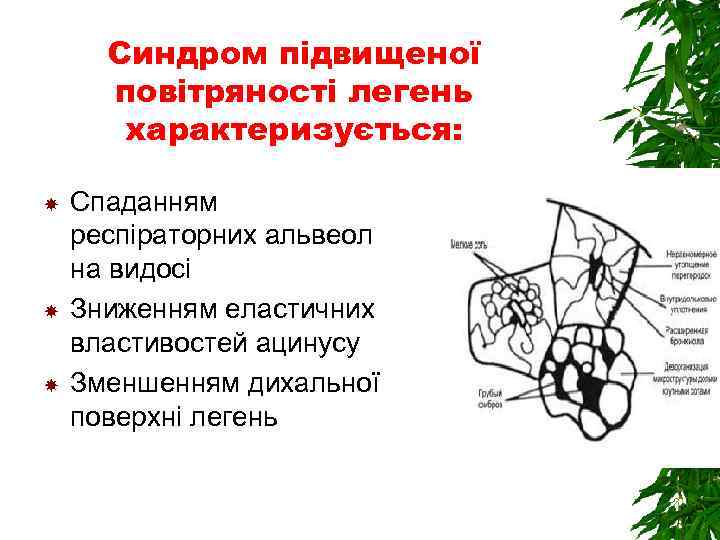
Синдром підвищеної повітряності легень характеризується: Спаданням респіраторних альвеол на видосі Зниженням еластичних властивостей ацинусу Зменшенням дихальної поверхні легень

Діагностичне значення синдрому підвищеної повітряності легень Вторинна емфізема легень (набута) – у разі ХОЗЛ, механічного ураження або розтягнення легень (музиканти, склодуви), інволюція легеневої тканини при старінні людини Первинна емфізема легень (вроджена) – генетично детермінована (порушення синтезу α-1 -антитрипсину, дефекти еластина, дефекти колагена, проколагена)

СКАРГИ у разі синдрому підвищеної повітряності легень Задишка (за фізичного навантаження, потім – постійна) Малопродуктивний кашель

Фізикальні ознаки синдрому підвищеної повітряності легень Огляд – “бочкоподібна” форма грудної клітки, дифузний ціаноз шкіри, участь додаткових м’язів в акті дихання, тахіпное Пальпація – резистентна грудна клітка, послаблення голосового тремтіння Перкусія – коробковий перкуторний звук, опущення нижньої межі легень та розширення верхніх меж легень, зменшення екскурсії нижнього легеневого краю Аускультація – різке послаблення везикулярного дихання (“бавовняне” дихання)
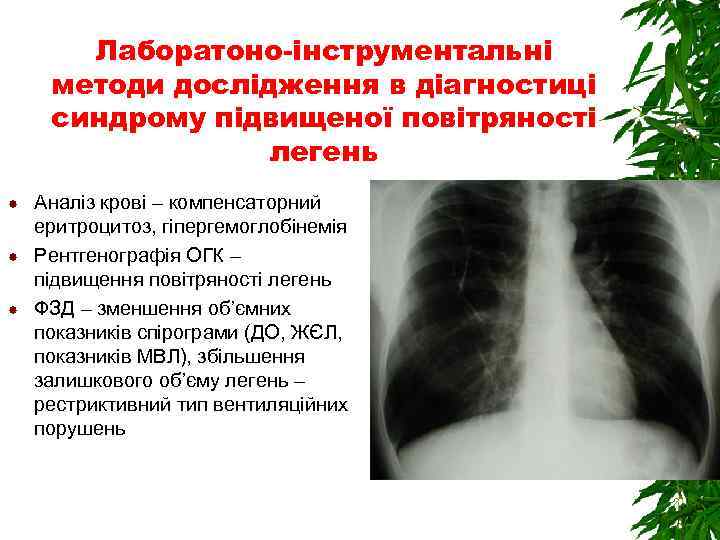
Лаборатоно-інструментальні методи дослідження в діагностиці синдрому підвищеної повітряності легень Аналіз крові – компенсаторний еритроцитоз, гіпергемоглобінемія Рентгенографія ОГК – підвищення повітряності легень ФЗД – зменшення об’ємних показників спірограми (ДО, ЖЄЛ, показників МВЛ), збільшення залишкового об’єму легень – рестриктивний тип вентиляційних порушень

СИНДРОМ ЛЕГЕНЕВОЇ НЕДОСТАТНОСТІ (ЛН) - це патологічний стан, за якого відбувається неспроможність організму забезпечити нормальний газовий склад крові або він досягається за рахунок напруги компенсаторних механізмів зовнішнього дихання. Характеризується: гіпоксемією (Ра. О 2<50 мм. рт. ст) за наявності або за відсутності гіперкапнії (Ра СО 2>45 мм. рт. ст) внаслідок порушення вертиляції, дифузії газів або перфузії крові через легені.

Адекватність легеневої вентиляції в нормі відбувається за рахунок: Центральної регуляції органів дихання ЦНС Апарату зовнішнього дихання (верхніми та нижніми дихальними шляхами) Альвеолярно-капілярної дифузії та перфузії газів Еластичності легеневої тканини Роботи дихальних м’язів (в т. ч. діафрагми) Роботи кісткового каркасу грудної клітки

Ознаки синдрому ЛН Скарги – задишка (при фізичному навантаженні спочатку, потім – постійна, у важких випадках – у стані спокою). Тип задишки залежить від захворювання, що привело до формування ЛН. Огляд – розлади свідомості, вимушене положення, тахіпное, ціаноз, участь додаткових м’язів в диханні, набряки.
Перкусія, аускультація Перкусія – великий спектр змін при порівняльній та топографічній перкусії. Тупий Збільшення Тимпанічний звуки Зменшення меж легень Аускультація легень – великий спектр змін Бронхіальне дихання різко ослаблене дихання Вірогідний весь спектр додаткових дихальних шумів в залежності від основного захворювання.

Лабораторно-інструментальна верифікація ЛН Визначення парціального тиску кисню та вуглекислого газу в артеріальній крові Пульсова оксиметрія – визначення показника Sat. O 2 (сатурації кисню) – в нормі має бути не нижчим 90%.

Декомпенсована ЛН має 3 ступеня важкості: ЛН I ступеню – хворий відмічає появу задишки, якої раніше не було, під час виконання звичного фізичного навантаження; ЛН II ступеню – задишка з’являється під час виконання незначного фізичного навантаження (при ходьбі по рівній місцевості); ЛН III ступеню – задишка турбує в стані спокою.

Бронхіальна астма (БА) – це хронічне запальне захворювання дихальних шляхів, яке спричинене значною кількістю клітин та медіаторів запалення, і призводить до гіперреактивності бронхів, що проявляється рецидивуючими симптомами свистячого дихання, ядухи, скутості у грудній клітині, кашлю, особливо вночі та рано вранці. Ці епізоди звичайно пов’язані з розповсюдженою, але варіабельною бронхіальною обструкцією, яка зворотна спонтанно або під впливом терапії.

Анамнез при БА Наявність факторів оточуючого середовища, що спричиняються розвиток БА - домашні алергени – домашній пил, алергени свійських тварин, тарганів, грибів, плісняви, дріжджів, зовнішні алергени – пилок рослин, гриби, пліснява, дріжджі, професійна сенсибілізаці, паління тютюну (активне, пасивне), повітряні полютанти – зовнішні, домашні, респіраторні інфекції, вади в дієті, споживання деяких ліків – НПЗЗ, β – блокатори, ожиріння); Наявність факторів, що сприяють розвитку загострень та/або хронізації симптомів БА (домашні та зовнішні алергени, домашні та зовнішні повітряні полютанти, респіраторні інфекції, фізичні вправи та гіпервентиляція, зміни метеофакторів, двоокис сірки, окремі види їжі, харчові добавки, медикаменти, надмірні емоції та стрес, паління тютюну – активне та пасивне, іританти в домашньому побуті); Генетична схильність (внутрішньосімейна схильність).

Клінічні симптоми БА: епізодичне свистяче дихання з утрудненим видихом кашель (більший вночі та при фізичному навантаженні) епізодичні свистячі хрипи в легенях повторна скутість грудної клітки полегшення на фоні вживання бронхолітиків Симптоми виникають або погіршуються при фізичному навантаженні, вірусній інфекції, впливах алергенів, палінні, перепадах зовнішньої температури, сильних емоційних переживаннях, дії хімічних аерозолів, прийнятті деяких ліків (НПЗЗ, β – блокатори).

Важкість перебігу БА оцінюють за допомогою: частоти, вираженості та тривалість нападів експіраторної задишки (враховують кількість нападів за добу та кількість нічних нападів), стану хворого в період між нападами, вираженості, варіабельності та зворотності функціональних порушень бронхіальної прохідності, відповіді на лікування.

План обстеження хворих для верифікації БА Дослідження функції зовнішнього дихання (спірографія, моніторинг ПШВ) Алергологічне обстеження (алергоанамнез, шкіряні проби, підвищення рівня Ig E) Виявлення гіперреактивності бронхів (провокаційні тести з фізичним навантаженням, гістаміном, алергенами, хімічними сполуками)

Критерії порушення функції зовнішнього дихання (ФЗД): наявність ознак бронхіальної обструкції – значення пікової об’ємної швидкості видиху (ПШВ) та об’єму форсованого видиху за першу секунду (ОФВ 1) менші 80% від належних добова варіабельність ПШВ та ОФВ 1 більше 20% виражена зворотність бронхіальної обструкції (підвищення рівня ПШВ та ОФВ 1 більше 15% або 200 мл за результатами фармакологічної проби з β 2 – агоністом швидкої дії).
За перебігом БА буває: Інтермітуюча (епізодична) БА Персистуюча (постійна) БА: а) легкого перебігу б) середньоважкого перебігу в) важкого перебігу
Ускладнення БА Астматичний стан Гостре та хронічне легеневе серце Вторинна легенева гіпертензія Гостра та хронічна легенева недостатність Спонтанний пневмоторакс Бульозна емфізема легень
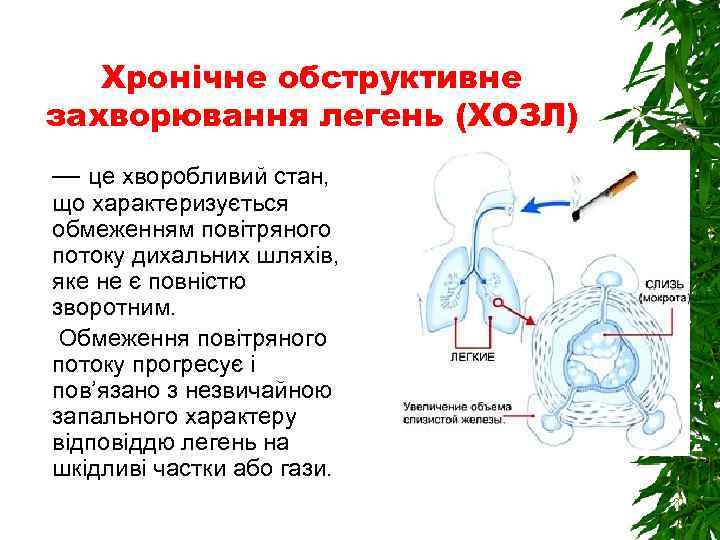
Хронічне обструктивне захворювання легень (ХОЗЛ) — це хворобливий стан, що характеризується обмеженням повітряного потоку дихальних шляхів, яке не є повністю зворотним. Обмеження повітряного потоку прогресує і пов’язано з незвичайною запального характеру відповіддю легень на шкідливі частки або гази.

Коментар: Термін “хронічний обструктивний бронхіт (ХОБ)” трансформований в термін “хронічне обструктивне захворювання легень (ХОЗЛ)”, що обумовлене більш глибоким розумінням патологічних змін в бронхо-легеневій системі, а саме:
Фактори ризику розвитку ХОЗЛ: Зовнішні фактори: довготривале тютюнопаління, промислові та побутові шкідливі викиди, інфекції, низький соціально-економічний стан; Внутрішні фактори: генетично зумовлені (спадковий дефіцит α-1 -антитрипсину), гіперреактивність бронхів, незавершений розвиток легень (ускладнення під час вагітності, обтяжливі обставини розвитку в дитячому віці).

Основні скарги хворих на ХОЗЛ: хронічний кашель (спочатку може виникати інколи, з часом — турбує щоденно; частіше вдень, рідше — вночі; може бути непродуктивним, без виділення харкотиння; в деяких випадках може бути відсутнім); виділення харкотиння (в невеликій кількості, після кашлю); задишка (прогресуюча (посилюється поступово впродовж років); персистуюча (турбує хворого щоденно); виникає чи погіршується при фізичному навантаженні, що спричиняє його погану переносимість; в подальшому виникає в спокої і значно обмежує життєдіяльність; посилюється під час респіраторних інфекцій; може визначатися хворим як необхідність додаткового зусилля при диханні, дихальний дискомфорт, стиснення грудної клітини, часте дихання).

Фізикальні ознаки: велика „діжкоподібна” грудна клітка, участь у диханні допоміжної мускулатури, послаблене жорстке везикулярне дихання, подовжений видих, розсіяні сухі свистячі хрипи.
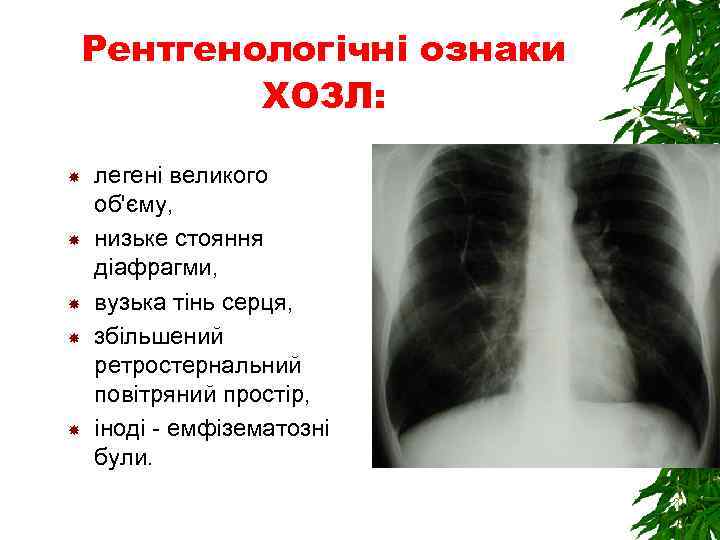
Рентгенологічні ознаки ХОЗЛ: легені великого об'єму, низьке стояння діафрагми, вузька тінь серця, збільшений ретростернальний повітряний простір, іноді - емфізематозні були.
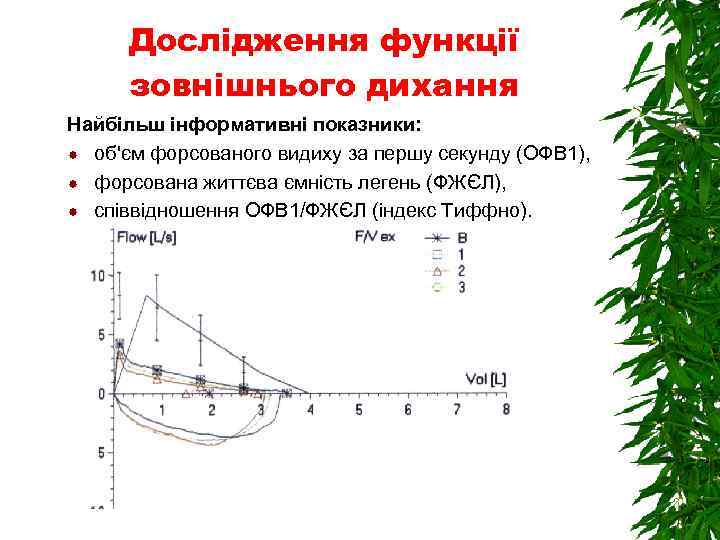
Дослідження функції зовнішнього дихання Найбільш інформативні показники: об'єм форсованого видиху за першу секунду (ОФВ 1), форсована життєва ємність легень (ФЖЄЛ), співвідношення ОФВ 1/ФЖЄЛ (індекс Тиффно).

Дослідження функції зовнішнього дихання зменшення ОФВ 1 < 80% від належних ОФВ 1/ФЖЄЛ (індекс Тифно) < 70 % (ознака частково зворотної бронхообструкції)

Дослідження функції зовнішнього дихання З метою моніторингу прогресування ХОЗЛ, оцінки ефективності застосованих лікувальних заходів у конкретного хворого проводиться щорічна спірометрія. У хворих ХОЗЛ спостерігається щорічне зниження ОФВ 1 на 30– 60 мл і більше.

Додаткове обстеження хворих на ХОЗЛ спірометрія із аналізом кривої "потікоб'єм“, ОФВ 1, ЖЄЛ, ФЖЄЛ; в пробах з бронхолітиками (β 2 -агоніст, холінолітик) визначається зворотність бронхообструкції; рентгенографія ОГК (з метою виключення інших причин бронхообструкції); у важких хворих вимірюється газовий склад крові, сатурація кисню в артеріальній крові.

Класифікація ХОЗЛ Стадія ХОЗЛ Ознаки ХОЗЛ І - ОФВ 1 80 % від належних - ОФВ 1/ФЖЄЛ 70 % - Звичайно, але не завжди, хронічний кашель, виділення харкотиння ІІ - 50 % ОФВ 1 80 % від належних - ОФВ 1/ФЖЄЛ 70 % - Симптоми прогресують, з’являється задишка при фізичному навантаженні та під час загострень

Класифікація ХОЗЛ Стадія ХОЗЛ Ознаки ХОЗЛ ІІІ - 50 % ОФВ 1 80 % від належних - ОФВ 1/ФЖЄЛ 70 % - Симптоми прогресують, з’являється задишка при фізичному навантаженні та під час загострень ІV - ОФВ 1 30 % від належних, ОФВ 1/ФЖЄЛ 70 % або хронічна дихальна недостатність, правошлуночкова серцева недостатність - Подальше прогресування симптомів, якість життя значно погіршена, загострення можуть загрожувати життю
Obstruct_ukr.ppt