инфекц эндокардит.ppt
- Количество слайдов: 91
 Симптоматология, диагностика, принципы лечения и профилактики инфекционного эндокардита и аортальных пороков сердца. Международная классификация заболеваний Лекция К. м. н. доц. Хващевская Г. М.
Симптоматология, диагностика, принципы лечения и профилактики инфекционного эндокардита и аортальных пороков сердца. Международная классификация заболеваний Лекция К. м. н. доц. Хващевская Г. М.
 Инфекционный эндокардит • 1646 году, Lozare Riviere описал повреждение эндокарда при злокачественной лихорадке. Проблема ИЭ приобретает особую актуальность в связи с увеличением заболеваемости в 3 -4 раза. • до 86% ИЭ развивается у населения в возрасте 20 -50 лет.
Инфекционный эндокардит • 1646 году, Lozare Riviere описал повреждение эндокарда при злокачественной лихорадке. Проблема ИЭ приобретает особую актуальность в связи с увеличением заболеваемости в 3 -4 раза. • до 86% ИЭ развивается у населения в возрасте 20 -50 лет.
 14 -17% - инфицирование внутривенных катетеров: 10, 3 -24% - катетеров в ярёмной вене и лёгочной артерии В течение 2 лет ИЭ развился у 1, 7% реципиентов с пересаженной печенью, у 6% - с пересаженным сердцем. Смертность в этой группе больных составила 57%.
14 -17% - инфицирование внутривенных катетеров: 10, 3 -24% - катетеров в ярёмной вене и лёгочной артерии В течение 2 лет ИЭ развился у 1, 7% реципиентов с пересаженной печенью, у 6% - с пересаженным сердцем. Смертность в этой группе больных составила 57%.
 клинико-морфологические формы • Первичный эндокардит, возникающий на неизменённых клапанах сердца; • Вторичный эндокардит, развивающийся на измененных клапанах и при патологии крупных сосудов
клинико-морфологические формы • Первичный эндокардит, возникающий на неизменённых клапанах сердца; • Вторичный эндокардит, развивающийся на измененных клапанах и при патологии крупных сосудов
 Инфекционный эндокардит воспалительное поражение клапанов сердца и пристеночного эндокарда, обусловленное прямым внедрением возбудителя и протекающее чаще всего по типу сепсиса, остро или подостро, с циркуляцией возбудителя в крови, эмболиями, иммунопатологическими изменениями и осложнениями
Инфекционный эндокардит воспалительное поражение клапанов сердца и пристеночного эндокарда, обусловленное прямым внедрением возбудителя и протекающее чаще всего по типу сепсиса, остро или подостро, с циркуляцией возбудителя в крови, эмболиями, иммунопатологическими изменениями и осложнениями
 133. 0. Острый и подострый инфекционный эндокардит - бактериальный, • - инфекционный без детального уточнения, • - медленнотекущий, • - злокачественный, • -септический, • - язвенный.
133. 0. Острый и подострый инфекционный эндокардит - бактериальный, • - инфекционный без детального уточнения, • - медленнотекущий, • - злокачественный, • -септический, • - язвенный.
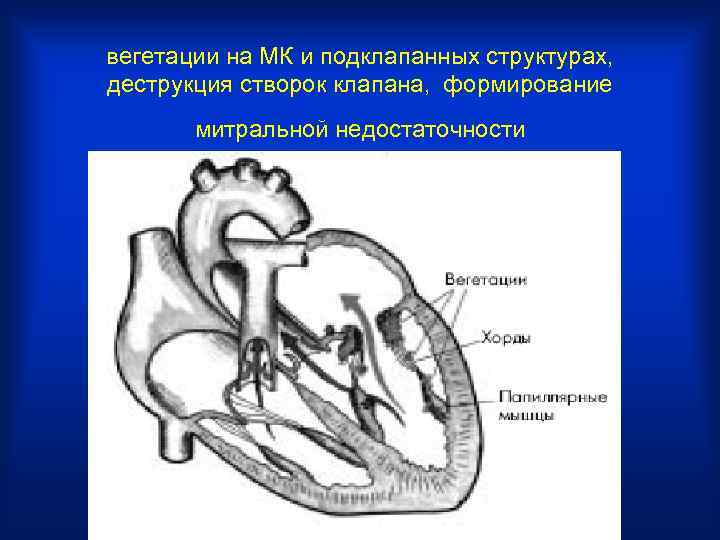 вегетации на МК и подклапанных структурах, деструкция створок клапана, формирование митральной недостаточности
вегетации на МК и подклапанных структурах, деструкция створок клапана, формирование митральной недостаточности
 Возбудители заболевания Стрептококки: Streptococcus viridans (зеленящий) Enterococcus Другие стрептококки Стафилококки: St. aureus (золотистый) Другие стафилококки Грамотрицательная аэробная палочка Другие бактерии (анаэробы) Грибы Полимикробная инфекция
Возбудители заболевания Стрептококки: Streptococcus viridans (зеленящий) Enterococcus Другие стрептококки Стафилококки: St. aureus (золотистый) Другие стафилококки Грамотрицательная аэробная палочка Другие бактерии (анаэробы) Грибы Полимикробная инфекция
 по течению • острый – длительностью до 2 месяцев, • подострый – более 2 месяцев, • хронический рецидивирующий, • затяжной
по течению • острый – длительностью до 2 месяцев, • подострый – более 2 месяцев, • хронический рецидивирующий, • затяжной
 ПАТОГЕНЕЗ • · бактериемия; • · повреждение эндотелия; • · ослабление резистентности организма
ПАТОГЕНЕЗ • · бактериемия; • · повреждение эндотелия; • · ослабление резистентности организма
 Бактериемия- циркуляция инфекционных агентов в крови • очаги хронической инфекции в организме; • оперативные вмешательства на органах брюшной полости, мочеполовых органах, сердце, сосудах и даже экстракция зубов; • инвазивные исследования внутренних органов; • несоблюдение стерильности при парентеральных инъекциях (например, у наркоманов); • обычный ежедневный туалет полости рта - кратковременная бактериемия. .
Бактериемия- циркуляция инфекционных агентов в крови • очаги хронической инфекции в организме; • оперативные вмешательства на органах брюшной полости, мочеполовых органах, сердце, сосудах и даже экстракция зубов; • инвазивные исследования внутренних органов; • несоблюдение стерильности при парентеральных инъекциях (например, у наркоманов); • обычный ежедневный туалет полости рта - кратковременная бактериемия. .
 Повреждение эндотелия • При вторичном ИЭ, развивающемся на фоне поражения клапанов , имеет место выраженное повреждение эндотелия. При наличии клапанной патологии риск трансформации бактериемии в ИЭ достигает 90%
Повреждение эндотелия • При вторичном ИЭ, развивающемся на фоне поражения клапанов , имеет место выраженное повреждение эндотелия. При наличии клапанной патологии риск трансформации бактериемии в ИЭ достигает 90%
 Повреждение эндотелия • При неизмененных клапанах, значение в повреждении эндотелия приобретают гемодинамические нарушения и метаболические расстройства, у больных АГ, ИБС, и лиц пожилого и старческого возраста. • Имеет значение, воздействие на эндокард клапанов высокоскоростных и турбулентных потоков крови. Чаще всего ИЭ развивается на створках аортального клапана, .
Повреждение эндотелия • При неизмененных клапанах, значение в повреждении эндотелия приобретают гемодинамические нарушения и метаболические расстройства, у больных АГ, ИБС, и лиц пожилого и старческого возраста. • Имеет значение, воздействие на эндокард клапанов высокоскоростных и турбулентных потоков крови. Чаще всего ИЭ развивается на створках аортального клапана, .
 Повреждение эндотелия • Любое изменение поверхности приводит к адгезии (прилипанию) тромбоцитов, их агрегации и запускает процесс коагуляции и образование на поверхности поврежденного эндотелия тромбоцитарных пристеночных микротромбов. • Развивается небактериальный эндокардит.
Повреждение эндотелия • Любое изменение поверхности приводит к адгезии (прилипанию) тромбоцитов, их агрегации и запускает процесс коагуляции и образование на поверхности поврежденного эндотелия тромбоцитарных пристеночных микротромбов. • Развивается небактериальный эндокардит.
 Повреждение эндотелия • микроорганизмы из крови адгезируют и колонизируют образовавшиеся микротромбы. Сверху их прикрывает новая порция тромбоцитов и фибрина, которые как бы защищают микроорганизмы от действия фагоцитов и других факторов антиинфекционной защиты организма. • на поверхности формируются вегетации. (тромбоциты, микробы и фибрин)
Повреждение эндотелия • микроорганизмы из крови адгезируют и колонизируют образовавшиеся микротромбы. Сверху их прикрывает новая порция тромбоцитов и фибрина, которые как бы защищают микроорганизмы от действия фагоцитов и других факторов антиинфекционной защиты организма. • на поверхности формируются вегетации. (тромбоциты, микробы и фибрин)
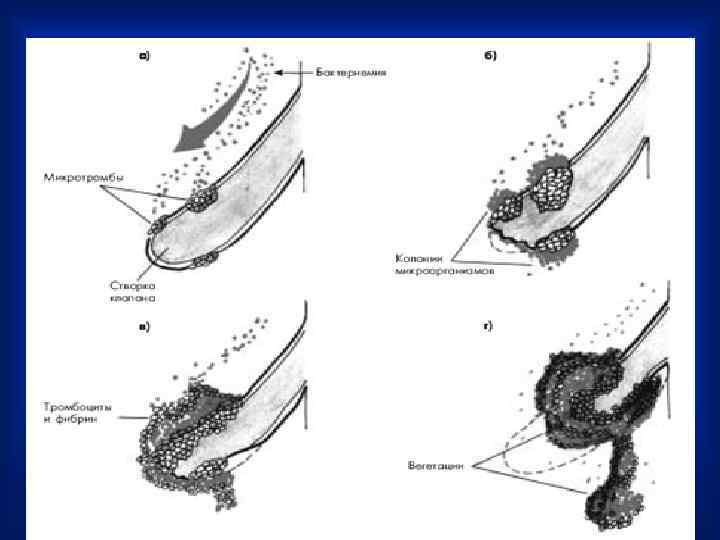 Формирование вегетаций на створках клапана при наличии поврежденного эндотелия и бактериями:
Формирование вегетаций на створках клапана при наличии поврежденного эндотелия и бактериями:
 Ослабление резистентности организма • переутомление, переохлаждение, длительно текущие заболевания внутренних органов, другие неблагоприятные факторы окружающей среды. • При этом решающее значение имеют изменения иммунного статуса
Ослабление резистентности организма • переутомление, переохлаждение, длительно текущие заболевания внутренних органов, другие неблагоприятные факторы окружающей среды. • При этом решающее значение имеют изменения иммунного статуса
 Ослабление резистентности организма • 1. Деструкция створок клапана и подклапанных структур, отрыв сухожильных нитей, прободение створок, приводит к развитию недостаточности. • 2. Иммунологические изменения в виде нарушений клеточного и гуморального иммунитета и неспецифической системы защиты.
Ослабление резистентности организма • 1. Деструкция створок клапана и подклапанных структур, отрыв сухожильных нитей, прободение створок, приводит к развитию недостаточности. • 2. Иммунологические изменения в виде нарушений клеточного и гуморального иммунитета и неспецифической системы защиты.
 Иммунологические изменения • угнетение Т-системы лимфоцитов и гиперактивация В-системы (высокие титры Ig. М и Ig. G); • · высокие титры аутоантител; • · снижение содержания комплемента; • · образование циркулирующих иммунных комплексов (ЦИК).
Иммунологические изменения • угнетение Т-системы лимфоцитов и гиперактивация В-системы (высокие титры Ig. М и Ig. G); • · высокие титры аутоантител; • · снижение содержания комплемента; • · образование циркулирующих иммунных комплексов (ЦИК).
 иммунопатологические реакции во внутренних органах • • • · гломерулонефрит; · миокардит; · артрит; · васкулит и т. п. связанные, с отложением иммуноглобулинов и ЦИК на базальных мембранах
иммунопатологические реакции во внутренних органах • • • · гломерулонефрит; · миокардит; · артрит; · васкулит и т. п. связанные, с отложением иммуноглобулинов и ЦИК на базальных мембранах
 Тромбоэмболии в артериальном сосудистом русле легких, головного мозга, кишечника, селезенки и других органов. • Сочетание этих патологических изменений определяет клиническую картину ИЭ.
Тромбоэмболии в артериальном сосудистом русле легких, головного мозга, кишечника, селезенки и других органов. • Сочетание этих патологических изменений определяет клиническую картину ИЭ.
 Патогенетические стадии Инфекционно-токсическая - транзиторная бактериемия и адгезия бактерий на повреждённый эндокард - вегетации. • Иммуновоспалительная - развернутая клиническая картина септического поражения сердца и внутренних органов. • Дистрофическая - тяжёлые и изменения органов в результате прогрессирования сепсиса и декомпенсации.
Патогенетические стадии Инфекционно-токсическая - транзиторная бактериемия и адгезия бактерий на повреждённый эндокард - вегетации. • Иммуновоспалительная - развернутая клиническая картина септического поражения сердца и внутренних органов. • Дистрофическая - тяжёлые и изменения органов в результате прогрессирования сепсиса и декомпенсации.
 Жалобы • Лихорадка. Характер повышения температуры тела может быть самым разнообразным. • При подостром ИЭ субфебрильная температура, познабливание, недомогание, головные боли, общая слабость, быстрая утомляемость, снижение аппетита, похудание. (интоксикация)
Жалобы • Лихорадка. Характер повышения температуры тела может быть самым разнообразным. • При подостром ИЭ субфебрильная температура, познабливание, недомогание, головные боли, общая слабость, быстрая утомляемость, снижение аппетита, похудание. (интоксикация)
 Жалобы • Через 4– 8 недель формируется клиническая картина. • Устанавливается неправильная лихорадка ремиттирующего типа (реже гектическая или постоянная). Температура тела повышается обычно до 38– 39°С и сопровождается выраженными ознобами. Иногда подъемы температуры сменяются короткими периодами ее снижения до субфебрильных или нормальных цифр. • При этом выделяется обильный липкий пот с неприятным запахом.
Жалобы • Через 4– 8 недель формируется клиническая картина. • Устанавливается неправильная лихорадка ремиттирующего типа (реже гектическая или постоянная). Температура тела повышается обычно до 38– 39°С и сопровождается выраженными ознобами. Иногда подъемы температуры сменяются короткими периодами ее снижения до субфебрильных или нормальных цифр. • При этом выделяется обильный липкий пот с неприятным запахом.
 Кардиальные симптомы • одышка при небольшой физической нагрузке или в покое; • боли в области сердца, длительные, умеренной интенсивности; иногда приобретают острый характер и напоминают приступ стенокардии; • сердцебиение -стойкая синусовая тахикардия, не зависящая от степени повышения температуры тела. • Позже клиническая картина левожелудочковой недостаточности.
Кардиальные симптомы • одышка при небольшой физической нагрузке или в покое; • боли в области сердца, длительные, умеренной интенсивности; иногда приобретают острый характер и напоминают приступ стенокардии; • сердцебиение -стойкая синусовая тахикардия, не зависящая от степени повышения температуры тела. • Позже клиническая картина левожелудочковой недостаточности.
 Жалобы • отеки под глазами, кровь в моче, головные боли, боли в поясничной области, нарушения мочеиспускания (симптомы гломерулонефрита или инфаркта почки); • · интенсивные головные боли, головокружения, тошнота, рвота, общемозговые и очаговые неврологические симптомы (цереброваскулит или тромбоэмболия мозговых сосудов с развитием ишемического инсульта);
Жалобы • отеки под глазами, кровь в моче, головные боли, боли в поясничной области, нарушения мочеиспускания (симптомы гломерулонефрита или инфаркта почки); • · интенсивные головные боли, головокружения, тошнота, рвота, общемозговые и очаговые неврологические симптомы (цереброваскулит или тромбоэмболия мозговых сосудов с развитием ишемического инсульта);
 Жалобы • · резкие боли в левом подреберье (инфаркт селезенки); • · высыпания на коже по типу геморрагического васкулита; • · клинические проявления инфарктной пневмонии; • · внезапная потеря зрения; • · боли в суставах и др.
Жалобы • · резкие боли в левом подреберье (инфаркт селезенки); • · высыпания на коже по типу геморрагического васкулита; • · клинические проявления инфарктной пневмонии; • · внезапная потеря зрения; • · боли в суставах и др.
 Осмотр • 1. Бледность кожных покровов с серовато-желтым оттенком (цвет «кофе с молоком). • Бледность кожи объясняется, анемией, а желтушный оттенок кожи — вовлечением в патологический процесс печени и гемолизом эритроцитов. • 2. Похудание. Иногда оно развивается очень быстро, в течение нескольких недель.
Осмотр • 1. Бледность кожных покровов с серовато-желтым оттенком (цвет «кофе с молоком). • Бледность кожи объясняется, анемией, а желтушный оттенок кожи — вовлечением в патологический процесс печени и гемолизом эритроцитов. • 2. Похудание. Иногда оно развивается очень быстро, в течение нескольких недель.
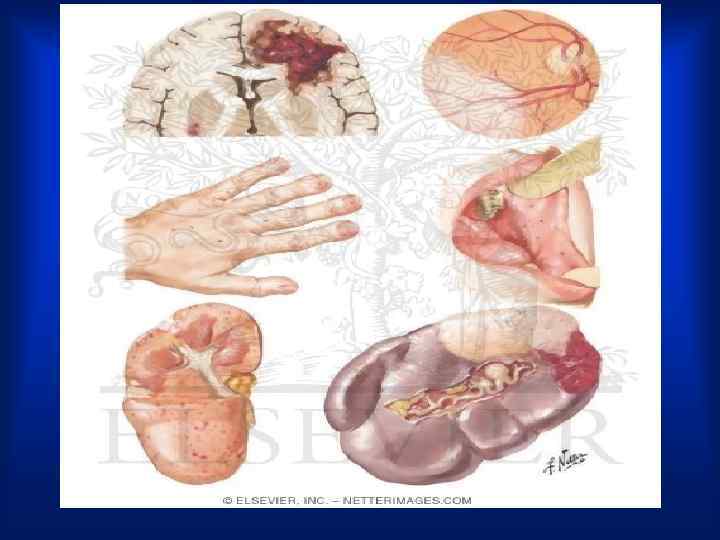
 Изменения концевых фаланг пальцев в виде «барабанных палочек» и ногтей по типу «часовых стекол» выявляющиеся иногда при сравнительно длительном течении заболевания (около 2– 3 мес. ).
Изменения концевых фаланг пальцев в виде «барабанных палочек» и ногтей по типу «часовых стекол» выявляющиеся иногда при сравнительно длительном течении заболевания (около 2– 3 мес. ).
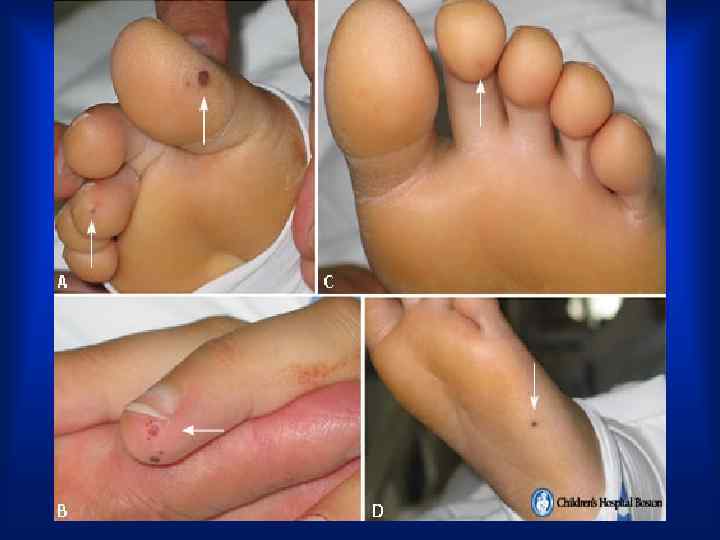
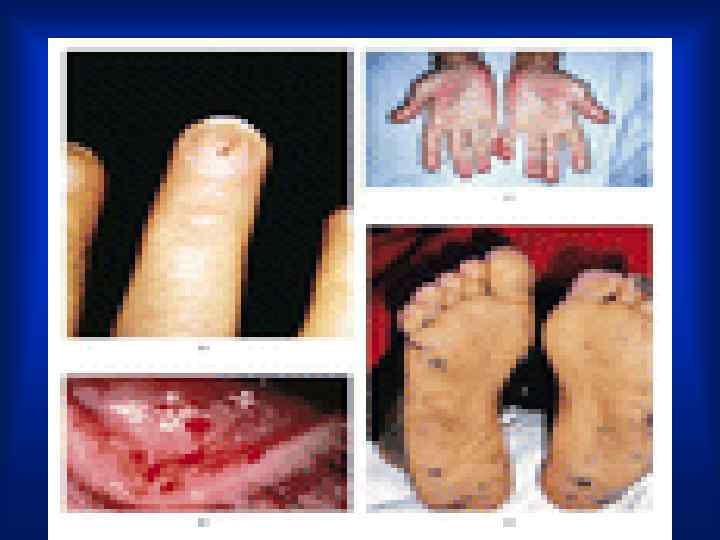
 Осмотр • · На коже - петехиальные геморрагические высыпания, небольших размеров, не бледнеют при надавливании, безболезненны при пальпации, локализуются на передней верхней поверхности грудной клетки, на ногах. Со временем петехии приобретают коричневый оттенок и исчезают. • · Иногда петехиальные геморрагии локализуются на переходной складке конъюнктивы нижнего века — пятна Лукина или на слизистых оболочках полости рта. В центре мелких кровоизлияний в коньюнктиву и слизистые оболочки имеется характерная зона побледнения.
Осмотр • · На коже - петехиальные геморрагические высыпания, небольших размеров, не бледнеют при надавливании, безболезненны при пальпации, локализуются на передней верхней поверхности грудной клетки, на ногах. Со временем петехии приобретают коричневый оттенок и исчезают. • · Иногда петехиальные геморрагии локализуются на переходной складке конъюнктивы нижнего века — пятна Лукина или на слизистых оболочках полости рта. В центре мелких кровоизлияний в коньюнктиву и слизистые оболочки имеется характерная зона побледнения.
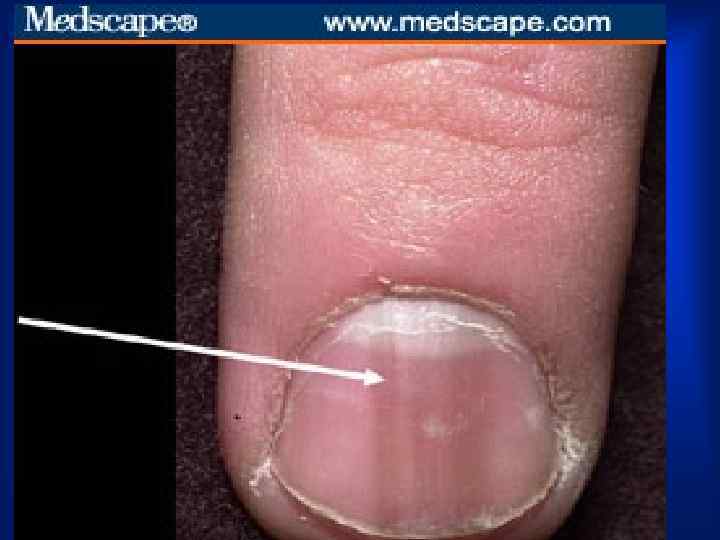
 ОСМОТР • · Пятна Рота — мелкие кровоизлияния в сетчатку глаза, имеющие в центре зону побледнения, выявляются при исследовании глазного дна. • Линейные геморрагии под ногтями. • · Узелки Ослера — болезненные красноватые напряженные образования размером с горошину, в коже и подкожной клетчатке на ладонях, пальцах, подошвах, воспалительные инфильтраты, тромбоваскулит или эмболии в мелкие сосуды. .
ОСМОТР • · Пятна Рота — мелкие кровоизлияния в сетчатку глаза, имеющие в центре зону побледнения, выявляются при исследовании глазного дна. • Линейные геморрагии под ногтями. • · Узелки Ослера — болезненные красноватые напряженные образования размером с горошину, в коже и подкожной клетчатке на ладонях, пальцах, подошвах, воспалительные инфильтраты, тромбоваскулит или эмболии в мелкие сосуды. .
 Положительная проба Румпеля–Лееде –Кончаловского, , свидетельствует о повышенной ломкости микрососудов, что связано с вторичным повреждением сосудистой стенки при васкулитах и/или тромбоцитопатии Манжета для измерения АД накладывается на плечо, в ней создается постоянное давление, равное 100 мм рт. ст. Через 5 минут оценивают результаты пробы. При отсутствии нарушений сосудисто-тромбоцитарного гемостаза ниже манжеты появляется лишь небольшое количество петехиальных (мелкоточечных) кровоизлияний (менее 10 петехий в зоне, ограниченной окружностью диаметром 5 см). При повышении проницаемости сосудов или тромбоцитопении число петехий в этой зоне превышает 10 (положительная проба
Положительная проба Румпеля–Лееде –Кончаловского, , свидетельствует о повышенной ломкости микрососудов, что связано с вторичным повреждением сосудистой стенки при васкулитах и/или тромбоцитопатии Манжета для измерения АД накладывается на плечо, в ней создается постоянное давление, равное 100 мм рт. ст. Через 5 минут оценивают результаты пробы. При отсутствии нарушений сосудисто-тромбоцитарного гемостаза ниже манжеты появляется лишь небольшое количество петехиальных (мелкоточечных) кровоизлияний (менее 10 петехий в зоне, ограниченной окружностью диаметром 5 см). При повышении проницаемости сосудов или тромбоцитопении число петехий в этой зоне превышает 10 (положительная проба
 Данные пальпации и перкуссии сердца • определяются локализацией инфекционного поражения (аортальный, митральный, трикуспидальный клапаны), а также наличием сопутствующей патологии, на фоне которой развился ИЭ. • Признаки расширения ЛЖ и его гипертрофии: смещение влево верхушечного толчка (разлитой и усиленный) и левой границы относительной тупости сердца,
Данные пальпации и перкуссии сердца • определяются локализацией инфекционного поражения (аортальный, митральный, трикуспидальный клапаны), а также наличием сопутствующей патологии, на фоне которой развился ИЭ. • Признаки расширения ЛЖ и его гипертрофии: смещение влево верхушечного толчка (разлитой и усиленный) и левой границы относительной тупости сердца,
 Аускультация сердца • через 2– 3 месяца лихорадочного периода, при поражении аортального клапана постепенно начинают ослабевать I и II тоны сердца. Во II межреберье справа от грудины, а также в точке Боткина появляется тихий диастолический шум, начинающийся сразу за II тоном. Шум имеет характер decrescendo и проводится на верхушку сердца. •
Аускультация сердца • через 2– 3 месяца лихорадочного периода, при поражении аортального клапана постепенно начинают ослабевать I и II тоны сердца. Во II межреберье справа от грудины, а также в точке Боткина появляется тихий диастолический шум, начинающийся сразу за II тоном. Шум имеет характер decrescendo и проводится на верхушку сердца. •
 Аускультация сердца • При поражении митрального клапана происходит постепенное ослабление I тона сердца и появляется грубый систолический шум на верхушке, проводящийся в левую подмышечную область. • Поражение трехстворчатого клапана характеризуется появлением систолического шума трикуспидальной недостаточности,
Аускультация сердца • При поражении митрального клапана происходит постепенное ослабление I тона сердца и появляется грубый систолический шум на верхушке, проводящийся в левую подмышечную область. • Поражение трехстворчатого клапана характеризуется появлением систолического шума трикуспидальной недостаточности,
 Артериальный пульс и АД • При формировании аортальной недостаточности pulsus celer, altus et magnus, • снижение диастолического АД и увеличение систолического • При митральной недостаточности имеется слабо выраженная тенденция к уменьшению систолического и пульсового давления
Артериальный пульс и АД • При формировании аортальной недостаточности pulsus celer, altus et magnus, • снижение диастолического АД и увеличение систолического • При митральной недостаточности имеется слабо выраженная тенденция к уменьшению систолического и пульсового давления
 Спленомегалия • Спленомегалия — один из частых признаков ИЭ. • Спленомегалия ассоциируется с генерализованной инфекцией, наличием абсцессов и инфарктов селезенки
Спленомегалия • Спленомегалия — один из частых признаков ИЭ. • Спленомегалия ассоциируется с генерализованной инфекцией, наличием абсцессов и инфарктов селезенки
 Общий анализ крови • · Анемия, чаще нормохромного типа, обусловлена главным образом угнетением костного мозга. • · Увеличение СОЭ, в ряде случаев достигающей 50– 70 мм/ч, • · Лейкоцитоз со сдвигом лейкоцитарной формулы крови влево. Выраженный гиперлейкоцитоз обычно указывает на присоединение гнойно-септических осложнений. В то же время у некоторых больных число лейкоцитов может быть нормальным, а в редких случаях возможна лейкопения.
Общий анализ крови • · Анемия, чаще нормохромного типа, обусловлена главным образом угнетением костного мозга. • · Увеличение СОЭ, в ряде случаев достигающей 50– 70 мм/ч, • · Лейкоцитоз со сдвигом лейкоцитарной формулы крови влево. Выраженный гиперлейкоцитоз обычно указывает на присоединение гнойно-септических осложнений. В то же время у некоторых больных число лейкоцитов может быть нормальным, а в редких случаях возможна лейкопения.
 биохимический анализ крови • диспротеинемия, обусловленная снижением альбуминов и увеличением содержания g-глобулинов и частично a 2 глобулинов. • С-реактивный протеин, повышение содержания фибриногена, серомукоида, положительные осадочные пробы (формоловая, сулемовая). У половины больных подострым ИЭ - ревматоидный фактор, у 70– 75% — повышенные титры ЦИК, высокий уровень С 3 и С 4 компонентов комплемента. • Посевы крови на стерильность
биохимический анализ крови • диспротеинемия, обусловленная снижением альбуминов и увеличением содержания g-глобулинов и частично a 2 глобулинов. • С-реактивный протеин, повышение содержания фибриногена, серомукоида, положительные осадочные пробы (формоловая, сулемовая). У половины больных подострым ИЭ - ревматоидный фактор, у 70– 75% — повышенные титры ЦИК, высокий уровень С 3 и С 4 компонентов комплемента. • Посевы крови на стерильность
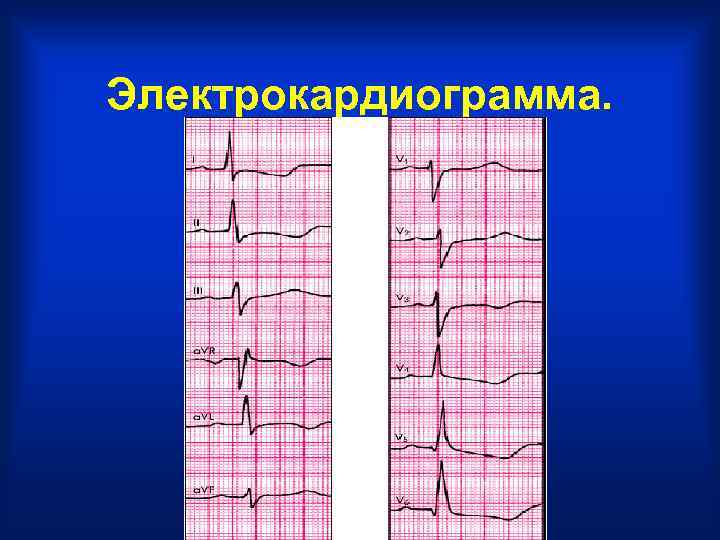
 ЭКГ • Изменения ЭКГ неспецифичны. При возникновении миокардита (диффузного или очагового) могут выявляться признаки АВ-блокады, сглаженность или инверсия зубца Т, депрессия сегмента RS–Т. • Тромбоэмболия в коронарные артерии сопровождается характерными ЭКГпризнаками ИМ (патологический зубец Q, изменения сегмента RS–Т и др. ).
ЭКГ • Изменения ЭКГ неспецифичны. При возникновении миокардита (диффузного или очагового) могут выявляться признаки АВ-блокады, сглаженность или инверсия зубца Т, депрессия сегмента RS–Т. • Тромбоэмболия в коронарные артерии сопровождается характерными ЭКГпризнаками ИМ (патологический зубец Q, изменения сегмента RS–Т и др. ).
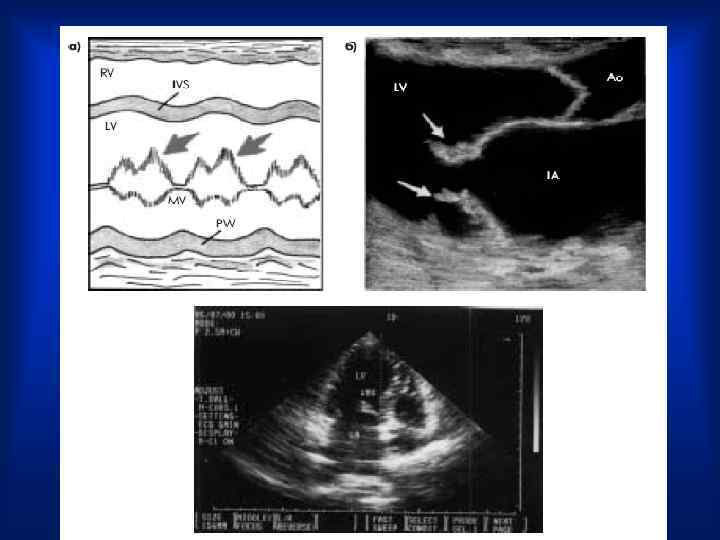
 Эхокардиография • Эхо. КГ— вегетации на клапанах, если их размеры превышают 2– 3 мм. . Вегетации обнаруживаются в виде множества дополнительных эхосигналов, как бы «размывающих» изображение движущихся створок клапана ( «лохматые» створки).
Эхокардиография • Эхо. КГ— вегетации на клапанах, если их размеры превышают 2– 3 мм. . Вегетации обнаруживаются в виде множества дополнительных эхосигналов, как бы «размывающих» изображение движущихся створок клапана ( «лохматые» створки).
 НЕДОСТАТОЧНОСТЬ АОРТАЛЬНОГО КЛАПАНА Insuficientia valvulae aortae
НЕДОСТАТОЧНОСТЬ АОРТАЛЬНОГО КЛАПАНА Insuficientia valvulae aortae
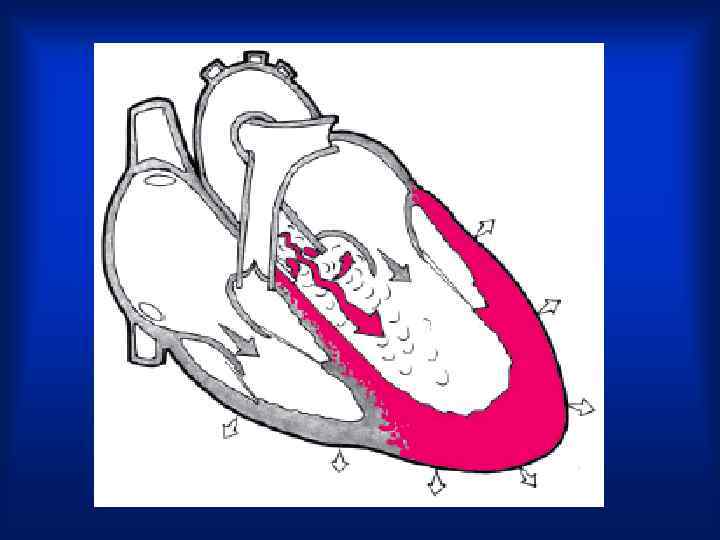
 Полулунные створки аортального клапана не закрывают полностью аортальное отверстие и во время диастолы происходит обратный ток крови из аорты в левый желудочек. Чаще страдают мужчины. Среди умерших от различной патологии сердца недостаточность аортального клапана выявлена в 14% случаев,
Полулунные створки аортального клапана не закрывают полностью аортальное отверстие и во время диастолы происходит обратный ток крови из аорты в левый желудочек. Чаще страдают мужчины. Среди умерших от различной патологии сердца недостаточность аортального клапана выявлена в 14% случаев,
 ЭТИОЛОГИЯ • • • Ревматическое поражение клапана аорты. Инфекционный эндокардит. Сифилис. Аневризма аорты. Тупая травма грудной клетки. Артериальная гипертензия. Атеросклероз аорты. Аортит. Врожденные аномалии Системная красная волчанка, ревматоидный артрит.
ЭТИОЛОГИЯ • • • Ревматическое поражение клапана аорты. Инфекционный эндокардит. Сифилис. Аневризма аорты. Тупая травма грудной клетки. Артериальная гипертензия. Атеросклероз аорты. Аортит. Врожденные аномалии Системная красная волчанка, ревматоидный артрит.
 ПАТОГЕНЕЗ И ИЗМЕНЕНЕ ГЕМОДИНАМИКИ • В период диастолы, , в ЛЖ возвращается от 5 до 50% и более систолического объема крови, что вызывает его расширение, степень которого пропорциональна объему возвращающейся крови. • Объем возвращающейся крови зависит : • от площади незакрытой части аортального отверстия, • градиента давления между аортой и левым желудочком, • от длительности диастолы.
ПАТОГЕНЕЗ И ИЗМЕНЕНЕ ГЕМОДИНАМИКИ • В период диастолы, , в ЛЖ возвращается от 5 до 50% и более систолического объема крови, что вызывает его расширение, степень которого пропорциональна объему возвращающейся крови. • Объем возвращающейся крови зависит : • от площади незакрытой части аортального отверстия, • градиента давления между аортой и левым желудочком, • от длительности диастолы.
 Для сохранения гемодинамики, необходимо увеличение систолического объема крови из ЛЖ (200 - 220 мл. ) Во время систолы ЛЖ сокращается с большей силой, что приводит к его гипертрофии. Степень гипертрофии умеренна, так как входное сопротивление в аорту не повышено и даже снижено, чтобы облегчить изгнание крови из ЛЖ. Увеличение систолического объема крови вызывает дилатацию ЛЖ , она является компенсаторной и сочетается с сохранной сократительной функцией миокарда и называется тоногенной или первичной в отличии от вторичной, миогенной при сниженной сократительной функции миокарда ЛЖ. Увеличение систолического объема крови в аорте вызывает ее дилатацию.
Для сохранения гемодинамики, необходимо увеличение систолического объема крови из ЛЖ (200 - 220 мл. ) Во время систолы ЛЖ сокращается с большей силой, что приводит к его гипертрофии. Степень гипертрофии умеренна, так как входное сопротивление в аорту не повышено и даже снижено, чтобы облегчить изгнание крови из ЛЖ. Увеличение систолического объема крови вызывает дилатацию ЛЖ , она является компенсаторной и сочетается с сохранной сократительной функцией миокарда и называется тоногенной или первичной в отличии от вторичной, миогенной при сниженной сократительной функции миокарда ЛЖ. Увеличение систолического объема крови в аорте вызывает ее дилатацию.
 В результате обратного тока крови из аорты в ЛЖ давление в нем в начале систолы возрастает быстрее до уровня, необходимого для открытия аортального клапана, поэтому фаза изометрического сокращения укорачивается, а фаза изгнания удлиняется. Все это облегчает изгнание увеличенного объема крови из ЛЖ. Снижение сопротивления сосудов на периферии снижает нагрузку на ЛЖ, а тахикардия приводит к укорочение диастолы, и количество крови, которое возвращается в ЛЖ, уменьшается.
В результате обратного тока крови из аорты в ЛЖ давление в нем в начале систолы возрастает быстрее до уровня, необходимого для открытия аортального клапана, поэтому фаза изометрического сокращения укорачивается, а фаза изгнания удлиняется. Все это облегчает изгнание увеличенного объема крови из ЛЖ. Снижение сопротивления сосудов на периферии снижает нагрузку на ЛЖ, а тахикардия приводит к укорочение диастолы, и количество крови, которое возвращается в ЛЖ, уменьшается.
 При развитии декомпенсации или при значительном клапанном дефекте, диастолическое давление в ЛЖ повышается и может возникнуть изометрическая гиперфункция ЛП. При значительном расширении ЛЖ - относительная недостаточность митрального клапана и гемодинамимческая перегрузка ЛП , что ведет к его гипертрофии и дилятации, возникает венозной застой в малом круге кровообращения Это называется митрализацией аортальной недостаточности. Затем появление правожелудочковой недостаточности с повышением венозного давления, увеличением печени, появлением отеков.
При развитии декомпенсации или при значительном клапанном дефекте, диастолическое давление в ЛЖ повышается и может возникнуть изометрическая гиперфункция ЛП. При значительном расширении ЛЖ - относительная недостаточность митрального клапана и гемодинамимческая перегрузка ЛП , что ведет к его гипертрофии и дилятации, возникает венозной застой в малом круге кровообращения Это называется митрализацией аортальной недостаточности. Затем появление правожелудочковой недостаточности с повышением венозного давления, увеличением печени, появлением отеков.
 Жалобы (ст. декомпенсации) • - боль в области сердца стенокардического характера, из-за относительной коронарной недостаточности : • гипертрофия миокарда ЛЖ, • ухудшением кровенаполнения коронарных артерий при низком диастоличсеком давлении в аорте из-за сдавления субэндокардиальных слоев избыточным объемом крови.
Жалобы (ст. декомпенсации) • - боль в области сердца стенокардического характера, из-за относительной коронарной недостаточности : • гипертрофия миокарда ЛЖ, • ухудшением кровенаполнения коронарных артерий при низком диастоличсеком давлении в аорте из-за сдавления субэндокардиальных слоев избыточным объемом крови.
 Жалобы • - головокружение, наклонность к обморокам (связаны с нарушением питания мозга); • - одышка ( при снижении сократительной функции ЛЖ ) в начале при физической нагрузке, а затем и в покое, часто она напоминает приступы сердечной астмы. • При развитии правожелудочковой недостаточности появляются отеки, тяжесть и боль в правом подреберье.
Жалобы • - головокружение, наклонность к обморокам (связаны с нарушением питания мозга); • - одышка ( при снижении сократительной функции ЛЖ ) в начале при физической нагрузке, а затем и в покое, часто она напоминает приступы сердечной астмы. • При развитии правожелудочковой недостаточности появляются отеки, тяжесть и боль в правом подреберье.
 ОСМОТР • - бледность кожных покровов • - пульсация периферических артерий – сонных ( «пляска каротид» ), «пульсирующий человек» (homo pulsans) • - ритмичное, синхронное с пульсом покачивание головы (симптом Мюссе); • - пульсация сосудов обнаруживается на мягком небе, язычке и иногда заметно пульсаторное сужение и расширение зрачков; • - ритмичное изменение цвета ногтевого ложа и губ (симптом Квинке), • пульсация пятна на коже лба, ( пульсация не капилляров, а мелких артериол).
ОСМОТР • - бледность кожных покровов • - пульсация периферических артерий – сонных ( «пляска каротид» ), «пульсирующий человек» (homo pulsans) • - ритмичное, синхронное с пульсом покачивание головы (симптом Мюссе); • - пульсация сосудов обнаруживается на мягком небе, язычке и иногда заметно пульсаторное сужение и расширение зрачков; • - ритмичное изменение цвета ногтевого ложа и губ (симптом Квинке), • пульсация пятна на коже лба, ( пульсация не капилляров, а мелких артериол).
 При осмотре области сердца • Увеличенный смещенный вниз и влево верхушечный толчок. • Колебание всей левой половины грудной клетки – сердечный толчок • Втяжение и выбухание межреберных промежутков примыкающих к области верхушечного толчка, это связано не только с систолическим «ударом» ЛЖ, но и с присасывающим действием ЛЖ во время систолы, а также с быстрым и большим наполнением этого отдела сердца во время диастолы.
При осмотре области сердца • Увеличенный смещенный вниз и влево верхушечный толчок. • Колебание всей левой половины грудной клетки – сердечный толчок • Втяжение и выбухание межреберных промежутков примыкающих к области верхушечного толчка, это связано не только с систолическим «ударом» ЛЖ, но и с присасывающим действием ЛЖ во время систолы, а также с быстрым и большим наполнением этого отдела сердца во время диастолы.
 ПАЛЬПАЦИЯ • верхушечный толчок в 6 , иногда в 7 межреберье, кнаружи от среднеключичной линии, разлитой, усиленный, приподнимающий, куполообразный. • В яремной ямке - пульсация, обусловленная колебаниями дуги аорты. • В эпигастральной области пульсация брюшного отдела аорты. При развитии декомпенсации и перегрузки правых отделов сердца, пульсация в этой области будет связана с сокращением гипертрофированного правого желудочка.
ПАЛЬПАЦИЯ • верхушечный толчок в 6 , иногда в 7 межреберье, кнаружи от среднеключичной линии, разлитой, усиленный, приподнимающий, куполообразный. • В яремной ямке - пульсация, обусловленная колебаниями дуги аорты. • В эпигастральной области пульсация брюшного отдела аорты. При развитии декомпенсации и перегрузки правых отделов сердца, пульсация в этой области будет связана с сокращением гипертрофированного правого желудочка.
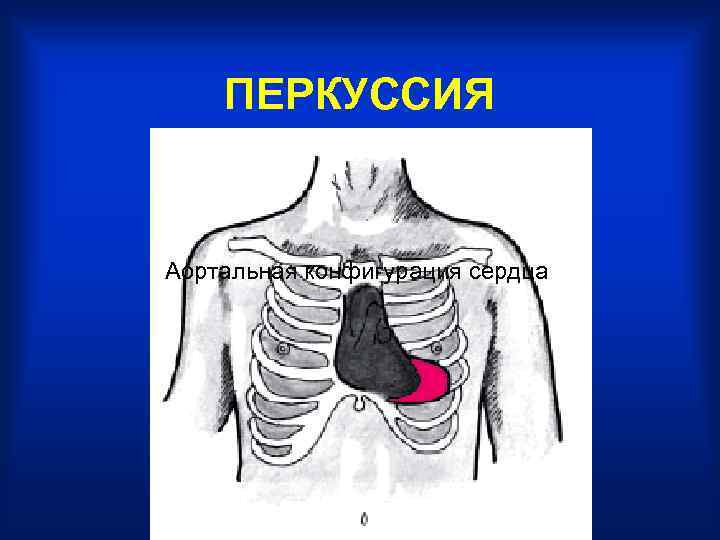 ПЕРКУССИЯ Аортальная конфигурация сердца
ПЕРКУССИЯ Аортальная конфигурация сердца
 АУСКУЛЬТАЦИЯ • I тон на верхушке сердца ослаблен за счет ослабления мышечного и клапанного компонентов. • II тон на аорте при ревматическом пороке ослаблен, так как имеется недостаточность створок аортального клапана. При сифилитическом и атеросклеротическом поражении – второй тон звучный, иногда усилен. При значительной регургитации крови из аорты на верхушке может выслушиваться Ш тон.
АУСКУЛЬТАЦИЯ • I тон на верхушке сердца ослаблен за счет ослабления мышечного и клапанного компонентов. • II тон на аорте при ревматическом пороке ослаблен, так как имеется недостаточность створок аортального клапана. При сифилитическом и атеросклеротическом поражении – второй тон звучный, иногда усилен. При значительной регургитации крови из аорты на верхушке может выслушиваться Ш тон.
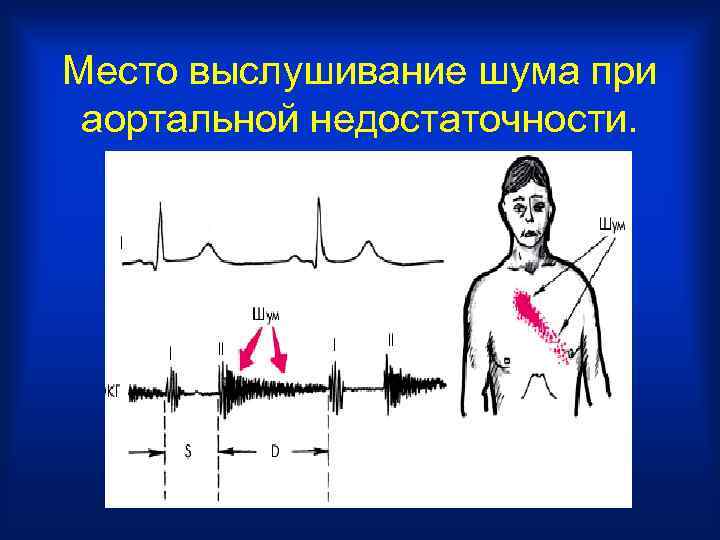
 АУСКУЛЬТАЦИЯ • Протодиастолический шум над аортой, проводящийся к верхушке сердца. При ревматическом пороке шум не грубый, лучше выслушивается в точке Боткина. Эрба, при сифилитическом пороке – шум более грубый, лучше выслушивается во втором межреберье справа от грудины. Это связано с лучшим проведением шума в эту точку, так как имеется значительное уплотнение стенки аорты. Для лучшего выслушивания больной занимает горизонтальное положение и делает выдох.
АУСКУЛЬТАЦИЯ • Протодиастолический шум над аортой, проводящийся к верхушке сердца. При ревматическом пороке шум не грубый, лучше выслушивается в точке Боткина. Эрба, при сифилитическом пороке – шум более грубый, лучше выслушивается во втором межреберье справа от грудины. Это связано с лучшим проведением шума в эту точку, так как имеется значительное уплотнение стенки аорты. Для лучшего выслушивания больной занимает горизонтальное положение и делает выдох.
 Место выслушивание шума при аортальной недостаточности.
Место выслушивание шума при аортальной недостаточности.
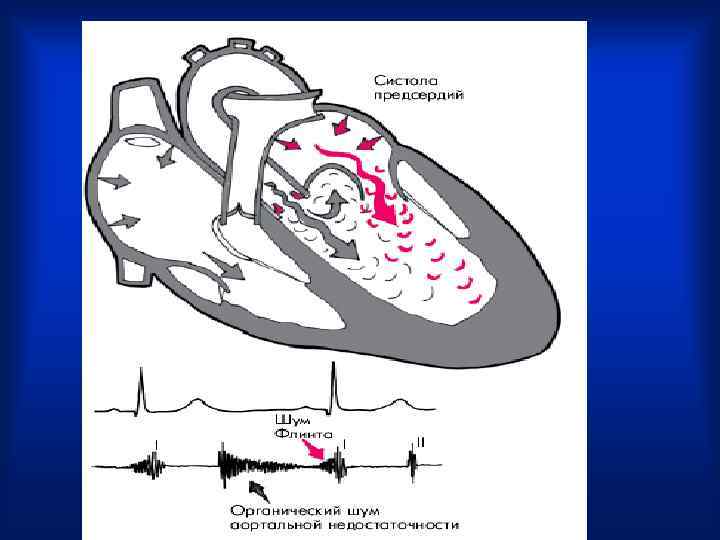
 Функциональные шумы • Систолический шум на верхушке -при большом расширении ЛЖ возникает относительная недостаточность митрального клапана. • Диастолический, пресистолический шум – шум Флинта (возникает вследствие того, что обратный ток крови во время диастолы из аорты в желудочек оттесняет аортальную створку митрального клапана, что создает функциональный стеноз митрального отверстия, и во время диастолы создается препятствие току крови из левого предсердия в желудочек).
Функциональные шумы • Систолический шум на верхушке -при большом расширении ЛЖ возникает относительная недостаточность митрального клапана. • Диастолический, пресистолический шум – шум Флинта (возникает вследствие того, что обратный ток крови во время диастолы из аорты в желудочек оттесняет аортальную створку митрального клапана, что создает функциональный стеноз митрального отверстия, и во время диастолы создается препятствие току крови из левого предсердия в желудочек).
 двойной тон Траубе • возникает в результате колебаний стенки бедренной артерии как во время систолы, так и во время диастолы. • Двойной шум Виноградова-Дюрозье (первый шум стенотический – обусловлен током крови через суженный стетоскопом сосуд; второй – ускорением обратного кровотока по направлению к сердцу во время диастолы).
двойной тон Траубе • возникает в результате колебаний стенки бедренной артерии как во время систолы, так и во время диастолы. • Двойной шум Виноградова-Дюрозье (первый шум стенотический – обусловлен током крови через суженный стетоскопом сосуд; второй – ускорением обратного кровотока по направлению к сердцу во время диастолы).
 Пульс • При аортальной недостаточности пульс становится: • скорым (celer), • высоким (altus), • большим (magnus),
Пульс • При аортальной недостаточности пульс становится: • скорым (celer), • высоким (altus), • большим (magnus),
 Артериальное давление • Артериальное давление изменяется – систолическое повышается, а диастолическое понижается (чем более выражена недостаточность клапана аорты, тем более высоким оказывается пульсовое давление).
Артериальное давление • Артериальное давление изменяется – систолическое повышается, а диастолическое понижается (чем более выражена недостаточность клапана аорты, тем более высоким оказывается пульсовое давление).
 Электрокардиограмма.
Электрокардиограмма.
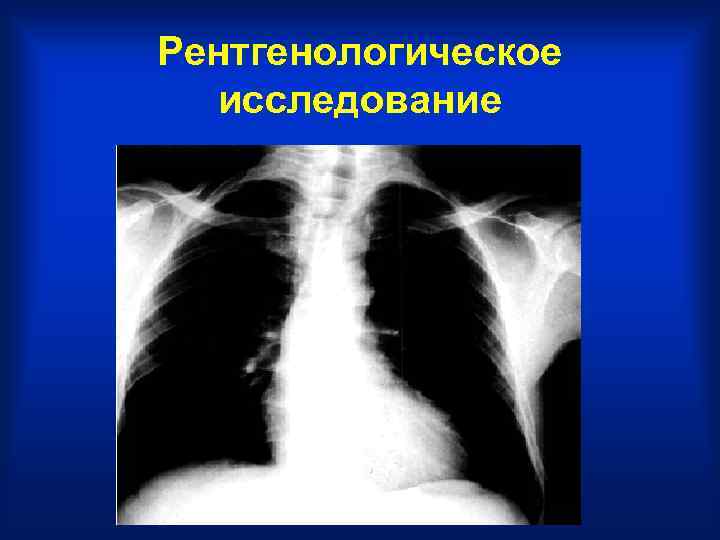
 Рентгенологическое исследование • аортальную конфигурацию сердца за счет гипертрофии и дилатации полости левого желудочка. Тень аорты расширена, амплитуда ее пульсации, и пульсация левого желудочка увеличена. При развитии сердечной недостаточности появляются признаки венозной легочной гипертензии, контрастированный пищевод отклоняется по дуге большого радиуса вследствие увеличения левого предсердия.
Рентгенологическое исследование • аортальную конфигурацию сердца за счет гипертрофии и дилатации полости левого желудочка. Тень аорты расширена, амплитуда ее пульсации, и пульсация левого желудочка увеличена. При развитии сердечной недостаточности появляются признаки венозной легочной гипертензии, контрастированный пищевод отклоняется по дуге большого радиуса вследствие увеличения левого предсердия.
 . Для уменьшения аортальной регургитации используются артериальные вазодилятаторы (гидролазин, блокаторы медленных кальциевых каналов), а также ингибиторы АПФ- способствуют обратному развитию гипертрофии ЛЖ и уменьшению конечного диастолического объема. При развитии недостаточности кровообращения и снижении систолической функции ЛЖ (ФВ 40 -50%), а также при возникновении мерцательной аритмии назначаются сердечные гликозиды. Для уменьшения объема циркулирующей крови и застоя в малом круге кровообращения применяют мочегонные препараты. Назначаются также венозные вазодилятаторы (нитраты) для уменьшения величины преднагрузки. Применение b-блокаторов нецелесообразно,
. Для уменьшения аортальной регургитации используются артериальные вазодилятаторы (гидролазин, блокаторы медленных кальциевых каналов), а также ингибиторы АПФ- способствуют обратному развитию гипертрофии ЛЖ и уменьшению конечного диастолического объема. При развитии недостаточности кровообращения и снижении систолической функции ЛЖ (ФВ 40 -50%), а также при возникновении мерцательной аритмии назначаются сердечные гликозиды. Для уменьшения объема циркулирующей крови и застоя в малом круге кровообращения применяют мочегонные препараты. Назначаются также венозные вазодилятаторы (нитраты) для уменьшения величины преднагрузки. Применение b-блокаторов нецелесообразно,
 . СТЕНОЗ УСТЬЯ АОРТЫ (Stenosis ostii aortae) • - клапанный стеноз – сужение устья аорты обусловлено сращением створок аортального клапана; • подклапанный (субаортальный) стеноз (чаще врожденная форма) – препятствие кровотоку создается за счет выраженной гипертрофии выходного тракта левого желудочка; • - надклапанный стеноз (редкая форма порока) – сужение обусловлено циркулярным тяжем или мембраной, располагающимися дистальнее устья коронарных артерий.
. СТЕНОЗ УСТЬЯ АОРТЫ (Stenosis ostii aortae) • - клапанный стеноз – сужение устья аорты обусловлено сращением створок аортального клапана; • подклапанный (субаортальный) стеноз (чаще врожденная форма) – препятствие кровотоку создается за счет выраженной гипертрофии выходного тракта левого желудочка; • - надклапанный стеноз (редкая форма порока) – сужение обусловлено циркулярным тяжем или мембраной, располагающимися дистальнее устья коронарных артерий.
 Определяется затруднение систолического тока крови из левого желудочка в аорту, признаки выраженной концентрической гипертрофии ЛЖ.
Определяется затруднение систолического тока крови из левого желудочка в аорту, признаки выраженной концентрической гипертрофии ЛЖ.
 ЭТИОЛОГИЯ. • Ревматическое поражение клапанного аппарата. • Атеросклероз. У пожилых лиц - изолированный клапанный стеноз с обызвествлением клапанов (порок Менкеберга), на фоне предшествующего атеросклеротического поражения. • Инфекционный эндокардит. • Ревматоидный артрит, системная красная волчанка. • Врожденные аномалии клапана и устья аорты.
ЭТИОЛОГИЯ. • Ревматическое поражение клапанного аппарата. • Атеросклероз. У пожилых лиц - изолированный клапанный стеноз с обызвествлением клапанов (порок Менкеберга), на фоне предшествующего атеросклеротического поражения. • Инфекционный эндокардит. • Ревматоидный артрит, системная красная волчанка. • Врожденные аномалии клапана и устья аорты.
 ПАТОГЕНЕЗ И ИЗМЕНЕНИЯ ГЕМОДИНАМИКИ. • При уменьшении площади аортального отверстия на 50% и более (в норме 2, 6 – 3, 5 см²) - изменение градиента давления между ЛЖ и аортой – нарастает давление в ЛЖ при сохранении давления в аорте. нарастает напряжение стенки левого желудочка, что приводит к ее гипертрофии по концентрическому типу (гипертрофия с увеличение толщины стенки , но с уменьшением объема. Поскольку стеноз устья аорты прогрессирует медленно, гипертрофия развивается пропорционально увеличению внутрижелудочкового давления.
ПАТОГЕНЕЗ И ИЗМЕНЕНИЯ ГЕМОДИНАМИКИ. • При уменьшении площади аортального отверстия на 50% и более (в норме 2, 6 – 3, 5 см²) - изменение градиента давления между ЛЖ и аортой – нарастает давление в ЛЖ при сохранении давления в аорте. нарастает напряжение стенки левого желудочка, что приводит к ее гипертрофии по концентрическому типу (гипертрофия с увеличение толщины стенки , но с уменьшением объема. Поскольку стеноз устья аорты прогрессирует медленно, гипертрофия развивается пропорционально увеличению внутрижелудочкового давления.
 При прогрессировании стеноза систола желудочков удлиняется, так как необходимо большее время для изгнания крови из левого желудочка через суженное отверстие в аорту. Происходит так же нарушение диастолической функции левого желудочка. Это приводит к увеличению конечного диастолического давления в левом желудочке, увеличению давлении в левом предсердии, застою крови в малом круге кровообращения – возникает клиника диастолической сердечной недостаточности (ортопноэ, сердечная астма, отек легких).
При прогрессировании стеноза систола желудочков удлиняется, так как необходимо большее время для изгнания крови из левого желудочка через суженное отверстие в аорту. Происходит так же нарушение диастолической функции левого желудочка. Это приводит к увеличению конечного диастолического давления в левом желудочке, увеличению давлении в левом предсердии, застою крови в малом круге кровообращения – возникает клиника диастолической сердечной недостаточности (ортопноэ, сердечная астма, отек легких).
 Увеличивается потребность миокарда в кислороде из-за увеличения мышечной массы ЛЖ (гипертрофия) и повышения внутрижелудочкового давления, удлинения систолы. Одновременно уменьшается кровоток в венечных артериях из-за снижения перфузионного давления в артериях и сдавления гипертрофированными миокардом артерий, идущих к эндокарду. Это приводит к возникновению загрудинных болей (типичной стенокардии напряжения) при отсутствии признаков окклюзии артерий сердца (относительная недостаточность коронарного кровообращения). Присоединение атеросклероза венечных артерий усугубляет коронарную недостаточность.
Увеличивается потребность миокарда в кислороде из-за увеличения мышечной массы ЛЖ (гипертрофия) и повышения внутрижелудочкового давления, удлинения систолы. Одновременно уменьшается кровоток в венечных артериях из-за снижения перфузионного давления в артериях и сдавления гипертрофированными миокардом артерий, идущих к эндокарду. Это приводит к возникновению загрудинных болей (типичной стенокардии напряжения) при отсутствии признаков окклюзии артерий сердца (относительная недостаточность коронарного кровообращения). Присоединение атеросклероза венечных артерий усугубляет коронарную недостаточность.
 Жалобы при сужении аортального отверстия на 2/3 нормы или менее 0, 75 см². • сжимающиеся боли за грудиной при физической нагрузке (снижение коронарного кровообращения). • - головокружения, обмороки (ухудшение мозгового кровообращения); • При снижении сократительной функции ЛЖ: • - приступы сердечной астмы; • - одышка в покое; • - повышенная утомляемость (обусловленная отсутствием адекватного возрастания минутного объема сердца при физической нагрузке).
Жалобы при сужении аортального отверстия на 2/3 нормы или менее 0, 75 см². • сжимающиеся боли за грудиной при физической нагрузке (снижение коронарного кровообращения). • - головокружения, обмороки (ухудшение мозгового кровообращения); • При снижении сократительной функции ЛЖ: • - приступы сердечной астмы; • - одышка в покое; • - повышенная утомляемость (обусловленная отсутствием адекватного возрастания минутного объема сердца при физической нагрузке).
 При появлении застойных явлений в большом круге кровообращения • - отеки нижних конечностей; • - боли в правом подреберье (связаны с увеличением печени и растяжением капсулы).
При появлении застойных явлений в большом круге кровообращения • - отеки нижних конечностей; • - боли в правом подреберье (связаны с увеличением печени и растяжением капсулы).
 ОСМОТР. • В стадии компенсации порока внешний вид больных обычно без особенностей. • При выраженном стенозе обращает на себя внимание бледность кожных покровов (связана со спазмом сосудов кожи – реакция на малый сердечный выброс), акроцианоз (при декомпенсации).
ОСМОТР. • В стадии компенсации порока внешний вид больных обычно без особенностей. • При выраженном стенозе обращает на себя внимание бледность кожных покровов (связана со спазмом сосудов кожи – реакция на малый сердечный выброс), акроцианоз (при декомпенсации).
 ПАЛЬПАЦИЯ. • колебание всей предсердной области – сердечный толчок. Пальпируется разлитой «высокий» резистентный верхушечный толчок. Он смещен вниз (VI межреберье) и влево (до передней подмышечной линии). В области сердца (точка Боткина- Эрба) и особенно во втором межреберье справа от грудины (над аортой) часто определяется систолическое дрожание ( «кошачье мурлыканье» ).
ПАЛЬПАЦИЯ. • колебание всей предсердной области – сердечный толчок. Пальпируется разлитой «высокий» резистентный верхушечный толчок. Он смещен вниз (VI межреберье) и влево (до передней подмышечной линии). В области сердца (точка Боткина- Эрба) и особенно во втором межреберье справа от грудины (над аортой) часто определяется систолическое дрожание ( «кошачье мурлыканье» ).
 ПЕРКУССИЯ. • расширение левой границы относительной тупости сердца, увеличение размеров поперечника сердца. Формируется аортальная конфигурация сердца. При выраженном постстенотическом расширении восходящей части аорты происходит расширение тупости сосудистого пучка во втором межреберье справа и слева от грудины.
ПЕРКУССИЯ. • расширение левой границы относительной тупости сердца, увеличение размеров поперечника сердца. Формируется аортальная конфигурация сердца. При выраженном постстенотическом расширении восходящей части аорты происходит расширение тупости сосудистого пучка во втором межреберье справа и слева от грудины.
 АУСКУЛЬТАЦИЯ. • 1 тон сохранен или ослаблен за счет мышечного компонента, это связано с медленным сокращением ЛЖ и удлинением систолы, может выявляться «систолический щелчок» -расщепление или раздвоение 1 тона, в четвертом – пятом межреберье по левому краю грудины. В. Х. Василенко (1983) объясняет это раскрытием склерозированных клапанов аорты
АУСКУЛЬТАЦИЯ. • 1 тон сохранен или ослаблен за счет мышечного компонента, это связано с медленным сокращением ЛЖ и удлинением систолы, может выявляться «систолический щелчок» -расщепление или раздвоение 1 тона, в четвертом – пятом межреберье по левому краю грудины. В. Х. Василенко (1983) объясняет это раскрытием склерозированных клапанов аорты
 . 2 тон над аортой ослаблен за счет клапанного компонента (при неподвижности сросшихся створок аортального клапана он может совсем исчезнуть). Снижение давления в аорте снижает амплитуду колебаний створок клапанов. Иногда 2 тон, громкий что связано с проведением акцентированного пульмонального компонента во второе межреберье справа от грудины. 2 тон в этом случае выслушиваем в 1 межреберье, туда пульмональный компонент не проводится.
. 2 тон над аортой ослаблен за счет клапанного компонента (при неподвижности сросшихся створок аортального клапана он может совсем исчезнуть). Снижение давления в аорте снижает амплитуду колебаний створок клапанов. Иногда 2 тон, громкий что связано с проведением акцентированного пульмонального компонента во второе межреберье справа от грудины. 2 тон в этом случае выслушиваем в 1 межреберье, туда пульмональный компонент не проводится.
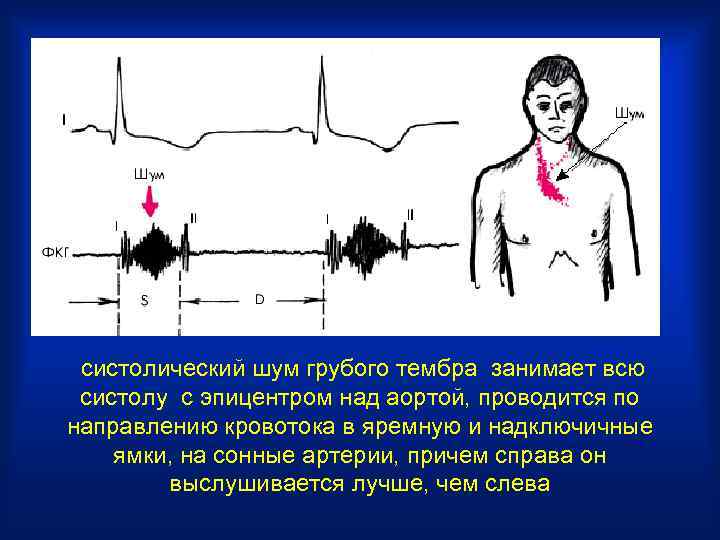 систолический шум грубого тембра занимает всю систолу с эпицентром над аортой, проводится по направлению кровотока в яремную и надключичные ямки, на сонные артерии, причем справа он выслушивается лучше, чем слева
систолический шум грубого тембра занимает всю систолу с эпицентром над аортой, проводится по направлению кровотока в яремную и надключичные ямки, на сонные артерии, причем справа он выслушивается лучше, чем слева
 Пульс и артериальное давление. • При выраженном аортальном стенозе пульс малый, медленный и редкий (pulsus parvus, tardus et rarus), так кровь в аорту проходит медленно и в меньшем количестве. • Систолическое АД обычно понижается, диастолическое остается нормальным или повышается. Пульсовое давление уменьшено.
Пульс и артериальное давление. • При выраженном аортальном стенозе пульс малый, медленный и редкий (pulsus parvus, tardus et rarus), так кровь в аорту проходит медленно и в меньшем количестве. • Систолическое АД обычно понижается, диастолическое остается нормальным или повышается. Пульсовое давление уменьшено.
 Рентгенологическое исследование
Рентгенологическое исследование
 Электрокардиограмма.
Электрокардиограмма.
 Стадия компенсации порока • лечение стабильной стенокардии (нитраты и β-адреноблокаторы в минимальных дозах); • коррекция диастолической дисфункции ЛЖ (β-адреноблокаторы в небольших, индивидуально подобранных дозах) — под контролем АД и ЧСС; • мерцательная аритмия (дигоксин в дозе 0, 25 мг в сутки и β-адреноблокаторы в малых дозах).
Стадия компенсации порока • лечение стабильной стенокардии (нитраты и β-адреноблокаторы в минимальных дозах); • коррекция диастолической дисфункции ЛЖ (β-адреноблокаторы в небольших, индивидуально подобранных дозах) — под контролем АД и ЧСС; • мерцательная аритмия (дигоксин в дозе 0, 25 мг в сутки и β-адреноблокаторы в малых дозах).
 Стадия декомпенсации (систолическая дисфункция ЛЖ): • сердечные гликозиды; • мочегонные (избегать массивного диуреза); • внутриаортальная баллонная контрпульсация (для стабилизации гемодинамики при подготовке к хирургической операции); • двухкамерная ЭКС (при возникновении АВблокады II–III степени).
Стадия декомпенсации (систолическая дисфункция ЛЖ): • сердечные гликозиды; • мочегонные (избегать массивного диуреза); • внутриаортальная баллонная контрпульсация (для стабилизации гемодинамики при подготовке к хирургической операции); • двухкамерная ЭКС (при возникновении АВблокады II–III степени).
 СПАСИБО ЗА ВНИМАНИЕ!!!
СПАСИБО ЗА ВНИМАНИЕ!!!


