Симптоматические гипертензии.ppt
- Количество слайдов: 132
 Симптоматические гипертензии Кафедра поликлинической терапии Доктор медицинских наук, профессор Багмет Александр Данилович
Симптоматические гипертензии Кафедра поликлинической терапии Доктор медицинских наук, профессор Багмет Александр Данилович
 Симптоматические, или вторичные, артериальные гипертензии (СГ) — это артериальные гипертензии, причинно связанные с определенными заболеваниями или повреждениями органов (или систем), участвующими в регуляции артериального давления.
Симптоматические, или вторичные, артериальные гипертензии (СГ) — это артериальные гипертензии, причинно связанные с определенными заболеваниями или повреждениями органов (или систем), участвующими в регуляции артериального давления.
 Классификация симптоматических АГ l I. Почечные l 1. Ренопаренхиматозные l 2. Реноваскулярные l II. Эндокринные l III. Гемодинамические l IV. Нейрогенные l V. Медикаментозная САГ l VI. Особые формы САГ
Классификация симптоматических АГ l I. Почечные l 1. Ренопаренхиматозные l 2. Реноваскулярные l II. Эндокринные l III. Гемодинамические l IV. Нейрогенные l V. Медикаментозная САГ l VI. Особые формы САГ
 Классификация АГ по этиологическому признаку l l l l Заболевания почек почечные паренхиматозные заболевания острые гломерулонефриты хронические нефриты, хронические пиелонефриты обструктивные нефропатии поликистоз почек заболевания соединительной ткани почек диабетическая нефропатия гидронефроз врожденная гипоплазия почек травмы почек реноваскулярная гипертония ренинсекретирующие опухоли, ренопривные гипертонии первичная задержка соли (синдром Лиддла, синдром Гордона)
Классификация АГ по этиологическому признаку l l l l Заболевания почек почечные паренхиматозные заболевания острые гломерулонефриты хронические нефриты, хронические пиелонефриты обструктивные нефропатии поликистоз почек заболевания соединительной ткани почек диабетическая нефропатия гидронефроз врожденная гипоплазия почек травмы почек реноваскулярная гипертония ренинсекретирующие опухоли, ренопривные гипертонии первичная задержка соли (синдром Лиддла, синдром Гордона)
 Классификация АГ по этиологическому признаку l l l l Эндокринные заболевания Акромегалия Гипотиреоз Гиперкальциемия Гипертиреоз Болезни надпочечников: А. Поражение коркового слоя: (I) синдром Кушинга (II) первичный альдостеронизм (III) врожденная гиперплазия надпочечников Б. Поражения мозгового вещества: (I) феохромоцитома (II) опухоль хромаффинных клеток, расположенных вне надпочечников (III) раковая опухоль
Классификация АГ по этиологическому признаку l l l l Эндокринные заболевания Акромегалия Гипотиреоз Гиперкальциемия Гипертиреоз Болезни надпочечников: А. Поражение коркового слоя: (I) синдром Кушинга (II) первичный альдостеронизм (III) врожденная гиперплазия надпочечников Б. Поражения мозгового вещества: (I) феохромоцитома (II) опухоль хромаффинных клеток, расположенных вне надпочечников (III) раковая опухоль
 Классификация АГ по этиологическому признаку l l l А. Эссенциальная или первичная гипертония Б. Вторичная гипертония Причины Лекарства или экзогенные вещества гормональные противозачаточные средства кортикостероиды симпатомиметики, кокаин пищевые продукты, содержащие тиамин или ингибиторы моноаминоксидазы нестероидные противовоспалительные препараты циклоспорин, эритропоэтин
Классификация АГ по этиологическому признаку l l l А. Эссенциальная или первичная гипертония Б. Вторичная гипертония Причины Лекарства или экзогенные вещества гормональные противозачаточные средства кортикостероиды симпатомиметики, кокаин пищевые продукты, содержащие тиамин или ингибиторы моноаминоксидазы нестероидные противовоспалительные препараты циклоспорин, эритропоэтин
 Классификация АГ по этиологическому признаку l l l Коарктация аорты и аортиты Осложнения беременности Неврологические заболевания l l l l l Повышение внутричерепного давления Опухоли мозга Энцефалиты Респираторный ацидоз Апноэ во время сна Тотальный паралич конечностей Острая порфирия Отравление свинцом Синдром Гийена-Барре Хирургические заболевания l Постоперационная гипертония
Классификация АГ по этиологическому признаку l l l Коарктация аорты и аортиты Осложнения беременности Неврологические заболевания l l l l l Повышение внутричерепного давления Опухоли мозга Энцефалиты Респираторный ацидоз Апноэ во время сна Тотальный паралич конечностей Острая порфирия Отравление свинцом Синдром Гийена-Барре Хирургические заболевания l Постоперационная гипертония
 Признаки, наличие которых требует особо тщательного исключения симптоматических АГ l дебют заболевания в возрасте больного моложе 20 и старше 60 лет; очень высокое АД; остро возникшее и стойкое повышение АД злокачественное течение АГ; наличие кризов с клиникой симпато-адреналового возбуждения; l указание на любое заболевание почек в анамнезе; l возникновение АГ в период первого триместра беременности. l l
Признаки, наличие которых требует особо тщательного исключения симптоматических АГ l дебют заболевания в возрасте больного моложе 20 и старше 60 лет; очень высокое АД; остро возникшее и стойкое повышение АД злокачественное течение АГ; наличие кризов с клиникой симпато-адреналового возбуждения; l указание на любое заболевание почек в анамнезе; l возникновение АГ в период первого триместра беременности. l l
 Паренхиматозные заболевания почек Распространенность 2 -5 % Непосредственная причина АГ гиперволемия
Паренхиматозные заболевания почек Распространенность 2 -5 % Непосредственная причина АГ гиперволемия
 Паренхиматозные заболевания почек - Острый и хронический гломерулонефрит - Диабетическая нефропатия - Острый и хронический пиелонефрит - Поликистоз почек - Гипернефрома - Поражение почек при турбекулезе - Поражение почек при амилоидозе - Поражение почек при диффузных заболеваниях соединительной ткани
Паренхиматозные заболевания почек - Острый и хронический гломерулонефрит - Диабетическая нефропатия - Острый и хронический пиелонефрит - Поликистоз почек - Гипернефрома - Поражение почек при турбекулезе - Поражение почек при амилоидозе - Поражение почек при диффузных заболеваниях соединительной ткани
 Паренхиматозные заболевания почек Диагностика l характерные изменения осадка мочи l лабораторные, инструментальные и морфологические доказательства первичного или вторичного (но не связанного с нефропатией как следствием АГ) заболевания почек l положительный гипотензивный эффект от специфической терапии почечного заболевания
Паренхиматозные заболевания почек Диагностика l характерные изменения осадка мочи l лабораторные, инструментальные и морфологические доказательства первичного или вторичного (но не связанного с нефропатией как следствием АГ) заболевания почек l положительный гипотензивный эффект от специфической терапии почечного заболевания
 Паренхиматозные заболевания почек Лечение l петлевые диуретики (могут потребоваться высокие дозы) l при резистентности ингибиторы АПФ и/или антагонисты кальция, затем альфаадреноблокатор и/или лабеталол. l при необходимости усиления лечения добавить миноксидил l в терминальной стадии почечной недостаточности гемодиализ или трансплантация почки
Паренхиматозные заболевания почек Лечение l петлевые диуретики (могут потребоваться высокие дозы) l при резистентности ингибиторы АПФ и/или антагонисты кальция, затем альфаадреноблокатор и/или лабеталол. l при необходимости усиления лечения добавить миноксидил l в терминальной стадии почечной недостаточности гемодиализ или трансплантация почки
 Патогенез (что происходит? ) l механизм развития СГ при каждом заболевании имеет отличительные черты. Они обусловлены характером и особенностями развития основного заболевания. Так, при почечной патологии и реноваскулярных поражениях пусковым фактором является ишемия почки, а доминирующим механизмом повышения артериальное давление — рост активности прессорных и снижение активности депрессорных почечных агентов.
Патогенез (что происходит? ) l механизм развития СГ при каждом заболевании имеет отличительные черты. Они обусловлены характером и особенностями развития основного заболевания. Так, при почечной патологии и реноваскулярных поражениях пусковым фактором является ишемия почки, а доминирующим механизмом повышения артериальное давление — рост активности прессорных и снижение активности депрессорных почечных агентов.
 При эндокринных заболеваниях: l -первично повышенное образование некоторых гормонов является непосредственной причиной повышения артериальное давление. Вид гиперпродуцируемого гормона — альдостерон или другой минералокортикоид, катехоламины, СТГ, АКТГ и глюкокортикоиды — зависит от характера эндокринной патологии.
При эндокринных заболеваниях: l -первично повышенное образование некоторых гормонов является непосредственной причиной повышения артериальное давление. Вид гиперпродуцируемого гормона — альдостерон или другой минералокортикоид, катехоламины, СТГ, АКТГ и глюкокортикоиды — зависит от характера эндокринной патологии.
 При органических поражениях ЦНС : l -создаются условия для ишемии центров, регулирующих артериальное давление, и нарушений центрального механизма регуляции артериального давления, вызванного не функциональными (как при гипертонической болезни), а органическими изменениями.
При органических поражениях ЦНС : l -создаются условия для ишемии центров, регулирующих артериальное давление, и нарушений центрального механизма регуляции артериального давления, вызванного не функциональными (как при гипертонической болезни), а органическими изменениями.
 При гемодинамических СГ, обусловленных поражением сердца и крупных артериальных сосудов, механизмы повышения артериальное давление не представляются едиными и определяются характером поражения. Они связаны: l с нарушением функции депрессорных зон (синокаротидной зоны), понижением эластичности дуги аорты (при атеросклерозе дуги); l с переполнением кровью сосудов, расположенных выше места сужения аорты (при ее коарктации), с дальнейшим включением почечноишемического ренопрессорного механизма;
При гемодинамических СГ, обусловленных поражением сердца и крупных артериальных сосудов, механизмы повышения артериальное давление не представляются едиными и определяются характером поражения. Они связаны: l с нарушением функции депрессорных зон (синокаротидной зоны), понижением эластичности дуги аорты (при атеросклерозе дуги); l с переполнением кровью сосудов, расположенных выше места сужения аорты (при ее коарктации), с дальнейшим включением почечноишемического ренопрессорного механизма;
 Паренхиматозные заболевания почек Не назначать l нестероидные противовоспалительные средства (подавляют синтез сосудосуживающих почечных простагландинов) l калийсберегающие диуретики l препараты калия
Паренхиматозные заболевания почек Не назначать l нестероидные противовоспалительные средства (подавляют синтез сосудосуживающих почечных простагландинов) l калийсберегающие диуретики l препараты калия
 Реноваскулярная гипертония l 1% всех случаев АГ l 20 % всех случаев резистентной АГ l 30 % всех случаев быстропрогрессирующей или злокачественной АГ
Реноваскулярная гипертония l 1% всех случаев АГ l 20 % всех случаев резистентной АГ l 30 % всех случаев быстропрогрессирующей или злокачественной АГ
 Реноваскулярная гипертония Атеросклероз: более 70 % случаев. - чаще – у мужчин среднего и пожилого возраста. - обычно поражается устье и проксимальная треть почечной артерии l Фибромышечная дисплазия: более 20 % всех случаев. - чаще у молодых женщин. - обычно поражаются дистальные две трети почечной артерии. - в 25 % случаев поражение носит двусторонний характер l
Реноваскулярная гипертония Атеросклероз: более 70 % случаев. - чаще – у мужчин среднего и пожилого возраста. - обычно поражается устье и проксимальная треть почечной артерии l Фибромышечная дисплазия: более 20 % всех случаев. - чаще у молодых женщин. - обычно поражаются дистальные две трети почечной артерии. - в 25 % случаев поражение носит двусторонний характер l
 Реноваскулярная гипертония l Более редкие причины реноваскулярной гипертонии: - аортоартериит - узелковый периартериит - тромбоз - эмболия - аневризмы - травмы почечной артерии - гематомы - опухоли, сдавливающие почечную артерию - патологически подвижная почка
Реноваскулярная гипертония l Более редкие причины реноваскулярной гипертонии: - аортоартериит - узелковый периартериит - тромбоз - эмболия - аневризмы - травмы почечной артерии - гематомы - опухоли, сдавливающие почечную артерию - патологически подвижная почка
 Реноваскулярная гипертония l Гипертензия возникает в тех случаях, когда просвет почечной артерии сужен более чем на 70 %
Реноваскулярная гипертония l Гипертензия возникает в тех случаях, когда просвет почечной артерии сужен более чем на 70 %
 Реноваскулярная гипертония Клиническая картина l l l начало в возрасте < 20 лет быстрое прогрессирование в возрасте > 60 лет резистентность к лечению по трехлекарственной схеме ухудшение почечной функции после назначения ингибиторов АПФ возникновение резистентности при первоначально хорошей реакции на лечение
Реноваскулярная гипертония Клиническая картина l l l начало в возрасте < 20 лет быстрое прогрессирование в возрасте > 60 лет резистентность к лечению по трехлекарственной схеме ухудшение почечной функции после назначения ингибиторов АПФ возникновение резистентности при первоначально хорошей реакции на лечение
 Реноваскулярная гипертония Клиническая картина l злокачественная АГ l рецидивы отека легких l внезапное ухудшение почечной функции у больного с АГ l сосудистые шумы в проекции почечных артерий l распространенный атеросклероз
Реноваскулярная гипертония Клиническая картина l злокачественная АГ l рецидивы отека легких l внезапное ухудшение почечной функции у больного с АГ l сосудистые шумы в проекции почечных артерий l распространенный атеросклероз
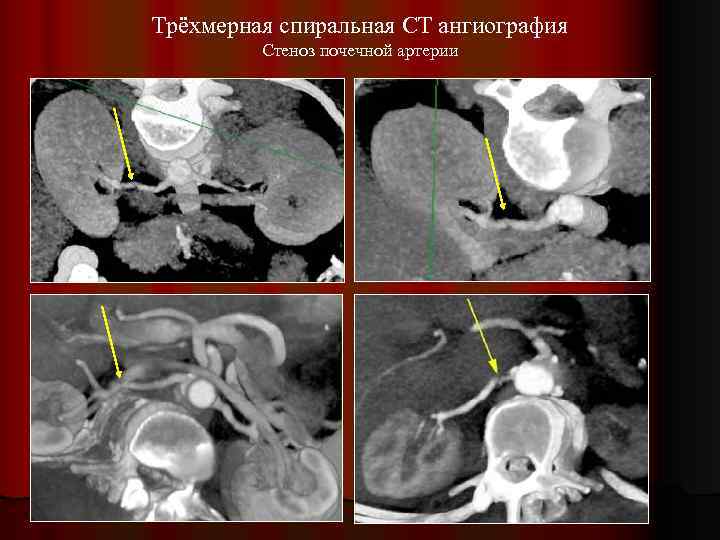 Трёхмерная спиральная CT ангиография Стеноз почечной артерии
Трёхмерная спиральная CT ангиография Стеноз почечной артерии
 Реноваскулярная гипертония Диагностика l l l ангиография почечных артерий определение ренина плазмы крови в почечных венах (диагностически значимым считается градиент концентрации ренина более 1, 5) уменьшение размеров почки на стороне повреждения (УЗИ) запаздывание контрастирования почек на ранних и наличие его на поздних этапах при внутривенной выделительной урографии снижение высоты сосудистого сегмента на радиоизотопных ренограммах высокая активность ренина плазмы в системном кровотоке
Реноваскулярная гипертония Диагностика l l l ангиография почечных артерий определение ренина плазмы крови в почечных венах (диагностически значимым считается градиент концентрации ренина более 1, 5) уменьшение размеров почки на стороне повреждения (УЗИ) запаздывание контрастирования почек на ранних и наличие его на поздних этапах при внутривенной выделительной урографии снижение высоты сосудистого сегмента на радиоизотопных ренограммах высокая активность ренина плазмы в системном кровотоке
 Реноваскулярная гипертония Диагностика Каптоприловая проба l Ставится на фоне обычного потребления натрия и в отсутствие терапии диуретиками и ингибиторами АПФ l За 3 дня до исследования все гипотензивные препараты по возможности отменяют
Реноваскулярная гипертония Диагностика Каптоприловая проба l Ставится на фоне обычного потребления натрия и в отсутствие терапии диуретиками и ингибиторами АПФ l За 3 дня до исследования все гипотензивные препараты по возможности отменяют
 Реноваскулярная гипертония Диагностика l l Каптоприловая проба Перед выполнением пробы больной спокойно сидит в течении 30 минут Кровь забирают из вены для определения исходной активности ренина плазмы Назначают каптоприл (50 мг внутрь в 10 мл воды) Через 60 минут снова забирают кровь на исследование содержания ренина
Реноваскулярная гипертония Диагностика l l Каптоприловая проба Перед выполнением пробы больной спокойно сидит в течении 30 минут Кровь забирают из вены для определения исходной активности ренина плазмы Назначают каптоприл (50 мг внутрь в 10 мл воды) Через 60 минут снова забирают кровь на исследование содержания ренина
 Реноваскулярная гипертония Диагностика Каптоприловая проба l Положительная: - активность ренина плазмы после стимуляции выше 12 нг/мл/ч, - абсолютный прирост превышает 10 нг/мл/ч - относительный прирост ( по сравнению с исходным уровнем) – 150% (если исходный уровень ниже 3 нг/мл/ч – 400 %. - по данным изотопной ренографии выявляется снижение почечного кровотока или СКФ на 20 % и более
Реноваскулярная гипертония Диагностика Каптоприловая проба l Положительная: - активность ренина плазмы после стимуляции выше 12 нг/мл/ч, - абсолютный прирост превышает 10 нг/мл/ч - относительный прирост ( по сравнению с исходным уровнем) – 150% (если исходный уровень ниже 3 нг/мл/ч – 400 %. - по данным изотопной ренографии выявляется снижение почечного кровотока или СКФ на 20 % и более
 Реноваскулярная гипертония Лечение Восстановление кровотока в почечной артерии в 85 % случаев приводит к снижению АД
Реноваскулярная гипертония Лечение Восстановление кровотока в почечной артерии в 85 % случаев приводит к снижению АД
 Атеросклероз почечных артерий Лечение хирургическое лечение наиболее надежное при одностороннем поражении на коротком участке результаты баллонной ангиопластики лучше, чем результаты операции. l повторный стеноз, вероятность которого составляет до 25 %, обычно устраняется повторной ангиопластикой. l если атеросклеротическое поражение распространяется от брюшной аорты на устье почечной артерии, вероятность успеха ангиопластики снижается, чаще возникает повторный стеноз l l
Атеросклероз почечных артерий Лечение хирургическое лечение наиболее надежное при одностороннем поражении на коротком участке результаты баллонной ангиопластики лучше, чем результаты операции. l повторный стеноз, вероятность которого составляет до 25 %, обычно устраняется повторной ангиопластикой. l если атеросклеротическое поражение распространяется от брюшной аорты на устье почечной артерии, вероятность успеха ангиопластики снижается, чаще возникает повторный стеноз l l
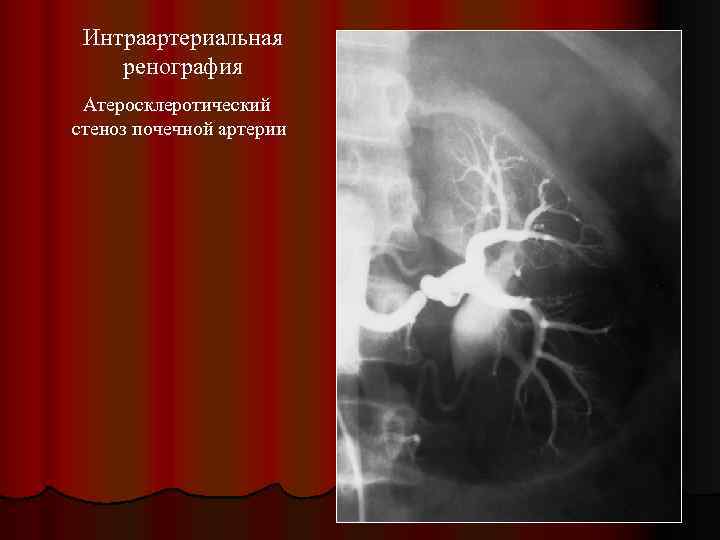 Интраартериальная ренография Атеросклеротический стеноз почечной артерии
Интраартериальная ренография Атеросклеротический стеноз почечной артерии
 Атеросклероз почечных артерий Лечение Ангиопластика или хирургическая коррекция показаны при: - плохо поддающейся лечению АГ - ухудшении почечной функции на фоне медикаментозного лечения - непереносимости лекарственных средств или невыполнении врачебных предписаний - молодом возрасте больного
Атеросклероз почечных артерий Лечение Ангиопластика или хирургическая коррекция показаны при: - плохо поддающейся лечению АГ - ухудшении почечной функции на фоне медикаментозного лечения - непереносимости лекарственных средств или невыполнении врачебных предписаний - молодом возрасте больного
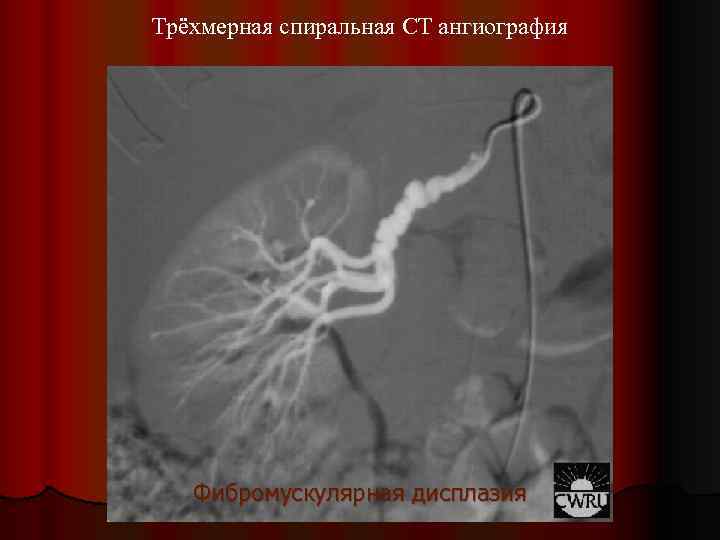 Трёхмерная спиральная CT ангиография Фибромускулярная дисплазия
Трёхмерная спиральная CT ангиография Фибромускулярная дисплазия
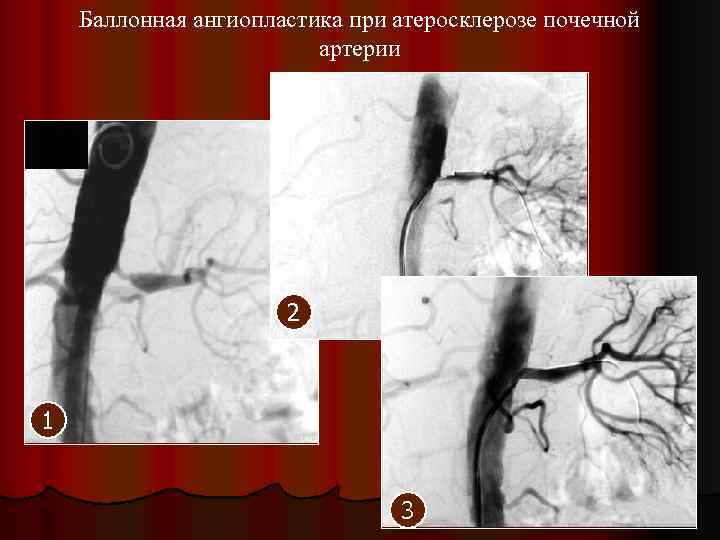 Баллонная ангиопластика при атеросклерозе почечной артерии 2 1 3
Баллонная ангиопластика при атеросклерозе почечной артерии 2 1 3
 Фибромышечная дисплазия Лечение Метод выбора - баллонная ангиопластика - высокая вероятность успеха - низкий риск повторного стеноза
Фибромышечная дисплазия Лечение Метод выбора - баллонная ангиопластика - высокая вероятность успеха - низкий риск повторного стеноза
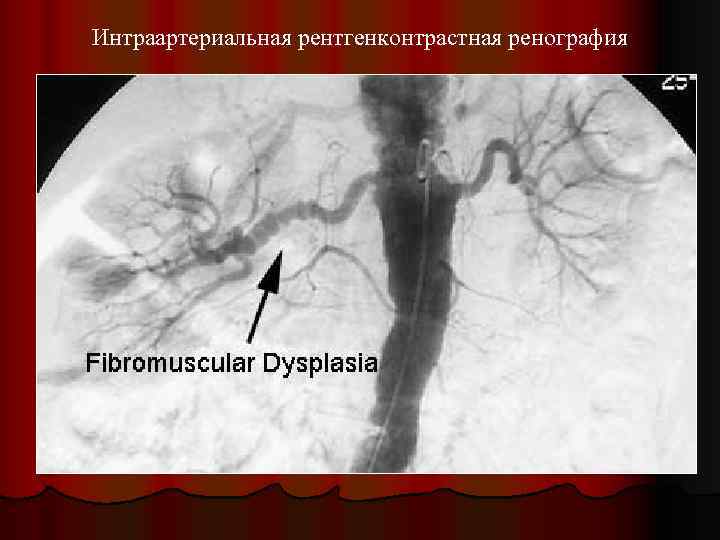 Интраартериальная рентгенконтрастная ренография
Интраартериальная рентгенконтрастная ренография
 Фибромышечная дисплазия Медикаментозное лечение l антагонисты кальция l бета-адреноблокаторы l альфа-блокаторы l диуретики
Фибромышечная дисплазия Медикаментозное лечение l антагонисты кальция l бета-адреноблокаторы l альфа-блокаторы l диуретики
 Фибромышечная дисплазия Медикаментозное лечение При двустороннем стенозе почечной артерии или стенозе артерии единственной почки ингибиторы АПФ могут вызывать острую почечную недостаточность l Даже при хорошем гипотензивном эффекте на фоне ингибиторов АПФ возможно ухудшение почечной функции и снижение объема почечной паренхимы l У больных принимающих ингибиторы АПФ проверяют функцию и размеры почек каждые 3 -6 месяцев. l Долговременное медикаментозное лечение назначают при противопоказаниях к ангиопластике или ее неэффективности l
Фибромышечная дисплазия Медикаментозное лечение При двустороннем стенозе почечной артерии или стенозе артерии единственной почки ингибиторы АПФ могут вызывать острую почечную недостаточность l Даже при хорошем гипотензивном эффекте на фоне ингибиторов АПФ возможно ухудшение почечной функции и снижение объема почечной паренхимы l У больных принимающих ингибиторы АПФ проверяют функцию и размеры почек каждые 3 -6 месяцев. l Долговременное медикаментозное лечение назначают при противопоказаниях к ангиопластике или ее неэффективности l
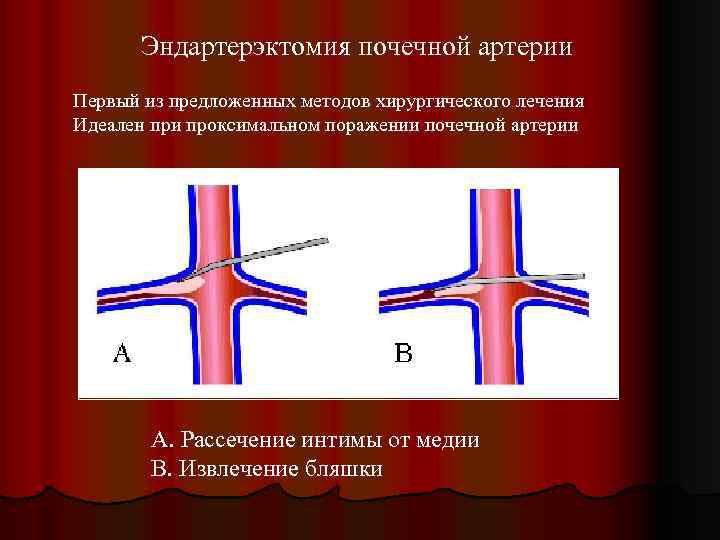 Эндартерэктомия почечной артерии Первый из предложенных методов хирургического лечения Идеален при проксимальном поражении почечной артерии А. Рассечение интимы от медии В. Извлечение бляшки
Эндартерэктомия почечной артерии Первый из предложенных методов хирургического лечения Идеален при проксимальном поражении почечной артерии А. Рассечение интимы от медии В. Извлечение бляшки
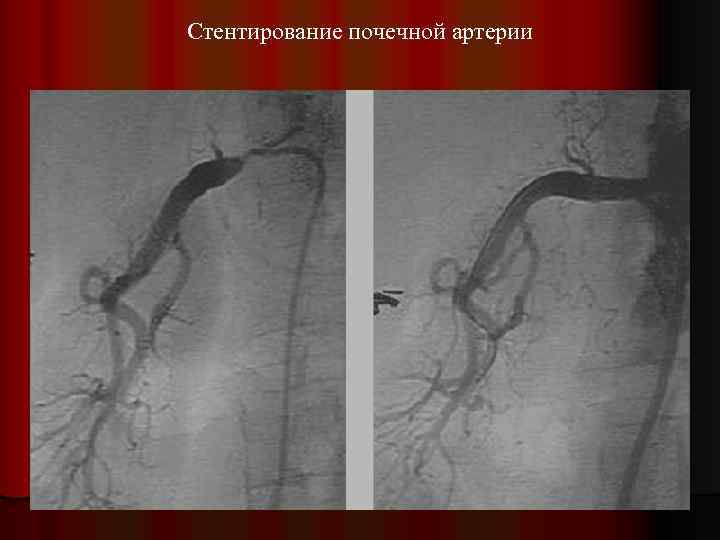 Стентирование почечной артерии
Стентирование почечной артерии
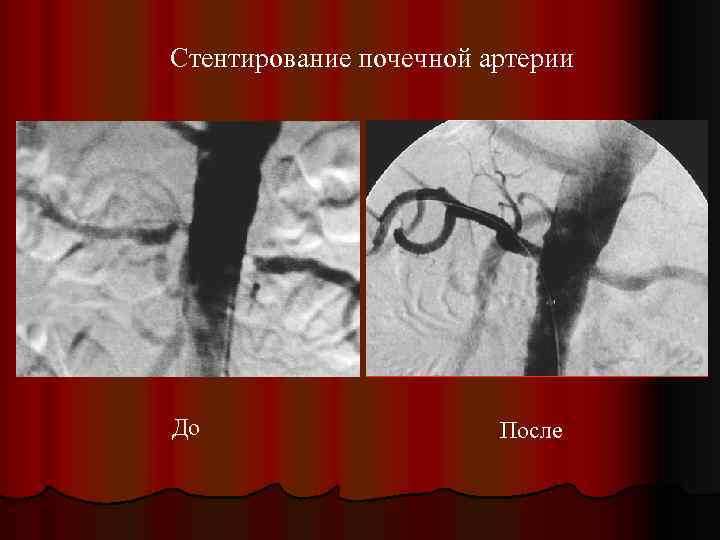 Стентирование почечной артерии До После
Стентирование почечной артерии До После
 Первичный гиперальдостеронизм Распространенность менее 1 % всех случаев АГ Причины - Аденома надпочечников (60%) - Двусторонняя гиперплазия надпочечников (40 %)
Первичный гиперальдостеронизм Распространенность менее 1 % всех случаев АГ Причины - Аденома надпочечников (60%) - Двусторонняя гиперплазия надпочечников (40 %)
 ПЕРВИЧНЫЙ АЛЬДОСТЕРОНИЗМ Патогенетическая классификация: первичная гиперплазия коры надпочечников; альдостерон-продуцирующая аденома надпочечника; карцинома надпочечника; идиопатическая билатеральная гиперплазия коры надпочечников; дексаметазон-подавляемый гиперальдостеронизм; вненадпочечниковая альдостеронпродуцирующая опухоль
ПЕРВИЧНЫЙ АЛЬДОСТЕРОНИЗМ Патогенетическая классификация: первичная гиперплазия коры надпочечников; альдостерон-продуцирующая аденома надпочечника; карцинома надпочечника; идиопатическая билатеральная гиперплазия коры надпочечников; дексаметазон-подавляемый гиперальдостеронизм; вненадпочечниковая альдостеронпродуцирующая опухоль
 ПЕРВИЧНЫЙ АЛЬДОСТЕРОНИЗМ Классическими клиническими проявлениями первичного альдостеронизма являются артериальная гипертензия, гипокалиемия, гипоренинемия, метаболический алкалоз Потеря калия при первичном альдостеронизме прогрессирует и сопровождается такими клиническими проявлениями, как: • калийпеническая тубулопатия (мочевой синдром, полиурия, полидипсия, гипоизостенурия, никтурия, щелочная реакция мочи), • гипокалиемическими проявлениями на ЭКГ (корытообразная депрессия ST, удлинение QT, желудочковая экстрасистолия), • нейромышечными симптомами (мышечная слабость, судороги, головные боли, интермиттирующий паралич, интермиттирующая тетания).
ПЕРВИЧНЫЙ АЛЬДОСТЕРОНИЗМ Классическими клиническими проявлениями первичного альдостеронизма являются артериальная гипертензия, гипокалиемия, гипоренинемия, метаболический алкалоз Потеря калия при первичном альдостеронизме прогрессирует и сопровождается такими клиническими проявлениями, как: • калийпеническая тубулопатия (мочевой синдром, полиурия, полидипсия, гипоизостенурия, никтурия, щелочная реакция мочи), • гипокалиемическими проявлениями на ЭКГ (корытообразная депрессия ST, удлинение QT, желудочковая экстрасистолия), • нейромышечными симптомами (мышечная слабость, судороги, головные боли, интермиттирующий паралич, интермиттирующая тетания).
 ПЕРВИЧНЫЙ АЛЬДОСТЕРОНИЗМ ЛАБОРАТОРНЫЕ ТЕСТЫ: первичный альдостеронизм следует заподозрить у больных с гипокалиемией < 3, 5 ммоль/л, не спровоцированной диуретиками, потерей жидкости. наряду с гипокалиемией наблюдается гипернатриемия, анализ электролитов в моче представляет обратное соотношение: гиперкалиурию и гипонатриемию; диагноз первичного гиперальдостеронизма может быть установлен при значительном увеличении уровня альдостерона в плазме крови или моче наряду со снижением уровня активности ренина
ПЕРВИЧНЫЙ АЛЬДОСТЕРОНИЗМ ЛАБОРАТОРНЫЕ ТЕСТЫ: первичный альдостеронизм следует заподозрить у больных с гипокалиемией < 3, 5 ммоль/л, не спровоцированной диуретиками, потерей жидкости. наряду с гипокалиемией наблюдается гипернатриемия, анализ электролитов в моче представляет обратное соотношение: гиперкалиурию и гипонатриемию; диагноз первичного гиперальдостеронизма может быть установлен при значительном увеличении уровня альдостерона в плазме крови или моче наряду со снижением уровня активности ренина
 ПЕРВИЧНЫЙ АЛЬДОСТЕРОНИЗМ Дифференциальная диагностика: дифференциация между аденомой и идиопатической гиперплазией коры надпочечников проводится с помощью ультрасонографии, компъютерной томографии, ЯМР-томографии, сцинтиграфии; одностороннее увеличение надпочечников более чем на 1 см выявляет аденому, билатеральные изменения размеров коры надпочечников менее, чем на 1 см предполагает идиопатическую гиперплазию
ПЕРВИЧНЫЙ АЛЬДОСТЕРОНИЗМ Дифференциальная диагностика: дифференциация между аденомой и идиопатической гиперплазией коры надпочечников проводится с помощью ультрасонографии, компъютерной томографии, ЯМР-томографии, сцинтиграфии; одностороннее увеличение надпочечников более чем на 1 см выявляет аденому, билатеральные изменения размеров коры надпочечников менее, чем на 1 см предполагает идиопатическую гиперплазию
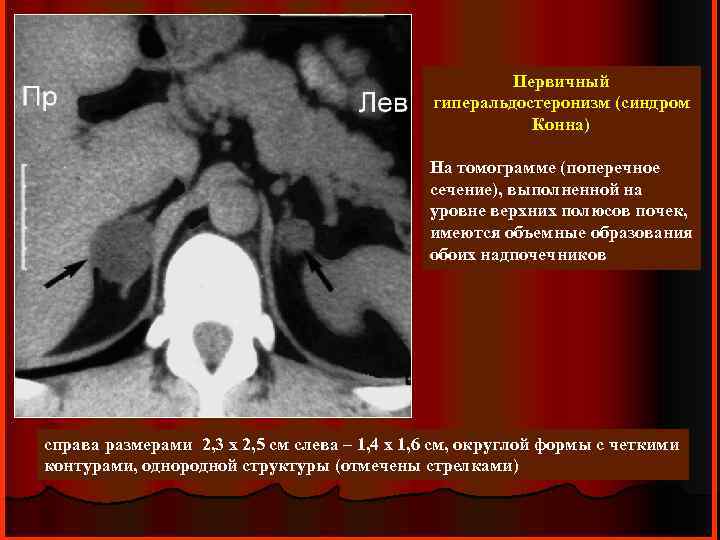 Первичный гиперальдостеронизм (синдром Конна) На томограмме (поперечное сечение), выполненной на уровне верхних полюсов почек, имеются объемные образования обоих надпочечников справа размерами 2, 3 х 2, 5 см слева – 1, 4 х 1, 6 см, округлой формы с четкими контурами, однородной структуры (отмечены стрелками)
Первичный гиперальдостеронизм (синдром Конна) На томограмме (поперечное сечение), выполненной на уровне верхних полюсов почек, имеются объемные образования обоих надпочечников справа размерами 2, 3 х 2, 5 см слева – 1, 4 х 1, 6 см, округлой формы с четкими контурами, однородной структуры (отмечены стрелками)
 Первичный гиперальдостеронизм Клиническая картина l стабильный, преимущественно диастолический, гипертензионный синдром l мышечная слабость l нервно-мышечные расстройства (парестезии, повышенная судорожная готовность) l полиурия, полидипсия
Первичный гиперальдостеронизм Клиническая картина l стабильный, преимущественно диастолический, гипертензионный синдром l мышечная слабость l нервно-мышечные расстройства (парестезии, повышенная судорожная готовность) l полиурия, полидипсия
 Первичный гиперальдостеронизм Диагностика l l l гипокалиемия: может появиться на фоне лечения диуретиками (в 75 % случаев уровень калия плазмы ниже 2, 5 мэкв/л) суточная экскреция калия повышена (не менее 30 мэкв) метаболический алкалоз нарушенная толерантность к глюкозе активность ренина плазмы < 1 нг/мл/ч отношение концентрации альдостерон/ренин в плазме > 20
Первичный гиперальдостеронизм Диагностика l l l гипокалиемия: может появиться на фоне лечения диуретиками (в 75 % случаев уровень калия плазмы ниже 2, 5 мэкв/л) суточная экскреция калия повышена (не менее 30 мэкв) метаболический алкалоз нарушенная толерантность к глюкозе активность ренина плазмы < 1 нг/мл/ч отношение концентрации альдостерон/ренин в плазме > 20
 Первичный гиперальдостеронизм Диагностика l суточная экскреция альдостерона повышена (до 150 мкг/сут) l тест с в/в введением 0, 9 % Na. Cl (2 л за 4 ч) при первичном гиперальдостеронизме не приводит к уменьшению плазменной концентрации альдостерона и его экскреции с мочой ( не происходит торможения секреции альдостерона)
Первичный гиперальдостеронизм Диагностика l суточная экскреция альдостерона повышена (до 150 мкг/сут) l тест с в/в введением 0, 9 % Na. Cl (2 л за 4 ч) при первичном гиперальдостеронизме не приводит к уменьшению плазменной концентрации альдостерона и его экскреции с мочой ( не происходит торможения секреции альдостерона)
 Первичный гиперальдостеронизм Дифференциальный диагноз аденомы и двусторонней гиперплазии надпочечников l l l УЗИ компьютерная томография МРТ сцинтиграфия надпочечников с йодсодержащими производными холестерина двусторонняя катетеризация надпочечниковых вен (если уровень альдостерона различается менее чем в 2 раза, вероятен диагноз гиперплазии) при наличии первичного гиперальдостеронизма пробное назначение верошпирона в дозе 1 г в сутки в течение 3 дней приводит к стойкой нормализации АД
Первичный гиперальдостеронизм Дифференциальный диагноз аденомы и двусторонней гиперплазии надпочечников l l l УЗИ компьютерная томография МРТ сцинтиграфия надпочечников с йодсодержащими производными холестерина двусторонняя катетеризация надпочечниковых вен (если уровень альдостерона различается менее чем в 2 раза, вероятен диагноз гиперплазии) при наличии первичного гиперальдостеронизма пробное назначение верошпирона в дозе 1 г в сутки в течение 3 дней приводит к стойкой нормализации АД
 Двусторонняя гиперплазия надпочечников Лечение l Калийсберегающие диуретики (спиронолактон, амилорид или триамтерен) с нифедипином или без него
Двусторонняя гиперплазия надпочечников Лечение l Калийсберегающие диуретики (спиронолактон, амилорид или триамтерен) с нифедипином или без него
 Аденома надпочечников Лечение l предоперационный курс спиронолактона с последующей хирургической резекцией выздоровление наступает в 75 % случаев, в остальных 25 % случаев АГ сохраняется и требует медикаментозного лечения
Аденома надпочечников Лечение l предоперационный курс спиронолактона с последующей хирургической резекцией выздоровление наступает в 75 % случаев, в остальных 25 % случаев АГ сохраняется и требует медикаментозного лечения
 Синдром Кушинга l Менее 1 % всех случаев АГ Причины - в 70 % случаев – гиперсекреция АКТГ гипофизом, обусловленная аденомой гипофиза и сопровождающейся двусторонней гиперплазией надпочечников - Аденома или рак надпочечников (15 %) - АКТГ – продуцирующие вненадпочечниковые опухоли с локализацией в легком, поджелудочной и молочной железах и других органах (эктопический АКТГ-синдром) 15 %
Синдром Кушинга l Менее 1 % всех случаев АГ Причины - в 70 % случаев – гиперсекреция АКТГ гипофизом, обусловленная аденомой гипофиза и сопровождающейся двусторонней гиперплазией надпочечников - Аденома или рак надпочечников (15 %) - АКТГ – продуцирующие вненадпочечниковые опухоли с локализацией в легком, поджелудочной и молочной железах и других органах (эктопический АКТГ-синдром) 15 %
 Синдром Кушинга Клиническая картина выраженная общая слабость l стабильный умеренно выраженный гипертензионный синдром l характерный внешний вид: - центрипитальное ожирение - лунообразное лицо с багряно цианотичной кожей - striae rubrum на животе, бедрах - гипертрихоз l
Синдром Кушинга Клиническая картина выраженная общая слабость l стабильный умеренно выраженный гипертензионный синдром l характерный внешний вид: - центрипитальное ожирение - лунообразное лицо с багряно цианотичной кожей - striae rubrum на животе, бедрах - гипертрихоз l
 Синдром Кушинга Диагностика l суточная экскреция свободного кортизола (синдром Кушинга вероятен, если ее величина превышает 100 мкг) l нарушение циркадного ритма секреции кортизола (отсутствие должного снижения плазменного уровня кортизола в вечерние часы) l повышение содержания 17 - ОКС в суточной моче (нормальные показатели: 11 -18 мкмоль/сут). При повышении суточной экскреции 17 - ОКС проводят, малый и, возможно, большой дексаметазоновый тесты.
Синдром Кушинга Диагностика l суточная экскреция свободного кортизола (синдром Кушинга вероятен, если ее величина превышает 100 мкг) l нарушение циркадного ритма секреции кортизола (отсутствие должного снижения плазменного уровня кортизола в вечерние часы) l повышение содержания 17 - ОКС в суточной моче (нормальные показатели: 11 -18 мкмоль/сут). При повышении суточной экскреции 17 - ОКС проводят, малый и, возможно, большой дексаметазоновый тесты.
 Синдром Кушинга Диагностика Малый дексаметазоновый тест: в течение 3 суток больной получает по 0, 5 мг дексаметазона в 6, 12, 18, 24 часа. На третьи сутки приема препарата собирают суточную мочу и повторно определяют в ней уровень 17 – ОКС. В таких случаях проводят большой дексаметазоновый тест
Синдром Кушинга Диагностика Малый дексаметазоновый тест: в течение 3 суток больной получает по 0, 5 мг дексаметазона в 6, 12, 18, 24 часа. На третьи сутки приема препарата собирают суточную мочу и повторно определяют в ней уровень 17 – ОКС. В таких случаях проводят большой дексаметазоновый тест
 Синдром Кушинга Диагностика Большой дексаметазоновый тест В течение 3 суток больной получает по 2 мг дексаметазона в 6, 12, 18, 24 часа. На третьи сутки приема препарата собирают суточную мочу и повторно определяют в ней уровень 17 – ОКС.
Синдром Кушинга Диагностика Большой дексаметазоновый тест В течение 3 суток больной получает по 2 мг дексаметазона в 6, 12, 18, 24 часа. На третьи сутки приема препарата собирают суточную мочу и повторно определяют в ней уровень 17 – ОКС.
 Синдром Кушинга Диагностика Большой дексаметазоновый тест Подавление мочевой экскреции более чем на 50 % свидетельствует в пользу безопухолевой формы синдрома Кушинга, микроаденомы гипофиза. Отсутствие подавления экскреции 17 – ОКС характерно для гормональноактивных опухолей надпочечников.
Синдром Кушинга Диагностика Большой дексаметазоновый тест Подавление мочевой экскреции более чем на 50 % свидетельствует в пользу безопухолевой формы синдрома Кушинга, микроаденомы гипофиза. Отсутствие подавления экскреции 17 – ОКС характерно для гормональноактивных опухолей надпочечников.
 Топическая диагностика в зависимости от результатов лабораторных исследований опухоли надпочечников: никакие дозы дексаметазона не вызывают угнетения секреции кортизола; АКТГ в крови не обнаруживается l синдром эктопической секреции АКТГ: никакие дозы дексаметазона не вызывают угнетения секреции кортизола; АКТГ в крови повышен l болезнь Кушинга (гиперсекреция АКТГ гипофизом, двусторонняя гиперплазия надпочечников): секреция кортизола не подавляется низкими, но подавляется высокими дозами дексаметазона менее чем на 50 % по сравнению с исходным уровнем; уровень АКТГ нормальный или повышенный l
Топическая диагностика в зависимости от результатов лабораторных исследований опухоли надпочечников: никакие дозы дексаметазона не вызывают угнетения секреции кортизола; АКТГ в крови не обнаруживается l синдром эктопической секреции АКТГ: никакие дозы дексаметазона не вызывают угнетения секреции кортизола; АКТГ в крови повышен l болезнь Кушинга (гиперсекреция АКТГ гипофизом, двусторонняя гиперплазия надпочечников): секреция кортизола не подавляется низкими, но подавляется высокими дозами дексаметазона менее чем на 50 % по сравнению с исходным уровнем; уровень АКТГ нормальный или повышенный l
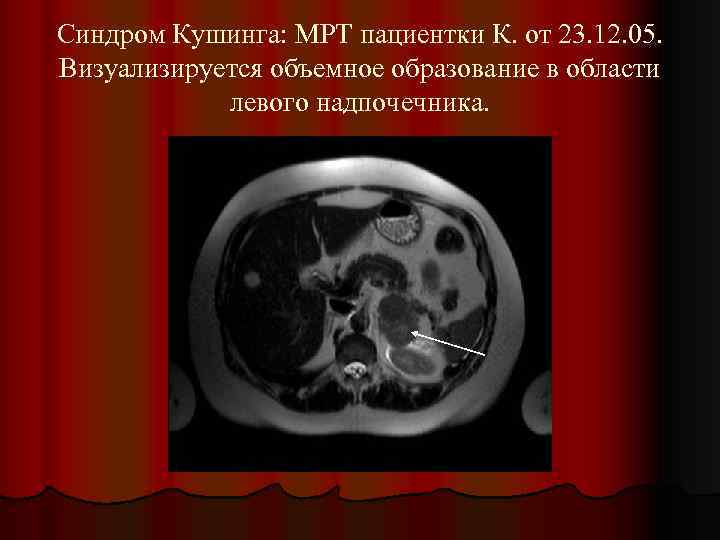 Синдром Кушинга: МРТ пациентки К. от 23. 12. 05. Визуализируется объемное образование в области левого надпочечника.
Синдром Кушинга: МРТ пациентки К. от 23. 12. 05. Визуализируется объемное образование в области левого надпочечника.
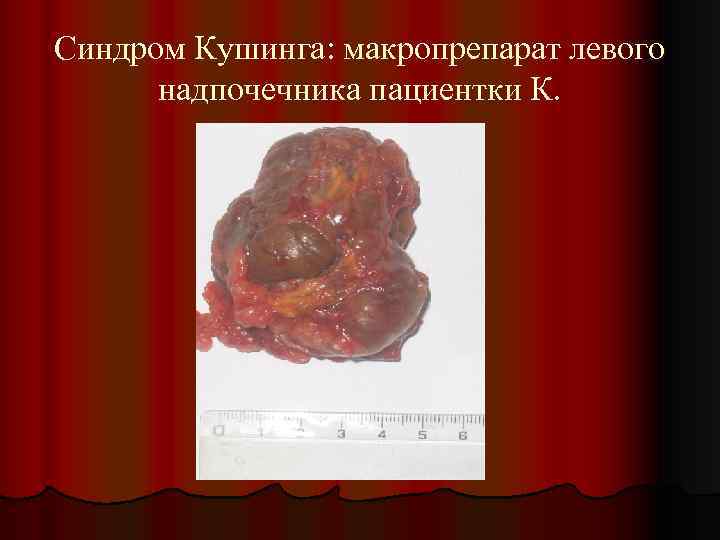 Синдром Кушинга: макропрепарат левого надпочечника пациентки К.
Синдром Кушинга: макропрепарат левого надпочечника пациентки К.
 Примерно в 10 % случаев при болезни Кушинга характерного подавления секреции кортизола не происходит l Примерно в 5 % случаев наблюдается подавление секреции кортизола при синдроме эктопической секреции АКТГ l Топическая диагностика дополняется данными рентгенографии черепа и турецкого седла, КТ, ЯМРТ головного мозга, надпочечников l Имеют значение клинико-лабораторные и инструментальные признаки остеопороза позвоночника, сниженной толерантности к глюкозе (сахарного диабета), язвенной болезни желудка l
Примерно в 10 % случаев при болезни Кушинга характерного подавления секреции кортизола не происходит l Примерно в 5 % случаев наблюдается подавление секреции кортизола при синдроме эктопической секреции АКТГ l Топическая диагностика дополняется данными рентгенографии черепа и турецкого седла, КТ, ЯМРТ головного мозга, надпочечников l Имеют значение клинико-лабораторные и инструментальные признаки остеопороза позвоночника, сниженной толерантности к глюкозе (сахарного диабета), язвенной болезни желудка l
 Аденома гипофиза Лечение транссфеноидальная гипофизэктомия в 80 % случаев приводит к улучшению состояния. l эффективно облучение тяжелыми частицами l двусторонняя адреналэктомия обычно применяется при тяжелых инвалидизирущих симптомах, не поддающихся иным видам лечения l в качестве адъювантной терапии используют кетоконазол и митотан, подавляющие секрецию кортизола надпочечниками l
Аденома гипофиза Лечение транссфеноидальная гипофизэктомия в 80 % случаев приводит к улучшению состояния. l эффективно облучение тяжелыми частицами l двусторонняя адреналэктомия обычно применяется при тяжелых инвалидизирущих симптомах, не поддающихся иным видам лечения l в качестве адъювантной терапии используют кетоконазол и митотан, подавляющие секрецию кортизола надпочечниками l
 Синдром эктопической секреции АКТГ Лечение l удаление опухоли (по возможности) l для подавления секреции кортизола надпочечниками применяют кетоконазол, метапирон, аминоглутемид ( по отдельности или вместе)
Синдром эктопической секреции АКТГ Лечение l удаление опухоли (по возможности) l для подавления секреции кортизола надпочечниками применяют кетоконазол, метапирон, аминоглутемид ( по отдельности или вместе)
 Аденома и рак надпочечников Лечение l хирургическое лечение l в случае неоперабельных опухолей или неполной резекции – митотан медикаментозное лечение нецелесообразно использовать как основное, но можно использовать как дополнительное (диуретики, в том числе спиронолактон)
Аденома и рак надпочечников Лечение l хирургическое лечение l в случае неоперабельных опухолей или неполной резекции – митотан медикаментозное лечение нецелесообразно использовать как основное, но можно использовать как дополнительное (диуретики, в том числе спиронолактон)
 Феохромоцитома l менее 1 % всех случаев АГ ПРИЧИНЫ - более 80 % случаев – одиночная доброкачественная опухоль надпочечника, продуцирующая адреналин - у 10 % больных феохромоцитома злокачественная - у 10 % аденома надпочечников двусторонняя - у 10 % прослеживается наследственная предрасположенность (в последних случаях феохромоцитома является частью синдрома множественной эндокринной аденопатии типа II (медуллярный рак щитовидной железы, гиперплазия паращитовидных желез)
Феохромоцитома l менее 1 % всех случаев АГ ПРИЧИНЫ - более 80 % случаев – одиночная доброкачественная опухоль надпочечника, продуцирующая адреналин - у 10 % больных феохромоцитома злокачественная - у 10 % аденома надпочечников двусторонняя - у 10 % прослеживается наследственная предрасположенность (в последних случаях феохромоцитома является частью синдрома множественной эндокринной аденопатии типа II (медуллярный рак щитовидной железы, гиперплазия паращитовидных желез)
 Клиническая картина l постоянный характер гипертонии – 50% случаев (высокая и стабильная АГ, не обусловленная реноваскулярной патологией, болезнью почек, первичным альдостеронизмом l кризовый характер 50% случаев l в отдельных случаях артериальной гипертензии нет вообще
Клиническая картина l постоянный характер гипертонии – 50% случаев (высокая и стабильная АГ, не обусловленная реноваскулярной патологией, болезнью почек, первичным альдостеронизмом l кризовый характер 50% случаев l в отдельных случаях артериальной гипертензии нет вообще
 Клиническая картина l пароксизмальные подъемы АД ( до очень высоких цифр – 300 мм рт. ст. ) с признаками раздражения вегетативной нервной системы - возбуждение - лейкоцитоз - приступы сердцебиения - приступы дрожи, головной боли, потливости l иногда наблюдаются ортостатическая гипотония, похудание, нарушение толерантности к глюкозе
Клиническая картина l пароксизмальные подъемы АД ( до очень высоких цифр – 300 мм рт. ст. ) с признаками раздражения вегетативной нервной системы - возбуждение - лейкоцитоз - приступы сердцебиения - приступы дрожи, головной боли, потливости l иногда наблюдаются ортостатическая гипотония, похудание, нарушение толерантности к глюкозе
 Диагностика феохромоцитомы l суточная экскреция метанефринов >1, 3 мг - ложноположительный результат если больной принимает симпатомиметики, ингибиторы МАО, поливитамины, метилдофа, лабеталол - ложноотрицательный результат после применения ренгенконтрастных препаратов, содержащих метилглюкамин (ренографин, гипак)
Диагностика феохромоцитомы l суточная экскреция метанефринов >1, 3 мг - ложноположительный результат если больной принимает симпатомиметики, ингибиторы МАО, поливитамины, метилдофа, лабеталол - ложноотрицательный результат после применения ренгенконтрастных препаратов, содержащих метилглюкамин (ренографин, гипак)
 Диагностика феохромоцитомы lв межприступном периоде у 2 % больных уровень суточной экскреции метанефринов в пределах нормы. l в трехчасовой порции мочи, собранной после криза, содержание метанефринов в 23 раза превышает их суточную экскрецию
Диагностика феохромоцитомы lв межприступном периоде у 2 % больных уровень суточной экскреции метанефринов в пределах нормы. l в трехчасовой порции мочи, собранной после криза, содержание метанефринов в 23 раза превышает их суточную экскрецию
 Диагностика феохромоцитомы l уровень катехоламинов в плазме > 2000 пг/мл l если уровень катехоламинов составляет 500 -2000 пг/мл, используют клонидиновую пробу. Перед забором крови больной должен находиться в покое по меньшей мере в течение 30 минут. В межкризовый период уровень катехоламинов в плазме может быть нормальным.
Диагностика феохромоцитомы l уровень катехоламинов в плазме > 2000 пг/мл l если уровень катехоламинов составляет 500 -2000 пг/мл, используют клонидиновую пробу. Перед забором крови больной должен находиться в покое по меньшей мере в течение 30 минут. В межкризовый период уровень катехоламинов в плазме может быть нормальным.
 Диагностика феохромоцитомы Клонидиновая проба l если уровень катехоламинов в плазме через 3 часа после приема 0, 3 мг клонидина не снижается более чем на 50 % , то это свидетельствует о феохромоцитоме l !!! прием клонидина может вызвать выраженную артериальную гипотонию
Диагностика феохромоцитомы Клонидиновая проба l если уровень катехоламинов в плазме через 3 часа после приема 0, 3 мг клонидина не снижается более чем на 50 % , то это свидетельствует о феохромоцитоме l !!! прием клонидина может вызвать выраженную артериальную гипотонию
 Диагностика феохромоцитомы l определение локализации опухоли - УЗИ надпочечников - КТ надпочечников - сцинтиграфия с 131 Iметайодбензилгуанидином - селективная ангиография с определением регионального содержания катехоламинов
Диагностика феохромоцитомы l определение локализации опухоли - УЗИ надпочечников - КТ надпочечников - сцинтиграфия с 131 Iметайодбензилгуанидином - селективная ангиография с определением регионального содержания катехоламинов
 Лечение феохромоцитомы l неотложное лечение тяжелой АГ: - фентоламин в/в 5 мг каждые 5 минут – 2 -3 дозы - альтернативой является в/в капельное введение нитропруссида натрия в дозе 30 мг в 200 мл изотонического раствора
Лечение феохромоцитомы l неотложное лечение тяжелой АГ: - фентоламин в/в 5 мг каждые 5 минут – 2 -3 дозы - альтернативой является в/в капельное введение нитропруссида натрия в дозе 30 мг в 200 мл изотонического раствора
 Лечение феохромоцитомы радикальный метод лечения – хирургическое удаление опухоли l в предоперационный период назначают альфаадреноблокаторы (празозин или доксазозин до стабилизации АД на нормальном уровне в течение 5 -10 суток) для того, чтобы избежать резкого подъема АД при манипуляциях с опухолью. l в послеоперационный период может развиться гипогликемия (лечение – глюкоза в/в), иногда артериальная гипотония (лечение – инфузионные растворы, норадреналин, глюкокортикоиды) l
Лечение феохромоцитомы радикальный метод лечения – хирургическое удаление опухоли l в предоперационный период назначают альфаадреноблокаторы (празозин или доксазозин до стабилизации АД на нормальном уровне в течение 5 -10 суток) для того, чтобы избежать резкого подъема АД при манипуляциях с опухолью. l в послеоперационный период может развиться гипогликемия (лечение – глюкоза в/в), иногда артериальная гипотония (лечение – инфузионные растворы, норадреналин, глюкокортикоиды) l
 Лечение феохромоцитомы l если хирургическое удаление невозможно, применяют постоянное лечение альфа-адреноблокаторами для приема внутрь или альфаметилтирозином (ингибитор синтеза катехоламинов)
Лечение феохромоцитомы l если хирургическое удаление невозможно, применяют постоянное лечение альфа-адреноблокаторами для приема внутрь или альфаметилтирозином (ингибитор синтеза катехоламинов)
 КОАРКТАЦИЯ АОРТЫ l менее 1% всех случаев АГ l этиология – врожденное сужение аорты ниже места отхождения левой подключичной артерии, дистальнее места прикрепления артериальной связки. Сужение может быть локальным или протяженным
КОАРКТАЦИЯ АОРТЫ l менее 1% всех случаев АГ l этиология – врожденное сужение аорты ниже места отхождения левой подключичной артерии, дистальнее места прикрепления артериальной связки. Сужение может быть локальным или протяженным
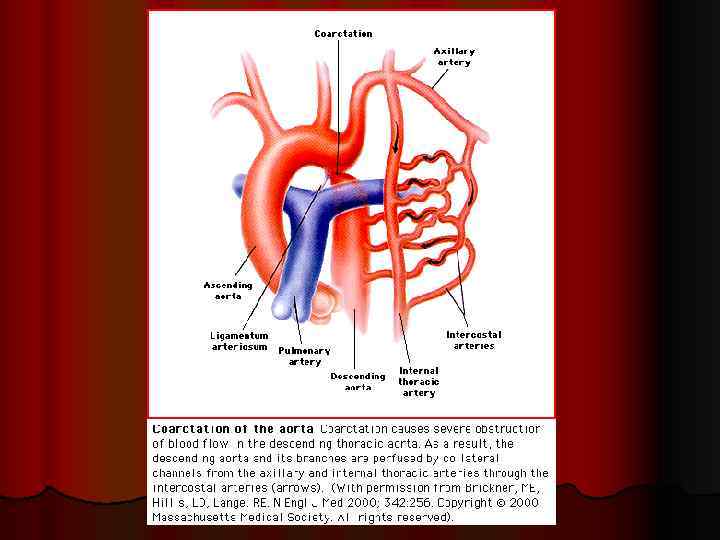
 КОАРКТАЦИЯ АОРТЫ Клиническая картина жалобы на похолодание стоп и перемежающуюся хромоту l при физикальном исследовании - АД на руках выше чем на ногах - дрожание над выемкой грудины - систолический шум, лучше выслушиваемый на задней поверхности грудной клетки слева - отсутствие пульса на бедренной артерии l
КОАРКТАЦИЯ АОРТЫ Клиническая картина жалобы на похолодание стоп и перемежающуюся хромоту l при физикальном исследовании - АД на руках выше чем на ногах - дрожание над выемкой грудины - систолический шум, лучше выслушиваемый на задней поверхности грудной клетки слева - отсутствие пульса на бедренной артерии l
 КОАРКТАЦИЯ АОРТЫ на рентгенограмме – узурация ребер (изза повышения коллатерального кровотока по межреберным артериям) и деформация дуги аорты (напоминает по форме цифру 3) при ЭХО КГ - аортальный клапан в 1/3 случаев двустворчатый осложнения: эндокардит, инсульты, недостаточность кровообращения
КОАРКТАЦИЯ АОРТЫ на рентгенограмме – узурация ребер (изза повышения коллатерального кровотока по межреберным артериям) и деформация дуги аорты (напоминает по форме цифру 3) при ЭХО КГ - аортальный клапан в 1/3 случаев двустворчатый осложнения: эндокардит, инсульты, недостаточность кровообращения
 КОАРКТАЦИЯ АОРТЫ диагностика: аортография l лечение: хирургическая коррекция или ангиопластика l медикаментозное лечение – ингибиторы АПФ, антагонисты кальция l без хирургической коррекции 80 % больных умирают от осложнений АГ. В большинстве случаев смерть наступает на 2 -4 м десятилетии жизни от поражения сердца (50%), внутричерепных кровоизлияний (спонтанных или вызванных разрывом аневризмы церебральных артерий (13%) или разрыва аорты (>20%) l
КОАРКТАЦИЯ АОРТЫ диагностика: аортография l лечение: хирургическая коррекция или ангиопластика l медикаментозное лечение – ингибиторы АПФ, антагонисты кальция l без хирургической коррекции 80 % больных умирают от осложнений АГ. В большинстве случаев смерть наступает на 2 -4 м десятилетии жизни от поражения сердца (50%), внутричерепных кровоизлияний (спонтанных или вызванных разрывом аневризмы церебральных артерий (13%) или разрыва аорты (>20%) l
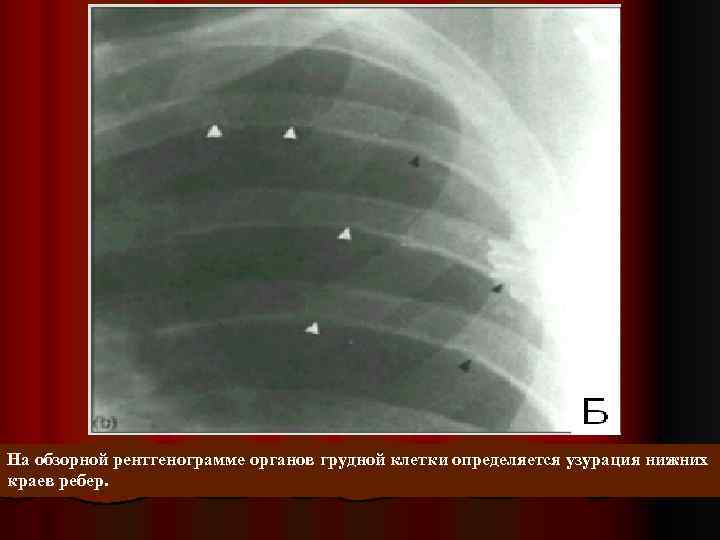 На обзорной рентгенограмме органов грудной клетки определяется узурация нижних краев ребер.
На обзорной рентгенограмме органов грудной клетки определяется узурация нижних краев ребер.
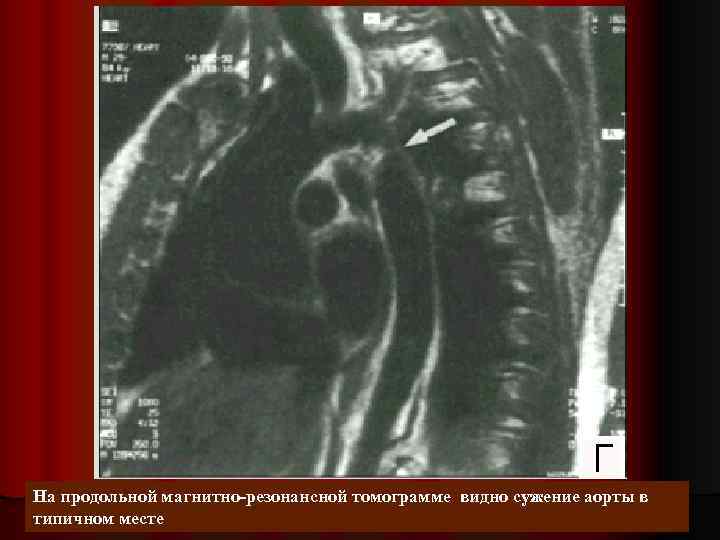 На продольной магнитно-резонансной томограмме видно сужение аорты в типичном месте
На продольной магнитно-резонансной томограмме видно сужение аорты в типичном месте
 АКРОМЕГАЛИЯ l< 0, 1 -0, 2 % всех случаев АГ l Этиология: аденома гипофиза, продуцирующая соматотропный гормон
АКРОМЕГАЛИЯ l< 0, 1 -0, 2 % всех случаев АГ l Этиология: аденома гипофиза, продуцирующая соматотропный гормон
 АКРОМЕГАЛИЯ Клиническая картина l l l утолщение мягких тканей увеличение конечностей суставные боли нарушение толерантности к глюкозе макроглоссия АГ (обычно нетяжелая) кардиомегалия раннее возникновение ИБС аритмии дилятационная кардиомиопатия хроническая сердечная недостаточность (в 10 -20%)
АКРОМЕГАЛИЯ Клиническая картина l l l утолщение мягких тканей увеличение конечностей суставные боли нарушение толерантности к глюкозе макроглоссия АГ (обычно нетяжелая) кардиомегалия раннее возникновение ИБС аритмии дилятационная кардиомиопатия хроническая сердечная недостаточность (в 10 -20%)
 АКРОМЕГАЛИЯ Скрининг повышенный уровень инсулиноподобного фактора роста (соматомедина С) l после постановки диагноза акромегалии необходимо проверить уровень других гормонов гипофиза l если АД повышено, исключить феохромоцитому и первичный гиперальдостеронизм l при наличии тахикардии или мерцательной аритмии исключить тиреотоксикоз l
АКРОМЕГАЛИЯ Скрининг повышенный уровень инсулиноподобного фактора роста (соматомедина С) l после постановки диагноза акромегалии необходимо проверить уровень других гормонов гипофиза l если АД повышено, исключить феохромоцитому и первичный гиперальдостеронизм l при наличии тахикардии или мерцательной аритмии исключить тиреотоксикоз l
 АКРОМЕГАЛИЯ Диагностика l соматотропин-ингибирующий глюкозный тест акромегалия вероятна если через 2 часа после приема 100 г глюкозы уровень соматотропного гормона превышает 2 нг/мл
АКРОМЕГАЛИЯ Диагностика l соматотропин-ингибирующий глюкозный тест акромегалия вероятна если через 2 часа после приема 100 г глюкозы уровень соматотропного гормона превышает 2 нг/мл
 АКРОМЕГАЛИЯ Лечение l транссфеноидальное удаление опухоли l в качестве адъювантной терапии используют медикаментозные препараты (стимулятор дофаминовых рецепторов бромкриптин, аналог соматостатина длительного действия октреотид) и облучение
АКРОМЕГАЛИЯ Лечение l транссфеноидальное удаление опухоли l в качестве адъювантной терапии используют медикаментозные препараты (стимулятор дофаминовых рецепторов бромкриптин, аналог соматостатина длительного действия октреотид) и облучение
 Первичный гиперпаратиреоз l< 0, 1 -0, 2 % всех случаев l Этиология: - одиночная аденома (70 %) - гиперплазия всех четырех паращитовидных желез (10 %, обычно носит семейный характер и является одним из проявлений множественного эндокринного аденоматоза типа I и II - рак (<15%)
Первичный гиперпаратиреоз l< 0, 1 -0, 2 % всех случаев l Этиология: - одиночная аденома (70 %) - гиперплазия всех четырех паращитовидных желез (10 %, обычно носит семейный характер и является одним из проявлений множественного эндокринного аденоматоза типа I и II - рак (<15%)
 Первичный гиперпаратиреоз Клиническая картина l чаще заболевание бессимптомное l в 10 -20 % случаев обнаруживается случайно l первым проявлением часто является гиперкальциемия после начала лечения диуретиками l утомляемость, слабость, почечные нарушения (полиурия, никтурия, мочекаменная болезнь – 50 % случаев), слабость проксимальных групп мышц и неспецифические суставные проявления
Первичный гиперпаратиреоз Клиническая картина l чаще заболевание бессимптомное l в 10 -20 % случаев обнаруживается случайно l первым проявлением часто является гиперкальциемия после начала лечения диуретиками l утомляемость, слабость, почечные нарушения (полиурия, никтурия, мочекаменная болезнь – 50 % случаев), слабость проксимальных групп мышц и неспецифические суставные проявления
 Первичный гиперпаратиреоз Диагностика l Повышение уровня кальция и паратгормона в сыворотке !!!! В норме гиперкальциемия приводит к снижению уровня паратгормона
Первичный гиперпаратиреоз Диагностика l Повышение уровня кальция и паратгормона в сыворотке !!!! В норме гиперкальциемия приводит к снижению уровня паратгормона
 Первичный гиперпаратиреоз Лечение l метод выбора – паратиреоидэктомия После операции АГ может сохраниться, но образование почечных камней прекращается, наступает реминерализация костей у больных с нарушенным костным метаболизмом. Нередко встречается послеоперационнная гипокальциемия, для неотложного устранения которой в/в вводят препараты кальция, а затем назначают длительный прием витамина D и препаратов кальция внутрь.
Первичный гиперпаратиреоз Лечение l метод выбора – паратиреоидэктомия После операции АГ может сохраниться, но образование почечных камней прекращается, наступает реминерализация костей у больных с нарушенным костным метаболизмом. Нередко встречается послеоперационнная гипокальциемия, для неотложного устранения которой в/в вводят препараты кальция, а затем назначают длительный прием витамина D и препаратов кальция внутрь.
 Первичный гиперпаратиреоз Лечение l единого мнения о том, как лечить пожилых больных с незначительным повышением уровня кальция в сыворотке (оперативное или консервативное лечение) нет. Если избрано консервативное лечение, то тиазидные диуретики противопоказаны (возможно еще большее повышение уровня кальция в сыворотке)
Первичный гиперпаратиреоз Лечение l единого мнения о том, как лечить пожилых больных с незначительным повышением уровня кальция в сыворотке (оперативное или консервативное лечение) нет. Если избрано консервативное лечение, то тиазидные диуретики противопоказаны (возможно еще большее повышение уровня кальция в сыворотке)
 Лекарственная гипертония кортикостероиды – лечение диуретиками со спиронолактоном или без него l лакрица – содержится в некоторых сортах жевательного табака. Лечение диуретиками со спиронолактоном или без него l симпатомиметики – содержатся в аорексантах и некоторых препаратах, употребляемых наркоманами. Лечение – лабеталол l НПВС: механизм – подавление синтеза сосудорасширяющих простагландинов. Лечение – перейти на прием парацетамола или повысить дозу гипотензивных средств l
Лекарственная гипертония кортикостероиды – лечение диуретиками со спиронолактоном или без него l лакрица – содержится в некоторых сортах жевательного табака. Лечение диуретиками со спиронолактоном или без него l симпатомиметики – содержатся в аорексантах и некоторых препаратах, употребляемых наркоманами. Лечение – лабеталол l НПВС: механизм – подавление синтеза сосудорасширяющих простагландинов. Лечение – перейти на прием парацетамола или повысить дозу гипотензивных средств l
 Лекарственная гипертония l Пероральные контрацептивы. В 5 % случаев у женщин, использующих пероральные контрацептивы, в течение 5 лет развивается АГ. Обычно она проявляется небольшим постоянным подъемом САД (на 5 мм рт. ст. ) и ДАД (на 2 м рт. ст. ) и через 3 месяца после отмены контрацептивов АД нормализуется. Все женщинам, употребляющим контрацептивы, через 3 -6 месяцев после начала приема измеряют АД, и при его повышении рекомендуют иные способы контрацепции. Если необходимо медикаментозное лечение, эффективно сочетание тиазидного диуретика со спиронолактоном.
Лекарственная гипертония l Пероральные контрацептивы. В 5 % случаев у женщин, использующих пероральные контрацептивы, в течение 5 лет развивается АГ. Обычно она проявляется небольшим постоянным подъемом САД (на 5 мм рт. ст. ) и ДАД (на 2 м рт. ст. ) и через 3 месяца после отмены контрацептивов АД нормализуется. Все женщинам, употребляющим контрацептивы, через 3 -6 месяцев после начала приема измеряют АД, и при его повышении рекомендуют иные способы контрацепции. Если необходимо медикаментозное лечение, эффективно сочетание тиазидного диуретика со спиронолактоном.
 Лекарственная гипертония l Кокаин – стимулирует высвобождение и тормозит обратный захват норадреналина нервными окончаниями. Кроме АГ наблюдаются аритмии, судорожные припадки, инфаркт миокарда, инсульты ( обычно – в пределах 1 часа после употребления кокаина). Лечение: гипотензивное -фентоламин, антиаритмическое – ß-адреноблокаторы
Лекарственная гипертония l Кокаин – стимулирует высвобождение и тормозит обратный захват норадреналина нервными окончаниями. Кроме АГ наблюдаются аритмии, судорожные припадки, инфаркт миокарда, инсульты ( обычно – в пределах 1 часа после употребления кокаина). Лечение: гипотензивное -фентоламин, антиаритмическое – ß-адреноблокаторы
 Лекарственная гипертония l Циклоспорин. Лечение – лабеталол или центральные альфа-адреностимуляторы. Не назначать препараты, повышающие уровень циклоспорина, в том числе – дилтиазем, никардипин и верапамил.
Лекарственная гипертония l Циклоспорин. Лечение – лабеталол или центральные альфа-адреностимуляторы. Не назначать препараты, повышающие уровень циклоспорина, в том числе – дилтиазем, никардипин и верапамил.
 ГИПЕРТОНИЧЕСКИЕ КРИЗЫ Ежегодно в мире умирает 10. 7 миллионов человек 50% из-за повышенного АД = 5. 35 миллионов смертей S Julius 1998
ГИПЕРТОНИЧЕСКИЕ КРИЗЫ Ежегодно в мире умирает 10. 7 миллионов человек 50% из-за повышенного АД = 5. 35 миллионов смертей S Julius 1998
 Гипертонический криз это состояние, связанное с резким значительным повышением артериального давления, которое сопровождается нарушениями вегетативной нервной системы и регионарного кровотока в органах-мишенях (мозг, сердце, почки), степень которых и определяет тяжесть криза
Гипертонический криз это состояние, связанное с резким значительным повышением артериального давления, которое сопровождается нарушениями вегетативной нервной системы и регионарного кровотока в органах-мишенях (мозг, сердце, почки), степень которых и определяет тяжесть криза
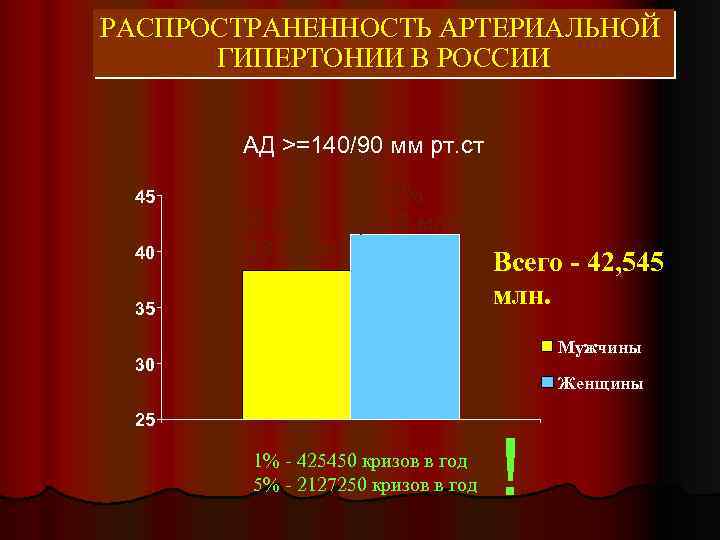 РАСПРОСТРАНЕННОСТЬ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ В РОССИИ АД >=140/90 мм рт. ст. 45 40 39, 9% (18, 9 млн) 41, 1% (25, 6 млн) 35 Всего - 42, 545 млн. Мужчины 30 Женщины 25 1% - 425450 кризов в год 5% - 2127250 кризов в год !
РАСПРОСТРАНЕННОСТЬ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ В РОССИИ АД >=140/90 мм рт. ст. 45 40 39, 9% (18, 9 млн) 41, 1% (25, 6 млн) 35 Всего - 42, 545 млн. Мужчины 30 Женщины 25 1% - 425450 кризов в год 5% - 2127250 кризов в год !
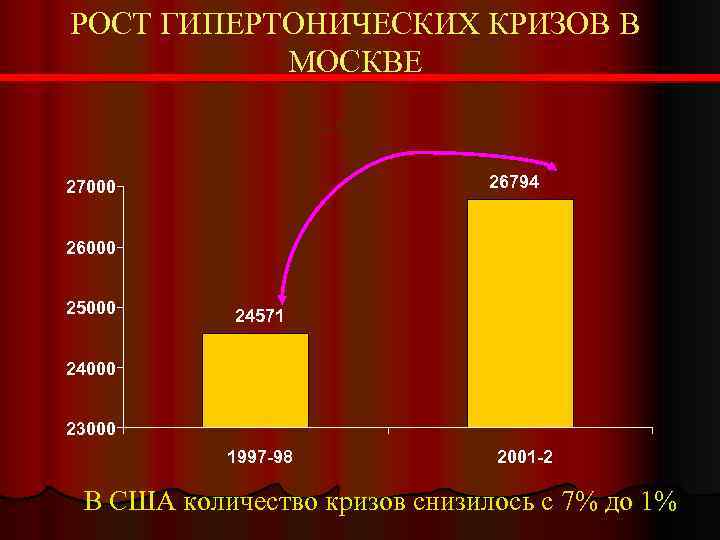 РОСТ ГИПЕРТОНИЧЕСКИХ КРИЗОВ В МОСКВЕ +9% 26794 27000 26000 25000 24571 24000 23000 1997 -98 2001 -2 В США количество кризов снизилось с 7% до 1%
РОСТ ГИПЕРТОНИЧЕСКИХ КРИЗОВ В МОСКВЕ +9% 26794 27000 26000 25000 24571 24000 23000 1997 -98 2001 -2 В США количество кризов снизилось с 7% до 1%
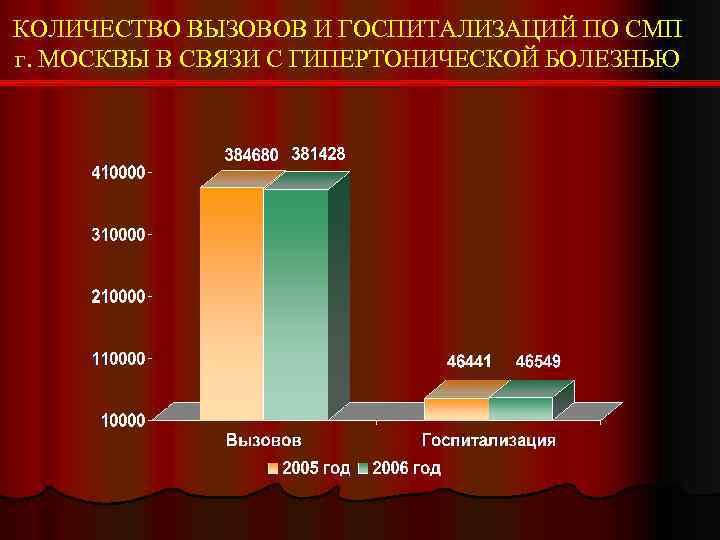 КОЛИЧЕСТВО ВЫЗОВОВ И ГОСПИТАЛИЗАЦИЙ ПО СМП г. МОСКВЫ В СВЯЗИ С ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНЬЮ
КОЛИЧЕСТВО ВЫЗОВОВ И ГОСПИТАЛИЗАЦИЙ ПО СМП г. МОСКВЫ В СВЯЗИ С ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНЬЮ
 Причины увеличения количества гипертонических кризов § в клинической практике имеется тенденция любое повышение АД рассматривать как ГК неограниченное использование ресурсов СМП нерегулярное лечение АГ самостоятельная коррекция лечения § § самостоятельная отмена лекарственных препаратов § разобщенность между поликлиникой, стационаром и СМП
Причины увеличения количества гипертонических кризов § в клинической практике имеется тенденция любое повышение АД рассматривать как ГК неограниченное использование ресурсов СМП нерегулярное лечение АГ самостоятельная коррекция лечения § § самостоятельная отмена лекарственных препаратов § разобщенность между поликлиникой, стационаром и СМП
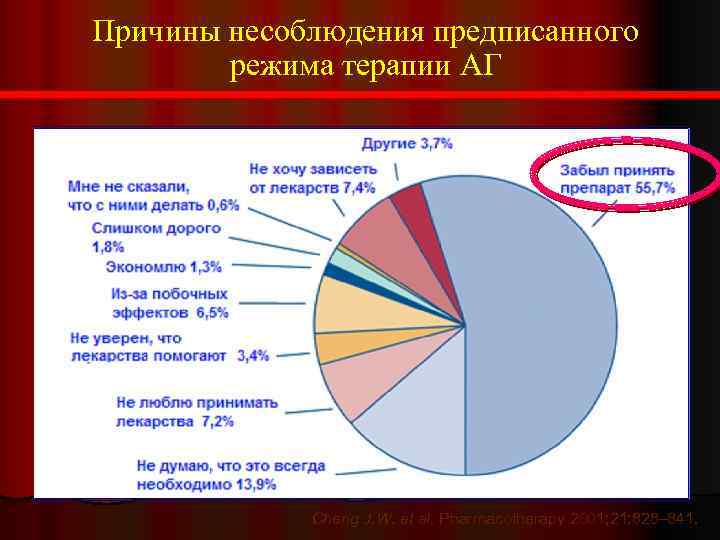 Причины несоблюдения предписанного режима терапии АГ Cheng J. W. et al. Pharmacotherapy 2001; 21: 828– 841.
Причины несоблюдения предписанного режима терапии АГ Cheng J. W. et al. Pharmacotherapy 2001; 21: 828– 841.
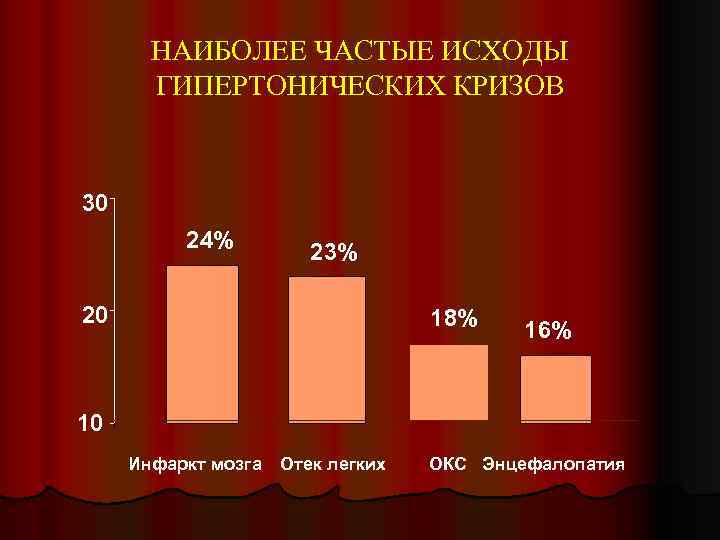 НАИБОЛЕЕ ЧАСТЫЕ ИСХОДЫ ГИПЕРТОНИЧЕСКИХ КРИЗОВ 30 24% 23% 20 18% 16% 10 Инфаркт мозга Отек легких ОКС Энцефалопатия
НАИБОЛЕЕ ЧАСТЫЕ ИСХОДЫ ГИПЕРТОНИЧЕСКИХ КРИЗОВ 30 24% 23% 20 18% 16% 10 Инфаркт мозга Отек легких ОКС Энцефалопатия
 ПРИЧИНЫ ГК § основная причина ГК – артериальная гипертония. § внезапное прекращение приема антигипертензивных препаратов § применение симпатомиметических средств. § эклампсия беременных. § острый гломерулонефрит. § феохромоцитома. § предоперационный период. § травма ЦНС. § тяжелые ожоги. § диффузные заболевания соединительной ткани.
ПРИЧИНЫ ГК § основная причина ГК – артериальная гипертония. § внезапное прекращение приема антигипертензивных препаратов § применение симпатомиметических средств. § эклампсия беременных. § острый гломерулонефрит. § феохромоцитома. § предоперационный период. § травма ЦНС. § тяжелые ожоги. § диффузные заболевания соединительной ткани.
 ПРИЧИНЫ ГК § ситуационные ГК (стресс-индуцированные), развивающиеся § § § при чрезмерном умственном и физическом перенапряжении, сильный болевой раздражитель ятрогенные ГК, спровоцированные неправильным применением лекарственных препаратов (передозировка, нерациональная комбинация, внезапная отмена или неадекватной скоростью применения в/в вводимых средств). эндокринные заболевания (с-м Кушинга, гипертиреоз) ренин-продуцирующие опухоли неврологические заболевания, сопровождающиеся повышением тонуса автономной нервной системы коартация аорты.
ПРИЧИНЫ ГК § ситуационные ГК (стресс-индуцированные), развивающиеся § § § при чрезмерном умственном и физическом перенапряжении, сильный болевой раздражитель ятрогенные ГК, спровоцированные неправильным применением лекарственных препаратов (передозировка, нерациональная комбинация, внезапная отмена или неадекватной скоростью применения в/в вводимых средств). эндокринные заболевания (с-м Кушинга, гипертиреоз) ренин-продуцирующие опухоли неврологические заболевания, сопровождающиеся повышением тонуса автономной нервной системы коартация аорты.
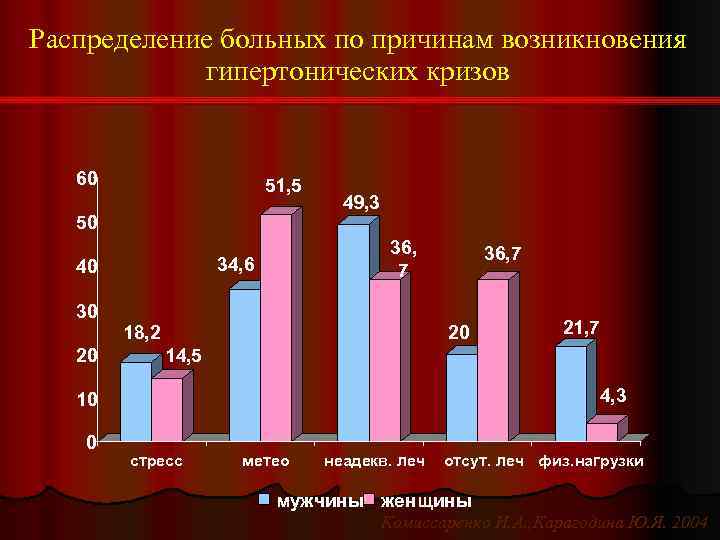 Распределение больных по причинам возникновения гипертонических кризов 60 51, 5 50 36, 7 34, 6 40 49, 3 36, 7 30 18, 2 20 20 14, 5 4, 3 10 0 21, 7 стресс метео неадекв. леч отсут. леч физ. нагрузки мужчины женщины Комиссаренко И. А. , Карагодина Ю. Я. 2004
Распределение больных по причинам возникновения гипертонических кризов 60 51, 5 50 36, 7 34, 6 40 49, 3 36, 7 30 18, 2 20 20 14, 5 4, 3 10 0 21, 7 стресс метео неадекв. леч отсут. леч физ. нагрузки мужчины женщины Комиссаренко И. А. , Карагодина Ю. Я. 2004
 ОСНОВНЫЕ КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ГИПЕРТОНИЧЕСКОГО КРИЗА Наиболее частые жалобы: - головная боль (22%) - боль в груди (27%) - одышка (22%) - неврологический дефицит (21%) - психомоторное возбуждение (10%) - носовые кровотечения (5%)
ОСНОВНЫЕ КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ГИПЕРТОНИЧЕСКОГО КРИЗА Наиболее частые жалобы: - головная боль (22%) - боль в груди (27%) - одышка (22%) - неврологический дефицит (21%) - психомоторное возбуждение (10%) - носовые кровотечения (5%)
 ПЕРЕЧЕНЬ ВОПРОСОВ, ОБЯЗАТЕЛЬНЫХ ПРИ ДИАГНОСТИКЕ ГК ВОПРОС ПРИМЕЧАНИЯ Регистрировались ли ранее подъемы АД? Как правило, ГК - обострение симптомов, присущих АГ, однако нередко больные не знают о наличии у них заболевания Каковы привычные и макс цифры АД? Как правило, при ГК уровень диастолического АД превышает 100 - 120 мм рт. ст. У молодых пациентов клиника криза может появиться и при более низких цифрах АД. Пожилые больные могут быть адаптированы к высокому уровню АД (200/110 - 120 мм рт. ст. ) Чем обычно субъективно проявляется повышение АД? Каковы клинические проявления в настоящее время? Необходимо уточнить клинику ГК у данного пациента. Бессимптомное повышение АД часто не требует неотложной терапии
ПЕРЕЧЕНЬ ВОПРОСОВ, ОБЯЗАТЕЛЬНЫХ ПРИ ДИАГНОСТИКЕ ГК ВОПРОС ПРИМЕЧАНИЯ Регистрировались ли ранее подъемы АД? Как правило, ГК - обострение симптомов, присущих АГ, однако нередко больные не знают о наличии у них заболевания Каковы привычные и макс цифры АД? Как правило, при ГК уровень диастолического АД превышает 100 - 120 мм рт. ст. У молодых пациентов клиника криза может появиться и при более низких цифрах АД. Пожилые больные могут быть адаптированы к высокому уровню АД (200/110 - 120 мм рт. ст. ) Чем обычно субъективно проявляется повышение АД? Каковы клинические проявления в настоящее время? Необходимо уточнить клинику ГК у данного пациента. Бессимптомное повышение АД часто не требует неотложной терапии
 ПЕРЕЧЕНЬ ВОПРОСОВ, ОБЯЗАТЕЛЬНЫХ ПРИ ДИАГНОСТИКЕ ГК продолжение ВОПРОС ПРИМЕЧАНИЯ Получает ли пациент регулярную гипотензивную терапию? Криз может развиться на фоне неадекватной гипотензивной терапии или на фоне отмены терапии (например, бета-адреноблокаторов, клофелина) Когда появилась симптоматика и сколько длится криз ? При кризе АД нарастает в течение минут, часов Чем раньше удавалось снизить АД? Был ли эффект? Эффективность ранее применявшихся препаратов должна учитываться при выборе гипотензивного средства. Если больной уже принял какие-либо лекарства, необходимо учитывать возможность их взаимодействия с назначаемым препаратом
ПЕРЕЧЕНЬ ВОПРОСОВ, ОБЯЗАТЕЛЬНЫХ ПРИ ДИАГНОСТИКЕ ГК продолжение ВОПРОС ПРИМЕЧАНИЯ Получает ли пациент регулярную гипотензивную терапию? Криз может развиться на фоне неадекватной гипотензивной терапии или на фоне отмены терапии (например, бета-адреноблокаторов, клофелина) Когда появилась симптоматика и сколько длится криз ? При кризе АД нарастает в течение минут, часов Чем раньше удавалось снизить АД? Был ли эффект? Эффективность ранее применявшихся препаратов должна учитываться при выборе гипотензивного средства. Если больной уже принял какие-либо лекарства, необходимо учитывать возможность их взаимодействия с назначаемым препаратом
 При осмотре важно выявить: ü Очаговые неврологические симптомы, проявления нарушения сознания (ступор, кома). ü Острые изменения со стороны глазного дна (отек, геморрагии, экссудация, симптомы закрытоугольной глаукомы), ü Кардиоваскулярные синдромы (признаки отека легких, ХСН, набухание шейных вен, периферические отеки). ü Проверить симметричность АД и пульса на обеих руках. ü Провести пальпацию и аускультацию живота
При осмотре важно выявить: ü Очаговые неврологические симптомы, проявления нарушения сознания (ступор, кома). ü Острые изменения со стороны глазного дна (отек, геморрагии, экссудация, симптомы закрытоугольной глаукомы), ü Кардиоваскулярные синдромы (признаки отека легких, ХСН, набухание шейных вен, периферические отеки). ü Проверить симметричность АД и пульса на обеих руках. ü Провести пальпацию и аускультацию живота
 ОСЛОЖНЕННЫЙ ГИПЕРТОНИЧЕСКИЙ КРИЗ Осложненный ГК (критический, экстренный, жизнеугрожающий, emergency) сопровождается развитием острого клинически значимого и потенциально фатального повреждения органов -мишеней, что требует экстренной госпитализации (обычно в блок интенсивной терапии) и немедленного снижения АД с применением парентеральных антигипертензивных средств.
ОСЛОЖНЕННЫЙ ГИПЕРТОНИЧЕСКИЙ КРИЗ Осложненный ГК (критический, экстренный, жизнеугрожающий, emergency) сопровождается развитием острого клинически значимого и потенциально фатального повреждения органов -мишеней, что требует экстренной госпитализации (обычно в блок интенсивной терапии) и немедленного снижения АД с применением парентеральных антигипертензивных средств.
 КЛАССИФИКАЦИЯ ГК по осложнениям Осложненный ГК (критический, экстренный, жизнеугрожающий, emergency) - острая гипертоническая энцефалопатия - острое нарушение мозгового кровообращения - острая левожелудочковая недостаточность (сердечная астма, отек легких) - острый коронарный синдром (инфаркт миокарда, нестабильная стенокардия) -расслаивающая аневризма аорты -тяжелое артериальное кровотечение -эклампсия
КЛАССИФИКАЦИЯ ГК по осложнениям Осложненный ГК (критический, экстренный, жизнеугрожающий, emergency) - острая гипертоническая энцефалопатия - острое нарушение мозгового кровообращения - острая левожелудочковая недостаточность (сердечная астма, отек легких) - острый коронарный синдром (инфаркт миокарда, нестабильная стенокардия) -расслаивающая аневризма аорты -тяжелое артериальное кровотечение -эклампсия
 НЕОСЛОЖНЕННЫЙ ГИПЕРТОНИЧЕСКИЙ КРИЗ Неосложненный ГК (некритический, неотложный, urgency) - протекает с минимальными субъективными и объективными симптомами на фоне имеющегося существенного повышения АД. Он не сопровождаются острым развитием поражения органов-мишеней. Требует снижения АД в течение нескольких часов. Экстренной госпитализации не требует.
НЕОСЛОЖНЕННЫЙ ГИПЕРТОНИЧЕСКИЙ КРИЗ Неосложненный ГК (некритический, неотложный, urgency) - протекает с минимальными субъективными и объективными симптомами на фоне имеющегося существенного повышения АД. Он не сопровождаются острым развитием поражения органов-мишеней. Требует снижения АД в течение нескольких часов. Экстренной госпитализации не требует.
 Тактика ведения пациента в зависимости от клинического состояния , DONALD V. 2003 Группа I – высокое АД Группа II неосложненный ГК Группа III - осложненный ГК АД >180/110 >220/140 Симптомы Головные боли, беспокойства. Часто бессимптомное Выраженная головная боль, одышка Одышка, боль в груди, никтурия, дизартрия, слабость, измененное сознание Обследовани е Без поражения органов-мишеней Минимальные симптомами Энцефалопатия, отек легких, почечная недостаточность, ОНМК, ОКС Тактика лечения Наблюдение в течение 1– 3 часов. При неэффективности увеличить дозу пероральных лекарственных средств. Наблюдение в течение 3 – 6 часов. Постепенное снижение АД с помощью таблетированных лекарственных средств. Внутривенное введение гипотензивных средств, мониторирование АД. Экстренная госпитализация в БИТ Наблюдение - <24 часов Наблюдение - <72 часов; плановая терапия Лечение в БИТ, управляемая гипотензия с последующим переводом на таблетированные лекарственные средства.
Тактика ведения пациента в зависимости от клинического состояния , DONALD V. 2003 Группа I – высокое АД Группа II неосложненный ГК Группа III - осложненный ГК АД >180/110 >220/140 Симптомы Головные боли, беспокойства. Часто бессимптомное Выраженная головная боль, одышка Одышка, боль в груди, никтурия, дизартрия, слабость, измененное сознание Обследовани е Без поражения органов-мишеней Минимальные симптомами Энцефалопатия, отек легких, почечная недостаточность, ОНМК, ОКС Тактика лечения Наблюдение в течение 1– 3 часов. При неэффективности увеличить дозу пероральных лекарственных средств. Наблюдение в течение 3 – 6 часов. Постепенное снижение АД с помощью таблетированных лекарственных средств. Внутривенное введение гипотензивных средств, мониторирование АД. Экстренная госпитализация в БИТ Наблюдение - <24 часов Наблюдение - <72 часов; плановая терапия Лечение в БИТ, управляемая гипотензия с последующим переводом на таблетированные лекарственные средства.
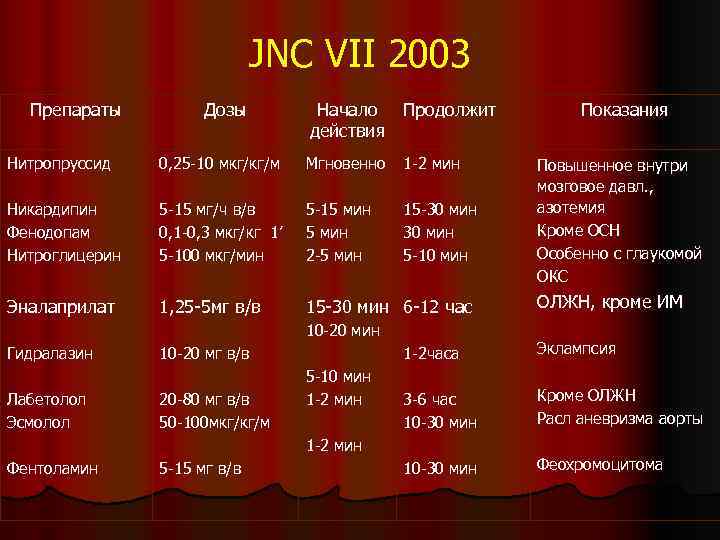 JNC VII 2003 Препараты Дозы Начало Продолжит действия Нитропруссид 0, 25 -10 мкг/кг/м Мгновенно 1 -2 мин Никардипин Фенодопам Нитроглицерин 5 -15 мг/ч в/в 0, 1 -0, 3 мкг/кг 1’ 5 -100 мкг/мин 5 -15 мин 2 -5 мин 15 -30 мин 5 -10 мин Эналаприлат 1, 25 -5 мг в/в 15 -30 мин 6 -12 час 10 -20 мин Гидралазин Лабетолол Эсмолол 5 -15 мг в/в ОЛЖН, кроме ИМ 5 -10 мин 1 -2 мин Эклампсия 3 -6 час 10 -30 мин Кроме ОЛЖН Расл аневризма аорты 10 -30 мин Феохромоцитома 1 -2 мин Фентоламин Повышенное внутри мозговое давл. , азотемия Кроме ОСН Особенно с глаукомой ОКС 1 -2 часа 10 -20 мг в/в 20 -80 мг в/в 50 -100 мкг/кг/м Показания
JNC VII 2003 Препараты Дозы Начало Продолжит действия Нитропруссид 0, 25 -10 мкг/кг/м Мгновенно 1 -2 мин Никардипин Фенодопам Нитроглицерин 5 -15 мг/ч в/в 0, 1 -0, 3 мкг/кг 1’ 5 -100 мкг/мин 5 -15 мин 2 -5 мин 15 -30 мин 5 -10 мин Эналаприлат 1, 25 -5 мг в/в 15 -30 мин 6 -12 час 10 -20 мин Гидралазин Лабетолол Эсмолол 5 -15 мг в/в ОЛЖН, кроме ИМ 5 -10 мин 1 -2 мин Эклампсия 3 -6 час 10 -30 мин Кроме ОЛЖН Расл аневризма аорты 10 -30 мин Феохромоцитома 1 -2 мин Фентоламин Повышенное внутри мозговое давл. , азотемия Кроме ОСН Особенно с глаукомой ОКС 1 -2 часа 10 -20 мг в/в 20 -80 мг в/в 50 -100 мкг/кг/м Показания
 Лекарственные препараты применяемые при гипертоническом кризе Вазодилятаторы Адреноблокаторы l Нитропруссид l Лабетолол l Никардипин l Эсмолол l Нитроглицерин l Фентоламин l Эналаприлат l Гидралазин
Лекарственные препараты применяемые при гипертоническом кризе Вазодилятаторы Адреноблокаторы l Нитропруссид l Лабетолол l Никардипин l Эсмолол l Нитроглицерин l Фентоламин l Эналаприлат l Гидралазин
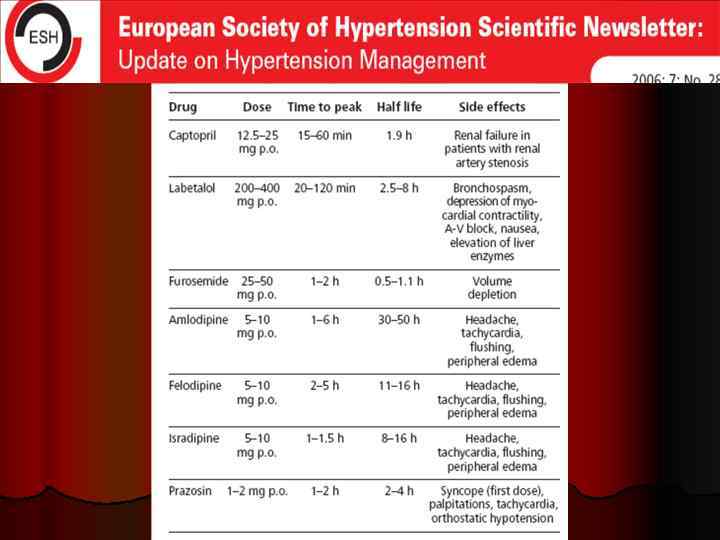
 ПРЕПАРАТЫ РЕКОМЕНДОВАННЫЕ ПРИ ГИПЕРТОНИЧЕСКОМ КРИЗЕ В ЗАВИСИМОСТИ ОТ КЛИНИЧЕСКОЙ СИТУАЦИИ Клинические состояния Рекомендуемые препараты Гипертоническая Нитропруссид энцефалопатия Эналаприлат Никардипин Нитроглицерин Отек легких Эналаприлат Нитропруссид Лазикс Нитроглицерин Острый коронарный синдром Эсмолол Никардипин Острое нарушение Эсмолол ритма Магния сульфат Расслаивающаяся Эсмолол аневризма аорты Нитропруссид Не рекомендуемые препараты Метилдопа Резерпин Метилдопа В-блокаторы Гидралазин Нитропруссид Нифедипин Opie L. H. 2001
ПРЕПАРАТЫ РЕКОМЕНДОВАННЫЕ ПРИ ГИПЕРТОНИЧЕСКОМ КРИЗЕ В ЗАВИСИМОСТИ ОТ КЛИНИЧЕСКОЙ СИТУАЦИИ Клинические состояния Рекомендуемые препараты Гипертоническая Нитропруссид энцефалопатия Эналаприлат Никардипин Нитроглицерин Отек легких Эналаприлат Нитропруссид Лазикс Нитроглицерин Острый коронарный синдром Эсмолол Никардипин Острое нарушение Эсмолол ритма Магния сульфат Расслаивающаяся Эсмолол аневризма аорты Нитропруссид Не рекомендуемые препараты Метилдопа Резерпин Метилдопа В-блокаторы Гидралазин Нитропруссид Нифедипин Opie L. H. 2001
 АЛГОРИТМ ЛЕЧЕНИЯ ГИПЕРТОНИЧЕСКОГО КРИЗА Высокое АД Клонидин 0, 075 -0, 15 мг или каптоприл 12, 5 -50 мг Проявление или нарастание поражения органов-мишеней Да Нет Госпитализация БИТ Наблюдение 1. Обеспечить доступ в вену 2. Мониторирование АД 3. В/в препараты Стационар Нет Пероральные средства АД стабильное Амбулаторное лечение Галявич А. С. , 2000
АЛГОРИТМ ЛЕЧЕНИЯ ГИПЕРТОНИЧЕСКОГО КРИЗА Высокое АД Клонидин 0, 075 -0, 15 мг или каптоприл 12, 5 -50 мг Проявление или нарастание поражения органов-мишеней Да Нет Госпитализация БИТ Наблюдение 1. Обеспечить доступ в вену 2. Мониторирование АД 3. В/в препараты Стационар Нет Пероральные средства АД стабильное Амбулаторное лечение Галявич А. С. , 2000
 Необходимо назначить препарат: Способный эффективно снизить АД l Осуществить полноценную вторичную профилактику ИБС l Иметь высокий комплаенс - наиболее предпочтителен однократный прием с эффективным контролем АД в течение суток. l С нейтральным метаболическим эффектом. l
Необходимо назначить препарат: Способный эффективно снизить АД l Осуществить полноценную вторичную профилактику ИБС l Иметь высокий комплаенс - наиболее предпочтителен однократный прием с эффективным контролем АД в течение суток. l С нейтральным метаболическим эффектом. l
 СКОРОСТЬ СНИЖЕНИЯ АД ПРИ ОСЛОЖНЕННОМ ГИПЕРТОНИЧЕСКОМ КРИЗЕ В течение 30 – 120 минут 25% В течение 2 – 6 часов мм Hg Далее препараты снижение АД на 15 – уровень АД 160/100 пероральные Резкое снижение АД до нормальных значений противопоказано, т. к. может привести к гипоперфузии, ишемии вплоть до некроза!!!
СКОРОСТЬ СНИЖЕНИЯ АД ПРИ ОСЛОЖНЕННОМ ГИПЕРТОНИЧЕСКОМ КРИЗЕ В течение 30 – 120 минут 25% В течение 2 – 6 часов мм Hg Далее препараты снижение АД на 15 – уровень АД 160/100 пероральные Резкое снижение АД до нормальных значений противопоказано, т. к. может привести к гипоперфузии, ишемии вплоть до некроза!!!
 ТЕРАПИЯ НЕОСЛОЖНЕННЫХ ГИПЕРТОНИЧЕСКИХ КРИЗОВ Препараты Дозы Начало действия Клонидин 0, 075 – 0, 15 мг 30 – 60 мин Каптоприл 12, 5 – 25 мг Карведилол 12, 5 – 25 мг 15 – 60 мин (per os) 15 – 30 мин (п/я) 30 – 60 мин Фуросемид 40 – 80 мг 30 – 60 мин
ТЕРАПИЯ НЕОСЛОЖНЕННЫХ ГИПЕРТОНИЧЕСКИХ КРИЗОВ Препараты Дозы Начало действия Клонидин 0, 075 – 0, 15 мг 30 – 60 мин Каптоприл 12, 5 – 25 мг Карведилол 12, 5 – 25 мг 15 – 60 мин (per os) 15 – 30 мин (п/я) 30 – 60 мин Фуросемид 40 – 80 мг 30 – 60 мин
 Эналаприлат § Активный метаболит эналаприла § Вводится внутривенно струйно в течение 5 мин в дозе 0, 625 -1, 25 мг. § Механизм действия: блокирует превращение ангиотензина I в мощный вазоконстриктор ангиотензин II и т. о. снижает периферическое сопротивление l не возникает рефлекторной тахикардии l § При внутривенном введении эналаприлата начало эффекта через 5 -15 мин после введения, l максимум действия через 30 мин, l продолжительность действия - около 6 ч. l
Эналаприлат § Активный метаболит эналаприла § Вводится внутривенно струйно в течение 5 мин в дозе 0, 625 -1, 25 мг. § Механизм действия: блокирует превращение ангиотензина I в мощный вазоконстриктор ангиотензин II и т. о. снижает периферическое сопротивление l не возникает рефлекторной тахикардии l § При внутривенном введении эналаприлата начало эффекта через 5 -15 мин после введения, l максимум действия через 30 мин, l продолжительность действия - около 6 ч. l
 СКОРОСТЬ СНИЖЕНИЯ АД ПРИ НЕОСЛОЖНЕННОМ ГИПЕРТОНИЧЕСКОМ КРИЗЕ Рекомендуется назначение комбинации оральных препаратов, обеспечивающих постепенное снижение АД в течение нескольких часов (до суток). При неэффективности комбинации двух гипотензивных препаратов можно добавить третий Предложенная схема может применяться в амбулаторных условиях!!!
СКОРОСТЬ СНИЖЕНИЯ АД ПРИ НЕОСЛОЖНЕННОМ ГИПЕРТОНИЧЕСКОМ КРИЗЕ Рекомендуется назначение комбинации оральных препаратов, обеспечивающих постепенное снижение АД в течение нескольких часов (до суток). При неэффективности комбинации двух гипотензивных препаратов можно добавить третий Предложенная схема может применяться в амбулаторных условиях!!!
 ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ ПРИ НЕОСЛОЖНЕННОМ ГИПЕРТОНИЧЕСКОМ КРИЗЕ • Трудность в подборе медикаментозной терапии на догоспитальном этапе (частые кризы, резистентная к проводимой терапии АГ). • Неясность диагноза и необходимость проведения специальных (чаще, инвазивных) исследований для уточнения природы АГ. Национальные рекомендации по диагностике и лечению артериальной гипертензии, ВНОК
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ ПРИ НЕОСЛОЖНЕННОМ ГИПЕРТОНИЧЕСКОМ КРИЗЕ • Трудность в подборе медикаментозной терапии на догоспитальном этапе (частые кризы, резистентная к проводимой терапии АГ). • Неясность диагноза и необходимость проведения специальных (чаще, инвазивных) исследований для уточнения природы АГ. Национальные рекомендации по диагностике и лечению артериальной гипертензии, ВНОК
 Алгоритм купирования ГК, осложнённого левожелудочковой недостаточностью 1. Разгрузка сердца: нитроглицерин (аэрозоль или таб п/язык, затем в/в кап) 2. Купирование ГК: клофелин (1 мл 0, 01% р-ра в физ р-ре) или пентамин (0, 5 -1 мл в физ р-ре в/в кап) Лазикс (40 -80 мг в/в), диазепам (2 -4 мг в/м или в/в) При отёке лёгкого: увеличение дозы лазикса (до 80 -120 мг), пентамин с дроперидолом (1 -2 мл 0, 25% р-ра в/в кап). Оксигенотерапия. У лиц молодого и среднего возраста без расстройств дыхательного центра – морфин (по 0, 5 мл дробно в 2 -3 этапа, медленно, в/в). При тяжёлой форме отёка лёгкого – нитропруссид натрия (30 мг в 400, 0 физ р-ра в/в кап).
Алгоритм купирования ГК, осложнённого левожелудочковой недостаточностью 1. Разгрузка сердца: нитроглицерин (аэрозоль или таб п/язык, затем в/в кап) 2. Купирование ГК: клофелин (1 мл 0, 01% р-ра в физ р-ре) или пентамин (0, 5 -1 мл в физ р-ре в/в кап) Лазикс (40 -80 мг в/в), диазепам (2 -4 мг в/м или в/в) При отёке лёгкого: увеличение дозы лазикса (до 80 -120 мг), пентамин с дроперидолом (1 -2 мл 0, 25% р-ра в/в кап). Оксигенотерапия. У лиц молодого и среднего возраста без расстройств дыхательного центра – морфин (по 0, 5 мл дробно в 2 -3 этапа, медленно, в/в). При тяжёлой форме отёка лёгкого – нитропруссид натрия (30 мг в 400, 0 физ р-ра в/в кап).
 Алгоритм купирования ГК, осложнённого острой коронарной недостаточностью 1. Купирование ангинозного приступа: нитроглицерин (аэрозоль 1 -2 дозы, или 0, 5 мг п/язык, или 10 мг в 100, 0 физ р-ра в/в кап) если недостаточно фентанил (1 мл 0, 005% р-ра) + дроперидол (2 -4 мл 0, 25% р-ра в 20, 0 физ р-ра в/в струйно) или валорон по 2 мл + дроперидол 2. Купирование гипертонического криза: Клофелин (0, 5 -1 мл 0, 01% р-ра) или индерал (0, 1% р-р в 15, 0 -20, 0 физ р-ра в/в медленно)
Алгоритм купирования ГК, осложнённого острой коронарной недостаточностью 1. Купирование ангинозного приступа: нитроглицерин (аэрозоль 1 -2 дозы, или 0, 5 мг п/язык, или 10 мг в 100, 0 физ р-ра в/в кап) если недостаточно фентанил (1 мл 0, 005% р-ра) + дроперидол (2 -4 мл 0, 25% р-ра в 20, 0 физ р-ра в/в струйно) или валорон по 2 мл + дроперидол 2. Купирование гипертонического криза: Клофелин (0, 5 -1 мл 0, 01% р-ра) или индерал (0, 1% р-р в 15, 0 -20, 0 физ р-ра в/в медленно)
 Алгоритм купирования ГК, осложнённого церебро-васкулярной недостаточностью 1. Купирование ГК и улучшение мозгового кровотока: исрадипин (10 мг п/язык) или нифедипин (10 -20 мг п/язык). При отсутствии желаемого эффекта Клофелин (1 -1, 5 мл 0, 01% р-ра в физ р-ре в/в медленно) 2. Дегидратация и снижение внутричерепного давления: лазикс (20 -60 мг в/в струйно). У пожилых лиц – эуфиллин (10 мг 2, 4% в/в медленно в физ р-ре) 3. Устранение судорожного синдрома: диазепам (2 -4 мл на физ р-ре в/в), увеличение дозы лазикса (80 -100 мг), магния сульфат (10 -20 мл 25% р-ра в/в). Быстрое снижение АД: нитроглицерин, или нитросорбид натрия или лабеталол (в/в кап).
Алгоритм купирования ГК, осложнённого церебро-васкулярной недостаточностью 1. Купирование ГК и улучшение мозгового кровотока: исрадипин (10 мг п/язык) или нифедипин (10 -20 мг п/язык). При отсутствии желаемого эффекта Клофелин (1 -1, 5 мл 0, 01% р-ра в физ р-ре в/в медленно) 2. Дегидратация и снижение внутричерепного давления: лазикс (20 -60 мг в/в струйно). У пожилых лиц – эуфиллин (10 мг 2, 4% в/в медленно в физ р-ре) 3. Устранение судорожного синдрома: диазепам (2 -4 мл на физ р-ре в/в), увеличение дозы лазикса (80 -100 мг), магния сульфат (10 -20 мл 25% р-ра в/в). Быстрое снижение АД: нитроглицерин, или нитросорбид натрия или лабеталол (в/в кап).
 По данным анкетирования 242 врачей СМП, оказалось, что из перечисленных в анкетах 22 наиболее часто применяемых на догоспитальном этапе препаратов § (дибазол, сульфат магния, клофелин, § § пентамин, дроперидол, фуросемид, нифедипин, энап, но-шпа, папаверин, анальгин, димедрол и др. ) более половины опрошенных врачей используют как минимум 15– 17 лекарств чаще всего (90% опрошенных) – димедрол, анальгин и но-шпу.
По данным анкетирования 242 врачей СМП, оказалось, что из перечисленных в анкетах 22 наиболее часто применяемых на догоспитальном этапе препаратов § (дибазол, сульфат магния, клофелин, § § пентамин, дроперидол, фуросемид, нифедипин, энап, но-шпа, папаверин, анальгин, димедрол и др. ) более половины опрошенных врачей используют как минимум 15– 17 лекарств чаще всего (90% опрошенных) – димедрол, анальгин и но-шпу.


