Симптоматические артериальные гипертонии-испр2.ppt
- Количество слайдов: 54
 Симптоматические артериальные гипертонии
Симптоматические артериальные гипертонии
 Артериальная гипертония l Систолическое артериальное давление ≥ 140 мм рт. ст. l Диастолическое артериальное давление ≥ 90 мм рт. ст.
Артериальная гипертония l Систолическое артериальное давление ≥ 140 мм рт. ст. l Диастолическое артериальное давление ≥ 90 мм рт. ст.
 Классификация артериальных симптоматических гипертоний 1. 2. 3. 4. 5. Почечные. Эндокринные. Гемодинамические (при поражении сердца и крупных сосудов). Нейрогенные (при заболеваниях и поражениях нервной системы). Особые формы.
Классификация артериальных симптоматических гипертоний 1. 2. 3. 4. 5. Почечные. Эндокринные. Гемодинамические (при поражении сердца и крупных сосудов). Нейрогенные (при заболеваниях и поражениях нервной системы). Особые формы.
 Почечные гипертонии l l Ренопаренхиматозные (гломерулонефрит, хронический пиелонефрит, диабетический гломерулосклероз, амилоидоз почек, гидронефроз). Реноваскулярные (атеросклероз почечной артерии, фибромускулярная дисплазия, аортоартериит, васкулиты, тромбоз сосудов почек и др. ). Врожденные аномалии почек и мочевыводящих путей (поликистоз, дистопия почек, гипоплазия, аномалии мочевого пузыря, уретры, мочеточников). Вторичные поражения почек при туберкулезе, диффузных заболеваниях соединительной ткани.
Почечные гипертонии l l Ренопаренхиматозные (гломерулонефрит, хронический пиелонефрит, диабетический гломерулосклероз, амилоидоз почек, гидронефроз). Реноваскулярные (атеросклероз почечной артерии, фибромускулярная дисплазия, аортоартериит, васкулиты, тромбоз сосудов почек и др. ). Врожденные аномалии почек и мочевыводящих путей (поликистоз, дистопия почек, гипоплазия, аномалии мочевого пузыря, уретры, мочеточников). Вторичные поражения почек при туберкулезе, диффузных заболеваниях соединительной ткани.
 Эндокринные гипертонии l l l Феохромоцитома. Первичный гиперальдостеронизм (синдром Кона). Болезнь (синдром) Иценко-Кушинга. Гипер- и гипотиреоз. Акромегалия. Гиперпаратиреоз.
Эндокринные гипертонии l l l Феохромоцитома. Первичный гиперальдостеронизм (синдром Кона). Болезнь (синдром) Иценко-Кушинга. Гипер- и гипотиреоз. Акромегалия. Гиперпаратиреоз.
 Гемодинамические гипертонии (при поражении сердца и крупных сосудов) l l l l Атеросклероз аорты. Стенозирующее поражение сонных и вертебробазилярных артерий. Коарктация аорты. Недостаточность аортальных клапанов. Полная атриовентрикулярная блокада. Гиперкинетический циркуляторный синдром при анемиях. Реологическая гипертензия при эритремиях.
Гемодинамические гипертонии (при поражении сердца и крупных сосудов) l l l l Атеросклероз аорты. Стенозирующее поражение сонных и вертебробазилярных артерий. Коарктация аорты. Недостаточность аортальных клапанов. Полная атриовентрикулярная блокада. Гиперкинетический циркуляторный синдром при анемиях. Реологическая гипертензия при эритремиях.
 Нейрогенные гипертонии (при заболеваниях и поражениях нервной системы) l l Сосудистые заболевания и опухоли мозга. Воспалительные заболевания ЦНС (энцефалит, менингит, диэнцефальный синдром). Травмы мозга. Полиневриты.
Нейрогенные гипертонии (при заболеваниях и поражениях нервной системы) l l Сосудистые заболевания и опухоли мозга. Воспалительные заболевания ЦНС (энцефалит, менингит, диэнцефальный синдром). Травмы мозга. Полиневриты.
 Особые формы артериальной гипертонии l l Солевая гипертензия. Медикаментозные гипертензии (при приеме ГКС и минералокортикоидов, гормональных контрацептивов, НПВП, эритропоэтина, циклоспорина, адреномиметиков).
Особые формы артериальной гипертонии l l Солевая гипертензия. Медикаментозные гипертензии (при приеме ГКС и минералокортикоидов, гормональных контрацептивов, НПВП, эритропоэтина, циклоспорина, адреномиметиков).
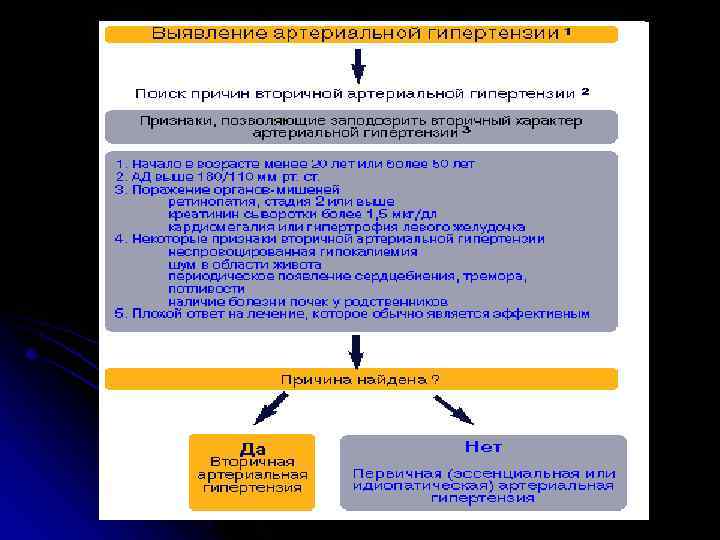
 Диагностические критерии ренопаренхиматозных гипертоний l l l l наличие в анамнезе острых или хронических заболеваний почек периорбитальные отеки и/или отеки ног сниженный клиренс креатинина, протеинурия, гематурия, возможны пиурия, бактериурия и лейкоцитурия уменьшение размера почек и увеличение их эхогенности при ультразвуковом исследовании (симметричные и гладкие при хроническом гломерулонефрите, асимметричные и неровные при хроническом пиелонефрите и поликистозе).
Диагностические критерии ренопаренхиматозных гипертоний l l l l наличие в анамнезе острых или хронических заболеваний почек периорбитальные отеки и/или отеки ног сниженный клиренс креатинина, протеинурия, гематурия, возможны пиурия, бактериурия и лейкоцитурия уменьшение размера почек и увеличение их эхогенности при ультразвуковом исследовании (симметричные и гладкие при хроническом гломерулонефрите, асимметричные и неровные при хроническом пиелонефрите и поликистозе).
 Основные причины ренопаренхиматозных артериальных гипертоний l l l Аномалии положения почек: нефроптоз Аномалии строения почек: подковообразная почка, S-образная почка Гипоплазия почки Поликистоз почек Гидронефроз почки (почек) Обструктивная уропатия Мочекаменная болезнь Хронический пиелонефрит Хронический гломерулонефрит Опухоли почек Амилоидоз (первичный, вторичный) почек
Основные причины ренопаренхиматозных артериальных гипертоний l l l Аномалии положения почек: нефроптоз Аномалии строения почек: подковообразная почка, S-образная почка Гипоплазия почки Поликистоз почек Гидронефроз почки (почек) Обструктивная уропатия Мочекаменная болезнь Хронический пиелонефрит Хронический гломерулонефрит Опухоли почек Амилоидоз (первичный, вторичный) почек
 Принципы лечения ренопаренхиматозных гипертоний l l - - - Цель лечения: максимальное снижение риска развития сердечно-сосудистых осложнений и обеспечение нефропротекции Целевые уровни АД: При хронических заболеваниях почек с протеинурией <1 г/л – АД ниже 130/80 мм рт. ст. При хронических заболеваниях почек с протеинурией >1 г/л – АД ниже 125/75 мм рт. ст. Нижняя граница снижения АД – 110/70 мм рт. ст.
Принципы лечения ренопаренхиматозных гипертоний l l - - - Цель лечения: максимальное снижение риска развития сердечно-сосудистых осложнений и обеспечение нефропротекции Целевые уровни АД: При хронических заболеваниях почек с протеинурией <1 г/л – АД ниже 130/80 мм рт. ст. При хронических заболеваниях почек с протеинурией >1 г/л – АД ниже 125/75 мм рт. ст. Нижняя граница снижения АД – 110/70 мм рт. ст.
 Медикаментозное лечение ренопаренхиматозных гипертоний l l Применяются следующие классы антигипертензивных препаратов: ИАПФ Блокаторы рецепторов ангиотензина II Блокаторы кальциевых каналов Диуретики (предпочтительно петлевые) Бета-адреноблокаторы Альфа-адреноблокаторы Агонисты имидазолиновых рецепторов В терминальной стадии ХПН – гемодиализ или трансплантация почки
Медикаментозное лечение ренопаренхиматозных гипертоний l l Применяются следующие классы антигипертензивных препаратов: ИАПФ Блокаторы рецепторов ангиотензина II Блокаторы кальциевых каналов Диуретики (предпочтительно петлевые) Бета-адреноблокаторы Альфа-адреноблокаторы Агонисты имидазолиновых рецепторов В терминальной стадии ХПН – гемодиализ или трансплантация почки
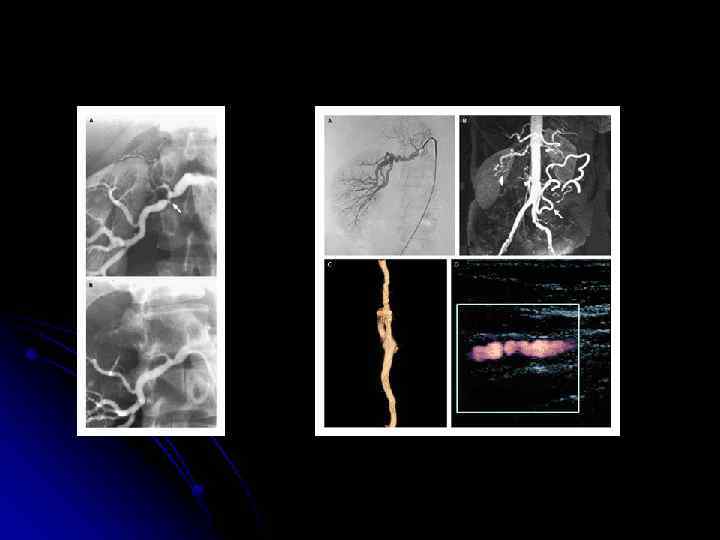
 Основные причины вазоренальной гипертонии l Атеросклероз почечных артерий Фибромускулярная гиперплазия (дисплазия) почечных артерий l Неспецифический аортоартериит
Основные причины вазоренальной гипертонии l Атеросклероз почечных артерий Фибромускулярная гиперплазия (дисплазия) почечных артерий l Неспецифический аортоартериит
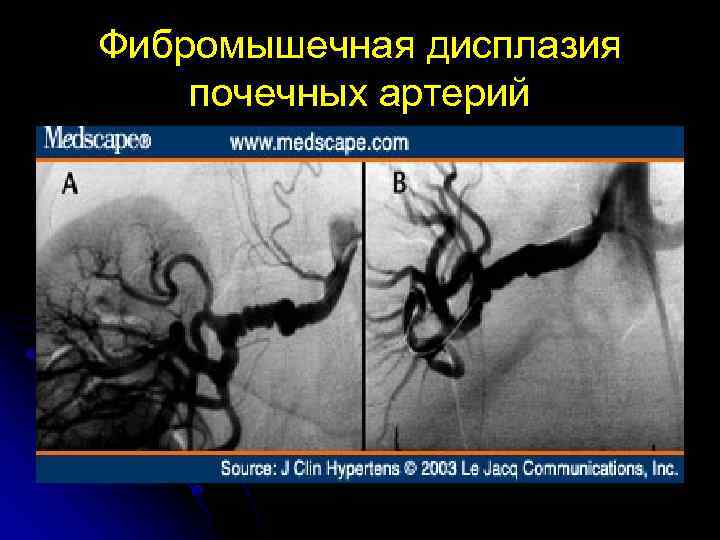 Фибромышечная дисплазия почечных артерий
Фибромышечная дисплазия почечных артерий
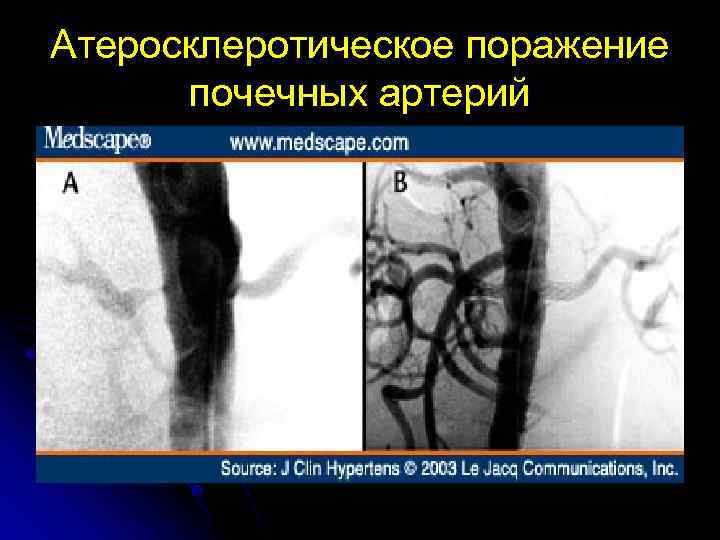 Атеросклеротическое поражение почечных артерий
Атеросклеротическое поражение почечных артерий
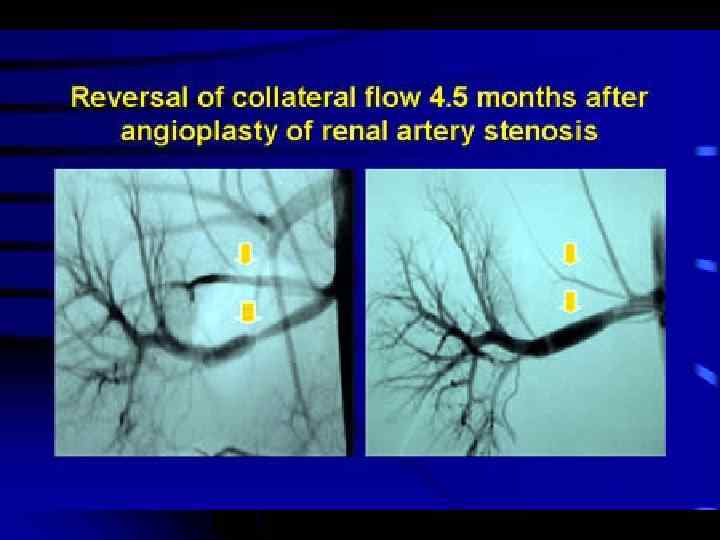
 Характерные признаки реноваскулярной гипертонии ü Артериальная гипертония у лиц моложе 30 лет (фибромышечная дисплазия) ü Внезапное начало или ухудшение течения систоло-диастолической артериальной гипертонии у людей старше 50 лет (атероматоз) ü Злокачественный характер артериальной гипертонии ü Резистентная к лечения артериальная гипертония ü Необъяснимое подострое снижение функции почек ü Внезапное развитие АГ после болевого синдрома в поясничной области (тромбоз почечных артерий)
Характерные признаки реноваскулярной гипертонии ü Артериальная гипертония у лиц моложе 30 лет (фибромышечная дисплазия) ü Внезапное начало или ухудшение течения систоло-диастолической артериальной гипертонии у людей старше 50 лет (атероматоз) ü Злокачественный характер артериальной гипертонии ü Резистентная к лечения артериальная гипертония ü Необъяснимое подострое снижение функции почек ü Внезапное развитие АГ после болевого синдрома в поясничной области (тромбоз почечных артерий)
 Характерные признаки реноваскулярной гипертонии ü Шум над брюшной аортой и сбоку от пупка ü Шум над периферическими артериями ü Ослабление и/или ассиметрия пульса на верхних конечностях ü Ассиметрия АД на верхних конечностях ü Наличие градиента систолического АД между верхними и нижними конечностями ü Резкое увеличение креатинина сыворотки и снижение СКФ на фоне приема и. АПФ или АРА
Характерные признаки реноваскулярной гипертонии ü Шум над брюшной аортой и сбоку от пупка ü Шум над периферическими артериями ü Ослабление и/или ассиметрия пульса на верхних конечностях ü Ассиметрия АД на верхних конечностях ü Наличие градиента систолического АД между верхними и нижними конечностями ü Резкое увеличение креатинина сыворотки и снижение СКФ на фоне приема и. АПФ или АРА
 Диагностические критерии реноваскулярной гипертонии 1. Активность ренина в плазме через 60 минут после назначения 25 мг каптоприла внутрь. Диагностически значимой является активность ренина более 12 нг/мл/ч, ее увеличение на 10 нг/мл/ч и более или по крайней мере на 150% от исходного (за 2 -4 нед. До пробы отменяют лекарственные средства, влияющие на РААС)
Диагностические критерии реноваскулярной гипертонии 1. Активность ренина в плазме через 60 минут после назначения 25 мг каптоприла внутрь. Диагностически значимой является активность ренина более 12 нг/мл/ч, ее увеличение на 10 нг/мл/ч и более или по крайней мере на 150% от исходного (за 2 -4 нед. До пробы отменяют лекарственные средства, влияющие на РААС)
 Диагностические критерии реноваскулярной гипертонии 2. Дуплексное ультразвуковое сканирование. 3. Экскреторная урография (выявляется ассиметрия функции почек) 4. Радиоизотопная ренография. На окклюзирующее заболевание крупной почечной артерии указывает асимметрия кровотока более 40 -60% или задержка появления изотопа с одной стороны при хорошей двухсторонней функции концентрации и экскреции 5. Магнитная резонансная ангиография. 6. Дигитальная субтракционная ангиография (с использованием введения контрастного вещества в венозное или артериальное русло) или аортография.
Диагностические критерии реноваскулярной гипертонии 2. Дуплексное ультразвуковое сканирование. 3. Экскреторная урография (выявляется ассиметрия функции почек) 4. Радиоизотопная ренография. На окклюзирующее заболевание крупной почечной артерии указывает асимметрия кровотока более 40 -60% или задержка появления изотопа с одной стороны при хорошей двухсторонней функции концентрации и экскреции 5. Магнитная резонансная ангиография. 6. Дигитальная субтракционная ангиография (с использованием введения контрастного вещества в венозное или артериальное русло) или аортография.
 Диагностические критерии реноваскулярной гипертонии 7. Соотношение активности ренина плазмы в венозной крови, оттекающей из различных почек (в том числе после назначения 25 мг каптоприла внутрь). Используется для оценки функциональной значимости выявленного стеноза в почечной артерии. Гемодинамически значимый стеноз в одной из почечных артерий диагностируется, когда отношение составляет 1, 5 и больше.
Диагностические критерии реноваскулярной гипертонии 7. Соотношение активности ренина плазмы в венозной крови, оттекающей из различных почек (в том числе после назначения 25 мг каптоприла внутрь). Используется для оценки функциональной значимости выявленного стеноза в почечной артерии. Гемодинамически значимый стеноз в одной из почечных артерий диагностируется, когда отношение составляет 1, 5 и больше.
 Лечение реноваскулярной гипертонии Атеросклероз почечных артерий: хирургическое лечение. l Фибромышечная дисплазия: баллонная ангиопластика - метод выбора(высокая вероятность успеха и низкий риск повторного стеноза). Восстановление кровотока в почечной артерии в 85% случаев приводит к снижению АД. l Медикаментозное лечение: антагонисты кальция, β-адреноблокаторы, агонисты имидазолиновых рецепторов, диуретики. Долговременное медикаментозное лечение назначают при противопоказаниях к ангиопластике или ее неэффективности. l
Лечение реноваскулярной гипертонии Атеросклероз почечных артерий: хирургическое лечение. l Фибромышечная дисплазия: баллонная ангиопластика - метод выбора(высокая вероятность успеха и низкий риск повторного стеноза). Восстановление кровотока в почечной артерии в 85% случаев приводит к снижению АД. l Медикаментозное лечение: антагонисты кальция, β-адреноблокаторы, агонисты имидазолиновых рецепторов, диуретики. Долговременное медикаментозное лечение назначают при противопоказаниях к ангиопластике или ее неэффективности. l
 Коарктация аорты l Врожденное сужение аорты ниже места отхождения левой подключичной артерии, дистальнее места прикрепления артериальной связки. Сужение может быть локальным или протяженным.
Коарктация аорты l Врожденное сужение аорты ниже места отхождения левой подключичной артерии, дистальнее места прикрепления артериальной связки. Сужение может быть локальным или протяженным.
 Диагностика коарктации аорты l l l Жалобы на похолодание стоп и перемежающуюся хромоту, могут быть жалобы обусловленные АГ. АД на руках выше, чем на ногах. Дрожание над выемкой грудины. Систолический шум, лучше всего прослушивающийся по задней поверхности грудной клетки слева. отсутствие или ослабление пульса на бедренной артерии. На рентгенограмме - узурация ребер и деформация дуги аорты, напоминающей по форме цифру 3. Аортальный клапан в 1/3 случаев - двустворчатый.
Диагностика коарктации аорты l l l Жалобы на похолодание стоп и перемежающуюся хромоту, могут быть жалобы обусловленные АГ. АД на руках выше, чем на ногах. Дрожание над выемкой грудины. Систолический шум, лучше всего прослушивающийся по задней поверхности грудной клетки слева. отсутствие или ослабление пульса на бедренной артерии. На рентгенограмме - узурация ребер и деформация дуги аорты, напоминающей по форме цифру 3. Аортальный клапан в 1/3 случаев - двустворчатый.
 Прогноз больных с коарктацией аорты Без хирургический коррекции 80% больных умирают от осложнений АГ. В большинстве случаев смерть наступает на 2 -4 десятилетии жизни от l поражения сердца (50%), l внутричерепных кровоизлияний (спонтанных или вызванных разрывом аневризмы церебральных артерий; 13%), l разрыва аорты (> 20%)
Прогноз больных с коарктацией аорты Без хирургический коррекции 80% больных умирают от осложнений АГ. В большинстве случаев смерть наступает на 2 -4 десятилетии жизни от l поражения сердца (50%), l внутричерепных кровоизлияний (спонтанных или вызванных разрывом аневризмы церебральных артерий; 13%), l разрыва аорты (> 20%)
 Лечение коарктации аорты Метод выбора -хирургическая коррекция или ангиопластика. l Медикаментозное лечение: l ингибиторы АПФ, l антагонисты кальция. l
Лечение коарктации аорты Метод выбора -хирургическая коррекция или ангиопластика. l Медикаментозное лечение: l ингибиторы АПФ, l антагонисты кальция. l
 Феохромоцитома Опухоль из хромафинных клеток мозгового слоя надпочечников l l l 2 -8 случаев на 1 млн населения 0, 5% в случае, если имеется артериальная гипертония и признаки, наводящие на мысль о феохромоцитоме. 4% в случаях, когда находят образование в надпочечнике Только около 10% злокачественная опухоль Симпатоадреналовые кризы, включая резкое повышение артериального давления, наблюдаются менее, чем у половины больных
Феохромоцитома Опухоль из хромафинных клеток мозгового слоя надпочечников l l l 2 -8 случаев на 1 млн населения 0, 5% в случае, если имеется артериальная гипертония и признаки, наводящие на мысль о феохромоцитоме. 4% в случаях, когда находят образование в надпочечнике Только около 10% злокачественная опухоль Симпатоадреналовые кризы, включая резкое повышение артериального давления, наблюдаются менее, чем у половины больных
 Феохромоцитома • • 1. 2. Злокачественное течение АГ в 20 -60% случаев Варианты клинического течения: Бессимпномная, латентная форма Кризовое (параксизмальное) течение (у 40 -50% больных) 3. Постоянная (стабильная) АГ Лабильная артериальная гипертония с головной болью, тахикардией, мышечной дрожью, бледностью кожных покровов, болями в животе, потерей веса l Симпатоадреналовые кризы, включая резкое повышение артериального давления, наблюдаются менее, чем у половины больных • Нейрофиброматоз. • Орофациальные нейромы (Orofacial neuromas, multiple endocrine neoplasia type II) • Ретинальный ангиоматоз (Retinal angiomas; von Hippel-Lindau syndrome).
Феохромоцитома • • 1. 2. Злокачественное течение АГ в 20 -60% случаев Варианты клинического течения: Бессимпномная, латентная форма Кризовое (параксизмальное) течение (у 40 -50% больных) 3. Постоянная (стабильная) АГ Лабильная артериальная гипертония с головной болью, тахикардией, мышечной дрожью, бледностью кожных покровов, болями в животе, потерей веса l Симпатоадреналовые кризы, включая резкое повышение артериального давления, наблюдаются менее, чем у половины больных • Нейрофиброматоз. • Орофациальные нейромы (Orofacial neuromas, multiple endocrine neoplasia type II) • Ретинальный ангиоматоз (Retinal angiomas; von Hippel-Lindau syndrome).
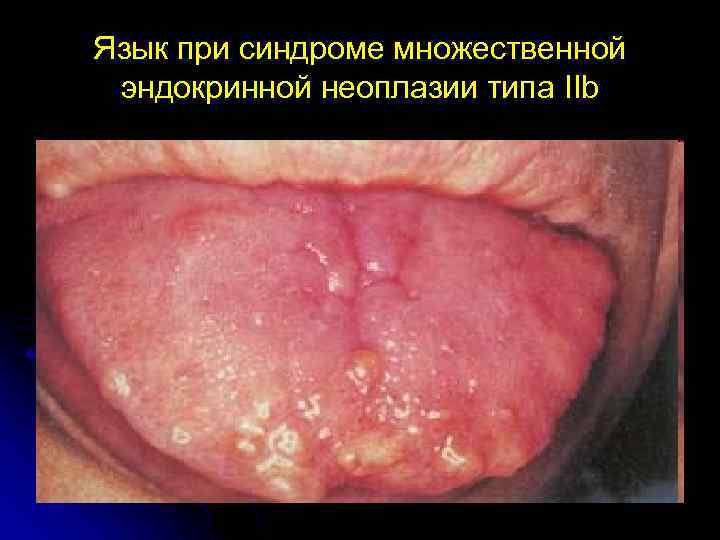 Язык при синдроме множественной эндокринной неоплазии типа IIb
Язык при синдроме множественной эндокринной неоплазии типа IIb
 Диагностика феохромоцитомы Катехоламины в суточной моче l Метаболиты катехоламинов (ванилилминдельная кислота, метанефрин, норэпинефрин и норметанефрин) в плазме крови l УЗИ надпочечников l Компьютерная томография l Магниторезонансная томография l
Диагностика феохромоцитомы Катехоламины в суточной моче l Метаболиты катехоламинов (ванилилминдельная кислота, метанефрин, норэпинефрин и норметанефрин) в плазме крови l УЗИ надпочечников l Компьютерная томография l Магниторезонансная томография l
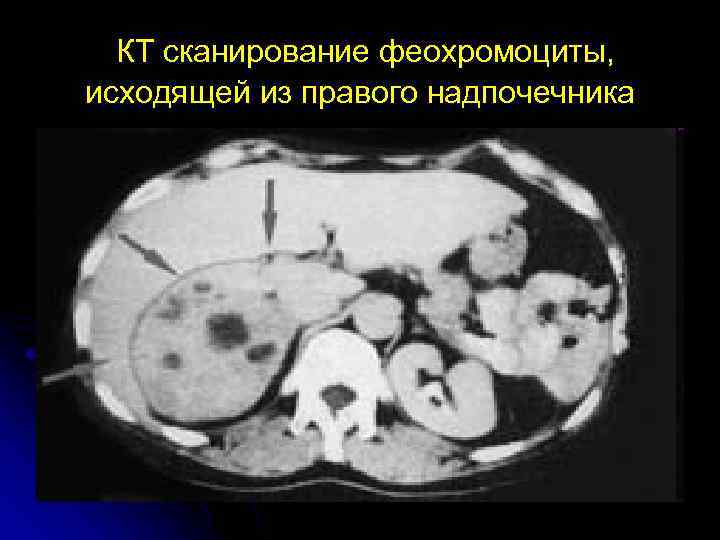 КТ сканирование феохромоциты, исходящей из правого надпочечника
КТ сканирование феохромоциты, исходящей из правого надпочечника
 Лечение феохромоцитомы l l l Метод выбора - радикальное лечение (хирургическое удаление опухоли). При кризе рекомендуется в/в или в/м введение фентоламина (тропафена, регитина) или нитропруссида – препарата, снижающего АД. Если цель достигнута, – фентоламин в такой же дозе продолжают вводить каждые 2 или 4 ч, в зависимости от уровня АД, в течение суток. Затем переходят к применению празозина в таблетках, которые продолжают принимать до операции. Тяжелая тахикардия (учащенное сердцебиение), нередко в сочетании с аритмией, служит показанием к введению лекарств, уменьшающих частоту сердечных сокращений (пропранолол). Доза - 40 -60 мг в день в таблетках. Важно помнить, что применение этого средства допустимо только после введения фентоламина. Несоблюдение этого условия может вызвать еще большее повышение артериального давления. Положительное влияние оказывает лечение дигидропиридиновыми антагонистами кальция. Помимо сосудорасширяющего действия и снижения артериального давления, эти препараты, препятствуя поступлению кальция в клетки феохромоцитомы, уменьшают высвобождение катехоламинов из опухоли. При злокачественной феохромоцитоме, которая встречается в 8 -10% случаев, или ее метастазах проводится терапия феноксибензамином, празозином или a-метилпаратирозином.
Лечение феохромоцитомы l l l Метод выбора - радикальное лечение (хирургическое удаление опухоли). При кризе рекомендуется в/в или в/м введение фентоламина (тропафена, регитина) или нитропруссида – препарата, снижающего АД. Если цель достигнута, – фентоламин в такой же дозе продолжают вводить каждые 2 или 4 ч, в зависимости от уровня АД, в течение суток. Затем переходят к применению празозина в таблетках, которые продолжают принимать до операции. Тяжелая тахикардия (учащенное сердцебиение), нередко в сочетании с аритмией, служит показанием к введению лекарств, уменьшающих частоту сердечных сокращений (пропранолол). Доза - 40 -60 мг в день в таблетках. Важно помнить, что применение этого средства допустимо только после введения фентоламина. Несоблюдение этого условия может вызвать еще большее повышение артериального давления. Положительное влияние оказывает лечение дигидропиридиновыми антагонистами кальция. Помимо сосудорасширяющего действия и снижения артериального давления, эти препараты, препятствуя поступлению кальция в клетки феохромоцитомы, уменьшают высвобождение катехоламинов из опухоли. При злокачественной феохромоцитоме, которая встречается в 8 -10% случаев, или ее метастазах проводится терапия феноксибензамином, празозином или a-метилпаратирозином.
 Первичный альдостеронизм l Односторонняя альдостеронпродуцирующая аденома l Двухсторонняя гиперплазия коры надпочечников (идиопатический гиперальдостеронизм) l Распространенность среди больных с артериальной гипертонией – около 2%
Первичный альдостеронизм l Односторонняя альдостеронпродуцирующая аденома l Двухсторонняя гиперплазия коры надпочечников (идиопатический гиперальдостеронизм) l Распространенность среди больных с артериальной гипертонией – около 2%
 Первичный альдостеронизм l l l l Артериальная гипертония Гипокалиемия (у 30% норма) Нейромышечные симптомы: мышечная слабость, парестезии, судороги Почечные симптомы: полиурия, никтурия, гипоизостенурия, щелочная реакция мочи, умеренная альбуминурия Метаболический алкалоз Повышение концентрации альдостерона и снижение активности ренина плазмы Отсутствие отеков Изменения ЭКГ: снижение сегмента ST, изменение конфигурации и амплитуды зубца Т, удлинение QRS, выраженный зубец U
Первичный альдостеронизм l l l l Артериальная гипертония Гипокалиемия (у 30% норма) Нейромышечные симптомы: мышечная слабость, парестезии, судороги Почечные симптомы: полиурия, никтурия, гипоизостенурия, щелочная реакция мочи, умеренная альбуминурия Метаболический алкалоз Повышение концентрации альдостерона и снижение активности ренина плазмы Отсутствие отеков Изменения ЭКГ: снижение сегмента ST, изменение конфигурации и амплитуды зубца Т, удлинение QRS, выраженный зубец U
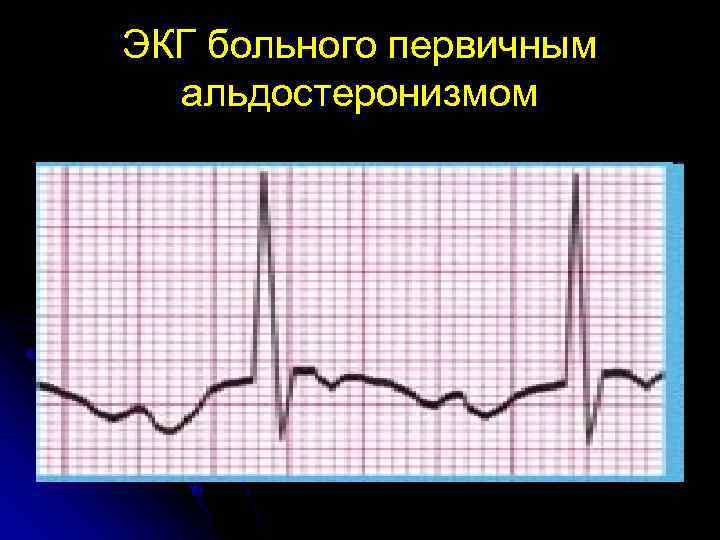 ЭКГ больного первичным альдостеронизмом
ЭКГ больного первичным альдостеронизмом
 У кого следует заподозрить первичный альдостеронизм? Уровень калия в моче более 30 ммоль/л l Калий в сыворотке менее 3 ммоль/л l Больные с резистентной артериальной гипертонией, даже если они имеют нормальный калий сыворотки l Все больные с артериальной гипертонией и новообразованием в надпочечниках l
У кого следует заподозрить первичный альдостеронизм? Уровень калия в моче более 30 ммоль/л l Калий в сыворотке менее 3 ммоль/л l Больные с резистентной артериальной гипертонией, даже если они имеют нормальный калий сыворотки l Все больные с артериальной гипертонией и новообразованием в надпочечниках l
 Топическая диагностика гиперальдостеронизма l l l Ультразвуковое исследование надпочечников Радиоизотопное исследование с помощью меченого холестерина Брюшная аортография Флебография и раздельная катетеризация вен надпочечников с определением концентрации альдостерона в крови КТ МРТ
Топическая диагностика гиперальдостеронизма l l l Ультразвуковое исследование надпочечников Радиоизотопное исследование с помощью меченого холестерина Брюшная аортография Флебография и раздельная катетеризация вен надпочечников с определением концентрации альдостерона в крови КТ МРТ
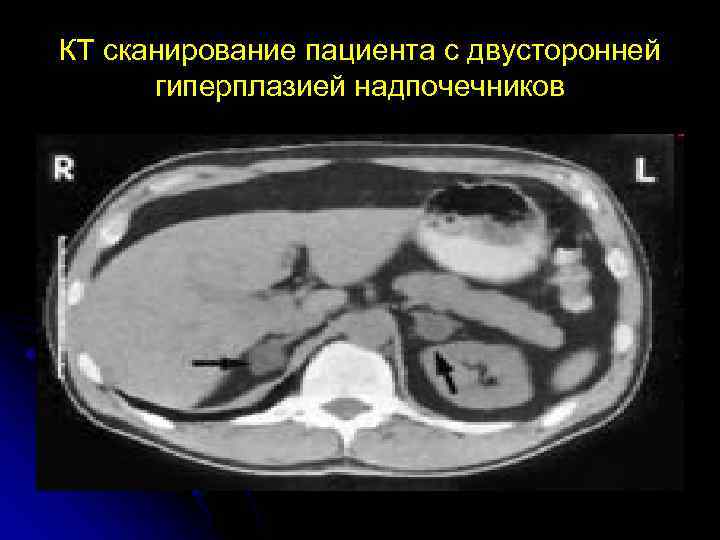 КТ сканирование пациента с двусторонней гиперплазией надпочечников
КТ сканирование пациента с двусторонней гиперплазией надпочечников
 Лечение первичного альдостеронизма l l Двусторонняя гиперплазия надпочечников: калийсберегающие диуретики (спиронолактон, амилорид или триамтерен) с дигидропиридиновыми антагонистами кальция или без них. Аденома надпочечников: предоперационный курс спиронолактона с последующей хирургической резекцией. Выздоровление наступает в 75% случаев, в остальных 25% случаев АГ сохраняется и требует медикаментозного лечения.
Лечение первичного альдостеронизма l l Двусторонняя гиперплазия надпочечников: калийсберегающие диуретики (спиронолактон, амилорид или триамтерен) с дигидропиридиновыми антагонистами кальция или без них. Аденома надпочечников: предоперационный курс спиронолактона с последующей хирургической резекцией. Выздоровление наступает в 75% случаев, в остальных 25% случаев АГ сохраняется и требует медикаментозного лечения.
 Причины болезни/синдрома Иценко-Кушинга аденома гипофиза, сопровождающаяся двусторонней гиперплазией надпочечников (в 70% случаев) l аденома или рак надпочечников (15%) l АКТГ-продуцирующие вненадпочечниковые опухоли (15%) l Экзогенный (лекарственный, ятрогенный) гиперкортицизм l
Причины болезни/синдрома Иценко-Кушинга аденома гипофиза, сопровождающаяся двусторонней гиперплазией надпочечников (в 70% случаев) l аденома или рак надпочечников (15%) l АКТГ-продуцирующие вненадпочечниковые опухоли (15%) l Экзогенный (лекарственный, ятрогенный) гиперкортицизм l
 Клинические критерии синдрома Иценко-Кушинга 1. 2. 3. Артериальная гипертония – постоянного характера, как правило, без кризов Диспластическое ожирение – перераспределение жира с преимущественным отложением на лице, груди, животе с истончением дистальных отделов конечностей Трофические изменения кожи – багровоцианотичной окраски, красно-фиолетовые стрии на внутренних поверхностях бедер, в области груди, плеч, живота, гиперпигментация в области трения кожи, гипертрихоз
Клинические критерии синдрома Иценко-Кушинга 1. 2. 3. Артериальная гипертония – постоянного характера, как правило, без кризов Диспластическое ожирение – перераспределение жира с преимущественным отложением на лице, груди, животе с истончением дистальных отделов конечностей Трофические изменения кожи – багровоцианотичной окраски, красно-фиолетовые стрии на внутренних поверхностях бедер, в области груди, плеч, живота, гиперпигментация в области трения кожи, гипертрихоз
 Клинические критерии синдрома Иценко-Кушинга 4. Кардиомиопатия – выраженная гипертрофия миокарда ЛЖ, дилатация полостей сердца, снижение сократительной способности миокарда 5. Нарушение углеводного обмена 6. Вторичный иммунодефицит 7. Вторичный гипогонадизм 8. Системный остеопороз 9. Нефролитиаз с вторичным пиелонефритом 10. Энцефалопатия 11. Эмоционально-психические расстройства
Клинические критерии синдрома Иценко-Кушинга 4. Кардиомиопатия – выраженная гипертрофия миокарда ЛЖ, дилатация полостей сердца, снижение сократительной способности миокарда 5. Нарушение углеводного обмена 6. Вторичный иммунодефицит 7. Вторичный гипогонадизм 8. Системный остеопороз 9. Нефролитиаз с вторичным пиелонефритом 10. Энцефалопатия 11. Эмоционально-психические расстройства
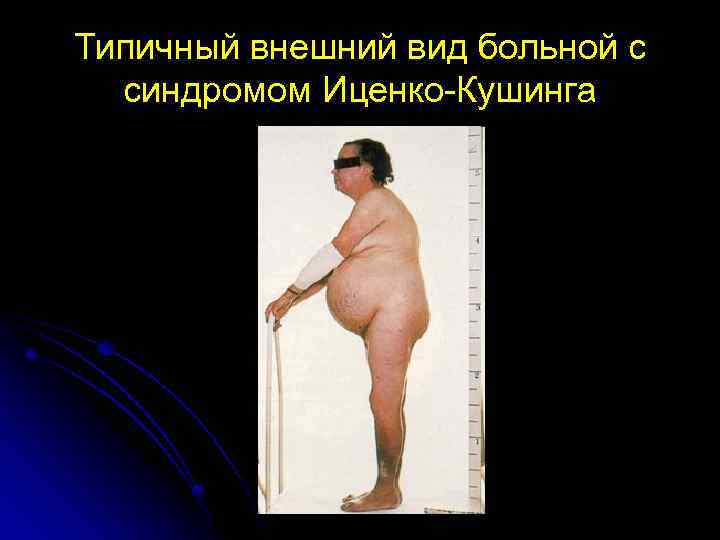 Типичный внешний вид больной с синдромом Иценко-Кушинга
Типичный внешний вид больной с синдромом Иценко-Кушинга
 Специальные исследования, подтверждающие диагноз синдрома Иценко-Кушинга 1. Высокий уровень кортизола в плазме крови (нормальные значения заболевания не исключают). 2. Повышенное содержание свободного кортизола в моче (наиболее важный специальный тест скрининга) в двух или трех последовательных 24 -часовых заборах мочи (при экскреции креатинина выше 10 мг/кг в день). 3. Определение АКТГ в плазме крови и другие тесты для более точной диагностики характера заболевания. 4. Для поиска первичной опухоли используют УЗИ надпочечников, рентгенографию турецкого седла, КТ и МРТ надпочечников и головного мозга, а также определяют содержание АКТГ в вене височной кости.
Специальные исследования, подтверждающие диагноз синдрома Иценко-Кушинга 1. Высокий уровень кортизола в плазме крови (нормальные значения заболевания не исключают). 2. Повышенное содержание свободного кортизола в моче (наиболее важный специальный тест скрининга) в двух или трех последовательных 24 -часовых заборах мочи (при экскреции креатинина выше 10 мг/кг в день). 3. Определение АКТГ в плазме крови и другие тесты для более точной диагностики характера заболевания. 4. Для поиска первичной опухоли используют УЗИ надпочечников, рентгенографию турецкого седла, КТ и МРТ надпочечников и головного мозга, а также определяют содержание АКТГ в вене височной кости.
 Лечение АГ при болезни/ синдроме Иценко-Кушинга l l l Хирургическое лечение: трансфеноидальная аденомэктомия, одно- или двухсторонняя адреналэктомия Лучевая терапия: протонное облучение, дистанционная гамма-терапия Медикаментозная терапия: все основные классы антигипертензивных средств: диуретики (в сочетании со спироналактоном), и. АПФ, АРА, бета-адреноблокаторы, блокаторы кальциевых каналов
Лечение АГ при болезни/ синдроме Иценко-Кушинга l l l Хирургическое лечение: трансфеноидальная аденомэктомия, одно- или двухсторонняя адреналэктомия Лучевая терапия: протонное облучение, дистанционная гамма-терапия Медикаментозная терапия: все основные классы антигипертензивных средств: диуретики (в сочетании со спироналактоном), и. АПФ, АРА, бета-адреноблокаторы, блокаторы кальциевых каналов
 Первичный гиперпаратиреоз l Одиночная аденома (70%) l гиперплазия всех четырех паращитовидных желез l рак (< 5%).
Первичный гиперпаратиреоз l Одиночная аденома (70%) l гиперплазия всех четырех паращитовидных желез l рак (< 5%).
 Первичный гиперпаратиреоз l l l l Часто бессимптомное течение. Первым проявлением часто служит гиперкальциемия после начала терапии диуретиками. Утомляемость, слабость. Полиурия, никтурия, мочекаменная болезнь. Слабость проксимальных групп мышц и неспецифические суставные проявления. Повышение уровня кальция сыворотки крови. Повышение паратгормона сыворотки крови.
Первичный гиперпаратиреоз l l l l Часто бессимптомное течение. Первым проявлением часто служит гиперкальциемия после начала терапии диуретиками. Утомляемость, слабость. Полиурия, никтурия, мочекаменная болезнь. Слабость проксимальных групп мышц и неспецифические суставные проявления. Повышение уровня кальция сыворотки крови. Повышение паратгормона сыворотки крови.
 Лечение первичного гиперпаратиреоза Метод выбора –паратиреоидэктомия (Хотя после операции АГ может сохраниться) l Если избрано консервативное лечение, то тиазидные диуретики противопоказаны (возможно еще большее повышение уровня кальция в сыворотке). l
Лечение первичного гиперпаратиреоза Метод выбора –паратиреоидэктомия (Хотя после операции АГ может сохраниться) l Если избрано консервативное лечение, то тиазидные диуретики противопоказаны (возможно еще большее повышение уровня кальция в сыворотке). l
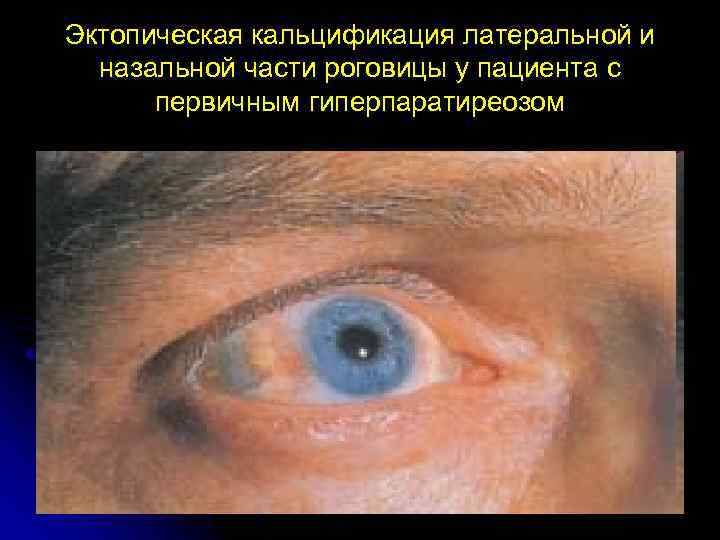 Эктопическая кальцификация латеральной и назальной части роговицы у пациента с первичным гиперпаратиреозом
Эктопическая кальцификация латеральной и назальной части роговицы у пациента с первичным гиперпаратиреозом
 Причины лекарственной гипертонии Кортикостероиды l НСПВС l Пероральные контрацептивы l Симпатомиметики l Лакрица l Алкоголь l
Причины лекарственной гипертонии Кортикостероиды l НСПВС l Пероральные контрацептивы l Симпатомиметики l Лакрица l Алкоголь l
 Лечение лекарственной гипертонии Причинный медикамент Лечение Кортикостероиды Диуретики со спиронолактоном или без него НСПВС перейти на прием парацетамола или повысить дозу гипотензивных средств. Пероральные контрацептивы сочетание диуретика со спиронолактоном. Симпатомиметики лабеталол. Лакрица диуретики со спиронолактоном или без него. Алкоголь Β-блокаторы в сочетании с диуретиками
Лечение лекарственной гипертонии Причинный медикамент Лечение Кортикостероиды Диуретики со спиронолактоном или без него НСПВС перейти на прием парацетамола или повысить дозу гипотензивных средств. Пероральные контрацептивы сочетание диуретика со спиронолактоном. Симпатомиметики лабеталол. Лакрица диуретики со спиронолактоном или без него. Алкоголь Β-блокаторы в сочетании с диуретиками


