Симптоматическая АГ.pptx
- Количество слайдов: 74
 СИМПТОМАТИЧЕСКАЯ АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ. ПОЧЕЧНЫЕ ГИПЕРТЕНЗИИ.
СИМПТОМАТИЧЕСКАЯ АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ. ПОЧЕЧНЫЕ ГИПЕРТЕНЗИИ.
 ОПРЕДЕЛЕНИЕ Симптоматическая (вторичная) гипертензия- это повышение артериаьного давления, этиологически связанное с определенными , как правило, клинически хорошо очерченными заболеваниями органов или систем, участвующих в регуляции артериального давления.
ОПРЕДЕЛЕНИЕ Симптоматическая (вторичная) гипертензия- это повышение артериаьного давления, этиологически связанное с определенными , как правило, клинически хорошо очерченными заболеваниями органов или систем, участвующих в регуляции артериального давления.
 Среди всех больных артериальной гипертензии больные с симптоматической артериальной гипертензией составляют 5 -10 % ( по некоторым данным до 15 %). По мнению Williams (2001) симптоматические артериальные гипертензии лишь 6 % всех случаев АГ.
Среди всех больных артериальной гипертензии больные с симптоматической артериальной гипертензией составляют 5 -10 % ( по некоторым данным до 15 %). По мнению Williams (2001) симптоматические артериальные гипертензии лишь 6 % всех случаев АГ.
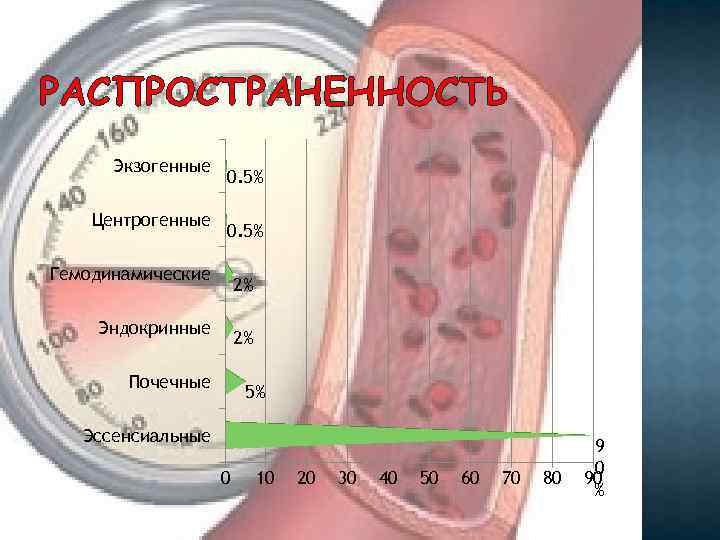 РАСПРОСТРАНЕННОСТЬ Экзогенные Центрогенные 0. 5% Гемодинамические 2% Эндокринные 2% Почечные 5% Эссенсиальные 0 10 20 30 40 50 60 70 80 9 0 90 %
РАСПРОСТРАНЕННОСТЬ Экзогенные Центрогенные 0. 5% Гемодинамические 2% Эндокринные 2% Почечные 5% Эссенсиальные 0 10 20 30 40 50 60 70 80 9 0 90 %
 КЛАССИФИКАЦИЯ Ø Почечные Ø Эндокринные Ø Коарктация аорты Ø АГ при беременности Ø Острый стресс, включая операционный Ø АГ, индуцированные лекарствами, а также ри экзогенных интоксикациях Ø Увеличение объема циркулирующей крови Ø Злоупотребление алкоголем
КЛАССИФИКАЦИЯ Ø Почечные Ø Эндокринные Ø Коарктация аорты Ø АГ при беременности Ø Острый стресс, включая операционный Ø АГ, индуцированные лекарствами, а также ри экзогенных интоксикациях Ø Увеличение объема циркулирующей крови Ø Злоупотребление алкоголем
 ПОЧЕЧНЫЕ ГИПЕРТЕНЗИИ Реноваскулярные - при атеросклеротическом стенозе почечной артерии, фибромышечной дисплазии, аортоартериите Такаясу, тромбозе и травмах сосудов почек. При интерстициальном нефрите на почве хронического пиелонефрита, гидронефроза. При паренхиматозных пораженияххронический гломерулонефрит. нефросклероз Поражение почек при туберкулезе, опухолях, диффузных заболеваниях соединительной ткани (СКВ , узелковый периартериит) Врожденные аномалии почек (гипогенезия. дистония, поликистоз и др. )
ПОЧЕЧНЫЕ ГИПЕРТЕНЗИИ Реноваскулярные - при атеросклеротическом стенозе почечной артерии, фибромышечной дисплазии, аортоартериите Такаясу, тромбозе и травмах сосудов почек. При интерстициальном нефрите на почве хронического пиелонефрита, гидронефроза. При паренхиматозных пораженияххронический гломерулонефрит. нефросклероз Поражение почек при туберкулезе, опухолях, диффузных заболеваниях соединительной ткани (СКВ , узелковый периартериит) Врожденные аномалии почек (гипогенезия. дистония, поликистоз и др. )
 ЭТИОЛОГИЯ Поскольку в регуляции уровня артериального давления участвуют различные органы и системы органов, то и вторичные артериальные гипертензии могут возникать на фоне многих заболеваний. Поражение того или иного органа или системы положено в основу классификации симптоматических артериальных гипертензий.
ЭТИОЛОГИЯ Поскольку в регуляции уровня артериального давления участвуют различные органы и системы органов, то и вторичные артериальные гипертензии могут возникать на фоне многих заболеваний. Поражение того или иного органа или системы положено в основу классификации симптоматических артериальных гипертензий.
 Почечная АГ Паренхиматозная гипертензия возникает чаще на почве гломерулонефрита, пиелонефрита и других заболеваний почек (нефролитиаз, туберкулез, опухоли, кисты, гидронефроз и др. ) Вазоренальная гипертония, в ее основе лежит поражение почечной артерии и ее основных ветвей врожденного или приобретенного характера
Почечная АГ Паренхиматозная гипертензия возникает чаще на почве гломерулонефрита, пиелонефрита и других заболеваний почек (нефролитиаз, туберкулез, опухоли, кисты, гидронефроз и др. ) Вазоренальная гипертония, в ее основе лежит поражение почечной артерии и ее основных ветвей врожденного или приобретенного характера
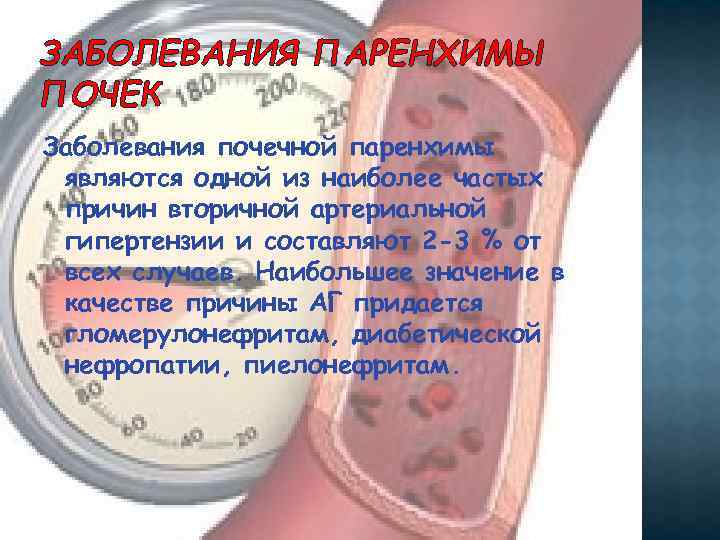 ЗАБОЛЕВАНИЯ ПАРЕНХИМЫ ПОЧЕК Заболевания почечной паренхимы являются одной из наиболее частых причин вторичной артериальной гипертензии и составляют 2 -3 % от всех случаев. Наибольшее значение в качестве причины АГ придается гломерулонефритам, диабетической нефропатии, пиелонефритам.
ЗАБОЛЕВАНИЯ ПАРЕНХИМЫ ПОЧЕК Заболевания почечной паренхимы являются одной из наиболее частых причин вторичной артериальной гипертензии и составляют 2 -3 % от всех случаев. Наибольшее значение в качестве причины АГ придается гломерулонефритам, диабетической нефропатии, пиелонефритам.
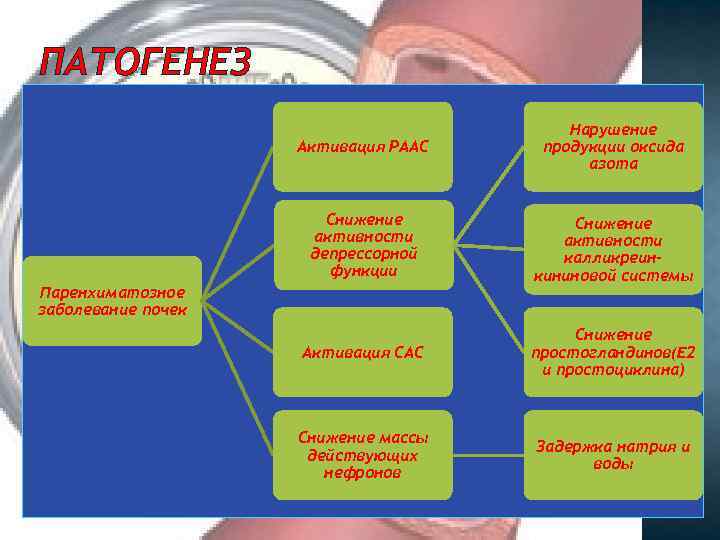 ПАТОГЕНЕЗ Активация РААС Нарушение продукции оксида азота Снижение активности депрессорной функции Снижение активности калликреинкининовой системы Активация САС Снижение простогландинов(Е 2 и простоциклина) Снижение массы действующих нефронов Задержка натрия и воды Паренхиматозное заболевание почек
ПАТОГЕНЕЗ Активация РААС Нарушение продукции оксида азота Снижение активности депрессорной функции Снижение активности калликреинкининовой системы Активация САС Снижение простогландинов(Е 2 и простоциклина) Снижение массы действующих нефронов Задержка натрия и воды Паренхиматозное заболевание почек
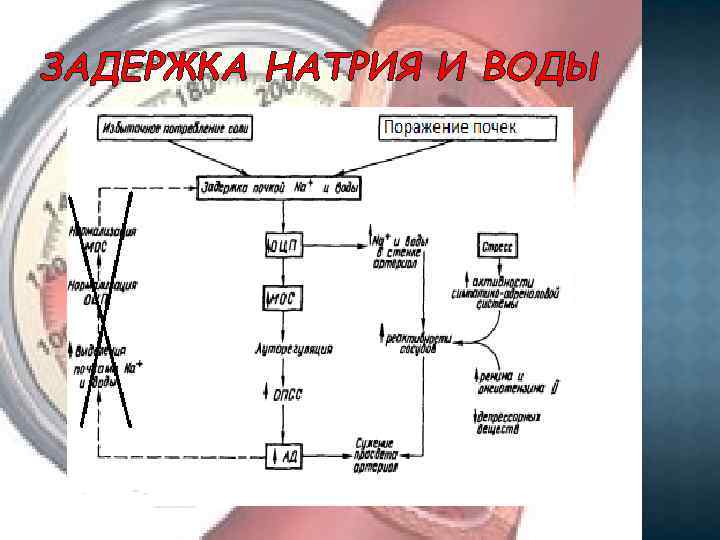 ЗАДЕРЖКА НАТРИЯ И ВОДЫ
ЗАДЕРЖКА НАТРИЯ И ВОДЫ
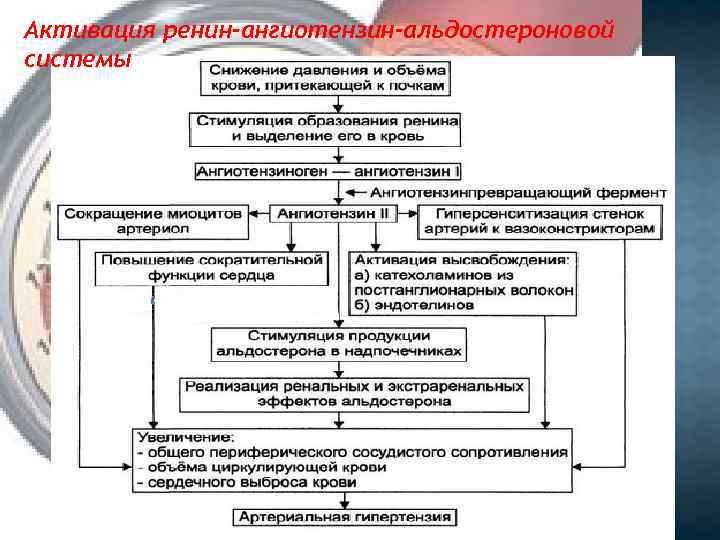 Активация ренин-ангиотензин-альдостероновой системы
Активация ренин-ангиотензин-альдостероновой системы
 ОСТРЫЙ ГЛОМЕРУЛОНЕФРИТ Согласно данным Е. М. Тареева (1985), артериальное давление повышено у 60 -70 % больных острым гломерулонефритом, степень повышения обычно умеренная. Следует заметить, что в ряде случаев повышение АГ при остром гломерулонефрите бывает эфемерным, быстро преходящем и наблюдается лишь несколько дней или даже дней.
ОСТРЫЙ ГЛОМЕРУЛОНЕФРИТ Согласно данным Е. М. Тареева (1985), артериальное давление повышено у 60 -70 % больных острым гломерулонефритом, степень повышения обычно умеренная. Следует заметить, что в ряде случаев повышение АГ при остром гломерулонефрите бывает эфемерным, быстро преходящем и наблюдается лишь несколько дней или даже дней.
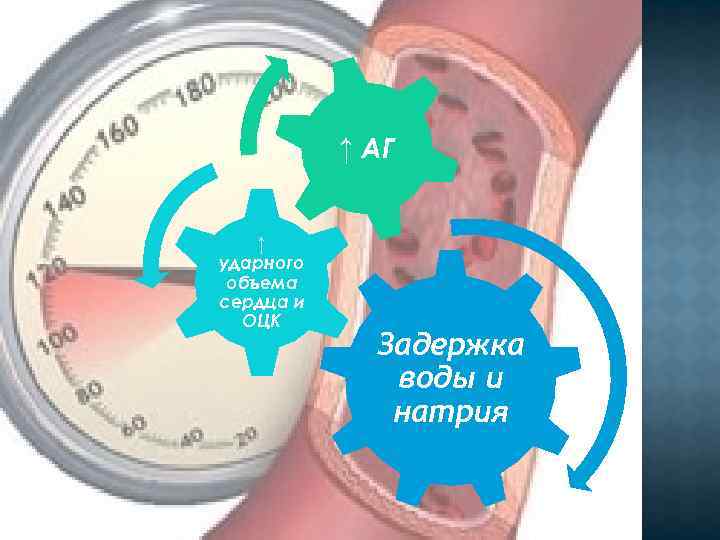 ↑ АГ ↑ ударного объема сердца и ОЦК Задержка воды и натрия
↑ АГ ↑ ударного объема сердца и ОЦК Задержка воды и натрия
 ДОКАЗАТЕЛЬСТВО РЕНОПАРЕНХИМАТОЗНОГО РАЗВИТИЯ АГ: Ø Ø Появление АГ в процессе развития симптоматики острого гломерулонефрита, отсутствие АГ до появления клинических признаков заболевания почек Наличие четкой связи развития заболевания с перенесенной стрептококковой инфекцией, проявившейся клинически и высокими титрами в крови антистрептококковых антител. Наличие в клинике синдрома острого воспаления почечных клубочков Нормализация артериального давления параллельно увеличению диуреза, исчезновению клинических и лабораторных проявлений острого гломерулонефрита.
ДОКАЗАТЕЛЬСТВО РЕНОПАРЕНХИМАТОЗНОГО РАЗВИТИЯ АГ: Ø Ø Появление АГ в процессе развития симптоматики острого гломерулонефрита, отсутствие АГ до появления клинических признаков заболевания почек Наличие четкой связи развития заболевания с перенесенной стрептококковой инфекцией, проявившейся клинически и высокими титрами в крови антистрептококковых антител. Наличие в клинике синдрома острого воспаления почечных клубочков Нормализация артериального давления параллельно увеличению диуреза, исчезновению клинических и лабораторных проявлений острого гломерулонефрита.
 ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ При гипертонической форме хронического гломерулонефрита гипертонический синдром выходит на первый план в клинике. АГ вначале может быть интермитирующей, затем достаточно быстро становится постоянной, причем повышение АГ часто бывает выражено вечером.
ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ При гипертонической форме хронического гломерулонефрита гипертонический синдром выходит на первый план в клинике. АГ вначале может быть интермитирующей, затем достаточно быстро становится постоянной, причем повышение АГ часто бывает выражено вечером.
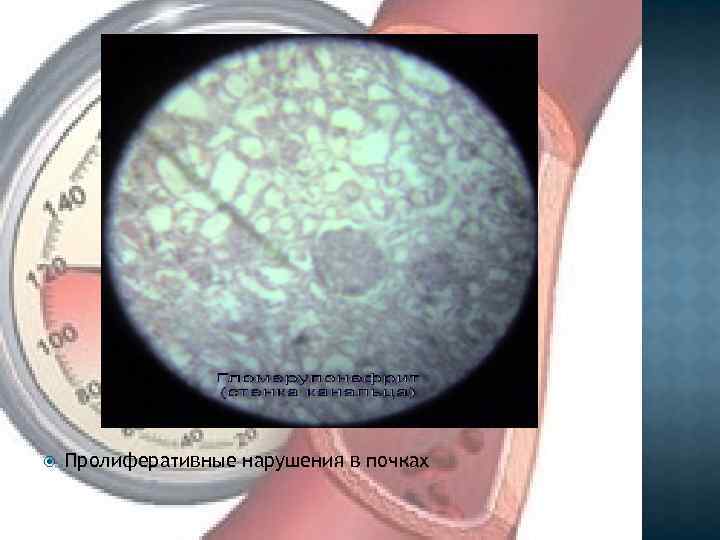 Пролиферативные нарушения в почках
Пролиферативные нарушения в почках
 § § ОТЛИЧИЕ ОТ ЭССЕНЦИАЛЬНОЙ АГ Раннее обнаружение в анализах мочи характерных изменении(микрогематурия, протеинурия) Редко развивается нарушение коронарного кровообращения и значительно реже- нарушение мозгового кровообращения. Реже, возникают гипертензивные кризы позднее развивается церебральный и коронарный склероз с симптоматикой мозговых нарушений и ИБС менее характерна резкая гипертрофия сердца чаще встречается в молодом возрасте , ГБ - в зрелом. стойкое повышение д. АД обычно не бывает выраженных вегето-сосудистых невротических расстройств. неблагоприятное течение беременности с развитием нефропатии даже за много лет до становления гипертензии служит доводом в пользу первичного почечного заболевания.
§ § ОТЛИЧИЕ ОТ ЭССЕНЦИАЛЬНОЙ АГ Раннее обнаружение в анализах мочи характерных изменении(микрогематурия, протеинурия) Редко развивается нарушение коронарного кровообращения и значительно реже- нарушение мозгового кровообращения. Реже, возникают гипертензивные кризы позднее развивается церебральный и коронарный склероз с симптоматикой мозговых нарушений и ИБС менее характерна резкая гипертрофия сердца чаще встречается в молодом возрасте , ГБ - в зрелом. стойкое повышение д. АД обычно не бывает выраженных вегето-сосудистых невротических расстройств. неблагоприятное течение беременности с развитием нефропатии даже за много лет до становления гипертензии служит доводом в пользу первичного почечного заболевания.
 Дифференциальный диагноз Признаки Эссенциальная АГ Гипертоническая форма хронического гломерулонефрита Связь с перенесенным острым гломерулонефр. Отсутствует Отмечается у большинства больных Возраст Пожилой или средний Чаще молодой Наследственная предраспол-ть Весьма характерна Менее выражена Время появления Спустя многие годы протеинурии, цилиндурии Одновременно с появлением заб-я и АГ Развитие ИБС Не характерно Нередко Развитие расслаивающей Может осложнять аневризмы аорты течение заболевания Не характерно Наличие признаков Характерно атеросклероза аорты и периферических артерий Не характерно Изменение уровня АД в течение суток Стойкое высокое АД в течение суток Возможно снижение АД ночью и колебание днем
Дифференциальный диагноз Признаки Эссенциальная АГ Гипертоническая форма хронического гломерулонефрита Связь с перенесенным острым гломерулонефр. Отсутствует Отмечается у большинства больных Возраст Пожилой или средний Чаще молодой Наследственная предраспол-ть Весьма характерна Менее выражена Время появления Спустя многие годы протеинурии, цилиндурии Одновременно с появлением заб-я и АГ Развитие ИБС Не характерно Нередко Развитие расслаивающей Может осложнять аневризмы аорты течение заболевания Не характерно Наличие признаков Характерно атеросклероза аорты и периферических артерий Не характерно Изменение уровня АД в течение суток Стойкое высокое АД в течение суток Возможно снижение АД ночью и колебание днем
 Для повышения надежности диагностики показаны инвазивные методы исследования (биопсия почки). Урологические и радионуклидные методы исследования малоэффективны при дифференциальной диагностике, , т. к. хронический гломерулонефрит приводит к симметричным и диффузным изменениям почек с умеренным уменьшением их размеров в конечной стадии, характерным и для ангионефросклероза и для ГБ.
Для повышения надежности диагностики показаны инвазивные методы исследования (биопсия почки). Урологические и радионуклидные методы исследования малоэффективны при дифференциальной диагностике, , т. к. хронический гломерулонефрит приводит к симметричным и диффузным изменениям почек с умеренным уменьшением их размеров в конечной стадии, характерным и для ангионефросклероза и для ГБ.
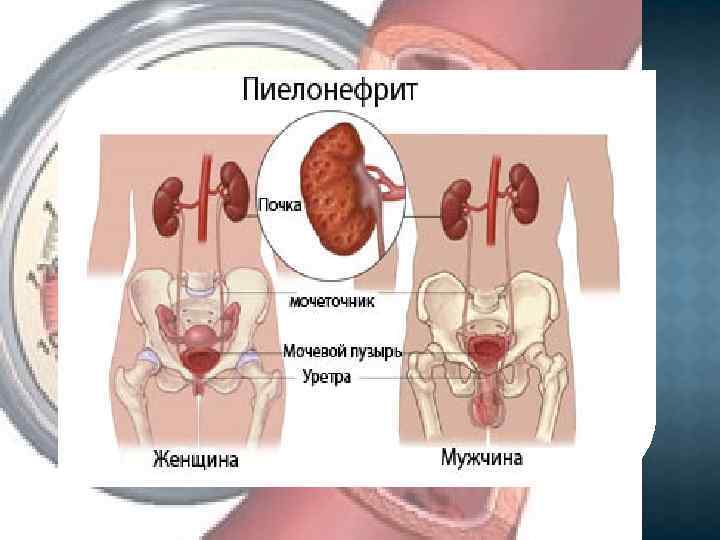
 ХРОНИЧЕСКИЙ ПИЕЛОНЕФРИТ Нередко сопровождается артериальной гипертензией, причем в ряде случаев высокое АГ выступает на первый план в клинической картине, в то время как симптоматика хронического пиелонефрита может быть мало заметной.
ХРОНИЧЕСКИЙ ПИЕЛОНЕФРИТ Нередко сопровождается артериальной гипертензией, причем в ряде случаев высокое АГ выступает на первый план в клинической картине, в то время как симптоматика хронического пиелонефрита может быть мало заметной.
 КЛИНИЧЕСКИЕ ПРИЗНАКИ При хроническом пиелонефрите одновременно с АГ удается отметить дизурические явления, жажду, полиурию, боли или неприятные ощущения в пояснице, повышенную утомляемость, повышение температуры тела. Перечисленные симптомы обусловлены воспалительным процессов в почках, затрудненным оттоком мочи из верхних мочевых путей, избирательным поражением функции канальцевого эпителия, существованием скрытой или нерезко выраженной почечной недостаточности.
КЛИНИЧЕСКИЕ ПРИЗНАКИ При хроническом пиелонефрите одновременно с АГ удается отметить дизурические явления, жажду, полиурию, боли или неприятные ощущения в пояснице, повышенную утомляемость, повышение температуры тела. Перечисленные симптомы обусловлены воспалительным процессов в почках, затрудненным оттоком мочи из верхних мочевых путей, избирательным поражением функции канальцевого эпителия, существованием скрытой или нерезко выраженной почечной недостаточности.
 ДИАГНОСТИРОВАТЬ ХРОНИЧЕСКИЙ ПИЕЛОНЕФРИТ МОЖНО НА ОСНОВАНИИ СЛЕДУЮЩИХ ПРИЗНАКОВ: Боли в поясничной области, ознобы, плвышение температуры тела, дизурия, полиурия Бактериурия Изменение ОАМ(лейкоцитурия, микрогематурия, протеинурия) Характерные рентгенологические признаки(выделительная пиелография), деформация члс, пиелоэктазия. Ультразвуковые признаки: асимметрия размеров почек, расширение и деформация члс, акустическая неоднородность почечной паренхимы, неровность контура почек.
ДИАГНОСТИРОВАТЬ ХРОНИЧЕСКИЙ ПИЕЛОНЕФРИТ МОЖНО НА ОСНОВАНИИ СЛЕДУЮЩИХ ПРИЗНАКОВ: Боли в поясничной области, ознобы, плвышение температуры тела, дизурия, полиурия Бактериурия Изменение ОАМ(лейкоцитурия, микрогематурия, протеинурия) Характерные рентгенологические признаки(выделительная пиелография), деформация члс, пиелоэктазия. Ультразвуковые признаки: асимметрия размеров почек, расширение и деформация члс, акустическая неоднородность почечной паренхимы, неровность контура почек.
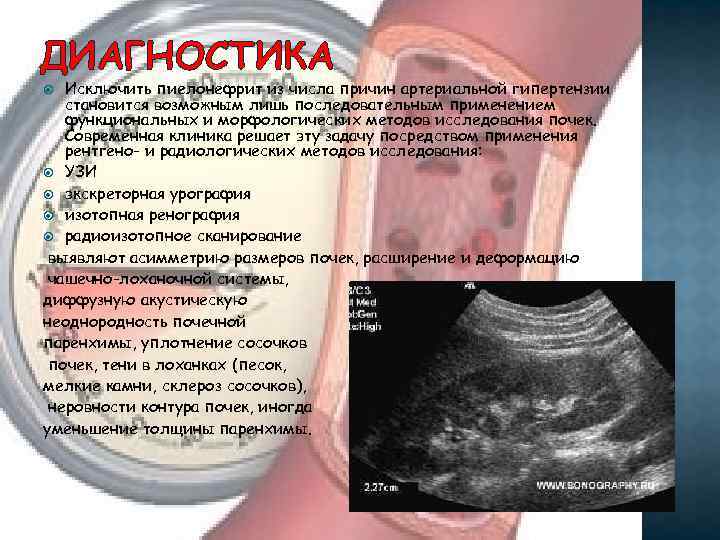 ДИАГНОСТИКА Исключить пиелонефрит из числа причин артериальной гипертензии становится возможным лишь последовательным применением функциональных и морфологических методов исследования почек. Современная клиника решает эту задачу посредством применения рентгено- и радиологических методов исследования: УЗИ экскреторная урография изотопная ренография радиоизотопное сканирование выявляют асимметрию размеров почек, расширение и деформацию чашечно-лоханочной системы, диффузную акустическую неоднородность почечной паренхимы, уплотнение сосочков почек, тени в лоханках (песок, мелкие камни, склероз сосочков), неровности контура почек, иногда уменьшение толщины паренхимы.
ДИАГНОСТИКА Исключить пиелонефрит из числа причин артериальной гипертензии становится возможным лишь последовательным применением функциональных и морфологических методов исследования почек. Современная клиника решает эту задачу посредством применения рентгено- и радиологических методов исследования: УЗИ экскреторная урография изотопная ренография радиоизотопное сканирование выявляют асимметрию размеров почек, расширение и деформацию чашечно-лоханочной системы, диффузную акустическую неоднородность почечной паренхимы, уплотнение сосочков почек, тени в лоханках (песок, мелкие камни, склероз сосочков), неровности контура почек, иногда уменьшение толщины паренхимы.
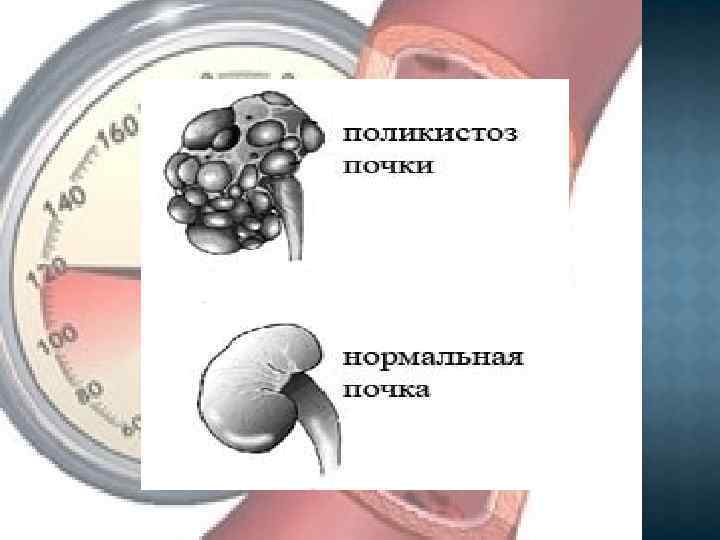
 ПОЛИКИСТОЗ ПОЧЕК Поликистоз почек является распространенной патологией и составляет 12 -14 % всех заболеваний почек. Кисты могут обнаруживаться в любом участке почек. Они могут быть одиночными или множественными, по мере прогрессирования болезни количество их возрастает, размер увеличивается.
ПОЛИКИСТОЗ ПОЧЕК Поликистоз почек является распространенной патологией и составляет 12 -14 % всех заболеваний почек. Кисты могут обнаруживаться в любом участке почек. Они могут быть одиночными или множественными, по мере прогрессирования болезни количество их возрастает, размер увеличивается.
 КЛИНИЧЕСКИЕ ПРИЗНАКИ Около 60 % больных, чаще женщин, жалуются на боли в поясничной области, животе, боку или спине, которые могут быть периодическими или постоянными , различной интенсивности. Гематурия- второй характернейший признак поликистоза почек. Чаще микрогематурия. Обнаружение при пальпации значительно увеличенных бугристых почек Протеинурия наблюдается у 30 % больных и , как правило, бывает не велика. У 60 % больных в моче обнаруживаются липидные тельца
КЛИНИЧЕСКИЕ ПРИЗНАКИ Около 60 % больных, чаще женщин, жалуются на боли в поясничной области, животе, боку или спине, которые могут быть периодическими или постоянными , различной интенсивности. Гематурия- второй характернейший признак поликистоза почек. Чаще микрогематурия. Обнаружение при пальпации значительно увеличенных бугристых почек Протеинурия наблюдается у 30 % больных и , как правило, бывает не велика. У 60 % больных в моче обнаруживаются липидные тельца
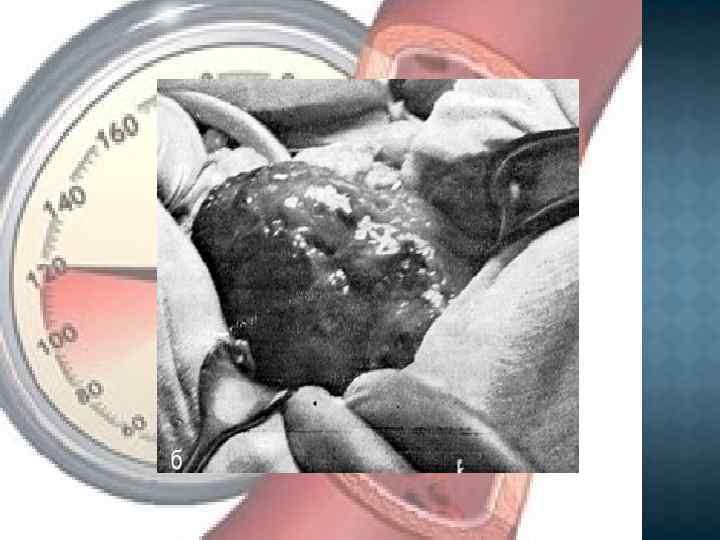
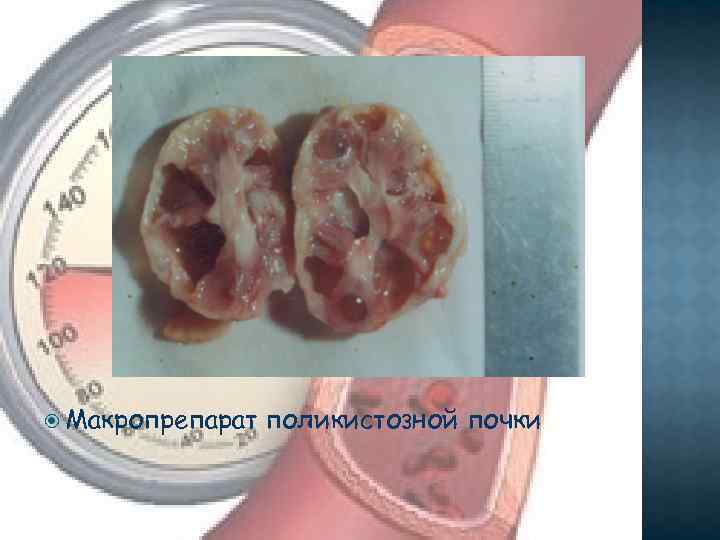 Макропрепарат поликистозной почки
Макропрепарат поликистозной почки
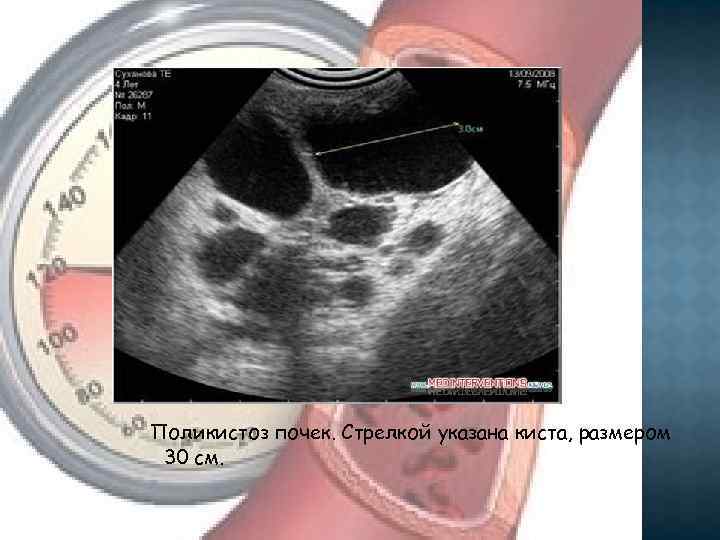 Поликистоз почек. Стрелкой указана киста, размером 30 см.
Поликистоз почек. Стрелкой указана киста, размером 30 см.
 РЕНОВАСКУЛЯРНАЯ АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ это систоло-диастолическая артериальная гипертензия, обусловленная патологией почечной артерии и возникающей вследствие этого ишемией почки. -
РЕНОВАСКУЛЯРНАЯ АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ это систоло-диастолическая артериальная гипертензия, обусловленная патологией почечной артерии и возникающей вследствие этого ишемией почки. -
 По данным М. Фрид и С. Грайнс реноваскулярная АГ составляет 1 % всех случаев АГ, 20 % всех случаев резистентной к лечению гипертензии, 30 % всех случаев быстропрогрессирующей или злокачественной гипертензии.
По данным М. Фрид и С. Грайнс реноваскулярная АГ составляет 1 % всех случаев АГ, 20 % всех случаев резистентной к лечению гипертензии, 30 % всех случаев быстропрогрессирующей или злокачественной гипертензии.
 ЭТИОЛОГИЯ Наиболее частые причиныатеросклероз и фибромускулярная дисплазия почечных артерий. Более редкие причины- аорто-артериит, артериовенозные фистулы, аневризмы, тромбозы и т. д.
ЭТИОЛОГИЯ Наиболее частые причиныатеросклероз и фибромускулярная дисплазия почечных артерий. Более редкие причины- аорто-артериит, артериовенозные фистулы, аневризмы, тромбозы и т. д.
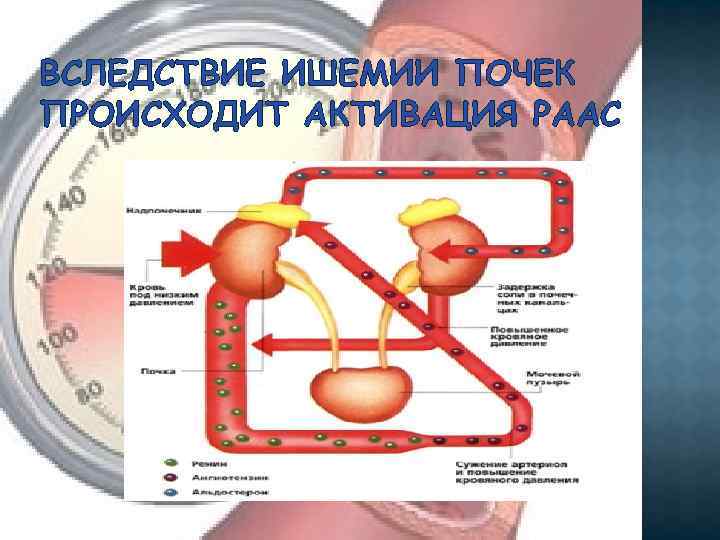 ВСЛЕДСТВИЕ ИШЕМИИ ПОЧЕК ПРОИСХОДИТ АКТИВАЦИЯ РААС
ВСЛЕДСТВИЕ ИШЕМИИ ПОЧЕК ПРОИСХОДИТ АКТИВАЦИЯ РААС
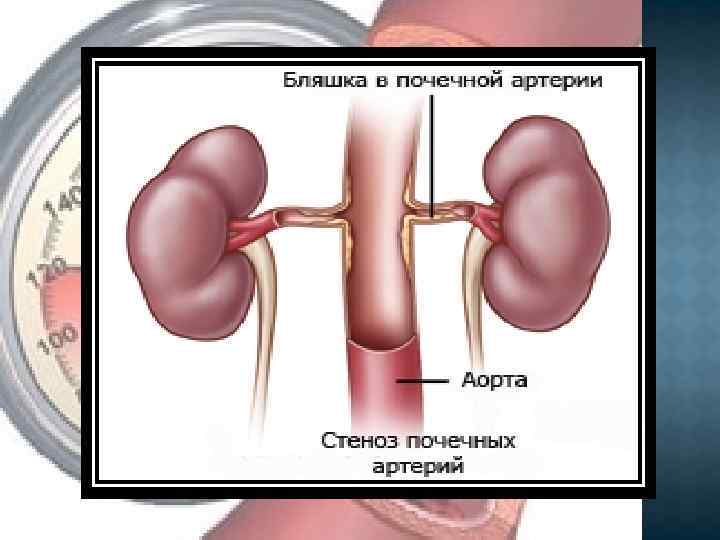
 АТЕРОСКЛЕРОЗ ПОЧЕЧНЫХ АРТЕРИИ Самая частая причина реноваскулярных АГ. Он вызывает развитие 70 % всех стенозов и окклюзии почечных артерии, что приводит к АГ. Чаще всего развивается у мужчин старше 50 лет. Обычно стенозы вследствие атеросклеротического поражения локализуются в области устья или проксимальной трети почечных артерии, чаще справа, и в 7 -10 % случаев могут осложняться тромбозом.
АТЕРОСКЛЕРОЗ ПОЧЕЧНЫХ АРТЕРИИ Самая частая причина реноваскулярных АГ. Он вызывает развитие 70 % всех стенозов и окклюзии почечных артерии, что приводит к АГ. Чаще всего развивается у мужчин старше 50 лет. Обычно стенозы вследствие атеросклеротического поражения локализуются в области устья или проксимальной трети почечных артерии, чаще справа, и в 7 -10 % случаев могут осложняться тромбозом.
 Почти у 50 % больных одновременно имеются клинические признаки атеросклероза артерий других локализаций: коронарных, церебральных, периферических артерии нижних конечностей. При исследовании липидных показателей крови определяются атерогенные типы гиперлипопротеинемией.
Почти у 50 % больных одновременно имеются клинические признаки атеросклероза артерий других локализаций: коронарных, церебральных, периферических артерии нижних конечностей. При исследовании липидных показателей крови определяются атерогенные типы гиперлипопротеинемией.
 ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ АТЕРОСКЛЕРОЗА ПОЧЕЧНОЙ АРТЕРИИ Возраст старше 50 лет Изменение характера артериальной гипертензии: ранее спокойно протекавшая и хорошо контролируемая АГ становится стабильной и плохо контролируемой; характерно устойчивое возрастание диастолического давления, что вообще не характерно для стариков с присущей им изолированной систолической гипертензией Наличие атеросклеротического поражения других артерии Асимметрия АД на руках(разница более 20 мм рт ст) Развитие синдрома злокачественной АГ Обнаружение на ангиограмме сужения почечной артерии
ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ АТЕРОСКЛЕРОЗА ПОЧЕЧНОЙ АРТЕРИИ Возраст старше 50 лет Изменение характера артериальной гипертензии: ранее спокойно протекавшая и хорошо контролируемая АГ становится стабильной и плохо контролируемой; характерно устойчивое возрастание диастолического давления, что вообще не характерно для стариков с присущей им изолированной систолической гипертензией Наличие атеросклеротического поражения других артерии Асимметрия АД на руках(разница более 20 мм рт ст) Развитие синдрома злокачественной АГ Обнаружение на ангиограмме сужения почечной артерии
 ФИБРОМУСКУЛЯРНАЯ ДИСПЛАЗИЯ ПОЧЕЧНЫХ АРТЕРИЙ Вторая по частоте причина реноваскулярной АГ. Заболевание проявляется преимущественно в возрасте 20 -40 лет, причем женщины болеют в 45 раз чаще по сравнению с мужчинами. У половины больных наблюдается фибромускулярная дисплазия артерий обеих почек, в этом случае АГ всегда приобретает злокачественное течение.
ФИБРОМУСКУЛЯРНАЯ ДИСПЛАЗИЯ ПОЧЕЧНЫХ АРТЕРИЙ Вторая по частоте причина реноваскулярной АГ. Заболевание проявляется преимущественно в возрасте 20 -40 лет, причем женщины болеют в 45 раз чаще по сравнению с мужчинами. У половины больных наблюдается фибромускулярная дисплазия артерий обеих почек, в этом случае АГ всегда приобретает злокачественное течение.
 В отличие от атеросклероза, при фибромускулярной гиперплазии чаще поражены средняя треть почечной артерии и ее дистальные отделы, бифуркация и внутрипочечные ветви почечной артерии.
В отличие от атеросклероза, при фибромускулярной гиперплазии чаще поражены средняя треть почечной артерии и ее дистальные отделы, бифуркация и внутрипочечные ветви почечной артерии.
 Фибромускулярная дисплазия характеризуется, прежде всего, изменением медии. Обнаруживаются утолщение, фиброз, аневризмы, нарушение эластического слоя, множественные выступающие в просвет артерии мышечные уплотнения( шпоры) , суживающие просветы.
Фибромускулярная дисплазия характеризуется, прежде всего, изменением медии. Обнаруживаются утолщение, фиброз, аневризмы, нарушение эластического слоя, множественные выступающие в просвет артерии мышечные уплотнения( шпоры) , суживающие просветы.
 ОСНОВНЫМИ ПРИЗНАКАМИ ЗАБОЛЕВАНИЯ ЯВЛЯЮТСЯ: Стойкая, часто злокачественная, артериальная гипертенизия у лиц молодого возраста Характерный систолический шум в проекции почечной артерии Выявление на ангиограмме множественных сужений, чередующихся с постстенотическими расширениями(в виде “ниток бус” или “четок” )
ОСНОВНЫМИ ПРИЗНАКАМИ ЗАБОЛЕВАНИЯ ЯВЛЯЮТСЯ: Стойкая, часто злокачественная, артериальная гипертенизия у лиц молодого возраста Характерный систолический шум в проекции почечной артерии Выявление на ангиограмме множественных сужений, чередующихся с постстенотическими расширениями(в виде “ниток бус” или “четок” )
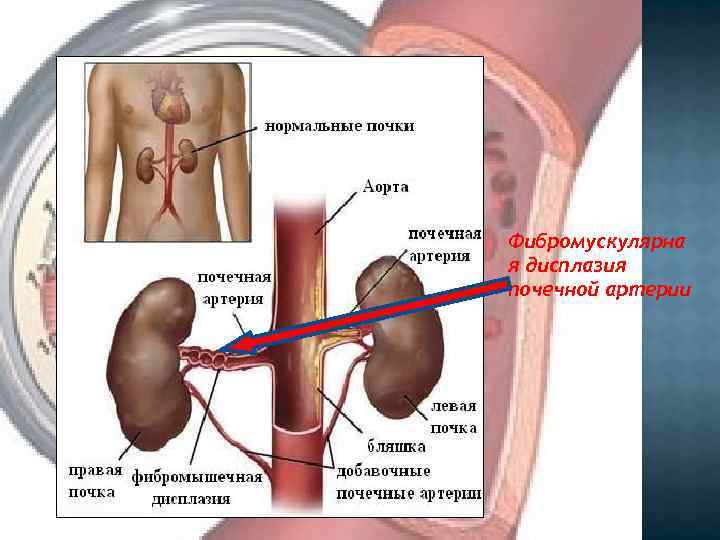 Фибромускулярна я дисплазия почечной артерии
Фибромускулярна я дисплазия почечной артерии
 НЕСПЕЦИФИЧЕСКИЙ АОРТЫАРТЕРИИТ (БОЛЕЗНЬ ТАКАЯСУ) Встречается редко, в 3 % всех случаев реноваскулярной АГ. Болеют преимущественно женщины в возрасте до 40 -50 лет. Поражаются аорта и отходящие от нее артерии, снабжающие кровью верхние конечности, головной мозг, сердце, почки.
НЕСПЕЦИФИЧЕСКИЙ АОРТЫАРТЕРИИТ (БОЛЕЗНЬ ТАКАЯСУ) Встречается редко, в 3 % всех случаев реноваскулярной АГ. Болеют преимущественно женщины в возрасте до 40 -50 лет. Поражаются аорта и отходящие от нее артерии, снабжающие кровью верхние конечности, головной мозг, сердце, почки.
 ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ Начало заболевания в возрасте до 40 лет Боли и слабость в мышцах ног при ходьбе(синдром перемежающей хромоты) Ослабление или полное отсутствие пульса на лучевых или плечевых артериях Разница в величине АД больше 10 мм рт ст на одной руке по сравнению с другой Шум в проекции подключичной артерии или брюшной аорты Стабильная, рефрактерная к лечению АГ Прогрессирующее снижение остроты зрения Изменения при ангиографии: сужение просвета или полная окклюзия аорты, ее крупных ветвей.
ДИАГНОСТИЧЕСКИЕ ПРИЗНАКИ Начало заболевания в возрасте до 40 лет Боли и слабость в мышцах ног при ходьбе(синдром перемежающей хромоты) Ослабление или полное отсутствие пульса на лучевых или плечевых артериях Разница в величине АД больше 10 мм рт ст на одной руке по сравнению с другой Шум в проекции подключичной артерии или брюшной аорты Стабильная, рефрактерная к лечению АГ Прогрессирующее снижение остроты зрения Изменения при ангиографии: сужение просвета или полная окклюзия аорты, ее крупных ветвей.
 ОСНОВНЫЕ ПРИНЦИПЫ ДИАГНОСТИКИ РЕНОВАСКУЛЯРНОЙ ГИПЕРТЕНЗИИ
ОСНОВНЫЕ ПРИНЦИПЫ ДИАГНОСТИКИ РЕНОВАСКУЛЯРНОЙ ГИПЕРТЕНЗИИ
 ОСОБЕННОСТЕЙ ТЕЧЕНИЯ АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИИ Существует три степени вероятности наличия реноваскулярной АГ в зависимости от клиники АГ : высокая ≥ 25%, средняя – 5 -15 %, низкая ≤ 1%.
ОСОБЕННОСТЕЙ ТЕЧЕНИЯ АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИИ Существует три степени вероятности наличия реноваскулярной АГ в зависимости от клиники АГ : высокая ≥ 25%, средняя – 5 -15 %, низкая ≤ 1%.
 ВЫСОКАЯ ВЕРОЯТНОСТЬ ВАЗОРЕНАЛЬНОЙ АГ (БОЛЕЕ 25 %) АГ III ст. с диастолическим АД более 110 -120 мм рт ст. , рефрактерная к медикаментозной терапии тремя гипотензивными препаратами, с нарастающей почечной недостаточностью Резкое и внезапное утяжеление течения ранее стабильно протекавшей АГ Быстропрогрессирующая и злокачественно протекающая АГ с тяжелым поражением сосудов глазного дна и быстрым снижением остроты зрения Резкое повышение уровня креатинина плазмы крови у лиц с АГ и другие признаки почечной недостаточности. Уменьшение размеров одной из почек у пациентов с АГ II-III ст.
ВЫСОКАЯ ВЕРОЯТНОСТЬ ВАЗОРЕНАЛЬНОЙ АГ (БОЛЕЕ 25 %) АГ III ст. с диастолическим АД более 110 -120 мм рт ст. , рефрактерная к медикаментозной терапии тремя гипотензивными препаратами, с нарастающей почечной недостаточностью Резкое и внезапное утяжеление течения ранее стабильно протекавшей АГ Быстропрогрессирующая и злокачественно протекающая АГ с тяжелым поражением сосудов глазного дна и быстрым снижением остроты зрения Резкое повышение уровня креатинина плазмы крови у лиц с АГ и другие признаки почечной недостаточности. Уменьшение размеров одной из почек у пациентов с АГ II-III ст.
 СРЕДНЯЯ ВЕРОЯТНОСТЬ (5 -15%) АГ III ст. с диастолическим АД более 110 мм рт ст. АГ, рефрактерная к многокомпонентной гипотензивной терапии Внезапное появление АГ II-III ст. у лиц моложе 20 лет или старше 50 лет АГ II ст. с диастолическим давлением более 105 мм рт ст. у курящих Стойкое повышение уровня креатинина плазмы крови у больных АГ II ст Обнаружение при аускультации шума в эпигастрии, боковых отделах живота, в проекции почечной артерии на спине.
СРЕДНЯЯ ВЕРОЯТНОСТЬ (5 -15%) АГ III ст. с диастолическим АД более 110 мм рт ст. АГ, рефрактерная к многокомпонентной гипотензивной терапии Внезапное появление АГ II-III ст. у лиц моложе 20 лет или старше 50 лет АГ II ст. с диастолическим давлением более 105 мм рт ст. у курящих Стойкое повышение уровня креатинина плазмы крови у больных АГ II ст Обнаружение при аускультации шума в эпигастрии, боковых отделах живота, в проекции почечной артерии на спине.
 НИЗКАЯ (МЕНЕЕ 1 %) ВЕРОЯТНОСТЬ Существует у больных со стабильной доброкачественной артериальной гипертензией при диастолическом давлении менее 110 мм рт ст.
НИЗКАЯ (МЕНЕЕ 1 %) ВЕРОЯТНОСТЬ Существует у больных со стабильной доброкачественной артериальной гипертензией при диастолическом давлении менее 110 мм рт ст.
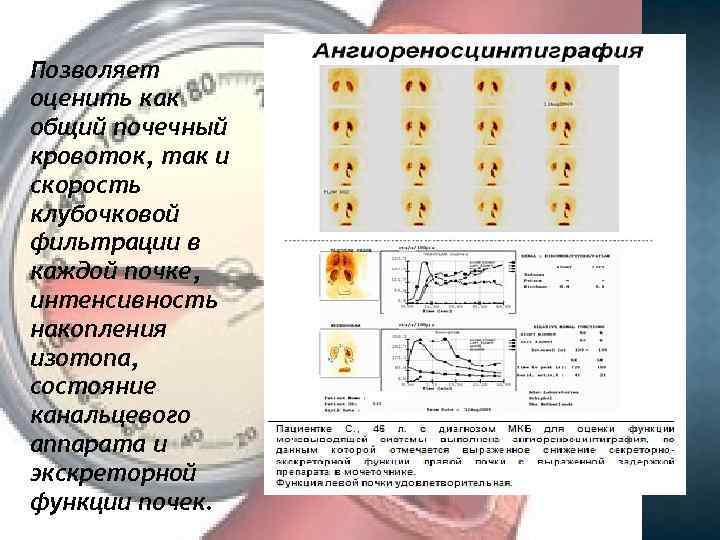 Позволяет оценить как общий почечный кровоток, так и скорость клубочковой фильтрации в каждой почке, интенсивность накопления изотопа, состояние канальцевого аппарата и экскреторной функции почек.
Позволяет оценить как общий почечный кровоток, так и скорость клубочковой фильтрации в каждой почке, интенсивность накопления изотопа, состояние канальцевого аппарата и экскреторной функции почек.
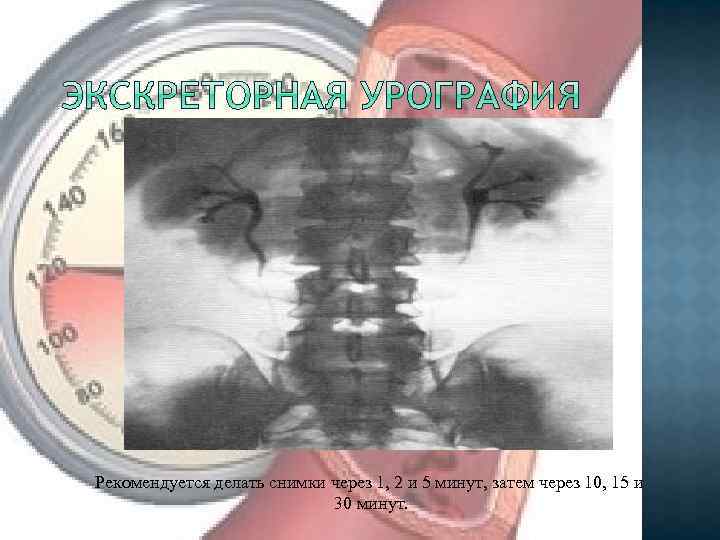 Рекомендуется делать снимки через 1, 2 и 5 минут, затем через 10, 15 и 30 минут.
Рекомендуется делать снимки через 1, 2 и 5 минут, затем через 10, 15 и 30 минут.
 Заключается в определении уровня ренина в плазме крови до и после приема каптоприла. За 3 суток до пробы больному отменяют ингибиторы АПФ и диуретики. Берут кровь из вены и определяют активность ренина. Больной принимает внутрь 25 -50 мг каптоприла, через 60 минут снова берут кровь. Проба положительна – активность ренина во второй пробе выше 12 мг/мл/ч.
Заключается в определении уровня ренина в плазме крови до и после приема каптоприла. За 3 суток до пробы больному отменяют ингибиторы АПФ и диуретики. Берут кровь из вены и определяют активность ренина. Больной принимает внутрь 25 -50 мг каптоприла, через 60 минут снова берут кровь. Проба положительна – активность ренина во второй пробе выше 12 мг/мл/ч.
 ЛЕЧЕНИЕ В лечение симптоматической артериальной гипертензии основная роль принадлежит этиологическому лечению, т. е. лечению основного заболевания, которое привело к артериальной гипертензии.
ЛЕЧЕНИЕ В лечение симптоматической артериальной гипертензии основная роль принадлежит этиологическому лечению, т. е. лечению основного заболевания, которое привело к артериальной гипертензии.
 При АГ, возникшей вследствие паренхиматозного заболевания почек, наиболее предпочтительней применение ингибиторов АПФ, которые задерживают прогрессирование почечной недостаточности, уменьшают выраженность протеинурии. При почечной недостаточности важное значение имеют применение диуретиков. Однако при клубочковой фильтрации ниже 30 -40 мл/мин тиазидные диуретики не эффективны и применяют петлевые
При АГ, возникшей вследствие паренхиматозного заболевания почек, наиболее предпочтительней применение ингибиторов АПФ, которые задерживают прогрессирование почечной недостаточности, уменьшают выраженность протеинурии. При почечной недостаточности важное значение имеют применение диуретиков. Однако при клубочковой фильтрации ниже 30 -40 мл/мин тиазидные диуретики не эффективны и применяют петлевые
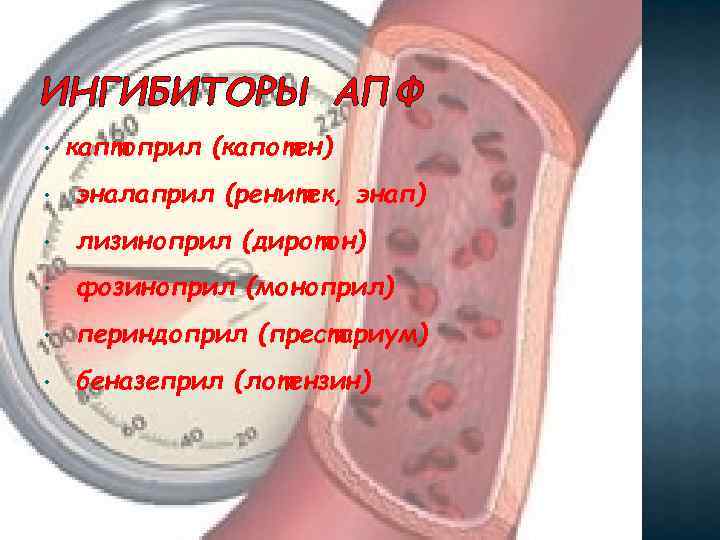 ИНГИБИТОРЫ АПФ • каптоприл (капотен) • эналаприл (ренитек, энап) • лизиноприл (диротон) • фозиноприл (моноприл) • периндоприл (престариум) • беназеприл (лотензин)
ИНГИБИТОРЫ АПФ • каптоприл (капотен) • эналаприл (ренитек, энап) • лизиноприл (диротон) • фозиноприл (моноприл) • периндоприл (престариум) • беназеприл (лотензин)
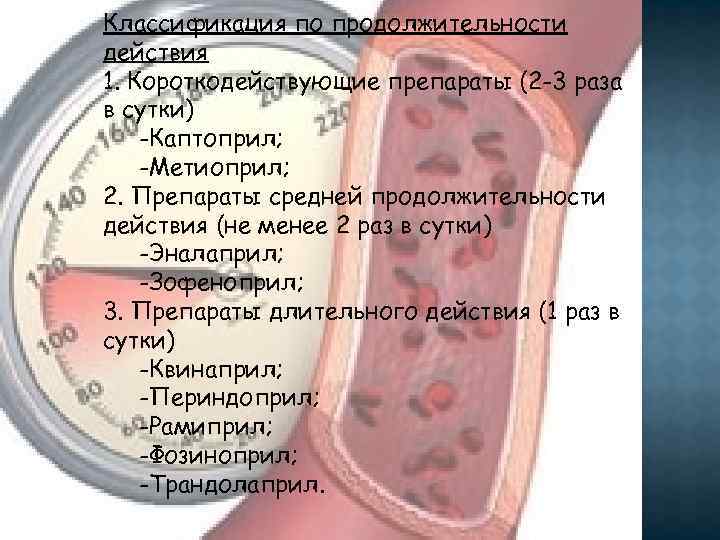 Классификация по продолжительности действия 1. Короткодействующие препараты (2 -3 раза в сутки) -Каптоприл; -Метиоприл; 2. Препараты средней продолжительности действия (не менее 2 раз в сутки) -Эналаприл; -Зофеноприл; 3. Препараты длительного действия (1 раз в сутки) -Квинаприл; -Периндоприл; -Рамиприл; -Фозиноприл; -Трандолаприл.
Классификация по продолжительности действия 1. Короткодействующие препараты (2 -3 раза в сутки) -Каптоприл; -Метиоприл; 2. Препараты средней продолжительности действия (не менее 2 раз в сутки) -Эналаприл; -Зофеноприл; 3. Препараты длительного действия (1 раз в сутки) -Квинаприл; -Периндоприл; -Рамиприл; -Фозиноприл; -Трандолаприл.
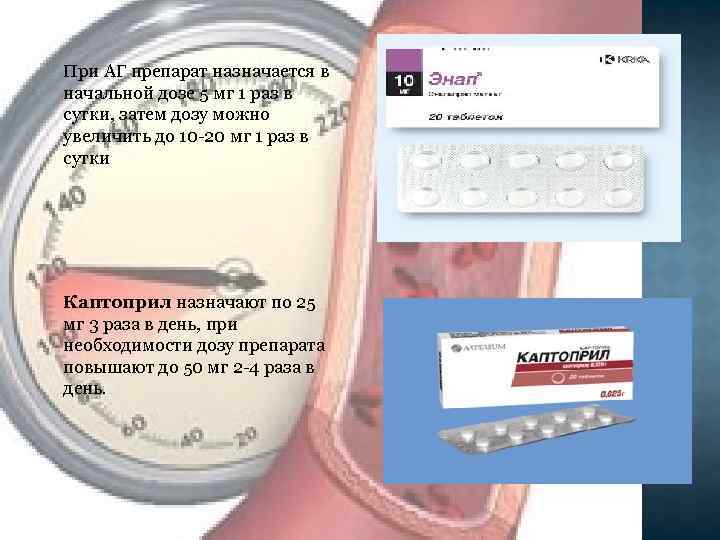 При АГ препарат назначается в начальной дозе 5 мг 1 раз в сутки, затем дозу можно увеличить до 10 -20 мг 1 раз в сутки Каптоприл назначают по 25 мг 3 раза в день, при необходимости дозу препарата повышают до 50 мг 2 -4 раза в день.
При АГ препарат назначается в начальной дозе 5 мг 1 раз в сутки, затем дозу можно увеличить до 10 -20 мг 1 раз в сутки Каптоприл назначают по 25 мг 3 раза в день, при необходимости дозу препарата повышают до 50 мг 2 -4 раза в день.
 Периндоприл (престариум) в дозе 2 мг 1 раз в день, затем дозу можно постепенно увеличить до 8 мг 1 раз в сутки. Квадроприл (спираприл) – ингибитор АПФ пролонгированного действия, гипотензивный эффект сохраняется в течение 24 часов. Назначают в дозе 6 мг/сутки (по 1 таблетке 1 раз в день). У пожилых – с 3 мг в сутки.
Периндоприл (престариум) в дозе 2 мг 1 раз в день, затем дозу можно постепенно увеличить до 8 мг 1 раз в сутки. Квадроприл (спираприл) – ингибитор АПФ пролонгированного действия, гипотензивный эффект сохраняется в течение 24 часов. Назначают в дозе 6 мг/сутки (по 1 таблетке 1 раз в день). У пожилых – с 3 мг в сутки.
 Трандалаприл назначают в дозе 24 мг 1 раз в сутки. Гипотензивное действие сохраняется до 48 часов. Фозиноприл (моноприл) назначают по 10 -40 мг/сутки 1 раз в день.
Трандалаприл назначают в дозе 24 мг 1 раз в сутки. Гипотензивное действие сохраняется до 48 часов. Фозиноприл (моноприл) назначают по 10 -40 мг/сутки 1 раз в день.
 Диуретики: 1) Тиазидные и близкие к ним сульфаниламидные; 2) Петлевые; 3) Калийсберегающие
Диуретики: 1) Тиазидные и близкие к ним сульфаниламидные; 2) Петлевые; 3) Калийсберегающие
 Гидрохлортиазид (гипотиазид, дихлотиазид, эзидрекс). При высокой АГ начинают с дозы 50 -100 мг/сут. Клопамид (бринальдикс). При АГ назначают по 20 мг 1 раз в сутки (утром), по достижении эффекта дозу препарата снижают до 10 мг 1 раз в день.
Гидрохлортиазид (гипотиазид, дихлотиазид, эзидрекс). При высокой АГ начинают с дозы 50 -100 мг/сут. Клопамид (бринальдикс). При АГ назначают по 20 мг 1 раз в сутки (утром), по достижении эффекта дозу препарата снижают до 10 мг 1 раз в день.
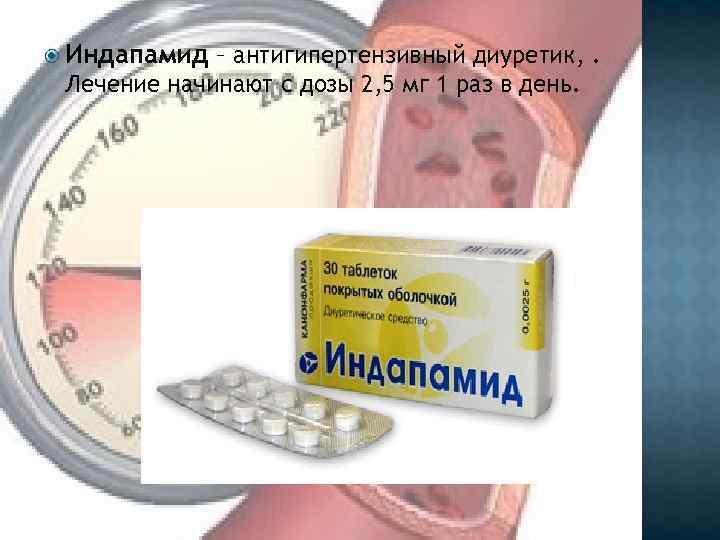 Индапамид – антигипертензивный диуретик, . Лечение начинают с дозы 2, 5 мг 1 раз в день.
Индапамид – антигипертензивный диуретик, . Лечение начинают с дозы 2, 5 мг 1 раз в день.
 Фуросемид (лазикс) выпускается в виде таблеток по 5, 20, 40, 80 мг и растворов для инъекций по 10 мг/мл (ампулы по 2 мл). При приёме внутрь начало действия отмечается через 15 -30 минут
Фуросемид (лазикс) выпускается в виде таблеток по 5, 20, 40, 80 мг и растворов для инъекций по 10 мг/мл (ампулы по 2 мл). При приёме внутрь начало действия отмечается через 15 -30 минут
 Лечение вазоренальной гипертензии осуществляется хирургическим путем. Производится реконструктивная операция главным образом при одностороннем и двустороннем ограниченном и аорторенальных поражениях. Нефроэктомия показана при односторонних (изолированный, ограниченный, аорторенальный варианты) заболеваниях почечной артерии, когда невозможно проведение реконструктивных операции, при одностороннем стенозе магистральной почечной артерии в сочетании с паренхиматозном заболеванием или аномальным развитием почки на стороне стеноза. В последние годы применяют также внутрисосудистую баллонную ангиопластику стенозированных участков артерии.
Лечение вазоренальной гипертензии осуществляется хирургическим путем. Производится реконструктивная операция главным образом при одностороннем и двустороннем ограниченном и аорторенальных поражениях. Нефроэктомия показана при односторонних (изолированный, ограниченный, аорторенальный варианты) заболеваниях почечной артерии, когда невозможно проведение реконструктивных операции, при одностороннем стенозе магистральной почечной артерии в сочетании с паренхиматозном заболеванием или аномальным развитием почки на стороне стеноза. В последние годы применяют также внутрисосудистую баллонную ангиопластику стенозированных участков артерии.
 Для симптоматического лечения вазоренальной гипертензии могут быть использованы Вадреноблокаторы, антогонисты кальция, ингибиторы АПФ. Следует помнить , что ингибиторы АПФ противопоказаны при двустороннем стенозе почечной артерии. В этом случае ингибиторы АПФ способствуют ухудшению функционального состояния почек. У таких больных исходно увеличенная активность РААС, повышая тонус эфферентных артериол, обеспечивает достаточную величину клубочковой фильтрации, а усиление тонуса артериол внепочечных областей уравновешивает стенозирование просвета почечных артерии и обеспечивает достаточный почечный кровоток. Снижение под влиянием ингибитора АПФ синтеза ангиотензина II устраняет компенсирующее влияние этих факторов, ухудшает перфузию почек и снижает их функцию.
Для симптоматического лечения вазоренальной гипертензии могут быть использованы Вадреноблокаторы, антогонисты кальция, ингибиторы АПФ. Следует помнить , что ингибиторы АПФ противопоказаны при двустороннем стенозе почечной артерии. В этом случае ингибиторы АПФ способствуют ухудшению функционального состояния почек. У таких больных исходно увеличенная активность РААС, повышая тонус эфферентных артериол, обеспечивает достаточную величину клубочковой фильтрации, а усиление тонуса артериол внепочечных областей уравновешивает стенозирование просвета почечных артерии и обеспечивает достаточный почечный кровоток. Снижение под влиянием ингибитора АПФ синтеза ангиотензина II устраняет компенсирующее влияние этих факторов, ухудшает перфузию почек и снижает их функцию.
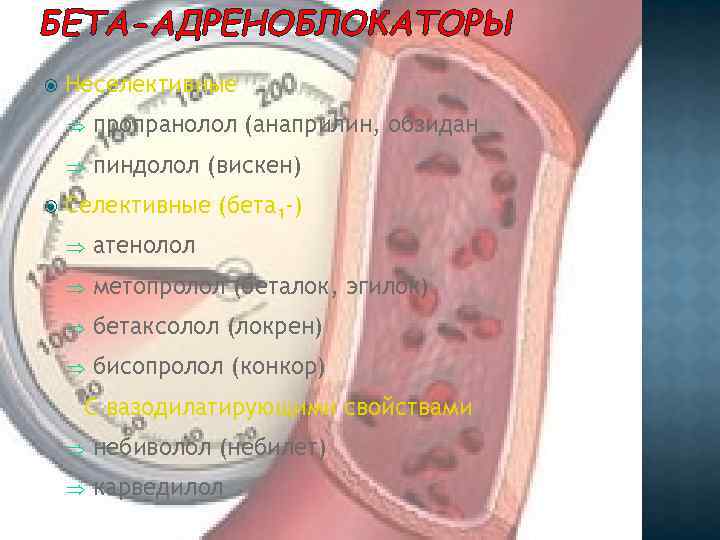 БЕТА-АДРЕНОБЛОКАТОРЫ Неселективные Þ Þ пропранолол (анаприлин, обзидан пиндолол (вискен) Селективные (бета 1 -) Þ атенолол Þ метопролол (беталок, эгилок) Þ бетаксолол (локрен) Þ бисопролол (конкор) С вазодилатирующими свойствами Þ небиволол (небилет) Þ карведилол
БЕТА-АДРЕНОБЛОКАТОРЫ Неселективные Þ Þ пропранолол (анаприлин, обзидан пиндолол (вискен) Селективные (бета 1 -) Þ атенолол Þ метопролол (беталок, эгилок) Þ бетаксолол (локрен) Þ бисопролол (конкор) С вазодилатирующими свойствами Þ небиволол (небилет) Þ карведилол
 Пропранолол (анаприлин, обзидан, индерал). Наиболее популярное и эффективное средство. Выпускается в таблетках по 10, 20, 40, 60, 80 и 90 мг, капсулах пролонгированного действия индерал LA по 60, 80, 120 и 160 мг, в виде растворов для инъекций по 1 мг/мл в ампулах по 1 и 5 мл.
Пропранолол (анаприлин, обзидан, индерал). Наиболее популярное и эффективное средство. Выпускается в таблетках по 10, 20, 40, 60, 80 и 90 мг, капсулах пролонгированного действия индерал LA по 60, 80, 120 и 160 мг, в виде растворов для инъекций по 1 мг/мл в ампулах по 1 и 5 мл.
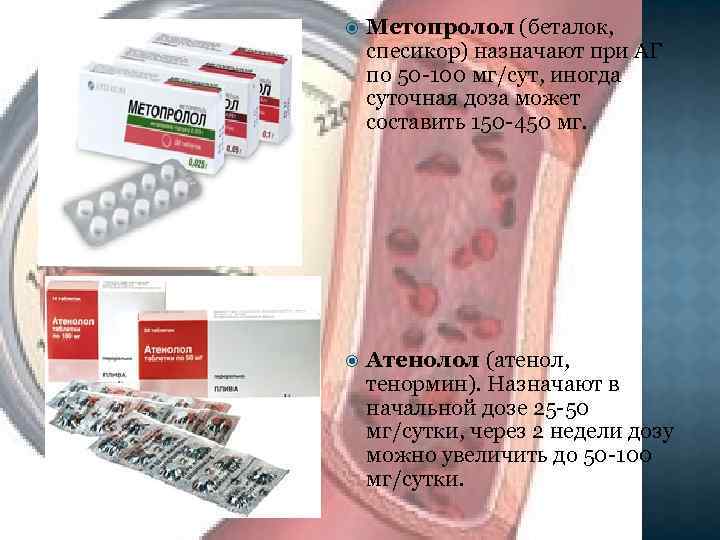 Метопролол (беталок, спесикор) назначают при АГ по 50 -100 мг/сут, иногда суточная доза может составить 150 -450 мг. Атенолол (атенол, тенормин). Назначают в начальной дозе 25 -50 мг/сутки, через 2 недели дозу можно увеличить до 50 -100 мг/сутки.
Метопролол (беталок, спесикор) назначают при АГ по 50 -100 мг/сут, иногда суточная доза может составить 150 -450 мг. Атенолол (атенол, тенормин). Назначают в начальной дозе 25 -50 мг/сутки, через 2 недели дозу можно увеличить до 50 -100 мг/сутки.
 СПИСОК ЛИТЕРАТУРЫ 1. 2. 3. 4. 5. 6. 7. Окороков А. Н. Диагностика болезней сердца и сосудов, том 7. М. : Медицинская литература, 2007. 198 -271 с. Маколкин В. И. , Овчаренко С. И. Внутренние болезни. - М. : Медицина, 1999. Акимов Г. А. Начальные проявления сосудистых заболеваний головного мозга. — Л. : Медицина, 1983. — 221 с. Шхвацабая И. К. , Чихаладзе Н. М. Гиперальдостеронизм и артериальная гипертония. — М. : Медицина, 1984. — 133 с. Беркинбаев С. Ф. Гипертоническая болезнь: этиология, патогенез, классификация, клиническое течение, диагностика и лечение Актобе, 2000. Ивашкин В. Г. , Кузнецов Е. Н. Современные принципы антигипертензивной терапии //Терапевтический архив, 2001. № 1. С. 59 -62. Рациональная фармакотерапия сердечно-сосудистых заболеваний, Москва 2005 г
СПИСОК ЛИТЕРАТУРЫ 1. 2. 3. 4. 5. 6. 7. Окороков А. Н. Диагностика болезней сердца и сосудов, том 7. М. : Медицинская литература, 2007. 198 -271 с. Маколкин В. И. , Овчаренко С. И. Внутренние болезни. - М. : Медицина, 1999. Акимов Г. А. Начальные проявления сосудистых заболеваний головного мозга. — Л. : Медицина, 1983. — 221 с. Шхвацабая И. К. , Чихаладзе Н. М. Гиперальдостеронизм и артериальная гипертония. — М. : Медицина, 1984. — 133 с. Беркинбаев С. Ф. Гипертоническая болезнь: этиология, патогенез, классификация, клиническое течение, диагностика и лечение Актобе, 2000. Ивашкин В. Г. , Кузнецов Е. Н. Современные принципы антигипертензивной терапии //Терапевтический архив, 2001. № 1. С. 59 -62. Рациональная фармакотерапия сердечно-сосудистых заболеваний, Москва 2005 г


