ШИЗОФР.pptx
- Количество слайдов: 46

Шизофрения «Современное представление об этиологии. Лечение» ЯНГУТОВА АЮНА 502 ЛЕЧ

• до сих пор не существует не только единой концепции этиологии и патогенеза шизофрении, но и представлений, которые бы разделяли все психиатрические школы.

• основная модель, интегрирующая все многообразие изученных предположительных этиологических факторов – модель предрасположенности к влиянию стрессов (stress diathesis model). Модель стресс-диатеза постулирует, что для возникновения шизофрении необходимо с одной стороны, наличие специфической уязвимости человека к различным стрессорам окружающей среды (диатез), а с другой стороны, воздействие этих стрессоров.
Этиология теория психогенеза биологические теории • представлены генетической гипотезой, биохимическими концепциями, дизонтогенетической теорией и иммунологическими концепциями, которые обычно объединяют с инфекционно-вирусными гипотезами.
Теории психогенеза психодинамическая модель в качестве причинного фактора глубокое нарушение интерперсональных взаимоотношений [Sullivan H. , 1953]. Разновидностью можно считать представления о подсознательной реакции на интерпсихический конфликт, возникающий в раннем детстве [London N. , 1973]. Феноменологическиэкзистенциальная модель изменение «существования» больного, его внутреннего мира. Сама болезнь, как «особая» форма существования личности

• биологические теории

Дофаминовая – нейротрансмиттерная теория • сопряженные изменения различных нейрохимических систем мозга и соответствующих нейротрансмиттеров • предполагается, что при Ш имеет место повышение активности дофаминовой системы мозга с увеличением выделения дофамина, усилением дофаминовой нейротрансмиссии и гиперчувствительностью дофаминовых рецепторов, т. е. предполагается, что дофаминовые нейроны находятся в гиперактивном состоянии.

В 1967 г. J. M. Van Rossum обратил особое внимание на блокаду дофаминовых рецепторов в действии нейролептиков A. Randrup и I. Munkvad (1972)60 -х годов предположили существование связи между особенностями обмена дофамина на мозговом уровне и патологией поведения, в 1972 г. статья «Доказательства существования связи между шизофренией и дофаминергической гиперактивностью мозга» .

Что привело к гипотезе • 1) НЛ (фенотиазины, бутирофеноны, тиоксантены и др. ) обладают общей способностью блокировать постсинаптические дофаминовые D 2 -р и имеется корреляция между их клинической эффективностью и выраженностью антагонистического действия по отношению к О 2 -р; • 2) агонисты дофамина типа амфетамина могут вызывать психозы, имеющие сходство с параноидной шизофренией.
• предполагается, что при этом заболевании имеет место повышение активности дофаминовой системы мозга с увеличением выделения дофамина, усилением дофаминовой нейротрансмиссии и гиперчувствительностью дофаминовых рецепторов, т. е. предполагается, что дофаминовые нейроны находятся в гиперактивном состоянии.

поражение одних дофаминергических терминалей может привести к компенсаторному усилению функции других дофаминергических структур [Pycock C. Y. et al. , 1980]. M. Bannon и R. Roth (1983) высказали мнение, что негативные симптомы шизофрении могут быть связаны со снижением активности мезокортикальной части дофаминергической системы, а позитивные — с гиперактивностью подкорковых дофаминергических структур.

T. J. Crow (1980) выделяет 2 типа шизофрении: Тип I , связывая ее с гиперактивностью постсинаптических рецепторов дофаминергической системы и считая, что это определяет эффективность дофаминблокирующих НЛ тип II , связывая с гибелью дофаминергических нейронов, особенно в префронтальной коре и отчасти с повышенной чувствительностью серотониновых рецепторов. • снижении функции дофаминергических структур [Brambilla F. et аl. , 1978; Segal D. , Janovsky D. , 1978].

о состоянии рецепторов дофаминергических нейронов • в части исследований* были получены данные, свидетельствующие о повышении плотности дофаминовых рецепторов при шизофрении. Это особенно четко было показано у нелеченых НЛ больных. В случаях лечения эти препараты остаются в ткани мозга и занимают часть рецепторов, что приводит к искажению результатов терапии. *[Snyder S. , 1976; Lee Т. , Seeman P. , 1977, 1978, 1980; Owen F. et al. , 1978; Mackey A. et al. , 1982; Seeman P. et al. , 1984].

• дофаминовая гипотеза не может рассматриваться изолированно и правильны предположения о существовании общей нейротрансмиттерной теории, в рамках которой возможны тесная связь и сопряженность изменений в отдельных системах • Нобелевская премия по физиологии и медицине в 2000 г. была присуждена шведскому нейропсихофармакологу Арвиду Карлссону (A. Carlsson) за разработку в 1960 -е годы дофаминергической теории развития шизофрении. Он показал, что нейролептики влияют на синаптическую передачу в мозге, блокируя дофаминовые рецепторы. А. Карлссон также внес большой вклад в создание нового поколения антидепрессантов

ауто-интоксикационные теории • обнаружением в организме больных разнообразных (белковых, низкомолекулярных) физиологически активных (токсических) субстанций, дающих нейротропные эффекты 1 -подавляли жизнедеятельность биологических объектов, использованных в качестве тест-систем; 2 - соединения более специфично изменяли нейрональную активность изолированных клеток мозговой ткани 3 - нарушали интегративные формы поведения различных животных и человека [Heath ft et al. , 1959, 1962] Некоторые из аномальных метаболитов стали использоваться как биологические маркеры при генетических исследованиях.

Катехоламиновая теория Серотониновая теория развитие шизофрении связывается с нарушением функций энзиматических систем, участвующих в обмене биогенных аминов. Наибольшее внимание привлекают такие ферменты, как МАО, катехоламинтрансфераза (КОМТ), дофамин-|3 гидроксилаза и др.

серотониновой теории • Недостаточность серотонинергической нейротрансмиссии [Gaddum J. H. , 1954; Wooley D. W. , Show E. , 1954]. • на основе наблюдений за психотомиметическим действием диэтиламида лизергиновой кислоты (ЛСД), который является блокатором сер-R

норадренергическая гипотеза L. Stein и C. Wise в 1971 г дегенерация норадренергических нейронов. На появление этой гипотезы повлияли наблюдения за эффектами 6 -оксидофамина, который избирательно поражает норадренергические нейроны. дефицит норадренергической нейротрансмиссии может объяснить не только возникновение симптомов острой шизофрении, но и развитие дефектных состояний и негативных проявлений болезни (потерю энергетического потенциала, ангедонию и др. ).
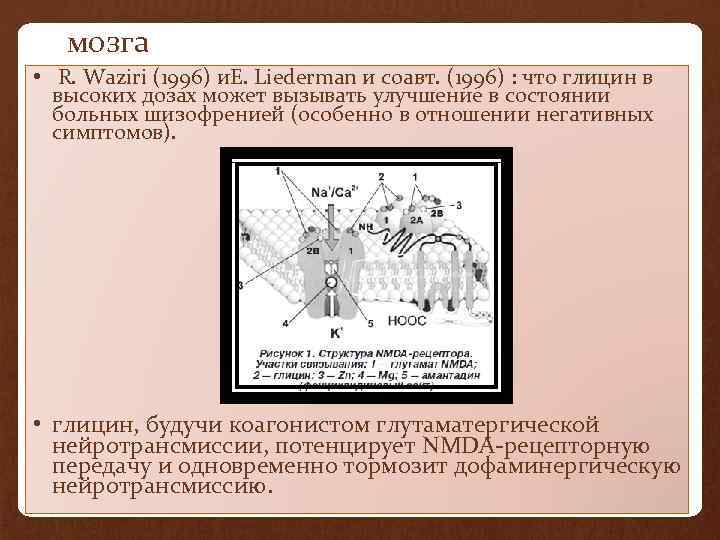
глютаминергической системе мозга • R. Waziri (1996) и. E. Liederman и соавт. (1996) : что глицин в высоких дозах может вызывать улучшение в состоянии больных шизофренией (особенно в отношении негативных симптомов). • глицин, будучи коагонистом глутаматергической нейротрансмиссии, потенцирует NMDA-рецепторную передачу и одновременно тормозит дофаминергическую нейротрансмиссию.

Нейроанатомическая теория • Нобелевская премия по физиологии и медицине в 1949 году была присуждена португальскому психиатру и нейрохирургу Эгашу Моницу (Egas Moniz) за «открытие терапевтического воздействия префронтальной лейкотомии при некоторых психических заболеваниях» . • А. С. Шмарьян префронтальную лейкотомию

Иммунологические гипотезы • антитела к антигенам собственных тканей • при шизофрении существуют два генетически детерминированных нарушения — наличие антитимоцитарных АТ и снижение функции Тсупрессоров. [Коляскина Г. И. и др. , 1997]. Изменение иммунологического гомеостаза, обусловленное снижением регулирующей функции системы Тсупрессоров, приводит к активации гуморального иммунитета, (образование АТ к различным компонентам нервной ткани )
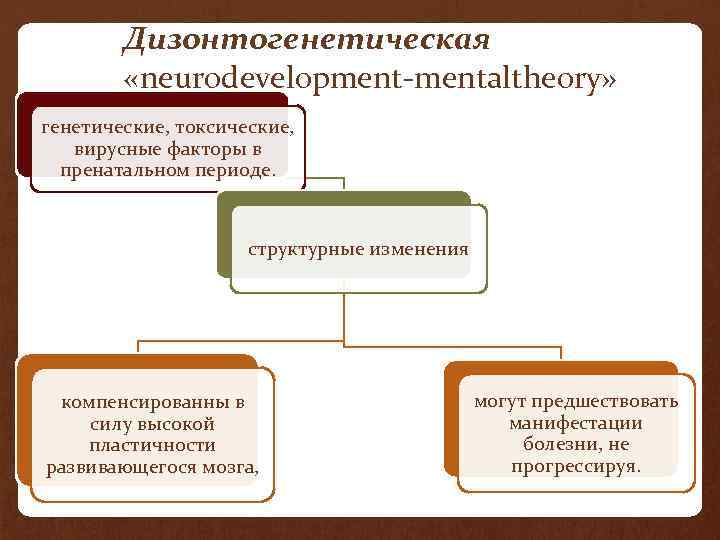
Дизонтогенетическая «neurodevelopment-mentaltheory» генетические, токсические, вирусные факторы в пренатальном периоде. структурные изменения компенсированны в силу высокой пластичности развивающегося мозга, могут предшествовать манифестации болезни, не прогрессируя.
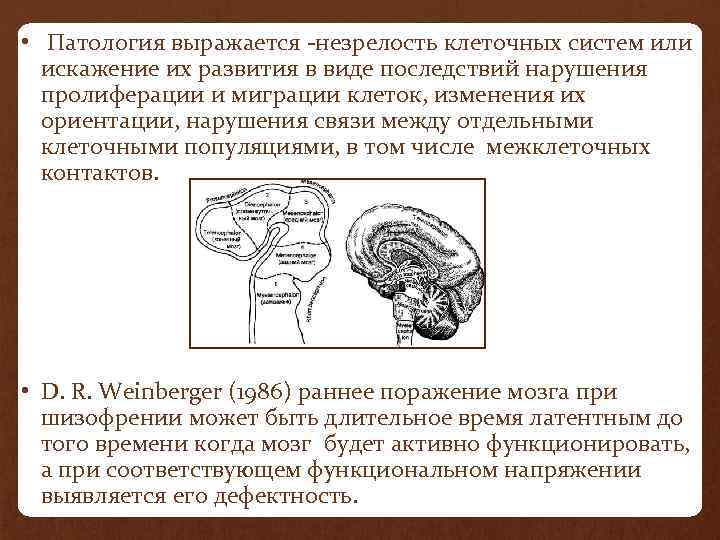
• Патология выражается -незрелость клеточных систем или искажение их развития в виде последствий нарушения пролиферации и миграции клеток, изменения их ориентации, нарушения связи между отдельными клеточными популяциями, в том числе межклеточных контактов. • D. R. Weinberger (1986) раннее поражение мозга при шизофрении может быть длительное время латентным до того времени когда мозг будет активно функционировать, а при соответствующем функциональном напряжении выявляется его дефектность.

генетическая гипотеза • О существования нескольких генов, имеющих отношение к развитию шизофрении. 2 варианта: каждый из генов вносит частичный вклад в развитие заболевания или отдельные гены участвуют в развитии различных клинических вариантов болезни (представлениям о клинической гетерогенности шизофрении и существовании группы заболеваний, объединяемых понятием «шизофрения» . ) • Обнаружены изменения экспрессии генов, повреждающие гомеостаз ЦНС. Найдены изменения в 6, 8 и 13 хромосомах.

лечение

основанные на исследованиях методы профилактики и терапии. Нейроанатомические-ЭСТ, медикаментозная и нейропсихологическая коррекция нейрокогнитивных нарушений, негативных расстройств Нейрохимические-Типичные и атипичные антипсихотики Иммунологические-Иммунофармакологические препараты Психоэндокринные нарушения-Инсулинотерапия (в настоящее время не применяется). Контроль эндокринологического статуса Психологические- Нейропсихологическая и фармакологическая коррекция; тренинг когнитивных функций

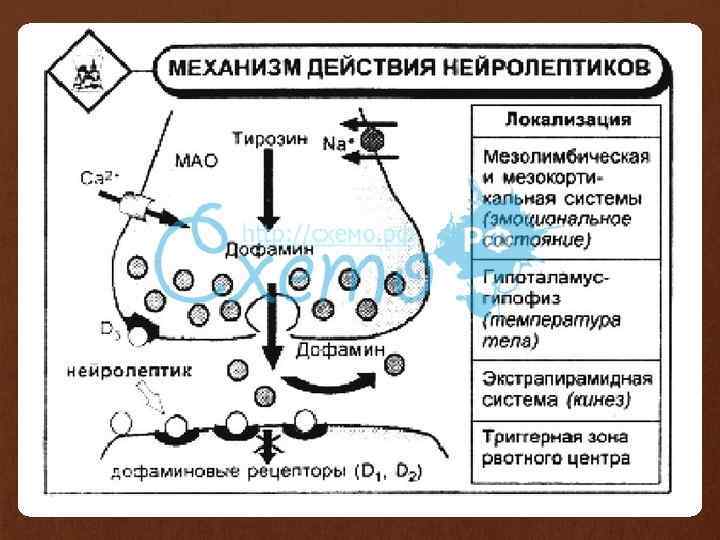
Механизм действия нейролептиков • снижение передачи нервных импульсов где передатчиком является дофамин - блокада дофаминовых D 2 нейронов. • При этом снижение передачи нервных импульсов в дофаминовых системах мезолимбической области мозга является необходимым условием антипсихотического действия, (снятие позитивной симптоматики (бреда, галлюцинаций). • снижение передачи нервных импульсов в ЭПС и в тубероинфундибулярной системе гипоталамус — гипофиз является вредным и нежелательным эффектом, • Блокада дофаминовых рецепторов в мезокортикальном пути антипсихотиками обуславливает развитие негативной симптоматики и нейрокогнитивного дефицита — нарушения мышления, внимания, оперативной памяти,
АНТИПСИХОТИЧЕСКИЕ ПРЕПАРАТЫ При выборе препарата исходят из того, какие он оказывает побочные действия, поддерживающие дозы антипсихотических препаратов должны быть меньше, чем дозы, необходимые для лечения острых состояний. следует избегать полифармации минимальная продолжительность лечения 4— 6 нед, При неэффективном лечении перевод на препарат, относящийся к другому классу,

Этапы медикаментозной терапии • купирующая терапия • Стабилизация • Противорецидивный этап

1. купирующая терапия сразу же после постановки предварительного диагноза и заканчивается установлением клинической ремиссии (редукция тяжести психоза, коррекция нарушений поведения и сопутствующих симптомов) Эффективность фармакотерапии тем выше, чем больше выражены признаки остроты психоза

2. стабилизация Продолжение эффективной антипсихотической терапии вплоть до достижения ремиссии с полной или значительной редукцией продуктивной симптоматики, воздействие на негативную симптоматику и когнитивные нарушения, восстановление, по возможности, прежнего уровня социальной адаптации больного. (6 мес) . Важно раннее выявление возможного рецидива и своевременное усиление антипсихотической терапии

3. Противорецидивный этап сохранение достигнутой редукции позитивной симптоматики, влияние на негативные и когнитивные расстройства, обеспечение противорецидивного эффекта, поддержание высокого уровня социального функционирования пациента после двух и более психотических эпизодов терапия проводится неопределенно долго, но не менее 1 -2 лет

При выраженных психических расстройствах с преобладанием продуктивной психотической симптоматики • (бредовые идеи, галлюцинации, возбуждение) применяются традиционные НЛ- галоперидол, трифтазин, азалептин, аминазин и др. , • НЛ нового поколения – сероквель (кетилепт), солиан, оланзапин, клопиксол-акуфаз, рисперидон (рилептид, рисполепт, риссет, сперидиан, торендо ку-таб), абилифай, инвега, зелдокс и т. д.

кататоническая симптоматика • этаперазин, ма-жептил, френолон, эглонил и др. • При шизофрении и хронических бредовых расстройствах нейролептики пролонгированного действия - модитен-депо, галоперидол-деканоат, клопиксол-депо, рисполепт-конста ( инъекция 1 р • аз в 2 -4 недели).
При преобладании При негативных психических расстройствах - НЛ со стимулирующи м действием и психостимулято ры в малых дозах, а также НЛ выбора (флюанксол, рисполепт и др. ) депрессии, ипохондрии, сенестопатий, навязчивостей традиционные антидепрессанты - амитриптилин, мелипрамин, анафранил, лудиамил, а также антидепрессанты нового поколения – вальдоксан, коаксил, флуоксетин, феварин, сертралин сложных психопатолог ических синдромах При (депрессивнопараноидном, маниакально-бредовом) - комбинацию препаратов, включающую нейролептики, антидепрессант ы, транквилизатор ы и др.
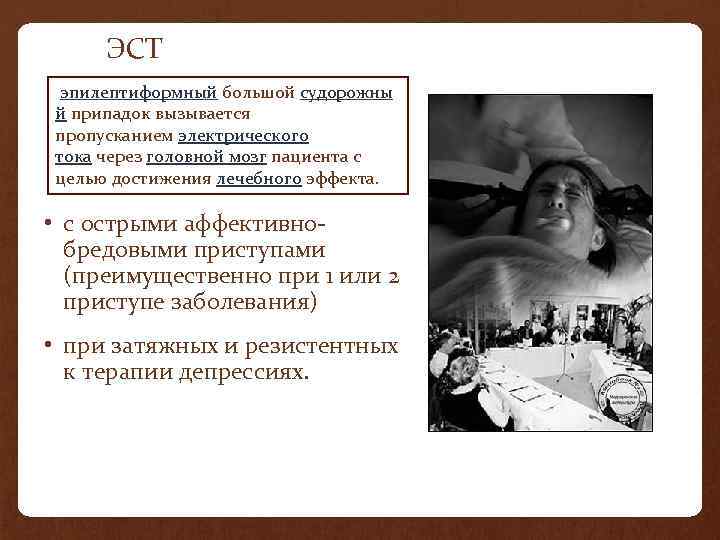
ЭСТ эпилептиформный большой судорожны й припадок вызывается пропусканием электрического тока через головной мозг пациента с целью достижения лечебного эффекта. • с острыми аффективнобредовыми приступами (преимущественно при 1 или 2 приступе заболевания) • при затяжных и резистентных к терапии депрессиях.

Первый эпизод • постепенная титрация дозы антипсихотика, со стремлением использовать минимально возможную эффективную дозировку. • должны получать терапию антипсихотиками в более низких дозировках в сравнении с хроническими больными

Шизофрения с повторными эпизодами В случае достижения терапевтического эффекта приеме АПП без развития выраженных побочных явлений не рекомендуется смена АПП на АВП (уд. С). при неэффективности АПП целесообразен перевод на терапию АВП (Категория доказательности B) При неэффективности второго курса антипсихотического препарата психотическая симптоматика расценивается как терапевтически резистентная

клозапин в качестве препарата первого выбора рекомендуется только в двух случаях: • при терапевтической резистентности (уд. В) • увеличении суицидального риска (уд. В). При преобладании первичной негативной симптоматики убедительные данные имеются в отношении амисульприда и в меньшей степени – ряда других антипсихотиков При большом удельном весе депрессивной симптоматики целесообразен выбор кветиапина и арипипразола

индивидуальные особенности соматического и неврологического состояния пациента. • при повышенной массе тела, диабете 2 типа и метаболическом синдроме не рекомендуется оланзапин и клозапин (категория доказательности В/С 3), • при нейроэндокринных нарушениях, связанных с гиперпролактинемией, - АПП, амисульприд и рисперидон (категория доказательности С 3), • при нарушениях сердечного ритма – сертиндол, зипразидон и тиоридазин (категория доказательности С 3), • при судорожном синдроме или снижении порога судорожной готовности – клозапин

Длительность терапии • Первый эпизод - непрерывная антипсихотическая терапия в течениеодного года (уд. С). • У пациентов с несколькими эпизодами поддерживающей терапии на протяжении 2 -5 лет (при сохраняющейся симптоматике и частых рецидивах – пожизненная терапия) (уд. С)

Исторически лечение • В 1935— 1955 гг. для лечения шизофрении находила применение психохирургия, в частности, фронтальная лоботомия. • инсулиновую и барбитуратовую кому.
ИКТ • Из-за распространения нейролептиков в настоящее время в России сократилось использование ИКТ. • Показание: шизофрения, особенно с выраженным галлюцинаторным и/или бредовым синдромом, кататонией, гебефренией.

Лейкотомия • исключение влияния лобных долей мозга на остальные структуры центральной нервной системы. • Эгаш Мониш был удостоен Нобелевской премии по физиологии и медицине в 1949 г. «за открытие терапевтического воздействия лейкотомии при некоторых психических заболеваниях» • В начале 1950 -х годов в США проводилось около 5 тысяч лоботомий в год • В СССР лоботомия была официально запрещена в 1950 году
ШИЗОФР.pptx