заб_сосудов.ppt
- Количество слайдов: 61
«Сестринское дело в хирургии» ХИРУРГИЯ Заболевания сосудов Информационный модуль © Казанский медицинский колледж, 2012 г. Составитель Буреева В. И. , преподаватель КМК. 1 Выход

Содержание 1. 2. 3. 4. Введение. Рекомендации по работе с ЭУМ-И-типа. Требования образовательного стандарта последипломной подготовки. Учебная информация: Краткая характеристика специальных методов и проб исследования сосудов конечностей. Факторы, вызывающие нарушение крово- и лимфообращения. Варикозная болезнь: определение, причины, клинические симптомы, осложнения. Виды хирургического лечения. Особенности подготовки пациентов к операции и послеоперационного ухода. Роль медицинской сестры в профилактике варикозной болезни. Тромбофлебит: определение, причины, клинические симптомы, виды хирургического лечения. Особенности послеоперационного ухода. Виды артериальной недостаточности. Острая артериальная недостаточность: причины, ведущие симптомы по стадиям, алгоритм оказания доврачебной помощи, виды хирургического лечения, особенности послеоперационного ухода. Хроническая артериальная недостаточность: причины, ведущие симптомы, сравнительная характеристика облитерирующего атеросклероза и эндартериита, виды хирургического лечения, особенности послеоперационного ухода. Роль медицинской сестры в профилактике этих заболеваний. Ведущие проблемы пациентов с заболеваниями периферических сосудов конечностей: боль в ногах, отеки, судороги икроножных мышц, изменение цвета кожи, отсутствие пульса на артериях конечностей, дефицит самоухода, риск инвалидизации, дефект кожи (трещины, язвы) и др. Планирование сестринского ухода и его реализация с использованием моделей сестринского дела. 5. Термины и определения. 6. Литература. 2 7. Задания в тестовой форме. Возврат Содержание Выход

Введение Электронный дидактический материал на тему «Заболевания сосудов» составлен в соответствии с образовательным стандартом последипломной подготовки, предназначен для проведения теоретического занятия и самостоятельной работы слушателей отделения дополнительного профессионального образования СМОУ РТ и РФ. Возврат Содержание 3 Выход

Рекомендации по работе с ЭУМ-И типа Возможно изучение учебного материала последовательно. Последовательное продвижение по слайдам осуществляется нажатием на клавишу Enter, ►, ▼ или щелчком мыши. Возможно использование управляющих кнопок для навигации по контенту. Рекомендации: • ознакомиться с требованиями образовательного стандарта последипломной подготовки по данной теме; • изучить информационный материал, термины и определения. Возврат Содержание 4 Выход

Требования образовательного стандарта последипломной подготовки Слушатель должен знать: • факторы риска, клинические проявления, осложнения, профилактику хирургических заболеваний и травм; • формы работы и обязанности медицинских сестер при выполнении лечебнодиагностических мероприятий при оказании хирургической помощи. Слушатель должен овладеть: • диагностическими, лечебными, реанимационными, реабилитационными, профилактическими, лечебно-оздоровительными, санитарно-гигиеническими, санитарно-просветительными мероприятиями; • этапами сестринского процесса при уходе за пациентами и ведением документации; • умением оценивать состояние и выделять ведущие синдромы и симптомы у пациентов в тяжелом и терминальном состоянии, оказывать экстренную помощь; • умением подготовки пациентов к диагностическим процедурам и операциям; • навыками послеоперационного ухода; • способами инфекционной безопасности пациента и медицинского персонала; • современными сестринскими технологиями для профилактики внутрибольничной инфекции; • способами работы с пациентами, родственниками по вопросам профилактики хирургических заболеваний, травм и послеоперационных осложнений; • умением взаимодействия с членами мультидисциплинарной команды, поддерживания психологического климата на отделении, соблюдения принципов этики. 5 Возврат Содержание Выход
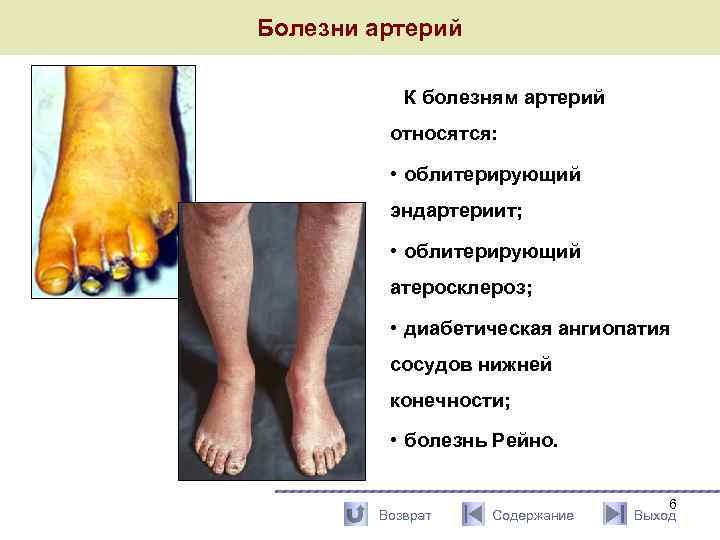
Болезни артерий К болезням артерий относятся: • облитерирующий эндартериит; • облитерирующий атеросклероз; • диабетическая ангиопатия сосудов нижней конечности; • болезнь Рейно. Возврат Содержание 6 Выход
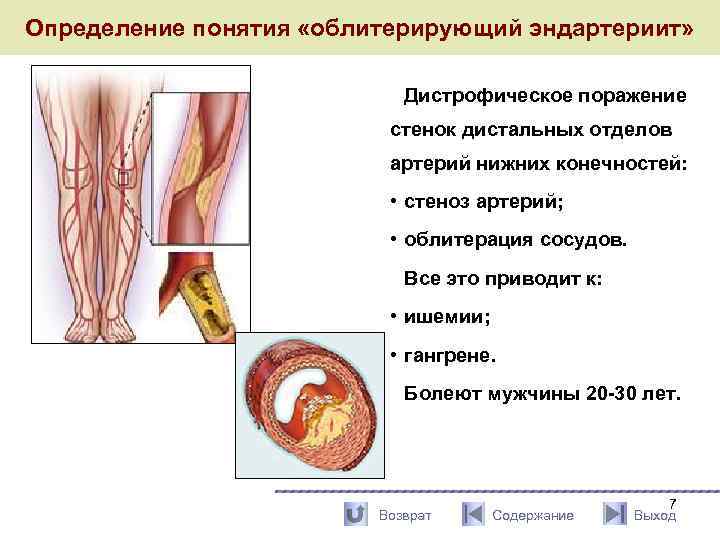
Определение понятия «облитерирующий эндартериит» Дистрофическое поражение стенок дистальных отделов артерий нижних конечностей: • стеноз артерий; • облитерация сосудов. Все это приводит к: • ишемии; • гангрене. Болеют мужчины 20 -30 лет. Возврат Содержание 7 Выход
Этиология облитерирующего эндартериита Причиной является стойкий спазм сосудов. Факторы, способствующие развитию стойкого спазма сосудов: • длительное переохлаждение; • отморожения; • травмы нижних конечностей; • курение; • психические травмы; • инфекции. Облитерирующий атеросклероз сосудов крупного калибра – аорта, подвздошные, бедренные артерии – развивается на фоне общего атеросклероза. Страдают чаще мужчины старше 40 лет. Возврат Содержание 8 Выход

Факторы риска развития атеросклероза артерий нижних конечностей • Артериальная гипертония. • Гиперхолестеринемия. • Курение. В меньшей степени: • ожирение; • сахарный диабет; • сидячий образ жизни; • наследственность. Сужение просвета сосуда, закрытие его склеротической бляшкой ведет к: • ишемии тканей ниже сужения; • гангрене. Возврат Содержание 9 Выход

Клиника облитерирующих заболеваний артерий • Зябкость нижних конечностей. • Покалывание или жжение в кончиках пальцев. • Повышенная чувствительность к холоду. • Онемение в стопах. Возврат Содержание 10 Выход
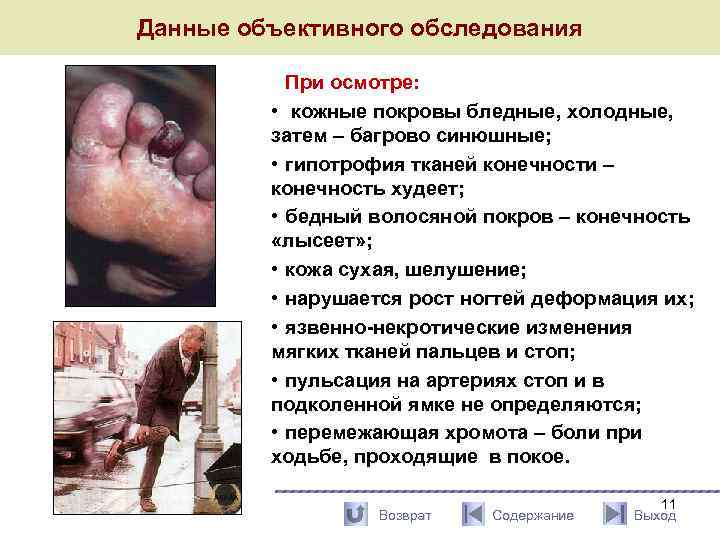
Данные объективного обследования При осмотре: • кожные покровы бледные, холодные, затем – багрово синюшные; • гипотрофия тканей конечности – конечность худеет; • бедный волосяной покров – конечность «лысеет» ; • кожа сухая, шелушение; • нарушается рост ногтей деформация их; • язвенно-некротические изменения мягких тканей пальцев и стоп; • пульсация на артериях стоп и в подколенной ямке не определяются; • перемежающая хромота – боли при ходьбе, проходящие в покое. Возврат Содержание 11 Выход

Стадии нарушения кровообращения в конечностях по признаку «перемежающей хромоты» I стадия - функциональной компенсации, пациент может пройти без боли до 1 км, потом появляется боль, пациент вынужден остановиться. Пульс на артериях стоп ослаблен или не определяется. II стадия – субкомпенсации, подразделяется на стадии 2 а и 2 б. Перемежающая хромота возникает при прохождении 200 м – 2 а стадия, менее 200 м – 2 б стадия. Нарастают трофические изменения. Пульсация на артериях стоп не определяется. Деление II стадии на 2 а и 2 б имеет значение: 1) для назначения лечения: • 2 а – лечение консервативное; • 2 б – лечение оперативное. 2) для экспертизы трудоспособности – 2 б стадия дает право на инвалидность и транспорт. Возврат Содержание 12 Выход

Стадии нарушения кровообращения в конечностях по признаку «перемежающей хромоты» III стадия – декомпенсации. Пациент проходит без боли 25 -30 м, появляются боли в покое, трещины, трофические язвы. Чтоб уменьшить боль, пациент вынужден спать сидя, опустив ноги. IV стадия – деструктивных изменений. Боли становятся невыносимыми. Появляются трофические язвы и гангрена пальцев и стоп. Может отсутствовать пульсация на подколенной ямке и бедренной артерии. Возврат Содержание 13 Выход
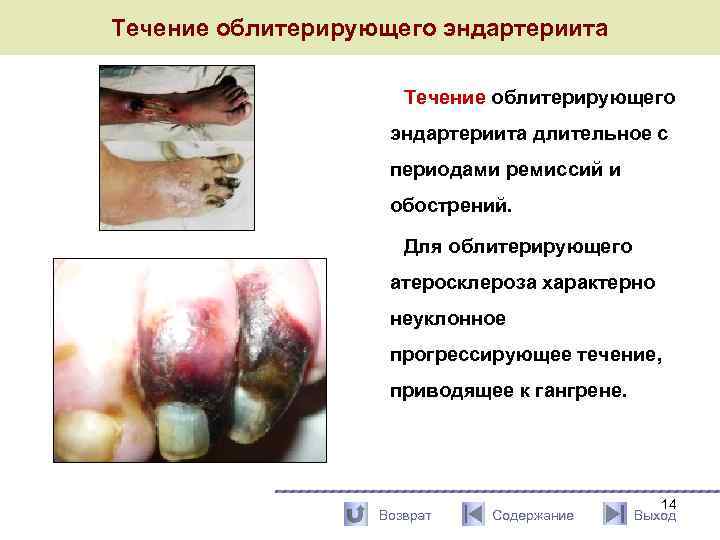
Течение облитерирующего эндартериита длительное с периодами ремиссий и обострений. Для облитерирующего атеросклероза характерно неуклонное прогрессирующее течение, приводящее к гангрене. Возврат Содержание 14 Выход

Диагностика Функциональные пробы • Проба Опеля – при поднятии выпрямленной ноги вверх – пациент в горизонтальном положении – через 20 -30 минут, в поздних стадиях через 5 -6 минут, стопы бледнеют, при опускании конечности становятся синюшными. • Проба Панченко – в положении сидя, больная нога на здоровой ноге, пациент испытывает: § боли в икроножных мышцах; § онемение в стопах; § ощущение ползания мурашек в кончиках пальцев пораженной конечности. Возврат Содержание 15 Выход

Диагностика • Симптом прижатия пальца - при сдавлении концевой фаланги I пальца стопы в переднезаднем, направлении - на ноготь, в течении 5 -10 минут, у здоровых людей образовавшееся побледнение кожи немедленно сменяется нормальной окраской. При нарушении кровообращения в конечности нормальная окраска кожи появляется с задержкой. • Ультразвуковая доплер-сфигмоманометрия. • Ультразвуковое ангиосканирование. • Контрастная артериография. Возврат Содержание 16 Выход

Лечение • Консервативное в I и 2 а стадиях. • Оперативное – конструктивные операции на сосудах – шунтирование, протезирование при 2 б и III стадиях. • Оперативное – ампутация конечности при IV стадии - гангрене. Консервативное лечение 1. Предотвращение переохлаждения. 2. Отказ от курения, алкоголя. 3. Устранение спазмов сосудов - назначение спазмолитиков: папаверина, но–шпы. 4. Снятие болей – анальгетики, блокады паравертебральных симпатических ганглиев. Возврат Содержание 17 Выход

Лечение 5. Улучшение метаболических процессов в тканях: витамины группы В, препараты никотиновой кислоты, солкосерил, актовегин. 6. Нормализация процессов свертывания крови – антикоагулянты – гепарин. 7. Улучшение реологических свойств крови: трентал, ацетилсалициловая кислота, тиклопедин, реополиглюкин. 8. Десенсибилизирующие, седативные, противовоспалительные препараты. 9. Физиотерапия. 10. УВЧ. 11. Электрофорез. 12. Сероводородные ванны. 13. Гипербарическая оксигенация. 14. Антисклеротические средства: симвастатин, ловастатин. 15. Ангиопротекторы: перикарбат. 16. Дозированная ходьба – терренкур – для образования коллатералей – новых обходных артерий. Возврат Содержание 18 Выход
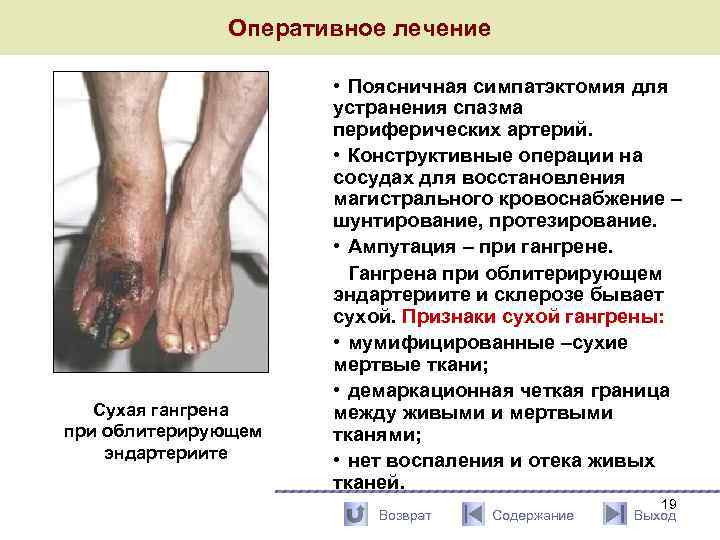
Оперативное лечение Сухая гангрена при облитерирующем эндартериите • Поясничная симпатэктомия для устранения спазма периферических артерий. • Конструктивные операции на сосудах для восстановления магистрального кровоснабжение – шунтирование, протезирование. • Ампутация – при гангрене. Гангрена при облитерирующем эндартериите и склерозе бывает сухой. Признаки сухой гангрены: • мумифицированные –сухие мертвые ткани; • демаркационная четкая граница между живыми и мертвыми тканями; • нет воспаления и отека живых тканей. Возврат Содержание 19 Выход
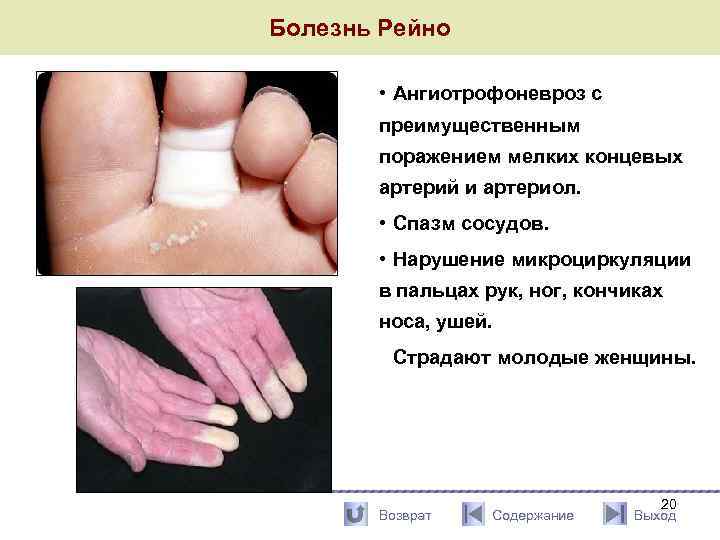
Болезнь Рейно • Ангиотрофоневроз с преимущественным поражением мелких концевых артерий и артериол. • Спазм сосудов. • Нарушение микроциркуляции в пальцах рук, ног, кончиках носа, ушей. Страдают молодые женщины. Возврат Содержание 20 Выход
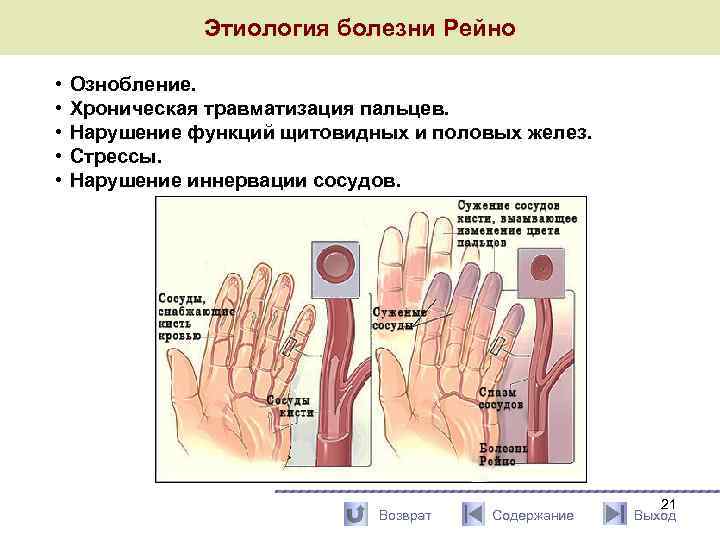
Этиология болезни Рейно • • • Ознобление. Хроническая травматизация пальцев. Нарушение функций щитовидных и половых желез. Стрессы. Нарушение иннервации сосудов. Возврат Содержание 21 Выход
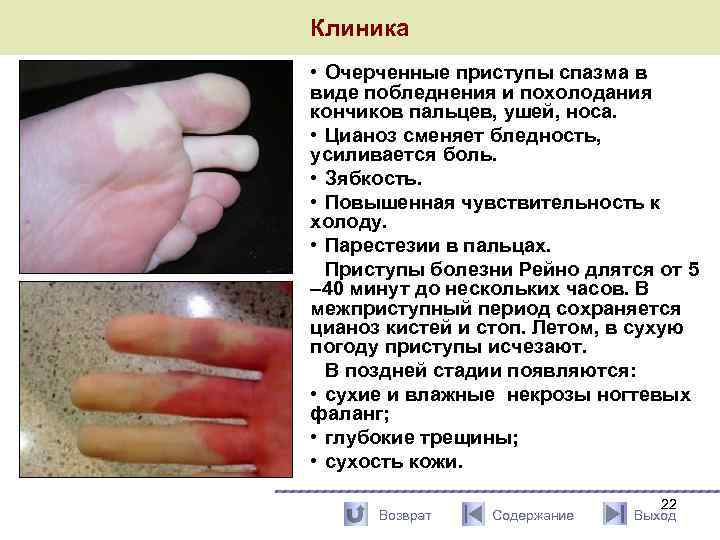
Клиника • Очерченные приступы спазма в виде побледнения и похолодания кончиков пальцев, ушей, носа. • Цианоз сменяет бледность, усиливается боль. • Зябкость. • Повышенная чувствительность к холоду. • Парестезии в пальцах. Приступы болезни Рейно длятся от 5 – 40 минут до нескольких часов. В межприступный период сохраняется цианоз кистей и стоп. Летом, в сухую погоду приступы исчезают. В поздней стадии появляются: • сухие и влажные некрозы ногтевых фаланг; • глубокие трещины; • сухость кожи. Возврат Содержание 22 Выход
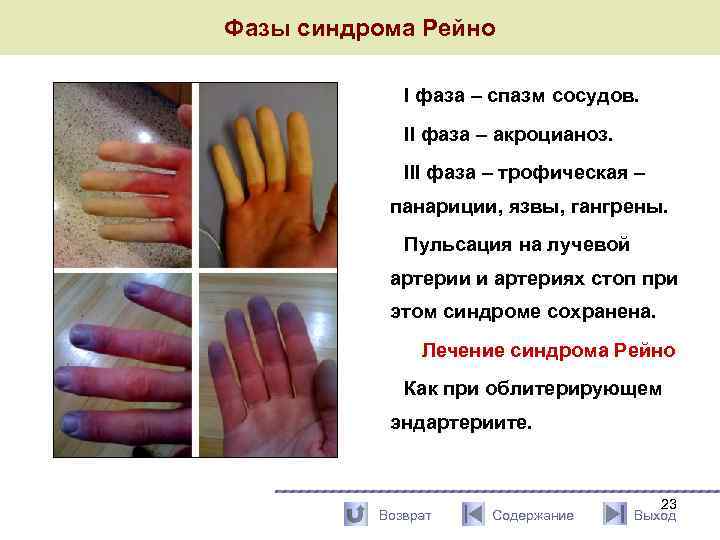
Фазы синдрома Рейно I фаза – спазм сосудов. II фаза – акроцианоз. III фаза – трофическая – панариции, язвы, гангрены. Пульсация на лучевой артерии и артериях стоп при этом синдроме сохранена. Лечение синдрома Рейно Как при облитерирующем эндартериите. Возврат Содержание 23 Выход
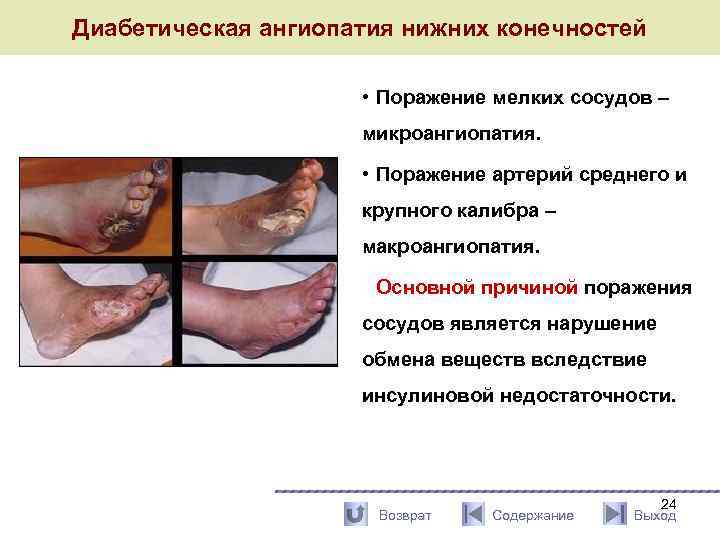
Диабетическая ангиопатия нижних конечностей • Поражение мелких сосудов – микроангиопатия. • Поражение артерий среднего и крупного калибра – макроангиопатия. Основной причиной поражения сосудов является нарушение обмена веществ вследствие инсулиновой недостаточности. Возврат Содержание 24 Выход
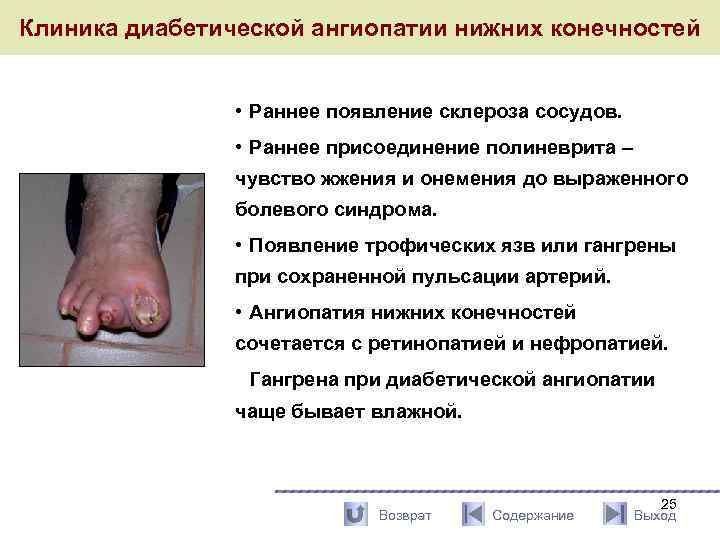
Клиника диабетической ангиопатии нижних конечностей • Раннее появление склероза сосудов. • Раннее присоединение полиневрита – чувство жжения и онемения до выраженного болевого синдрома. • Появление трофических язв или гангрены при сохраненной пульсации артерий. • Ангиопатия нижних конечностей сочетается с ретинопатией и нефропатией. Гангрена при диабетической ангиопатии чаще бывает влажной. Возврат Содержание 25 Выход

Диагностика и лечение диабетической ангиопатии Диагностика Как при облитерирующих заболеваниях. Лечение • Компенсация сахарного диабета. • Специальная диета. • Консервативное - как при облитерирующих заболеваниях. • Оперативное – ампутация: § при склерозе - на уровне средней трети бедра; § при эндартериите, диабетической ангиопатии – на уровне стопы или голени. Возврат Содержание 26 Выход
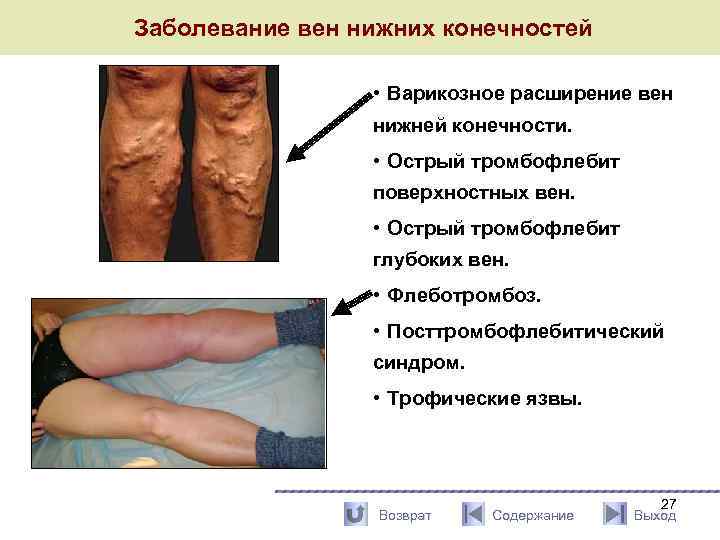
Заболевание вен нижних конечностей • Варикозное расширение вен нижней конечности. • Острый тромбофлебит поверхностных вен. • Острый тромбофлебит глубоких вен. • Флеботромбоз. • Посттромбофлебитический синдром. • Трофические язвы. Возврат Содержание 27 Выход
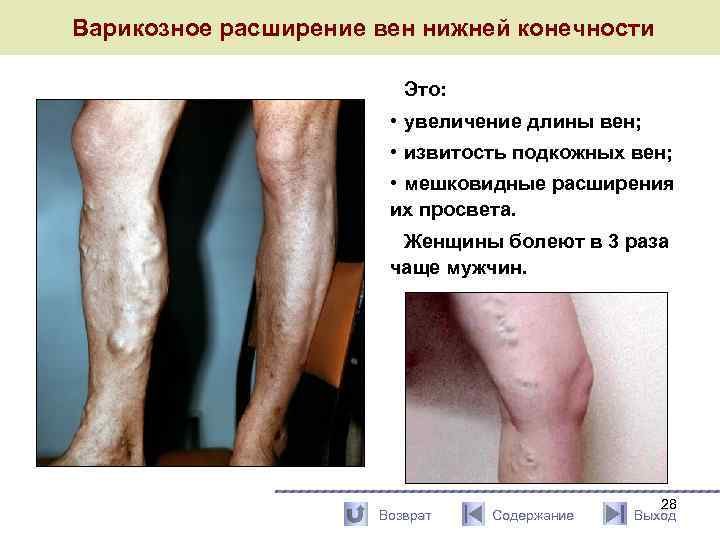
Варикозное расширение вен нижней конечности Это: • увеличение длины вен; • извитость подкожных вен; • мешковидные расширения их просвета. Женщины болеют в 3 раза чаще мужчин. Возврат Содержание 28 Выход
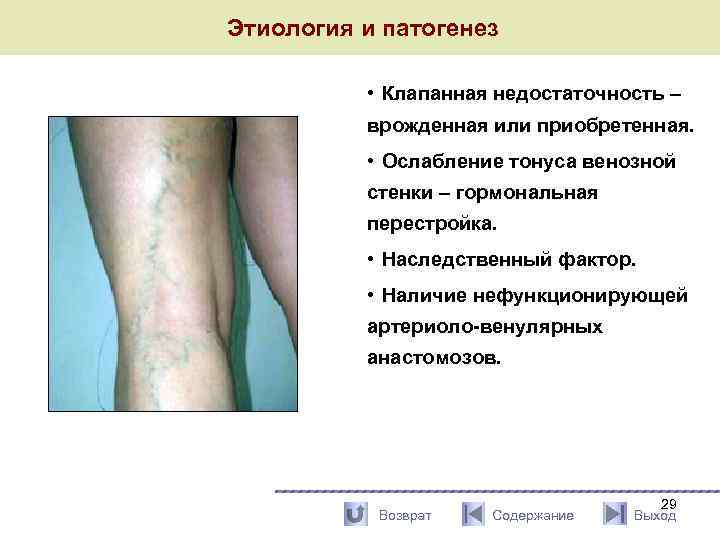
Этиология и патогенез • Клапанная недостаточность – врожденная или приобретенная. • Ослабление тонуса венозной стенки – гормональная перестройка. • Наследственный фактор. • Наличие нефункционирующей артериоло-венулярных анастомозов. Возврат Содержание 29 Выход
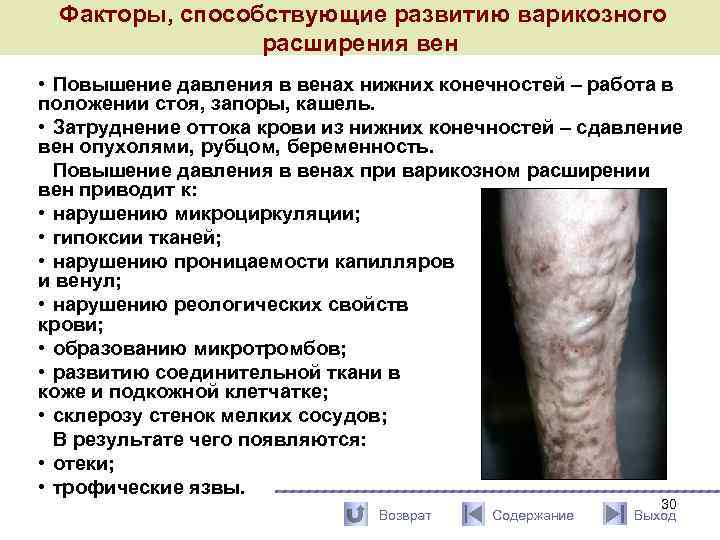
Факторы, способствующие развитию варикозного расширения вен • Повышение давления в венах нижних конечностей – работа в положении стоя, запоры, кашель. • Затруднение оттока крови из нижних конечностей – сдавление вен опухолями, рубцом, беременность. Повышение давления в венах при варикозном расширении вен приводит к: • нарушению микроциркуляции; • гипоксии тканей; • нарушению проницаемости капилляров и венул; • нарушению реологических свойств крови; • образованию микротромбов; • развитию соединительной ткани в коже и подкожной клетчатке; • склерозу стенок мелких сосудов; В результате чего появляются: • отеки; • трофические язвы. Возврат Содержание 30 Выход

Клиника варикозного расширения вен Жалобы - на наличие расширенных вен, которые выявляются в вертикальном положении больного. При пальпации: • вены упруго эластической консистенции; • температура кожи над варикозными узлами выше, чем на остальных участках. По мере прогрессирования заболевания присоединяются жалобы на: • быструю утомляемость; • чувство тяжести и распирания в ногах; • судороги в икроножных мышцах; • парестезии; • отеки голеней и стоп, которые появляются к вечеру и за ночь отдыха исчезают; • пигментация кожи над лодыжкой – темно-коричневого цвета. • кожа теряет свою эластичность, становится сухой, легкоранимой, блестящей, плотноспаянной со склерозированной подкожной клетчаткой. Возврат Содержание 31 Выход
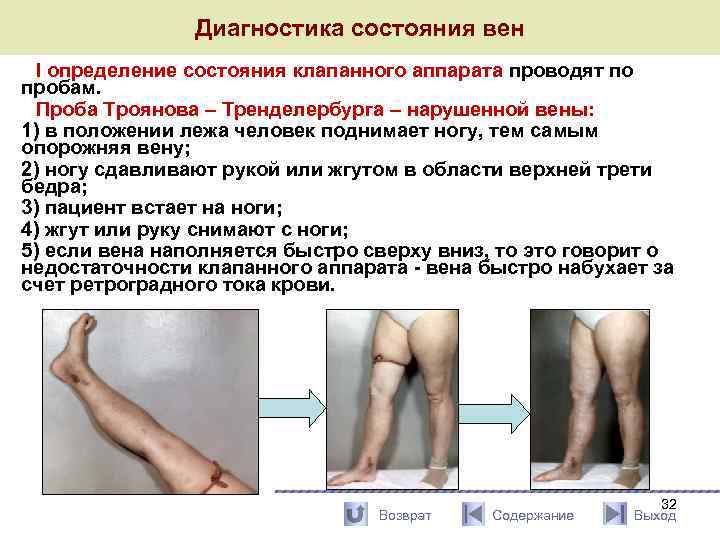
Диагностика состояния вен I определение состояния клапанного аппарата проводят по пробам. Проба Троянова – Тренделербурга – нарушенной вены: 1) в положении лежа человек поднимает ногу, тем самым опорожняя вену; 2) ногу сдавливают рукой или жгутом в области верхней трети бедра; 3) пациент встает на ноги; 4) жгут или руку снимают с ноги; 5) если вена наполняется быстро сверху вниз, то это говорит о недостаточности клапанного аппарата - вена быстро набухает за счет ретроградного тока крови. Возврат Содержание 32 Выход
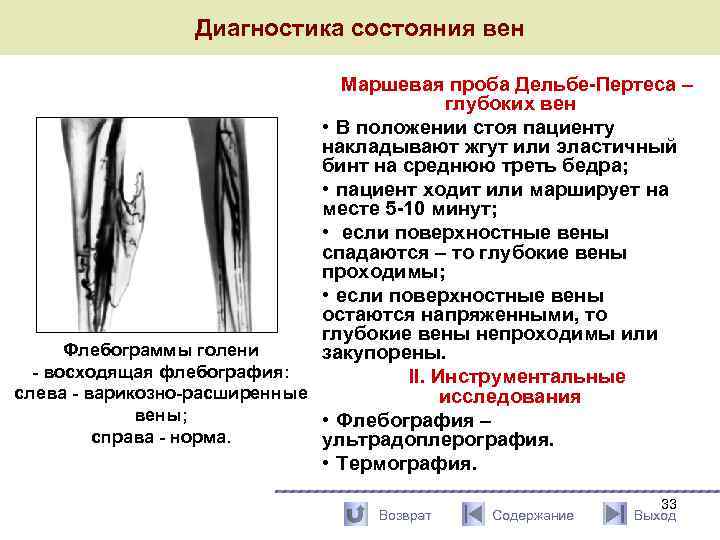
Диагностика состояния вен Маршевая проба Дельбе-Пертеса – глубоких вен • В положении стоя пациенту накладывают жгут или эластичный бинт на среднюю треть бедра; • пациент ходит или марширует на месте 5 -10 минут; • если поверхностные вены спадаются – то глубокие вены проходимы; • если поверхностные вены остаются напряженными, то глубокие вены непроходимы или Флебограммы голени закупорены. - восходящая флебография: II. Инструментальные слева - варикозно-расширенные исследования вены; • Флебография – справа - норма. ультрадоплерография. • Термография. Возврат Содержание 33 Выход
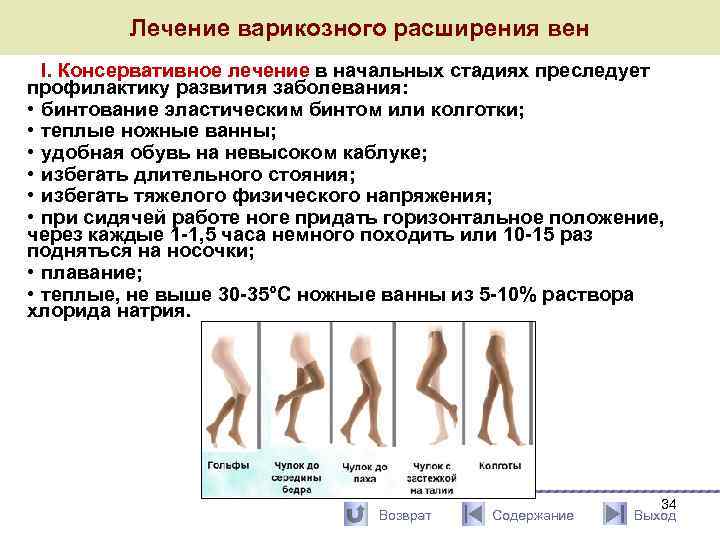
Лечение варикозного расширения вен I. Консервативное лечение в начальных стадиях преследует профилактику развития заболевания: • бинтование эластическим бинтом или колготки; • теплые ножные ванны; • удобная обувь на невысоком каблуке; • избегать длительного стояния; • избегать тяжелого физического напряжения; • при сидячей работе ноге придать горизонтальное положение, через каждые 1 -1, 5 часа немного походить или 10 -15 раз подняться на носочки; • плавание; • теплые, не выше 30 -35°С ножные ванны из 5 -10% раствора хлорида натрия. Возврат Содержание 34 Выход
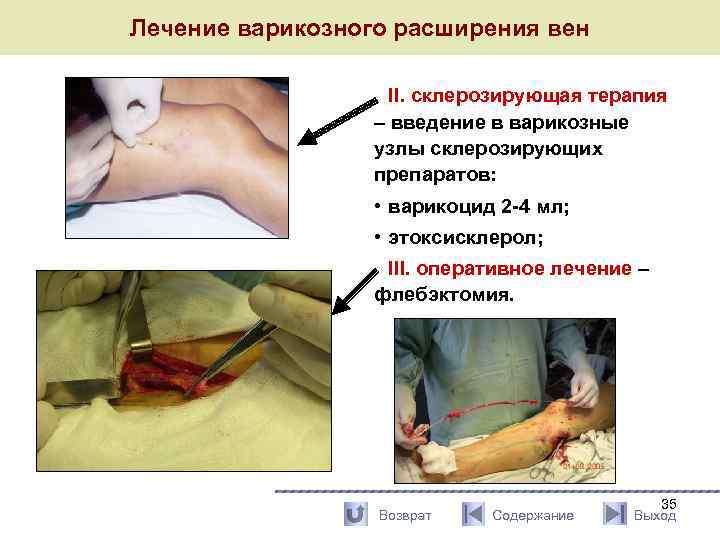
Лечение варикозного расширения вен II. склерозирующая терапия – введение в варикозные узлы склерозирующих препаратов: • варикоцид 2 -4 мл; • этоксисклерол; III. оперативное лечение – флебэктомия. Возврат Содержание 35 Выход
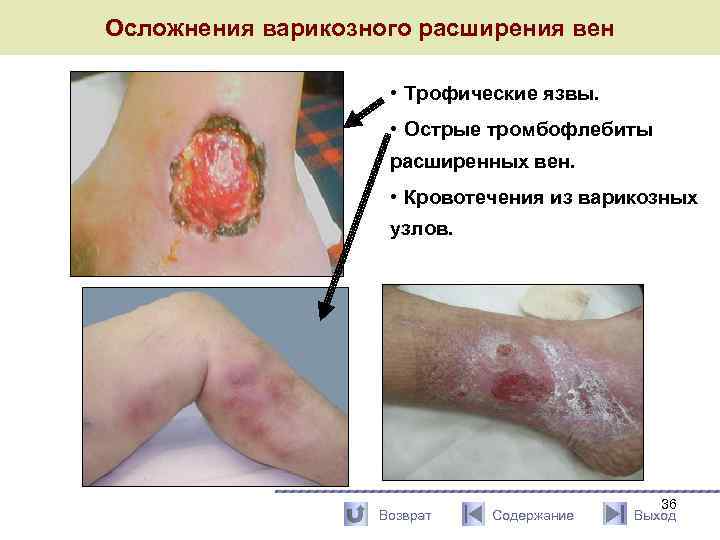
Осложнения варикозного расширения вен • Трофические язвы. • Острые тромбофлебиты расширенных вен. • Кровотечения из варикозных узлов. Возврат Содержание 36 Выход
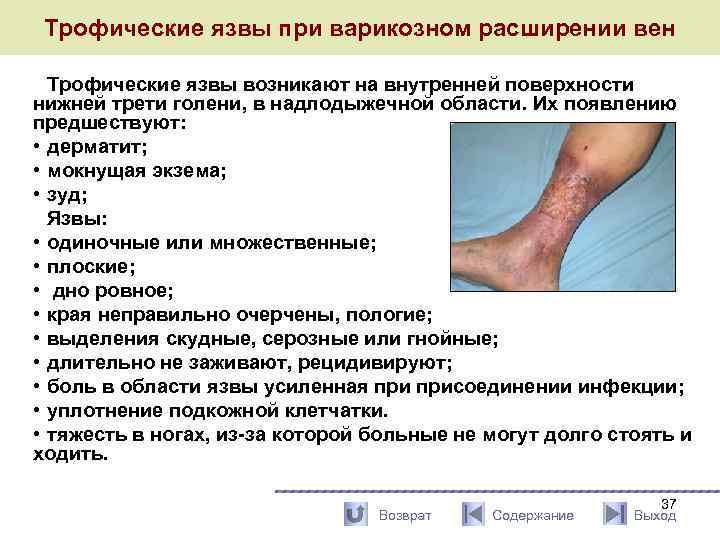
Трофические язвы при варикозном расширении вен Трофические язвы возникают на внутренней поверхности нижней трети голени, в надлодыжечной области. Их появлению предшествуют: • дерматит; • мокнущая экзема; • зуд; Язвы: • одиночные или множественные; • плоские; • дно ровное; • края неправильно очерчены, пологие; • выделения скудные, серозные или гнойные; • длительно не заживают, рецидивируют; • боль в области язвы усиленная присоединении инфекции; • уплотнение подкожной клетчатки. • тяжесть в ногах, из-за которой больные не могут долго стоять и ходить. Возврат Содержание 37 Выход
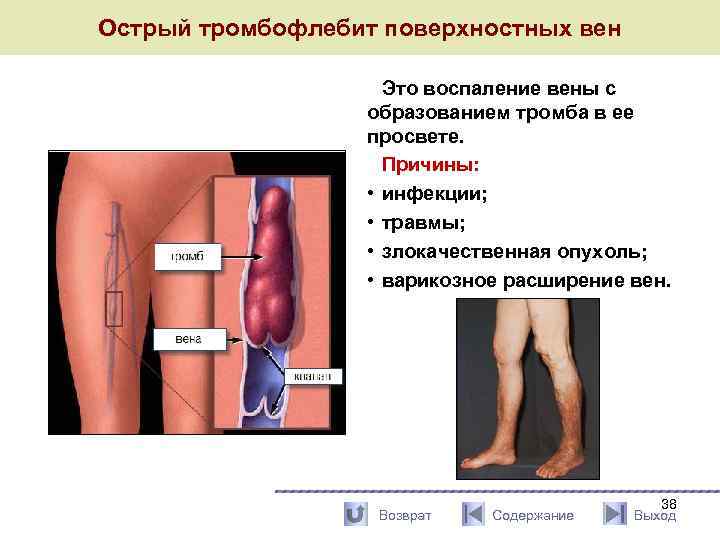
Острый тромбофлебит поверхностных вен Это воспаление вены с образованием тромба в ее просвете. Причины: • инфекции; • травмы; • злокачественная опухоль; • варикозное расширение вен. Возврат Содержание 38 Выход
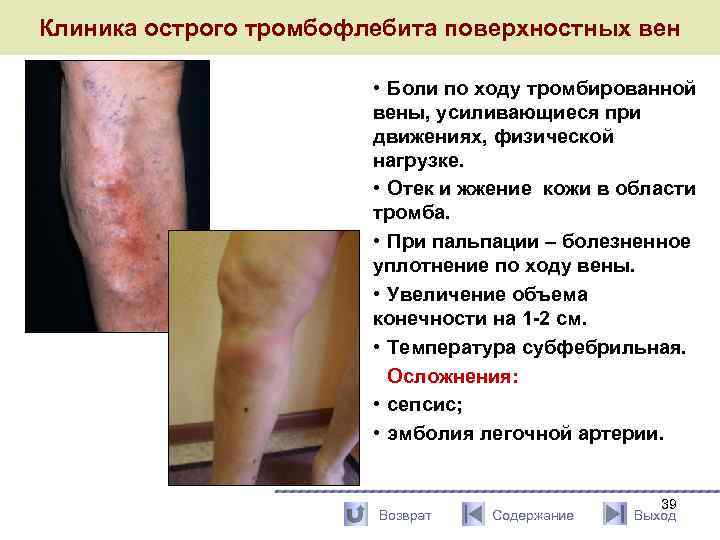
Клиника острого тромбофлебита поверхностных вен • Боли по ходу тромбированной вены, усиливающиеся при движениях, физической нагрузке. • Отек и жжение кожи в области тромба. • При пальпации – болезненное уплотнение по ходу вены. • Увеличение объема конечности на 1 -2 см. • Температура субфебрильная. Осложнения: • сепсис; • эмболия легочной артерии. Возврат Содержание 39 Выход

Лечение острого тромбофлебита поверхностных вен Зависит от локализации заболевания: • тромбофлебит вен голени – можно лечить амбулаторно; • при угрозе восходящего тромбоза бедренной вены – срочное оперативное вмешательство. Назначаются: • антикоагулянты; • средства, улучшающие реологические свойства крови и микроциркуляцию: ацетилсалициловая кислота, детралекс, трентал, троксевазин, венорутон, гинкорфорт; • нестероидные противоспалительные препараты – реопирин, ибупрофен; • десенсибилизирующие препараты – диазолин, тавегил, димедрол; • местно – гепариновая мазь. Возврат Содержание 40 Выход

Разрыв варикозно расширенной вены Может происходить от самых ничтожных повреждений истонченной и спаянной с веной кожи. Кровь изливается струей из лопнувшего узла. Кровопотеря может быть значительной. Доврачебная помощь при разрыве варикозно расширенной вены • Давящая повязка. • Госпитализация. • Окончательная остановка кровотечения - прошивание и перевязка вены. Возврат Содержание 41 Выход
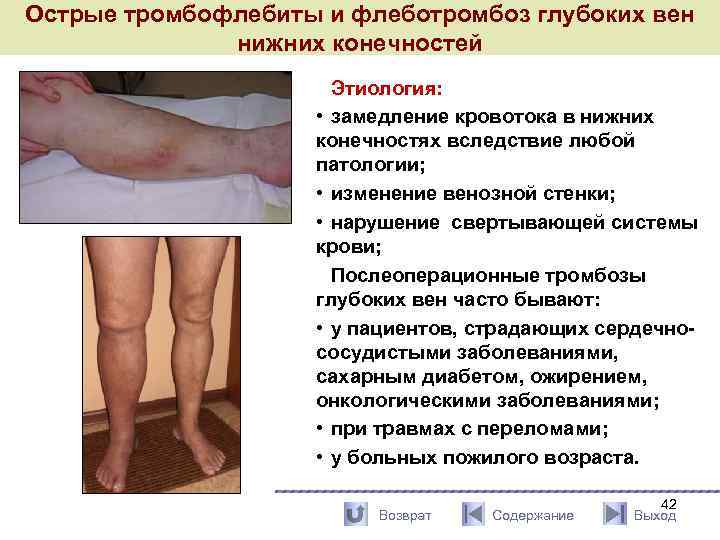
Острые тромбофлебиты и флеботромбоз глубоких вен нижних конечностей Этиология: • замедление кровотока в нижних конечностях вследствие любой патологии; • изменение венозной стенки; • нарушение свертывающей системы крови; Послеоперационные тромбозы глубоких вен часто бывают: • у пациентов, страдающих сердечнососудистыми заболеваниями, сахарным диабетом, ожирением, онкологическими заболеваниями; • при травмах с переломами; • у больных пожилого возраста. Возврат Содержание 42 Выход
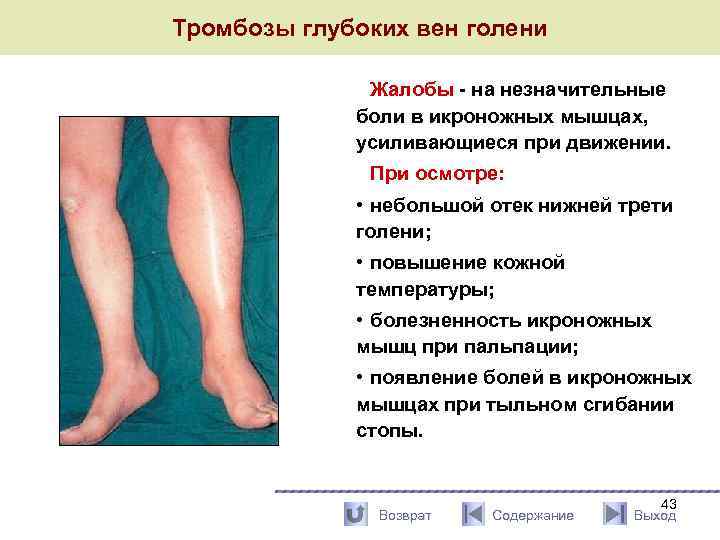
Тромбозы глубоких вен голени Жалобы - на незначительные боли в икроножных мышцах, усиливающиеся при движении. При осмотре: • небольшой отек нижней трети голени; • повышение кожной температуры; • болезненность икроножных мышц при пальпации; • появление болей в икроножных мышцах при тыльном сгибании стопы. Возврат Содержание 43 Выход
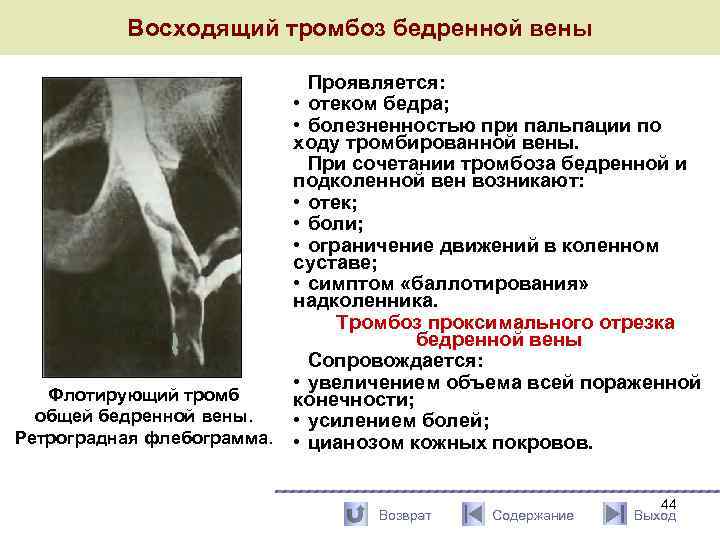
Восходящий тромбоз бедренной вены Флотирующий тромб общей бедренной вены. Ретроградная флебограмма. Проявляется: • отеком бедра; • болезненностью при пальпации по ходу тромбированной вены. При сочетании тромбоза бедренной и подколенной вен возникают: • отек; • боли; • ограничение движений в коленном суставе; • симптом «баллотирования» надколенника. Тромбоз проксимального отрезка бедренной вены Сопровождается: • увеличением объема всей пораженной конечности; • усилением болей; • цианозом кожных покровов. Возврат Содержание 44 Выход

Посттромбофлебитический синдром Симптомокомплекс, развивающийся вследствие перенесенного тромбоза глубоких вен. Патогенез • Реканализация или облитерация тромбированных глубоких вен. • Склерозирование стенок вен. • Разрушение клапанов. • Развитие сдавливающего фактора вокруг вен. • Нарушение гемодинамики в конечности – кровь по венам идет не только вверх, но и в подкожные вены вниз (через расширенные коллатерали). • Нарушение микроциркуляции. • Появление трофических язв. Возврат Содержание 45 Выход

Клиника посттромбофлебитического синдрома • Чувство тяжести и боли в пораженной конечности, усиливающиеся при длительном пребывании на ногах. • Боли тянущие, изредка интенсивны, успокаиваются в горизонтальном положении с приподнятой ногой. • Судороги икроножных мышц во время длительного стояния и в ночное время. • Боли при пальпации икроножных мышц – при отсутствии самостоятельных болей, при надавливании на внутренний край подошвы. • Отеки, которые не исчезают после длительного нахождения в горизонтальном положении. • Индурация тканей в нижней трети голени – фиброз. • Гиперпигментация – темно-коричневая окраска. • Трофические язвы. Возврат Содержание 46 Выход
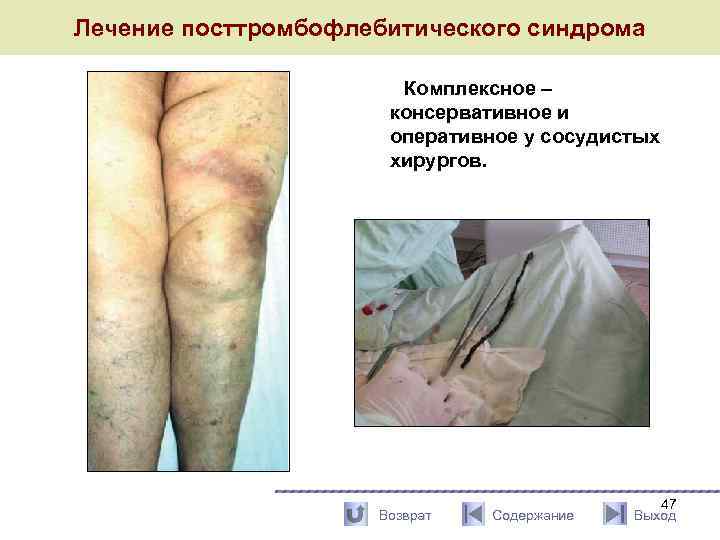
Лечение посттромбофлебитического синдрома Комплексное – консервативное и оперативное у сосудистых хирургов. Возврат Содержание 47 Выход
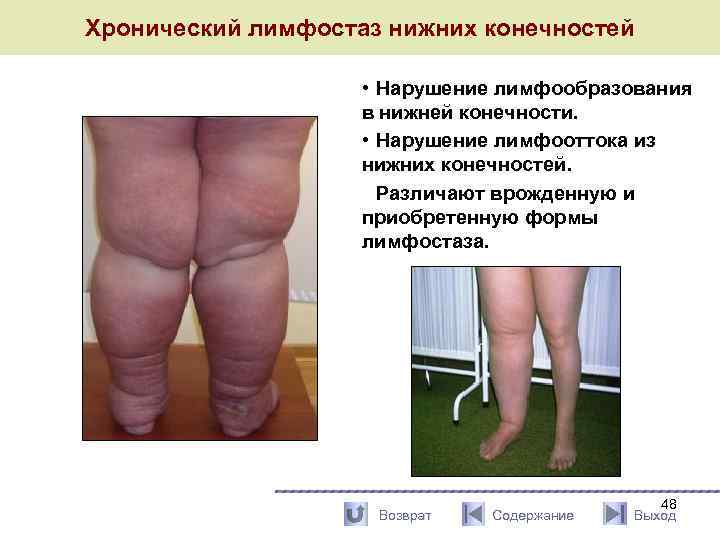
Хронический лимфостаз нижних конечностей • Нарушение лимфообразования в нижней конечности. • Нарушение лимфооттока из нижних конечностей. Различают врожденную и приобретенную формы лимфостаза. Возврат Содержание 48 Выход

Приобретенный лимфостаз Встречается чаще. Факторы, способствующие развитию лимфостаза: • послеоперационные рубцы; • опухоли мягких тканей; • специфические процессы в лимфоузлах; • изменения в зоне лимфатических узлов после их удаления, лучевой терапии, травматических повреждений; • воспалительные процессы в: § коже – рожистое воспаление; § подкожной клетчатке; § лимфатических сосудах – лимфангоит; § лимфатических узлах – лимфаденит. Возврат Содержание 49 Выход
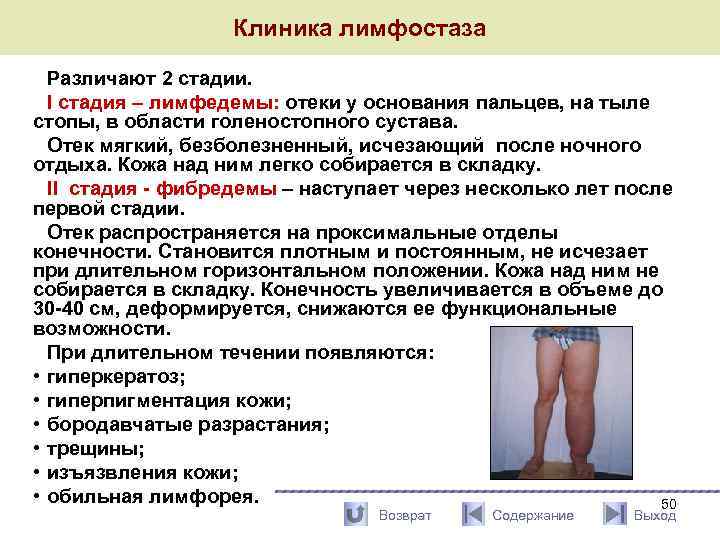
Клиника лимфостаза Различают 2 стадии. I стадия – лимфедемы: отеки у основания пальцев, на тыле стопы, в области голеностопного сустава. Отек мягкий, безболезненный, исчезающий после ночного отдыха. Кожа над ним легко собирается в складку. II стадия - фибредемы – наступает через несколько лет после первой стадии. Отек распространяется на проксимальные отделы конечности. Становится плотным и постоянным, не исчезает при длительном горизонтальном положении. Кожа над ним не собирается в складку. Конечность увеличивается в объеме до 30 -40 см, деформируется, снижаются ее функциональные возможности. При длительном течении появляются: • гиперкератоз; • гиперпигментация кожи; • бородавчатые разрастания; • трещины; • изъязвления кожи; • обильная лимфорея. 50 Возврат Содержание Выход

Диагностика и лечение лимфостаза • • Диагностика - лимфография. Лечение 1. Консервативное: эластичный бинт - первая степень; препараты, улучшающие трофику тканей, периферическое кровообращение и микроциркуляцию; десенсибилизирующие средства; нестероидные противовоспалительные препараты; рассасывающие препараты; биостимуляторы; ЛФК; физиотерапия. 2. Оперативное. Возврат Содержание 51 Выход

Участие медицинского работника со средним образованием в лечении больных с нарушением кровообращения Медицинский работник обязан в точности выполнять назначения врача: • осуществлять внимательное наблюдение; • осуществлять тщательный уход за пациентом; • правильно накладывать эластические бинты - наложенные повязки не должны сдавливать артерии; • обувь у этой категории пациентов должна быть теплой, свободной, на низком каблуке. Должно быть исключено: • травмирование конечности; • длительное стояние; • тяжелые физические нагрузки; • сидение с опущенными ногами; • возвышенное положение нижней конечности – при облитерирующем эндартериите; • курение. При тромбоэмболиях показан строгий постельный режим. Возврат Содержание 52 Выход

Термины и определения Ретроградная амнезия – дисфункция головного мозга человека, вызываемая травматическим или токсическим действием внешних факторов. Брадикардия – пониженная частота сердечных сокращений, менее 60 ударов в минуту в состоянии покоя. Очаговые симптомы поражения головного мозга - клиническая картина определяется тем, какой участок мозга пострадал из-за повреждения кровоснабжающего сосуда. Гипоксия – недостаточное снабжение тканей организма кислородом. ПХО – первичная хирургическая обработка. Иктеричность - желтушность склер, слизистых оболочек, кожных покровов. Бужирование – метод диагностики и лечения, применяемый при заболеваниях полых органов, производится для расширения просвета трубчатого органа при рубцовых стриктурах. Стриктура - сужение трубчатой структуры в организме. Возврат Содержание 53 Выход

Литература Основная Б. Н. Жуков, С. А. Быстров. Хирургия: учебник для студентов средних профессиональных учебных заведений, 2 изд. , - М. : издательский центр «Академия» , 2008. – 384 с. Сестринское дело в хирургии: учебное пособие/ Н. В. Барыкина, В. Г. Зарянская: под общ. ред. Б. В. Кабарухина. – изд. 5 -ое – Ростов на/Д. : Феникс, 2005. – 447 с. : ил Дополнительная 1. Практикум: учебное пособие для студентов медицинских училищ и колледжей по специальности 0406 «Сестринское дело» базовый уровень. – М. : АНМИ, 2005. – 414 с. : ил Возврат Содержание 54 Выход

1. При облитерирующем атеросклерозе сосудов нижних конечностей патологический процесс развивается в. . . Укажите ответ венах Ответ: При облитерирующем лимфатических сосудах атеросклерозе сосудов нижних конечностей магистральных (крупных артериях) патологический процесс развивается в периферических (мелких артериях) магистральных (крупных) артериях. Неправильно Проверка Следующий вопрос 55 Выход

2. Клинические проявления варикозной болезни включают всё, кроме. . . Укажите ответ несостоятельности клапанов вен Ответ: трофических расстройств Клинические проявления облегчения болей при ношении эластических колготок варикозной болезни включают всё, кроме тромбоза глубоких вен Неправильно Проверка Следующий вопрос 56 Выход

3. При облитерирующем эндартериите и диабетической ангиопатии патологический процесс развивается в. . . Укажите ответ крупных (магистральных) артериях Ответ: периферических (мелких) артериях, артериолах эндартериите и При облитерирующем диабетической ангиопатии венах патологический процесс развивается в лимфатических сосудах периферических (мелких) артериях, Неправильно Проверка артериолах. Следующий вопрос 57 Выход

4. Флебитом называется воспаление. . . Укажите ответ стенки вены без образования в ее просвете тромба стенки вены с образованием в ее просвете тромба лимфатических узлов Ответ: Воспаление стенки вены без образования в ее просвете тромба суставов называется флебитом. Неправильно Проверка Следующий вопрос 58 Выход

5. Тромбофлебитом называется воспаление. . . Укажите ответ лимфатических узлов стенки вены без образования в ее просвете тромба Ответ: Воспаление стенки вены с образованием в ее просвете тромба с образованием в ее суставов называется просвете тромба тромбофлебитом. Неправильно Проверка Следующий вопрос 59 Выход

6. Для острого тромбофлебита глубоких вен нижних конечностей характерен. . . Укажите ответ резкий отек нижних конечностей некроз пальцев стоп Ответ: Для острого тромбофлебита глубоких похолодание стопы вен нижних конечностей характерен резкий отек и гиперемия по ходу пораженных вен нижних конечностей. Неправильно Проверка Следующий вопрос 60 Выход

Конец работы. Вы действительно хотите закончить работу с информационным учебным материалом темы «Заболевания сосудов» ? Да Нет 61
заб_сосудов.ppt