Сестринский процесс при ИБС.pptx
- Количество слайдов: 40

Сестринский процесс при ишемической болезни сердца (ИБС)

Ишемическая болезнь сердца (ИБС) — острое или хроническое поражение сердца, возникающее вследствие уменьшения доставки крови к миокарду в результате атеросклероза коронарных артерий. Ишемия миокарда развивается в том случае, когда происходит несоответствие между потребностью миокарда в кислороде и его доставкой (повышаются потребности миокарда в кислороде и уменьшается коронарный кровоток).

Основные факторы риска, способствующие развитию ИБС: курение, артериальная гипертензия, гиперхолестеринемию, малоподвижный образ жизни, ожирение, сахарный диабет, нервное перенапряжение и др.

К клиническим формам ИБС относятся: стенокардия, инфаркт миокарда, постинфарктный кардиосклероз, нарушения сердечного ритма, сердечная недостаточность, внезапная коронарная смерть (ВКС). Основной причиной возникновения ИБС является атеросклероз венечных артерий сердца.

Стенокардия — клинический синдром ИБС, характеризующийся приступообразной болью сжимающего характера с локализацией за грудиной, иррадиирующей в левую руку, плечо и под левую лопатку Стенокар дияявляется клиническим отражением остро развиваю щегося кислородного голодания (ишемии) миокарда. Приступ стенокардии, связанный с физическим или эмоциональным напряжением называется стенокардия напряжения

Различают следующие виды стенокардии напряжения (в соответствии с современной международной классификацией: 1) впервые возникшая 2) стабильная (с указанием функционального класса — I, III, IV); I функциональный класс — редкие приступы стенокардии, возникающие при значительных физических нагрузках и как реакция на выраженный стресс. II функциональный класс — приступы стенокардии возникают при ходьбе на расстояние 300— 500 м, подъеме на третий этаж.

III функциональный класс — приступы частые, возникают при ходьбе до 100 м, подъеме на 1 этаж, могут возникать как в ночное (стенокардия покоя), так и в утреннее время. IV функциональный класс — тяжелая форма стенокардии напряжения и покоя, приступы возникают на малейшую нагрузку (туалет, переодевание, просмотр телепередач, чтение газет), часты приступы в покое (пациент просыпается от боли). Такие пациенты имеют в анамнезе инфаркты миокарда, страдают хронической сердечной недостаточностью.

3) прогрессирующая; 4) спонтанная (особая) или вариантная, стенокардия Принцметала; 5) постинфарктная ранняя (возникшая через две недели после инфаркта). Все виды, кроме стабильной, относятся к нестабильной стенокардии (прединфарктным состояниям) и требуют обязательной госпитализации.

Если приступы стенокардии возникли впервые 1— 2 месяца назад, говорят о впервые возникшей стенокардии напряжения. Если существуют давно, и пациент знает, при какой физической нагрузке возникает и какой дозой нитроглицерина купируется, диагностируют стабильную стенокардию. Нарушение алгоритма приступа (приступ при меньшей нагрузке снимают большей дозой нитроглицерина) характерно для прогрессирующей стенокардии. Впервые возникшая и прогрессирующая стенокардия объединяются названием — нестабильная

Диагностика стенокардии изменения на ЭКГ, но их может и не быть, тогда проводят специальные тесты. OAK — не выявляет специфических изменений. БАК — MB фракция КФК (креатинфосфокиназы) — не более верхней границы нормы. Тропонины (маркеры некроза миокарда) не повышены. Содержание миоглобина нормальное. Температура тела нормальная.

Алгоритм оказания неотложной помощи приступе стенокардии успокоить пациента усадить удобно пациента с опущенными ногами, что уменьшает венозный возврат крови к сердцу; измерить АД при АДс не ниже 100 мм рт ст. нитроспрей 1 2 раза под язык (не вдыхать); можно повторять через 5 минут (суммарно до трех раз) под контролем АД. при отсутствии эффекта дать больному разжевать 0, 25 г ацетилсалициловой кислоты и снять ЭКГ. Вызвать врача.

Приготовить и ввести: Анальгетики: морфин 1 % раствор 1 мл, Антикоагулянты – гепарин 5000 10000 ЕД ; Контроль АД, пульса каждые 15 мин для оценки состояния пациента. При необходимости снять электрокардиограмму. Тактика: при затянувшемся приступе показана госпитализация пациента в кардиологическое отделение ЛПУ (кардиохирургический центр) для исключения острого инфаркта миокарда

Лечение стенокардии Реальным эффектом при ИБС обладают препараты трех групп: нитраты ( нитросорбид, моночинкве), антагонисты кальция (нифедипин, верапамил, финоптин и др. ) и ß блокаторы (анаприлин, тразикор, корданум, атенолол и др. ) Назначают антиагреганты (ацетилсалициловая кислота, тиклид, курантил и др. ). Эмоционально возбудимым лицам целесообразно назначать седативные препараты: валокордин (корвалол) по 25— 30 капель на прием, седуксен по 1 таблетке 2 раза в день. Назначается противоатеросклеротическая терапия.

П р о ф и л а к тика стенокардии Первичная профилактика заключается в устранении факторов риска ИБС. Вторичная — в диспансерном наблюдении, назначении при необходимости противоатеросклеротической терапии, антиагрегантной, коронаролитической. При непрекращающихся, частых (много раз в течение дня и ночи) приступах, прибегают к хирургическому лечению — аортокоронарному шунтированию , стен тированию и др.

Сестринский процесс при инфаркте миокарда Острый инфаркт миокарда — образование одного или нескольких очагов ишемического некроза в сердечной мышце в результате нарушения коронарного кровообращения, возникающего вследствие сужения сосудов атеросклеротическои бляшкой или тромбоза коронарной артерии.

Этиопатогенез атеросклероз коронарных артерий, в развитии которого играют роль факторы риска ИБС Реже причиной может быть спазм коронарных артерий без признаков атеросклероза или воспалительные изменения коронарных сосудов ревматической этиологии, сосудистые поражения. Обескровленный участок подвергается некрозу. В дальнейшем погибшие участки замещаются соединительной тканью, и образуется плотный рубец. Различают крупноочаговый (Q образующий) и мелкоочаговый (не Q образующий) инфаркт миокарда. Поражающий некрозом всю толщину стенки желудочка инфаркт называется трансмуральным.

Острый коронарный синдром (ОКС) ОКС – синдром, который обозначает острое нарушение коронарного кровотока до установление наличия или отсутствия ОИМ. Действует как диагноз в течение 48 часов, после чего на основании анализа ЭКГ и показателей сердечных тропонинов и миоглобина устанавливается уточненный диагноз и решается вопрос о применении тромболитической терапии.

Клиническая картина типичной формы ИМ Основной симптом — внезапно возникающая резкая боль в области сердца или за грудиной, которая может иррадиировать в левое плечо, левую лопатку. Боль продолжитель ная (более 40 мин), не купирующаяся нитроглицерином, часто носит необычный характер и интенсивность (нстерпимые).

В течении инфаркта миокарда выделяются периоды: прединфарктный (нестабильная стенокардия), острейший, острый, подострый (период рубцевания) постинфарктный. Варианты течения инфаркта миокарда: типичный (ангинозный), но он наблюдается не у всех пациентов. атипичные варианты

2. Атипичные формы. астматическая (клиника сердечной астмы; может перейти в отек легких) характерен для обширных инфарктов или повторных инфарктов у пожилых людей. аритмическая (остро возникшее нарушение сердечного ритма ) гастралгическая или абдоминальная (клиника острого живота или острой пищевой токсикоинфекции). церебральная (общемозговая симптоматика, связанная с диффузной ишемией головного мозга, неадекватное поведение, спутанное сознание, слабость в конечностях); безболевая (изменения гемодинамики без болевого приступа)

инфаркт миокарда может быть рецидивирующим, когда развивается новый участок некроза на фоне еще протекающего (не зарубцевавшегося) первого. Повторный инфаркт миокарда возникает после зарубцевавшегося первого. После первого инфаркта миокарда у пациентов остается склонность к повторному, поэтому так важна профилактика повторных инфарктов миокарда.
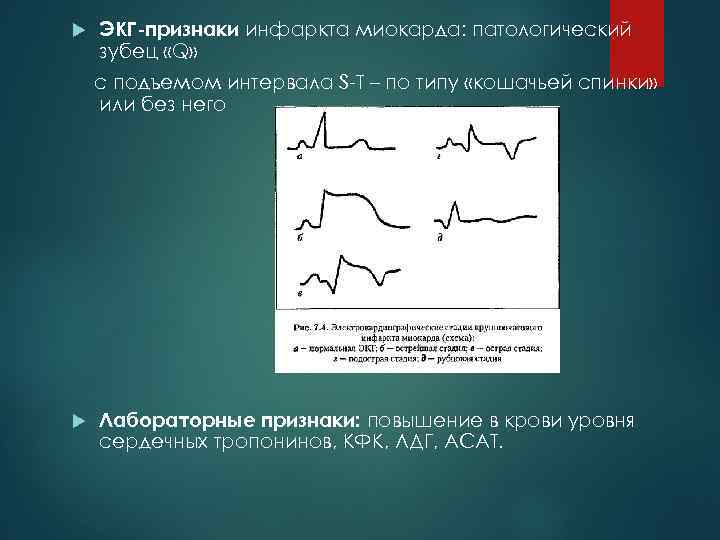
ЭКГ признаки инфаркта миокарда: патологический зубец «Q» с подъемом интервала S Т – по типу «кошачьей спинки» или без него Лабораторные признаки: повышение в крови уровня сердечных тропонинов, КФК, ЛДГ, АСАТ.

Осложнения инфаркта миокарда. В остром периоде (первые 10 дней) могут возникнуть осложнения: кардиогенный шок (слабость, нитевидный пульс, АД менее 80 /50 мм рт. ст. ), острая сердечно сосудистая недостаточ ность (отек легких), аритмии — нарушения ритма и прово димости (экстрасистолия, пароксизмальная тахикардия, мерцание предсердий, блокады), которые встречаются в 75— 100 % случаев и часто бывают причиной смерти. Реже бывают разрыв сердечной мышцы с гемотампонадой сердца, парез желудка, кишечника, желудочно кишеч ное кровотечение, психические расстройства.

В постинфарктный период формируется хроническая аневризма, постинфарктный аутоиммунный синдром Дресслера. После перенесенного обширного трансмурального ин фаркта возможно образование постинфарктного кардиос клероза и хронической недостаточности кровообращения (одышка, отеки).

Лечебные мероприятия: На догоспитальном этапе важно провести неотложные и реанимационные мероприятия, купировать боль, ликвидировать тяжелые нарушения ритма, острую недостаточность кровообращения, правильно транспортировать пациента в стационар. Во всех случаях при инфаркте миокарда в первую очередь ликвидируют болевой приступ, проводят борьбу с острой сердечно сосудистой недостаточностью (оказание доврачебной помощи по алгоритму)

Алгоритм оказания неотложной помощи при инфаркте миокарда: Вызвать врача или СП Обеспечить физический и эмоциональный покой (строгий постельный режим); Определить гемодинамические показатели (пульс, АД), ЧДД. дать больному при АДс не ниже 90 мм рт. ст. нитроминт 1 2 раза под язык, не вдыхать! дать разжевать ацетилсалициловую кислоту 0, 25 г для восстановления коронарного кровотока; начать проведение ингаляции увлажненным кислородом для уменьшения гипоксии миокарда; снять ЭКГ Приготовить препараты и ввести по назначению врача: для обезболивания: морфин 1% раствор 1 мл

для предупреждения и ограничения тромбоза венечных артерий : гепарин 5000 ед вв, клопидогрель 0, 075 для тромболизиса: стрептокиназу 1, 5 млн МЕ вв (актилизе, метализе, урокиназа, альтеплаза) для противошоковой терапии: коллоидные растворы (полиглюкин, реополиглюкин, декстран); допамин 200 мг (5 мл); норадреналина гидротартрат¸ преднизолон для уменьшения гипоксии по назначению врача проводить ингаляцию увлажненного кислорода; Динамический контроль АД, РS, ЧДД, диуреза Госпитализация строго на носилках, лежа, сан. транспортом в сопровождении или специализированной кардиологической бригадой, минуя приемный покой в БИТ или кардиохирургическое отделение.

В острый период строгий постельный режим, диета с исключением продуктов, способствующих метеоризму. пассивное положение полусидя, приподнимая головной конец кровати. Довольно рано лечебная гимнастика. Очень важно вселить уверенность в положительном исходе болезни, в чем немаловажная роль принадлежит медицинской сестре.

На раннем этапе антикоагулянты и фибринолитические препараты. При назначении гепарина определяется время свертывания крови, а при назначении антикоагулянтов непрямого действия — протромбиновый индекс. С 1 го дня назначают антиагрегантные препараты: ацетилсалициловую кислоту. При необходимости проводят антиаритмическую терапию. Во всех случаях инфаркта миокарда пациенты должны быть госпитализированы в специализированные кардиологические отделения или блоки интенсивной терапии и реанимации для проведения патогенетического и симптоматического лечения.

Медикаментозное лечение ИБС Антиангинальные 1. Нитраты 2. β адреноблокаторы 3. Антагонисты ионов кальция Антиагреганты Тромболитики Антикоагулянты

Нитраты Тринитраты Короткого действия: нитроглицерин таб. 0, 0005 мг, нитроминт спрей Для в/в введения: перлинганит 1 мл – 5 мг Динитраты –Короткого действия: изодинит, изомак спрей, нитросорбид – таб. 0, 01 Пролонгированного действия: изокет ретард (20 40 60 мг) кардикет (20 40 60 мг) Для в/в введения: изосорбит динитрат (1 мл – 1 мг) Мононитраты –Короткого действия: мономак эфокс, аликард , пектрол (таб. 40, 60 мг), моночинкве (10 20 40 мг) Пролонгированного действия: мономак депо, оликард ретард (20 40 60 мг) Сиднонимины молсидомин (сиднофарм, диласидом, корвамин) сублингвально таб. 2 4 мг, ретард – 8 мг

БЕТА-АДРЕНОБЛОКАТОРЫ неселективные: пропроналол (анаприлин, обзидан, индерал) кардиоселективные: атенолол метопролол (беталок) бисопролол (конкор) небиволол (небилет) «гибридные» : лабеталол

АНТАГОНИСТЫ ИОНОВ КАЛЬЦИЯ нифедипин (коринфар, кордафен), амлодипин (норваск, нормодипин)

Наркотические анальгетики морфин Смешанного механизма действия (сочетают опиоидные и неопиоидные компоненты). трамадол , трамал анальгетики Ненаркотические Анальгетики антипиретики: метамизол (анальгин) парацетамол внутрь НПВС (нестероидные противовоспалительные средства): ацетилсалициловая кислота, аспирин кардио

Антиагреганты Ацетилсалициловая кислота Аспирин Кардио Тромбо АСС в оболочке, нерастворимой в желудке Кардиомагнил 100 мг клопидогрел (плавикс) таб. 75 мг

Тромболитики Способствуют растворению тромба. стрептокиназа (авелизин, стрептаза) сухое вещество урокиназа Антикоагулянты Препятствуют образованию тромба. гепарин низкомолекулярные гепарины (фраксипарин, надропарин, далтепарин натрия) Применение: в/в болюсом (10000 ЕД), максимальное действие через 2 3 мин. , продолжительность 2 3 часа, затем капельно со скоростью 1000 ЕД/час сутки и более, п/к по 10000 ЕД каждые 12 часов в подкожную клетчатку нижней части живота.

Кардиопротекторы Средства, улучшающие метаболические процессы в миокарде. В 1 (рибоксин) предуктал магнерот таб милдронат– улучшает метаболизм в сердечной мышце

Реабилитация — это комплекс мероприятий (медицинских, физических, психологических, социальных), направленных на сохранение жизни и восстановление трудоспособности пациентов.

На догоспитальном этапе проводится борьба с шоком, аритмиями и начинается психологическая подготовка пациента к уверенности в благоприятном исходе при соблюдении всех назначений, особенно по режиму. На госпитальном этапе продолжается борьба за сохранение жизни, раннее расширение двигательного режима в соответствии с общим состоянием пациента. Иногда с 3 го дня разрешают повороты на бок и т. д. Делается это для профилактики атрофии миокарда и развития сердечной недостаточности. Продолжается психологическая подготовка пациента.

Санаторный этап — пациенты из стационара переводятся в кардиологический санаторий местного типа, где проводится физическая реабилитация. Диспансерный, или поликлинический, этап — решаются вопросы трудоустройства, пенсионного обеспечения и меры вторичной профилактики инфаркта миокарда. На этом этапе пациенты пребывают пожизненно.
Сестринский процесс при ИБС.pptx