1 занятие_СЛР.ppt.pptx
- Количество слайдов: 31
 Сердечнолегочная реанимация
Сердечнолегочная реанимация
 Основные понятия • Интенсивная терапия система лечебных мероприятий, направленных на коррекцию нарушенных жизненных функций (дыхания, кровообращения, метаболизма) или профилактику этих нарушений. • Реаниматология - наука, изучающая закономерности смерти и оживления организма с целью выработки наиболее эффективных методов профилактики и восстановления угасающих или только что угасших жизненных функций организма. Областью научных интересов реаниматологии являются патофункциональные процессы, происходящие во время умирания, терминальные состояния и восстановление жизненных функций. • СЛР - неотложная медицинская процедура, направленная на восстановление жизнедеятельности организма и выведение его из состояния клинической смерти. Включает искусственную вентиляцию лёгких (искусственное дыхание) и компрессии грудной клетки (непрямой массаж сердца)
Основные понятия • Интенсивная терапия система лечебных мероприятий, направленных на коррекцию нарушенных жизненных функций (дыхания, кровообращения, метаболизма) или профилактику этих нарушений. • Реаниматология - наука, изучающая закономерности смерти и оживления организма с целью выработки наиболее эффективных методов профилактики и восстановления угасающих или только что угасших жизненных функций организма. Областью научных интересов реаниматологии являются патофункциональные процессы, происходящие во время умирания, терминальные состояния и восстановление жизненных функций. • СЛР - неотложная медицинская процедура, направленная на восстановление жизнедеятельности организма и выведение его из состояния клинической смерти. Включает искусственную вентиляцию лёгких (искусственное дыхание) и компрессии грудной клетки (непрямой массаж сердца)

 Внезапная сердечная смерть • Смерть не связанная с травмой или отравлением; • Смерть, наступившая в течение 24 ч с момента появления симптомов заболевания, в присутствии свидетелей; • Смерть, наступившая у больного, не страдавшего тяжелой сердечной недостаточностью или тяжелой цереброваскулярной болезнью • Код МКБ-10. I 46. 1
Внезапная сердечная смерть • Смерть не связанная с травмой или отравлением; • Смерть, наступившая в течение 24 ч с момента появления симптомов заболевания, в присутствии свидетелей; • Смерть, наступившая у больного, не страдавшего тяжелой сердечной недостаточностью или тяжелой цереброваскулярной болезнью • Код МКБ-10. I 46. 1
 Кардиальные причины остановки сердца • первичные поражения миокарда, которые сопровождаются снижением его сократительной способности или нарушениями функции автоматизма и проводимости, либо механические причины (тампонада сердца): – ишемическая болезнь сердца, включая острый инфаркт миокарда; – стенокардия, спазм коронарных сосудов; – аритмии различного характера; – электролитный дисбаланс; – поражения клапанов сердца; – инфекционный эндокардит, миокардит, кардиомиопатии; – тампонада сердца; – тромбоэмболия лёгочной артерии; – разрыв и расслоение аневризмы аорты.
Кардиальные причины остановки сердца • первичные поражения миокарда, которые сопровождаются снижением его сократительной способности или нарушениями функции автоматизма и проводимости, либо механические причины (тампонада сердца): – ишемическая болезнь сердца, включая острый инфаркт миокарда; – стенокардия, спазм коронарных сосудов; – аритмии различного характера; – электролитный дисбаланс; – поражения клапанов сердца; – инфекционный эндокардит, миокардит, кардиомиопатии; – тампонада сердца; – тромбоэмболия лёгочной артерии; – разрыв и расслоение аневризмы аорты.
 Экстракардиальные причины остановки сердца • Экстракардиальными причинами являются состояния, сопровождающиеся гипоксией: – обструкция дыхательных путей; – острая дыхательная недостаточность; – шок любой этиологии; – рефлекторная остановка сердца; – эмболии различного происхождения и локализации; – передозировка лекарственных веществ; – поражение электрическим током; – ранение сердца; – утопление; – экзогенные отравления.
Экстракардиальные причины остановки сердца • Экстракардиальными причинами являются состояния, сопровождающиеся гипоксией: – обструкция дыхательных путей; – острая дыхательная недостаточность; – шок любой этиологии; – рефлекторная остановка сердца; – эмболии различного происхождения и локализации; – передозировка лекарственных веществ; – поражение электрическим током; – ранение сердца; – утопление; – экзогенные отравления.
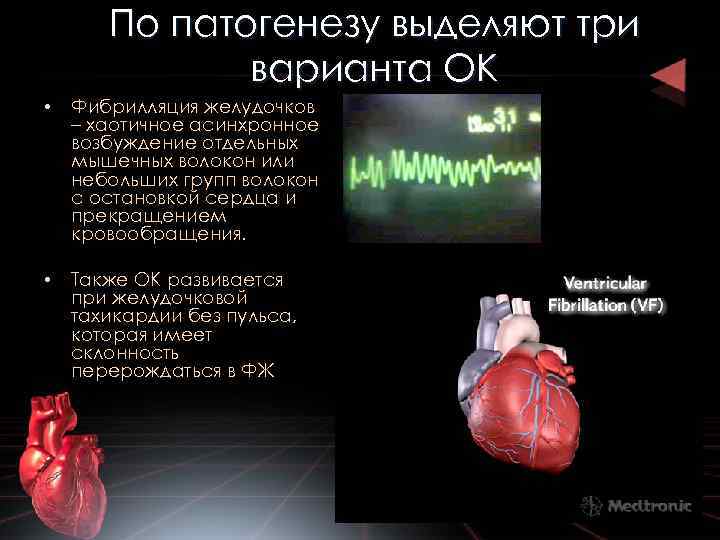 По патогенезу выделяют три варианта ОК • Фибрилляция желудочков – хаотичное асинхронное возбуждение отдельных мышечных волокон или небольших групп волокон с остановкой сердца и прекращением кровообращения. • Также ОК развивается при желудочковой тахикардии без пульса, которая имеет склонность перерождаться в ФЖ
По патогенезу выделяют три варианта ОК • Фибрилляция желудочков – хаотичное асинхронное возбуждение отдельных мышечных волокон или небольших групп волокон с остановкой сердца и прекращением кровообращения. • Также ОК развивается при желудочковой тахикардии без пульса, которая имеет склонность перерождаться в ФЖ
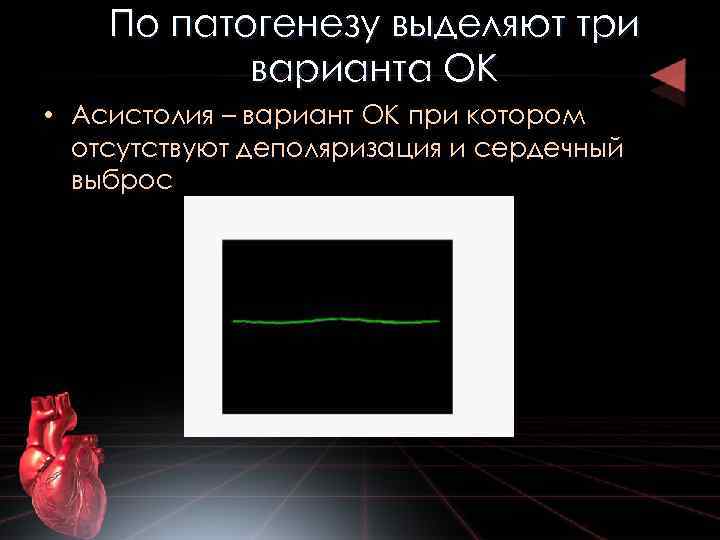 По патогенезу выделяют три варианта ОК • Асистолия – вариант ОК при котором отсутствуют деполяризация и сердечный выброс
По патогенезу выделяют три варианта ОК • Асистолия – вариант ОК при котором отсутствуют деполяризация и сердечный выброс
 По патогенезу выделяют три варианта ОК • Электромеханическая диссоциация – вариант ОК при наличии организованной активности сердца. Развивается вследствие неспособности миокарда сократиться в ответ на электрическую деполяризацию.
По патогенезу выделяют три варианта ОК • Электромеханическая диссоциация – вариант ОК при наличии организованной активности сердца. Развивается вследствие неспособности миокарда сократиться в ответ на электрическую деполяризацию.
 Этапы умирания • Предагония – при ФЖ почти отсутствует, а на фоне кровопотери или прогрессирующей ДН может длиться несколько часов • Терминальная пауза – длит. 1 -4 мин (остановка дыхания, брадикардия, отсутствие реакции зрачка на свет) • Агония – последний этап умирания (агональное дыхание – слабые, редкие дыхательные движения малой амплитуды, «маска Гиппократа» ) • Клиническая смерть – обратимый этап умирания (отсутствие сознания, дыхания, пульсации магистральных артерий, расширение зрачков, арефлексия) • Биологическая смерть - необратимый этап умирания (на основании трупных изменений – симптом «кошачьего глаза» , трупные пятна)
Этапы умирания • Предагония – при ФЖ почти отсутствует, а на фоне кровопотери или прогрессирующей ДН может длиться несколько часов • Терминальная пауза – длит. 1 -4 мин (остановка дыхания, брадикардия, отсутствие реакции зрачка на свет) • Агония – последний этап умирания (агональное дыхание – слабые, редкие дыхательные движения малой амплитуды, «маска Гиппократа» ) • Клиническая смерть – обратимый этап умирания (отсутствие сознания, дыхания, пульсации магистральных артерий, расширение зрачков, арефлексия) • Биологическая смерть - необратимый этап умирания (на основании трупных изменений – симптом «кошачьего глаза» , трупные пятна)
 Пересмотр 2010 года • Обзор рекомендаций Американской Ассоциации сердечных заболеваний по сердечно–легочной реанимации и неотложной помощи при сердечнососудистых заболеваниях от 2010 года. American Heart Association, 2010. - 28 с. Редактор: Mary Fran Hazinski, RN, MSN Помощники редактора: • Leon Chameides, MD; • Robin Hemphill, MD, MPH; • Ricardo A. Samson, MD; • Stephen M. Schexnayder, MD; • Elizabeth Sinz, MD; Соавтор: Brenda Schoolfield
Пересмотр 2010 года • Обзор рекомендаций Американской Ассоциации сердечных заболеваний по сердечно–легочной реанимации и неотложной помощи при сердечнососудистых заболеваниях от 2010 года. American Heart Association, 2010. - 28 с. Редактор: Mary Fran Hazinski, RN, MSN Помощники редактора: • Leon Chameides, MD; • Robin Hemphill, MD, MPH; • Ricardo A. Samson, MD; • Stephen M. Schexnayder, MD; • Elizabeth Sinz, MD; Соавтор: Brenda Schoolfield
 Важность ранних РМ • Реанимационные мероприятия должны быть начаты в пределах 5 мин • Только два мероприятия СЛР увеличивают выживаемость – ранние компрессии грудной клетки и ранняя дефибрилляция • Ранняя компрессия грудной клетки и дефибрилляция увеличивает выживаемость в 2 -3 раза • Каждая минута промедления с дефибрилляцией уменьшает вероятность выживания на 10 -15%
Важность ранних РМ • Реанимационные мероприятия должны быть начаты в пределах 5 мин • Только два мероприятия СЛР увеличивают выживаемость – ранние компрессии грудной клетки и ранняя дефибрилляция • Ранняя компрессия грудной клетки и дефибрилляция увеличивает выживаемость в 2 -3 раза • Каждая минута промедления с дефибрилляцией уменьшает вероятность выживания на 10 -15%
 Последовательность РМ • Элементарное поддержание жизни – A – восстановление проходимости дыхательных путей – B – поддержка дыхания – C – поддержание кровообращения • Дальнейшее поддержание жизни – D – введение лекарств и жидкостей – E - электрокардиография – F – лечение фибрилляции • Продолжительное поддержание жизни – G – оценка состояния в постреанимационном периоде – H – защита мозга – I – комплексная интенсивная терапия в ОРИТ
Последовательность РМ • Элементарное поддержание жизни – A – восстановление проходимости дыхательных путей – B – поддержка дыхания – C – поддержание кровообращения • Дальнейшее поддержание жизни – D – введение лекарств и жидкостей – E - электрокардиография – F – лечение фибрилляции • Продолжительное поддержание жизни – G – оценка состояния в постреанимационном периоде – H – защита мозга – I – комплексная интенсивная терапия в ОРИТ
 Изменение последовательности А-В-С на С-А-В • С (Chest compressions) – компрессионные сжатия • А (Airway) – освобождение дыхательных путей • В (Breathing) – искусственное дыхание
Изменение последовательности А-В-С на С-А-В • С (Chest compressions) – компрессионные сжатия • А (Airway) – освобождение дыхательных путей • В (Breathing) – искусственное дыхание
 Алгоритм базовых реанимационных мероприятий (на улице) 1. Проверить сознание пострадавшего (Пульс не проверяем) Устойчивое боковое положение
Алгоритм базовых реанимационных мероприятий (на улице) 1. Проверить сознание пострадавшего (Пульс не проверяем) Устойчивое боковое положение
 Алгоритм базовых реанимационных мероприятий (на улице) 2. Проверить дыхание пострадавшего Исследование продолжаем не более 10 сек
Алгоритм базовых реанимационных мероприятий (на улице) 2. Проверить дыхание пострадавшего Исследование продолжаем не более 10 сек
 Nota Bene • Отсутствие сознания и дыхания – показание к СЛР!!! • РМ не проводятся при наличии признаков биологической смерти и при наступлении состояния клинической смерти на фоне прогрессирования достоверно установленных неизлечимых заболеваний • 2010 (новая версия). Прекардиальный удар не показан при неподтвержденной остановке сердца вне медицинского учреждения. Прекардиальный удар может быть показан пациентам с подтвержденной наблюдаемой нестабильной желудочковой тахикардией (в том числе беспульсовой), если дефибриллятор не готов к использованию, но он не должен приводить к задержке СЛР и подачи разряда. • 2005. Рекомендации отсутствовали.
Nota Bene • Отсутствие сознания и дыхания – показание к СЛР!!! • РМ не проводятся при наличии признаков биологической смерти и при наступлении состояния клинической смерти на фоне прогрессирования достоверно установленных неизлечимых заболеваний • 2010 (новая версия). Прекардиальный удар не показан при неподтвержденной остановке сердца вне медицинского учреждения. Прекардиальный удар может быть показан пациентам с подтвержденной наблюдаемой нестабильной желудочковой тахикардией (в том числе беспульсовой), если дефибриллятор не готов к использованию, но он не должен приводить к задержке СЛР и подачи разряда. • 2005. Рекомендации отсутствовали.
 Алгоритм базовых реанимационных мероприятий (на улице) 3. Начинаем компрессию грудной клетки ü Глубина мининум 5 см, не более 6 см ü Полная декомпрессия без потери контакта рук с грудиной ü Частота от 100 до 120 в мин ü После 30 компрессий равномерный вдох длительностью 1 сек. Избегать форсированных вдохов. ü 2 вдоха = 5 секунд ü Соотношение 30: 2 ü 2 спасателя – смена каждые 2 мин
Алгоритм базовых реанимационных мероприятий (на улице) 3. Начинаем компрессию грудной клетки ü Глубина мининум 5 см, не более 6 см ü Полная декомпрессия без потери контакта рук с грудиной ü Частота от 100 до 120 в мин ü После 30 компрессий равномерный вдох длительностью 1 сек. Избегать форсированных вдохов. ü 2 вдоха = 5 секунд ü Соотношение 30: 2 ü 2 спасателя – смена каждые 2 мин
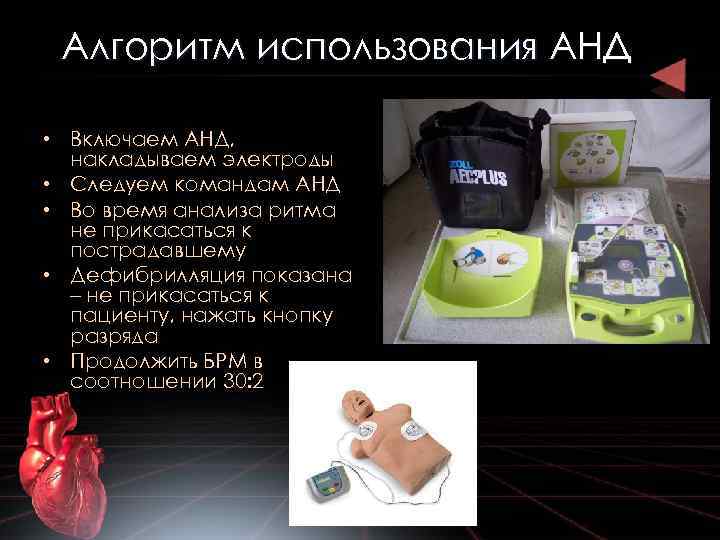 Алгоритм использования АНД • Включаем АНД, накладываем электроды • Следуем командам АНД • Во время анализа ритма не прикасаться к пострадавшему • Дефибрилляция показана – не прикасаться к пациенту, нажать кнопку разряда • Продолжить БРМ в соотношении 30: 2
Алгоритм использования АНД • Включаем АНД, накладываем электроды • Следуем командам АНД • Во время анализа ритма не прикасаться к пострадавшему • Дефибрилляция показана – не прикасаться к пациенту, нажать кнопку разряда • Продолжить БРМ в соотношении 30: 2
 Расширенные реанимационные мероприятия • Начать СЛР 30: 2, Кардиомонитор, электроды дефибриллятора • Разряд № 1 - 360 Дж (монофазный), 180 Дж (бифазный) • Продолжаем СЛР 2 мин, проверяем ритм • Разряд № 2 (такая же мощность или больше), продолжаем СЛР без паузы - 2 мин • Разряд № 3 (такая же мощность или больше), продолжаем СЛР без паузы - 2 мин. • Введение ЛС (адреналин 1 мг, амиодарон 300 мг) параллельно СЛР
Расширенные реанимационные мероприятия • Начать СЛР 30: 2, Кардиомонитор, электроды дефибриллятора • Разряд № 1 - 360 Дж (монофазный), 180 Дж (бифазный) • Продолжаем СЛР 2 мин, проверяем ритм • Разряд № 2 (такая же мощность или больше), продолжаем СЛР без паузы - 2 мин • Разряд № 3 (такая же мощность или больше), продолжаем СЛР без паузы - 2 мин. • Введение ЛС (адреналин 1 мг, амиодарон 300 мг) параллельно СЛР
 Расширенные реанимационные мероприятия • РМ > 30 мин – бикарбонат натрия для коррекции ацидоза • Оцениваем ритм каждые 2 мин • При сохранении ФЖ или ЖТ без пульса – адреналин по 1 мг каждые 3 -5 мин до восстановления спонтанного кровообращения • Пульс на мониторе – пальпируем магистральную артерию. При сомнениях – продолжаем СЛР 30: 2
Расширенные реанимационные мероприятия • РМ > 30 мин – бикарбонат натрия для коррекции ацидоза • Оцениваем ритм каждые 2 мин • При сохранении ФЖ или ЖТ без пульса – адреналин по 1 мг каждые 3 -5 мин до восстановления спонтанного кровообращения • Пульс на мониторе – пальпируем магистральную артерию. При сомнениях – продолжаем СЛР 30: 2
 Ритм не поддается дефибрилляции • СЛР 30: 2 + адреналин 1 мг, кардиомонитор • Проверить правильность наложения электродов ЭКГ!!! – P-зубцы на фоне асистолии – электрокардиостимуляция – Сомнения по поводу ритма (асистолия или мелковолновая ФЖ) – продолжать СЛР. Не использовать дефибриллятор • Обеспечить ИВЛ, продолжить СЛР 2 мин • Проверить ритм по монитору • Асистолия – продолжить СЛР, адреналин 1 мг каждые 3 -5 мин, бикарбонат натрия после 30 мин
Ритм не поддается дефибрилляции • СЛР 30: 2 + адреналин 1 мг, кардиомонитор • Проверить правильность наложения электродов ЭКГ!!! – P-зубцы на фоне асистолии – электрокардиостимуляция – Сомнения по поводу ритма (асистолия или мелковолновая ФЖ) – продолжать СЛР. Не использовать дефибриллятор • Обеспечить ИВЛ, продолжить СЛР 2 мин • Проверить ритм по монитору • Асистолия – продолжить СЛР, адреналин 1 мг каждые 3 -5 мин, бикарбонат натрия после 30 мин
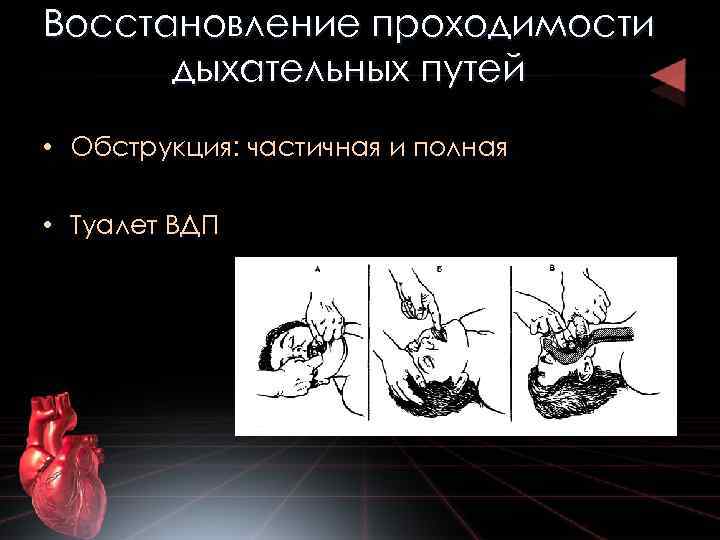 Восстановление проходимости дыхательных путей • Обструкция: частичная и полная • Туалет ВДП
Восстановление проходимости дыхательных путей • Обструкция: частичная и полная • Туалет ВДП
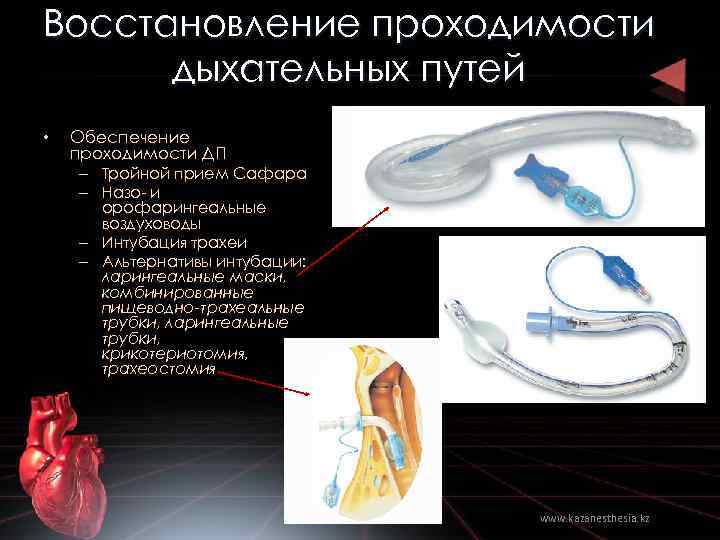 Восстановление проходимости дыхательных путей • Обеспечение проходимости ДП – Тройной прием Сафара – Назо- и орофарингеальные воздуховоды – Интубация трахеи – Альтернативы интубации: ларингеальные маски, комбинированные пищеводно-трахеальные трубки, ларингеальные трубки, крикотериотомия, трахеостомия www. kazanesthesia. kz
Восстановление проходимости дыхательных путей • Обеспечение проходимости ДП – Тройной прием Сафара – Назо- и орофарингеальные воздуховоды – Интубация трахеи – Альтернативы интубации: ларингеальные маски, комбинированные пищеводно-трахеальные трубки, ларингеальные трубки, крикотериотомия, трахеостомия www. kazanesthesia. kz
 Восстановление проходимости дыхательных путей Автор: Medical. Televisions
Восстановление проходимости дыхательных путей Автор: Medical. Televisions
 ЛС при Реанимационных Мероприятиях • Адреналин. Во время РРМ следует вводить по 1 мг каждые 3 -5 мин • Атропин – больше не рекомендован для терапии • Амиодарон (кордарон) – антиаритмик. Вводить в дозе 300 мг болюсно (при неэффективности 3 -х попыток дефибрилляции). Разводить только 5% глюкозой. Инъекция предпочтительней в центральную вену. При рецидиве ФЖ/ЖТ без пульса – дополнительно 150 мг, затем инфузия 900 мг/сут
ЛС при Реанимационных Мероприятиях • Адреналин. Во время РРМ следует вводить по 1 мг каждые 3 -5 мин • Атропин – больше не рекомендован для терапии • Амиодарон (кордарон) – антиаритмик. Вводить в дозе 300 мг болюсно (при неэффективности 3 -х попыток дефибрилляции). Разводить только 5% глюкозой. Инъекция предпочтительней в центральную вену. При рецидиве ФЖ/ЖТ без пульса – дополнительно 150 мг, затем инфузия 900 мг/сут
 ЛС при Реанимационных Мероприятиях • Лидокаин – показания = амиодарону 1 мг/кг, не более 3 мг/кг в течение 1 часа; инфузия – 1 -4 мг/70 кг/мин. Не является препаратом выбора • Магния сульфат – при аритмиях на фоне гипомагниемии, интоксикациях дигоксином. Начальная доза 2 г за 1 -2 мин, повторные дозы – через 10 -15 мин • Бикарбонат натрия. 50 -100 мл 8, 4% р-ра (1 ммоль/кг, не более 0, 5 ммоль/кг каждые 10 мин) под контролем КОС крови.
ЛС при Реанимационных Мероприятиях • Лидокаин – показания = амиодарону 1 мг/кг, не более 3 мг/кг в течение 1 часа; инфузия – 1 -4 мг/70 кг/мин. Не является препаратом выбора • Магния сульфат – при аритмиях на фоне гипомагниемии, интоксикациях дигоксином. Начальная доза 2 г за 1 -2 мин, повторные дозы – через 10 -15 мин • Бикарбонат натрия. 50 -100 мл 8, 4% р-ра (1 ммоль/кг, не более 0, 5 ммоль/кг каждые 10 мин) под контролем КОС крови.
 Принципы ведения больных в постреанимационном периоде • Коррекция всех видов гипоксии (ИВЛ, инфузиорнная и трансфузионная терапия, вазопрессоры и инотропы, антиаритмические препараты) • Расширенный гемодинамический, респираторный и церебральный мониторинг • Лабораторный и инструментальный контроль • Медикаментозная седация • Противосудорожная терапия • Контроль гликемии (менее 10 ммоль/л, избегать гипогликемии) • Контроль температуры тела (коррекция гипертермии, искусственная гипотермия)
Принципы ведения больных в постреанимационном периоде • Коррекция всех видов гипоксии (ИВЛ, инфузиорнная и трансфузионная терапия, вазопрессоры и инотропы, антиаритмические препараты) • Расширенный гемодинамический, респираторный и церебральный мониторинг • Лабораторный и инструментальный контроль • Медикаментозная седация • Противосудорожная терапия • Контроль гликемии (менее 10 ммоль/л, избегать гипогликемии) • Контроль температуры тела (коррекция гипертермии, искусственная гипотермия)
 СЛР Автор: Aleksandr P
СЛР Автор: Aleksandr P