СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА У ДЕТЕЙ (анатомо.ppt
- Количество слайдов: 66

СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА У ДЕТЕЙ (анатомо -физиологические особенности и методы исследования) проф. В. А. Филин проф. И. Г. Михеева асс. О. Б. Курасова

• Россия лидирует по частоте заболеваемости и смертности от сердечно-сосудистой патологии среди взрослого населения. Известно, что многие болезни взрослых начинаются в детстве, в т. ч. артериальная гипертония и ИБС

• Тяжелые органические заболевания сердца врожденного и приобретенного характера являются одной из основных причин заболеваемости и смертности детей. К ним относятся врожденные и приобретенные пороки сердца, заболевания миокарда воспалительного и невоспалительного характера. • Печальным исходом органического поражения сердца является развитие хронической сердечной недостаточности.
• Профилактика и ранняя диагностика заболеваний сердца врожденного характера должна проводится задолго до рождения ребенка. • Сердечно-сосудистая система закладывается и созревает одна из первых, претерпевая значительные изменения в процессе внутриутробного и постнатального роста и развития. • Нарушение развития сердца во внутриутробном периоде приводит к формированию врожденных пороков сердца.

В 3 недели (20 -22 день) на 4 -й неделе в области шеи из сгущения мезенхимальных клеток образуются две трубки, которые сближаются по средней линии и сливаются, перегородка между ними рассасывается, образуя единую сердечную трубку – стадия трубчатого сердца. В это время сам эмбрион 2 -3 мм. Неравномерный, интенсивный рост сердечной трубки в малоувеличивающейся сердечной полости приводит к тому, что средняя часть трубки расширяется, это – будущий желудочек, и трубка изгибается и закручивается в виде буквы S. Поэтому эта стадия называется сигмовидной. На стадии сигмовидного сердца оно начинает сокращаться (20 -22 дня). В 22 -24 дня начинается ток крови через сердце. К середине 4 -й недели сердце становится двухкамерным. Вследствие быстрого роста желудочка происходит поворот его вокруг оси, близкой к фронтальной, в результате желудочек оказывается каудальнее предсердий и левее. Вскоре в единственном предсердии по бокам образуются ушки.
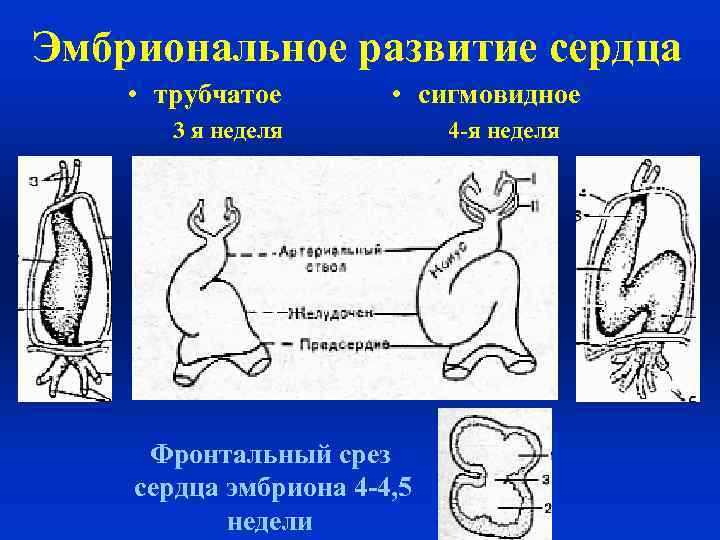
Эмбриональное развитие сердца • трубчатое • сигмовидное 3 я неделя Фронтальный срез сердца эмбриона 4 -4, 5 недели 4 -я неделя

• Разделение предсердий начинается с конца 4 -й недели. Оно завершается к концу 5 -й недели образованием первичной межпредсердной перегородки. Сердце становится трехкамерным. Предсердия сообщаются между собой только через первичное овальное отверстие (6 -я неделя), имеющее клапан с левой стороны. Несколько позже (но тоже на 6 -й недели) рядом с первичной перегородкой начинает вырастать вторичная со своим овальным отверстием. Вторичная перегородка, располагаясь рядом с первичной, перекрывает первичное овальное отверстие таким образом, что ток крови становится возможным только в одном направлении – из правого предсердия в левое, что определяется более высоким давлением в правом предсердии. Рост межжелудочковой перегородки начинается с конца 4 -й недели на 5 -й недели с образования гребня (перегородки) луковицы сердца. Межжелудочковая перегородка растет от верхушки сердца по направлению к предсердиям. Некоторое время в верхней части межжелудочковой перегородки сохраняется отверстие, которое затем закрывается соединительнотканной перепонкой (5 -я – 6 -я неделя). Разделение желудочков завершается в течение 7 -й недели. Одновременно происходит разделение артериального ствола, теперь аорта отходит из левого желудочка, легочная артерия из правого. На 7 -й недели формируются створки митрального и трикуспидального клапанов. К концу 2 -го месяца начинается перемещение сердца из области шеи в грудную полость. К 8 -10 неделям заканчивается формирование всех отделов сердца, что совпадает с развитием плаценты и возникновением
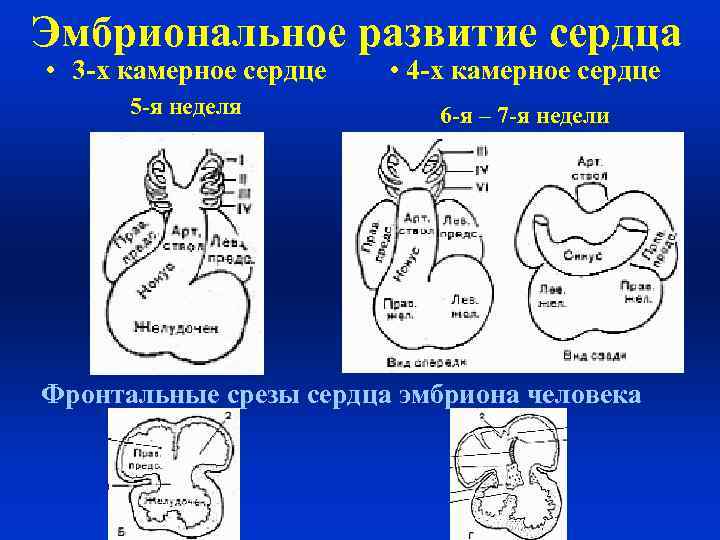
Эмбриональное развитие сердца • 3 -х камерное сердце • 4 -х камерное сердце 5 -я неделя 6 -я – 7 -я недели Фронтальные срезы сердца эмбриона человека
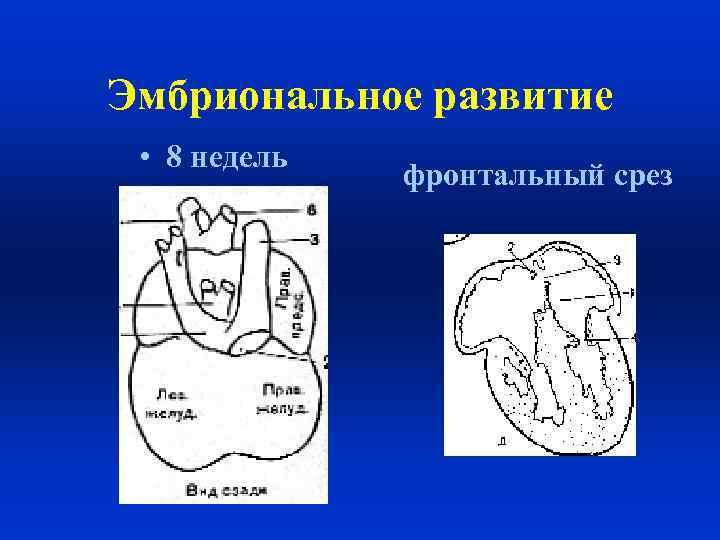
Эмбриональное развитие • 8 недель фронтальный срез

Проводящая система сердца Пучок Кента, левый и правый, между предсердиями и желудочками. Пучок Джеймса, соединяющий предсердие с ножкой атриовентрикулярного пучка. Пучок Махайма – между атриовентрикулярным узлом и миокардом желудочков. • В сердце эмбриона обнаружены «добавочные» пучки атипичной мышечной ткани. К моменту рождения они теряют активность и подвергаются резорбции. Однако, у 2 -х из 1000 человек часть «дополнительных» путей сохраняется. Они являются причиной параксизмальной тахикардии и аритмий.
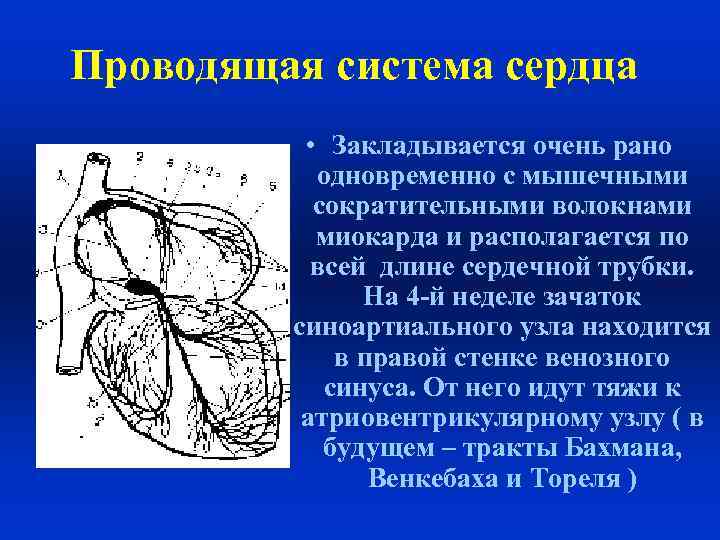
Проводящая система сердца • Закладывается очень рано одновременно с мышечными сократительными волокнами миокарда и располагается по всей длине сердечной трубки. На 4 -й неделе зачаток синоартиального узла находится в правой стенке венозного синуса. От него идут тяжи к атриовентрикулярному узлу ( в будущем – тракты Бахмана, Венкебаха и Тореля )
Кровообращение плода в единой функциональной системе мать-плацентаплод является важнейшим механизмом его обеспечения • Токография – электрокардиография плода-метод оценки его функционального состояния • Ультрозвуковые методы контроля развития плаценты и плода, включая сердечнососудистую систему (с 5 недель-сердечная деятельность эмбриона).
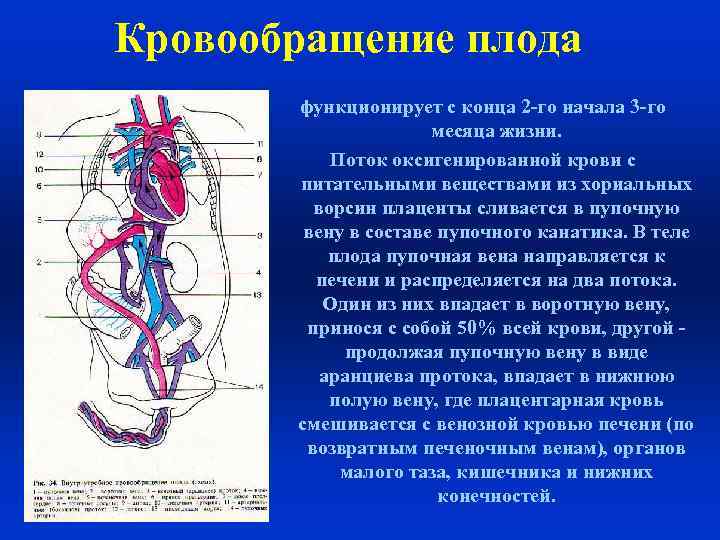
Кровообращение плода функционирует с конца 2 -го начала 3 -го месяца жизни. Поток оксигенированной крови с питательными веществами из хориальных ворсин плаценты сливается в пупочную вену в составе пупочного канатика. В теле плода пупочная вена направляется к печени и распределяется на два потока. Один из них впадает в воротную вену, принося с собой 50% всей крови, другой продолжая пупочную вену в виде аранциева протока, впадает в нижнюю полую вену, где плацентарная кровь смешивается с венозной кровью печени (по возвратным печеночным венам), органов малого таза, кишечника и нижних конечностей.
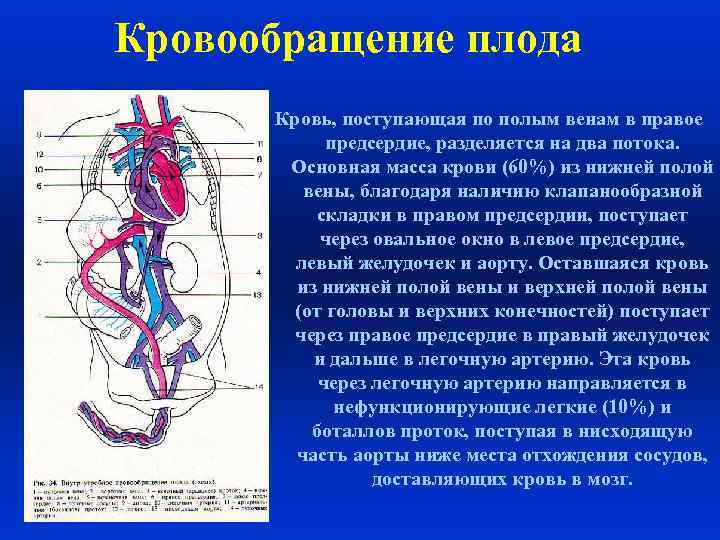
Кровообращение плода Кровь, поступающая по полым венам в правое предсердие, разделяется на два потока. Основная масса крови (60%) из нижней полой вены, благодаря наличию клапанообразной складки в правом предсердии, поступает через овальное окно в левое предсердие, левый желудочек и аорту. Оставшаяся кровь из нижней полой вены и верхней полой вены (от головы и верхних конечностей) поступает через правое предсердие в правый желудочек и дальше в легочную артерию. Эта кровь через легочную артерию направляется в нефункционирующие легкие (10%) и боталлов проток, поступая в нисходящую часть аорты ниже места отхождения сосудов, доставляющих кровь в мозг.
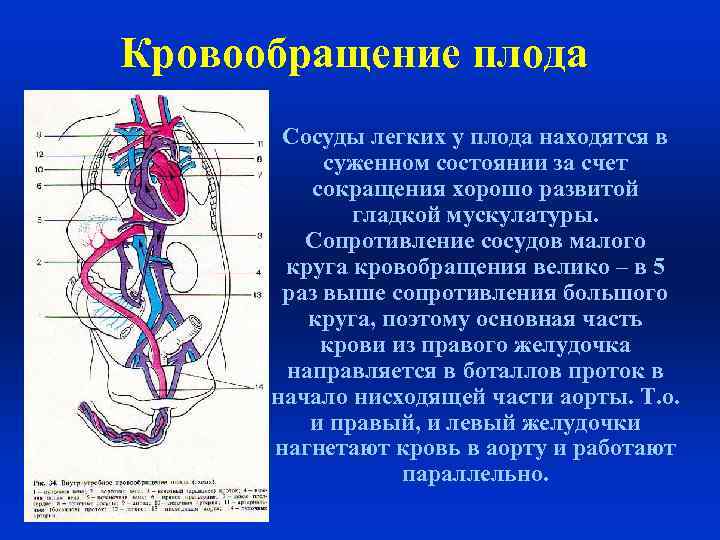
Кровообращение плода • Сосуды легких у плода находятся в суженном состоянии за счет сокращения хорошо развитой гладкой мускулатуры. Сопротивление сосудов малого круга кровобращения велико – в 5 раз выше сопротивления большого круга, поэтому основная часть крови из правого желудочка направляется в боталлов проток в начало нисходящей части аорты. Т. о. и правый, и левый желудочки нагнетают кровь в аорту и работают параллельно.

Насыщение крови плода О 2 и СО 2 • В аорту и легочный ствол поступает смешанная артериовенозная кровь с примерно одинаковым парциальным давлением кислорода. • При этом насыщение Hb в правом (50%) и левом (60%) желудочках также различаются незначительно. • Это определяет толерантность плода к некоторым порокам сердца.

Внутриутробное кровообращение 1. Кровь матери и плода не смешивается, т. к. отделена плацентарной мембраной 2. Наилучшие условия оксигенации в печени, головном мозге, верхних конечностях, худшие в легких и нижних конечностях. 3. Все органы плода получают смешанную кровь. 4. Оба желудочка нагнетают кровь параллельно и одновременно. 5. Функционируют гемодинамически значимые шунты

В физиологических условиях плод получает кровь с низким насыщением кислорода Адаптации этому способствует: • Увеличение дыхательной поверхности плаценты ( к концу беременности площадь ворсин хориона, погруженных в движущуюся кровь матери составляет 7 кв. м, а общая длина ворсин 50 км. • Увеличение ЧСС и скорости кровотока в 3 раза • Нарастание Hb и эритроцитов крови плода • Наличие FHb с высоким сродством к кислороду
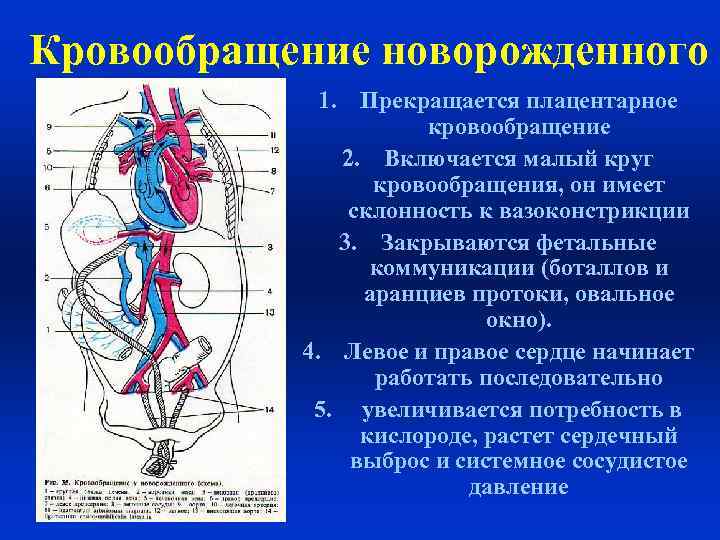
Кровообращение новорожденного 1. Прекращается плацентарное кровообращение 2. Включается малый круг кровообращения, он имеет склонность к вазоконстрикции 3. Закрываются фетальные коммуникации (боталлов и аранциев протоки, овальное окно). 4. Левое и правое сердце начинает работать последовательно 5. увеличивается потребность в кислороде, растет сердечный выброс и системное сосудистое давление

При возникновении легочного дыхания сопротивление в сосудах легких снижается. значительно возрастает ток крови через малый круг кровообращения. Давление в левом предсердии становится выше, чем в правом, поэтому обе межпредсердные перегородки плотно прижимаются и срастаются между собой, закрывая овальное отверстие и окончательно формируя межпредсердную перегородку.

Сроки закрытия внутриутробных коммуникаций функционально анатомически Овальное окно к 5 дню у 50% к 1 -2 годам Боталлов проток первые часы и дни жизни к 2 - 3 мес. Аранциев проток сразу после рождения к 2 мес. (открыт у 30% взрослых)
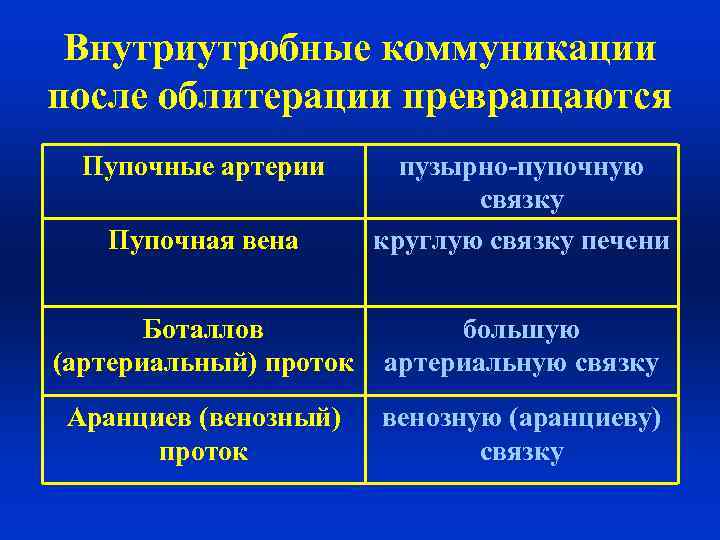
Внутриутробные коммуникации после облитерации превращаются Пупочные артерии Пупочная вена пузырно-пупочную связку круглую связку печени Боталлов (артериальный) проток большую артериальную связку Аранциев (венозный) проток венозную (аранциеву) связку

Внутриутробно После рождения Правый желудочек Стимулятором роста нагнетает 2/3 общего левого желудочка сердечного выброса плода является возрастающее Кровь из правого сосудистое желудочка должна сопротивление и преодолеть артериальное сопротивление давление артериального протока и сосудов легких Оба желудочка нагнетают кровь в аорту после 6 мес. преобладает масса левого желудочка

Почему велик риск повышенного давления в легочных сосудах? • При задержке обратного развития мышечных элементов артериол легочных сосудов возникает гипертензии малого круга кровообращения с сохранением или открытием шунта справа налево через овальное окно и артериальный (боталлов) проток

Нормальное давление и SO 2 в полостях сердца
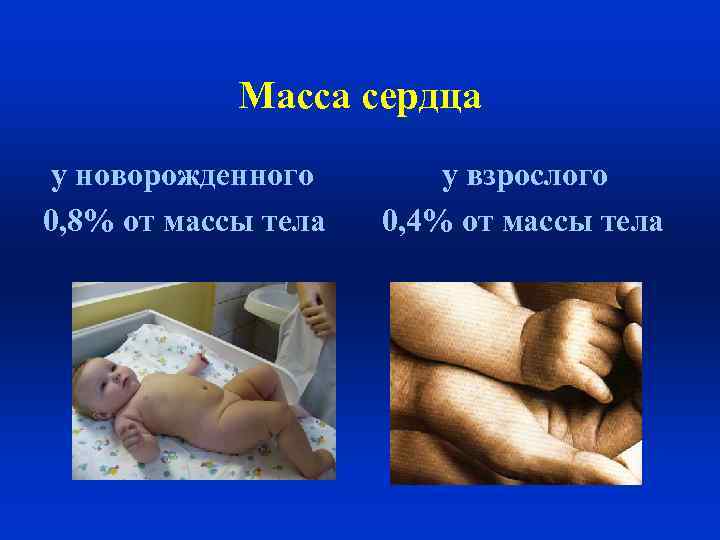
Масса сердца у новорожденного 0, 8% от массы тела у взрослого 0, 4% от массы тела
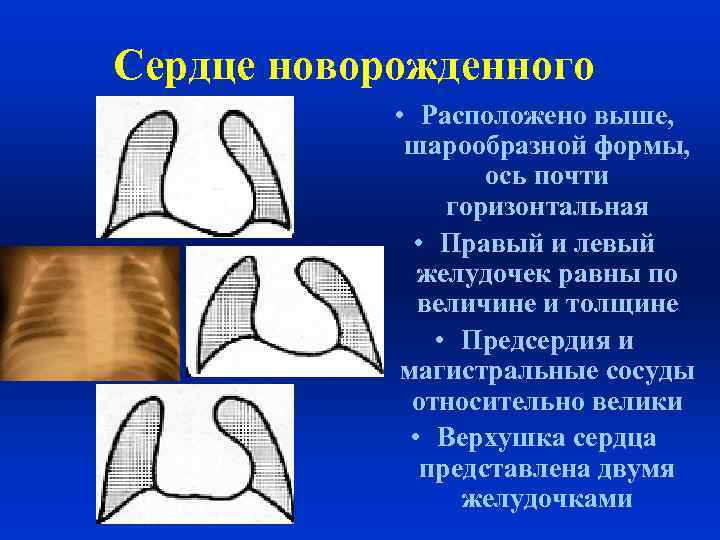
Сердце новорожденного • Расположено выше, шарообразной формы, ось почти горизонтальная • Правый и левый желудочек равны по величине и толщине • Предсердия и магистральные сосуды относительно велики • Верхушка сердца представлена двумя желудочками
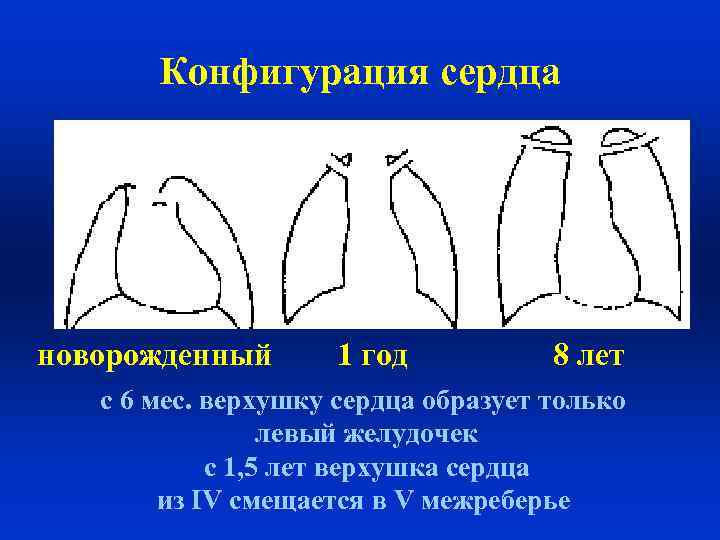
Конфигурация сердца новорожденный 1 год 8 лет с 6 мес. верхушку сердца образует только левый желудочек с 1, 5 лет верхушка сердца из IV смещается в V межреберье

Максимальная скорость роста сердца • в первые два года жизни, интенсивно растет левый желудочек • от 12 до 14 лет • от 17 до 20 лет окончательная тканевая дифференцировка • завершается к 7 -8 годам

Границы относительной сердечной тупости граница до 2 лет 4 -7 лет 8 - 12 лет правая по правой кнутри от парастерналь правой ной линии парастернальн ой линии На середине расстояния между парастернальной и стернальными линиями левая на 1 см кнаружи от среднеключичной линии по среднеключичной линии или на 0, 5 -1 см кнутри от нее III ребро верхняя II ребро II межреберье
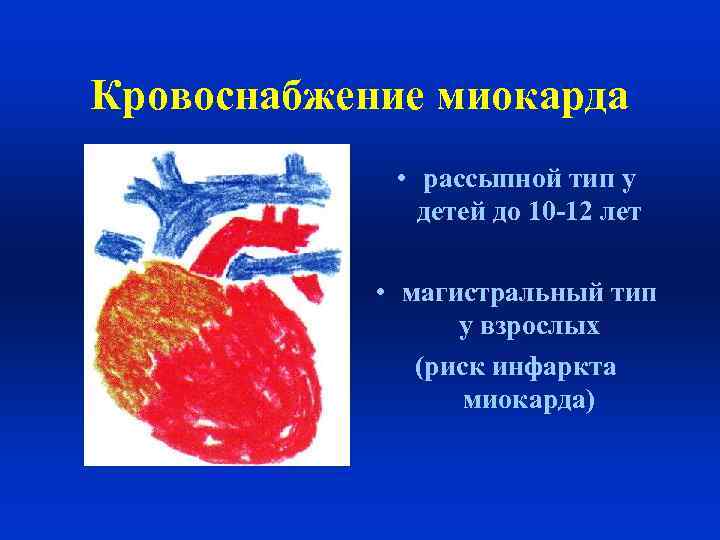
Кровоснабжение миокарда • рассыпной тип у детей до 10 -12 лет • магистральный тип у взрослых (риск инфаркта миокарда)

Частота сердечных сокращений в 1 мин • Новорожденный – 130 - 140 • 6 мес – 130 • позднее развитие • 1 год – 120 вагусной • 2 года – 110 иннервации • 3 – 4 года – 105 • чем меньше • 5 – 7 лет – 100 ребенок, • 10 лет – 85 тем интенсивнее • 14 лет – 75 обмен веществ у детей раннего возраста колебания ЧСС 10 -15%

Систолический и минутный объемы крови Урежение пульса происходит параллельно с ростом камер сердца, т. к. растущие желудочки наполняются большим количеством крови. Это способствует увеличению ударного (систолического) объема и снижает необходимость в высокой ЧСС для поддержания минутного объема движущейся крови

Систолический (ударный) объем крови • к 6 мес. удваивается • к 1 году утраивается • в 8 лет в 10 раз • у взрослых в 20 раз • величина систолического объема на кг массы тела с возрастом почти не изменяется

Минутный объем крови МОК нарастает с возрастом, но медленнее, чем систолический объем, вследствие уменьшения ЧСС. Поэтому с возрастом уменьшается средняя интенсивность кровотока через ткани (МОК на 1 кг массы тела). Это соответствует снижению интенсивности обменных процессов.
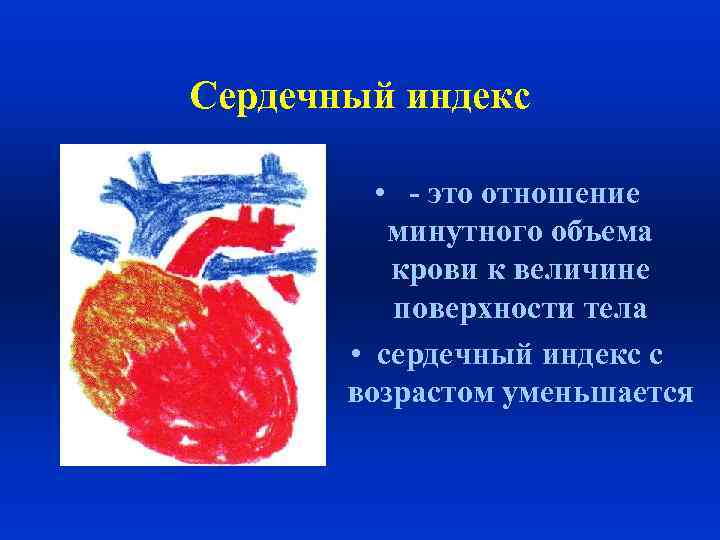
Сердечный индекс • - это отношение минутного объема крови к величине поверхности тела • сердечный индекс с возрастом уменьшается
Кровеносные сосуды • у новорожденных недостаточно развиты мышечные и эластичные волокна • соотношение просвета вен и артерий 1 : 1 у новорожденных 2 : 1 к 16 годам.

Кровеносные сосуды • Темп роста магистральных сосудов более медленный, чем рост сердца ( к 15 годам сердце увеличивается в 7 раз, окружность аорты только в 3 раза) Соотношение просвета новорожденные 10 – 12 лет взрослые аорта равны На 10% больше легочная артерия на 20 -25% больше равны
Артериальное давление • С возрастом растет систолическое (максимальное давление) 90 + 2 n • Диастолическое (минимальное) давление повышается незначительно 60 + n, где n – возраст в годах Низкое АД у детей раннего возраста связано с малым ударным объемом сердца и низким периферическим сопротивлением

Скорость кровотока с возрастом замедляется • Высокая скорость кровотока у детей раннего возраста связана: • с большой величиной сердечного индекса • низким удельным периферическим сопротивлением сосудов • небольшими размерами тела ребенка

Методы исследования сердечно-сосудистой системы

Исследование больного с поражением ССС • Анамнез • Объективное исследование ССС с оценкой симптомов поражения и сердечной-сосудистой недостаточности или гипоксемии • Оценка пульса и измерение артериального давление на всех конечностях • Рентгенограмма грудной клетки (легочнососудистый рисунок, размеры сердца) • ЭКГ(электрическая ось, перегрузки отделов, коронарные изменения) • КЩС – степень артериальной гипоксемии, метаболический ацидоз • Проведение функциональных проб • Другие инструментальные методы

Функциональные пробы ССС оценивают адекватность ССС на дозированную физическую нагрузку • Клиноортостатическая проба • Проба Шалкова с возрастающими нагрузками • Проба Штанге • Степ-тест • Велоэргометр • Тредмил-тест

Клиноортостатическая проба • • отдых в положении лежа 15 мин ЧП и АД вертикальное положение ежеминутный подсчет ЧСС и АД Оценка результатов • отсутствие жалоб • учащение пульса от 10 до 20% • повышение сист. АД на 5 – 15 мм рт. ст. • нормализация показателей на 3 -5 мин. • Характеризует вегетативную регуляцию ССС

Проба Шалкова Нагрузка зависит от состояния больного постельный режим общий режим и здоровые дети, занимающиеся спортом из положения лежа сесть в постели 3 раза 5 приседаний на полу за 10 с или подъем на 10 ступенек то же 5 раз 10 приседаний за 20 с или 20 ступенек нагрузки тренировочного характера (бег, велосипед, лыжи и т. д. ) то же 10 раз 20 приседаний за 30 с или 30 ступенек лестницы нагрузки спортивного характера

Проба Шалкова • ЧП, ЧД лежа или стоя, сразу и через 3, 5, 8 и 10 мин после нагрузки Оценка результатов • Клиническая: нет ухудшения самочувствия, одышки, слабости и бледности • ЧП выше на 25%, сист. АД выше на 5 -10 мм рт. ст, диаст. АД = или ниже на 5 мм рт. ст. МОК увеличивается на 30 -50% • Возвращение к исходным значениям через 3 -5 мин

Проба Шалкова • • • Оценка ударного и минутного объема крообращение (МОК) Ударный объем косвенно оценивают по пульсовому давлению ПД=сист. АД- диаст. АД МОК=ЧП х ПД Неблагоприятная реакция: ЧП, ЧД выше 30 -50% сист. АД снижается, диаст. АД повышается, в результате снижается ударный объем Незначительное увеличение МОК за счет нарастания частоты пульса, а не за счет ПД

Проба Штанге Максимальная задержка дыхания в секундах после 3 -х глубоких вдохов • 6 лет – 16 с • 7 лет – 26 с • 8 – 15 лет – 35 - 45 с

Велоэргометрия • позволяет дать точную физическую нагрузку • осуществлять ЭКГконтроль во время проведения, АД и ЧД • и на 1 -, 3 -, 5 -, 7 -, 10 -й минутах восстановительного периода
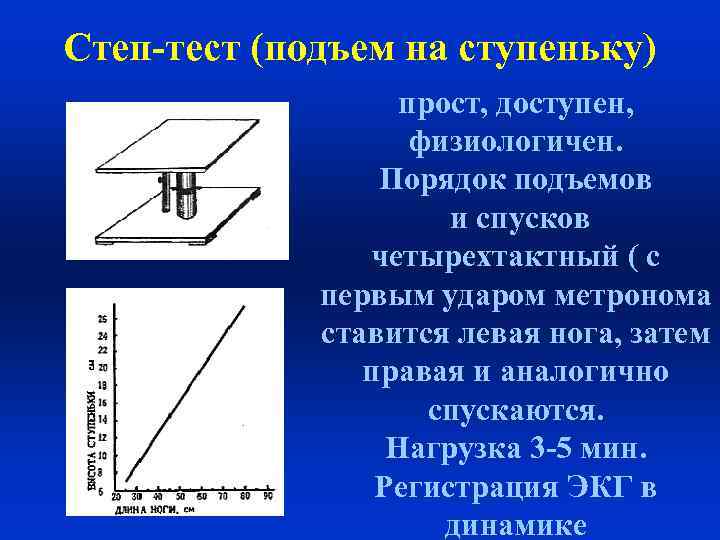
Степ-тест (подъем на ступеньку) прост, доступен, физиологичен. Порядок подъемов и спусков четырехтактный ( с первым ударом метронома ставится левая нога, затем правая и аналогично спускаются. Нагрузка 3 -5 мин. Регистрация ЭКГ в динамике

Тредмил-тест ( «бегущая» дорожка) • Нагрузка на тредмиле считается более физиологичной, она удобна для детей. • При выполнении теста исследуемый шагает по движущейся под уклоном (от 10 до 20°) дорожке • ЧД, АД, ЭКГ

Функциональные пробы • Диагностика патологии ССС в т. ч. СН, которая выявляется только при физической нагрузке • Позволяют расширить двигательный режим больного ребенка • Контроль здоровья и физической тренированности
Электрокардиография • Метод регистрации электродвижущей силы сердца, возникающей в процессе деполяризации и реполяризации миокарда.

Холтеровское мониторирование • длительная непрерывная регистрация ЭКГ в процессе повседневной жизни • При 24 -часовом мониторировании регистрируется до 120 000 кардиоциклов • Метод оценки нарушения сердечного ритма, проводимости
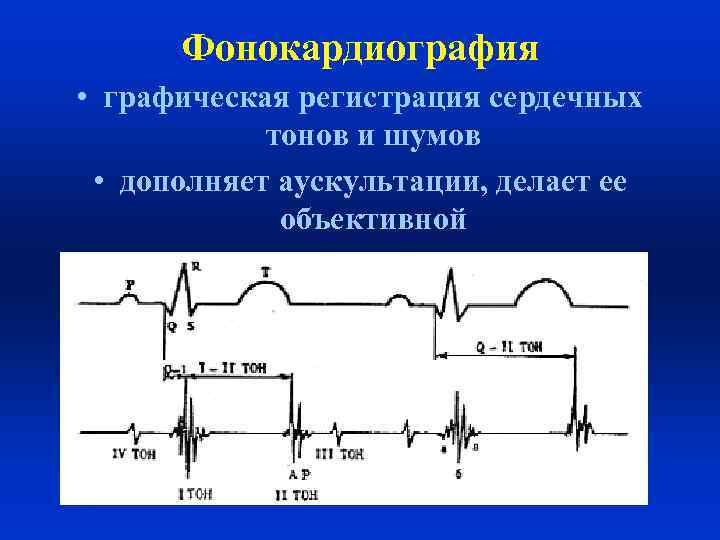
Фонокардиография • графическая регистрация сердечных тонов и шумов • дополняет аускультации, делает ее объективной

Сфигмография • регистрация движения стенки артерий, возникающего под давлением волны крови при каждом сокращении сердца.

Поликардиография • Комбинированная синхронная регистрация ЭКГ (II станд. отведение), ФКГ (верхушка сердца или V точка), сфигмограммы сонной артерии • Сопоставление указанных кривых по времени • Позволяет изучить фазовую структуру левого желудочка и оценить сократительную способность миокарда
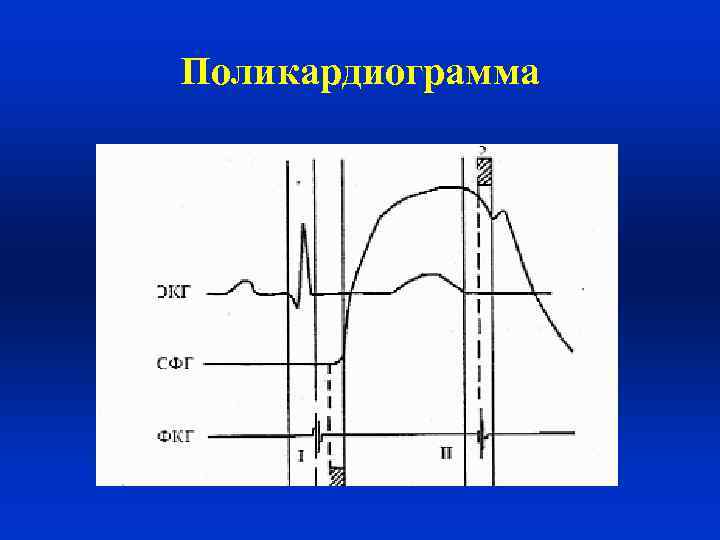
Поликардиограмма

Эхокардиография • структуры сердца и их расположение • позволяет оценить толщину камер сердца • размеры полостей и магистральных сосудов • жидкость в перикарде • форму и движение створок клапанов

Доплерэхокардиография • Эффект Доплера позволяет исследовать кровоток, его скорость и направление

Цветное доплеровское сканирование • Суть метода – в наложении закодированных разными цветами скоростей кровотока на двухмерное изображение сердца. Красный – кровоток по направлению к датчику, синий – от датчика • Оценивает направление движения, среднюю скорость и турбулентность потока • Важен для оценки клапанной регургитации и внутрисердечных шунтов
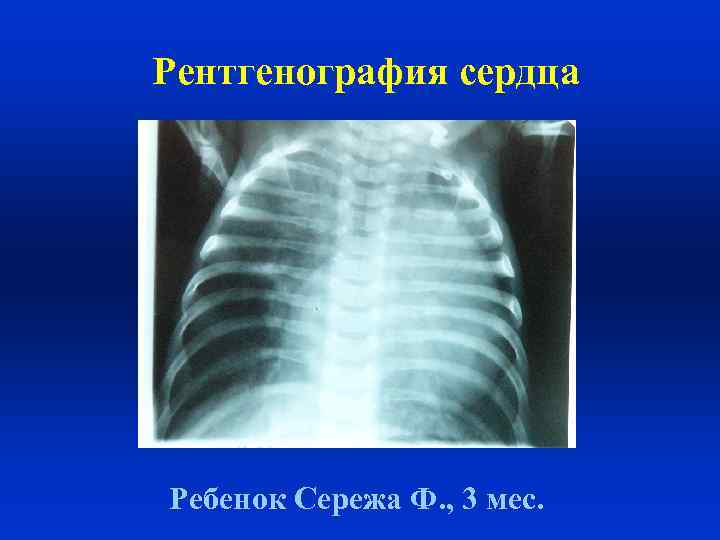
Рентгенография сердца Ребенок Сережа Ф. , 3 мес.
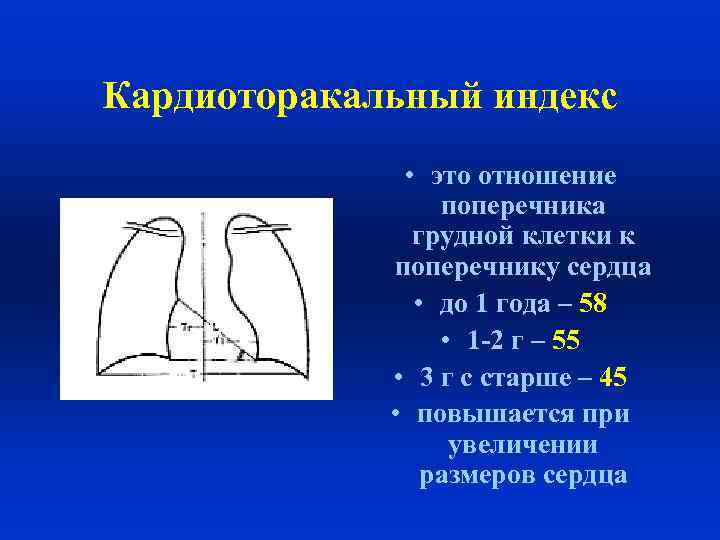
Кардиоторакальный индекс • это отношение поперечника грудной клетки к поперечнику сердца • до 1 года – 58 • 1 -2 г – 55 • 3 г с старше – 45 • повышается при увеличении размеров сердца
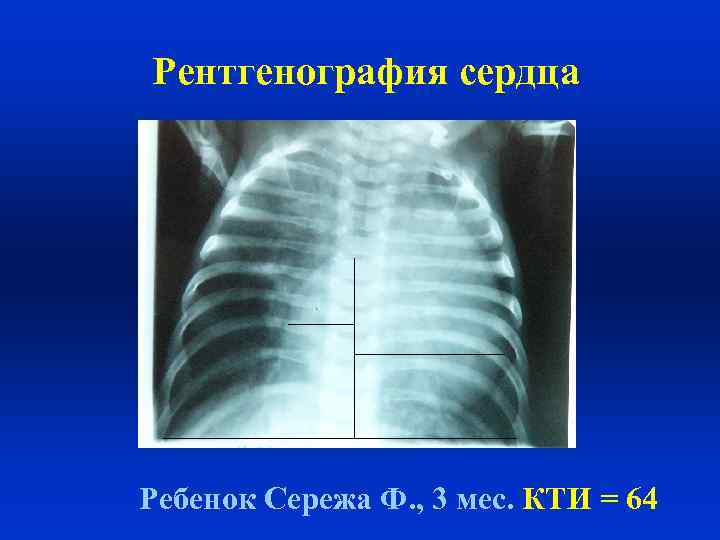
Рентгенография сердца Ребенок Сережа Ф. , 3 мес. КТИ = 64

Выводы • 1. ССС закладывается очень рано (с 3 по 8 нед в/у развития) • 2. Внутриутробно функцию газообмена выполняет плацента • 3. Существенная перестройка ССС и легочного кровотока происходит после рождения • 4. После рождения продолжается развитие ССС с повышенной активностью левого желудочка • 5. Дозированные целенаправленные физические нагрузки позволяют оценить возможности гемодинамики ребенка и тренируют ССС ребенка

СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА У ДЕТЕЙ (анатомо.ppt