СЛР много.ppt
- Количество слайдов: 148
Сердечно-легочно-мозговая реанимация

Смертность от сердечнососудистых заболеваний в РФ 2005 год – 942 на 100 тыс. 2009 год – 833 на 100 тыс. (? По данным Росстата ? ) На ССЗ в России на 1 человека приходится потеря 27 лет жизни ( «время недожития» ) В США – 8 лет В Великобритании – 7 лет В Китае – 4 года

Население Пермского края 2 730 900 (2006) 2 592 352 (2010) Смертность превышает рождаемость в 1, 8 раза • 5 место по продолжительности жизни в Приволжском Федеральном округе • 60 место в Российской Федерации по продолжительности жизни • Смертность по Пермскому краю • Сердечнососудистые заболевания - 56, 5% • Травмы -16, 8% • Опухоли -12, 6%
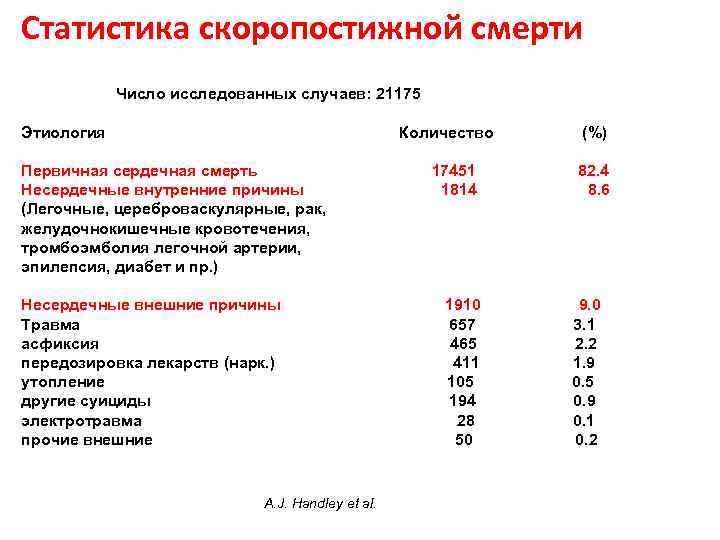
Статистика скоропостижной смерти Число исследованных случаев: 21175 Этиология Количество Первичная сердечная смерть Несердечные внутренние причины (Легочные, цереброваскулярные, рак, желудочнокишечные кровотечения, тромбоэмболия легочной артерии, эпилепсия, диабет и пр. ) Несердечные внешние причины Травма асфиксия передозировка лекарств (нарк. ) утопление другие суициды электротравма прочие внешние A. J. Handley et al. 17451 1814 1910 657 465 411 105 194 28 50 (%) 82. 4 8. 6 9. 0 3. 1 2. 2 1. 9 0. 5 0. 9 0. 1 0. 2

Внезапная сердечная смерть Причиной чаще является фибрилляция желудочков – 75 -80% желудочковая тахикардия, реже – электромеханическая диссоциация и асистолия *и Остановка кровообращения обычно случается: дома (2/3 случаев), у мужчин в возрасте старше 50 лет (3/4 случаев) в течение дня (с 8 до 18 часов), в присутствии свидетелей (2/3 случаев). * Во время первого анализа сердечного ритма фибрилляция желудочков регистрируется в 40% случаев внезапной смерти. Вероятно, что число жертв ФЖ или желудочковой тахикардии (ЖТ) намного больше, но к тому времени, когда снимается первая ЭКГ, их ритм ухудшается до асистолии

Виды остановки кровообращения Желудочковая тахикардия (2 сек) Фибрилляция желудочков высокоамплитудная (1 мин) Асистолия

Асфиктическая остановка кровообращения • • Тяжелые травмы Передозировка наркотиков Утопление Дети
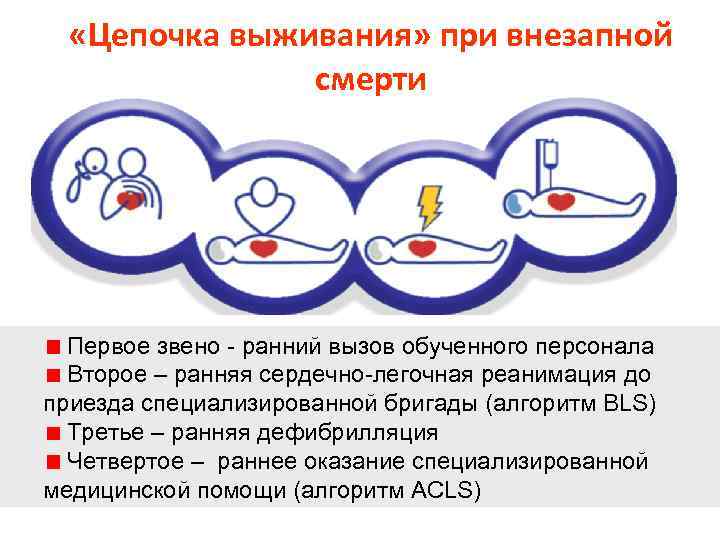
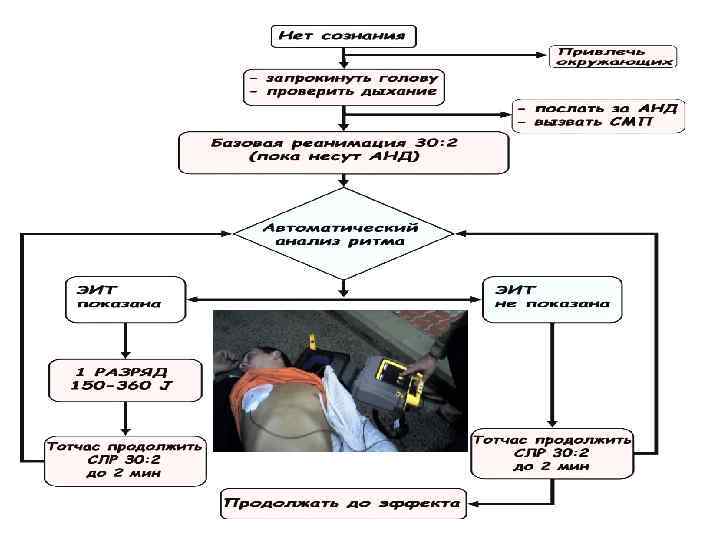
«Цепочка выживания» при внезапной смерти Первое звено - ранний вызов обученного персонала Второе – ранняя сердечно-легочная реанимация до приезда специализированной бригады (алгоритм BLS) Третье – ранняя дефибрилляция Четвертое – раннее оказание специализированной медицинской помощи (алгоритм ACLS)

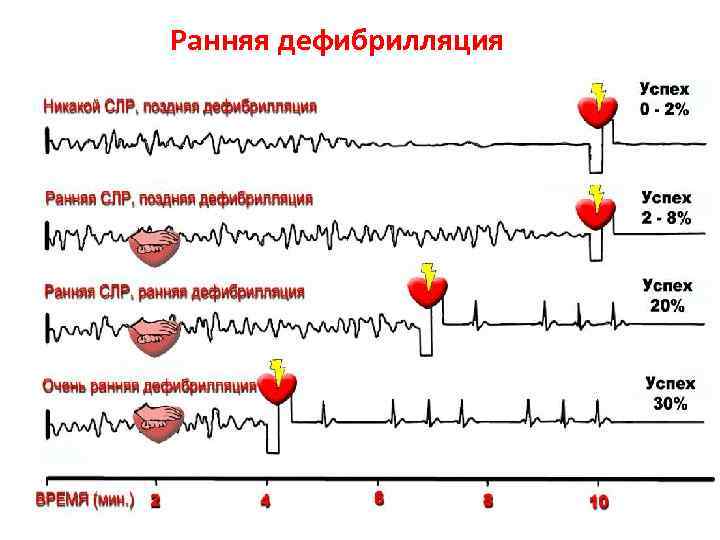
• Раннее распознавание чрезвычайной ситуации и вызов помощи: привести в действие службы экстренной медицинской помощи или местную систему быстрого реагирования, например, «телефон 112» . Раннее эффективное реагирование может предотвратить остановку сердца. • Ранняя СЛР очевидцем: немедленная СЛР может удвоить или утроить шансы выживания после ВОК. • Ранняя дефибрилляция: СЛР плюс дефибрилляция в пределах 3 -5 минут может дать уровень выживания 49 -75%. Каждая минута отсрочки дефибрилляции сокращает вероятность выживания на 10 -15%. • Раннее интенсивное поддержание жизни и постреанимационная терапия: качество лечения во время постреанимационной фазы влияет на результат проведенной СЛР.
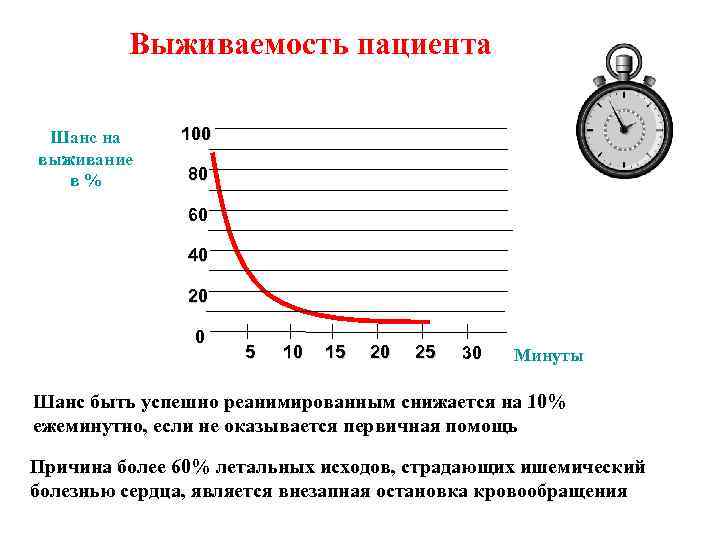
Выживаемость пациента Шанс на выживание в% 100 80 60 40 20 0 5 10 15 20 25 30 Минуты Шанс быть успешно реанимированным снижается на 10% ежеминутно, если не оказывается первичная помощь Причина более 60% летальных исходов, страдающих ишемический болезнью сердца, является внезапная остановка кровообращения

Раннее распознавание и вызов помощи Показания для вызова спецбригады «на себя» (СПб) 1. Острый инфаркт миокарда, осложненный некупирующимся ангинозным приступом и (или) нестабильной гемодинамикой и (или) пароксизмом аритмии 2. Некупирующаяся острая левожелудочковая недостаточность 3. Тромбоэмболия легочной артерии 4. Острое нарушение сердечного ритма, сопровождающееся болевым приступом и (или) нарушением гемодинамики и (или) возникшее впервые 5. Острые, прогностически неблагоприятные нарушения сердечного ритма, в том числе не вызывающие на момент осмотра нарушений гемодинамики 6. Некупирующийся приступ бронхиальной астмы 7. Необходимость экстренной временной электрокардиостимуляции 8. Согласование профиля бригады для сопровождения больного при переводе из стационара в стационар - в зависимости от тяжести состояния 9. Проводимая линейной бригадой СЛР 10. Комы 11. Тяжелые травмы и ДТП, шоки

ОСНОВНЫЕ ПРИНЦИПЫ ОКАЗАНИЯ ЭКСТРЕННОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ • соблюдение принципа личной безопасности • быстрая оценка тяжести состояния всех пострадавших, в соответствии с этим проведение медицинской сортировки, выбор очередности в оказании помощи по принципу наивысшей опасности для жизни Ø Ø Ø остановка сильного наружного кровотечения восстановление и поддержание проходимости ВДП СЛР восполнение объема циркулирующей крови адекватное обезболивание транспортная иммобилизация и выбор функционально выгодного положения при транспортировке

Сердечно-легочная – для нормальной жизнедеятельности организма необходима постоянная доставка кислорода к клеткам, которую осуществляют системы органов дыхания и кровообращения (в каждую систолу сердце выбрасывает в аорту 40 -70 мл обогащённой кислородом крови; за 1 минуту – 3 -5 литров) При остановке дыхания и кровообращения окислительновосстановительные процессы, происходящие в клетке с участием кислорода, становятся невозможными, что приводит к гибели клеток различных органов и систем и организма в целом Церебральная – понятие «человек» определяется, прежде всего, сохранностью функций коры головного мозга

Реанимация – комплекс мероприятий, направленных на оживление и восстановление функций организма re – приставка, означающая повторное действие animо – воскрешать, одушевлять

Смерть человека наступает в результате гибели организма как целого В процессе умирания выделяют стадии: агонию, клиническую смерть, смерть мозга и биологическую смерть Агония характеризуется прогрессивным угасанием внешних признаков жизнедеятельности организма (сознания, кровообращения, дыхания, двигательной активности) Клиническая смерть патологические изменения во всех органах и системах носят полностью обратимый характер Смерть мозга проявляется развитием необратимых изменений в головном мозге, а в других органах и системах частично или полностью обратимых Биологическая смерть выражается посмертными изменениями во всех органах и системах, которые носят постоянный, необратимый, трупный характер

Посмертные изменения имеют функциональные, инструментальные, биологические и трупные признаки: Функциональные признаки: а) Отсутствие сознания б) Отсутствие дыхания, пульса, артериального давления в) Отсутствие рефлекторных ответов на все виды раздражителей Инструментальные признаки: а) Электроэнцефалографические б) Ангиографические Биологические признаки: а) Максимальное расширение зрачков б) Бледность и/или цианоз, и/или мраморность (пятнистость) кожных покровов в) Снижение температуры тела Трупные изменения: а) Ранние признаки б) Поздние признаки

Констатация смерти человека наступает при смерти мозга или биологической смерти человека (необратимой гибели человека) Биологическая смерть устанавливается на основании наличия трупных изменений (ранние признаки, поздние признаки) Диагноз смерть мозга устанавливается в учреждениях здравоохранения, имеющих необходимые условия для констатации смерти мозга Смерть человека на основании смерти мозга устанавливается в соответствии с Инструкцией по констатации смерти человека на основании диагноза смерти мозга, утвержденной Приказом Министерства здравоохранения РФ N 460 от 20. 12. 2001 "Об утверждении Инструкции по констатации смерти человека на основании диагноза смерти мозга"

Зарегистрировано в Минюсте РФ 4 апреля 2003 г. N 4379 МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ ПРИКАЗ 4 марта 2003 г. N 73 ОБ УТВЕРЖДЕНИИ ИНСТРУКЦИИ ПО ОПРЕДЕЛЕНИЮ КРИТЕРИЕВ И ПОРЯДКА ОПРЕДЕЛЕНИЯ МОМЕНТА СМЕРТИ ЧЕЛОВЕКА, ПРЕКРАЩЕНИЯ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ

Реанимационные мероприятия не проводятся а) При наличии признаков биологической смерти б) При наступлении состояния клинической смерти на фоне прогрессирования достоверно установленных неизлечимых заболеваний или неизлечимых последствий острой травмы, несовместимой с жизнью Реанимационные мероприятия прекращаются только а) При констатации смерти человека на основании смерти головного мозга, в том числе на фоне неэффективного применения полного комплекса мероприятий, направленных на поддержание жизни б) При неэффективности реанимационных мероприятий, направленных на восстановление жизненно важных функций в течение 30 минут

Клиническая смерть Своеобразное переходное состояние между жизнью и смертью, которое еще не является смертью, но уже не может быть названо жизнью Патологические изменения во всех органах и системах носят обратимый характер • Продолжительность периода = 3 – 5 минут • При гипотермии срок клинической смерти может удлиняться до 12 -20 минут и более

«…главная задача реаниматологии – предотвращать клиническую смерть, а в случае её наступления, лечить» Неговский В. А. , 1986

Международное сообщество не удовлетворено результатами СЛР – «истинная» выживаемость при смерти на догоспитальном этапе = 6, 4% • Главное требование: идеальная техника БРК !!! • Массаж сердца – класс I • Вдохи ИВЛ – класс IIа

Комплекс мероприятий по восстановлению жизни Базовый реанимационный комплекс - БРК Basic Life Support – BLS • Обеспечение проходимости ВДП • Поддержание кровообращения • Поддержание дыхания
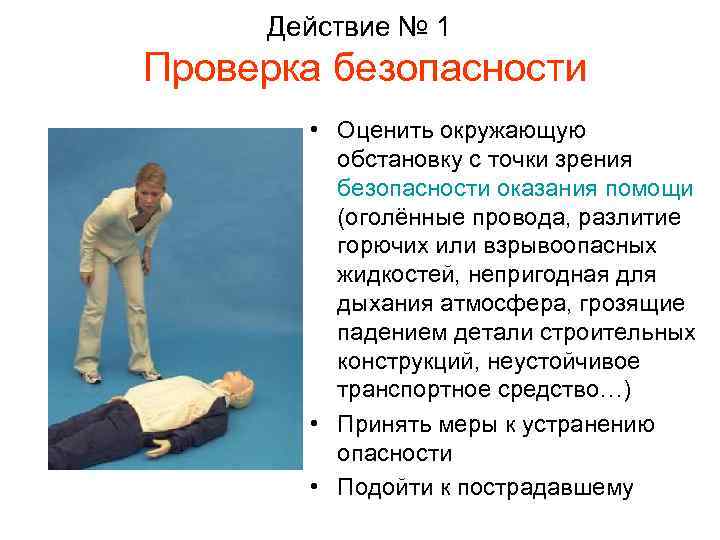
Действие № 1 Проверка безопасности • Оценить окружающую обстановку с точки зрения безопасности оказания помощи (оголённые провода, разлитие горючих или взрывоопасных жидкостей, непригодная для дыхания атмосфера, грозящие падением детали строительных конструкций, неустойчивое транспортное средство…) • Принять меры к устранению опасности • Подойти к пострадавшему

Действие № 2 Первичный осмотр - жив ли? Минимальный набор признаков • сознание • самостоятельное дыхание • пульс на магистральных артериях

Наличие сознания • Шейк-тест +++ • Вербальный контакт __________ ДВУКРАТНО • … в сознании • … реагирует на голос • … реагирует на болевые стимулы • … не реагирует…

Провести: • Визуальный осмотр полости рта • Ревизия полости рта – – – Язык Протезы Инородные тела Рвотные массы Кровь • Только при наличии видимого инородного тела удалить его пальцем или аспиратором

По современным международным рекомендациям удалять инородное тело можно только под контролем зрения Какое-либо исследование полости глотки вслепую запрещено! Исключение: достоверно известная обструкция верхних дыхательных путей твёрдым инородным телом

В быту - позвать на помощь – «зарезервировать помощника» «Останьтесь! Возможно мне потребуется Ваша помощь…»
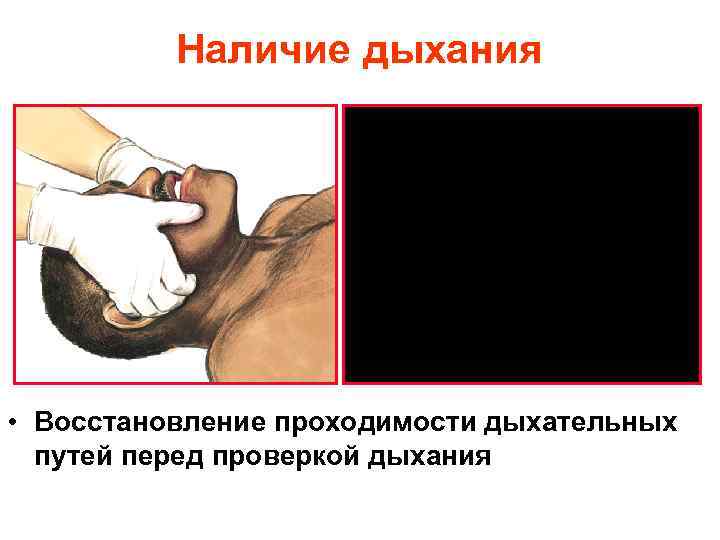
Наличие дыхания • Восстановление проходимости дыхательных путей перед проверкой дыхания
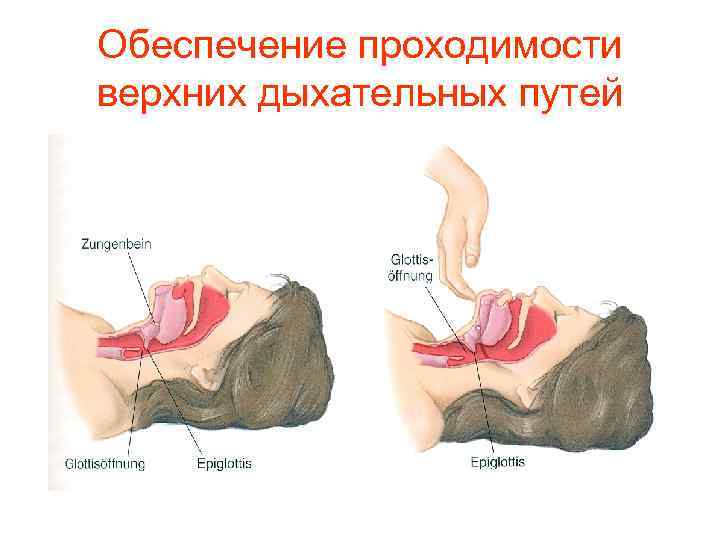
Обеспечение проходимости верхних дыхательных путей

Рекомендации 2010 (медицинские работники) Сохранено первичное выдвижение нижней челюсти при травме, но при её неэффективности (!), не теряя времени, разрешено запрокидывание головы и поднимание подбородка Запрокидывают голову назад, накладывая ладонь одной руки на лоб Выдвигают нижнюю челюсть вперед, помещая указательный и средний пальцы подбородок Корень языка отходит от задней стенки ротоглотки, открывая доступ воздуха в легкие

Проверить наличие дыхания «вижу – слышу – ощущаю» до 10 секунд • одновременный контроль кровообращения не проводится
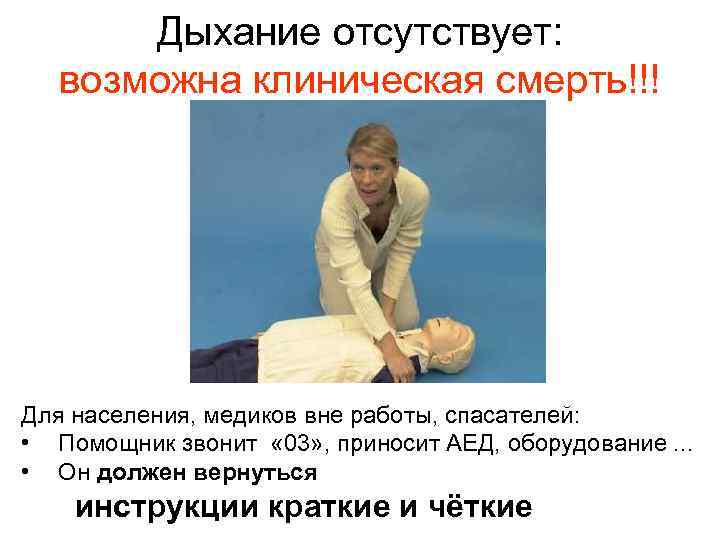
Дыхание отсутствует: возможна клиническая смерть!!! Для населения, медиков вне работы, спасателей: • Помощник звонит « 03» , приносит АЕД, оборудование. . . • Он должен вернуться инструкции краткие и чёткие

Если медицинский работник один (рекомендации 2010) • Всех взрослых пациентов и детей с внезапной ( «на глазах» ) остановкой сердца можно оставить на 1 минуту для вызова « 03» и подготовки оборудования • Первично 2 минуты СЛР у детей до года и у любого пациента с явным «гипоксическим» развитием смерти

Проверка признаков кровообращения (немедицинский работник) Не проверяя признаки наличия кровообращения, сразу начать массаж сердца!!! (Рекомендации 2010)
Проверка признаков кровообращения (медицинский работник) В течение 10 секунд проверить пульс на сонных артериях (по 5 секунд на каждой)

Заключение экспертов ERC / AHA 2010 Установлено, что в 50% случаев на оценку пульса тратится гораздо больше времени, чем это необходимо для проведения успешного оживления: • больше 24 сек. вместо 5 -10 секунд • только 15% врачей и спасателей определяли наличие пульса в течение 10 секунд

Раннее распознавание и вызов помощи Быстро оценить: Сознание? Дыхание? Кровообращение/ признаки жизни?

Отсутствие пульса и повода отказаться от СЛР … Немедленное начало закрытого массажа сердца «Такие инвазивные мероприятия расширенной СЛР, как интубация и введение медикаментов, не оказывают влияния на успешность СЛР» Dr. med. Peter Rupp (Петер Рупп), 2008 г.
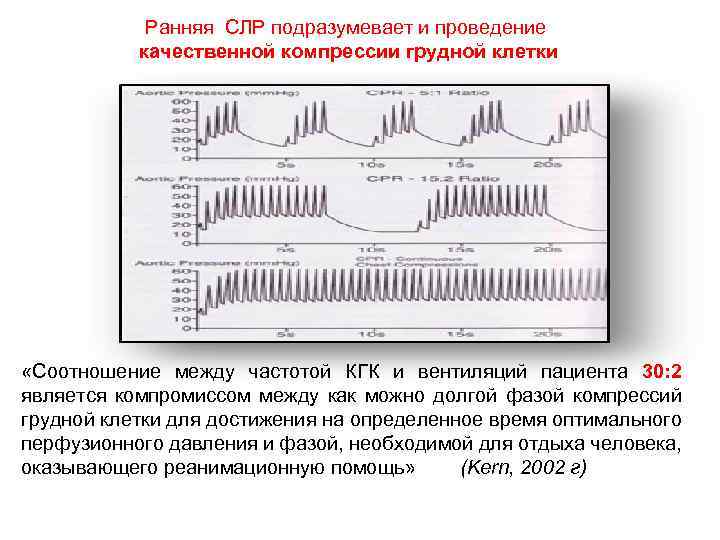
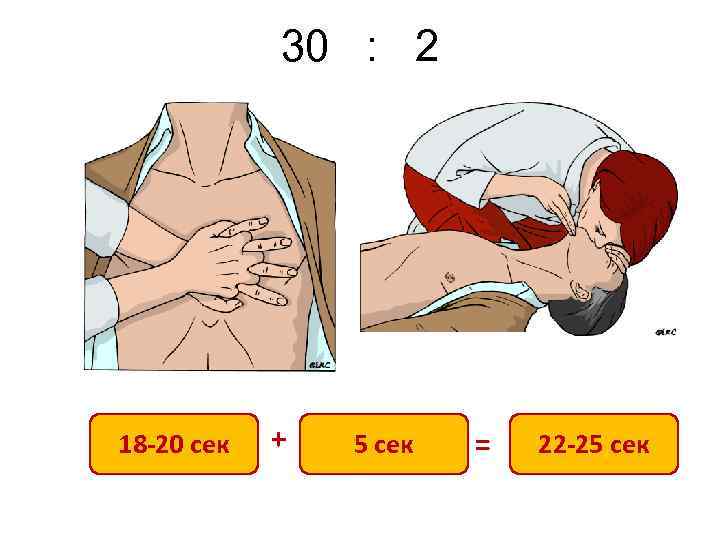
Ранняя СЛР подразумевает и проведение качественной компрессии грудной клетки «Соотношение между частотой КГК и вентиляций пациента 30: 2 является компромиссом между как можно долгой фазой компрессий грудной клетки для достижения на определенное время оптимального перфузионного давления и фазой, необходимой для отдыха человека, оказывающего реанимационную помощь» (Kern, 2002 г)

30 : 2 или 2 : 30 В течение первых минут после остановки сердца, не связанной с асфиксией, содержание кислорода в крови остается достаточно высоким Поэтому во время СЛР ограничение доставки кислорода к миокарду и головному мозгу в большей степени связано с низким сердечным выбросом, чем с дефицитом кислорода в легких В первые минуты внезапной остановки сердца вентиляция легких менее важна, чем непрямой массаж сердца

Заключение экспертов «Во время реанимации ограничение доставки кислорода к сердцу и головному мозгу в большей степени связано с очень низким сердечным выбросом, чем с дефицитом кислорода в легких»
Непрямой массаж сердца • • 30 компрессий Середина грудной клетки Частота – не менее 100 в минуту Глубина – 5 -6 см
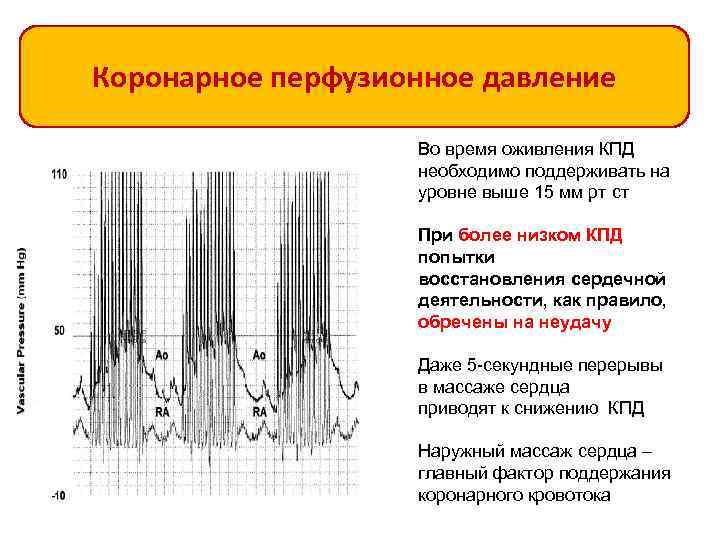
Коронарное перфузионное давление Во время оживления КПД необходимо поддерживать на уровне выше 15 мм рт ст При более низком КПД попытки восстановления сердечной деятельности, как правило, обречены на неудачу Даже 5 -секундные перерывы в массаже сердца приводят к снижению КПД Наружный массаж сердца – главный фактор поддержания коронарного кровотока
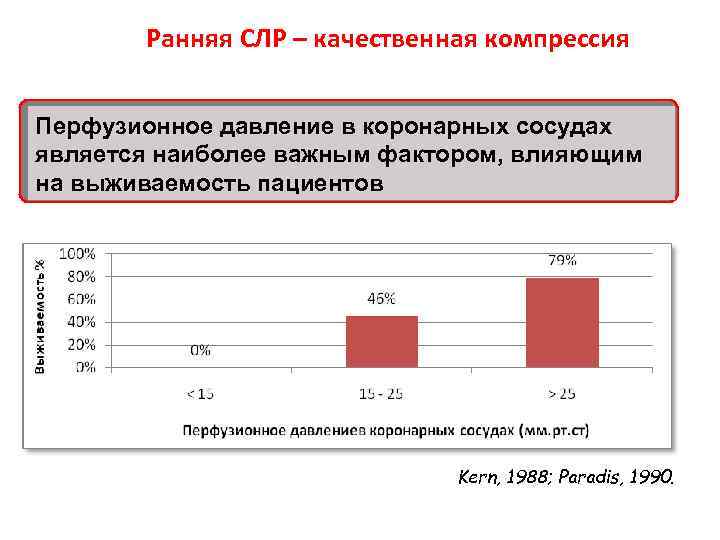
Ранняя СЛР – качественная компрессия Перфузионное давление в коронарных сосудах является наиболее важным фактором, влияющим на выживаемость пациентов Kern, 1988; Paradis, 1990.

Выполнить 30 компрессии грудной клетки НМС проводится на ровной жесткой поверхности! Компрессии проводятся с частотой не менее 100 в мин При моделировании ВОС на собаках и свиньях максимальный коронарный и мозговой кровоток удавалось создавать при частоте компрессий грудной клетки от 100 до 120 раз в минуту

Компрессии проводятся в переднезаднем направлении по линии, соединяющей грудину с позвоночником После каждой компрессии грудная клетка должна полностью расправляться Время компрессии и декомпрессии должно быть примерно равным (1: 1) Полная декомпрессия за счёт снижения давления в грудной клетке способствует венозному возврату и наполнению сердца в диастолу Прекращать компрессию можно только на время, необходимое для проведения искусственной вентиляции легких, и на определение пульса на сонной артерии Контроль ЭКГ проводится во время проведения ИВЛ

Типичные ошибки проведении НМС • • • Нет жёсткой основы для проведения НМС Слишком резкие, а потому короткие, компрессии Не вертикальное направление компрессии Пауза более 5 секунд при переходе к ИВЛ и обратно Сдавление грудины в области мечевидного отростка (опасность повреждения печени) • Смещение точки массажа в стороны от средней линии (опасность множественного перелома рёбер, нарушения каркасности грудной клетки) • Отрывание рук от грудины (опасность перелома рёбер) В 37, 4 % случаев: глубина сдавления меньше 38 мм В 24% случаев: длительные перерывы при НМС В 28, 1 % случаев: частота сдавлений меньше 90/мин

Ранняя СЛР – качественная СЛР Для проведения эффективных компрессий грудной клетки необходимы следующие предпосылки: q жесткое основание q правильно выбранная точка приложения рук (середина грудной клетки = нижняя половина грудины) q соотношение «массаж : вентиляция» = 30 : 2 q частота компрессий не менее 100/мин q глубина компрессий 5 -6 см или больше q полная декомпрессия q фазы компрессий и декомпрессий должны быть равны q “Push hard and fast” (давите сильно и быстро) q смена позиций каждые 2 минуты q по возможности короткие паузы в проведении массажа

Реанимацию методом «только массаж» разрешено проводить только при отсутствии условий для проведения ИВЛ любым из известных способов

Прекордиальный удар Начинать реанимационные мероприятия с прекордиального удара целесообразно лишь в самом начале клинической смерти при невозможности своевременного нанесения электрического разряда При ВОК, продолжающееся более 30 секунд, прекордиальный удар не эффективен! Наносится однократно в случае если: остановка сердца у взрослого пациента произошла при бригаде : - пульс не определяется - на ЭКГ регистрируется ЖТ/Ф Ж или ЭКГ- контроль отсутствует - отсутствует или не готов дефибриллятор Прекордиальный удар не наносится: - при регистрируемой на ЭКГ асистолии, ЭМД - при ВОК, продолжающееся более 30 секунд - детям, младше 8 лет Во всех перечисленных случаях проводится НМС, ИВЛ, введение препаратов При неэфффективности прекордиального удара или дефибрилляции – НМС, ИВЛ, введение препаратов

Прекордиальный удар применяется, если нет дефибриллятора в шаговой доступности Только в первые 10 секунд остановки кровообращения! Только при мониторируемой фибрилляции! Только однократно!

ИВЛ «рот-в-рот» • Зажать нос • Выдохнуть в рот пациенту, используя кусок материи для защиты (1 сек) • Проконтролировать эффективность вдувания по экскурсии грудной клетки • Дождаться спонтанного выдоха • Повторить • 2 ВДОХА
Воздуховод Гведела
Вентиляция дыхательным мешком типа Ambu

Рекомендации 2010 Медицинский работник • Первые два вдоха полноценной глубины (500 -600 мл) с контролем эффективного подъема грудной клетки (каждый около 1 секунды)

При отсутствии спонтанного дыхания ИВЛ маской мешком «Амбу» 2 вдоха Заключение экспертов ERC / AHA 2010 Продолжительность каждого вдоха 1 секунда, между вдохами –пауза для осуществления пассивного выдоха – 1 сек Объем вдыхаемого воздуха у взрослых должен составлять приблизительно 500 -600 мл (6 -7 мл/кг) Для определения должного объема проводится контроль подъема грудной клетки

Сильное или очень быстрое вдувание приводит к тому, что воздух попадает в пищевод и желудок, постепенно растягивая его Если же такое произошло, не следует надавливать на область живота, чтобы освободить желудок Это приведёт к тому, что желудочное содержимое поступит в ротоглотку с последующей аспирацией и развитием синдрома Мендельсона

Во время проведения СЛР кровоток в легких значительно уменьшен, поэтому адекватное соотношение вентиляции и кровотока может поддерживаться при более низких, чем в норме значениях вдуваемого объема воздуха и частоте искусственного дыхания Излишнее количество вдохов и/или слишком большой ДО приводят к уменьшению сердечного выброса и коронарного кровотока

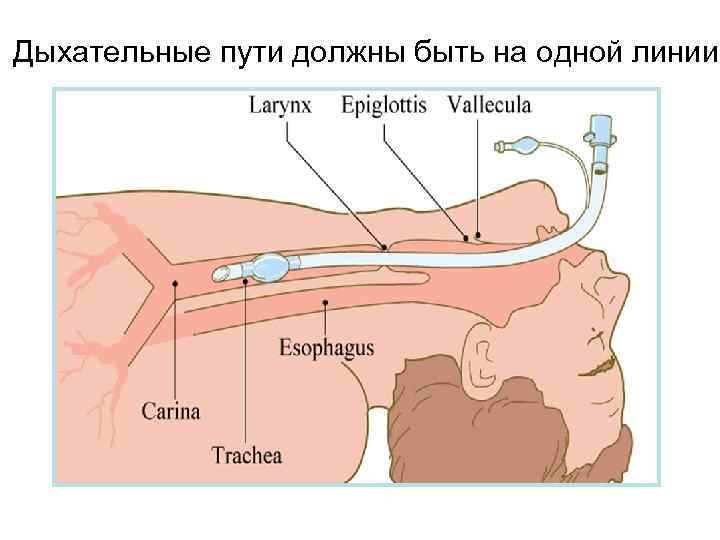
ИСКУССТВЕННОЕ ДЫХАНИЕ «Золотым стандартом» для выполнения ИВЛ является интубация трахеи
Дыхательные пути должны быть на одной линии
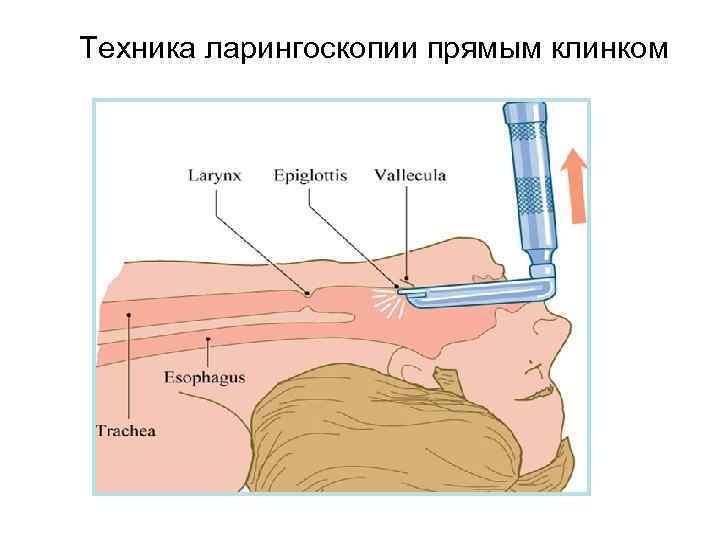
Техника ларингоскопии прямым клинком
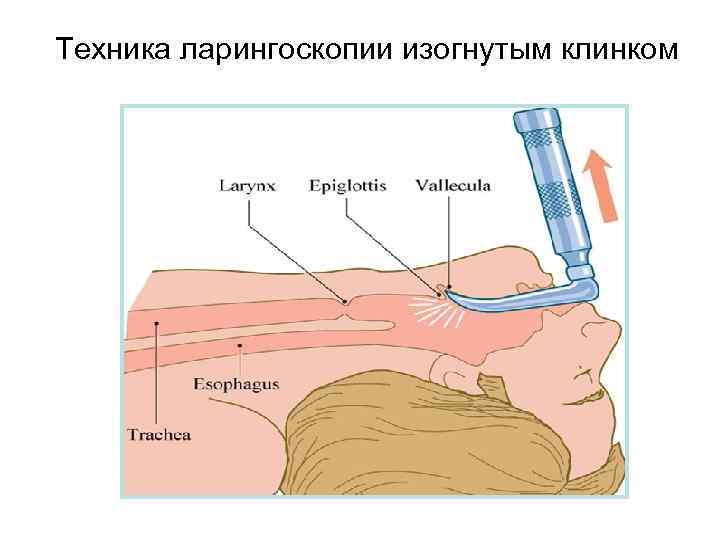
Техника ларингоскопии изогнутым клинком

Осложнения интубации ∙ Травма (вывихи и аспирация зубов, переломы шейного отдела позвоночника при переразгибании головы, перфорация дыхательных путей) • Автономные рефлексы (бронхоспазм, бради- или тахикардия, гипо- или гипертония, нарушения ритма сердца) • Интубация пищевода • Эндобронхиальная интубация (правый главный бронх) • Отсутствие герметичности в контуре • Охлаждение в результате испарения (особенно у детей) • Отек гортани

ТРИ НЕУДАВШИЕСЯ ПОПЫТКИ ИНТУБАЦИИ – ПРЯМОЕ ПОКАЗАНИЕ К УСТАНОВКЕ ЛАРИНГЕАЛЬНОЙ МАСКИ!!! СРАЗУ ПОСЛЕ УСТАНОВКИ МАСКИ НАЧАТЬ ИВЛ при возникновении возбуждения, кашля или рвоты МАСКУ НЕ УДАЛЯТЬ
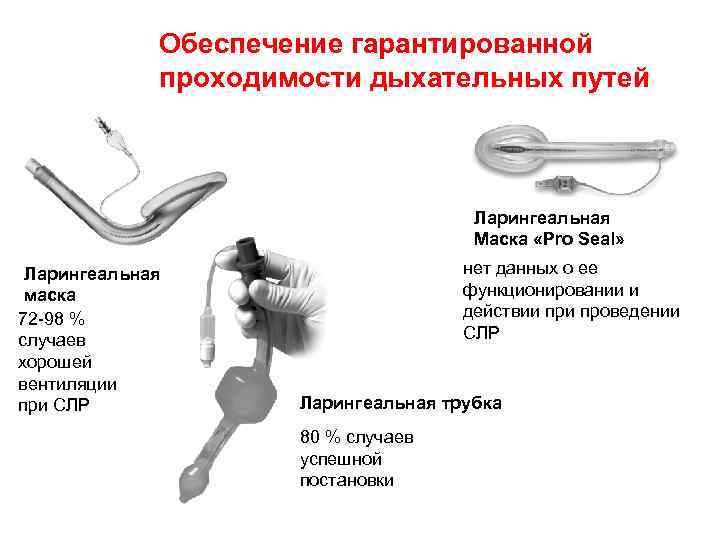
Обеспечение гарантированной проходимости дыхательных путей Ларингеальная Маска «Pro Seal» Ларингеальная маска 72 -98 % случаев хорошей вентиляции при СЛР нет данных о ее функционировании и действии проведении СЛР Ларингеальная трубка 80 % случаев успешной постановки
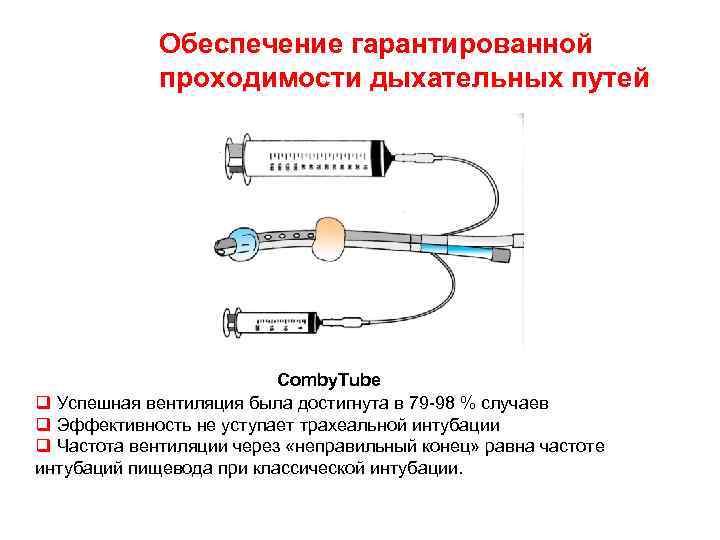
Обеспечение гарантированной проходимости дыхательных путей Comby. Tube q Успешная вентиляция была достигнута в 79 -98 % случаев q Эффективность не уступает трахеальной интубации q Частота вентиляции через «неправильный конец» равна частоте интубаций пищевода при классической интубации.
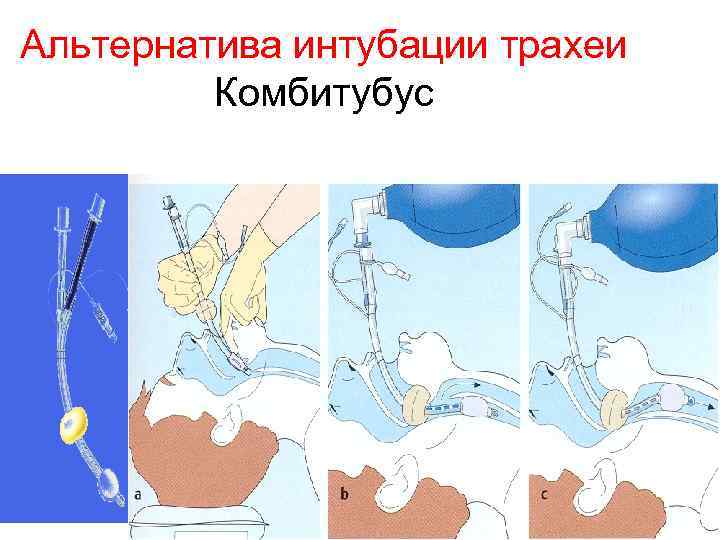
Альтернатива интубации трахеи Комбитубус

Обеспечение гарантированной проходимости дыхательных путей Несмотря на обилие предлагаемых альтернативных дыхательных устройств, интубация трахеи является «золотым стандартом реанимации» q Не прерывать компрессий грудной клетки во время интубации (пауза в момент прохождения трубки через голосовую щель не больше 5 секунд) q Не гипервентилировать перед интубацией q Аускультация в трех точках для контроля положения трубки q Постановка альтернативных устройств только после 2 неудачных попыток интубации трахеи

ИСКУССТВЕННАЯ ВЕНТИЛЯЦИЯ ЛЕГКИХ l Использовать аппарат ИВЛ l Частота дыхания 10/мин l Дыхательный объем 500 -600 мл (6 - 7 мл/кг) l Давление на вдохе 60 mbar l Концентрация кислорода 100%
30 : 2 18 -20 сек + 5 сек = 22 -25 сек
BLS (немедицинские работники) 30 : 2
BLS (медицинские работники) У всех пациентов старше 3 мес. 30 : 2

Ошибки при выполнении реанимационных мероприятий Не обеспечена проходимость дыхательных путей Проведение массажа сердца на мягкой поверхности Неправильное расположение рук реанимирующего при массаже сердца Слишком малая или чрезмерная сила нажатия на грудину при реанимации Длительный, более 5 -10 сек. , перерыв при массаже сердца для проведения дополнительных лечебных и диагностических мероприятий ИВЛ - вздутие надчревной области, возникающее при вдувании большого объема воздуха, свидетельствует о попадании воздуха в желудок

Пути повышения эффективности СЛР на этапе BLS • Раннее прибытие СМП = класс эффективности I • Обучение навыкам базисной СЛР населения и работников смежных специальностей • Программы публично доступной дефибрилляции

Пути повышения эффективности СЛР на этапе BLS • Удаление каждого неоправданного перерыва в массаже сердца !!! • Правильная техника закрытого массажа сердца!!!

Пути повышения эффективности СЛР на этапе BLS

Успешность реанимации зависит от • раннего распознавания критической ситуации и вызова помощи • ранняя СЛР очевидцем увеличивает выживаемость вдвое - втрое после ВОК, обусловленной фибрилляцией желудочков • ранняя дефибрилляция повышает выживаемость до 49 -75% Каждая минута отсрочки дефибрилляции снижает вероятность выживания на 10 -15%
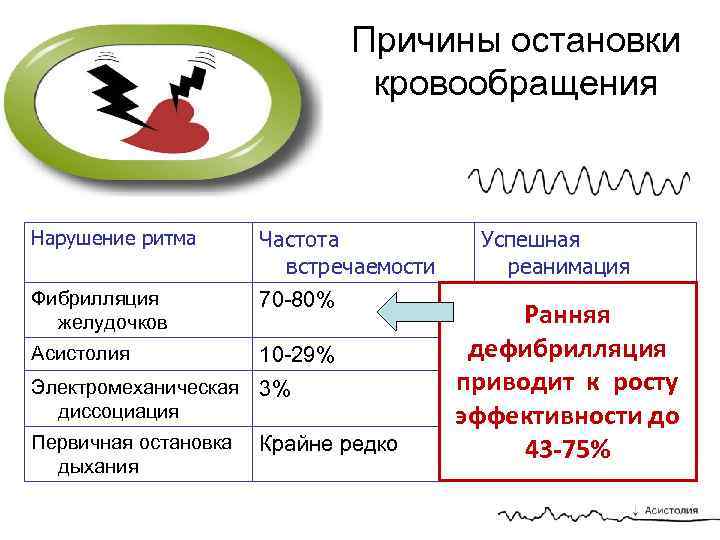
Причины остановки кровообращения Нарушение ритма Частота встречаемости Успешная реанимация Фибрилляция желудочков 70 -80% 9 -25% Асистолия 10 -29% Электромеханическая диссоциация 3% Первичная остановка дыхания Крайне редко Ранняя дефибрилляция 1 -2 % приводит к росту 6 -2% эффективности до 1% 43 -75%

A B C D Medtronic Physio-Control Lifepak 10 monophasic damped sinusoid - MDS Medtronic Physio-Control Lifepak 12 biphasic truncated exponential - BTE Zoll M-Series biphasic rectilinear - BRL Schiller FRED biphasic Multipulse Biowave - MPB

A Монофазные дефибрилляторы Max 360 Дж Бифазные дефибрилляторы Max 150 -200 Дж Monophasic damped sinusoid-MDS B Мультипульс Biphasic truncated exponential-BTE C D Multipulse Biowave-MPB Biphasic rectilinear-BRL
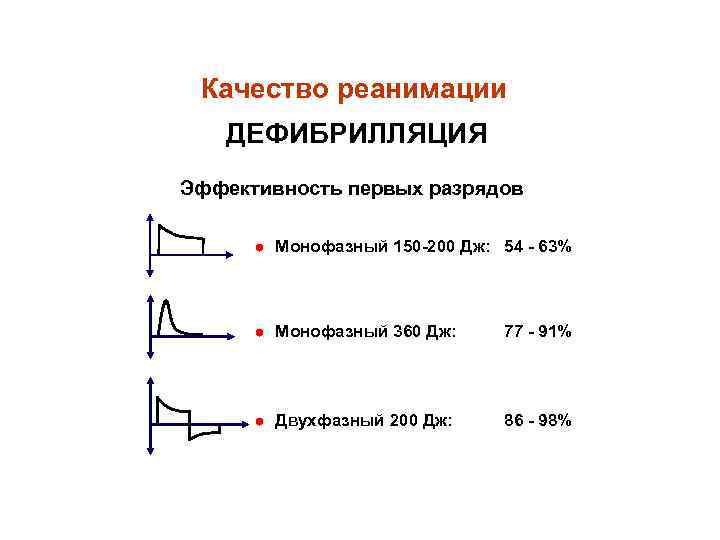
Качество реанимации ДЕФИБРИЛЛЯЦИЯ Эффективность первых разрядов Монофазный 150 -200 Дж: 54 - 63% Монофазный 360 Дж: 77 - 91% Двухфазный 200 Дж: 86 - 98%

ДЕФИБРИЛЛЯЦИЯ l Однократный разряд каждые 2 минуты l Компрессии грудной клетки сразу после нанесения разряда l Монофазный 360 Дж l Двухфазный 150 -200 Дж

Последовательность действий при дефибрилляции • • Оценка пульса Оценка ритма Разряд 2 мин. массаж + вентиляция
Ранняя дефибрилляция Lev Subbotin© ПЕРМСКАЯ Школа Медицины Катастроф

Ранняя дефибрилляция q При внегоспитальной остановке сердечной деятельности, установленной неспециалистом здравоохранения, при наличии ручного дефибриллятора следует проводить СЛР в течение 2 минут (около 5 циклов в соотношении 30: 2) перед дефибрилляцией q Не следует откладывать проведение дефибрилляции, если внегоспитальная остановка сердечной деятельности установлена специалистом здравоохранения q Не следует откладывать проведение дефибрилляции при внутригоспитальной остановке сердечной деятельности q Вслед за однократным разрядом дефибрилляции (не менее 150 Дж бифазный или 360 Дж монофазный разряд) незамедлительно следует непрерывная СЛР в течение двух минут без проверки прекращения фибрилляции желудочков или признаков жизни (дыхание, кашель, движение) и пульса

Техника дефибрилляции 1. Безопасное использование кислорода q Снимите кислородную маску или носовые катетеры и поместите их на расстоянии 1 метра от груди пациента. q Оставьте дыхательный мешок (без подачи О 2) присоединенным к эндотрахеальной трубке или другому дыхательному приспособлению. q Отсоедините любые устройства с клапаном сброса кислорода от эндотрахеальной трубки и удалите их на 1 метр от груди пациента во время дефибрилляции. q Если пациент подключен к аппарату ИВЛ, не отсоединяйте шланги аппарата от эндотрахеальной трубки. Если компрессии грудной клетки мешают аппарату ИВЛ подавать адекватный дыхательный объем, замените респиратор дыхательным мешком, который можно оставить подсоединенным (мех без подачи кислорода) или отсоединить и удалить на расстояние 1 метра (мех с подачей кислорода). q Если шланги аппарата ИВЛ отсоединены, удалите их на расстояние 1 метра от пациента или выключите аппарат. q Сведите к минимуму риск искрения во время дефибрилляции.

2. Контакт электродов с грудью q Бритье груди Только при плановой кардиоверсии! q Сила прижатия пластин Оптимальное усилие 8 кг у взрослых и 5 кг у детей 1 - 8 лет. Усилия 8 кг могут достичь только самые сильные члены реанимационной бригады, и поэтому рекомендуется, чтобы дефибрилляцию проводили именно они. Положение электродов (Удалите лекарственные пластыри и протрите эту область перед наложением электрода) - Правый (грудинный) электрод помещается справа от грудины, ниже ключицы. Апикальная пластина помещается на среднеподмышечной линии, приблизительно на уровне V 6 электрода ЭКГ - Каждый электрод на боковой стенке груди, один на правой, а другой на левой стороне (биаксиллярно) - Один электрод в стандартном апикальном положении, а другой справа или слева в верхней части спины - Один электрод впереди, над левым предсердием, а другой электрод позади сердца, тотчас ниже левой лопатки q Апикальные электроды асимметричной формы следует помещать продольно, а не поперек Поскольку левое предсердие расположено в грудной клетке дорсально, переднезаднее положение электрода может быть более эффективным при фибрилляции предсердий

3. Фаза дыхания q Трансторакальный импеданс изменяется во время дыхания, являясь минимальным в конце выдоха. Если возможно, дефибрилляцию следует предпринимать в этой фазе дыхательного цикла 4. Размер электродов q Для дефибрилляции взрослых используются и хорошо работают как ручные пластинчатые электроды, так и самоклеющиеся электроды с прокладками 8 -12 см в диаметре. Успех дефибрилляции может быть больше с электродами диаметром 12 см по сравнению с 8 см. 5. Связующее вещество q Если используются ручные пластины, готовые гелевые прокладки предпочтительнее электродных паст и гелей, потому что последние могут размазаться между двумя пластинами, создавая предпосылку для искры Не используйте неизолированные электроды без связующего материала - они повышают трансторакальный импеданс и увеличивают тяжесть кожных ожогов

6. Тип электродов q Самоклеющиеся дефибрилляционные прокладки безопаснее и эффективнее. Они предпочтительнее стандартных пластин: - Нет поляризации геля с картиной ложной асистолии - Дают возможность дефибриллировать с безопасного расстояния - Дают возможность быстрее применить первый электрошок 7. Выбор заряда q Рекомендуемая начальная энергия для бифазных дефибрилляторов равна 150 – 200 Дж. Все последующие разряды следует проводить с энергией 150 – 360 Дж. q Рекомендуемая энергия при использовании монофазных дефибрилляторов составляет 360 Дж для первого и всех последующих разрядов

Преимущества АНД Автоматический анализ ритма сердца начинается тотчас после приклеивания электродов к груди пострадавшего Распознаваемость фибрилляции желудочков достигает 100% Голосовые реплики АНД позволяют любому инструктированному персоналу уверенно проводить дефибрилляцию при внезапной смерти пострадавшего Автоматическое определение показаний к дефибрилляции не требует знания ЭКГ Автоматическая запись протокола реанимации и контроль времени позволяют анализировать каждый случай внезапной смерти с применением АНД Набор заряда рассчитывается автоматически по импедансу грудной клетки, что позволяет проводить дефибрилляцию, не задумываясь о выборе заряда Аккумулятор АНД в режиме ожидания сохраняет запас энергии в течение пяти лет

Виды остановки кровообращения 1. Трепетание и фибрилляция желудочков (ФЖ) 2. Асистолия сердца 3. Гемодинамически неэффективная электрическая активность сердца (отсутствие пульса при наличии электрической активности, отличающейся от ФЖ и желудочковой тахикардии) -электро - механическая диссоциация (неэффективное сердце, ЭМД ) -псевдо - ЭМД -брадиаритмии : ● полная поперечная атрио-вентрикулярная блокада 3 степени или ● неполная атриовентрикулярная блокада 2 степени 2 или 3 типа Мобитца с редкой частотой желудочковых сокращений, ● медленный идиовентрикулярный (желудочковый) ритм, ● синусовая брадикардия без пульса (редко) 4. Желудочковая тахикардия без пульса (устойчивая гемодинамически неэффективная желудочковая тахикардия) 5. Наджелудочковая тахикардия без пульса (очень редко и только во внегоспитальных условиях ) - Wang и соавт. , 1991 год.

Фибрилляция желудочков (ФЖ) Более чем в 85% случаев непосредственным механизмом прекращения кровообращения при ВСС является фибрилляция желудочков, в остальных 15% наблюдений - электромеханическая диссоциация и асистолия Стадии развития фибрилляции желудочков (Wiggers С. , 1946): А - трепетание желудочков, продолжающееся 2 секунды, при котором происходят координированные сокращения, а на ЭКГ регистрируются высокоамплитудные ритмичные волны с частотой 250 -300 в 1 мин. Б - судорожная стадия (1 мин), при которой происходят хаотичные некоординированные сокращения отдельных участков миокарда с появлением на ЭКГ высокоамплитудных волн с частотой до 600 в 1 мин. В - стадия мерцания желудочков (мелковолновая ФЖ) продолжительностью около 3 мин. Беспорядочное возбуждение отдельных групп кардиомиоцитов проявляется на ЭКГ хаотичными низкоамплитудными волнами с частотой более 1000 в 1 мин. Г - атоническая стадия - затухающее возбуждение отдельных участков миокарда; на ЭКГ нарастает продолжительность и снижается амплитуда волн при их частоте менее 400 в 1 мин. Первые две стадии иногда называют крупноволновой фибрилляцией желудочков, последние две - мелковолновой

Время, отпущенное на проведение дефибрилляции со значимыми шансами на успех, ничтожно мало чуть более минуты (этот период соответствует крупноволновой фибрилляции: трепетание и судорожная стадии фибрилляции), его необходимо затратить на проведение электрической дефибрилляции (ЭИТ) Электрический разряд при дефибрилляции вызывает кратковременную асистолию и полную деполяризацию миокарда, что дает возможность естественным центрам автоматизма возобновить гемодинамически значимую электрическую активность При отсутствии дефибриллятора: нанести прекардиальный удар

Что лучше - серия из 3 -х разрядов (200, 360 Дж) или одиночные разряды? Рекомендации 2010 г предлагают наносить только Одиночные разряды – 1 разряд вместо серии из 3 разрядов Биполярный от 120 до 200 Дж или Монополярный 360 Дж в зависимости от модели дефибриллятора - Низкая эффективность первого МП разряда 200 Дж (70 -84%) «Уменьшение сопротивления грудной клетки последующими разрядами» не доказано в экспериментах - Продолжительность серии из 3 разрядов около 35 -45 секунд - Эффективность 1 -го разряда БП формы составляет около 94 (90 -99)% В остальных случаях причиной неэффективной дефибрилляции чаще является мелковолновая ФЖ, свидетельствующая о крайне тяжёлом истощении энергетических запасов в миокарде При мелковолновой ФЖ эффективность 2 -го разряда низкая При устранении мелковолновой ФЖ, она чаще всего быстро рецидивирует или развивается асистолия, или гемодинамически неэффективный ритм (ЭМД) Поэтому вместо 2 -го разряда лучше немедленно возобновлять СЛР

Алгоритм тактики устранения рефрактерной ФЖ При ФЖ после 1 -го разряда, не определяя ритм и пульс!, следует продолжать СЛР в течение 2 мин, начиная с массажа, через 2 минуты оценивают ритм При длительной ФЖ, даже если 1 -й разряд оказался эффективным, пульс сразу после него определяется редко, поэтому прекращение массажа для попытки определить пульс, если не восстановлен гемодинамически эффективный ритм, будет только ухудшать коронарный кровоток и функцию миокарда Определение центрального пульса проводят, если после разряда через 2 мин реанимации на мониторе регистрируется организованный ритм Если организованный ритм появляется во время проведения 2 -минутной реанимации, то непрямой массаж сердца (для проверки наличия центрального пульса) не прекращают, даже если у больного появляются признаки, возможного восстановлении спонтанного кровообращения При проведении непрямого массажа сердца на фоне гемодинамически эффективного ритма, шанс рефибрилляции не увеличивается При наличии Асистолии массаж может оказаться полезным, трансформируя её в ФЖ Если через две минуты СЛР – ФЖ: наносят 2 -ой разряд (МП импульс – 360 Дж, БП – 150, 200 Дж или 360 Дж) и 2 мин. СЛР Если через две минуты СЛР – ФЖ: вводят адреналин и сразу наносят 3 -ий разряд (МП импульс – 360 Дж, БП – 150, 200 Дж или 360 Дж) и 2 мин. СЛР Если через две минуты СЛР – ФЖ: начинают медикаментозную дефибрилляцию + ЭИТ (каждые 2 минуты ) + СЛР разряд – 2 мин СЛР – Контроль ритма – Антиритмик – разряд – 2 мин СЛР. . .
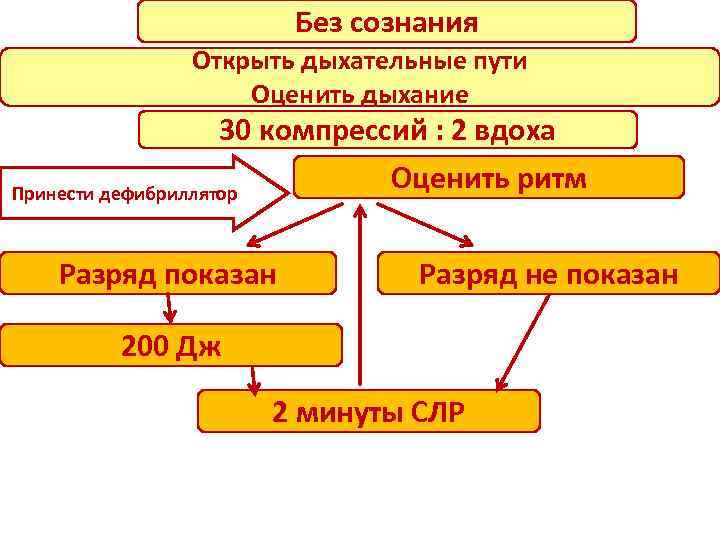
Без сознания Открыть дыхательные пути Оценить дыхание 30 компрессий : 2 вдоха Оценить ритм Принести дефибриллятор Разряд показан Разряд не показан 200 Дж 2 минуты СЛР
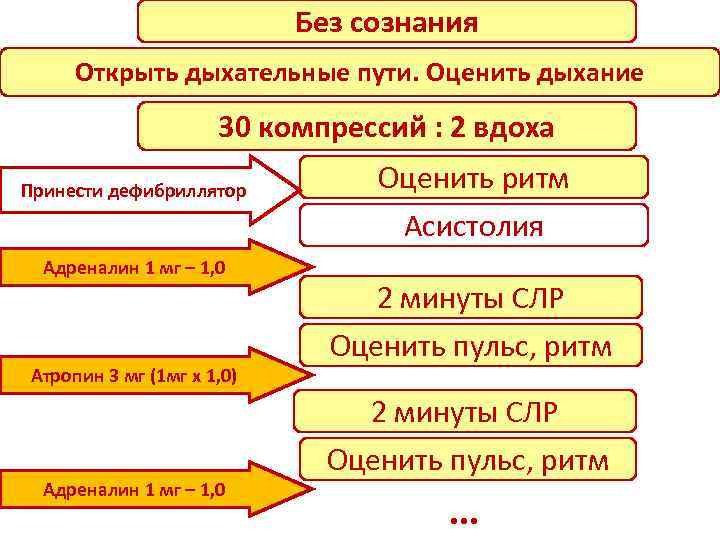
Без сознания Открыть дыхательные пути. Оценить дыхание 30 компрессий : 2 вдоха Принести дефибриллятор Адреналин 1 мг – 1, 0 Атропин 3 мг (1 мг x 1, 0) Адреналин 1 мг – 1, 0 Оценить ритм Асистолия 2 минуты СЛР Оценить пульс, ритм …
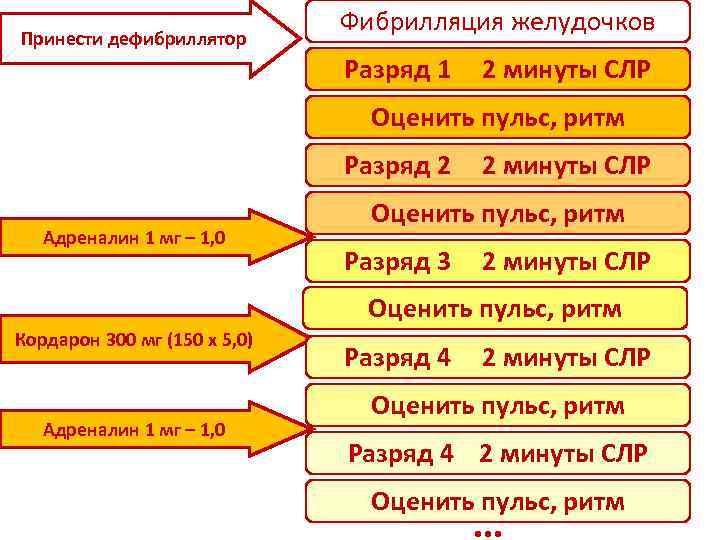
Принести дефибриллятор Фибрилляция желудочков Разряд 1 2 минуты СЛР Оценить пульс, ритм Разряд 2 Адреналин 1 мг – 1, 0 2 минуты СЛР Оценить пульс, ритм Разряд 3 2 минуты СЛР Оценить пульс, ритм Кордарон 300 мг (150 x 5, 0) Адреналин 1 мг – 1, 0 Разряд 4 2 минуты СЛР Оценить пульс, ритм …

ИТАК • • Оценка пульса Оценка ритма Разряд 2 мин массаж + вентиляция

Медикаменты в реанимации Характеристика препаратов Классификация препаратов и мероприятий для реанимации (по АКА): - I класс - обычно показано, всегда допустимо (явно полезно) - IIa класс - скорее всего, полезно - IIb класс - по-видимому, полезно, во всяком случае безвредно - III класс - противопоказано

МЕДИКАМЕНТЫ l Адреналин s при каждой реанимации s 1 мг (1 мл) каждые 4 минуты s первый раз перед 3 -ей дефибрилляцией l Кордарон (Амиодарон) s при резистентной фибрилляции желудочков s 300 мг (6 мл) однократно s перед 4 -ой дефибрилляцией s нельзя вводить эндотрахеально l Атропин s при асистолии и ЭМД s 3 мг (6 мл) однократно

I. Адреналин (I класс) Действие 1. - стимулирующее действие: - сужает периферические сосуды, не влияя на мозговые и коронарные, что способствует повышению мозговой и коронарной перфузии во время массажа сердца - повышает систолическое и диастолическое АД во время массажа сердца - 2. - стимулирующее действие - повышение сократимости миокарда (при восстановлении самостоятельных сердечных сокращений) 3. При асистолии способствует восстановлению ритма 4. При ЭМД восстанавливает спонтанный пульс 5. При фибрилляции переводит мелковолновую фибрилляцию в крупноволновую, которая легче купируется контршоком.

Показания 1. Препарат выбора при остановке кровообращения (независимо от ее причины) 2. Фибрилляция желудочков 3. Асистолия 4. ЭМД 5. Синусовая брадикардия с отсутствием пульса (состояние расценивается как ЭМД) 6. Инотропная поддержка при восстановившемся кровообращении ( -стимуляция: 1 мкг/мин, а чаще 2 - 10 мкг/мин) Дозы Стандартная доза для реанимации - 1 мг 0, 1 % раствора при в/в введении каждые 3 - 5 минут (I класс). При внутритрахеальном введении доза должна составлять 3 мг + 7 мл физ. раствора В настоящее время применение промежуточных, возрастающих и высоких доз не рекомендуется ввиду недоказанной эффективности *1 мл 0, 1% раствора адреналина содержит 1 мг препарата

II. Вазопрессин По данным литературы в эксперименте Вазопрессин занимает лидирующее положение среди других препаратов, применявшихся для восстановления коронарной перфузии. На сегодняшний день вазопрессин рассматривается как возможная альтернатива адреналину. Вводится однократно в дозе 40 мг в/в, повторно не применяется (переход на стандартные дозы адреналина)

III. Атропин. Действие 1. Понижает тонус блуждающего нерва. 2. Повышает АВ проводимость. 3. Уменьшает вероятность развития фибрилляции желудочков вследствие гипоперфузии при выраженной брадикардии. 4. Увеличивает ЧСС при АВ-блокаде, кроме полного АВ-блока. 0, 1% - 1 мл ( 1 мг в ампуле)
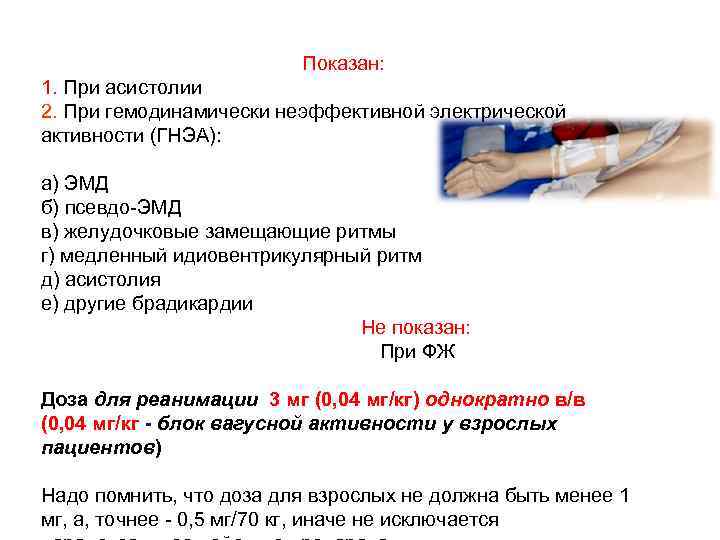
Показан: 1. При асистолии 2. При гемодинамически неэффективной электрической активности (ГНЭА): а) ЭМД б) псевдо-ЭМД в) желудочковые замещающие ритмы г) медленный идиовентрикулярный ритм д) асистолия е) другие брадикардии Не показан: При ФЖ Доза для реанимации 3 мг (0, 04 мг/кг) однократно в/в (0, 04 мг/кг - блок вагусной активности у взрослых пациентов) Надо помнить, что доза для взрослых не должна быть менее 1 мг, а, точнее - 0, 5 мг/70 кг, иначе не исключается

III. Амиодарон Показания Считается препаратом выбора у пациентов с ФЖ/ЖТ, рефрактерными к трем начальным разрядам дефибриллятора. Дозы 300 мг, разведенные в 20 мл 5% глюкозы, введенные болюсом, являются стартовой дозой. Дополнительно рекомендуется обеспечить инфузию 1 мг*мин в течение 6 часов, а затем 0, 5 мг*мин. Возможно на этом фоне дополнительное введение 150 мг (в таком же разведении), если ФЖ/ЖТ повторяются, вплоть до достижения максимальной дозы - 2 г амиодарона (кордарона)

Лидокаин или новокаинамид (прокаинамид) в настоящее время могут рассматриваться как альтернатива амиодарону только при его недоступности, но не должны (!) вводиться вместе с ним При сочетанном введении двух (тем более трех) упомянутых антиаритмиков существует реальная угроза как потенцирования сердечной слабости, так и проявления проаритмического действия

IV. Лидокаин 1. Повышает порог развития фибрилляции желудочков 2. Корригирует желудочковую тахикардию при сохранном АД 3. Иногда переводит фибрилляцию в желудочковую тахикардию 4. Предупреждает и лечит аритмии, предшествующие фатальным, а именно: - частые экстрасистолы ( > 6 в 1 мин. ) - политопные экстрасистолы - групповые экстрасистолы - аллоритмии (бигеминия, тригеминия) - ранние экстрасистолы (R на Т)

Показания 1. Желудочковая тахикардия 2. Неясного генеза тахикардия с широкими комплексами QRS и стабильной гемодинамикой (если не известно наверняка, что это - НЖТ) 3. Фибрилляция желудочков, не поддающаяся дефибрилляции 4. Профилактика ФЖ после успешной дефибрилляции 5. Экстрасистолии, предшествующие ФЖ (см. выше) • Начальная доза 1 - 1, 5 мг/кг (50 - 100 мг) • Повторные дозы через 5 - 10 минут по 0, 5 - 0, 75 мг/кг (50 - 75 мг) до общей дозы 3 мг/кг (225 мг) • Поддерживающая инфузия в/в со скоростью 2 мг в минуту *2 мл 2% раствора лидокаина содержит 40 мг препарата *2 мл 10% раствора лидокаина содержит 200 мг препарата

V. Гидрокарбонат натрия. Действие 1. Является буферным раствором при метаболическом ацидозе, который развивается вследствие аноксии, но: 2. Инактивирует адреналин, 3. Снижает эффективность дефибрилляции, 4. Вызывает внутриклеточный ацидоз за счет образования СО 2, 5. Неконтролируемое введение может вызвать более опасный метаболический алкалоз.

Показания 1. Гиперкалиемия (I класс) 2. Метаболический ацидоз (IIa класс) 3. Передозировка трициклических антидепрессантов (IIa класс) 4. Передозировка барбитуратов (IIa класс) 5. Затянувшаяся остановка кровообращения (IIb класс), кроме длительной ОК без интубации трахеи класс!!! = нельзя!!!) (III Дозы. 1. Не ранее, чем через 10 минут остановки кровообращения в дозе 1 мэкв/кг (около 140 мл 5% раствора), желательно шприцами, а не капельницей 2. Повторная доза 0, 5 мэкв/кг каждые 15 минут продолжающейся остановки кровообращения

ПРОЧИЕ ПРЕПАРАТЫ Сульфат магния (IIb класс) Антиаритмический эффект (механизм действия неясен) Показания 1. Дополнительное антифибрилляторное мероприятие. 2. Остановка кровообращения на фоне гипомагниемии (прием дигоксина, диуретиков, злоупотребление алкоголем). 3. Средство выбора при ЖТ типа «пируэт» torsades de pointes. Дозы 1. 1 – 2, 5 гр. в/в в течение 1 - 2 минут. 2. Если нет эффекта, повторить через 5 - 10 минут. *10 мл 25% Mg. SO 4 содержит 2, 5 грамма препарата

Эуфиллин (IIb класс) Является антагонистом эндогенного аденозина, избыток которого усугубляет ишемию миокарда (синдром обкрадывания) и снижает ЧСС вплоть до асистолии Показания 1. Асистолия, рефрактерная к адреналину (2 - 7 мг) и атропину (2 мг) Дозы 240 мг в/в струйно в течение 1 - 2 минут *10 мл 2, 4% раствора эуфиллина содержит 240 мг препарата

Препараты Са (Хлорид кальция, глюконат кальция) Действие 1. Повышает сократимость миокарда, но: 2. Может вызвать остановку сердца в систоле, 3. Вызывает коронароспазм, 4. Несовместим с содой, ранее применявшимся дигиталисом. Показания Применение препарата при реанимации резко ограничено следующими показаниями: 1. Установленная гипокальциемия 2. Передозировка антагонистов кальция (изоптин, коринфар, кордарон) 3. Экстренная терапия гиперкалиемии при ОПН Дозы 2 - 4 мг/кг или 5 - 10 мл 10% раствора за 5 - 10 минут *10 мл 10% раствора содержит 1000 мг препарата

Аденозин 1. Прерывает пароксизм НЖТ 2. На короткое время снижает ЧСС при мерцании/трепетании предсердий 3. Особенность: быстрое начало действия и короткий период полужизни (10 сек) 4. Побочное действие: кашель, дискомфорт в грудной клетке, гиперемия кожи, брадикардия, кратковременное снижение АД Показания 1. Пароксизмальная наджелудочковая тахикардия Дозы 1. Начальная доза 6 мг в/в струйно, очень быстро (в течение 1 - 3 секунд) Сразу после этого в вену вводится физраствор, чтобы смыть остатки быстро разрушающегося препарата 2. Если в течение 2 - 3 минут ритм не восстановился, вводят вторую дозу 12 мг, а при необходимости еще через 1 - 2 мин - заключительную, третью дозу - 12 мг (общая доза 6 + 12 = 30 мг)

Верапамил 1. Антиаритмический эффект длительностью до 30 минут 2. Урежение ЧСС 3. Особенность — снижение АД Показания 1. Пароксизмальная НЖТ 2. Политопная предсердная тахикардия 3. Мерцание/трепетание предсердий Дозы 1. 2, 5 - 5 мг в/в в течение 2 минут (пожилым и при низком АД — 2 -3 мг) 2. Если нет эффекта, то через 15 - 30 минут — вторую дозу (5 - 10 мг) 3. При низком АД сначала ввести Ca. Cl 2 4. !!! Не применять при тахикардии с широкими комплексами QRS, а также в сочетании с -блокаторами !!!

ПУТИ ВВЕДЕНИЯ МЕДИКАМЕНТОВ l В/в путь (предпочтительней): s Разводить до 20 мл NACL s Вводить при налаженной инфузии l Внутрикостный путь : s Разводить до 20 мл NACL s Вводить при налаженной инфузии l Эндотрахеальный: sвводиться в трахею путем крикотиреопункции в эндотрахеальную трубку струйно или через длинный катетер s. Дозировки увеличивать в 2 - 3 раза s. Разводить на 10 -20 мл Na. Cl s. После введения - 2 вдоха Адреналин Атропин Лидокаин

Пути введения препаратов, применяемых при реанимации 1. Внутривенный - введение препарата в подключичную вену во время массажа сердца осуществить трудно и высок риск травматизации - введение в бедренную вену допустимо, но слишком велико расстояние от места введения до мишени, трудно найти вену, если не пальпируется пульс на бедренной артерии - периферические сосуды руки - удобный путь введения, но вены могут спадаться. Желательно поднять конечность после введения препарата, чтобы повысить приток крови из нее к центральной вене - катетеризация яремной вены – удобный доступ, но требуется навык q Разводить до 20 мл NACL q Вводить при налаженной инфузии
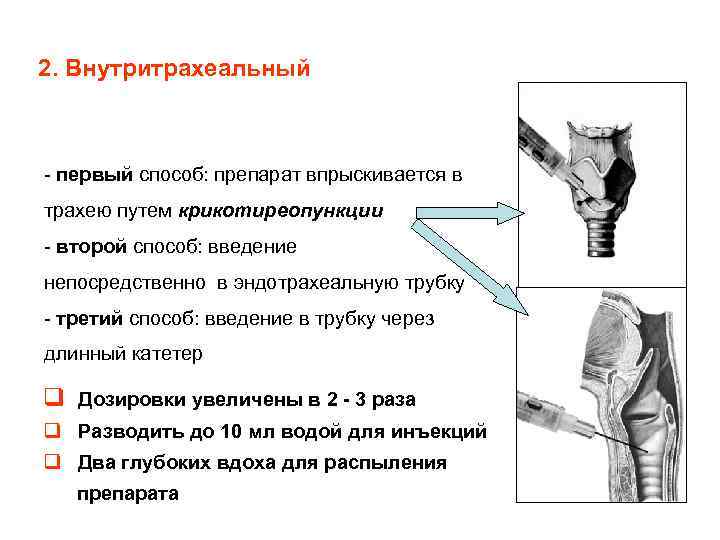
2. Внутритрахеальный - первый способ: препарат впрыскивается в трахею путем крикотиреопункции - второй способ: введение непосредственно в эндотрахеальную трубку - третий способ: введение в трубку через длинный катетер q Дозировки увеличены в 2 - 3 раза q Разводить до 10 мл водой для инъекций q Два глубоких вдоха для распыления препарата

3. Внутрисердечный - допустим лишь при открытом массаже сердца во время операции 4. Внутрикостный - допустим в детской реанимации NB! Адреналин при внутривенном введении начинает действовать на 56 секунде, а при внутритрахеальном – на 23 секунде!
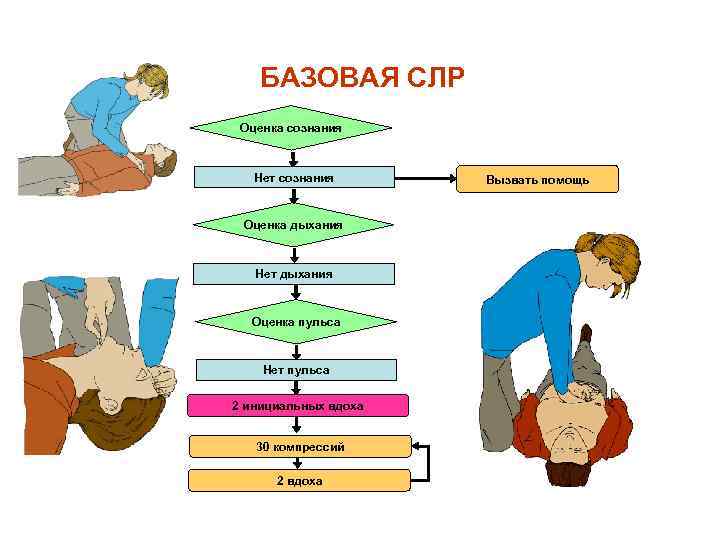
БАЗОВАЯ СЛР Оценка сознания Нет сознания Оценка дыхания Нет дыхания Оценка пульса Нет пульса 2 инициальных вдоха 30 компрессий 2 вдоха Вызвать помощь

Алгоритм проведения СЛР Первичный комплекс СЛР: 1. Убедиться в собственной безопасности, при наличии опасности для вас и пациента - перенести его в безопасное место 2. Уложить пациента на спину на ровную, твердую поверхность 3. Восстановить проходимость дыхательных путей; 4. НМС - проведение компрессий строго по средней линии тела: 30 компрессий (основаниями двух ладоней: на границе нижней и средней трети грудины, глубина компрессий 5 - 6 см, частота компрессий – не менее 100 в минуту 5. ИВЛ маской мешком «Амбу» : 2 вдоха (оценка объема и адекватности вдоха по подъему грудной клетки, продолжительность каждого вдоха - 1 секунда, пассивного выдоха - 1 секунда) 6. ИВЛ и НМС продолжать в течении всей СЛР в соотношении 30: 2 (при отсутствии ЭКГ контроля - контроль пульса на сонных артериях каждые 2 минуты СЛР)
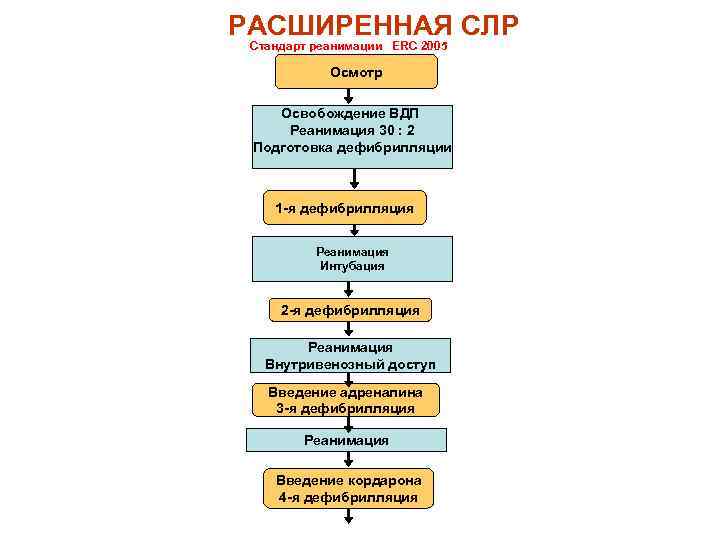
РАСШИРЕННАЯ СЛР Стандарт реанимации ERC 2005 Осмотр Освобождение ВДП Реанимация 30 : 2 Подготовка дефибрилляции 1 -я дефибрилляция Реанимация Интубация 2 -я дефибрилляция Реанимация Внутривенозный доступ Введение адреналина 3 -я дефибрилляция Реанимация Введение кордарона 4 -я дефибрилляция

Расширенный комплекс СЛР алгоритм действий зависит от вида остановки кровообращения, профиля бригады и наличия оборудования ЭКГ → стойкая, рецидивирующая ФЖ 1. Прекардиальный удар, если с момента ВОК прошло не более 10 сек. 2. НМС: ИВЛ=30: 2 ИВЛ маской мешком «Амбу» с оксигенацией 100% О 2 на постоянном потоке (при наличии оборудования) 3. ЭИТ - 360 Дж 4. Катетеризация периферической вены или для специализированных бригад - внутренней яремной вены 5. Подготовка к интубации (кроме фельдшерских бригад) или подготовка к введению ларингеальной маски (комбитубуса) или подготовка к проведению коникотомии 6. ЭИТ - 360 Дж 7. Адреналин – 1 мг в/в или 3 мг эндотрахеально (пункция крико-тиреоидной мембраны) при отсутствии венозного доступа Повторно, каждые 3 - 5 минут СЛР: Адреналин - по 1 мг в/в или по 3 мг эндотрахеально 8. ЭИТ – 360 Дж 9. Интубация трахеи (кроме фельдшерских бригад) + зонд в желудок или

введение ларингеальной маски (комбитубуса) или коникотомия 10. ИВЛ с оксигенацией 100% О 2, +НМС 11. Медикаментозная дефибрилляция + ЭИТ: I вариант: Амиодарон - 300 мг в/в болюсом + ЭИТ - 360 Дж, СЛР + ЭИТ - 360 Дж, каждые 2 минуты, ч/з 15 минут повторно: Амиодарон - 150 мг в/в болюсом + ЭИТ - 360 Дж, При купировании ФЖ: Амиодарон - 150 мг, в/в капельно, со скоростью 1 мг/мин. II вариант (при отсутствии амиодарона): Лидокаин - 1, 5 мг/кг в/в болюсом + ЭИТ - 360 Дж, НМС, ИВЛ + Лидокаин - 1, 5 мг/кг, в/в капельно, со скоростью 2 мг/мин. + ЭИТ - 360 Дж - каждые 2 минуты, При купировании ФЖ: Лидокаин - 1, 5 мг/кг, в/в капельно, со скоростью 2 мг/мин. (до общей дозы 3 мг/кг); 12. Одновременно с проведением СЛР: Терапия возможной причины остановки кровообращения (при гиповолемии – инфузия кристаллоидов, при о. отравлении - введение антидотов и т. п. ).

ЭКГ → асистолия, ЭМД (также при отсутствии оборудования для ЭКГ контроля): 1. НМС, ИВЛ маской мешком «Амбу» с оксигенацией 100% О 2 на постоянном потоке 30: 2 2. Интубация трахеи (кроме фельдшерских бригад) + зонд в желудок или введение ларингеальной маски (комбитубуса) или коникотомия 3. ИВЛ с оксигенацией 100% О 2, +НМС 4. Адреналин - 3 мг эндотрахеально (ч/з катетер в ЭТТ или пункция крикотиреоидной мембраны) или Адреналин - 1 мг в/в, Повторно, каждые 3 - 5 минут СЛР: Адреналин - по 1 мг в/в или по 3 мг эндотрахеально 5. Катетеризация периферической вены или для специализированных бригад - внутренней яремной вены 6. Атропин - 3 мг в/в (однократно) 7. Наружная ЭКС (при наличии оборудования и ЭКГ контроля) 8. Одновременно с проведением СЛР: Терапия возможной причины остановки кровообращения (при гиповолемии – инфузия кристаллоидов, при о. отравлении - введение антидотов и т. п. )

Ранний постреанимационный период 1. ИВЛ, ВВЛ мешком «Амбу» с оксигенацией 100% О 2 на постоянном потоке или ИВЛ, ВВЛ аппаратом ИВЛ с оксигенацией 100% О 2 2. Кристаллоиды - в/в, капельно, со скоростью от 10 мл/кг/час 3. Для специализированных бригад: Диазепам – 0, 3 мг/кг в/в Тиопентал натрия - 3 - 4 мг/кг (при отсутствии противопоказаний) в/в болюсом Тиопентал натрия - в/в капельно со скоростью 1, 5 - 2 мг/мин (при отсутствии противопоказаний) При недостаточной седации или наличии противопоказаний к использованию Тиопентала натрия: Фентанил - 0, 05 - 0, 1 мг в/в; 4. Для общепрофильных бригад: Диазепам – 0, 3 мг/кг в/м; 5. Для специализированных бригад: При отсутствии интубации трахеи на этапе СЛР: Интубация трахеи (с предварительным введением миорелаксантов) ИВЛ в режиме нормовентиляции Зонд в желудок

6. Катетеризация 2 ой вены 7. Дофамин – 200 мг в/в капельно, со скоростью от 5 до 20 мкг/кг/мин. или, и Норадреналин – 4 мг в/в, капельно, со скоростью 2 мкг/ мин или, и Адреналин – 1 - 3 мг в/в, капельно, со скоростью от 2 до 10 мкг/ мин 8. Терапия возможной причины остановки кровообращения (при гиповолемии - инфузия кристаллоидов, при о. отравлении - введение антидотов и т. п. ) 9. Госпитализация (см. «Объем тактических мероприятий» )
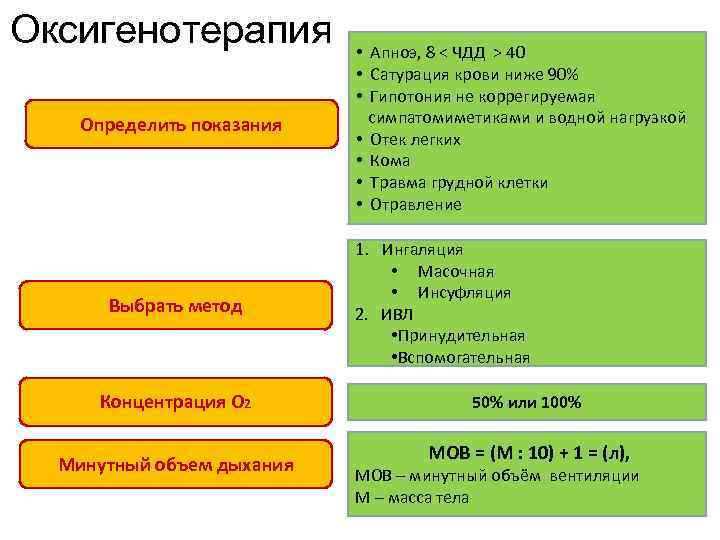
Оксигенотерапия Определить показания Выбрать метод Концентрация O 2 Минутный объем дыхания • Апноэ, 8 < ЧДД > 40 • Сатурация крови ниже 90% • Гипотония не коррегируемая симпатомиметиками и водной нагрузкой • Отек легких • Кома • Травма грудной клетки • Отравление 1. Ингаляция • Масочная • Инсуфляция 2. ИВЛ • Принудительная • Вспомогательная 50% или 100% МОВ = (М : 10) + 1 = (л), МОВ – минутный объём вентиляции М – масса тела

Advanced Cardiac Life Support 2010 Алгоритм расширенной сердечно-легочной реанимации в адаптации к Стандарту скорой помощи для реанимационных, кардиологических и БИТ бригад СМП Пермского Края
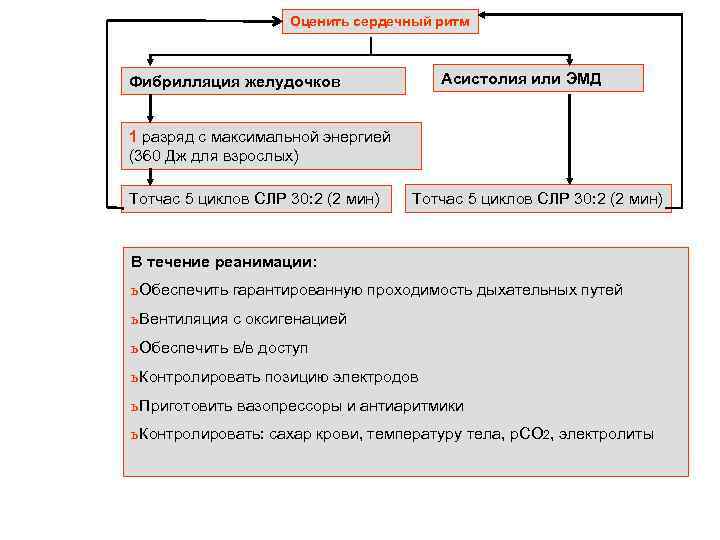
Оценить сердечный ритм Асистолия или ЭМД Фибрилляция желудочков 1 разряд с максимальной энергией (360 Дж для взрослых) Тотчас 5 циклов СЛР 30: 2 (2 мин) В течение реанимации: ь Обеспечить гарантированную проходимость дыхательных путей ь Вентиляция с оксигенацией ь Обеспечить в/в доступ ь Контролировать позицию электродов ь Приготовить вазопрессоры и антиаритмики ь Контролировать: сахар крови, температуру тела, p. CO 2, электролиты
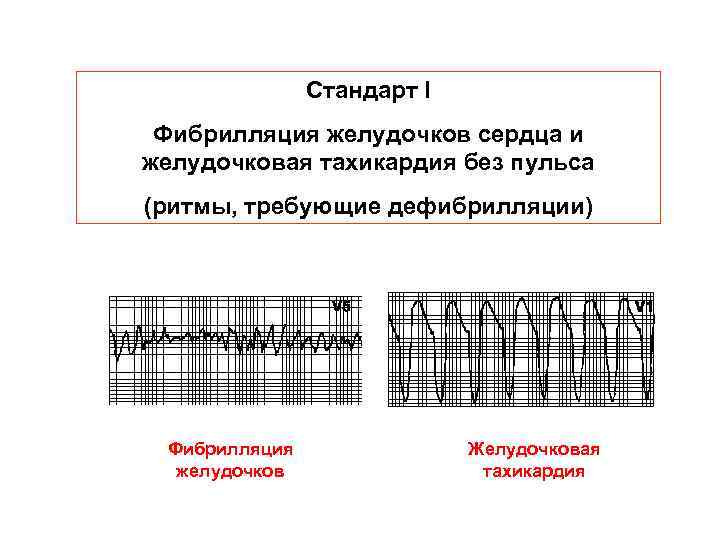
Стандарт I Фибрилляция желудочков сердца и желудочковая тахикардия без пульса (ритмы, требующие дефибрилляции) Фибрилляция желудочков Желудочковая тахикардия

1 ЭТАП ПОМОЩНИК РЕАНИМАТОР Начальные мероприятия Проверить сознание Запрокинуть голову Проверить дыхание (до 10 сек) Каротидный пульс (если надо) СЛР 30: 2 до 1 -й Дф Начальные мероприятия Приготовить дефибриллятор Подать мех «Амбу» и воздуховод Освободить грудь от одежды Смазать (смочить) электроды Включить дефибриллятор Первый анализ ритма (протяжка ЭКГ или мониторинг) Комментарии к 1 этапу Прекордиальный удар только в случае «смерти при бригаде» (< 10 сек) Каротидный пульс по 5 сек с каждой стороны (если дыхание абсолютно точно отсутствует, то этот пункт можно пропустить) «Смерть при бригаде» - начать с 30 компрессий грудной клетки в темпе ≥ 100 в 1 минуту

2 ЭТАП РЕАНИМАТОР ПОМОЩНИК На ЭКГ (мониторе) ФЖ или ЖТ (без пульса) Первый (одиночный) разряд с максимальной энергией: 360 Дж – монофазным ДФ 150 Дж бифазным ДФ 4 Дж/кг – ребенку 5 циклов СЛР 30: 2 ( 2 минуты) Закончить этап 2 вентиляциями (перед интубацией) Комментарии ко 2 этапу Подготовить (проверить) вакуум-аспиратор Готовиться к интубации: (проверить ларингоскоп, манжету трубки, ленту для фиксации трубки) Начать подготовку инфузионной системы Приготовить адреналин 1 мг + 19 мл Na. Cl, если уже есть в/в доступ Предупредить окружающих: «Внимание, разряд!» перед ДФ; Не проверять пульс или ритм сердца после разряда, а тотчас начать СЛР
Комментарий к 1 - 2 этапам: Если есть еще один помощник, он должен проводить прием Селлика во время масочной ИВЛ и массажа вплоть до интубации трахеи!

3 ЭТАП РЕАНИМАТОР Интубация (не более 30 сек) Фиксация трубки рукой Аускультативный контроль положения ЭТтрубки Окончательная фиксация трубки Начать аппаратную ИВЛ ПОМОЩНИК Ассистенция при интубации Три вдоха мехом для контроля положения ЭТ-трубки 30 массажных толчков из положения сбоку во время фиксации трубки Ввести приготовленный адреналин (если уже есть в/в доступ) Второй анализ ритма Комментарии к 3 этапу Предпочтительный путь введения Адреналина – внутривенный, внутритрахеальное введение использовать как метод второго выбора Параметры ИВЛ: § Объем вдоха 6 -7 мл/кг (обычно – 400 мл); § Частота дыхания 10 – 12 в 1 минуту; § Fi. O 2 = 1, 0 (100% кислород)

4 ЭТАП РЕАНИМАТОР ПОМОЩНИК На ЭКГ (мониторе) ФЖ или ЖТ (без пульса) Второй разряд с максимальной энергией: 360 Дж – монофазным ДФ; 150 Дж бифазным Дф; 4 Дж/кг – ребенку. 2 минуты асинхронной СЛР (200 компрессий грудной клетки) Выключить аппарат ИВЛ перед 3 разрядом Закончить подготовку инфузионной системы с 0, 9% Na. Cl Приготовить адреналин 1 мг + 19 мл Na. Cl и/или 3 мг + 7 мл Na. Cl (для трахеи) Обеспечить гарантированный в/в доступ Ввести адреналин в/в (1 мг) или в трахею (3 мг), если катетеризация вены безуспешна Третий анализ ритма сердца

5 ЭТАП РЕАНИМАТОР ПОМОЩНИК На ЭКГ (мониторе) ФЖ или ЖТ (без пульса) Третий разряд с максимальной энергией: 360 Дж – монофазным ДФ; 150 Дж бифазным Дф; 4 Дж/кг – ребенку. 2 минуты асинхронной СЛР (200 компрессий грудной клетки) Выключить аппарат ИВЛ перед 4 разрядом Приготовить Амиодарон 300 мг Ввести Амиодарон 300 мг в/в болюсом, если на ЭКГ стойкая фибрилляция Ввести Лидокаин 1 -1, 5 мг/кг при отсутствии Амиодарона Четвертый анализ ритма сердца

Дальнейшие действия Дальнейшие анализы ритма и дефибрилляции каждые 2 минуты Адреналин каждые 3 -5 мин. (2 этапа по 2 минуты) При продолжающейся или возобновляющейся ФЖ/ЖТ 150 мг Амиодарона в/в Обдумать назначение сульфата магния

1 ЭТАП РЕАНИМАТОР ПОМОЩНИК Начальные мероприятия Проверить сознание Запрокинуть голову Проверить дыхание (10 сек) Каротидный пульс (если надо) Первый анализ ритма (протяжка ЭКГ или мониторинг) Начальные мероприятия Приготовить дефибриллятор Подать мех «Амбу» и воздуховод Смазать (смочить) электроды Включить дефибриллятор СЛР 30: 2 до 1 -й Дф Комментарии к 1 этапу Прекордиальный удар только в случае «смерти при бригаде» (< 10 сек); Каротидный пульс по 5 сек с каждой стороны (если дыхание абсолютно точно отсутствует, то этот пункт можно пропустить); «Смерть при бригаде» - начать с 30 компрессий грудной клетки в темпе 100 в 1 минуту; «Смерть до бригады» - начать с 2 вдохов мехом 6 -7 мл/кг по 1 сек на вдох;

2 ЭТАП РЕАНИМАТОР ПОМОЩНИК На ЭКГ (мониторе) ФЖ или ЖТ (без пульса) Первый (одиночный) разряд с максимальной энергией: 360 Дж – монофазным ДФ; 150 Дж бифазным Дф; 4 Дж/кг – ребенку. Готовиться к интубации: (проверить ларингоскоп, манжету трубки, ленту для фиксации трубки) Интубация Аускультативный контроль положения ЭТ-трубки Начать аппаратную ИВЛ Подготовить (проверить) вакуум-аспиратор 5 циклов СЛР 30: 2 ( 2 минуты) Ассистенция при интубации Три вдоха мехом для контроля положения ЭТ-трубки Ввести приготовленный адреналин (если уже есть в/в доступ). Второй анализ ритма

3 ЭТАП РЕАНИМАТОР ПОМОЩНИК На ЭКГ (мониторе) ФЖ или ЖТ (без пульса) Второй разряд с максимальной энергией: 360 Дж – монофазным ДФ; 150 Дж бифазным Дф; 4 Дж/кг – ребенку. 2 минуты асинхронной СЛР (200 компрессий грудной клетки) Выключить аппарат ИВЛ перед 3 разрядом Закончить подготовку инфузионной системы с 0, 9% Na. Cl Приготовить адреналин 1 мг + 19 мл Na. Cl и/или 3 мг + 7 мл Na. Cl (для трахеи) Обеспечить гарантированный в/в доступ Ввести адреналин в/в (1 мг) или в трахею (3 мг), если катетеризация вены безуспешна Третий анализ ритма сердца
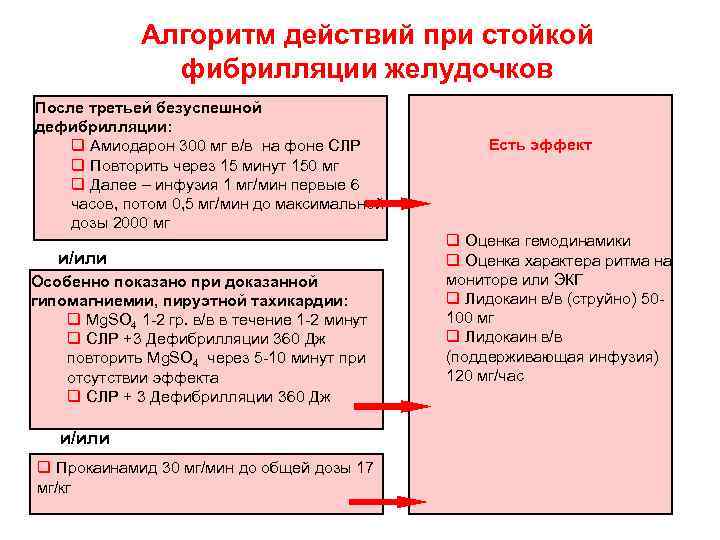
Алгоритм действий при стойкой фибрилляции желудочков После третьей безуспешной дефибрилляции: q Амиодарон 300 мг в/в на фоне СЛР q Повторить через 15 минут 150 мг q Далее – инфузия 1 мг/мин первые 6 часов, потом 0, 5 мг/мин до максимальной дозы 2000 мг и/или Особенно показано при доказанной гипомагниемии, пируэтной тахикардии: q Mg. SO 4 1 -2 гр. в/в в течение 1 -2 минут q СЛР +3 Дефибрилляции 360 Дж повторить Mg. SO 4 через 5 -10 минут при отсутствии эффекта q СЛР + 3 Дефибрилляции 360 Дж и/или q Прокаинамид 30 мг/мин до общей дозы 17 мг/кг Есть эффект q Оценка гемодинамики q Оценка характера ритма на мониторе или ЭКГ q Лидокаин в/в (струйно) 50100 мг q Лидокаин в/в (поддерживающая инфузия) 120 мг/час

Ранний постреанимационный период Ø Поддержание АД на уровне 130 -140 torr для достижения оптимального среднединамического АД . Ø Если это АД достигнуто, то головной конец носилок поднять на 10 -15 градусов Ø Не экстубировать даже при ясном сознании (анальгезия +седация фентанил 0, 050, 1 мг + седуксен 5 – 10 мг) Ø Введение глюкозы противопоказано, если не доказана гипогликемия
СЛР много.ppt