Сердечно-легочная реанимация.pptx
- Количество слайдов: 32
 Сердечно-легочная реанимация Презентацию подготовил: Сомов Алексей Олегович 106 группа Смоленск 2014
Сердечно-легочная реанимация Презентацию подготовил: Сомов Алексей Олегович 106 группа Смоленск 2014
 Реаниматология (-возврат, повтор, -душа) - наука об оживлении организма и о восстановлении жизненных функций организма при их угасании. • • Сердечно-легочная реанимация – это комплекс мероприятий направленных на восстановление функций организма в случае остановки кровообращения и/или дыхания.
Реаниматология (-возврат, повтор, -душа) - наука об оживлении организма и о восстановлении жизненных функций организма при их угасании. • • Сердечно-легочная реанимация – это комплекс мероприятий направленных на восстановление функций организма в случае остановки кровообращения и/или дыхания.
 Показания к проведению сердечно-легочной реанимации. Показанием к проведению сердечно-легочной реанимации является диагноз клинической смерти. Клиническая смерть - обратимое (потенциально) прекращение жизнедеятельности организма Признаки клинической смерти разделяют на основные и дополнительные. Продолжительность клинической смерти в обычных условиях без проведения реанимационных мероприятий - не более 4 -6 минут, так как происходит необратимая гибель клеток органов и тканей организма. Длительность клинической смерти увеличивается до 8 -10 -12 минут в условиях гипотермии, при введении антигипоксантов, антиоксидантов, на фоне применения препаратов угнетающих деятельность ЦНС (снотворные препараты, транквилизаторы).
Показания к проведению сердечно-легочной реанимации. Показанием к проведению сердечно-легочной реанимации является диагноз клинической смерти. Клиническая смерть - обратимое (потенциально) прекращение жизнедеятельности организма Признаки клинической смерти разделяют на основные и дополнительные. Продолжительность клинической смерти в обычных условиях без проведения реанимационных мероприятий - не более 4 -6 минут, так как происходит необратимая гибель клеток органов и тканей организма. Длительность клинической смерти увеличивается до 8 -10 -12 минут в условиях гипотермии, при введении антигипоксантов, антиоксидантов, на фоне применения препаратов угнетающих деятельность ЦНС (снотворные препараты, транквилизаторы).
 Основными признаками клинической смерти являются: отсутствие сознания, дыхания, сердцебиения, и стойкое расширение зрачков. Заподозрить отсутствие дыхания можно по неподвижности грудной клетки и передней стенки живота. Чтобы убедиться в достоверности признака, необходимо нагнуться к лицу пострадавшего, попытаться собственной щекой ощутить движение воздуха и прослушать дыхательные шумы, исходящие изо рта и носа пациента. Для того чтобы проверить наличие сердцебиения, необходимо прощупать пульс на сонных артериях (на периферических сосудах пульс не прощупывается при падении артериального давления до 60 мм. рт. ст. и ниже). Подушечки указательного и среднего пальцев кладутся на область кадыка и легко сдвигаются в бок в ямку, ограниченную мышечным валиком (грудино-ключичнососцевидная мышца). Отсутствие здесь пульса свидетельствует об остановке сердца. Чтобы проверить реакцию зрачков, слегка приоткрывают веко и поворачивают голову пациента на свет. Стойкое расширение зрачков свидетельствует о глубокой гипоксии центральной нервной системы.
Основными признаками клинической смерти являются: отсутствие сознания, дыхания, сердцебиения, и стойкое расширение зрачков. Заподозрить отсутствие дыхания можно по неподвижности грудной клетки и передней стенки живота. Чтобы убедиться в достоверности признака, необходимо нагнуться к лицу пострадавшего, попытаться собственной щекой ощутить движение воздуха и прослушать дыхательные шумы, исходящие изо рта и носа пациента. Для того чтобы проверить наличие сердцебиения, необходимо прощупать пульс на сонных артериях (на периферических сосудах пульс не прощупывается при падении артериального давления до 60 мм. рт. ст. и ниже). Подушечки указательного и среднего пальцев кладутся на область кадыка и легко сдвигаются в бок в ямку, ограниченную мышечным валиком (грудино-ключичнососцевидная мышца). Отсутствие здесь пульса свидетельствует об остановке сердца. Чтобы проверить реакцию зрачков, слегка приоткрывают веко и поворачивают голову пациента на свет. Стойкое расширение зрачков свидетельствует о глубокой гипоксии центральной нервной системы.
 Дополнительные признаки: изменение цвета видимых кожных покровов (мертвенная бледность, синюшность или мраморность), отсутствие тонуса мышц (слегка приподнятая и отпущенная конечность безвольно падает, как плеть), отсутствие рефлексов (нет реакции на прикосновение, крик, болевые раздражители). Поскольку временной промежуток между наступлением клинической смерти и возникновением необратимых изменений в коре головного мозга крайне мал, быстрая постановка диагноза клинической смерти определяет успех всех последующих действий. Поэтому рекомендации к проведению сердечно-легочной реанимации указывают, что максимальное время на постановку диагноза клинической смерти не должно превышать пятнадцати секунд.
Дополнительные признаки: изменение цвета видимых кожных покровов (мертвенная бледность, синюшность или мраморность), отсутствие тонуса мышц (слегка приподнятая и отпущенная конечность безвольно падает, как плеть), отсутствие рефлексов (нет реакции на прикосновение, крик, болевые раздражители). Поскольку временной промежуток между наступлением клинической смерти и возникновением необратимых изменений в коре головного мозга крайне мал, быстрая постановка диагноза клинической смерти определяет успех всех последующих действий. Поэтому рекомендации к проведению сердечно-легочной реанимации указывают, что максимальное время на постановку диагноза клинической смерти не должно превышать пятнадцати секунд.
 Этиология клинической смерти
Этиология клинической смерти
 Интракардиальные причины - заболевания сердечной мышцы, эндокарда, перикарда, клапанной системы, нарушения сердечного ритма и проводимости. Механизмы острой остановки сердца: 1. Трепетание и фибрилляция желудочков (ФЖ) 2. Асистолия сердца 3. Гемодинамически неэффективная электрическая активность сердца - отсутствие пульса при наличии электрической активности, отличающейся от ФЖ и желудочковой тахикардии: 4. Желудочковая тахикардия без пульса (устойчивая гемодинамически неэффективная желудочковая тахикардия) 5. Наджелудочковая тахикардия без пульса (очень редко и только во внегоспитальных условиях )
Интракардиальные причины - заболевания сердечной мышцы, эндокарда, перикарда, клапанной системы, нарушения сердечного ритма и проводимости. Механизмы острой остановки сердца: 1. Трепетание и фибрилляция желудочков (ФЖ) 2. Асистолия сердца 3. Гемодинамически неэффективная электрическая активность сердца - отсутствие пульса при наличии электрической активности, отличающейся от ФЖ и желудочковой тахикардии: 4. Желудочковая тахикардия без пульса (устойчивая гемодинамически неэффективная желудочковая тахикардия) 5. Наджелудочковая тахикардия без пульса (очень редко и только во внегоспитальных условиях )
 Экстракардиальные причины – состояния, не связанные заболеваниями или повреждениями сердца. • Гипоксия (нехватка кислорода) • Гиперкапниям (повышенное парциальное давление CO 2 в артериальной крови) • Рефлекторная (вагусная) остановка • Гиперадреналинемия • Воздействие электрическим током • Экзогенные и эндогенные отравления и интоксикации • Резкое снижение ОЦК (объема циркулирующей крови) • Тромбоэмболия (закупоривание) основного ствола и крупных ветвей легочной артерии.
Экстракардиальные причины – состояния, не связанные заболеваниями или повреждениями сердца. • Гипоксия (нехватка кислорода) • Гиперкапниям (повышенное парциальное давление CO 2 в артериальной крови) • Рефлекторная (вагусная) остановка • Гиперадреналинемия • Воздействие электрическим током • Экзогенные и эндогенные отравления и интоксикации • Резкое снижение ОЦК (объема циркулирующей крови) • Тромбоэмболия (закупоривание) основного ствола и крупных ветвей легочной артерии.
 Противопоказания к проведению сердечно-легочной реанимации
Противопоказания к проведению сердечно-легочной реанимации
 Реанимационные мероприятия не проводят в том случае, если состояние клинической смерти стало закономерным окончанием длительного тяжелого заболевания, истощившего силы организма и повлекшего за собой грубые дегенеративные изменения во многих органах и тканях. Речь идет о терминальных стадиях онкологической патологии, крайних стадиях хронической сердечной, дыхательной, почечной, печеночной недостаточности и тому подобное. По той же причине не проводятся реанимационные мероприятия в случае обнаружения признаков биологической смерти.
Реанимационные мероприятия не проводят в том случае, если состояние клинической смерти стало закономерным окончанием длительного тяжелого заболевания, истощившего силы организма и повлекшего за собой грубые дегенеративные изменения во многих органах и тканях. Речь идет о терминальных стадиях онкологической патологии, крайних стадиях хронической сердечной, дыхательной, почечной, печеночной недостаточности и тому подобное. По той же причине не проводятся реанимационные мероприятия в случае обнаружения признаков биологической смерти.
 Это высыхание роговицы, охлаждение тела, трупные пятна и трупное окоченение. Высыхание роговицы проявляется в помутнении зрачка и изменении цвета радужной оболочки, которая кажется подернутой белесой пленкой (этот симптом носит название «селедочного блеска» . Охлаждение тела при комнатной температуре происходит со скоростью один градус в час, но в прохладном помещении процесс происходит быстрее. Трупные пятна образуются вследствие посмертного перераспределения крови под действием силы тяжести. Первые пятна можно обнаружить на шее снизу (сзади, если тело лежит на спине, и спереди, если человек умер лежа на животе). Трупное окоченение начинается с челюстных мышц и впоследствии распространяется сверху вниз по всему телу. Исключение составляют лишь те случаи, когда невозможность возвращения пациента к жизни очевидна (видимые несовместимые с жизнью травмы, документально подтвержденные невосстановимые дегенеративные поражения, вызванные тяжелым хроническим заболеванием, или выраженные признаки биологической смерти).
Это высыхание роговицы, охлаждение тела, трупные пятна и трупное окоченение. Высыхание роговицы проявляется в помутнении зрачка и изменении цвета радужной оболочки, которая кажется подернутой белесой пленкой (этот симптом носит название «селедочного блеска» . Охлаждение тела при комнатной температуре происходит со скоростью один градус в час, но в прохладном помещении процесс происходит быстрее. Трупные пятна образуются вследствие посмертного перераспределения крови под действием силы тяжести. Первые пятна можно обнаружить на шее снизу (сзади, если тело лежит на спине, и спереди, если человек умер лежа на животе). Трупное окоченение начинается с челюстных мышц и впоследствии распространяется сверху вниз по всему телу. Исключение составляют лишь те случаи, когда невозможность возвращения пациента к жизни очевидна (видимые несовместимые с жизнью травмы, документально подтвержденные невосстановимые дегенеративные поражения, вызванные тяжелым хроническим заболеванием, или выраженные признаки биологической смерти).
 РЕАНИМАЦИОННЫЙ КОМПЛЕКС
РЕАНИМАЦИОННЫЙ КОМПЛЕКС
 Оценка статуса сознания • Оценить наличие травмы, особенно головы или шеи (при подозрении на наличие травмы, перемещать пострадавшего только в случае абсолютной необходимости) • Похлопать или легко встряхнуть пострадавшего за плечи, при этом громко задавая вопрос типа "С Вами все в порядке? "
Оценка статуса сознания • Оценить наличие травмы, особенно головы или шеи (при подозрении на наличие травмы, перемещать пострадавшего только в случае абсолютной необходимости) • Похлопать или легко встряхнуть пострадавшего за плечи, при этом громко задавая вопрос типа "С Вами все в порядке? "
 Оценка наличия самостоятельного кровообращения • Убедиться, что больной без сознания • Определить пульсацию на сонной или бедренной артериях (предпочтительнее на сонной - средний и указательный пальцы располагают на передней поверхности щитовидного хряща (кадык) пострадавшего, соскользните в сторону и осуществите легкое прижатие двумя пальцами в ямке между боковой поверхностью гортани и мышечным валиком на боковой поверхности шеи
Оценка наличия самостоятельного кровообращения • Убедиться, что больной без сознания • Определить пульсацию на сонной или бедренной артериях (предпочтительнее на сонной - средний и указательный пальцы располагают на передней поверхности щитовидного хряща (кадык) пострадавшего, соскользните в сторону и осуществите легкое прижатие двумя пальцами в ямке между боковой поверхностью гортани и мышечным валиком на боковой поверхности шеи
 Определить реакцию зрачка на свет (приподнять пострадавшему верхнее веко, проверив состояние зрачков). Убедиться в отсутствии дыхания. (Приложить голову к груди пострадавшего) Нельзя тратить время на прикладывание ко рту зеркала или легких предметов!
Определить реакцию зрачка на свет (приподнять пострадавшему верхнее веко, проверив состояние зрачков). Убедиться в отсутствии дыхания. (Приложить голову к груди пострадавшего) Нельзя тратить время на прикладывание ко рту зеркала или легких предметов!
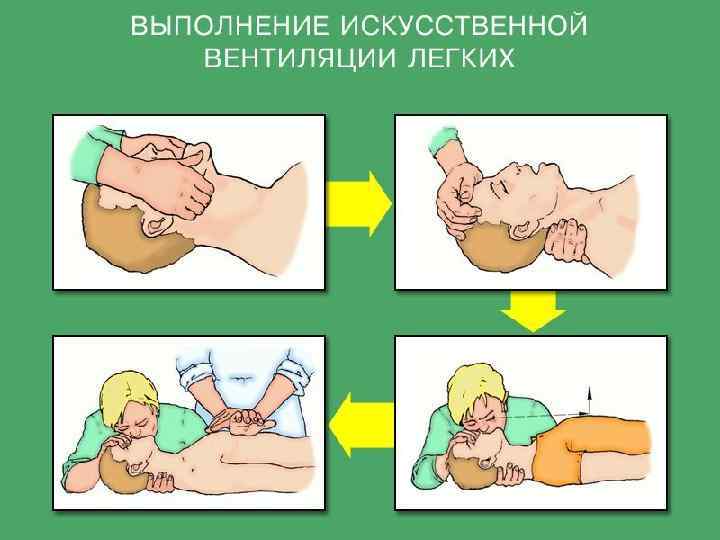
 Обеспечение проходимости дыхательных путей. а) запрокидывание головы: — реанимирующий одну руку кладет на лоб пострадавшего и давит ладонью до максимального запрокидывания головы, другой рукой поднимает сзади шею; б) выдвижение нижней челюсти ВПЕРЕД осуществляется либо за подбородок, либо за ее углы: кончики пальцев помещают подбородок и поднимают его так, чтобы верхние и нижние зубы находились в одной плоскости; при выдвижении нижней челюсти за углы пальцы обеих рук подводят под ее углы и выдвигают вперед; в) открытие рта происходит в результате выполнения вышеуказанных действий, тем не менее необходимо убедиться, что цель достигнута.
Обеспечение проходимости дыхательных путей. а) запрокидывание головы: — реанимирующий одну руку кладет на лоб пострадавшего и давит ладонью до максимального запрокидывания головы, другой рукой поднимает сзади шею; б) выдвижение нижней челюсти ВПЕРЕД осуществляется либо за подбородок, либо за ее углы: кончики пальцев помещают подбородок и поднимают его так, чтобы верхние и нижние зубы находились в одной плоскости; при выдвижении нижней челюсти за углы пальцы обеих рук подводят под ее углы и выдвигают вперед; в) открытие рта происходит в результате выполнения вышеуказанных действий, тем не менее необходимо убедиться, что цель достигнута.
 После выполнения этих манипуляций на дыхательных путях (оно занимает НЕСКОЛЬКО СЕКУНД), необходимо сделать 3 -5 вдохов в легкие пострадавшего. Если при этом фудная клетка НЕ РАЗДУВАЕТСЯ, а ПРАВИЛО ГЕРМЕТИЧНОСТИ строго соблюдено, можно заподозрить ОБСТРУКЦИЮ (закупорка, преграда, помеха) дыхательных путей инородным телом. В этом случае надо ОЧИСТИТЬ полость ротоглотки с помощью отсоса (резиновой груши, пальцев). Для удаления инородных тел из дыхательных путей существуют два приема: 1. 3 -4 РЕЗКИХ и достаточно сильных удара ЛАДОНЬЮ ПО ПОЗВОНОЧНИКУ МЕЖДУ ЛОПАТКАМИ, создающие значительные перепады давления в дыхательных путях и смещающие инородное тело (выполняется в положении пациента НА БОКУ). 2. 3 -5 активных надавливаний на эпигастральную область ПОСЕРЕДИНЕ расстояния МЕЖДУ ПУПКОМ и МЕЧЕВИДНЫМ ОТРОСТКОМ сверху вниз (выполняется в положении пациента НА СПИНЕ). Прибегать ко 2 методу необходимо только тогда, когда 1 -й оказался неэффективным, так как он достаточно опасен. Оба эти приема используются в тех случаях, когда пациент без сознания.
После выполнения этих манипуляций на дыхательных путях (оно занимает НЕСКОЛЬКО СЕКУНД), необходимо сделать 3 -5 вдохов в легкие пострадавшего. Если при этом фудная клетка НЕ РАЗДУВАЕТСЯ, а ПРАВИЛО ГЕРМЕТИЧНОСТИ строго соблюдено, можно заподозрить ОБСТРУКЦИЮ (закупорка, преграда, помеха) дыхательных путей инородным телом. В этом случае надо ОЧИСТИТЬ полость ротоглотки с помощью отсоса (резиновой груши, пальцев). Для удаления инородных тел из дыхательных путей существуют два приема: 1. 3 -4 РЕЗКИХ и достаточно сильных удара ЛАДОНЬЮ ПО ПОЗВОНОЧНИКУ МЕЖДУ ЛОПАТКАМИ, создающие значительные перепады давления в дыхательных путях и смещающие инородное тело (выполняется в положении пациента НА БОКУ). 2. 3 -5 активных надавливаний на эпигастральную область ПОСЕРЕДИНЕ расстояния МЕЖДУ ПУПКОМ и МЕЧЕВИДНЫМ ОТРОСТКОМ сверху вниз (выполняется в положении пациента НА СПИНЕ). Прибегать ко 2 методу необходимо только тогда, когда 1 -й оказался неэффективным, так как он достаточно опасен. Оба эти приема используются в тех случаях, когда пациент без сознания.
 В тех случаях, когда пациент не успел потерять сознание и находится на ногах, СЛЕДУЕТ ПОДХВАТИТЬ ЕГО ЛЕВОЙ РУКОЙ (по реберной дуге), а затем нанести 3 -4 удара ЛАДОНЬЮ между лопаток (1 -й прием). Возможно использование и 2 -го приема. Реанимирующий ОБХВАТЫВАЕТ пострадавшего СЗАДИ ОБЕИМИ РУКАМИ, сводит руки "в замок" и располагает их чуть НИЖЕ РЕБЕРНОЙ ДУГИ, а затем РЕЗКО ПРИЖИМАЕТ пострадавшего К СЕБЕ, стараясь максимально оказать давление на эпигастральную область.
В тех случаях, когда пациент не успел потерять сознание и находится на ногах, СЛЕДУЕТ ПОДХВАТИТЬ ЕГО ЛЕВОЙ РУКОЙ (по реберной дуге), а затем нанести 3 -4 удара ЛАДОНЬЮ между лопаток (1 -й прием). Возможно использование и 2 -го приема. Реанимирующий ОБХВАТЫВАЕТ пострадавшего СЗАДИ ОБЕИМИ РУКАМИ, сводит руки "в замок" и располагает их чуть НИЖЕ РЕБЕРНОЙ ДУГИ, а затем РЕЗКО ПРИЖИМАЕТ пострадавшего К СЕБЕ, стараясь максимально оказать давление на эпигастральную область.
 Искусственная вентиляция легких Если сразу после восстановления проходимости дыхательных путей спонтанное дыхание НЕ ВОССТАНОВИЛОСЬ или оно неадекватно, необходимо СРОЧНО ПЕРЕЙТИ К ИВЛ. Существуют два метода ЭКСПИРАТОРНОЙ ИВЛ — "рот в рот" и "рот в нос". При проведении метода "рот в рот" реанимирующий действует вначале в соответствии с 1 -м этапом. Затем ОБЕСПЕЧИВАЕТ ГЕРМЕТИЧНОСТЬ (плотно зажимает большим и указательным пальцами нос пациента) ДЫХАТЕЛЬНЫХ ПУТЕЙ.
Искусственная вентиляция легких Если сразу после восстановления проходимости дыхательных путей спонтанное дыхание НЕ ВОССТАНОВИЛОСЬ или оно неадекватно, необходимо СРОЧНО ПЕРЕЙТИ К ИВЛ. Существуют два метода ЭКСПИРАТОРНОЙ ИВЛ — "рот в рот" и "рот в нос". При проведении метода "рот в рот" реанимирующий действует вначале в соответствии с 1 -м этапом. Затем ОБЕСПЕЧИВАЕТ ГЕРМЕТИЧНОСТЬ (плотно зажимает большим и указательным пальцами нос пациента) ДЫХАТЕЛЬНЫХ ПУТЕЙ.
 ПОМНИТЕ! ГОЛОВА И ШЕЯ РЕАНИМИРУЕМОГО ДОЛЖНЫ ПОСТОЯННО НАХОДИТЬСЯ В СОСТОЯНИИ РАЗГИБАНИЯ. После ГЛУБОКОГО ВДОХА реанимирующий, ПЛОТНО обхватив своими губами губы пострадавшего, с силой вдувает воздух в дыхательные пути. После отнимания рта происходит ПАССИВНЫЙ ВЫДОХ. Следующий вдох можно сделать после того, как грудная клетка пациента опустится в первоначальное положение. Визуальный контроль движения грудной клетки обязателен.
ПОМНИТЕ! ГОЛОВА И ШЕЯ РЕАНИМИРУЕМОГО ДОЛЖНЫ ПОСТОЯННО НАХОДИТЬСЯ В СОСТОЯНИИ РАЗГИБАНИЯ. После ГЛУБОКОГО ВДОХА реанимирующий, ПЛОТНО обхватив своими губами губы пострадавшего, с силой вдувает воздух в дыхательные пути. После отнимания рта происходит ПАССИВНЫЙ ВЫДОХ. Следующий вдох можно сделать после того, как грудная клетка пациента опустится в первоначальное положение. Визуальный контроль движения грудной клетки обязателен.
 В тех случаях, когда пострадавшему НЕ УДАЕТСЯ открыть рот или вентиляция через рот по каким-либо причинам невозможна, применяют способ ИВЛ "рот в нос". 1. Реанимирующий рукой, находящейся на лбу пациента, запрокидывает голову назад, а другой, подтягивая за подбородок, выдвигает нижнюю челюсть вперед (пальцы этой руки служат для поддержания головы в разогнутом положении и приведения нижней челюсти к верхней; их располагают на костной части челюсти). 2. РОТ ПАЦИЕНТА ЗАКРЫТЬ МАКСИМАЛЬНО ГЕРМЕТИЧНО! 3. Дальше действовать, как и при выполнении предыдущего способа. ИВЛ у взрослых проводят с частотой 12 дыханий в минуту, то есть, 1 раз в 5 секунд. У новорожденных и грудных детей воздух вдувают приблизительно 20 раз в минуту.
В тех случаях, когда пострадавшему НЕ УДАЕТСЯ открыть рот или вентиляция через рот по каким-либо причинам невозможна, применяют способ ИВЛ "рот в нос". 1. Реанимирующий рукой, находящейся на лбу пациента, запрокидывает голову назад, а другой, подтягивая за подбородок, выдвигает нижнюю челюсть вперед (пальцы этой руки служат для поддержания головы в разогнутом положении и приведения нижней челюсти к верхней; их располагают на костной части челюсти). 2. РОТ ПАЦИЕНТА ЗАКРЫТЬ МАКСИМАЛЬНО ГЕРМЕТИЧНО! 3. Дальше действовать, как и при выполнении предыдущего способа. ИВЛ у взрослых проводят с частотой 12 дыханий в минуту, то есть, 1 раз в 5 секунд. У новорожденных и грудных детей воздух вдувают приблизительно 20 раз в минуту.
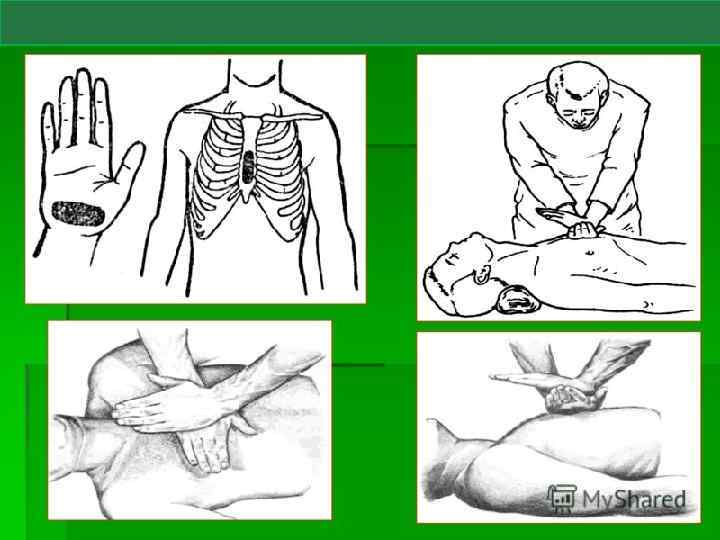
 НАРУЖНЫЙ МАССАЖ СЕРДЦА. Следует соблюдать следующие правила наружного массажа сердца: 1. ПАЦИЕНТ ДОЛЖЕН ЛЕЖАТЬ НА ТВЕРДОЙ ПОВЕРХНОСТИ (иначе давление на грудину приведет к смещению всего тела). 2. ПАЦИЕНТ ДОЛЖЕН НАХОДИТЬСЯ НА УРОВНЕ КОЛЕН реанимирующего. Плечи реанимирующего располагаются ПАРАЛЛЕЛЬНО ГРУДИНЕ пациента. ПОМНИТЕ! ОКАЗЫВАТЬ ДАВЛЕНИЕ НА ГРУДНУЮ КЛЕТКУ СЛЕДУЕТ ПРЯМЫМИ РУКАМИ, за счет усилия спины.
НАРУЖНЫЙ МАССАЖ СЕРДЦА. Следует соблюдать следующие правила наружного массажа сердца: 1. ПАЦИЕНТ ДОЛЖЕН ЛЕЖАТЬ НА ТВЕРДОЙ ПОВЕРХНОСТИ (иначе давление на грудину приведет к смещению всего тела). 2. ПАЦИЕНТ ДОЛЖЕН НАХОДИТЬСЯ НА УРОВНЕ КОЛЕН реанимирующего. Плечи реанимирующего располагаются ПАРАЛЛЕЛЬНО ГРУДИНЕ пациента. ПОМНИТЕ! ОКАЗЫВАТЬ ДАВЛЕНИЕ НА ГРУДНУЮ КЛЕТКУ СЛЕДУЕТ ПРЯМЫМИ РУКАМИ, за счет усилия спины.
 3. Точка приложения давления ДОЛЖНА СООТВЕТСТВОВАТЬ проекции желудочков сердца на переднюю стенку грудной клетки. Эта область — НИЖНЯЯ ТРЕТЬ ГРУДИНЫ (на 2 поперечных пальца ВЫШЕ мечевидного отростка). 4. Сдавливание грудины проводят ПРОКСИМАЛЬНОЙ (ладонной) ЧАСТЬЮ РУКИ, положив одну ладонь на другую. Пальцы ОБЕИХ рук следует при этом ПРИПОДНЯТЬ. 5. Сила давления на грудину должна быть достаточной для полноценного опорожнения полостей желудочков от крови. ГРУДИНУ СМЕЩАЮТ ПО НАПРАВЛЕНИЮ К ПОЗВОНОЧНИКУ на 4 -5 см у взрослых, на 2 -4 см у детей и на 12 см у новорожденных
3. Точка приложения давления ДОЛЖНА СООТВЕТСТВОВАТЬ проекции желудочков сердца на переднюю стенку грудной клетки. Эта область — НИЖНЯЯ ТРЕТЬ ГРУДИНЫ (на 2 поперечных пальца ВЫШЕ мечевидного отростка). 4. Сдавливание грудины проводят ПРОКСИМАЛЬНОЙ (ладонной) ЧАСТЬЮ РУКИ, положив одну ладонь на другую. Пальцы ОБЕИХ рук следует при этом ПРИПОДНЯТЬ. 5. Сила давления на грудину должна быть достаточной для полноценного опорожнения полостей желудочков от крови. ГРУДИНУ СМЕЩАЮТ ПО НАПРАВЛЕНИЮ К ПОЗВОНОЧНИКУ на 4 -5 см у взрослых, на 2 -4 см у детей и на 12 см у новорожденных
 ПОМНИТЕ! Частота сдавливания грудной клетки для взрослых составляет 60 -80 раз в минуту, для детей и младенцев — 100 -120 раз. Наружный массаж сердца необходимо сочетать с ИВЛ. В норме, находясь в состоянии покоя и лежа, человек дышит примерно 12 раз в минуту, И ОДИН ВДОХ обеспечивает оксигенацию 5 порций крови, выбрасываемых сокращающимся сердцем (примерно 60 в минуту). При проведении реанимации НЕОБХОДИМО стремиться к соблюдению этой установленной природой нормы. Если реанимирующих двое, раздувание легких проводят ПОСЛЕ КАЖДОГО ПЯТОГО НАДАВЛИВАНИЯ НА ГРУДИНУ, проводимого в темпе 1 раз в секунду. Если реанимирующий один, то после КАЖДЫХ ДВУХ вдуваний воздуха в легкие следуют 15 сдавливаний грудины (примерно 3 сдавливания в 2 секунды). ПАУЗЫ ПРИ ЧЕРЕДОВАНИИ вентиляции и массажа должны быть МИНИМАЛЬНЫМИ.
ПОМНИТЕ! Частота сдавливания грудной клетки для взрослых составляет 60 -80 раз в минуту, для детей и младенцев — 100 -120 раз. Наружный массаж сердца необходимо сочетать с ИВЛ. В норме, находясь в состоянии покоя и лежа, человек дышит примерно 12 раз в минуту, И ОДИН ВДОХ обеспечивает оксигенацию 5 порций крови, выбрасываемых сокращающимся сердцем (примерно 60 в минуту). При проведении реанимации НЕОБХОДИМО стремиться к соблюдению этой установленной природой нормы. Если реанимирующих двое, раздувание легких проводят ПОСЛЕ КАЖДОГО ПЯТОГО НАДАВЛИВАНИЯ НА ГРУДИНУ, проводимого в темпе 1 раз в секунду. Если реанимирующий один, то после КАЖДЫХ ДВУХ вдуваний воздуха в легкие следуют 15 сдавливаний грудины (примерно 3 сдавливания в 2 секунды). ПАУЗЫ ПРИ ЧЕРЕДОВАНИИ вентиляции и массажа должны быть МИНИМАЛЬНЫМИ.
 ПОМНИТЕ! ОБЕ МАНИПУЛЯЦИИ ПРОВОДЯТСЯ С ТОЙ СТОРОНЫ, ГДЕ СТОИТ РЕАНИМАТОЛОГ. Итак, если реанимирующих ДВОЕ, соотношение вентиляция/массаж составляет 1: 5, а если реанимирующий ОДИН — 2: 15.
ПОМНИТЕ! ОБЕ МАНИПУЛЯЦИИ ПРОВОДЯТСЯ С ТОЙ СТОРОНЫ, ГДЕ СТОИТ РЕАНИМАТОЛОГ. Итак, если реанимирующих ДВОЕ, соотношение вентиляция/массаж составляет 1: 5, а если реанимирующий ОДИН — 2: 15.
 ЭФФЕКТИВНОСТЬ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ
ЭФФЕКТИВНОСТЬ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ
 ОНА ОЦЕНИВАЕТСЯ ПО СЛЕДУЮЩИМ ПРИЗНАКАМ: 1. ПОЯВЛЕНИЕ РЕАКЦИИ ЗРАЧКОВ НА СВЕТ. Сужение зрачков говорит о поступлении крови, обогащенной кислородом, в мозг пациента. Если зрачки остаются ШИРОКИМИ и при этом НЕ РЕАГИРУЮТ на свет, можно думать о ГИБЕЛИ МОЗГА. 2. ВОССТАНОВЛЕНИЕ ПУЛЬСАЦИИ НА СОННЫХ АРТЕРИЯХ свидетельствует о восстановлении самостоятельной сердечной деятельности. Оно должно произойти после КРАТКОВРЕМЕННОГО, не более 3 -5 сек. , прекращения массажа. Если реанимацию проводят 2 человека, то контроль за пульсом на сонных артериях и состоянием зрачков осуществляет реаниматор, проводящий ИВЛ. 3. ВОССТАНОВЛЕНИЕ СПОНТАННОГО ДЫХАНИЯ.
ОНА ОЦЕНИВАЕТСЯ ПО СЛЕДУЮЩИМ ПРИЗНАКАМ: 1. ПОЯВЛЕНИЕ РЕАКЦИИ ЗРАЧКОВ НА СВЕТ. Сужение зрачков говорит о поступлении крови, обогащенной кислородом, в мозг пациента. Если зрачки остаются ШИРОКИМИ и при этом НЕ РЕАГИРУЮТ на свет, можно думать о ГИБЕЛИ МОЗГА. 2. ВОССТАНОВЛЕНИЕ ПУЛЬСАЦИИ НА СОННЫХ АРТЕРИЯХ свидетельствует о восстановлении самостоятельной сердечной деятельности. Оно должно произойти после КРАТКОВРЕМЕННОГО, не более 3 -5 сек. , прекращения массажа. Если реанимацию проводят 2 человека, то контроль за пульсом на сонных артериях и состоянием зрачков осуществляет реаниматор, проводящий ИВЛ. 3. ВОССТАНОВЛЕНИЕ СПОНТАННОГО ДЫХАНИЯ.
 ПОМНИТЕ! Пациент НЕ ДОЛЖЕН ни на минуту выпадать из поля зрения реаниматологов. ЕСЛИ НА ПРОТЯЖЕНИИ 30 -40 МИНУТ ЗРАЧКИ ОСТАЮТСЯ ШИРОКИМИ. САМОСТОЯТЕЛЬНАЯ СЕРДЕЧНАЯ ДЕЯТЕЛЬНОСТЬ И ДЫХАНИЕ НЕ ВОССТАНАВЛИВАЮТСЯ, можно констатировать БИОЛОГИЧЕСКУЮ СМЕРТЬ. Заканчивая раздел, посвященный ДОВРАЧЕБНОЙ РЕАНИМАЦИИ, необходимо обратить внимание на одно важное обстоятельство. Проведение наружного массажа сердца достаточно часто сопровождается ПЕРЕЛОМАМИ РЕБЕР пациента, реже ведет к повреждению легочной ткани с выходом воздуха в плевральную полость (пневмоторакс), разрывами сосудов и излиянием в плевральную полость крови (гемоторакс). Однако опасение вызвать осложнения ни в коем случае НЕ ДОЛЖНО ПРИВОДИТЬ К ОТКАЗУ от реанимации или проведению ее в неполном объеме или недостаточно энергично.
ПОМНИТЕ! Пациент НЕ ДОЛЖЕН ни на минуту выпадать из поля зрения реаниматологов. ЕСЛИ НА ПРОТЯЖЕНИИ 30 -40 МИНУТ ЗРАЧКИ ОСТАЮТСЯ ШИРОКИМИ. САМОСТОЯТЕЛЬНАЯ СЕРДЕЧНАЯ ДЕЯТЕЛЬНОСТЬ И ДЫХАНИЕ НЕ ВОССТАНАВЛИВАЮТСЯ, можно констатировать БИОЛОГИЧЕСКУЮ СМЕРТЬ. Заканчивая раздел, посвященный ДОВРАЧЕБНОЙ РЕАНИМАЦИИ, необходимо обратить внимание на одно важное обстоятельство. Проведение наружного массажа сердца достаточно часто сопровождается ПЕРЕЛОМАМИ РЕБЕР пациента, реже ведет к повреждению легочной ткани с выходом воздуха в плевральную полость (пневмоторакс), разрывами сосудов и излиянием в плевральную полость крови (гемоторакс). Однако опасение вызвать осложнения ни в коем случае НЕ ДОЛЖНО ПРИВОДИТЬ К ОТКАЗУ от реанимации или проведению ее в неполном объеме или недостаточно энергично.
 Осложнения реанимационных мероприятий • Переломы рёбер • Перелом грудины (тела и мечевидного отростка) • Повреждение внутренних органов – лёгких, печени, желудка • Попадание воздуха в желудок • Рвота и аспирация рвотных масс в дыхательные пути пострадавшего
Осложнения реанимационных мероприятий • Переломы рёбер • Перелом грудины (тела и мечевидного отростка) • Повреждение внутренних органов – лёгких, печени, желудка • Попадание воздуха в желудок • Рвота и аспирация рвотных масс в дыхательные пути пострадавшего
 Спасибо за внимание
Спасибо за внимание


