Сердечно- легочная реанимация, показания к ее проведению и



























5468-slr_defibrillyatsia.ppt
- Количество слайдов: 37
 Сердечно- легочная реанимация, показания к ее проведению и критерии эффективности. Особенности в отдельных группах пациентов.
Сердечно- легочная реанимация, показания к ее проведению и критерии эффективности. Особенности в отдельных группах пациентов.
 Сердечно-лёгочная реанимация (СЛР), сердечно-лёгочно-мозговая реанимация — система мероприятий, направленных на восстановление жизнедеятельности организма и выведение его из пограничного с биологической смертью состояния. Включает в себя искусственную вентиляцию лёгких (искусственное дыхание) и непрямой массаж сердца. Решение о начале СЛР принимается при отсутствии реакции на раздражители и отсутствии видимого дыхания в течение 10 секунд. Показания к проведению СЛР: остановка кровообращения остановка дыхания предагональное, агональное состояния клиническая смерть.
Сердечно-лёгочная реанимация (СЛР), сердечно-лёгочно-мозговая реанимация — система мероприятий, направленных на восстановление жизнедеятельности организма и выведение его из пограничного с биологической смертью состояния. Включает в себя искусственную вентиляцию лёгких (искусственное дыхание) и непрямой массаж сердца. Решение о начале СЛР принимается при отсутствии реакции на раздражители и отсутствии видимого дыхания в течение 10 секунд. Показания к проведению СЛР: остановка кровообращения остановка дыхания предагональное, агональное состояния клиническая смерть.
 Реанимационные мероприятия не проводятся: при наличии признаков биологической смерти; при наступлении состояния клинической смерти на фоне прогрессирования достоверно установленных неизлечимых заболеваний или неизлечимых последствий острой травмы, несовместимой с жизнью. Безнадежность и бесперспективность сердечно-легочной реанимации у таких больных должна быть заранее определена консилиумом врачей и зафиксирована в истории болезни. К таким больным относят последние стадии злокачественных новообразований, атоническая кома при нарушениях мозгового кровообращения у престарелых пациентов, несовместимые с жизнью травмы и т. п.; если имеется документированный отказ больного от проведения сердечно-легочной реанимации
Реанимационные мероприятия не проводятся: при наличии признаков биологической смерти; при наступлении состояния клинической смерти на фоне прогрессирования достоверно установленных неизлечимых заболеваний или неизлечимых последствий острой травмы, несовместимой с жизнью. Безнадежность и бесперспективность сердечно-легочной реанимации у таких больных должна быть заранее определена консилиумом врачей и зафиксирована в истории болезни. К таким больным относят последние стадии злокачественных новообразований, атоническая кома при нарушениях мозгового кровообращения у престарелых пациентов, несовместимые с жизнью травмы и т. п.; если имеется документированный отказ больного от проведения сердечно-легочной реанимации
 Реанимационные мероприятия прекращаются: при констатации смерти человека на основании смерти головного мозга, в том числе на фоне неэффективного применения полного комплекса мероприятий, направленных на поддержание жизни; при неэффективности реанимационных мероприятий, направленных на восстановление жизненно важных функций в течение 30 минут (в процессе реанимационных мероприятий после появления в ходе наружного массажа сердца хотя бы одного удара пульса на сонной артерии 30-ти минутный интервал времени отсчитывается заново) если наблюдаются многократные остановки сердца, неподдающиеся никаким медицинским воздействиям; если по ходу проведения сердечно-легочной реанимации выяснилось, что больному она не показана (то есть, если клиническая смерть наступила у неизвестного человека, сердечно-легочную реанимацию начинают немедленно, а затем по ходу реанимации выясняют, показана ли она была, и если реанимация не была показана, ее прекращают).
Реанимационные мероприятия прекращаются: при констатации смерти человека на основании смерти головного мозга, в том числе на фоне неэффективного применения полного комплекса мероприятий, направленных на поддержание жизни; при неэффективности реанимационных мероприятий, направленных на восстановление жизненно важных функций в течение 30 минут (в процессе реанимационных мероприятий после появления в ходе наружного массажа сердца хотя бы одного удара пульса на сонной артерии 30-ти минутный интервал времени отсчитывается заново) если наблюдаются многократные остановки сердца, неподдающиеся никаким медицинским воздействиям; если по ходу проведения сердечно-легочной реанимации выяснилось, что больному она не показана (то есть, если клиническая смерть наступила у неизвестного человека, сердечно-легочную реанимацию начинают немедленно, а затем по ходу реанимации выясняют, показана ли она была, и если реанимация не была показана, ее прекращают).
 Реаниматоры - «немедики» проводят реанимационные мероприятия: до появления признаков жизни; до прибытия квалифицированного или специализированного медицинского персонала, который продолжает реанимацию или констатирует смерть.
Реаниматоры - «немедики» проводят реанимационные мероприятия: до появления признаков жизни; до прибытия квалифицированного или специализированного медицинского персонала, который продолжает реанимацию или констатирует смерть.
 Клиническая смерть Это своеобразное переходное состояние между жизнью и смертью начинается с момента прекращения деятельности ЦНС, кровообращения и дыхания и продолжается в течение короткого промежутка времени, пока не разовьются необратимые изменения в тканях, прежде всего головного мозга. срок клинической смерти у человека составляет 4-5 мин.
Клиническая смерть Это своеобразное переходное состояние между жизнью и смертью начинается с момента прекращения деятельности ЦНС, кровообращения и дыхания и продолжается в течение короткого промежутка времени, пока не разовьются необратимые изменения в тканях, прежде всего головного мозга. срок клинической смерти у человека составляет 4-5 мин.
 Симптомокомплекс клинической смерти: отсутствие сознания, кровообращения и дыхания арефлексия отсутствие пульсации на крупных артериях адинамия или мелкоамплитудные судороги расширенные зрачки, не реагирующие на свет цианоз кожи и слизистых с землистым оттенком
Симптомокомплекс клинической смерти: отсутствие сознания, кровообращения и дыхания арефлексия отсутствие пульсации на крупных артериях адинамия или мелкоамплитудные судороги расширенные зрачки, не реагирующие на свет цианоз кожи и слизистых с землистым оттенком
 Виды прекращения кровообращения Неэффективные сердечные сокращения (идиовентрикулярный ритм, электромеханическая диссоциация). Асистолия желудочков. Фибрилляция желудочков.
Виды прекращения кровообращения Неэффективные сердечные сокращения (идиовентрикулярный ритм, электромеханическая диссоциация). Асистолия желудочков. Фибрилляция желудочков.
 Асистолия полное отсутствие биоэлектрической и механической активности сердца. На ЭКГ регистрируется прямая линия. В 90 % случаев сердце останавливается в диастоле, однако возможна и остановка в систоле. Асистолия может быть первичной и вторичной. Первичная асистолия может возникнуть в результате рефлекторного воздействия на блуждающий нерв, что приводит к торможению синусового узла. Такие ситуации встречаются при операциях на прямой кишке, на органах средостения. Рефлекторная остановка сердца имеет место при интубации трахеи без наркоза или при недостаточном уровне анестезии. Непосредственной причиной асистолии может явиться нарушение обмена калия. Причинами вторичной асистолии являются асфиксия, нелеченная фибрилляция.
Асистолия полное отсутствие биоэлектрической и механической активности сердца. На ЭКГ регистрируется прямая линия. В 90 % случаев сердце останавливается в диастоле, однако возможна и остановка в систоле. Асистолия может быть первичной и вторичной. Первичная асистолия может возникнуть в результате рефлекторного воздействия на блуждающий нерв, что приводит к торможению синусового узла. Такие ситуации встречаются при операциях на прямой кишке, на органах средостения. Рефлекторная остановка сердца имеет место при интубации трахеи без наркоза или при недостаточном уровне анестезии. Непосредственной причиной асистолии может явиться нарушение обмена калия. Причинами вторичной асистолии являются асфиксия, нелеченная фибрилляция.
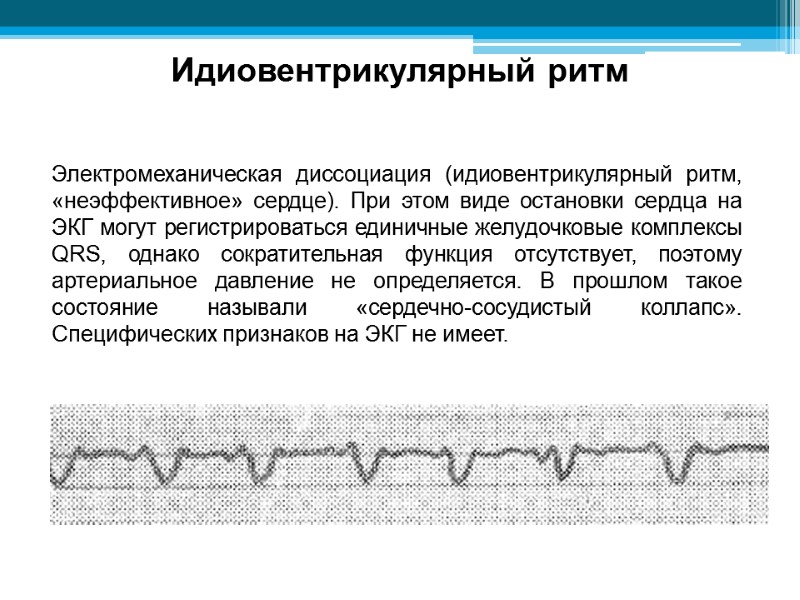
 Идиовентрикулярный ритм Электромеханическая диссоциация (идиовентрикулярный ритм, «неэффективное» сердце). При этом виде остановки сердца на ЭКГ могут регистрироваться единичные желудочковые комплексы QRS, однако сократительная функция отсутствует, поэтому артериальное давление не определяется. В прошлом такое состояние называли «сердечно-сосудистый коллапс». Специфических признаков на ЭКГ не имеет.
Идиовентрикулярный ритм Электромеханическая диссоциация (идиовентрикулярный ритм, «неэффективное» сердце). При этом виде остановки сердца на ЭКГ могут регистрироваться единичные желудочковые комплексы QRS, однако сократительная функция отсутствует, поэтому артериальное давление не определяется. В прошлом такое состояние называли «сердечно-сосудистый коллапс». Специфических признаков на ЭКГ не имеет.
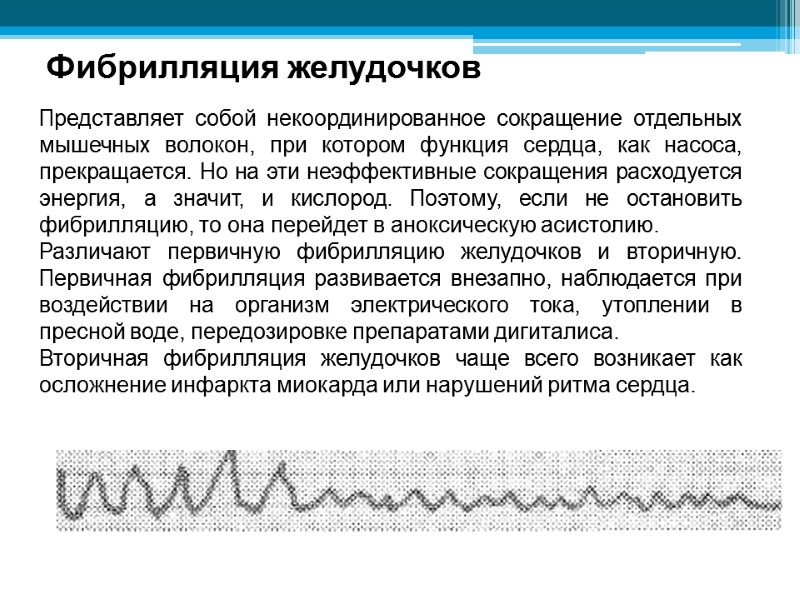
 Фибрилляция желудочков Представляет собой некоординированное сокращение отдельных мышечных волокон, при котором функция сердца, как насоса, прекращается. Но на эти неэффективные сокращения расходуется энергия, а значит, и кислород. Поэтому, если не остановить фибрилляцию, то она перейдет в аноксическую асистолию. Различают первичную фибрилляцию желудочков и вторичную. Первичная фибрилляция развивается внезапно, наблюдается при воздействии на организм электрического тока, утоплении в пресной воде, передозировке препаратами дигиталиса. Вторичная фибрилляция желудочков чаще всего возникает как осложнение инфаркта миокарда или нарушений ритма сердца.
Фибрилляция желудочков Представляет собой некоординированное сокращение отдельных мышечных волокон, при котором функция сердца, как насоса, прекращается. Но на эти неэффективные сокращения расходуется энергия, а значит, и кислород. Поэтому, если не остановить фибрилляцию, то она перейдет в аноксическую асистолию. Различают первичную фибрилляцию желудочков и вторичную. Первичная фибрилляция развивается внезапно, наблюдается при воздействии на организм электрического тока, утоплении в пресной воде, передозировке препаратами дигиталиса. Вторичная фибрилляция желудочков чаще всего возникает как осложнение инфаркта миокарда или нарушений ритма сердца.
 Стадии СЛР I cтадия. Элементарное поддержание жизни. Цель - экстренная оксигенация. Этапы: А. Bосстановление проходимости дыхательных путей. B. Искусственное поддержание дыхания. C. Искусственное поддержание кровообращения. II cтадия. Дальнейшее поддержание жизни. Цель - восстановление спонтанного кровообращения. Этапы: D. Медикаментозная терапия. E. Электрокардиография или электрокардиоскопия. F. Дефибрилляция. III cтадия. Длительное поддержание жизни. Цель - церебральная реанимация и постреанимационная интенсивная терапия полиорганной дисфункции. Этапы: G. Оценка состояния (установление причины остановки кровообращения и ее устранение) и возможности полноценного спасения больного с учетом степени повреждения ЦНС. H. Восстановление нормального мышления. I. Интенсивная терапия, направленная на коррекцию нарушенных функций других органов и систем. J. Стадия элементарного поддержания жизни.
Стадии СЛР I cтадия. Элементарное поддержание жизни. Цель - экстренная оксигенация. Этапы: А. Bосстановление проходимости дыхательных путей. B. Искусственное поддержание дыхания. C. Искусственное поддержание кровообращения. II cтадия. Дальнейшее поддержание жизни. Цель - восстановление спонтанного кровообращения. Этапы: D. Медикаментозная терапия. E. Электрокардиография или электрокардиоскопия. F. Дефибрилляция. III cтадия. Длительное поддержание жизни. Цель - церебральная реанимация и постреанимационная интенсивная терапия полиорганной дисфункции. Этапы: G. Оценка состояния (установление причины остановки кровообращения и ее устранение) и возможности полноценного спасения больного с учетом степени повреждения ЦНС. H. Восстановление нормального мышления. I. Интенсивная терапия, направленная на коррекцию нарушенных функций других органов и систем. J. Стадия элементарного поддержания жизни.
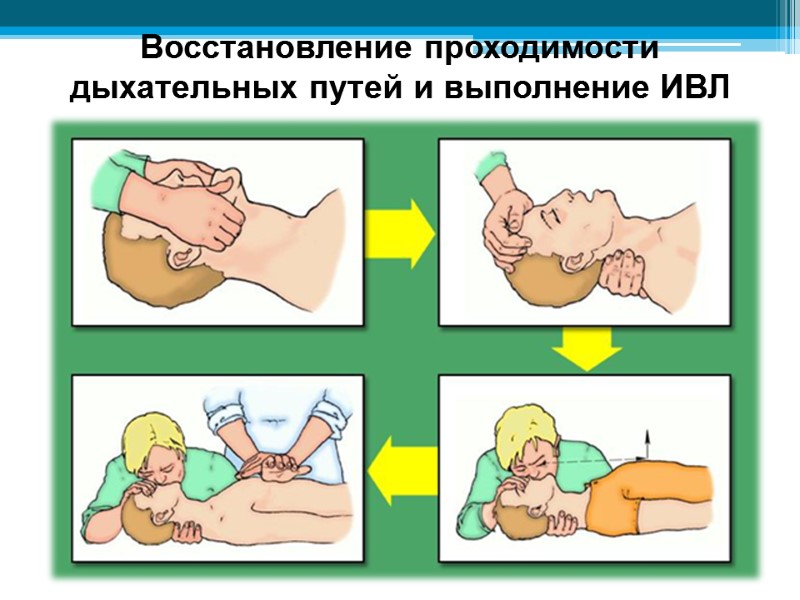
 Восстановление проходимости дыхательных путей и выполнение ИВЛ
Восстановление проходимости дыхательных путей и выполнение ИВЛ
 Тройной прием Сафара состоит из разгибания головы, выдвижения нижней челюсти вперед и открывания рта. Для его выполнения кладут одну руку на лобно-теменную область пострадавшего и откидывают голову назад до отказа, одновременно другой рукой поднимая подбородок, выдвигают нижнюю челюсть и открывают рот. Если есть подозрение на травму шейного отдела позвоночника, то ограничиваются только выдвижением нижней челюсти вперед и открыванием рта. При выполнении этих приемов запавший язык приподнимается и воздух снова может поступать в легкие.
Тройной прием Сафара состоит из разгибания головы, выдвижения нижней челюсти вперед и открывания рта. Для его выполнения кладут одну руку на лобно-теменную область пострадавшего и откидывают голову назад до отказа, одновременно другой рукой поднимая подбородок, выдвигают нижнюю челюсть и открывают рот. Если есть подозрение на травму шейного отдела позвоночника, то ограничиваются только выдвижением нижней челюсти вперед и открыванием рта. При выполнении этих приемов запавший язык приподнимается и воздух снова может поступать в легкие.
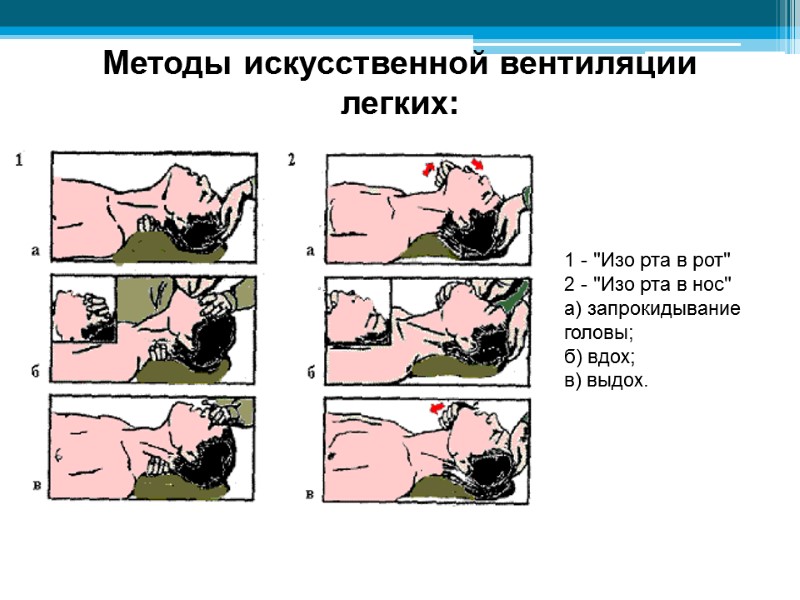
 Методы искусственной вентиляции легких: 1 - "Изо рта в рот" 2 - "Изо рта в нос" а) запрокидывание головы; б) вдох; в) выдох.
Методы искусственной вентиляции легких: 1 - "Изо рта в рот" 2 - "Изо рта в нос" а) запрокидывание головы; б) вдох; в) выдох.
 Метод Сильвестра применяется при невозможности использования вышеописанных методов вследствие утечки воздуха через раненые отверстия лица. Для его проведения пострадавшего укладывают на спину и подложив на уровне лопаток валик из скатанной одежды высотой 15-20 см фиксируют голову в отведенном положении. Реаниматор, став на колени у изловья пострадавшего и взяв его руки за предплечья, по счету “раз, два, три” разводит их в стороны назад, осуществляя искусственный вдох. По счету “четыре, пять, шесть” делает обратное движение, и сжимая предплечьями рук пострадавшего нижнюю часть грудной клетки, производит выдох. Движения должны быть плавными, и выполняются ритмично 12-15 раз в мин. Надавливание на грудную клетку не должно быть слишком сильным, чтобы не повредить реберные хрящи. Ручной метод ИВЛ по Сильвестру, а - вдох, б - выдох
Метод Сильвестра применяется при невозможности использования вышеописанных методов вследствие утечки воздуха через раненые отверстия лица. Для его проведения пострадавшего укладывают на спину и подложив на уровне лопаток валик из скатанной одежды высотой 15-20 см фиксируют голову в отведенном положении. Реаниматор, став на колени у изловья пострадавшего и взяв его руки за предплечья, по счету “раз, два, три” разводит их в стороны назад, осуществляя искусственный вдох. По счету “четыре, пять, шесть” делает обратное движение, и сжимая предплечьями рук пострадавшего нижнюю часть грудной клетки, производит выдох. Движения должны быть плавными, и выполняются ритмично 12-15 раз в мин. Надавливание на грудную клетку не должно быть слишком сильным, чтобы не повредить реберные хрящи. Ручной метод ИВЛ по Сильвестру, а - вдох, б - выдох
 Искусственное кровообращение. пострадавшего укладывают на спину, на жесткое основание (почва, жесткие носилки); обнажают грудную клетку, расстегивают поясной ремень, пояс брюк; располагаясь сбоку пострадавшего с таким расчетом, чтобы передняя грудная стенка находилась на расстоянии вытянутых рук, определяют место надавливания- нижнюю половину грудины на два поперечных пальца выше мечевидного отростка; положив на указанный участок грудины вдоль ее оси основание ладони одной руки, на ней сверху под прямым углом располагают вторую ладонь. Пальцы обеих кистей должны быть приподняты; становятся устойчиво, наклоняясь над пострадавшим так, чтобы руки были выпрямлены в локтевых суставах и перпендикулярны по отношению к поверхности грудной клетки пострадавшего; надавливают толчкообразно на грудину, смещая ее к позвоночнику примерно на 4 - 5 см.
Искусственное кровообращение. пострадавшего укладывают на спину, на жесткое основание (почва, жесткие носилки); обнажают грудную клетку, расстегивают поясной ремень, пояс брюк; располагаясь сбоку пострадавшего с таким расчетом, чтобы передняя грудная стенка находилась на расстоянии вытянутых рук, определяют место надавливания- нижнюю половину грудины на два поперечных пальца выше мечевидного отростка; положив на указанный участок грудины вдоль ее оси основание ладони одной руки, на ней сверху под прямым углом располагают вторую ладонь. Пальцы обеих кистей должны быть приподняты; становятся устойчиво, наклоняясь над пострадавшим так, чтобы руки были выпрямлены в локтевых суставах и перпендикулярны по отношению к поверхности грудной клетки пострадавшего; надавливают толчкообразно на грудину, смещая ее к позвоночнику примерно на 4 - 5 см.
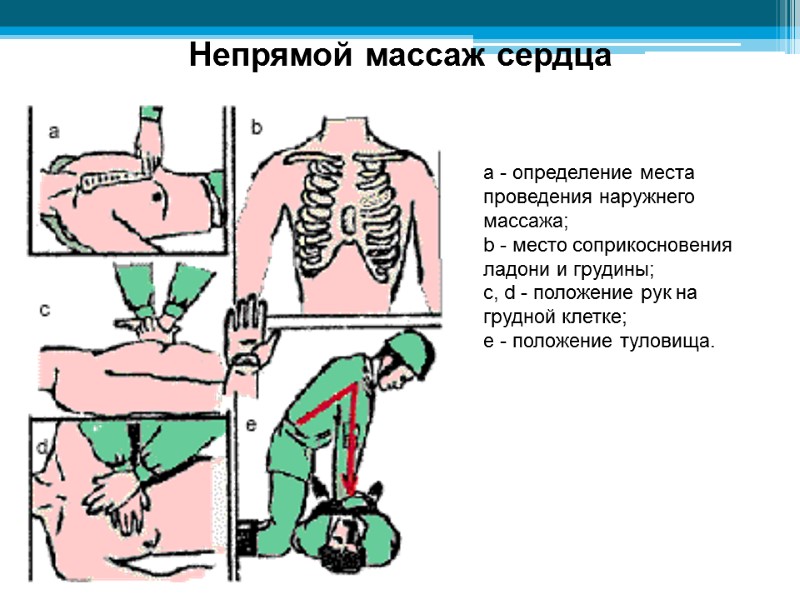
 Непрямой массаж сердца а - определение места проведения наружнего массажа; b - место соприкосновения ладони и грудины; c, d - положение рук на грудной клетке; e - положение туловища.
Непрямой массаж сердца а - определение места проведения наружнего массажа; b - место соприкосновения ладони и грудины; c, d - положение рук на грудной клетке; e - положение туловища.
 Изменение последовательности A-B-C на C-A-B В Рекомендациях AHA по СЛР и неотложной помощи при сердечно-сосудистых заболеваниях от 2010 г. предложено заменить последовательность основных мероприятий по поддержанию жизнедеятельности A-B-C (освобождение дыхательных путей, искусственное дыхание, компрессионные сжатия) последовательностью C-A-B (компрессионные сжатия, освобождение дыхательных путей, искусственное дыхание) для взрослых, детей и грудных детей (за исключением новорожденных).
Изменение последовательности A-B-C на C-A-B В Рекомендациях AHA по СЛР и неотложной помощи при сердечно-сосудистых заболеваниях от 2010 г. предложено заменить последовательность основных мероприятий по поддержанию жизнедеятельности A-B-C (освобождение дыхательных путей, искусственное дыхание, компрессионные сжатия) последовательностью C-A-B (компрессионные сжатия, освобождение дыхательных путей, искусственное дыхание) для взрослых, детей и грудных детей (за исключением новорожденных).
 Основания Остановка сердца чаще всего происходит у взрослых пациентов, и наибольший уровень выживаемости после остановки сердца наблюдается среди пострадавших, вне зависимости от возрастной группы, остановка сердца которых произошла в присутствии свидетелей и сопровождалась фибрилляцией желудочков (ФЖ) или желудочковой тахикардией (ЖТ) без пульса. Наиболее важными начальными мероприятиями по поддержанию жизнедеятельности таких пациентов являются компрессионные сжатия грудной клетки и своевременная дефибрилляция. При использовании последовательности A-B-C компрессионные сжатия зачастую выполняются с задержкой, пока лицо, оказывающее помощь, освобождает дыхательные пути для искусственного дыхания «изо рта в рот», достает защитное устройство или собирает и монтирует аппарат ИВЛ. При использовании последовательности C-A-B компрессионные сжатия будут начинаться раньше, а искусственное дыхание будет выполняться с минимальной задержкой, необходимой для выполнения первого цикла из 30 компрессионных сжатий, т.е. приблизительно 18 секунд
Основания Остановка сердца чаще всего происходит у взрослых пациентов, и наибольший уровень выживаемости после остановки сердца наблюдается среди пострадавших, вне зависимости от возрастной группы, остановка сердца которых произошла в присутствии свидетелей и сопровождалась фибрилляцией желудочков (ФЖ) или желудочковой тахикардией (ЖТ) без пульса. Наиболее важными начальными мероприятиями по поддержанию жизнедеятельности таких пациентов являются компрессионные сжатия грудной клетки и своевременная дефибрилляция. При использовании последовательности A-B-C компрессионные сжатия зачастую выполняются с задержкой, пока лицо, оказывающее помощь, освобождает дыхательные пути для искусственного дыхания «изо рта в рот», достает защитное устройство или собирает и монтирует аппарат ИВЛ. При использовании последовательности C-A-B компрессионные сжатия будут начинаться раньше, а искусственное дыхание будет выполняться с минимальной задержкой, необходимой для выполнения первого цикла из 30 компрессионных сжатий, т.е. приблизительно 18 секунд
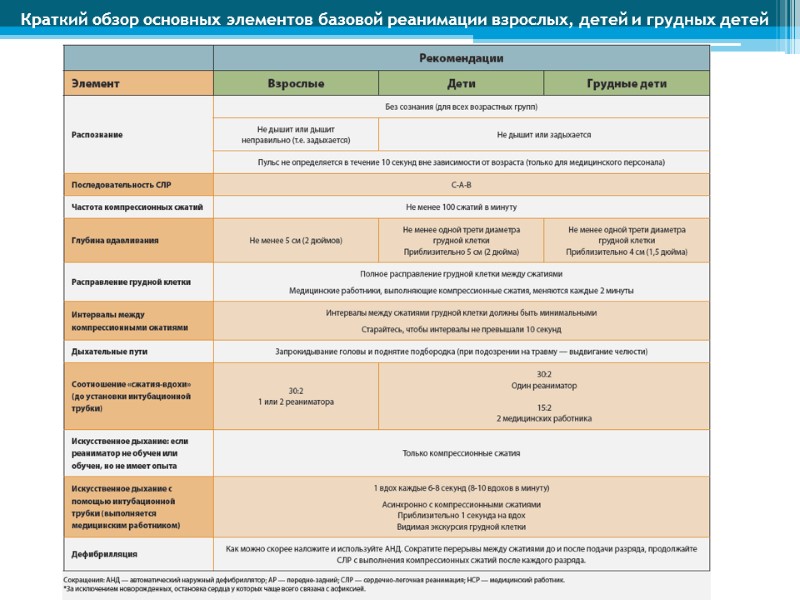
 Краткий обзор основных элементов базовой реанимации взрослых, детей и грудных детей
Краткий обзор основных элементов базовой реанимации взрослых, детей и грудных детей
 Фармакологическое обеспечение реанимации доступы для введения препаратов: Внутривенный, в центральные или периферические вены. Оптимальным путем введения являются центральные вены – подключичная и внутренняя яремная, поскольку обеспечивается доставка вводимого препарата в центральную циркуляцию. Для достижения этого же эффекта при введении в периферические вены препараты должны быть разведены в 10-20 мл физиологического раствора или воды для инъекций. Эндотрахеальный: доза препаратов удваивается и вводится в разведении 10 мл воды для инъекций. При этом более эффективная доставка препарата может быть осуществлена при помощи катетера, проведенного за конец эндотрахеальной трубки. В момент введения препарата необходимо прекратить компрессию грудной клетки, а для улучшения всасывания несколько раз быстро провести нагнетание воздуха в эндотрахеальную трубку.
Фармакологическое обеспечение реанимации доступы для введения препаратов: Внутривенный, в центральные или периферические вены. Оптимальным путем введения являются центральные вены – подключичная и внутренняя яремная, поскольку обеспечивается доставка вводимого препарата в центральную циркуляцию. Для достижения этого же эффекта при введении в периферические вены препараты должны быть разведены в 10-20 мл физиологического раствора или воды для инъекций. Эндотрахеальный: доза препаратов удваивается и вводится в разведении 10 мл воды для инъекций. При этом более эффективная доставка препарата может быть осуществлена при помощи катетера, проведенного за конец эндотрахеальной трубки. В момент введения препарата необходимо прекратить компрессию грудной клетки, а для улучшения всасывания несколько раз быстро провести нагнетание воздуха в эндотрахеальную трубку.
 Электрическая дефибрилляция (лат. приставка de-, означающая устранение, прекращение + позднелат. fibrillatio быстрые сокращения мышечных волокон) — нанесение на область сердца сильного кратковременного электрического разряда, что приводит к синхронизации процесса возбуждения миокарда.
Электрическая дефибрилляция (лат. приставка de-, означающая устранение, прекращение + позднелат. fibrillatio быстрые сокращения мышечных волокон) — нанесение на область сердца сильного кратковременного электрического разряда, что приводит к синхронизации процесса возбуждения миокарда.
 Показания Фибрилляция или трепетание желудочков Затяжные пароксизмы желудочковой и наджелудочковой тахикардии, мерцательной аритмии, резистентные к лекарственной терапии и сопровождающиеся симптомами быстро нарастающей декомпенсации сердечной деятельности Пароксизмы трепетания предсердий с частотой сокращения предсердий около 300 в минуту или пароксизмы мерцания-трепетания предсердий у больных с синдромом Вольффа–Паркинсона–Уайта.
Показания Фибрилляция или трепетание желудочков Затяжные пароксизмы желудочковой и наджелудочковой тахикардии, мерцательной аритмии, резистентные к лекарственной терапии и сопровождающиеся симптомами быстро нарастающей декомпенсации сердечной деятельности Пароксизмы трепетания предсердий с частотой сокращения предсердий около 300 в минуту или пароксизмы мерцания-трепетания предсердий у больных с синдромом Вольффа–Паркинсона–Уайта.
 Противопоказания Интоксикация сердечными гликозидами Синусовая тахикардия Постоянная форма мерцательной аритмии продолжительностью более 2 лет Аритмии, возникающие на фоне активного воспалительного процесса в сердце или резкой дилатации желудочков с выраженными дистрофическими изменениями в миокарде.
Противопоказания Интоксикация сердечными гликозидами Синусовая тахикардия Постоянная форма мерцательной аритмии продолжительностью более 2 лет Аритмии, возникающие на фоне активного воспалительного процесса в сердце или резкой дилатации желудочков с выраженными дистрофическими изменениями в миокарде.
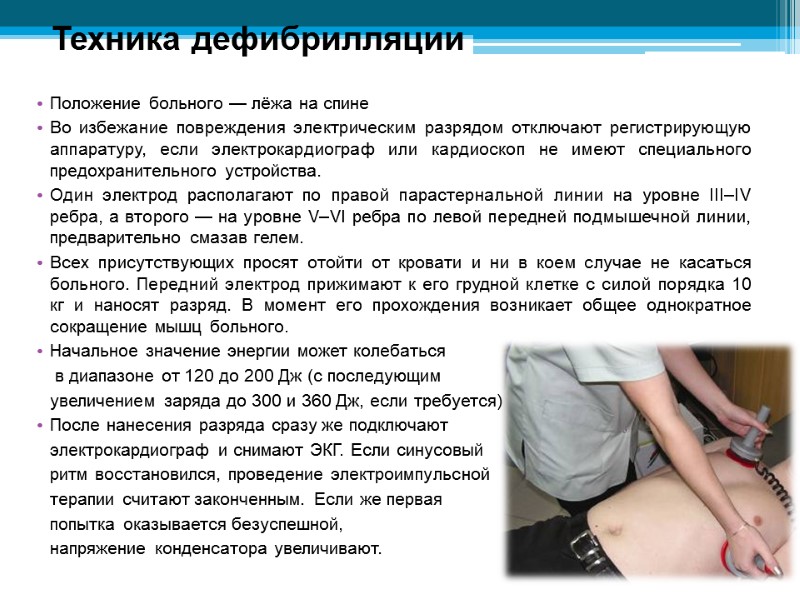
 Техника дефибрилляции Положение больного — лёжа на спине Во избежание повреждения электрическим разрядом отключают регистрирующую аппаратуру, если электрокардиограф или кардиоскоп не имеют специального предохранительного устройства. Один электрод располагают по правой парастернальной линии на уровне III–IV ребра, а второго — на уровне V–VI ребра по левой передней подмышечной линии, предварительно смазав гелем. Всех присутствующих просят отойти от кровати и ни в коем случае не касаться больного. Передний электрод прижимают к его грудной клетке с силой порядка 10 кг и наносят разряд. В момент его прохождения возникает общее однократное сокращение мышц больного. Начальное значение энергии может колебаться в диапазоне от 120 до 200 Дж (с последующим увеличением заряда до 300 и 360 Дж, если требуется) После нанесения разряда сразу же подключают электрокардиограф и снимают ЭКГ. Если синусовый ритм восстановился, проведение электроимпульсной терапии считают законченным. Если же первая попытка оказывается безуспешной, напряжение конденсатора увеличивают.
Техника дефибрилляции Положение больного — лёжа на спине Во избежание повреждения электрическим разрядом отключают регистрирующую аппаратуру, если электрокардиограф или кардиоскоп не имеют специального предохранительного устройства. Один электрод располагают по правой парастернальной линии на уровне III–IV ребра, а второго — на уровне V–VI ребра по левой передней подмышечной линии, предварительно смазав гелем. Всех присутствующих просят отойти от кровати и ни в коем случае не касаться больного. Передний электрод прижимают к его грудной клетке с силой порядка 10 кг и наносят разряд. В момент его прохождения возникает общее однократное сокращение мышц больного. Начальное значение энергии может колебаться в диапазоне от 120 до 200 Дж (с последующим увеличением заряда до 300 и 360 Дж, если требуется) После нанесения разряда сразу же подключают электрокардиограф и снимают ЭКГ. Если синусовый ритм восстановился, проведение электроимпульсной терапии считают законченным. Если же первая попытка оказывается безуспешной, напряжение конденсатора увеличивают.
 Особенности у детей Первый дефибрилляционный разряд может подаваться с энергией 2—4 Дж/кг, однако для облегчения запоминания можно остановиться на значении 2 Дж/кг. Последующие разряды должны подаваться с энергией 4 Дж/кг и выше, но не более 10 Дж/кг или не выше максимального значения энергии для взрослых Обычно используют первый разряд с энергией 2 Дж/кг, второй с энергией 3-3,5 Дж/кг, последующие с энергией 4 Дж/кг Используются детские электроды
Особенности у детей Первый дефибрилляционный разряд может подаваться с энергией 2—4 Дж/кг, однако для облегчения запоминания можно остановиться на значении 2 Дж/кг. Последующие разряды должны подаваться с энергией 4 Дж/кг и выше, но не более 10 Дж/кг или не выше максимального значения энергии для взрослых Обычно используют первый разряд с энергией 2 Дж/кг, второй с энергией 3-3,5 Дж/кг, последующие с энергией 4 Дж/кг Используются детские электроды
 Дефибрилляции предшествует сердечно-лёгочная реанимация, которая прерывается лишь на момент нанесения электроимпульсного разряда. Ни в коем случае нельзя прерывать массаж сердца во время подготовки дефибриллятора. Проведение дефибрилляции не исключает медикаментозных мероприятий, направленных на восстановление энергетического потенциала миокарда (введение эпинефрина, лидокаина, натрия гидрокарбонат, прокаинамида, раствора магния).
Дефибрилляции предшествует сердечно-лёгочная реанимация, которая прерывается лишь на момент нанесения электроимпульсного разряда. Ни в коем случае нельзя прерывать массаж сердца во время подготовки дефибриллятора. Проведение дефибрилляции не исключает медикаментозных мероприятий, направленных на восстановление энергетического потенциала миокарда (введение эпинефрина, лидокаина, натрия гидрокарбонат, прокаинамида, раствора магния).
 Осложнения Остановка сердца Появление экстрасистолии Ожоги кожи на месте наложения электродов Повышение температуры тела.
Осложнения Остановка сердца Появление экстрасистолии Ожоги кожи на месте наложения электродов Повышение температуры тела.
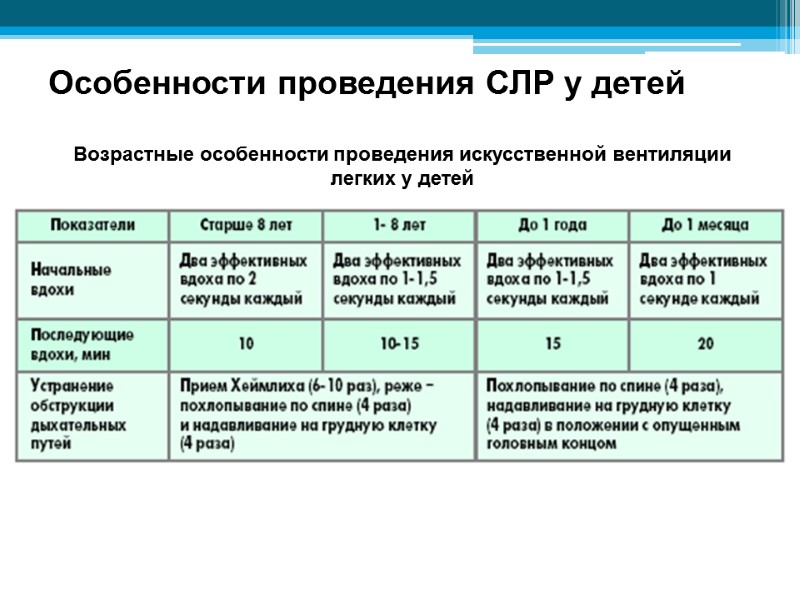
 Особенности проведения СЛР у детей Возрастные особенности проведения искусственной вентиляции легких у детей
Особенности проведения СЛР у детей Возрастные особенности проведения искусственной вентиляции легких у детей
 Особенности проведения СЛР у детей Возрастные особенности проведения непрямого массажа сердца у детей
Особенности проведения СЛР у детей Возрастные особенности проведения непрямого массажа сердца у детей
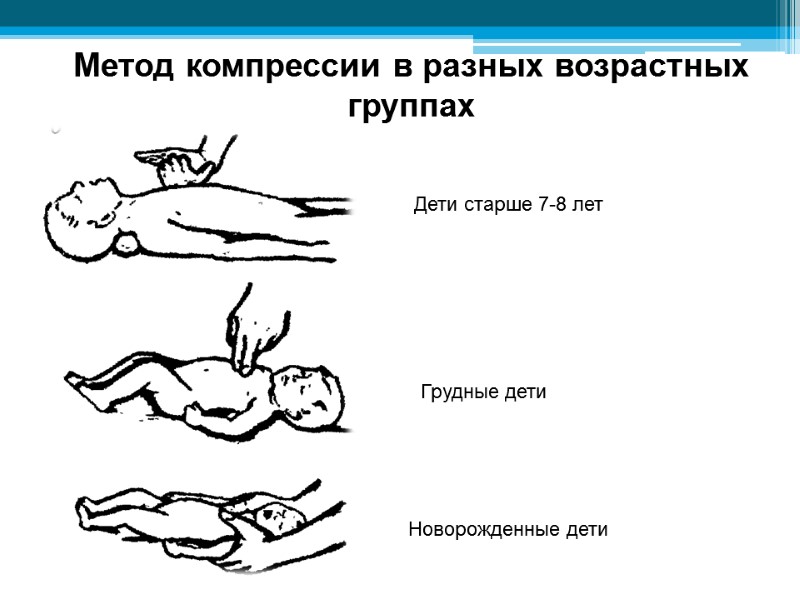
 Метод компрессии в разных возрастных группах Новорожденные дети Грудные дети Дети старше 7-8 лет
Метод компрессии в разных возрастных группах Новорожденные дети Грудные дети Дети старше 7-8 лет
 Особенности СЛР у беременных В случае клинической смерти при беременности сроком до 20 недель начальная реанимация осуществляется по алгоритму реанимации взрослого человека, установленному Европейским Советом по Реанимации (European Resuscitation Council) в 2005 году Беременность свыше 20 недель - синдром аорто –кавальной компрессии Повышенный риск аспирации Максимальная подача кислорода Немедленная интубация трахеи Во время беременности слизистые верхних дыхательных путей бывают отёчные и легко ранимые поэтому при интубации трахеи нужно использовать трубку меньше диаметром
Особенности СЛР у беременных В случае клинической смерти при беременности сроком до 20 недель начальная реанимация осуществляется по алгоритму реанимации взрослого человека, установленному Европейским Советом по Реанимации (European Resuscitation Council) в 2005 году Беременность свыше 20 недель - синдром аорто –кавальной компрессии Повышенный риск аспирации Максимальная подача кислорода Немедленная интубация трахеи Во время беременности слизистые верхних дыхательных путей бывают отёчные и легко ранимые поэтому при интубации трахеи нужно использовать трубку меньше диаметром
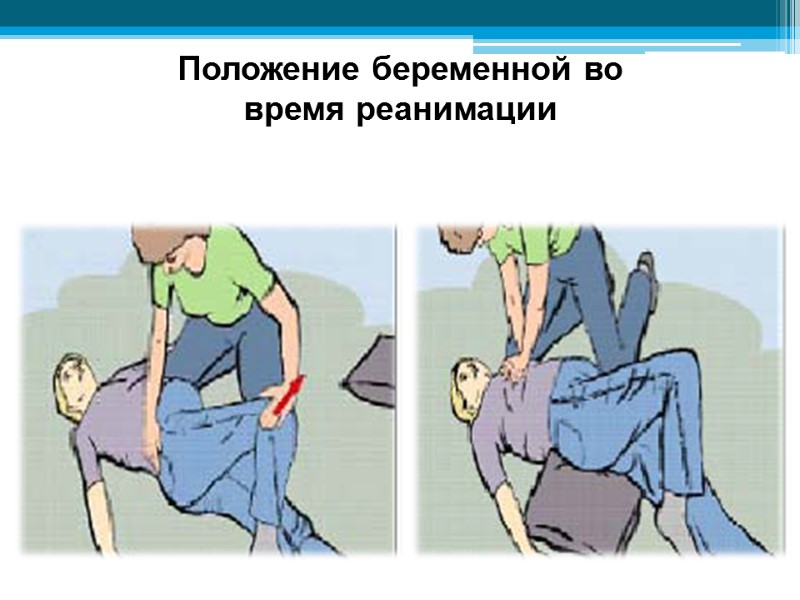
 Положение беременной во время реанимации
Положение беременной во время реанимации
 Когда реанимация безуспешна… Если спустя 5мин. После остановки сердца реанимация безуспешна, а срок беременности ≥ 24–25недель-особо экстренная операция кессарево сечения Если срок беременности < 20 недель–операция не улучшит исход беременной Если срок беременности20–23нед.–в большинстве случаях плод погибает, но операция Кессарево сечения может способствовать более эффективной реанимации беременной
Когда реанимация безуспешна… Если спустя 5мин. После остановки сердца реанимация безуспешна, а срок беременности ≥ 24–25недель-особо экстренная операция кессарево сечения Если срок беременности < 20 недель–операция не улучшит исход беременной Если срок беременности20–23нед.–в большинстве случаях плод погибает, но операция Кессарево сечения может способствовать более эффективной реанимации беременной
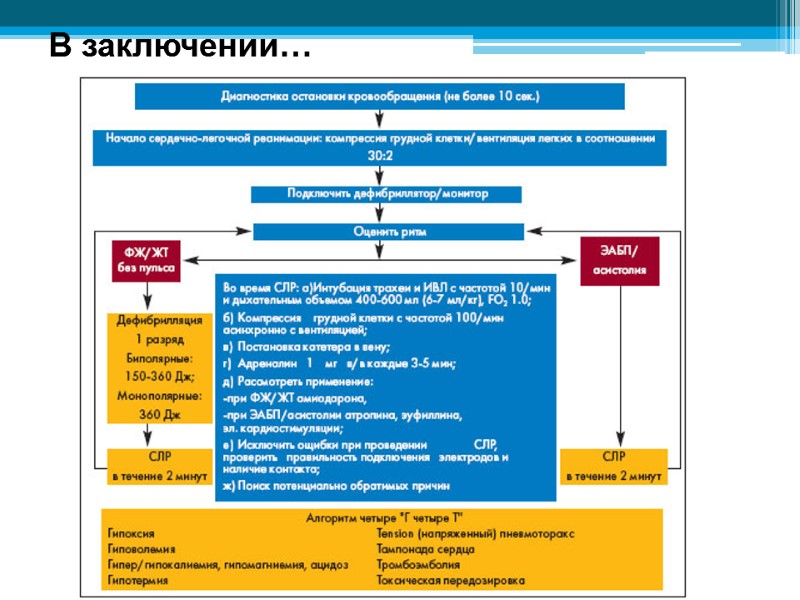
 В заключении…
В заключении…


