Сердечно-легочная реанимация.ppt
- Количество слайдов: 72
 Сердечно-легочная реанимация: основы патофизиологии и современные рекомендации . К. мед. н. С. И. Воротынцев
Сердечно-легочная реанимация: основы патофизиологии и современные рекомендации . К. мед. н. С. И. Воротынцев
 Определение Сердечно-легочная реанимация – это комплекс мероприятий направленных на восстановление функций организма в случае остановки кровообращения и/или дыхания.
Определение Сердечно-легочная реанимация – это комплекс мероприятий направленных на восстановление функций организма в случае остановки кровообращения и/или дыхания.
 Первое сообщение о реанимации Как пророк Елисей оживлял мертвого ребенка: "И поднялся он и лег над ребенком, и приложил свои уста к его устам, … и согрелось тело ребенка". Ветхий Завет. "4 -я Книга Царств", гл. 2 -10; 13, 1 -21.
Первое сообщение о реанимации Как пророк Елисей оживлял мертвого ребенка: "И поднялся он и лег над ребенком, и приложил свои уста к его устам, … и согрелось тело ребенка". Ветхий Завет. "4 -я Книга Царств", гл. 2 -10; 13, 1 -21.
 История реанимации w w w w 5000 -3000 до н. э. – искусственное дыхание рот в рот 1780 г. - проба реанимации новорожденных методом надувания в легкие (Шосье). 1874 г. - исследовательский прямой массаж сердца (Шифф). 1901 г. - первый успешный прямой массаж сердца в клинике (Кристан, Ингельсруд). 1910 г. - интубация трахеи ларингоскопом (Лилиенталь). 1946 г. - закрытый массаж сердца и дефибрилляция исследовательским методом (Гурвич, Юнев). 1960 г. - непрямой массаж сердца (Никербокер, Кувенговен, Роремс). 1980 г. - сердечно-легочная реанимация (СЛР) по Питеру Сафару.
История реанимации w w w w 5000 -3000 до н. э. – искусственное дыхание рот в рот 1780 г. - проба реанимации новорожденных методом надувания в легкие (Шосье). 1874 г. - исследовательский прямой массаж сердца (Шифф). 1901 г. - первый успешный прямой массаж сердца в клинике (Кристан, Ингельсруд). 1910 г. - интубация трахеи ларингоскопом (Лилиенталь). 1946 г. - закрытый массаж сердца и дефибрилляция исследовательским методом (Гурвич, Юнев). 1960 г. - непрямой массаж сердца (Никербокер, Кувенговен, Роремс). 1980 г. - сердечно-легочная реанимация (СЛР) по Питеру Сафару.
 Наша цель – возвращение пациента к жизни с восстановлением нормальных функций всех органов, в первую очередь мозга (П. Сафар) В 1958 году американский анестезиолог Питер Сафар убедительно показал в серии экспериментов на добровольцах и студентах-медиках, у которых с помощью тотальной кураризации выключали спонтанное дыхание и проводили ИВЛ различными способами, что: 1. внешние методы воздействия на грудную клетку не дают должного дыхательного объема вентиляции по сравнению с экспираторными; 2. получить объем вдоха 500 мл с помощью различных ручных методов смогли лишь у 14 -50% специально тренированных людей. 3. с помощью экспираторных методов такого объема ИВЛ смогли достичь у 90 -100% лиц, не прошедших подготовки, а получивших перед исследованием лишь простой инструктаж
Наша цель – возвращение пациента к жизни с восстановлением нормальных функций всех органов, в первую очередь мозга (П. Сафар) В 1958 году американский анестезиолог Питер Сафар убедительно показал в серии экспериментов на добровольцах и студентах-медиках, у которых с помощью тотальной кураризации выключали спонтанное дыхание и проводили ИВЛ различными способами, что: 1. внешние методы воздействия на грудную клетку не дают должного дыхательного объема вентиляции по сравнению с экспираторными; 2. получить объем вдоха 500 мл с помощью различных ручных методов смогли лишь у 14 -50% специально тренированных людей. 3. с помощью экспираторных методов такого объема ИВЛ смогли достичь у 90 -100% лиц, не прошедших подготовки, а получивших перед исследованием лишь простой инструктаж
 Начать кардиореанимационные мероприятия теперь может кто угодно и где угодно. Все, что вам необходимо - это две руки. Kouwenhoven, 1960
Начать кардиореанимационные мероприятия теперь может кто угодно и где угодно. Все, что вам необходимо - это две руки. Kouwenhoven, 1960
 ОСНОВОПОЛОЖНИК СОВРЕМЕННОЙ РЕАНИМАТОЛОГИИ w w Академик В. А. НЕГОВСКИЙ «padre reanimatione» сердечнолегочной реанимации в 1964 году предложил всем известный термин «реанимация»
ОСНОВОПОЛОЖНИК СОВРЕМЕННОЙ РЕАНИМАТОЛОГИИ w w Академик В. А. НЕГОВСКИЙ «padre reanimatione» сердечнолегочной реанимации в 1964 году предложил всем известный термин «реанимация»
 Терминальные состояния w Предагональное состояние w Агония w Клиническая смерть w Биологическая смерть
Терминальные состояния w Предагональное состояние w Агония w Клиническая смерть w Биологическая смерть
 Предагональное состояние – начальная стадия агонии грубое нарушение сознания w частичное сохранение рефлексов w возникновение патологических типов дыхания w постепенное снижение АД тахикардия, сменяющаяся брадикардией и нитевидным пульсом w w
Предагональное состояние – начальная стадия агонии грубое нарушение сознания w частичное сохранение рефлексов w возникновение патологических типов дыхания w постепенное снижение АД тахикардия, сменяющаяся брадикардией и нитевидным пульсом w w
 Агональное состояние (пауза) состояние, предшествующее смерти кома w тяжелая артериальная гипотония слабый пульс, определяемый только на сонной артерии w апноэтическое дыхание w w Терминальная пауза длится от нескольких секунд до 2 - 4 мин Во время агонии за счёт полного сжигания АТФ и истощения клеточных запасов организм теряет 60 - 80 г массы тела
Агональное состояние (пауза) состояние, предшествующее смерти кома w тяжелая артериальная гипотония слабый пульс, определяемый только на сонной артерии w апноэтическое дыхание w w Терминальная пауза длится от нескольких секунд до 2 - 4 мин Во время агонии за счёт полного сжигания АТФ и истощения клеточных запасов организм теряет 60 - 80 г массы тела
 Клиническая смерть (обратимый этап умирания) «…своеобразное переходное состояние, которое еще не является смертью, но уже не может быть названо жизнью…» . В. А. Неговский, 1986 w w Длится несколько минут после прекращения кровообращения и дыхания Продолжительность клинической смерти в обычных условиях не превышает 3— 4 мин. В особых условиях (гипотермия, фармакологическая защита) этот период продлевается до 15— 16 минут. w
Клиническая смерть (обратимый этап умирания) «…своеобразное переходное состояние, которое еще не является смертью, но уже не может быть названо жизнью…» . В. А. Неговский, 1986 w w Длится несколько минут после прекращения кровообращения и дыхания Продолжительность клинической смерти в обычных условиях не превышает 3— 4 мин. В особых условиях (гипотермия, фармакологическая защита) этот период продлевается до 15— 16 минут. w
 Смерть биологическая - необратимое состояние, при котором всякие попытки оживления оказываются безуспешными. ДОСТОВЕРНЫЕ ПРИЗНАКИ БИОЛОГИЧЕСКОЙ СМЕРТИ 1. Феномен кошачьего зрачка. Если надавить на зрачок пострадавшего, то он приобретает форму эллипса или узкой щели. 2. Трупные пятна - начинают формироваться через 2 -4 часа после остановки сердца. 3. Трупное окоченение - проявляется через 2 -4 часа после остановки кровообращения, достигает максимума к концу первых суток и самопроизвольно проходит на 3 -4 сутки.
Смерть биологическая - необратимое состояние, при котором всякие попытки оживления оказываются безуспешными. ДОСТОВЕРНЫЕ ПРИЗНАКИ БИОЛОГИЧЕСКОЙ СМЕРТИ 1. Феномен кошачьего зрачка. Если надавить на зрачок пострадавшего, то он приобретает форму эллипса или узкой щели. 2. Трупные пятна - начинают формироваться через 2 -4 часа после остановки сердца. 3. Трупное окоченение - проявляется через 2 -4 часа после остановки кровообращения, достигает максимума к концу первых суток и самопроизвольно проходит на 3 -4 сутки.
 Признаки биологической смерти до появления достоверных признаков: w Отсутствие сердечной деятельности в течение более 30 минут в условиях комнатной температуры. w w Отсутствие дыхания. Максимальное расширение зрачков и отсутствие их реакции на свет. w Отсутствие роговичного рефлекса.
Признаки биологической смерти до появления достоверных признаков: w Отсутствие сердечной деятельности в течение более 30 минут в условиях комнатной температуры. w w Отсутствие дыхания. Максимальное расширение зрачков и отсутствие их реакции на свет. w Отсутствие роговичного рефлекса.
 все те случаи, которые сопровождаются гипоксией внесердечн ые Причины остановки кровообращения сердечн первичное поражение сердечной мышцы, которое ые сопровождается выраженной слабостью сократительной функции, нарушениями автоматизма или проводимости, или механическими факторами
все те случаи, которые сопровождаются гипоксией внесердечн ые Причины остановки кровообращения сердечн первичное поражение сердечной мышцы, которое ые сопровождается выраженной слабостью сократительной функции, нарушениями автоматизма или проводимости, или механическими факторами
 Причины остановки кровообращения Внесердечные причины Сердечные причины w w w w w ИБС, инфаркт миокарда w стенокардия w нарушения ритма различного происхождения w и характера электролитный дисбаланс w поражения клапанов w эндо-, миокардит, кардиомиопатия w тампонада сердца ТЭЛА w расслоение и разрыв w аневризмы аорты w закупорка дыхательных путей острая дыхательная недостаточность шок рефлекторная остановка сердца эмболия различного происхождения передозировка электротравма удушение экзогенное отравление
Причины остановки кровообращения Внесердечные причины Сердечные причины w w w w w ИБС, инфаркт миокарда w стенокардия w нарушения ритма различного происхождения w и характера электролитный дисбаланс w поражения клапанов w эндо-, миокардит, кардиомиопатия w тампонада сердца ТЭЛА w расслоение и разрыв w аневризмы аорты w закупорка дыхательных путей острая дыхательная недостаточность шок рефлекторная остановка сердца эмболия различного происхождения передозировка электротравма удушение экзогенное отравление
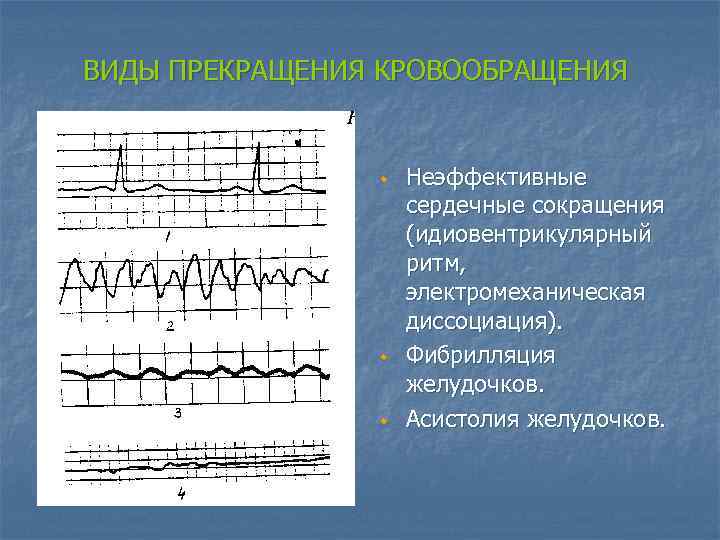 ВИДЫ ПРЕКРАЩЕНИЯ КРОВООБРАЩЕНИЯ w w w Неэффективные сердечные сокращения (идиовентрикулярный ритм, электромеханическая диссоциация). Фибрилляция желудочков. Асистолия желудочков.
ВИДЫ ПРЕКРАЩЕНИЯ КРОВООБРАЩЕНИЯ w w w Неэффективные сердечные сокращения (идиовентрикулярный ритм, электромеханическая диссоциация). Фибрилляция желудочков. Асистолия желудочков.
 Статистика причин остановки кровообращения Фибрилляция желудочков 70 -80% случаев Асистолия желудочков 10 -29% случаев Электромеханическая диссоциация 3% случаев
Статистика причин остановки кровообращения Фибрилляция желудочков 70 -80% случаев Асистолия желудочков 10 -29% случаев Электромеханическая диссоциация 3% случаев
 ПАТОФИЗИОЛОГИЯ ОСТАНОВКИ СЕРДЦА w w w Мозг потребляет 4 мл/мин кислорода Сердце потребляет - 23 мл/мин кислорода В случае фибрилляции желудочков истощаются запасы кислорода и высокоэнергетических фосфатов. Растет анаэробный метаболизм и накопление СО 2 в тканях Ацидоз Уже через 5 -6 минут ткани мозга становятся нежизнеспособными.
ПАТОФИЗИОЛОГИЯ ОСТАНОВКИ СЕРДЦА w w w Мозг потребляет 4 мл/мин кислорода Сердце потребляет - 23 мл/мин кислорода В случае фибрилляции желудочков истощаются запасы кислорода и высокоэнергетических фосфатов. Растет анаэробный метаболизм и накопление СО 2 в тканях Ацидоз Уже через 5 -6 минут ткани мозга становятся нежизнеспособными.
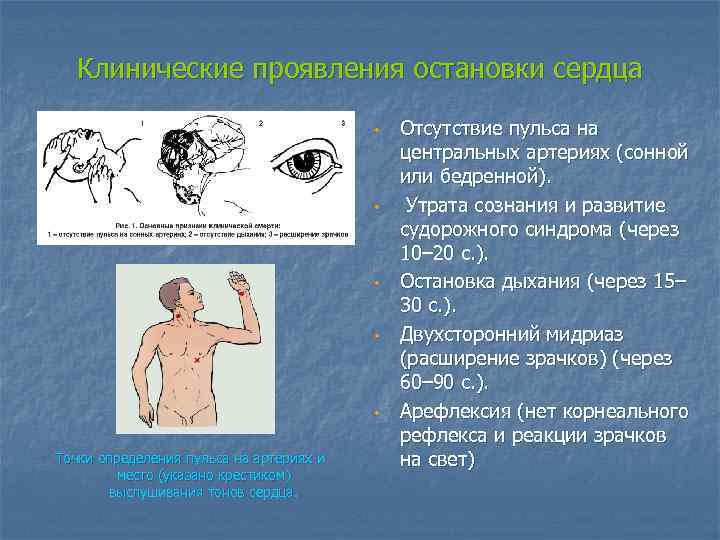 Клинические проявления остановки сердца w w w Точки определения пульса на артериях и место (указано крестиком) выслушивания тонов сердца. Отсутствие пульса на центральных артериях (сонной или бедренной). Утрата сознания и развитие судорожного синдрома (через 10– 20 с. ). Остановка дыхания (через 15– 30 с. ). Двухсторонний мидриаз (расширение зрачков) (через 60– 90 с. ). Арефлексия (нет корнеального рефлекса и реакции зрачков на свет)
Клинические проявления остановки сердца w w w Точки определения пульса на артериях и место (указано крестиком) выслушивания тонов сердца. Отсутствие пульса на центральных артериях (сонной или бедренной). Утрата сознания и развитие судорожного синдрома (через 10– 20 с. ). Остановка дыхания (через 15– 30 с. ). Двухсторонний мидриаз (расширение зрачков) (через 60– 90 с. ). Арефлексия (нет корнеального рефлекса и реакции зрачков на свет)
![СТАДИИ И ЭТАПЫ СЕРДЕЧНО-ЛЕГОЧНОЙ И ЦЕРЕБРАЛЬНОЙ РЕАНИМАЦИИ П. Сафару [1997] Стадия I — элементарное СТАДИИ И ЭТАПЫ СЕРДЕЧНО-ЛЕГОЧНОЙ И ЦЕРЕБРАЛЬНОЙ РЕАНИМАЦИИ П. Сафару [1997] Стадия I — элементарное](https://present5.com/presentation/-58509302_223558929/image-20.jpg) СТАДИИ И ЭТАПЫ СЕРДЕЧНО-ЛЕГОЧНОЙ И ЦЕРЕБРАЛЬНОЙ РЕАНИМАЦИИ П. Сафару [1997] Стадия I — элементарное поддержание жизни. A (air open the way) - обеспечение и поддержание проходимости верхних дыхательных путей B (breath of victim) - искусственная вентиляция легких и оксигенация. C (circulation of blood) - закрытый массаж сердца. Стадия II — дальнейшее поддержание жизни. D (drugs and fluids intravenous lifeline administration) - введение лекарственных средств. E (electrocardiography diagnosis) - оценка ЭКГ. F (fibrillation treatment) - дефибрилляция. Стадия III — длительное поддержание жизни. G (gauging) - оценка состояния пациента и выявление причин, приведших к остановке сердца. Н (human mentation) - мероприятия по восстановлению сознания пациента. I (intencive care) - собственно интенсивная терапия
СТАДИИ И ЭТАПЫ СЕРДЕЧНО-ЛЕГОЧНОЙ И ЦЕРЕБРАЛЬНОЙ РЕАНИМАЦИИ П. Сафару [1997] Стадия I — элементарное поддержание жизни. A (air open the way) - обеспечение и поддержание проходимости верхних дыхательных путей B (breath of victim) - искусственная вентиляция легких и оксигенация. C (circulation of blood) - закрытый массаж сердца. Стадия II — дальнейшее поддержание жизни. D (drugs and fluids intravenous lifeline administration) - введение лекарственных средств. E (electrocardiography diagnosis) - оценка ЭКГ. F (fibrillation treatment) - дефибрилляция. Стадия III — длительное поддержание жизни. G (gauging) - оценка состояния пациента и выявление причин, приведших к остановке сердца. Н (human mentation) - мероприятия по восстановлению сознания пациента. I (intencive care) - собственно интенсивная терапия
 СТАДИЯ I. ЭЛЕМЕНТАРНОЕ ПОДДЕРЖАНИЕ ЖИЗНИ Первичная сердечно- легочная реанимация
СТАДИЯ I. ЭЛЕМЕНТАРНОЕ ПОДДЕРЖАНИЕ ЖИЗНИ Первичная сердечно- легочная реанимация
 A этап (Air way) обеспечить проходимость дыхательных путей
A этап (Air way) обеспечить проходимость дыхательных путей
 Освобождение полости рта и глотки от инородных тел, слизи или инородных масс а — рукой б — при помощи отсоса.
Освобождение полости рта и глотки от инородных тел, слизи или инородных масс а — рукой б — при помощи отсоса.
 Методы устранения западения языка 1. 2. 3. Методика выполнения тройного приема по Сафару: Разгибание головы в шейном отделе позвоночника. Выдвижение нижней челюсти вперёд и вверх. Открытие рта. Для восстановления проходимости дыхательных путей необходимо произвести “тройной прием на дыхательных путях” При этой манипуляции происходит растяжение передних мышц шеи, за счет чего корень языка приподнимается над задней стенкой глотки.
Методы устранения западения языка 1. 2. 3. Методика выполнения тройного приема по Сафару: Разгибание головы в шейном отделе позвоночника. Выдвижение нижней челюсти вперёд и вверх. Открытие рта. Для восстановления проходимости дыхательных путей необходимо произвести “тройной прием на дыхательных путях” При этой манипуляции происходит растяжение передних мышц шеи, за счет чего корень языка приподнимается над задней стенкой глотки.
 Методика выполнения 2 этапа приема на дыхательных путях по Сафару (выдвижение нижней челюсти) Данная манипуляция противопоказана при подозрении на перелом шейного отдела позвоночника. II— V пальцами обеих рук захватывают восходящую ветвь нижней челюсти больного около ушной раковины и выдвигают ее с силой вперед (вверх), смещая нижнюю челюсть таким образом, чтобы нижние зубы выступали впереди верхних зубов.
Методика выполнения 2 этапа приема на дыхательных путях по Сафару (выдвижение нижней челюсти) Данная манипуляция противопоказана при подозрении на перелом шейного отдела позвоночника. II— V пальцами обеих рук захватывают восходящую ветвь нижней челюсти больного около ушной раковины и выдвигают ее с силой вперед (вверх), смещая нижнюю челюсть таким образом, чтобы нижние зубы выступали впереди верхних зубов.
 Схематическое изображение верхних дыхательных путей при неправильном (а) и правильном (б) положении головы больного.
Схематическое изображение верхних дыхательных путей при неправильном (а) и правильном (б) положении головы больного.
 Ликвидация обструкции верхних дыхательных путей инородным телом
Ликвидация обструкции верхних дыхательных путей инородным телом
 Клинические признаки обструкции дыхательных путей w Неспособность к дыханию, разговорной речи, кашлю w Шумное, хриплое дыхание w Покраснение лица, набухание шейных вен w Беспокойное состояние, цианоз w Задыхающийся держится рукой за горло w Снижение давления, потеря сознания
Клинические признаки обструкции дыхательных путей w Неспособность к дыханию, разговорной речи, кашлю w Шумное, хриплое дыхание w Покраснение лица, набухание шейных вен w Беспокойное состояние, цианоз w Задыхающийся держится рукой за горло w Снижение давления, потеря сознания
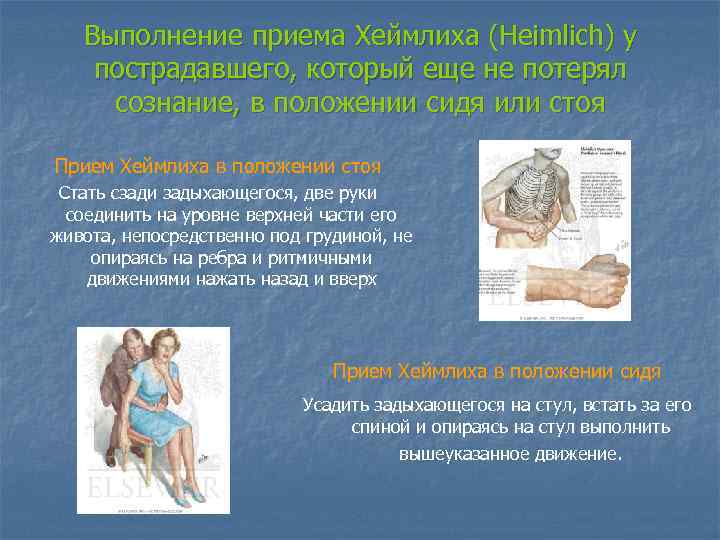 Выполнение приема Хеймлиха (Heimlich) у пострадавшего, который еще не потерял сознание, в положении сидя или стоя Прием Хеймлиха в положении стоя Стать сзади задыхающегося, две руки соединить на уровне верхней части его живота, непосредственно под грудиной, не опираясь на ребра и ритмичными движениями нажать назад и вверх Прием Хеймлиха в положении сидя Усадить задыхающегося на стул, встать за его спиной и опираясь на стул выполнить вышеуказанное движение.
Выполнение приема Хеймлиха (Heimlich) у пострадавшего, который еще не потерял сознание, в положении сидя или стоя Прием Хеймлиха в положении стоя Стать сзади задыхающегося, две руки соединить на уровне верхней части его живота, непосредственно под грудиной, не опираясь на ребра и ритмичными движениями нажать назад и вверх Прием Хеймлиха в положении сидя Усадить задыхающегося на стул, встать за его спиной и опираясь на стул выполнить вышеуказанное движение.
 Прием Хеймлика при отсутствии сознания у пострадавшего Уложить пострадавшего на спину. Для обеспечения проходимости дыхательных путей нижнюю челюсть вместе с языком приподнять таким образом, чтобы подбородок стал выше носа. Указательным пальцем другой руки проверить содержимое полости рта, в случаи обнаружения инородного тела его удалить. Если вышеуказанные мероприятия не эффективны, то, расположив руки друг на друге, ниже грудины произвести 6 - 10 резких движений в сторону головы.
Прием Хеймлика при отсутствии сознания у пострадавшего Уложить пострадавшего на спину. Для обеспечения проходимости дыхательных путей нижнюю челюсть вместе с языком приподнять таким образом, чтобы подбородок стал выше носа. Указательным пальцем другой руки проверить содержимое полости рта, в случаи обнаружения инородного тела его удалить. Если вышеуказанные мероприятия не эффективны, то, расположив руки друг на друге, ниже грудины произвести 6 - 10 резких движений в сторону головы.
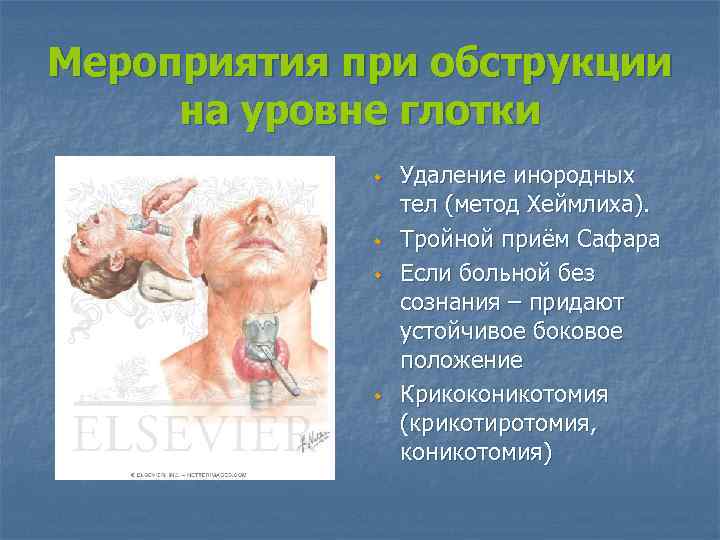 Мероприятия при обструкции на уровне глотки w w Удаление инородных тел (метод Хеймлиха). Тройной приём Сафара Если больной без сознания – придают устойчивое боковое положение Крикоконикотомия (крикотиротомия, коникотомия)
Мероприятия при обструкции на уровне глотки w w Удаление инородных тел (метод Хеймлиха). Тройной приём Сафара Если больной без сознания – придают устойчивое боковое положение Крикоконикотомия (крикотиротомия, коникотомия)
 Коникотомия (крикотиреотомия) заключается в вскрытии (проколе) перстнещитовидной мембраны при невозможности интубации трахеи или наличии обструкции в области гортани. Основные достоинства этого метода заключается в простоте технического выполнения и скорости выполнения (по сравнению с трахеостомией). Коникотомия w w w Схема коникотомии: 1 — дуга перстневидного хряща 2 — щитовидный хрящ w Перстнещитовидная мембрана располагается между нижним краем щитовидного и верхним краем перстневидного хряща гортани. В этой области отсутствуют крупные сосуды и нервы. Коникотомия выполняется в положении максимального разгибания головы назад. В подлопаточную область лучше положить небольшой валик. Большим и средним пальцем необходимо зафиксировать гортань за боковые поверхности щитовидного хряща. Над перстнещитовидной мембраной делается поперечный разрез кожи. По ногтю указательного пальца скальпелем перфорируют саму мембрану, после чего через отверстие в трахею проводят пластиковую или металлическую канюлю. Для облегчения коникотомии созданы специальные устройства — коникотомы. Одноразовые наборы “Partex” для коникотомии состоят из ножа для рассечения кожи, троакара и канюли.
Коникотомия (крикотиреотомия) заключается в вскрытии (проколе) перстнещитовидной мембраны при невозможности интубации трахеи или наличии обструкции в области гортани. Основные достоинства этого метода заключается в простоте технического выполнения и скорости выполнения (по сравнению с трахеостомией). Коникотомия w w w Схема коникотомии: 1 — дуга перстневидного хряща 2 — щитовидный хрящ w Перстнещитовидная мембрана располагается между нижним краем щитовидного и верхним краем перстневидного хряща гортани. В этой области отсутствуют крупные сосуды и нервы. Коникотомия выполняется в положении максимального разгибания головы назад. В подлопаточную область лучше положить небольшой валик. Большим и средним пальцем необходимо зафиксировать гортань за боковые поверхности щитовидного хряща. Над перстнещитовидной мембраной делается поперечный разрез кожи. По ногтю указательного пальца скальпелем перфорируют саму мембрану, после чего через отверстие в трахею проводят пластиковую или металлическую канюлю. Для облегчения коникотомии созданы специальные устройства — коникотомы. Одноразовые наборы “Partex” для коникотомии состоят из ножа для рассечения кожи, троакара и канюли.
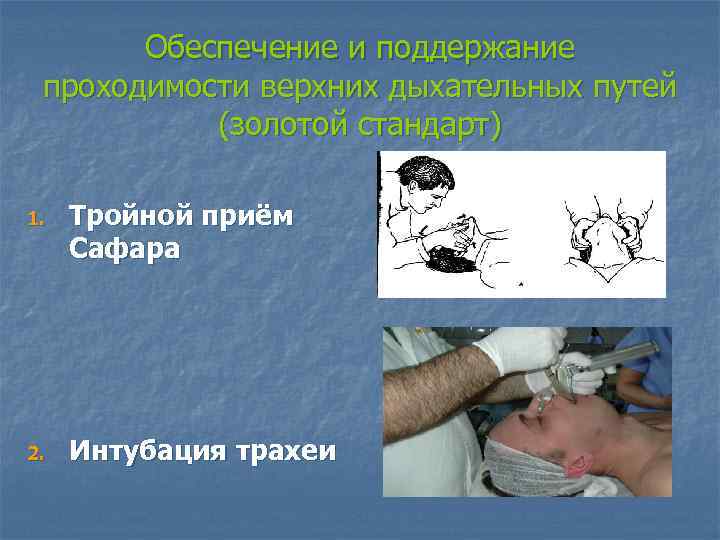 Обеспечение и поддержание проходимости верхних дыхательных путей (золотой стандарт) 1. Тройной приём Сафара 2. Интубация трахеи
Обеспечение и поддержание проходимости верхних дыхательных путей (золотой стандарт) 1. Тройной приём Сафара 2. Интубация трахеи
 Обеспечение и поддержание проходимости верхних дыхательных путей на догоспитальном этапе (альтернатива интубации) w Запрокидывание головы. w Выдвижение нижней челюсти. w Введение воздуховода, устройство для искусственной вентиляции УДР, лицевые маски, двухпросветного воздуховода Combitube
Обеспечение и поддержание проходимости верхних дыхательных путей на догоспитальном этапе (альтернатива интубации) w Запрокидывание головы. w Выдвижение нижней челюсти. w Введение воздуховода, устройство для искусственной вентиляции УДР, лицевые маски, двухпросветного воздуховода Combitube
 B этап (Breathing) перейти на искусственную вентиляцию легких.
B этап (Breathing) перейти на искусственную вентиляцию легких.
 Искусственная вентиляция легких по способу изо рта в рот. Поднимите подбородок пострадавшего кверху одной рукой и запрокиньте назад его голову. Если нормальное дыхание отсутствует, зажмите нос пострадавшего, сделайте глубокий вдох, широко откройте рот и обхватите им рот пострадавшего. Сделайте 2 сильных выдоха через рот, Продолжительность каждого выдоха - одна секунда.
Искусственная вентиляция легких по способу изо рта в рот. Поднимите подбородок пострадавшего кверху одной рукой и запрокиньте назад его голову. Если нормальное дыхание отсутствует, зажмите нос пострадавшего, сделайте глубокий вдох, широко откройте рот и обхватите им рот пострадавшего. Сделайте 2 сильных выдоха через рот, Продолжительность каждого выдоха - одна секунда.
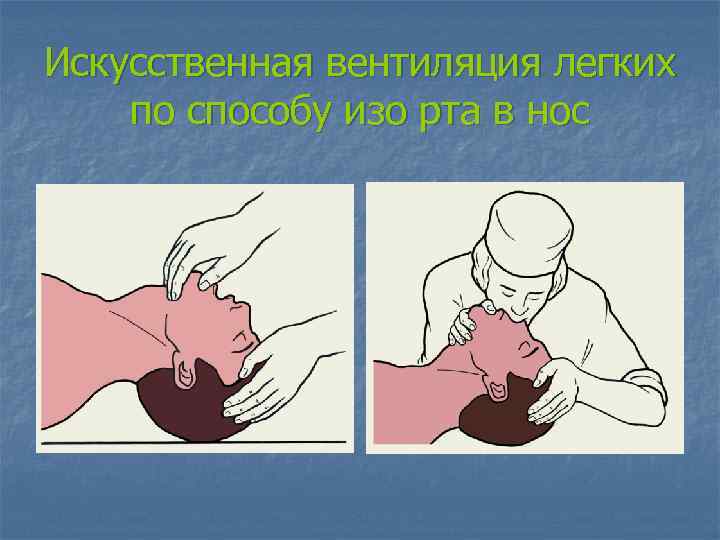 Искусственная вентиляция легких по способу изо рта в нос
Искусственная вентиляция легких по способу изо рта в нос
 Способы предотвращения инфицирования реаниматора при прямом контакте со слизистой рта и носа пострадавшего Карманная маска для вентиляции изо рта в маску «Ключ жизни» УДР - устройство дыхательной реанимации «Ротустройство-рот»
Способы предотвращения инфицирования реаниматора при прямом контакте со слизистой рта и носа пострадавшего Карманная маска для вентиляции изо рта в маску «Ключ жизни» УДР - устройство дыхательной реанимации «Ротустройство-рот»
 C этап (Circulation) восстановить кровообращение, т. е. начать закрытый массаж сердца.
C этап (Circulation) восстановить кровообращение, т. е. начать закрытый массаж сердца.
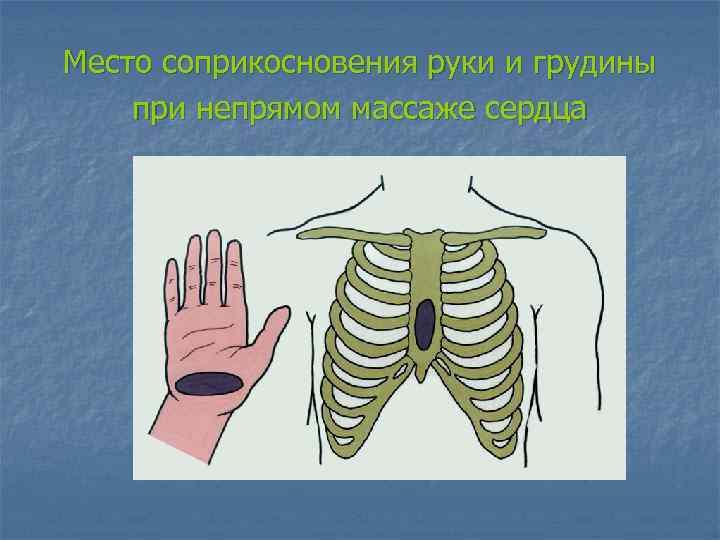 Место соприкосновения руки и грудины при непрямом массаже сердца
Место соприкосновения руки и грудины при непрямом массаже сердца
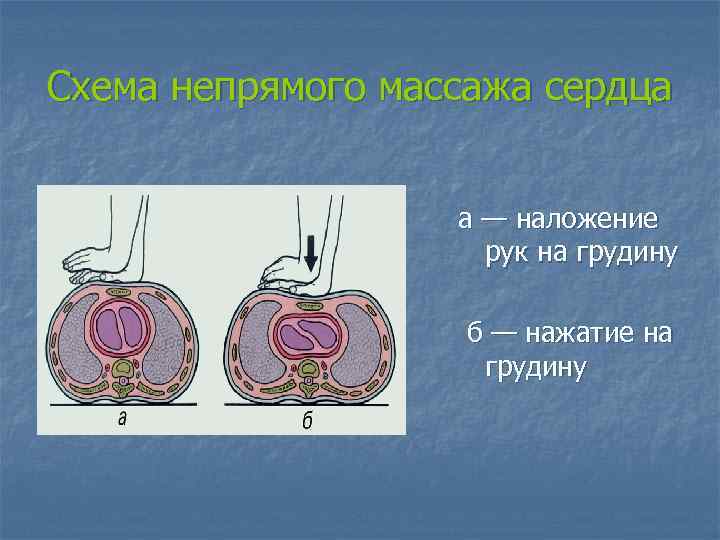 Схема непрямого массажа сердца а — наложение рук на грудину б — нажатие на грудину
Схема непрямого массажа сердца а — наложение рук на грудину б — нажатие на грудину
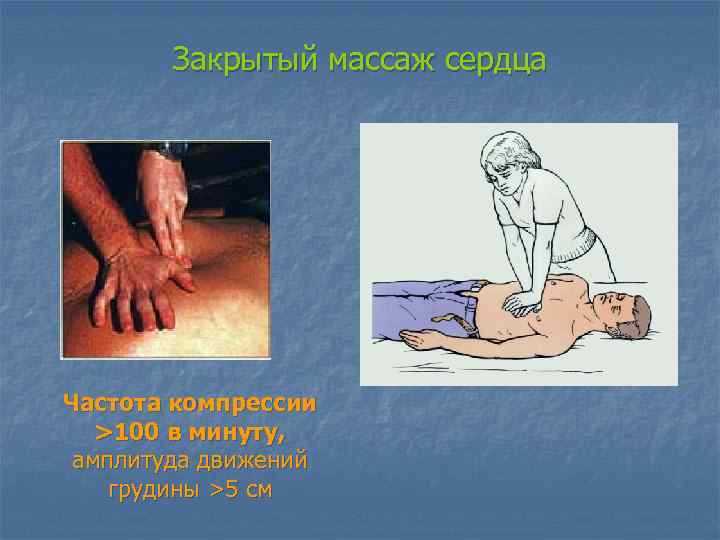 Закрытый массаж сердца Частота компрессии >100 в минуту, амплитуда движений грудины >5 см
Закрытый массаж сердца Частота компрессии >100 в минуту, амплитуда движений грудины >5 см
 Сердечно-легочная реанимация (рекомендации Европейского Совета по реанимации ERC’ 2010) w w соотношение числа компрессий к частоте дыхания без протекции дыхательных путей как для одного, так и для двух реаниматоров должно составлять 30: 2 и осуществляться синхронизированно с протекцией дыхательных путей (интубация трахеи, использование ларингомаски или комбитьюба) компрессия грудной клетки должна проводиться с частотой >100 /мин, вентиляция с частотой 10 /мин, асинхронно (т. к. компрессия грудной клетки с одновременным раздуванием легких увеличивают коронарное перфузионное давление).
Сердечно-легочная реанимация (рекомендации Европейского Совета по реанимации ERC’ 2010) w w соотношение числа компрессий к частоте дыхания без протекции дыхательных путей как для одного, так и для двух реаниматоров должно составлять 30: 2 и осуществляться синхронизированно с протекцией дыхательных путей (интубация трахеи, использование ларингомаски или комбитьюба) компрессия грудной клетки должна проводиться с частотой >100 /мин, вентиляция с частотой 10 /мин, асинхронно (т. к. компрессия грудной клетки с одновременным раздуванием легких увеличивают коронарное перфузионное давление).
 Сочетание ИВЛ и массажа сердца соотношение дыхательных движений и компрессий грудной клетки должно было 2 : 30
Сочетание ИВЛ и массажа сердца соотношение дыхательных движений и компрессий грудной клетки должно было 2 : 30
 Кардиопамп (CARDIO PUMP) w w w Компрессор-декомпрессор для закрытого массажа сердца Плотное прилегание рабочей поверхности Всасывающее действие с эффектом поднятия передней грудной стенки и расширением грудной полости Интегрированный в верхнюю часть манометр с индикацией давления 30 -50 кг (глубина 4 -5 см) или декомпрессии 10 -15 кг
Кардиопамп (CARDIO PUMP) w w w Компрессор-декомпрессор для закрытого массажа сердца Плотное прилегание рабочей поверхности Всасывающее действие с эффектом поднятия передней грудной стенки и расширением грудной полости Интегрированный в верхнюю часть манометр с индикацией давления 30 -50 кг (глубина 4 -5 см) или декомпрессии 10 -15 кг
 Восстановление кровообращения через закрытый массаж сердца обусловлено двумя механизмами сердечны й насос грудной насос
Восстановление кровообращения через закрытый массаж сердца обусловлено двумя механизмами сердечны й насос грудной насос
 Механизм действия массажа сердца Теория "сердечного насоса" Кровь изгоняется прямым сдавлением сердца между грудиной и позвоночником. Теория "торакального насоса" Повышение внутригрудного давления сдавливает сосуды легких и передается на камеры сердца. Обе теории достаточно обоснованны и дополняют друга. Непрямой массаж сердца обеспечивает около 30% мозгового и 10% миокардиального кровотока.
Механизм действия массажа сердца Теория "сердечного насоса" Кровь изгоняется прямым сдавлением сердца между грудиной и позвоночником. Теория "торакального насоса" Повышение внутригрудного давления сдавливает сосуды легких и передается на камеры сердца. Обе теории достаточно обоснованны и дополняют друга. Непрямой массаж сердца обеспечивает около 30% мозгового и 10% миокардиального кровотока.
 Стадия II — дальнейшее поддержание жизни
Стадия II — дальнейшее поддержание жизни
 D. Введение лекарственных средств w w Внутривенный (в центральную вену). Эндотрахеальный (атропин, адреналин, лидокаин – через катетер в трахею. Препарат разводят 10 мл 0, 9% Na. CL в дозе в 2— 2, 5 раза больше, чем при внутривенном введении. w Внутрисердечный - «путь отчаяния» (в 40% повреждаются крупные коронарные артерии). w Сублингвальный (инъекция под язык).
D. Введение лекарственных средств w w Внутривенный (в центральную вену). Эндотрахеальный (атропин, адреналин, лидокаин – через катетер в трахею. Препарат разводят 10 мл 0, 9% Na. CL в дозе в 2— 2, 5 раза больше, чем при внутривенном введении. w Внутрисердечный - «путь отчаяния» (в 40% повреждаются крупные коронарные артерии). w Сублингвальный (инъекция под язык).
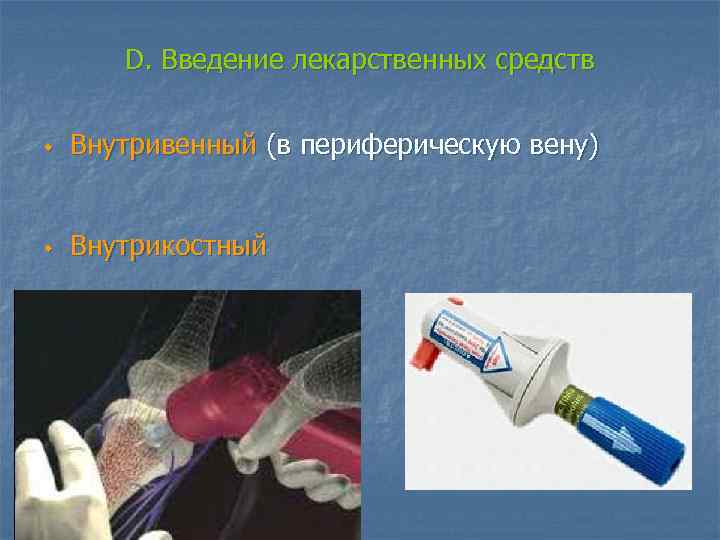 D. Введение лекарственных средств w Внутривенный (в периферическую вену) w Внутрикостный
D. Введение лекарственных средств w Внутривенный (в периферическую вену) w Внутрикостный
 E. Оценка ЭКГ Раннее наложение электродов для оценки ритма
E. Оценка ЭКГ Раннее наложение электродов для оценки ритма
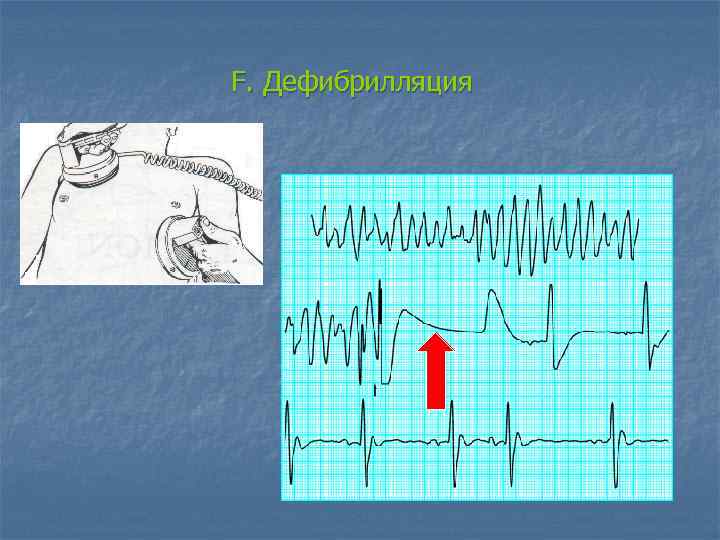 F. Дефибрилляция
F. Дефибрилляция
 Дефибрилляция w w Энергия разрядов (200 Дж – 300 Дж - 360 Дж) Серия из 3 разрядов должна быть проведена менее чем за 1 минуту w Не следует останавливаться между разрядами на СЛР w После проведения разряда оценивайте каротидный пульс NB! Если сразу после разряда на ЭКГ регистрируется асистолия, не следует вводить адреналин/атропин! Необходимо проведение СЛР в течение 1 минуты и затем оценка ритма и проверка пульса
Дефибрилляция w w Энергия разрядов (200 Дж – 300 Дж - 360 Дж) Серия из 3 разрядов должна быть проведена менее чем за 1 минуту w Не следует останавливаться между разрядами на СЛР w После проведения разряда оценивайте каротидный пульс NB! Если сразу после разряда на ЭКГ регистрируется асистолия, не следует вводить адреналин/атропин! Необходимо проведение СЛР в течение 1 минуты и затем оценка ритма и проверка пульса
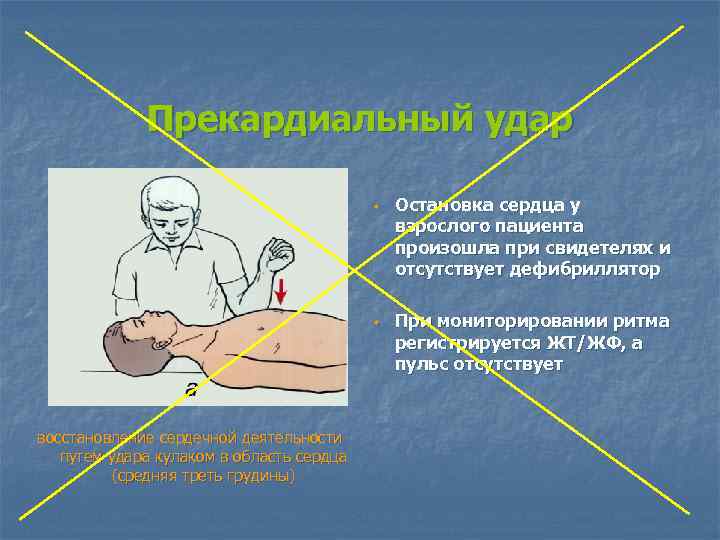 Прекардиальный удар w w восстановление сердечной деятельности путем удара кулаком в область сердца (средняя треть грудины) Остановка сердца у взрослого пациента произошла при свидетелях и отсутствует дефибриллятор При мониторировании ритма регистрируется ЖТ/ЖФ, а пульс отсутствует
Прекардиальный удар w w восстановление сердечной деятельности путем удара кулаком в область сердца (средняя треть грудины) Остановка сердца у взрослого пациента произошла при свидетелях и отсутствует дефибриллятор При мониторировании ритма регистрируется ЖТ/ЖФ, а пульс отсутствует
 Фибрилляция желудочков w w При наличии дефибриллятора произвести срочную дефибрилляцию При отсутствии дефибриллятора провести мероприятия Первичного Реанимационного Комплекса
Фибрилляция желудочков w w При наличии дефибриллятора произвести срочную дефибрилляцию При отсутствии дефибриллятора провести мероприятия Первичного Реанимационного Комплекса
 ПРИЗНАКИ ЭФФЕКТИВНОСТИ СЛР - сужение ранее расширенных зрачков, - уменьшение цианоза (синюшности кожи), - пульсация крупных артерий (прежде всего сонной) соответственно частоте массажа, - появление самостоятельных дыхательных движений. Продолжать массаж следует до момента восстановления самостоятельных сердечных сокращений, обеспечивающих достаточное кровообращение (пульс на лучевых артериях и повышение АД до 80 - 90 мм рт. ст. ).
ПРИЗНАКИ ЭФФЕКТИВНОСТИ СЛР - сужение ранее расширенных зрачков, - уменьшение цианоза (синюшности кожи), - пульсация крупных артерий (прежде всего сонной) соответственно частоте массажа, - появление самостоятельных дыхательных движений. Продолжать массаж следует до момента восстановления самостоятельных сердечных сокращений, обеспечивающих достаточное кровообращение (пульс на лучевых артериях и повышение АД до 80 - 90 мм рт. ст. ).
 Прекращение реанимации w w n n СЛР непрофессионалами Отсутствие признаков эффективности в течение 30 мин Рекомендация медицинского работника СЛР профессионалами СЛР не показана Отсутствие признаков эффективности в течение 45 мин
Прекращение реанимации w w n n СЛР непрофессионалами Отсутствие признаков эффективности в течение 30 мин Рекомендация медицинского работника СЛР профессионалами СЛР не показана Отсутствие признаков эффективности в течение 45 мин
 Реанимационные мероприятия не целесообразны w w w w состояние биологической смерти биологическая смерть констатирована после проведенного полного комплекса лечебных мероприятий несовместимая с жизнью травма больным после обширных операций, осложненных неоднократными остановками сердца или массивной кровопотерей, длительной гипотензией, анурией, отсутствием сознания, отрицательной динамикой на ЭЭГ болезни в стадии декомпенсации с прогрессирующей сердечной и дыхательной недостаточностью больные с тяжелой интоксикацией на почве хронического заболевания в терминальной стадии инкурабельные онкологические больные в IV стадии заболевания
Реанимационные мероприятия не целесообразны w w w w состояние биологической смерти биологическая смерть констатирована после проведенного полного комплекса лечебных мероприятий несовместимая с жизнью травма больным после обширных операций, осложненных неоднократными остановками сердца или массивной кровопотерей, длительной гипотензией, анурией, отсутствием сознания, отрицательной динамикой на ЭЭГ болезни в стадии декомпенсации с прогрессирующей сердечной и дыхательной недостаточностью больные с тяжелой интоксикацией на почве хронического заболевания в терминальной стадии инкурабельные онкологические больные в IV стадии заболевания
 На исходы остановок сердца наилучшим образом повлияют: w w w массовое обучение населения раннее начало реанимационных мероприятий раннее проведение дефибрилляции
На исходы остановок сердца наилучшим образом повлияют: w w w массовое обучение населения раннее начало реанимационных мероприятий раннее проведение дефибрилляции
 2010 CHAIN OF SURVIVAL
2010 CHAIN OF SURVIVAL
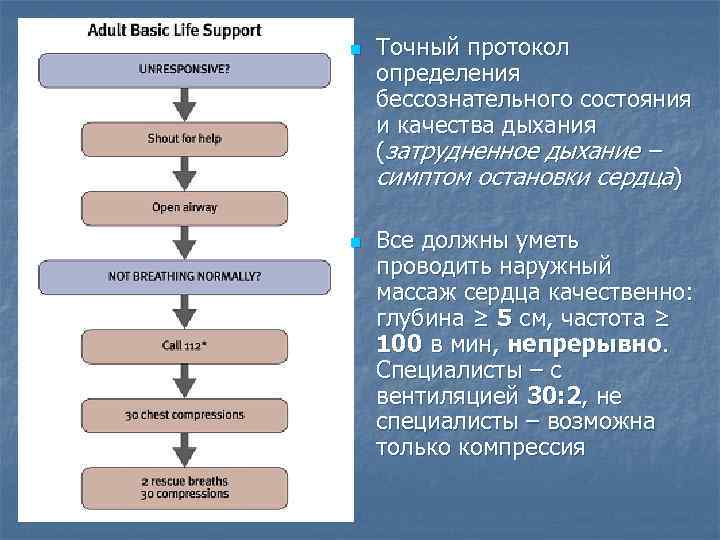 n n Точный протокол определения бессознательного состояния и качества дыхания (затрудненное дыхание – симптом остановки сердца) Все должны уметь проводить наружный массаж сердца качественно: глубина ≥ 5 см, частота ≥ 100 в мин, непрерывно. Специалисты – с вентиляцией 30: 2, не специалисты – возможна только компрессия
n n Точный протокол определения бессознательного состояния и качества дыхания (затрудненное дыхание – симптом остановки сердца) Все должны уметь проводить наружный массаж сердца качественно: глубина ≥ 5 см, частота ≥ 100 в мин, непрерывно. Специалисты – с вентиляцией 30: 2, не специалисты – возможна только компрессия
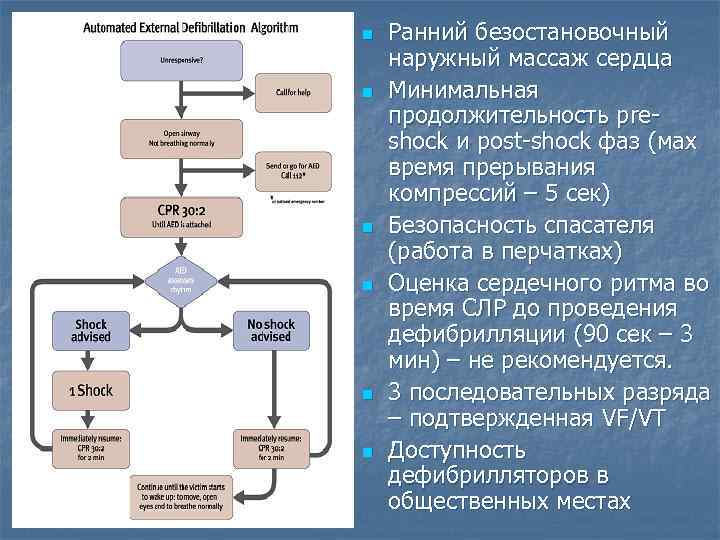 n n n Ранний безостановочный наружный массаж сердца Минимальная продолжительность preshock и post-shock фаз (мах время прерывания компрессий – 5 сек) Безопасность спасателя (работа в перчатках) Оценка сердечного ритма во время СЛР до проведения дефибрилляции (90 сек – 3 мин) – не рекомендуется. 3 последовательных разряда – подтвержденная VF/VT Доступность дефибрилляторов в общественных местах
n n n Ранний безостановочный наружный массаж сердца Минимальная продолжительность preshock и post-shock фаз (мах время прерывания компрессий – 5 сек) Безопасность спасателя (работа в перчатках) Оценка сердечного ритма во время СЛР до проведения дефибрилляции (90 сек – 3 мин) – не рекомендуется. 3 последовательных разряда – подтвержденная VF/VT Доступность дефибрилляторов в общественных местах
 n n Компрессия грудной клетки кратковременно прекращается только для проведения специфических интервенций Продолжение компрессии грудной клетки во время зарядки дефибриллятора для уменьшения pre-shock фазы Нет прекардиального удара Подготовительный период СЛР перед внебольничной дефибрилляцией не проводится
n n Компрессия грудной клетки кратковременно прекращается только для проведения специфических интервенций Продолжение компрессии грудной клетки во время зарядки дефибриллятора для уменьшения pre-shock фазы Нет прекардиального удара Подготовительный период СЛР перед внебольничной дефибрилляцией не проводится
 4 Г 4 Т
4 Г 4 Т
 ALS n n n n Внутрибольничное мониторирование - определение ухудшения состояния и предупреждение остановок сердца Осведомленность о факторах риска внезапной внебольничной остановки сердца 3 последовательных разряда – подтвержденная VF/VT при катетеризации сердца или в п/о периоде Нет эндотрахеального введения (внутрикостно при отсутствии в/в) VF/VT – адреналин 1 мг после 3 shock, немедленное возобновление компрессий, введение каждые 3 – 5 мин. Амиодарон 300 мг - после 3 shock Атропин – не использовать рутинно Ранняя интубация трахеи (вентиляция маской): условие – min прерывание компрессии и высокая квалификация
ALS n n n n Внутрибольничное мониторирование - определение ухудшения состояния и предупреждение остановок сердца Осведомленность о факторах риска внезапной внебольничной остановки сердца 3 последовательных разряда – подтвержденная VF/VT при катетеризации сердца или в п/о периоде Нет эндотрахеального введения (внутрикостно при отсутствии в/в) VF/VT – адреналин 1 мг после 3 shock, немедленное возобновление компрессий, введение каждые 3 – 5 мин. Амиодарон 300 мг - после 3 shock Атропин – не использовать рутинно Ранняя интубация трахеи (вентиляция маской): условие – min прерывание компрессии и высокая квалификация
 ALS n n n n Использование капнографии: положение эндотрахеальной трубки, качество СЛР и ранние признаки ROSC Роль УЗ-исследования Sa. O 2 -мониторинг 94 -98% Лечение пост-ROSC-синдрома – протокол Использование PCI при ROSC после остановки сердца Гликемия: > 10 ммоль/л – коррекция без гипогликемии Лечебная гипотермия Признание ненадежности предикторов неблагоприятного исхода у коматозных больных после остановки сердца, особенно при использовании лечебной гипотермии
ALS n n n n Использование капнографии: положение эндотрахеальной трубки, качество СЛР и ранние признаки ROSC Роль УЗ-исследования Sa. O 2 -мониторинг 94 -98% Лечение пост-ROSC-синдрома – протокол Использование PCI при ROSC после остановки сердца Гликемия: > 10 ммоль/л – коррекция без гипогликемии Лечебная гипотермия Признание ненадежности предикторов неблагоприятного исхода у коматозных больных после остановки сердца, особенно при использовании лечебной гипотермии
 Фармакология СЛР n n n Вазопрессоры – адреналин (1/3 -5) Антиаритмики – амиодарон (300/150/900), лидокаин (100/100) Другие: атропин (0, 5/3), кальция хлорид (10/10), магния сульфат (1/2), натрия бикарбонат (50)
Фармакология СЛР n n n Вазопрессоры – адреналин (1/3 -5) Антиаритмики – амиодарон (300/150/900), лидокаин (100/100) Другие: атропин (0, 5/3), кальция хлорид (10/10), магния сульфат (1/2), натрия бикарбонат (50)
 Принципы обучения СЛР n n n n Объяснить понятно Сохранить знания для корректного выполнения действий Короткий видео-курс + мастер-класс – альтернатива BLS + инструктор Все население Повтор BLS и ALS – через 3 – 6 мес Оборудование для СЛР Лидерство, команда, выполнение заданий, коммуникация (разбор, планирование, симуляция) Оценка по реальным исходам
Принципы обучения СЛР n n n n Объяснить понятно Сохранить знания для корректного выполнения действий Короткий видео-курс + мастер-класс – альтернатива BLS + инструктор Все население Повтор BLS и ALS – через 3 – 6 мес Оборудование для СЛР Лидерство, команда, выполнение заданий, коммуникация (разбор, планирование, симуляция) Оценка по реальным исходам
 “Harder, faster and more BLS by lay persons” to save 100, 000 more lives per year! n n n n 100 – 120, 5 – 6 No-flow-times Lay persons 30 : 2 VF/VT defibrillation Тромболизис после ТЭЛА “Lipid resuscitation” ROSC 94 – 98% ROSC hypothermia n Jochen Hinkelbein, Chairperson of the ESA scientific subcommittee 13: Resuscitation and Emergency Medicine, 2010
“Harder, faster and more BLS by lay persons” to save 100, 000 more lives per year! n n n n 100 – 120, 5 – 6 No-flow-times Lay persons 30 : 2 VF/VT defibrillation Тромболизис после ТЭЛА “Lipid resuscitation” ROSC 94 – 98% ROSC hypothermia n Jochen Hinkelbein, Chairperson of the ESA scientific subcommittee 13: Resuscitation and Emergency Medicine, 2010
 http: //urgent. mif-ua. com/archive/issue
http: //urgent. mif-ua. com/archive/issue
 Вопросы? 1. 2. 3. 4. 5. 6. 7. 8. Дякую за увагу
Вопросы? 1. 2. 3. 4. 5. 6. 7. 8. Дякую за увагу


