Сердце СЛР 23 слайда.ppt
- Количество слайдов: 23

Сердечно-легочная реанимация

Диагностика внезапной остановки кровообращения 1. Отсутствие сознания. Наступает через 5 -10 секунд после прекращения либо резкого ограничения церебрального кровотока. 2. Отсутствие спонтанного дыхания или неадекватное дыхание. Спустя 20 -30 секунд после остановки сердца и прекращения кровотока дыхание прекращается. Стандарт 2010 года не рекомендует использовать «правило трех П» (посмотреть, послушать, почувствовать) На оценку диагностики внезапной остановки кровообращения нужно потратить не более 10 -15 секунд!
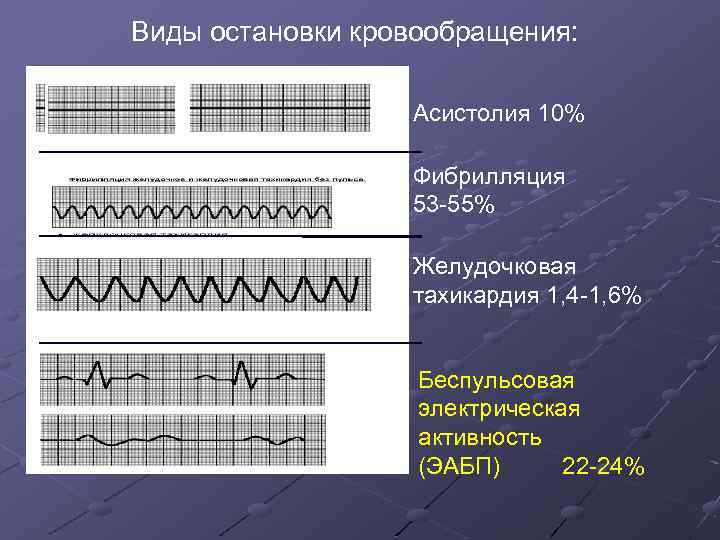
Виды остановки кровообращения: Асистолия 10% Фибрилляция 53 -55% Желудочковая тахикардия 1, 4 -1, 6% Беспульсовая электрическая активность (ЭАБП) 22 -24%

Комплекс мероприятий по предотвращению смерти пациентов Скорейшее распознавание остановки сердца Своевременная СЛР с упором на сжатия Своевременная дефибрилляция Эффективная интенсивная терапия Комплексная терапия после остановки

Прекардиальный удар не показан при неподтвержденной остановке сердца вне медицинского учреждения. Прекардиальный удар может быть показан пациентам с подтвержденной наблюдаемой нестабильной желудочковой тахикардией (в том числе беспульсовой), если дефибриллятор не готов к использованию, но он не должен приводить к задержке СЛР и подачи разряда.

Компрессии грудной клетки (C-circulation) Руки должны быть расположены на геометрическом центре грудной клетки, пальцы скрещены, локти разогнуты. Частота компрессий – не менее 100 в минуту, но не более 120. Грудная клетка должна вдавливаться на глубину 5 см и полностью высвобождаться, обеспечивая эластическую отдачу. Компрессии производят в течение 18 секунд (30 компрессий), после чего восстанавливают проходимость дыхательных путей и делают 2 вдоха (30: 2). У младенцев компрессии могут выполнятся одним или несколькими пальцами, одной рукой, а у детей старшего возраста –двумя руками.
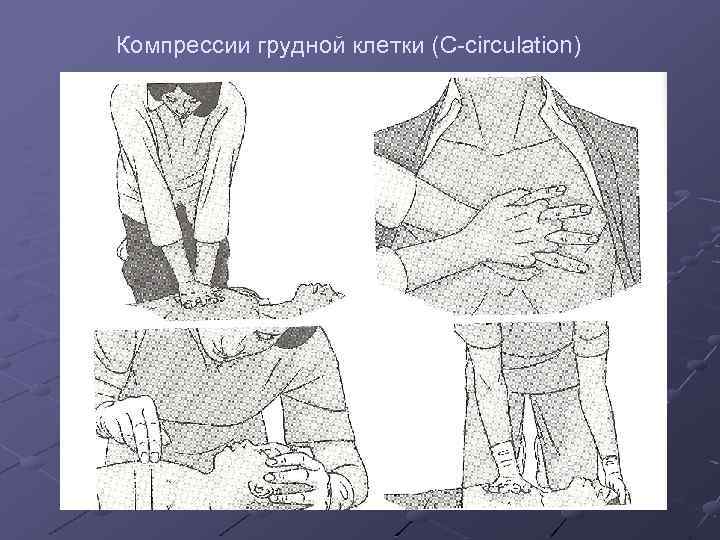
Компрессии грудной клетки (C-circulation)

Восcтановление проходимости дыхательных путей/ «Тройной прием Сафара» 1 запрокидывание головы 2 выдвижение нижней челюсти 3 открывание рта * Разгибание шеи не выполняется при подозрении на травму шейного отдела позвоночника!( автодорожные травмы, ныряльщики, спортивная травма и т. д. )
Восcтановление проходимости дыхательных путей (А-airways)
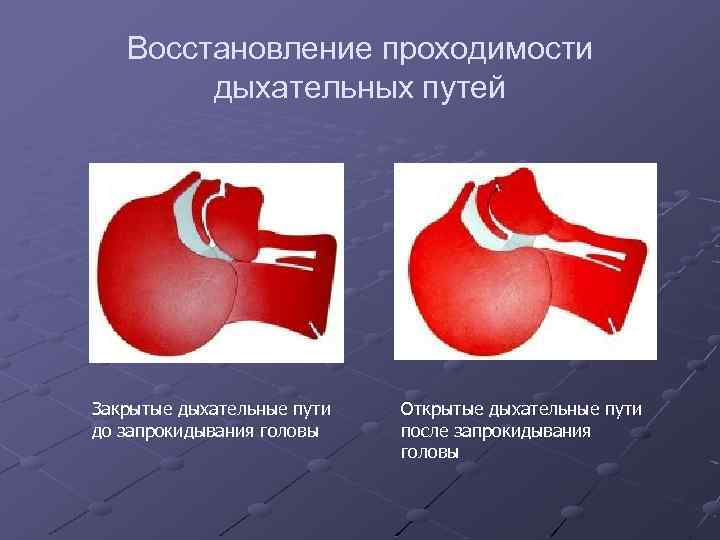
Восcтановление проходимости дыхательных путей Закрытые дыхательные пути до запрокидывания головы Открытые дыхательные пути после запрокидывания головы
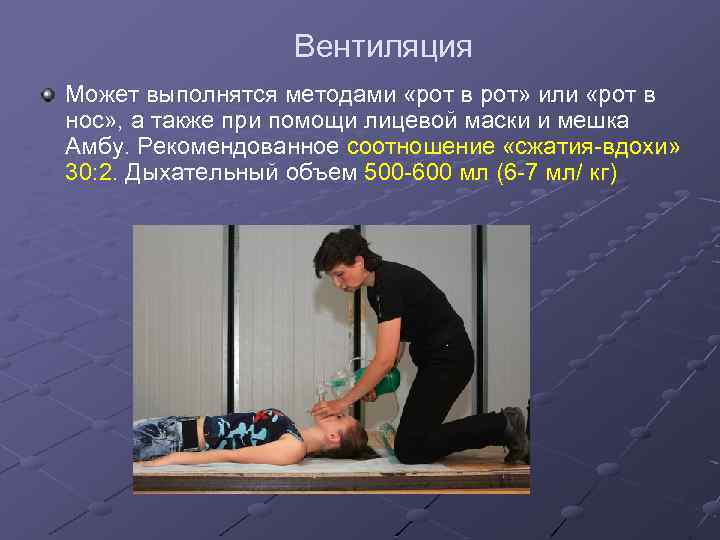
Вентиляция Может выполнятся методами «рот в рот» или «рот в нос» , а также при помощи лицевой маски и мешка Амбу. Рекомендованное соотношение «сжатия-вдохи» 30: 2. Дыхательный объем 500 -600 мл (6 -7 мл/ кг)

Рекомендации ЕСР 2010 Для всех способов искусственной вентиляции: ● длительность каждого вдоха примерно 1 сек ● избегать резких форсированных вдохов ● время затрачиваемое на 2 вдоха не должно превышать 5 сек При неудаче не увеличивать количество попыток!

Рекомендации Европейского реанимационного совета 2010 Усталость Ротация людей оказывающих помощь каждые 2 минуты Минимизировать паузы при ротации

Продвинутый квалифицированный этап Электроимпульсная терапия (ЭИТ) Фармакологическая терапия Послереанимационная терапия

Электроимпульсная терапия (ЭИТ) Электрическая кардиоверсия (дефибрилляция) показана только при фибрилляции желудочков(ФЖ) и желудочковой тахикардии(ЖТ) Электрическая кардиостимуляция

Электроимпульсная терапия (ЭИТ) В стандартах 2010 рекомендовали нанесение однократного разряда максимальной энергии: для монофазных дефибрилляторов (они в настоящее время больше не производятся) 360 Дж Начальный уровень энергии для бифазных дефибрилляторов должен составлять 120 -200 Дж с последующей эскалацией энергии до 360 Дж при повторных разрядах.

Электроимпульсная терапия (ЭИТ) При проведении электрической дефибрилляции обязательным является выполнение трех основных условий: 1. правильного расположения электродов (один справа по парастернальной линии ниже ключицы, другой слева по среднеподмышечной линии в проекции верхушки сердца) 2. в момент нанесения разряда обеспечения силы приложения на электроды в пределах 8 кг 3. обязательного использования прокладок, смоченных гипертоническим раствором, либо специального электропроводного геля дефибрилляции. Недопустимо использование сухих электродов, поскольку это очень существенно снижает эффективность дефибрилляции (сводя ее практически к нулю) и вызывает ожоги кожных покровов. Во время проведения дефибрилляции никто из участников реанимации не должен притрагиваться к пациенту и/или его кровати.

Фармакологическая терапия Атропин- не рекомендуется для терапии электромеханической диссоциации/ асистолии и исключен из алгоритма. Адреналин- вводится при асистолии/БПЭА, ФЖ/ЖТ в/в по 1 мг не реже 1 раза в 3 -5 минут Амиодарон- вводится при ФЖ/ЖТ после 3 -го неэффективного разряда в дозе 300 мг струйно в/в( 6 мл 5% раствора на 5% глюкозе) повторная доза -150 мг( 3 мл 5 % раствора) Запомните! Лидокаин используется в дозе до 1 мг/кг только в отсутствии амиодарона

Фармакологическая терапия Магния сульфат (25% раствор)- используется для устранения тахикардий типа «пируэт» . В этом случае амиодарон и адреналин противопоказаны, так как удлиняют QT Кальция хлорид - показан только в случаях остановки кровообращения у беременных на фоне эклампсии и введения магния сульфат Гидрокарбонат натрия - вводится при длительной реанимации или исходных нарушениях КОС (отравление) для устранения метаболического ацидоза
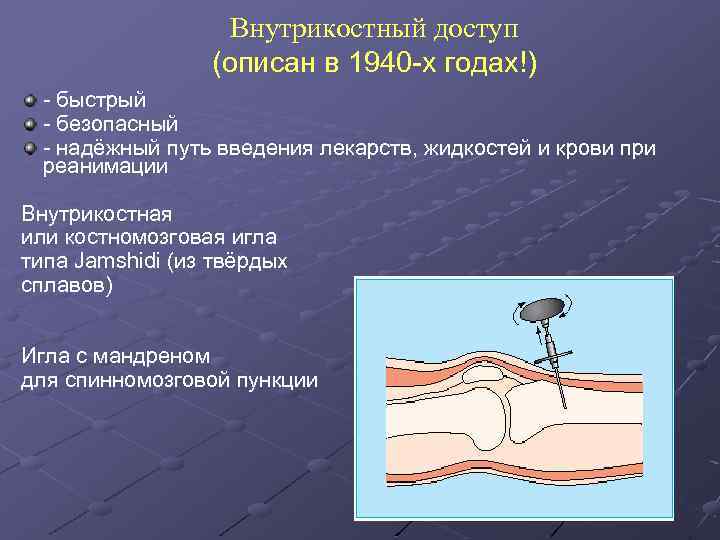
Внутрикостный доступ (описан в 1940 -х годах!) - быстрый - безопасный - надёжный путь введения лекарств, жидкостей и крови при реанимации Внутрикостная или костномозговая игла типа Jamshidi (из твёрдых сплавов) Игла с мандреном для спинномозговой пункции

Послереанимационная терапия Обеспечение искусственной гипотермии (3234 С) на протяжении 12 -24 часов у пациентов в коме после восстановления адекватного спонтанного кровообращения. Распознавание и лечение острого коронарного синдрома. Необходим непрерывный ЭКГ-суточный мониторинг. Лечение и профилактика полиорганной недостаточности. Поддержание АД (не ниже 90/65 мм рт. ст. )

Послереанимационная терапия Контроль оксигенации и вентиляции. Необходимо избегать гипокапнии, гиперкапнии и гипероксии (Pa. CO 2 в интервале 40 -45 мм рт. ст. , PET CO 2 - 35 -40 мм рт. ст. ; Sa. O 2 в интервале 94 -98%) Поддержание концентрации глюкозы в крови в интервале от 4, 4 до 10 ммоль/л Прогнозирование исхода (неврологиеческое обследование, ЭЭГ и прочее) Обеспечение доступа для выживших к реабилиционным программам.

Благоприятный исход зависит от множества причин Быстрая оценка состояния Проведение СЛР очевидцем Ранняя дефибрилляция (если показана) Качественный массаж для улучшения перфузии Преемственность Возможность высококачественного постреанимационного лечения
Сердце СЛР 23 слайда.ppt