СЛР+СЛР ДЕТИ.ppt
- Количество слайдов: 153

СЕРДЕЧНО-ЛЕГОЧНАЯ И ЦЕРЕБРАЛЬНАЯ РЕАНИМАЦИЯ ( «Методические рекомендации по проведению сердечно-легочной реанимации» Европейского совета по реанимации 2010 г. ) Иванова А. А. , доцент кафедры АРИТ, к. м. н.

Остановка кровообращения n n По этиологии – первичная и вторичная По патогенезу – ФЖ/ЖТ без пульса, асистолия, ЭМД

n n n Биологическая смерть показание к отказу от СЛР правильное оформление медицинской документации n n Клиническая смерть немедленное начало сердечно-легочной реанимации

Признаки клинической смерти n n n Отсутствие кровообращения Отсутствие сознания Отсутствие дыхания, или патологическое дыхание Арефлексия Бледность/цианоз кожных покровов

Признаки биологической смерти n n n Ранние: Признак Белоглазова (через 10 -15 мин. ) Трупное высыхание (роговица через 4 -5 часов) Трупное окоченение (через 3 -4 часа, через 8 -14 часов – полное окоченение) Охлаждение (через 45 -60 мин – на 1 гр/час) Трупные пятна (в течение 12 часов)

Законодательство РФ по вопросам СЛР n n Приказ МЗ РФ № 73 от 04. 03. 2003 г. «Инструкция по определению критериев и порядка определения момента смерти человека, прекращения реанимационных мероприятий» Приказ МЗ РФ № 460 от 20. 12. 2001 г. «Инструкция по констатации смерти человека на основании диагноза смерти мозга» Приказ Минздравсоцразвития России № 353 от 10. 05. 2010 г. «О первой помощи» ФЗ «Об основах охраны здоровья граждан» от 21. 11 года № 323, ст. 33

«Спасительная соломинка? » (Приказ № 73 ) Можно отказаться от СЛР при клинической смерти n случай смерти на фоне прогрессирования достоверно установленных неизлечимых заболеваний n случай смерти на фоне неизлечимых последствий острой травмы, несовместимой с жизнью

Запомни ! n При отсутствии абсолютных признаков биологической смерти во всех случаях выставляется диагноз «КЛИНИЧЕСКАЯ СМЕРТЬ» ! n Приказ № 73 от 04. 03 МЗ РФ «Инструкция по определению критериев и порядка определения момента смерти человека, прекращения реанимационных мероприятий»

Основные этапы реанимационных мероприятий (П. Сафар) I этап – элементарное поддержание жизни n n n А (air open the way) – обеспечение и поддержание проходимости верхних дыхательных путей В (breath support) – искусственная вентиляция легких и оксигенация С (circulation support) - закрытый массаж сердца

Основные этапы реанимационных мероприятий II этап – дальнейшее поддержание жизни n n n D (drag administration) – введение лекарственных средств E (electrocardiography diagnosis) – оценка ЭКГ и мониторинг F (fibrillation treatment) - дефибрилляция

Основные этапы реанимационных мероприятий III этап – длительное поддержание жизни n n n G (gauging) – оценка состояния пациента и выявление причин H (human mentation) – мероприятия по восстановлению сознания I (intensive care) - интенсивная терапия

Понятие о СЛР Базисная СЛР (BLS) n А - восстановление проходимости дыхательных путей n В - ИВЛ n С - закрытый массаж сердца n Д - дефибрилляция (АНД) Расширенная СЛР (ACLS) n АВС с применением технических средств n дефибрилляция n медикаментозное обеспечение

Подготовительный этап (не более 10 -15 сек. ) n n n Уделить внимание собственной безопасности Оценка неврологического статуса – окликнуть больного «Что с вами? » , «Вы меня слышите? » , встряхнуть за плечи Пальпация пульса на сонной артерии Уложить на спину на жесткое основание При отсутствии пульса на центральных артериях нанести прекардиальный удар
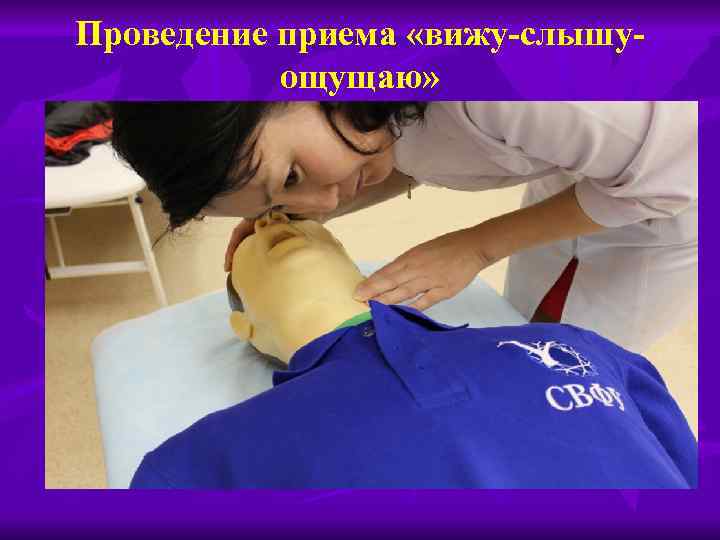
Проведение приема «вижу-слышуощущаю»

Диагностика клинической смерти n n Для диагностики клинической смерти не требуется определения пульсации на сонной артерии у взрослых и детей старше 8 лет для немедиков. Достаточно отсутствие сознания и дыхания.

Прекардиальный удар Принцип: перевести механическую энергию сотрясения сердца в электрический импульс, который вызовет деполяризацию желудочков и их сокращение Техника: два резких удара с высоты 20 -30 см. по грудине на границе средней и нижней третей с обязательным последующим контролем пульса

Прекардиальный удар n n n Важный промежуточный этап перед началом радикальных действий. При отсутствии положительного результата от двух ударов следует немедленно перейти к закрытому массажу и ИВЛ. Помнить о секундах, а не о минутах использования этого приема.

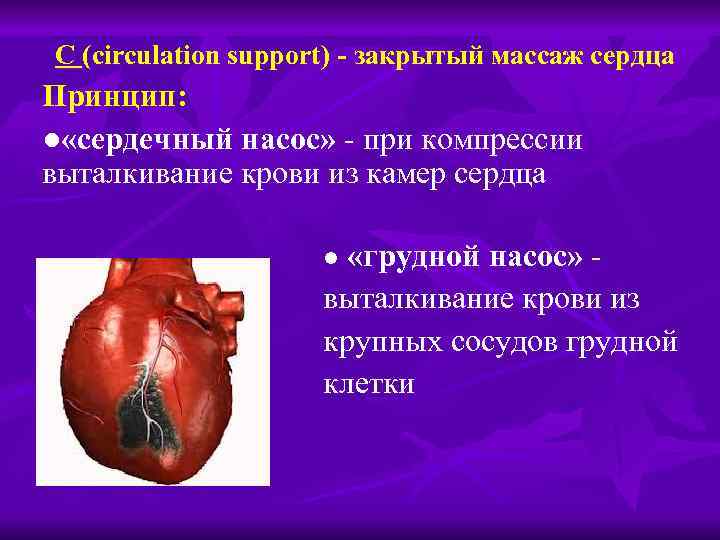
С (circulation support) - закрытый массаж сердца Принцип: ● «сердечный насос» - при компрессии выталкивание крови из камер сердца ● «грудной насос» - легких «грудной «- n выталкивание крови из крупных сосудов грудной клетки

Техника: n n n Под грудной клеткой – жесткая основа. Выступ ладонной поверхности в области лучезапястного сустава “пята кисти” правой или левой руки помещается на нижнюю треть тела грудины, примерно на два поперечных пальца выше верхушки мечевидного отростка. Вторая кисть “пятой ” накладывается на первую. Пальцы приподняты в виде ”крыльев птицы” и направлены параллельно ребрам.

Техника: n n n Руки в локтевых суставах сгибаться не должны. При расслаблении руки не должны отрываться от грудины. Смещение грудины на 5 см у взрослых. Частота компрессий не менее 100 в минуту Маятникообразно, без резких движений, используя тяжесть верхней половины своего тела Соблюдение равных промежутков времени как на период, “систолы”, так и “диастолы” - около 0, 5 секунды на каждую фазу в ритме «РАЗ-И» .

n n Закрытый массаж сердца обеспечивает не более 10 -30% нормальных показателей кровообращения (сердечный индекс – 1/6 нормы, кровоток в мозге не более 5% нормы) Вспомогательные приемы Проведение массажа только на твердой основе. Поднятие ног на 35 – 40° В/в вливание плазмозаменителей, повышающее венозное давление и тем самым увеличивающее венозный подпор. Механические аппараты (кардиопамп и т. д. )
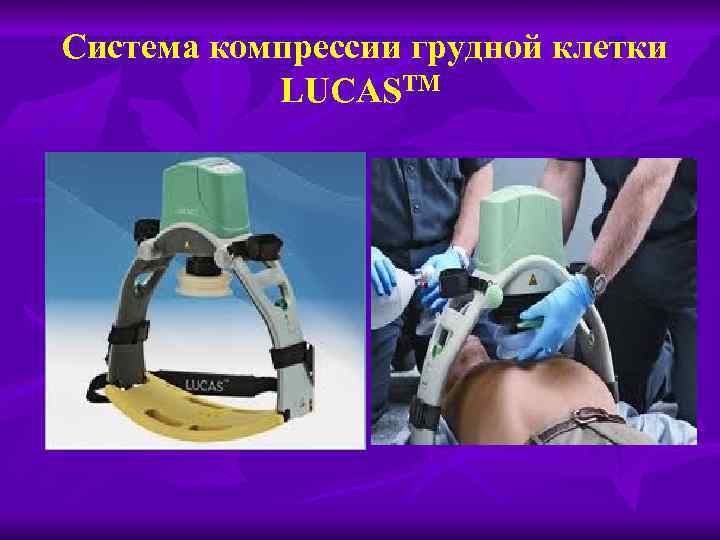
Система компрессии грудной клетки LUCASTM
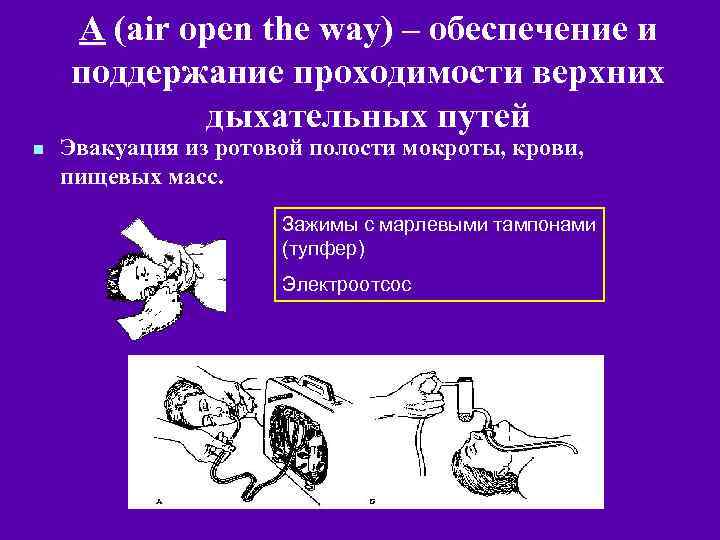
А (air open the way) – обеспечение и поддержание проходимости верхних дыхательных путей n Эвакуация из ротовой полости мокроты, крови, пищевых масс. Зажимы с марлевыми тампонами (тупфер) Электроотсос

А (air open the way) – обеспечение и поддержание проходимости верхних дыхательных путей n Обеспечение проходимости верхних дыхательный путей «Золотой» стандарт – тройной прием Сафара Принцип: устранение западения корня языка 1. Разгибание головы в атлантоокципитальном сочленении; 2. Открытие рта; 3. Выдвижение нижней челюсти вперед При подозрении на повреждение шейных позвонков только выдвижение нижней челюсти вперед и открытие рта, без разгибания головы
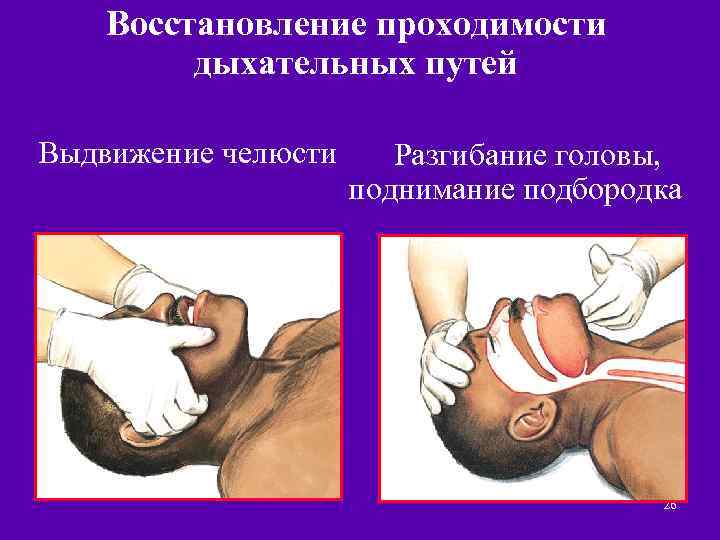
Восстановление проходимости дыхательных путей Выдвижение челюсти Разгибание головы, поднимание подбородка 26
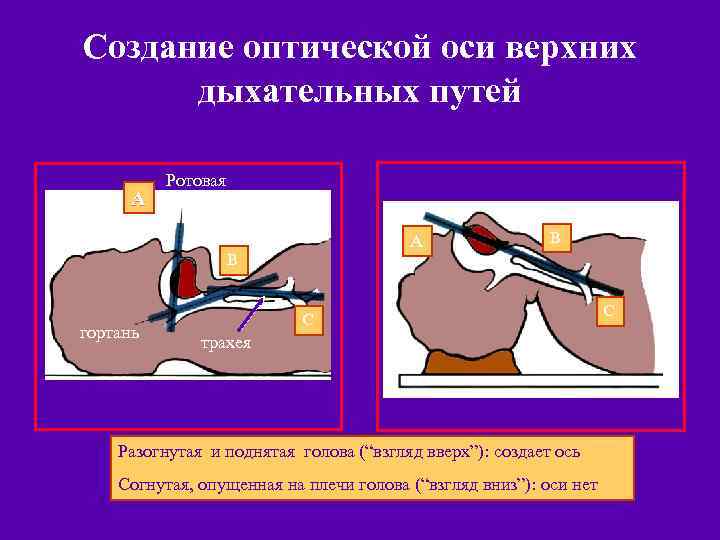
Создание оптической оси верхних дыхательных путей A Ротовая полость A B B гортань C трахея Разогнутая и поднятая голова (“взгляд вверх”): создает ось Согнутая, опущенная на плечи голова (“взгляд вниз”): оси нет C
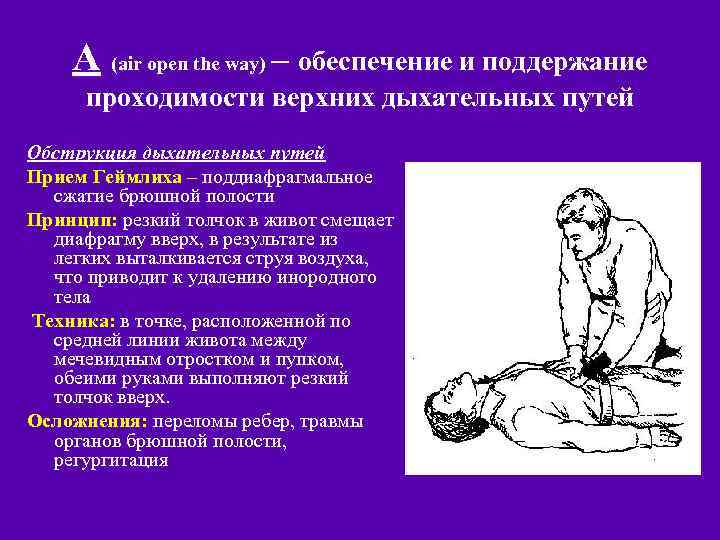
А (air open the way) – обеспечение и поддержание проходимости верхних дыхательных путей Обструкция дыхательных путей Прием Геймлиха – поддиафрагмальное сжатие брюшной полости Принцип: резкий толчок в живот смещает диафрагму вверх, в результате из легких выталкивается струя воздуха, что приводит к удалению инородного тела Техника: в точке, расположенной по средней линии живота между мечевидным отростком и пупком, обеими руками выполняют резкий толчок вверх. Осложнения: переломы ребер, травмы органов брюшной полости, регургитация
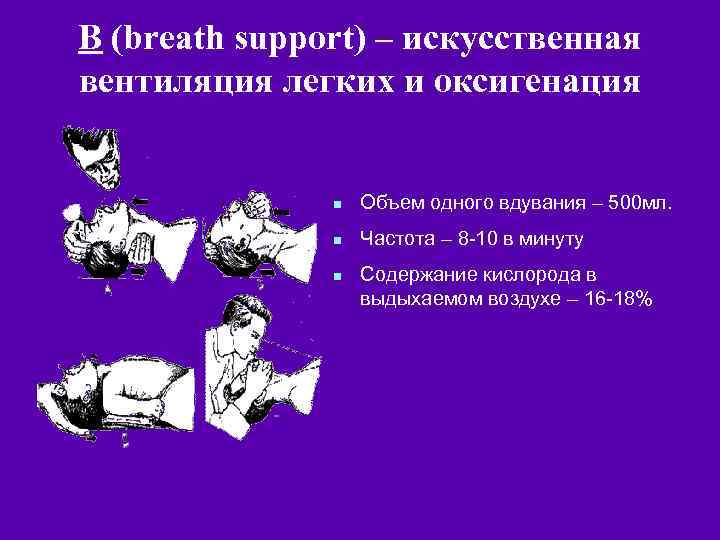
В (breath support) – искусственная вентиляция легких и оксигенация n Объем одного вдувания – 500 мл. n Частота – 8 -10 в минуту n Содержание кислорода в выдыхаемом воздухе – 16 -18%
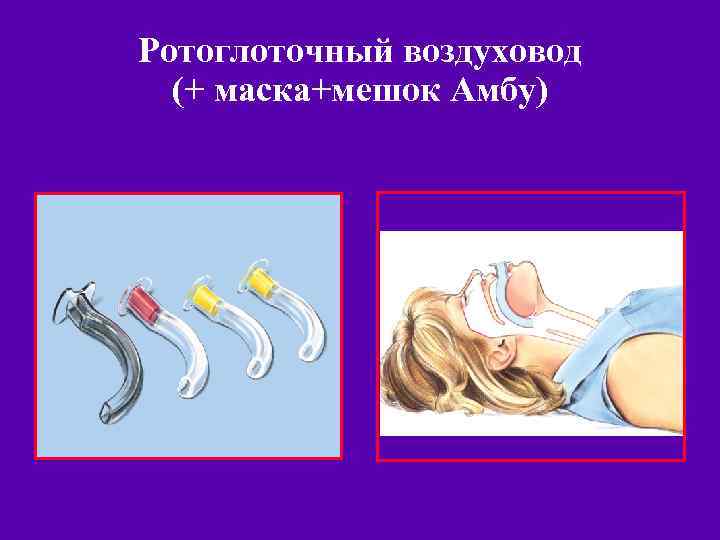
Ротоглоточный воздуховод (+ маска+мешок Амбу)

Ларингеальная маска (ЛМ) Ларингеальная маска состоит из трубки и раздуваемой манжетки на конце.

Пищеводно-трахеальная комбитрубка A - пищеводный обтуратор; вентиляция трахеи через открытые отверстия - B E C - трахеальная трубка; вентиляция при попадании проксим. конца в трахею Дистальный конец D - глоточная манжетка; заполняется через катетер - E F = пищеводная манжетка; заполняется через катетер - G H = зубной маркер; трубка вводится до совпадения отметки с уровнем зубов A C H Проксимальный конец D B F G 32
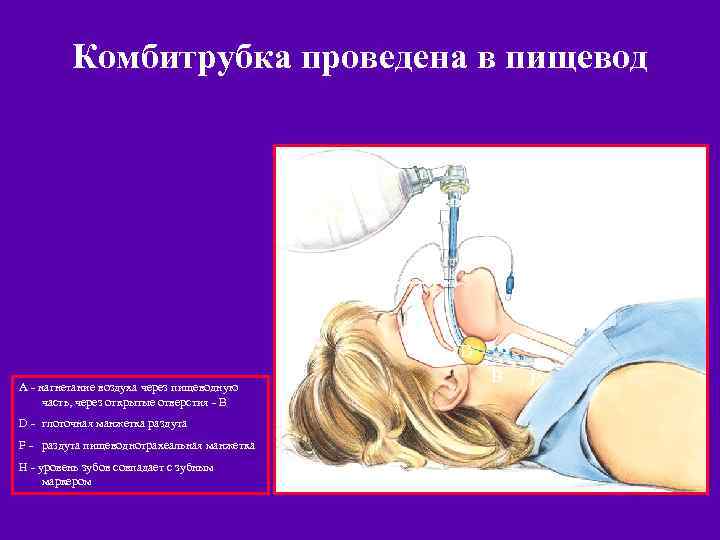
Комбитрубка проведена в пищевод A H D A - нагнетание воздуха через пищеводную часть, через открытые отверстия - B D - глоточная манжетка раздута F - раздута пищеводнотрахеальная манжетка H - уровень зубов совпадает с зубным маркером D B F
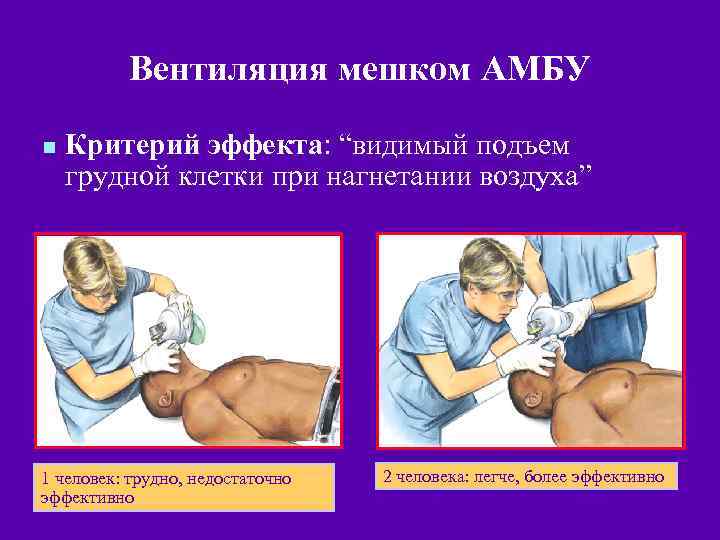
Вентиляция мешком АМБУ n Критерий эффекта: “видимый подъем грудной клетки при нагнетании воздуха” 1 человек: трудно, недостаточно эффективно 2 человека: легче, более эффективно
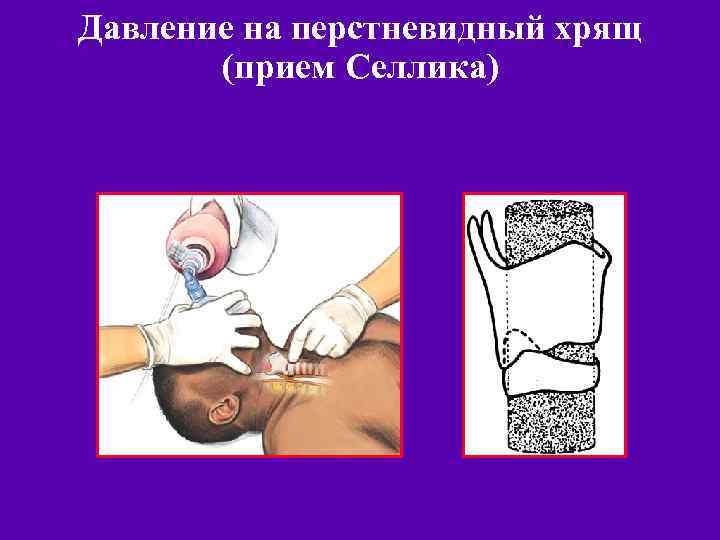
Давление на перстневидный хрящ (прием Селлика) Щитовидный хрящ Перстневидный
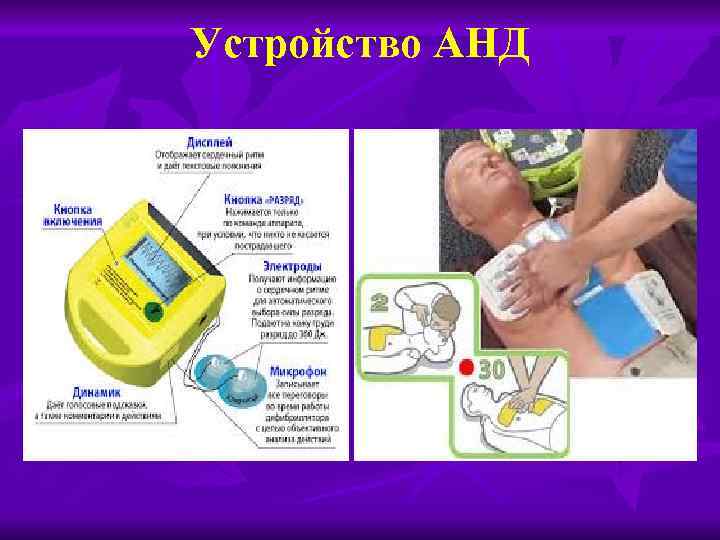
Устройство АНД
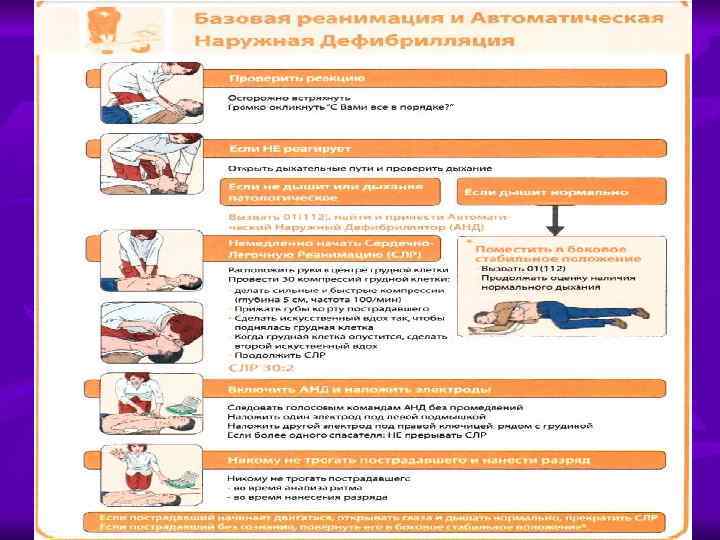

ЗАПОМНИ ! n n ПОСЛЕ ИНТУБАЦИИ НЕПРЯМОЙ МАССАЖ СЕРДЦА И ИВЛ ПРОВОДЯТСЯ В АВТОНОМНОМ РЕЖИМЕ КОМПРЕССИИ ГРУДНОЙ КЛЕТКИ ПРОВОДЯТ БЕЗ ПАУЗ ДЛЯ ВДОХОВ. ЧАСТОТА ВДОХОВ 8 – 10 В МИНУТУ КОНТРОЛИРУЙТЕ РИТМ КАЖДЫЕ 2 МИНУТЫ МЕНЯЙТЕ РЕАНИМАТОРА, ПРОВОДЯЩЕГО КОМПРЕССИИ КАЖДЫЕ 2 МИНУТЫ С КОНТРОЛЕМ РИТМА

D (drag administration) – введение лекарственных средств Пути введения: n n n Через катетер в периферическую вену В интубационную трубку не рекомендован В центральную вену Внутрикостный путь Внутрисердечный путь не рекомендуется в большинстве протоколов (тампонада сердца, пневмоторакс и т. д. )
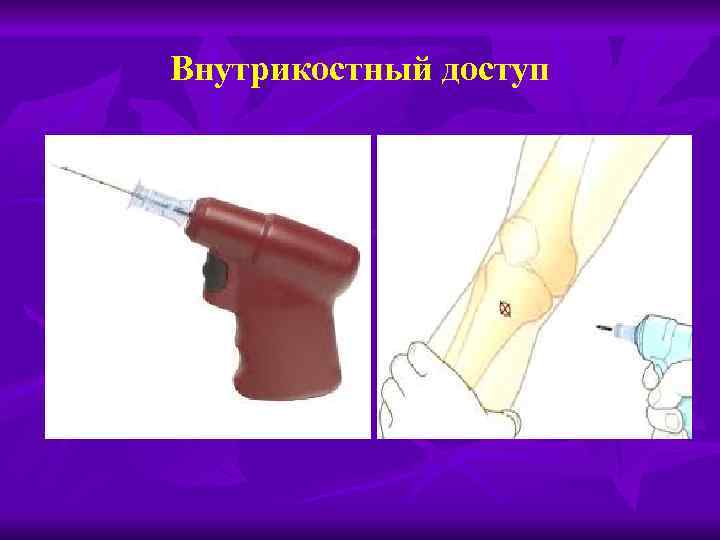
Внутрикостный доступ
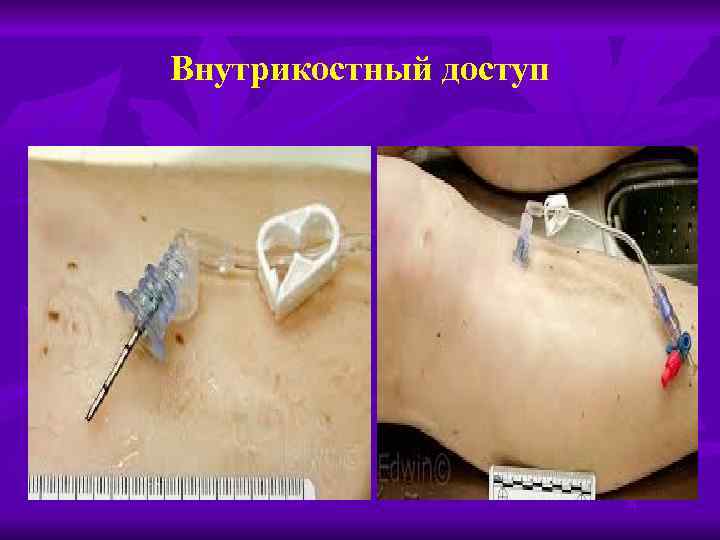
Внутрикостный доступ

Основные препараты Адреналин средство выбора при всех видах остановки кровообращения До 1 мг. (1 мл. 0, 1% Повышает тонус миокарда (β 1 -АМ) Улучшает коронарный и мозговой кровоток Переводит мелковолновую фибрилляцию в крупноволновую Увеличивает раствора) через каждые потребность миокарда в 3 минуты кислороде Не доказана эффективность высоких доз альтернатива ВАЗОПРЕССИН …? ? ? Адреналиновая тахикардия Вазоспазм – ОПН Дистрофические изменения в сердце, печени, стенке желудка

Атропин Снятие тормозящего влияния ацетилхолина как медиатора вагусных влияний на синусовый и атриовентрикулярный узлы n Дробно доза от 0, 5 -1, 0 мл 0, 1% раствора) n Суммарная доза – 3 мг n n В дозе менее 0, 5 мг. может вызвать обратный ваготонический эффект и брадикардию Атропиновая тахикардия – ухудшает оксигенацию ишемизированного миокарда УДАЛЕН ИЗ ПРОТОКОЛОВ (2010 г. )!

Бикарбонат натрия Коррекция метаболического ацидоза ? ? ? n n Удален из протоколов для рутинного применения! Риск усиления внутриклеточного ацидоза Отрицательное инотропное действие на ишемизированный миокард Нарушение кровообращения головного мозга за счет высокоосмолярного натрия Смещение кривой диссоциации оксигемоглобина влево, что может привести к снижению доставки кислорода к тканям.

Бикарбонат натрия в российских рекомендациях рекомендован при длительной СЛР, в раннем постреанимационном периоде по 50 -100 мл 8, 4% раствора (не более 0, 5 ммоль/кг) каждые 10 минут СЛР в международных стандартах: при гиперкалиемии либо передозировке трициклических антидепрессантов в дозе 50 ммоль (50 мл — 8, 4% раствора) в/в.

Амиодарон (кордарон) n n n Антиаритмический препарат первой линии при фибрилляции желудочков/желудочковой тахикардии без пульса (ФЖ/ЖТ), рефрактерной к электроимпульсной терапии после 3 -го неэффективного разряда. Показан при непрерывной и рецидивирующей ФЖ/ЖТ. в начальной дозе 300 мг (развести до 20 мл 5% глюкозы) при необходимости повторно ввести 150 мг В последующем продолжить в/в капельное введение в дозе 900 мг более 24 часов.

Лидокаин Снижает возбудимость миокарда, подавляет эктопические очаги возбуждения, улучшает AV – проводимость. n Вводится после неэффективной дефибрилляции при отсутствии амиодарона n Начальная доза 1 мг/кг, не более 3 мг/кг в течении 1 часа; инфузия 1 -4 мг/70 кг/мин) n Нельзя им заменять амиодарон или применять после него

Хлористый кальция n Вводят в дозе 10 мл 10% при ЭМД на фоне известной гипокальциемии, гиперкалиемии, передозировке антагонистов кальция (верапамил). Пои остановке кровообращения быстрая инъекция, при лечении аритмий – только медленная. Магния сульфат Сохранен в российских рекомендациях показан при аритмиях, развивающихся на фоне гипомагниемии, интоксикациях дигоксином (начальная доза 2 г (8 ммоль) за 1 -2 мин, повторные через 10 -15 мин). 1, 25 г в 5 мл отечественного раствора
F (fibrillation treatment) дефибрилляция В большинстве рекомендаций дефибрилляции отводится ведущая и первоначальная роль
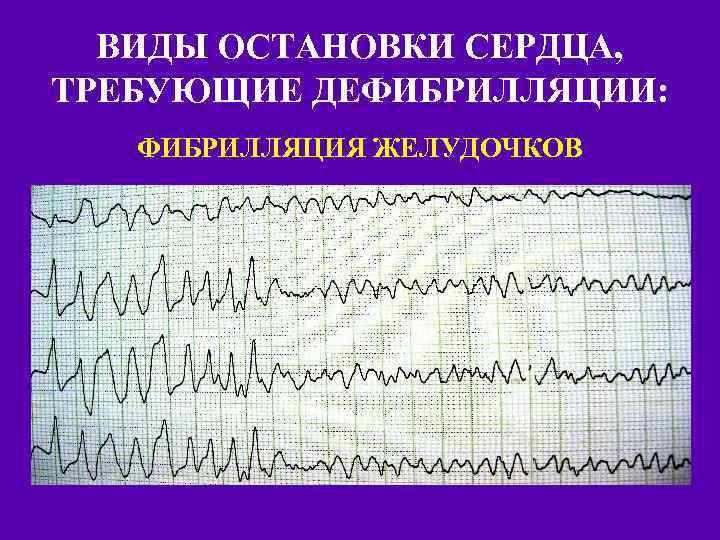
ВИДЫ ОСТАНОВКИ СЕРДЦА, ТРЕБУЮЩИЕ ДЕФИБРИЛЛЯЦИИ: ФИБРИЛЛЯЦИЯ ЖЕЛУДОЧКОВ

ВИДЫ ОСТАНОВКИ СЕРДЦА, ТРЕБУЮЩИЕ ДЕФИБРИЛЛЯЦИИ: ЖЕЛУДОЧКОВАЯ ТАХИКАРДИЯ БЕЗ ПУЛЬСА
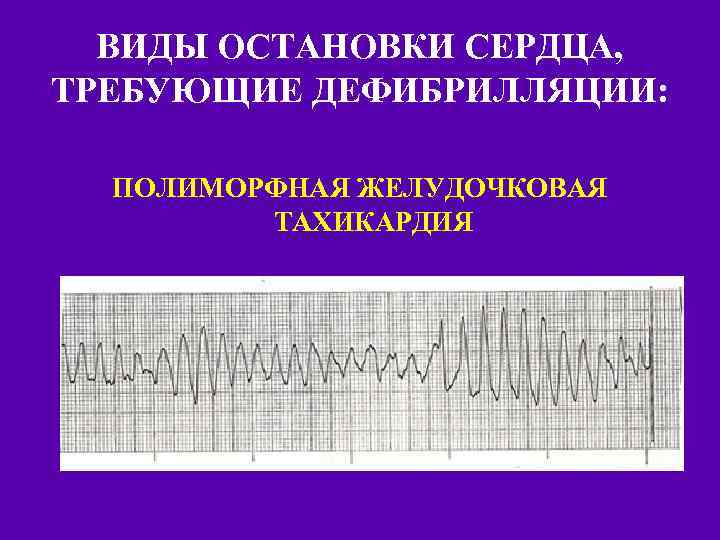
ВИДЫ ОСТАНОВКИ СЕРДЦА, ТРЕБУЮЩИЕ ДЕФИБРИЛЛЯЦИИ: ПОЛИМОРФНАЯ ЖЕЛУДОЧКОВАЯ ТАХИКАРДИЯ
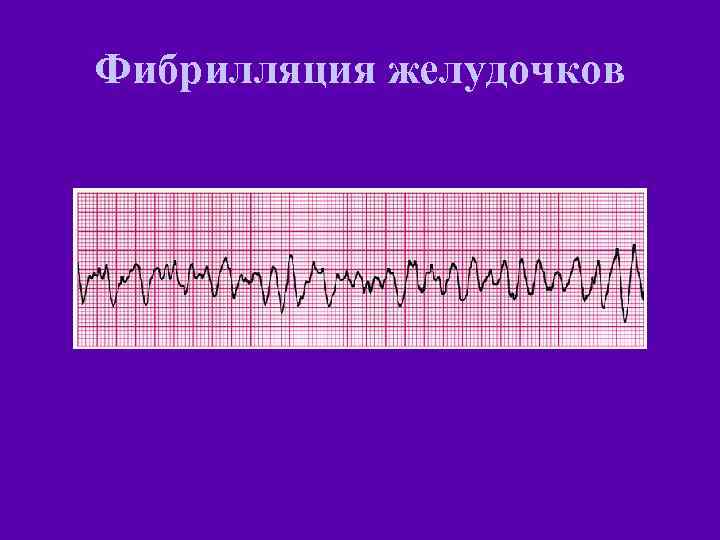
Фибрилляция желудочков

Желудочковая тахикардия

ВИДЫ ОСТАНОВКИ СЕРДЦА, НЕ ТРЕБУЮЩИЕ ДЕФИБРИЛЛЯЦИИ: АСИСТОЛИЯ
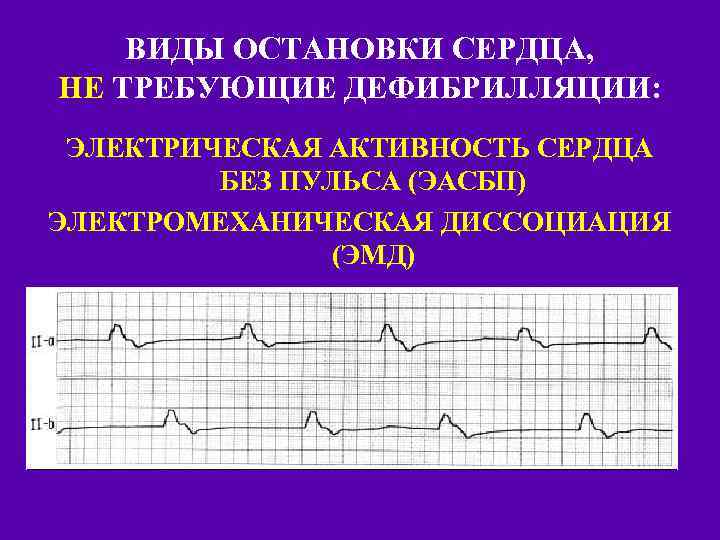
ВИДЫ ОСТАНОВКИ СЕРДЦА, НЕ ТРЕБУЮЩИЕ ДЕФИБРИЛЛЯЦИИ: ЭЛЕКТРИЧЕСКАЯ АКТИВНОСТЬ СЕРДЦА БЕЗ ПУЛЬСА (ЭАСБП) ЭЛЕКТРОМЕХАНИЧЕСКАЯ ДИССОЦИАЦИЯ (ЭМД)
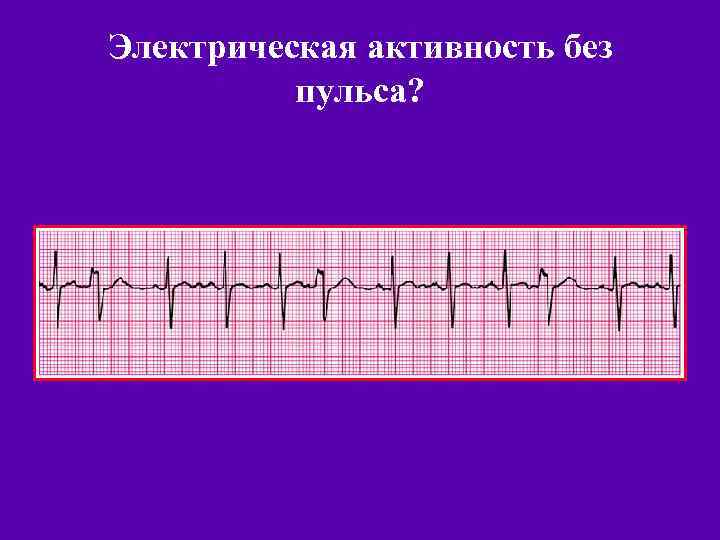
Электрическая активность без пульса?
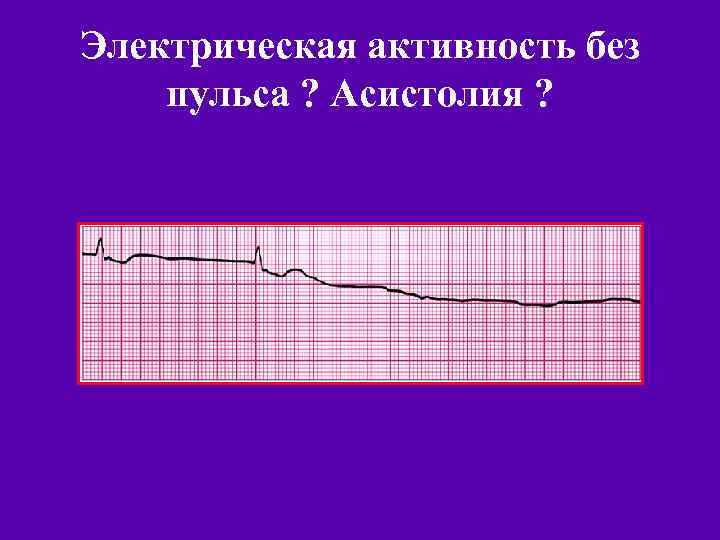
Электрическая активность без пульса ? Асистолия ?

Электрическая активность без пульса ?
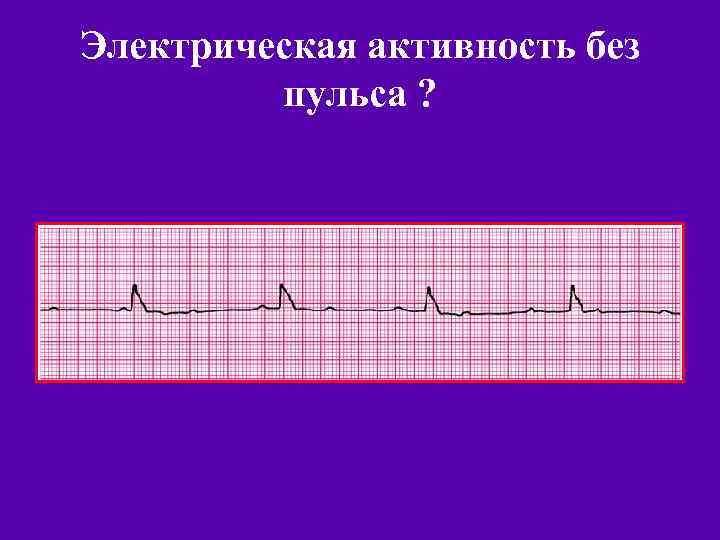
Электрическая активность без пульса ?
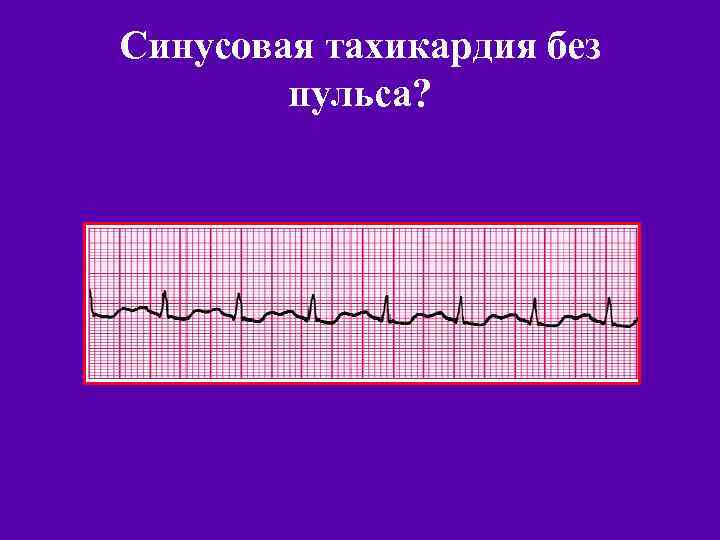
Синусовая тахикардия без пульса?

Дефибрилляция n n n Механическая – прекардиальный удар Электрическая – электроимпульсная терапия (разряд постоянного тока) Медикаментозная – амиодарон (кордарон) лидокаин

Электрическая дефибрилляция: принцип воздействия n n Электрический ток, деполяризирует критическую массу миокарда и вызывает координированный период абсолютной рефрактерности – период, при котором потенциал действия не может быть вызван стимулом любой интенсивности. В случае успеха дефибриляция прерывает хаотическую электрическую активность сердца. При этом клетки пейсмейкера синоатриального узла имеют возможность снова обеспечивать синусовый ритм, так как они являются первыми клетками миокарда, способными деполяризоваться спонтанно.

n n Вероятность удачной дефибриляции снижается со временем - на 2 -7% (до 10%) на каждую минуту остановки сердца Международная конференция реаниматологов по руководствам в 2010 г. – стандарт проведения дефибрилляции – в течение 3 минут после регистрации остановки кровообращения

Схемы дефибрилляции Монофазный дефибриллятор: начальная и последующие дозы – 360 Дж n Бифазный дефибриллятор начальная доза 150 Дж с увеличением до 360 Дж n
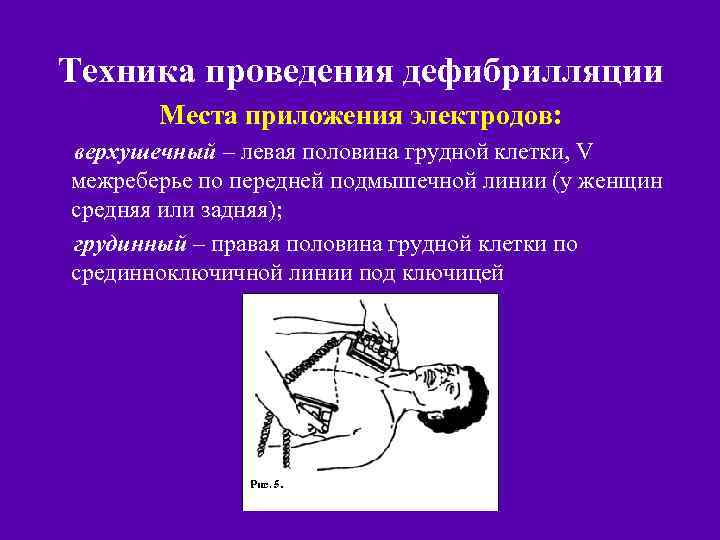
Техника проведения дефибрилляции Места приложения электродов: верхушечный – левая половина грудной клетки, V межреберье по передней подмышечной линии (у женщин средняя или задняя); грудинный – правая половина грудной клетки по срединноключичной линии под ключицей

Основные условия дефибрилляции 1. Правильное расположение электродов 2. В момент нанесения разряда обеспечения силы приложения на электроды в пределах 8 кг 3. Обязательного использования прокладок, смоченных гипертоническим раствором, либо специального электропроводного геля дефибрилляции.

Альтернативные позиции для электродов n n n Биаксиллярная позиция – каждый из электродов на боковой поверхности грудной стенки, один слева другой справа Один из электродов в стандартном апикальном положении, второй на верхней части спины справа или слева Один электрод помещают в прекардиальной области слева спереди, а другой - сзади в проекции сердца, чуть ниже левой лопатки

Меры безопасности n n Уберите все кислородные маски или носовые катетеры на расстояние не менее 1 м от грудной клетки Обеспечить герметичность дыхательного контура при проведении ИВЛ Если отсоединены дыхательные трубки, удостовериться в безопасном расстоянии 1 м Самоклеющиеся электроды вызывают искрение намного реже чем ручные пластины

ОСТАНОВКА СЕРДЦА • АЛГОРИТМ БАЗОВОЙ РЕАНИМАЦИИ: ПОЗВАТЬ НА ПОМОЩЬ, НАЧАТЬ СЛР • ПРИ ПЕРВОЙ ВОЗМОЖНОСТИ : ИСПОЛЬЗОВАТЬ МОНИТОР /ДЕФИБРИЛЛЯТОР ОЦЕНКА РИТМА НАРУШЕНИЕ РИТМА УСТРАНЯЕТ ДЕФИБРИЛЛЯЦИЯ? ФЖ / ЖТ ДА НЕТ АСИСТОЛИЯ ЭАСБП
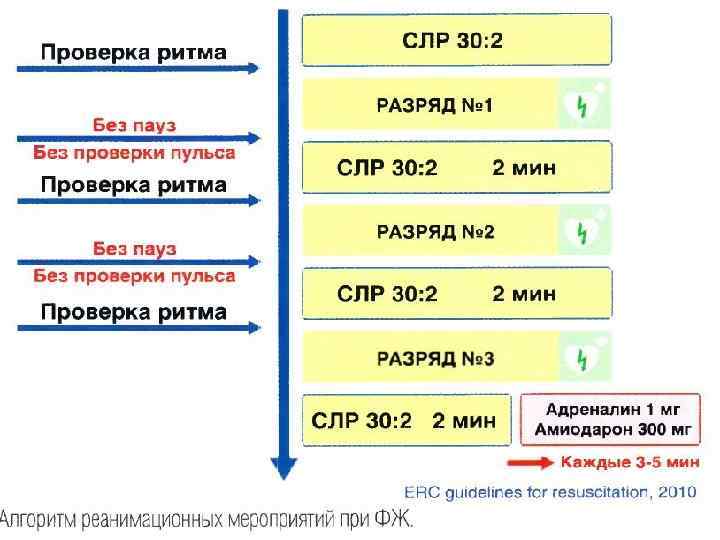

ФЖ / ЖТ НАНЕСТИ 1 РАЗРЯД: • РУЧНОЙ БИФАЗНЫЙ ДЕФИБРИЛЛЯТОР (РАЗРЯД ОТ 120 ДО 200 Дж) • АНД (сам выбирает дозу) • МОНОФАЗНЫЙ ДЕФИБРИЛЛЯТОР (360 Дж) НЕМЕДЛЕННО ВОЗОБНОВИТЬ СЛР ПРОВЕСТИ 5 ЦИКЛОВ СЛР ОЦЕНКА РИТМА НАРУШЕНИЕ РИТМА УСТРАНЯЕТ ДЕФИБРИЛЛЯЦИЯ? ДА ФЖ/ЖТ ПРОДОЛЖАЙТЕ СЛР ПОКА ЗАРЯЖАЕТСЯ ДЕФИБРИЛЛЯТОР НАНЕСТИ 2 РАЗРЯД РУЧНОЙ БИФАЗНЫЙ ДЕФИБРИЛЛЯТОР (ДОЗА ТА ЖЕ ИЛИ БОЛЬШЕ) АНД (сам выбирает дозу) МОНОФАЗНЫЙ ДЕФИБРИЛЛЯТОР (360 Дж) ПОСЛЕ РАЗРЯДА СРАЗУ ВОЗОБНОВИТЬ СЛР Обеспечить В или В/К ДОСТУП /В ПРОВЕСТИ 5 ЦИКЛОВ СЛР

ФЖ/ЖТ ОЦЕНКА РИТМА НАРУШЕНИЕ РИТМА УСТРАНЯЕТ ДЕФИБРИЛЛЯЦИЯ? ДА ФЖ/ЖТ ПРОДОЛЖАЙТЕ СЛР ПОКА ЗАРЯЖАЕТСЯ ДЕФИБРИЛЛЯТОР НАНЕСТИ 3 РАЗРЯД РУЧНОЙ БИФАЗНЫЙ ДЕФИБРИЛЛЯТОР (ДОЗА ТА ЖЕ ИЛИ БОЛЬШЕ) АНД (сам выбирает дозу) МОНОФАЗНЫЙ ДЕФИБРИЛЛЯТОР (360 Дж) ПОСЛЕ РАЗРЯДА СРАЗУ ВОЗОБНОВИТЬ СЛР РАССМАТРИВАЮТСЯАНТИАРИТМИКИВО ВРЕМЯ СЛР (до или после разряда) АМИАДАРОН (300 мг /в или в в /к) 1 раз ИЛИ ЛИДОКАИН (1 мгкг, / максимально 3 мг в течение часа ) /кг ПРОВЕСТИ 5 ЦИКЛОВ СЛР ОЦЕНКА РИТМА НАРУШЕНИЕ РИТМА УСТРАНЯЕТ ДЕФИБРИЛЛЯЦИЯ? ЕСЛИ ПРОДОЛЖАЕТСЯ ФЖ /ЖТ – ЭЛЕКТРИЧЕСКАЯ ДЕФИБРИЛЛЯЦИЯ, СЛР, АДРЕНАЛИН (АНТИАРИТМИКИ НЕ РАССМАТРИВАЮТСЯ!)

Устойчивая (рефрактерная) фибрилляция желудочков n n n Изменить позицию электродов Рассмотреть наличие и провести коррекцию потенциально обратимых причин Реанимация продолжается до тех пор пока у больного регистрируется ФЖ/ЖТ

2 группы потенциально обратимых причин n n 4 Г – гипоксия, гиповолемия, гиперкалиемия, гипотермия 4 Т – торакальная причина (пневмоторакс), тампонада сердца, токсическая передозировка, тромбоэмболия.

АСИСТОЛИЯ / ЭАСБП НЕМЕДЛЕННО ВОЗОБНОВИТЬ СЛР: 5 ЦИКЛОВ, ЕСЛИ ЕСТЬ В/В или В/К ДОСТУП, ВВЕДИТЕ: АДРЕНАЛИН 1 МГ, ПОВТОРНЫЕ ВВЕДЕНИЯ КАЖДЫЕ 3 МИНУТЫ • РАССМАТРИВАЕТСЯ АТРОПИН 1 МГ ПРИ АСИСТОЛИИ И МЕДЛЕННОЙ ЭАСБП КАЖДЫЕ 3 -5 МИНУТ (ДО 3 РАЗ) ПРОВЕСТИ 5 ЦИКЛОВ СЛР ОЦЕНКА РИТМА НАРУШЕНИЕ РИТМА УСТРАНЯЕТ ДЕФИБРИЛЛЯЦИЯ? НЕТ АСИСТОЛИЯ /ЭАСБП • ЕСЛИ АСИСТОЛИЯ – ВОЗОБНОВИТЬ СЛР, АДРЕНАЛИН КАЖДЫЕ 3 МИН • ЕСЛИ ЭЛЕКТРИЧЕСКАЯ АКТИВНОСТЬ - КОНТРОЛЬ ПУЛЬСА, ЕСЛИ ЕГО НЕТ – СЛР, АДРЕНАЛИН КАЖДЫЕ 3 МИН • ЕСЛИ ПОЯВИЛСЯ ПУЛЬС НАЧИНАЙТЕ ПОСТРЕАНИМАЦИОННУЮ ТЕРАПИЮ ВАЖНО: ОЦЕНКА РИТМА КАЖДЫЕ 2 МИНУТЫ!

Прекращение реанимации n n n Только признании ее абсолютно бесперспективной или констатации биологической смерти При констатации смерти человека на основании смерти головного мозга, в том числе на фоне неэффективного применения полного комплекса мероприятий, направленных на поддержание жизни При неэффективности реанимации в течение 30 минут

Рекомендуемое заключение констатации биологической смерти человека Без сознания, акроцианоз, арефлексия, зрачки широкие, реакция на свет отсутствует. Самостоятельное дыхание отсутствует. Пульса на «сонных» , «бедренных» артериях нет, по ЭКГ изолиния. Реанимационные мероприятия в течении 30 минут без эффекта. В час. мин. зафиксирована биологическая смерть

Сердечнолегочная реанимация детей 2010 Американская Ассоциация Сердца 2010 Европейский Совет по реанимации

СЛР у детей n n Реанимация новорожденных (термин «недавно рожденный» первые минуты (родзал) – часы (родзал или палата интенсивной терапии) после родов); Реанимация в раннем детском периоде (новорожденный – до 28 дней, ребенок до 12 месячного возраста); Реанимация в детском возрасте (от года до 8 лет). Дети старше 8 лет и взрослые (стандартная СЛР)

Рекомендации 2010 года n n У детей до 8 лет определение пульса на сонной артерии рекомендовано медработниками У грудных детей пульсация определяется на плечевой артерии После 8 лет у детей действуют протоколы СЛР для взрослых Алгоритм С-А-В старше 8 лет

Рекомендации 2010 года n n До 8 лет детям алгоритм АВС Наиболее частая причина клинической смерти - асфиксия После А выполняется 5 вдохов, затем компрессии Эндотрахеальный путь введения рекомендован только для новорожденных

Закрытый массаж сердца n n n У детей от 1 до 8 лет массаж 1 -2 руками У грудных и новорожденных детей 2 пальцами Частота компрессий 100 -120 в минуту Глубина – на 1/3 смещают грудину У детей до 8 лет медработники используют соотношение 15: 2, остальные 30: 2
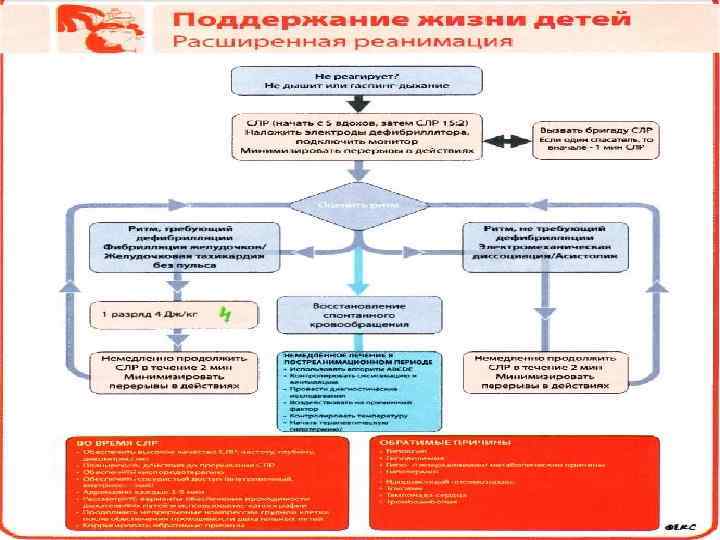
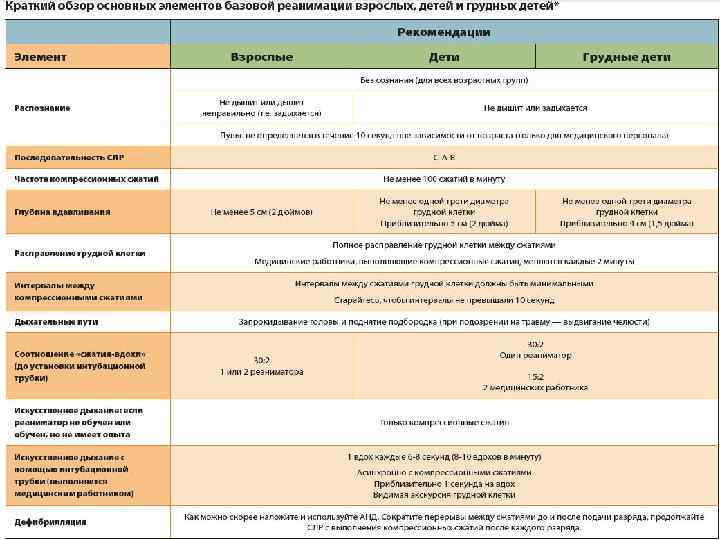

Принципы ведения больных в постреанимационном периоде n n n Коррекция гипоксии Расширенный мониторинг (гемодинамический, респираторный и церебральный) Медикаментозная седация Противосудорожная терапия Контроль уровня гликемии Коррекция гипертермии, искусственная гипотермия

ТИПИЧНЫЕ ОШИБКИ ПРИ СЛР ●Затягивание начала СЛР, потеря времени на второстепенные диагностические, организационные и лечебные процедуры, ●отсутствие единого руководителя, присутствие посторонних лиц, ●неправильная техника проведения закрытого массажа сердца, чаще всего недостаточная частота (менее 100 в мин) и глубина компрессий (менее – 5 см), ●Задержка с началом проведения или перерывы в компрессиях грудной клетки (поиск венозного доступа, проведения ИВЛ, повторная интубация , регистрация ЭКГ, и др. )

ТИПИЧНЫЕ ОШИБКИ ПРИ СЛР ● Неправильная техника ИВЛ ● Позднее введение адреналина, или интервалы при его введении превышают 5 мин. ● Задержка с проведением электрической дефибрилляции, неправильно выбранная энергия разряда. ● Несоблюдение рекомендованных соотношений между компрессиями и вдуваниями 30 : 2. ● Отсутствие учета проводимых мероприятий, контроля за их выполнениями, назначениями и временем. ● Преждевременное прекращение реанимационных мероприятий. ● Ослабление контроля над больным после восстановления сердечной деятельности.

Реанимация новорожденных n n n Протокол первичной и реанимационной помощи новорожденному в родильном зале Приказ МЗ РФ № 372 от 28 декабря 1995 года Методическое письмо МЗ РФ «Первичная и реанимационная помощь новорожденным детям от 21. 04. 2010 г. № 15 -4/10/23204 n n Pediatric advanced life support (PALS) Neonatal Resuscitation

Реанимация новорожденных: достоверный факт n Проведение реанимационного пособия в первые минуты – часы от рождения принципиально отличаются от стандартных алгоритмов СЛР в вопросах диагностики, техники и медикаментозных назначений

Можно отказаться от реанимации новорожденного (№ 372) n 1. 2. 3. 4. При отсутствии всех 4 признаков живорожденности: Самостоятельное дыхание Сердцебиение (ЧСС) Пульсация пуповины Произвольные движения мышц

Если есть все признаки живорожденности Обычные действия: n Поместить под источник лучистого тепла n Очистить дыхательные пути n Насухо вытереть теплой пеленкой n По окончании первой минуты жизни произвести оценку по шкале Апгар (через 5, 10 мин. в зависимости от наличия дыхания)

Если есть хоть один признак … Алгоритм действий: n Поместить под источник лучистого тепла n Правильная позиция и очистка дыхательных путей n Насухо вытереть теплой пеленкой n Легкая тактильная стимуляция n Кислород (PALS)

Правильная позиция n n Стандартная позиция – лежа на ровной жесткой поверхности, голова находится в положении легкого разгибания ( «ноздри ребенка должны смотреть в потолок» ) Для улучшения позиции можно подложить под спину или плечи слой ткани (пеленки, одеяло) высотой около 3 -4 см

Очистка дыхательных путей Проводится только при отсутствии самостоятельного дыхания в течение 10 секунд после рождения или наличии большого количества отделяемого. Ситуация № 1: околоплодные воды чистые n Очистить полость рта, затем носа с помощью баллончика или катетера
Использование баллончика Используется у новорожденных.
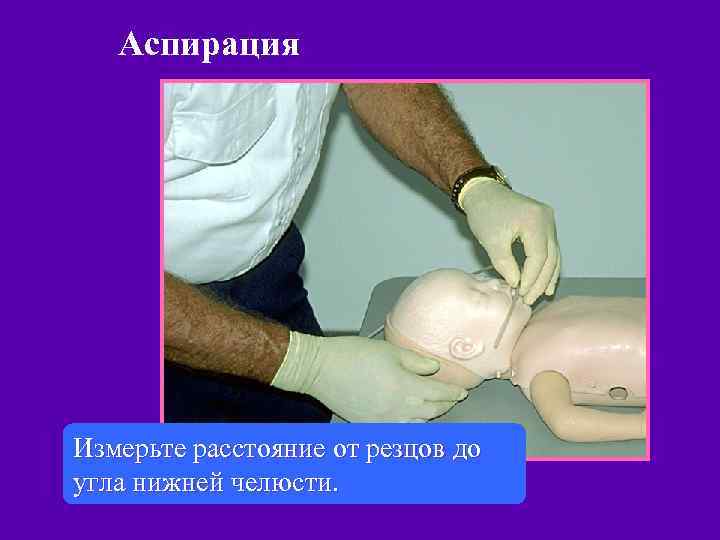
Аспирация Измерьте расстояние от резцов до угла нижней челюсти.

При аспирации у новорожденных и детей не следует превышать интенсивность разряжения более 100 мм рт ст, используйте мягкий, гибкий наконечник во избежании повреждения слизистой

Аспирация Продвиньте, не включая аспиратор до тех пор, пока пальцы не коснутся губ

Очистка дыхательных путей Ситуация № 2: околоплодные воды со следами мекония, крови, мутные n При слабом мышечном тонусе и неадекватном дыхании после перемещения на реанимационный столик n После придания правильной позиции – интубация трахеи с последующей санацией через трубку

Легкая тактильная стимуляция 1 - 2 кратное похлопывание по стопам (легкое поглаживание по поверхности грудной клетки)
Кислород (PALS) (№ 372 ? ? ? )

Итак … Алгоритм действий: n Поместить под источник лучистого тепла n Правильная позиция и очистка дыхательных путей n Насухо вытереть теплой пеленкой n Легкая тактильная стимуляция n Кислород (PALS) n 20 – 40 сек (№ 372), 30 секунд - PALS

Следующий шаг: первичный осмотр n n n Оценка дыхания Оценка кровообращения Оценка цвета кожи

Оценка дыхания n n n Отсутствует Самостоятельное, но неадекватное (судорожное, типа Gasping или нерегулярное, поверхностное) Самостоятельное, регулярное

Результат оценки дыхания n n n Отсутствует Самостоятельное, но неадекватное (судорожное, типа Gasping или нерегулярное, поверхностное) Вентиляция 30 секунд n n Самостоятельное, регулярное Оценка кровообращения ЧСС менее 100 в минуту Вентиляция 30 секунд

Правила оценки кровообращения n n n Аускультация сердечных тонов (№ 372) Ощущение пульсации артерии пуповины (PALS) Пальпация пульса на шее и конечностях (не рекомендованы)

Оценка кожного покрова n n Вспомогательный пункт после оценки дыхания и сердечных сокращений Максимум информации: при нормальных первых двух признаках и цианозе продолжать ингаляцию кислорода

Обрати внимание n Принципиальное отличие от СЛР других возрастных групп заключается в том, что и при первичных проблемах с дыханием (Отсутствует = Самостоятельное, но неадекватное (судорожное, типа Gasping или нерегулярное, поверхностное)), и при первичных проблемах с ЧСС (менее 100) в течение 30 секунд проводится вентиляция кислородом

Обрати внимание n При первичной фиксации как остановки дыхания, так и отсутствия сердцебиений вентиляция и массаж сердца начинаются в едином комплексе

Чем можно вентилировать? n n Мешок Амбу + маска + воздуховод Мешок Амбу + Ларингеальная маска Мешок Амбу + эндотрахеальная трубка

Мешок Амбу + маска (менее 40 мм в ст)
Мешок Амбу + маска


Мешок Амбу + маска + воздуховод n n n Двусторонняя атрезия хоан Синдром Пьера-Робена Невозможность обеспечения проходимости

Мешок Амбу + ларингеальная маска n Запасной малоизученный у новорожденных вид поддержания проходимости дыхательных путей
Мешок Амбу + трахеальная трубка n Способ надежный, но требующий навыков и времени

Итак, чем можно вентилировать 30 секунд … n n Мешок Амбу + маска + воздуховод n Мешок Амбу + Ларингеальная маска Мешок Амбу + эндотрахеальная трубка n Частота вентиляции 40 в минуту n

Оценка состояния через 30 секунд n n При исходном нормальном ЧСС – оценка дыхания Возможен отказ от вентиляции или ее продолжение, сохранение оксигенации n n При исходном ЧСС менее 100 – оценка ЧСС и дыхания При восстановлении или колебании ЧСС в пределах 90 – 100 решение о продолжении вентиляции

Оценка состояния через 30 секунд Приказ № 372 n Дальнейшие неотложные мероприятия при ЧСС менее 80 в минуту n Продолжение вентиляции + массаж сердца (соотношение 3: 1, 90 компрессий и 30 вдохов) n 30 секунд PALS n Дальнейшие неотложные мероприятия при ЧСС менее 60 (решение ILCOR) в минуту n Продолжение вентиляции + массаж сердца n 30 секунд

Особенности вентиляции в этот период n n n Можно продолжать вентиляцию мешком Амбу и маской Рекомендовано интубировать Параллельно необходимо установить желудочный зонд № 8

Размер трахеальной трубки у детей n n n Новорожденные - 2, 5 -3, 5 мм (гестационный возраст в десятках недель) Грудной возраст – 4, 0 -4, 5 мм Старше года по формуле – возраст в годах/4+4

Техника массажа сердца n n Двумя большими пальцами, обхватив тело Уровень нажатия – 1 см ниже межсосковой линии Глубина – 1/3 высоты тела Частота – 120 (90 сжатий и 30 вентиляций) в соотношении 3: 1 n n Указательным и средним пальцами, вдоль грудины Уровень нажатия – 1 см ниже межсосковой линии Глубина – 1/3 высоты тела Частота – 120 (90 сжатий и 30 вентиляций) в соотношении 3: 1

Повторная оценка через 30 секунд n ЧСС более 80 в минуту – прекращение массажа, контроль ЧСС, при необходимости повторные эпизоды массажа до стабилизации – решение о вентиляции /оксигенации n ЧСС менее 80 (60) в минуту – медикаментозные назначения на фоне продолжающегося массажа сердца и вентиляции

Медикаменты, разрешенные к использованию n n n Приказ № 372 – Адреналин (1: 10000) Физиологический раствор для восполнения ОЦК 4% раствор натрия бикарбоната n n PALS – Адреналин (1: 10000) Физиологический раствор для восполнения ОЦК 4% раствор натрия бикарбоната налоксон

Медикаменты, разрешенные к использованию n n Приказ № 372 – Адреналин (1: 10000) 1 мл развести 10 мл физраствора Доза на введение 0, 1 – 0, 3 мл/кг Повторять при необходимости каждые 5 минут n n PALS – Адреналин (1: 10000) 1 мл развести 10 мл физраствора Доза на введение 0, 1 – 0, 3 мл/кг Повторять при необходимости каждые 5 минут

Медикаменты, разрешенные к использованию n n n Приказ № 372 – Растворы для восполнения ОЦК при симптомах кровопотери или дефиците ОЦК Изотонический натрия хлорид Доза 10 мл/кг n n PALS – Растворы для восполнения ОЦК при симптомах кровопотери или дефиците ОЦК Только изотонический натрия хлорид или Раствор Рингера Доза 10 мл/кг

Медикаменты, разрешенные к использованию n n n Приказ № 372 – Натрия бикарбонат при подтвержденном ацидозе и длительной СЛР 4% раствор Доза 4 мл/кг n n n PALS – Натрия бикарбонат при подтвержденном ацидозе и длительной СЛР 4% раствор Доза 4 мл/кг

Медикаменты, разрешенные к использованию - - Профилактическое введение сурфактанта: Недоношенным (до 27 нед. ) Если была необходимость интубации n n PALS – Налоксон при известном использовании наркотических веществ/препаратов у матери в течение 4 часов до родов Доза 0, 1 мг/кг

Разрешенные пути введения n n Приказ № 372 – Катетер в пупочной вене Через трахеальную трубку (только адреналин) n n n PALS – Катетер в пупочной вене Через трахеальную трубку (адреналин и налоксон) в/костный путь введения

Время проведения СЛР Приказ № 372 – n 20 минут PALS – n 15 минут – рекомендовано к дальнейшему изучению и обсуждению

В заключении n n n Залог успешной СЛР новорожденных – командная работа под руководством лидера Четкая хронометрия Предельно четкое исполнение стандарта Оборудование, готовое к использованию Готовый сценарий действий Тренировки

Если все удачно …

Реанимация в раннем детском периоде (до года) и от года до 8 лет n Россия – правила четко не регламентированы, частично приказ МЗ РФ № 73 от 04. 03 n Pediatric advanced life support (PALS)

Реанимация в раннем детском периоде (до года) и от года до 8 лет n Проведение реанимационного пособия в раннем детском периоде и до 8 лет проводится по общим закономерностям СЛР, отличаясь техникой и объемом медикаментозных назначений

Первичный осмотр Проверить минимальный набор признаков: n наличие сознания n наличие самостоятельного дыхания n наличие пульса на магистральных артериях

Первичный осмотр Дети от 1 года до 8 лет n сознание проверяется стандартным способом n дыхание «вижу-слышу -ощущаю» n пульс на сонных артериях n n n Дети до года проверка сознания малоинформативна (стимуляция стоп) дыхание «вижу-слышу -ощущаю» пульс на плечевой артерии

Вторичный осмотр n n n Биологическая смерть показание к отказу от СЛР правильное оформление медицинской документации n n Клиническая смерть немедленное начало сердечно-легочной реанимации

Запомни ! n При отсутствии абсолютных признаков биологической смерти во всех случаях выставляется диагноз «КЛИНИЧЕСКАЯ СМЕРТЬ» ! n Приказ № 73 от 04. 03 МЗ РФ «Инструкция по определению критериев и порядка определения момента смерти человека, прекращения реанимационных мероприятий»

Базисная СЛР: положение тела Дети от 1 года до 8 лет n стандартное: на ровной жесткой основе на спине n Дети до года на ровной жесткой основе на спине, при этом рекомендуется подложить под спину что-либо высотой 3 4 см

Базисная СЛР: этап А Дети от 1 года до 8 лет стандартный: n манипуляции с нижней челюстью n воздуховод n интубация n коникотомия n n Дети до года достаточно придать голове положение легкого запрокидывания воздуховод интубация пункционная коникотомия

Базисная СЛР: этап А (продолжение) Дети от 1 года до 8 лет n удаление инородных тел из ротоглотки пальцем или аспиратором n стандартный прием Хаймлека n n Дети до года возможно удаление пальцем только предмета, лежащего на линии зубов глубоколежащие тела удаляются специальным приемом

Запомни: прием Геймлиха для детей до года n перевернуть тело на правое предплечье животом вниз, при этом головка фиксируется на раскрытых пальцах кисти без заведения пальца в ротовую полость. Нанести 4 -5 удара левой ладонью в направлении перпендикулярном телу. Вновь перевернуть на левое предплечье и мизинцем очистить полость рта.

Базисная СЛР: этап В Дети от 1 года до 8 лет стандартный: n ИВЛ «рот ко рту» с контролем экскурсий n мешок Амбу по возрасту n аппаратная вентиляция с частотой до 30 в минуту n n n Дети до года ИВЛ «рот ко рту и носу» объемом щек реаниматора мешок Амбу по возрасту аппаратная вентиляция с частотой до 40 -60 в минуту

Базисная СЛР: этап С Дети от 1 года до 8 лет n закрытый массаж основанием кисти одной руки по срединной линии тела на пересечении с межсосковой линией (рекомендуемая частота 100 -120, глубина 4 -5 см) n Дети до года закрытый массаж подушечками двух пальцев по срединной линии тела на 1 см ниже межсосковой линии ((рекомендуемая частота 120 -140, глубина 1 -2 см)

Базисная СЛР: этап Д (по показаниям) Дети от 1 года до 8 лет Дети до года Использовать АНД Использовать ручной дефибриллятор или АНД n n дефибрилляция энергией 2 -4 Дж/кг не более 10 Дж/кг положение тарелочек стандартное или «Sternum» на груди, «Apex» на спине (тело ребенка между тарелочками) n n дефибрилляция энергией 2 -4 Дж/кг положение тарелочек «Sternum» на груди, «Apex» на спине (тело ребенка между тарелочками)

Запомни ! n ! При отсутствии возможности мониторировать сердечный ритм у детей от 1 года до 8 лет (в отличии от взрослых) выбирается стандарт СЛР при асистолии

Лекарства, разрешенные при СЛР у детей от 1 года до 8 лет адреналин (0, 01 мг/кг) n кордарон (5 мг/кг) n лидокаин (1 мг/кг) n магнезия (25 мг/кг) n атропин (0, 02 мг/кг) n

Лекарства, разрешенные при СЛР у детей до года адреналин (0, 01 мг/кг) n инфузия жидкости n

Пути введения лекарств, разрешенные при СЛР в/в в вены верхней половины тела n в/в в центральные вены n эндотрахеально (прокол) n эндотрахеально ч/з ТТ n в/костно n

Запомни ! ! Внутрисердечный путь введения не рекомендуется n в/мышечный, подкожный, подъязычный и пр. пути введения бесполезны при СЛР n

Смерть и СЛР Воскреси – свое дожить хочу! В. Маяковский
СЛР+СЛР ДЕТИ.ppt