лекция по аритмия для врачей2.ppt
- Количество слайдов: 37

Сердце капризное, что тебе нужно? К. Бальмонт Тактика восстановления синусового ритма при наиболее часто встречающихся аритмиях (продолжение) 1 -я кафедра внутренних болезней Доцент, к. м. н. Р. А. Новикова

Классификация аритмий I. Нарушение образования импульса (нарушение автоматизма). 1. Изменения автоматизма синусового узла: – – Синусовая аритмия Синусовая брадикардия Синусовая тахикардия СССУ – синдром слабости синусового узла II. Эктопические сокращения и ритмы. – – Наджелудочковые источники автоматизма (предсердия и АВ-узла). Желудочковые источники автоматизма. 1. Пассивные эктопические сокращения и ритмы: – – – Замещающие сокращения (единичные) Замещающие ритмы (из предсердий А-В соединения, желудочков) Миграция водителя ритма. 2. Активные эктопические сокращения и ритмы: – – Экстрасистолы; Эктопические ритмы: наджелудочковые тахикардии, трепетание и мерцание предсердий, желудочковая тахикардия, трепетание и фибрилляция желудочков. III. Нарушение проводимости: – – – СА блокады АВ блокады (I-III ст) Нарушения внутрижелудочковой проводимости. IV. СПВЖ (WPW).

Пароксизмальные тахикардии Наджелудочковые тахикардии (предсердные) с узкими комплексами Вагусные пробы АТФ 1 – 10 мг в/в болюсом или недигидропиридиновые АК. АТФ должен назначаться с осторожностью при ОКС (синдром обкрадывания), только в реанимации – может быть фибрилляция, повторять не более 2 раз. При нестабильной гемодинамике ЭИТ (хотя она малоэффективна). Могут использоваться Верапамил 2, 5 мг в/в 0, 25% - 1 -2 мл на физрастворе или Дигоксин 0, 25 мг (0, 025% - 1 мл на 10 -20 мл физраствора в/в медленно). Если он использовался ранее можно начинать с него и повторять. Если нет эффекта новокаинамид в/в 1, 0% - 5 -10 мл на физрастворе можно с мезатоном 1% - 0, 5 мл. Иногда можно амиодарон 300 -600 мг в/в кап. Препараты 1 кл. не показаны при сниженной сократимости миокарда, осторожно амиодарон.

Тахикардии из А-В соединения При тахикардии с широким желудочковым комплексом, если генез не ясен – лечить как и желудочковую тахикардию. Сердечные гликозиды, БАБ, недигидропиридиновые АК при уширенном QRS противопоказаны. При узком желудочковом комплексе и стабильной гемодинамике: – Можно начать с вагусных проб. – Можно пропафенон, амиодарон, соталол (спорен). – Иногда препаратом выбора может быть β-блокатор (обзидан) – Прокаинамид 500 -1000 мг в/в 10% - 5 -10 мл на физрастворе можно с мезатоном в одном шприце. – Лидокаин 90 -120 мг (2% - 5 -6 мл) и каждые 5 мин по 40 -60 мг (0, 5 -0, 75 мл/кг 2% - 2 -3 мл) до общей дозы 600 мг (3 мг/кг). – Нет эффекта – ЭИТ. – Нестабильная гемодинамика – ЭИТ.

При сочетании с синдромом WPW (WPW+суправентрикулярная тахикардия) введение препаратов, замедляющих АВ проведение (АК, БАБ, СГ) противопоказано. Показаны препараты 1 и 3 классов. Пароксизм суправентрикулярной тахикардии и СССУ. Все антиаритмические препараты Осторожно! - замедляют работу синусового узла. Можно назначить: – Дигоксин 0, 25% - 1 мл на физрастворе – Верапамил 2, 5 -5 мг (0, 25% - 1 -2 мл) на физрастворе. – Нет эффекта – ЭИТ.

Желудочковая пароксизмальная тахикардия При нарастании нарушения гемодинамики ЭИТ. При стабильной гемодинамике: – Лидокаин 90 -100 мг в/в (1 -1, 5 мг/кг 2% - 5 -6 мл) и каждые 5 -6 мин по 40 -60 мг (0, 5 -0, 75 мг/кг 2% р-р 2 -3 мл) в/в медленно до общей дозы 600 мг (3 мг/кг). – При отсутствии эффекта АТФ – 10 мг 1% - 1 мл в/в болюсом. – Нет эффекта через 2 мин – АТФ 20 мг (2% - 1 мл) в/в болюсом. – Нет эффекта ЭИТ. – Прокаинамид 500 -1000 мг (в/в 10% 5 -10 мл на физрастворе) можно с мезатоном 1% р-р – 0, 5 в одном шприце. – Нет эффекта – ЭИТ. – При сниженной функции миокарда амиодарон медленно 300 мг (5 мг/кг) в течение 20 мин, затем в/в капельно 1000 -1200 мг/сут. – Нет эффекта – ЭИТ + 2 г сульфат магния в/в медленно – При удлинении Q-T не применять амиодарон, новокаинамид, аймалин.

После восстановления ритма поддерживающая терапия: Амиодарон внутрь 6 -12 мес. 1 -я неделя – 600 мг в сутки 2 -я неделя – 400 мг. 3 -я неделя – 200 мг и длительно. Можно соталол 80 -160 мг длительно или этацизин 50 мг 3 -2 -1 раз в сутки длительно (осторожно! Удлинение Q-T).
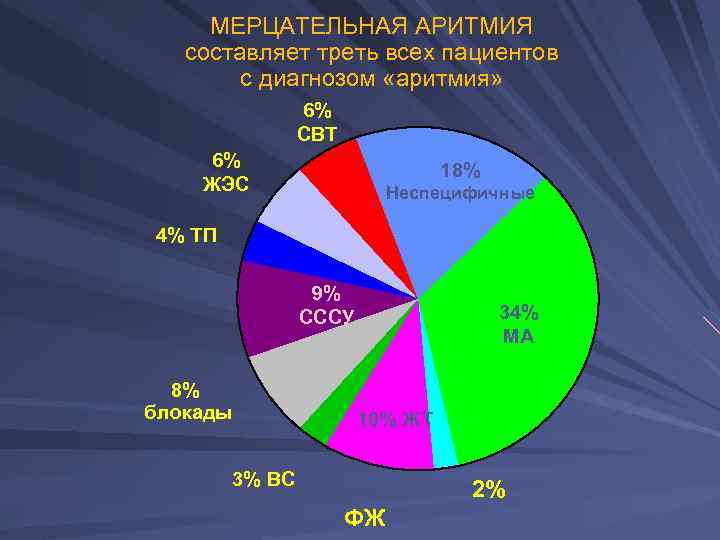
МЕРЦАТЕЛЬНАЯ АРИТМИЯ составляет треть всех пациентов с диагнозом «аритмия» 6% СВТ 6% ЖЭС 18% Неспецифичные 4% ТП 9% СССУ 8% блокады 34% МА 10% ЖТ 3% ВС 2% ФЖ

Мерцательная аритмия или фибрилляция предсердий: – – Решать вопрос восстанавливать ли ритм? При первом срыве – восстанавливать! при повторных – взвесить все «за» и «против» , исключить моменты, способствующие тромбоэмболии. Противопоказания для восстановления синусового ритма: 1. 2. 3. 4. 5. 6. 7. Возраст старше 70 лет. Давность аритмий › 2 лет, если он никогда не восстанавливался. Кардиомегалия. Декомпенсация НIIБ и ›. Если ритм не удерживается › 3 мес Алкогольная кардиомиопатия. Тромбозы и тромбоэмболии в анамнезе. Относительные противопоказания: 1. ИМ при стабильной гемодинамике. 2. Активный воспалительный процесс миокарда. 3. Тиреотоксикоз. В этих случаях восстанавливать после проведенного лечения.

Осложнения при восстановлении ритма: Тромбоэмболии. Фибрилляция и асистолия. ОЛЖН. Гипотензия. Факторы риска осложнений: Удлинение QT Кардиомегалия ФВ ‹ 30 Гипокалиемия ‹ 3, 5 По исследованиям главного аритмолога России Фоминой И. С. к факторам риска относятся: и женский пол и полнолуние.

Впервые возникшая мерцательная аритмия – давность не › 24 -48 ч. Можно восстанавливать сразу при отсутствии противопоказаний. Можно начать с введения: – Верапамил 10 мг (0, 25 – 4 мг) на физрастворе струйно или капельно или дигоксин 0, 25 мг (0, 025% - 1 мл на 10 -20 мл 0, 9 Nach) в/в медленно в приемном покое. В стационаре: амиодарон – предварительно 5000 ед гепарина в/в, затем кордарон 150 -200 мг в/в медленно (эффект 95%), затем 50 мг каждые 30 мин в/в или 300 мг в/в капельно до 1800 мг общей дозы. Можно пропафенон в/в 500 -1000 мкг/кг однократно медленно под контролем ЭКГ. Прокаинамид 500 -1000 мг (10% 5 -10 мл на физрастворе) под контролем АД можно вместе с мезатоном или норадреналином (эффект 73%). Нельзя вводить при слабости миокарда - систолической дисфункции, малой ФВ ‹ 30. При нарастании неэффективности гемодинамики – ЭИТ.

При длительности мерцательной аритмии более 48 часов всем больным показана подготовка антикоагулянтами (варфарином под контролем МНО-2, 0 -2, 5 и ПТИ 5060%) в течение 3 -х недель. С целью замедления ритма и профилактики декомпенсации в это же время желательно назначать верапамил 80 мг 2 -3 раза в сутки и сердечные гликозиды.

Подготовка 3 -4 недели, затем после УЗИ сердца (при возможности чреспищеводной) – восстановление по вышеуказанной схеме. Можно восстанавливать хинидином (эффект 88%) по 0, 2 через каждые 2 часа: 1 -й день – 5 порошков; 2 -й день – 6; 3 -й день – 7 и т. д. доведя общую дозу до 10 г. Если ритм восстановился на подготовительном этапе самостоятельно, больной переводится на поддерживающую терапию кордароном или соталолом или этацизином. При наличии синдрома WPW не использовать дигоксин и верапамил. После восстановления ритма варфарин применять не менее 1 месяца (сохраняется гибернация миокарда).

После восстановления ритма Поддерживающая терапия (профилактика рецидивов ФП) проводится 6 -12 месяцев: – Амиодарон внутрь 600 мг в сутки – 1 -я неделя; 400 мг/сут – 2 -я неделя; 200 мг/сут – 3 -я неделя длительно ИЛИ – Соталол 80 -160 мг/сут длительно, можно этацизин 50 мг 3 -2 -1 р в сутки не длительно (следить за QT, может удлиняться). – При склонности к частым срывам ритма – непрямые антикоагулянты варфарин под контролем МНО (2 -2, 5). Если ритм не восстанавливается – замедлить его и перейти на постоянный прием сердечных гликозидов, следить за частотой пульса.

С целью замедления ЧСС используются: § β-блокаторы § Сердечные гликозиды (дигоксин) § Недигидропиридиновые антагонисты кальция (верапамил, дилтиазем) Критерии контроля ЧСС зависят от возраста пациента и составляют 60 -80 сокращений желудочков в 1 мин. в покое и 90115 в 1 мин. при умеренной физической нагрузке

Фибрилляция желудочков Все мероприятия на фоне СЛР. Немедленно ЭИТ. Прекардиальный удар и начать СЛР. При неэффективности ЭИТ вводят адреналин 0, 1% р -р 1 мл в магистральную вену (подключичную), повторяя каждые 3 -5 мин. При торпидной фибрилляции лидокаин 2% р-р – 6 мл (120 мг), затем капельно 200 -400 мг на физрастворе. Нет эффекта – ЭИТ. Амиодарон 300 мг в течение 20 мин, затем капельно 1200 мг на фоне повторяющейся дефибрилляции. Нет эффекта – ЭИТ на фоне Mg. SO 4 2 г в/в медленно. После восстановления синусового ритма профилактически лидокаин, при удлинении PQ Mg. SO 4.

Полная А-В блокада Временная ЭКС или постоянная. Адреномиметические средства (участить ритм). Орципреналин в/в капельно 10 -30 мг/сут под контролем ЧСС. Эпинефрин 2 -10 мкг/мин под контролем АД, ЧСС. До недавнего времени вводили салуретики (вывести калий), преднизолон + аскорбиновая кислота (улучшить проведение импульса). В настоящее время эти препараты редко используется т. к. быстро применяется ЭКС.

Хирургическое лечение аритмий Малоинвазивное и хирургическое. Малоинвазивные методы – устранение аритмий при помощи специальных катетеров, вводимых через сосуды ног, под местной анестезией.

Эта процедура называется аблацией, сложная высокотехнологическая операция, длится несколько часов.

Вводится в вену или артерию несколько катетеров и записывается изнутри ЭКГ. Определяют диагноз и тактику, определяется источник аритмий.

Источник аритмии устраняется специальным аблатирующим катетером, его кончик разогревается до 45 -60ºС и прижигает источник аритмии. Осложнения – 1%.

Наиболее устранимы при катетерной аблации: А-В, предсердные тахикардии, трепетание и мерцание предсердий, WPW, реже – желудочковая тахикардия.

Наиболее частая атриовентрикулярная пароксизмальная тахикардия. Импульс «крутится по кругу» , стойкое выздоровление достигается методом прижигания.
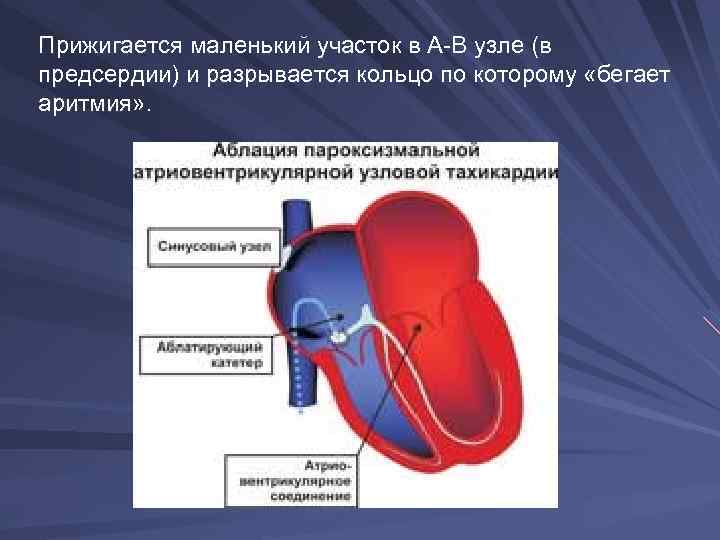
Прижигается маленький участок в А-В узле (в предсердии) и разрывается кольцо по которому «бегает аритмия» .
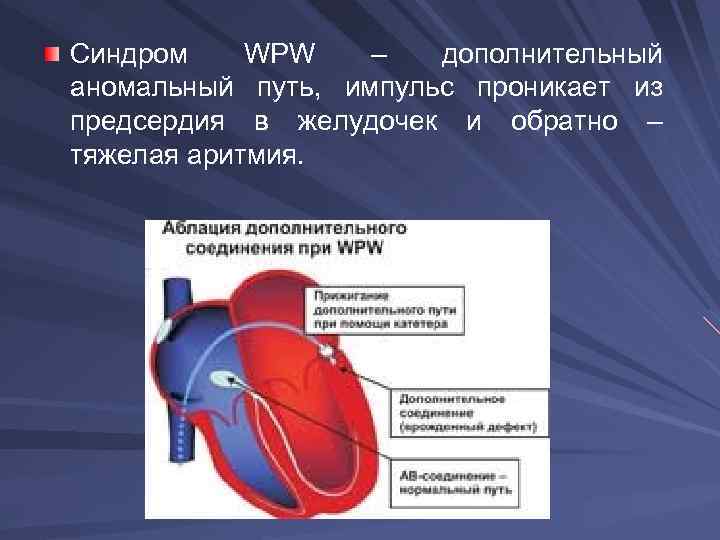
Синдром WPW – дополнительный аномальный путь, импульс проникает из предсердия в желудочек и обратно – тяжелая аритмия.

Фибрилляция предсердий – наиболее частое нарушение ритма. При ФП предсердия сокращаются хаотически и нескоординировано с частотой около 400/мин – результат сердечная недостаточность
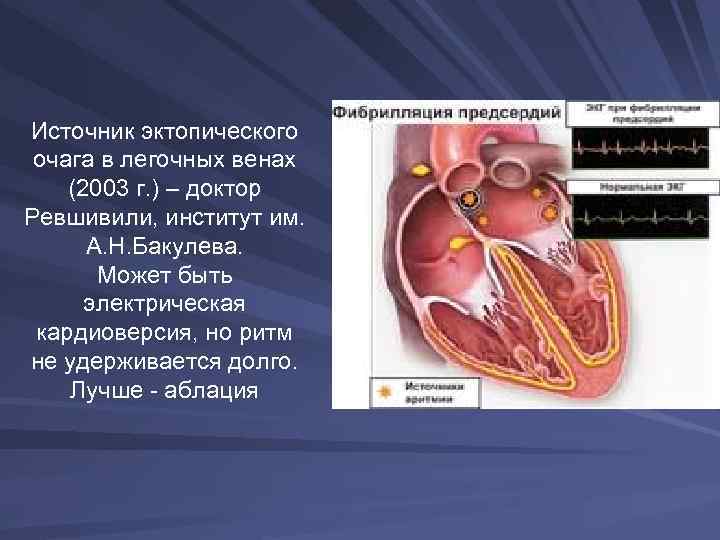
Источник эктопического очага в легочных венах (2003 г. ) – доктор Ревшивили, институт им. А. Н. Бакулева. Может быть электрическая кардиоверсия, но ритм не удерживается долго. Лучше - аблация
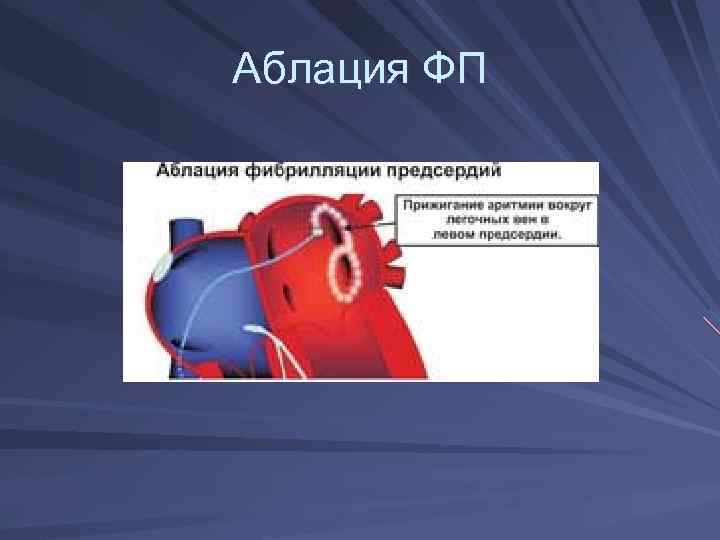
Аблация ФП
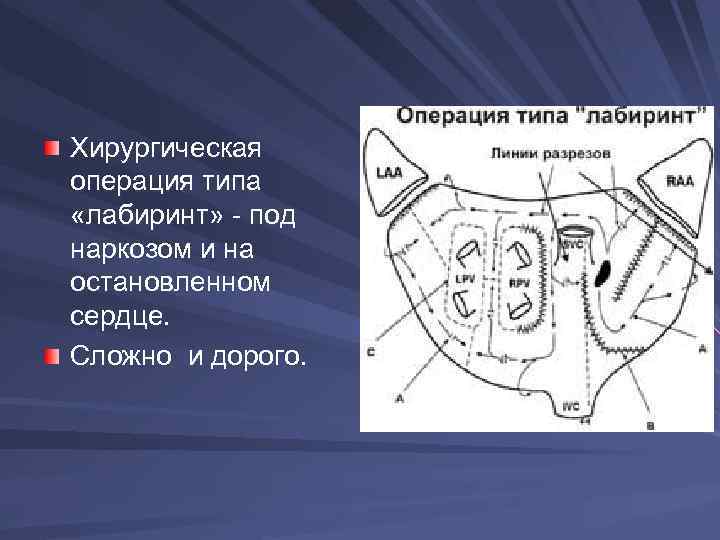
Хирургическая операция типа «лабиринт» - под наркозом и на остановленном сердце. Сложно и дорого.

Осложнения при аблации 2 -3%: – тампонада, – инсульты, – повреждение нервов, – сужение легочных вен, – образование отверстий между предсердием и пищеводом и др. Они устранимы, но чреваты длительным пребыванием на больничной койке.

Трепетание предсердий купируются плохо и лучше всего аблация

Желудочковая пароксизмальная тахикардия. Лучше купировать с помощью кардиовертерадефибриллятора. Обрывает тяжелые приступы. Компьютерные системы позволяют создать карты возбуждения сердца во время приступа.
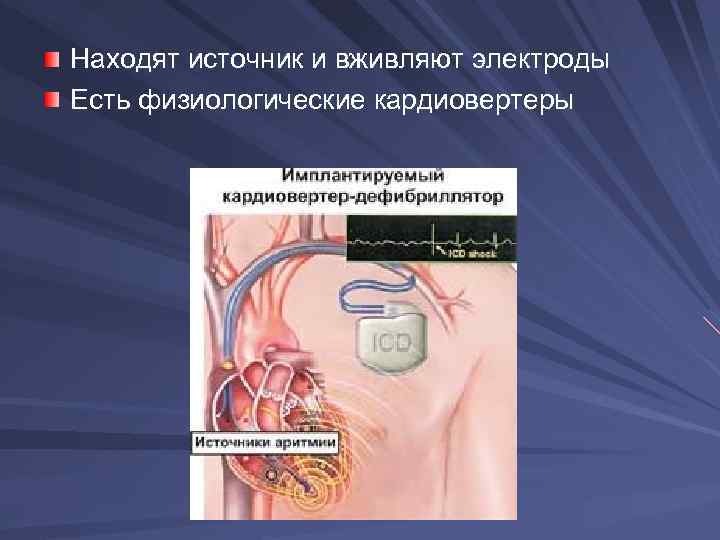
Находят источник и вживляют электроды Есть физиологические кардиовертеры
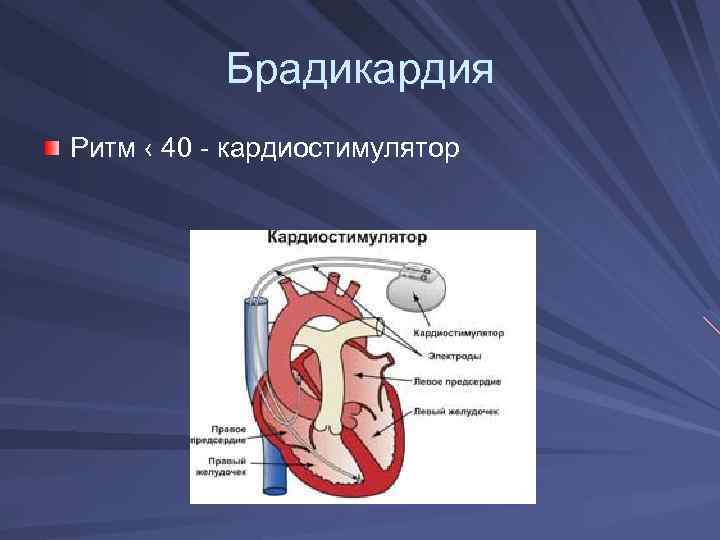
Брадикардия Ритм ‹ 40 - кардиостимулятор
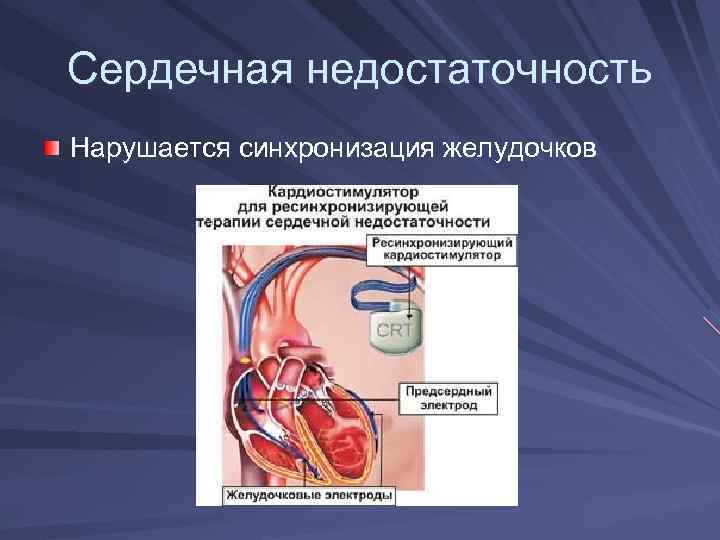
Сердечная недостаточность Нарушается синхронизация желудочков

В настоящее время имплантация кардиостимуляторов, включая физиологические, выполняется во всех областных центрах Беларуси. Имплантация более сложных устройств — ресинхронизирующих кардиостимуляторов и кардиовертеров–дефибрилляторов — производится в республиканском центре РНПЦ «Кардиология» .

Рекомендации – это не более, чем рекомендации. Это не закон… Их следует применять в соответствии с обстоятельствами. Маргарет Тэтчер
лекция по аритмия для врачей2.ppt