Cептический шок.pptx
- Количество слайдов: 30
 Септический шок Выполнила студ. 648 группы Кахнович Н. В.
Септический шок Выполнила студ. 648 группы Кахнович Н. В.
 Септический шок сложный патофизиологический процесс, возникающий в результате действия экстримального фактора, связанного с прорывом в кровоток возбудителей или их токсинов, что вызывает наряду с повреждением тканей и органов чрезмерное неадекватное напряжение неспецифических механизмов адаптации и сопровождается гипоксией, гипоперфузией тканей, глубокими расстройствами обмена.
Септический шок сложный патофизиологический процесс, возникающий в результате действия экстримального фактора, связанного с прорывом в кровоток возбудителей или их токсинов, что вызывает наряду с повреждением тканей и органов чрезмерное неадекватное напряжение неспецифических механизмов адаптации и сопровождается гипоксией, гипоперфузией тканей, глубокими расстройствами обмена.
 Септический шок - тяжелый сепсис ( сепсис + СПОД) со стойкой к инфузионно-трансфузионной терапии гипотонией.
Септический шок - тяжелый сепсис ( сепсис + СПОД) со стойкой к инфузионно-трансфузионной терапии гипотонией.
 Этиология Чаще бактериальная Чаще GRAM- инфекция 1. 2. 3. 4. 5. E. Coli Klebsiella Proteus Pseudomonas Salmonella GRAM+: пневмококк, стрептококк. Очаги инфекции: 1. 2. 3. Мочевой тракт Дыхательная система ЖКТ
Этиология Чаще бактериальная Чаще GRAM- инфекция 1. 2. 3. 4. 5. E. Coli Klebsiella Proteus Pseudomonas Salmonella GRAM+: пневмококк, стрептококк. Очаги инфекции: 1. 2. 3. Мочевой тракт Дыхательная система ЖКТ
 Септический шок предполагает наличие нарушений ОПСС, МОК и венозного возврата Вариант распределительного шока (вначале), при котором основным повреждающим фактором является избыток провоспалительных медиаторов, а ведущим патофизиологическим механизмом – снижение ОПСС; Депрессия сократительной функции миокарда (позднее) имеет место при септическом шоке в результате Прямого кардиотоксического действия медиаторов Дефицита коронарного кровотока Венозный возврат снижается в результате снижения ОПСС, перераспределения ОЦК потерь жидкости в интерстициальное пространство за счет повышенной капиллярной проницаемости Уменьшения МОК,
Септический шок предполагает наличие нарушений ОПСС, МОК и венозного возврата Вариант распределительного шока (вначале), при котором основным повреждающим фактором является избыток провоспалительных медиаторов, а ведущим патофизиологическим механизмом – снижение ОПСС; Депрессия сократительной функции миокарда (позднее) имеет место при септическом шоке в результате Прямого кардиотоксического действия медиаторов Дефицита коронарного кровотока Венозный возврат снижается в результате снижения ОПСС, перераспределения ОЦК потерь жидкости в интерстициальное пространство за счет повышенной капиллярной проницаемости Уменьшения МОК,
 Терминологические аспекты сепсиса Бактеремия– наличие микробов в крови Сепсис – ССВО, индуцированный инфекцией Тяжелый сепсис – сепсис + признаки полиорганной дисфункции, Септический шок – сепсис + гипотензия, при котором гипоперфузия сохраняется несмотря на коррекцию ОЦК Синдром системного воспалительного ответа (ССВО) – системный ответ на повреждение (травма, инфекция, ожоги) - Лихорадка, То > 380 С или < 360 С - Тахикардия, ЧСС > чем + 2 SD к возрастной норме - Тахипноэ, ЧД > чем + 2 SD к возрастной норме - Лейкоцитоз > 12 или <4, или > 10 % незрелых форм
Терминологические аспекты сепсиса Бактеремия– наличие микробов в крови Сепсис – ССВО, индуцированный инфекцией Тяжелый сепсис – сепсис + признаки полиорганной дисфункции, Септический шок – сепсис + гипотензия, при котором гипоперфузия сохраняется несмотря на коррекцию ОЦК Синдром системного воспалительного ответа (ССВО) – системный ответ на повреждение (травма, инфекция, ожоги) - Лихорадка, То > 380 С или < 360 С - Тахикардия, ЧСС > чем + 2 SD к возрастной норме - Тахипноэ, ЧД > чем + 2 SD к возрастной норме - Лейкоцитоз > 12 или <4, или > 10 % незрелых форм
 Диагностические критерии септического шока сепсис с гипотензией, при котором гипоперфузия сохраняется несмотря на коррекцию ОЦК При двух измерениях АД < нормы на 1/3 Гипотензия сохраняется после внутривенного введения объема 20 мл/кг Необходимость инотропной и вазопрессорной поддержки (кроме допамина < 5 мкг/(кг×мин)) для поддержания АД факт необходимости назначения норадреналина (альфа-стимуляции) для поддержания АД
Диагностические критерии септического шока сепсис с гипотензией, при котором гипоперфузия сохраняется несмотря на коррекцию ОЦК При двух измерениях АД < нормы на 1/3 Гипотензия сохраняется после внутривенного введения объема 20 мл/кг Необходимость инотропной и вазопрессорной поддержки (кроме допамина < 5 мкг/(кг×мин)) для поддержания АД факт необходимости назначения норадреналина (альфа-стимуляции) для поддержания АД
 Клиническая картина 1 стадия – “теплая нормотензия” Гипертермия выше 38— 39 °С, потрясающий озноб, несоответствие t возрасту пациента Тахипноэ Тахикардия ( ЧСС> 90 в минуту) АД- N
Клиническая картина 1 стадия – “теплая нормотензия” Гипертермия выше 38— 39 °С, потрясающий озноб, несоответствие t возрасту пациента Тахипноэ Тахикардия ( ЧСС> 90 в минуту) АД- N
 Клиническая картина 2 стадия – “теплая гипотензия” максимальное повышение температуры тела ( озноб, лихорадка). изменения психического состояния больного (возбуждение, беспокойство, неадекватность поведения). кожа теплая, сухая, розовая. тахикардия до 120 ударов в мин. умеренная гипотензия (Адсист < 100 мм рт. ст. ). Олигурия <25 мл/ч. Гипервентиляция и дыхательный алкалоз.
Клиническая картина 2 стадия – “теплая гипотензия” максимальное повышение температуры тела ( озноб, лихорадка). изменения психического состояния больного (возбуждение, беспокойство, неадекватность поведения). кожа теплая, сухая, розовая. тахикардия до 120 ударов в мин. умеренная гипотензия (Адсист < 100 мм рт. ст. ). Олигурия <25 мл/ч. Гипервентиляция и дыхательный алкалоз.
 Клиническая картина 3 стадия – “холодная гипотензия” Т тела субнормальная, проливной пот Нарушение сознания Кожа бледно-цианотичная, влажная Тахикардия 130 -160 ударов в мин Тахипноэ > 40 в мин Выраженная гипотензия Динамическая кишечная непроходимость Олигоанурия <10 мл/ч Клиника гиповолемического шока с признаками инфекции.
Клиническая картина 3 стадия – “холодная гипотензия” Т тела субнормальная, проливной пот Нарушение сознания Кожа бледно-цианотичная, влажная Тахикардия 130 -160 ударов в мин Тахипноэ > 40 в мин Выраженная гипотензия Динамическая кишечная непроходимость Олигоанурия <10 мл/ч Клиника гиповолемического шока с признаками инфекции.
 Продромальный период септического шока Триада симптомов: 1. нарушение сознания (изменение поведения и дезориентация) 2. гипервентиляция, определяемая на глаз 3. наличие очага инфекции в организме.
Продромальный период септического шока Триада симптомов: 1. нарушение сознания (изменение поведения и дезориентация) 2. гипервентиляция, определяемая на глаз 3. наличие очага инфекции в организме.
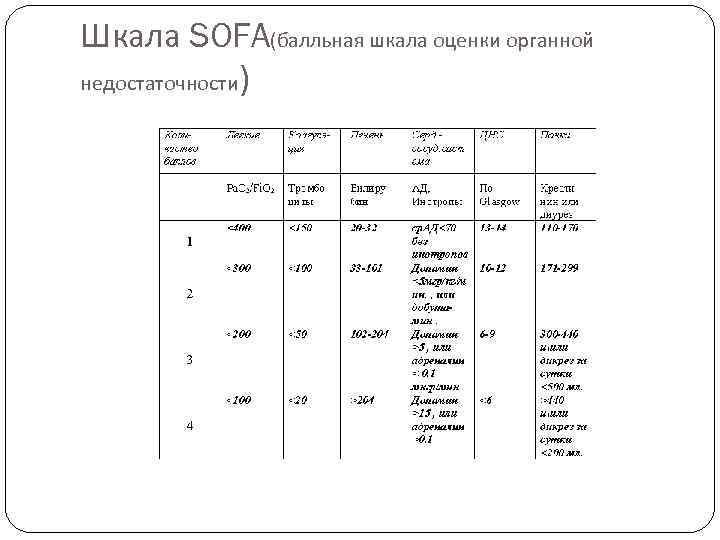 Шкала SOFA(балльная шкала оценки органной недостаточности)
Шкала SOFA(балльная шкала оценки органной недостаточности)
 Ранняя целенаправленная терапия Первые 6 часов мероприятий при септическом шоке, цель: ЦВД 7 -9 см H 2 O AДср ≥ 65 (или +10 -15% к норме) Диурез ≥ 0. 5 мл/кг*час Sv. O 2 ≥ 70%
Ранняя целенаправленная терапия Первые 6 часов мероприятий при септическом шоке, цель: ЦВД 7 -9 см H 2 O AДср ≥ 65 (или +10 -15% к норме) Диурез ≥ 0. 5 мл/кг*час Sv. O 2 ≥ 70%
 Антибактериальная терапия Рекомендуется начало антибактериальной терапии в течение первых одного-двух часов Условия начала введения антибиотика: Адекватный мониторинг АД, ЧСС, газообмена Состоятельность венозного возврата, возможность медикаментозно контролировать АД Наличие диуреза > 0. 5 мл/кг. час Выбор комбинации антибиотиков для СШ карбапенем + ванкомицин противогрибковые препараты по показаниям
Антибактериальная терапия Рекомендуется начало антибактериальной терапии в течение первых одного-двух часов Условия начала введения антибиотика: Адекватный мониторинг АД, ЧСС, газообмена Состоятельность венозного возврата, возможность медикаментозно контролировать АД Наличие диуреза > 0. 5 мл/кг. час Выбор комбинации антибиотиков для СШ карбапенем + ванкомицин противогрибковые препараты по показаниям
 ИВЛ Перевод на ИВЛ показан всем пациентам с септическим шоком (даже при компенсированных показателях газообмена) Осложнения, возникающие при переводе на ИВЛ обычно обусловлены резким снижением венозного возврата за счет изменения градиента между вне- и внутригрудными венами. Профилактика: Болюс коллоида до перевода на ИВЛ, дофамин Контроль АД, ЭКГ Адекватный выбор анестезии (кетамин+панкурониум) Контролируемая вентиляция (PCV), (седация, миоплегия)
ИВЛ Перевод на ИВЛ показан всем пациентам с септическим шоком (даже при компенсированных показателях газообмена) Осложнения, возникающие при переводе на ИВЛ обычно обусловлены резким снижением венозного возврата за счет изменения градиента между вне- и внутригрудными венами. Профилактика: Болюс коллоида до перевода на ИВЛ, дофамин Контроль АД, ЭКГ Адекватный выбор анестезии (кетамин+панкурониум) Контролируемая вентиляция (PCV), (седация, миоплегия)
 ИВЛ ПДКВ, стартовое значение исходя из сниженной ФОЕ, от 8 мбар, ПДКВ на уровне, обеспечивающем максимальное значение комплайнса, и минимальную величину Fi. O 2 Инспираторное давление исходя из результирующего дыхательного объема – цель 6 мл/кг Маневр открытия альвеол Prone-позиция (на животе) Ранний переход на ассистирующую ИВЛ
ИВЛ ПДКВ, стартовое значение исходя из сниженной ФОЕ, от 8 мбар, ПДКВ на уровне, обеспечивающем максимальное значение комплайнса, и минимальную величину Fi. O 2 Инспираторное давление исходя из результирующего дыхательного объема – цель 6 мл/кг Маневр открытия альвеол Prone-позиция (на животе) Ранний переход на ассистирующую ИВЛ
 Особенности мониторинга ЭКГ, Sp. O 2, АД Газы крови (p. O 2/Fi. O 2 ), КЩС, лактат! Инвазивный мониторинг АД/ЦВД!! Абсолютное показание для катетеризации артерии и инвазивного мониторинга АД – необходимость назначения α-адреномиметиков
Особенности мониторинга ЭКГ, Sp. O 2, АД Газы крови (p. O 2/Fi. O 2 ), КЩС, лактат! Инвазивный мониторинг АД/ЦВД!! Абсолютное показание для катетеризации артерии и инвазивного мониторинга АД – необходимость назначения α-адреномиметиков
 Стратегия стабилизации гемодинамики 1. Коррекция ОЦК 2. Инотропы 3. Вазопрессоры
Стратегия стабилизации гемодинамики 1. Коррекция ОЦК 2. Инотропы 3. Вазопрессоры
 Коррекция ОЦК Коррекция венозного возврата (соответствия ОЦК сосудистому руслу)– первостепенная задача при коррекции сепсис-индуцированной гипотензии Болюс коллоида (кристаллоида) 10 -20 мл/кг в течение первых 30 -60’ мероприятий Цель: ЦВД 8 -10 см. Н 2 О при спонтанном дыхании 12 -15 см. Н 2 Она. ИВЛ
Коррекция ОЦК Коррекция венозного возврата (соответствия ОЦК сосудистому руслу)– первостепенная задача при коррекции сепсис-индуцированной гипотензии Болюс коллоида (кристаллоида) 10 -20 мл/кг в течение первых 30 -60’ мероприятий Цель: ЦВД 8 -10 см. Н 2 О при спонтанном дыхании 12 -15 см. Н 2 Она. ИВЛ
 Коррекция ОЦК может выполняться как с использованием коллоидов, так и кристаллоидными растворами. Доказанных преимуществ одного перед другим нет. Необходимые дозы кристаллоидных растворов в 2 -4 раза превышать дозы коллоидов, необходимых для достижения равного эффекта Жидкость, востребованная для коррекции ОЦК не входит в расчет базовой инфузионной терапии
Коррекция ОЦК может выполняться как с использованием коллоидов, так и кристаллоидными растворами. Доказанных преимуществ одного перед другим нет. Необходимые дозы кристаллоидных растворов в 2 -4 раза превышать дозы коллоидов, необходимых для достижения равного эффекта Жидкость, востребованная для коррекции ОЦК не входит в расчет базовой инфузионной терапии
 Инотропная поддержка Дофамин обычно стартовый препарат дозы 2 -5, 5 -10, > 10 μг/кг. мин отсутствие желаемого эффекта при назначении свыше 7, 5 μг/кг. мин, при условии корригированного ОЦК – показания к назначению НА Добутамин β-1, 2 -адреномиметик резко выражен хронотропный эффект, в большей степени чем дофамин приводит к увеличению VO 2 специальное показание - застойная сердечная недостаточность дозы 5 -25 μг/кг. мин Адреналин α, β-адреномиметик, более выражен хронотропный эффект, «обкрадывание» спланхнической перфузии показан при неэффективности норадреналина дозы 0. 01 -1. 5 μг/кг. мин
Инотропная поддержка Дофамин обычно стартовый препарат дозы 2 -5, 5 -10, > 10 μг/кг. мин отсутствие желаемого эффекта при назначении свыше 7, 5 μг/кг. мин, при условии корригированного ОЦК – показания к назначению НА Добутамин β-1, 2 -адреномиметик резко выражен хронотропный эффект, в большей степени чем дофамин приводит к увеличению VO 2 специальное показание - застойная сердечная недостаточность дозы 5 -25 μг/кг. мин Адреналин α, β-адреномиметик, более выражен хронотропный эффект, «обкрадывание» спланхнической перфузии показан при неэффективности норадреналина дозы 0. 01 -1. 5 μг/кг. мин
 Вазопрессоры Норадреналин –прямой α-адреномиметик, основной эффект артериоконстрикция, препарат выбора для коррекции гипотензии при септическом шоке Показания : отсутствие эффекта от коррекции ОЦК и назначения дофамина, дозы 0. 01 -3. 3 (0. 1 -1. 5) μг/кг. мин Необходимость назначить норадреналин разрешает сомнения относительно диагноза «септический шок » Вазопрессин Обладает прямым вазоконстрикторным эффектом Может использоваться у пациентов с септическим шоком рефрактерным к введению жидкости Не рекомендуется в качестве стандартного препарата для коррекции гипотензии Дозы для взрослых 0. 01 -0. 04 U/мин Дозы выше 0. 04 U/мин сопровождаются возникновением ишемии миокарда и снижением сердечного выброса
Вазопрессоры Норадреналин –прямой α-адреномиметик, основной эффект артериоконстрикция, препарат выбора для коррекции гипотензии при септическом шоке Показания : отсутствие эффекта от коррекции ОЦК и назначения дофамина, дозы 0. 01 -3. 3 (0. 1 -1. 5) μг/кг. мин Необходимость назначить норадреналин разрешает сомнения относительно диагноза «септический шок » Вазопрессин Обладает прямым вазоконстрикторным эффектом Может использоваться у пациентов с септическим шоком рефрактерным к введению жидкости Не рекомендуется в качестве стандартного препарата для коррекции гипотензии Дозы для взрослых 0. 01 -0. 04 U/мин Дозы выше 0. 04 U/мин сопровождаются возникновением ишемии миокарда и снижением сердечного выброса
 Трансфузионная терапия Кислородная емкость крови: Рекомендуемый уровень гемоглобина: Взрослые 70 -90 г/л Дети 80 -120 г/л СЗП Рутинное использование СЗП для коррекции лабораторных нарушений (в отсутствие геморрагического синдрома) не рекомендуется у больных с СШ Коррекция лабораторных нарушений требуется перед хирургическими вмешательствами
Трансфузионная терапия Кислородная емкость крови: Рекомендуемый уровень гемоглобина: Взрослые 70 -90 г/л Дети 80 -120 г/л СЗП Рутинное использование СЗП для коррекции лабораторных нарушений (в отсутствие геморрагического синдрома) не рекомендуется у больных с СШ Коррекция лабораторных нарушений требуется перед хирургическими вмешательствами
 Лечение согласно протоколам Обеспечение адекватной вентиляции легких (ингаляция кислорода, интубация трахеи, ИВЛ, по показаниям), катетеризация вены катетером большого диаметра При выявлении гнойного очага необходимо его срочное оперативное удаление или дренирование, сразу же после проведения начальных мер комплекса сердечно-легочно-мозговой реанимации, катетеризации вены и введения антибиотиков, потеря нескольких часов на предоперационную подготовку не оправданна и ведет к дальнейшей дестабилизации состояния
Лечение согласно протоколам Обеспечение адекватной вентиляции легких (ингаляция кислорода, интубация трахеи, ИВЛ, по показаниям), катетеризация вены катетером большого диаметра При выявлении гнойного очага необходимо его срочное оперативное удаление или дренирование, сразу же после проведения начальных мер комплекса сердечно-легочно-мозговой реанимации, катетеризации вены и введения антибиотиков, потеря нескольких часов на предоперационную подготовку не оправданна и ведет к дальнейшей дестабилизации состояния
 Лечение согласно протоколам Стабилизация гемодинамики: Физиологический раствор, болюс 20 мл/кг в течение 20 -30 минут затем после оценки состояния гемодинамики повторно, со скоростью порядка 20 -30 мл/кг/час под контролем ЦВД и показателей гемодинамики до общей дозы 4 литров (60 мл/кг) Альбумин 5% в/в 250 -500 мл в течение 20 -30 минут. Если инфузии недостаточно для стабилизации АД - вазопрессоры: Дофамин 5 -20 мкг/кг/мин. в виде постоянной инфузии. При недостаточном эффекте максимальных доз дофамина - адреналин 0, 1 -1 мкг/кг/мин. в виде постоянной инфузии для поддержания систолического АД порядка 90 мм рт. ст. Норадреналин с начальной скоростью 1 мкг/мин. (у взрослых), подбирая дозу для достижения систолического давления 90 мм рт. ст.
Лечение согласно протоколам Стабилизация гемодинамики: Физиологический раствор, болюс 20 мл/кг в течение 20 -30 минут затем после оценки состояния гемодинамики повторно, со скоростью порядка 20 -30 мл/кг/час под контролем ЦВД и показателей гемодинамики до общей дозы 4 литров (60 мл/кг) Альбумин 5% в/в 250 -500 мл в течение 20 -30 минут. Если инфузии недостаточно для стабилизации АД - вазопрессоры: Дофамин 5 -20 мкг/кг/мин. в виде постоянной инфузии. При недостаточном эффекте максимальных доз дофамина - адреналин 0, 1 -1 мкг/кг/мин. в виде постоянной инфузии для поддержания систолического АД порядка 90 мм рт. ст. Норадреналин с начальной скоростью 1 мкг/мин. (у взрослых), подбирая дозу для достижения систолического давления 90 мм рт. ст.
 Лечение согласно протоколам Инициация антибактериальной терапии в течение 30 минут пребывания в стационаре, стартовая антибактериальная терапия включает препараты широкого спектра действия, строится в зависимости от предполагаемого возбудителя, корригируется в соответствии с клиническим результатом и данными антибиотикограммы. У больных с катетеризационным сепсисом необходимо использовать препараты, активные в отношении стафилококков. При абдоминальной или тазовой патологии - анаэробов. У больных с ожогами, или нейтропенией - синегнойной палочки. Пациентам с нормальным состоянием иммунитета достаточно одного препарата широкого спектра действия. При иммунодефиците необходимо сочетание как минимум двух препаратов с широким, перекрывающимся спектром действия.
Лечение согласно протоколам Инициация антибактериальной терапии в течение 30 минут пребывания в стационаре, стартовая антибактериальная терапия включает препараты широкого спектра действия, строится в зависимости от предполагаемого возбудителя, корригируется в соответствии с клиническим результатом и данными антибиотикограммы. У больных с катетеризационным сепсисом необходимо использовать препараты, активные в отношении стафилококков. При абдоминальной или тазовой патологии - анаэробов. У больных с ожогами, или нейтропенией - синегнойной палочки. Пациентам с нормальным состоянием иммунитета достаточно одного препарата широкого спектра действия. При иммунодефиците необходимо сочетание как минимум двух препаратов с широким, перекрывающимся спектром действия.
 Лечение согласно протоколам Дозировка антибактериальных препаратов должна обеспечивать создание бактерицидной концентрации в крови: Цефотаксим, 1 -2 г в/в каждые 4 часа, у детей - 50 мг/кг, каждые 8 часов, Цефтриаксон 1 г в/в каждые 6 -12 часов, у детей 50 мг/кг каждые 12 ч Цефуроксим 1, 5 г/кг в/в каждые 8 часов, у детей 50 мг/кг, каждые 8 часов. Имипинем 0, 5 г в/в каждые 6 часов, у детей 10 -15 мг/кг, каждые 6 часов Меропенем 1, 0 г в/в каждые 8 часов, у детей 40 мг/кг каждые 8 часов Клиндамицин 600 -900 мг в/в каждые 8 часов, у детей 5 -10 мг/кг, каждые 8 часов Метронидазол: нагрузочная доза 15 мг/кг (1 г на 70 кг), в течение 1 часа, поддерживающая доза - 7, 5 мг/кг, вводится в виде инфузии, в течение часа, повторно, каждые 6 -8 часов, максимальная доза - 24 г/сут. Ципрофлоксацин 400 мг в/в через 12 часов, у детей - 10 -15 мг/кг, каждые 12 часов
Лечение согласно протоколам Дозировка антибактериальных препаратов должна обеспечивать создание бактерицидной концентрации в крови: Цефотаксим, 1 -2 г в/в каждые 4 часа, у детей - 50 мг/кг, каждые 8 часов, Цефтриаксон 1 г в/в каждые 6 -12 часов, у детей 50 мг/кг каждые 12 ч Цефуроксим 1, 5 г/кг в/в каждые 8 часов, у детей 50 мг/кг, каждые 8 часов. Имипинем 0, 5 г в/в каждые 6 часов, у детей 10 -15 мг/кг, каждые 6 часов Меропенем 1, 0 г в/в каждые 8 часов, у детей 40 мг/кг каждые 8 часов Клиндамицин 600 -900 мг в/в каждые 8 часов, у детей 5 -10 мг/кг, каждые 8 часов Метронидазол: нагрузочная доза 15 мг/кг (1 г на 70 кг), в течение 1 часа, поддерживающая доза - 7, 5 мг/кг, вводится в виде инфузии, в течение часа, повторно, каждые 6 -8 часов, максимальная доза - 24 г/сут. Ципрофлоксацин 400 мг в/в через 12 часов, у детей - 10 -15 мг/кг, каждые 12 часов
 Лечение согласно протоколам При надпочечниковой недостаточности: Гидрокортизон, у взрослых 100 мг в/в с последующей поддерживающей дозой 100 мг каждые 8 часов, в первые сутки. После стабилизации давления доза может быть снижена до 50 мг каждые 8 часов последующие 48 часов У детей до 12 лет – болюс, 1 -2 мг/кг с последующей поддерживающей дозой 25 -150 мг/сут. , разделенной на 3 -4 приема У детей старше 12 лет - болюс, 1 -2 мг/кг с последующей поддерживающей дозой 150 -250 мг/сут. , разделенной на 3 -4 приема Дексаметазон (когда планируется исследование уровня гормонов в крови) в стартовой дозе 10 мг, повторно 4 мг каждые 2 -6 часов. У детей 0, 03 -0, 15 мг/кг/сут. , делится на 3 -4 приема
Лечение согласно протоколам При надпочечниковой недостаточности: Гидрокортизон, у взрослых 100 мг в/в с последующей поддерживающей дозой 100 мг каждые 8 часов, в первые сутки. После стабилизации давления доза может быть снижена до 50 мг каждые 8 часов последующие 48 часов У детей до 12 лет – болюс, 1 -2 мг/кг с последующей поддерживающей дозой 25 -150 мг/сут. , разделенной на 3 -4 приема У детей старше 12 лет - болюс, 1 -2 мг/кг с последующей поддерживающей дозой 150 -250 мг/сут. , разделенной на 3 -4 приема Дексаметазон (когда планируется исследование уровня гормонов в крови) в стартовой дозе 10 мг, повторно 4 мг каждые 2 -6 часов. У детей 0, 03 -0, 15 мг/кг/сут. , делится на 3 -4 приема
 Лечение согласно протоколам Мероприятия общего ухода, обеспечение суточной потребности в жидкости, коррекция электролитных нарушений, восполнение кровопотери, дефицита факторов свертывания крови
Лечение согласно протоколам Мероприятия общего ухода, обеспечение суточной потребности в жидкости, коррекция электролитных нарушений, восполнение кровопотери, дефицита факторов свертывания крови
 Литература: Приказ № 200 Бунятян А. А. (ред. ) Руководство по анестезиологии. — 2 -е изд. , стереотип. — М. : Медицина, 1997. Сумин С. А. Неотложные состояния. — М. : ООО «Медицинское информационное агентство» , 2005. — 752 с. Тарасенко С. В. Шок: патогенез, диагностика, лечение. , 2005 -47 с. Саенко С. В. Сепсис и полиорганная недостаточность. , 2005 -466 с.
Литература: Приказ № 200 Бунятян А. А. (ред. ) Руководство по анестезиологии. — 2 -е изд. , стереотип. — М. : Медицина, 1997. Сумин С. А. Неотложные состояния. — М. : ООО «Медицинское информационное агентство» , 2005. — 752 с. Тарасенко С. В. Шок: патогенез, диагностика, лечение. , 2005 -47 с. Саенко С. В. Сепсис и полиорганная недостаточность. , 2005 -466 с.


