Сепсис в клинике внутренних болезнейlv.ppt
- Количество слайдов: 46

Сепсис в клинике внутренних болезней Профессор А. Э. Макаревич

Сепсис (от греческого septicaemia -- "гниение") даже в н. вр. -актуальная общеклиническая проблема, всегда привлекающая внимание врачей. Сепсис – ответ макроорганизма на наличие микроба в крови или тканях с разными клиническими проявлениями. Сепсис -- генерализованная септицемическая инфекция с клинически выраженной 2 -й иммунной недостаточностью, осложняющая течение многих инфекционнных заболеваний, протекающая не циклично, с неконтролируемым выбросом эндогенных медиаторов и последующим развитием с тяжелого острого состояния и органно-системных повреждений на дистанции от первичного очага (образование метастатических гнойников в органах на фоне ДВС-синдрома). Метастатический гнойный очаг -- обязательный критерий генерализации инфекции. Санация инфекционного очага не приводит к выздоровлению. Сепсис -- клинический синдром, вызванный инфекцией и ответом макроорганизма на инфекцию, с поражением органов и тканей (ССВО), вызванных комплексом биологически активных веществ.

Распространенность сепсиса в США и в странах Западной Европы ~170 чел. на 100000 населения или 0, 5 млн случаев в год (0, 1 млн случаев осложняется СШ с летальностью >50%). В 10% случаев сепсис имеет нозокомиальный характер. В США за последние 10 лет частота тяжелого сепсиса удвоилась, (стал 10 -й причиной смерти). В Германии от сепсиса за год умирает >75000 человек (столько же и от ИМ). Число случаев сепсиса каждый год превышает таковое ХСН или рака молочной железы и толстого кишечника вместе взятых. Сепсис возникает у 2% всех госпитализированных больных (в половине случаев лечат в ОИТР). Частота тяжелого сепсиса в ОИТР ~3 -15% (там он -- наиболее частая причина летальности), а СШ - ~5%. Летальность при сепсисе ~30%, при СШ - >60%. 2/3 смертей обусловлены самим сепсисом, а 1/3 -- имеющимися фоновыми заболеваниями. Снизившаяся в первые годы использования АБ летальность от сепсиса, вновь повышается вследствие появления резистентных к АБ микробов (особенно сине-гнойной палочки) и их адаптации к ЛС. В н. вр. отмечена тенденция к более тяжелому течению сепсиса и более частому развитию СШ: при остром Гр(+) -- СШ встречается в 5%, при Гр(-) сепсисе -- до 40%. Частота заболеваемости сепсисом мужчин и женщин ~одинаковая, превалируют больные до 60 лет. После 60 лет риск сепсиса возрастает в логарифмической зависимости.

Летальность при сепсисе определяется: • местом инфекции; • вирулентность патогена; • состоянием макрорганизма (включая иммуносупрессивный статус); • временем начала и адекватностью лечения. возраст и Летальность выше у больных с: • гипотермией; • нерациональной АБ терапией. Количество и тяжесть органной дисфункции -- предикторы выживаемости: при дисфункции двух органов летальность ~60%, трех и более ~80%. Причины гибели больных от сепсиса: • развернутый ДВС-синдром (распознают у 10% больных); • функциональная недостаточность жизненно важных органов (сердце, мозг, почки или легкие); • гепаторенальный синдром; • необратимый СШ (рефрактерная гипотония), несмотря на соответствующее лечение.

Главные причины роста сепсиса: • неуклонное развитие медицины -- рост объема инвазивных, хирургических вмешательств (плюс расширяются показания к радикальным операциям) и всевозможных длительных катетеризаций (артерий, вен и мочевых путей), парентерального питания хирургических больных (рост количества бактериемий -- "плата" за инвазивную медицину); • предрасполагающие состояния (роды, септические аборты, травмы, обширные ожоги, язвенные поражения ЖКТ); • увеличение частоты гнойных заболеваний, инфекций мочевых и желчевыводящих путей; • рост числа сепсиса, обусловленного условнопатогенной флоры (прошла селекцию в организме больного или попала извне в госпитальных условиях); • снижение иммунной резистентности макроорганизма (развитие 2 -го иммунодефицита) под влиянием: • внутренних факторов - длительные тяжелые болезни (СД, цирроз печени, ХПН); • внешних факторов -- частое и длительное лечение ГКС, цитостатиками (вызывающими нейтропению и повышение чувствительности к инфекции), агрессивная химиотерапия и лучевая терапия онкологических больных, ухудшения экологической и социальной обстановки (постоянное воздействие стрессов, синдром "хронической усталости");

• увеличение продолжительности стационарного лечения (повышает опасность нозокомиальной инфекции). В США среднее время пребывания в стационаре ~4, 5 суток!! (снижается вероятность контакта больного с возбудителями нозокомиальной инфекции); • нерациональное (частое и необоснованное) использование АБ широкого спектра действия (особенно "популярны" комбинации АБ, стимулирующие рост резистентных внутрибольничных микробов); • динамика демографических показателей -- рост длительности жизни больных (у пожилых, как правило, имеется несколько хронических заболеваний), страдающих тяжелыми инвалидизирующими заболеваниями (опухоли, СД, ХОБЛ, цирроз печени, ХПН, лейкозы) или перенесших критические состояния. В 1/3 случаев сепсис возникал у больных с наличием отягощающих заболеваний, но без явного первичного фокуса.

Первичный сепсис развивается на фоне полного клинического здоровья (микроб конкурирует с сохранным иммунитетом макрорганизма), что обуславливает некоторую характерность симптоматики (несмотря на ее многообразие). Вторичный сепсис – возникает из локального воспалительного очага на фоне тяжелой предшествующей патологии (декомпенсированный СД, цирроз печени, ХПН, рак и др. ) и иммунодефицита (врожденного или приобретенного). При вторичном сепсисе микроб попадает в условия иммунносупрессии (благоприятствующей его быстрому размножению). Большая часть случаев – вторичный сепсис (осложнение местных нагноительных процессов), септический очаг развивается из обычного очага инфекции (микроб размножается в высоком темпе).

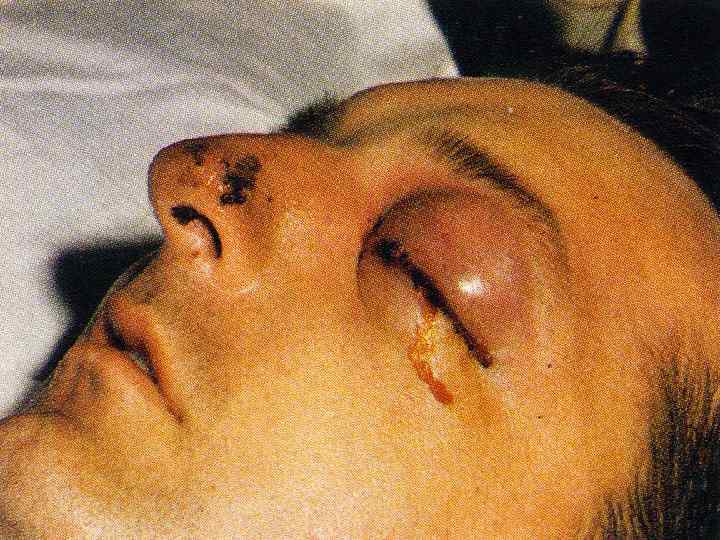
Сепсис по месту "входных ворот" инфекции: • чрезкожный (~50% случаев): постинфекционный из абсцесса ягодиц или мелких ран, фурункулов, пролежней. У пожилых лиц (с имеющимся вторичным иммунодефицитом на фоне хронических заболеваний) в/м введение ЛС не по жизненным показаниям - ошибка. При синус-тромбоз сепсисе инфекция попадает из мелких кожных гнойничков (при выдавливании прыщей) в кровь бассейна лицевой угловой артерии (область ниже бровей). При нем быстро развиваются: гнойный менингит, пневмония, отек век и экзофтальм с отеком половины носа на стороне поражения; • бронхолегочный (до 20% случаев) вследствие наличия бронхоэктазов, пневмонии, абсцесса легких; • оральный: тонзиллогенный ( «ангина ушла, а сепсис – остался» ) или одонтогенный, с выходом бактерий в кровоток из инфицированных зубов (кариес, хронический пульпит и перидонтит);
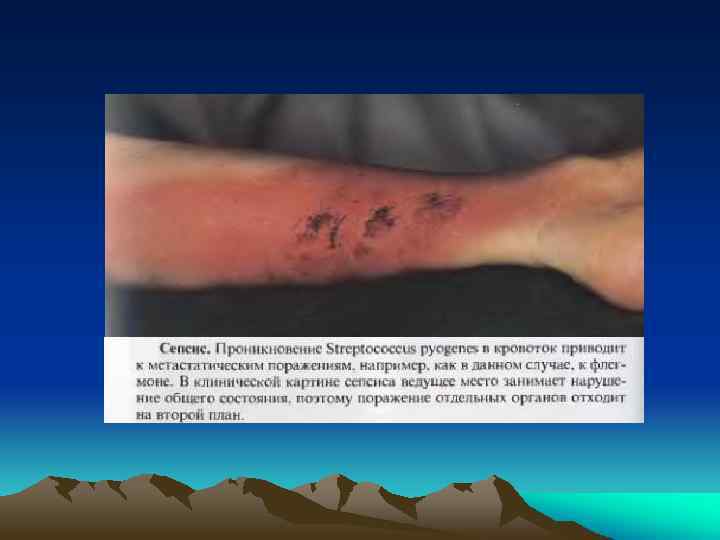
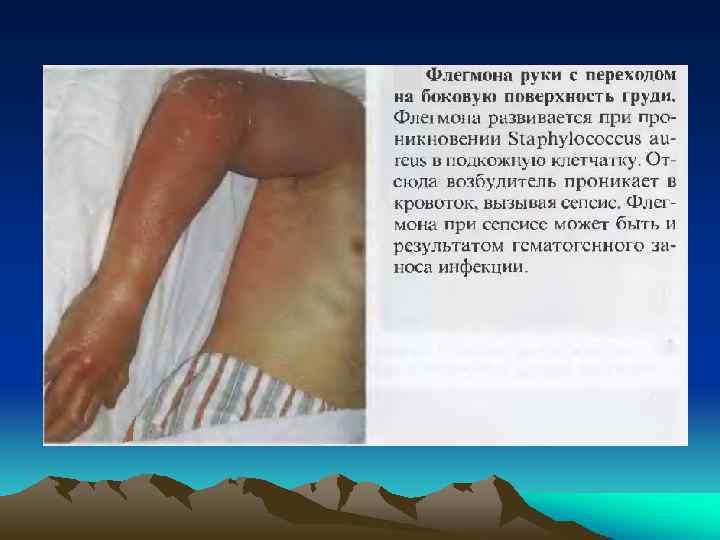


• отогенный (часто вызывает тромбоз сигмовидного синуса) с наличием первичного септического очага в ушах при обострения хронического отита; • генитальный (криминальный аборт, роды, обострения хронических воспалительных процессов женской половой сферы); • ангиогенный (катетер-ассоциированный, ятрогенный) -- возникает после: катетеризаций подключичной или яремной вен сепсис (многое зависит от свойств катетера и времени нахождения его в сосуде) или протезирования клапанов сердца; • урогенный (калькулезный хронический пиелонефрит с нарушением оттока мочи). Обычно вызывается Гр(-) флорой и плохо лечится; • холангиогенный (входные ворота -- желчный пузырь с симптомами умеренного воспаления, деструктивный холецистит); • панкреатогенный (на фоне гнойно-некротических форм деструктивного панкреатита); • криптогенный (~20% случаев) -- (при жизни больного нельзя обнаружить первичный очаг

• • • По течению сепсис разделяют на: молниеносный с полным развитием и смертью за несколько первых ч или суток. Протекает как септицемия (развивается из одного очага), метастатические очаги не успевают появиться; острый (удельный вес ~60%), развивается в течение первых 2 х месяцев и характеризуется определенной этапностью течения (септицемия септикопиемия); подострый (затяжной) (от 2 до 6 мес). Обычно пролонгируется септицемией вследствие малой эффективности АБ (сдерживая развитие микроба, они не могут ликвидировать септический очаг -- эффект «подлечивания» ); хрониосепсис (удельный вес <10%) развивается после 6 мес. Труден для диагностики и лечения ( «все» АБ часто использованы). Развивается как: исход острого (1/4 больных); первично-хроническое течение (длительный субфебрилитетом и стойкая бактериемия вследствие поражения внутренних органов) - ¾ больных. Хрониосепсис обусловлен генерализацией условно патогенной стафилококковой инфекции, при которой санация первичных очагов не приводит к выздоровлению больного. Как правило, у этих больных имеются в разных органах гнойные очаги, которые не проявляют себя остро, но способны длительное время поддерживать воспалительные реакции.

Чикагская классификация сепсиса (1991). 1. 2. 3. • • 4. Выделяют следующие этапы, отражающие прогрессирование сепсиса: Колонизация -- микробиологическое событие (МБС), рост микрофлоры, но нет клинических симптомов. Опасность колонизациии -- в постоянном росте массы микробов и потенциальной опасности развития инфекции в результате любого, даже незначительного снижениия реактивности макроорганизма. Инфекция = МБС+МВР (местная воспалительная реакция). Микробный феномен характеризуется воспалительной реакцией на наличие микроба или на проникновение его в обычно стерильную ткань макрорганизма. Колонизация и инфекция -- два события, предшествующие сепсису. ССВО -- системная воспалительная реакция на один из повреждающих факторов и характеризуется тяжелым клиническим течением с наличием ≥ 2 клинических признаков: неспецифические клинические симптомы: повышение о. С или снижение <36 о. С; тахикардия >100/мин; температуры тела >38 тахипноэ >20/мин; ра. О 2<50 мм рт. ст; снижение САД<100 мм рт. ст. ; неспецифические лабораторные показатели: 9/л (или лейкопения <4*109/л) с палочкоядерным лейкоцитоз>12*10 сдвигом >10%; Сепсис = документированная МБС (положительная гемокультура, но не у всех больных) + ССВО в ответ на инвазию инфекции (продолжение взаимодействия размножающего микроба и пытающегося защититься макроорганизма). Имеется очаг инфекции и ≥ 2 симптомов ССВО. Иногда ССВО не связан с инфекций (например, у больных с ожогами или травмами).

5. Тяжелый сепсис = МБС+ССВО+СПОН - поражение печени, почек, тканей (органная дисфункция ≥ 2 систем -– нешоковое поражение легкого) и тканевой перфузии, приводящей к наличию гипоксемии (ра. О 2 75 мм рт. ст. или острое снижение на 15 мм рт. ст. ), лактоацидоза (уровень лактата>2, 2 ммоль/л в венозной крови; р. Н 7, 3; BE<-1, 0), олигоурии (диурез <30 мл/ч), тромбогеморрагического синдрома (снижение тромбоцитов на 50% от исходного или <150*106 и фибриногена<2 гл, увеличение АЧТВ и протромбин. времени на 25%) и острым нарушением сознания. Гомеостаз остро заболевших не может поддерживаться без интервенции (лечебно- «протезирующих» методик жизнеобеспечения). 6. СШ = МБС + ССВО + СПОН (органы не способны выполнять свою функцию) + гипотония (САД<90 мм рт. ст. или САД снижается >, чем на 40 мм рт. ст. от исходного в течение 30 мин, при отсутствии других причин для гипотонии). Выделяют: • • раннюю фазу (лихорадочный шок) с падение АД, которое «реагирует» на введение жидкости; позднюю фазу (необратимую), адекватно проводимая перфузионная терапия не приводит к росту АД (требуется использование катехоламинов). Отмечаются: лактоацидоз, гипоперфузия тканей, нарушение сознания (по шкале Глазго <15 баллов) и СПОН -- ОРДСВ, поражение почек (рост креатинина более, чем в 2 раза от нормальных значений или олигоурия - снижение мочеотделения <0, 5 мл/кг/ч), печени (желтуха, общий билирубин >52 ммоль/л, повышение АЛТ в 2 раза или признаки печеночной энцефалопатии) и гемостаза (тромбоцитопения <100000/мм 3 или снижение числа тромбоцитов на 50% от максимального значения в течение 3 дней).

Этиология сепсиса – в ~90% случаев бактерии (не всегда высеваются !!). Специфические микробы: • Гр(+) – чаще стафилококк, энтероккоки; • Гр(-) -- чаще кишечная и сине-гнойная палочки, клебсиела, протей. Источники Гр(-) сепсиса: билиарный тракт (кишечная палочка, клебсиела и энтеробактер), брюшная полость и ЖКТ (бактероиды, кишечная палочка и комбинации микробов), дыхательный тракт (синегнойная и кишечная палочки, клебсиела), кожа и мягкие ткани (протей, кишечная палочка, бактероиды). В РБ преобладают (80% случаев) стафилококки (из них золотистый - 60%, эпидермальный -- 20%). На Гр (-) сепсис (кишечная и сине-гнойная палочки) приходится до 1/3 случаев. В РФ удельный вес Гр(+) и Гр(-) ~ одинаков; в США сепсис чаще вызван Гр(-) флорой (у 1/2 больных развивается СШ). Развитие сепсиса часто обусловлено условно-патогенной флорой. Этиологическая структура сепсиса в каждом конкретном лечебном учреждении определяется составом пациентов. В различные возрастные периоды в генезе сепсиса доминируют разные микробы. Неизвестный очаг сепсиса (чаще обусловлен кишечной и сине- гнойная палочками, клебсиелой). Сепсис - полиэтиологическое заболевание (любая! инфекционная патология при определенных условиях может протекать как сепсис).

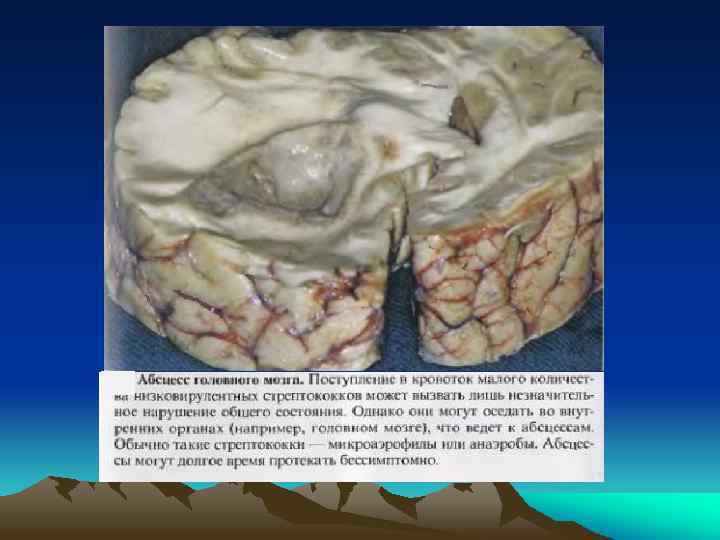
Патологическая анатомия сепсиса: • типичные изменения в селезенке: дряблая и увеличенная в размерах ( «септическая» ); • наличие одного или нескольких септических очагов (обуславливают интоксикацию организма, путем проникновения в кровоток микробных токсинов, продуктов распада некротизированных тканей и микробных тел); • наличие воспалительных процессов с обширными зонами некрозов и плохой регенерацией (вследствие чего идет распространение воспалительно-деструктивных процессов в соседние органы (пневмония, поддиафрагмальный абсцесс); • наличие возбудителей в тканях и сосудах (бактериальные тромбы) и массы бактериальных метастазов в виде абсцессов (у погибших от сепсиса больных) в: легких (в 60%), почках (50%), миокарде (45%) и печени (в 10%). Золотистый стафилококк дает характерные мелкогнойничковые метастазы (или первичный ИЭ), а стрептококк -крупные очаговые поражения (или вторичный ИЭ митрального и аортального клапанов); • симптомы развернутого ДВС-синдрома (генерализованный васкулит с множеством геморрагий в слизистой ЖКТ, распространенные тромбозы и фибрин-эмболизм в системе МЦК); • тяжелейшая дистрофия всех жизненно важных органов (сердце, почки и легкие).

Изменения: • легкие -- отек, геморрагии, ателектазы, утолщение стенок альвеол (образование гиалиновых мембран), сладж и тромбоз в просвете капилляров альвеол, фиброзно-гнойный панбронхит, пневмонит (в просвете альвеол экссудат с большим количеством белка), возможны участки микроабсцедирования. Вследствие повышения проницаемости альвеоло-капиллярной мембраны развивается ОРДСВ (тахипноэ>30/мин, участие вспомогательной мускулатуры, цианоз носогубного треугольника, слизистых, акроцианоз); • почки -- микротромбообразование в сосудах клубочков, их дистрофия и поражение канальцев (диффузный гломерулонефрит – с азотемией и олигоурией); • миокард -- тромбозы и кровоизлияния, отек миокарда (симптоматика СН); • мозг -- тромбирование сосудов или кровоизлияния возле них, отек мозга, что и обуславливает мозговую симптоматику; • печень -- дистрофия, а при септикопиемии -- мелкие абсцессы; • увеличение в размерах лимфоузлов всех локализаций (из-за их отека и деструкции).

Патогенез сепсиса Участвуют две системы: микроб - макроорганизм (между ними возникают особые формы взаимодействия; от них зависит быть или не быть сепсису). Попадание возбудителей сепсиса во внутреннюю среду макроорганизма -- следствие поломки местной защиты. На это влияют два фактора: • внешний (микробный): высокая доза и вирулентность микроба, позволяющих выживать микробу в неблагоприятных условиях, неестественный путь поступления микроба; • внутренний (неблагоприятный фон): стресс, изменение биоциноза кожи (нарушение ее целостности) и кишечника, снижение резистентности макроорганизма вследствие наличия СД, опухолей, цирроза печени или тяжелых, истощающих заболеваний (ХСН, хронический алкоголизм), травм, ран, длительного приема ГКС или цитостатиков. ФР развития бактериемии - пожилой возраст, нейтропения (у онкологических больных), обширная сопутствующая патология, несколько очагов инфекции или госпитальная инфекция. В ~60% случаев сепсисом болеют ослабленные больные с преморбидным фоном, иммунодефицитом (без явного первичного фокуса). В 1/3 случаев сепсис развивается у ранее здорового человека, обычно после сильных отрицательных стрессов (роды, массивное воздействие вирулентного микроба и др. ).

Эволюция сепсиса (сепсис→ тяжелый сепсис → СШ) -- континуум, движение от стартовой точки (появление инфекции), до финиша (летальности). Избыток микробного токсина неконтролируемый выброс провоспалительных эндогенных медиаторов (цитокинов) из первичного очага инфекции повреждение тканей и нарушение микроциркуляции снижение транспорта и потребления кислорода тканями угнетение функций иммунитета активация размножения возбудителя увеличение количества бактериальных токсинов еще больший выброс провоспалительных медиаторов поступая в кровоток (в нарастающем количестве), "набрасываются" на все тканевые структуры. Локализованная воспалительная реакция превращается в патологическую и генерализованную (ССВО).

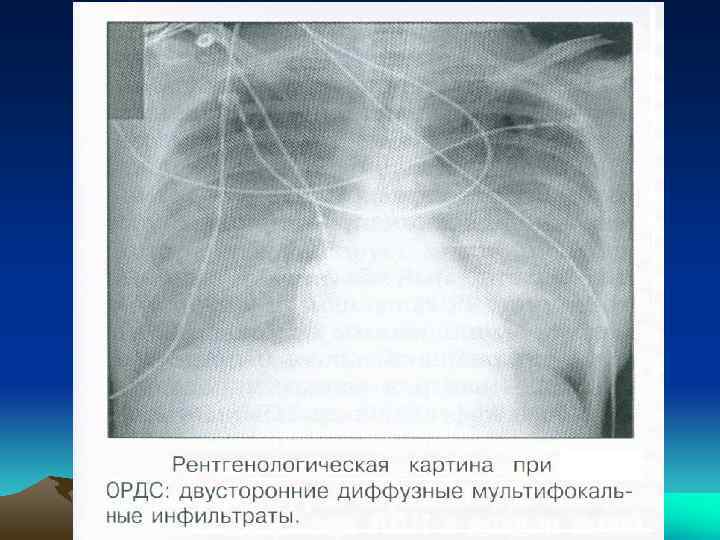
Клинико-лабораторные признаки органной дисфункции: • системы гемостаза (коагулопатия потребления -- маркер тяжести сепсиса) -- рост ПДФ; снижение: ПИ, тромбоцитов, фибриногена и фибринолиза; • ОРДСВ. Легкие -- инициатор формирования СПОН; ранний и главный органмишень при сепсисе ("первый фильтр" для цитокинов, токсинов и актививрованных клеток крови). Повреждается эндотелий легочных капилляров, увеличивается проницамость альвеоло-капиллярных мембран (усиливает пропотевание в просвет альвеол богатой белками плазмы и формирует клинику ОРДСВ). Легкие теряют резистетность к инфекции и превращаются из органа детоксикации в источник токсических веществ. Позднее развиваются: микроэмболизация капилляров, нарушения газо-обменной функции. Снижаются ра. О 2; появляются легочные инфильтраты на рентгенограмме легких и необходимость в ИВЛ с (+) давлением в конце вдоха; • ССС -- снижение тонуса сосудов, депрессия миокарда, падение АД (вплоть до рефрактерной гипотензии) и УОС; • почечной (из-за повреждения почечных канальцев) -- креатинин крови >170 мкмоль/л, олигоурия (диурез <30 мл/ч), азотемия; • печеночной (печень источник цитокинов, повреждающих легкие при сепсисе) – рост билирубина крови, АСТ, АЛТ, щелочной фосфатазы в 2 раза более нормы; • ЦНС (дезориентированность, сонливость, спутанность сознания, возбуждение или заторможенность, кома); • гастроинтестинальной -- кровотечение из острых язв ("стресс-язв") желудка, кишечная непроходимость >3 сут, диаррея; • метаболический дисстресс-синдром -- активация катаболических процессов, снижение утилизации энергетических субстратов и аутолиз собственных белков.
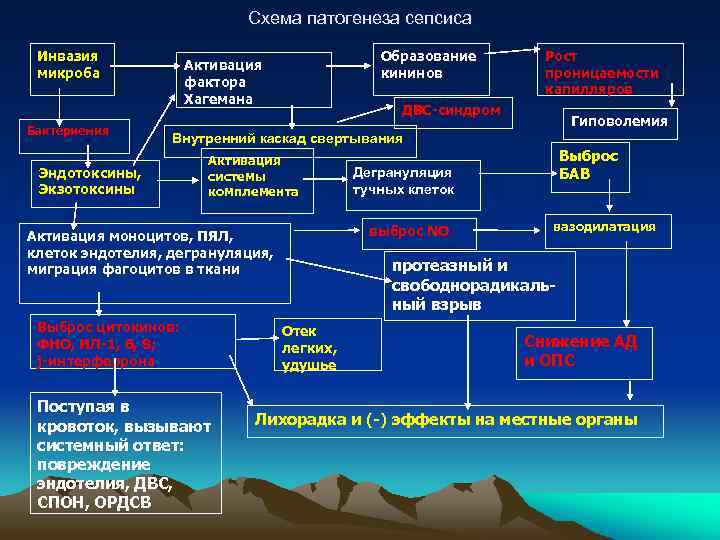
Схема патогенеза сепсиса Инвазия микроба Бактериемия Образование кининов Активация фактора Хагемана Рост проницаемости капилляров ДВС-синдром Гиповолемия Внутренний каскад свертывания Эндотоксины, Экзотоксины Активация системы комплемента Выброс цитокинов: ФНО, ИЛ-1, 6, 8; j-интерферрона Поступая в кровоток, вызывают системный ответ: повреждение эндотелия, ДВС, СПОН, ОРДСВ Дегрануляция тучных клеток выброс NO Активация моноцитов, ПЯЛ, клеток эндотелия, дегрануляция, миграция фагоцитов в ткани Выброс БАВ вазодилатация протеазный и свободнорадикальный взрыв Отек легких, удушье Снижение АД и ОПС Лихорадка и (-) эффекты на местные органы

• • • • Составные клиники сепсиса из: ацикличного течения; длительной лихорадки (вызванной инфекцией); очага (очагов) гнойной инфекции; ССВО; органной дисфункции. Частые симптомы сепсиса: лихорадка; ознобы; мышечные боли; нарушения психики (беспокойство, спутанность сознания, летаргия, ступор, кома); тахикардия; тахипноэ; падение АД; кожные изменения.

1. Важнейшие ранние проявления сепсиса: Высокая лихорадка гектического характера с суточными колебаниями >2 о. С (встречается у 1/3 больных), ознобами и недомоганием. М. б. : постоянной, интермитирующей, волнообразной, субфебрилитет с периодическими "свечами" разной продолжительности и безлихорадочными периодами в течение 510 дней. Иногда (в течение 1 -3 недель) лихорадка может быть единственным проявлением сепсиса. У 15% пожилых больных с наличием тяжелых сопутствующих заболеваний (и 2 -м иммунодефицитом), нет повышения температуры (или имеется гипотермия); 2. Неоднократные (несколько раз в сутки) ознобы (на фоне повышения температуры тела до 40 о. С) с последующей профузной потливостью через 2 ч. Утром может остаться только легкое недомогание. Все последующие дни, когда температура нормальная (может быть несколько дней) больной считает себя здоровым; 3. Головная боль, адинамия; 4. Бледность, боли в мышцах и суставах (по типу септического бактериального артрита -- сильная боль, припухание, ограничение 5. 6. подвижности); ЧД >20/мин; Изменения психического статуса (вначале малоубедительна, а потом больной быстро входит в кому). симптоматика Симптомы 1, 2, 3, 4 – проявления микробной интоксикации; 5, 6 – весьма опасны, возникают еще до начала лихорадки и ознобов

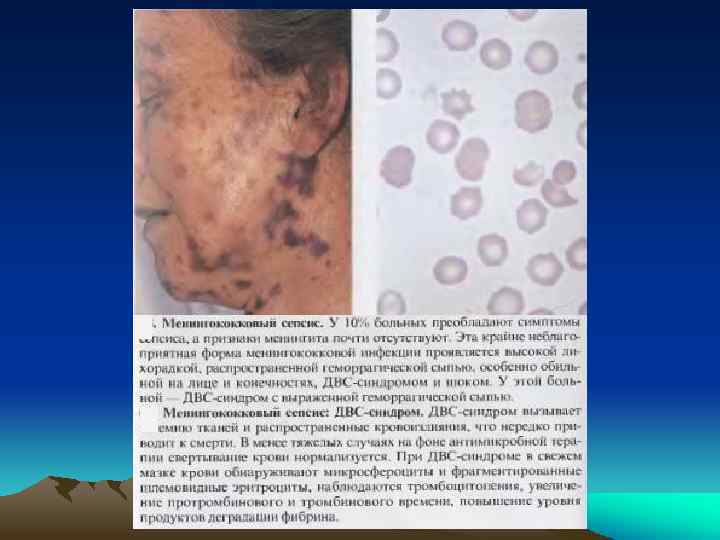
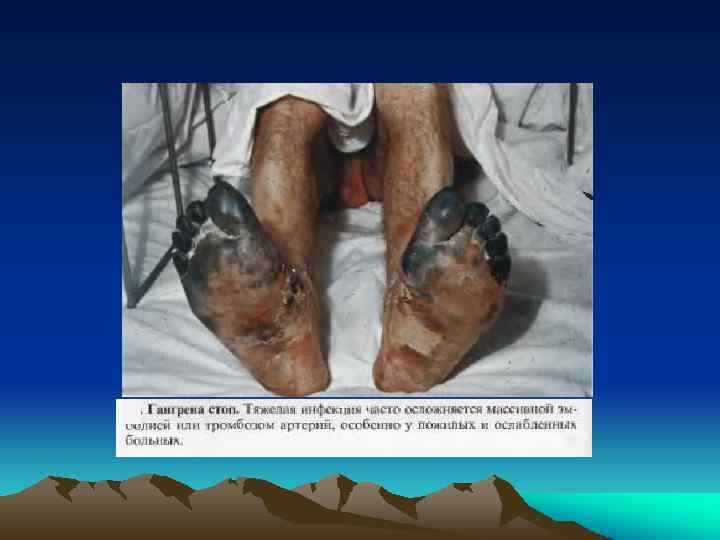
Ведущие синдромы острого сепсиса: • легочной (1/2 случаев), варьирует от одышки до • • усталости дыхательных мышц, с развитием тяжелых респираторного алкалоза и нарушений газообменных и негазообменных функций легких (в виде ОРДСВ); токсическая нефропатия (60% случаев) с развитием олигоурии и азотемии; ДВС-синдром (у всех больных). Выраженный ДВСсиндром проявляется акроцианозом и даже некрозом периферических тканей (кончик носа, пальцев или уха); гепатолиенальный (60% случаев). (при молниеносном сепсисе гепатомегалия и спленоменгалия не успевают сформироваться); реактивности -комплекс симптомов, направленных на подавление инфекции (лихорадка, гепато-спленомегалия, увеличение лимфоузлов);

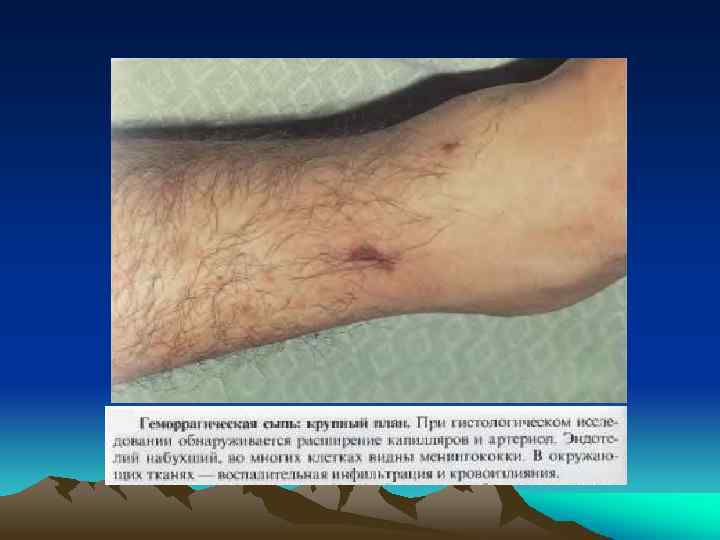
• кожный. Сыпь может быть: продуктивной ("цветущие" розеолы, папулы или везикулы как "просяное зерно" с прозрачной жидкостью), свидетельствующей о достаточном иммунитете (о благоприятных реакциях макроорганизма на поступление микроба в кожу) или деструктивной (геморрагии, пустулы или некрозы), указывающей на неблагоприятное течение процесса. Вид сыпи может указать на этиологию сепсиса: при стафилококковом сепсисе появляется специфическая геморрагическая сыпь с некрозом (влажные некрозы вследствие инвазии микроба и гнойные высыпания после появления лихорадки) в области груди и живота; при пневмококковом сепсисе -мелкоточечная сыпь на поверхности грудной клетки); при сепсисе, вызванном синегнойном палочкой -- некротизирующие буллезные поражения кожи (быстро становящиеся геморрагическими) в подмышечной и мочеполовой областях. • СПОН (включает выраженную дисфункцию двух и более жизненно важных органов) -- дыхательной системы (ЧД>24/мин; ра. О 2<70 мм рт. ст. , ОРДСВ), ССС (ЧСС>120/мин; САД<100 мм рт. ст. , аритмии), печени, почек, нарушение сознания и патология крови (метаболический ацидоз, р. Н<7, 3, тромбоцитопения, геморрагии); • СШ (в 15% случаев).
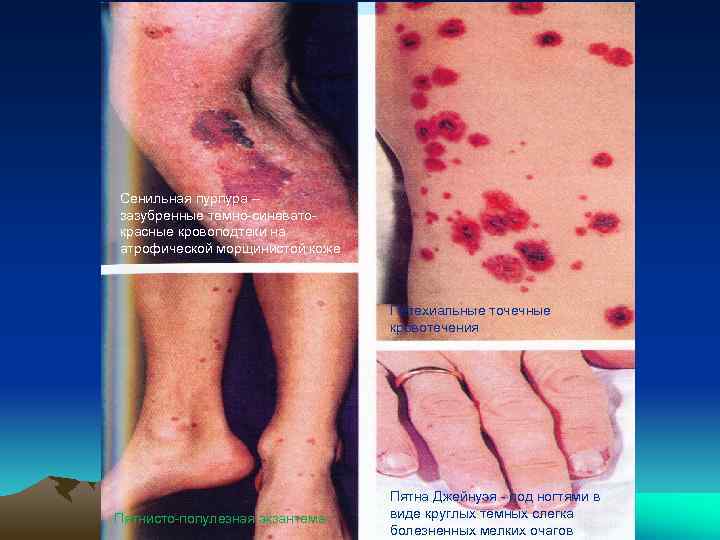
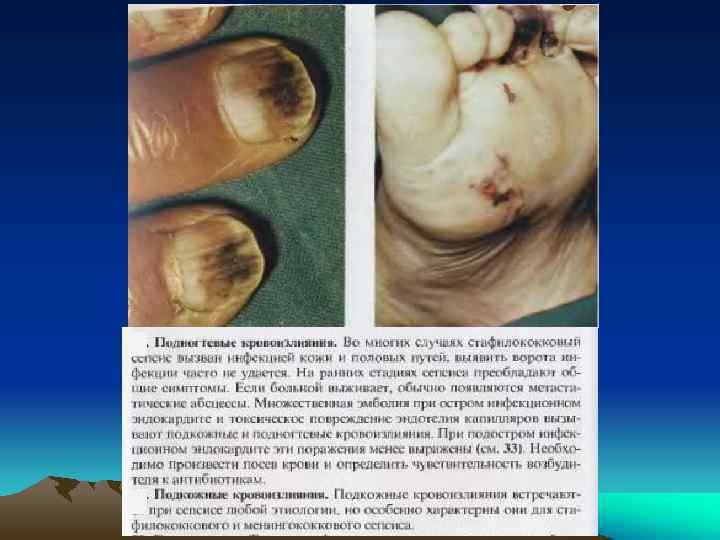
Сенильная пурпура – зазубренные темно-синеватокрасные кровоподтеки на атрофической морщинистой коже Петехиальные точечные кровотечения Пятнисто-популезная экзантема Пятна Джейнуэя - под ногтями в виде круглых темных слегка болезненных мелких очагов

Диагностика сепсиса «Все» соотносят с клиникой (предполагающие факторы, «входные ворота» , немотивированная лихорадка, бактериемия, (+) эффект от АБ, ). Сепсис – понятие клиническое, а не лабораторное (бактериемия – не обязательное его проявление). • • Дополнительные тесты: п/к введение стафилококкового анатоксина. По диаметру гиперемии определяют гиперчувствительность замедленного типа к стафилококковому антигену. Реакция (+), если диаметр гиперемии >1 см; УЗИ брюшной полости и сердца (цель - обнаружения абсцессов внутренних органов или вегетаций на клапанах сердца); рентгенография грудной клетки (может быть выявлена исходная пневмония, как источник сепсиса или проявления ОРДСВ). Иногда применяют КТ брюшной полости и таза, если подозревают эти зоны, в качестве источников инфекции; коагулограмма в динамике для верификации острого ДВСсиндрома: (+) паракоагуляционные пробы (фибриноген В, нафтоловая проба, Д-димер), снижение фибриногена и числа тромбоцитов. Вначале отмечается гиперкогуляция, а позднее -гипокоагуляция и интенсификация фибринолиза.

Клинические критерии острого сепсиса: • несоответствие между местным воспалительным очагом (мелкая рана, фурункул и сильная общая интоксикация; • отсутствие эффекта (не уменьшаются температура и интоксикация) от хирургической санации первичного очага; • увеличение размеров селезенки в динамике.

Критерии (условные) сепсиса: • лихорадка. Любая лихорадка >5 дней (особенно гектическая), без местных проявлений и головной боли и при относительно благоприятном состоянии больного -- подозрительна на криптогенный сепсис. ; • наличие инфекционного очага (диагностика осложняется при его отсутствии); • тяжелая интоксикация; • ССВО (проникновение медиаторов воспаления в системную циркуляцию); • симптомы органно-системной дисфункции (критерий выхода инфекционно-воспалительной реакции за пределы первичного очага) -СПОН (ОРДСВ, токсическая энцефалопатия, гепаторенальный синдром, ДВС-синдром или его нарастание); • появления отдельных септикопиемических очагов на коже больного (критерий генерализации процесса); • гипотония, тахипноэ и тахикардия; • лейкоцитоз со сдвигом влево. Наличия ≥ 3 симптомов – достаточно для постанвоки сепсиса и быстрого начала АБ терапии

Дифференциальный диагноз сепсиса (с многообразием клинического течения) проводят с любыми лихорадочными заболеваниями, но чаще с: • вирусной инфекцией (грипп), • миллиарным туберкулезом легких, • ДБСТ (особенно СКВ), • васкулитами, • рецидивирующей ТЭЛА, • опухолями (особенно раком печени и гипернефромой), лимфогранулематозом и лейкозами. Причины частых ошибок в дифференциальной диагностике сепсиса и ТВС легких: • большее внимание к рентгенограмме легких, чем к самому больному; • необоснованная вера в неактивность старых (фиброзных) кальцинатов в легких и в то, что СОЭ>70 мм/ч не бывает при ТВС или в то, что малые местные изменения на рентгенографии легких не могут вызвать высокой лихорадки. После исключения опухоли или ТВС легких, как причин лихорадки, в первую очередь, следует думать о СКВ (положительный эффект от ГКС, болеют чаще молодые женщины, нет гнойных очагов, часто выявляются LЕ-клетки в крови и поражения кожи в виде эритемы).

• • • Лечение сепсиса : подавление и ликвидация микробного очага (эрадикация микроба из кровотока), как первопричины болезни и блокада дальнейшей генерализации инфекции (этиотропные АБ) и/или удаление имеющихся катетеров (в/в, в полостях); коррекция заболеваний, предшествующих сепсису (при необходимости хирургическое вмешательство, радикальная санация очага инфекции разной локализации -- ротоглотка, абсцессы брюшной полости, некротизирующий панкреатит и др. ; проведение дополнительных мер по контролю очага инфекции). инфузионная Патогенетические аспекты: терапия -- восполнение ОЦК (и снижение концентрации токсических медиаторов "септического каскада"), восстановление адекватной тканевой перфузии (падение АД и нарушения МЦК требуют его быстрого восполнения): кристаллоиды, эритроцитарная масса, если у больного анемия и свежезамороженная плазма. Изменения АД, ЧСС, ЦВД и объема мочи -- используются как руководство для возмещения. Агрессивное возмещение жидкости улучшает выживаемость больных сепсисом, отягощенным СШ; устранение гипоксемии -- кислородотерапия (повышение ра. О 2 с 50 до ~100 мм рт. ст. ). Это может дать больший эффект, чем использование самого мощного АБ (в условиях гипоксемии резко повышается скорость реакций "септического каскада «); поддержание дыхания, транспорта кислорода (при тяжелом сепсисе и формировании ОРДСВ ~80% больных требуют поддержки: дыхательной -- механической ИВЛ) и гемодинамики (инотропные ЛС -- допамин) при СШ;

• корекция ДВС-синдрома и нарушений гомеостаза (ацидоза, электролитного и водного баланса); • коррекция вторичных иммунных нарушений (восполнение недостающего звена иммунной защиты); • нутритивная поддержка (энтеральное питание); • антикоагулянты (регуляция гипокоагуляции); в случае кровотечения – вливания эритроцитарной и тромбоцитраной масс и свежезамороженной плазмы; • антиферменты (блокирование агрессивных ферментов); • экстракорпоральные методы детоксикации коррегируют токсический компонент, не чувствительный к АБ, вызванный микробом, эндотоксинами и медиаторами; • воздействие на воспалительные каскадные реакции - ингибиторы ФНО-а (антиэндотоксиновых антитела или пентоксифилин).

Программа ступенчатой эмпирической терапии АБ сепсиса неустановленной этиологии : АБ 1 -го ряда у взрослых и без наличия иммунодефицита -антисинегнойные аминогликозиды или амоксиклав + клиндамицин или тикарциллинклавунат или пиперациллинтазобактам или имипинем или Цеф3 п. Если в течение 48 -72 ч получен (+) клинический эффект, то лечение выбранными АБ продолжают. Другая схема эмпирической терапии АБ сепсиса: сразу амоксициллин + офлоксацин нет эффекта тикарциллин + нетромицин (или цефтриаксон + ципрофлоксацин) нет эффекта монотерапия АБ резерва: меропинем, тиенам (в/в 0, 5 г, 3 р/сут) или Цеф4 п (цефепим). Во многих случаях современные высокоэффективные АБ могут применяться уже при начальной терапии сепсиса, без комбинации с Ам. Г.

Эмпирическая АБт при неустановленном первичном очаге Сепсис АБ 1 -й линии Обычное терапевтическое отделение Цеф 3 п ОИТР: без СПОН Цеф 3 п (цефтазидин вв, 3 рсут) ± амикацин (1 гсут) или ципрофлоксацин (0, 4 г, 3 рсут) Имипинем (0, 5 г, 3 рсут), ципрофлоксацин (0, 4 г, 3 рсут) ± амикацин ОИТР: со СПОН

Эмпирическая терапия сепсиса при установленном первичном очаге Причина сепсиса АБ первой линии Интраабдо. Сепсис без СПОН→ линкомицин+Ам. Г минальная; или Цеф3 -4 п+линкомицин (или Доминируют метранидазол) или амоксиклав энтерококки, +Ам. Г (нетилмицин). энтеробакте. Сепсис+СПОН→ в/в имипинем (1 г, рии и анаэ3 р/сут) или пиперациллин или робы цефепим (2 г, по 2 р/сут) + метранидазол. Уросепсис (мочевой тракт); Доминирует Гр(-) флора Альтернативные АБ в/в антисинегнойные пенициллины (АСП): пиперациллин (по 3 г через 6 ч), карбенициллин или азлоциллин (по 50 мг/кг через 4 ч); ФХ+метранидазол или эртапенем Сепсис без СПОН→Ципрофлоксацин Цеф3 п (цефтриаксон, цефотаксин) или АСП + Ам. Г (гентамицин (в/в 0, 4 г, 2 р/сут) ± амикацин в/в 1, 5 мг/кг через 8 ч или (тобрамицин). Внебольничный – амикацин (5 мг/кг через 8 ч) офлоксацин, цефотаксин, цефтриаксон. Внутрибольничный – левофлоксацин, ципрофлоксацин. Сепсис+СПОН→ имипинем (меропинем). Клиндамицин (в/в по 0, 6 г через 8 ч) Одонтоген ый (стрептококк Ванкомицин (2 г/сутки) или Цеф1 п (цефазолин), амоксиклав с метронидазолом

Средостени е Цеф3 п+амикацин+метронидазо л Ципрофлоксацин+Метра ни-дазол Легкие: ВБП Если ранее АБ не назначались→ Цеф3 п+макролид; если назначались (Цеф1 -2 п, Ампициллин) → Цеф3 п+Ам. Г (или ФХ) Имипинем, меропинем, эртапенем, цефоперазон/сульфбактам+ амикацин; ципрофлоксацин+амикацин Нозокомиальная пневм. в Цеф3 п (цефтазидим) или ОИТР ципрофлоксацин +амикацин Кожа и мягкие ткани С вовлечением костей меропенем, Амоксиклав или пипера- Имипенем, цефепим+клиндамицин, циллин/тазобактам+нетилми цефтриаксон ци (ципрофлоксацин)+клинда или мицин левофлоксацин+клиндамици н (метранидазол) Имипенем, цефепим+метранидазол или клиндамицин Катетерассоциированный Ванкомицин, линезолид Цеф1 -2 п+Ам. Г, ципрофлоксацин+рифампи цин

Целенаправленная АБ терапия сепсиса при установленном возбудителе Микробы АБ первой линии Альтернативные АБ Гр(+) флора Золотистый или эпидермальны й стафилокок к: мецитиллинчувст. Метициллинрезистентн ый Оксациллин (8 -12 г/сут) или цефазолин (6 г/сут) Цеф, амосиклав, уназин, имипинем, левофлоксацин Линезолид, рифампицин+котримаксозол (ципрофлоксацин) Ванкомицин (в/в 1 г, 2 р/сут), часто комбинируют с Ам. Г или зивокс (в/в 0, 6 г, 2 р/сут) при ванкомицин-резистентных штаммах Бензилпенициллин (10 -20 млн ЕДсут Зеленящий + Ам. Г или амоксициллин стрептококк Ванкомицин, Цеф3 п или далацин C Стрептококк пневмонии Цеф 3 -4 п (цефотаксим, цефтриаксон, цефепим) Левофлоксацин, имипинем Энтерококки, Фекальный Бензилпенициллин+АГ Сразу тиенам, ванкомицин или линезолид (из-за высокой Ванкомици, пиперациллин ванкомицин, АСП+Ам. Г,

Гр(-) флора – основная часть нозокомиального сепсиса Кишечная палочка Цеф 3 п ФХ, Цеф2 п+Ам. Г, уназин+Ам. Г, цефепим, имипинем Клебсиела, Протей Имипинем или меропинем Цеф3 -4 п (цефоперазон, цефепим) + Ам. Г, АСП+Ам. Г, пиперациллин, ципрофлоксацин Гемофильная палочка Цеф3 п ФХ Уназин, имипинем Протей Цеф3 п Уназин Синегнойная палочка Цеф3 -4 п (цефтазидим 2 г, 3 р/сут или цефоперазон или цефепим) + АСАм. Г или два вида ФХ -ципрофлоксацин (или левофлоксацин) +АСАм. Г Имипинем или имипинем+АСАм. Г (карбапенемы не разрушаются В-лактамазами микробов), АСП, офлоксацин в комбинации с АСАм. Г ФХ, АСП+АГ Анаэробы Бактериоды Метранидазол Имипинем, клиндамицин, уназин, пиперациллин
Сепсис в клинике внутренних болезнейlv.ppt