Sepsis_6_kurs.pptx
- Количество слайдов: 82
 Сепсис в акушерстве и гинекологии.
Сепсис в акушерстве и гинекологии.
 В мире инфекции стоят на 4 месте в структуре материнской смертности, составляют 11%. В России материнские потери от сепсиса во время родов и в послеродовом периоде – 3, 6%.
В мире инфекции стоят на 4 месте в структуре материнской смертности, составляют 11%. В России материнские потери от сепсиса во время родов и в послеродовом периоде – 3, 6%.
 Каждые 4 года идет обновление международного протокола интенсивной терапии (Surviving Sepsis Campaign Guidelines) – 2004, 2008, 2016 гг. За последние 25 лет трижды пересматривалось определение сепсиса (1991, 2001 и 2016 гг. )
Каждые 4 года идет обновление международного протокола интенсивной терапии (Surviving Sepsis Campaign Guidelines) – 2004, 2008, 2016 гг. За последние 25 лет трижды пересматривалось определение сепсиса (1991, 2001 и 2016 гг. )

 Дефиниции ACCP/SCCM Согласительной конференции (Американской коллегии врачей и общества критической медицины) SIRS: Systemic Inflammatory response syndrome Синдром системной воспалительной реакции - системная реакция организма на воздействие различных сильных раздражителей (инфекция, травма, операция) Характеризуется двумя или более из следующих признаков: - температура тела і 38° или Ј 36° - частота сердечных сокращений і 90/мин - частота дыханий > 20/мин или Ра. СО 2 Ј 32 мм рт. ст. - лейкоциты крови >12 000/мм 3 или <4 000/мм 3 или незрелых форм >10%
Дефиниции ACCP/SCCM Согласительной конференции (Американской коллегии врачей и общества критической медицины) SIRS: Systemic Inflammatory response syndrome Синдром системной воспалительной реакции - системная реакция организма на воздействие различных сильных раздражителей (инфекция, травма, операция) Характеризуется двумя или более из следующих признаков: - температура тела і 38° или Ј 36° - частота сердечных сокращений і 90/мин - частота дыханий > 20/мин или Ра. СО 2 Ј 32 мм рт. ст. - лейкоциты крови >12 000/мм 3 или <4 000/мм 3 или незрелых форм >10%
 Дефиниции ACCP/SCCM Согласительной конференции Сепсис – синдром системной воспалительной реакции на инвазию микроорганизмов Наличие очага инфекции + двух или более признаков синдрома системного воспалительного ответа
Дефиниции ACCP/SCCM Согласительной конференции Сепсис – синдром системной воспалительной реакции на инвазию микроорганизмов Наличие очага инфекции + двух или более признаков синдрома системного воспалительного ответа
 Дефиниции ACCP/SCCM Согласительной конференции Тяжелый сепсис Сепсис, сочетающийся с органной дисфункцией, гипотензией, нарушением тканевой перфузии Проявлением последнего, в частности, является повышение концентрации лактата, олигурия, острое нарушение сознания
Дефиниции ACCP/SCCM Согласительной конференции Тяжелый сепсис Сепсис, сочетающийся с органной дисфункцией, гипотензией, нарушением тканевой перфузии Проявлением последнего, в частности, является повышение концентрации лактата, олигурия, острое нарушение сознания
 Дефиниции ACCP/SCCM Согласительной конференции Септический шок Сепсис с признаками тканевой и органной гипоперфузии и артериальной гипотонией, не устраняющейся с помощью инфузионной терапии и требующей назначения вазопрессоров
Дефиниции ACCP/SCCM Согласительной конференции Септический шок Сепсис с признаками тканевой и органной гипоперфузии и артериальной гипотонией, не устраняющейся с помощью инфузионной терапии и требующей назначения вазопрессоров
 2016 г. – Третий международный консенсус определений сепсиса и септического шока – Сепсис 3 Сепсис – угрожающая жизни органная дисфункция, причиной которой является дизрегуляторный ответ организма на инфекцию. В основу положено сочетание инфекционного очага и признаков полиорганной недостаточности вне зависимости от наличия или отсутствия системной воспалительной реакции.
2016 г. – Третий международный консенсус определений сепсиса и септического шока – Сепсис 3 Сепсис – угрожающая жизни органная дисфункция, причиной которой является дизрегуляторный ответ организма на инфекцию. В основу положено сочетание инфекционного очага и признаков полиорганной недостаточности вне зависимости от наличия или отсутствия системной воспалительной реакции.
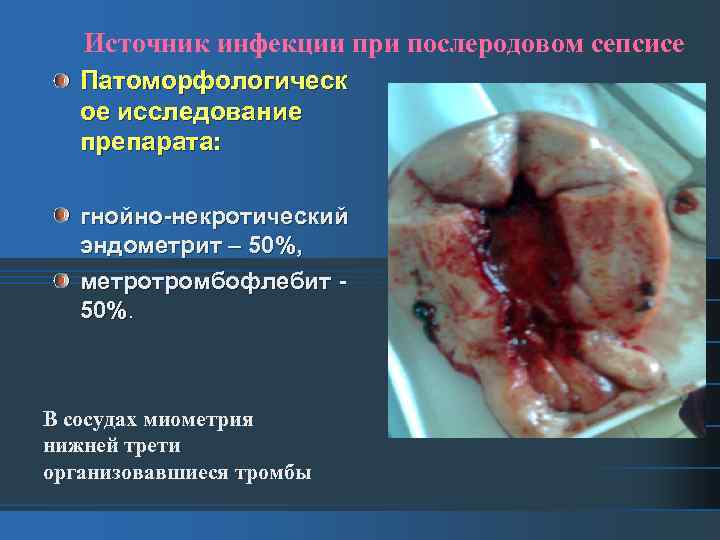 Источник инфекции при послеродовом сепсисе Патоморфологическ ое исследование препарата: гнойно-некротический эндометрит – 50%, метротромбофлебит 50%. В сосудах миометрия нижней трети организовавшиеся тромбы
Источник инфекции при послеродовом сепсисе Патоморфологическ ое исследование препарата: гнойно-некротический эндометрит – 50%, метротромбофлебит 50%. В сосудах миометрия нижней трети организовавшиеся тромбы
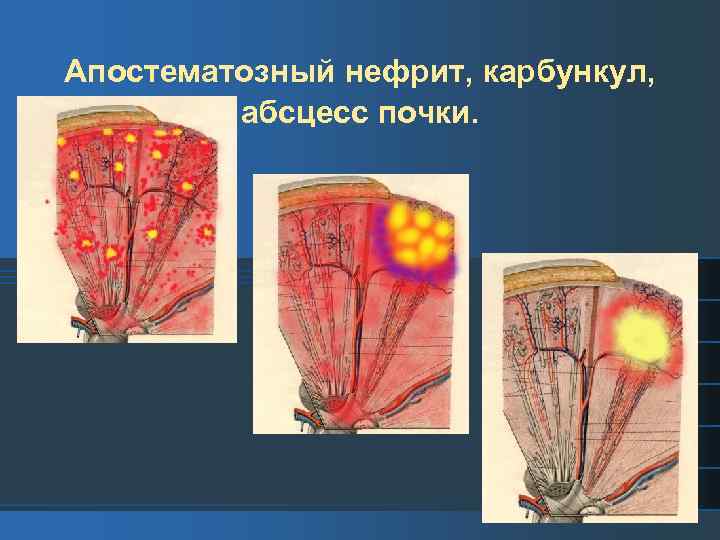 Апостематозный нефрит, карбункул, абсцесс почки.
Апостематозный нефрит, карбункул, абсцесс почки.
 Благоприятному исходу способствует: молодой возраст, отсутствие преморбидного фона, локализация очага в полости малого таза, доступность для диагностики и лечения, чувствительность микрофлоры к антибактериальным препаратам широкого спектра действия. Прогрессирование сепсиса при беременности и после родов может быть обусловлено физиологическим снижением иммунитета и материнским системным воспалительным ответом (дисбаланс Т-клеточного иммунитета, увеличение количества лейкоцитов, дисфункция эндотелия, изменение коагуляционного потенциала крови, особенно при осложнениях беременности – преэклампсия, прежд. роды). Сепсис с острой органной недостаточностью приводит к летальности в 20 -40% случаев, при развитии септического шока -
Благоприятному исходу способствует: молодой возраст, отсутствие преморбидного фона, локализация очага в полости малого таза, доступность для диагностики и лечения, чувствительность микрофлоры к антибактериальным препаратам широкого спектра действия. Прогрессирование сепсиса при беременности и после родов может быть обусловлено физиологическим снижением иммунитета и материнским системным воспалительным ответом (дисбаланс Т-клеточного иммунитета, увеличение количества лейкоцитов, дисфункция эндотелия, изменение коагуляционного потенциала крови, особенно при осложнениях беременности – преэклампсия, прежд. роды). Сепсис с острой органной недостаточностью приводит к летальности в 20 -40% случаев, при развитии септического шока -
 НАИБОЛЕЕ ЗНАЧИМЫЕ ФАКТОРЫ РИСКА РАЗВИТИЯ СЕПСИСА ВО ВРЕМЯ БЕРЕМЕННОСТИ И ПОСЛЕ РОДОВ Возраст моложе 20 лет и старше 40 лет; Бесплатная медицинская помощь; Кесарево сечение; Инфекции генитального тракта, пневмония и инфекции дыхательных путей; Большой паритет родов; Амниоцентез, серкляж и другие инвазивные процедуры; Длительно существующий спонтанный разрыв плодных оболочек; Задержка продуктов зачатия, частей плаценты в полости матки; Травмы мягких тканей родовых путей, кесарево сечение; ВИЧ инфекция; Хр. сердечная и печеночная недостаточность;
НАИБОЛЕЕ ЗНАЧИМЫЕ ФАКТОРЫ РИСКА РАЗВИТИЯ СЕПСИСА ВО ВРЕМЯ БЕРЕМЕННОСТИ И ПОСЛЕ РОДОВ Возраст моложе 20 лет и старше 40 лет; Бесплатная медицинская помощь; Кесарево сечение; Инфекции генитального тракта, пневмония и инфекции дыхательных путей; Большой паритет родов; Амниоцентез, серкляж и другие инвазивные процедуры; Длительно существующий спонтанный разрыв плодных оболочек; Задержка продуктов зачатия, частей плаценты в полости матки; Травмы мягких тканей родовых путей, кесарево сечение; ВИЧ инфекция; Хр. сердечная и печеночная недостаточность;
 По частоте встречаемости микроорганизмов при ГВЗ в гинекологии Аэробы Гр-: кишечная палочка, энтеробактерии, клебсиела, протей, псевдомонады. Аэробы Гр+: энтерококк, пневмококк, стрептококк гр. А, В, D, стафилококки (aureus). Анаэробы Гр-: бактероиды, превотеллы, фузобактерии. Анаэробы Гр+: клостридии, пептококки, пептострептококки.
По частоте встречаемости микроорганизмов при ГВЗ в гинекологии Аэробы Гр-: кишечная палочка, энтеробактерии, клебсиела, протей, псевдомонады. Аэробы Гр+: энтерококк, пневмококк, стрептококк гр. А, В, D, стафилококки (aureus). Анаэробы Гр-: бактероиды, превотеллы, фузобактерии. Анаэробы Гр+: клостридии, пептококки, пептострептококки.
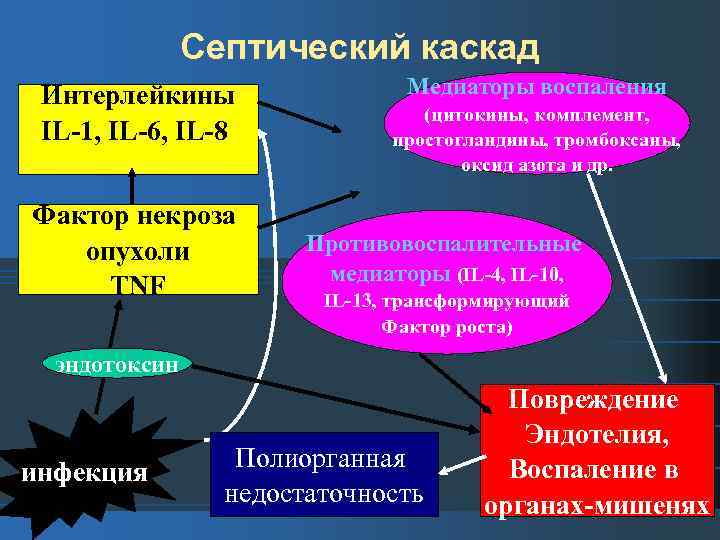 Септический каскад Интерлейкины IL-1, IL-6, IL-8 Фактор некроза опухоли TNF Медиаторы воспаления (цитокины, комплемент, простогландины, тромбоксаны, оксид азота и др. Противовоспалительные медиаторы (IL-4, IL-10, IL-13, трансформирующий Фактор роста) эндотоксин инфекция Полиорганная недостаточность Повреждение Эндотелия, Воспаление в органах-мишенях
Септический каскад Интерлейкины IL-1, IL-6, IL-8 Фактор некроза опухоли TNF Медиаторы воспаления (цитокины, комплемент, простогландины, тромбоксаны, оксид азота и др. Противовоспалительные медиаторы (IL-4, IL-10, IL-13, трансформирующий Фактор роста) эндотоксин инфекция Полиорганная недостаточность Повреждение Эндотелия, Воспаление в органах-мишенях
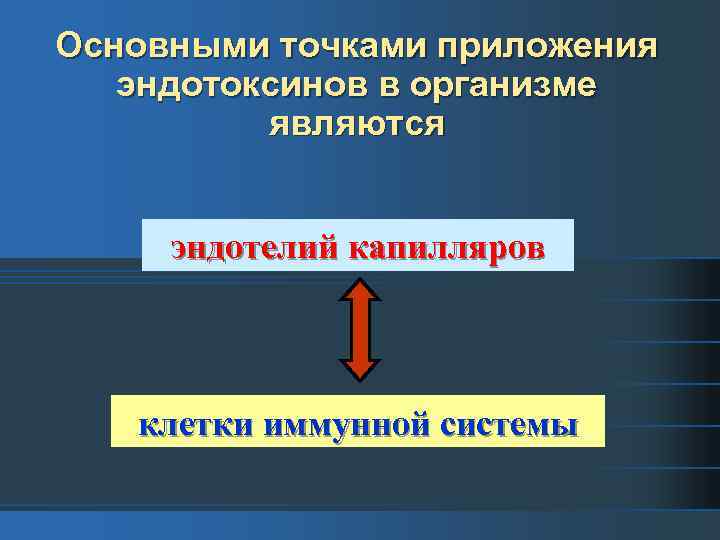 Основными точками приложения эндотоксинов в организме являются эндотелий капилляров клетки иммунной системы
Основными точками приложения эндотоксинов в организме являются эндотелий капилляров клетки иммунной системы
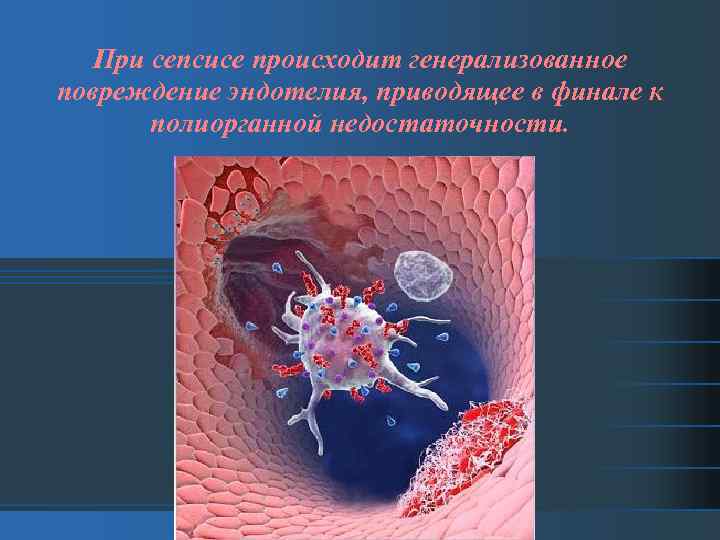 При сепсисе происходит генерализованное повреждение эндотелия, приводящее в финале к полиорганной недостаточности.
При сепсисе происходит генерализованное повреждение эндотелия, приводящее в финале к полиорганной недостаточности.
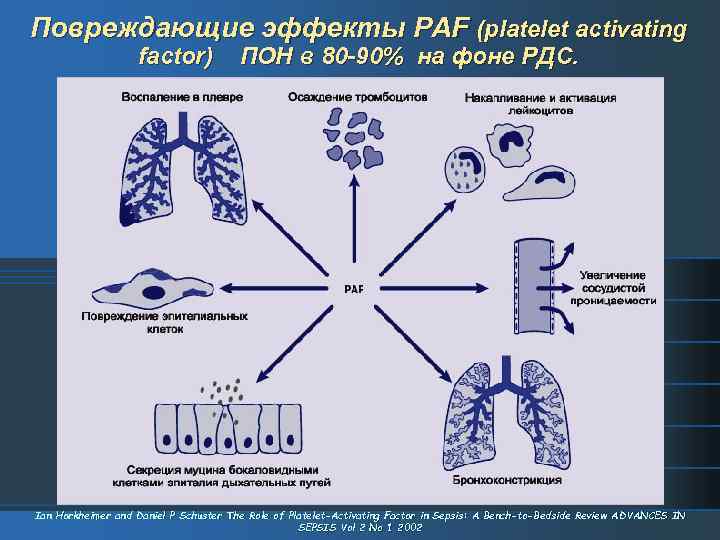 Повреждающие эффекты PAF (platelet activating factor) ПОН в 80 -90% на фоне РДС. Ian Horkheimer and Daniel P Schuster The Role of Platelet-Activating Factor in Sepsis: A Bench-to-Bedside Review ADVANCES IN SEPSIS Vol 2 No 1 2002
Повреждающие эффекты PAF (platelet activating factor) ПОН в 80 -90% на фоне РДС. Ian Horkheimer and Daniel P Schuster The Role of Platelet-Activating Factor in Sepsis: A Bench-to-Bedside Review ADVANCES IN SEPSIS Vol 2 No 1 2002
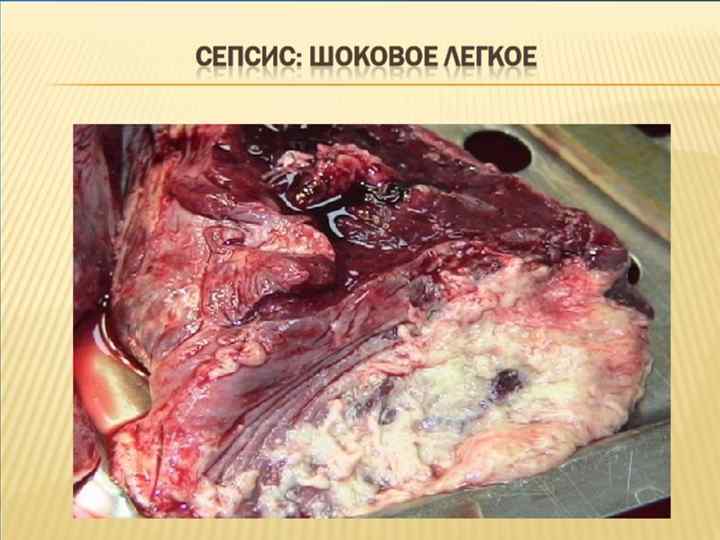
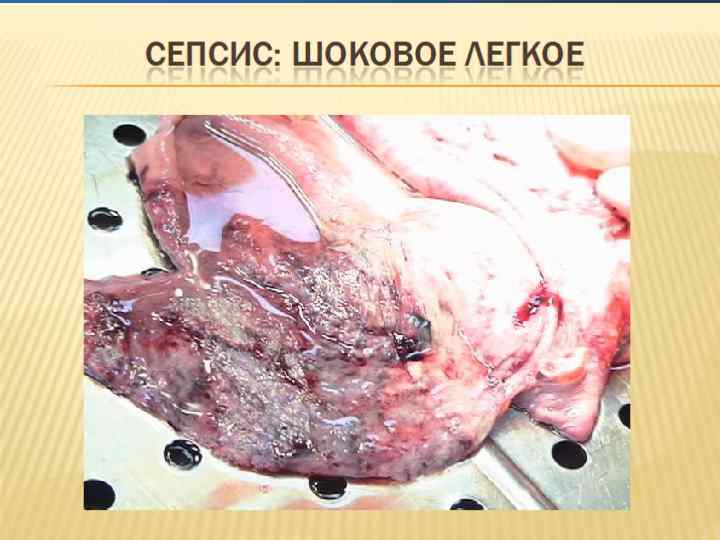

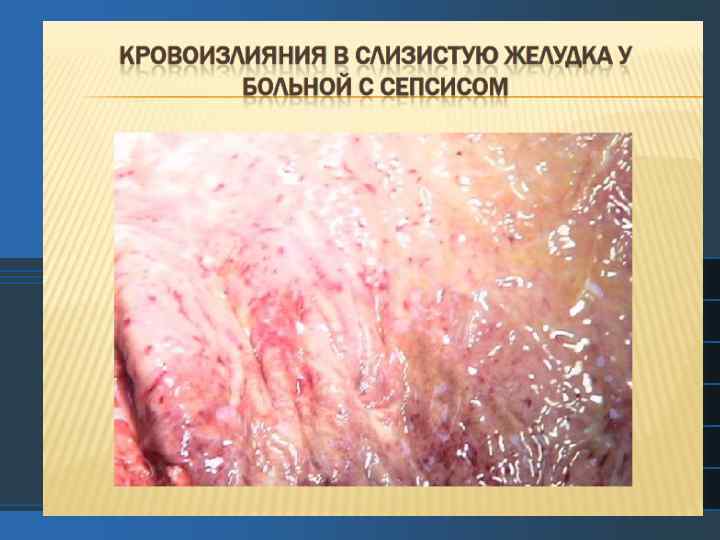
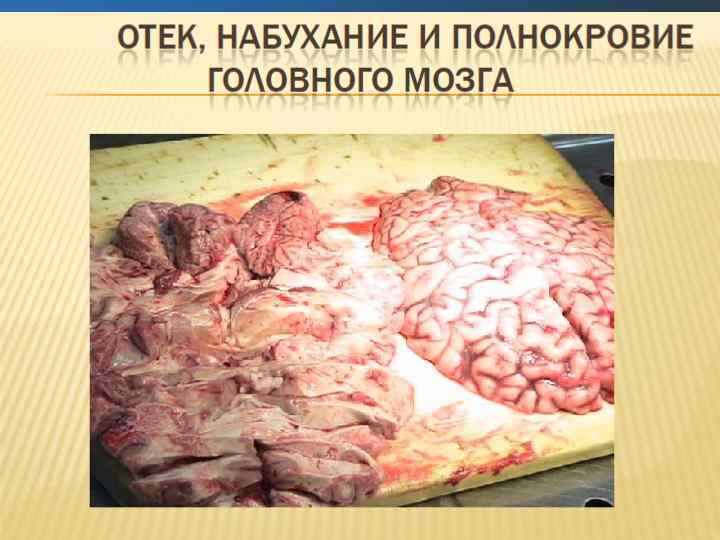
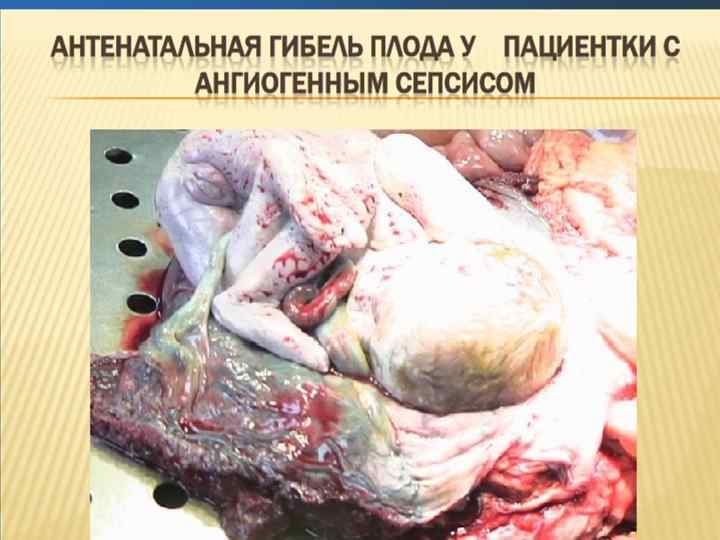
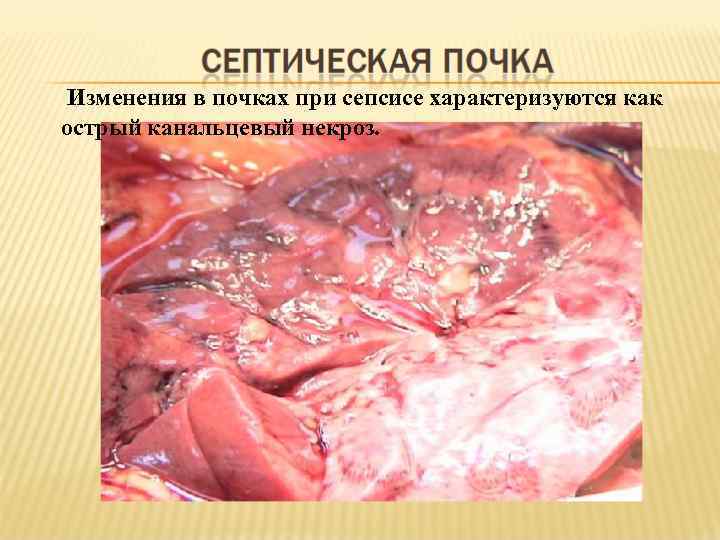 Изменения в почках при сепсисе характеризуются как острый канальцевый некроз.
Изменения в почках при сепсисе характеризуются как острый канальцевый некроз.
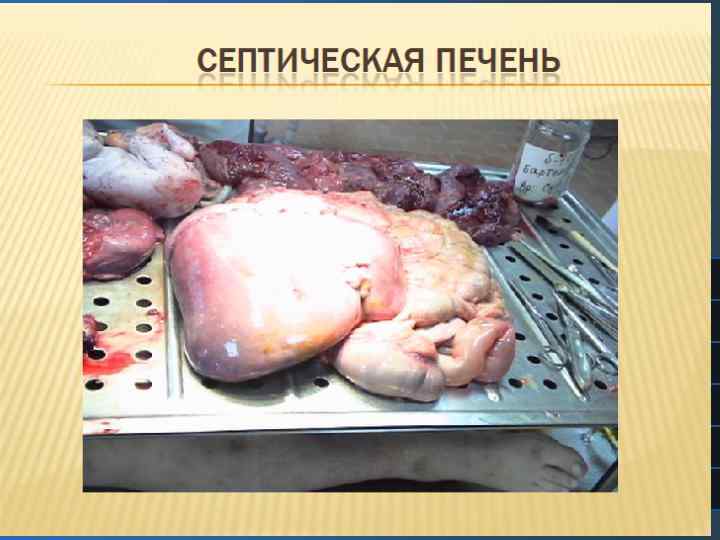
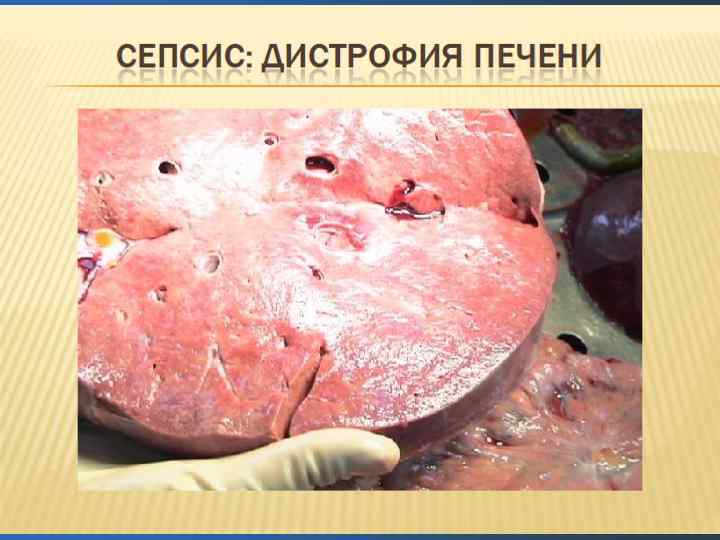
 КОАГУЛОПАТИЯ ПРИ СЕПТИЧЕСКОМ ШОКЕ Инфекция – одна из самых частых причин синдрома ДВС. 70% всех ДВС возникающих в родах, связаны с септическими состояниями. В патогенезе развития коагулопатии при септическом шоке участвует несколько механизмов: лизис клеток и самих микробов поставляет в кровоток активный тромбопластин, который запускает ферментативную коагуляцию; биологически активные вещества вызывают агрегацию тромбоцитов, при генерализованном повреждении эндотелия дефекты закрываются тромбоцитами, нарушаются реологические свойства крови с агрегацией форменных элементов, на которые оседает фибрин.
КОАГУЛОПАТИЯ ПРИ СЕПТИЧЕСКОМ ШОКЕ Инфекция – одна из самых частых причин синдрома ДВС. 70% всех ДВС возникающих в родах, связаны с септическими состояниями. В патогенезе развития коагулопатии при септическом шоке участвует несколько механизмов: лизис клеток и самих микробов поставляет в кровоток активный тромбопластин, который запускает ферментативную коагуляцию; биологически активные вещества вызывают агрегацию тромбоцитов, при генерализованном повреждении эндотелия дефекты закрываются тромбоцитами, нарушаются реологические свойства крови с агрегацией форменных элементов, на которые оседает фибрин.
 Септический шок - - сепсис при котором наблюдаемые циркуляторные, клеточные метаболические изменения достаточно выражены для существенного повышения риска смерти. Критерии септического шока: САД <65 мм рт. ст. q Уровень лактата >2 ммоль/л q q На фоне адекватной инфузионной терапии, после введения инфузионных растворов - 20 -40 мл/кг. Требует
Септический шок - - сепсис при котором наблюдаемые циркуляторные, клеточные метаболические изменения достаточно выражены для существенного повышения риска смерти. Критерии септического шока: САД <65 мм рт. ст. q Уровень лактата >2 ммоль/л q q На фоне адекватной инфузионной терапии, после введения инфузионных растворов - 20 -40 мл/кг. Требует
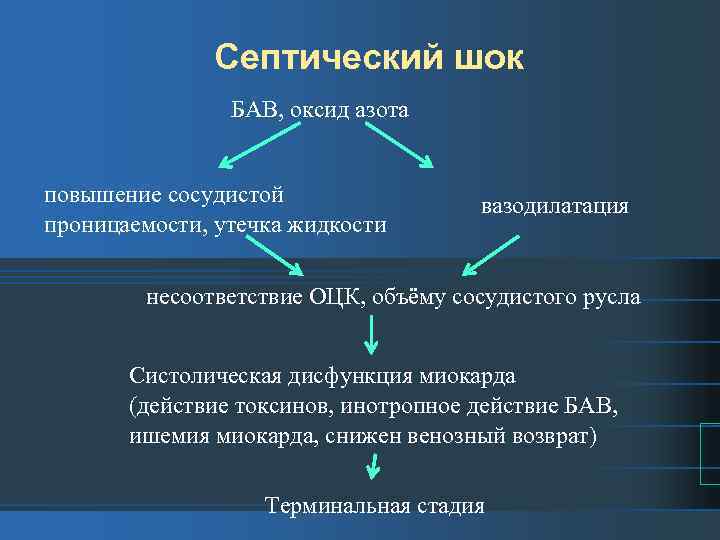 Септический шок БАВ, оксид азота повышение сосудистой проницаемости, утечка жидкости вазодилатация несоответствие ОЦК, объёму сосудистого русла Систолическая дисфункция миокарда (действие токсинов, инотропное действие БАВ, ишемия миокарда, снижен венозный возврат) Терминальная стадия
Септический шок БАВ, оксид азота повышение сосудистой проницаемости, утечка жидкости вазодилатация несоответствие ОЦК, объёму сосудистого русла Систолическая дисфункция миокарда (действие токсинов, инотропное действие БАВ, ишемия миокарда, снижен венозный возврат) Терминальная стадия
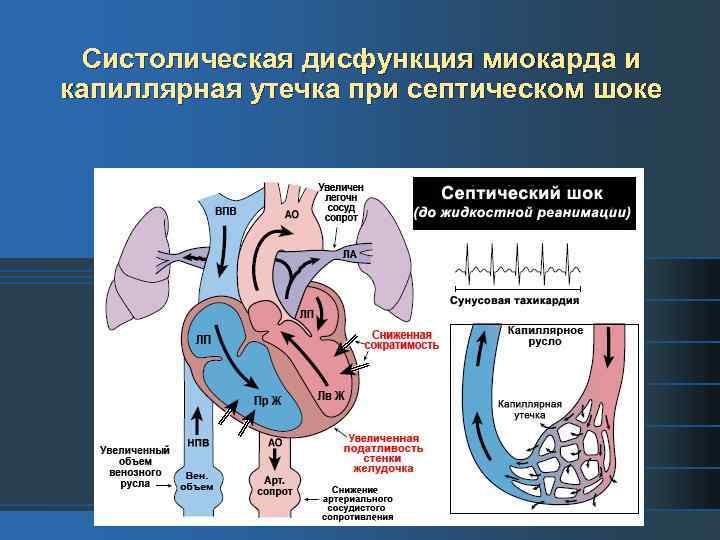 Систолическая дисфункция миокарда и капиллярная утечка при септическом шоке
Систолическая дисфункция миокарда и капиллярная утечка при септическом шоке
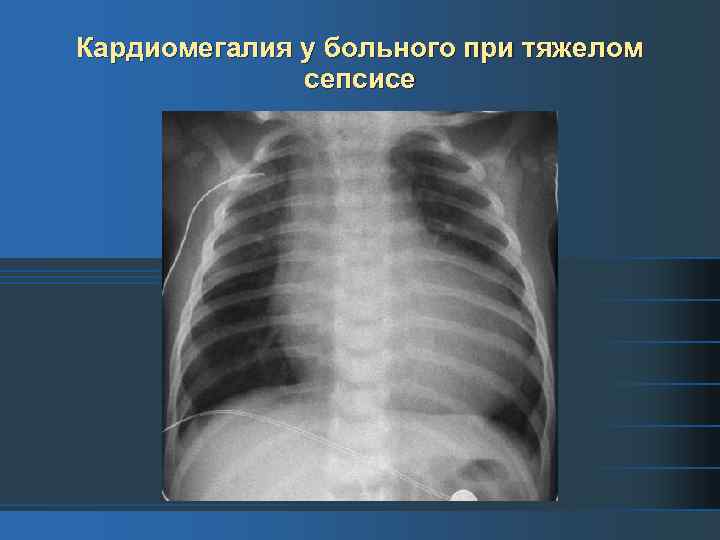 Кардиомегалия у больного при тяжелом сепсисе
Кардиомегалия у больного при тяжелом сепсисе
 Характеристика показателей кровообращения в различные стадии септического шока Ранняя стадия (гипердинамическая) – «теплый» шок Высокий СВ (тахикардия) Низкое ОПСС (открытие а-в шунтов и вазодилятация вен) • • Поздняя стадия (гиподинамическая) – «холодный» шок Снижен СВ (¯ сократ. способн. миокарда, возврат крови) • Повышено ОПСС (централизация к/о и вазоконстрикция) • Синдром малого выброса • Гипопефузия • Артериальная гипотензия • Терминальная стадия Hess ML, Nastillo A, Greenfield LJ Spectrum of cardiovascular function during gram-negative sepsis. Prog Cardiovasc Dis 1981; 4: 279 -298
Характеристика показателей кровообращения в различные стадии септического шока Ранняя стадия (гипердинамическая) – «теплый» шок Высокий СВ (тахикардия) Низкое ОПСС (открытие а-в шунтов и вазодилятация вен) • • Поздняя стадия (гиподинамическая) – «холодный» шок Снижен СВ (¯ сократ. способн. миокарда, возврат крови) • Повышено ОПСС (централизация к/о и вазоконстрикция) • Синдром малого выброса • Гипопефузия • Артериальная гипотензия • Терминальная стадия Hess ML, Nastillo A, Greenfield LJ Spectrum of cardiovascular function during gram-negative sepsis. Prog Cardiovasc Dis 1981; 4: 279 -298
 КЛИНИКА Общие симптомы послеродового сепсиса : Лихорадка, озноб (стойко повышенная температура или пики предполагает абсцесс). Нормальная температура может быть связана с приемом НСПВ препаратов. Диарея или рвота. Нагрубание / покраснение молочных желез. Сыпь. Абдоминальная / тазовая боль. Раневая инфекция. Выделения из влагалища. Продуктивный кашель. Расстройства мочеиспускания. Задержка в инволюции матки, обильные лохии. Общие - неспецифические признаки, такие как вялость, снижение аппетита.
КЛИНИКА Общие симптомы послеродового сепсиса : Лихорадка, озноб (стойко повышенная температура или пики предполагает абсцесс). Нормальная температура может быть связана с приемом НСПВ препаратов. Диарея или рвота. Нагрубание / покраснение молочных желез. Сыпь. Абдоминальная / тазовая боль. Раневая инфекция. Выделения из влагалища. Продуктивный кашель. Расстройства мочеиспускания. Задержка в инволюции матки, обильные лохии. Общие - неспецифические признаки, такие как вялость, снижение аппетита.
 Диагноз «сепсис» не вызывает сомнений при сочетании 3 критериев: Наличия очага инфекционного воспаления, Присутствия синдрома системного воспалительного ответа (критерий выброса медиаторов воспаления в системную циркуляцию), Признаков органно-системной дисфункции или появления отдаленных пиемических очагов (критерий генерализации процесса).
Диагноз «сепсис» не вызывает сомнений при сочетании 3 критериев: Наличия очага инфекционного воспаления, Присутствия синдрома системного воспалительного ответа (критерий выброса медиаторов воспаления в системную циркуляцию), Признаков органно-системной дисфункции или появления отдаленных пиемических очагов (критерий генерализации процесса).
 Диагностика сепсиса и септического шока должна основываться на четких критериях консенсуса «Сепсис-3» : ССВО в настоящее время более не является критерием сепсиса (12, 5% пациентов с сепсисом «ССВО отрицательные» ) Критерии сепсиса: Подозрение на инфекцию или документально подтвержденная инфекция; Органная дисфункция 2 и более баллов по шкале SOFA
Диагностика сепсиса и септического шока должна основываться на четких критериях консенсуса «Сепсис-3» : ССВО в настоящее время более не является критерием сепсиса (12, 5% пациентов с сепсисом «ССВО отрицательные» ) Критерии сепсиса: Подозрение на инфекцию или документально подтвержденная инфекция; Органная дисфункция 2 и более баллов по шкале SOFA
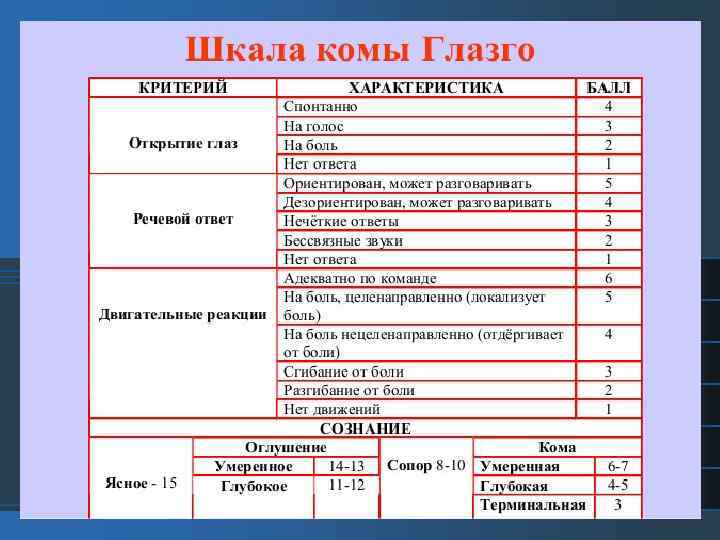
 Шкала q. SOFA (quick Sequential Organ Failure Assessment) Упрощенная шкала SOFA для быстрой оценки на догоспитальном этапе и вне палаты интенсивной терапии Показатель q. SOFA, баллы Снижение АД (систолическое АД ≤ 100 мм рт ст) 1 Увеличение частоты 1 дыхания (≥ 22 дыханий/мин) Количество баллов по (по 1 Нарушение сознанияшкале q. SOFA 2 и более – сильный предиктор неблагоприятного исхода, пациентка требует шкале Глазго <15 ) перевода в РАО.
Шкала q. SOFA (quick Sequential Organ Failure Assessment) Упрощенная шкала SOFA для быстрой оценки на догоспитальном этапе и вне палаты интенсивной терапии Показатель q. SOFA, баллы Снижение АД (систолическое АД ≤ 100 мм рт ст) 1 Увеличение частоты 1 дыхания (≥ 22 дыханий/мин) Количество баллов по (по 1 Нарушение сознанияшкале q. SOFA 2 и более – сильный предиктор неблагоприятного исхода, пациентка требует шкале Глазго <15 ) перевода в РАО.
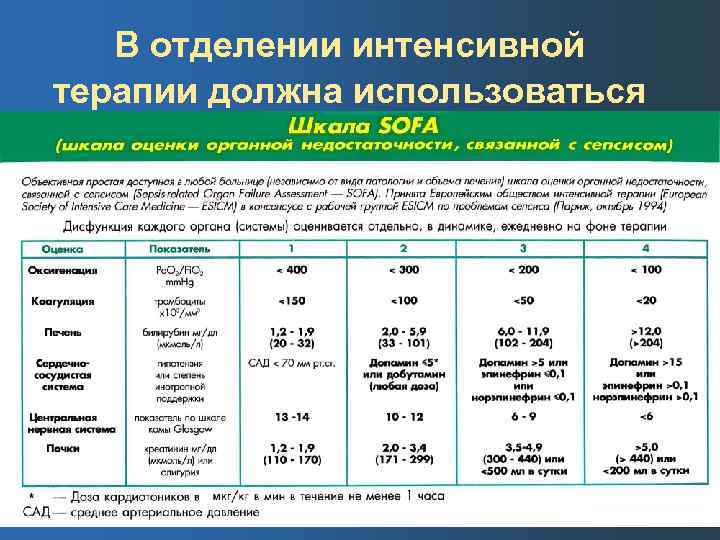 В отделении интенсивной терапии должна использоваться
В отделении интенсивной терапии должна использоваться
 Это служит основой ранней диагностики и максимально раннего начала лечения сепсиса. NB! У пациенток с инфекционным очагом необходимо оценивать признаки полиорганной недостаточности, а у пациенток с признаками полиорганной недостаточности необходимо оценивать явную или подозреваемую инфекцию.
Это служит основой ранней диагностики и максимально раннего начала лечения сепсиса. NB! У пациенток с инфекционным очагом необходимо оценивать признаки полиорганной недостаточности, а у пациенток с признаками полиорганной недостаточности необходимо оценивать явную или подозреваемую инфекцию.
 Острый РДСВ 1) острое начало; 2) двусторонняя легочная инфильтрация (билатеральные легочные инфильтраты на рентгенограмме); 3) происхождение отёка: дыхательную недостаточность нельзя объяснить сердечной недостаточностью или перегрузкой жидкостью. 4) гипоксемия, рефрактерная к оксигенотерапии: легкая: Pa. O 2/Fi. O 2 =< 300 при ПДКВ или CPAP >= 5 см водн. ст. средней тяжести: Pa. O 2/Fi. O 2 =< 200 тяжелая: Pa. O 2/Fi. O 2 =< 100 Отличие СОПЛ от РДСВ в степени гипоксемии, выраженной в форме отношения Ра. О 2 Fi. O 2; при СОПЛ Ра. О 2 Fi. O 2 < 300, при РДСВ < 200 мм рт. Ст. .
Острый РДСВ 1) острое начало; 2) двусторонняя легочная инфильтрация (билатеральные легочные инфильтраты на рентгенограмме); 3) происхождение отёка: дыхательную недостаточность нельзя объяснить сердечной недостаточностью или перегрузкой жидкостью. 4) гипоксемия, рефрактерная к оксигенотерапии: легкая: Pa. O 2/Fi. O 2 =< 300 при ПДКВ или CPAP >= 5 см водн. ст. средней тяжести: Pa. O 2/Fi. O 2 =< 200 тяжелая: Pa. O 2/Fi. O 2 =< 100 Отличие СОПЛ от РДСВ в степени гипоксемии, выраженной в форме отношения Ра. О 2 Fi. O 2; при СОПЛ Ра. О 2 Fi. O 2 < 300, при РДСВ < 200 мм рт. Ст. .
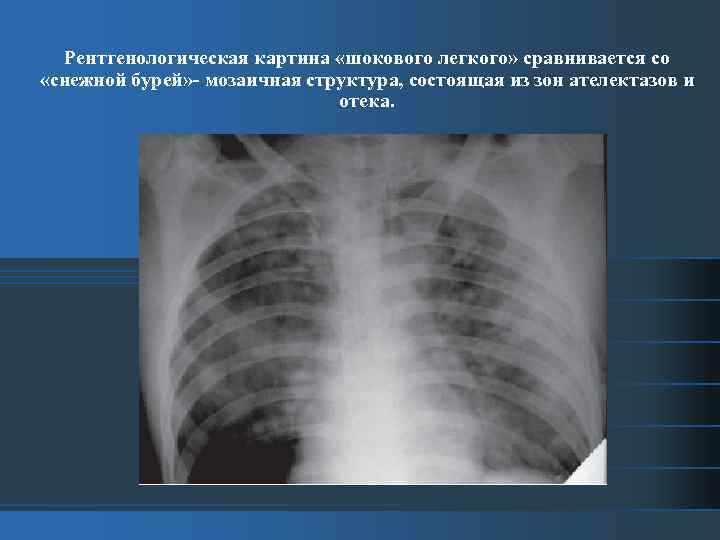 Рентгенологическая картина «шокового легкого» сравнивается со «снежной бурей» - мозаичная структура, состоящая из зон ателектазов и отека.
Рентгенологическая картина «шокового легкого» сравнивается со «снежной бурей» - мозаичная структура, состоящая из зон ателектазов и отека.
 Гистопатологический препарат – острый респираторный дистресс синдром взрослых: гиалиновые мембраны помечены (Ї ); просвет альвеолы отмечен (*)
Гистопатологический препарат – острый респираторный дистресс синдром взрослых: гиалиновые мембраны помечены (Ї ); просвет альвеолы отмечен (*)
 Лабораторные и инструментальные исследования при подозрении на сепсис: Посев крови до назначения антибиотиков. Определение лактата в сыворотке крови. Исследования, направленные на поиск источника инфекции (рентгенограмма легких, УЗИ органов брюшной полости и малого таза, ЭХО-КГ Клинический анализ и б/х анализ крови, тромбоциты, анализ мочи, коагулограмма, электролиты плазмы. Бактериологическое исследование в зависимости от клиники (лохий, мочи, отделяемого из раны, носоглотки). Биомаркеры (С-реактивный белок, прокальцитонин, пресепсин).
Лабораторные и инструментальные исследования при подозрении на сепсис: Посев крови до назначения антибиотиков. Определение лактата в сыворотке крови. Исследования, направленные на поиск источника инфекции (рентгенограмма легких, УЗИ органов брюшной полости и малого таза, ЭХО-КГ Клинический анализ и б/х анализ крови, тромбоциты, анализ мочи, коагулограмма, электролиты плазмы. Бактериологическое исследование в зависимости от клиники (лохий, мочи, отделяемого из раны, носоглотки). Биомаркеры (С-реактивный белок, прокальцитонин, пресепсин).
 Посев крови до назначения антибиотиков. Лечение АБ следует начинать, не дожидаясь результатов микробиологического исследования Забор крови производится 2 -3 раза из вен верхних конечностей с интервалом 30 мин. Отрицательные результаты посевов крови не исключают сепсис. Бактериемия без клинических проявлений генерализованной инфекции расценивается как транзиторная.
Посев крови до назначения антибиотиков. Лечение АБ следует начинать, не дожидаясь результатов микробиологического исследования Забор крови производится 2 -3 раза из вен верхних конечностей с интервалом 30 мин. Отрицательные результаты посевов крови не исключают сепсис. Бактериемия без клинических проявлений генерализованной инфекции расценивается как транзиторная.
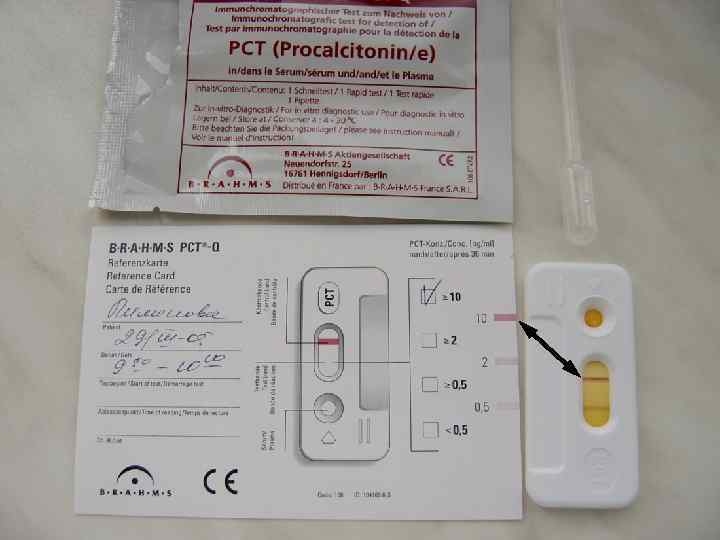
 Маркёр генерализованной инфекции прокальцитонин ПКТ – предшественник гормона кальцитонина Стимуляторами выработки ПКТ являются белки оболочки бактерий, эндотоксины и TNF-a. Выработка ПКТ при сепсисе происходит в макрофагах и моноцитах, а также в нейро-эндокринных клетках легких, печени, кишечника (АПУД-система). l Вирусные инфекции, местные инфекции, аллергические нарушения, аутоиммунные заболевания не приводят к заметному повышению концентрации ПКТ l Имеет относительную диагностическую ценность в отношении генерализации бактериальной инфекции и указывает на наличие критического состояния.
Маркёр генерализованной инфекции прокальцитонин ПКТ – предшественник гормона кальцитонина Стимуляторами выработки ПКТ являются белки оболочки бактерий, эндотоксины и TNF-a. Выработка ПКТ при сепсисе происходит в макрофагах и моноцитах, а также в нейро-эндокринных клетках легких, печени, кишечника (АПУД-система). l Вирусные инфекции, местные инфекции, аллергические нарушения, аутоиммунные заболевания не приводят к заметному повышению концентрации ПКТ l Имеет относительную диагностическую ценность в отношении генерализации бактериальной инфекции и указывает на наличие критического состояния.
 Контрольные диапазоны концентраций ПКТ и интерпретация уровня ПКТ в плазме Нормальное значение: < 0, 05 нг/л ПКТ< 0, 5 нг/л Незначительно повышенная концентрация ПКТ 0, 5 - < 2, 0 нг/л Системная воспалительная реакция достоверная, но умеренной степени. Инфекция возможна, но возможно повышение ПКТ из-за других причин (тяжелая травма, обширная операция, кардиогенный шок) ПКТ 2, 0 < 10 нг/л Тяжелая системная воспалительная реакция вероятнее всего вследствие сепсиса ПКТ выше 10 нг/л Выраженная системная воспалительная реакция практически исключительно вследствие бактериального сепсиса или септического шока Отсутствие системной воспалительной реакции Незначительная или недостоверная системная воспалительная реакция. Возможны локальное воспаление или локальная инфекция При доказанной инфекции диагноз сепсиса положительный. Рекомендуется повторное исследование ПКТ через 6 – 24 часа Высокий риск развития полиорганной недостаточности. При сохраняющемся высоком уровне ПКТ провести оценку эффективности проводимой терапии. Неблагоприятное течение. Данный уровень ПКТ связан с полиорганной недостаточностью. Высокий риск летального исхода.
Контрольные диапазоны концентраций ПКТ и интерпретация уровня ПКТ в плазме Нормальное значение: < 0, 05 нг/л ПКТ< 0, 5 нг/л Незначительно повышенная концентрация ПКТ 0, 5 - < 2, 0 нг/л Системная воспалительная реакция достоверная, но умеренной степени. Инфекция возможна, но возможно повышение ПКТ из-за других причин (тяжелая травма, обширная операция, кардиогенный шок) ПКТ 2, 0 < 10 нг/л Тяжелая системная воспалительная реакция вероятнее всего вследствие сепсиса ПКТ выше 10 нг/л Выраженная системная воспалительная реакция практически исключительно вследствие бактериального сепсиса или септического шока Отсутствие системной воспалительной реакции Незначительная или недостоверная системная воспалительная реакция. Возможны локальное воспаление или локальная инфекция При доказанной инфекции диагноз сепсиса положительный. Рекомендуется повторное исследование ПКТ через 6 – 24 часа Высокий риск развития полиорганной недостаточности. При сохраняющемся высоком уровне ПКТ провести оценку эффективности проводимой терапии. Неблагоприятное течение. Данный уровень ПКТ связан с полиорганной недостаточностью. Высокий риск летального исхода.
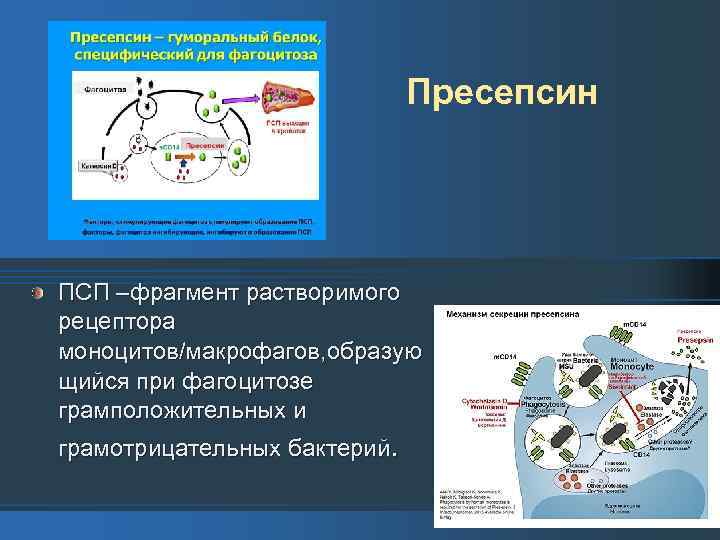 Пресепсин ПСП –фрагмент растворимого рецептора моноцитов/макрофагов, образую щийся при фагоцитозе грамположительных и грамотрицательных бактерий.
Пресепсин ПСП –фрагмент растворимого рецептора моноцитов/макрофагов, образую щийся при фагоцитозе грамположительных и грамотрицательных бактерий.
 Диагностические уровни пресепсина, пг/мл Уровень ПСП, пг/мл Клинический диагноз < 200 Сепсис может быть исключен ≥ 300 Системная инфекция (сепсис) возможны ≥ 500 Умеренный риск развития системой инфекции (сепсиса, септического шока ) ≥ 1000 Высокий риск развития системной инфекции (тяжелого сепсиса / септического шока). Высокий риск 30 -дневной смертности
Диагностические уровни пресепсина, пг/мл Уровень ПСП, пг/мл Клинический диагноз < 200 Сепсис может быть исключен ≥ 300 Системная инфекция (сепсис) возможны ≥ 500 Умеренный риск развития системой инфекции (сепсиса, септического шока ) ≥ 1000 Высокий риск развития системной инфекции (тяжелого сепсиса / септического шока). Высокий риск 30 -дневной смертности
 НАЧАЛЬНАЯ ТЕРАПИЯ СЕПТИЧЕСКОГО ШОКА (в течение часа после постановки диагноза): 1. Адекватный венозный доступ. 2. У пациентов с инфекцией и артериальной гипотензией или уровнем лактата 2 ммоль/л и более начать инфузию кристаллоидов 30 мл/кг с последующей переоценкой объема (при отсутствии эффекта применяются растворы альбумина 20%). Ограничение объема инфузии требуется, когда ЦВД увеличивается без гемодинамической стабилизации (АД, ЧСС). 3. Контроль диуреза. 4. . Лабораторный контроль, взятие проб на бактериологическое исследование. (экспресс-диагностика инфекционных агентов методом ПЦР).
НАЧАЛЬНАЯ ТЕРАПИЯ СЕПТИЧЕСКОГО ШОКА (в течение часа после постановки диагноза): 1. Адекватный венозный доступ. 2. У пациентов с инфекцией и артериальной гипотензией или уровнем лактата 2 ммоль/л и более начать инфузию кристаллоидов 30 мл/кг с последующей переоценкой объема (при отсутствии эффекта применяются растворы альбумина 20%). Ограничение объема инфузии требуется, когда ЦВД увеличивается без гемодинамической стабилизации (АД, ЧСС). 3. Контроль диуреза. 4. . Лабораторный контроль, взятие проб на бактериологическое исследование. (экспресс-диагностика инфекционных агентов методом ПЦР).

 ПАЦИЕНТКИ С ПОДОЗРЕНИЕМ НА СЕПСИС ДОЛЖНЫ ПОЛУЧАТЬ ЛЕЧЕНИЕ В РЕАНИМАЦИОННЫХ ОТДЕЛЕНИЯХ МНОГОПРОФИЛЬНЫХ БОЛЬНИЦ (III УРОВЕНЬ). Располагают всеми способами диагностики, мониторинга, лечения, в том числе методами экстракорпоральной детоксикации и операционной. Лечение с проведением консилиума и привлечением специалистов различного профиля (акушерагинеколога, реаниматолога, клинического фармаколога и т. д. ), Интенсивная терапия должна начинаться до поступления пациентки в палату интенсивной терапии.
ПАЦИЕНТКИ С ПОДОЗРЕНИЕМ НА СЕПСИС ДОЛЖНЫ ПОЛУЧАТЬ ЛЕЧЕНИЕ В РЕАНИМАЦИОННЫХ ОТДЕЛЕНИЯХ МНОГОПРОФИЛЬНЫХ БОЛЬНИЦ (III УРОВЕНЬ). Располагают всеми способами диагностики, мониторинга, лечения, в том числе методами экстракорпоральной детоксикации и операционной. Лечение с проведением консилиума и привлечением специалистов различного профиля (акушерагинеколога, реаниматолога, клинического фармаколога и т. д. ), Интенсивная терапия должна начинаться до поступления пациентки в палату интенсивной терапии.
 ОСНОВНЫЕ ПРИНЦИПЫ ЛЕЧЕНИЯ СЕПСИСА И СЕПТИЧЕСКОГО ШОКА принцип «ранней целенаправленной терапии» : санацию очага инфекции (необходимо провести в первые 6 -12 часов!); стабилизацию гемодинамики (инфузия кристаллоидов, вазопрессоры, инотропные препараты); антибактериальную терапию; адьювантную терапию (ИВЛ, трансфузионная терапия, почечная заместительная терапия, нутритивная поддержка и т. д. ).
ОСНОВНЫЕ ПРИНЦИПЫ ЛЕЧЕНИЯ СЕПСИСА И СЕПТИЧЕСКОГО ШОКА принцип «ранней целенаправленной терапии» : санацию очага инфекции (необходимо провести в первые 6 -12 часов!); стабилизацию гемодинамики (инфузия кристаллоидов, вазопрессоры, инотропные препараты); антибактериальную терапию; адьювантную терапию (ИВЛ, трансфузионная терапия, почечная заместительная терапия, нутритивная поддержка и т. д. ).
 Вазопрессоры и инотропные препараты Инфузионная терапия проводится под контролем ЦВД и величины почасового диуреза, гематокрита (32 -35%). При отсутствии эффекта от инфузионной терапии необходимо вводить вазопрессоры: оптимальный препарат для коррекции гемодинамики — норадреналин, применяется один или в комбинации с другими препаратами (норадреналин 0, 1 -0, 3 мкг/кг/мин, адреналин 1 -10 мкг/мин, вазопрессин 0, 03 ед/мин; вторая линия препаратов: допамин 520 мкг/кг/мин, мезатон 40 -300 мкг/мин).
Вазопрессоры и инотропные препараты Инфузионная терапия проводится под контролем ЦВД и величины почасового диуреза, гематокрита (32 -35%). При отсутствии эффекта от инфузионной терапии необходимо вводить вазопрессоры: оптимальный препарат для коррекции гемодинамики — норадреналин, применяется один или в комбинации с другими препаратами (норадреналин 0, 1 -0, 3 мкг/кг/мин, адреналин 1 -10 мкг/мин, вазопрессин 0, 03 ед/мин; вторая линия препаратов: допамин 520 мкг/кг/мин, мезатон 40 -300 мкг/мин).
 Кортикостероиды В ситуации, когда после проведения инфузионной терапии 30 мл/кг и введения вазопрессоров и инотропных препаратов не происходит стабилизации гемодинамики, вводятся кортикостероиды: только водорастворимый гидрокортизон в/в в дозе не более 300 мг/сутки. Кортикостероиды должны быть отменены, как только прекращается введение вазопрессоров. Кортикостероиды не должны применяться при отсутствии клиники шока.
Кортикостероиды В ситуации, когда после проведения инфузионной терапии 30 мл/кг и введения вазопрессоров и инотропных препаратов не происходит стабилизации гемодинамики, вводятся кортикостероиды: только водорастворимый гидрокортизон в/в в дозе не более 300 мг/сутки. Кортикостероиды должны быть отменены, как только прекращается введение вазопрессоров. Кортикостероиды не должны применяться при отсутствии клиники шока.
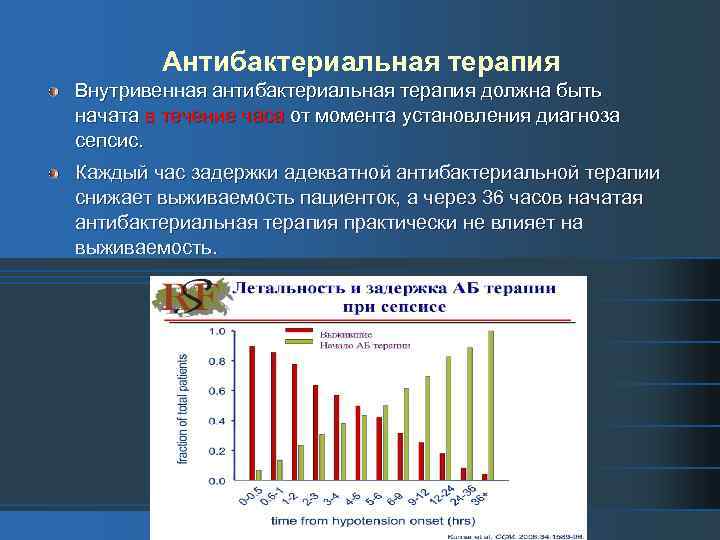 Антибактериальная терапия Внутривенная антибактериальная терапия должна быть начата в течение часа от момента установления диагноза сепсис. Каждый час задержки адекватной антибактериальной терапии снижает выживаемость пациенток, а через 36 часов начатая антибактериальная терапия практически не влияет на выживаемость.
Антибактериальная терапия Внутривенная антибактериальная терапия должна быть начата в течение часа от момента установления диагноза сепсис. Каждый час задержки адекватной антибактериальной терапии снижает выживаемость пациенток, а через 36 часов начатая антибактериальная терапия практически не влияет на выживаемость.
 Искусственная вентиляция легких (инвазивная, неинвазивная) при остром повреждении легких/остром респираторном дистресс-синдроме Критерии начала респираторной поддержки при тяжелом сепсисе Абсолютные: 1. Отсутствие самостоятельного дыхания и патологические ритмы дыхания 2. Нарушение проходимости верхних дыхательных путей 3. Снижение респираторного индекса менее 200 мм рт. ст. 4. Септический шок 5. Нарушения гемодинамики (жизнеопасные нарушения ритма, стойкая тахикардия более 120 в мин, гипотензия) Относительные (комбинация 2 и более факторов является показанием к началу респираторной поддержки).
Искусственная вентиляция легких (инвазивная, неинвазивная) при остром повреждении легких/остром респираторном дистресс-синдроме Критерии начала респираторной поддержки при тяжелом сепсисе Абсолютные: 1. Отсутствие самостоятельного дыхания и патологические ритмы дыхания 2. Нарушение проходимости верхних дыхательных путей 3. Снижение респираторного индекса менее 200 мм рт. ст. 4. Септический шок 5. Нарушения гемодинамики (жизнеопасные нарушения ритма, стойкая тахикардия более 120 в мин, гипотензия) Относительные (комбинация 2 и более факторов является показанием к началу респираторной поддержки).
 К 6 часам после постановки диагноза необходимо: - санировать очаг инфекции; - достичь необходимых параметров гемодинамики, транспорта кислорода и диуреза: • ЦВД: 8 -12 мм рт. ст. - за счет инфузионной терапии. • САД: >65 мм рт. ст. - инфузионная терапия+ вазопрессоры. • Диурез> 0, 5 мл/кг/ч Насыщение кислорода в центральной вене (SCv 02) (верхняя полая вена) > 70% или в смешанной венозной крови (Sv 0 2) > 65%
К 6 часам после постановки диагноза необходимо: - санировать очаг инфекции; - достичь необходимых параметров гемодинамики, транспорта кислорода и диуреза: • ЦВД: 8 -12 мм рт. ст. - за счет инфузионной терапии. • САД: >65 мм рт. ст. - инфузионная терапия+ вазопрессоры. • Диурез> 0, 5 мл/кг/ч Насыщение кислорода в центральной вене (SCv 02) (верхняя полая вена) > 70% или в смешанной венозной крови (Sv 0 2) > 65%
 Дальнейшее лечение (6 часов и далее) ИВЛ Почечная заместительная терапия. Компоненты крови. Нутритивная поддержка. Седация, аналгезия, миоплегия. Профилактика стресс-язв ЖКТ (ингибиторы протонной помпы). Тромбопрофилактика.
Дальнейшее лечение (6 часов и далее) ИВЛ Почечная заместительная терапия. Компоненты крови. Нутритивная поддержка. Седация, аналгезия, миоплегия. Профилактика стресс-язв ЖКТ (ингибиторы протонной помпы). Тромбопрофилактика.
 Дальнейшее лечение (6 часов и далее) Компоненты крови - Поддерживается уровень гемоглобина 70 -90 г/л. - Свежезамороженная плазма в дозе не менее 15 мл/кг используется при наличии кровотечения и при инвазивных процедурах на фоне коагулопатии. - Свежезамороженная плазма не должна использоваться только для коррекции лабораторных изменений при отсутствии кровотечения или инвазивных процедур - Поддерживается количество тромбоцитов выше 50 000 в мкл.
Дальнейшее лечение (6 часов и далее) Компоненты крови - Поддерживается уровень гемоглобина 70 -90 г/л. - Свежезамороженная плазма в дозе не менее 15 мл/кг используется при наличии кровотечения и при инвазивных процедурах на фоне коагулопатии. - Свежезамороженная плазма не должна использоваться только для коррекции лабораторных изменений при отсутствии кровотечения или инвазивных процедур - Поддерживается количество тромбоцитов выше 50 000 в мкл.
 Методы детоксикации Гемофильтрация - коррекция азотемии, элиминация медиаторов воспаления, провоспалительных цитокинов (TNFa, IL-1 B, IL-6, IL-8), продуктов цитолиза. Гемодиафильтрация - более мощный метод очищения крови. Предпочтительно раннее применение высокообъемной (скорость фильтрации превышает 3, 0 -4, 0 л/ч, суточный объем достигает 100 л и более) ГФ/ГДФ у больных с септическим шоком, как единственной альтернативы коррекции генерализованного воспаления, профилактики и быстрого восстановления органных повреждений. Плазмообмен (плазмаферез и плазмафильтрация) - хорошо элиминируются С-реактивный протеин, гаптоглобин, С 3 фрагмент комплемента, антитрипсин, а также медиаторы воспаления TNF-a и IL-6, тромбоксан В 2.
Методы детоксикации Гемофильтрация - коррекция азотемии, элиминация медиаторов воспаления, провоспалительных цитокинов (TNFa, IL-1 B, IL-6, IL-8), продуктов цитолиза. Гемодиафильтрация - более мощный метод очищения крови. Предпочтительно раннее применение высокообъемной (скорость фильтрации превышает 3, 0 -4, 0 л/ч, суточный объем достигает 100 л и более) ГФ/ГДФ у больных с септическим шоком, как единственной альтернативы коррекции генерализованного воспаления, профилактики и быстрого восстановления органных повреждений. Плазмообмен (плазмаферез и плазмафильтрация) - хорошо элиминируются С-реактивный протеин, гаптоглобин, С 3 фрагмент комплемента, антитрипсин, а также медиаторы воспаления TNF-a и IL-6, тромбоксан В 2.
 Технология PRISMA
Технология PRISMA
 Ингибиторы протонной помпы превосходят все другие антисекреторные препараты ИПП блокируют работу непосредственно протонной помпы париетальной клетки вне зависимости от состояния ее рецепторов (Н 2, М 3, ССК-В и др. )
Ингибиторы протонной помпы превосходят все другие антисекреторные препараты ИПП блокируют работу непосредственно протонной помпы париетальной клетки вне зависимости от состояния ее рецепторов (Н 2, М 3, ССК-В и др. )
 Предвидеть течение сепсиса при сохраненном первичном очаге нельзя! Хирургическое лечение после уточнения формы сепсиса и предоперационной подготовки. При септическом шоке выполняется сразу после ликвидации острой гиповолемии, на фоне инотропной поддержки. Необходимо как можно раньше (оптимально в первые 6 -12 ч) решить главный вопрос в лечении сепсиса и септического шока: своевременная и адекватная санация очага инфекции, независимо от того связан ли он с маткой или нет (протокол МЗ РФ).
Предвидеть течение сепсиса при сохраненном первичном очаге нельзя! Хирургическое лечение после уточнения формы сепсиса и предоперационной подготовки. При септическом шоке выполняется сразу после ликвидации острой гиповолемии, на фоне инотропной поддержки. Необходимо как можно раньше (оптимально в первые 6 -12 ч) решить главный вопрос в лечении сепсиса и септического шока: своевременная и адекватная санация очага инфекции, независимо от того связан ли он с маткой или нет (протокол МЗ РФ).
 Операция включает: Нижнесрединную лапаротомию, Тщательную ревизию малого таза, брюшной полости, забрюшинного пространства (возможны метастатические гнойные очаги), · Удаление матки «блоком» вместе с инфицированным плодом, плацентой или остатками плацентарной ткани (уменьшает выброс тромбопластина, токсинов), · Тщательный гемостаз (особенно на фоне ДВС), · Адекватное дренирование брюшной полости.
Операция включает: Нижнесрединную лапаротомию, Тщательную ревизию малого таза, брюшной полости, забрюшинного пространства (возможны метастатические гнойные очаги), · Удаление матки «блоком» вместе с инфицированным плодом, плацентой или остатками плацентарной ткани (уменьшает выброс тромбопластина, токсинов), · Тщательный гемостаз (особенно на фоне ДВС), · Адекватное дренирование брюшной полости.
 РОДОРАЗРЕШЕНИЕ БЕРЕМЕННЫХ С СЕПСИСОМ Вопрос о родоразрешении беременной с сепсисом должен решаться коллегиально. Срок и метод выбирается индивидуально, тщательно взвешивая риски и предполагаемую пользу для матери и ребенка. При преждевременных родах необходимо оценить пользу и риск назначения кортикостероидов для профилактики РДС. При ведении родов через естественные родовые пути предусмотреть непрерывный интранатальный мониторинг (КТГ). Эпидуральной /спинальной анестезии у женщин с сепсисом следует избегать
РОДОРАЗРЕШЕНИЕ БЕРЕМЕННЫХ С СЕПСИСОМ Вопрос о родоразрешении беременной с сепсисом должен решаться коллегиально. Срок и метод выбирается индивидуально, тщательно взвешивая риски и предполагаемую пользу для матери и ребенка. При преждевременных родах необходимо оценить пользу и риск назначения кортикостероидов для профилактики РДС. При ведении родов через естественные родовые пути предусмотреть непрерывный интранатальный мониторинг (КТГ). Эпидуральной /спинальной анестезии у женщин с сепсисом следует избегать
 «Септические осложнения в акушерстве» Клинические рекомендации (протокол лечения) 2017 г.
«Септические осложнения в акушерстве» Клинические рекомендации (протокол лечения) 2017 г.
 ПРОФИЛАКТИКА ПОСЛЕРОДОВЫХ ГНОЙНОВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ Антенатально Диагностика и лечение инфекций мочевыводящих путей Диагностика и лечение анемии и расстройств питания Диагностика и лечение сахарного диабета Диагностика и лечение заболеваний, передаваемых половым путем и других вагинальных инфекций Диагностика и своевременное лечение при дородовом излитии околоплодных вод
ПРОФИЛАКТИКА ПОСЛЕРОДОВЫХ ГНОЙНОВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ Антенатально Диагностика и лечение инфекций мочевыводящих путей Диагностика и лечение анемии и расстройств питания Диагностика и лечение сахарного диабета Диагностика и лечение заболеваний, передаваемых половым путем и других вагинальных инфекций Диагностика и своевременное лечение при дородовом излитии околоплодных вод
 В родах Строгое соблюдение антисептики и стерилизации (обработка рук и передней брюшной стенки, стерилизация хирургического инструментария, применение индивидуальных комплектов и наборов на роды) Ограничение вагинальных исследований при преждевременном разрыве плодных оболочек Ведение партограммы в родах всем пациенткам и применение активного ведения для предупреждения затяжных родов Строгое соблюдение стерильности при вагинальных исследованиях у женщин в родах, при кесаревом сечении и других оперативных вмешательствах Соблюдение стерильности в операционной и родовом зале Избегать необоснованной катетеризации мочевого пузыря и проведения необоснованной эпизиотомии Профилактическое применение антибиотиков при инвазивных процедурах, ручном отделении плаценты, разрывах промежности, длительном безводном периоде.
В родах Строгое соблюдение антисептики и стерилизации (обработка рук и передней брюшной стенки, стерилизация хирургического инструментария, применение индивидуальных комплектов и наборов на роды) Ограничение вагинальных исследований при преждевременном разрыве плодных оболочек Ведение партограммы в родах всем пациенткам и применение активного ведения для предупреждения затяжных родов Строгое соблюдение стерильности при вагинальных исследованиях у женщин в родах, при кесаревом сечении и других оперативных вмешательствах Соблюдение стерильности в операционной и родовом зале Избегать необоснованной катетеризации мочевого пузыря и проведения необоснованной эпизиотомии Профилактическое применение антибиотиков при инвазивных процедурах, ручном отделении плаценты, разрывах промежности, длительном безводном периоде.
 Послеродовый период Ранняя выписка — 3 -и сутки (приказ Министерства здравоохранения Российской Федерации от 01. 11. 2012 г. № 572 н «Об утверждении порядка оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования вспомогательных репродуктивных
Послеродовый период Ранняя выписка — 3 -и сутки (приказ Министерства здравоохранения Российской Федерации от 01. 11. 2012 г. № 572 н «Об утверждении порядка оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования вспомогательных репродуктивных
 ПРОФИЛАКТИКА ПОСЛЕРОДОВОГО СЕПСИСА РАННЯЯ ДИАГНОСТИКА ЭНДОМЕТРИТА Критерии диагноза послеродового эндометрита (для постановки диагноза достаточно 2 симптомов) Повышение температуры тела (38°С и выше). Болезненная матка при пальпации. Выделения из половых путей с неприятным запахом. Субинволюция. Повышенное количество лейкоцитов в крови обладает низкой прогностической ценностью для подтверждения наличия инфекции (2 а). NB! Температура тела до 38° С в течение 24 часов после родоразрешения (в том числе после кесарева сечения) допустима. Чаще всего причиной является дегидратация, поэтому тактика ведения - обильное питье, инфузионная терапия (по показаниям). Назначение противовоспалительной терапии не показано.
ПРОФИЛАКТИКА ПОСЛЕРОДОВОГО СЕПСИСА РАННЯЯ ДИАГНОСТИКА ЭНДОМЕТРИТА Критерии диагноза послеродового эндометрита (для постановки диагноза достаточно 2 симптомов) Повышение температуры тела (38°С и выше). Болезненная матка при пальпации. Выделения из половых путей с неприятным запахом. Субинволюция. Повышенное количество лейкоцитов в крови обладает низкой прогностической ценностью для подтверждения наличия инфекции (2 а). NB! Температура тела до 38° С в течение 24 часов после родоразрешения (в том числе после кесарева сечения) допустима. Чаще всего причиной является дегидратация, поэтому тактика ведения - обильное питье, инфузионная терапия (по показаниям). Назначение противовоспалительной терапии не показано.
 При субфебрильной температуре до 37, 5° С в течение более 24 часов со 2 -х суток послеродового периода при отсутствии клинических признаков эндометрита показано: Контроль температуры тела каждые 3 часа. Микробиологическое исследование отделяемого из цервикального канала (полости матки) с определением чувствительности микрофлоры к антибиотикам. Дифференциальная диагностика с возможными причинами повышения температуры. Ультразвуковая диагностика необходима для выявления остатков плацентарной ткани, гематометры, которые являются факторами риска ПЭ. Ультразвуковое исследование матки не должно применяться для диагностики послеродового эндометрита, т. к. не обладает высокой чувствительностью (GCP). При выявлении каких-либо клинических или эхографических признаков эндометрита после самопроизвольных и, особенно, оперативных родов всем больным показано проведение гистероскопии.
При субфебрильной температуре до 37, 5° С в течение более 24 часов со 2 -х суток послеродового периода при отсутствии клинических признаков эндометрита показано: Контроль температуры тела каждые 3 часа. Микробиологическое исследование отделяемого из цервикального канала (полости матки) с определением чувствительности микрофлоры к антибиотикам. Дифференциальная диагностика с возможными причинами повышения температуры. Ультразвуковая диагностика необходима для выявления остатков плацентарной ткани, гематометры, которые являются факторами риска ПЭ. Ультразвуковое исследование матки не должно применяться для диагностики послеродового эндометрита, т. к. не обладает высокой чувствительностью (GCP). При выявлении каких-либо клинических или эхографических признаков эндометрита после самопроизвольных и, особенно, оперативных родов всем больным показано проведение гистероскопии.
 Клинический случай На учете в ЖК № 2 со срока беременности 9 недель. Анамнез: исход предыдущих беременностей: 2015 г. - самопроизвольный выкидыш при беременности 9 недель. Настоящая беременность желанная, без предгравидарной подготовки. Первое обследование беременной при взятии на учет – бо. Протокол ультразвукового исследования при сроке до 12 недель беременности: эхографически срок беременности 7 недель. Протокол ультразвукового исследования (1 скрининг) : 13. 07. 2016 г - заключение: эхографически беременность 12 недель 6 дней. Маркеров хромосомных аномалий не выявлено. Предлежание хориона. Биохимический скрининг в. ХГЧ – 0, 665 Мом, РАРР – 0, 784 Мо. М Низкий риск. Протокол ультразвукового исследования - 2 скрининг: 02. 09. 2016 г Эхографически размеры плода соответствуют 19 -20 неделям беременности. Предлежание плаценты (плацента перекрывает область внутреннего зева на 52 мм. ) Внутренний зев не расширен, ДШМ 40 мм. Амбулаторное обследование: Анемия легкой степени - гемоглобин 104 г/л Посев мочи – 2. 10. 16. – отрицательный. Течение беременности : Дважды по поводу угрозы прерывания беременности стационарное лечение (в гинекологическом отделении и отделении патологии беременности). Всего за время наблюдения в ЖК отмечается 7 явок. Последняя явка
Клинический случай На учете в ЖК № 2 со срока беременности 9 недель. Анамнез: исход предыдущих беременностей: 2015 г. - самопроизвольный выкидыш при беременности 9 недель. Настоящая беременность желанная, без предгравидарной подготовки. Первое обследование беременной при взятии на учет – бо. Протокол ультразвукового исследования при сроке до 12 недель беременности: эхографически срок беременности 7 недель. Протокол ультразвукового исследования (1 скрининг) : 13. 07. 2016 г - заключение: эхографически беременность 12 недель 6 дней. Маркеров хромосомных аномалий не выявлено. Предлежание хориона. Биохимический скрининг в. ХГЧ – 0, 665 Мом, РАРР – 0, 784 Мо. М Низкий риск. Протокол ультразвукового исследования - 2 скрининг: 02. 09. 2016 г Эхографически размеры плода соответствуют 19 -20 неделям беременности. Предлежание плаценты (плацента перекрывает область внутреннего зева на 52 мм. ) Внутренний зев не расширен, ДШМ 40 мм. Амбулаторное обследование: Анемия легкой степени - гемоглобин 104 г/л Посев мочи – 2. 10. 16. – отрицательный. Течение беременности : Дважды по поводу угрозы прерывания беременности стационарное лечение (в гинекологическом отделении и отделении патологии беременности). Всего за время наблюдения в ЖК отмечается 7 явок. Последняя явка
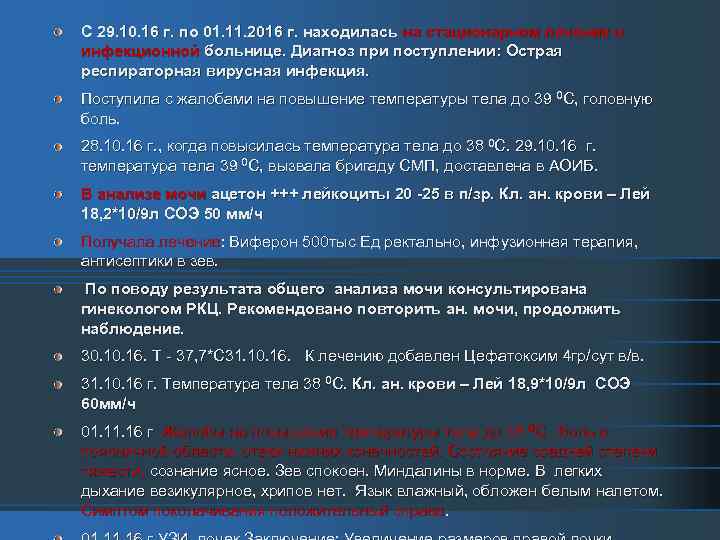 С 29. 10. 16 г. по 01. 11. 2016 г. находилась на стационарном лечение в инфекционной больнице. Диагноз при поступлении: Острая респираторная вирусная инфекция. Поступила с жалобами на повышение температуры тела до 39 0 С, головную боль. 28. 10. 16 г. , когда повысилась температура тела до 38 0 С. 29. 10. 16 г. температура тела 39 0 С, вызвала бригаду СМП, доставлена в АОИБ. В анализе мочи ацетон +++ лейкоциты 20 -25 в п/зр. Кл. ан. крови – Лей 18, 2*10/9 л СОЭ 50 мм/ч Получала лечение: Виферон 500 тыс Ед ректально, инфузионная терапия, антисептики в зев. По поводу результата общего анализа мочи консультирована гинекологом РКЦ. Рекомендовано повторить ан. мочи, продолжить наблюдение. 30. 16. Т - 37, 7*С 31. 10. 16. К лечению добавлен Цефатоксим 4 гр/сут в/в. 31. 10. 16 г. Температура тела 38 0 С. Кл. ан. крови – Лей 18, 9*10/9 л СОЭ 60 мм/ч 01. 16 г Жалобы на повышение температуры тела до 38 0 С, боль в поясничной области, отеки нижних конечностей. Состояние средней степени тяжести, сознание ясное. Зев спокоен. Миндалины в норме. В легких дыхание везикулярное, хрипов нет. Язык влажный, обложен белым налетом. Симптом поколачивания положительный справа.
С 29. 10. 16 г. по 01. 11. 2016 г. находилась на стационарном лечение в инфекционной больнице. Диагноз при поступлении: Острая респираторная вирусная инфекция. Поступила с жалобами на повышение температуры тела до 39 0 С, головную боль. 28. 10. 16 г. , когда повысилась температура тела до 38 0 С. 29. 10. 16 г. температура тела 39 0 С, вызвала бригаду СМП, доставлена в АОИБ. В анализе мочи ацетон +++ лейкоциты 20 -25 в п/зр. Кл. ан. крови – Лей 18, 2*10/9 л СОЭ 50 мм/ч Получала лечение: Виферон 500 тыс Ед ректально, инфузионная терапия, антисептики в зев. По поводу результата общего анализа мочи консультирована гинекологом РКЦ. Рекомендовано повторить ан. мочи, продолжить наблюдение. 30. 16. Т - 37, 7*С 31. 10. 16. К лечению добавлен Цефатоксим 4 гр/сут в/в. 31. 10. 16 г. Температура тела 38 0 С. Кл. ан. крови – Лей 18, 9*10/9 л СОЭ 60 мм/ч 01. 16 г Жалобы на повышение температуры тела до 38 0 С, боль в поясничной области, отеки нижних конечностей. Состояние средней степени тяжести, сознание ясное. Зев спокоен. Миндалины в норме. В легких дыхание везикулярное, хрипов нет. Язык влажный, обложен белым налетом. Симптом поколачивания положительный справа.
 Переведена из инфекционной больницы в ГКБ 1. 16. в 13. 25. , доставлена транспортной скорой медицинской помощью. Осмотр гинеколога. Получает на момент поступления Утрожестан 200 мг. вагинально. Гемодинамических нарушений не отмечено АД 120/70 мм. рт. ст. Пульс 78 в мин. Наружное акушерское исследование без особенностей. Внутреннее исследование не проведено из-за предлежания плаценты. Диагноз: Беременность 28 -29 нед. Низкая плацентация. Осмотр терапевта. Объективно: состояние средней степени тяжести. Температура тела 36, 7 *С. Кожный покров бледный, чистый. Дыхание везикулярное, хрипов нет. ЧДД 18 в мин. Сатурация кислорода 99%. АД 90/60 мм. рт. ст. ЧСС 118 в мин. УЗИ почек при поступлении 1. 11. 16. Увеличение размеров правой почки 140*73 мм толщина паренхимы 22 мм Расширение ЧЛК справа. Лоханка 14 мм, чашечка 10 мм. Диффузные изменения в паренхиме почки. Эхопризнаки острого пиелонефрита справа. ЭКГ при поступлении – Выраженная синусовая тахикардия с ЧСС 125 в мин. Кл. ан крови лейкоцитоз 19, 2 *10 9 юн. 1% п. я 50% с. я 47% лимф 2%. Эр 3. 3 гемогл. 100 гл Прокальцитонин больше 0, 5 – слабоположительный (что может быть расценено как генерализованная инфекция при соответствующей клинической картине). Произведена операция: Цистоскопия, катетеризация правого мочеточника. Операция произведена без обезболивания и профилактики инфекционно-токсического шока. Назначена антибактериальная, инфузионная, спазмолитическая терапия. Цефтриаксон 2 гр 2 р в/в, кристаллоиды (начальный объем неизвестен), папаверин, анальгин, димедрол в/м. 1. 16. в 20. 00 Дежурным урологом в дневнике отмечается, что состояние больной тяжелое. Беспокоит слабость, одышка, нехватка воздуха. Тахикардия 120 уд, АД 100/60 мм. рт. ст. В ан. крови лей 14, 7*10 9 юн. 1%, п. я. 31% Эр. 3, 0 Нв 91 г/л. Учитывая состояние больной, одышку, В ан. крови лей 14, 7*10 нехватку воздуха приглашен дежурный реаниматолог. 20. 10. Осмотр дежурного реаниматолога в палате урологического отделения. Состояние расценено 20. 10. Осмотр дежурного реаниматолога в палате урологического отделения. Состояние как тяжелое, жалобы на затрудненное дыхание, одышку. Гиперемия лица. Гипертермия 38*С. Дыхание самостоятельное, ЧДД 26 в мин. , аускультативно везикулярное, хрипов нет. Стабильная гемодинамика АД 110/60 мм. рт. ст. , пульс 124 в мин. Тяжесть состояния обусловлена синдромом системного воспалительного ответа. Рекомендована инфузионная терапия до 1800
Переведена из инфекционной больницы в ГКБ 1. 16. в 13. 25. , доставлена транспортной скорой медицинской помощью. Осмотр гинеколога. Получает на момент поступления Утрожестан 200 мг. вагинально. Гемодинамических нарушений не отмечено АД 120/70 мм. рт. ст. Пульс 78 в мин. Наружное акушерское исследование без особенностей. Внутреннее исследование не проведено из-за предлежания плаценты. Диагноз: Беременность 28 -29 нед. Низкая плацентация. Осмотр терапевта. Объективно: состояние средней степени тяжести. Температура тела 36, 7 *С. Кожный покров бледный, чистый. Дыхание везикулярное, хрипов нет. ЧДД 18 в мин. Сатурация кислорода 99%. АД 90/60 мм. рт. ст. ЧСС 118 в мин. УЗИ почек при поступлении 1. 11. 16. Увеличение размеров правой почки 140*73 мм толщина паренхимы 22 мм Расширение ЧЛК справа. Лоханка 14 мм, чашечка 10 мм. Диффузные изменения в паренхиме почки. Эхопризнаки острого пиелонефрита справа. ЭКГ при поступлении – Выраженная синусовая тахикардия с ЧСС 125 в мин. Кл. ан крови лейкоцитоз 19, 2 *10 9 юн. 1% п. я 50% с. я 47% лимф 2%. Эр 3. 3 гемогл. 100 гл Прокальцитонин больше 0, 5 – слабоположительный (что может быть расценено как генерализованная инфекция при соответствующей клинической картине). Произведена операция: Цистоскопия, катетеризация правого мочеточника. Операция произведена без обезболивания и профилактики инфекционно-токсического шока. Назначена антибактериальная, инфузионная, спазмолитическая терапия. Цефтриаксон 2 гр 2 р в/в, кристаллоиды (начальный объем неизвестен), папаверин, анальгин, димедрол в/м. 1. 16. в 20. 00 Дежурным урологом в дневнике отмечается, что состояние больной тяжелое. Беспокоит слабость, одышка, нехватка воздуха. Тахикардия 120 уд, АД 100/60 мм. рт. ст. В ан. крови лей 14, 7*10 9 юн. 1%, п. я. 31% Эр. 3, 0 Нв 91 г/л. Учитывая состояние больной, одышку, В ан. крови лей 14, 7*10 нехватку воздуха приглашен дежурный реаниматолог. 20. 10. Осмотр дежурного реаниматолога в палате урологического отделения. Состояние расценено 20. 10. Осмотр дежурного реаниматолога в палате урологического отделения. Состояние как тяжелое, жалобы на затрудненное дыхание, одышку. Гиперемия лица. Гипертермия 38*С. Дыхание самостоятельное, ЧДД 26 в мин. , аускультативно везикулярное, хрипов нет. Стабильная гемодинамика АД 110/60 мм. рт. ст. , пульс 124 в мин. Тяжесть состояния обусловлена синдромом системного воспалительного ответа. Рекомендована инфузионная терапия до 1800
 22, 00. 1. 16. Осмотрена гинекологом в связи с кровянистыми выделениями из половых путей. Общее состояние - средней степени тяжести. Пульс 100 в мин. Т 37*С. Матка возбудима, родовой деятельности нет. Выделения кровянистые 50 мл. Диагноз: Угрожающие преждевременные роды при беременности 28 нед. Предлежание плаценты. Проведено УЗИ - Сердцебиение плода определяется. Признаков отслойки плаценты не выявлено. Количество околоплодных вод уменьшено. Внутренний зев до 11 мм. Край плаценты на 17 мм выше зева. Профилактика дистресс-синдрома плода (дексаметазон по 8 мг ч/з 8 ч № 3), для нормализации тонуса матки (верапамил 2, 0 в/в кап), р-р транексамовой к-ты, утрожестан 400 мг. При рецидивирующем кровотечении оперативное родоразрешение. 23. 00 Осмотр гинеколога. Изменений в общем состоянии не выявлено. Кровянистых выделений из половых путей нет. Следующий осмотр 2. 11. 16. 6. 00 Дежурный гинеколог отмечает стабильное состояние. Периодически повышенный тонус матки и скудные геморрагические выделения из половых путей. Контроль УЗИ плода и плаценты (данные аналогичные исследованию выше). 9. 00 -9. 40. 2. 11. 16. Осмотр зав. РАО в палате урологического отделения. Состояние тяжелое. Одышка в покое, слабость. Дыхание ослабленное, особенно в нижних отделах слева, там же крепитация. Диагноз: ССВО. Респираторный дистресс синдром. Сепсис на фоне гнойного пиелонефрита. Рекомендовано: срочный перевод в РАО, инфузионно-трансфузионная, антибактериальная терапия, респираторная поддержка. 9. 50. катетеризация центральной вены в РАО. 10. 00 Консилиум с участием главного специалиста МЗ Амурской области. , зам. гав. врача по родовспоможению, лечебной работе, зав. отделением урологии, гинекологии, РАО, зав. каф. АГМА. В решении консилиума выставлен диагноз: Острый гнойный пиелонефрит справа. Сепсис Двусторонняя септическая пневмония. Беременность 28 недель. Предлежание плаценты. Рецидивирующее кровотечение. Преждевременное отхождение околоплодных вод. ЗВУР плода 1 ст (по УЗИ). Тактика лечения – оперативное родоразрешение, люмботомия справа, возможно нефрэктомия. 11. 20 Произведена лапаротомия по Пфанненштилю, кесарево сечение в нижнем сегменте матки. Извлечен плод жен пола 1140 гр. 6/7 б. Плацента удалена рукой, при осмотре по нижнему краю отслойка 12*3 см.
22, 00. 1. 16. Осмотрена гинекологом в связи с кровянистыми выделениями из половых путей. Общее состояние - средней степени тяжести. Пульс 100 в мин. Т 37*С. Матка возбудима, родовой деятельности нет. Выделения кровянистые 50 мл. Диагноз: Угрожающие преждевременные роды при беременности 28 нед. Предлежание плаценты. Проведено УЗИ - Сердцебиение плода определяется. Признаков отслойки плаценты не выявлено. Количество околоплодных вод уменьшено. Внутренний зев до 11 мм. Край плаценты на 17 мм выше зева. Профилактика дистресс-синдрома плода (дексаметазон по 8 мг ч/з 8 ч № 3), для нормализации тонуса матки (верапамил 2, 0 в/в кап), р-р транексамовой к-ты, утрожестан 400 мг. При рецидивирующем кровотечении оперативное родоразрешение. 23. 00 Осмотр гинеколога. Изменений в общем состоянии не выявлено. Кровянистых выделений из половых путей нет. Следующий осмотр 2. 11. 16. 6. 00 Дежурный гинеколог отмечает стабильное состояние. Периодически повышенный тонус матки и скудные геморрагические выделения из половых путей. Контроль УЗИ плода и плаценты (данные аналогичные исследованию выше). 9. 00 -9. 40. 2. 11. 16. Осмотр зав. РАО в палате урологического отделения. Состояние тяжелое. Одышка в покое, слабость. Дыхание ослабленное, особенно в нижних отделах слева, там же крепитация. Диагноз: ССВО. Респираторный дистресс синдром. Сепсис на фоне гнойного пиелонефрита. Рекомендовано: срочный перевод в РАО, инфузионно-трансфузионная, антибактериальная терапия, респираторная поддержка. 9. 50. катетеризация центральной вены в РАО. 10. 00 Консилиум с участием главного специалиста МЗ Амурской области. , зам. гав. врача по родовспоможению, лечебной работе, зав. отделением урологии, гинекологии, РАО, зав. каф. АГМА. В решении консилиума выставлен диагноз: Острый гнойный пиелонефрит справа. Сепсис Двусторонняя септическая пневмония. Беременность 28 недель. Предлежание плаценты. Рецидивирующее кровотечение. Преждевременное отхождение околоплодных вод. ЗВУР плода 1 ст (по УЗИ). Тактика лечения – оперативное родоразрешение, люмботомия справа, возможно нефрэктомия. 11. 20 Произведена лапаротомия по Пфанненштилю, кесарево сечение в нижнем сегменте матки. Извлечен плод жен пола 1140 гр. 6/7 б. Плацента удалена рукой, при осмотре по нижнему краю отслойка 12*3 см.
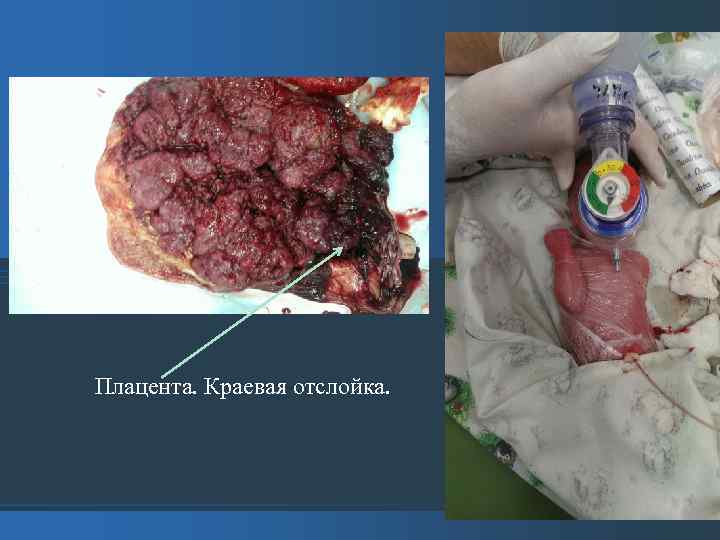 Плацента. Краевая отслойка.
Плацента. Краевая отслойка.
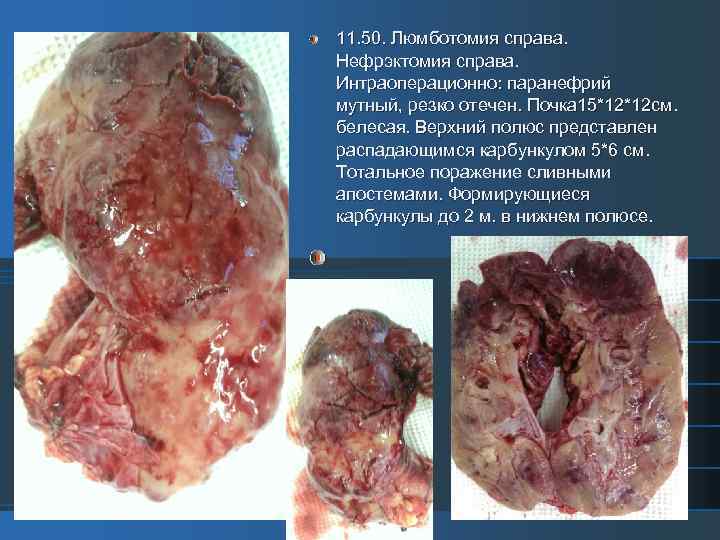 11. 50. Люмботомия справа. Нефрэктомия справа. Интраоперационно: паранефрий мутный, резко отечен. Почка 15*12*12 см. белесая. Верхний полюс представлен распадающимся карбункулом 5*6 см. Тотальное поражение сливными апостемами. Формирующиеся карбункулы до 2 м. в нижнем полюсе.
11. 50. Люмботомия справа. Нефрэктомия справа. Интраоперационно: паранефрий мутный, резко отечен. Почка 15*12*12 см. белесая. Верхний полюс представлен распадающимся карбункулом 5*6 см. Тотальное поражение сливными апостемами. Формирующиеся карбункулы до 2 м. в нижнем полюсе.
 В течение 14 суток интенсивная терапия в условиях РАО, затем урологического отделения. Находилась под постоянным физикальным и клинико-биохимическим контролем. В связи с развитием двусторонней полисегментарной пневмонии наблюдалась пульмонологом, выполнялась рентгенография и дважды компьютерная томография органов грудной клетки. Ежедневно наблюдалась гинекологом, на 5 -е сутки выполнено УЗИ малого таза (матка до 10 -11 недель, М-ЭХО 7 -10 мм). При нормализации клиникобиохимических показателей выписана из стационара. Учитывая субинволюцию матки 16. 11. 16. госпитализирована в отделение септической гинекологии. УЗИ органов малого таза от 14. 11. 16 г. - Размеры матки- 78*58*79 мм, структура миометрия изменена- послеоперационный рубец 58*21*16 мм в толще рубца множественные сигналы от лигатур. Эндометрий в области рубца в виде ниши в нижней трети полость матки расширенна до 17 мм, гипоэхогенное, аваскулярное содержимое. В дне и среднем отделе полость не расширена. Проведена консервативная терапия с аспирационным ППД.
В течение 14 суток интенсивная терапия в условиях РАО, затем урологического отделения. Находилась под постоянным физикальным и клинико-биохимическим контролем. В связи с развитием двусторонней полисегментарной пневмонии наблюдалась пульмонологом, выполнялась рентгенография и дважды компьютерная томография органов грудной клетки. Ежедневно наблюдалась гинекологом, на 5 -е сутки выполнено УЗИ малого таза (матка до 10 -11 недель, М-ЭХО 7 -10 мм). При нормализации клиникобиохимических показателей выписана из стационара. Учитывая субинволюцию матки 16. 11. 16. госпитализирована в отделение септической гинекологии. УЗИ органов малого таза от 14. 11. 16 г. - Размеры матки- 78*58*79 мм, структура миометрия изменена- послеоперационный рубец 58*21*16 мм в толще рубца множественные сигналы от лигатур. Эндометрий в области рубца в виде ниши в нижней трети полость матки расширенна до 17 мм, гипоэхогенное, аваскулярное содержимое. В дне и среднем отделе полость не расширена. Проведена консервативная терапия с аспирационным ППД.


