Сепсис с позиций врача уролога Подходы к антибактериальной


Сепсис с позиций врача уролога Подходы к антибактериальной терапии госпитальных ИМП и уросепсиса

Осложненные/госпитальные ИМП • У лиц с анатомофункциональными аномалиями урогенитального тракта или сопутствующими болезнями, увеличивающими риск инфекции. • Вызываются микрофлорой с неизвестным уровнем резистентности; • осложняющие факторы: обструкция, камень, урологические вмешательства, катетеры или стенты • По локализации: • инфекции нижних отделов мочевыводящих путей • инфекции верхних отделов мочевыводящих путей • Осложнения: • смена возбудителя • формирование резистентности • образование биопленок • уросепсис

Однодневное исследование распространенности Gastmeier P et al. : J Hosp Infect 1998; 38: 37 -49

Характеристика пациентов с госпитальными ИМП Факторы риска • Мочевые катетеры 74% • Средняя продолжительность катетеризации 6 -11 дней • Обструкция мочевых путей 49% • Предшествующие ИМП 44% • Госпитализация в предшествующие 6 мес. 45% • Уролитиаз 20%

• Распространенность НИМП - 11% (10 - 29%) • Существенные различия между отдельными регионами и типами больниц • Мочевые катетеры являются наиболее распространенным фактором риска.

Использование антибиотиков при НИМП (n=207)

• Наблюдаются выраженные различия между регионами в потреблении антибиотиков и чувствительности возбудителей к антимикробным препаратам

Четкая корреляция между Потреблением антибиотиков и Антимикробной резистентностью Björn Wullt

A Lepper et al 2002 AAC 46: 2920 -5
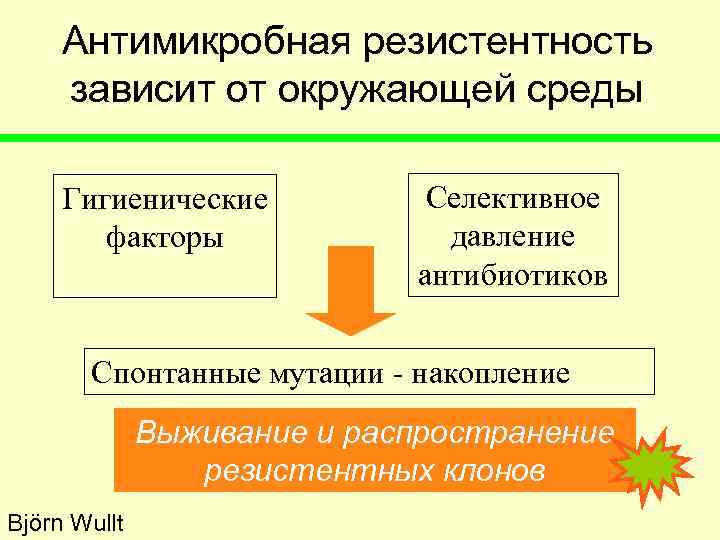
Антимикробная резистентность зависит от окружающей среды Гигиенические Селективное факторы давление антибиотиков Спонтанные мутации - накопление Выживание и распространение резистентных клонов Björn Wullt
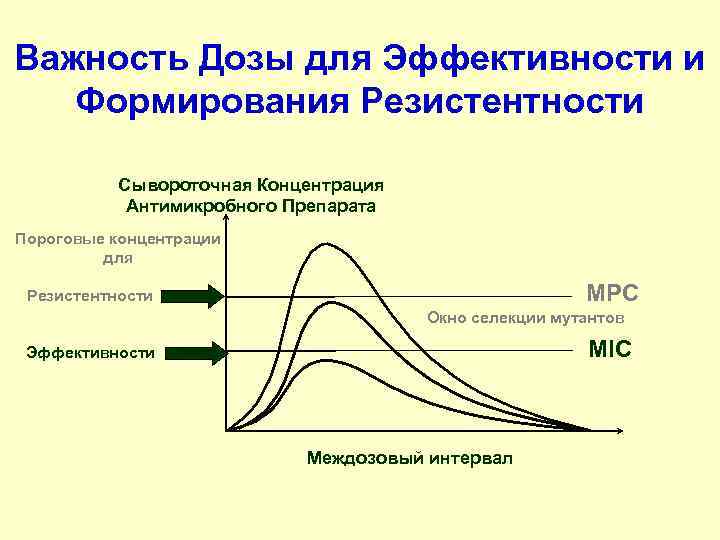
Важность Дозы для Эффективности и Формирования Резистентности Сывороточная Концентрация Антимикробного Препарата Пороговые концентрации для Резистентности MPC Окно селекции мутантов Эффективности MIC Междозовый интервал

Происхождение НИМП • НИМП в основном ассоциированы с катетерами • Передача/перекрестная инфекция играет ведущую роль в патогенезе НИМП • НИМП часто связаны с образованием биопленок

Катетеры и образование «биопленок» До установки 4 -й день 8 -й день Goto et al 1999 IJAA 11: 227 -232

International Herald Tribune, Monday, April 4, 2005 Папа Иоанн Павел II умер в субботу, 2 апреля 2005 г. , от “септического шока” (уросепсис) и “необратимого сердечно-сосудистого коллапса……вследствие тяжелейшей инфекции” „ Способствовавшие обстоятельства: - Болезнь Паркинсона более 10 лет; - эпизоды дыхательной недостаточности и стеноз трахеи; признаки инфаркта миокарда; - и увеличенная предстательная железа, которая делала его предрасположенным к типу инфекций мочевыводящих путей, которая убила его “ - „с 1 февраля его дважды госпитализировали в больницу “Джемелли”. Начало медленного двухмесячного угасания, закончившегося смертью. “ Уросепсис вследствие катетер-ассоциированной ИМП
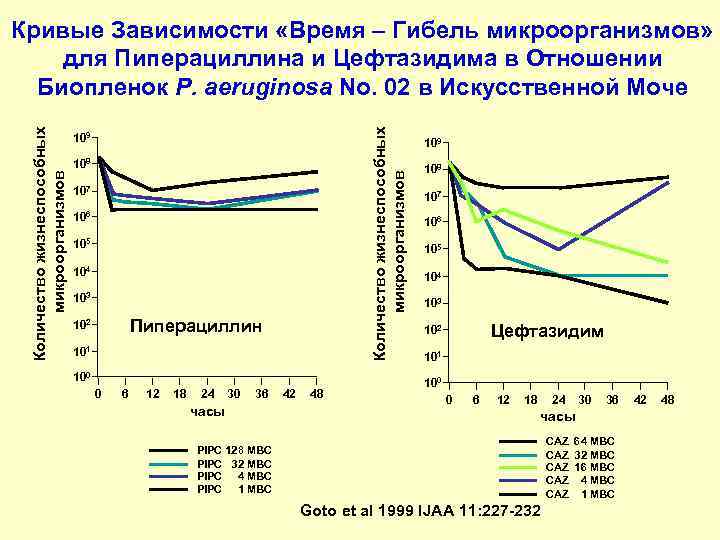
Кривые Зависимости «Время – Гибель микроорганизмов» для Пиперациллина и Цефтазидима в Отношении Биопленок P. aeruginosa No. 02 в Искусственной Моче Количество жизнеспособных Количество жизнеспособных 109 108 108 микроорганизмов 107 107 106 105 104 104 103 102 Пиперациллин 102 Цефтазидим 101 100 0 6 12 18 24 30 36 42 48 часы CAZ 64 MBC PIPC 128 MBC CAZ 32 MBC PIPC 32 MBC CAZ 16 MBC PIPC 4 MBC CAZ 4 MBC PIPC 1 MBC CAZ 1 MBC Goto et al 1999 IJAA 11: 227 -232
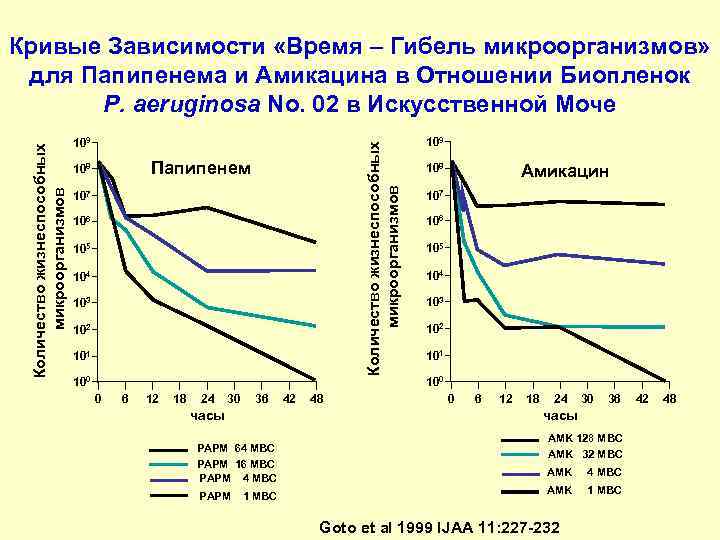
Кривые Зависимости «Время – Гибель микроорганизмов» для Папипенема и Амикацина в Отношении Биопленок P. aeruginosa No. 02 в Искусственной Моче 109 Количество жизнеспособных 108 Папипенем 108 Амикацин микроорганизмов 107 106 105 104 103 102 101 100 0 6 12 18 24 30 36 42 48 0 6 12 18 24 30 36 42 48 часы AMK 128 MBC PAPM 64 MBC AMK 32 MBC PAPM 16 MBC AMK 4 MBC PAPM 4 MBC AMK 1 MBC PAPM 1 MBC Goto et al 1999 IJAA 11: 227 -232
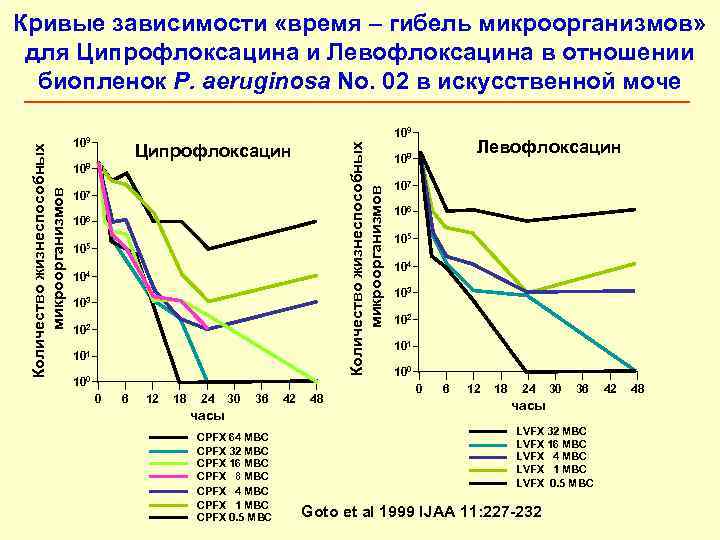
Кривые зависимости «время – гибель микроорганизмов» для Ципрофлоксацина и Левофлоксацина в отношении биопленок P. aeruginosa No. 02 в искусственной моче 109 Ципрофлоксацин Левофлоксацин Количество жизнеспособных 108 107 микроорганизмов 107 106 105 104 103 102 101 100 0 6 12 18 24 30 36 42 48 часы LVFX 32 MBC CPFX 64 MBC LVFX 16 MBC CPFX 32 MBC LVFX 4 MBC CPFX 16 MBC LVFX 1 MBC CPFX 8 MBC LVFX 0. 5 MBC CPFX 4 MBC CPFX 1 MBC CPFX 0. 5 MBC Goto et al 1999 IJAA 11: 227 -232

Сепсис – «гнилокровие» , от слова sepsis – гниение. Это общее генерализованное инфекционное заболевание, отличающееся от других инфекционных заболеваний: - полиэтиологичностью; - неконтагиозностью; - ацикличным течением; - особым образом измененной реактивностью организма с гиперэргической реакцией и неспособностью к локализации инфекта; - трафаретность клинической и морфологической картины; - отсутствие постинфекционного иммунитета.

Сепсис – особая форма взаимоотношения микро- и макроорганизма. Для микроорганизмов характерно патогенное влияние преимущественно условно – патогенной флоры ( «бунт симбиотов» ). Для макроорганизма обязательно нарушение механизмов неспецифической защиты, иммунодефицит, различные аллергические реакции. Существуют различные классификации сепсиса…

Микроб (грам+ и их экзотоксины (тейхоевая кислота, пептидогликан) или грам- и их эндотоксин – липополисахарид) взаимодействует с клетками макроорганизма (макрофаги, моноциты), которые выбрасывают биологически активные вещества (ФНО, ИЛ-1, 6, 8). Септический шок вызывает не микроб, вся клиника обусловлена провоспалительными цитокинами!

Диагностическое значение бактериемии невысокое: - может быть контаминация (неадекватность забора и хранения); - транзиторная циркуляция бактерий; - сроки получения результатов посева (сутки и более, а нужно лечить как можно быстрее); - подтверждение бактериемии не нужно для начала лечения; Вывод: бактериемия не является обязательным признаком для постановки клинического диагноза сепсис. Сепсис – это ССВО + ИМП!

Микроб действует только на начальных этапах и запускает процесс (это первые 6 часов), далее он не нужен. Антибиотики действуют только на микроба, если есть тяжелый сепсис (сепсис + полиорганная недостаточность) или септический шок (сепсис + неконтролируемая коррекцией ОЦК гипотензия), антибиотики ничего не дают!
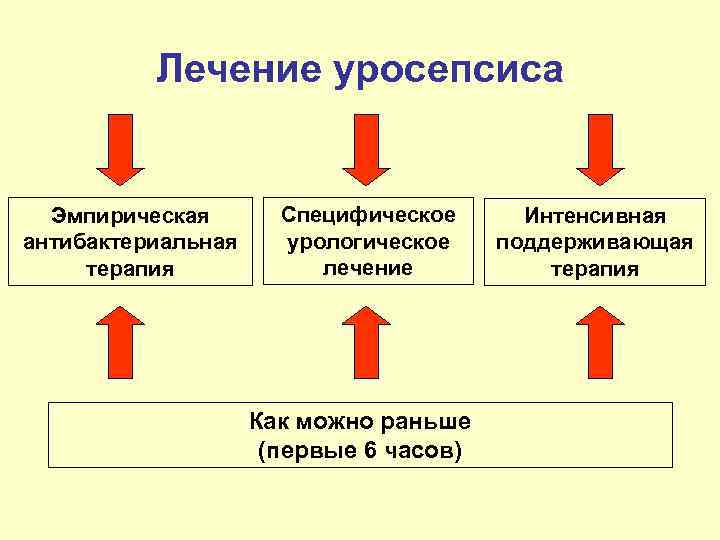
Лечение уросепсиса Эмпирическая Специфическое Интенсивная антибактериальная урологическое поддерживающая терапия лечение терапия Как можно раньше (первые 6 часов)

Эмпирическая антибактериальная терапия ИМП с бактериемией и клинический успех P = 0, 029 Elhanan G, Salhat M, Raz R, J Infect 1997

Уросепсис • Эмпирическая терапия Возбудители • КАРБАПЕНЕМЫ!!! • Escherichia coli • другие Enterobacteriaceae • Цефалоспорин III-IV + аминогликозид после урологических вмешательств • Фторхинолон* полирезистентные возбудители: • Ванкомицин (из-за возможной • Pseudomonas sp. грам+ ИМП) • Proteus sp. • Serratia sp. • Защищенные пенициллины • Enterobacter sp. (редко) • Другие *выделяемый преимущественно с мочой Длительность терапии: 3 -5 дней после исчезновения лихорадки или устранения осложняющих факторов EAU guidelines updated 2006

Уросепсис - Вывод § Ранняя диагностика § Своевременный междисциплинарный подход § Ранняя эффективная антибиотикотерапия (дозировка!) § Раннее начало интенсивной терапии § Раннее урологическое лечение § Предотвращение нозокомиальных ИМП (правильное обращение с катетерами и дренажами)
Госпитальные_инфекции_и_уросепсис.ppt
- Количество слайдов: 26

