Сепсис.pptx
- Количество слайдов: 22


Сепсис - общая гнойная инфекция, вызванная различными микроорганизмами, чаще всего обуславливаемая очагами гнойной инфекции, являющаяся своеобразной реакцией организма с редким ослаблением его защитных свойств. Сепсис развивается при наличии гнойного очага вирулентной микробной флоры и снижении защитных свойств организма. Многочисленные симптомы сепсиса проявляются в зависимости от его формы и стадии.

5 форм заболевания: • гнойно-резорбтивная лихорадка - обширные гнойные очаги и температура тела выше 38°С не менее 7 дней после вскрытия гнойника; посевы крови стерильные; • септикотоксемия (начальная форма сепсиса) - наличие местного гнойного очага и картины гнойно-резорбтивной лихорадки; посевы крови положительные; комплекс лечебных мероприятий через 10 -15 дней значительное улучшение состояние больного; повторные посевы крови не дают роста микрофлоры; • септицемия - на фоне местного гнойного очага и тяжелого общего состояния длительно сохраняется высокая лихорадка и положительные посевы крови; метастатических гнойников нет; • септикопиемия - картина септицемии с множественными метастатическими гнойниками; • хронический сепсис - гнойные очаги в анамнезе, в данное время заживление, посевы крови нестерильные, периодически отмечаются подъемы температуры, ухудшение общего состояния, а у некоторых больных новые метастатические гнойники.

Клинические понятия, связанные с септическими состояниями и их диагностические признаки следующие: • инфекция - воспалительный ответ, вызванный появлением микроорганизмов путем инвазии в обычные интактные ткани микроорганизма; • бактериемия - присутствие бактерий в крови; • синдром системной воспалительной реакции - системный воспалительный ответ, отличающийся тяжелым клиническим течением, характеризующийся двумя (или более) следующими признаками: температура тела выше 38°С или ниже 36°С; число сердечных сокращений свыше 90 уд/мин. ; частота дыхания свыше 20 дыханий в минуту или р. СО 2 меньше 32 мм рт. ст. ; количество лейкоцитов свыше 12 г/л или ниже 4 г/л, количество незрелых форм лейкоцитов превышает 10%; • сепсис - наличие клинических признаков системной воспалительной реакции при явном инфекционном процессе; • сепсис-синдром - состояние, при котором на фоне прогрессирующего сепсиса развиваются органные нарушения, коррелируемые с помощью интенсивной терапии; • септический шок - сепсис с гипотензией (снижение систолического артериального давления до уровня менее 90 мм рт. ст. у "нормотоников" или более чем на 40 мм. рт. ст. от "рабочего" артериального давления у лиц с артериальной гипертензией) развивающийся, несмотря на адекватную инфузионную терапию, и нарушением тканевой инфузии, которая может сопровождаться (но не ограничиваться) лактатацидозом, олигурией

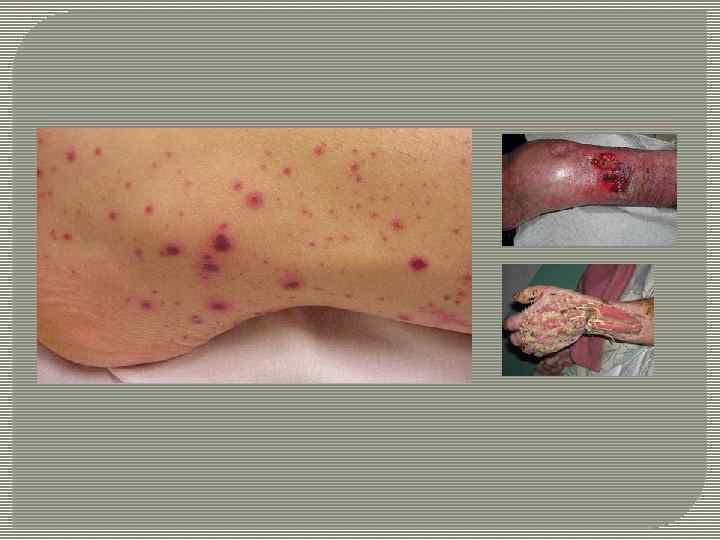
• энтерококк - 20%; • коагулазонегативный стафилококк - 15%; • пневмококк - 10%; • другие грамположительные бактерии - 20%. В связи с этим выделяют: • легочный сепсис - заболевание типа септицемии или септикопиемии, при котором первичная гноеродная инфекция находится в легком; пиемический очаг чаще развивается у ослабленных людей, перенесших острые вирусные респираторные инфекции, имеющие отягощенный по другим заболеваниям анамнез; • кишечный сепсис - заболевание, при котором первичная гноеродная инфекция находится в кишечнике и может привести к развитию септицемии и септикопиемии; к нему могут привести язвенный энтероколит, язвенный колит, катаральный энтерит, язвенный энтерит; • кожный сепсис - источником заболевания могут явиться флегмона, везикулопустулез, псевдофурункулез, пузырчатка, гнойный гидраденит, гнойный мастит и др. ; • бактериемия - при гнойном остеомиелите и др. заболеваниях костной ткани, надкостницы, костного мозга; • отогенный сепсис - всегда является вторичным, развивается в результате острого или хронического отита, мастоидита и т. д. ; • тонзиллогенный сепсис - возникает непосредственно в связи с поражением миндалин при ангине, хроническом тонзиллите или в связи с образованием паратонзиллярного и парафарингиального абсцессов и др. ; • риногенный сепсис, развивающийся как осложнение воспалительных заболеваний носа и его придаточных пазух, иногда после травмы; • одонтогенный сепсис возникает в результате распространения инфекции из пораженных зубов; • уросепсис - входные ворота инфекции локализуются в мочевом тракте; • гинекологический сепсис - источником инфекции являются гинекологические гнойные заболевания, эндометрит, сальпингоофорит; • сепсис после катетеризации подключичной вены - обычно он развивается на фоне другого тяжелого заболевания, вызвавшего необходимость длительной катетеризации; первичный септический очаг имеет вид • золотистый стафилококк - 35%; гнойного тромбофлебита. Кроме того, некоторыми авторами выделяют ятрогенный и криминальный сепсис, возникающий в результате неквалифицированных или неполноправных действий медицинских и немедицинских сотрудников, примером может служить криминальный аборт и постинъекционные абсцессы. Этиологический фактор сепсиса накладывает существенный отпечаток на клиническую картину заболевания. Так, стафилококк, обладая свойством свертывать фибрин и поэтому оседать в тканях, в большом проценте случаев дает ишемические очаги.

Синдром системного воспалительного ответа как универсальная реакция организма на инфекцию может протекать в трех вариантах. Первый вариант характеризуется локальной продукцией цитокинов в ответ на инфекцию, которые выполняют ряд защитных функций. Второй вариант сопровождается выбросом малого количества цитокинов, активизирующих макрофаги, тромбоциты и продукцию ряда гормонов; развивающаяся острофазовая реакция контролируется провоспалительными медиаторами (IL-1, IL-10, IL -13; фактор некроза опухоли). Третий вариант характеризуется генерализацией воспалительной реакции; регулирующие системы не способны поддерживать гомеостаз, в результате чего начинают доминировать деструктивные эффекты цитокинов и других медиаторов, способствующие нарушению проникаемости и функции эндотелия капилляров, формированию отдаленных очагов системного воспаления, развитию моно- и полиорганной недостаточности; он имеет место при сепсисе.

В основе клинической классификации сепсиса лежат следующие факторы: I. Генез: • первичный; • вторичный (в результате иммунодефицитного состояния). II. Микроб-возбудитель: • стафилококк; • стрептококк; • кишечная палочка; • палочка синегнойная и др. ; • смешанная инфекция; • другие инфекционные факторы. III. Входные ворота: • пупочная рана; • кожа; • пищевой тракт; • среднее ухо; • криптогенный сепсис и др. IV. Течение заболевания: • молниеносное; • острое; • подострое; • затяжное; • хроническое. V. Период болезни: • начальный; • разгар заболевания; • репарации; • дистрофический.

ДИАГНОСТИКА И ДИФДИАГНОСТИКА Лабораторные исследования должны быть направлены на решение следующих задач: • установить возбудителя, его вид, вирулентность, чувствительность к антибиотикам; • оценить выраженность интоксикации; оценка выраженности интоксикации позволяет определить не только тяжесть состояния больного сепсисом, но и эффективность детоксикационной терапии; • диагностировать расстройства в деятельности жизнеобеспечивающих систем гомеостаза; • оценить прогноз; • выявить нарушения системного воспалительного ответа и иммунного статуса; • оценить эффективность проводимого лечения.

И ЛЕЧЕНИЕ На догоспитальном этапе оказывается неотложная медицинская помощь, объем которой зависит от наличия различных симптомов и синдромов. При гипертермии вводятся жаропонижающие средства (50%-ный раствор анальгина внутримышечно), литические смеси, антибиотик широкого спектра действия. На госпитальном этапе проводят: • санацию очага инфекции и всего организма; • коррекцию нарушений функций жизненно важных органов, а также сдвиги метаболического характера; • стимуляцию ответной реакции организма на внутренние инфекции. Для санации очага инфекции хирургически обрабатывают гнойные раны и метастатические очаги с максимальным удалением некротических тканей и гноя, дренированием перфорированными полиэтиленовыми дренажами, длительным промыванием полостей растворами антисептиков, последующим наложением первичных, отсроченных первичных или вторичных швов.

Инфузионная терапия направлена на: • дезинтоксикацию с использованием метода форсированного диуреза; • поддержание объема циркулирующей жидкости; • коррекцию гипопротеинимии и анемии; Применяется внутривенное питание, плазма; вводятся препараты: глюкоза, гемодез, децинон, котрикал, витамины и др.

Иммунокорригирующая терапия: • в остром периоде направлена на создание иммунной защиты (гипериммунная плазма, иммуноглобулин, бактериофаг, лизоцим, УФО и лазерное облучение крови; • в восстановительном периоде проводят стимулирующее лечение: иммуномодуляторы и адаптогены (Тактивин, вилозен, продиогиозан и др. ) под контролем иммунограммы.
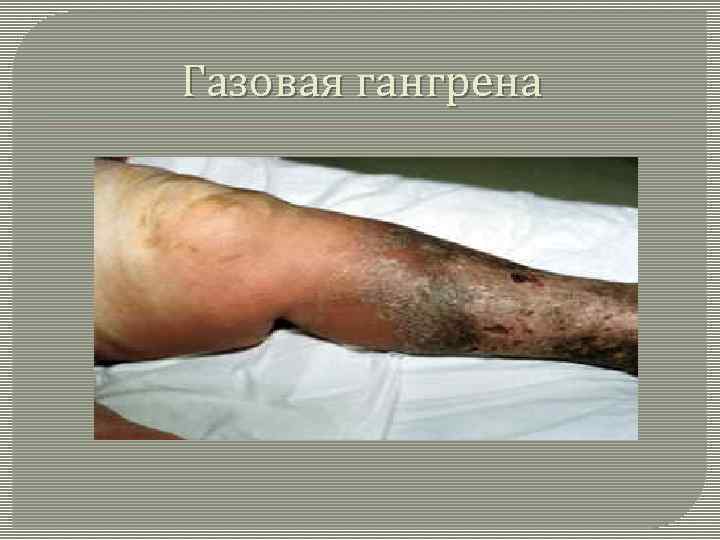
Газовая гангрена

Газовая гангрена, газовая флегмона, злокачественный отёк, антонов огонь, тяжелейшее острое инфекционное заболевание, вызываемое рядом микробов-клостридий (Cl. perfringens, Cl. septicum, Cl. oede-matiens, Cl. histolyticum), развивающихся без доступа кислорода (анаэробная инфекция). Возникает в глубоких рваных, размозженных обширных ранах с карманами и углублениями при нарушении местного кровообращения. Особенно часто встречается в военное время, почти исключительно на конечностях (обычно на нижних). Поражает все мягкие ткани, но главным образом жировую клетчатку и мышцы. При Г. г. классические признаки воспаления отсутствуют. Процесс характеризуется прогрессирующим отёком, газообразованием в тканях, общим тяжёлым состоянием, омертвением тканей организма, вызванным отравлением специфическими токсинами возбудителей болезни, а также продуктами распада тканей. Инкубационный период 3— 5 сут. Пораженная конечность быстро увеличивается в объёме. В соответствии с местными изменениями в течении процесса различают 2 фазы: образование отёка и развитие Г. г. с образованием газа в погибающих тканях (отёк — реакция тканей на воздействие токсинов, газ — результат разложения токсинами мышечного гликогена и белков).
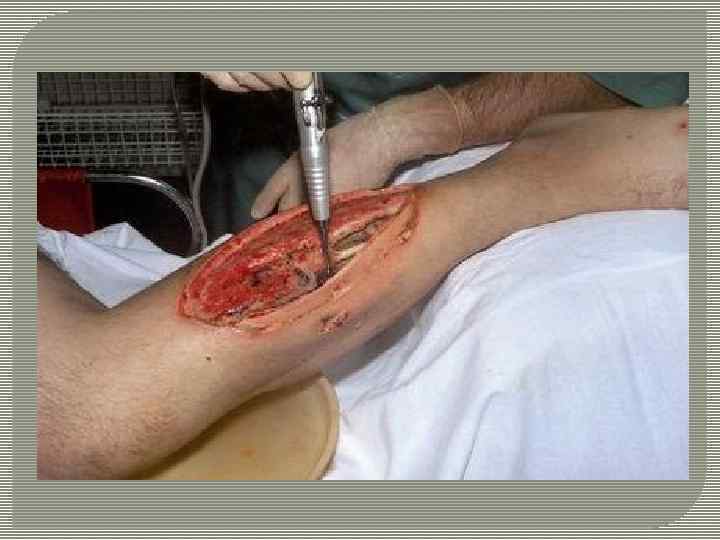

Анаэробная (газовая) гангрена — тяжелая раневая инфекция с преимущественным поражением соединительной и мышечной ткани, вызываемыми строгими анаэробами. Впервые анаэробная инфекции мягких тканей описана Амбруазом Паре в 1562 г. Он назвал ее госпитальной гангреной. В 1839 г. Вельпо установил связь развития анаэробной инфекции с травмой и дал ей название травматической гангрены. Французский хирург Мезоннев в 1853 г дает ей название «молниеносная гангрена» . Этот термин сохранился и до настоящего времени. Большое внимание уделил изучению данной инфекции Н. И. Пирогов. Он дал классическое описание анаэробной инфекции под названием «местный ступор» , «острый злокачественный отек» и провел анализ причин, способствующих её развитию и распространению.

Выделяют две фазы течения патологического процесса: Первая фаза — развтите отека тканей. Вторая фаза — развитие гангрены тканей с образованием газа. Причина развития отека - реакция тканей на бактериальный токсин. Под его воздействием стенки сосудов, находящиеся в очаге поражения, становятся легко проходимыми для плазмы и форменных элементов крови. Отек более выражен в зоне очага внедрения. В жидкости, полученной из зоны отека, обнаруживаются токсины, продуцируемые микроорганизмами. Причинами разрушения тканей является отек (механический фактор) и действие растворенно-го токсина (химический фактор). Газообразование обусловлено способностью анаэробов расщеплять сахар с образованием газа. Наиболее бурно газообразование происходит при разложении гликогена и белка мышечной ткани. При локализации инфекционного процесса в подкожной клетчатке количество образуемого газа невелико, так как здесь количество белка и гликогена значительно меньше.

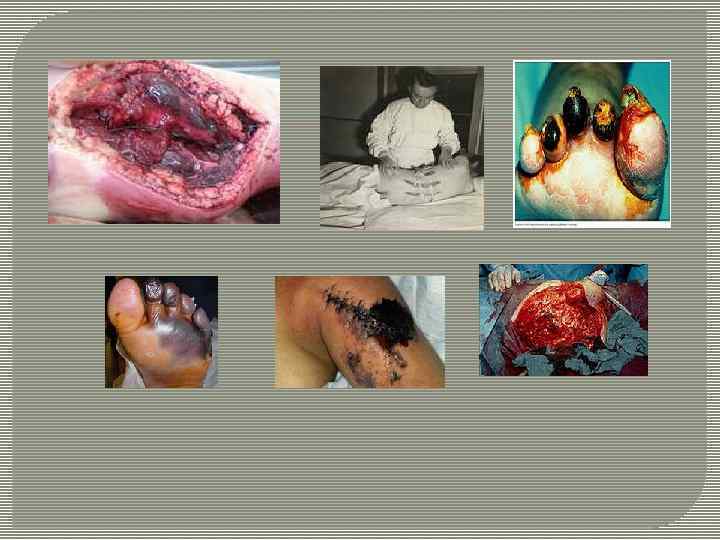
Классификация Существует несколько классификаций газовой гангрены. Патологоанатомическая классификация. В ее основе лежат главные признаки анаэробной инфекции - отек и газообразование (эмфизема), которые в разной степени свойственны отдельным видам возбудителей. Согласно данной классификации выделяют следующие формы: эмфизематозную, отечную (токсическую), смешанную, некротическую (гнилостную), флегмонозную и тканерасплавляющую. Каждая из них имеет особенности патологических изменений. Эмфизематозная (классическая) форма. Характерно преобладание газообразования (эмфиземы) в тканях над развитием отека. Основным возбудителем при этой форме является Cl. perfringens. Встречается в 20 % случаев. По клиническому течению она легче, чем отечная и смешанная. Летальность достигает 37 %. Отечная (токсическая) форма. Характерно развитие выражен-ного токсикоза и преобладание отека тканей над газообразованием. Основным возбудителем является Cl. oedematiens. Встречается в 35 % случаев. Летальность достигает 52 %. Смешанная форма. Характерно параллельное развитие отека и эмфиземы. Возбудители- ассоциации токсических и газообразующих анаэробов. Отмечается в 30 % случаев. Летальность достигает 44 %.

Некротическая (гнилостная) форма. Характеризуется превалированием процесса распада тканей. В тканях развивается путридный процесс, связанный с развитием спор малопатогенных возбудителей, которые своим действием на ткани способствуют размножению главных возбудителей анаэробной инфекции. Возбудителем этой формы инфекции обычно является Cl. sporogenes. Встречается в 10 % случаев. Течение более благоприятное. Летальность 9, 3 %. Флегмонозная форма. Характерно развитие нагноения, вызванное присоединением вторичной инфекции. Эмфизема и отек слабо выражены. Не имеет тенденции к распространению. Встречается в 5 % случаев. Эта форма протекает относительно благополучно и поддается хирургическому лечению. Летальность 10, 3 %. Тканерасплавляющая форма. Характерно массивное расплавле-ние тканей. Течение бурное, крайне тяжелое. Встречается редко (0, 6 %). Летальность очень высокая, Только ранняя ампутация позволяет спасти 10 % больных.

Клиническая классификация. Выделяют молниеносную и острую формы. Молниеносная развивается через несколько часов после травмы. Характерно бурное течение, смерть наступает в течение 1 -2 суток. Острая форма. Относятся все остальные случаи. Анатомическая классификация. Эпифасциальная форма (клостридиальный целлюлит, эпифасциальная газовая гангрена) – это локальное поражение. Процесс локали-зуется над фасциями. Прогноз благоприятный. Редко прибегают к ампутации. Субфасциальная форма (клостридиальный некротический миозит). Характерно распространение процесса в подфасциальных пространствах с поражением мышц. Протекает бурно, быстро распространяется на окружающие ткани.

Лечение анаэробной инфекции является трудной задачей. Весь лечебный комплекс должен включать следующие компоненты: 1) своевременное и адекватное оперативное вмешательство, обеспечивающее санацию раневого очага; 2) применение антибактериальных средств ; 3)нейтрализация действия циркулирующих токсинов; 4) стимуляция защитных реакций организма больного; 5) коррекция развивающихся нарушений функций органов и систем.
Сепсис.pptx