ЛЕКЦИЯ СЕМИОТИКА ОРГАНОВ ДЫХАНИЯ.ppt
- Количество слайдов: 76

СЕМИОТИКА ОРГАНОВ ДЫХАНИЯ Доцент кафедры пропедевтики внутренних болезней И. В. Карманова

Алгоритм обследования пульмонологического больного Жалобы. Анамнез. Осмотр. Пальпация. Перкуссия. Аускультация.

ПАЛЬПАЦИЯ Цели пальпации грудной клетки: n определение эластичности; n определение голосового дрожания; n определение болезненности ребер (трещины, переломы); n определение болезненности межреберных промежутков (невралгии, миозиты).

ПЕРКУССИЯ Основные перкуторные звуки: - ясный легочный; - тимпанический; - тупой.

Физические характеристик перкуторного звука: n Сила; n Продолжительность; n Высота.

Классификация перкуссии по цели: n Топографическая - определение границ, размеров, конфигурации органов; n сравнительная - выявление патологических процессов, путем сравнения звука на симметричных участках грудной клетки

Классификация перкуссии по силе удара n тишайшая n тихая; n n средней силы; громкая

Правила топографической перкуссии 1. 2. 3. 4. направление перкуссии – от ясного легочного звука к тупому; палец плессиметр располагается параллельно искомой границе; границы отмечают по краю пальца, обращенному к органу, дающему громкий звук. При топографической перкуссии используют тихий перкуторный звук

Аускультация как метод. Аускультация легких.

Аускультация – это выслушивание звуковых явлений возникающих в связи с нормальной или патологической работой органов n n Аускультация известна со времен Гиппократа. Научным обоснование метод обязан французскому клиницисту Рене Лаеннеку, который впервые в 1816 г применил у постели больной импровизированный стетоскоп из свернутой в трубку бумажной тетради. 10

По способу выслушивания выделяют: n посредственную аускультацию n непосредственную аускультацию 11

1. 2. 3. 4. 5. 6. 7. 8. Техника и правила аускультации При аускультации в помещении должно быть тепло и тихо. Положение больного не должно вызывать напряжения мышц. Лучше аускультацию проводить в положении больного сидя или стоя, у тяжелобольных в лежачем положении. Положение врача должно быть удобным. Грудная клетка должна быть полностью обнажена. Обильный волосяной покров смачивают водой, смазывают вазелином или сбривают. Стетоскоп должен плотно прилегать к поверхности тела. Выслушивание необходимо проводить в различные фазы дыхания, различая звуки, возникающие во время вдоха и выдоха. В каждой точке аускультации необходимо выслушивать 3 дыхательных цикла. 12

Строение стетофонендоскопа 1. 2. 3. 4. Оголовье. Звукопроводящие трубки Воронка. Мембрана. Роль стетоскопа заключается в усилении звука и хорошем его проведении к уху. Звук проводится отчасти по трубкам, но главным образом через столб воздуха. 13

Порядок аускультации 1. 2. сначала определяют характер основного дыхательного шума, оценивая как он выслушивается по отношению к фазам вдоха и выдоха; наличие дополнительных дыхательных шумов (крепитация, шум трения плевры, хрипы). 14

ОСНОВНЫЕ ДЫХАТЕЛЬНЫЕ ШУМЫ n ВЕЗИКУЛЯРНОЕ БРОНХИАЛЬНОЕ (ларинготрахеальное) n 15

ВЕЗИКУЛЯРНОЕ ДЫХАНИЕ мягкий дующий шум; n напоминает произношение звука «Ф-ф» ; n выслушивается на протяжении всего вдоха и 1/3 выдоха; n 16

МЕХАНИЗМ ВЕЗИКУЛЯРНОГО ДЫХАНИЯ Возникает в альвеолах легкого в результате быстрого расправления стенок альвеол при поступлении в них воздуха во время вдоха и спадения их при выдохе. Стенки альвеол при этом приходят в напряжение, их колебания создают звуки, характерные для альвеолярного дыхания, слышимое на всем протяжении вдоха и первой трети выдоха. Последние 2/3 выдоха спадение альвеол происходит бесшумно. 17
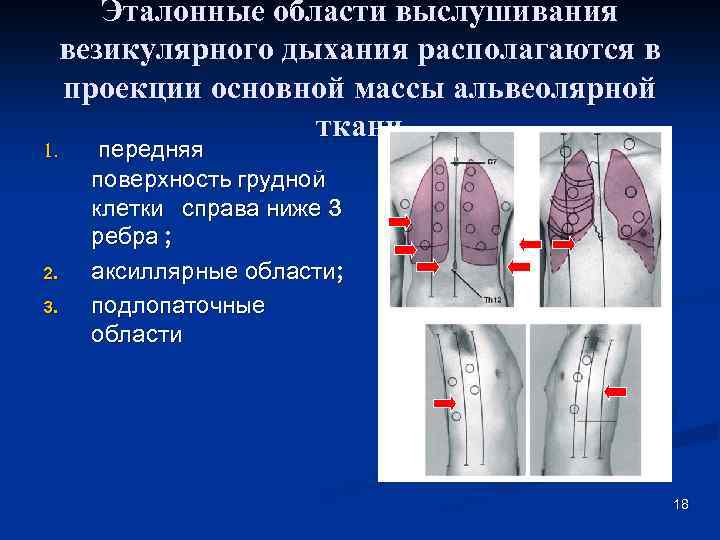
Эталонные области выслушивания везикулярного дыхания располагаются в проекции основной массы альвеолярной ткани 1. 2. 3. передняя поверхность грудной клетки справа ниже 3 ребра ; аксиллярные области; подлопаточные области 18

Ослабление везикулярного дыхания 1. 2. 3. Физиологические причины: Утолщение подкожно-жировой клетчатки; Чрезмерное развитие мускулатуры грудной клетки; Над верхушками легких, где имеется более тонкий слой легочной ткани 19

Патологическое ослабление n n n 1. Синдром «преграды» : гидроторакс; пневмоторакс; фиброторакс. 2. Снижение эластичности альвеол: эмфизема легких; интерстициальный отек легких; ранние стадии воспаления легочной паренхимы 20

Усиленное везикулярное дыхание неизмененная легочная ткань в условиях гипервентиляции: • • • Гипертермия; Гипертиреоз; Физическая нагрузка 21

Жесткое дыхание Возникает в результате сужения бронхов за счет отека слизистой, наличия экссудата в просвете бронхов, спазма гладких мышц мелких бронхов в результате чего к шуму везикулярного дыхания, связанного с колебаниями альвеолярных стенок , присоединяется звук, обусловленный турбулентным движением потока воздуха по неравномерно суженным бронхам. Выслушивается на протяжении всего вдоха и выдоха. 22

БРОНХИАЛЬНОЕ (ларинготрахеальное) ДЫХАНИЕ n n n Грубый и громкий высокочастотный дыхательный шум; Похож на звук «Х-х» ; Выслушивается в обе фазы дыхания – во время вдоха и выдоха, при этом выдох грубее и продолжительнее, чем вдох. Соотношение вдоха и выдоха 3: 5. Возникшее в гортани оно распространяется вниз по бронхиальному дереву, но не проводится на грудную клетку, т. к. альвеолярная ткань является глушителем и в норме не выслушивается. 23

БРОНХИАЛЬНОЕ (ларинготрахеальное) ДЫХАНИЕ МЕХАНИЗМ ВОЗНИКНОВЕНИЯ Во время вдоха и на протяжении всего выдоха в гортани и верхней части трахеи образуется турбулентный воздушный поток, который лучше слышен на выдохе. , т. к. голосовая щель на выдохе уже, чем на вдохе, что усиливает завихрения воздуха. 24
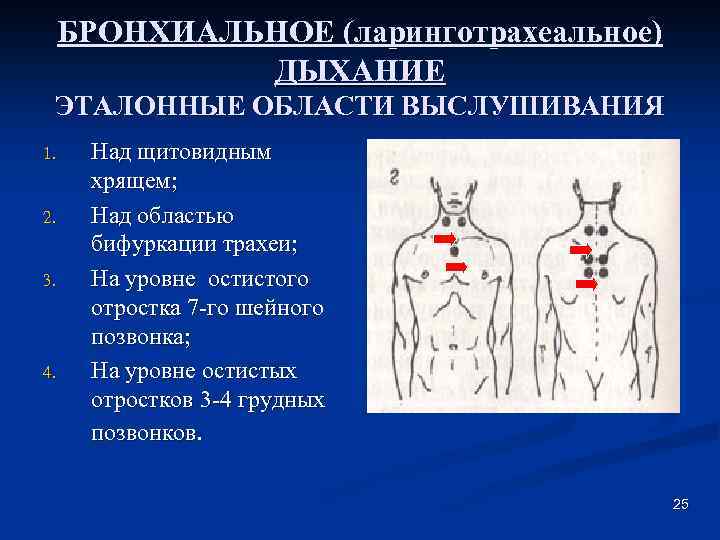
БРОНХИАЛЬНОЕ (ларинготрахеальное) ДЫХАНИЕ ЭТАЛОННЫЕ ОБЛАСТИ ВЫСЛУШИВАНИЯ 1. 2. 3. 4. Над щитовидным хрящем; Над областью бифуркации трахеи; На уровне остистого отростка 7 -го шейного позвонка; На уровне остистых отростков 3 -4 грудных позвонков. 25

ПАТОЛОГИЧЕСКОЕ БРОНХИАЛЬНОЕ ДЫХАНИЕ Механизм возникновения: проведение шума ларинготрахеального дыхания на поверхность грудной клетки, при возникновении изменений легочной ткани, усиливающих проведение звуков. 26
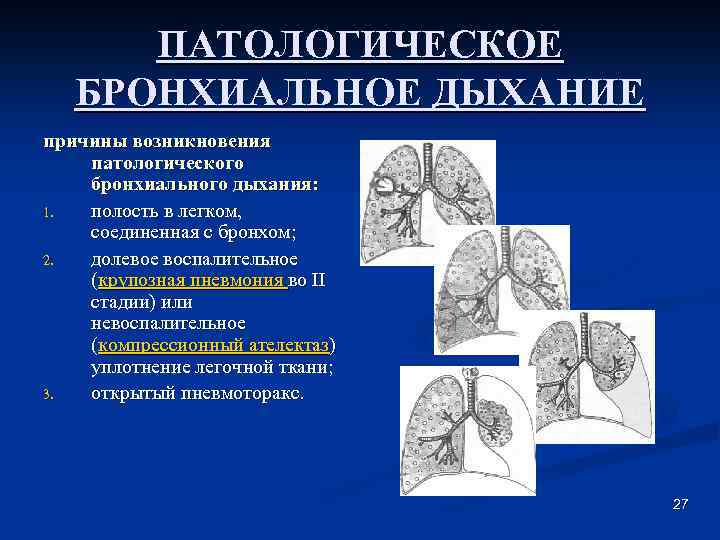
ПАТОЛОГИЧЕСКОЕ БРОНХИАЛЬНОЕ ДЫХАНИЕ причины возникновения патологического бронхиального дыхания: 1. полость в легком, соединенная с бронхом; 2. долевое воспалительное (крупозная пневмония во II стадии) или невоспалительное (компрессионный ателектаз) уплотнение легочной ткани; 3. открытый пневмоторакс. 27

Амфорическое дыхание Если полость очень велика по размерам, находится поверхностно, имеет гладкие стенки и сообщается с бронхом, то над ней можно выслушать звук амфорического дыхания, который можно получить при вдувании воздуха в пустой сосуд (amphora). 28

Металлическое бронхиальное дыхание Выслушивается при открытом пневмотораксе в виде громкого высоко звенящего тона 29

Побочные дыхательные шумы 1. 2. 3. хрипы; крепитация; шум трения плевры. 30

МЕТОДЫ ИССЛЕДОВАНИЯ ФУНКЦИИ ВНЕШНЕГО ДЫХАНИ

Процесс газообмена можно подразделить на 4 стадии: 1. вентиляция; 2. диффузия; 3. перфузия; 4. тканевое дыхание.

Вентиляция нагнетание воздуха окружающей среды по дыхательным путям к воздушным пространствам легких и удаление из легких альвеолярного газа.

Вентиляция осуществляется за счет работы дыхательной мускулатуры и зависит от: 1. 2. 3. 4. активности дыхательного центра; состояния дыхательной мускулатуры проходимости бронхов; величины легочных объемов.

Процесс диффузии (распространения) газов в легких начинается с уровня терминальных бронхиол и завершается диффузией газов через альвеолокапиллярную мембрану. Распространение газов идет в направлении убывания концентрации, за счет теплового движения молекул.

Перфузия это кровоток по легочным капиллярам и циркуляция крови между легочным и сосудистым руслом.

В результате вентиляции, диффузии, перфузии, обозначаемых как внешнее дыхание становится возможным тканевое дыхание


Основные методы определения вентиляционной способности легких - спирометрия - пневмотахометрии - бодиплетизмография

спирометрия с использованием водного спирометра (колокол с уровнем жидкости) оценивает паттерн дыхания n минутный объем дыхания n жизненную емкость легких и ее структуру. n

Пневмотахометрия позволяет изучить изменения скорости воздушного потока во времени n легочные объемы n скорости потоков при выполнении маневра форсированного дыхания. n

Бодиплетизмография позволяет оценить n структуру общей емкости легких n измерить бронхиальное сопротивление n исследовать статистическую и динамическую растяжимость легких.

Результатом прогрессирования различных заболеваний легких является развитие дыхательной недостаточности, поэтому у тяжелобольных необходимо оценивать: n газовый состав артериальной крови n кислотно-основное состояние

Первый этап обследования пульмонологического больного спирометрия или пневмотахометрия Эти методы считаются скрининговыми и обязательными для использования во всех лечебных учреждениях.

Второй этап (является более углубленными и дорогостоящими) n Измерение легких диффузионной n Перфузии n Газового состава крови способности

Подготовка пациента к спирографическому исследованию: 1. 2. 3. 4. Обследование проводится в утренние часы, натощак, после 15 -20 мин отдыха. Отменяются бронхолитики, теофиллины. За час до обследования больной должен воздержаться от приема кофе, курения. Исследование проводится в положении больного сидя. Показатели вентиляции у здоровых людей не имеют строгих констант и определяются не только патологией легких и бронхов, но и зависят от пола, возраста, массы тела, роста. Поэтому полученные данные оцениваются в сравнении с должными величинами.

При спирографии определяют легочные объемы: 1. 2. 3. 4. 5. 6. 7. ЧД (16 – 20 в 1 мин) Глубину дыхания Паттерн дыхания (качественное соотношение ЧД и глубины дыхания) Дыхательный объем (0, 3 – 0, 8 л) - это объем воздуха вдыхаемый и выдыхаемый при спокойном дыхании Резервный объем вдоха (1, 5 – 2 л) – воздух который можно вдохнуть после спокойного вдоха Резервный объем выдоха (1 – 1, 5 л) – воздух который можно выдохнуть после спокойного выдоха ЖЕЛ = Ровд. + РОвыд. +ДО = 3, 7 л Это 2 -х этапная ЖЕЛ. Стандартным является определение ЖЕЛ на выдохе после спокойного максимального вдоха делают спокойный максимальный выдох

8. Остаточный объем (1, 0 – 1, 5 л)– это воздух остающийся в легких после максимального выдоха 9. Общая максимальная емкость легких (5 – 7 л) = ДО + РО вд. + РО выд. + ОО

Спирография и пневмотахометрия позволяют оценить механику дыхания путем изучения соотношения вдоха и выдоха: 1. Экспираторная форсированная ЖЕЛ определяется при максимально быстром форсированном выдохе 2. Инспираторная форсированная ЖЕЛ определяется при максимально быстром форсированном вдохе

Важным функциональным проявлением легочных заболеваний является уменьшение просвета бронхиального дерева, ведущее к ограничению воздушного потока, т. е. бронхиальная обструкция. Общеприняты методом ее регистрации является спирография и пневмотахометрия с выполнением форсированного экспираторного маневра.

Основным критерием бронхиальной обструкции является снижение объема форсирован-ного выдоха за 1 -ю секунду (ОФВ 1) до уровня < 80% от должных величин. Бронхиальная обструкция считается хронической если она регистрируется не менее 3 -х раз в течении года на фоне проводимой терапии. При бронхиальной обструкции снижается индекс Тифно = ОФВ 1/ФЖЕЛ. Очень важно диагностировать поражение мелких бронхов в диаметре 2 – 3 мм. , что характерно для дебю-та ХОБЛ. Это возможно с помощью парциаль-ной кривой поток-объем.

В стандартном спирографическом заключении врач должен ответить на 3 вопроса: 1. Есть ли у больного нарушения вентиляционной функции легких? 2. Какому типу вентиляционных нарушений они соответствуют? 3. Какова степень их выраженности? Наиболее убедительно о наличии вентиляцион-ных нарушений свидетельствует снижение ЖЕЛ, а также объемных показателей форсированного выдоха – ОФВ 1 и ФЖЕЛ.

Основные типы вентиляционных нарушений 1. Обструктивный тип обусловлен нарушением прохождения воздуха по бронхам и характеризуется затруднением выдоха, когда просвет дыхательных путей на выдохе меньше, чем на вдохе.

Бронхиальная обструкция формируется за счет 2 -х компонентов: 1. Обратимого: спазм гладкой мускулатуры, отек слизистой бронхов, гиперсекреция слизи под влиянием воспалительных медиаторов. 2. Необратимый: эмфизема, перибронхиальный фиброз ( нарушение эластических свойств легких, нарушение механики дыхания, формирование экспираторного коллапса). При сдавлении бронха опухолью, рубцовой тканью, инородным телом имеется затруднение воздушного потока как на вдохе так и на выдохе

Прирост показателей бронхиальной проходимости на 15 % и более от исходных значений, после ингаляции бронхолитиков (симпатомиметики, холиноблокаторы) свидетельствует об обратимости бронхиальной обструкции, а также о преобладании бронхоспазма в ее генезе.

Другие причины бронхиальной обструкции: (преимущественно трахеи и крупных бронхов) Сдавление бронха извне : n опухолью, n рубцовой тканью, n инородным телом. При этом имеется затруднение воздушного потока на вдохе и на выдохе.

2. Рестриктивный тип вентиляционных n нарушений может быть обусловлен: n уменьшением суммарной площади газообмена (при интерстициальных поражениях легких); обширной воспалительной инфильтрации легочной ткани; n ателектазами; n резекцией легкого или его части.

Внелегочные причины рестриктивных нарушений: n воспалительный или фиброзный процесс в плевре; n поражение грудного отдела позвоночника; n поражение ребер; n поражение дыхательной мускулатуры; n при высоком стоянии диафрагмы; n при увеличении объема брюшной полости; n при воздействии на дыхательный центр наркотических веществ, при его поражении опухолью, кровоизлиянием

Показатели ФВД при различных вентиляционных нарушениях РЕСТРИКТИВНЫЙ ТИП ЖЕЛ < ОФВ 1 ≤ ИТ ОБСТРУКТИВНЫЙ ТИП ЖЕЛ > ОФВ 1 ≥ ИТ

Смешанный с преобладанием обструкции: ЖЕЛ < ОФВ 1 > ИТ Смешанный с преобладанием рестрикции: ЖЕЛ = ОФВ 1 < ИТ В норме: ЖЕЛ = 90% – 85% ОФВ 1 > 80% ИТ > 70%

Пикфлоуметрия ( ПФМ) Метод , позволяющий мониторировать бронхиальную проходимость в домашних условиях по показателю пиковой скорости выдоха.

Правила проведения ПФМ n n n Исследование проводится стоя или сидя; Пациент плотно обхватывает мундштук губами и делает максимально глубокий вдох; Далее следует максимально резкий, сильный и быстрый выдох через мундштук. Измерения проводятся трижды, лучший показатель заносится в дневник.

Макроскопическое исследование мокроты включает оценку: n количества; цвета; n консистенции; n запаха n

Виды мокроты: n n n Серозная – жидкая, серая, прозрачная, напоминает слюну; Слизистая – белая, более вязкая; Гнойная – желтого или зеленого цвета, более вязкая по сравнению со слизистой; Геморрагическая – содержит прожилки крови; Фибринозная – густая вязкая мокрота белого цвета со сгустками. При воспалительных процессах мокрота постепенно превращается из серозной в слизистую, а затем в гнойную

Микроскопическое исследование мокроты n Клетки: 1. цилиндрический мерцательный эпителий → поражение дыхательных путей; лейкоциты→ воспалительные , гнойные процессы. При неспецифическом воспалении преобладают нейтрофилы, при туберкулезе – лимфоциты. эритроциты → разрушение ткани легкого, застой в МКК, инфаркт легкого, пневмония; альвеолярные макрофаги→ воспалительные заболевания; 2. 3. 4.

Эластические волокна свидетельствуют о распаде легочной ткани(абсцессы, бронхоэктазы, туберкулез); n Эозинофилы – при бронхиальной астме; n Кристаллы Шарко-Лейдена (образуются при распаде эозинофилов) – при бронхиаль-ной астме; n Спирали Куршмана (слепки мелких бронхов) выявляются при бронхиальной астме; n Атипические клетки – при опухолях легких; n Микобактерии – при туберкулезе легких. n

Бактериологическое исследование мокроты заключается в приготовлении и исследовании мазков: Для выявления грамположительной и грамотрицательной флоры (окраска по Граму); n Для выявления микобактерий туберкулеза (окраска по методу Циля-Нильсена); n Посев мокроты на специальные среды для определения флоры; n Определение чувствительности микробов к антибиотикам (метод бумажных дисков). . n

Правила сбора мокроты: Мокроту собирают утром, до еды, в отдельном, хорошо проветриваемом помещении (комната для сбора мокроты), в чистую плевательницу с крышкой. Перед сбором мокроты пациент должен прополоскать глотку и рот кипяченой водой. Перед откашливанием сделает два глубоких вдоха.

Правила сбора мокроты на ВК по ВОЗ: 1. Первую порцию мокроты пациент собирает утром. n 2. Вторая порция собирается через 12 часов , т. е. вечером. n 3. Третья порция – утром следующего дня. Мокрота собирается в чашки Петри. Через 2 часа должна быть доставлена в лабораторию. n

Исследование плевральной жидкости 1. 2. 3. 4. 5. Определение цвета Запаха Прозрачности Характера (серозный, гнойный, фибринозный, геморрагический) Транссудат или экссудат.
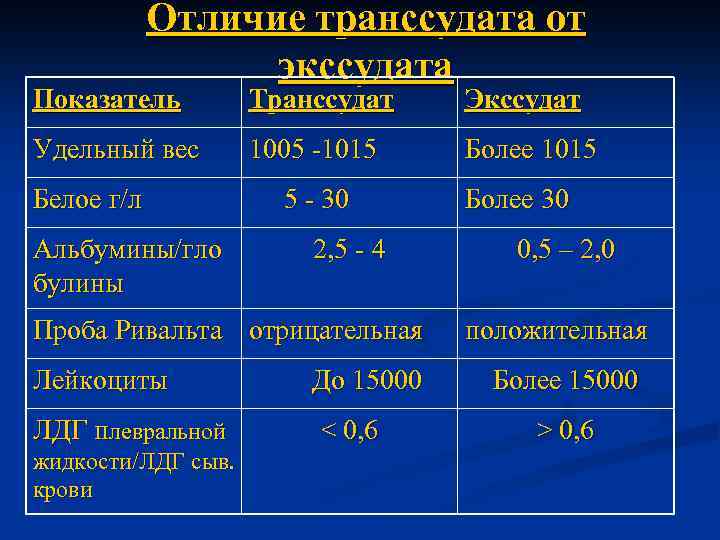
Отличие транссудата от экссудата Показатель Транссудат Экссудат Удельный вес 1005 -1015 Более 1015 Белое г/л Альбумины/гло булины 5 - 30 2, 5 - 4 Проба Ривальта отрицательная Лейкоциты ЛДГ плевральной жидкости/ЛДГ сыв. крови До 15000 < 0, 6 Более 30 0, 5 – 2, 0 положительная Более 15000 > 0, 6

Биохимические методы исследования 1. 2. 3. 4. Общий белок и белковые фракции; С – реактивный белок; Сиаловые кислоты; Фибриноген

Иммунологические методы 1. n n 2. 3. Кожные пробы: аллергические для выявления специфического аллергена; туберкулиновые – для выявления туберкулезной инфекции; Серологические – для выявления специфических антигенов и антител в сыворотке крови. Определение уровня Т- и В – лимфоцитов, иммуноглобулинов в биологических жидкостях.

Инструментальные методы исследования 1. n n Рентгенологические методы: флюорография органов грудной клетки; обзорная рентгенография легких; томография – послойное рентгенологическое исследование легких; бронхография – рентгенконтрастный метод исследования бронхов и полостных образований в легких ( в дыхательные пути вводится рентгенконтрастное вещество йодолипол). Позволяет обнаруживать бронхоэктазы, абсцессы, каверны, сужение и деформацию бронхов.

ангиография легких - исследование легочных сосудов. Кардиотраст (контрастное вещество) вводится чз катетер в легочную артерию. Применяется при пороках развития легких, подозрении на ТЭЛА. n компьютерная и ядерно-магнитнорезонансная томография – позволяет дифференцировать различные патологические изменения в легких с высокой степенью точности. n

Эндоскопические методы исследования легких 1. 2. Трахеобронхоскопия – визуальное изучение слизистой оболочки бронхов 1111 порядка. Производится бронхофиброскопом. Торакоскопия производится торакоскопом для осмотра париетального и висцерального листков плевры
ЛЕКЦИЯ СЕМИОТИКА ОРГАНОВ ДЫХАНИЯ.ppt